11.Артериальные гипертензии.ppt
- Количество слайдов: 71

Артериальные гипертензии Пропедевтика внутренних болезней

План лекции 1. Дефиниция артериального давления 2. Артериальная гипертензия: дефиниция, классификация, диагностика. 3. Симптоматические артериальные гипертензии: диагностика и дифференциальная диагностика. 4. Принципы лечения артериальной гипертензии.

1. Дефиниция артериального давления

Артериальное давление - это давление крови в артериальных сосудах человека различают Систолическое – показывает уровень кровяного давления в момент сокращения сердца. Диастолическое – показывает уровень кровяного давления в момент расслабления сердца.

Понятие о нормальных цифрах артериального давления Согласно классификации ВОЗ, 1999 г. , к категории «норма» АД относятся следующие показатели Оптимальное: АД < 120/80 мм рт. ст. Нормальное: АД< 130/85 мм рт. ст. Нормальное повышенное: АД 130 -139 / 85 -89 мм рт. ст.

Отклонения от нормальных цифр артериального давления Изменение АД - при физических и эмоциональных нагрузках, изменении погоды, некоторых физиологических состояниях, как реакции организма заложена природой для оптимального использования ресурсов организма. АД, регулируемое различными системами (эндокринная, центральная и вегетативная нервная, почки) может повышаться и понижаться, но приходит в норму, как только снижаются нагрузки, если этого не наблюдается - повод думать о АГ.

Основные факторы, определяющие уровень АД Сердечный выброс (СВ) и общее периферическое сосудистое сопротивление (ОПСС). Увеличение СВ и/или ОПСС ведет к увеличению АД. Внутренние факторы: гуморальные и нейрогенные (ренин - ангиотензиновая система, симпатическая нервная система, баро - и хеморецепторы). Внешние факторы: чрезмерное употребление поваренной соли, алкоголя, пищи, ведущие к ожирению.

Суточные колебания АД Dippers: лица с нормальным ночным снижением АД на 10 -20%. Это 60 -80% больных с АГ, у них риск развития осложнений минимальный. Non-dippers: лица с недостаточным снижением АД в ночные часы: менее, чем на 10%. Доля от больных АГ - 25%. Over-dippers: лица с чрезмерным ночным падением АД: более чем на 20%. Доля от больных АГ - 22%. Night - peakers: ночное АД превышает дневное. Доля от больных АГ 3 - 5%, наиболее угрожаемая группа по инсультам.

История мониторинга артериального давления 1733 г. , Стефен Хэилс (Великобритания) произвел первое документально засвидетельствованное измерение АД на лошади. 1795 г. , Рива – Рочи (Италия) произвел первое неинвазивное измерение АД у человека с помощью сфигмоманометра.

История мониторинга артериального давления 1905 г. , российский хирург Николай Сергеевич Коротков (1876 -1920) разработал аускультативный метод измерения АД, заметив что при полном пережатии артерии, шумы и звуки над аневризмами отсутствуют, но появляются при постепенном разжатии.

Правила измерения АД АД измеряют в положении сидя после пребывания в покое в течение 5 мин. После физической, эмоциональной нагрузки или курения отдых увеличивают до 15 - 30 мин. Воздержаться от приема крепкого чая, кофе в течение часа. Ноги при измерении АД не должны быть скрещены, ступни находятся на полу, спина – опирается на спинку стула. Манжета накладывается на уровне сердца, ее нижний край на 2 см выше локтевого сгиба.

Правила измерения АД Манжету быстро накачивают до величины АД - на 20 мм рт. ст. превышающей уровень исчезновения пульса, затем медленно выпускают воздух со скоростью 2 мм рт. ст. в секунду. Учет АД проводится с точностью до 2 мм рт. ст. АД измеряют не < 3 раз с интервалом 2 -3 минуты, за конечное принимается среднее из двух последних измерений. Во время первого осмотра АД измеряют на обеих руках, затем – на той, где давление было выше.
2. Дефиниция артериальной гипертензии

Артериальная гипертензия состояние, при котором систолическое АД (САД) 140 мм рт. ст. и выше и/или диастолическое АД (ДАД) 90 мм рт. ст. и выше при условии, что эти значения получены в результате не менее трех измерений, произведенных в различное время на фоне спокойной обстановки, без применения препаратов, изменяющих АД.

Актуальность заболевания АГ – это самое распространенное заболевание сердечно - сосудистой системы. Встречается у 2030 % взрослого населения планеты, наиболее часто - среди населения развитых стран. С возрастом распространенность АГ увеличивается: 50 -65 % у лиц старше 65 лет. АГ – это основная причина инсультов, инфаркта миокарда, почечной и сердечной недостаточности Доля мягкой и умеренной АГ около 70 -80% среди всех форм АГ.

Актуальность проблемы В возрасте до 50 лет, АГ чаще бывает у мужчин, а после 50 лет у женщин Научный центр профилактической медицины России В РФ страдают АГ 39, 2% мужчин и 41, 1% женщин. Мужчины 37, 1% осведомлены о наличии у них АГ 21, 6% лечатся 5, 7% достигает целевого уровня АД Женщины 58, 9% осведомлены о наличии АГ 45, 7% пациенток лечатся 17, 5% удается достигнуть целевого уровня АД.

Классификация АГ по генезу Первичная: АД повышается при отсутствии очевидной причины. Вторичная: повышение АД связано с определенным заболеванием и является одним из его симптомов. Первичная артериальная гипертензия составляет 95 - 98% всех АГ синонимы: идиопатическая АГ, эссенциальная АГ, гипертоническая болезнь Диагноз устанавливается методом исключения симптоматических АГ - отсутствие этиологии повышения АД.

Факторы риска первичной АГ Прямая этиологическая причина первичной АГ не выявлена, но существуют факторы, которые существенно повышают риск ее развития Гиподинамия. Ожирение. Наследственность; Высокий уровень холестерина. Дефицит калия. Дефицит витамина D. Чувствительность к соли (натрию). Чрезмерное употребление алкоголя. Курение. Стресс.

Вторичная или симптоматическая артериальная гипертензия составляет 2 - 5% от всех АГ При вторичной АГ, можно выявить причинный фактор повышения АД, так , как АГ представляет собой следствие определенных патологических состояний и болезней, связанных с теми или иными органами, участвующими в регуляции давления.

Георгий Фёдорович Ланг 1875 -1948 советский терапевт Автор учения о ГБ, как неврозе высших центров регуляции сосудистого тонуса и разработчик системы профилактики при ГБ. Патогенез Длительное психоэмоциональное напряжение у лиц с отягощенной наследственностью ведет к повышению активности гипоталамических центров ---> увеличивается тонус симпатической системы --> нарушено депонирование катехоламинов.

Патогенез артериальной гипертензии 1. Из-за нарушения гемодинамики по гиперкинетическому типу кровообращения возникает лабильная АГ за счет повышенного МОК. 2. Затем доминирует нарушение водносолевого равновесия, увеличивается содержание натрия в сосудистой стенке, появляются нарушения по гипокинетическому типу кровообращения страдает периферическое сопротивление.

Этиология и патогенез АГ Мозаичная теория Пейджета, согласно которой один этиологический или патогенетический фактор не может вызвать АГ, важна только совокупность факторов. Теория мембранной патологии. В основе АГ - нарушение проницаемости клеточных мембран для натрия - гипотеза о наследовании этого типа мембранной патологии.

Этиология: генетические механизмы повышения АД Генетические аномалии Мутации ангиотензинового гена. Мутации, приводящие к экспрессии фермента альдостеронсинтетазы. Другие мутации

Этиология и патогенез АГ АГ – это болезнь нарушения регуляции между многочисленными прессорными и депрессорными факторами, при которой в ответ на повышение АД не происходит его адекватного снижения.

Этиология и патогенез АГ Вазопрессорные факторы Ренин - ангиотензиновая система(РАС) Симпатическая нервная система Баро - и хеморецепторы Чрезмерное употребление поваренной соли, алкоголя Ожирение Вазодепрессорные факторы Натрийуретические пептиды Оксид азота Простагландины Калликреинкининовая система

Классификация АГ основана на двух принципах - уровне АД и признаках поражения «органов-мишеней» В зависимости от высоты САД и ДАД, выраженности клинических симптомов, показатели АГ оценивают по клинических симптомов, оценивают степеням I степень, мягкая гипертензия: 140 -159/90 -99 мм рт. ст. II степень, умеренная гипертензия: 160 -179 /100 -109 мм рт. ст. III степень, тяжелая гипертензия: 180 и выше / 110 мм рт. ст. и выше

Классификация артериальной гипертензии Пограничная гипертензия - 140 -149/90 и ниже. Подразумевает эпизодическое повышение АД с последующей спонтанной его нормализацией. Изолированная систолическая гипертензия - 140 и выше /90 и ниже. САД повышено, а ДАД остается в норме. Чаще развивается у пожилых лиц и обусловлена атеросклерозом аорты и крупных артерий.

Классификация артериальной Классификация гипертензии по стадиям Рекомендованная экспертами ВОЗ и Международным обществом по гипертензии (1993, 1996 г. г) I стадия – повышение АД без объективных признаков поражения органов мишеней (нет органических изменений ССС) II стадия – повышение АД в сочетании с изменениями органов мишеней без нарушения их функции. III стадия – АГ + с поражение органов-мишеней с нарушением их функции (повышается вероятность инсульта, поражения их функции ( зрительного нерва, ИМ, СН, почечной недостаточности).

Органы – мишени и группы риска Одним из последствий длительного повышения АД является поражение внутренних органов, так называемых органов – мишеней, к ним относят: сердце, головной мозг, почки, сосуды.

Поражение органов - мишеней Головной мозг: ТИА, тромбозы, кровоизлияния, энцефалопатия. Сосуды: вовлечение в процесс сосудов сетчатки глаз, сонных артерий, аорты. Сердце: ГЛЖ, стенокардия, ИМ, СН, внезапная сердечная смерть. Почки. МАУ, протеинурия, повышение креатинина, ХПН, первично сморщенная почка

Прогноз и прогностические факторы АГ Медицинский прогноз от греч. prognōsis предвидение - предсказание вероятности возникновения заболевания или характера течения и исхода болезни, по содержанию он может быть благоприятным - prognosis bona сомнительным - prognosis dubia неблагоприятным - prognosis mala очень плохим - prognosis pessima прямо указывающим на неизбежность летального исхода - prognosis letalis

Основания для медицинского прогноза заболевания Этиология и патогенез болезни. Закономерности развития патологических процессов. Статистические данные и анализ особенностей течения заболевания у конкретного пациента. NB! Прогнозирование, как особый элемент процесса познания, сопряжено со всей деятельностью врача.

Что должен предвидеть врач? Возможность полного выздоровления больного - prognosis quoad valitudinem. Вероятность рецидивов или осложнений болезни и, как отразится она на длительности жизни - prognosis quoad longitudinem vitae. Эффект и риск неблагоприятных последствий избираемого лекарственного, хирургического, иного лечения. Оптимальный алгоритм диагностики заболевания (выбрать именно его).

Прогностические факторы АГ Факторы риска • Мужчины >55 лет • Женщины >65 лет • Курение • Холестерин > 6, 5 • Семейный анамнез ранних ССЗ: Ж<65 л, М<55 л. • Сахарный диабет Поражение органов-мишеней (АГ II стадии) • Гипертрофия ЛЖ Сопутствующие клинические состояния (АГIIIст. ) Цереброваскулярные заболевания: инсульт. • Протеинурия >300 мг/сутки Заболевания сердца: ИМ, стенокардия, СН. • УЗИ или Rпризнаки Заболевания почек: атеросклеротическо диабетическая й нефропатия, ХПН. бляшки Сосудистые • Генерализованно заболевания: расслаивающая е или очаговое аневризма аорты, сужение артерий поражение сетчатки периферических артерий
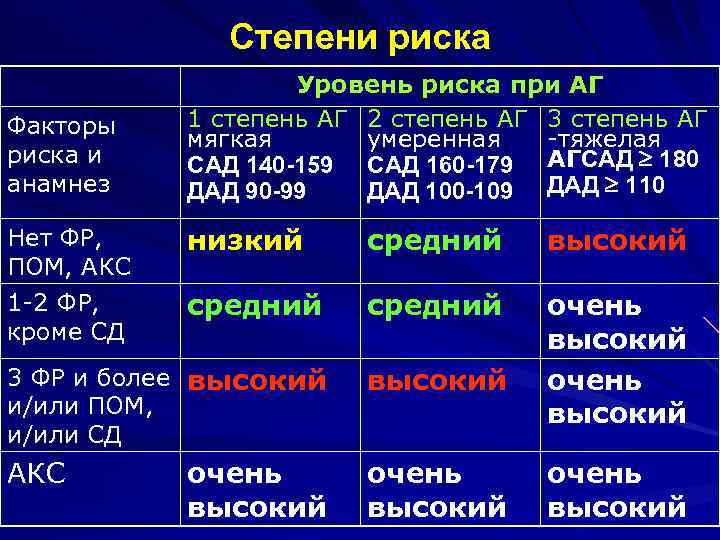
Степени риска Факторы риска и анамнез Уровень риска при АГ 1 степень АГ 2 степень АГ 3 степень АГ мягкая умеренная -тяжелая САД 140 -159 САД 160 -179 АГСАД 180 ДАД 90 -99 ДАД 100 -109 ДАД 110 низкий средний высокий средний 3 ФР и более высокий и/или ПОМ, и/или СД высокий очень высокий АКС очень высокий Нет ФР, ПОМ, АКС 1 -2 ФР, кроме СД очень высокий

Стратификация риска Прогноз при АГ зависит не только от уровня АД, но и от наличия сопутствующих факторов риска степени вовлечения в процесс органов мишеней Наличия или отсутствия ассоциированных клинических состояний.

Группа низкого риска Мужчины и женщины моложе 55 лет с АГ первой степени при отсутствии факторов риска, поражения органов мишеней и сопутствующих сердечно - сосудистых заболеваний. Риск развития осложнений в ближайшие 10 лет составляет менее 15%.

Группа среднего риска Группа пациентов с широким диапазоном АД. Принципиальным признаком является наличие факторов риска: у мужчин возраст > 55 лет, у женщин > 65 лет, курение, холестерин 6, 5 ммоль/л; семейный анамнез ранних сердечно сосудистых заболеваний при отсутствии поражения органов мишеней и /или сопутствующих заболеваний. Риск развития осложнения в ближайшие 10 лет составляет 15 -20%.

Группа высокогого риска Это пациенты, имеющие поражение органов мишеней, независимо от степени артериальной гипертензии и сопутствующих фактор риска. Риск развития осложнений в ближайшие 10 лет превышает 20 %.

Группа очень высокого риска К этой группе относят пациентов, имеющих ассоциированные заболевания не зависимо от степени АД : стенокардия, перенесенный ИМ, операция реваскуляризации, ХСН, мозговой инсульт, нефропатия, ХПН, поражение периферических сосудов, ретинопатия 3 -4 степени, а так же больных с высоким и нормальным АД при наличии сахарного диабета. Риск развития осложнений в ближайшие 10 лет превышает 30 %.

Резюме по группам риска низкий Риск развития осложнений ССЗ в ближайшие 10 лет менее 15% средний Риск развития осложнений ССЗ в ближайшие 10 лет 1520% Риск развития осложнений ССЗ в ближайшие 10 лет превышает 30% высокий очень высокий

Жалобы и анамнез Клиническая картина определяется поражением органов мишеней: головные боли, головокружения, мелькание «мушек» перед глазами, тошнота, боли в области сердца, сердцебиение, быстрая утомляемость, носовые кровотечения. Жалобы могут отсутствовать. Анамнез Наследственность: АГ, СД, дислипидемия, ИБС, инсульты, болезни почек. Описание АГ: продолжительность болезни, максимальные цифры АД, эффективность терапии. Прием ЛС, повышающих АД. Наличие и течение ИБС, СН, инсульта. Оценка образа жизни: соль, жиры, вредные привычки, физическая активность; психосоциальные и внешние факторы, влияющие на АД (семья, работа).

Объективно Возможна гиперемия лица. Часто - избыточная масса тела Признаки ГЛЖ - смещение верхушечного толчка, левой границы ОСТ. Увеличение напряжения пульса. Акцент II тона над аортой. Признаки энцефалопатии.
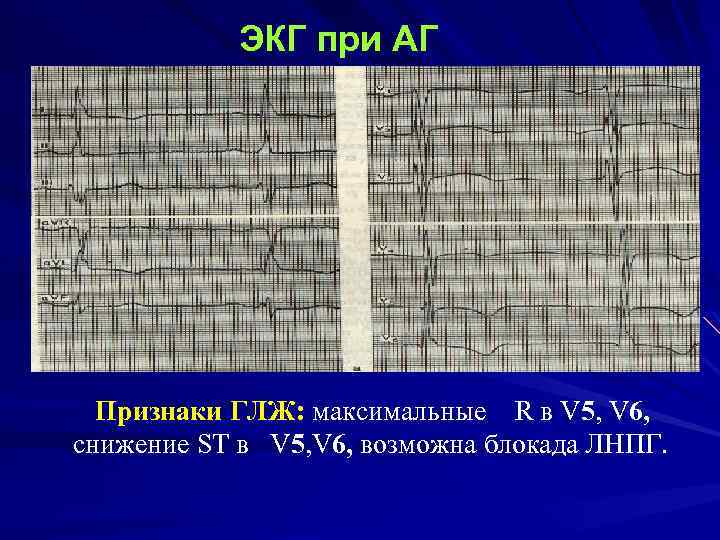
ЭКГ при АГ Признаки ГЛЖ: максимальные R в V 5, V 6, снижение ST в V 5, V 6, возможна блокада ЛНПГ.

Эхо КГ Признаки гипертрофии ЛЖ Возможна дилатация ЛЖ Признаки снижения сократительной способности миокарда - появление участков гипокинезии и даже дискинезии.

3. Симптоматические артериальные гипертензии Ренальная АГ Вазоренальная АГ Эндокринные АГ Гемодинамические АГ (коарктация аорты, недостаточность аортального клапана). Лекарственные АГ АГ при органических поражениях нервной системы

Вазоренальные АГ Стеноз почечной артерии в результате атеросклероза почечных сосудов, ведущего к нарушению кровоснабжения почек - у мужчин старших возрастных групп; или фибромускулярной дисплазии - у молодых женщин при системных васкулитах. Дебют АГ внезапный, с самого начала рефрактерна к терапии.

Диагностика вазоренальной АГ Сосудистый шум в левой или правой мезогастральной области. Умеренно выраженная гипокалиемия, обусловленная активацией ренин – ангиотензин - альдостероновой системы (РААС). Повышение концентрации ренина в плазме крови, оттекающей по почечной вене из почки, вовлеченной в патологический процесс. Ангиография почечных артерий - стеноз. Почечная сцинтиграфия.

Ренальные АГ Паренхиматозные заболевания почек гломерулонефрит, пиелонефрит, поликистоз почек, амилоидоз, диабетический нефросклероз, туберкулез, др. Диагностика Изменения в анализах мочи предшествуют АГ: протеинурия, гематурия, лейкоцитурия. УЗИ: «сморщивание» , уменьшение размеров почек <10 11, 5 см. , указывают на хроническое заболевание почек. Экскреторная урография. Биопсия почки имеет решающее значение при морфологических признаках гломерулосклероза или интерстициального фиброза.

Эндокринные АГ Первичный гиперальдостеронизм. Феохромоцитома. Синдром или болезнь Кушинга. Акромегалия Тиреотоксикоз. Гипотиреоз. Гиперпаратиреоидизм. Адреногенитальный синдром. Применение оральных контрацептивов.

Первичный гиперальдостеронизм Причина: альдостерон секретирующая аденома или двусторонняя гиперплазия коры надпочечников. Клиника: АГ хорошо корригируемая диуретиками – спиронолактонами: альдактон, верошпирон. Низкий уровень калия в крови: мышечная слабость, миалгии, судороги, парастезии. Увеличение уровня альдостерона и низкая активность плазменного ренина. Визуализация опухоли - КТ, МРТ.

Феохромоцитома Опухоль, развивающаяся в мозговом слое надпочечников и продуцирующая катехоламины. Клинически манифестирует пароксизмальной или персистирующей гипертензией у лиц молодого и среднего возраста (кризы). Визуализация опухоли на УЗИ, КТ, МРТ, повышение катехоламинов в крови и их метаболитов в моче.
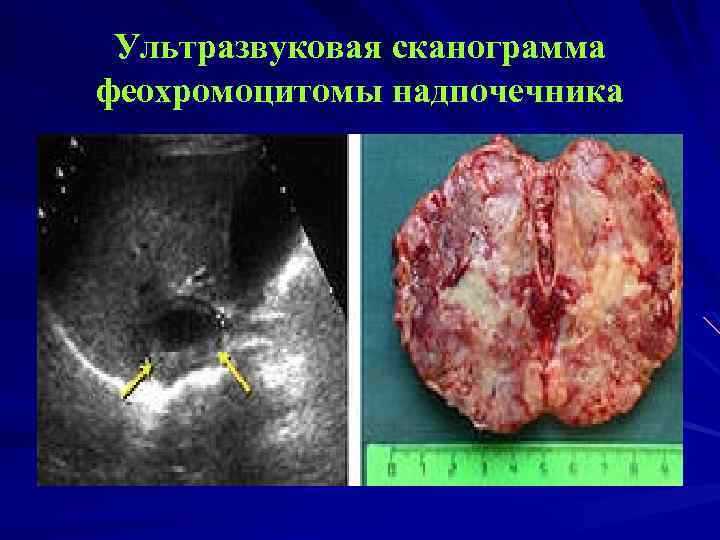
Ультразвуковая сканограмма феохромоцитомы надпочечника
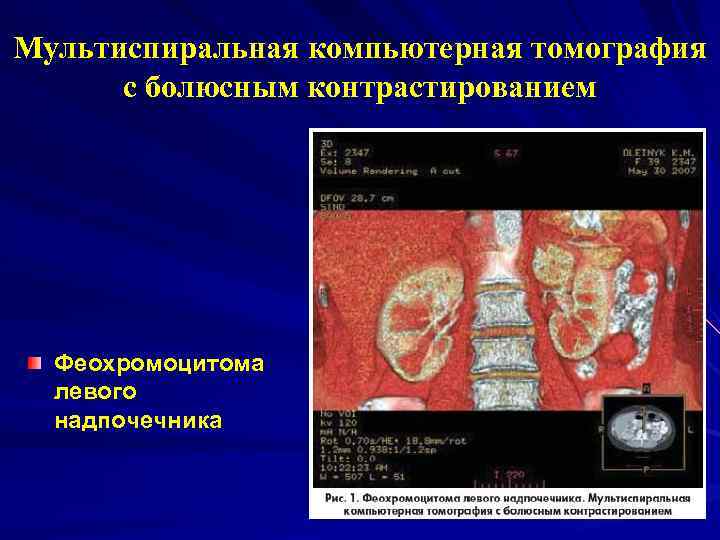
Мультиспиральная компьютерная томография с болюсным контрастированием Феохромоцитома левого надпочечника

Иценко - Кушинга синдром или болезнь Внешние проявления: диспластическое ожирение, стрии, гирсутизм. Повышение уровня кортизола в крови. Визуализация: МРТ турецкого седла, УЗИ, КТ надпочечников.
Синдром Кушинга - гиперкортицизм Клиника эндогенного гиперкортицизма описана Гарвеем Кушингомв 1912 году впервые. Причины эндогенная гиперпродукция КС экзогенная - длительный прием КС. гипофизарный АКТГ- зависимый синдром Кушинга обозначается термином «болезнь Кушинга» .

Болезнь Кушинга Топическая диагностика МРТ головного мозга выявление аденомы гипофиза. КТ или МРТ надпочечников - выявление двусторонней гиперплазии или кортикостеромы. Лечение – адреналэктомия.

Гемодинамические АГ: недостаточность аортального клапана бледность кожных покровов, значительное увеличение ЛЖ, ослабление 1 и 2 тонов, диастолический шум на аорте и в точке Боткина, высокое систолическое АД и низкое диастолическое АД. данные ЭХО КГ.
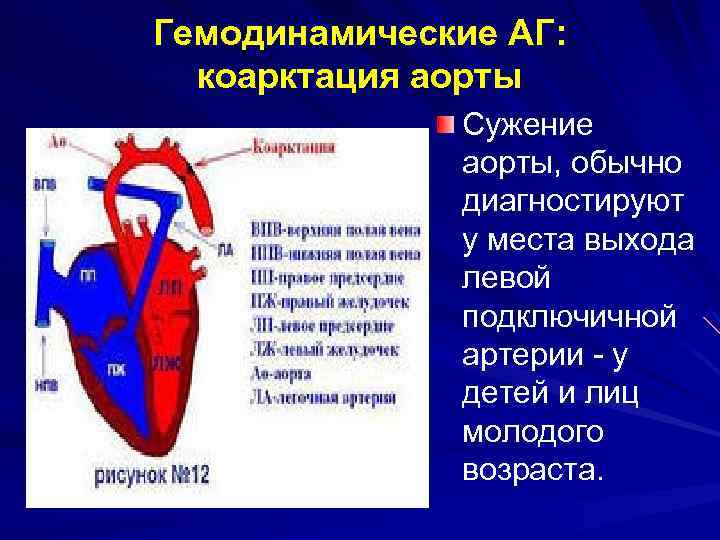
Гемодинамические АГ: коарктация аорты Сужение аорты, обычно диагностируют у места выхода левой подключичной артерии - у детей и лиц молодого возраста.

Коарктация аорты Объективно: отставание и уменьшение наполнения пульса на бедренной артерии; ассиметричное развитие верхнего и нижнего поясов; грубый сосудистый шум в межлопаточной области; АД на руках выше чем на ногах.
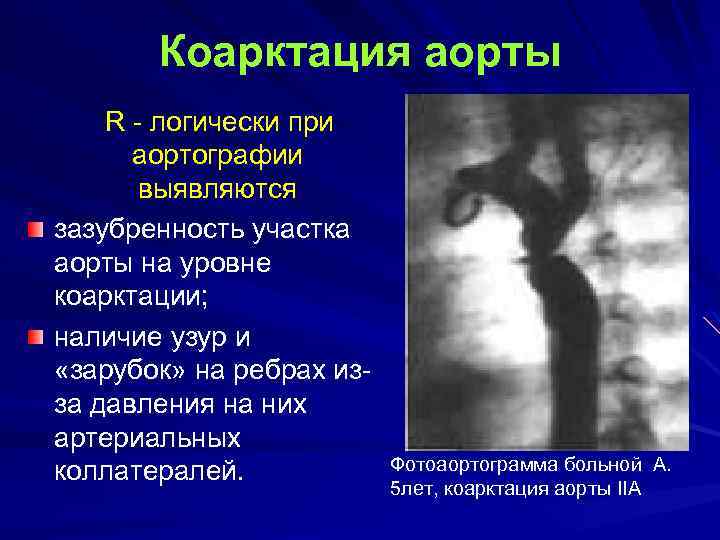
Коарктация аорты R - логически при аортографии выявляются зазубренность участка аорты на уровне коарктации; наличие узур и «зарубок» на ребрах изза давления на них артериальных коллатералей. Фотоаортограмма больной А. 5 лет, коарктация аорты IIА

Лекарственные АГ связаны с приемом ЛС Глюкокортикостероиды. Пероральные контрацептивы НПВП Симпатомиметики Другие ЛС

Синдром злокачественной АГ Высокие цифры ДАД - 130 мм рт. ст. и выше. Быстрое прогрессирование. Энцефалопатия: головная боль, тошнота, рвота, беспокойство или сонливость, приступы судорог, нарушение зрения и как следствие когнитивное снижение. Поражение почек: протеинурия, иногда гематурия, лейкоцитурия. Нейроретинопатия: отек сетчатки глаза, размытость контуров дисков зрительных нервов и отек их сосочков, геморрагии).

Определение и классификация гипертонического криза Определение. Быстрый и значительный подъем АД, сопровождается головной болью, головокружением, тошнотой, рвотой, ухудшением зрения, либо обострением ИБС, развитие острой ЛЖ недостаточности. Классификация кризов Осложненные - с грубым поражением органов мишеней: отек легких, ишемия или ИМ, острая гипертоническая энцефалопатия с возможным судорожным синдромом, расслаивающая аневризма аорты, ОПН. Не осложненные – минимальное поражение органов мишеней или отсутствие таковых.

4. Принципы лечения АГ Выдающийся канадский врач Уильям Ослер: «Среди прочих важной задачей врача является развенчание мифов, опасных для здоровья пациента» . Вопрос: «Какие мифы о лечении АГ можно развенчать?

Цель лечения артериальной гипертензии - максимальная степень снижения общего риска сердечно - сосудистой заболеваемости и смертности Виды лечения первичной АГ Немедикаментозные методы воздействия. Медикаментозные. Лечение вторичной АГ с помощью этиотропных средств и хирургических методов.

Методы воздействия на модифицируемые ФР Уже – 80! Уже – 94!

Методы воздействия на модифицируемые ФР Ежедневная физическая активность: заниматься не реже 3 -х раз в неделю по 30 -45 минут. Снижение избыточной массы тела: снизить калорийность пищи; Снижение избыточной массы тела повысить энергетические затраты. Ограничение потребления: поваренной соли, углеводов и жиров. Благоприятный режим труда и отдыха: чередовать физические нагрузки с периодами релаксации и расслабления. При соблюдении режима происходит нормализация функций нервной системы и сосудистых реакций. Организация здорового быта, отдыха, нормализация сна и трудовой деятельности. Отказ от курения табака и употребления алкоголя. Медикаментозная коррекция: уровня холестерина, урикемии, гликемии, веса.

Лекарственная терапия Рекомендации основаны на анализе рандомизированных исследований с жесткими конечными точками фатальными и нефатальными событиями; доказательств выгоды назначения терапии и сравнительной эффективности препаратов различных классов.

Лекарственная терапия АГ β - адреноблокаторы Диуретики Блокаторы кальциевых каналов Ингибиторы АПФ Блокаторы рецепторов ангиотензина II α - адреноблокаторы Препараты центрального действия
11.Артериальные гипертензии.ppt