Гипертоническая болезнь.pptx
- Количество слайдов: 61

Артериальная гипертония Кафедра внутренних болезней № 1 Зав. кафедрой И. Н. Тотров

Артериальная гипертония (АГ) это стойкое повышение артериального давления выше 140/90 мм рт ст с соответствующей клинической картиной. • Частота заболевания в популяции - 15 -39%. Заболеваемость среди родственников 60 -80%. • При АГ повышается общая смертность в 2 -5 раз, а смертность от сердечно-сосудистых заболеваний - в 2 -3 раза. От АГ в РФ умирает около 500 тысяч человек в год.

Классификация АГ. • • • I эссенциальная гипертония (гипертоническая болезнь) - первичная (90% всех артериальных гипертоний). II симптоматические - вторичные (10%) гипертонии. Сюда относятся артериальная гипертензия при 1) гломерулонефрите, пиелонефрите и других воспалительных, дистрофических, обменных, опухолевых, сосудистых заболеваниях и врождённых аномалиях почек, 2) сужении сонных, базилярных и вертебральных артерий, коарктации аорты, болезни Такаясу (аортоартериит), 3) травмах, опухолях, воспалении мозга, 4) бронхиальной астме, хроническом бронхите, 5) опухолях надпочечников (феохромоцитоме, альдостероме - первичный альдостеронизм или синдром Кона, глюкостероме - синдроме Иценко-Кушинга), опухолях гипофиза (аденоме с явлениями акромегалии, болезни Иценко-Кушинга), тиреотоксикозе, климаксе, 6) хронической недостаточности кровообращения, атрио-вентрикулярной блокаде, 7) анемиях, полицитемиях, 8) лекарственная - приём гормональных контрацептивов, кортикостероидов, симпатомиметиков, ингибиторов МАО (инказан, ниаламид), 9) отравлении талием, свинцом.

Классификация гипертонической болезни (эссенциальной гипертонии) А по стадиям: • I - только повышение артериального давления, • II - повышение артериального давления в сочетании с поражением органов-мишеней - гипертрофией левого желудочка сердца, изменением сосудов сетчатки (глазного дна) - ретинопатия, почек - нефропатия, • III - то же, что и II плюс поражение (артериолосклероз) сосудов органов– мишеней (страдающих чаще всего) – почек, сердца, мозга и наличие осложнений.

Б. по уровням АД (мм рт ст) • • • • Категория АД САД ДАД Оптимальное АД <120 <80 Нормальное АД 120 -129 80 -84 Высокое нормальное АД 130 -139 85 -89 АГ 1 -й степени (мягкая) 140 -159 90 -99 • САД 100 – 139 мм. рт. ст. • ДАД 60 – 89 мм. рт. ст. Нормальные показатели АД

по уровням АД (мм рт ст) • • • АГ 2 -й степени (умеренная) 160 -179 100 -109 АГ 3 -й степени (тяжелая) ≥ 180 ≥ 110 Изолированная систолическая АГ ≥ 140 <90 Злокачественная АГ выше 125 -130

Классификация гипертонической болезни по риску • Существуют следующие факторы риска прогрессирования артериальной гипертензии: • возраст (для женщин – более 65 лет); • курение; • явление гипертонии в семейном анамнезе; • дислипидемия; • ожирение; • содержание в крови С-реактивного белка в количестве, превышающем 1 мг/дл; • малоподвижность; • патологии толерантности к соединениям глюкозы; • повышенный уровень фибриногена; • сахарный диабет

Классификация гипертонической болезни по риску : • Низкий (при наличии 1 -2 показателей из списка предрасположенности, высоком нормальном давлении, а также артериальной гипертензии (АГ) 1 -ой степени). • Умеренный (при сочетании АГ 1 -ой степени и присутствия 1 -2 факторов риска, АГ 2 -ой степени). • Высокий (при наличии 3 и более предрасположенностей при АГ 1 -ой, 2 -ой степени, АГ 3 ей степени). • Очень высокий (при параллельном протекании АГ 3 -ей степени и более 3 -х факторов риска, а также ассоциированных клинических состояниях).

Примеры формулировки диагноза • ГБ II стадии. Степень АГ 3. ГЛЖ. ЗНК I. Риск 4 (очень высокий). • ГБ III стадии. Степень АГ 2. ИБС. Стенокардия напряжения II ФК. Риск 4 (очень высокий). • ГБ II стадии. Степень АГ 2. Атеросклероз аорты, сонных артерий. Риск 3 (высокий). • ГБ III стадии. Степень АГ 1. Облитерирующий атеросклероз сосудов нижних конечностей. ХПН. Риск 4 (очень высокий). • ГБ I стадии. Степень АГ 1. СД тип 2. Риск 4 (очень высокий). • ГБ III стадии. Степень АГ 2. ИБС. Стенокардия напряжения III ФК. Постинфарктный (крупноочаговый) и атеросклеротический кардиосклероз. ЗНК III. Риск 4 (очень высокий).

АД • Для постановки диагноза АГ необходимо измерение АД на приёме у врача, самостоятельно дома и суточное мониторирование. Измерение АД на ногах производится для диагностики коарктации аорты. В норме на ногах АД на 5 -20 мм выше, чем на руках. При коарктации аорты ( врождённый порок сердца, проявляющийся сегментарным сужением просвета аорты. Лечение коарктации аорты хирургическое. ) АД на ногах снижается. Для правильного измерения необходимо пользоваться специальной манжетой.

АД • • Суточное мониторирование АД (СМАД) предполагает регистрацию АД с интервалами 15 мин в дневные часы и 30 мин в ночные. Ситуации, в которых выполнение СМАД наиболее целесообразно: - выраженные колебания АД во время одного или нескольких визитов к врачу; - подозрение на "гипертонию белого халата" у больных с низким риском АГ; - симптомы, которые позволяют заподозрить наличие гипотонических эпизодов; - АГ, резистентная к медикаментозному лечению; - АГ на рабочем месте, маскированная гипертония. При СМАД выявлены феномены: «гипертония белого халата» (синоним: «амбулаторная гипертония» ), при которой повышение АД регистрируется только на приёме у врача, «маскированная гипертония» ; при которой повышенные цифры АД регистрируются только в домашних условиях, «гипертония на рабочем месте (синоним «офисная гипертония» ) - повышение АД во время работы.

Психосоциальные факторы, способствующие развитию «гипертонии на рабочем месте» : • -подавляемое раздражение, связанное с негативной психологической обстановкой, • -большая профессиональная нагрузка, • -невозможность придерживаться оптимального режима труда и отдыха, • -неуверенность в сохранении рабочего места, • -ограниченные шансы для профессионального продвижения, • -неудовлетворительные карьерные возможности, • -высокие профессиональные требования при низком уровне свободы в принятии решений.

Нормальные значения АД в зависимости от времени и места определения в кабинете врача – 140/90, дома – 130 -135/85, в 24 часа – 125 -130/80, днём – 130 -135/85, ночью – 120/70. Отсутствие ночного снижения АД или чрезмерное его снижение увеличивают риск поражения органов-мишеней. • Диагноз АГ ставится тогда, когда повышенный уровень АД обнаруживается во время двух подряд посещений врача в течение 2 -4 недель или во время одного визита к врачу дважды. • • •

Регуляция АД • Регуляция АД быстрая осуществляется симпто-адреналовой системой (когда предполагается борьба или бегство). • Регуляция АД медленная (постоянная) осуществляется двумя механизмами - прессорным (повышает АД) и депрессорным (понижают).

Регуляция АД • К прессорному относится ренинангиотензиновая система и альдостерон (РААС), • к депрессорному - простагландины и калликреин-кининовая система. Их воздействие реализуется через СВ, ЧСС, ОПСС, ОЦК.

Регуляция АД • Альдостерон - гормон надпочечников, • ренин, калликреин, кинины (основной - брадикинин), простагландины вырабатываются почками и эндотелием кровеносных сосудов.
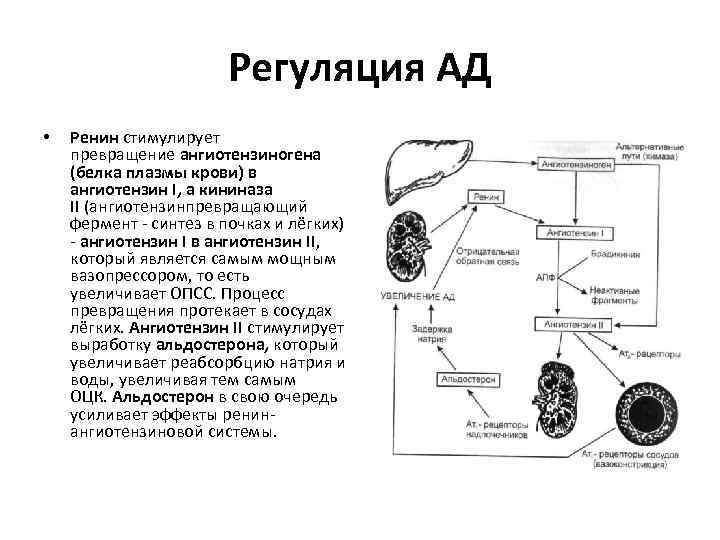
Регуляция АД • Ренин стимулирует превращение ангиотензиногена (белка плазмы крови) в ангиотензин I, а кининаза II (ангиотензинпревращающий фермент - синтез в почках и лёгких) - ангиотензин I в ангиотензин II, который является самым мощным вазопрессором, то есть увеличивает ОПСС. Процесс превращения протекает в сосудах лёгких. Ангиотензин II стимулирует выработку альдостерона, который увеличивает реабсорбцию натрия и воды, увеличивая тем самым ОЦК. Альдостерон в свою очередь усиливает эффекты ренинангиотензиновой системы.

Регуляция АД • Ренин-ангиотензиновая система активизируется также увеличением концентрации натрия в крови.

Регуляция АД • Простагландины (I 2 и E 2) ингибируют выработку ренина, уменьшают реабсорбцию натрия и воды, расширяют сосуды. • Брадикинин расширяет сосуды. Его синтез активизируется калликреином

Этиология гипертонической болезни • передающийся по наследству дефект кальциевых каналов оболочек гладкомышечных клеток артерий (Ю. В. Постнов). Причиной дефекта является мутация в геноме, в которой, возможно, повинен ретровирус. Тип передачи, вероятно, аутосомно-доминантный с неполной пенетрантностью

Этиология ГБ • Причинами возникновения гипертонической болезни являются атеросклеротические поражения периферических сосудов и нарушение нейроэндокринной регуляции Полной ясности в понимании этиологии гипертонической болезни нет. Зато хорошо известны факторы, способствующие развитию заболевания: — нейропсихическое перенапряжение эмоциональный стресс; — наследственно-конституционные особенности, — профессиональные вредности (шум, напряжение зрения, повышенная и длительная концентрация внимания); — избыточная масса тела и особенности питания (излишнее потребление соленой и острой пищи]; — злоупотребление курением и алкоголем; — возрастная перестройка регуляторных механизмов (юношеская гипертония, климакс у женщин); — травмы черепа; — гиперхолестеринемия; — болезни почек; —атеросклероз; — аллергические заболевания и т. д.

Патогенез ГБ Поскольку уровень АД определяется соотношением сердечного (минутного) выброса крови и периферического сосудистого сопротивления, патогенез ГБ формируется вследствие изменения этих двух показателей, которые могут быть следующими: • 1) повышение периферического сопротивления, обусловленное либо спазмом, либо атеросклеротическим поражением периферических сосудов; • 2) увеличение минутного объема сердца вследствие интенсификации его работы или возрастания внутрисосудистого объема циркулирующей крови (увеличение плазмы крови из-за задержки натрия); • 3) сочетание увеличенного минутного объема и повышения периферического сопротивления.

Патогенез ГБ • В нормальных условиях рост минутного объема сочетается со снижением периферического сопротивления, в результате чего АД не повышается. При ГБ эта согласованность нарушена вследствие расстройства регуляции АД и поэтому гиперреактивность нервных центров, регулирующих уровень АД, ведет к усилению прессорных влияний. Прессорные влияния (т. е. повышающие давление) в сосудистом русле могут развиваться вследствие повышения: • а) активности симпато-адреналовой системы; • б) выработки ренальных (почечных) прессорных веществ; • в) выделения вазопрессина.

Патогенез ГБ • Возрастание активности симпатоадреналовой системы является основным фактором повышения АД в начальном периоде ГБ, именно тогда начинается формирование гиперкинетического типа кровообращения, с характерным повышением сердечного выброса при пока еще малоизмененном общем периферическом сопротивлении. Независимо от клинического и патогенетического вариантов течения гипертонической болезни повышение АД приводит к развитию артериосклероза трех основных органов: сердца, головного мозга, почек. Именно от их функционального состояния зависят течение и исход гипертонической болезни

Факторы риска: • • • 1. мужчины старше 65 л, женщины – 55 лет (климакс), 2. родственники больного АГ, 3. негроидная и монголоидная расы, 4. избыточная масса тела, особенно абдоминальное ожирение (объём талии у женщин 88 см и более, у мужчин 102 см и более), 5. гиперстеническая конституция, 6. избыточное потребление соли (до 15 гсутки - норма), 7. курение, злоупотребление алкоголем, 8. злоупотребление колой, кофе, сыром, 9. дислипидемия, 10. вегето-сосудистая дистония по гипертоническому типу, 11. нарушение толерантности к глюкозе и СД, 12. гиподинамия,

Факторы риска: • 13. психо-эмоциональное, умственное и физическое перенапряжение, • 14. возраст матери при рождении больного АГ более 35 лет, • 15. склонность к гиперкоагуляции, • 16. появление в крови СРБ, • 17. дефицит магния, • 18. приём гормональных контрацептивов, симпатомиметиков, солодки, • 19. проживание в городе.

Клиника • Течение кризовое. • Жалобы и симптоматика появляется во время кризов. • Вне криза самочувствие может быть хорошим даже при повышенном АД – бессимптомное течение.

Гипертонический криз • Жалобы • Объективные данные

Осложнения артериальной гипертонии: • 1. инсульт, • 2. инфаркт миокарда, • 3. острая левожелудочковая недостаточность, • 4. стеноз устья аорты, • 5. ХПН, • 6. застойная недостаточность кровообращения

Исходы • 1) выздоровление (только в ранних стадиях - 10 -16% случаев), • 2) ремиссия (60 -65%), • 3) смерть от НК или ХПН. • Прогноз: неблагоприятный для выздоровления и благоприятный для жизни.

Инструментальная и лабораторная диагностика выявляет признаки поражения органов мишеней. • ЭКГ-признаки гипертрофии левого желудочка: . При нахождении признаков гипертрофии левого желудочка диагностируется II и III стадии ГБ. • Эхо. КГ: индекс массы миокарда левого желудочка ≥ 125 г/м 2, признаки утолщения стенки артерии (толщина слоя интима-медиа сонной артерии ≥ 0, 9 мм) или атеросклеротические бляшки магистральных сосудов. • Анализ крови: повышение креатинина в сыворотке крови до 133 ммоль/л у мужчин и 124 ммоль/л у женщин, а также снижение клиренса креатинина до 60 -70 мл/мин свидетельствуют о начальных признаках почечной недостаточности. Повышается концентрация мочевой кислоты в крови, что может коррелировать с нефроангиосклерозом. • Анализ мочи: протеинурия или микроальбуминурия до 30 -300 мг/сут.

Исследование глазного дна проводит врач-окулист. При помощи специальных приборов изучается состояние сетчатки, её сосудов и диска зрительного нерва (места его выхода из головного мозга). Этот не инвазивный и безопасный метод - единственный, позволяющий изучить состояние церебральных сосудов. • При ГБ развивается ретинопатия. Она может быть четырёх степеней. • I - минимальное сегментарное или диффузное сужение артерии, • II - отчётливое сужение просвета артерии с уплотнением её стенок и расширение вен - симптом Салюса-Гунна, • III - склероз и сужение артериол, геморрагии в сетчатку, участки некроза сетчатки в виде ватных пятен за счёт инфарктов сетчатки, • IV - отёк дисков зрительного нерва, отслойка сетчатки. Изменения в сетчатке могут привести к ухудшению зрения вплоть до слепоты. • На основании изменений глазного дна определяется стадия ГБ. Если такие изменения есть - это II или III стадии ГБ.


Симптоматические, или вторичные, артериальные гипертензии (СГ) — это артериальные гипертензии, причинно связанные с определенными заболеваниями или повреждениями органов (или систем), участвующих в регуляции артериального давления.

Этиологическими факторами для СГ являются многочисленные заболевания, сопровождающиеся развитием артериальной гипертензии как симптома. Описано более 70 подобных заболеваний. Заболевания почек, почечных артерий и мочевыводящей системы: а) приобретенные: диффузный гломерулонефрит, хронический пиелонефрит, интерстициальный нефрит, системные васкулиты, амилоидоз, диабетический гломерулосклероз, атеросклероз, тромбоз и эмболия почечных артерий, пиелонефрит на фоне мочекаменной болезни, обструктивные уропатии, опухоли, туберкулез почек и т. п. • б) врожденные: гипоплазия, дистопия, аномалии развития почечных артерий, гидронефроз, поликистоз почек, патологически подвижная почка и другие аномалии развития и положения почек.

Этиологическими факторами для СГ являются • Заболевания эндокринной системы: феохромоцитома и феохромобластома; альдостерома (первичный альдостеронизм, или синдром Конна); кортикостерома; болезнь и синдром Иценко - Кушинга; акромегалия; диффузный токсический зоб. • Заболевания сердца, аорты и крупных сосудов: а) пороки сердца приобретенные (недостаточность клапана аорты и др. ) и врожденные (открытый артериальный проток и др. ); заболевания сердца, сопровождающиеся застойной сердечной недостаточностью и полной атриовентрикулярной блокадой; б) поражения аорты врожденные (коарктация) и приобретенные(артерииты аорты и ее ветвей, атеросклероз); стенозирующие поражения сонных и позвоночных артерий и др. • Заболевания ЦНС: опухоль мозга; энцефалит; травмы; очаговые ишемические поражения и др. • Реноваскулярные (вазоренальные) артериальная гипертензия относятся к почечным СГ.

• • • Патогенез (что происходит? ) во время симптоматических артериальных гипертензий Механизм развития С Г при каждом заболевании имеет отличительные черты. Они обусловлены характером и особенностями развития основного заболевания. Так, при почечной патологии и реноваскулярных поражениях пусковым фактором является ишемия почки, а доминирующим механизмом повышения артериального давления — рост активности прессорных и снижение активности депрессорных почечных агентов. При эндокринных заболеваниях первично повышенное образование некоторых гормонов является непосредственной причиной повышения артериального давления. Вид гиперпродуцируемого гормона — альдостерон или другой минералокортикоид, катехоламины, СТГ, АКТГ и глюкокортикоиды — зависит от характера эндокринной патологии. При органических поражениях ЦНС создаются условия для ишемии центров, регулирующих артериальное давление, и нарушений центрального механизма регуляции артериального давления, вызванного не функциональными (как при гипертонической болезни), а органическими изменениями.

что происходит? • • • При гемодинамических СГ, обусловленных поражением сердца и крупных артериальных сосудов, механизмы повышения артериального давления не представляются едиными и определяются характером поражения. Они связаны: с нарушением функции депрессорных зон (синокаротидной зоны), понижением эластичности дуги аорты (при атеросклерозе дуги); с переполнением кровью сосудов, расположенных выше места сужения аорты (при ее коарктации), с дальнейшим включением почечноишемического ренопрессорного механизма; с сужением сосудов в ответ на уменьшение сердечного выброса, увеличением объема циркулирующей крови, вторичным гиперальдостеронизмом и повышением вязкости крови (при застойной сердечной недостаточности); с увеличением и ускорением систолического выброса крови в аорту(недостаточность клапана аорты) при возрастании притока крови к сердцу(артериовенозные свищи) или увеличении продолжительности диастолы(полная АV блокада)

Выделяют четыре основные группы СГ • Почечные (нефрогенные). • Эндокринные. • Гипертензии, обусловленные поражением сердца и крупных артериальных сосудов (гемодинамические). • Центрогенные (обусловленные органическим поражением нервной системы). Иногда выделяется группа СГ при сочетанных поражениях[Арабидзе Г. Г. , 1982].

Диагностика Клинические проявления при С Г в большинстве случаев складываются из симптомов, обусловленных повышением артериального давления, и симптомов основного заболевания. • Повышением артериального давления можно объяснить головные боли, головокружение, мелькание «мушек» перед глазами, шум и звон в ушах, разнообразные боли в области сердца и другие субъективные ощущения. Обнаруживаемые при физикальном обследовании гипертрофия левого желудочка, акцент II тона над аортой — результат стабильной артериальной гипертензии. Выявляются характерные изменения сосудов глазного дна. Рентгенологически и электрокардиографически обнаруживают признаки гипертрофии левого желудочка ( «Гипертоническая болезнь» ). Симптомы основного заболевания: • могут быть ярко выраженными, в таких случаях характер СГ устанавливают на основании развернутой клинической симптоматики соответствующего заболевания; • могут отсутствовать, заболевание проявляется только повышением артериального давления; в такой ситуации предположения о симптоматическом характере артериальной гипертензии возникают при: •

Диагностика а) развитии артериальной гипертензии у лиц молодого возраста и старше 50 — 55 лет; б) остром развитии и быстрой стабилизации артериальной гипертензии на высоких цифрах; в) бессимптомном течении артериальной гипертензии; г) резистентности к гипотензивной терапии; д) злокачественном характере течения артериальной гипертензии. • По характеру течения СГ, как и гипертоническую болезнь, разделяют на доброкачественные и злокачественные формы. Синдром злокачественной артериальная гипертензия встречается в 13 — 30 % всех СГ. • Различная выраженность симптомов и широкий круг заболеваний, сопровождающихся артериальной гипертензией, обусловливают чрезвычайную вариабельность клинической картины С Г. В связи с этим этапы диагностического поиска будут представлены отдельно для каждой группы заболеваний, выделенных в классификации.

Почечные (нефрогенные) гипертензии • Почечные артериальные гипертензии — наиболее частая причина СГ (70 — 80 %). Они подразделяются на артериальную гипертензию при заболеваниях паренхимы почек, реноваскулярные (вазоренальные) гипертензии и артериальные гипертензии, связанные с нарушением оттока мочи. Большую часть почечных артериальных гипертензий представляют заболевания с ренопаренхиматозной и вазоренальной патологией. • Клиническая картина многочисленных заболеваний, сопровождающихся артериальной гипертензией почечного генеза, может проявляться следующими синдромами:
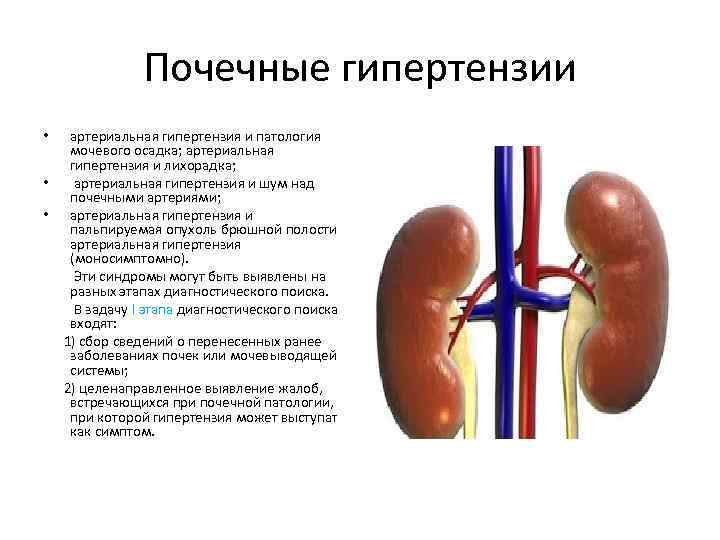
Почечные гипертензии артериальная гипертензия и патология мочевого осадка; артериальная гипертензия и лихорадка; • артериальная гипертензия и шум над почечными артериями; • артериальная гипертензия и пальпируемая опухоль брюшной полости; артериальная гипертензия (моносимптомно). Эти синдромы могут быть выявлены на разных этапах диагностического поиска. В задачу I этапа диагностического поиска входят: 1) сбор сведений о перенесенных ранее заболеваниях почек или мочевыводящей системы; 2) целенаправленное выявление жалоб, встречающихся при почечной патологии, при которой гипертензия может выступать как симптом. •

Почечные гипертензии • Указания на имеющуюся у больного патологию почек (гломеруло- и пиелонефрит, мочекаменная болезнь и т. д. ), связь ее с развитием артериальной гипертензии позволяют сформулировать предварительную диагностическую концепцию. • При отсутствии характерного анамнеза наличие жалоб на изменение цвета и количества мочи, дизурические расстройства, появление отеков помогает связать повышение артериального давления с почечной патологией без определенных высказываний о характере поражения почек. Эти сведения необходимо получить на последующих этапах обследования больного. • Если больной предъявляет жалобы на лихорадку, боли в суставах и животе, повышение артериального давления, то можно заподозрить узелковый периартериит — заболевание, при котором почки являются лишь одним из органов, вовлеченных в процесс. • Сочетание повышенного артериального давления с лихорадкой характерно для инфекции мочевыводящих путей (жалобы на дизурические расстройства), встречается также при опухолях почек.

Почечные гипертензии • • • На II этапе диагностического поиска выявляют симптомы, обусловленные повышением артериального давления (описаны ранее) и основным заболеванием. Наличие выраженных отеков при соответствующем анамнезе делает предварительный диагноз гломерулонефрита более достоверным. Возникают предположения и об амилоидозе. При физикальном обследовании больного может быть обнаружен систолический шум над брюшной аортой у места отхождения почечных артерий, тогда можно предположить реноваскулярный характер артериальной гипертензии. Уточненный диагноз ставят по данным ангиографии. Обнаружение при пальпации живота опухолевого образования у больных артериальной гипертензией позволяет предположить поликистоз почек, гидронефроз или гипернефрому. Это делается для того, чтобы из огромного количества исследований, предполагаемых на III этапе, выбрать необходимые именно данному больному для постановки окончательного диагноза. На основании оценки выявленных синдромов можно высказать следующие предположения о заболеваниях, сопровождающихся артериальной гипертензией почечного генеза.

Почечные гипертензии • • • Сочетанием артериальной гипертензии с патологией мочевого осадка проявляется: а) хронический и острый гломерулонефрит; 6) хронический пиелонефрит. Сочетание артериальной гипертензии и лихорадки наиболее часто встречается при: а) хроническом пиелонефрите; б) поликистозе почек, осложненном пиелонефритом; в) опухолях почки; г) узелковом периартериите. Сочетание артериальной гипертензии с пальпируемой опухолью в брюшной полости наблюдается при: а) опухоли почек; б) поликистозе; в) гидронефрозе. Сочетанием артериальной гипертензии с шумом над почечными артериями характеризуется стеноз почечных артерий различного происхождения. Моносимптомная артериальная гипертензия характерна для: а) фибромускулярной гиперплазии почечных артерий (реже стенозирующего атеросклероза почечных артерий и некоторых форм артериита); б) аномалий развития почечных сосудов и мочевыводящих путей. На III этапе диагностического поиска производят: а) обязательное обследование всех больных (см. «Гипертоническая болезнь» ); б) специальные исследования по показаниям.

Почечные гипертензии • • • Исследования по показаниям включают: количественную оценку бактериурии, суточную потерю белка с мочой; суммарное исследование функции почек; раздельное исследование функции обеих почек (изотопная ренография и сканирование, инфузионная и ретроградная пиелография, хромоцистоскопия); ультразвуковое сканирование почек; компьютерную томографию почек; контрастную ангиографию (аортография с исследованием почечного кровотока и каваграфия с флебографией почечных вен); исследование крови на содержание ренина и ангиотензина. Показания к проведению того или иного дополнительного исследования зависят от предварительного диагностического предположения и результатов рутинных (обязательных) методов обследования. Уже по результатам обязательных методов исследования (характер мочевого осадка, данные бактериологического исследования) можно иногда подтвердить предположение о гломеруло- или пиелонефрите. Однако для окончательного решения вопроса нужны дополнительные исследования. Эти исследования включают анализ мочи по Нечипоренко, посев мочи по Гулду (с качественной и количественной оценкой бактериурии), проведение преднизолоновой пробы (провокация лейкоцитурии после внутривенного введения преднизолона), изотопной ренографии и сканирования, хромоцистоскопии и ретроградной пиелографии. Кроме того, следует безупречно выполнить инфузионную урографию. В сомнительных случаях для окончательного диагноза латентно протекающего пиелонефрита или гломерулонефрита производят биопсию почки.

Почечные гипертензии • • Нередко патологический процесс в почках многие годы протекает скрыто и сопровождается минимальными и непостоянными изменениями мочи. Небольшая протеинурия приобретает диагностическое значение только при учете суточного количества теряемого с мочой белка: протеинурию более 1 г/сут можно рассматривать как косвенное указание на связь артериальной гипертензии с первичным поражением почек. Экскреторная урография исключает (или подтверждает) наличие камней, аномалий развития и положения почек (иногда почечных сосудов), которые могут быть причиной макро- и микрогематурии. При гематурии для исключения опухоли почек, помимо экскреторной урографии, проводят сканирование почек, компьютерную томографию и на завершающем этапе — контрастную ангиографию (аорто- и кавография). Диагноз интерстициального нефрита, также проявляющегося микрогематурией, может быть поставлен только с учетом результатов биопсии почек. Биопсия почки и гистологическое исследование биоптата позволяют окончательно подтвердить диагноз амилоидного ее поражения.

Почечные гипертензии • • В случае предположения о вазоренальной гипертензии установить ее характер можно по данным контрастной ангиографии. Эти исследования — биопсия почки и ангиография — проводятся по строгим показаниям. Ангиографию проводят больным молодого и среднего возраста при стабильной диастолической артериальной гипертензии и неэффективности лекарственной терапии (небольшое снижение артериального давления наблюдается только после применения массивных доз препаратов, действующих на разные уровни регуляции артериального давления). Данные ангиографии трактуются следующим образом: односторонний стеноз артерии, устья и средней части почечной артерии, сочетающийся с признаками атеросклероза брюшной аорты (неровность ее контура), у мужчин среднего возраста характерен для атеросклероза почечной артерии; чередование на ангиограмме участков стеноза и дилатации пораженной почечной артерии с локализацией стеноза в средней трети ее (а не в устье) при неизмененной аорте у женщин моложе 40 лет свидетельствует о фибромускулярной гиперплазии стенки почечной артерии; двустороннее поражение почечных артерий от устьев и до средней трети, неравномерность контуров аорты, признаки стеноза других ветвей грудной и брюшной аорты характерны для артериита почечных артерий и аорты.

Эндокринные гипертензии Среди эндокринных заболеваний, сопровождающихся артериальной гипертензией, не рассматривается диффузный токсический зоб, так как артериальная гипертензия при нем не вызывает сложностей в диагностике, а по своему механизму является преимущественно гемодинамической. • Клиническая картина других эндокринных заболеваний, протекающих с повышением артериального давления, может быть представлена в виде следующих синдромов: • артериальная гипертензия и симпатико-адреналовые кризы; • артериальная гипертензия с мышечной слабостью и мочевым синдромом; • артериальная гипертензия и ожирение; • артериальная гипертензия и пальпируемая опухоль в брюшной полости (редко). Выявление этих синдромов на разных этапах диагностического поиска позволяет предположительно высказаться об эндокринном генезе артериальной гипертензии. •

Эндокринные гипертензии • Ha l этапе диагностического поиска жалобы больного на возникновение гипертонических кризов, сопровождающихся приступами сердцебиений, мышечной дрожью, профузными потами и бледностью кожных покровов, головными болями, болями за грудиной, позволяют говорить о феохромоцитоме. Если перечисленные жалобы возникают на фоне лихорадки, похудания (проявление интоксикации), сопровождаются болями в животе (метастазы в регионарные забрюшинные лимфатические узлы? ), вероятно предположение о феохромобластоме. • Вне кризов артериальное давление может быть нормальным или повышенным. Склонность к обморокам (особенно при вставании с постели) на фоне постоянно высокого артериального давления также характерна для феохромоцитомы, протекающей без кризов.
Эндокринные гипертензии • Жалобы больного на повышение артериального давления и приступы мышечной слабости, снижение физической выносливости, жажду и обильное мочеиспускание, особенно в ночные часы, создают классическую клиническую картину первичного гиперальдостеронизма (синдром Конна) и выявляют возможную причину артериальной гипертензии уже на I этапе диагностического поиска. Сочетание приведенных симптомов с лихорадкой и болями в животе делает вероятным предположение об аденокарциноме надпочечника.
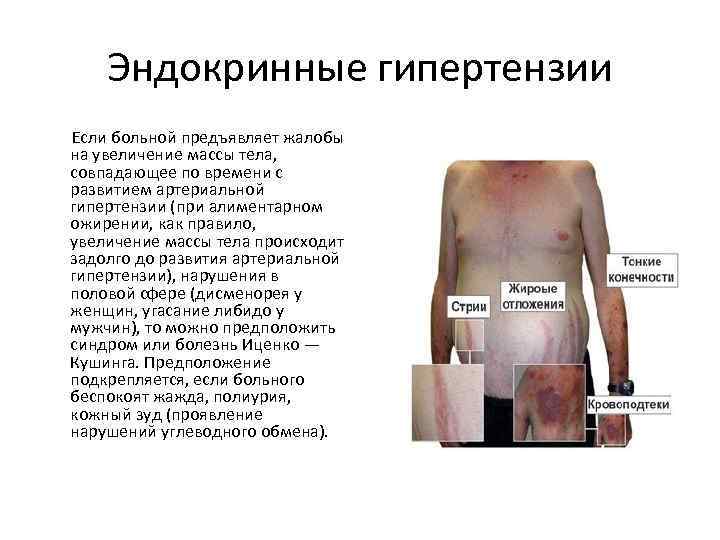
Эндокринные гипертензии Если больной предъявляет жалобы на увеличение массы тела, совпадающее по времени с развитием артериальной гипертензии (при алиментарном ожирении, как правило, увеличение массы тела происходит задолго до развития артериальной гипертензии), нарушения в половой сфере (дисменорея у женщин, угасание либидо у мужчин), то можно предположить синдром или болезнь Иценко — Кушинга. Предположение подкрепляется, если больного беспокоят жажда, полиурия, кожный зуд (проявление нарушений углеводного обмена).

Эндокринные гипертензии • • Таким образом, I этап диагностического поиска является очень информативным для диагностики эндокринных заболеваний, сопровождающихся артериальной гипертензией. Сложности возникают при феохромоцитоме, не сопровождающейся кризами. В данной ситуации диагностическое значение последующих этапов, особенно III, чрезвычайно возрастает. На II этапе диагностического поиска физикальные методы обследования позволяют выявить: а) изменения сердечно-сосудистой системы, развивающиеся под влиянием повышения артериального давления; б) преимущественное отложение жира на туловище при относительно худых конечностях, розовые стрии, угри, гипертрихоз, свойственные болезни и синдрому Иценко —Кушинга; в) слабость мышц, вялые параличи, судороги, характерные для синдрома Конна; положительные симптомы Хвостека и Труссо; Симптом Хвостека — поколачивание щеки между скуловой дугой и углом рта у места выхода лицевого нерва вызывает молниеносные сокращения мускулатуры рта, носа, наружного угла глаза. Симптом Труссо — сдавление нервно-сосудистого пучка в области борозды двуглавой мышцы при помощи манжетки вызывает судорожное сведение пальцев (рука акушера) – гипокальциемия, периферические отеки (изредка наблюдаются при альдостероме); г) округлое образование в животе (надпочечник). Уточнение характера опухоли возможно только на III этапе. Необходимо провести провокационный тест: бимануальная пальпация области почек поочередно в течение 2 — 3 мин может вызвать катехоламиновый криз при феохромоцитоме. Отрицательные результаты этой пробы не исключают феохромоцитомы, так как она может иметь вне надпочечниковое расположение.

Эндокринные гипертензии • III этап диагностического поиска приобретает решающее значение, поскольку позволяет: а) поставить окончательный диагноз; б) выявить локализацию опухоли; в) уточнить ее характер; г) определить тактику лечения. Уже при проведении обязательных исследований обнаруживаются характерные изменения: лейкоцитоз и эритроцитоз в периферической крови, гипергликемия и гипокалиемия; стойкая щелочная реакция мочи (вследствие высокого содержания калия), характерная для первичного гиперальдостеронизма. При развитии «гипокалиемической нефропатии» выявляются полиурия, изостенурия, никтурия при исследовании мочи по Зимницкому. • Из дополнительных методов исследования для выявления или исключения первичного альдостеронизма производят: • исследование суточного выделения калия и натрия в моче с подсчетом коэффициента Na/K (при синдроме Конна он более 2); • определение содержания калия и натрия в плазме крови до и послеприема 100 мг гипотиазида (выявление гипокалиемии при первичном альдостеронизме, если исходные показатели нормальные); • определение щелочного резерва крови (выраженный алкалоз при первичном альдостеронизме); • определение содержания альдостерона в суточной моче (увеличено при первичном альдостеронизме); • определение уровня ренина в плазме крови (понижение активности ренина при синдроме Конна).
Эндокринные гипертензии • • • Решающее значение для диагностики всех опухолей надпочечника имеют данные следующих исследований: ретропневмоперитонеума с томографией надпочечников; радионуклидного исследования надпочечников; компьютерной томографии; селективной флебографии надпочечников. Особенно сложно выявить феохромоцитому вне надпочечниковой локализации. При наличии клинической картины заболевания и отсутствии опухоли надпочечников (по данным ретропневмоперитонеума с томографией) необходимо произвести грудную и брюшную аортографию с последующим тщательным анализом аортограмм.

Эндокринные гипертензии Из дополнительных методов для постановки диагноза феохромоцитомы до проведения указанных инструментальных методов производят следующие лабораторные исследования: • определение суточной экскреции с мочой катехоламинов и ванилилминдальной кислоты на фоне криза (резко повышена) и вне его; • раздельное исследование экскреции адреналина и норадреналина(опухоли, расположенные в надпочечниках и стенке мочевого пузыря, секретируют адреналин и норадреналин, опухоли других локализаций —только норадреналин); • гистаминовый (повыш. АД после в/в 0, 025 мг на 50/25 мм) и регитиновый (сниж. АД после в/в 5 мг пентоламина на 35/20 мм. с последующим исходным уровнем через 10 -15 мин. )тесты (при наличии феохромоцитомы положительные). • Из дополнительных методов исследования при подозрении на болезнь и синдром Иценко — Кушинга производят: • определение в суточной моче содержания 17 -кетостероидов и 17 -оксикортикостерои дов; • исследование суточного ритма секреции 17 - и 11 -оксикортикостероидов в крови (при болезни Иценко — Кушинга содержание гормонов в крови монотонно повышено в течение суток); • обзорный снимок турецкого седла и его компьютерную томографию (выявление аденомы гипофиза); • все описанные ранее инструментальные методы исследования надпочечников для выявления кортикостеромы. • Постановкой диагноза эндокринного заболевания заканчивается диагностический поиск.

Гемодинамические гипертензии Гемодинамические артериальные гипертензии обусловлены поражением сердца и крупных сосудов и подразделяются на: • систолические гипертензии при атеросклерозе, брадикардии, аортальной недостаточности; • регионарные гипертензии при коарктации аорты; • гиперкинетический циркуляторный синдром при артериовенозных фистулах; • ишемические застойные гипертензии при сердечной недостаточности и пороках митрального клапана.
Гемодинамические гипертензии • Все гемодинамические артериальные гипертензии связаны непосредственно с заболеваниями сердца и крупных сосудов, изменяющими условия системного кровотока, и способствуют подъему артериального давления. Характерно изолированное или преимущественное повышение систолического артериального давления.

Гемодинамические гипертензии Выявление симптоматических гипертензий базируется на четком и точном диагнозе заболеваний, сопровождающихся повышением артериального давления, и на исключении других форм СГ.

Спасибо за внимание!
Гипертоническая болезнь.pptx