АГ.PPT
- Количество слайдов: 45

Артериальная гипертензия

Гипертоническая болезнь (ГБ) Ø хронически протекающее заболевание, основным проявлением которого является АГ, не связанная с наличием патологических процессов, при которых повышение АД обусловлено известными, в современных условиях часто устраняемыми причинами (симптоматические АГ). Артериальная гипертензия Ø синдром повышения АД при ГБ и "симптоматических артериальных гипертензиях» .

Гормональные системы регуляции сосудистого тонуса Вазоконстрикторы Вазодилататоры Ангиотензин II Альдостерон Простагландины Кинины Эндотелины Оксид азота (NO) Норадреналин Нейропептид Y Кальцитонин Ген-связанный пептид Тромбоксан Простациклин

Классификация АГ 1. Первичная АГ (эссенциальная гипертензия, гипертоническая болезнь) Диагноз устанавливается только после исключения всех возможных причин формирования вторичной (симптоматической) артериальной гипертензии

2. Вторичные (симптоматические) АГ I. Систолическая гипертензия 1. Увеличение сердечного выброса (Аортальная недостаточность, Артериовенозная фистула, Тиреотоксикоз) 2. Склерозированная регидная аорта

2. Вторичные (симптоматические) АГ II. Систолические и диастолические гипертензии 1. Почечная 2. Эндокринная 3. Гипертензия беременных 4. Неврологические расстройства 5. Острый стресс, включая операционный 6. Экзогенные химические вещества (кокаин, НПВС, глюкокортикостероиды, эритропоэтин, циклоспорин, алкоголь)

Факторы риска появления АГ • Наследственность • Особенности неонотального периода • Масса тела • Метаболический синдром • Потребление алкоголя • Потребление соли • Психоэмоциональный стресс • Физическая активность
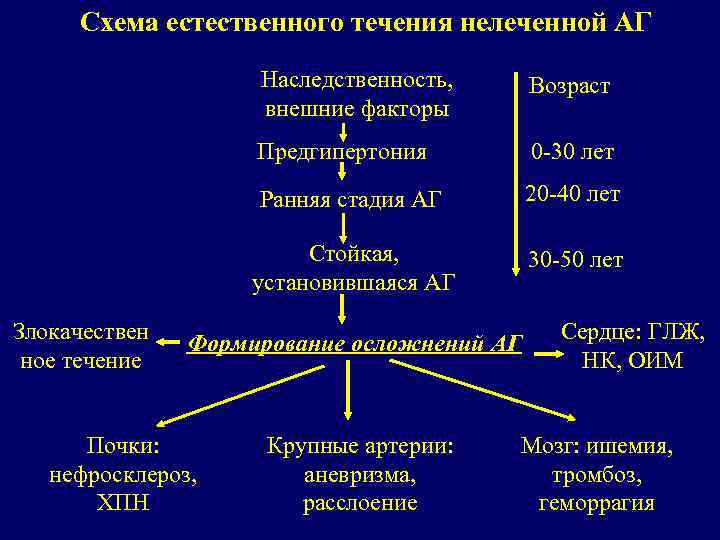
Схема естественного течения нелеченной АГ Наследственность, внешние факторы Предгипертония 0 -30 лет Ранняя стадия АГ 20 -40 лет Стойкая, установившаяся АГ Злокачествен ное течение Возраст 30 -50 лет Формирование осложнений АГ Почки: нефросклероз, ХПН Крупные артерии: аневризма, расслоение Сердце: ГЛЖ, НК, ОИМ Мозг: ишемия, тромбоз, геморрагия
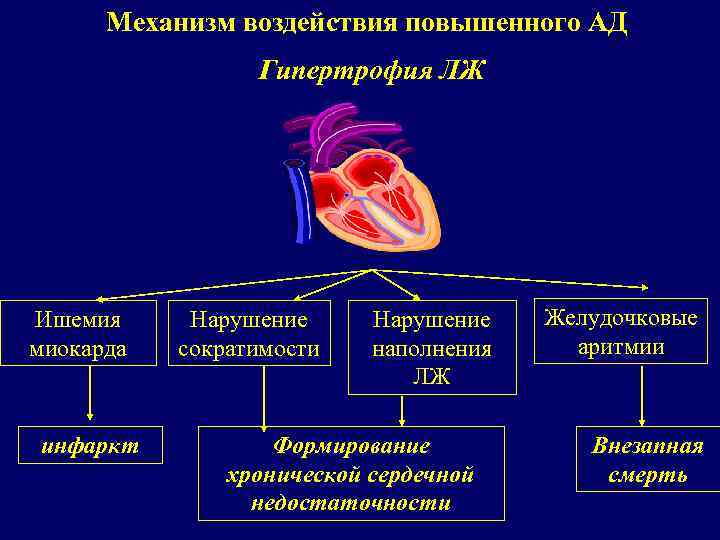
Механизм воздействия повышенного АД Гипертрофия ЛЖ Ишемия миокарда инфаркт Нарушение сократимости Нарушение наполнения ЛЖ Формирование хронической сердечной недостаточности Желудочковые аритмии Внезапная смерть

Диагностические критерии для выявления гипертрофии ЛЖ 1. ЭКГ: индекс Соколова-Лайона: (SV 1+RV 5 -6)>38 мм Корнельское произведение: ((RAVL+SV 5) мм x QRS мс) > 2440 мм х мс 2. Эхо. КГ: ИММЛЖ >125 г/м 2 для мужчин и >110 г/м 2 для женщин

Поражение ЦНС при АГ 1. Острые нарушение мозгового кровообращения - Инсульт (геморрагический, ишемический) - Преходящие нарушения мозгового кровообращения 2. Хронические формы сосудистой патологии головного мозга -Начальные проявления недостаточности кровоснабжения головного мозга - Дисциркуляторная энцефалопатия
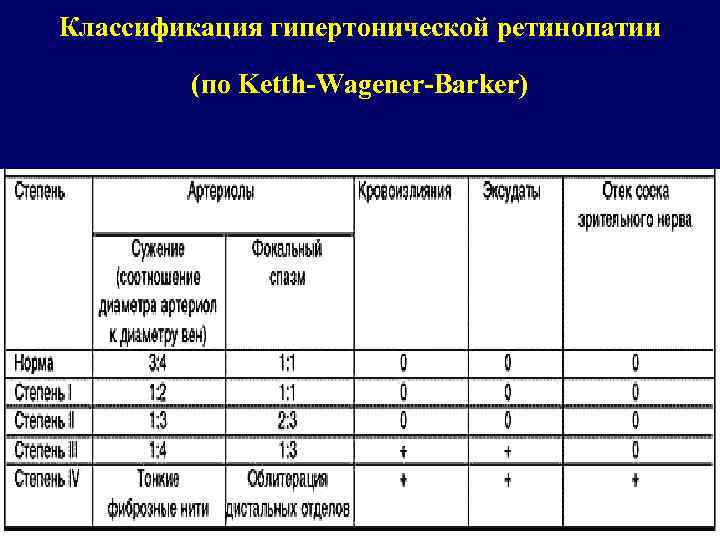
Классификация гипертонической ретинопатии (по Ketth-Wagener-Barker)

Гипертоническая нефропатии Маркеры поражения почек • • • Гиперурикемия ( в 25 %) Микроальбуминурия (30 -300 мг/сут. ) Внутриклубочковая гипертензия Повышение уровня креатинина Снижение клиренса креатинина < 60 мл/мин или СКФ < 60 мл/мин/1, 73 м 2 - начальные изменениях функции почек)

Расчет скорости клубочковой фильтрации Формула Кокрофта-Гаулта СКФ = [(140 - возраст (годы)) х масса тела (кг) х 88] / [креатинин (мкмоль/л) х 72]
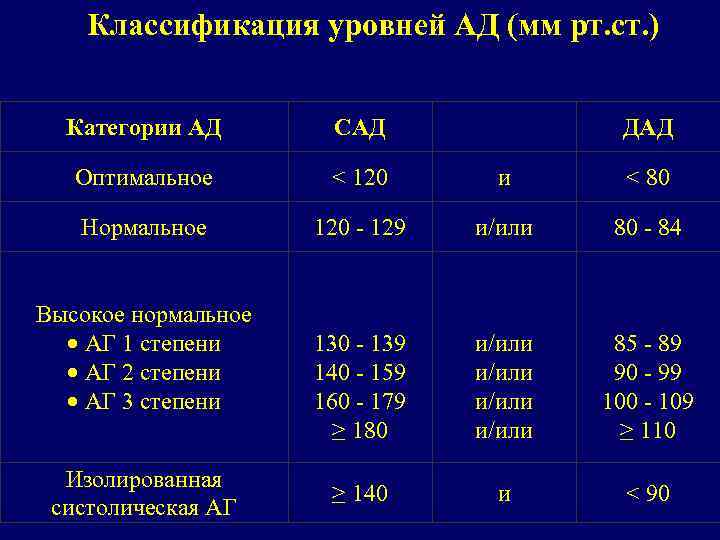
Классификация уровней АД (мм рт. ст. ) Категории АД САД ДАД Оптимальное < 120 и < 80 Нормальное 120 - 129 и/или 80 - 84 130 - 139 140 - 159 160 - 179 ≥ 180 и/или 85 - 89 90 - 99 100 - 109 ≥ 110 ≥ 140 и < 90 Высокое нормальное АГ 1 степени АГ 2 степени АГ 3 степени Изолированная систолическая АГ

Диагностика Задачи обследования: • определение степени и стабильности повышения АД • исключение вторичной (симптоматической) АГ или идентификация ее формы; • оценка общего сердечно-сосудистого риска Этапы диагностики: • повторные измерения АД • выяснение жалоб и сбор анамнеза • физикальное обследование • лабораторно-инструментальные методы исследования

Рекомендации по сбору анамнеза у больных АГ 1. Длительность существования АГ, уровень повышения АД 2. Диагностика вторичных форм АГ: o семейный анамнез почечных заболеваний; o наличие в анамнезе почечных заболеваний, инфекций мочевого пузыря, гематурии, злоупотребление анальгетиками (паренхиматозные заболевания почек); o употребление различных лекарств или веществ: оральные противозачаточные средства, назальные капли, стероидные и нестероидные противовоспалительные препараты, кокаин, эритропоэтин, циклоспорины; o эпизоды пароксизмального потоотделения, головных болей, тревоги, сердцебиений (феохромоцитома); o мышечная слабость, парестезии, судороги (альдостеронизм). 3. Факторы риска: o наследственная отягощенность по АГ, ССЗ, дислипидемии, СД; o наличие в анамнезе больного ССЗ, дислипидемии, СД; o курение; o нерациональное питание; o ожирение; o низкая физическая активность; o храп и указания на остановки дыхания во время сна (сведения со слов родственников пациента); o личностные особенности пациента.

4. Данные, свидетельствующие о поражении органом мишеней и ассоциированные клинические состояния : o головной мозг и глаза - головная боль, головокружения, нарушение зрения, речи, транзиторная ишемическая атака, сенсорные и двигательные расстройства; o сердце - сердцебиение, боли в грудной клетке, одышка, отеки; o почки - жажда, полиурия, никтурия, гематурия, отеки; o периферические артерии - похолодание конечностей, перемежающаяся хромота 5. Предшествующая антигипертензивная терапия : применяемые антигипертензивные препараты, их эффективность и переносимость. 6. Оценка возможности влияния на АГ факторов окружающей среды, семейного положения, рабочей обстановки.

Лабораторно-инструментальные методы исследования 1. Обязательные исследования: o общий анализ крови и мочи; o содержание в плазме крови глюкозы (натощак); o содержание в сыворотке крови ОХС, ХС ЛВП, ТГ, креатинина; o определение клиренса креатинина; o ЭКГ; 2. Дополнительные исследования: o содержание в сыворотке крови мочевой кислоты, калия; o Эхо. КГ; o определение МАУ; o исследование глазного дна; o УЗИ почек и надпочечников; o УЗИ брахиоцефальных и почечных артерий o рентгенография органов грудной клетки; o СМАД; o определение лодыжечно-плечевого индекса; o определение скорости пульсовой волны; o пероральный тест толерантности к глюкозе - при уровне глюкозы в плазме крови > 5, 6 ммоль/л (100 мг/дл); o количественная оценка протеинурии;

3. Углубленное исследование: o осложненная АГ - оценка состояния головного мозга, миокарда, почек, магистральных артерий; o выявление вторичных форм АГ - исследование в крови концентрации альдостерона, кортикостероидов, активности ренина; o определение катехоламинов и их метаболитов в суточной моче и/или в плазме крови; брюшная аортография; o КТ или магнитно-резонансная ангиография (МРТ) надпочечников, почек и головного мозга.

Измерение АД Условия для измерения АД : 1. Положение больного - сидя в удобной позе; рука на столе и находится на уровне сердца; манжета накладывается на плечо, нижний край ее на 2 см выше локтевого сгиба. 2. Исключается употребление кофе и крепкого чая в течение 1 часа перед исследованием; 3. Рекомендуется не курить в течение 30 минут до измерения АД; 4. Отменяется прием симпатомиметиков, включая назальные и глазные капли; 5. АД измеряется в покое после 5 -минутного отдыха; в случае если процедуре измерения АД предшествовала значительная физическая или эмоциональная нагрузка, период отдыха следует продлить до 15 -30 минут.

Показания для проведения СМАД: 1. Установление истинных цифр АД, постановка диагноза АГ 2. Выявление гипертонии белого халата 3. Выявление связи субъективных жалоб и гемодинамических показателей 4. Выявление резистентности к гипотензивной терапии 5. Оценка прогноза течения АГ 6. Выявление дисфункции вегетативной НС (вариабельность АД, ЧСС) 7. Оценка эффективности проводимой терапии 8. Показатели гемодинамики в ранние утренние часы

СМАД Рекомендуемая программа СМАД предполагает регистрацию АД с интервалами 15 мин в период бодрствования и 20 мин в период сна. Ориентировочные нормальные значения АД для периода бодрствования составляют 135/85 мм рт. ст. , в период сна – 120/70 мм рт. со степенью снижения АД в ночные часы на 10– 20%. АГ диагностируют при среднесуточном АД 135/85 мм рт. ст. , в период бодрствования >140/90 мм рт. ст. , в период сна 125/75 мм рт. ст.
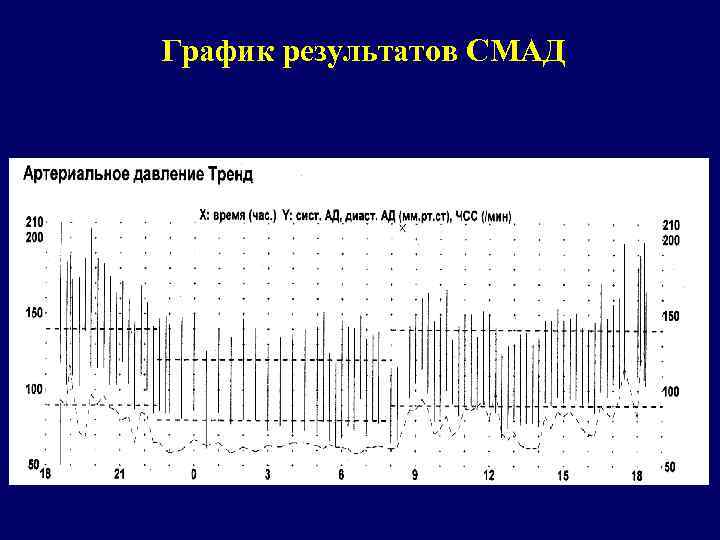
График результатов СМАД

У больных АГ прогноз зависит не только от уровня АД. Наличие сопутствующих факторов риска, степень вовлечения в процесс органов-мишеней, а также наличие ассоциированных клинических состояний имеют не меньшее значение, чем степень повышения АД, в связи с чем в современную классификацию введена стратификация больных в зависимости от степени риска.

Уровни риска возникновения сердечнососудистых осложнений течения АГ Низкий Риск развития сердечно-сосудистых осложнений течения АГ в ближайшие 10 лет менее 15% Средний Риск развития сердечно-сосудистых осложнений течения АГ в ближайшие 10 лет 15 -20 % Высокий Риск развития сердечно-сосудистых осложнений течения АГ в ближайшие 10 лет более 20% Очень высокий Риск развития сердечно-сосудистых осложнений течения АГ в ближайшие 10 лет более 30%

Категории риска развития сердечно-сосудистых осложнений у больных АГ Категория риска Низкий риск (риск 1) Диагностические критерии I степень АГ, нет факторов риска, поражения органов-мишеней, сердечно-сосудистых и ассоциированных заболеваний. Средний риск II-III степень АГ, нет факторов риска, поражения органов(риск 2) мишеней, сердечно-сосудистых и ассоциированных заболеваний. I-III степень АГ есть один или более факторов риска, нет поражения органов-мишеней, сердечно-сосудистых и ассоциированных заболеваний Высокий риск I-III степень АГ, есть поражения органов-мишеней ± другие (риск 3) факторы риска, нет ассоциированных заболеваний. Очень высокий риск I-III степень АГ, ± сахарный диабет ± другие факторы риска, есть ассоциированные заболевания и/или состояния. (риск 4)

Примеры диагностических заключений • ГБ I стадии. Степень АГ 2. Дислипидемия. Риск 2 (средний). • ГБ II стадии. Степень АГ 3. Дислипидемия. ГЛЖ. Риск 4 (очень высокий). • ГБ III стадии. Степень АГ 2. ИБС. Стенокардия напряжения II ФК. Риск 4 (очень высокий). • ГБ II стадии. Степень АГ 2. Атеросклероз аорты, сонных артерий. Риск 3 (высокий). • ГБ III стадии. Достигнутая степень АГ 1. Облитерирующий атеросклероз сосудов нижних конечностей. Перемежающаяся хромота. Риск 4 (очень высокий). • ГБ I стадии. Степень АГ 1. СД тип 2. Риск 3 (высокий). • ГБ II стадии. Степень АГ 3. Дислипидемия. ГЛЖ. Ожирение II ст. Нарушение толерантности к глюкозе. Риск 4 (очень высокий).

Тактика ведения больных АГ Цели терапии - максимальное снижении риска развития ССО и смерти от них. Для достижения этой цели – необходимо не только снижение АД до целевого уровня, но и коррекция факторов риска (курение, дислипидемия, гипергликемия, ожирение), предупреждение, замедление темпа прогрессирования и/или уменьшение поражение органов-мишеней, а также лечение ассоциированных и сопутствующих заболеваний - ИБС, СД и т. д. При лечении больных АГ: • величина АД должна быть <140/90 мм рт. ст. (целевой уровень) У пациентов с высоким и очень высоким риском ССО необходимо снизить АД < 140/90 мм рт. ст. в течение 4 недель (в дальнейшем, при условии хорошей переносимости рекомендуется снижение АД до 130/80 мм рт. ст. и менее).

Целевые уровни АД Группы больных Целевое АД Общая популяция больных с АГ АГ + сахарный диабет без протеинурии < 140/90 < 130/85 АГ + сахарный диабет с протеинурией < 125/75 АГ + ХПН < 125/75 Целевое АД – уровень АД при котором регистрируется минимальный уровень сердечно-сосудистых осложнений и смертности
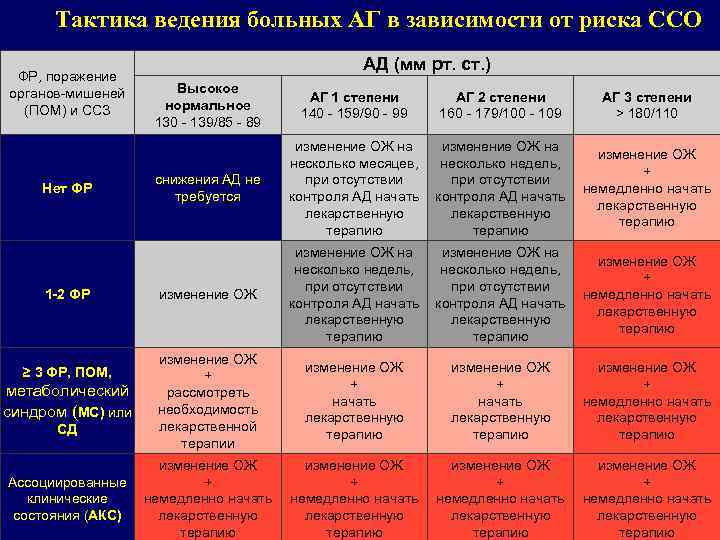
Тактика ведения больных АГ в зависимости от риска ССО ФР, поражение органов-мишеней (ПОМ) и ССЗ Нет ФР 1 -2 ФР ≥ 3 ФР, ПОМ, метаболический синдром (МС) или СД АД (мм рт. cт. ) Высокое нормальное 130 - 139/85 - 89 АГ 1 степени 140 - 159/90 - 99 АГ 2 степени 160 - 179/100 - 109 АГ 3 степени > 180/110 снижения АД не требуется изменение ОЖ на изменение ОЖ несколько месяцев, несколько недель, + при отсутствии немедленно начать контроля АД начать лекарственную терапию изменение ОЖ на изменение ОЖ несколько недель, + при отсутствии немедленно начать контроля АД начать лекарственную терапию изменение ОЖ + рассмотреть необходимость лекарственной терапии изменение ОЖ Ассоциированные + клинические немедленно начать лекарственную состояния (АКС) терапию изменение ОЖ + начать лекарственную терапию изменение ОЖ + немедленно начать лекарственную терапию

Мероприятия по изменению ОЖ • отказ от курения; • нормализацию массы тела (ИМТ < 25 кг/м 2. ); • снижение потребления алкогольных напитков < 30 г алкоголя в сутки для мужчин и 20 г/сут. для женщин; • увеличение физической нагрузки - регулярная аэробная (динамическая) физическая нагрузка по 30 -40 минут не менее 4 раз в неделю; • снижение потребления поваренной соли до 5 г/сут. ; • изменение режима питания с увеличением потребления растительной пищи, увеличением в рационе калия, кальция (содержатся в овощах, фруктах, зерновых) и магния (содержится в молочных продуктах), а также уменьшением потребления животных жиров.

АГ требует постоянного лечения индивидуально подобранным препаратом или их комбинацией. Недопустимо курсовое, прерывистое лечение артериальной гипертонии.
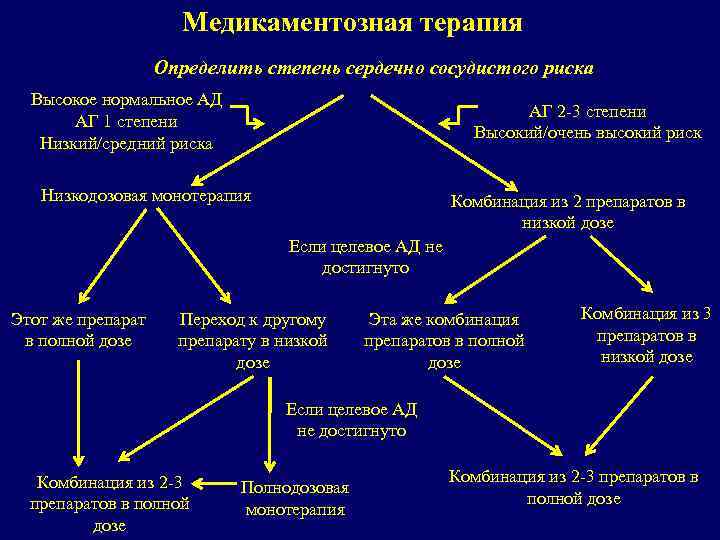
Медикаментозная терапия Определить степень сердечно сосудистого риска Высокое нормальное АД АГ 1 степени Низкий/средний риска АГ 2 -3 степени Высокий/очень высокий риск Низкодозовая монотерапия Комбинация из 2 препаратов в низкой дозе Если целевое АД не достигнуто Этот же препарат в полной дозе Переход к другому препарату в низкой дозе Эта же комбинация препаратов в полной дозе Комбинация из 3 препаратов в низкой дозе Если целевое АД не достигнуто Комбинация из 2 -3 препаратов в полной дозе Полнодозовая монотерапия Комбинация из 2 -3 препаратов в полной дозе

Выбор антигипертензивного препарата Для лечения АГ рекомендованы 5 основных классов АГП: 1. ингибиторы ангиотензинпревращающего фермента (ИАПФ) 2. блокаторы рецепторов AT 1 (БРА) 3. антагонисты кальция (АК) 4. β-адреноблокаторы (β-АБ) 5. диуретики В качестве дополнительных классов АГП для комбинированной терапии : 1. α-адреноблокаторы 2. агонисты имидазолиновых рецепторов
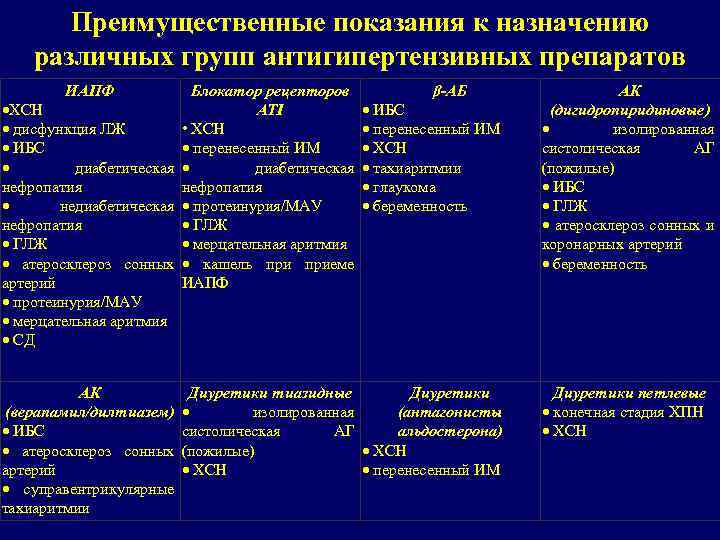
Преимущественные показания к назначению различных групп антигипертензивных препаратов ИАПФ Блокатор рецепторов β-АБ ХСН ATI ИБС дисфункция ЛЖ • ХСН перенесенный ИМ ИБС перенесенный ИМ ХСН диабетическая тахиаритмии нефропатия глаукома недиабетическая протеинурия/МАУ беременность нефропатия ГЛЖ мерцательная аритмия атеросклероз сонных кашель приеме артерий ИАПФ протеинурия/МАУ мерцательная аритмия СД АК (дигидропиридиновые) изолированная систолическая АГ (пожилые) ИБС ГЛЖ атеросклероз сонных и коронарных артерий беременность АК Диуретики тиазидные Диуретики (верапамил/дилтиазем) изолированная (антагонисты ИБС систолическая АГ альдостерона) атеросклероз сонных (пожилые) ХСН артерий ХСН перенесенный ИМ суправентрикулярные тахиаритмии Диуретики петлевые конечная стадия ХПН ХСН

Абсолютные и относительные противопоказания к назначению различных групп АГП Класс препаратов Абсолютные противопоказания Тиазидные диуретики подагра β-АБ атриовентрикулярная блокада 2 -3 степени БА АК дигидропиридиновые АК недигидропиридиновые ИАПФ атриовентрикулярная блокада 2 -3 степени, ХСН беременность, гиперкалиемия, двусторонний стеноз почечных артерий, ангионевротический отек Блокатор рецепторов ATI беременность, гиперкалиемия, двусторонний стеноз почечных артерий Диуретики антагонисты альдостерона гиперкалиемия, ХПН

Комбинированная терапия АГ ИАПФ + диуретик БРА + диуретик ИАПФ + АК БРА + АК дигидропиридиновый АК + β-АБ АК + диуретик β-АБ + α-АБ При комбинации β-АБ + диуретик необходимо использовать сочетание небиволола, карведилола или бисопролола с гидрохлоротиазидом в дозе не более 6, 25 мг/сут. или индапамидом, и избегать назначения этой комбинации больным с метаболическим синдромом и СД

Комбинированная терапия АГ Комбинация трех АГП : ИАПФ + дигидропиридиновый АК + β-АБ; БРА + дигидропиридиновый АК + β-АБ; ИАПФ + АК + диуретик; БРА + АК + диуретик; ИАПФ + диуретик + β-АБ; БРА + диуретик + β-АБ; дигидропиридиновый АК + диуретик + β-АБ.

Сопутствующая терапия для коррекции имеющихся ФР 1. Статины - для достижения целевых уровней ОХС < 4, 5 ммоль/л (175 мг/дл) и ХС ЛНП < 2, 5 ммоль/л (100 мг/дл) у больных АГ при наличии ССЗ, метаболического синдрома, СД, при высоком и очень высоком риске ССО. 2. Аспирин в низких дозах (75 -100 мг в сутки) - при наличии перенесенного ИМ, МИ или транзиторной ишемической атаки, если нет угрозы кровотечения; пациентам старше 50 лет с умеренным повышением уровня сывороточного креатинина или с очень высоким риском ССО даже при отсутствии других ССЗ. 3. Эффективный гликемический контроль у больных АГ и СД (соблюдение диеты и/или медикаментозная терапия). Уровень глюкозы в плазме крови натощак < 6 ммоль/л (108 мг/дл) и гликированного гемоглобина < 6, 5%.

Гипертонический криз (ГК) • это остро возникшее выраженное повышение АД, сопровождающееся клиническими симптомами, требующее немедленного контролируемого его снижения с целью предупреждения или ограничения поражения органов-мишеней. ГК подразделяют на две большие группы: 1. осложненные (жизнеугрожающие) 2. неосложненные (нежизнеугрожающие) В большинстве случаев ГК развивается при САД > 180 мм рт. ст. и/или ДАД > 120 мм рт. ст, однако возможно развитие этого неотложного состояния и при менее выраженном повышении АД. Всем больным с ГК необходимо быстрое снижение АД

Осложненный ГК ГК считают осложненным в следующих случаях: • гипертоническая энцефалопатия; • мозговой инсульт; • ОКС; • острая левожелудочковая недостаточность; • расслаивающая аневризма аорты; • ГК при феохромоцитоме; • преэклампсия или эклампсия беременных; • тяжелая АГ, ассоциированная с субарахноидальным кровоизлиянием или травмой головного мозга; • АГ у послеоперационных больных и при угрозе кровотечения; • ГК на фоне приема амфетаминов, кокаина и др.

Лечение пациентов с осложненным ГК • АД следует снижать постепенно, не более чем на 25% за первые 1 -2 часа • быстрое снижение АД необходимо при расслаивающей аневризме аорты, при выраженной острой левожелудочковой недостаточности (отек легких). Парентеральные препараты для лечения ГК: 1. Вазодилататоры: эналаприлат (предпочтителен при острой недостаточности ЛЖ); нитроглицерин (предпочтителен при ОКС и острой недостаточности ЛЖ); нитропруссид натрия (является препаратом выбора при гипертонической энцефалопатии, однако следует иметь ввиду, что он может повышать внутричерепное давление). 2. β-АБ (пропранолол, эсмолол при расслаивающей аневризме аорты и ОКС); 3. Антиадренергические средства (фентоламин при подозрении на феохромоцитому); 4. Диуретики (фуросемид при острой недостаточности ЛЖ); 5. Нейролептики (дроперидол);

Неосложненный ГК Лечение : • начинают немедленно • скорость снижения АД не должна превышать 25% за первые 2 часа, с последующим достижением целевого АД в течение нескольких часов (не более 24 -48 часов) от начала терапии • используют препараты с относительно быстрым и коротким действием: нифедипин, каптоприл, клонидин, пропранолол, празозин • может осуществляться амбулаторно

Показаниями к госпитализации больных АГ • неясность диагноза и необходимость в специальных, чаще инвазивных, методах исследований для уточнения формы АГ; • трудности в подборе медикаментозной терапии - частые ГК, рефрактерная АГ. Показания к экстренной госпитализации: • ГК, не купирующийся на догоспитальном этапе • ГК с выраженными проявлениями гипертонической энцефалопатии • осложнения АГ, требующие интенсивной терапии и постоянного врачебного наблюдения: ОКС, отек легких, МИ, субарахноидальное кровоизлияние, остро возникшие нарушения зрения и др. • злокачественная АГ
АГ.PPT