Нарушения Ритма.ppt
- Количество слайдов: 32

Аритмия сердца (от др. -греч. ἀρρυθμία — «несогласованность, нескладность» ) — патологическое состояние, при котором происходят нарушения частоты, ритмичности и последовательности возбуждения и сокращения сердца. Аритмия — любой ритм сердца, отличающийся от нормального синусового ритма (ВОЗ, 1978)

Наиболее частые причины нарушения сердечного ритма

Классификация аритмий сердца l l l l l [По М. С. Кушаковскому и Н. Б. Журавлевой (модификация)] I. Нарушение образования импульса. А. Нарушения автоматизма СА-узла (номотопные аритмии): 1. Синусовая тахикардия. 2. Синусовая брадикардия. 3. Синусовая аритмия. 4. Синдром слабости синусового узла. Б. Эктопические (гетеротопные) ритмы, обусловленные преобладанием автоматизма эктопических центров: 1. Медленные (замещающие) выскальзывающие комплексы и ритмы: а) предсердные; б) из АВ-соединения; в) желудочковые. 2. Ускоренные эктопические ритмы (непароксизмальные тахикардии): а) предсердные; б) из АВ-соединения; в) желудочковые. 3. Миграция суправентрикулярного водителя ритма.

Классификация аритмий сердца (продолжение) l l l l l l l l l В. Эктопические (гетеротопные) ритмы, преимущественно обусловленные механизмом повторного входа волны возбуждения: 1. Экстрасистолия: а) предсердная; б) из АВ-соединения; в) желудочковая. 2. Пароксизмальная тахикардия: а) предсердная; б) из АВ-соединения; в) желудочковая. 3. Трепетание предсердий. 4. Мерцание (фибрилляция) предсердий. 5. Трепетание и мерцание (фибрилляция) желудочков. II. Нарушения проводимости. 1. Синоатриальная блокада. 2. Внутрипредсердная (межпредсердная) блокада. 3. Атриовентрикулярная блокада: а) I степени; б) II степени; в) III степени (полная). 4. Внутрижелудочковые блокады (блокады ветвей пучка Гиса): а) одной ветви (однопучковые, или монофасцикулярные); б) двух ветвей (двухпучковые, или бифасцикулярные); в) трех ветвей (трехпучковые, или трифасцикулярные). 5. Асистолия желудочков. 6. Синдром преждевременного возбуждения желудочков: а) синдром Вольфа–Паркинсона–Уайта (WPW); б) синдром укороченного интервала P–Q(R) (CLC). III. Комбинированные нарушения ритма. 1. Парасистолия. 2. Эктопические ритмы с блокадой выхода. 3. Атриовентрикулярные диссоциации. В практической работе удобно также использовать деление всех аритмий на суправентрикулярные (наджелудочковые) и желудочковые аритмии, а также нарушения проводимости.

Жалобы При анализе жалоб больного обращают внимание на субъективные признаки тех или иных нарушений ритма и проводимости. Больных часто беспокоят сердцебиения, перебои в работе сердца, чувство ―замирания‖ сердца, ―остановки‖ сердечной деятельности. В одних случаях речь идет о преждевременных сокращениях сердца (экстрасистолах), в других — о серьезных нарушениях проводимости, например, об АВ-блокадах II степени с выпадениями отдельных желудочковых комплексов.

Физикальное исследование l l l Наибольшую информацию при этом можно получить, проводя пальпацию артериального пульса, аускультацию сердца и осмотр яремных вен. При фибрилляции предсердий важно определить так называемый дефицит пульса — разницу между истинным числом сокращений сердца, определяемым при аускультации, и числом пульсовых волн периферического артериального пульса. При суправентрикулярной тахикардии пульсация югулярных вен соответствует числу волн артериального пульса Если при этом возникает неполная узловая АВ-блокада, например 2 : 1, то число волн артериального пульса в 2 раза меньше, чем количество пульсаций яремных вен. При желудочковой пароксизмальной тахикардии количество югулярных пульсаций значительно меньше числа артериальных пульсовых волн. В некоторых случаях во время физикального исследования больных с аритмиями врач использует массаж синокаротидной зоны, пробу Вальсальвы и др.

ЭКГ l l l l l l l Синусовая тахикардия: 1) ритм синусовый (зубцы P — перед каждым комплексом QRS) 2) ритм правильный (интервалы RR отличаются <10 %) 3) ЧСС >возрастной нормы Синусовая брадикардия: 1) ритм синусовый (зубцы P — перед каждым комплексом QRS) 2) ритм правильный (интервалы RR отличаются <10 %) 3) ЧСС <возрастной нормы Синусовая аритмия (дыхательная и недыхательная, недыхательная постоянная и периодическая): 1) ритм синусовый (зубцы P — перед каждым комплексом QRS) 2) ритм неправильный (интервалы RR отличаются >10 %) 3) ЧСС может быть нормальной, повышенной, сниженной Синдром слабости синусового узла: 1) стойкая синусовая брадикардия 2) периодическое исчезновение синусового ритма (миграция водителя ритма) 3) периодическое возникновение синоаурикулярной блокады 4) стойкая брадисистолическая мерцательная аритмия 5) синдром тахикардии-брадикардии Нижнепредсердный ритм: 1) ритм несинусовый (водитель ритма — в дистальном участке пучка Тореля, поэтому зубец P деформирован либо отрицателен; но при этом интервал PQ — сохранен, комплекс QRST — в норме); 2) ритм правильный либо неправильный 3) ЧСС нормальная либо изменена Атриовентрикулярный ритм: 1) ритм несинусовый (водитель ритма — в атриовентрикулярном узле, поэтому зубец P отсутствует за счет наложения на QRS либо непрохождение импульса в предсердия при генерации в нижних отделах АВ узла, деформирован либо отрицателен, интервал PQ — отсутствует, комплекс QRST — в норме); 2) ритм правильный либо неправильный; 3) ЧСС = 40 -60 уд/мин (таков автоматизм АВ узла) l l l l Идиовентрикулярный ритм: 1) ритм несинусовый (водитель ритма — в пучке Гиса, его ножках либо волокнах Пуркинье, поэтому зубец P и интервал PQ отсутствуют, комплекс QRST — расширен, деформирован, зубец Т дискордантный); 2) ритм правильный либо неправильный; 3) ЧСС = 20 -40 уд/мин (таков автоматизм пучка Гиса) либо <20 уд/мин (для ножек ПГ, волокон Пуркинье) Предсердная экстрасистолия: 1) внеочередное, преждевременное возбуждение и сокращение сердца с источником возбуждения в предсердиях (поэтому зубец P в экстрасистоле деформирован либо отрицателен; но при этом интервал PQ — сохранен, комплекс QRST — в норме) 2) характерна неполная компенсаторная пауза Атриовентрикулярная экстрасистолия: 1) внеочередное, преждевременное возбуждение и сокращение сердца с источником возбуждения в атриовентрикулярном узле (поэтому зубец P отсутствует за счет наложения на QRS либо непрохождения импульса в предсердия при генерации в нижних отделах АВ узла, деформирован либо отрицателен, интервал PQ отсутствует, комплекс QRST - в норме) 2) характерна неполная компенсаторная пауза Желудочковая экстрасистолия: 1) внеочередное, преждевременное возбуждение и сокращение сердца с источником возбуждения в желудочках (поэтому зубец P и интервал PQ отсутствуют, комплекс QRST - расширен, деформирован, зубец Т дискордантный) 2) характерна полная компенсаторная пауза Пароксизмальная тахикардия (предсердная, атрио-вентрикулярная или желудочковая) 1) имеет вид ряда идущих одна за другой экстрасистол соответствующего происхождения 2) ЧСС>150 уд/мин 3) возникает внезапно в виде приступов (пароксизмов)

Экг-2 l l l WPW синдром (синдром Вольфа-Паркинсона-Уайта): 1) с аберрантностью в пучке Джеймса (соединяет правое предсердие и пучок Гиса) (синдром Lown. Gagang-Levine): P может быть деформирован, интервал PQ — укорочен или отсутствует, комплекс QRST — в норме 2) с аберрантностью в пучке Палладино-Кента (соединяет предсердие и желудочек): P может быть деформирован, интервал PQ — укорочен или отсутствует, комплекс QRST — деформирован (дельта-волна) 3) с аберрантностью в пучке Маххайма (соединяет пучок Гиса и ножку пучка Гиса): P — нормальный, интервал PQ — нормальный, комплекс QRST — деформирован (дельта-волна) Трепетание предсердий: 1) ритм несинусовый: между комплексами QRS — волны F с частотой до 350 в минуту, регулярные, одинаковой формы и амплитуды ( «пилообразные» ) 2) комплексы QRS — не изменены 3) как правило — желудочковый ритм правильный (интервалы RR одинаковые), тахикардия 150— 160 в минуту; реже — ритм неправильный, нормо- или брадикардия Мерцание предсердий (мерцательная аритмия, фибрилляция предсердий, delirium cordis): 1) ритм несинусовый: между комплексами QRS — волны f с частотой свыше 350 в минуту — нерегулярные, разной формы и амплитуды 2) комплексы QRS — не изменены 3) желудочковый ритм неправильный (интервалы RR разные), тахи-, нормо- или брадисистолия

Длительное мониторирование ЭКГ по Холтеру l l l Метод применяется в основном для диагностики преходящих нарушений ритма сердца, выявления ишемических изменений ЭКГ у больных ИБС, а также для оценки вариабельности сердечного ритма. Существенным преимуществом метода является возможность длительной (в течение 1– 2 суток) регистрации ЭКГ в привычных для пациента условиях. Метод позволяет: 1. Установить факт возникновения пароксизмальных нарушений ритма сердца и определить их характер и продолжительность, поскольку у многих больных сохраняются относительно короткие эпизоды пароксизмов аритмий, которые в течение длительного времени не удается зафиксировать с помощью классического ЭКГ–исследования. 2. Изучить корреляцию между пароксизмами нарушений ритма и субъективными и объективными клиническими проявлениями болезни (перебои в работе сердца, сердцебиения, эпизоды потери сознания, немотивированной слабости, головокружений и т. п. ). 3. Составить ориентировочное представление об основных электрофизиологических механизмах пароксизмальных нарушений ритма сердца, так как всегда имеется возможность зарегистрировать начало и конец приступа аритмий. 4. Объективно оценить эффективность проводимой противоаритмической терапии.

Чреспищеводная электрическая стимуляция сердца (ЧПЭС) — неинвазивный метод исследования, который используется для изучения характера и электрофизиологических механизмов нарушений ритма сердца, купирования пароксизмальных наджелудочковых тахиаритмий, а также для диагностики скрытой коронарной недостаточности у больных ИБС. По сути метод ЧПЭС представляет собой неинвазивную альтернативу внутрисердечному ЭФИ. Анатомическая близость пищевода и левого предсердия позволяет осуществлять программированную электрическую стимуляцию предсердий с помощью электрода, располагающегося в пищеводе. Сущность метода заключается в регулируемом увеличении числа сердечных сокращений (ЧСС) путем навязывания искусственного ритма электрической стимуляцией предсердий. Для этого используется гибкий биполярный электрод-катетер, который вводится через нос или рот в пищевод на глубину примерно 45 см и устанавливается на уровне предсердий. Электрод позволяет регистрировать внутрипищеводную ЭКГ, поэтому при его установке ориентируются на появление максимальной амплитуды зубца Р пищеводной ЭКГ. l Для возбуждения предсердий используют силу тока от 20 м. А до 30 м. А. При этом напряжение достигает 30– 60 В (как следствие возможны неприятные ощущения в виде жжения, першения, боли) l

Лечение l l Применяют: Антиаритмические препараты l l l Прямые антиаритмики, как правило влияющие на различные ионные каналы (амиодарон, ритмонорм, аллапенин и т. д. ). К недостаткам относят большое количество побочных эффектов этих препаратов, в том числе и способность их самих провоцировать нарушения ритма. Препараты, влияющие на проводящую систему сердца (гликозиды, бета -блокаторы) влияют на автоматизм клеток сердца, урежают ЧСС. Up-stream терапия, то есть устранение причины аритмии. Как правило, лечится/купируется основное заболевание (ИБС, эндокринная патология, ионные нарушения и т. д. ). Постановка кардиостимулятора Радиочастотная катетерная аблация. Это метод выбора при лечении Синдрома WPW, Мерцательных аритмий

Антиаритмические препараты Это группа лекарственных средств, применяющихся при разнообразных нарушениях сердечного ритма, таких как экстрасистолия, мерцательная аритмия, пароксизмальная тахикардия, фибрилляция желудочков и др.

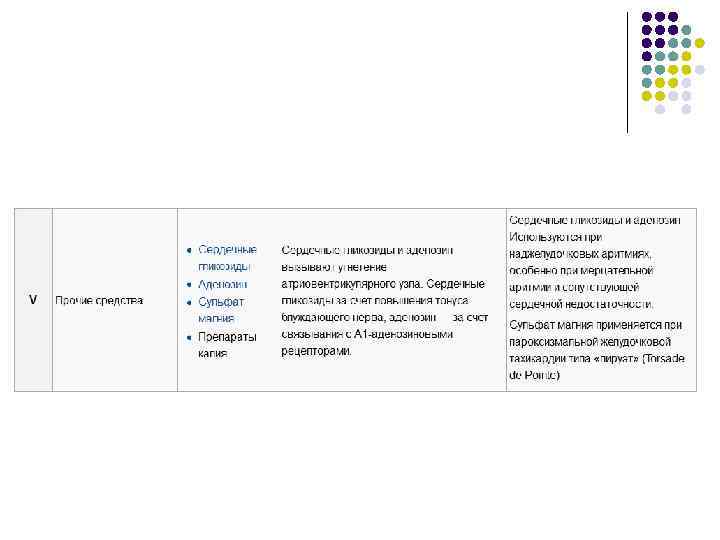
Классификация l l По локализации действия Средства, влияющие непосредственно на миокард l l l l Мембраностабилизирующие препараты Средства, увеличивающие продолжительность потенциала действия Блокаторы кальциевых каналов (антагонисты ионов кальция) Препараты калия Сульфат магния По применению в клинической практике Cредства, применяющиеся при тахиаритмиях и экстрасистолиях l l l Средства, влияющие на иннервацию сердца l l l β-адреноблокаторы β-адреномиметики Симпатомиметики (в настоящее время практически не применяются) М-холиноблокаторы Средства, влияющие и на миокард, и на иннервацию сердца l l I класс. Мембраностабилизирующие препараты II класс. β-адреноблокаторы III Класс. Средства, увеличивающие продолжительность потенциала действия IV Класс. Блокаторы кальциевых каналов (антагонисты ионов кальция) V Класс. Прочие средства l Препараты калия l Сердечные гликозиды l Аденозин l Сульфат магния Cредства применяющиеся при блокадах сердца. l l Сердечные гликозиды l β-адреномиметики Cимпатомиметики (в настоящее время практически не применяются) М-холиноблокаторы
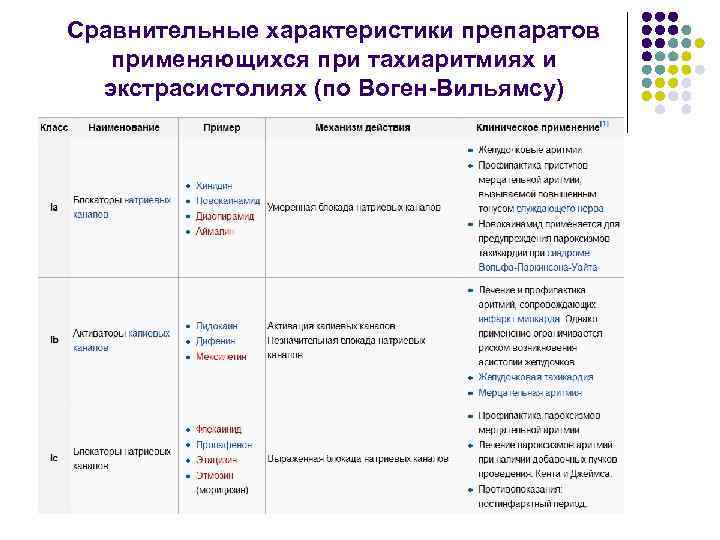
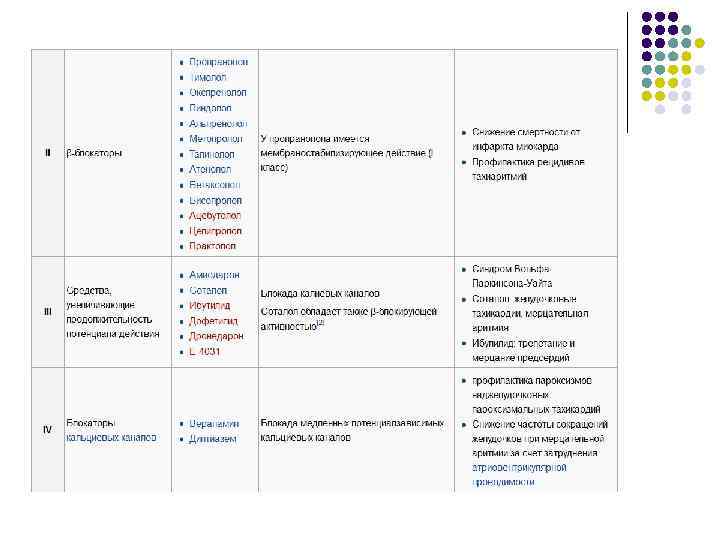
Сравнительные характеристики препаратов применяющихся при тахиаритмиях и экстрасистолиях (по Воген-Вильямсу)

l l Электрокардиостимуля тор (ЭКС; иску сственный води тель ри тма (ИВР)) — медицинский прибор, предназначенный для воздействия на ритм сердца. Основной задачей кардиостимулятора (водителя ритма) является поддержание или навязывание частоты сердечных сокращений пациенту с нарушениями сердечного ритма. Также имеются специальные (диагностические) наружные кардиостимуляторы для проведения нагрузочных функциональных проб.

Кардиостимуляторы l l Кардиостимуляторы бывают однокамерные (для стимуляции только желудочка или только предсердия), двухкамерные (для стимуляции и предсердия и желудочка) и трёхкамерные (для проведения стимуляции правого предсердия и обоих желудочков). Кроме того применяются имплантируемые кардиовертеры-дефибрилляторы. В 1974 году была выработана система трёхбуквенных кодов для описания функций стимуляторов По разработчику код назван ICHD (Intersociety Commission on Heart Disease). Окончательный действующий ныне код называется NASPE/BREG (NBG)
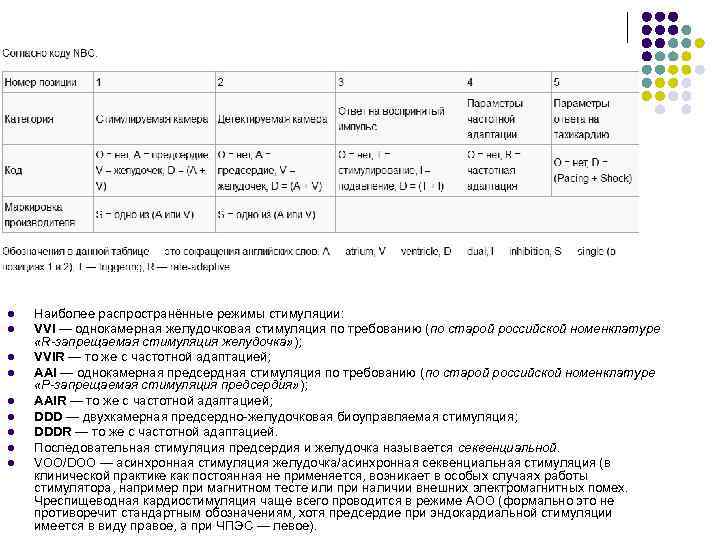
l l l l l Наиболее распространённые режимы стимуляции: VVI — однокамерная желудочковая стимуляция по требованию (по старой российской номенклатуре «R-запрещаемая стимуляция желудочка» ); VVIR — то же с частотной адаптацией; AAI — однокамерная предсердная стимуляция по требованию (по старой российской номенклатуре «P-запрещаемая стимуляция предсердия» ); AAIR — то же с частотной адаптацией; DDD — двухкамерная предсердно-желудочковая биоуправляемая стимуляция; DDDR — то же с частотной адаптацией. Последовательная стимуляция предсердия и желудочка называется секвенциальной. VOO/DOO — асинхронная стимуляция желудочка/асинхронная секвенциальная стимуляция (в клинической практике как постоянная не применяется, возникает в особых случаях работы стимулятора, например при магнитном тесте или при наличии внешних электромагнитных помех. Чреспищеводная кардиостимуляция чаще всего проводится в режиме AOO (формально это не противоречит стандартным обозначениям, хотя предсердие при эндокардиальной стимуляции имеется в виду правое, а при ЧПЭС — левое).

Методики стимуляции l l l Наружная кардиостимуляция может быть использована для первичной стабилизации больного, но она не исключает имплантацию постоянного кардиостимулятора. Методика заключается в размещении двух пластин стимулятора на поверхности грудной клетки. Один из них обычно располагается на верхней части грудины, второй — слева сзади практически на уровне последних ребер. При прохождении электрического разряда между двумя пластинами он вызывает сокращение всех мышц, расположенных на его пути, в том числе сердца и мышц грудной стенки. Пациент с наружным стимулятором не может быть оставлен без присмотра на длительное время. Если пациент находится в сознании, применение этого вида стимуляции вызовет у него дискомфорт вследствие частого сокращения мышц грудной стенки. К тому же стимуляция мышц грудной стенки ещё не означает стимуляцию сердечной мышцы. В целом метод недостаточно надёжен, поэтому применяется редко. Временная эндокардиальная стимуляция (ВЭКС) Стимуляция производится через зонд-электрод, проведённый по центральному венозному катетеру в полость сердца. Операция установки зонда-электрода проводится в стерильных условиях, наилучшим вариантом является использование для этого одноразовых стерильных наборов, включающих собственно зонд-электрод и средства его доставки. Дистальный конец электрода устанавливается в правом предсердии или правом желудочке. Проксимальный конец снабжен двумя универсальными клеммами для подключения к любому пригодному наружному стимулятору. Временная кардиостимуляция часто используется для спасения жизни пациента, в том числе как первый этап перед имплантацией постоянного водителя ритма. При определённых обстоятельствах (например в случае острого инфаркта миокарда с преходящими нарушениями ритма и проводимости или в случае временных нарушений ритма/проводимости вследствие передозировки медикаментов) пациент после осуществления временной стимуляции не будет переведён на постоянную.

l l l Имплантация постоянного кардиостимулятора Имплантация постоянного водителя ритма — это малое оперативное вмешательство, оно проводится в рентгеноперационной. Пациенту не осуществляется наркоз, производится только местное обезболивание в области операции. Операция включает несколько этапов: разрез кожи и подкожной клетчатки, выделение одной из вен (чаще всего — латеральной подкожной вены руки, она же v. cefalica), проведение через вену одного или более электродов в камеры сердца под рентгеновским контролем, проверку параметров установленных электродов с помощью наружного прибора (определение порога стимуляции, чувствительности и др. ), фиксацию электродов в вене, формирование в подкожной клетчатке ложа для корпуса кардиостимулятора, подключение стимулятора к электродам, ушивание раны. Обычно корпус стимулятора располагают подкожной жировой клетчаткой грудной клетки. В России принято имплантировать стимуляторы слева (правшам) или справа (левшам и в ряде других случаев — например при наличии рубцов кожи слева), хотя вопрос о размещении решается в каждом случае индивидуально. Наружная оболочка стимулятора крайне редко вызывает отторжение, так как её изготавливают из титана, или специального сплава, являющегося инертным для тела.
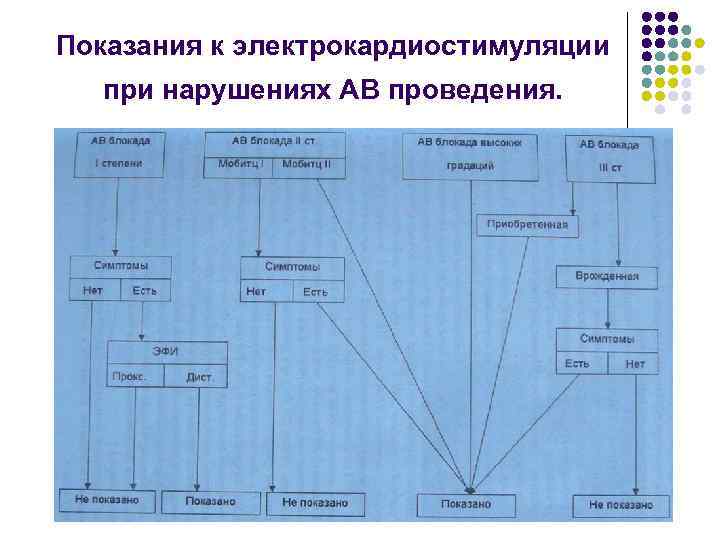
Показания к электрокардиостимуляции при нарушениях АВ проведения.
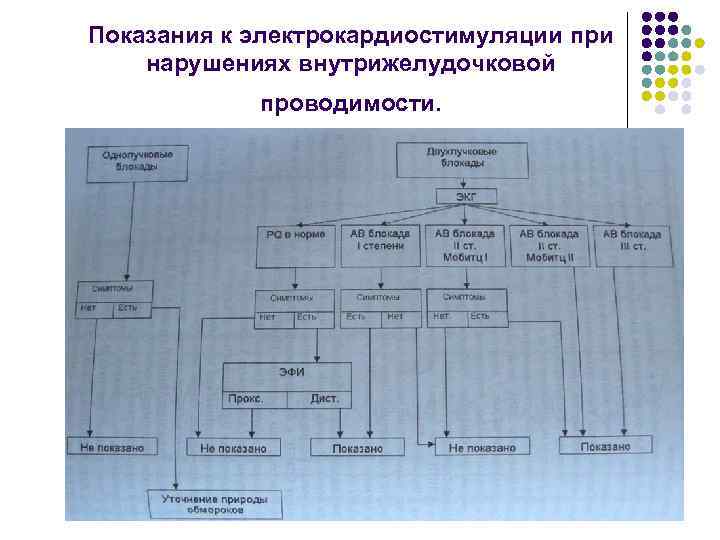
Показания к электрокардиостимуляции при нарушениях внутрижелудочковой проводимости.

ЭКГ при предсердной электрокардиостимуляции.
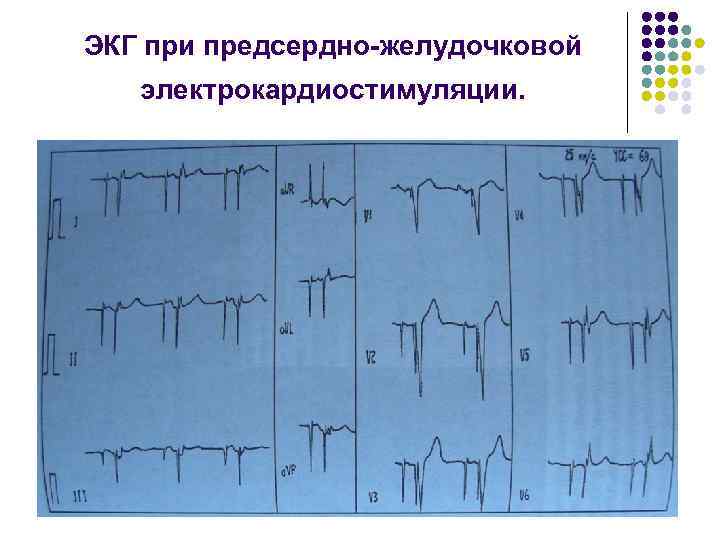
ЭКГ при предсердно-желудочковой электрокардиостимуляции.

Показания к имплантации постоянного электрокардиостимулятора или антитахиаритмического устройства l l l Согласно Директивам по имплантации электрокардиостимуляторов и антиаритмических устройств, предложенных Американским кардиологическим колледжем (АСС) и Американской сердечной ассоциацией (AHA) в 1998 г. [35], показания к имплантации ЭКС систематизированы по классам: КЛАСС I Состояния, при которых имеются доказательства и/или общее мнение, что имплантация постоянного ЭКС или антитахикардитического устройства выгодно, полезно и эффективно. КЛАСС II Состояния, при которых имеются противоречивые данные и/или расхождение мнений о пользе и эффективности имплантации постоянного ЭКС или антитахикардитического устройства. Класс IIa Большинство данных и/или мнений свидетельствует о пользе и эффективности метода. Класс IIb Данные и/или мнения о пользе и эффективности метода менее убедительны. КЛАСС III Состояния, при которых имеются данные и/или общее согласие, что имплантация ЭКС или антитахикардитического устройства бесполезна и неэффективна, а в некоторых случаях даже вредна.

Показания к постоянной электрокардиостимуляции приобретенной АВ блокаде у взрослых l l l l l l КЛАСС I 1. АВ блокада III степени на любом анатомическом уровне, сопровождающаяся одним из следующих состояний: a. Симптоматичная брадикардия. b. Аритмии и другие ситуации, которые требуют лекарственной терапии, приводящей к симптоматичной брадикардии. c. Документированные периоды асистолии ≥ 3, 0 секунд или любой замещающий ритм с частотой < 40 в минуту у бодрствующих, асимптоматичных пациентов. d. АВ блокада после аблации АВ соединения. e. Послеоперационная АВ блокада при отсутствии надежды на ее исчезновение. f. Нейромышечные заболевания с АВ блокадой, например, миотоническая мышечная дистрофия, синдром Кирнса-Сейра (Kearns -Sayre), дистрофия Эрба (Erb) и малоберцовая мышечная дистрофия. 2. АВ блокада II степени вне зависимости от ее типа или уровня, сопровождающаяся симптоматичной брадикардией. КЛАСС IIa 1. Асимптоматичная АВ блокада III степени на любом анатомическом уровне со средней частотой желудочкового ритма в бодрствующем состоянии не менее 40 в минуту. 2. Асимптоматичная АВ блокада II степени II типа. 3. Асимптоматичная АВ блокада II степени I типа на уровне пучка Гиса или ниже, обнаруженная случайно при электрофизиологическом исследовании, выполненном по другим показаниям. 4. АВ блокада I степени с симптомами, похожими на синдром ЭКС, при документированном устранении симптоматики путем временной АВ двухкамерной электростимуляции. КЛАСС IIb 1. Выраженная АВ блокада I степени (> 0, 30 сек. ) у пациентов с левожелудочковой дисфункцией и симптомами застойной сердечной недостаточности, у которых укорочение АВ интервала приводит к улучшению гемодинамики, предположительно посредством снижения давления заполнения левого предсердия. КЛАСС III 1. Асимптоматичная АВ блокада I степени. (См. также «Электростимуляция при хронических бифасцикулярных и трифасцикулярных блокадах» ). 2. Асимптоматичная АВ блокада II степени I типа на уровне АВ узла. 3. АВ блокада с надеждой на ее исчезновение и с малой вероятностью рецидива (например, лекарственная интоксикация, болезнь Лайма (Lyme)).

Показания к постоянной электрокардиостимуляции при АВ блокадах, связанных с инфарктом миокарда l l l l КЛАСС I 1. Устойчивая постинфарктная АВ блокада II степени с билатеральной блокадой ножек пучка Гиса или III степени на уровне системы Гиса-Пуркинье или ниже. 2. Транзиторная далеко зашедшая (II или III степени) АВ блокада ниже уровня АВ узла в сочетаний с блокадой ножек пучка Гиса. 3. Устойчивая и симптоматическая АВ блокада II или III степени. КЛАСС IIa Нет. КЛАСС IIb 1. Устойчивая АВ блокада II или III степени на уровне АВ узла. КЛАСС III 1. Транзиторная АВ блокада при отсутствии нарушений внутрижелудочкового проведения. 2. Транзиторная АВ блокада при наличии изолированной блокады передне-верхней ветви ЛНПГ. 3. Приобретенная блокада передне-верхней ветви ЛНПГ при отсутствии АВ блокады. 4. Устойчивая АВ блокада I степени при длительном существовании блокады ножки пучка Гиса или при невозможности определить ее давность.

Показания к постоянной электрокардиостимуляции при дисфункции синусового узла l l l КЛАСС I 1. Дисфункция синусового узла с документированной симптоматичной брадикардией, включая частые синусовые паузы, приводящие к появлению симптоматики. У некоторых пациентов брадикардия является ятрогенной, будучи следствием длительной лекарственной терапии такого типа и в таких дозах, для которых нет приемлемой альтернативы. 2. Симптоматичная хронотропная некомпетентность. КЛАСС IIa 1. Дисфункция синусового узла, возникающая спонтанно или в результате необходимой медикаментозной терапии, с частотой сердечного ритма < 40 в минуту, когда не документирована четкая связь между выраженной симптоматикой, характерной для брадикардии, и действительным наличием брадикардии. КЛАСС IIb 1. Частота сердечного ритма < 30 в минуту у бодрствующих пациентов с минимальной симптоматикой. КЛАСС III 1. Дисфункция синусового узла у асимптоматичных пациентов, включая тех, у которых выраженная синусовая брадикардия (частота сердечного ритма < 40 в минуту) является следствием длительной медикаментозной терапии. 2. Дисфункция синусового узла у пациентов, для которых четко установлено, что симптоматика, предполагавшая наличие брадикардии, в действительности не связана с редким сердечным ритмом. 3. Дисфункция синусового узла с симптоматичной брадикардией вследствие лекарственной терапии, не являющейся обязательной для пациента.

Показания к постоянной электрокардиостимуляции при гипертрофической кардиомиопатии l l l l КЛАСС I Показания класса I при дисфункции синусового узла или АВ блокаде описаны выше. КЛАСС IIa Нет. КЛАСС IIb 1. Рефрактерная к медикаментозной терапии, симптоматичная гипертрофическая кардиомиопатия с выраженной обструкцией выходного тракта левого желудочка, в покое или провокационных тестах. КЛАСС III 1. Отсутствие симптоматики или эффективность медикаментозной терапии. 2. Наличие симптоматики без признаков обструкции выходного тракта левого желудочка.

Показания к постоянной электрокардиостимуляции при дилатационной кардиомиопатии l l l l l КЛАСС I Показания класса I при дисфункции синусового узла или АВ блокаде описаны выше. КЛАСС IIa НЕТ. КЛАСС IIb 1. Рефрактерная к медикаментозной терапии, симптоматичная дилатационная кардиомиопатия с удлиненным интервалом PR, когда доказана гемодинамическая эффективность электрокардиостимуляции в острых тестах. КЛАСС III 1. Асимптоматичная дилатационная кардиомиопатия. 2. Симптоматичная дилатационная кардиомиопатия при ликвидации симптоматики на фоне медикаментозной терапии. 3. Симптоматичная ишемическая кардиомиопатия.

Радиочастотная катетерная аблация l Суть операции: операция обычно проводятся под местной анестезией. Перед операцией делается укол Реланиума. Пациенту пунктируют бедренную вену либо артерию (зависит от отделов сердца на которых планируется вмешательство), подключичную вену. Через эти проколы с помощью интрадьюсеров под рентгеноскопическим контролем вводят электроды в полость сердца. Первым этапом выполняют электрофизиологическое исследование сердца (ЭФИ) для обнаружения аритмогенных зон (дополнительных предсердно-желудочковых соединений, эктопии и т. п. ). В процессе ЭФИ с датчиков электродов регистрируется внутрисердечная кардиограмма, которая передается на монитор компьютера, проводится тесты на провоцирование аритмий. Как только врач-хирург определился с аритмогенной точкой, на нее воздействуют радиочастотной энергией с помощью «лечебного» электрода. После чего в обязательном порядке (примерно через 20 минут) проводят еще раз ЭФИ для оценки эффективности воздействия. Если электорофизиологические показатели удовлетворяют врача, то операцию заканчивают.
Нарушения Ритма.ppt