Аритмии 2012 часть 1.ppt
- Количество слайдов: 196
 АРИТМИИ Стрелкова Александра Витальевна СГМУ, к. м. н. , кафедра терапии, эндокринологии и СМП
АРИТМИИ Стрелкова Александра Витальевна СГМУ, к. м. н. , кафедра терапии, эндокринологии и СМП
 АРИТМИИ: часть 1 классификация, вопросы патогенеза, клиническая значимость,
АРИТМИИ: часть 1 классификация, вопросы патогенеза, клиническая значимость,
 Определение Ø Аритмии сердца - изменения нормальной частоты, регулярности и источника возбуждения сердца, а также расстройства проведения импульса, нарушения связи и (или) последовательности между активацией предсердий и желудочков. Ø Патогенетическую основу аритмий составляют различные изменения основных электрофизиологических свойств сердца: автоматизма, возбудимости и проводимости.
Определение Ø Аритмии сердца - изменения нормальной частоты, регулярности и источника возбуждения сердца, а также расстройства проведения импульса, нарушения связи и (или) последовательности между активацией предсердий и желудочков. Ø Патогенетическую основу аритмий составляют различные изменения основных электрофизиологических свойств сердца: автоматизма, возбудимости и проводимости.
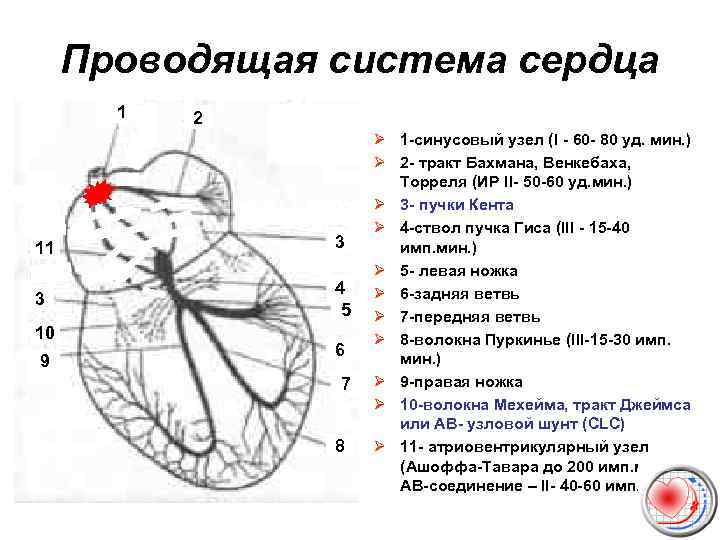
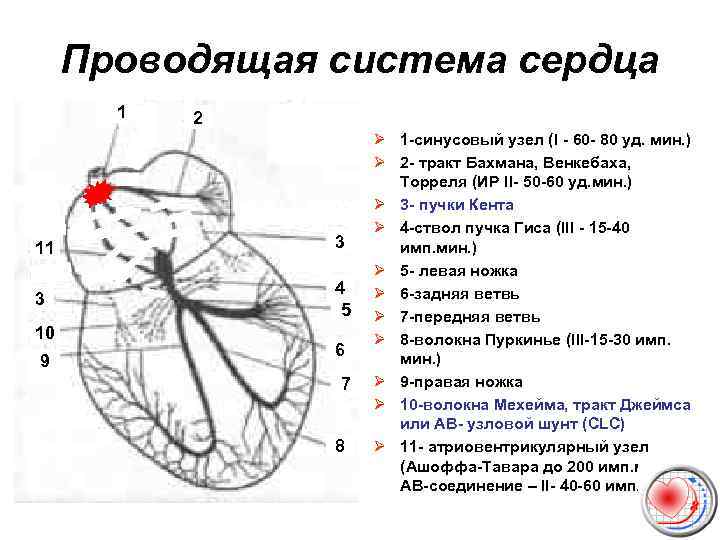 Проводящая система сердца 1 2 11 3 3 4 5 10 9 6 7 8 Ø 1 -синусовый узел (I - 60 - 80 уд. мин. ) Ø 2 - тракт Бахмана, Венкебаха, Торреля (ИР II- 50 -60 уд. мин. ) Ø 3 - пучки Кента Ø 4 -ствол пучка Гиса (III - 15 -40 имп. мин. ) Ø 5 - левая ножка Ø 6 -задняя ветвь Ø 7 -передняя ветвь Ø 8 -волокна Пуркинье (III-15 -30 имп. мин. ) Ø 9 -правая ножка Ø 10 -волокна Мехейма, тракт Джеймса или АВ- узловой шунт (CLC) Ø 11 - атриовентрикулярный узел (Ашоффа-Тавара до 200 имп. мин. , АВ-соединение – II- 40 -60 имп. мин. )
Проводящая система сердца 1 2 11 3 3 4 5 10 9 6 7 8 Ø 1 -синусовый узел (I - 60 - 80 уд. мин. ) Ø 2 - тракт Бахмана, Венкебаха, Торреля (ИР II- 50 -60 уд. мин. ) Ø 3 - пучки Кента Ø 4 -ствол пучка Гиса (III - 15 -40 имп. мин. ) Ø 5 - левая ножка Ø 6 -задняя ветвь Ø 7 -передняя ветвь Ø 8 -волокна Пуркинье (III-15 -30 имп. мин. ) Ø 9 -правая ножка Ø 10 -волокна Мехейма, тракт Джеймса или АВ- узловой шунт (CLC) Ø 11 - атриовентрикулярный узел (Ашоффа-Тавара до 200 имп. мин. , АВ-соединение – II- 40 -60 имп. мин. )
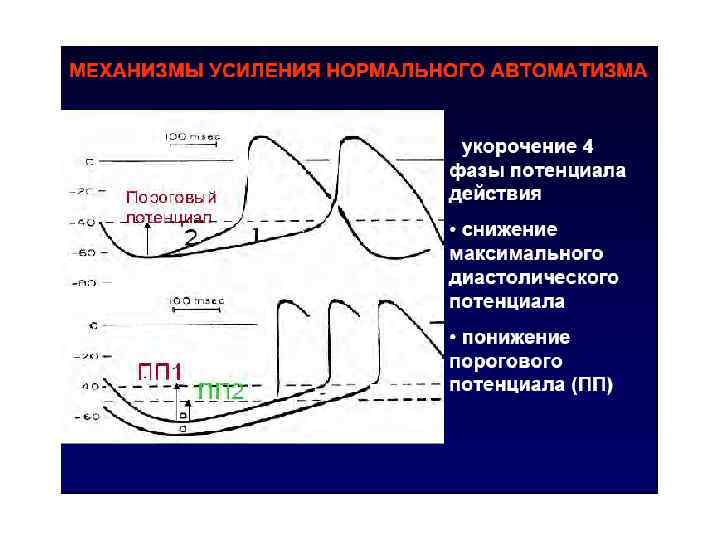
 Автоматизм – способность кардиомиоцитов к самостоятельному возбуждению • Усиление нормального автоматизма (нормального водителя ритма – ускоренный АВ – узловой ритм) • Появление патологического автоматизма – ускоренный идиовентрикулярный ритм
Автоматизм – способность кардиомиоцитов к самостоятельному возбуждению • Усиление нормального автоматизма (нормального водителя ритма – ускоренный АВ – узловой ритм) • Появление патологического автоматизма – ускоренный идиовентрикулярный ритм
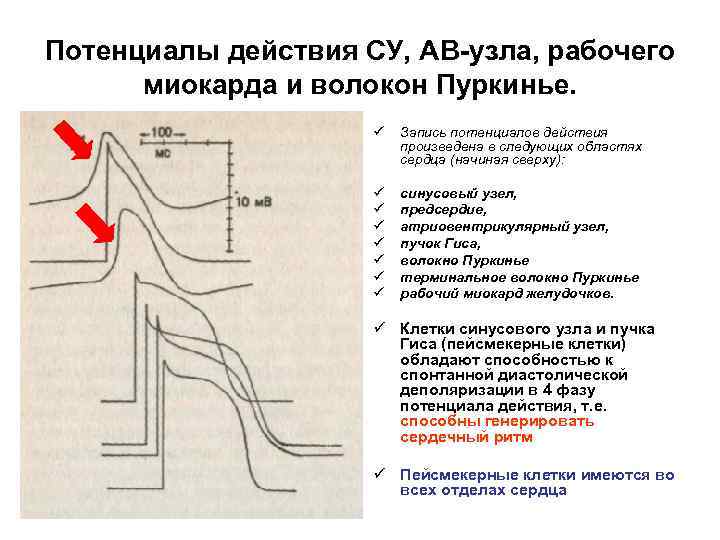 Потенциалы действия СУ, АВ-узла, рабочего миокарда и волокон Пуркинье. ü Запись потенциалов действия произведена в следующих областях сердца (начиная сверху): ü ü ü ü синусовый узел, предсердие, атриовентрикулярный узел, пучок Гиса, волокно Пуркинье терминальное волокно Пуркинье рабочий миокард желудочков. ü Клетки синусового узла и пучка Гиса (пейсмекерные клетки) обладают способностью к спонтанной диастолической деполяризации в 4 фазу потенциала действия, т. е. способны генерировать сердечный ритм ü Пейсмекерные клетки имеются во всех отделах сердца
Потенциалы действия СУ, АВ-узла, рабочего миокарда и волокон Пуркинье. ü Запись потенциалов действия произведена в следующих областях сердца (начиная сверху): ü ü ü ü синусовый узел, предсердие, атриовентрикулярный узел, пучок Гиса, волокно Пуркинье терминальное волокно Пуркинье рабочий миокард желудочков. ü Клетки синусового узла и пучка Гиса (пейсмекерные клетки) обладают способностью к спонтанной диастолической деполяризации в 4 фазу потенциала действия, т. е. способны генерировать сердечный ритм ü Пейсмекерные клетки имеются во всех отделах сердца
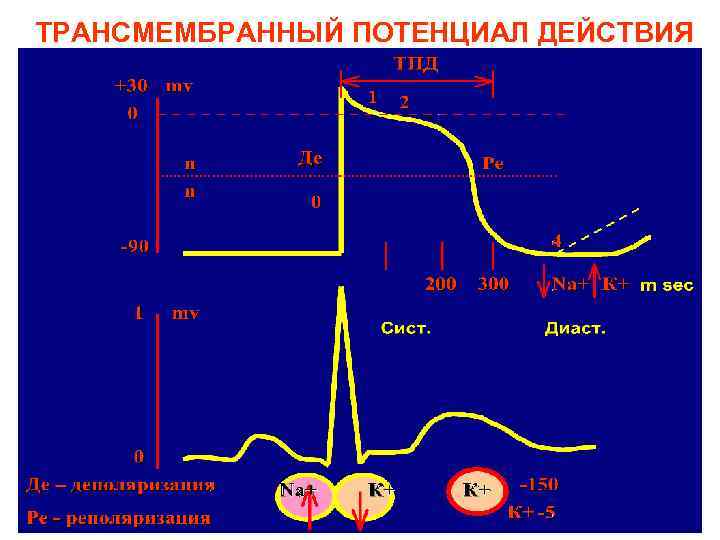 ТРАНСМЕМБРАННЫЙ ПОТЕНЦИАЛ ДЕЙСТВИЯ
ТРАНСМЕМБРАННЫЙ ПОТЕНЦИАЛ ДЕЙСТВИЯ
 Механизмы формирования аритмий Ø Нарушение формирования импульса: Нарушение автоматизма синусового узла и латентных центров автоматизма (медленные и ускоренные ритмы из водителей ритма 2 и 3 порядков, тахиаритмии); Ø Формирование патологического автоматизма (медленные и ускоренные ритмы из водителей ритма 2 и 3 порядков, тахиаритмии); Ø Механизмы осцилляторной или пусковой (триггерной) активности (ранняя диастолическая постдеполяризация (в 3 фазу потенциала действия) и поздняя диастолическая постдеполяризация (в 4 фазу потенциала действия) (экстрасистолия и тахиаритмии). • Асинхронная реполяризация (экстрасистолия). Ø Нарушение проведения импульса-блокады: • Удлинение рефрактерности (тахизависимые); • Затухающее (декрементное) проведение (брадизависимое); • Анатомические дефекты; Ø Феномен повторного входа возбуждения (макро и микро Re-entry). Re-entry в анатомически обусловленных структурах, re-entry в функционально обусловленных структурах, re-entry с длинным возбудимым промежутком в структурах с Nа-каналами и в структурах с Са-каналами Ø Комбинированные нарушения ритма (синдром слабости синусового узла, reentry без возбудимого промежутка: «ведущий цикл» , «спиральная волна» , re-entry, обусловленное анизотропией миокарда, парасистолии, синдром удлинённого QT- врожденные нарушения строения ионных каналов кардиомиоцитов и др.
Механизмы формирования аритмий Ø Нарушение формирования импульса: Нарушение автоматизма синусового узла и латентных центров автоматизма (медленные и ускоренные ритмы из водителей ритма 2 и 3 порядков, тахиаритмии); Ø Формирование патологического автоматизма (медленные и ускоренные ритмы из водителей ритма 2 и 3 порядков, тахиаритмии); Ø Механизмы осцилляторной или пусковой (триггерной) активности (ранняя диастолическая постдеполяризация (в 3 фазу потенциала действия) и поздняя диастолическая постдеполяризация (в 4 фазу потенциала действия) (экстрасистолия и тахиаритмии). • Асинхронная реполяризация (экстрасистолия). Ø Нарушение проведения импульса-блокады: • Удлинение рефрактерности (тахизависимые); • Затухающее (декрементное) проведение (брадизависимое); • Анатомические дефекты; Ø Феномен повторного входа возбуждения (макро и микро Re-entry). Re-entry в анатомически обусловленных структурах, re-entry в функционально обусловленных структурах, re-entry с длинным возбудимым промежутком в структурах с Nа-каналами и в структурах с Са-каналами Ø Комбинированные нарушения ритма (синдром слабости синусового узла, reentry без возбудимого промежутка: «ведущий цикл» , «спиральная волна» , re-entry, обусловленное анизотропией миокарда, парасистолии, синдром удлинённого QT- врожденные нарушения строения ионных каналов кардиомиоцитов и др.
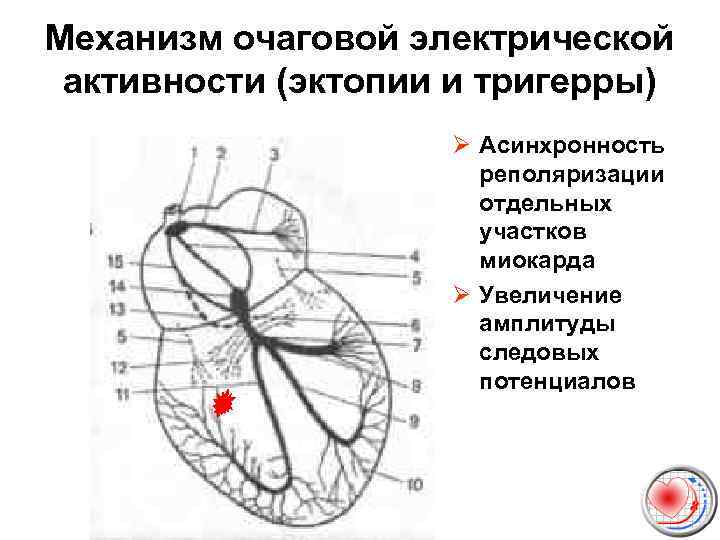 Механизм очаговой электрической активности (эктопии и тригерры) Ø Асинхронность реполяризации отдельных участков миокарда Ø Увеличение амплитуды следовых потенциалов
Механизм очаговой электрической активности (эктопии и тригерры) Ø Асинхронность реполяризации отдельных участков миокарда Ø Увеличение амплитуды следовых потенциалов
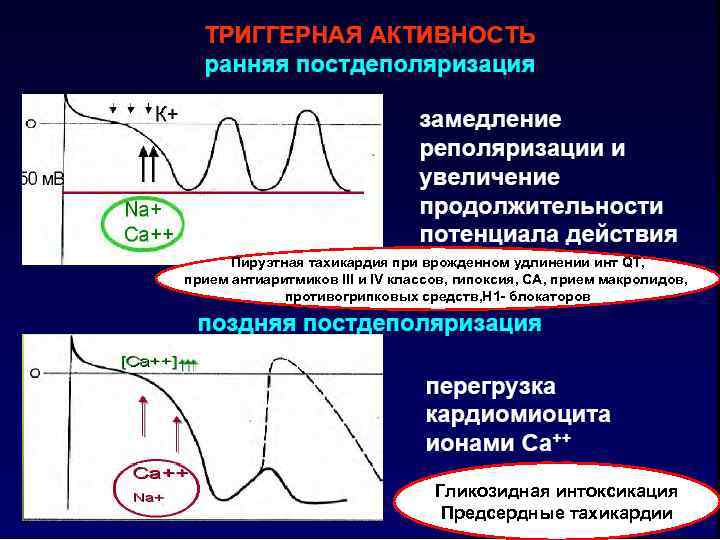 Пируэтная тахикардия при врожденном удлинении инт QT, прием антиаритмиков III и IV классов, гипоксия, СА, прием макролидов, противогрипковых средств, Н 1 - блокаторов Гликозидная интоксикация Предсердные тахикардии
Пируэтная тахикардия при врожденном удлинении инт QT, прием антиаритмиков III и IV классов, гипоксия, СА, прием макролидов, противогрипковых средств, Н 1 - блокаторов Гликозидная интоксикация Предсердные тахикардии
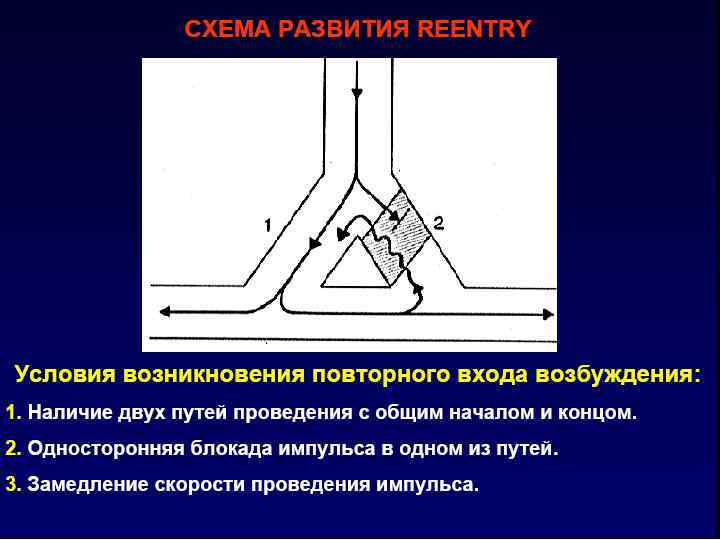
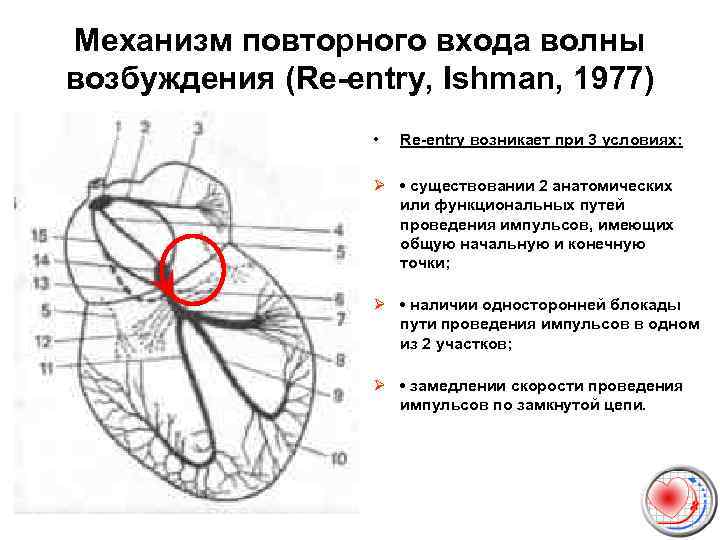 Механизм повторного входа волны возбуждения (Re-entry, Ishman, 1977) • Re-entry возникает при 3 условиях: Ø • существовании 2 анатомических или функциональных путей проведения импульсов, имеющих общую начальную и конечную точки; Ø • наличии односторонней блокады пути проведения импульсов в одном из 2 участков; Ø • замедлении скорости проведения импульсов по замкнутой цепи.
Механизм повторного входа волны возбуждения (Re-entry, Ishman, 1977) • Re-entry возникает при 3 условиях: Ø • существовании 2 анатомических или функциональных путей проведения импульсов, имеющих общую начальную и конечную точки; Ø • наличии односторонней блокады пути проведения импульсов в одном из 2 участков; Ø • замедлении скорости проведения импульсов по замкнутой цепи.
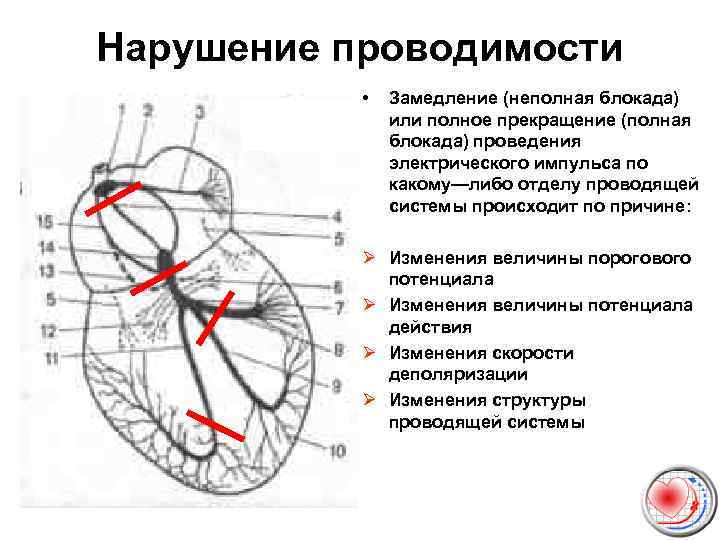 Нарушение проводимости • Замедление (неполная блокада) или полное прекращение (полная блокада) проведения электрического импульса по какому—либо отделу проводящей системы происходит по причине: Ø Изменения величины порогового потенциала Ø Изменения величины потенциала действия Ø Изменения скорости деполяризации Ø Изменения структуры проводящей системы
Нарушение проводимости • Замедление (неполная блокада) или полное прекращение (полная блокада) проведения электрического импульса по какому—либо отделу проводящей системы происходит по причине: Ø Изменения величины порогового потенциала Ø Изменения величины потенциала действия Ø Изменения скорости деполяризации Ø Изменения структуры проводящей системы
 Классификация аритмий Нарушения образования импульса: • А. Номотопные нарушения ритма: Ø Синусовая тахикардия (экстракардиальные причины, ХСН, НЦД и др); Ø Синусовая брадикардия (ваготония, СССУ, заболевания головного мозга и его сосудов с внутричерепной гипертензией и др); Ø Синусовая аритмия; Ø Миграция источника водителя ритма.
Классификация аритмий Нарушения образования импульса: • А. Номотопные нарушения ритма: Ø Синусовая тахикардия (экстракардиальные причины, ХСН, НЦД и др); Ø Синусовая брадикардия (ваготония, СССУ, заболевания головного мозга и его сосудов с внутричерепной гипертензией и др); Ø Синусовая аритмия; Ø Миграция источника водителя ритма.
 • Б. Гетеротопные (эктопические) нарушения ритма: Ø Экстрасистолия а) суправентрикулярная (предсердная, из устьев легочных вен, экстрасистолия Р/Т, из устьев полых вен, из КС и тд); желудочковая (коронарогенные и некоронарогенные из выводного отдела желудочков с морфологией БЛНПГ и тд); б) единичная, парная, аллоритмическая; Ø Пароксизмальная тахикардия а) суправентрикулярная (из устьев ЛВ и др) желудочковая (мономорфные из ВОЖ и полиморфные-некоронарогенные); б) постоянная, возвратно-приступообразная (хроническая, непрерывно рецидивирующая), неустойчивая); Ø Непароксизмальная тахикардия и ускоренные эктопические ритмы – а) суправентрикулярные б) желудочковые
• Б. Гетеротопные (эктопические) нарушения ритма: Ø Экстрасистолия а) суправентрикулярная (предсердная, из устьев легочных вен, экстрасистолия Р/Т, из устьев полых вен, из КС и тд); желудочковая (коронарогенные и некоронарогенные из выводного отдела желудочков с морфологией БЛНПГ и тд); б) единичная, парная, аллоритмическая; Ø Пароксизмальная тахикардия а) суправентрикулярная (из устьев ЛВ и др) желудочковая (мономорфные из ВОЖ и полиморфные-некоронарогенные); б) постоянная, возвратно-приступообразная (хроническая, непрерывно рецидивирующая), неустойчивая); Ø Непароксизмальная тахикардия и ускоренные эктопические ритмы – а) суправентрикулярные б) желудочковые
 Комбинированные аритмии: Ø Синдром слабости синусового узла (синусовая брадикардия, чсс-50 и менее, СА блокада, остановки СА узла, синдром тахи-бради. Ø Ускользающие (выскальзывающие) сокращения (комплексы) и ритмы (суправентрикулярные и желудочковые); Ø Синдром удлинённого интервала QT (интервал QT>0, 45 мс), синдром Бругада (удлинение PQ, комплекс QRS по типу r. Sr V 1 c зазубриной на восходящем колене S, (-)Т V 1, изменения по типу ранней реполяризации ж-ков) - полиморфная желудочковая тахикардия типа «torsade de pointes» . Ø Фибрилляция (мерцание) предсердий а) приступообразная (пароксизмальная), персистирующая, стойкая (постоянная); б) «эктопическая» и «субстратная» формы Ø Трепетание и фибрилляция (мерцание) желудочков. Ø Парасистолия.
Комбинированные аритмии: Ø Синдром слабости синусового узла (синусовая брадикардия, чсс-50 и менее, СА блокада, остановки СА узла, синдром тахи-бради. Ø Ускользающие (выскальзывающие) сокращения (комплексы) и ритмы (суправентрикулярные и желудочковые); Ø Синдром удлинённого интервала QT (интервал QT>0, 45 мс), синдром Бругада (удлинение PQ, комплекс QRS по типу r. Sr V 1 c зазубриной на восходящем колене S, (-)Т V 1, изменения по типу ранней реполяризации ж-ков) - полиморфная желудочковая тахикардия типа «torsade de pointes» . Ø Фибрилляция (мерцание) предсердий а) приступообразная (пароксизмальная), персистирующая, стойкая (постоянная); б) «эктопическая» и «субстратная» формы Ø Трепетание и фибрилляция (мерцание) желудочков. Ø Парасистолия.


 Для экстренной диагностики аритмий их следует разделить на 3 группы: 1. с нормальной продолжительностью желудочкового комплекса, QRS ≤ 0, 1 сек. 2. уширенными комплексами, QRS > 0, 1 сек. 3. брадиаритмии
Для экстренной диагностики аритмий их следует разделить на 3 группы: 1. с нормальной продолжительностью желудочкового комплекса, QRS ≤ 0, 1 сек. 2. уширенными комплексами, QRS > 0, 1 сек. 3. брадиаритмии
 Тахикардии с уширенным комплексом QRS > 0, 1 сек. 1. Желудочковая тахикардия 2. Мерцание предсердий при синдроме WPW 3. Мерцание (фибрилляция) предсердий на фоне блокады ножки пучка Гиса 4. Ранее подтвержденная суправентрикулярная тахикардияс блокадой ножки пучка Гиса 5. Антидромные АВ-реципрокные тахикардии при синдроме WPW очень редки – 1%, (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия по пучку Гиса, морфология комплексов на ЭКГ с предвозбуждениям желудочков, „широкий” QRS).
Тахикардии с уширенным комплексом QRS > 0, 1 сек. 1. Желудочковая тахикардия 2. Мерцание предсердий при синдроме WPW 3. Мерцание (фибрилляция) предсердий на фоне блокады ножки пучка Гиса 4. Ранее подтвержденная суправентрикулярная тахикардияс блокадой ножки пучка Гиса 5. Антидромные АВ-реципрокные тахикардии при синдроме WPW очень редки – 1%, (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия по пучку Гиса, морфология комплексов на ЭКГ с предвозбуждениям желудочков, „широкий” QRS).
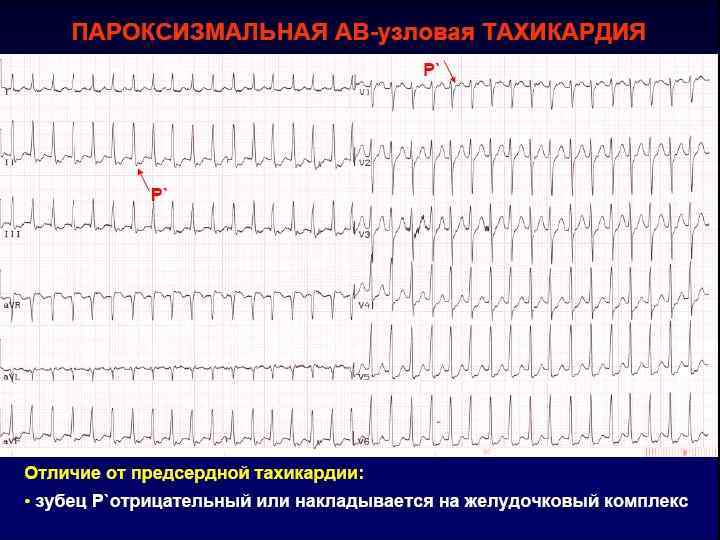
 Тахиаритмии с QRS ≤ 0, 1 сек. • Реципрокные наджелудочковые ( суправентрикулярные) тахикардии, в том числе ортодромные при WPW, Ортодромные (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия через ДПЖС (дополнительное предсердно-желудочковое соединение), морфология комплексов на ЭКГ без предвозбуждения желудочков, „ узкий” QRS). • Очаговые наджелудочковые тахикардии • Мерцание (фибрилляция) предсердий • Трепетание предсердий
Тахиаритмии с QRS ≤ 0, 1 сек. • Реципрокные наджелудочковые ( суправентрикулярные) тахикардии, в том числе ортодромные при WPW, Ортодромные (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия через ДПЖС (дополнительное предсердно-желудочковое соединение), морфология комплексов на ЭКГ без предвозбуждения желудочков, „ узкий” QRS). • Очаговые наджелудочковые тахикардии • Мерцание (фибрилляция) предсердий • Трепетание предсердий
 Экстрасистолия • Нарушение ритма сердца, характеризующееся возникновением одиночных или парных преждевременных сокращений сердца (экстрасистол), вызываемых возбуждением миокарда, исходящим, как правило, из эктопического источника возбуждения • По данным длительного ЭКГ мониторирования в случайных выборках лиц старше 50 лет экстрасистолия регистрируется у 90% обследуемых
Экстрасистолия • Нарушение ритма сердца, характеризующееся возникновением одиночных или парных преждевременных сокращений сердца (экстрасистол), вызываемых возбуждением миокарда, исходящим, как правило, из эктопического источника возбуждения • По данным длительного ЭКГ мониторирования в случайных выборках лиц старше 50 лет экстрасистолия регистрируется у 90% обследуемых
 Теории происхождения экстрасистолии 1. В основе первой лежит механизм повторного входа возбуждения в системе волокон Пуркенье 2. Согласно второй теории экстрасистолия возникает в результате периодической активации «дремлющего» очага гетеротопного автоматизма
Теории происхождения экстрасистолии 1. В основе первой лежит механизм повторного входа возбуждения в системе волокон Пуркенье 2. Согласно второй теории экстрасистолия возникает в результате периодической активации «дремлющего» очага гетеротопного автоматизма
 Классификация экстрасистолии Ø Этиология: ü функциональные; ü органические; Ø Локализация: ü предсердные ü желудочковые ü Время появления в диастоле: ü ранние, РТ ü средние, ü поздние (замещающие). Ø Плотность: ü одиночные, ü парные (спаренные). Ø Частота (кроме инфаркта миокарда): ü редкие (менее 7 тыс. за сутки), ü частые (более 7 -10 тыс. за сутки). Ø Периодичность: ü спорадические, ü аллоритмия или регулярная экстрасистолия. Ø Поведение экстрасистол: блокада проведения в антеро- или (и) в ретроградном направлении: "щель" в проведении, сверхнормальное проведение экстрасистол.
Классификация экстрасистолии Ø Этиология: ü функциональные; ü органические; Ø Локализация: ü предсердные ü желудочковые ü Время появления в диастоле: ü ранние, РТ ü средние, ü поздние (замещающие). Ø Плотность: ü одиночные, ü парные (спаренные). Ø Частота (кроме инфаркта миокарда): ü редкие (менее 7 тыс. за сутки), ü частые (более 7 -10 тыс. за сутки). Ø Периодичность: ü спорадические, ü аллоритмия или регулярная экстрасистолия. Ø Поведение экстрасистол: блокада проведения в антеро- или (и) в ретроградном направлении: "щель" в проведении, сверхнормальное проведение экстрасистол.
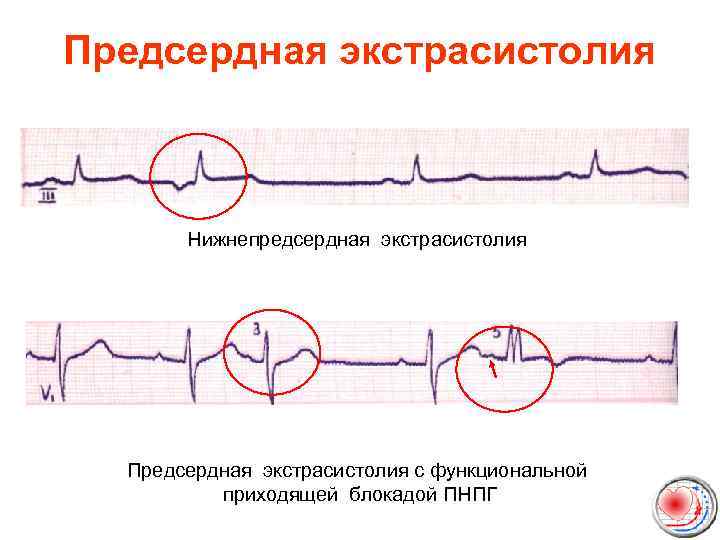 Предсердная экстрасистолия Нижнепредсердная экстрасистолия Предсердная экстрасистолия с функциональной приходящей блокадой ПНПГ
Предсердная экстрасистолия Нижнепредсердная экстрасистолия Предсердная экстрасистолия с функциональной приходящей блокадой ПНПГ
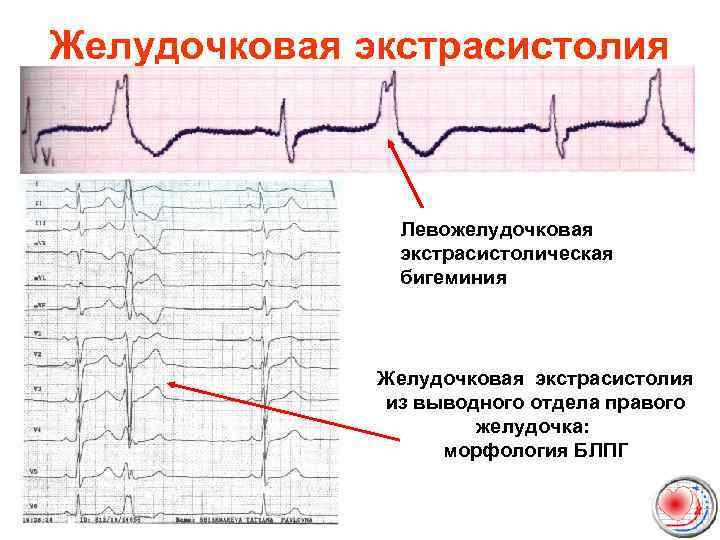 Желудочковая экстрасистолия Левожелудочковая экстрасистолическая бигеминия Желудочковая экстрасистолия из выводного отдела правого желудочка: морфология БЛПГ
Желудочковая экстрасистолия Левожелудочковая экстрасистолическая бигеминия Желудочковая экстрасистолия из выводного отдела правого желудочка: морфология БЛПГ
 Классификация желудочковой экстрасистолии (B. Lown, M. Wolf, 1971) • • 0 - отсутствие ЖЭ 1 - менее 30 ЖЭ в час 2 - более 30 ЖЭ в час 3 - полифокусные ЖЭ 4 а - парные ЖЭ 4 б - пароксизмы ЖТ 5 - ранние ЖЭ типа «R на T»
Классификация желудочковой экстрасистолии (B. Lown, M. Wolf, 1971) • • 0 - отсутствие ЖЭ 1 - менее 30 ЖЭ в час 2 - более 30 ЖЭ в час 3 - полифокусные ЖЭ 4 а - парные ЖЭ 4 б - пароксизмы ЖТ 5 - ранние ЖЭ типа «R на T»
 Классификация желудочковых экстрасистол (Lown B. , Wolf M. , Ryan M. , 1975) Градация Признаки 0 I II Отсутствие желудочковых экстрасистол за 24 ч мониторирования, не больше 30 желудочковых экстрасистол за любой час мониторирования III Полиморфные желудочковые экстрасистолы Больше 30 желудочковых экстрасистол за любой час мониторирования IVA Мономорфные парные желудочковые экстрасистолы IVБ Полиморфные парные желудочковые экстрасистолы V Желудочковая тахикардия (более 3 -х подряд экстрасистол)
Классификация желудочковых экстрасистол (Lown B. , Wolf M. , Ryan M. , 1975) Градация Признаки 0 I II Отсутствие желудочковых экстрасистол за 24 ч мониторирования, не больше 30 желудочковых экстрасистол за любой час мониторирования III Полиморфные желудочковые экстрасистолы Больше 30 желудочковых экстрасистол за любой час мониторирования IVA Мономорфные парные желудочковые экстрасистолы IVБ Полиморфные парные желудочковые экстрасистолы V Желудочковая тахикардия (более 3 -х подряд экстрасистол)
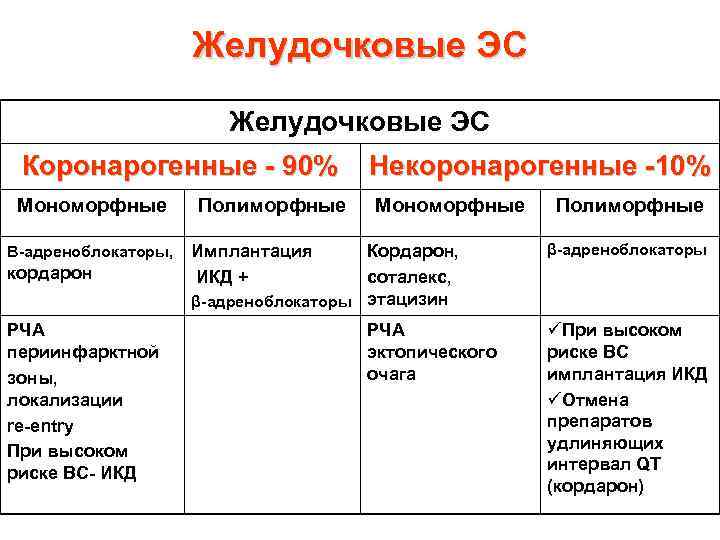 Желудочковые ЭС Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Β-адреноблокаторы, Имплантация кордарон РЧА периинфарктной зоны, локализации re-entry При высоком риске ВС- ИКД Кордарон, ИКД + соталекс, β-адреноблокаторы этацизин РЧА эктопического очага Полиморфные β-адреноблокаторы üПри высоком риске ВС имплантация ИКД üОтмена препаратов удлиняющих интервал QT (кордарон)
Желудочковые ЭС Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Β-адреноблокаторы, Имплантация кордарон РЧА периинфарктной зоны, локализации re-entry При высоком риске ВС- ИКД Кордарон, ИКД + соталекс, β-адреноблокаторы этацизин РЧА эктопического очага Полиморфные β-адреноблокаторы üПри высоком риске ВС имплантация ИКД üОтмена препаратов удлиняющих интервал QT (кордарон)
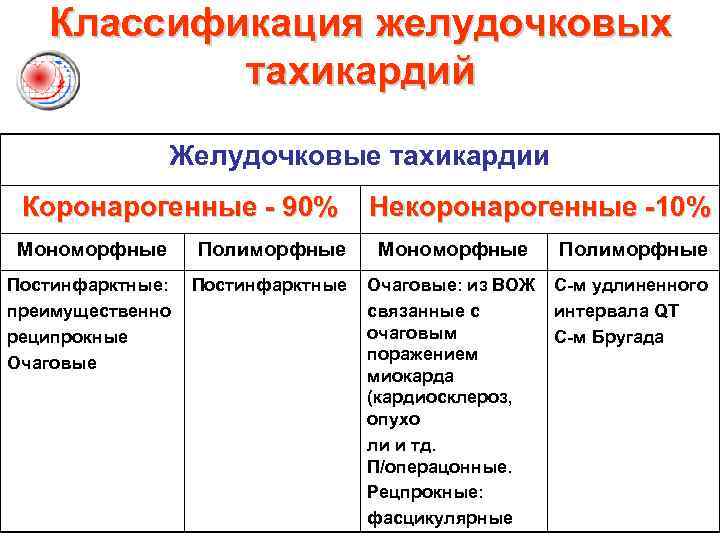
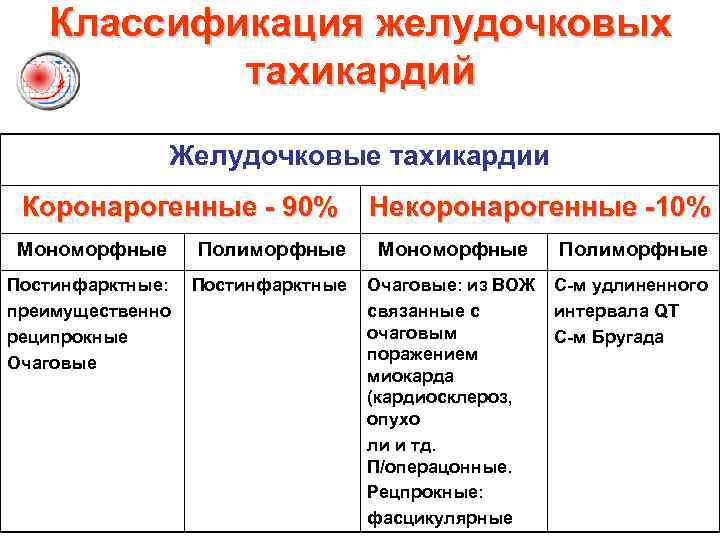 Классификация желудочковых тахикардий Желудочковые тахикардии Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Постинфарктные: преимущественно реципрокные Очаговые Постинфарктные Очаговые: из ВОЖ связанные с очаговым поражением миокарда (кардиосклероз, опухо ли и тд. П/операцонные. Рецпрокные: фасцикулярные С-м удлиненного интервала QT С-м Бругада
Классификация желудочковых тахикардий Желудочковые тахикардии Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Постинфарктные: преимущественно реципрокные Очаговые Постинфарктные Очаговые: из ВОЖ связанные с очаговым поражением миокарда (кардиосклероз, опухо ли и тд. П/операцонные. Рецпрокные: фасцикулярные С-м удлиненного интервала QT С-м Бругада
 Прогностическая значимость желудочковых аритмий • Доброкачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия у больных без поражения сердца (в том числе гипертрофии миокарда) с частотой менее 10 в час, без обмороков и остановки сердца в анамнезе. • Потенциально злокачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия с частотой более 10 в час или пробежки желудочковой тахикардии у больных с дисфункцией левого желудочка, без обмороков и остановки сердца в анамнезе. • Злокачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия с частотой более 10 в час у больных с тяжелой патологией миокарда (чаще всего с фракцией выброса ЛЖ менее 40%), обмороки или остановка сердца в анамнезе; часто выявляется устойчивая желудочковая тахикардия. • Внутри групп потенциально злокачественных и злокачественных желудочковых экстрасистолий потенциальный риск определяется также градацией желудочковых экстрасистолий ( По классификации Лауна-Вольфа ). •
Прогностическая значимость желудочковых аритмий • Доброкачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия у больных без поражения сердца (в том числе гипертрофии миокарда) с частотой менее 10 в час, без обмороков и остановки сердца в анамнезе. • Потенциально злокачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия с частотой более 10 в час или пробежки желудочковой тахикардии у больных с дисфункцией левого желудочка, без обмороков и остановки сердца в анамнезе. • Злокачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия с частотой более 10 в час у больных с тяжелой патологией миокарда (чаще всего с фракцией выброса ЛЖ менее 40%), обмороки или остановка сердца в анамнезе; часто выявляется устойчивая желудочковая тахикардия. • Внутри групп потенциально злокачественных и злокачественных желудочковых экстрасистолий потенциальный риск определяется также градацией желудочковых экстрасистолий ( По классификации Лауна-Вольфа ). •
 Прогностическая значимость желудочковых аритмий • Фракция выброса левого желудочка. Если при ИБС фракция выброса левого желудочка снижается до уровня менее 40%, риск повышается в 3 раза. При некоронарогенной желудочковой экстрасистолии значимость этого критерия может снижаться. • Наличие поздних потенциалов желудочков – индикатора участков замедленного проведения в миокарде, выявляемых на ЭКГ высокого разрешения. Поздние потенциалы желудочков отражают наличие субстрата для re-tntry и при наличии желудочковой экстрасистолии заставляют более серьезно отнестись к ее лечению, хотя чувствительность метода зависит от основного заболевания; возможность контроля терапии с помощью поздних потенциалов желудочков сомнительна • Повышение дисперсии интервала QT • Снижение вариабельности сердечного ритма
Прогностическая значимость желудочковых аритмий • Фракция выброса левого желудочка. Если при ИБС фракция выброса левого желудочка снижается до уровня менее 40%, риск повышается в 3 раза. При некоронарогенной желудочковой экстрасистолии значимость этого критерия может снижаться. • Наличие поздних потенциалов желудочков – индикатора участков замедленного проведения в миокарде, выявляемых на ЭКГ высокого разрешения. Поздние потенциалы желудочков отражают наличие субстрата для re-tntry и при наличии желудочковой экстрасистолии заставляют более серьезно отнестись к ее лечению, хотя чувствительность метода зависит от основного заболевания; возможность контроля терапии с помощью поздних потенциалов желудочков сомнительна • Повышение дисперсии интервала QT • Снижение вариабельности сердечного ритма
 Потенциально опасна ЖЭ у больных с ПИКС • У больных с ПИКС риск ВСС увеличивается в 2 раза при наличии ЖЭ (более 10 в 1 час), а при наличии неустойчивой ЖТ в 2 -4 раза • Влияние на смертность больных с ПИКС ЖЭ (более 10 в 1 час) и неустойчивой ЖТ является независимым, так что риск ВСС повышается в 4 -8 раз, когда присутствуют оба этих фактора (Bigger J. T. , 1984).
Потенциально опасна ЖЭ у больных с ПИКС • У больных с ПИКС риск ВСС увеличивается в 2 раза при наличии ЖЭ (более 10 в 1 час), а при наличии неустойчивой ЖТ в 2 -4 раза • Влияние на смертность больных с ПИКС ЖЭ (более 10 в 1 час) и неустойчивой ЖТ является независимым, так что риск ВСС повышается в 4 -8 раз, когда присутствуют оба этих фактора (Bigger J. T. , 1984).

 Наджелудочковые тахикардии • НЖТ – собирательный термин, обозначающий совокупность предсердных и предсердножелудочковых тахикардий За исключением • антидромной тахикардии при синдроме WPW • предсердных и предсердно-желудочковых тахикардий с блокадой одной из ветвей пучка Гиса • предсердных тахикардий при наличии дополнительных путей предсердножелудочкового проведения (ДПП), они имеют узкие комплексы QRS (менее 0, 12 сек. )
Наджелудочковые тахикардии • НЖТ – собирательный термин, обозначающий совокупность предсердных и предсердножелудочковых тахикардий За исключением • антидромной тахикардии при синдроме WPW • предсердных и предсердно-желудочковых тахикардий с блокадой одной из ветвей пучка Гиса • предсердных тахикардий при наличии дополнительных путей предсердножелудочкового проведения (ДПП), они имеют узкие комплексы QRS (менее 0, 12 сек. )
 Наджелудочковые тахикардии • занимают промежуточное место между потенциально летальными и доброкачественными нарушениями сердечного ритма. • широко распространены в популяции – 2, 25 на 1000 населения и составляют 4/5 от общего числа тахикардий • Среди всех НЖТ пароксизмальные предсердно-желудочковые реципрокные тахикардии составляют 85 -90%, а предсердные – 10 -15%
Наджелудочковые тахикардии • занимают промежуточное место между потенциально летальными и доброкачественными нарушениями сердечного ритма. • широко распространены в популяции – 2, 25 на 1000 населения и составляют 4/5 от общего числа тахикардий • Среди всех НЖТ пароксизмальные предсердно-желудочковые реципрокные тахикардии составляют 85 -90%, а предсердные – 10 -15%
 • Пароксизмальные наджелудочковые тахикардии (ПНТ) возникают у пациентов всех возрастных групп, однако у молодых пациентов без сопутствующих ССЗ их возникновение обусловлено наличием функционирующих дополнительных проводящих путей • В старших возрастных группах пароксизмальные наджелудочковые тахикардии возникают вследствие нарушения функционирования АВузла. • Согласно рекомендациям ACC/AHA/ESC 2003, в группу НЖТ относят 1. АВ-узловую реципрокную тахикардию 2. АВ-реципрокную тахикардию с участием дополнительных проводящих путей
• Пароксизмальные наджелудочковые тахикардии (ПНТ) возникают у пациентов всех возрастных групп, однако у молодых пациентов без сопутствующих ССЗ их возникновение обусловлено наличием функционирующих дополнительных проводящих путей • В старших возрастных группах пароксизмальные наджелудочковые тахикардии возникают вследствие нарушения функционирования АВузла. • Согласно рекомендациям ACC/AHA/ESC 2003, в группу НЖТ относят 1. АВ-узловую реципрокную тахикардию 2. АВ-реципрокную тахикардию с участием дополнительных проводящих путей
 Проводящая система сердца 1 2 11 3 3 4 5 10 9 6 7 8 Ø 1 -синусовый узел (I - 60 - 80 уд. мин. ) Ø 2 - тракт Бахмана, Венкебаха, Торреля (ИР II- 50 -60 уд. мин. ) Ø 3 - пучки Кента Ø 4 -ствол пучка Гиса (III - 15 -40 имп. мин. ) Ø 5 - левая ножка Ø 6 -задняя ветвь Ø 7 -передняя ветвь Ø 8 -волокна Пуркинье (III-15 -30 имп. мин. ) Ø 9 -правая ножка Ø 10 -волокна Мехейма, тракт Джеймса или АВ- узловой шунт (CLC) Ø 11 - атриовентрикулярный узел (Ашоффа-Тавара до 200 имп. мин. , АВ-соединение – II- 40 -60 имп. мин. )
Проводящая система сердца 1 2 11 3 3 4 5 10 9 6 7 8 Ø 1 -синусовый узел (I - 60 - 80 уд. мин. ) Ø 2 - тракт Бахмана, Венкебаха, Торреля (ИР II- 50 -60 уд. мин. ) Ø 3 - пучки Кента Ø 4 -ствол пучка Гиса (III - 15 -40 имп. мин. ) Ø 5 - левая ножка Ø 6 -задняя ветвь Ø 7 -передняя ветвь Ø 8 -волокна Пуркинье (III-15 -30 имп. мин. ) Ø 9 -правая ножка Ø 10 -волокна Мехейма, тракт Джеймса или АВ- узловой шунт (CLC) Ø 11 - атриовентрикулярный узел (Ашоффа-Тавара до 200 имп. мин. , АВ-соединение – II- 40 -60 имп. мин. )
 Классификация наджелудочковых тахикардий Ø Реципрокные тахикардии 90% ü Наджелудочковые тахикардии при синдроме преждевременного возбуждения желудочков (синдром WPW Вольфа - Паркинсона – Вайта). ü ПАВУРТ (пароксизмальные АВ-узловые реципрокные тахикардии). ü Редко встречающиеся реципрокные тахикардии (re-entry в предсердиях, медленно-функционирующие правопредсердные ДПЖС, с-м Махейма и др). ü Трепетание предсердий а) приступообразное (пароксизмальное), стойкое (постоянное); б) типичной (истмусзависимые) и атипичной формы; Ø Очаговые (эктопические) тахикардии 10% ü Наличие очага с высоким автоматизмом в левом предсердии Очаги чаще всего (из устьев легочных вен, полых вен, коронарного синуса и т. д. ) Полиморфная предсердная тахикардия
Классификация наджелудочковых тахикардий Ø Реципрокные тахикардии 90% ü Наджелудочковые тахикардии при синдроме преждевременного возбуждения желудочков (синдром WPW Вольфа - Паркинсона – Вайта). ü ПАВУРТ (пароксизмальные АВ-узловые реципрокные тахикардии). ü Редко встречающиеся реципрокные тахикардии (re-entry в предсердиях, медленно-функционирующие правопредсердные ДПЖС, с-м Махейма и др). ü Трепетание предсердий а) приступообразное (пароксизмальное), стойкое (постоянное); б) типичной (истмусзависимые) и атипичной формы; Ø Очаговые (эктопические) тахикардии 10% ü Наличие очага с высоким автоматизмом в левом предсердии Очаги чаще всего (из устьев легочных вен, полых вен, коронарного синуса и т. д. ) Полиморфная предсердная тахикардия
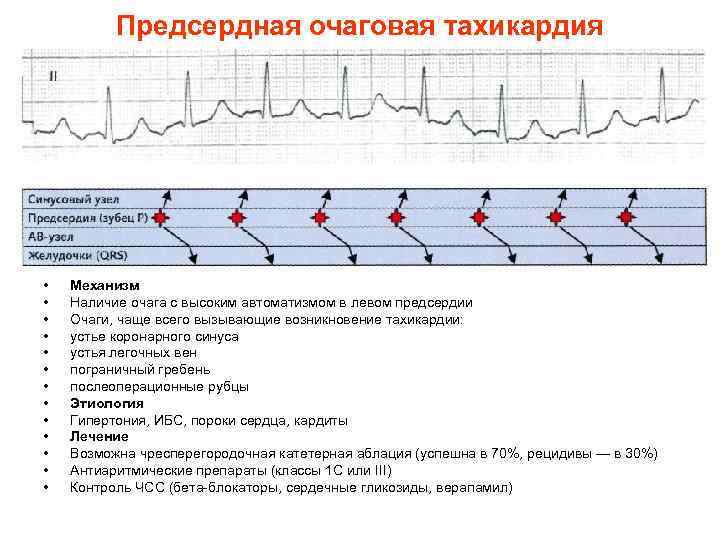 Предсердная очаговая тахикардия • • • • Механизм Наличие очага с высоким автоматизмом в левом предсердии Очаги, чаще всего вызывающие возникновение тахикардии: устье коронарного синуса устья легочных вен пограничный гребень послеоперационные рубцы Этиология Гипертония, ИБС, пороки сердца, кардиты Лечение Возможна чресперегородочная катетерная аблация (успешна в 70%, рецидивы — в 30%) Антиаритмические препараты (классы 1 С или III) Контроль ЧСС (бета-блокаторы, сердечные гликозиды, верапамил)
Предсердная очаговая тахикардия • • • • Механизм Наличие очага с высоким автоматизмом в левом предсердии Очаги, чаще всего вызывающие возникновение тахикардии: устье коронарного синуса устья легочных вен пограничный гребень послеоперационные рубцы Этиология Гипертония, ИБС, пороки сердца, кардиты Лечение Возможна чресперегородочная катетерная аблация (успешна в 70%, рецидивы — в 30%) Антиаритмические препараты (классы 1 С или III) Контроль ЧСС (бета-блокаторы, сердечные гликозиды, верапамил)
 АВ узловая тахикардия по механизму re-entry, медленный тип Механизм индукции • При синусовом ритме импульсы проводятся по быстрым проводящим путям ( ); при залпе из четырех наджелудочковых экстрасистол проведение по быстрым путям замедляется (тип Венкебаха); после достижения критического времени проведения быстрые проводящие пути блокируются и импульсы в желудочки начинают проводиться по медленным путям (), с ретроградным проведением в предсердия по быстрым путям формируется петля ге-еntrу
АВ узловая тахикардия по механизму re-entry, медленный тип Механизм индукции • При синусовом ритме импульсы проводятся по быстрым проводящим путям ( ); при залпе из четырех наджелудочковых экстрасистол проведение по быстрым путям замедляется (тип Венкебаха); после достижения критического времени проведения быстрые проводящие пути блокируются и импульсы в желудочки начинают проводиться по медленным путям (), с ретроградным проведением в предсердия по быстрым путям формируется петля ге-еntrу
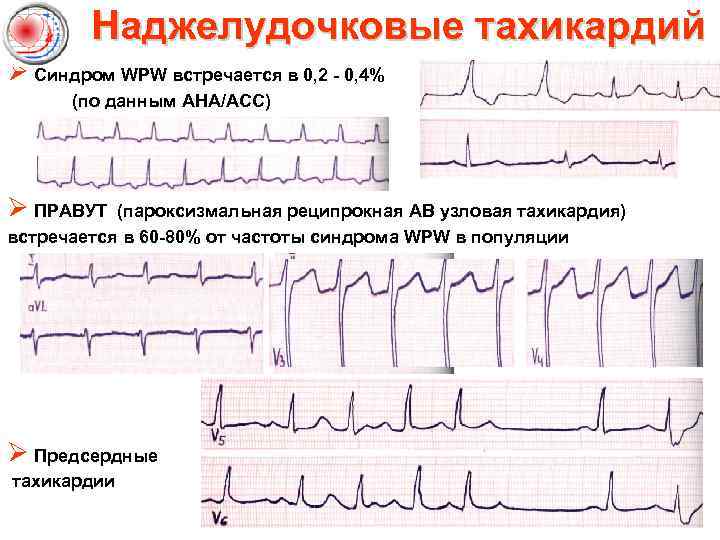 Наджелудочковые тахикардий Ø Синдром WPW встречается в 0, 2 - 0, 4% (по данным AHA/ACC) Ø ПРАВУТ (пароксизмальная реципрокная АВ узловая тахикардия) встречается в 60 -80% от частоты синдрома WPW в популяции Ø Предсердные тахикардии
Наджелудочковые тахикардий Ø Синдром WPW встречается в 0, 2 - 0, 4% (по данным AHA/ACC) Ø ПРАВУТ (пароксизмальная реципрокная АВ узловая тахикардия) встречается в 60 -80% от частоты синдрома WPW в популяции Ø Предсердные тахикардии
 Тахикардии с участием re-entry • Пароксизмальная реципрокная АВ узловая тахикардия. • Особенности строения у больного АВ узла (полифасцикулярное) позволяют существовать нескольким каналам проведения. При тахикардии по этим каналам замыкается петля re-entry • Синдром WPW (с приступами АВ реципрокных тахикардий) • Феномен WPW (без приступов АВ реципрокных тахикардий) • Стойкий и приходящий WPW
Тахикардии с участием re-entry • Пароксизмальная реципрокная АВ узловая тахикардия. • Особенности строения у больного АВ узла (полифасцикулярное) позволяют существовать нескольким каналам проведения. При тахикардии по этим каналам замыкается петля re-entry • Синдром WPW (с приступами АВ реципрокных тахикардий) • Феномен WPW (без приступов АВ реципрокных тахикардий) • Стойкий и приходящий WPW
 Аритмии и блокады при синдроме WPW • Реципрокные (круговые) АВ пароксизмальные тахикардии составляют около 80% • Фибрилляция предсердий - от 10 до 32% • Трепетание предсердий - около 5%
Аритмии и блокады при синдроме WPW • Реципрокные (круговые) АВ пароксизмальные тахикардии составляют около 80% • Фибрилляция предсердий - от 10 до 32% • Трепетание предсердий - около 5%
 ЭКГ признаки 1. Короткий интервал P-R, точнее Р-дельта 2. Комплекс QRS имеет сливной характер: расширен до 0, 11 -0, 12 сек. у взрослых и до 0, 09 сек. у детей 3. Степень расширения QRS зависит от того, какая доля миокарда желудочков возбуждается через ДП 4. Вторичные изменения сегмента ST и зубца Т
ЭКГ признаки 1. Короткий интервал P-R, точнее Р-дельта 2. Комплекс QRS имеет сливной характер: расширен до 0, 11 -0, 12 сек. у взрослых и до 0, 09 сек. у детей 3. Степень расширения QRS зависит от того, какая доля миокарда желудочков возбуждается через ДП 4. Вторичные изменения сегмента ST и зубца Т
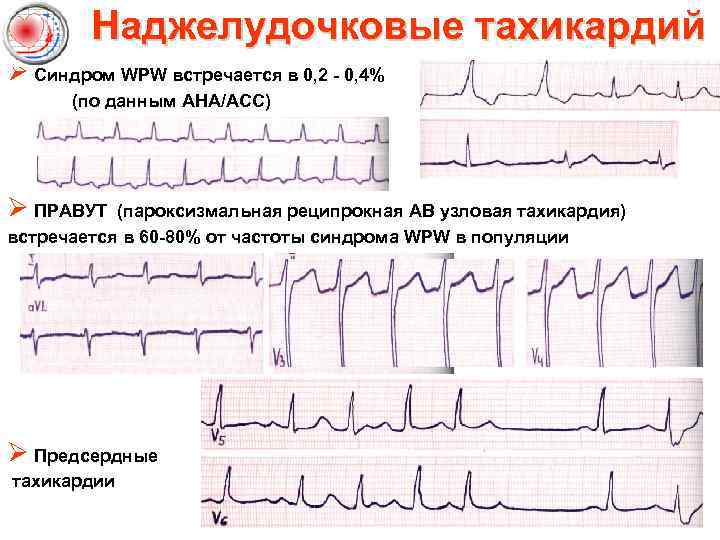 Наджелудочковые тахикардий Ø Синдром WPW встречается в 0, 2 - 0, 4% (по данным AHA/ACC) Ø ПРАВУТ (пароксизмальная реципрокная АВ узловая тахикардия) встречается в 60 -80% от частоты синдрома WPW в популяции Ø Предсердные тахикардии
Наджелудочковые тахикардий Ø Синдром WPW встречается в 0, 2 - 0, 4% (по данным AHA/ACC) Ø ПРАВУТ (пароксизмальная реципрокная АВ узловая тахикардия) встречается в 60 -80% от частоты синдрома WPW в популяции Ø Предсердные тахикардии
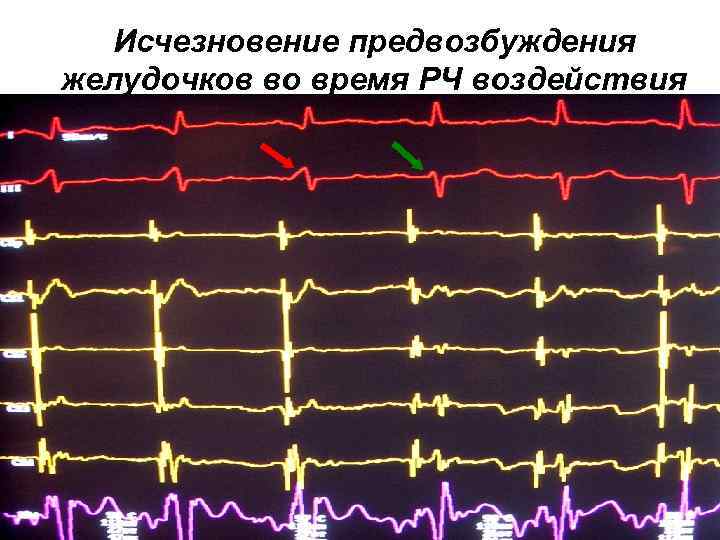 Исчезновение предвозбуждения желудочков во время РЧ воздействия
Исчезновение предвозбуждения желудочков во время РЧ воздействия

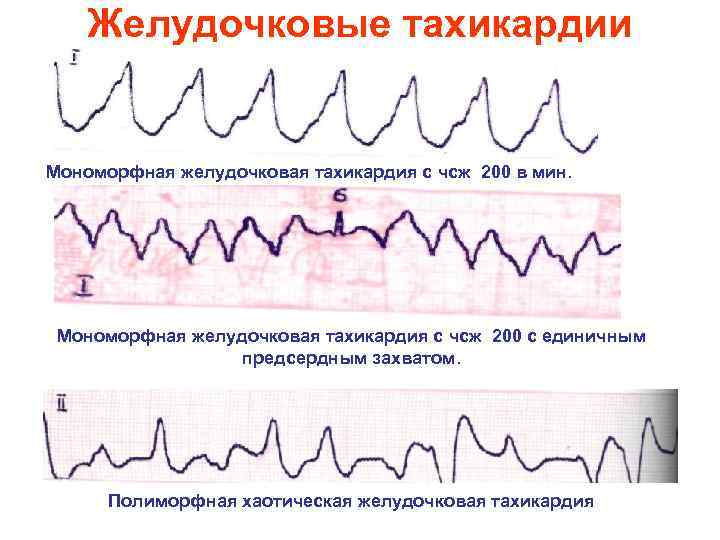 Желудочковые тахикардии Мономорфная желудочковая тахикардия с чсж 200 в мин. Мономорфная желудочковая тахикардия с чсж 200 с единичным предсердным захватом. Полиморфная хаотическая желудочковая тахикардия
Желудочковые тахикардии Мономорфная желудочковая тахикардия с чсж 200 в мин. Мономорфная желудочковая тахикардия с чсж 200 с единичным предсердным захватом. Полиморфная хаотическая желудочковая тахикардия
 ЭКГ-признаки желудочковых пароксизмальных тахикардий • Внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140– 180 уд. в мин (реже — до 250 или в пределах 100– 120 уд. в мин) при сохранении в большинстве случаев правильного ритма. • Деформация и расширение комплекса QRS более 0, 12 с. , напоминающие графику блокады ножек пучка Гиса, преимущественно с дискордантным расположением сегмента RS–T и зубца T. • Наличие АВ-диссоциации — полного разобщения частого ритма желудочков (комплексов QRS) и нормального синусового ритма предсердий (зубцов Р) с изредка регистрирующимися одиночными неизмененными комплексами QRST синусового происхождения (“захваченные” сокращения желудочков).
ЭКГ-признаки желудочковых пароксизмальных тахикардий • Внезапно начинающийся и так же внезапно заканчивающийся приступ учащения сердечных сокращений до 140– 180 уд. в мин (реже — до 250 или в пределах 100– 120 уд. в мин) при сохранении в большинстве случаев правильного ритма. • Деформация и расширение комплекса QRS более 0, 12 с. , напоминающие графику блокады ножек пучка Гиса, преимущественно с дискордантным расположением сегмента RS–T и зубца T. • Наличие АВ-диссоциации — полного разобщения частого ритма желудочков (комплексов QRS) и нормального синусового ритма предсердий (зубцов Р) с изредка регистрирующимися одиночными неизмененными комплексами QRST синусового происхождения (“захваченные” сокращения желудочков).
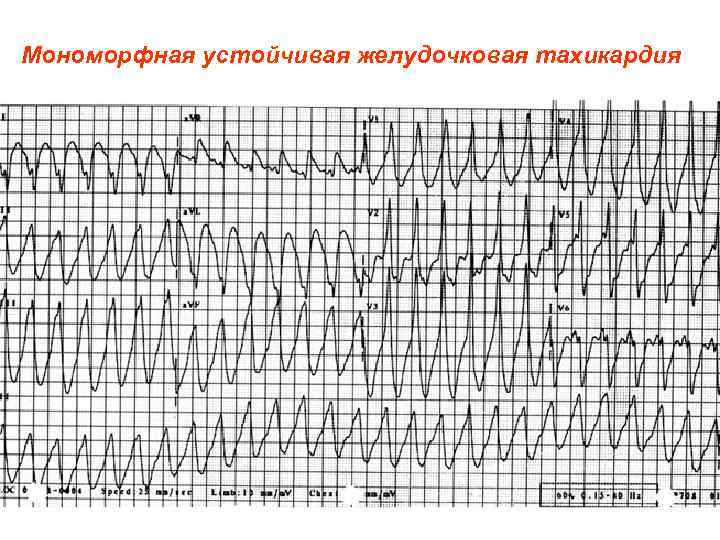 Мономорфная устойчивая желудочковая тахикардия
Мономорфная устойчивая желудочковая тахикардия
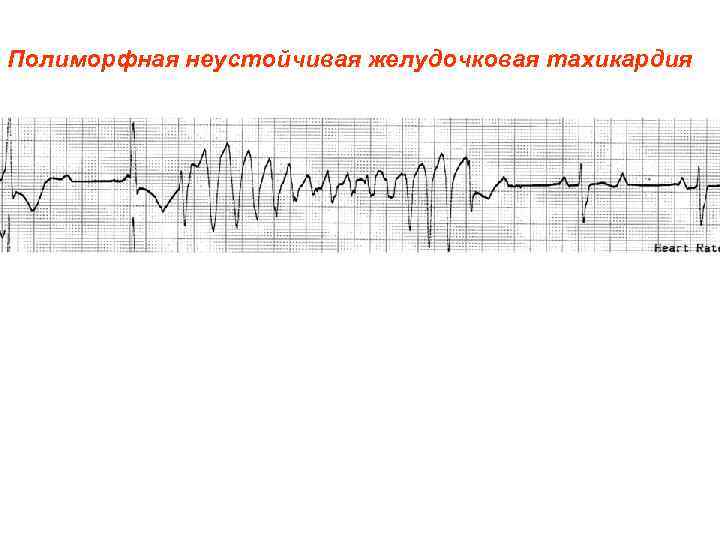 Полиморфная неустойчивая желудочковая тахикардия
Полиморфная неустойчивая желудочковая тахикардия
 ЭКГ-признаки желудочковых тахикардий типа “пируэт” – Частота желудочкового ритма составляет 150– 250 в мин, ритм неправильный. – Комплексы QRS большой амплитуды, их продолжительность превышает 0, 12 с. – Амплитуда и полярность желудочковых комплексов меняется в течение короткого времени (напоминает непрерывную цепь веретен). – В случаях, когда на ЭКГ регистрируются зубцы Р, можно наблюдать разобщение предсердного и желудочкового ритма (АВ–диссоциaция). – Пароксизм желудочковой тахикардии обычно длится несколько секунд (до 100 комплексов), прекращаясь самопроизвольно (неустойчивая желудочковая тахикардия). Однако имеется выраженная склонность к многократному рецидивированию приступов. – Приступы желудочковой тахикардии провоцируются желудочковыми экстрасистолами (как правило «ранними» желудочковыми экстрасистолами). – Вне приступа желудочковой тахикардии на ЭКГ регистрируется удлинение интервала Q–Т.
ЭКГ-признаки желудочковых тахикардий типа “пируэт” – Частота желудочкового ритма составляет 150– 250 в мин, ритм неправильный. – Комплексы QRS большой амплитуды, их продолжительность превышает 0, 12 с. – Амплитуда и полярность желудочковых комплексов меняется в течение короткого времени (напоминает непрерывную цепь веретен). – В случаях, когда на ЭКГ регистрируются зубцы Р, можно наблюдать разобщение предсердного и желудочкового ритма (АВ–диссоциaция). – Пароксизм желудочковой тахикардии обычно длится несколько секунд (до 100 комплексов), прекращаясь самопроизвольно (неустойчивая желудочковая тахикардия). Однако имеется выраженная склонность к многократному рецидивированию приступов. – Приступы желудочковой тахикардии провоцируются желудочковыми экстрасистолами (как правило «ранними» желудочковыми экстрасистолами). – Вне приступа желудочковой тахикардии на ЭКГ регистрируется удлинение интервала Q–Т.
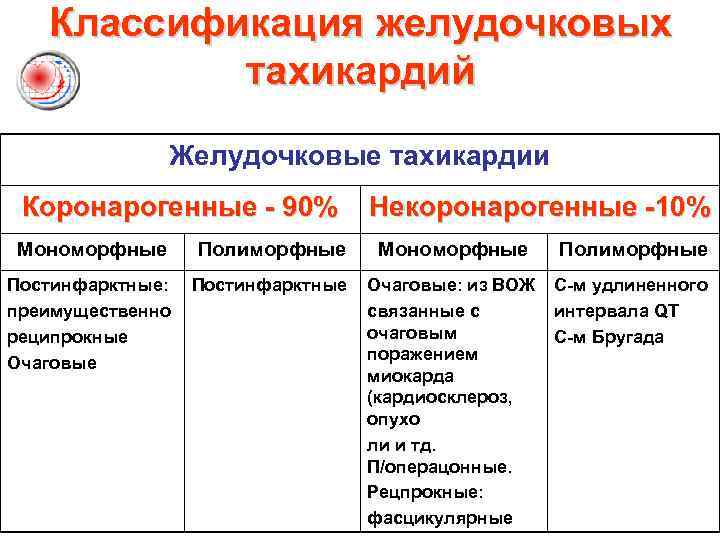 Классификация желудочковых тахикардий Желудочковые тахикардии Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Постинфарктные: преимущественно реципрокные Очаговые Постинфарктные Очаговые: из ВОЖ связанные с очаговым поражением миокарда (кардиосклероз, опухо ли и тд. П/операцонные. Рецпрокные: фасцикулярные С-м удлиненного интервала QT С-м Бругада
Классификация желудочковых тахикардий Желудочковые тахикардии Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Постинфарктные: преимущественно реципрокные Очаговые Постинфарктные Очаговые: из ВОЖ связанные с очаговым поражением миокарда (кардиосклероз, опухо ли и тд. П/операцонные. Рецпрокные: фасцикулярные С-м удлиненного интервала QT С-м Бругада
 Клиническая классификация желудочковых пароксизмальных тахикардий • Пароксизмальные неустойчивые желудочковые тахикардии – Характеризуются появлением трех и более подряд эктопических комплексов QRS, регистрирующихся при мониторной записи ЭКГ в пределах не более 30 с. – Такие пароксизмы не оказывают влияния на гемодинамику, но повышают риск ФЖ и внезапной сердечной смерти • Пароксизмальные устойчивые желудочковые тахикардии – Продолжаются более 30 с. – Эта разновидность желудочковых тахикардий отличается высоким риском внезапной сердечной смерти и сопровождается значительными изменениями гемодинамики (аритмогенный шок, острая левожелудочковая недостаточность)
Клиническая классификация желудочковых пароксизмальных тахикардий • Пароксизмальные неустойчивые желудочковые тахикардии – Характеризуются появлением трех и более подряд эктопических комплексов QRS, регистрирующихся при мониторной записи ЭКГ в пределах не более 30 с. – Такие пароксизмы не оказывают влияния на гемодинамику, но повышают риск ФЖ и внезапной сердечной смерти • Пароксизмальные устойчивые желудочковые тахикардии – Продолжаются более 30 с. – Эта разновидность желудочковых тахикардий отличается высоким риском внезапной сердечной смерти и сопровождается значительными изменениями гемодинамики (аритмогенный шок, острая левожелудочковая недостаточность)
 Особые формы желудочковых тахикардий отражают повышенную готовность миокарда желудочков к развитию фибрилляции: • • Двунаправленная желудочковая тахикардия. Правильное чередование комплексов QRS, обусловленное распространением импульсов из двух различных участков желудочков или разным проведением импульсов из одного источника. «Пируэт» ( «torsade de pointes» ). Неустойчивая (до 100 комплексов) двунаправленная желудочковая тахикардия с волнообразным нарастанием и снижением амплитуды комплексов QRS. Ритм неправильный, с частотой 200 -300/мин. и выше. Развитию «пируэта» обычно предшествует удлинение интервала QT и ранние желудочковые экстрасистолии. Неустойчивая двунаправленная желудочковая тахикардия с волнообразным нарастанием и снижением амплитуды комплексов склонна к рецидивированию. Полиморфная (многоформная) желудочковая тахикардия. Возникает при наличии более двух эктопических очагов. Рецидивирующая желудочковая тахикардия. Возобновляется после периодов основного ритма.
Особые формы желудочковых тахикардий отражают повышенную готовность миокарда желудочков к развитию фибрилляции: • • Двунаправленная желудочковая тахикардия. Правильное чередование комплексов QRS, обусловленное распространением импульсов из двух различных участков желудочков или разным проведением импульсов из одного источника. «Пируэт» ( «torsade de pointes» ). Неустойчивая (до 100 комплексов) двунаправленная желудочковая тахикардия с волнообразным нарастанием и снижением амплитуды комплексов QRS. Ритм неправильный, с частотой 200 -300/мин. и выше. Развитию «пируэта» обычно предшествует удлинение интервала QT и ранние желудочковые экстрасистолии. Неустойчивая двунаправленная желудочковая тахикардия с волнообразным нарастанием и снижением амплитуды комплексов склонна к рецидивированию. Полиморфная (многоформная) желудочковая тахикардия. Возникает при наличии более двух эктопических очагов. Рецидивирующая желудочковая тахикардия. Возобновляется после периодов основного ритма.
 Коронарогенные желудочковые пароксизмальные тахикардии: • Острый инфаркт миокарда. Впервые возникший пароксизм желудочковой тахикардии может быть наиболее ранним клиническим проявлением инфаркта миокарда и всегда требует исключения этого диагноза. • Постинфарктная аневризма. Возникновение желудочковой тахикардии в постинфарктный период (до 6 мес. ) резко ухудшает прогноз. • Реперфузионные аритмии. Желудочковая тахикардия не является типичной реперфузионной аритмией, она чаше возникает на фоне сохраняющейся окклюзии инфаркт-связанной коронарной артерии.
Коронарогенные желудочковые пароксизмальные тахикардии: • Острый инфаркт миокарда. Впервые возникший пароксизм желудочковой тахикардии может быть наиболее ранним клиническим проявлением инфаркта миокарда и всегда требует исключения этого диагноза. • Постинфарктная аневризма. Возникновение желудочковой тахикардии в постинфарктный период (до 6 мес. ) резко ухудшает прогноз. • Реперфузионные аритмии. Желудочковая тахикардия не является типичной реперфузионной аритмией, она чаше возникает на фоне сохраняющейся окклюзии инфаркт-связанной коронарной артерии.
 Основные некоронарогенные желудочковые пароксизмальные тахикардии • • Острый миокардит. Миокардит в рамках аутоиммунных, инфекционных заболеваний должен быть заподозрен при появлении желудочковых аритмий независимо от наличия других признаков поражения миокарда. Постмиокардитический кардиосклероз. Желудочковые тахикардии обычно склонны к рецидивирующему течению, однако характерна относительно стабильная динамика во время пароксизма. Есть данные, что желудочковые нарушения ритма отражают не столько фиброз, сколько наличие текущего воспаления. Гипертрофическая кардиомиопатия - ГКМП. Желудочковые аритмии – один из самых ранних симптомов гипертрофических кардиомиопатий. Пробежки неустойчивой желудочковой тахикардии встречаются у ¼ взрослых больных, они нередко асимптоматичны, но прогностически неблагоприятны. Дилатационная кардиомиопатия – ДКМП может являться исходом перенесенного миокардита. Желудочковые тахикардии развиваются на фоне хронической сердечной недостаточности, которая выявляется у около 50% больных ДКМП. Характерно сочетание с мерцательной аритмией. Рестриктивная кардиомиопатия. На фоне клиники преимущественно диастолической дисфункции миокарда без кардиомегалии характерно сочетания желудочковых аритмий с блокадами. На ЭКГ характерно снижение вольтажа. Пороки сердца (врожденные и ревматические). Желудочковые аритмии появляются относительно рано при аортальных пороках. При митральных пороках мерцательная аритмия обычно намного опережает клинические проявления порока. Артериальная гипертензия. Желудочковые тахикардии встречаются редко, обычно выявляется только при выраженной гипертрофии миокарда. Провоцирующим фактором может служить прием калийнесберегающих диуретиков без адекватного контроля калия.
Основные некоронарогенные желудочковые пароксизмальные тахикардии • • Острый миокардит. Миокардит в рамках аутоиммунных, инфекционных заболеваний должен быть заподозрен при появлении желудочковых аритмий независимо от наличия других признаков поражения миокарда. Постмиокардитический кардиосклероз. Желудочковые тахикардии обычно склонны к рецидивирующему течению, однако характерна относительно стабильная динамика во время пароксизма. Есть данные, что желудочковые нарушения ритма отражают не столько фиброз, сколько наличие текущего воспаления. Гипертрофическая кардиомиопатия - ГКМП. Желудочковые аритмии – один из самых ранних симптомов гипертрофических кардиомиопатий. Пробежки неустойчивой желудочковой тахикардии встречаются у ¼ взрослых больных, они нередко асимптоматичны, но прогностически неблагоприятны. Дилатационная кардиомиопатия – ДКМП может являться исходом перенесенного миокардита. Желудочковые тахикардии развиваются на фоне хронической сердечной недостаточности, которая выявляется у около 50% больных ДКМП. Характерно сочетание с мерцательной аритмией. Рестриктивная кардиомиопатия. На фоне клиники преимущественно диастолической дисфункции миокарда без кардиомегалии характерно сочетания желудочковых аритмий с блокадами. На ЭКГ характерно снижение вольтажа. Пороки сердца (врожденные и ревматические). Желудочковые аритмии появляются относительно рано при аортальных пороках. При митральных пороках мерцательная аритмия обычно намного опережает клинические проявления порока. Артериальная гипертензия. Желудочковые тахикардии встречаются редко, обычно выявляется только при выраженной гипертрофии миокарда. Провоцирующим фактором может служить прием калийнесберегающих диуретиков без адекватного контроля калия.
 Основные некоронарогенные желудочковые пароксизмальные тахикардии • • • Амилоидоз. ЖТ сочетаются с клиникой застойной сердечной недостаточности. Амилоидоз может протекать «под маской» легочного сердца. Аритмии могут сочетаться с псевдоинфарктными, ишемическими, перикардитоподобными изменениями, а также с нарушениями проводимости на различных уровнях. Саркоидоз. Изолированное поражение сердца нехарактерно, обычно сочетается с типичными изменениями в легких. Характерны «синкопе» , нарушения проводимости на различных уровнях. Пролапс митрального клапана. При ПМК желудочковые тахикардии встречаются достаточно редко, обычно у тех больных, у которых ПМК сочетается с удлинением интервала QT, наличием митральной регургитации и дополнительных хорд (примерно в 25% случаев). Операции на сердце (коррекция тетрады Фалло, дефекта межжелудочковой перегородки и др. ). Желудочковые тахикардии проявляется примерно в 40% случаев. Тиреотоксикоз. Характерно сочетание желудочковых экстрасистолий желудочковых пароксизмальных тахикардий с наджелудочковыми аритмиями. Дигиталисная интоксикация. Характерны полиморфные желудочковые тахикардии на фоне политопной желудочковой экстрасистолии. Аритмогенное действие лекарств и желудочковые аритмии на фоне электролитных нарушений. Аритмогенным действием обладают в первую очередь антиаритмики IС и III классов. При электролитных нарушений (гипомагниемии, гипокальциемии) возможно развитие желудочковых пароксизмальных тахикардий типа "пируэт", реализуемых через удлинение интервала QT. «Сердце спортсмена» . Характерно наличие различных нарушений ритма и проводимости. Возможна внезапная аритмическая смерть на фоне большой нагрузки или после нее.
Основные некоронарогенные желудочковые пароксизмальные тахикардии • • • Амилоидоз. ЖТ сочетаются с клиникой застойной сердечной недостаточности. Амилоидоз может протекать «под маской» легочного сердца. Аритмии могут сочетаться с псевдоинфарктными, ишемическими, перикардитоподобными изменениями, а также с нарушениями проводимости на различных уровнях. Саркоидоз. Изолированное поражение сердца нехарактерно, обычно сочетается с типичными изменениями в легких. Характерны «синкопе» , нарушения проводимости на различных уровнях. Пролапс митрального клапана. При ПМК желудочковые тахикардии встречаются достаточно редко, обычно у тех больных, у которых ПМК сочетается с удлинением интервала QT, наличием митральной регургитации и дополнительных хорд (примерно в 25% случаев). Операции на сердце (коррекция тетрады Фалло, дефекта межжелудочковой перегородки и др. ). Желудочковые тахикардии проявляется примерно в 40% случаев. Тиреотоксикоз. Характерно сочетание желудочковых экстрасистолий желудочковых пароксизмальных тахикардий с наджелудочковыми аритмиями. Дигиталисная интоксикация. Характерны полиморфные желудочковые тахикардии на фоне политопной желудочковой экстрасистолии. Аритмогенное действие лекарств и желудочковые аритмии на фоне электролитных нарушений. Аритмогенным действием обладают в первую очередь антиаритмики IС и III классов. При электролитных нарушений (гипомагниемии, гипокальциемии) возможно развитие желудочковых пароксизмальных тахикардий типа "пируэт", реализуемых через удлинение интервала QT. «Сердце спортсмена» . Характерно наличие различных нарушений ритма и проводимости. Возможна внезапная аритмическая смерть на фоне большой нагрузки или после нее.
 Генетически детерминированные заболевания, при которых желудочковые экстрасистолии желудочковые пароксизмальные тахикардии являются основным клиническим проявлением • По степени злокачественности желудочковых аритмий данная группа близка к ИБС; • с учетом характера генетического дефекта эти заболевания относят к разряду каналопатий. • К ним относятся: – – – Аритмогенная дисплазия левого желудочка. Синдром удлиненного интервала QT. Синдром Бругады. Синдром укороченного интервала QT. WPW-синдром. Катехоламининдуцированная триггерная полиморфная желудочковая тахикардия.
Генетически детерминированные заболевания, при которых желудочковые экстрасистолии желудочковые пароксизмальные тахикардии являются основным клиническим проявлением • По степени злокачественности желудочковых аритмий данная группа близка к ИБС; • с учетом характера генетического дефекта эти заболевания относят к разряду каналопатий. • К ним относятся: – – – Аритмогенная дисплазия левого желудочка. Синдром удлиненного интервала QT. Синдром Бругады. Синдром укороченного интервала QT. WPW-синдром. Катехоламининдуцированная триггерная полиморфная желудочковая тахикардия.
 Идиопатическая форма желудочковой тахикардии • Отдельно выделяют идиопатическую форму желудочковой тахикардии, которая может выявляться, по некоторым данным, примерно у 4% людей (около 10% всех выявляемых желудочковых тахикардий) • Прогностически благоприятна, носит обычно асимптомный характер • Причины недостаточно исследованы
Идиопатическая форма желудочковой тахикардии • Отдельно выделяют идиопатическую форму желудочковой тахикардии, которая может выявляться, по некоторым данным, примерно у 4% людей (около 10% всех выявляемых желудочковых тахикардий) • Прогностически благоприятна, носит обычно асимптомный характер • Причины недостаточно исследованы
 Дифференциальная диагностика желудочковых пароксизмальных тахикардий • Разграничение желудочковых пароксизмальных тахикардий и суправентрикулярной предсердной тахикардии с аберрантными комплексами QRS основано на следующих признаках: – При желудочковых тахикардия в грудных отведениях, в том числе в отведении V 1: • Комплексы QRS имеют монофазный (типа R или S) или двухфазный (типа q. R, QR или r. S) вид. • Трехфазные комплексы типа RSr не характерны для желудочковых пароксизмальных тахикардий. • Продолжительность комплексов QRS превышает 0, 12 с. • При регистрации чреспищеводной ЭКГ или при внутрисердечном электрофизиологическом исследовании удается выявить АВдиссоциацию, что доказывает наличие желудочковой тахикардии. – Для наджелудочковой предсердной тахикардии с аберрантными комплексами QRS характерно: • • В отведении V 1 желудочковый комплекс имеет вид r. SR (трехфазный). Зубец Т может не быть дискордантным основному зубцу комплекса QRS. Продолжительность комплекса QRS не превышает 0, 11– 0, 12 с. При регистрации чреспищеводной ЭКГ или при внутрисердечном электрофизиологическом исследовании регистрируются зубцы Р, соответствующие каждому комплексу QRS (отсутствие АВдиссоциации), что доказывает наличие наджелудочковой пароксизмальной тахикардии.
Дифференциальная диагностика желудочковых пароксизмальных тахикардий • Разграничение желудочковых пароксизмальных тахикардий и суправентрикулярной предсердной тахикардии с аберрантными комплексами QRS основано на следующих признаках: – При желудочковых тахикардия в грудных отведениях, в том числе в отведении V 1: • Комплексы QRS имеют монофазный (типа R или S) или двухфазный (типа q. R, QR или r. S) вид. • Трехфазные комплексы типа RSr не характерны для желудочковых пароксизмальных тахикардий. • Продолжительность комплексов QRS превышает 0, 12 с. • При регистрации чреспищеводной ЭКГ или при внутрисердечном электрофизиологическом исследовании удается выявить АВдиссоциацию, что доказывает наличие желудочковой тахикардии. – Для наджелудочковой предсердной тахикардии с аберрантными комплексами QRS характерно: • • В отведении V 1 желудочковый комплекс имеет вид r. SR (трехфазный). Зубец Т может не быть дискордантным основному зубцу комплекса QRS. Продолжительность комплекса QRS не превышает 0, 11– 0, 12 с. При регистрации чреспищеводной ЭКГ или при внутрисердечном электрофизиологическом исследовании регистрируются зубцы Р, соответствующие каждому комплексу QRS (отсутствие АВдиссоциации), что доказывает наличие наджелудочковой пароксизмальной тахикардии.
 Краткий алгоритм дифференциальной диагностики аритмий с широкими комплексами можно представить следующим образом: • Необходима оценка ранее снятых ЭКГ для исключения имевшейся блокады пучка Гиса и синдрома WPW. • При их отсутствии остается отграничить наджелудочковую тахикардию с преходящей блокадой от желудочковой тахикардии. • При тахизависимых внутрижелудочковых блокадах ширина комплекса QRS редко превышает 0. 12 сек, при желудочковой тахикардии она обычно больше 0. 14 сек. • При тахизависимой блокаде в отведении V 1 желудочковые комплексы чаще трехфазные и напоминают таковые при блокаде правой ножки, а при желудочковой тахикардии они, как правило, одно- или двухфазные, часто в отведениях V 1 V 6 направлены в одну и ту же сторону. • При оценке ЭКГ-картины необходимо оценивать (но не переоценивать!) состояние гемодинамики: оно обычно быстрее и существеннее ухудшается при желудочковых тахикардиях.
Краткий алгоритм дифференциальной диагностики аритмий с широкими комплексами можно представить следующим образом: • Необходима оценка ранее снятых ЭКГ для исключения имевшейся блокады пучка Гиса и синдрома WPW. • При их отсутствии остается отграничить наджелудочковую тахикардию с преходящей блокадой от желудочковой тахикардии. • При тахизависимых внутрижелудочковых блокадах ширина комплекса QRS редко превышает 0. 12 сек, при желудочковой тахикардии она обычно больше 0. 14 сек. • При тахизависимой блокаде в отведении V 1 желудочковые комплексы чаще трехфазные и напоминают таковые при блокаде правой ножки, а при желудочковой тахикардии они, как правило, одно- или двухфазные, часто в отведениях V 1 V 6 направлены в одну и ту же сторону. • При оценке ЭКГ-картины необходимо оценивать (но не переоценивать!) состояние гемодинамики: оно обычно быстрее и существеннее ухудшается при желудочковых тахикардиях.
 Классификация желудочковых тахикардий Желудочковые тахикардии Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Постинфарктные: преимущественно реципрокные Очаговые Постинфарктные Очаговые: из ВОЖ связанные с очаговым поражением миокарда (кардиосклероз, опухо ли и тд. П/операцонные. Рецпрокные: фасцикулярные С-м удлиненного интервала QT С-м Бругада
Классификация желудочковых тахикардий Желудочковые тахикардии Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Постинфарктные: преимущественно реципрокные Очаговые Постинфарктные Очаговые: из ВОЖ связанные с очаговым поражением миокарда (кардиосклероз, опухо ли и тд. П/операцонные. Рецпрокные: фасцикулярные С-м удлиненного интервала QT С-м Бругада

 Мерцание и трепетание желудочков • Характеризуется нескоординированным сокращением отдельных мышечных волокон желудочков • Больной теряет сознание, артериальное давление падает до нуля, пульс не определяется • Смерть наступает неизбежно, если в течение 4 -5 мин. не восстановится нормальный ритм
Мерцание и трепетание желудочков • Характеризуется нескоординированным сокращением отдельных мышечных волокон желудочков • Больной теряет сознание, артериальное давление падает до нуля, пульс не определяется • Смерть наступает неизбежно, если в течение 4 -5 мин. не восстановится нормальный ритм
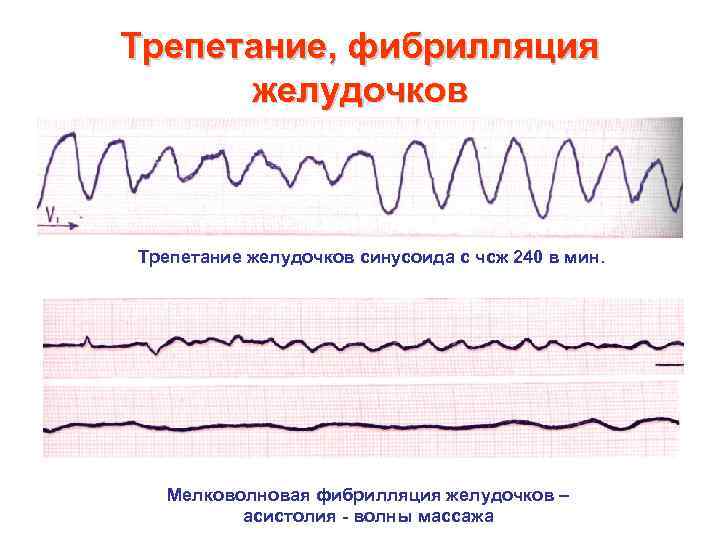 Трепетание, фибрилляция желудочков Трепетание желудочков синусоида с чсж 240 в мин. Мелковолновая фибрилляция желудочков – асистолия - волны массажа
Трепетание, фибрилляция желудочков Трепетание желудочков синусоида с чсж 240 в мин. Мелковолновая фибрилляция желудочков – асистолия - волны массажа

 Нарушения проводимости: Ø Синоатриальная блокада (неполная и полная); Ø Внутрипредсердная блокада (неполная и полная); Ø Атриовентрикулярная блокада: 1, 2 и 3 (полная) степеней; Ø Внутрижелудочковые блокады (блокады ножек и ветвей пучка Гиса): а) моно-, би- и трифасцикулярная; очаговая, аборизационная; б) неполная, полная); Ø Асистолия предсердий, желудочков.
Нарушения проводимости: Ø Синоатриальная блокада (неполная и полная); Ø Внутрипредсердная блокада (неполная и полная); Ø Атриовентрикулярная блокада: 1, 2 и 3 (полная) степеней; Ø Внутрижелудочковые блокады (блокады ножек и ветвей пучка Гиса): а) моно-, би- и трифасцикулярная; очаговая, аборизационная; б) неполная, полная); Ø Асистолия предсердий, желудочков.
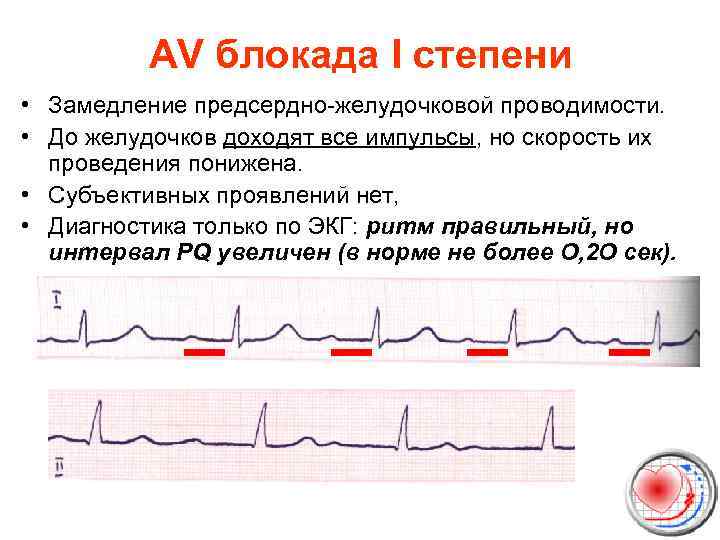 AV блокада I степени • Замедление предсердно-желудочковой проводимости. • До желудочков доходят все импульсы, но скорость их проведения понижена. • Субъективных проявлений нет, • Диагностика только по ЭКГ: ритм правильный, но интервал PQ увеличен (в норме не более О, 2 О сек).
AV блокада I степени • Замедление предсердно-желудочковой проводимости. • До желудочков доходят все импульсы, но скорость их проведения понижена. • Субъективных проявлений нет, • Диагностика только по ЭКГ: ритм правильный, но интервал PQ увеличен (в норме не более О, 2 О сек).
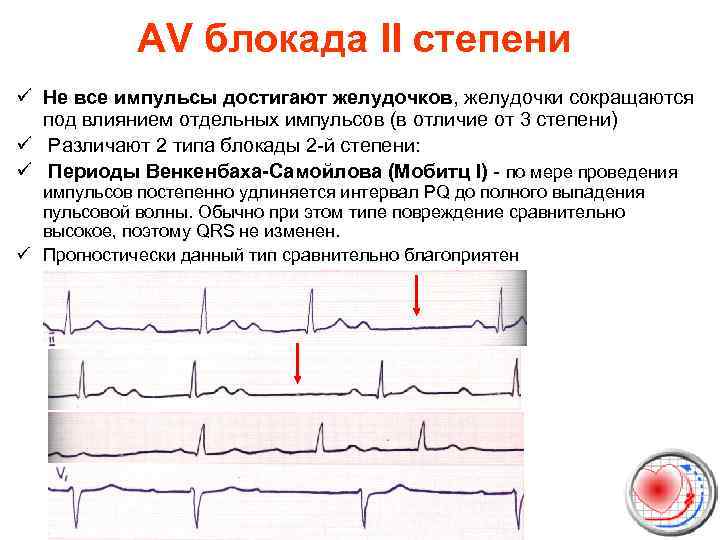 AV блокада II степени ü Не все импульсы достигают желудочков, желудочки сокращаются под влиянием отдельных импульсов (в отличие от 3 степени) ü Различают 2 типа блокады 2 -й степени: ü Периоды Венкенбаха-Самойлова (Мобитц I) - по мере проведения импульсов постепенно удлиняется интервал PQ до полного выпадения пульсовой волны. Обычно при этом типе повреждение сравнительно высокое, поэтому QRS не изменен. ü Прогностически данный тип сравнительно благоприятен
AV блокада II степени ü Не все импульсы достигают желудочков, желудочки сокращаются под влиянием отдельных импульсов (в отличие от 3 степени) ü Различают 2 типа блокады 2 -й степени: ü Периоды Венкенбаха-Самойлова (Мобитц I) - по мере проведения импульсов постепенно удлиняется интервал PQ до полного выпадения пульсовой волны. Обычно при этом типе повреждение сравнительно высокое, поэтому QRS не изменен. ü Прогностически данный тип сравнительно благоприятен
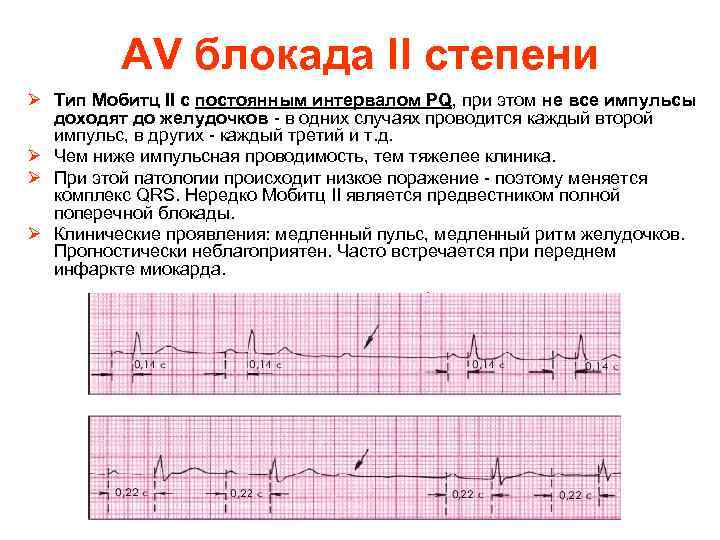 AV блокада II степени Ø Тип Мобитц II с постоянным интервалом PQ, при этом не все импульсы доходят до желудочков - в одних случаях проводится каждый второй импульс, в других - каждый третий и т. д. Ø Чем ниже импульсная проводимость, тем тяжелее клиника. Ø При этой патологии происходит низкое поражение - поэтому меняется комплекс QRS. Нередко Мобитц II является предвестником полной поперечной блокады. Ø Клинические проявления: медленный пульс, медленный ритм желудочков. Прогностически неблагоприятен. Часто встречается при переднем инфаркте миокарда.
AV блокада II степени Ø Тип Мобитц II с постоянным интервалом PQ, при этом не все импульсы доходят до желудочков - в одних случаях проводится каждый второй импульс, в других - каждый третий и т. д. Ø Чем ниже импульсная проводимость, тем тяжелее клиника. Ø При этой патологии происходит низкое поражение - поэтому меняется комплекс QRS. Нередко Мобитц II является предвестником полной поперечной блокады. Ø Клинические проявления: медленный пульс, медленный ритм желудочков. Прогностически неблагоприятен. Часто встречается при переднем инфаркте миокарда.
 AV блокада III степени ü Полная поперечная блокада. ü При этом полностью прекращается проведение импульсов к желудочкам, в желудочках рождается свой гетеротопный очаг идиовентрикулярного ритма. , причем ниже автоматизм, тем тяжелее клиника. Ø Различают несколько фаз АВ блокады 3 степени: ü А - постоянная форма ü Б - эпизодическая (интермиттирующая), чаще всего дает синдром Морганьи-Эдамса-Стокса. ü Прогностически является самой неблагоприятной формой При этом блокада то полная, то неполная Ø Диагностика. ü Клинически: правильный медленный пульс (ритм). ü На ЭКГ полная диссоциация: у предсердий свой ритм, у желудочков - свой (более медленный). ü Ритм предсердий близок к норме, а у желудочков своя частота - 4 О в мин. и меньше. ü Последняя зависит от уровня повреждения: если страдает АВ узел, 4 О-5 О в мин. , если ножка пучка Гисса - 2 О в мин. и меньше. Чем ниже блок, тем больше деформация QRS.
AV блокада III степени ü Полная поперечная блокада. ü При этом полностью прекращается проведение импульсов к желудочкам, в желудочках рождается свой гетеротопный очаг идиовентрикулярного ритма. , причем ниже автоматизм, тем тяжелее клиника. Ø Различают несколько фаз АВ блокады 3 степени: ü А - постоянная форма ü Б - эпизодическая (интермиттирующая), чаще всего дает синдром Морганьи-Эдамса-Стокса. ü Прогностически является самой неблагоприятной формой При этом блокада то полная, то неполная Ø Диагностика. ü Клинически: правильный медленный пульс (ритм). ü На ЭКГ полная диссоциация: у предсердий свой ритм, у желудочков - свой (более медленный). ü Ритм предсердий близок к норме, а у желудочков своя частота - 4 О в мин. и меньше. ü Последняя зависит от уровня повреждения: если страдает АВ узел, 4 О-5 О в мин. , если ножка пучка Гисса - 2 О в мин. и меньше. Чем ниже блок, тем больше деформация QRS.
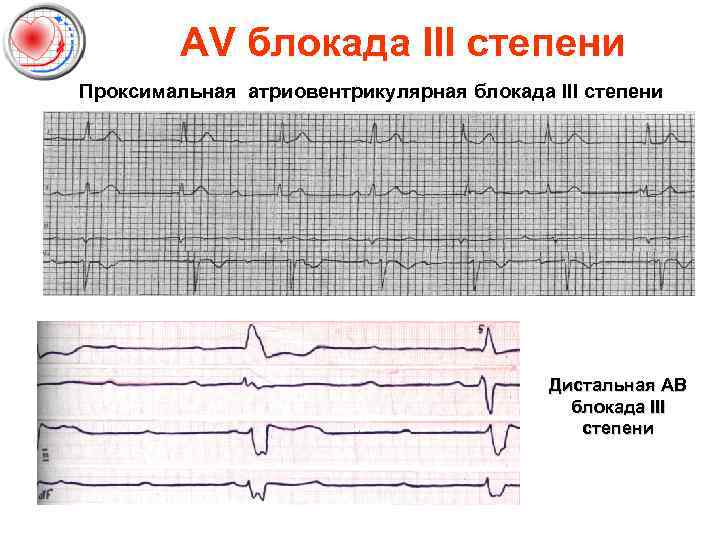 AV блокада III степени Проксимальная атриовентрикулярная блокада III степени Дистальная АВ блокада III степени
AV блокада III степени Проксимальная атриовентрикулярная блокада III степени Дистальная АВ блокада III степени
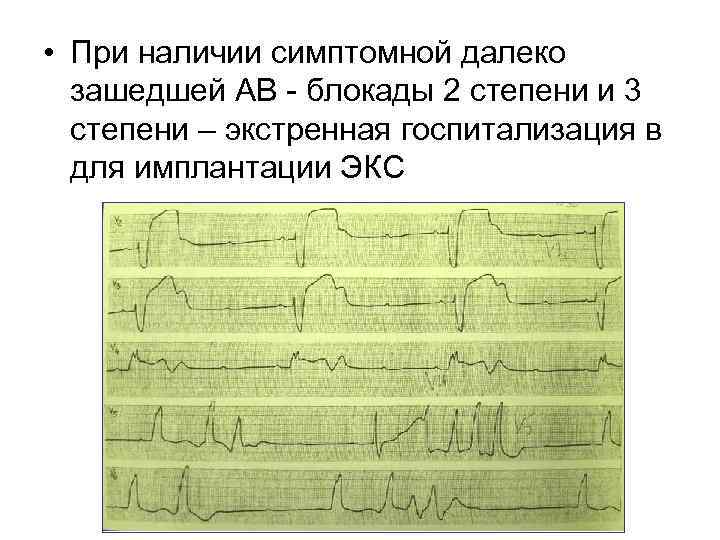 • При наличии симптомной далеко зашедшей АВ - блокады 2 степени и 3 степени – экстренная госпитализация в для имплантации ЭКС
• При наличии симптомной далеко зашедшей АВ - блокады 2 степени и 3 степени – экстренная госпитализация в для имплантации ЭКС
 Синдром Морганьи-Эдамса-Стокса Ø Синдром Морганьи-Эдамса-Стокса - часто возникает при переходе неполной блокады в полную и прогрессировании нарушений АВ проводимости. ü При этом собственный автоматизм еще не успел выработаться, кровь не поступает на периферию, а чувствительный головной мозг отвечает потерей сознания. В основе синдрома прекращение поступления крови, ишемия. В одних случаях это бывает связано с асистолией желудочков на фоне полной блокады, в других с фибрилляцией желудочков. Независимо от причины, конечный результат один и тот же - потеря сознания. Ø Клиническая картина. ü Внезапная бледность, потеря сознания, пульс не определяется, тоны сердца не слышны. Затем больной синеет, появляются судороги. Может быть непроизвольное мочеиспускание и дефикция. Затем возможна смерть через 3 -4 минуты, но часто приступ заканчивается на 1 -2 минуте: включается идиовентрикулярный водитель ритма желудочков.
Синдром Морганьи-Эдамса-Стокса Ø Синдром Морганьи-Эдамса-Стокса - часто возникает при переходе неполной блокады в полную и прогрессировании нарушений АВ проводимости. ü При этом собственный автоматизм еще не успел выработаться, кровь не поступает на периферию, а чувствительный головной мозг отвечает потерей сознания. В основе синдрома прекращение поступления крови, ишемия. В одних случаях это бывает связано с асистолией желудочков на фоне полной блокады, в других с фибрилляцией желудочков. Независимо от причины, конечный результат один и тот же - потеря сознания. Ø Клиническая картина. ü Внезапная бледность, потеря сознания, пульс не определяется, тоны сердца не слышны. Затем больной синеет, появляются судороги. Может быть непроизвольное мочеиспускание и дефикция. Затем возможна смерть через 3 -4 минуты, но часто приступ заканчивается на 1 -2 минуте: включается идиовентрикулярный водитель ритма желудочков.

 Комбинированные аритмии: Ø Синдром слабости синусового узла (синусовая брадикардия, чсс-50 и менее, СА блокада, остановки СА узла, синдром тахи-бради. Ø Ускользающие (выскальзывающие) сокращения (комплексы) и ритмы (суправентрикулярные и желудочковые); Ø Синдром удлинённого интервала QT (интервал QT>0, 45 мс), синдром Бругада (удлинение PQ, комплекс QRS по типу r. Sr V 1 c зазубриной на восходящем колене S, (-)Т V 1, изменения по типу ранней реполяризации ж-ков) - полиморфная желудочковая тахикардия типа «torsade de pointes» . Ø Фибрилляция (мерцание) предсердий а) приступообразная (пароксизмальная), персистирующая, стойкая (постоянная); б) «эктопическая» и «субстратная» формы Ø Трепетание и фибрилляция (мерцание) желудочков. Ø Парасистолия.
Комбинированные аритмии: Ø Синдром слабости синусового узла (синусовая брадикардия, чсс-50 и менее, СА блокада, остановки СА узла, синдром тахи-бради. Ø Ускользающие (выскальзывающие) сокращения (комплексы) и ритмы (суправентрикулярные и желудочковые); Ø Синдром удлинённого интервала QT (интервал QT>0, 45 мс), синдром Бругада (удлинение PQ, комплекс QRS по типу r. Sr V 1 c зазубриной на восходящем колене S, (-)Т V 1, изменения по типу ранней реполяризации ж-ков) - полиморфная желудочковая тахикардия типа «torsade de pointes» . Ø Фибрилляция (мерцание) предсердий а) приступообразная (пароксизмальная), персистирующая, стойкая (постоянная); б) «эктопическая» и «субстратная» формы Ø Трепетание и фибрилляция (мерцание) желудочков. Ø Парасистолия.
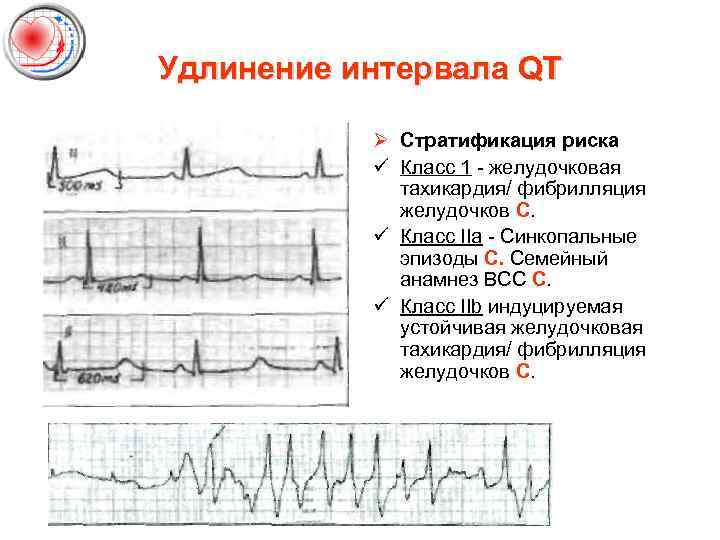 Удлинение интервала QT Ø Стратификация риска ü Класс 1 - желудочковая тахикардия/ фибрилляция желудочков С. ü Класс IIа - Синкопальные эпизоды С. Семейный анамнез ВСС С. ü Класс IIb индуцируемая устойчивая желудочковая тахикардия/ фибрилляция желудочков С.
Удлинение интервала QT Ø Стратификация риска ü Класс 1 - желудочковая тахикардия/ фибрилляция желудочков С. ü Класс IIа - Синкопальные эпизоды С. Семейный анамнез ВСС С. ü Класс IIb индуцируемая устойчивая желудочковая тахикардия/ фибрилляция желудочков С.
 Причины удлинение интервала Q–Т • Электролитные нарушения (гипокалиемия, гипомагниемия, гипокальциемия) • Выраженная брадикардия любого генеза • Ишемия миокарда (больные ИБС, острым ИМ, нестабильной стенокардией) • Интоксикация сердечными гликозидами • Применение противоаритмических ЛС I и III классов (хинидина, новокаинамида, дизопирамида, амиодарона, соталола) • Пролапс митрального клапана • Синдром врожденного удлиненного интервала Q–Т • Симпатэктомия • Имплантация кардиостимулятора
Причины удлинение интервала Q–Т • Электролитные нарушения (гипокалиемия, гипомагниемия, гипокальциемия) • Выраженная брадикардия любого генеза • Ишемия миокарда (больные ИБС, острым ИМ, нестабильной стенокардией) • Интоксикация сердечными гликозидами • Применение противоаритмических ЛС I и III классов (хинидина, новокаинамида, дизопирамида, амиодарона, соталола) • Пролапс митрального клапана • Синдром врожденного удлиненного интервала Q–Т • Симпатэктомия • Имплантация кардиостимулятора
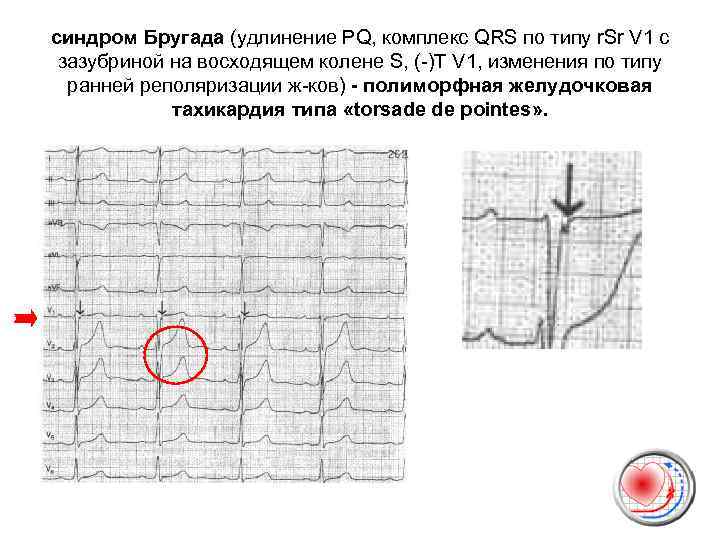 синдром Бругада (удлинение PQ, комплекс QRS по типу r. Sr V 1 c зазубриной на восходящем колене S, (-)Т V 1, изменения по типу ранней реполяризации ж-ков) - полиморфная желудочковая тахикардия типа «torsade de pointes» .
синдром Бругада (удлинение PQ, комплекс QRS по типу r. Sr V 1 c зазубриной на восходящем колене S, (-)Т V 1, изменения по типу ранней реполяризации ж-ков) - полиморфная желудочковая тахикардия типа «torsade de pointes» .
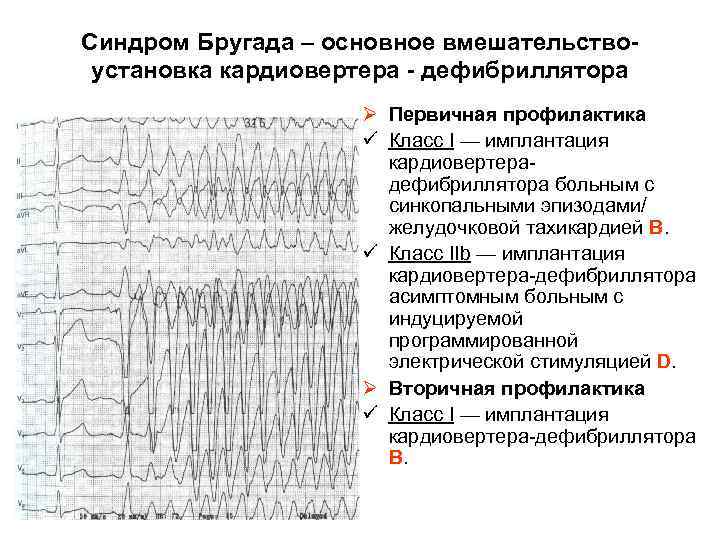 Синдром Бругада – основное вмешательство- установка кардиовертера - дефибриллятора Ø Первичная профилактика ü Класс I — имплантация кардиовертерадефибриллятора больным с синкопальными эпизодами/ желудочковой тахикардией B. ü Класс IIb — имплантация кардиовертера-дефибриллятора асимптомным больным с индуцируемой программированной электрической стимуляцией D. Ø Вторичная профилактика ü Класс I — имплантация кардиовертера-дефибриллятора B.
Синдром Бругада – основное вмешательство- установка кардиовертера - дефибриллятора Ø Первичная профилактика ü Класс I — имплантация кардиовертерадефибриллятора больным с синкопальными эпизодами/ желудочковой тахикардией B. ü Класс IIb — имплантация кардиовертера-дефибриллятора асимптомным больным с индуцируемой программированной электрической стимуляцией D. Ø Вторичная профилактика ü Класс I — имплантация кардиовертера-дефибриллятора B.
 Синдром слабости синусового узла (дисфункция синусового узла) • Эта патология очень близка к СА блокаде, но отличается тем, что страдают Р клетки, вырабатывающие синусовый ритм, а не Т клетки. В этом случае часта брадикардия, которая неуклонно возрастает и не поддается ваголитикам (атропину и его аналогам). • Затем, по мере возрастания слабости синусового узла, приходят в возбуждение гетеротропные очаги в предсердиях - возникают пароксизмальные нарушения ритма: пароксизмальная тахикардия или мерцание и трепетание предсердий. • По выходе из тахикардии период асистолии в течение нескольких секунд, а затем вновь возникает синусовая брадикардия.
Синдром слабости синусового узла (дисфункция синусового узла) • Эта патология очень близка к СА блокаде, но отличается тем, что страдают Р клетки, вырабатывающие синусовый ритм, а не Т клетки. В этом случае часта брадикардия, которая неуклонно возрастает и не поддается ваголитикам (атропину и его аналогам). • Затем, по мере возрастания слабости синусового узла, приходят в возбуждение гетеротропные очаги в предсердиях - возникают пароксизмальные нарушения ритма: пароксизмальная тахикардия или мерцание и трепетание предсердий. • По выходе из тахикардии период асистолии в течение нескольких секунд, а затем вновь возникает синусовая брадикардия.
 Синдром слабости синусового узла это описательный термин, введенный Lown (1966) для обозначения совокупности признаков, симптомов и электрокардиографических изменений, определяющих нарушение функции синусового узла в клинических условиях • Синдром характеризуется обмороками или другими проявлениями мозговой дисфункции, сопровождающимися: • синусовой брадикардией • остановкой синусового узла (синус-арест) • синоатриальной блокадой • чередованием брадиаритмии и тахиаритмии (синдром тахибради) • повышенной чувствительностью каротидного синуса
Синдром слабости синусового узла это описательный термин, введенный Lown (1966) для обозначения совокупности признаков, симптомов и электрокардиографических изменений, определяющих нарушение функции синусового узла в клинических условиях • Синдром характеризуется обмороками или другими проявлениями мозговой дисфункции, сопровождающимися: • синусовой брадикардией • остановкой синусового узла (синус-арест) • синоатриальной блокадой • чередованием брадиаритмии и тахиаритмии (синдром тахибради) • повышенной чувствительностью каротидного синуса
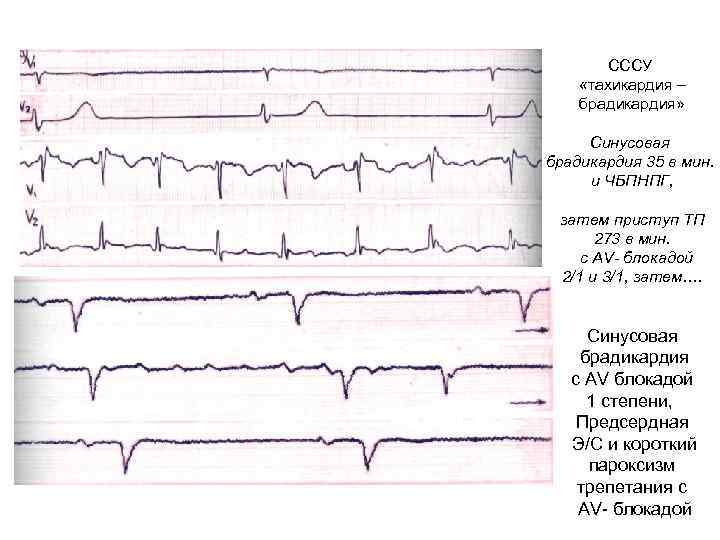 СССУ «тахикардия – брадикардия» Синусовая брадикардия 35 в мин. и ЧБПНПГ, затем приступ ТП 273 в мин. c АV- блокадой 2/1 и 3/1, затем…. Синусовая брадикардия с AV блокадой 1 степени, Предсердная Э/С и короткий пароксизм трепетания с AV- блокадой
СССУ «тахикардия – брадикардия» Синусовая брадикардия 35 в мин. и ЧБПНПГ, затем приступ ТП 273 в мин. c АV- блокадой 2/1 и 3/1, затем…. Синусовая брадикардия с AV блокадой 1 степени, Предсердная Э/С и короткий пароксизм трепетания с AV- блокадой
 Внешние факторы, замедляющие функцию синусового узла • парасимпатическое влияние (вегетативная дисфункция синусового узла) • эндокринное влияние (гипотиреоз) • изменения артерии синусового узла (атеросклероз) • гипотермия • медикаменты (цианиды, фенобарбитал, сердечные гликозиды, верапамил, дилтиазем, амиодарон, пропафенон, бета-блокаторы)
Внешние факторы, замедляющие функцию синусового узла • парасимпатическое влияние (вегетативная дисфункция синусового узла) • эндокринное влияние (гипотиреоз) • изменения артерии синусового узла (атеросклероз) • гипотермия • медикаменты (цианиды, фенобарбитал, сердечные гликозиды, верапамил, дилтиазем, амиодарон, пропафенон, бета-блокаторы)

 Диагностика аритмий Ø Ø Объективное обследование больного; ЭКГ; Суточное ЭКГ- мониторирование по Холтеру; Метод усреднённого сигнала во времени и пространстве - исследование поздних потенциалов желудочков (в конце комплекса QRS и в начале сегмента ST); Ø Ø Ø Ø ЭФИ - внутрисердечное электрофизиологическое исследование; ЭХО-КГ; Транспищеводная ЭХО-КГ; Rg- графия грудной клетки в 3 -х проекциях; Коронарография; Вентрикулография; Спиральная томография сердца; Консультация невролога, эндокринолога.
Диагностика аритмий Ø Ø Объективное обследование больного; ЭКГ; Суточное ЭКГ- мониторирование по Холтеру; Метод усреднённого сигнала во времени и пространстве - исследование поздних потенциалов желудочков (в конце комплекса QRS и в начале сегмента ST); Ø Ø Ø Ø ЭФИ - внутрисердечное электрофизиологическое исследование; ЭХО-КГ; Транспищеводная ЭХО-КГ; Rg- графия грудной клетки в 3 -х проекциях; Коронарография; Вентрикулография; Спиральная томография сердца; Консультация невролога, эндокринолога.
 АРИТМИИ: часть 2 стратегии лечения 1912 г. К. F. Wenckebach- австрийский кардиолог обнаружил, что у больных с МА, получавших хинин для профилактики малярии, восстановился синусовый ритм
АРИТМИИ: часть 2 стратегии лечения 1912 г. К. F. Wenckebach- австрийский кардиолог обнаружил, что у больных с МА, получавших хинин для профилактики малярии, восстановился синусовый ритм
 Цели лечения • Предотвращение осложнений и нежелательных последствий аритмий • Купирование пароксизма • Предотвращение рецидива
Цели лечения • Предотвращение осложнений и нежелательных последствий аритмий • Купирование пароксизма • Предотвращение рецидива
 Способы лечения аритмий • Этиотропная терапия • «Метаболичекая» или базисная терапия (1962 г. Sodi-Pallaris) • Медикаментозная, антиаритмическая терапия • Имплантация антиаритмических устройств • Радиочастотная аблация • Хирургическое лечение
Способы лечения аритмий • Этиотропная терапия • «Метаболичекая» или базисная терапия (1962 г. Sodi-Pallaris) • Медикаментозная, антиаритмическая терапия • Имплантация антиаритмических устройств • Радиочастотная аблация • Хирургическое лечение
 Неотложная помощь необходима, если больной является нестабильным есть угрожающие признаки или симптомы: ü боль в грудной клетке, ü одышка, ü изменение уровня сознания, ü низкое АД, ü шок, ü застой в легких, ü инфаркт миокарда. ü Угрожающие жизни признаки и симптомы, связанные с тахикардией или брадикардией, редко возникают при ЧСС менее 150 ударов в минуту при тахикардии или ЧСС более 50 ударов в минуту при брадикардии.
Неотложная помощь необходима, если больной является нестабильным есть угрожающие признаки или симптомы: ü боль в грудной клетке, ü одышка, ü изменение уровня сознания, ü низкое АД, ü шок, ü застой в легких, ü инфаркт миокарда. ü Угрожающие жизни признаки и симптомы, связанные с тахикардией или брадикардией, редко возникают при ЧСС менее 150 ударов в минуту при тахикардии или ЧСС более 50 ударов в минуту при брадикардии.
 С точки зрения необходимости проведения неотложной терапии нарушения ритма классифицируют следующим образом: Нарушения ритма и проводимости, требующие неотложной терапии ü Пароксизмальная суправентрикулярная тахикардия ü Пароксизмальное мерцание предсердий, трепетание предсердий с проведением 1 -2: 1 ü Желудочковая тахикардия (в том числе типа «пируэт» ) ü Политопная или парная желудочковая экстрасистолия в острейшей стадии инфаркта миокарда, но не реперфузионная ü Брадиаритмии с развитием приступов Морганьи. Адамса-Стокса ü Полная атриовентрикулярная блокада.
С точки зрения необходимости проведения неотложной терапии нарушения ритма классифицируют следующим образом: Нарушения ритма и проводимости, требующие неотложной терапии ü Пароксизмальная суправентрикулярная тахикардия ü Пароксизмальное мерцание предсердий, трепетание предсердий с проведением 1 -2: 1 ü Желудочковая тахикардия (в том числе типа «пируэт» ) ü Политопная или парная желудочковая экстрасистолия в острейшей стадии инфаркта миокарда, но не реперфузионная ü Брадиаритмии с развитием приступов Морганьи. Адамса-Стокса ü Полная атриовентрикулярная блокада.
 Вагусные пробы • Прием Вальсальвы – натуживание (попытка выдохнуть при зажатом носе и закрытой голосовой щели) • Прием Чермака-Геринга – поочередный массаж путем интенсивного надавливания в область каротидных импульсов в направлении позвоночника • Прием Мюллера- попытка вдохнуть при замкнутой голосовой щели • Вызывание рвотного рефлекса путем механического раздражения глотки (раздражение пальцами корня языка) • Другие рефлекторные методы – резкий наклон туловища, приседание или поворот головы вправо, проглатывание маленького кусочка льда или корочки сухого хлеба, погружение лица в ледяную воду …
Вагусные пробы • Прием Вальсальвы – натуживание (попытка выдохнуть при зажатом носе и закрытой голосовой щели) • Прием Чермака-Геринга – поочередный массаж путем интенсивного надавливания в область каротидных импульсов в направлении позвоночника • Прием Мюллера- попытка вдохнуть при замкнутой голосовой щели • Вызывание рвотного рефлекса путем механического раздражения глотки (раздражение пальцами корня языка) • Другие рефлекторные методы – резкий наклон туловища, приседание или поворот головы вправо, проглатывание маленького кусочка льда или корочки сухого хлеба, погружение лица в ледяную воду …
 Противопоказания к использованию вагусных проб • • ИБС Инсульт СССУ Синдром WPW c обмораками при пароксизмах наджелудочковой тахикардии • Наджелудочковая тахикардия при синдроме WPW с ЧСЖ 250 и более • ХСН
Противопоказания к использованию вагусных проб • • ИБС Инсульт СССУ Синдром WPW c обмораками при пароксизмах наджелудочковой тахикардии • Наджелудочковая тахикардия при синдроме WPW с ЧСЖ 250 и более • ХСН
 ЭИТ - кратковременный высоковольтный электрический разряд дефибриллятора на область сердца вызывает одномоментную деполяризацию миокарда, подавление автоматизма эктопических очагов и прерывание механизма Reenty • Синхронизированная с сердечным ритмом (кардиоверсия) • Несинхронизированная (дефибрилляция) • Во избежание попадания разряда в уязвимый период желудочков (совпадающий с зубцом Т) ЭИТ должна быть синхронизированной с комплексом QRS
ЭИТ - кратковременный высоковольтный электрический разряд дефибриллятора на область сердца вызывает одномоментную деполяризацию миокарда, подавление автоматизма эктопических очагов и прерывание механизма Reenty • Синхронизированная с сердечным ритмом (кардиоверсия) • Несинхронизированная (дефибрилляция) • Во избежание попадания разряда в уязвимый период желудочков (совпадающий с зубцом Т) ЭИТ должна быть синхронизированной с комплексом QRS
 Классификация E. Vaughan-Williams (1969): Ø 1 класс - средства, действующие на натриевые каналы. ü 1 А - удлиняют реполяризацию (хинидин, прокаинамид, дизопирамид, аймалин). ü 1 B - укорачивают реполяризацию (лидокаин, тримекаин, мексилетин, токаинид). ü 1 C - практически не влияют на реполяризацию (пропафенон, флекаинид, энкаинид, этмозин, этацизин, аллапинин). Ø 2 класс - бета-адреноблокаторы (пропранолол, атенолол, метопролол, эсмолол, надолол, ацебутолол). Ø 3 класс - средства, удлиняющие реполяризацию и действующие на калиевые каналы (амиодарон, соталол, ибутилид, дофетилид, бретилий). Ø 4 класс - кальциевые блокаторы (верапамил, дилтиазем).
Классификация E. Vaughan-Williams (1969): Ø 1 класс - средства, действующие на натриевые каналы. ü 1 А - удлиняют реполяризацию (хинидин, прокаинамид, дизопирамид, аймалин). ü 1 B - укорачивают реполяризацию (лидокаин, тримекаин, мексилетин, токаинид). ü 1 C - практически не влияют на реполяризацию (пропафенон, флекаинид, энкаинид, этмозин, этацизин, аллапинин). Ø 2 класс - бета-адреноблокаторы (пропранолол, атенолол, метопролол, эсмолол, надолол, ацебутолол). Ø 3 класс - средства, удлиняющие реполяризацию и действующие на калиевые каналы (амиодарон, соталол, ибутилид, дофетилид, бретилий). Ø 4 класс - кальциевые блокаторы (верапамил, дилтиазем).
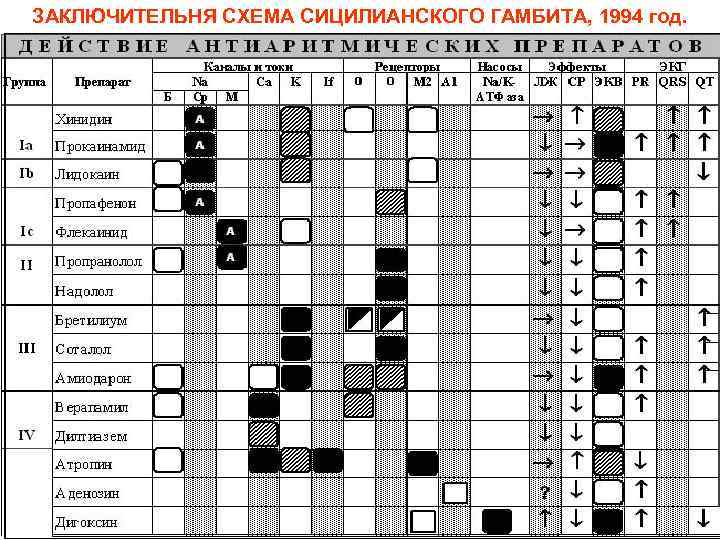 ЗАКЛЮЧИТЕЛЬНЯ СХЕМА СИЦИЛИАНСКОГО ГАМБИТА, 1994 год.
ЗАКЛЮЧИТЕЛЬНЯ СХЕМА СИЦИЛИАНСКОГО ГАМБИТА, 1994 год.
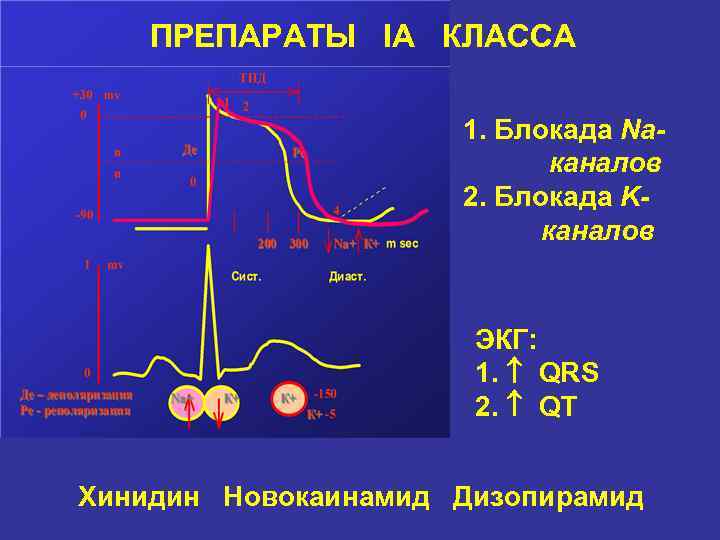 ПРЕПАРАТЫ IA КЛАССА 1. Блокада Naканалов 2. Блокада Kканалов ЭКГ: 1. QRS 2. QT Хинидин Новокаинамид Дизопирамид
ПРЕПАРАТЫ IA КЛАССА 1. Блокада Naканалов 2. Блокада Kканалов ЭКГ: 1. QRS 2. QT Хинидин Новокаинамид Дизопирамид
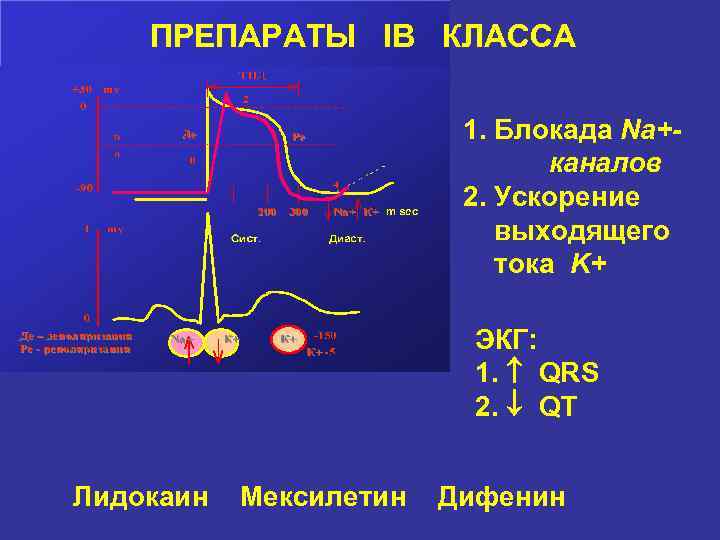 ПРЕПАРАТЫ IB КЛАССА 1. Блокада Na+каналов 2. Ускорение выходящего тока K+ ЭКГ: 1. QRS 2. QT Лидокаин Мексилетин Дифенин
ПРЕПАРАТЫ IB КЛАССА 1. Блокада Na+каналов 2. Ускорение выходящего тока K+ ЭКГ: 1. QRS 2. QT Лидокаин Мексилетин Дифенин
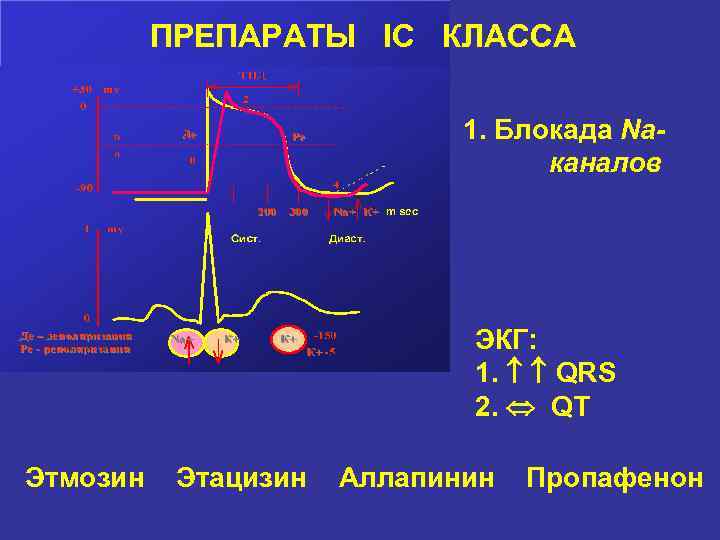 ПРЕПАРАТЫ IC КЛАССА 1. Блокада Naканалов ЭКГ: 1. QRS 2. QT Этмозин Этацизин Аллапинин Пропафенон
ПРЕПАРАТЫ IC КЛАССА 1. Блокада Naканалов ЭКГ: 1. QRS 2. QT Этмозин Этацизин Аллапинин Пропафенон

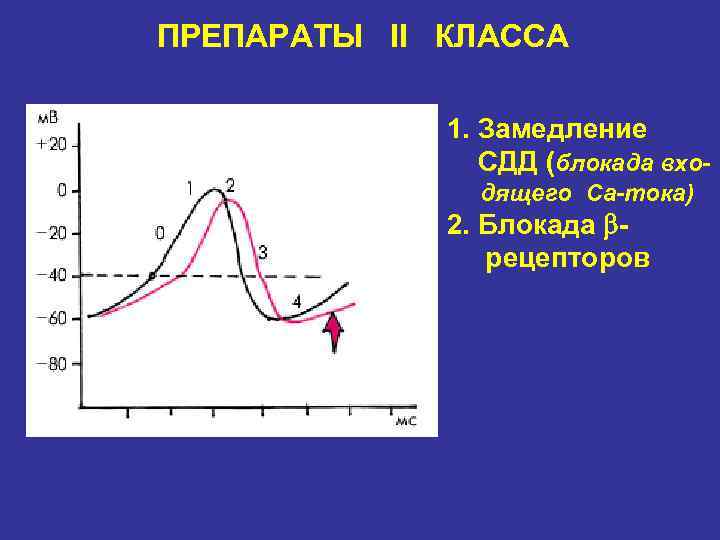 ПРЕПАРАТЫ II КЛАССА 1. Замедление СДД (блокада входящего Ca-тока) 2. Блокада - рецепторов
ПРЕПАРАТЫ II КЛАССА 1. Замедление СДД (блокада входящего Ca-тока) 2. Блокада - рецепторов
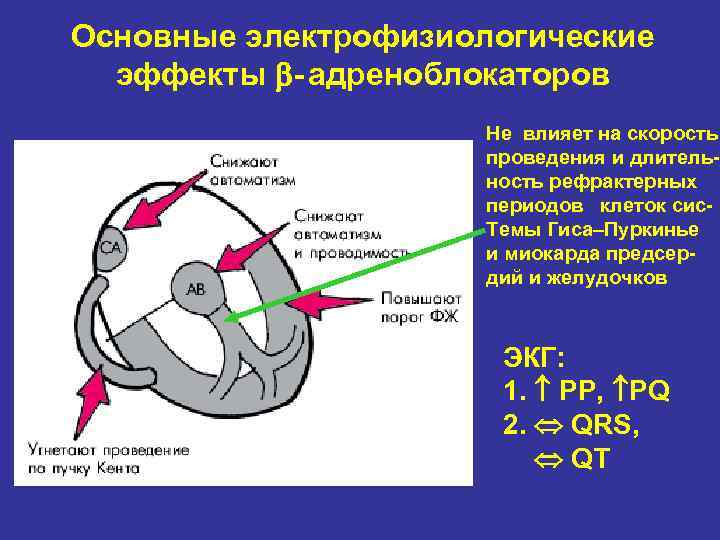 Основные электрофизиологические эффекты - адреноблокаторов Не влияет на скорость проведения и длительность рефрактерных периодов клеток сис. Темы Гиса–Пуркинье и миокарда предсердий и желудочков ЭКГ: 1. PP, PQ 2. QRS, QT
Основные электрофизиологические эффекты - адреноблокаторов Не влияет на скорость проведения и длительность рефрактерных периодов клеток сис. Темы Гиса–Пуркинье и миокарда предсердий и желудочков ЭКГ: 1. PP, PQ 2. QRS, QT
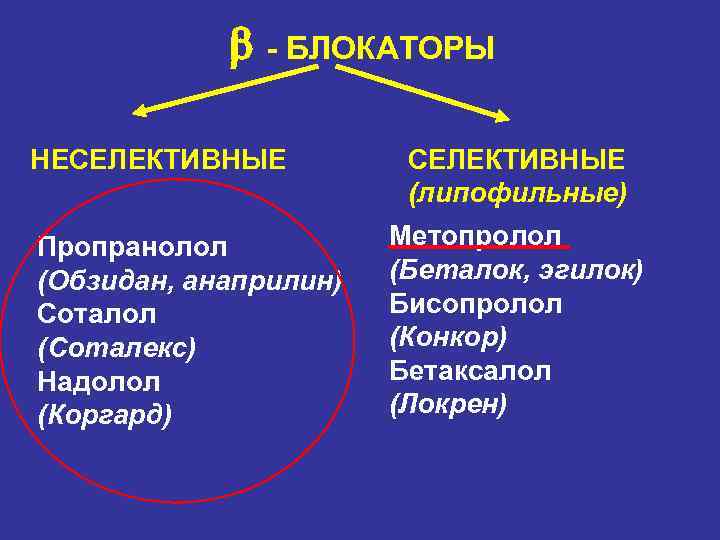 - БЛОКАТОРЫ НЕСЕЛЕКТИВНЫЕ Пропранолол (Обзидан, анаприлин) Соталол (Соталекс) Надолол (Коргард) СЕЛЕКТИВНЫЕ (липофильные) Метопролол (Беталок, эгилок) Бисопролол (Конкор) Бетаксалол (Локрен)
- БЛОКАТОРЫ НЕСЕЛЕКТИВНЫЕ Пропранолол (Обзидан, анаприлин) Соталол (Соталекс) Надолол (Коргард) СЕЛЕКТИВНЫЕ (липофильные) Метопролол (Беталок, эгилок) Бисопролол (Конкор) Бетаксалол (Локрен)
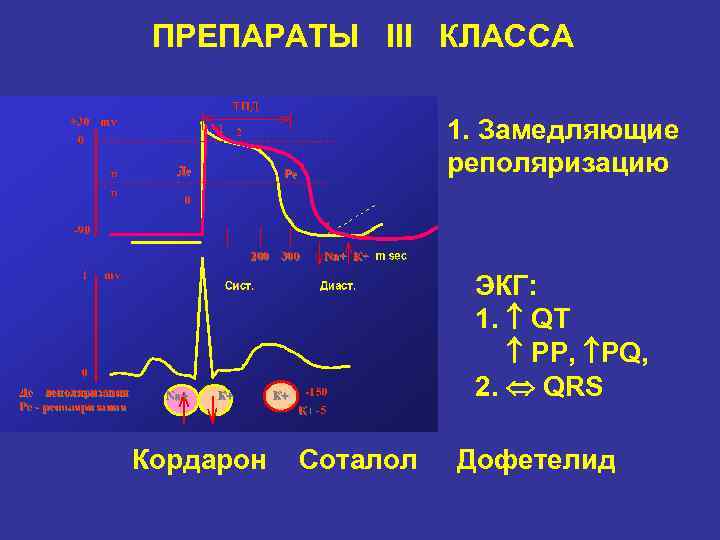 ПРЕПАРАТЫ III КЛАССА 1. Замедляющие реполяризацию ЭКГ: 1. QT PP, PQ, 2. QRS Кордарон Соталол Дофетелид
ПРЕПАРАТЫ III КЛАССА 1. Замедляющие реполяризацию ЭКГ: 1. QT PP, PQ, 2. QRS Кордарон Соталол Дофетелид

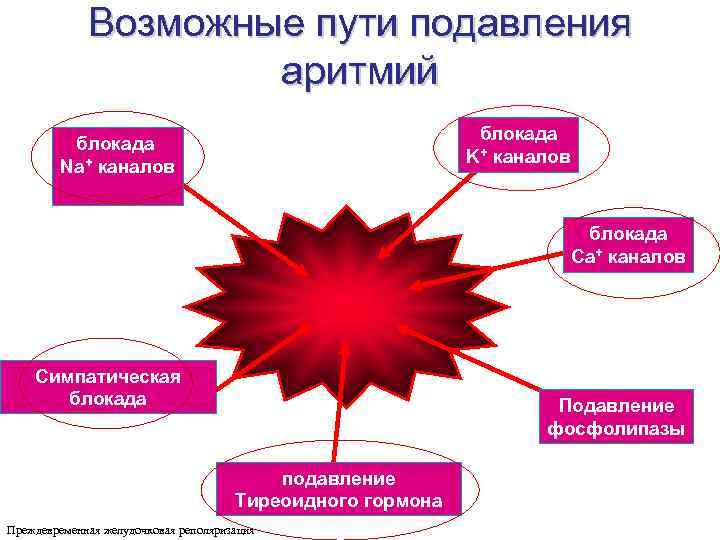 Возможные пути подавления аритмий блокада K+ каналов блокада Na+ каналов блокада Ca+ каналов Симпатическая блокада Подавление фосфолипазы подавление Тиреоидного гормона Преждевременная желудочковая реполяризация
Возможные пути подавления аритмий блокада K+ каналов блокада Na+ каналов блокада Ca+ каналов Симпатическая блокада Подавление фосфолипазы подавление Тиреоидного гормона Преждевременная желудочковая реполяризация
 Амиодарон • Разработан в 1960 г. • Коронарный вазодилятатор, действует путем удлинения фазы реполяризации потенциала действия • Хорошо растворяется в жирах, большая часть связывается с белками • Период полувыведения до 100 суток • Метаболизируется в печени до дезэтиламиодарона ДЭА
Амиодарон • Разработан в 1960 г. • Коронарный вазодилятатор, действует путем удлинения фазы реполяризации потенциала действия • Хорошо растворяется в жирах, большая часть связывается с белками • Период полувыведения до 100 суток • Метаболизируется в печени до дезэтиламиодарона ДЭА
 Амиодарон • Проникает через плаценту, но тератогенного действия препарата не отмечено • Противопоказан при кормлении грудью • Потенцирует действие варфарина, дигоксина, симвастатина, теофиллина, силденафила, циклоспорина и антиаритмических препаратов I класса, за счет ингибирования цитохрома Р 450
Амиодарон • Проникает через плаценту, но тератогенного действия препарата не отмечено • Противопоказан при кормлении грудью • Потенцирует действие варфарина, дигоксина, симвастатина, теофиллина, силденафила, циклоспорина и антиаритмических препаратов I класса, за счет ингибирования цитохрома Р 450
 Амиодарон • Содержит 37% йода, 10% которого находится в свободной форме • Для пациента, принимающего 200 мг/сут. амиодарона – 7. 5 мг йода в сутки, норма для населения 150 -250 мкг/сут • Амиодарон увеличивает содержание йода в моче и крови в 40 раз
Амиодарон • Содержит 37% йода, 10% которого находится в свободной форме • Для пациента, принимающего 200 мг/сут. амиодарона – 7. 5 мг йода в сутки, норма для населения 150 -250 мкг/сут • Амиодарон увеличивает содержание йода в моче и крови в 40 раз
 КОРДАРОН I. Фармакодинамика 1. Начало терапевтического действия - 2 -3 -й день 2. Эффективность - через 2 недели II. Насыщение кордароном 1. 1 т (200 мг) х 3 раза в день в течение 2 недель с последующим приёмом - 1000 мг/неделю. 2. 1000 - 1200 мг ежедневно до расширение интервала QT на 25% от исходного (QT не более 0, 55 сек) 3. В/в: 300 мг струйно, далее 300 мг в 200 мл 5% раствора глюкозы; далее ежедневно в/в капельно по 300 мг в 200 мл 5% раствора глюкозы 2 раза в день в течение 4 -5 дней
КОРДАРОН I. Фармакодинамика 1. Начало терапевтического действия - 2 -3 -й день 2. Эффективность - через 2 недели II. Насыщение кордароном 1. 1 т (200 мг) х 3 раза в день в течение 2 недель с последующим приёмом - 1000 мг/неделю. 2. 1000 - 1200 мг ежедневно до расширение интервала QT на 25% от исходного (QT не более 0, 55 сек) 3. В/в: 300 мг струйно, далее 300 мг в 200 мл 5% раствора глюкозы; далее ежедневно в/в капельно по 300 мг в 200 мл 5% раствора глюкозы 2 раза в день в течение 4 -5 дней

 Тахикардии с уширенным комплексом QRS > 0, 1 сек. 1. Желудочковая тахикардия 2. Мерцание предсердий при синдроме WPW 3. Мерцание (фибрилляция) предсердий на фоне блокады ножки пучка Гиса 4. Ранее подтвержденная суправентрикулярная тахикардия 5. с блокадой ножки пучка Гиса 6. Антидромные АВ-реципрокные тахикардии при синдроме WPW очень редки – 1%, (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия по пучку Гиса, морфология комплексов на ЭКГ с предвозбуждениям желудочков, „широкий” QRS).
Тахикардии с уширенным комплексом QRS > 0, 1 сек. 1. Желудочковая тахикардия 2. Мерцание предсердий при синдроме WPW 3. Мерцание (фибрилляция) предсердий на фоне блокады ножки пучка Гиса 4. Ранее подтвержденная суправентрикулярная тахикардия 5. с блокадой ножки пучка Гиса 6. Антидромные АВ-реципрокные тахикардии при синдроме WPW очень редки – 1%, (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия по пучку Гиса, морфология комплексов на ЭКГ с предвозбуждениям желудочков, „широкий” QRS).

 Побочные действия Кордарона Мета-анализ с амиодароном (ATMA - amiodarone trials meta-analysis). Частота побочных действий применении амиодарона (в год) Легочные 1% Неврологические 0. 3% Гепатологические 0. 6% Гипертиреоз 0. 9% Гипотиреоз 6%* * Большинство случаев гипотиреоза легко устраняются назначением гормонов щитовидной железы с отменой и даже без отмены амиодарона
Побочные действия Кордарона Мета-анализ с амиодароном (ATMA - amiodarone trials meta-analysis). Частота побочных действий применении амиодарона (в год) Легочные 1% Неврологические 0. 3% Гепатологические 0. 6% Гипертиреоз 0. 9% Гипотиреоз 6%* * Большинство случаев гипотиреоза легко устраняются назначением гормонов щитовидной железы с отменой и даже без отмены амиодарона
 ЭФФЕКТЫ АМИОДАРОНА НА СОДЕРЖАНИЕ ТГ У ЭУТИРЕОИДНЫХ ПАЦИЕНТОВ Показатель Т 4 или св. Т 4 Т 3 или св. Т 3 Обр. Т 3 ТТГ Длительность терапии менее 3 мес. Длительность терапии более 3 мес. ↑ ↓ ↑ ↑ ↑ на 40% ↓ или N ↑ N «ЭУТИРЕОИДНАЯ ГИПЕРТИРОКСИНЕМИЯ»
ЭФФЕКТЫ АМИОДАРОНА НА СОДЕРЖАНИЕ ТГ У ЭУТИРЕОИДНЫХ ПАЦИЕНТОВ Показатель Т 4 или св. Т 4 Т 3 или св. Т 3 Обр. Т 3 ТТГ Длительность терапии менее 3 мес. Длительность терапии более 3 мес. ↑ ↓ ↑ ↑ ↑ на 40% ↓ или N ↑ N «ЭУТИРЕОИДНАЯ ГИПЕРТИРОКСИНЕМИЯ»
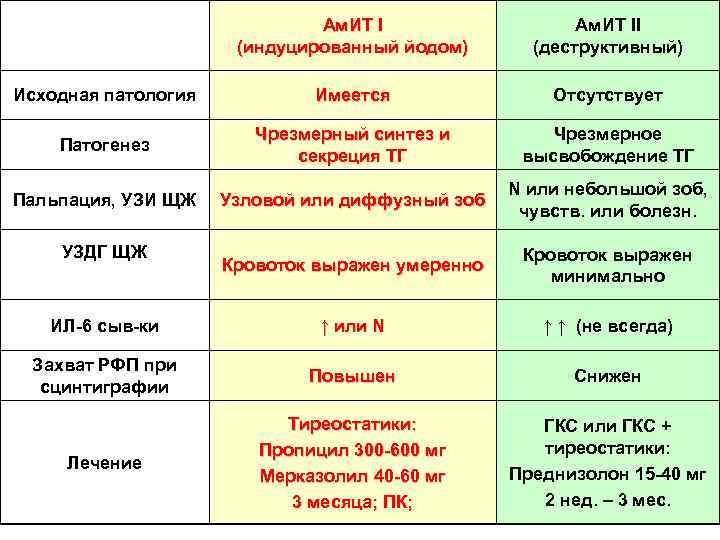 Ам. ИТ I (индуцированный йодом) Ам. ИТ II (деструктивный) Исходная патология Имеется Отсутствует Патогенез Чрезмерный синтез и секреция ТГ Чрезмерное высвобождение ТГ Пальпация, УЗИ ЩЖ Узловой или диффузный зоб N или небольшой зоб, чувств. или болезн. Кровоток выражен умеренно Кровоток выражен минимально ИЛ-6 сыв-ки ↑ или N ↑ ↑ (не всегда) Захват РФП при сцинтиграфии Повышен Снижен Лечение Тиреостатики: Пропицил 300 -600 мг Мерказолил 40 -60 мг 3 месяца; ПК; ГКС или ГКС + тиреостатики: Преднизолон 15 -40 мг 2 нед. – 3 мес. УЗДГ ЩЖ
Ам. ИТ I (индуцированный йодом) Ам. ИТ II (деструктивный) Исходная патология Имеется Отсутствует Патогенез Чрезмерный синтез и секреция ТГ Чрезмерное высвобождение ТГ Пальпация, УЗИ ЩЖ Узловой или диффузный зоб N или небольшой зоб, чувств. или болезн. Кровоток выражен умеренно Кровоток выражен минимально ИЛ-6 сыв-ки ↑ или N ↑ ↑ (не всегда) Захват РФП при сцинтиграфии Повышен Снижен Лечение Тиреостатики: Пропицил 300 -600 мг Мерказолил 40 -60 мг 3 месяца; ПК; ГКС или ГКС + тиреостатики: Преднизолон 15 -40 мг 2 нед. – 3 мес. УЗДГ ЩЖ
 ПРОТИВОПОКАЗАНИЯ К НАЗНАЧЕНИЮ КОРДАРОНА 1. А-в блокада II-III ст. 2. С-а блокада 3. Синусовая брадикардия 4. Дисфункция щитовидной железы 5. Бронхиальная астма 6. Удлинение QT 7. Беременность
ПРОТИВОПОКАЗАНИЯ К НАЗНАЧЕНИЮ КОРДАРОНА 1. А-в блокада II-III ст. 2. С-а блокада 3. Синусовая брадикардия 4. Дисфункция щитовидной железы 5. Бронхиальная астма 6. Удлинение QT 7. Беременность
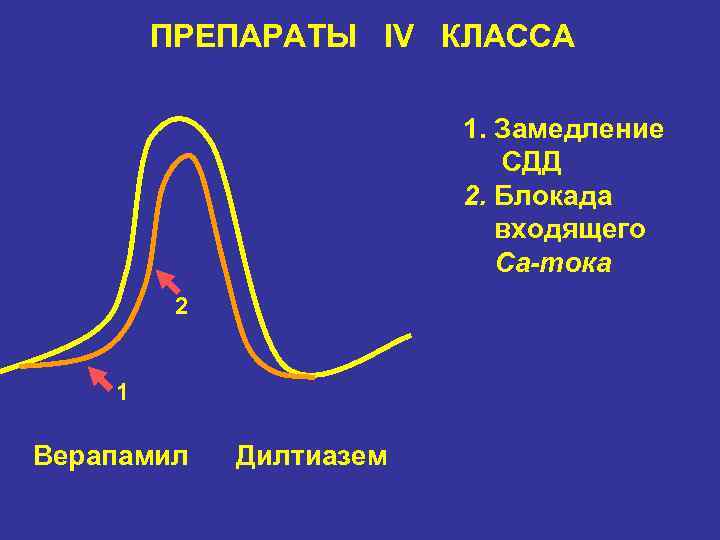 ПРЕПАРАТЫ IV КЛАССА 1. Замедление СДД 2. Блокада входящего Ca-тока 2 1 Верапамил Дилтиазем
ПРЕПАРАТЫ IV КЛАССА 1. Замедление СДД 2. Блокада входящего Ca-тока 2 1 Верапамил Дилтиазем
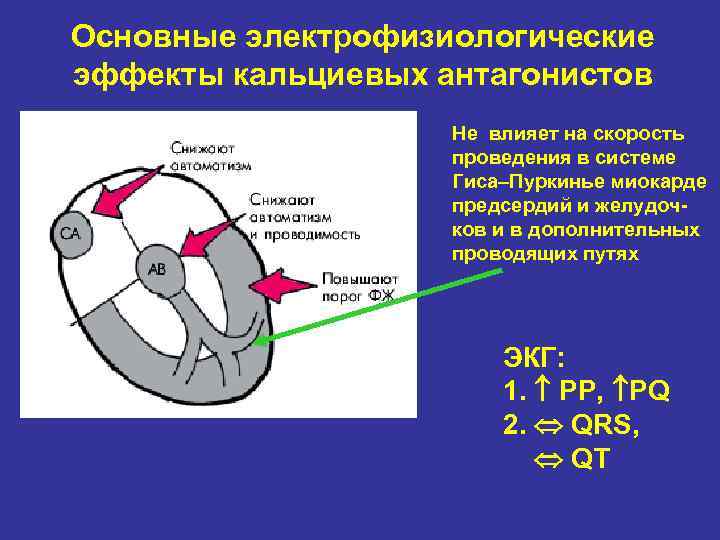 Основные электрофизиологические эффекты кальциевых антагонистов Не влияет на скорость проведения в системе Гиса–Пуркинье миокарде предсердий и желудочков и в дополнительных проводящих путях ЭКГ: 1. PP, PQ 2. QRS, QT
Основные электрофизиологические эффекты кальциевых антагонистов Не влияет на скорость проведения в системе Гиса–Пуркинье миокарде предсердий и желудочков и в дополнительных проводящих путях ЭКГ: 1. PP, PQ 2. QRS, QT
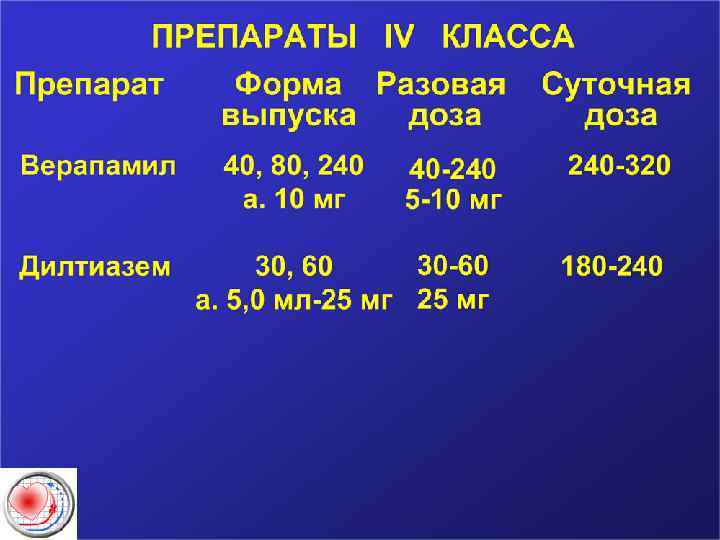

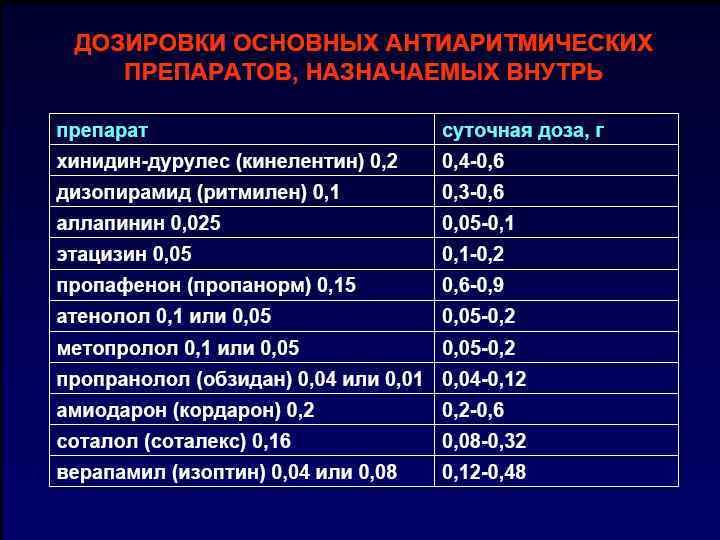
 Препараты, не вошедшие в классификацию, но обладающие антиаритмическими свойствами. • Холинолитики (атропин, препараты красавки) - используют для увеличения ЧСС при брадикардиях, особенно велико их значение в лечении вегетативных дисфункций синусового узла. • Сердечные гликозиды (дигоксин, строфантин) - традиционные средства урежения сердечного ритма. • Аденозин (АТФ) - препарат для купирования реципрокных тахиаритмий • Электролиты (растворы калия, магния, пероральные препараты калия и магния) - препараты калия обладают урезающим действием. Действуя на патогенетические механизмы, электролиты способствуют нормализации ритма сердца • Дигидропиридиновые кальциевые блокаторы - успешно применяются для лечения брадизависимых аритмий, поскольку приводят к умеренному увеличению ЧСС. • Ингибиторы АПФ - доказан положительный эффект при желудочковых нарушениях ритма и ФП • Омега-3 жирные кислоты - ОМАКОР
Препараты, не вошедшие в классификацию, но обладающие антиаритмическими свойствами. • Холинолитики (атропин, препараты красавки) - используют для увеличения ЧСС при брадикардиях, особенно велико их значение в лечении вегетативных дисфункций синусового узла. • Сердечные гликозиды (дигоксин, строфантин) - традиционные средства урежения сердечного ритма. • Аденозин (АТФ) - препарат для купирования реципрокных тахиаритмий • Электролиты (растворы калия, магния, пероральные препараты калия и магния) - препараты калия обладают урезающим действием. Действуя на патогенетические механизмы, электролиты способствуют нормализации ритма сердца • Дигидропиридиновые кальциевые блокаторы - успешно применяются для лечения брадизависимых аритмий, поскольку приводят к умеренному увеличению ЧСС. • Ингибиторы АПФ - доказан положительный эффект при желудочковых нарушениях ритма и ФП • Омега-3 жирные кислоты - ОМАКОР
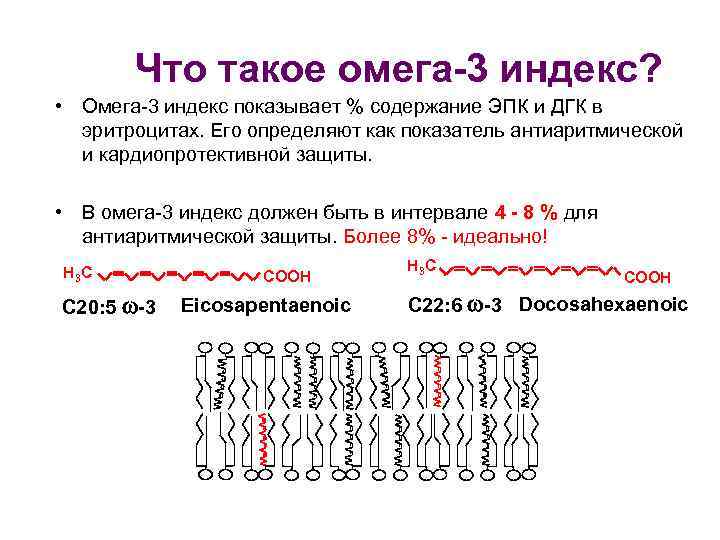 Что такое омега-3 индекс? • Омега-3 индекс показывает % содержание ЭПК и ДГК в эритроцитах. Его определяют как показатель антиаритмической и кардиопротективной защиты. • В омега-3 индекс должен быть в интервале 4 - 8 % для антиаритмической защиты. Более 8% - идеально! H 3 C C 20: 5 w-3 COOH Eicosapentaenoic H 3 C COOH C 22: 6 w-3 Docosahexaenoic
Что такое омега-3 индекс? • Омега-3 индекс показывает % содержание ЭПК и ДГК в эритроцитах. Его определяют как показатель антиаритмической и кардиопротективной защиты. • В омега-3 индекс должен быть в интервале 4 - 8 % для антиаритмической защиты. Более 8% - идеально! H 3 C C 20: 5 w-3 COOH Eicosapentaenoic H 3 C COOH C 22: 6 w-3 Docosahexaenoic
 Входит ли омега-3 ПНЖК в рекомендации по лечению аритмий? “Оmega-3 may be considered for patients with ventr. arrhytmias and underlying CHD” «Омега-3 кислоты обоснованы для пациентов с желудочковой аритмией и ИБС» Обоснование – результаты GISSI-P (Омакор) Zipes DP et al. Eur Heart J 2006, 27: 2099
Входит ли омега-3 ПНЖК в рекомендации по лечению аритмий? “Оmega-3 may be considered for patients with ventr. arrhytmias and underlying CHD” «Омега-3 кислоты обоснованы для пациентов с желудочковой аритмией и ИБС» Обоснование – результаты GISSI-P (Омакор) Zipes DP et al. Eur Heart J 2006, 27: 2099
 Дигоксин 0, 25 мг Выведение Почки Период полувыведения 1, 7 дня Признаки насыщения Корытообразное смещение сегмента ST на ЭКГ Механизм действия Увеличивает внутриклеточное содержание кальция при мышечном сокращении - + инотропный эффект, Блокируют Na/К+ насос, Повышает парасимпатический тонус (СА, АВ), что определяет эффективность при суправентрикулярных тахикардиях (увеличение рефрактерного периода АВ — узла) Дигиталисная интоксикация тошнота, рвота, анорексия, диарея, судороги, нарушение зрения, беспокойство, делирий Брадикардия, дисфункция СА — узла, АВ- блокада, реже предсердная тахикардия, тахикардия из АВ соединения, желудочковая тахикардия Усиливается при гипокалиемии (4 ммоль/л) Острая интоксикация вызывает гиперкалиемию
Дигоксин 0, 25 мг Выведение Почки Период полувыведения 1, 7 дня Признаки насыщения Корытообразное смещение сегмента ST на ЭКГ Механизм действия Увеличивает внутриклеточное содержание кальция при мышечном сокращении - + инотропный эффект, Блокируют Na/К+ насос, Повышает парасимпатический тонус (СА, АВ), что определяет эффективность при суправентрикулярных тахикардиях (увеличение рефрактерного периода АВ — узла) Дигиталисная интоксикация тошнота, рвота, анорексия, диарея, судороги, нарушение зрения, беспокойство, делирий Брадикардия, дисфункция СА — узла, АВ- блокада, реже предсердная тахикардия, тахикардия из АВ соединения, желудочковая тахикардия Усиливается при гипокалиемии (4 ммоль/л) Острая интоксикация вызывает гиперкалиемию
 Устранение передозировки дигоксина • Панангин 20 мл/ч или KCl 10% -7 -10 мл • Унитиол 250 -500 мг (5 -10 мл- 5% р-ра) до 3 г/сут • Дифенин 150 -200 мг, до 600 -800 мг, не более 50 мг/мин (15 -20 мг/кг массы тела) • Лидокаин 1 -2 мг/кг массы тела болюсно и 1 -4 мг/кг на физ. р-ре 20 -50 мг/кг в мин. • Преднизолон 90 -120 мг • Атропина сульфат при брадикардии 0, 6 -1, 0 мг • Дигибайнда (Fab фрагменты антител к дигоксину)
Устранение передозировки дигоксина • Панангин 20 мл/ч или KCl 10% -7 -10 мл • Унитиол 250 -500 мг (5 -10 мл- 5% р-ра) до 3 г/сут • Дифенин 150 -200 мг, до 600 -800 мг, не более 50 мг/мин (15 -20 мг/кг массы тела) • Лидокаин 1 -2 мг/кг массы тела болюсно и 1 -4 мг/кг на физ. р-ре 20 -50 мг/кг в мин. • Преднизолон 90 -120 мг • Атропина сульфат при брадикардии 0, 6 -1, 0 мг • Дигибайнда (Fab фрагменты антител к дигоксину)
 4 категории индуцированных препаратами проаритмий Ø Брадиаритмии Ø Усугубленная реципрокная тахикардия Ø Тахиаритмия Torsales de pointes Ø Аритмии, как результат нарушения гемодинамики
4 категории индуцированных препаратами проаритмий Ø Брадиаритмии Ø Усугубленная реципрокная тахикардия Ø Тахиаритмия Torsales de pointes Ø Аритмии, как результат нарушения гемодинамики
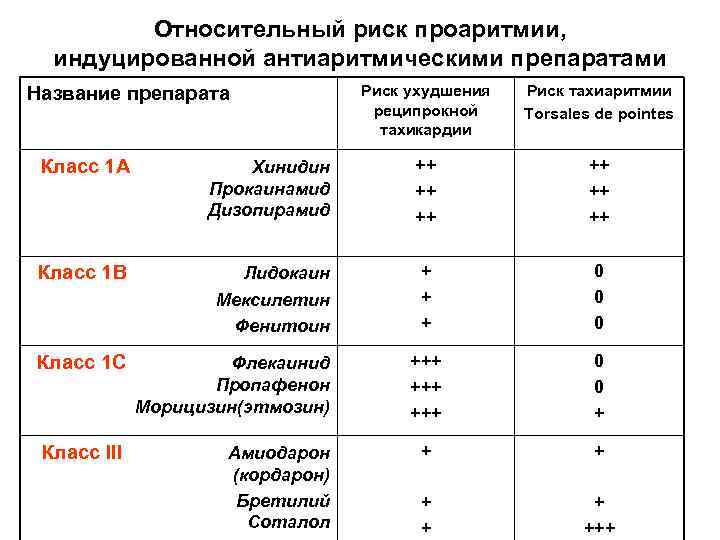 Относительный риск проаритмии, индуцированной антиаритмическими препаратами Название препарата Класс 1 А Хинидин Прокаинамид Дизопирамид Класс 1 В Лидокаин Мексилетин Фенитоин Класс 1 С Флекаинид Пропафенон Морицизин(этмозин) Класс III Амиодарон (кордарон) Бретилий Соталол Риск ухудшения реципрокной тахикардии Риск тахиаритмии Torsales de pointes ++ ++ ++ + + + 0 0 0 +++ +++ 0 0 + + + +++
Относительный риск проаритмии, индуцированной антиаритмическими препаратами Название препарата Класс 1 А Хинидин Прокаинамид Дизопирамид Класс 1 В Лидокаин Мексилетин Фенитоин Класс 1 С Флекаинид Пропафенон Морицизин(этмозин) Класс III Амиодарон (кордарон) Бретилий Соталол Риск ухудшения реципрокной тахикардии Риск тахиаритмии Torsales de pointes ++ ++ ++ + + + 0 0 0 +++ +++ 0 0 + + + +++
 Немедикаментозное лечение аритмий • Дефибрилляция / кардиоверсия (наружная и внутрисердечная) • Электрокардиостимуляция (временная и постоянная; одно- (желудочковая или предсердная) и двухкамерная; частотно-адаптивная и нет; одно- и биполярная) • Имплантация кардиовертера-дефибриллятора (желудочкового или предсердного) • Радиочастотная аблация (интервенционное разрушение различных проводящих структур сердца: АВ-узла, ДПП, каналов АВ-узла, петли re-entry, очага тахикардии) • Хирургия на открытом сердце, гибридные операции. Применение для лечения нарушений ритма операций на открытом сердце, оправдано чаще при наличии другой патологии, требующей подобного вмешательства (аневризма левого желудочка, критический порок клапанов сердца и т. п. ).
Немедикаментозное лечение аритмий • Дефибрилляция / кардиоверсия (наружная и внутрисердечная) • Электрокардиостимуляция (временная и постоянная; одно- (желудочковая или предсердная) и двухкамерная; частотно-адаптивная и нет; одно- и биполярная) • Имплантация кардиовертера-дефибриллятора (желудочкового или предсердного) • Радиочастотная аблация (интервенционное разрушение различных проводящих структур сердца: АВ-узла, ДПП, каналов АВ-узла, петли re-entry, очага тахикардии) • Хирургия на открытом сердце, гибридные операции. Применение для лечения нарушений ритма операций на открытом сердце, оправдано чаще при наличии другой патологии, требующей подобного вмешательства (аневризма левого желудочка, критический порок клапанов сердца и т. п. ).


 Наджелудочковая ЭС. Лечение • АК. Верапамил 40 (80)*3 раза в сут. (для купирования ЭС- верапамил 40 мг можно разжевать или изоптин 0, 25%-5 мл капельно). • ß-блокаторы (метопролол) 25 -50 мг*2 раза в сутки d l – соталол 80 -160 мг/сут • Препараты калия • Антиаритмические препараты IA, IC классов, эффективные при наджелудочковых нарушениях ритма: Дизопирамид (Ритмилен) 200400 мг/сут, Хинидин-дурулес 400 -600 мг/сут, аллапинин 50 -100 мг/сут. (дополнительное показание к их назначению – тенденция к брадикардии), пропафенон (Пропанорм ) 600 -900 мг/сут. , • Этацизин 1 00 -200 мг/сут.
Наджелудочковая ЭС. Лечение • АК. Верапамил 40 (80)*3 раза в сут. (для купирования ЭС- верапамил 40 мг можно разжевать или изоптин 0, 25%-5 мл капельно). • ß-блокаторы (метопролол) 25 -50 мг*2 раза в сутки d l – соталол 80 -160 мг/сут • Препараты калия • Антиаритмические препараты IA, IC классов, эффективные при наджелудочковых нарушениях ритма: Дизопирамид (Ритмилен) 200400 мг/сут, Хинидин-дурулес 400 -600 мг/сут, аллапинин 50 -100 мг/сут. (дополнительное показание к их назначению – тенденция к брадикардии), пропафенон (Пропанорм ) 600 -900 мг/сут. , • Этацизин 1 00 -200 мг/сут.
 Наджелудочковая ЭС. Лечение • умеренное и не имеющее тенденции к прогрессированию увеличение длительности интервала РQ (до 0, 22 -0, 24 с), с также умеренная синусовая брадикардия (до 50) не являются показанием к отмене терапии при условии регулярного контроля ЭКГ • При лечении пациентов с волнообразным течением наджелудочковой экстрасистолии следует стремиться к полной отмене препаратов в периоды ремиссий (исключая случаи тяжелого органического поражения миокарда). • Наряду с назначением антиаритмиков необходимо помнить о лечении причины наджелудочковой экстрасистолии, а также о препаратах, способных улучшить субъективную переносимость наджелудочковой экстрасистолии: бензодиазепинов • Феназепам 0. 5 -1 мг, • клоназепам 0, 5 -1 мг), • настойки боярышника , • пустырника.
Наджелудочковая ЭС. Лечение • умеренное и не имеющее тенденции к прогрессированию увеличение длительности интервала РQ (до 0, 22 -0, 24 с), с также умеренная синусовая брадикардия (до 50) не являются показанием к отмене терапии при условии регулярного контроля ЭКГ • При лечении пациентов с волнообразным течением наджелудочковой экстрасистолии следует стремиться к полной отмене препаратов в периоды ремиссий (исключая случаи тяжелого органического поражения миокарда). • Наряду с назначением антиаритмиков необходимо помнить о лечении причины наджелудочковой экстрасистолии, а также о препаратах, способных улучшить субъективную переносимость наджелудочковой экстрасистолии: бензодиазепинов • Феназепам 0. 5 -1 мг, • клоназепам 0, 5 -1 мг), • настойки боярышника , • пустырника.
 При недостаточной эффективности монотерапии могут использоваться комбинации антиаритмиков: – Комбинация d, l-соталола и аллапинина (при плохой переносимости монотерапии) с использованием меньших доз: 40 мг 2 раза в день соталола + 25/12, 5 мг 4 раза в день аллапинина ) – Комбинации аллапинина с бетаблокаторами , антагонистами кальция , в которых удачно сочетается разнонаправленное действие на ЧСС, однако усиливается тормозящее влияние на проводимость – Комбинации хинидина (не более 0, 4 г в сутки) с d, l-соталолом (под контролем QT), бетаблокаторами , антагонистами кальция – Комбинации бета-блокаторов с антагонистами кальция противопоказаны • Назначение амиодарона ( Амиодарон , Кордарон ) при наджелудочковой экстрасистолии, с учетом многочисленности его побочных действий, целесообразно лишь при неэффективности прочей терапии •
При недостаточной эффективности монотерапии могут использоваться комбинации антиаритмиков: – Комбинация d, l-соталола и аллапинина (при плохой переносимости монотерапии) с использованием меньших доз: 40 мг 2 раза в день соталола + 25/12, 5 мг 4 раза в день аллапинина ) – Комбинации аллапинина с бетаблокаторами , антагонистами кальция , в которых удачно сочетается разнонаправленное действие на ЧСС, однако усиливается тормозящее влияние на проводимость – Комбинации хинидина (не более 0, 4 г в сутки) с d, l-соталолом (под контролем QT), бетаблокаторами , антагонистами кальция – Комбинации бета-блокаторов с антагонистами кальция противопоказаны • Назначение амиодарона ( Амиодарон , Кордарон ) при наджелудочковой экстрасистолии, с учетом многочисленности его побочных действий, целесообразно лишь при неэффективности прочей терапии •
 Желудочковая ЭС • Не требуют купирования- ЭС менее 10 -30 в час не ощущаемые пациентом • Подлежат купированию • ЭС высоких градаций • Потенциально злокачественные и злокачественные ЭС • ЭС возникающие при небольшой нагрузке (ЧСС до 70% от мах) • Любые формы в остром периоде ИМ • ЭС при дигиталисной интоксикации • Любые формы, ощущаемые пациентом
Желудочковая ЭС • Не требуют купирования- ЭС менее 10 -30 в час не ощущаемые пациентом • Подлежат купированию • ЭС высоких градаций • Потенциально злокачественные и злокачественные ЭС • ЭС возникающие при небольшой нагрузке (ЧСС до 70% от мах) • Любые формы в остром периоде ИМ • ЭС при дигиталисной интоксикации • Любые формы, ощущаемые пациентом
 Прогностическая значимость желудочковых аритмий • Доброкачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия у больных без поражения сердца (в том числе гипертрофии миокарда) с частотой менее 10 в час, без обмороков и остановки сердца в анамнезе. • Потенциально злокачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия с частотой более 10 в час или пробежки желудочковой тахикардии у больных с дисфункцией левого желудочка, без обмороков и остановки сердца в анамнезе. • Злокачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия с частотой более 10 в час у больных с тяжелой патологией миокарда (чаще всего с фракцией выброса ЛЖ менее 40%), обмороки или остановка сердца в анамнезе; часто выявляется устойчивая желудочковая тахикардия. • Внутри групп потенциально злокачественных и злокачественных желудочковых экстрасистолий потенциальный риск определяется также градацией желудочковых экстрасистолий ( По классификации Лауна-Вольфа ). •
Прогностическая значимость желудочковых аритмий • Доброкачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия у больных без поражения сердца (в том числе гипертрофии миокарда) с частотой менее 10 в час, без обмороков и остановки сердца в анамнезе. • Потенциально злокачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия с частотой более 10 в час или пробежки желудочковой тахикардии у больных с дисфункцией левого желудочка, без обмороков и остановки сердца в анамнезе. • Злокачественные желудочковые экстрасистолии – любая желудочковая экстрасистолия с частотой более 10 в час у больных с тяжелой патологией миокарда (чаще всего с фракцией выброса ЛЖ менее 40%), обмороки или остановка сердца в анамнезе; часто выявляется устойчивая желудочковая тахикардия. • Внутри групп потенциально злокачественных и злокачественных желудочковых экстрасистолий потенциальный риск определяется также градацией желудочковых экстрасистолий ( По классификации Лауна-Вольфа ). •
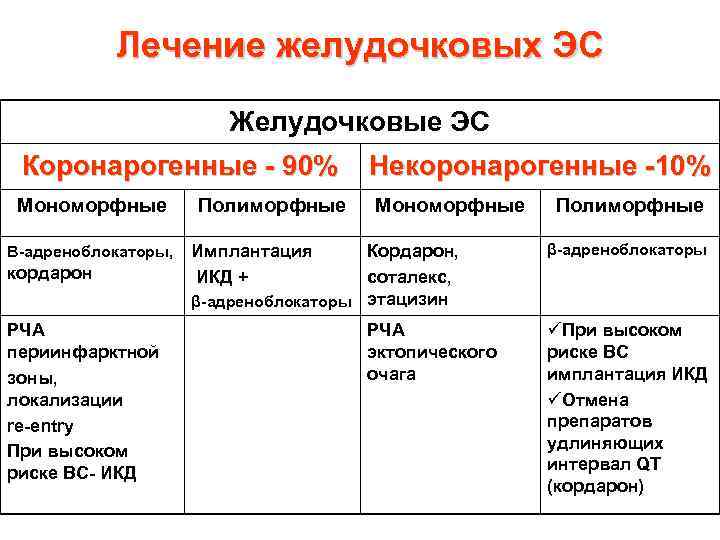 Лечение желудочковых ЭС Желудочковые ЭС Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Β-адреноблокаторы, Имплантация кордарон РЧА периинфарктной зоны, локализации re-entry При высоком риске ВС- ИКД Кордарон, ИКД + соталекс, β-адреноблокаторы этацизин РЧА эктопического очага Полиморфные β-адреноблокаторы üПри высоком риске ВС имплантация ИКД üОтмена препаратов удлиняющих интервал QT (кордарон)
Лечение желудочковых ЭС Желудочковые ЭС Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные Β-адреноблокаторы, Имплантация кордарон РЧА периинфарктной зоны, локализации re-entry При высоком риске ВС- ИКД Кордарон, ИКД + соталекс, β-адреноблокаторы этацизин РЧА эктопического очага Полиморфные β-адреноблокаторы üПри высоком риске ВС имплантация ИКД üОтмена препаратов удлиняющих интервал QT (кордарон)
 Лечение наджелудочковых тахикардий • Лечением первого ряда всех наджелудочковых тахикардий в настоящее время является радиочастотная аблация аритмогенных участков миокарда. • Показаниями к РЧА как правило является: • 1. документированная тахикардия, • 2. симптомный характер тахикардии 3. прогностически неблагоприятные симптомы или показатели проводимости, например короткий ЭРП дпжс, высокая АВ проводимость при предсердной эктопии ее частые рецидивы, дилятация полостей сердца или серьезное ухудшение гемодинамики на фоне тахикардии.
Лечение наджелудочковых тахикардий • Лечением первого ряда всех наджелудочковых тахикардий в настоящее время является радиочастотная аблация аритмогенных участков миокарда. • Показаниями к РЧА как правило является: • 1. документированная тахикардия, • 2. симптомный характер тахикардии 3. прогностически неблагоприятные симптомы или показатели проводимости, например короткий ЭРП дпжс, высокая АВ проводимость при предсердной эктопии ее частые рецидивы, дилятация полостей сердца или серьезное ухудшение гемодинамики на фоне тахикардии.

 • АТФ вводят внутривенно струйно за 1– 2 с в дозе 510 мг (0, 5 -1 мл 1% раствора) и сразу промывают внутривенную линию 10 мл 0, 9% раствора натрия хлорида или 5% раствора глюкозы. • При отсутствии эффекта через 2 мин введение препарата можно повторить в удвоенной дозе. • На фоне введения возможно развитие транзиторной полной атриовентрикулярной блокады, остановки синусового узла, головной боли, гиперемии лица, бронхоспазма, однако указанные явления быстро проходят • В 1 -15% случаев может приводить к трансформации в МА, что опасно у пациентов с синдромом WPW
• АТФ вводят внутривенно струйно за 1– 2 с в дозе 510 мг (0, 5 -1 мл 1% раствора) и сразу промывают внутривенную линию 10 мл 0, 9% раствора натрия хлорида или 5% раствора глюкозы. • При отсутствии эффекта через 2 мин введение препарата можно повторить в удвоенной дозе. • На фоне введения возможно развитие транзиторной полной атриовентрикулярной блокады, остановки синусового узла, головной боли, гиперемии лица, бронхоспазма, однако указанные явления быстро проходят • В 1 -15% случаев может приводить к трансформации в МА, что опасно у пациентов с синдромом WPW
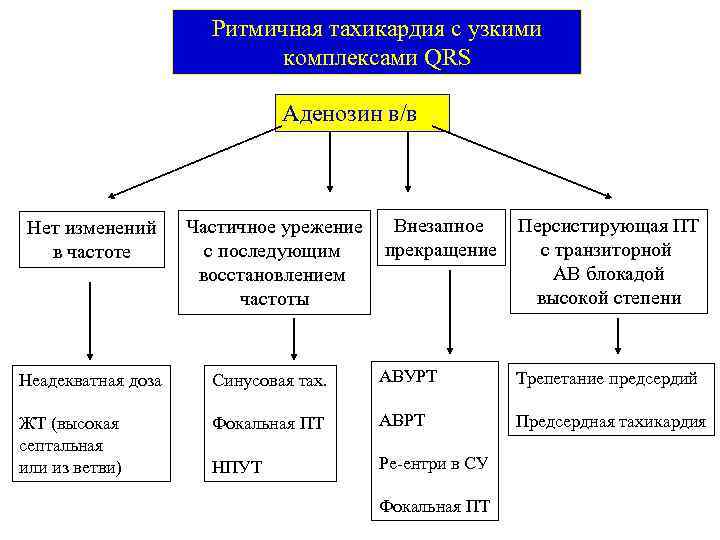 Ритмичная тахикардия с узкими комплексами QRS Аденозин в/в Внезапное прекращение Персистирующая ПТ с транзиторной АВ блокадой высокой степени Нет изменений в частоте Частичное урежение с последующим восстановлением частоты Неадекватная доза Синусовая тах. АВУРТ Трепетание предсердий ЖТ (высокая септальная или из ветви) Фокальная ПТ АВРТ Предсердная тахикардия НПУТ Ре-ентри в СУ Фокальная ПТ
Ритмичная тахикардия с узкими комплексами QRS Аденозин в/в Внезапное прекращение Персистирующая ПТ с транзиторной АВ блокадой высокой степени Нет изменений в частоте Частичное урежение с последующим восстановлением частоты Неадекватная доза Синусовая тах. АВУРТ Трепетание предсердий ЖТ (высокая септальная или из ветви) Фокальная ПТ АВРТ Предсердная тахикардия НПУТ Ре-ентри в СУ Фокальная ПТ
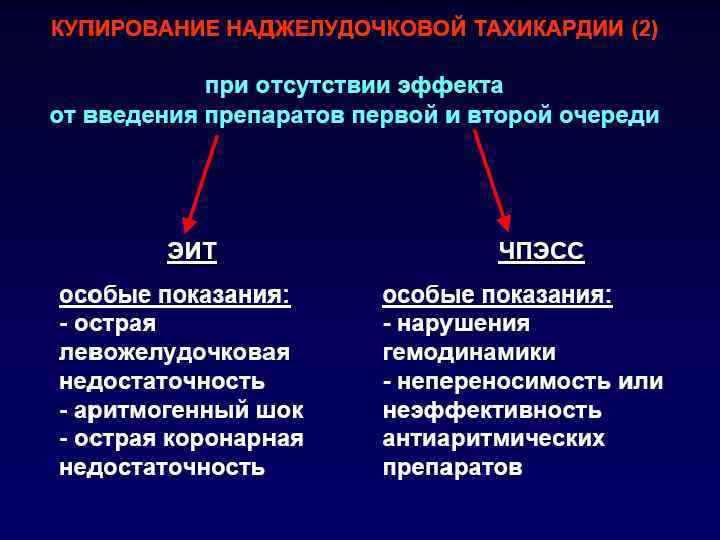
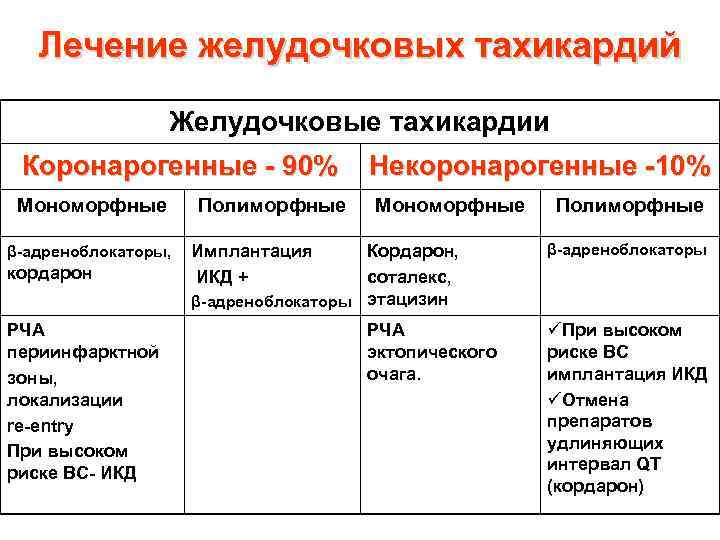 Лечение желудочковых тахикардий Желудочковые тахикардии Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные β-адреноблокаторы, Имплантация кордарон РЧА периинфарктной зоны, локализации re-entry При высоком риске ВС- ИКД Кордарон, ИКД + соталекс, β-адреноблокаторы этацизин РЧА эктопического очага. Полиморфные β-адреноблокаторы üПри высоком риске ВС имплантация ИКД üОтмена препаратов удлиняющих интервал QT (кордарон)
Лечение желудочковых тахикардий Желудочковые тахикардии Коронарогенные - 90% Некоронарогенные -10% Мономорфные Полиморфные β-адреноблокаторы, Имплантация кордарон РЧА периинфарктной зоны, локализации re-entry При высоком риске ВС- ИКД Кордарон, ИКД + соталекс, β-адреноблокаторы этацизин РЧА эктопического очага. Полиморфные β-адреноблокаторы üПри высоком риске ВС имплантация ИКД üОтмена препаратов удлиняющих интервал QT (кордарон)
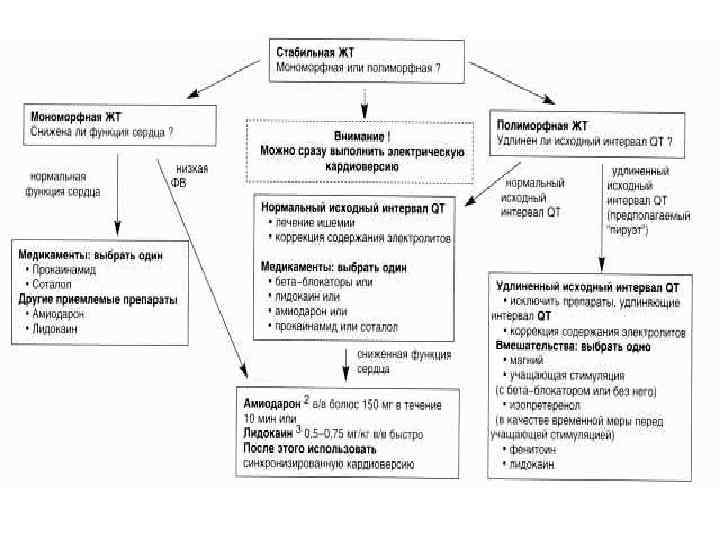
 Стойкая мономорфная желудочковая тахикардия Класс I • Если диагноз неясен, тахикардию с широкими комплексами QRS следует расценивать как желудочковую (С). • ЭКВ с предварительной седацией рекомендована на любом этапе лечения у пациентов с подозреваемой стойкой мономорфной ЖТ с нестабильной гемодинамикой (С). Класс IIа • Для начальной терапии стойкой мономорфной ЖТ оправдано назначение прокаинамида или аймалина внутривенно (В). • Для лечения гемодинамически нестабильных пациентов со стойкой мономорфной ЖТ, рефрактерной к электроимпульсной терапии, несмотря на повторное введение прокаинамида или других фармакологических средств, оправдано внутривенное введение амиодарона (С). • Чрезвенозная катетерная элетрокардиостимуляция показана пациентам со стойкой мономорфной ЖТ, которая рефрактерна к кардиоверсии или характеризуется частыми рецидивами, несмотря на назначение антиаритмических препаратов (В).
Стойкая мономорфная желудочковая тахикардия Класс I • Если диагноз неясен, тахикардию с широкими комплексами QRS следует расценивать как желудочковую (С). • ЭКВ с предварительной седацией рекомендована на любом этапе лечения у пациентов с подозреваемой стойкой мономорфной ЖТ с нестабильной гемодинамикой (С). Класс IIа • Для начальной терапии стойкой мономорфной ЖТ оправдано назначение прокаинамида или аймалина внутривенно (В). • Для лечения гемодинамически нестабильных пациентов со стойкой мономорфной ЖТ, рефрактерной к электроимпульсной терапии, несмотря на повторное введение прокаинамида или других фармакологических средств, оправдано внутривенное введение амиодарона (С). • Чрезвенозная катетерная элетрокардиостимуляция показана пациентам со стойкой мономорфной ЖТ, которая рефрактерна к кардиоверсии или характеризуется частыми рецидивами, несмотря на назначение антиаритмических препаратов (В).
 Медикаментозная терапия стойкого пароксизма ЖТ ü Используется при «медленной» устойчивой гемодинамикой. ЖТ с чсс < 150 в минуту и Ø Препарат первого ряда – лидокаин (внутривенно струйно 1 – 1, 5 мг, повторно по 0, 5 – 0, 75 мг/кг каждые 5 – 10 мин до общей дозы 3 мг/кг; при успешном подавлении аритмии следует продолжить инфузию со скоростью 2 – 4 мг/мин). Ø Препарат второго ряда – новокаинамид (внутривенная инфузия со скоростью 20 – 30 мг/мин до общей дозы 17 мг/кг, до развития гипотонии или расширения комплекса QRS более 50% от исходного; при успешном подавлении аритмии следует продолжать инфузию со скоростью 1 – 4 мг/мин). Ø Препарат резерва - кордарон (амиодарон) и обзидан. Кордарон вводится в дозе 450 мг в/в струйно, обзидан вводится в/в в дозе 5 мл 0, 1% раствора со скоростью 1 мл/минуту. В дальнейшем переходят на пероральный приём препарата: по 20 - 80 мг (в зависимости от переносимости препарата, под контролем ЧСС и уровня АД) * 3 - 4 раза в сутки или кордарон 200*3 раза в сутки.
Медикаментозная терапия стойкого пароксизма ЖТ ü Используется при «медленной» устойчивой гемодинамикой. ЖТ с чсс < 150 в минуту и Ø Препарат первого ряда – лидокаин (внутривенно струйно 1 – 1, 5 мг, повторно по 0, 5 – 0, 75 мг/кг каждые 5 – 10 мин до общей дозы 3 мг/кг; при успешном подавлении аритмии следует продолжить инфузию со скоростью 2 – 4 мг/мин). Ø Препарат второго ряда – новокаинамид (внутривенная инфузия со скоростью 20 – 30 мг/мин до общей дозы 17 мг/кг, до развития гипотонии или расширения комплекса QRS более 50% от исходного; при успешном подавлении аритмии следует продолжать инфузию со скоростью 1 – 4 мг/мин). Ø Препарат резерва - кордарон (амиодарон) и обзидан. Кордарон вводится в дозе 450 мг в/в струйно, обзидан вводится в/в в дозе 5 мл 0, 1% раствора со скоростью 1 мл/минуту. В дальнейшем переходят на пероральный приём препарата: по 20 - 80 мг (в зависимости от переносимости препарата, под контролем ЧСС и уровня АД) * 3 - 4 раза в сутки или кордарон 200*3 раза в сутки.
 Неотложная помощь и интенсивная терапия при желудочковой тахикардии: ü ЭКГ. ü Установление прикроватного ЭКГ - монитора. ü Обеспечение стабильного венозного доступа. ü Базисное внутривенное капельное введение поляризующей смеси с добавлением 10 мл 25 % раствора сульфата магния. ü При нарушениях гемодинамики (кардиогенный отёк лёгких, кардиогенный шок, нарушение сознания) показано проведение синхронизированной кардиоверсии (ЭИТ - 100 Дж). ü При стабильном состоянии проводятся консервативные мероприятия.
Неотложная помощь и интенсивная терапия при желудочковой тахикардии: ü ЭКГ. ü Установление прикроватного ЭКГ - монитора. ü Обеспечение стабильного венозного доступа. ü Базисное внутривенное капельное введение поляризующей смеси с добавлением 10 мл 25 % раствора сульфата магния. ü При нарушениях гемодинамики (кардиогенный отёк лёгких, кардиогенный шок, нарушение сознания) показано проведение синхронизированной кардиоверсии (ЭИТ - 100 Дж). ü При стабильном состоянии проводятся консервативные мероприятия.
 Неотложная помощь при пароксизме желудочковой тахикардии: Ø больной находится без сознания или в состоянии шока -прекардиальный удар и ЭИТ должны быть сделаны незамедлительно, начать со 100 Дж (3 к. В); Ø нет эффекта - повторить ЭИТ, удвоив энергию разряда; Ø лидокаин 80 -120 мг (2% раствор 4 - 6 мл из расчета 1 -1, 5 мг/кг массы тела) в 20 мл физиологического раствора внутривенно струйно медленно за 3 -5 минут;
Неотложная помощь при пароксизме желудочковой тахикардии: Ø больной находится без сознания или в состоянии шока -прекардиальный удар и ЭИТ должны быть сделаны незамедлительно, начать со 100 Дж (3 к. В); Ø нет эффекта - повторить ЭИТ, удвоив энергию разряда; Ø лидокаин 80 -120 мг (2% раствор 4 - 6 мл из расчета 1 -1, 5 мг/кг массы тела) в 20 мл физиологического раствора внутривенно струйно медленно за 3 -5 минут;
 При снижении АД и нарастании левожелудочковой недостаточности: • электрическая дефибрилляция; • через 10 минут - лидокаин 120 мг в 50 мл физиологического раствора внутривенно со скоростью 17 кап/мин (2 мг/мин); • нет эффекта - через 20 минут - амиодарон (кордарон) 300 -450 мг (5 мг/кг) внутривенно медленно в течение не менее 3 минут, далее внутривенно капельно в дозе 5 мг/кг в 250 мл 5% раствора глюкозы; • нет эффекта - через 15 минут электрическая дефибрилляция. • При полиморфной желудочковой тахикардии (torsades de pointes): внутривенное струйное введение 2 г сульфата магния с последующей инфузией со скоростью 3 -20 мг/мин, до тех пор, пока интервал (Q-Т не станет меньше 0, 50 сек).
При снижении АД и нарастании левожелудочковой недостаточности: • электрическая дефибрилляция; • через 10 минут - лидокаин 120 мг в 50 мл физиологического раствора внутривенно со скоростью 17 кап/мин (2 мг/мин); • нет эффекта - через 20 минут - амиодарон (кордарон) 300 -450 мг (5 мг/кг) внутривенно медленно в течение не менее 3 минут, далее внутривенно капельно в дозе 5 мг/кг в 250 мл 5% раствора глюкозы; • нет эффекта - через 15 минут электрическая дефибрилляция. • При полиморфной желудочковой тахикардии (torsades de pointes): внутривенное струйное введение 2 г сульфата магния с последующей инфузией со скоростью 3 -20 мг/мин, до тех пор, пока интервал (Q-Т не станет меньше 0, 50 сек).
 Рецидивирующая мономорфная желудочковая тахикардия Класс ІІа • Для лечения рецидивирующей мономорфной ЖТ, связанной с ИБС, и идиопатической ЖТ оправдано внутривенное введение амиодарона, бета-блокаторов, прокаинамида, соталола или аймалина (С).
Рецидивирующая мономорфная желудочковая тахикардия Класс ІІа • Для лечения рецидивирующей мономорфной ЖТ, связанной с ИБС, и идиопатической ЖТ оправдано внутривенное введение амиодарона, бета-блокаторов, прокаинамида, соталола или аймалина (С).
 • Устойчивая мономорфная ЖТ, не провоцирующая ангинозных приступов, отека легких или снижения АД <90 мм рт. ст. может быть купирована синхронизированным с зубцом R электрическим разрядом на фоне кратковременного наркоза или внутривенного введения седативных препаратов. • амиодарон: 300 мг (или 5 мг/кг) за 10 -60 минут, в • последующем при необходимости повторно по 150 мг каждые 1015 минут или начало суточной инфузии препарата в дозе 900 мг (при необходимости на фоне инфузии возможны дополнительные введения препарата по 150 мг). Общая доза за сутки не должна превышать 2, 2 г. На любом этапе введение амиодарона должно быть прекращено при увеличении продолжительности интервала QT более 500 мс. • Возможно использование прокаинамида: внутривенно в дозе 12 -17 мг/кг в виде 3 -4 болюсов с интервалом 5 мин, скорость поддерживающей внутривенной инфузии 2 -6 мг/мин до общей дозы 1000 -2000 мг. Российские Национальные рекомендации ИМ 2007
• Устойчивая мономорфная ЖТ, не провоцирующая ангинозных приступов, отека легких или снижения АД <90 мм рт. ст. может быть купирована синхронизированным с зубцом R электрическим разрядом на фоне кратковременного наркоза или внутривенного введения седативных препаратов. • амиодарон: 300 мг (или 5 мг/кг) за 10 -60 минут, в • последующем при необходимости повторно по 150 мг каждые 1015 минут или начало суточной инфузии препарата в дозе 900 мг (при необходимости на фоне инфузии возможны дополнительные введения препарата по 150 мг). Общая доза за сутки не должна превышать 2, 2 г. На любом этапе введение амиодарона должно быть прекращено при увеличении продолжительности интервала QT более 500 мс. • Возможно использование прокаинамида: внутривенно в дозе 12 -17 мг/кг в виде 3 -4 болюсов с интервалом 5 мин, скорость поддерживающей внутривенной инфузии 2 -6 мг/мин до общей дозы 1000 -2000 мг. Российские Национальные рекомендации ИМ 2007
 Полиморфная ЖТ Класс І • На всех этапах оказания помощи пациентам с полиморфной желудочковой тахикардией, сопровождающейся нестабильностью гемодинамики, рекомендована электрическая кардиоверсия с предварительной седацией, если необходимо (В). • Для пациентов с рецидивирующей полиморфной ЖТ при подозрении на ишемию, или если таковая не может быть исключена, оправдано внутривенное введение бетаблокаторов (В). • У пациентов с рецидивирующей полиморфной ЖТ при отсутствии нарушений реполяризации, обусловленных врожденным синдромом удлиненного интервала QT, показано внутривенное введение амиодарона (С). • При возникновении полиморфной ЖТ у пациентов, у которых нельзя исключить наличие ишемии, следует предпринять ургентную ангиографию для рассмотрения возможности реваскуляризации (С)
Полиморфная ЖТ Класс І • На всех этапах оказания помощи пациентам с полиморфной желудочковой тахикардией, сопровождающейся нестабильностью гемодинамики, рекомендована электрическая кардиоверсия с предварительной седацией, если необходимо (В). • Для пациентов с рецидивирующей полиморфной ЖТ при подозрении на ишемию, или если таковая не может быть исключена, оправдано внутривенное введение бетаблокаторов (В). • У пациентов с рецидивирующей полиморфной ЖТ при отсутствии нарушений реполяризации, обусловленных врожденным синдромом удлиненного интервала QT, показано внутривенное введение амиодарона (С). • При возникновении полиморфной ЖТ у пациентов, у которых нельзя исключить наличие ишемии, следует предпринять ургентную ангиографию для рассмотрения возможности реваскуляризации (С)
 Желудочковая тахикардия типа пируэт Класс І • Пациентам с ЖТ типа «пируэт» рекомендуется отменить все провоцирующие аритмию препараты и провести коррекцию электролитных нарушений (А). • Рекомендована неотложная и долгосрочная электрокардиостимуляция пациентам с ЖТ типа «пируэт» , которая возникла на фоне блокады сердца или брадикардии (А)
Желудочковая тахикардия типа пируэт Класс І • Пациентам с ЖТ типа «пируэт» рекомендуется отменить все провоцирующие аритмию препараты и провести коррекцию электролитных нарушений (А). • Рекомендована неотложная и долгосрочная электрокардиостимуляция пациентам с ЖТ типа «пируэт» , которая возникла на фоне блокады сердца или брадикардии (А)
 Купирование тахикардии типа «пируэт» 1. Отмена препарата, вызвавшего тахикардию. 2. Вв введение 10 -20 мл 25% раствора магния сульфата в 20 мл 5% р-ра глюкозы за 1 -2 минуты (контроль АД и ЧДД!) с одновременной коррекцией гипокалиемии с помощью в/в введения р-ра калия хлорида. 3. В/в ведение лидокаина или бета-блокаторов. 4. Использование новокаинамида, а также антиаритмиков IА , IС и III классов для купирования тахикардии типа «пируэт» противопоказано! 5. В случае рецидивов – в/в капельное введение 100 мл 25% р-ра магния сульфата вместе с 400 мл изотонического р-ра натрия хлорида со скоростью 10 -40 капель в минуту.
Купирование тахикардии типа «пируэт» 1. Отмена препарата, вызвавшего тахикардию. 2. Вв введение 10 -20 мл 25% раствора магния сульфата в 20 мл 5% р-ра глюкозы за 1 -2 минуты (контроль АД и ЧДД!) с одновременной коррекцией гипокалиемии с помощью в/в введения р-ра калия хлорида. 3. В/в ведение лидокаина или бета-блокаторов. 4. Использование новокаинамида, а также антиаритмиков IА , IС и III классов для купирования тахикардии типа «пируэт» противопоказано! 5. В случае рецидивов – в/в капельное введение 100 мл 25% р-ра магния сульфата вместе с 400 мл изотонического р-ра натрия хлорида со скоростью 10 -40 капель в минуту.
 Желудочковые аритмии при ИМ Желудочковая экстрасистолия • Гипотеза, что некоторые формы желудочковых экстрасистол являются предвестниками ФЖ, не подтвердилась. • Поэтому медикаментозное лечение желудочковых экстрасистол (изолированных, куплетов, коротких пробежек неустойчивой ЖТ), не вызывающих нарушения гемодинамики, не рекомендуется. • Необходимо оценить и при необходимости нормализовать содержание калия и магния в крови (уровень калия должен быть выше 4 ммоль/л, магния – 1 ммоль/л). Россиские Национальные рекомендации ИМ 2007
Желудочковые аритмии при ИМ Желудочковая экстрасистолия • Гипотеза, что некоторые формы желудочковых экстрасистол являются предвестниками ФЖ, не подтвердилась. • Поэтому медикаментозное лечение желудочковых экстрасистол (изолированных, куплетов, коротких пробежек неустойчивой ЖТ), не вызывающих нарушения гемодинамики, не рекомендуется. • Необходимо оценить и при необходимости нормализовать содержание калия и магния в крови (уровень калия должен быть выше 4 ммоль/л, магния – 1 ммоль/л). Россиские Национальные рекомендации ИМ 2007
 Купиравание пароксизмов особых форм идиопатической желудочковой тахикардии • Особые формы идиопатической желудочковой тахикардии, которые, как правило, имеют морфологию блокады правой ножки пучка Гиса и хорошо переносятся больным, могут быть чувствительны к введению Изоптина 5 -10 мг в/в струйно. • Возможно введение АТФ в дозе 5 -10 мг в/в струйно, или пропранолола ( Обзидан ) 5. 010. 0 мл 0. 1% р-ра (5 -10 мг на 10 мл физ. раствора в течение 5 мин).
Купиравание пароксизмов особых форм идиопатической желудочковой тахикардии • Особые формы идиопатической желудочковой тахикардии, которые, как правило, имеют морфологию блокады правой ножки пучка Гиса и хорошо переносятся больным, могут быть чувствительны к введению Изоптина 5 -10 мг в/в струйно. • Возможно введение АТФ в дозе 5 -10 мг в/в струйно, или пропранолола ( Обзидан ) 5. 010. 0 мл 0. 1% р-ра (5 -10 мг на 10 мл физ. раствора в течение 5 мин).
 Профилактика • Поддерживающая антиаритмическая терапия проводится главным образом амиодароном или соталолом. • К сожалению, подбор антиаритмической терапии возможен только у 50% больных злокачественными желудочковыми аритмиями • Если амиодарон и соталол неэффективны, проводится тестирование препаратов первого класса. Они могут быть препаратами выбора при некоронарогенных желудочковых тахикардиях, однако назначение антиаритмических лекарственных средств IA и IC классов для профилактики устойчивой желудочковой тахикардией ухудшает прогноз больных с органической патологией сердца • Профилактика внезапной смерти должна проводиться не только антиаритмиками, но и другими препаратами с доказанным эффектом: аспирин, ингибиторы АПФ, статины и блокаторы рецепторов альдостерона, а также бета-блокаторы
Профилактика • Поддерживающая антиаритмическая терапия проводится главным образом амиодароном или соталолом. • К сожалению, подбор антиаритмической терапии возможен только у 50% больных злокачественными желудочковыми аритмиями • Если амиодарон и соталол неэффективны, проводится тестирование препаратов первого класса. Они могут быть препаратами выбора при некоронарогенных желудочковых тахикардиях, однако назначение антиаритмических лекарственных средств IA и IC классов для профилактики устойчивой желудочковой тахикардией ухудшает прогноз больных с органической патологией сердца • Профилактика внезапной смерти должна проводиться не только антиаритмиками, но и другими препаратами с доказанным эффектом: аспирин, ингибиторы АПФ, статины и блокаторы рецепторов альдостерона, а также бета-блокаторы

 Код дефибрилляторов I II IV Камера для нанесения разряда Камера для антитахикардити ческой ЭС Детекция тахикардии Камера для антибрадикарди тической ЭС О - нет Е - электрокардио грамма О - нет А- предсердие Н - гемодинамика А- предсердие V-желудочек D – обе (A+V)
Код дефибрилляторов I II IV Камера для нанесения разряда Камера для антитахикардити ческой ЭС Детекция тахикардии Камера для антибрадикарди тической ЭС О - нет Е - электрокардио грамма О - нет А- предсердие Н - гемодинамика А- предсердие V-желудочек D – обе (A+V)
 Абсолютные показания к имплантации кардиовертер-дефибрилляторов при желудочковых тахикардиях: • Клиническая смерть, обусловленная ЖТ/ФЖ, не связанных с преходящей причиной • Спонтанные пароксизмы устойчивой ЖТ • Синкопе неясного генеза в сочетании с индукцией при ЭФИ значимой ЖТ или ФЖ и неэффективность/ невозможностью назначения антиаритмиков • Неустойчивая ЖТ, которая воспроизводится при ЭФИ и сочетается с постинфарктным кардиосклерозом и дисфункцией левого желудочка
Абсолютные показания к имплантации кардиовертер-дефибрилляторов при желудочковых тахикардиях: • Клиническая смерть, обусловленная ЖТ/ФЖ, не связанных с преходящей причиной • Спонтанные пароксизмы устойчивой ЖТ • Синкопе неясного генеза в сочетании с индукцией при ЭФИ значимой ЖТ или ФЖ и неэффективность/ невозможностью назначения антиаритмиков • Неустойчивая ЖТ, которая воспроизводится при ЭФИ и сочетается с постинфарктным кардиосклерозом и дисфункцией левого желудочка
 Клинические данные последних лет свидетельствуют в пользу следующих показаний: • Первичная профилактика для пациентов, перенесших ИМ и имеющих функцию выброса левого желудочка менее 30 %. • Первичная профилактика для пациентов, перенесших ИМ и имеющих функцию выброса левого желудочка менее 40 % с бессимптомной нестойкой ЖТ. • Первичная профилактика для пациентов с идиопатической застойной кардиомиопатией, с функцией выброса левого желудочка менее 30 % и синкопальными / пресинкопальными состояниями или наджелудочковой тахикардией. • Вторичная профилактика для пациентов с документированными желудочковыми аритмиями. Эти пациенты кандидаты на пересадку сердца. • Вторичная профилактика для пациентов с дилатационной кардиомиопатией (ДКМП), с функцией выброса левого желудочка менее 30 % и стойкими ЖТ/ФЖ в анамнезе.
Клинические данные последних лет свидетельствуют в пользу следующих показаний: • Первичная профилактика для пациентов, перенесших ИМ и имеющих функцию выброса левого желудочка менее 30 %. • Первичная профилактика для пациентов, перенесших ИМ и имеющих функцию выброса левого желудочка менее 40 % с бессимптомной нестойкой ЖТ. • Первичная профилактика для пациентов с идиопатической застойной кардиомиопатией, с функцией выброса левого желудочка менее 30 % и синкопальными / пресинкопальными состояниями или наджелудочковой тахикардией. • Вторичная профилактика для пациентов с документированными желудочковыми аритмиями. Эти пациенты кандидаты на пересадку сердца. • Вторичная профилактика для пациентов с дилатационной кардиомиопатией (ДКМП), с функцией выброса левого желудочка менее 30 % и стойкими ЖТ/ФЖ в анамнезе.
 Противопоказана установка кардиовертер-дефибрилляторов больным с • непрепрерывно рецидивирующей желудочковой тахикардией, • с WPW – синдромом, • терминальной застойной недостаточностью и др. • После имплантации кардиовертер-дефибрилляторов необходимость в назначении антиаритмиков сохраняется в 70% случаев, главным образом для снижения частоты желудочковой тахикардии и уменьшения ЧСС во время пароксизмов желудочковой тахикардии. • При этом только амиодарон (возможно в сочетании с бетаблокаторами) и соталол не оказывают влияния на порог дефибрилляции, что необходимо для эффективной работы имплантируемого кардиовертер-дефибриллятора.
Противопоказана установка кардиовертер-дефибрилляторов больным с • непрепрерывно рецидивирующей желудочковой тахикардией, • с WPW – синдромом, • терминальной застойной недостаточностью и др. • После имплантации кардиовертер-дефибрилляторов необходимость в назначении антиаритмиков сохраняется в 70% случаев, главным образом для снижения частоты желудочковой тахикардии и уменьшения ЧСС во время пароксизмов желудочковой тахикардии. • При этом только амиодарон (возможно в сочетании с бетаблокаторами) и соталол не оказывают влияния на порог дефибрилляции, что необходимо для эффективной работы имплантируемого кардиовертер-дефибриллятора.
 Радиочастотная аблация. Показания к проведению радиочастотной аблации определяются с помощью ЭФИ: – Гемодинамически значимая продолжительная мономорфная желудочковая тахикардия, резистентная к антиаритмикам (либо к их назначению имеются противопоказания). – Желудочковая тахикардия с относительно узким QRS, обусловленная re-entry в системе ножек пучка Гиса (фасцикулярная желудочковая тахикардия). Эффективность радиочастотной аблации около 100%. – Частые разряды имплантируемого кардиовертердефибриллятора у больных с продолжительной мономорфной желудочковой тахикардией, которые не устраняются перепрограммированием имплантируемого кардиовертер-дефибриллятора и подключением антиаритмиков.
Радиочастотная аблация. Показания к проведению радиочастотной аблации определяются с помощью ЭФИ: – Гемодинамически значимая продолжительная мономорфная желудочковая тахикардия, резистентная к антиаритмикам (либо к их назначению имеются противопоказания). – Желудочковая тахикардия с относительно узким QRS, обусловленная re-entry в системе ножек пучка Гиса (фасцикулярная желудочковая тахикардия). Эффективность радиочастотной аблации около 100%. – Частые разряды имплантируемого кардиовертердефибриллятора у больных с продолжительной мономорфной желудочковой тахикардией, которые не устраняются перепрограммированием имплантируемого кардиовертер-дефибриллятора и подключением антиаритмиков.
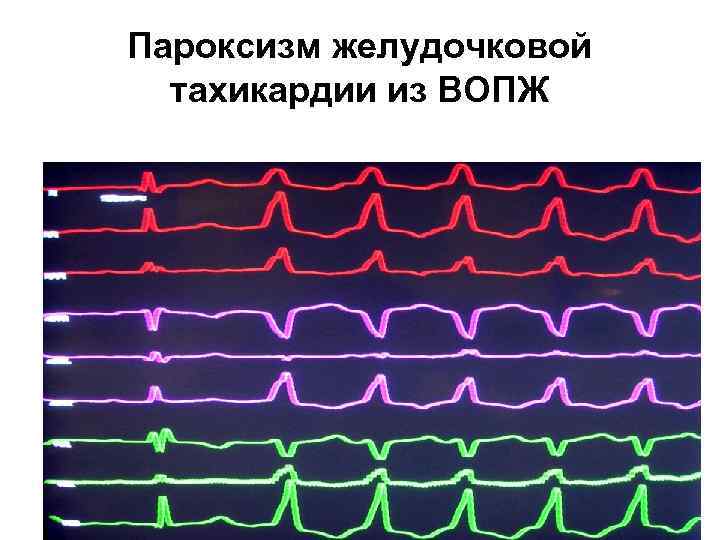 Пароксизм желудочковой тахикардии из ВОПЖ
Пароксизм желудочковой тахикардии из ВОПЖ
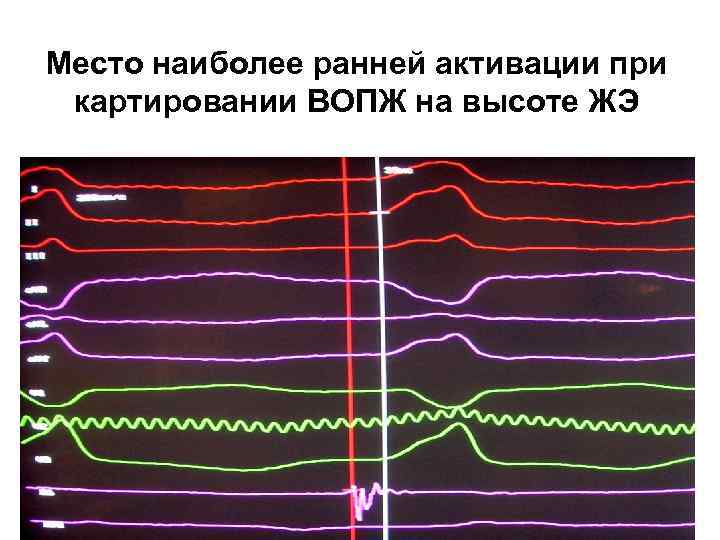 Место наиболее ранней активации при картировании ВОПЖ на высоте ЖЭ
Место наиболее ранней активации при картировании ВОПЖ на высоте ЖЭ
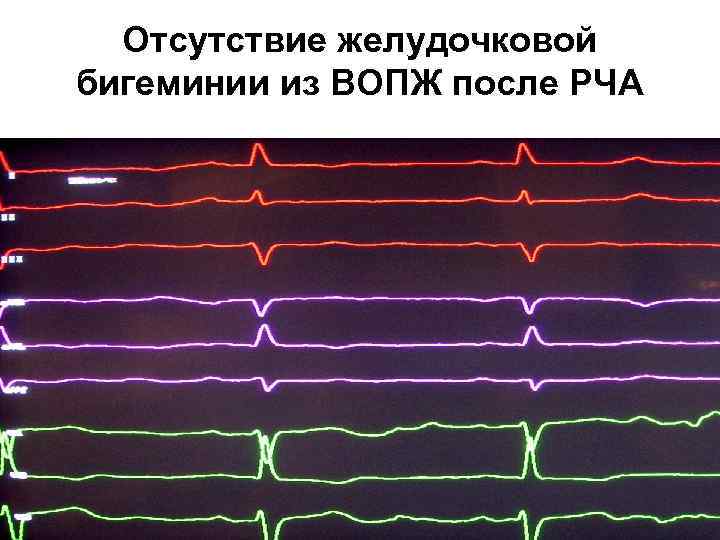 Отсутствие желудочковой бигеминии из ВОПЖ после РЧА
Отсутствие желудочковой бигеминии из ВОПЖ после РЧА
 Аневризмэктомия • Аневризмэктомия является предпочтительным вмешательством у больных с желудочковыми экстрасистолиями желудочковыми пароксизмальными тахикардиями с постинфарктной аневризмой. • Показания к проведению аневризмэктомии: – Единственный эпизод фибрилляции желудочков – Рецидивы устойчивой и неустойчивой желудочковой тахикардии – Застойная сердечноая недостаточность в сочетании с желудочковыми тахиаритмиями Пересадка сердца • Последним методом лечения у больных с жизнеугрожающими желудочковыми аритмиями является пересадка сердца
Аневризмэктомия • Аневризмэктомия является предпочтительным вмешательством у больных с желудочковыми экстрасистолиями желудочковыми пароксизмальными тахикардиями с постинфарктной аневризмой. • Показания к проведению аневризмэктомии: – Единственный эпизод фибрилляции желудочков – Рецидивы устойчивой и неустойчивой желудочковой тахикардии – Застойная сердечноая недостаточность в сочетании с желудочковыми тахиаритмиями Пересадка сердца • Последним методом лечения у больных с жизнеугрожающими желудочковыми аритмиями является пересадка сердца
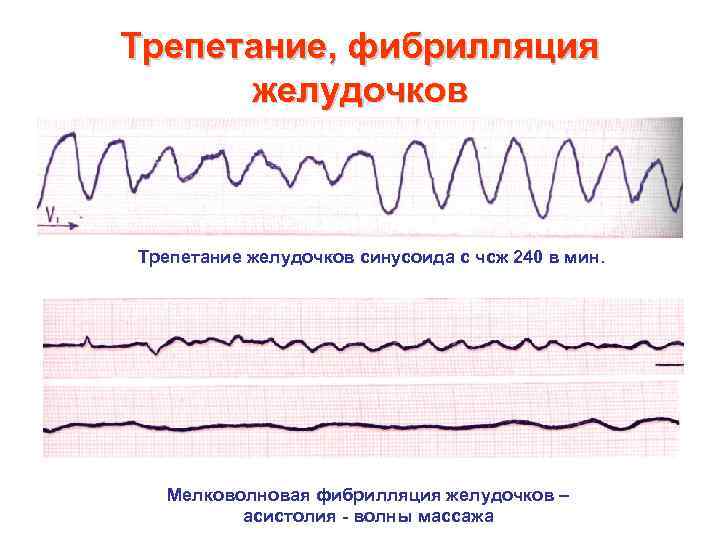 Трепетание, фибрилляция желудочков Трепетание желудочков синусоида с чсж 240 в мин. Мелковолновая фибрилляция желудочков – асистолия - волны массажа
Трепетание, фибрилляция желудочков Трепетание желудочков синусоида с чсж 240 в мин. Мелковолновая фибрилляция желудочков – асистолия - волны массажа
 При фибрилляции желудочков: Ø при невозможности немедленной дефибрилляции нанести удар по нижней трети грудины; Ø нет эффекта - немедленно начать сердечно-легочную реанимацию, как можно быстрее обеспечить возможность проведения дефибрилляции; Ø закрытый массаж сердца проводить с частотой 90 (80 - 100) в минуту; Ø ИВЛ доступным способом (соотношение массажных движений и при работе одного врача - 30: 2, при двух 8 -10 вдохов в мин. Ø Обеспечить проходимость дыхательных путей (запрокинуть голову, выдвинуть нижнюю челюсть, ввести воздуховод, по показаниям - санировать дыхательные пути); Ø все лекарственные средства вводить внутривенно быстро, при использовании периферической вены препараты разводить в 20 мл изотонического раствора натрия хлорида;
При фибрилляции желудочков: Ø при невозможности немедленной дефибрилляции нанести удар по нижней трети грудины; Ø нет эффекта - немедленно начать сердечно-легочную реанимацию, как можно быстрее обеспечить возможность проведения дефибрилляции; Ø закрытый массаж сердца проводить с частотой 90 (80 - 100) в минуту; Ø ИВЛ доступным способом (соотношение массажных движений и при работе одного врача - 30: 2, при двух 8 -10 вдохов в мин. Ø Обеспечить проходимость дыхательных путей (запрокинуть голову, выдвинуть нижнюю челюсть, ввести воздуховод, по показаниям - санировать дыхательные пути); Ø все лекарственные средства вводить внутривенно быстро, при использовании периферической вены препараты разводить в 20 мл изотонического раствора натрия хлорида;
 При фибрилляции желудочков: Ø Ø Ø адреналин но 1 мг (0, 1% раствор I мл) каждые 3 -5 -минут; как можно раньше - дефибрилляции 300 - 360 Дж (6 -7 к. В); рекомендуется первый разряд - 200 Дж (5 к. В); нет эффекта - дефибрилляция 300 Дж (6 к. В); нет эффекта - дефибрилляция 360 Дж (7 к. В); нет эффекта - действовать по схеме: препарат - массаж сердца и ИВЛ, через 30 - 60 сек. - дефибрилляция 360 Дж (7 к. В) - лидокаин 80 - 120 мг (2% раствора 4 -6 мл, расчет 1, 5 мг/кг) - дефибрилляция 360 Дж (7 к. В): Ø нет эффекта - через 3 -5 мин. схему повторить; Ø при устойчивой к лечению фибрилляции желудочков препараты резерва, которые можно использовать в схеме, - амиодарон или новокаинамид; Ø натрия гидрокарбонат по 1 ммоль/кг (4% раствор - 2 мл/кг), затем по 0, 5 ммоль/кг каждые 5 -10 мин. Применять при длительной сердечно-легочной реанимации либо при предшествовавших прекращению кровообращения гиперкалиемии и ацидозе.
При фибрилляции желудочков: Ø Ø Ø адреналин но 1 мг (0, 1% раствор I мл) каждые 3 -5 -минут; как можно раньше - дефибрилляции 300 - 360 Дж (6 -7 к. В); рекомендуется первый разряд - 200 Дж (5 к. В); нет эффекта - дефибрилляция 300 Дж (6 к. В); нет эффекта - дефибрилляция 360 Дж (7 к. В); нет эффекта - действовать по схеме: препарат - массаж сердца и ИВЛ, через 30 - 60 сек. - дефибрилляция 360 Дж (7 к. В) - лидокаин 80 - 120 мг (2% раствора 4 -6 мл, расчет 1, 5 мг/кг) - дефибрилляция 360 Дж (7 к. В): Ø нет эффекта - через 3 -5 мин. схему повторить; Ø при устойчивой к лечению фибрилляции желудочков препараты резерва, которые можно использовать в схеме, - амиодарон или новокаинамид; Ø натрия гидрокарбонат по 1 ммоль/кг (4% раствор - 2 мл/кг), затем по 0, 5 ммоль/кг каждые 5 -10 мин. Применять при длительной сердечно-легочной реанимации либо при предшествовавших прекращению кровообращения гиперкалиемии и ацидозе.
 Дисфункции синусового узла
Дисфункции синусового узла
 Синдром слабости синусового узла – это описательный термин, введенный Lown (1966) для обозначения совокупности признаков, симптомов и электрокардиографических изменений, определяющих нарушение функции синусового узла в клинических условиях • Синдром характеризуется обмороками или другими проявлениями мозговой дисфункции, сопровождающимися: • синусовой брадикардией • остановкой синусового узла (синус-арест) • синоатриальной блокадой • чередованием брадиаритмии и тахиаритмии (синдром тахибради) • повышенной чувствительностью каротидного синуса
Синдром слабости синусового узла – это описательный термин, введенный Lown (1966) для обозначения совокупности признаков, симптомов и электрокардиографических изменений, определяющих нарушение функции синусового узла в клинических условиях • Синдром характеризуется обмороками или другими проявлениями мозговой дисфункции, сопровождающимися: • синусовой брадикардией • остановкой синусового узла (синус-арест) • синоатриальной блокадой • чередованием брадиаритмии и тахиаритмии (синдром тахибради) • повышенной чувствительностью каротидного синуса
 Проба с атропином • В/в(или п/к) р-р Атропина сульфата в дозе 0, 025 мг/кг массы тела • Прирост ЧСС после введения атропина и исчезновение клинических симптомов говорят в пользу вегетативной дисфункции синусового узла
Проба с атропином • В/в(или п/к) р-р Атропина сульфата в дозе 0, 025 мг/кг массы тела • Прирост ЧСС после введения атропина и исчезновение клинических симптомов говорят в пользу вегетативной дисфункции синусового узла
 Вегетативная дисфункция синусового узла • Холинолитики • наиболее часто для ее лечения применяют препараты красавки (беллатаминал, бесалол, бекарбон, беллоид) • капли Зеленина • в единичных случаях выраженной дисфункции возможна имплантация электрокардиостимулятора
Вегетативная дисфункция синусового узла • Холинолитики • наиболее часто для ее лечения применяют препараты красавки (беллатаминал, бесалол, бекарбон, беллоид) • капли Зеленина • в единичных случаях выраженной дисфункции возможна имплантация электрокардиостимулятора
 Лечение СССУ • • • ЭКС В настоящее время показания к имплантации ЭКС разделены на три группы: А - имплантация необходима (МАС), В - имплантация желательна, С - имплантация не желательна. До постановки ЭКС необходимо оценить состояние АВ проведения у больного (ЧПЭКС)). Наличие нарушенного АВ проведения говорит о необходимости имплантации двухкамерной системы стимуляции. При сохраненном АВ проведении проводят стимуляцию предсердий. Имплантация однокамерных ЭКС со стимуляцией желудочков при синдроме слабости синусового узла не желательна. Предпочтительными являются имплантация физиологических ЭКС (частотно-адаптивных, т. е. увеличивающих ЧСС при физической активности) с биполярными внутрисердечными электродами. В случае синдрома тахи-бради предсердный электрод целесообразно устанавливать в межпредсердную перегородку (для профилактики пароксизмов тахикардии) и в ходе программирования устанавливать несколько большую частоту стимуляции (75 - 80 в мин).
Лечение СССУ • • • ЭКС В настоящее время показания к имплантации ЭКС разделены на три группы: А - имплантация необходима (МАС), В - имплантация желательна, С - имплантация не желательна. До постановки ЭКС необходимо оценить состояние АВ проведения у больного (ЧПЭКС)). Наличие нарушенного АВ проведения говорит о необходимости имплантации двухкамерной системы стимуляции. При сохраненном АВ проведении проводят стимуляцию предсердий. Имплантация однокамерных ЭКС со стимуляцией желудочков при синдроме слабости синусового узла не желательна. Предпочтительными являются имплантация физиологических ЭКС (частотно-адаптивных, т. е. увеличивающих ЧСС при физической активности) с биполярными внутрисердечными электродами. В случае синдрома тахи-бради предсердный электрод целесообразно устанавливать в межпредсердную перегородку (для профилактики пароксизмов тахикардии) и в ходе программирования устанавливать несколько большую частоту стимуляции (75 - 80 в мин).
 Код режимов ЭКС (2001 г. ) Позиция в пятизначном коде I Стимулируемая камера сердца II Детектируема я камера сердца III Вид ответа на детекцию сигнала IV Частотная модуляция V Многофокусная стимуляция О - нет О - нет А- предсердие Т- тригерный R-частотная А- оба предсердия, несколько отделов модуляция одного предсердия или любые сочетания V-желудочек I - ингибирующ ий V- оба желудочка, несколько отделов одного желудочка или любые сочетания D – обе камеры (A+V) D- многофокусная ЭС и предсердий и желудочков (А+V) S – камера (A или V) D – оба способа (T+I)
Код режимов ЭКС (2001 г. ) Позиция в пятизначном коде I Стимулируемая камера сердца II Детектируема я камера сердца III Вид ответа на детекцию сигнала IV Частотная модуляция V Многофокусная стимуляция О - нет О - нет А- предсердие Т- тригерный R-частотная А- оба предсердия, несколько отделов модуляция одного предсердия или любые сочетания V-желудочек I - ингибирующ ий V- оба желудочка, несколько отделов одного желудочка или любые сочетания D – обе камеры (A+V) D- многофокусная ЭС и предсердий и желудочков (А+V) S – камера (A или V) D – оба способа (T+I)
 Лечение блокад Ø ЭКС имплантируется если есть симптомы документированной брадикардии (обмороки или их эквиваленты, прогрессирование ХСН при брадикардии), или прогностически опасные, но асимптомные, нарушения проводимости: АВ блок 3 ст, АВ блок 2 ст, 2 типа особенно с нарушением внутрижелудочковой проводимости. Ø При асимптомных врожденных полных АВ блокадах, особенно у детей, показанием к имплантации ЭКС является регистрация брадикардии менее 40 в 1 мин. и(или) прогрессирующее увеличение полостей сердца (ЛЖ).
Лечение блокад Ø ЭКС имплантируется если есть симптомы документированной брадикардии (обмороки или их эквиваленты, прогрессирование ХСН при брадикардии), или прогностически опасные, но асимптомные, нарушения проводимости: АВ блок 3 ст, АВ блок 2 ст, 2 типа особенно с нарушением внутрижелудочковой проводимости. Ø При асимптомных врожденных полных АВ блокадах, особенно у детей, показанием к имплантации ЭКС является регистрация брадикардии менее 40 в 1 мин. и(или) прогрессирующее увеличение полостей сердца (ЛЖ).

 Показания к имплантации электрокардиостимулятора (ЭКС): Ø брадиаритмии с клиническими симптомами (обмороки, головокружения); Ø бессимптомная атрио-вентрикулярная (АV) блокада II степени типа Мобиц II и приобретенная полная АV блокада.
Показания к имплантации электрокардиостимулятора (ЭКС): Ø брадиаритмии с клиническими симптомами (обмороки, головокружения); Ø бессимптомная атрио-вентрикулярная (АV) блокада II степени типа Мобиц II и приобретенная полная АV блокада.
 • При наличии стойкой синусовой брадикардии менее 45 уд. /мин, либо симптомных эпизодов асистолии более 2, 5 -3 сек - проведение ХМЭКГ, ЭХОКГ, УЗДГ БЦА и направить к аритмологу для решения вопроса об имплантации ЭКС (при исключении всех вторичных форм брадикардии – лекарственная, при внутричерепной гипертензии, гипотиреоз)
• При наличии стойкой синусовой брадикардии менее 45 уд. /мин, либо симптомных эпизодов асистолии более 2, 5 -3 сек - проведение ХМЭКГ, ЭХОКГ, УЗДГ БЦА и направить к аритмологу для решения вопроса об имплантации ЭКС (при исключении всех вторичных форм брадикардии – лекарственная, при внутричерепной гипертензии, гипотиреоз)
 Синоаурикулярные блокады. Врачебная тактика зависит от точного диагноза: Попытаться увеличить частоту сердечных сокращений: • а) холинолитики (экстракт беладонны, платифилин); • б) симпатолитики, но их назначать мало, с огромной осторожностью, так как они могут спровоцировать приступ стенокардии: изадрин О, О 5 под язык, для ингаляции 1% 25 мл; • в) метилксантины (эуфиллин) • Противоаритмическая терапия. Назначают очень мягкие средства: делагил О, 25 на ночь. • При частой потере сознания больного переводят на постоянную электрокардиостимуляцию. • Но чаще кардиостимуляцию приходится проводить "по требованию".
Синоаурикулярные блокады. Врачебная тактика зависит от точного диагноза: Попытаться увеличить частоту сердечных сокращений: • а) холинолитики (экстракт беладонны, платифилин); • б) симпатолитики, но их назначать мало, с огромной осторожностью, так как они могут спровоцировать приступ стенокардии: изадрин О, О 5 под язык, для ингаляции 1% 25 мл; • в) метилксантины (эуфиллин) • Противоаритмическая терапия. Назначают очень мягкие средства: делагил О, 25 на ночь. • При частой потере сознания больного переводят на постоянную электрокардиостимуляцию. • Но чаще кардиостимуляцию приходится проводить "по требованию".
 Неотложная помощь при синдроме Морганьи-Адамса-Стокса ü уложить больного с приподнятыми под углом 20° нижними конечностями (если нет выраженного застоя в легких); ü проводить оксигенотерапию; ü при необходимости ритмичное поколачивание по грудине ( «кулачный ритм» ); ü атропин внутривенно струйно по 0, 5 - 1 мг (0, 5 - 1, 0 мл 0, 1% раствора) через 3 -5 минут до получения эффекта или достижения общей дозы 0, 04 мг/кг (суммарной дозы 2 мг); ü нет эффекта - немедленная эндокардиальная, чрескожная или чреспищеводная ЭКС; ü нет эффекта (или нет возможности проведения ЭКС) - внутривенное медленное струйное вливание 240 -480 мг (10 - 20 мл 2, 4% раствора) эуфиллина; ü нет эффекта - допамин 100 мг (4% раствор 2, 5 мл или 1% раствор 10 мл) либо адреналин 1 мг (0, 1% раствор 1 мл) в 200 мл 5% раствора глюкозы внутривенно, постепенно увеличивать скорость инфузии до достижения минимально достаточной ЧСС; ü при неэффективности атропина и невозможности проведения ЭКС, через 20 минут, в некоторых случаях, можно использовать изадрин внутривенно 1 -5 мкг/мин с помощью инфузомата; • при асистолии - проводить сердечно-легочную реанимацию; адреналин по 1 мг (0, 1% раствор 1 мл) внутривенно струйно через 3 -5 минут; • для предупреждения повторного возникновения приступов МАС показана имплантация кардиостимулятора.
Неотложная помощь при синдроме Морганьи-Адамса-Стокса ü уложить больного с приподнятыми под углом 20° нижними конечностями (если нет выраженного застоя в легких); ü проводить оксигенотерапию; ü при необходимости ритмичное поколачивание по грудине ( «кулачный ритм» ); ü атропин внутривенно струйно по 0, 5 - 1 мг (0, 5 - 1, 0 мл 0, 1% раствора) через 3 -5 минут до получения эффекта или достижения общей дозы 0, 04 мг/кг (суммарной дозы 2 мг); ü нет эффекта - немедленная эндокардиальная, чрескожная или чреспищеводная ЭКС; ü нет эффекта (или нет возможности проведения ЭКС) - внутривенное медленное струйное вливание 240 -480 мг (10 - 20 мл 2, 4% раствора) эуфиллина; ü нет эффекта - допамин 100 мг (4% раствор 2, 5 мл или 1% раствор 10 мл) либо адреналин 1 мг (0, 1% раствор 1 мл) в 200 мл 5% раствора глюкозы внутривенно, постепенно увеличивать скорость инфузии до достижения минимально достаточной ЧСС; ü при неэффективности атропина и невозможности проведения ЭКС, через 20 минут, в некоторых случаях, можно использовать изадрин внутривенно 1 -5 мкг/мин с помощью инфузомата; • при асистолии - проводить сердечно-легочную реанимацию; адреналин по 1 мг (0, 1% раствор 1 мл) внутривенно струйно через 3 -5 минут; • для предупреждения повторного возникновения приступов МАС показана имплантация кардиостимулятора.
 РЕСИНХРОНИЗИРУЮЩАЯ ТЕРАПИЯ • Диссинхрония сердца – нарушение эффективной работы сердца, вследствие несинхронной работы камер или сегментов желудочков сердца из-за нарушения проведения (АВ блокады, блокады ножек п. Гиса и др. ) • Это довольно частая клиническая ситуация: 10 -30% больных, страдающих сердечной недостаточностью, нуждаются в СРТ
РЕСИНХРОНИЗИРУЮЩАЯ ТЕРАПИЯ • Диссинхрония сердца – нарушение эффективной работы сердца, вследствие несинхронной работы камер или сегментов желудочков сердца из-за нарушения проведения (АВ блокады, блокады ножек п. Гиса и др. ) • Это довольно частая клиническая ситуация: 10 -30% больных, страдающих сердечной недостаточностью, нуждаются в СРТ

 РЕСИНХРОНИЗИРУЮЩАЯ ТЕРАПИЯ • Имплантация современных CРT систем предполагает 3 камерную ЭКС (стимуляция предсердий и 2 желудочков), а также функция ИКД или без нее и телеметрического анализа сердечного ритма. • Системы In. Sync 111 и Concerto фирмы Medtronic и др.
РЕСИНХРОНИЗИРУЮЩАЯ ТЕРАПИЯ • Имплантация современных CРT систем предполагает 3 камерную ЭКС (стимуляция предсердий и 2 желудочков), а также функция ИКД или без нее и телеметрического анализа сердечного ритма. • Системы In. Sync 111 и Concerto фирмы Medtronic и др.
 В настоящее время в ГКБ № 1 проводятся следующие оперативные вмешательства: 1. 2. 3. 4. 5. 6. 7. РЧА изоляция устьев легочных вен, как остиальная, так и рентгенанатомическая, с РЧА левого перешейка сердца и крыши левого предсердия для лечения фибрилляции предсердий. РЧА правого перешейка сердца для лечения истмусзависимого трепетания предсердий. РЧА дополнительных предсердно-желудочковых соединений при синдроме WPW. РЧА медленно проводящего атрио-вентрикулярного канала А-В соединения (модификация АВ-проведения) при АВузловой реципрокной тахикардии. РЧА предсердных эктопических очагов при предсердных тахикардиях. РЧА эктопических очагов выводных трактов желудочков по поводу некоронарогенной желудочковой тахикардии. РЧА предсердно-желудочкового соединения с имплантацией ЭКС при фибрилляции предсердий в сочетании с СССУ при не эффективности или не возможности других способов лечения.
В настоящее время в ГКБ № 1 проводятся следующие оперативные вмешательства: 1. 2. 3. 4. 5. 6. 7. РЧА изоляция устьев легочных вен, как остиальная, так и рентгенанатомическая, с РЧА левого перешейка сердца и крыши левого предсердия для лечения фибрилляции предсердий. РЧА правого перешейка сердца для лечения истмусзависимого трепетания предсердий. РЧА дополнительных предсердно-желудочковых соединений при синдроме WPW. РЧА медленно проводящего атрио-вентрикулярного канала А-В соединения (модификация АВ-проведения) при АВузловой реципрокной тахикардии. РЧА предсердных эктопических очагов при предсердных тахикардиях. РЧА эктопических очагов выводных трактов желудочков по поводу некоронарогенной желудочковой тахикардии. РЧА предсердно-желудочкового соединения с имплантацией ЭКС при фибрилляции предсердий в сочетании с СССУ при не эффективности или не возможности других способов лечения.
 Для экстренной диагностики аритмий их следует разделить на 3 группы: 1. с нормальной продолжительностью желудочкового комплекса, QRS ≤ 0, 1 сек. 2. уширенными комплексами, QRS > 0, 1 сек. 3. брадиаритмии
Для экстренной диагностики аритмий их следует разделить на 3 группы: 1. с нормальной продолжительностью желудочкового комплекса, QRS ≤ 0, 1 сек. 2. уширенными комплексами, QRS > 0, 1 сек. 3. брадиаритмии
 Тахикардии с уширенным комплексом QRS > 0, 1 сек. 1. Желудочковая тахикардия 2. Мерцание предсердий при синдроме WPW 3. Мерцание (фибрилляция) предсердий на фоне блокады ножки пучка Гиса 4. Ранее подтвержденная суправентрикулярная тахикардия 5. с блокадой ножки пучка Гиса 6. Антидромные АВ-реципрокные тахикардии при синдроме WPW очень редки – 1%, (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия по пучку Гиса, морфология комплексов на ЭКГ с предвозбуждениям желудочков, „широкий” QRS).
Тахикардии с уширенным комплексом QRS > 0, 1 сек. 1. Желудочковая тахикардия 2. Мерцание предсердий при синдроме WPW 3. Мерцание (фибрилляция) предсердий на фоне блокады ножки пучка Гиса 4. Ранее подтвержденная суправентрикулярная тахикардия 5. с блокадой ножки пучка Гиса 6. Антидромные АВ-реципрокные тахикардии при синдроме WPW очень редки – 1%, (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия по пучку Гиса, морфология комплексов на ЭКГ с предвозбуждениям желудочков, „широкий” QRS).
 Тахиаритмии с QRS ≤ 0, 1 сек. • Реципрокные наджелудочковые ( суправентрикулярные) тахикардии, в том числе ортодромные при WPW, Ортодромные (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия через ДПЖС (дополнительное предсердно-желудочковое соединение), морфология комплексов на ЭКГ без предвозбуждения желудочков, „ узкий” QRS). • Очаговые наджелудочковые тахикардии • Мерцание (фибрилляция) предсердий • Трепетание предсердий
Тахиаритмии с QRS ≤ 0, 1 сек. • Реципрокные наджелудочковые ( суправентрикулярные) тахикардии, в том числе ортодромные при WPW, Ортодромные (т. е. циркуляторная тахикардия с возвратом электрического возбуждения на предсердия через ДПЖС (дополнительное предсердно-желудочковое соединение), морфология комплексов на ЭКГ без предвозбуждения желудочков, „ узкий” QRS). • Очаговые наджелудочковые тахикардии • Мерцание (фибрилляция) предсердий • Трепетание предсердий


