Аритмии для студ.ppt
- Количество слайдов: 70

Аритмии сердца Зав. кафедрой поликлинической терапии и общеврачебной практики доцент Н. Ф. Бакалец

Аритмии § изменения частоты регулярности и источника возбуждения сердца, а так же расстройства проведения импульса, нарушения связи и/или последовательности между активацией предсердий и желудочков

Нарушениями ритма называют § Изменения ЧСС выше или ниже нормального предела колебаний (60 -90 в 1 мин) § Неправильный ритм любого происхождения § Любой несинусовый ритм § Нарушения проводимости эл. импульса по любым участкам проводящей системы § Любое сочетание этих признаков

Причины аритмий § Сдвиги нейрогенной и гуморальной регуляции, изменяющие течение электрофизиологических процессов в сердце § Болезни миокарда § «Первичная электрическая болезнь сердца»

Методы диагностики аритмий § § § § Анамнез и осмотр ЭКГ в 12 отведениях Холтеровское мониторирование Проба с физической нагрузкой Эхокардиография Зондирование сердца ЭКГ высокого разрешения (сигнал – усреднённая ЭКГ) § Внутрисердечной ЭФИ
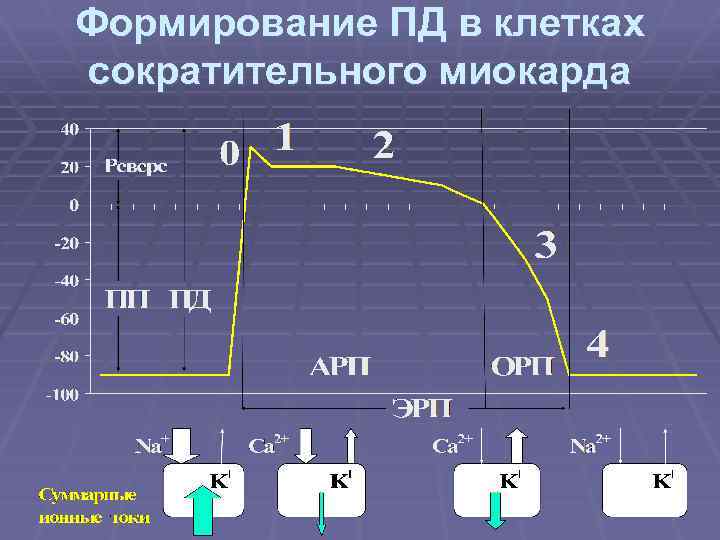
Формирование ПД в клетках сократительного миокарда
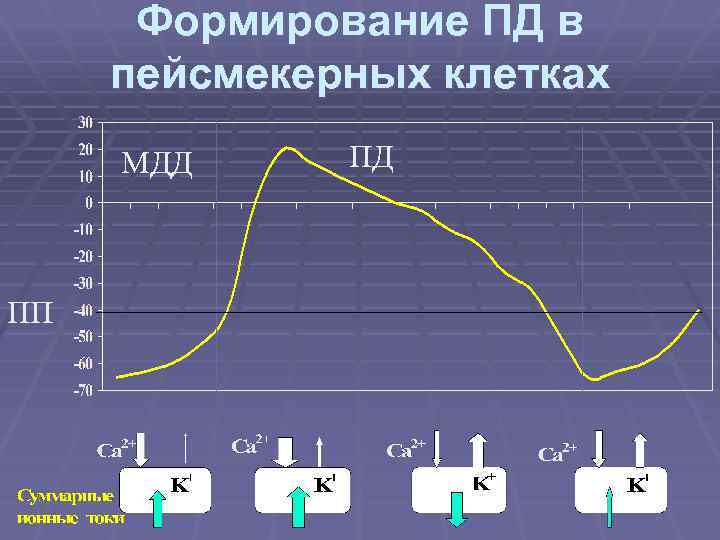
Формирование ПД в пейсмекерных клетках МДД ПП ПД

ПАТОГЕНЕЗ ТАХИАРИТМИЙ § Аномальный автоматизм § Триггерная (наведенная активность) - ранние и поздние постдеполяризации § Циркуляция возбуждение в круге re-entry (надклеточный уровень)

Аномальный автоматизм § Повышение нормального автоматизма связано со снижением МДП до 40 -60 м. В (в норме 65 -80) в клетках, обладающих спонтанной МДД. Может возникать в клетках САУ, вспомогательных предсердных пейсмекерах, АВУ, системе Гиса-Пуркинье § Патологический автоматизм - возникает в клетках сократительного миокарда

Триггерная активность § Ранние постдеполяризации - наблюдаются при замедлении реполяризации и удлинении ПД за счет повышения входящего кальциевого тока или замедления выходящего калиевого. Эти постдеполяризации ответственны за torsades de points. Препараты, удлиняющие QT (1 А, 3 класс ААП, катехоламины), способствуют их возникновению § Отсроченные постдеполяризации - возникают при перегрузке клетки кальцием. Критическое повышение уровня кальция может запускать повторный вход натрия и деполяризацию мембраны. Клинически - это ПНЖТК, провоцируемые частой стимуляцией или преждевременным импульсом, фаза «разогрева» , прерываются сверхчастой стимуляцией
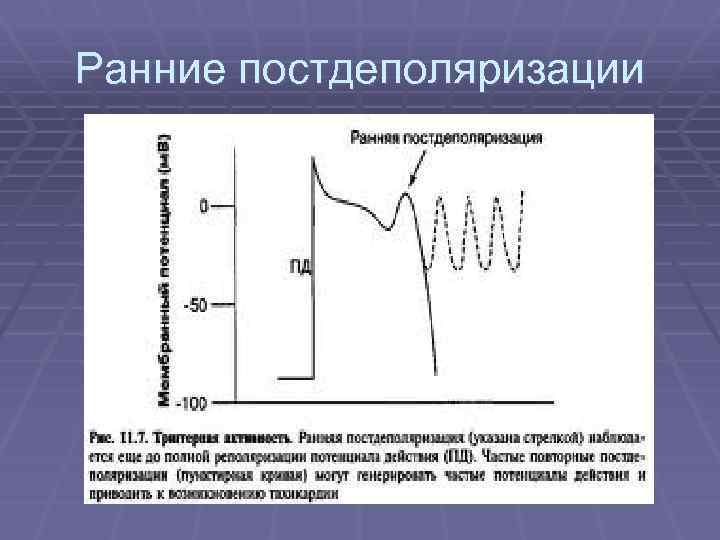
Ранние постдеполяризации
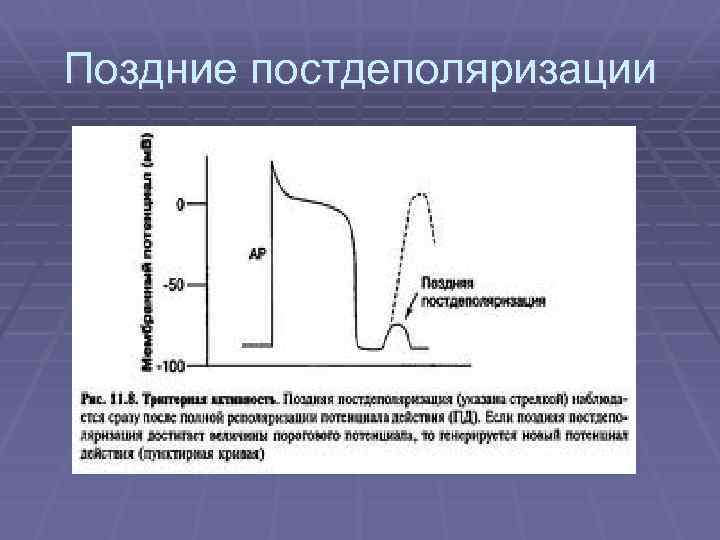
Поздние постдеполяризации

Циркуляция возбуждения re-entry § Движение волны возбуждения по замкнутой петле. Для ее возникновения необходимо наличие анатомически или электрофизиологически невозбудимого участка и локального однонаправленного блока в одном из сегментов петли. § Re-entry подразделяется на два варианта: macrore-entry и microre-entry. Отличия: наличие анатомического препятствия, «окна возбудимости»

Формирование петли reentry
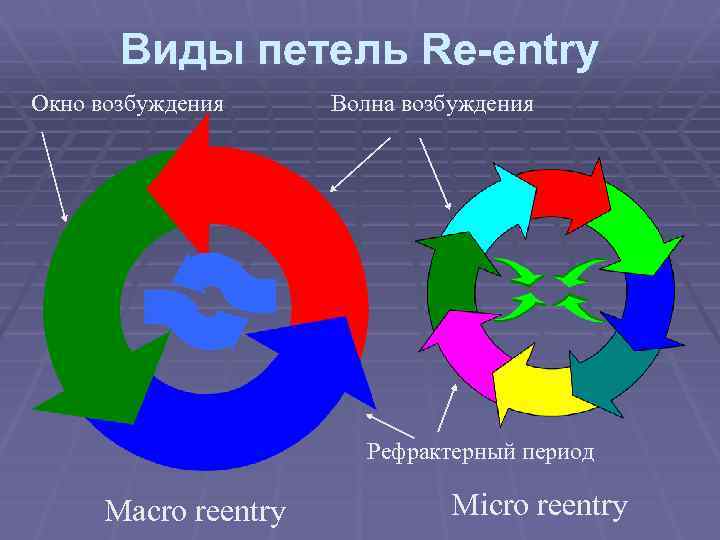
Виды петель Re-entry Окно возбуждения Волна возбуждения Рефрактерный период Macro reentry Micro reentry

К л асс Классификация антиаритмических средств (Vaughan Williams, Harrison) с дополнениями Препараты I II IV Блокаторы быстрых натриевых каналов β-адреноблокаторы Блокаторы к-каналов , увеличивающие потенциал действия и замедляющие реполяризацию: амиодарон (кордарон), дронедарон (мультаг), бретилий, соталол (соталекс), дофетилид, ибутилид, азимилид, нибентан , вернакалант ( селективно купирует ФП) Блокаторы медленных кальциевых каналов: верапамил (изоптин), дилтиазем Сердечные гликозиды, препараты К, Мg , Другие стимуляторы аденозиновых рецепторов

Классификация антиаритмических средств (Vaughan Williams, Harrison) К л ас с I IА IБ IС Препараты Замедление Влияние на скорости скорость потенциал деполяризареполяризадействия ции Блокаторы быстрых натриевых каналов Дизопирамид (ритмилен), новокаинамид (прокаинамид), хинидин, гилуритмал (аймалин) Лидокаин, пиромекаин, тримекаин, токаинид, мексилетин (мекситил), фенитоин, дифенин, априндин Этацизин , этмозин, пропафенон (ритмонорм , пропанорм), боннекор, флекаинид, лоркаинид, аллапинин, индекаинид Умеренное Удлинение Замедляют Незначи тельное Укорачива ют или не влияют Ускоряют Выраженное Существен но не влияют Минимальное
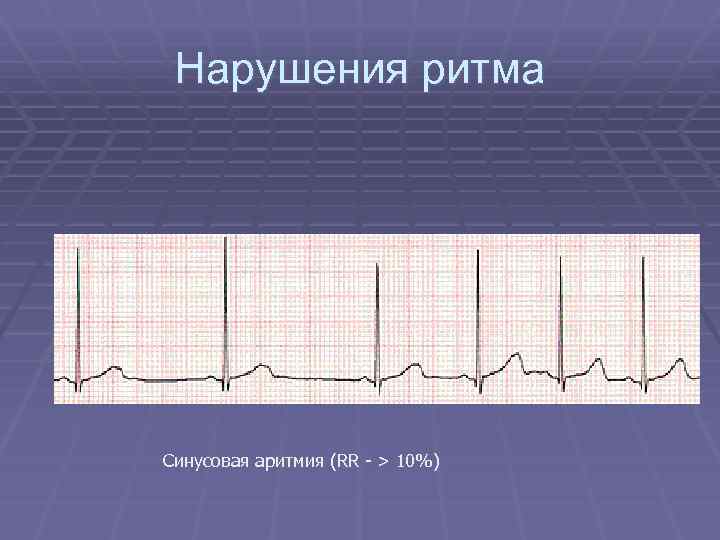
Нарушения ритма Синусовая аритмия (RR - > 10%)
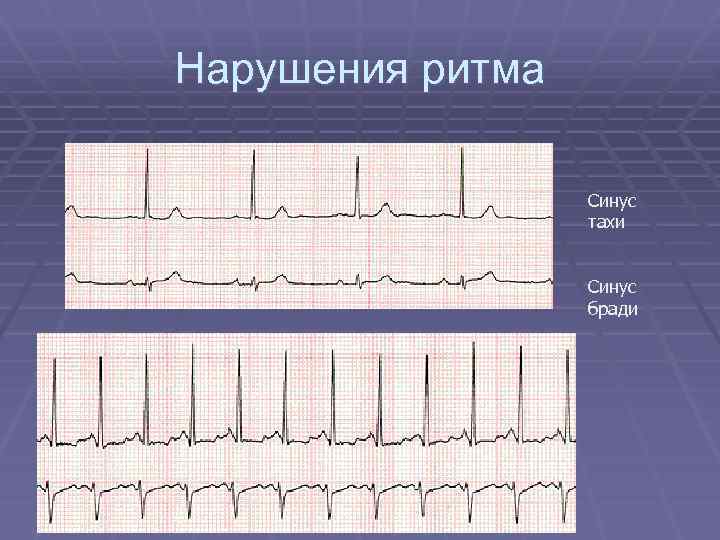
Нарушения ритма Синус тахи Синус бради
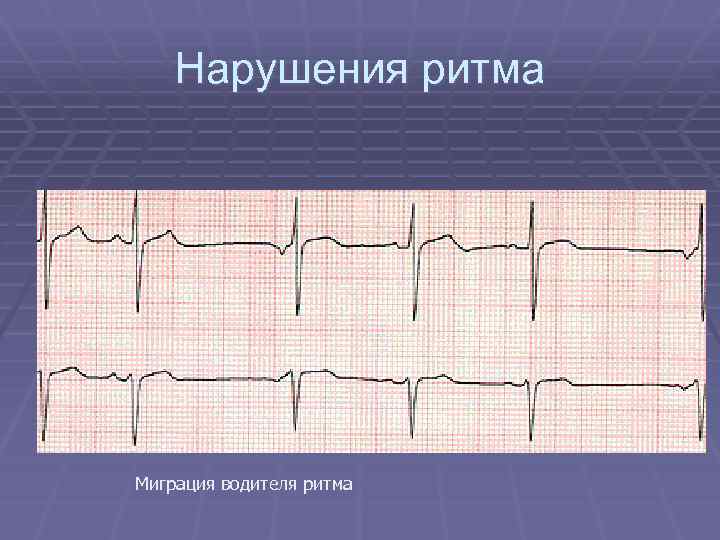
Нарушения ритма Миграция водителя ритма

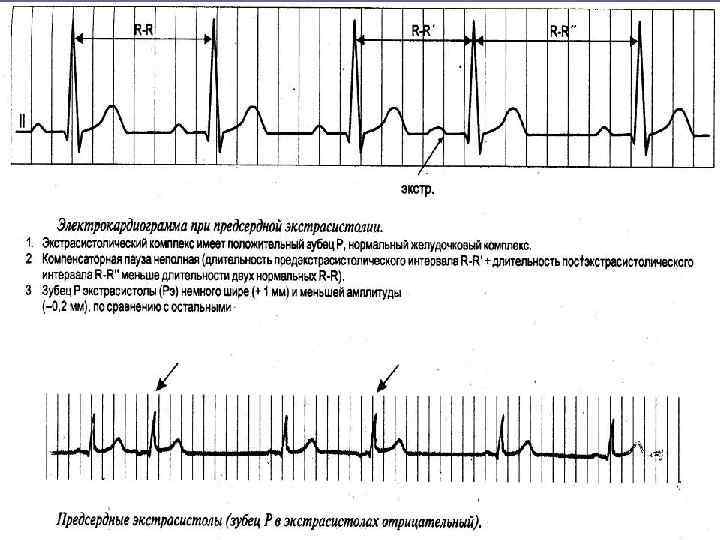
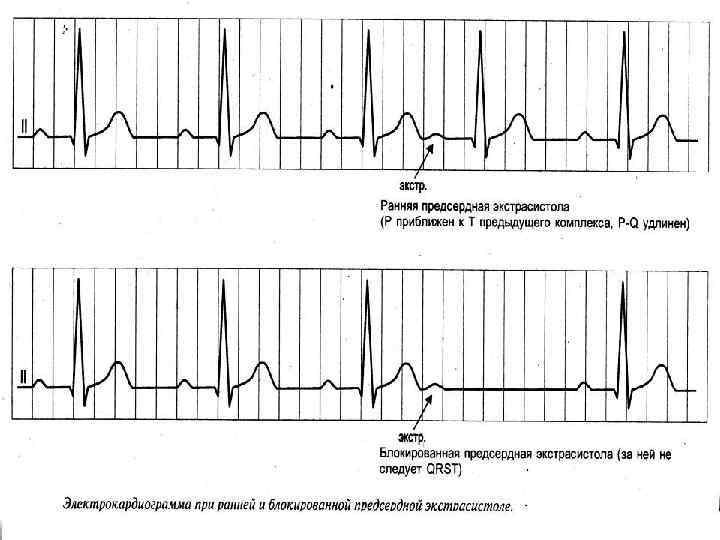
ЭКСТРАСИСТОЛИЧЕСКАЯ АРИТМИЯ § нарушение сердечного ритма, заключающееся в преждевременном возбуждении и сокращении всего сердца или его отделов под влиянием эктопических импульсов из различных участков проводящей системы
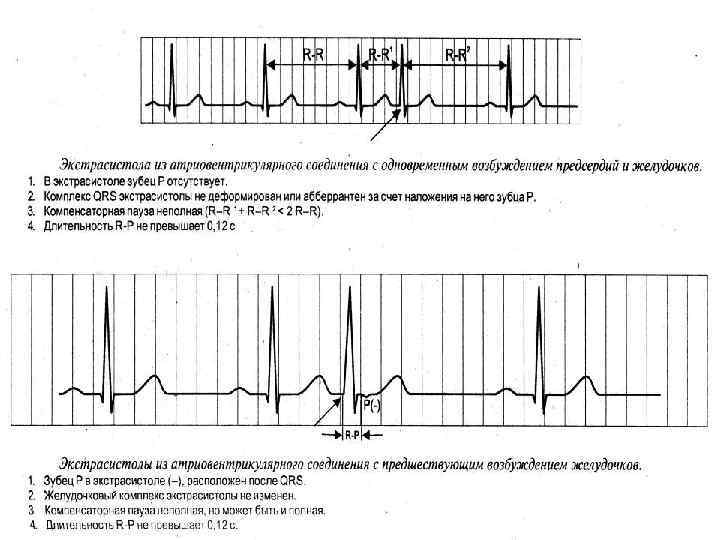
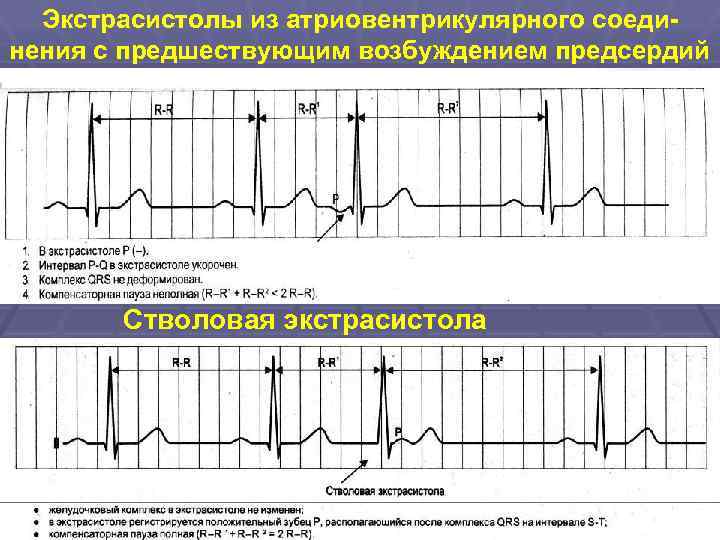
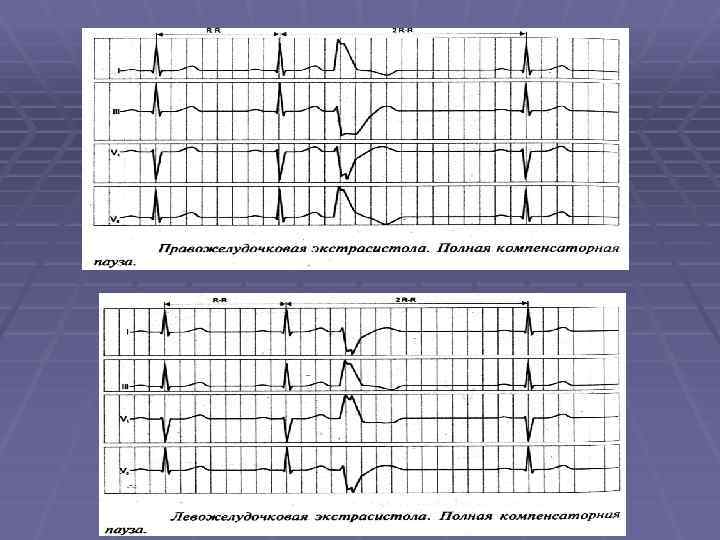
Экстрасистолы из атриовентрикулярного соединения с предшествующим возбуждением предсердий Стволовая экстрасистола

Нарушения ритма Экстрасистолы
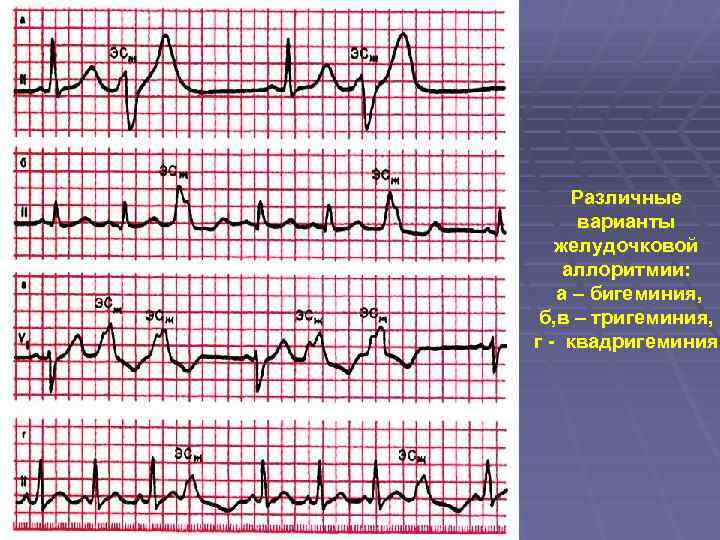
Различные варианты желудочковой аллоритмии: а – бигеминия, б, в – тригеминия, г - квадригеминия

Классификация ЖЭС по Lown. Wolff § 0 - Без ЭС § 1 * - Менее 30 в час § 2 * - 30 и более в час § 3 - Политопные ЭС § 4 а - Парные ЭС § 4 в - Более 3 ЭС подряд (неустойчивая ЖТ) § 5 - Ранние ЭС типа «R на T» § Примечание: * - обозначает число ЭС в критическом часе

Общие принципы лечения экстрасистолической аритмии 1. Установить этиологию экстрасистолии, выяснить ее характер (функциональный или органический). 2. Определить показания к антиаритмической терапии с учетом этиологии и результатов многочасового ЭКГ-мониторирования • количество экстрасистол менее 100 в сутки или они не зарегистрированы — антиаритмическая терапия не требуется; • количество экстрасистол более 100, но менее 700 в сутки — антиаритмическая терапия проводится только при неприятных ощущениях, связанных с экстрасистолией, нередко достаточно седативных средств и выполнения общеоздоровительных мероприятий; • количество экстрасистол более 700, но менее 8600 в сутки (менее 6 в 1 мин) — необходима антиаритмическая терапия с индивидуальным подбором антиаритмических средств; • количество экстрасистол более 8600 в сутки (более 6 в 1 мин или более 360 за 1 час) на фоне опасных аритмий и признаков органического поражения миокарда любого генеза — должна проводиться активная, интенсивная антиаритмическая терапия.

Базисная терапия экстрасистолической аритмии Рациональный режим больного Прекратить курение, употребление алкоголя, крепких чая и кофе, не переедать, наладить сон, нормализовать функцию желудочнокишечного тракта, создать благоприятную психоэмоциональную обстановку на работе и дома. Лечение седативными средствами и транквилизаторами В связи с этим целесообразно применять седативные средства и транквилизаторы. Рекомендуются настой корня валерианы — 12 г на 200 мл, по 1 -2 столовые ложки 4 раза в день, настой травы пустырника в той же дозе, капли Зеленина (t-ra Valerianae, t-rae Convallariae по 10 мл, t-rae Belladonnae 5 мл, Mentholi 0. 2 г) по 20 -25 капель 3 -4 раза в день (особенно показаны при экстрасистолической аритмии на фоне брадикардии); валокардин (состав: этиловый эфир бромизовалериановой кислоты, фенобарбитал, масло мяты, хмеля, спирт, вода) по 25 -30 капель 3 -4 раза в день; корвалол (по составу близок к валокордину) по 20 -30 капель 3 -4 раза в день; настойка боярышника по 20 -25 капель 3 раза в день; настойка пустырника в той же дозе; новопассит (экстракт боярышника, хмеля, мелиссы, валерианы , гвайфенезин) по 1 табл. или по 5 мл 3 раза в день; персен ( экстракт валерианы, мяты перечной, мяты лимонной) по 2 капсулы или таблетки 3 раза в день,

Медикаментозное лечение суправентрикулярной экстрасистолии (В. А. Сулимов, 2011 Последовательно применяются следующие препараты: 1. β-блокаторы или блокаторы Са-каналов- верапамил , дилтиазем. 2. Больным с вагус-опосредованной суправентрикулярной экстрасистолией показано назначение беллоида по 1 табл. 4 -5 раз в день, небольших доз теопека (50 - 150 мг 2 -3 раза в день и на ночь) нифедипина с учетом их учащающего ритм действия ( при возник новении суправентрикулярной экстрасистолии на фоне ночной брадикардии учащающие ритм препараты следует назначать на ночь ). 3. Соталол 80 -160 мг/сут; ограничением к увеличению дозы являетется удлинение интервала PQ, QT ( до 450 мс и более ), развитие брадикардии и гипотонии; аритмогенный эффект связан с удлинением интервала QT ( тахикардия типа « пируэт)

Медикаментозное лечение суправентрикулярной экстрасистолии (В. А. Сулимов, 2011 5. Антиаритмические препараты IA и IC классов , эффективные при суправентрикулярных нарушениях ритма- дизопирамид ( ритмилен ), хинидин, аллапинин , пропафенон этацизин 100 -200 мг/сут. 6. Назначение амиодарона при изолированной суправентрикулярной экстрасистолии с учетом его многообразных побочных эффектов целесообразно лишь при неэффективности прочей терапии, однако при необходимости быстро достичь хорошего эффекта амиодарон может назначаться сразу без апробации других препаратов. β-адреноблокаторы и верапамил особенно эффективны при суправентрикулярных экстрасистолиях, особенно у больных с тендендией к тахикардии или возникновении суправентрикулярных экстрасистол на фоне стресса и волнений.

Алгоритм неотложной ААТ ЖЭС высоких градаций и неустойчивой ЖТ § Лидокаин 80 -120 мг (1 -1, 5 мг/кг) и каждые 5 мин по 40 -60 мг (0, 5 -0, 75 мг/кг) внутривенно медленно до эффекта или общей дозы 3 мг/кг (возможно развитие побочных эффектов, преимущественно со стороны центральной нервной системы - судороги) или § Амиодарон по схеме: струйно медленно в дозе 300 мг (5 мг/кг) в течение 20 минут, затем в/в капельно из расчета до 1000 -1200 мг/сут или § Пропранолол (обзидан) 2, 5 -5 мг (0, 25% - 1 -2 мл) в/венно медленно на физиологическом растворе

МЕРЦАТЕЛЬНАЯ АРИТМИЯ Мерцательная аритмия (фибрилляция предсердий) – это суправентрикулярная тахиаритмия, характеризующа-яся некоординированным возбуждением предсердий с нарушением их сократительной функции и неправильным желудочковым ритмом. Распространенность МА – 1 -2% всего населения, у лиц 4050 лет – 0, 5%; в возрасте старше 65 лет – 5%; 80 -89 лет – 9%. Г. Ф. Ланг
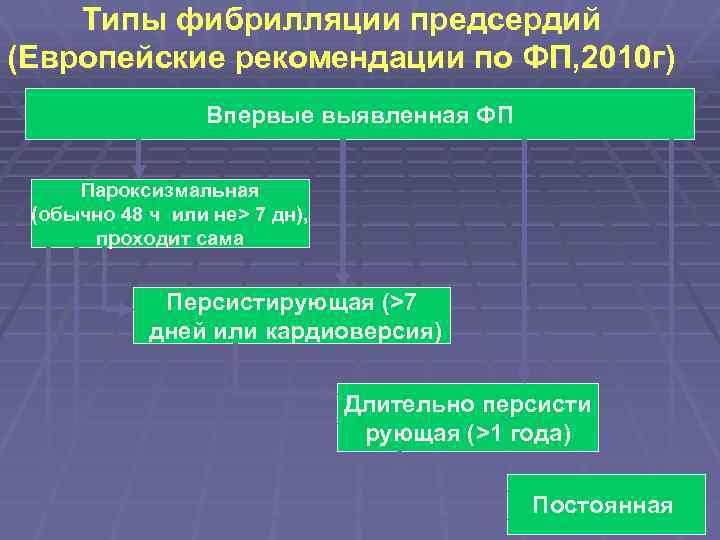
Типы фибрилляции предсердий (Европейские рекомендации по ФП, 2010 г) Впервые выявленная ФП Пароксизмальная (обычно 48 ч или не> 7 дн), проходит сама Персистирующая (>7 дней или кардиоверсия) Длительно персисти рующая (>1 года) Постоянная

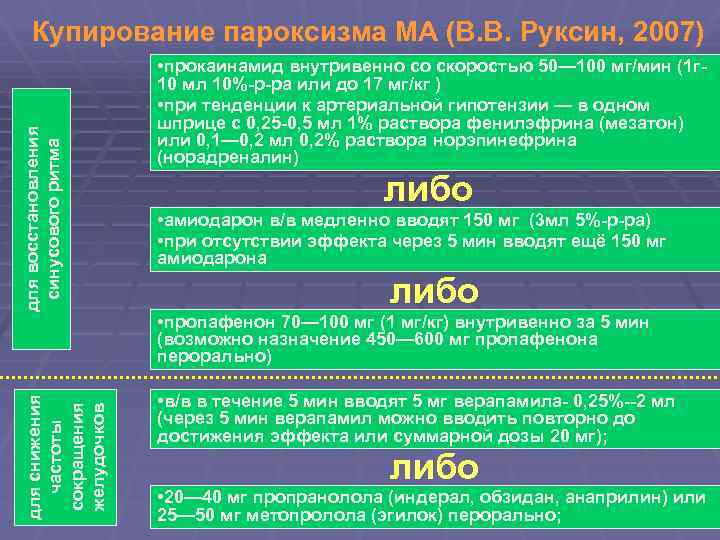
для снижения частоты сокращения желудочков для восстановления синусового ритма Купирование пароксизма МА (В. В. Руксин, 2007) • прокаинамид внутривенно со скоростью 50— 100 мг/мин (1 г 10 мл 10%-р-ра или до 17 мг/кг ) • при тенденции к артериальной гипотензии — в одном шприце с 0, 25 -0, 5 мл 1% раствора фенилэфрина (мезатон) или 0, 1— 0, 2 мл 0, 2% раствора норэпинефрина (норадреналин) либо • амиодарон в/в медленно вводят 150 мг (3 мл 5%-р-ра) • при отсутствии эффекта через 5 мин вводят ещё 150 мг амиодарона либо • пропафенон 70— 100 мг (1 мг/кг) внутривенно за 5 мин (возможно назначение 450— 600 мг пропафенона перорально) • в/в в течение 5 мин вводят 5 мг верапамила- 0, 25%--2 мл (через 5 мин верапамил можно вводить повторно до достижения эффекта или суммарной дозы 20 мг); либо • 20— 40 мг пропранолола (индерал, обзидан, анаприлин) или 25— 50 мг метопролола (эгилок) перорально;

Трепетание предсердий – значительное учащение сокращения предсердий (до 250 – 400 в 1 мин) при сохранении регулярного предсердного ритма, сопровождающееся , как правило, кратной блокадой проведения импульсов на желудочки и высокой частотой их сокращений. При трепетании предсердий формируется стабильная круговая волна возбуждения в предсердиях, круг re-entry включает обычно крупные участки предсердий ( macro-re-entry). Если круговая волна возбуждения циркулирует через нижний перешеек- истмус, расположенный между нижней полой веной и периметром трикуспидального клапана, трепетание предсердий называется истмусзависимым; если круговая волна не проходит через истмус, трепетание предсердий называется истмуснезависимым. Истмусзависиая форма трепетания предсердий может излечиваться методом радиочастотной аблации в зоне истмуса, истмуснезависимая форма радиочастотной аблацией не излечивается
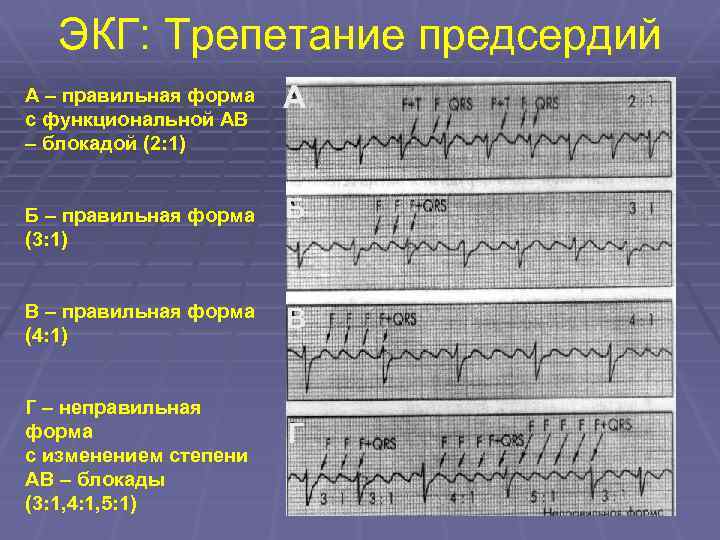
ЭКГ: Трепетание предсердий А – правильная форма с функциональной АВ – блокадой (2: 1) Б – правильная форма (3: 1) В – правильная форма (4: 1) Г – неправильная форма с изменением степени АВ – блокады (3: 1, 4: 1, 5: 1) А Б В Г
Нарушения ритма ТП
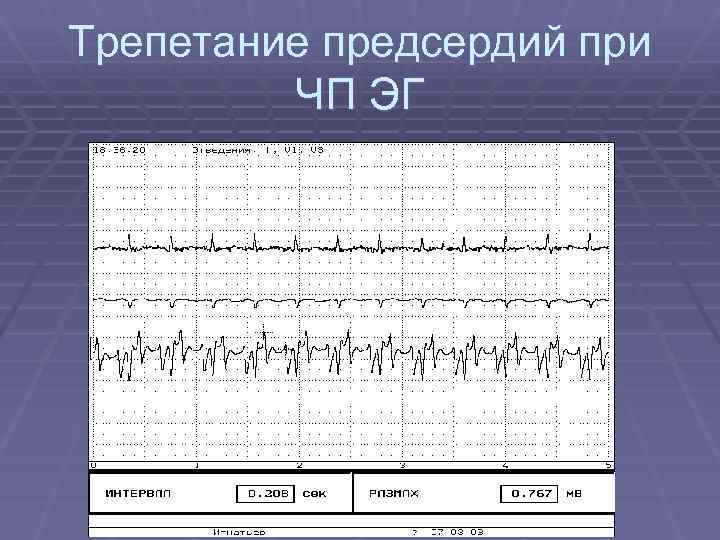
Трепетание предсердий при ЧП ЭГ
Пароксизмальная тахикардия – нарушение сердечного ритма в виде внезапно начинающегося и внезапно заканчивающегося приступа сердцебиений с частотой 140 – 220 в 1 мин. с сохранением при этом регулярного ритма
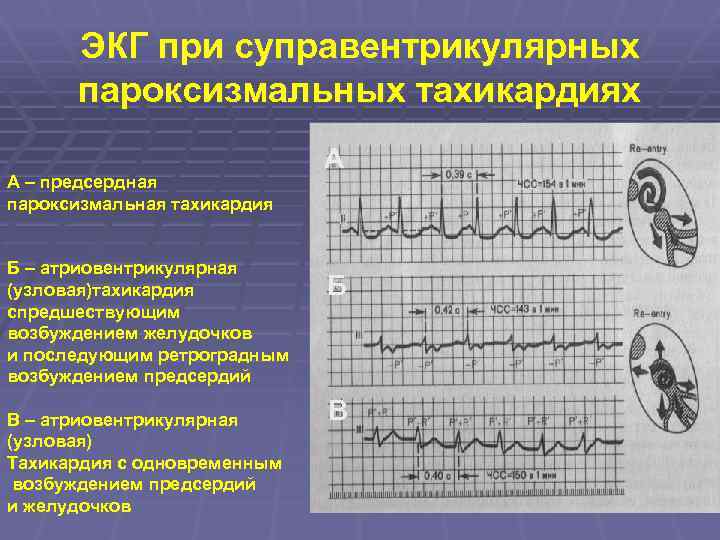
ЭКГ при суправентрикулярных пароксизмальных тахикардиях А – предсердная пароксизмальная тахикардия Б – атриовентрикулярная (узловая)тахикардия спредшествующим возбуждением желудочков и последующим ретроградным возбуждением предсердий В – атриовентрикулярная (узловая) Тахикардия с одновременным возбуждением предсердий и желудочков А Б В
Нарушения ритма СВТ

Купирование пароксизма реципрокной наджелудочковой тахикардии (В. В. Руксин, 2007) нет эффекта массаж каротидного синуса (или другие вагусные приёмы) трифосаденин (АТФ) 10 мг ( 1 мл 1%-р-ра) в/в быстро через 2 мин АТФ 20 мг (2 мл 1%-р-ра) в/в быстро через 2 мин верапамил 2, 5 -5 мг (1 -2 мл 0, 25% р-ра) в/в через 15 мин верапамил 5— 10 мг внутривенно; □ может оказаться эффективным сочетание введения трифосаденина или верапамила с вагусными приёмами; • пациентам без сердечной недостаточности через 20 мин вводят внутривенно со скоростью 50— 100 мг/мин 1 г ( 10 мл 10%-р-ра- до 17 мг/кг) прокаинамида • при тенденции к артериальной гипотензии — в одном шприце с 0, 250, 5 мл 1% раствора фенилэфрина (мезатон) или 0, 1— 0, 2 мл 0, 2% раствора норэпинефрина (норадреналин) • пациентам с сердечной недостаточностью через 20 мин внутривенно медленно вводят 150 мг амиодарона, • при отсутствии эффекта через 5 мин вводят ещё 150 мг амиодарона.
Радиочастотная аблация
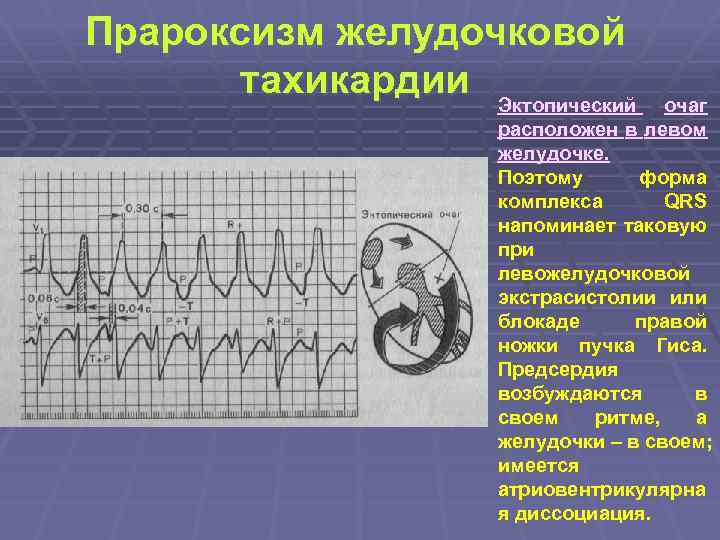
Прароксизм желудочковой тахикардии Эктопический очаг расположен в левом желудочке. Поэтому форма комплекса QRS напоминает таковую при левожелудочковой экстрасистолии или блокаде правой ножки пучка Гиса. Предсердия возбуждаются в своем ритме, а желудочки – в своем; имеется атриовентрикулярна я диссоциация.
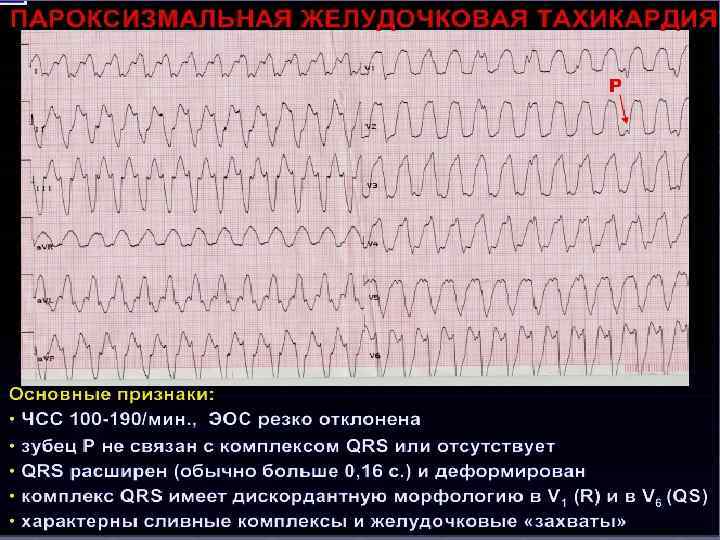

Тактика купирования желудочковой тахикардии (Ф. И. Белялов, 2006) Этапы 1 2 §. Лечение Лидокаин 1 -1, 5 мг/кг (80 -100 мг) за 3 -4 мин в/в, затем через 5 -10 мин по 0, 5 -0, 75 мг/кг ( 50 мг) до эффекта или дозы 3 мг/кг Прокаинамид 500 -1000 мг со скоростью 20 -30 мг/мин или Амиодарон 150 в/в за 10 мин, затем 1 мг/мин 6 ч( 300 -360 мг) в/в капельно и далее 0, 5 мг/мин 18 ч и при необходимости несколько дней § 3 ЭИТ 50 -100 -200 -360 Дж при моно-морфной ЖТ или 200 -360 Дж при полиморфной ЖТ
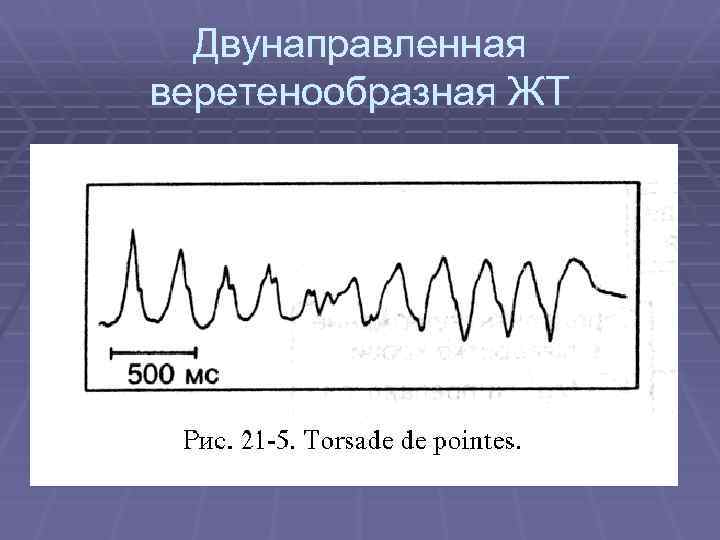
Двунаправленная веретенообразная ЖТ

Купирование двунаправленной ЖТ ØМедленное внутривенное введение 1 – 2 грамм сульфата магния (при необходимости повторно через 10 мин) ØЭИТ

ФЖ или ТЖ § Все мероприятия проводятся на фоне непрекращающейся § § § СЛР. Немедленное проведение ЭИТ При невозможности немедленной ЭИТ – нанести прекардиальный удар и начать СЛР по стандарту «Внезапная смерть» до проведения ЭИТ При неэффективности ЭИТ или асистолии 0, 5— 1 мг (1 мл 0, 1% р-ра) адреналина в 10 мл 0, 9% р-ра Nа. СL в магистральную вену (если вены были катетеризированы до проведения реанимационных мероприятий), в периферическую вену (через длинный катетер, достигающий крупной вены) или внутрисердечно с последующей ЭИТ; Введение адреналина можно повторять каждые 3 -5 минут; при сохранении или рецидивировании ФЖ после вышеперечисленных мероприятий повторные дефибрилляции с последовательным введением ААП
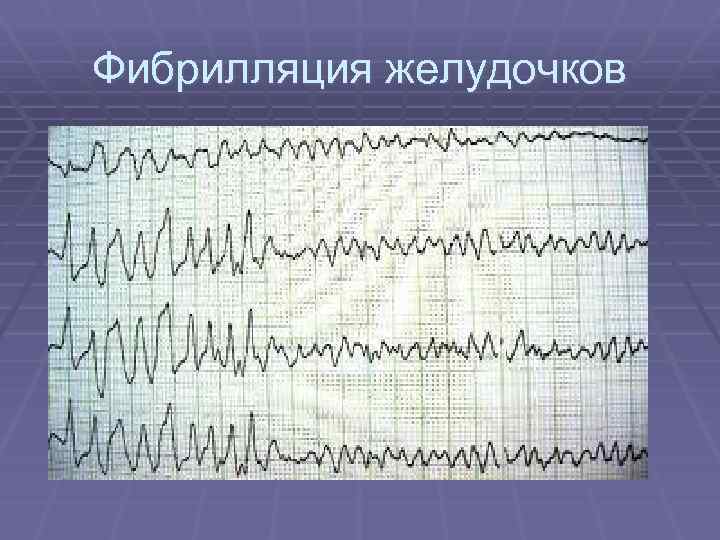
Фибрилляция желудочков

ФЖ или ТЖ § Все мероприятия проводятся на фоне непрекращающейся § § § СЛР. Немедленное проведение ЭИТ При невозможности немедленной ЭИТ – нанести прекардиальный удар и начать СЛР по стандарту «Внезапная смерть» до проведения ЭИТ При неэффективности ЭИТ или асистолии 0, 5— 1 мг (1 мл 0, 1% р-ра) адреналина в 10 мл 0, 9% р-ра Nа. СL в магистральную вену (если вены были катетеризированы до проведения реанимационных мероприятий), в периферическую вену (через длинный катетер, достигающий крупной вены) или внутрисердечно с последующей ЭИТ; Введение адреналина можно повторять каждые 3 -5 минут; при сохранении или рецидивировании ФЖ после вышеперечисленных мероприятий повторные дефибрилляции с последовательным введением ААП

ФЖ или ТЖ (продолжение) § лидокаин в/в медленно 80 -120 мг (4 -6 мл 2% р-ра) § § с последующим капельным введением (200 -400 мг на 200 мл физ. р-ра или калий-поляризующей смеси 30 -40 капель в минуту); амиодарон по схеме: медленно в дозе 300 мг (5 мг/кг) (5% -6 мл на 5% глюкозе) в течение 20 минут, затем в/в капельно из расчета до 10001200 мг/сут магния сульфат медленно внутривенно 2 г пропранолол (обзидан) 2, 5 -5 мг (0, 25% - 1 -2 мл) в/венно медленно на физиологическом растворе новокаинамид 500 -1000 мг (до 17 мг/кг) внутривенно (10% - 5 – 10 мл на физ. растворе) со скоростью 50 -100 мг/мин под контролем АД (только при отсутствии амиодарона и лидокаина!)
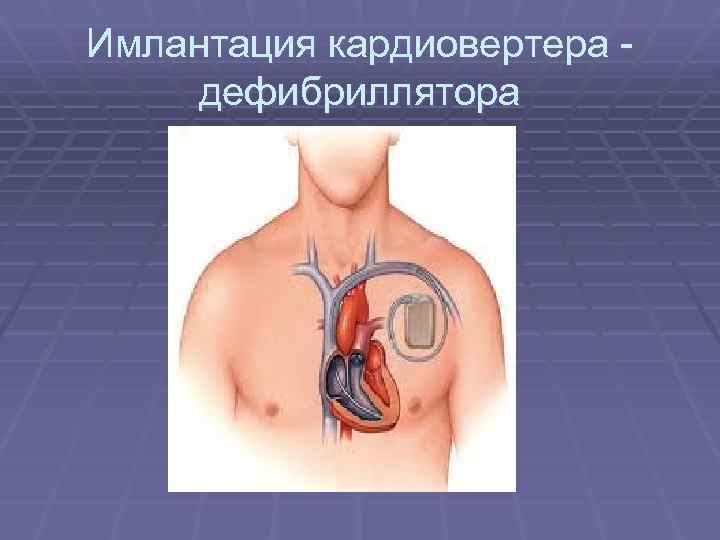
Имлантация кардиовертера дефибриллятора
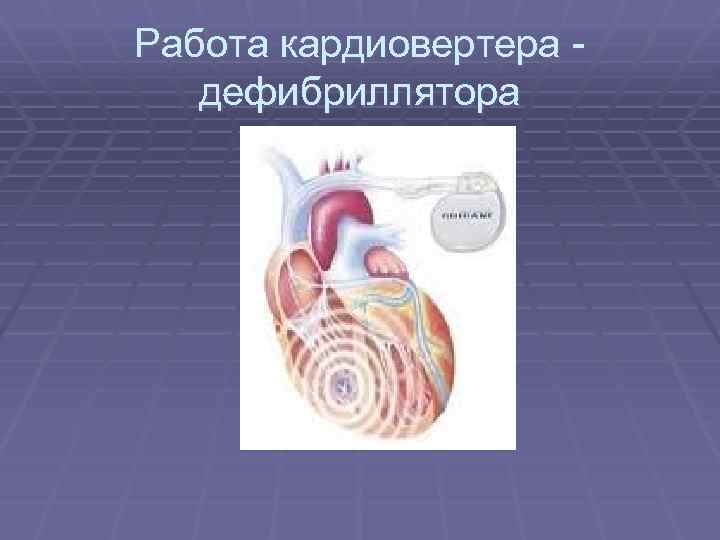
Работа кардиовертера дефибриллятора
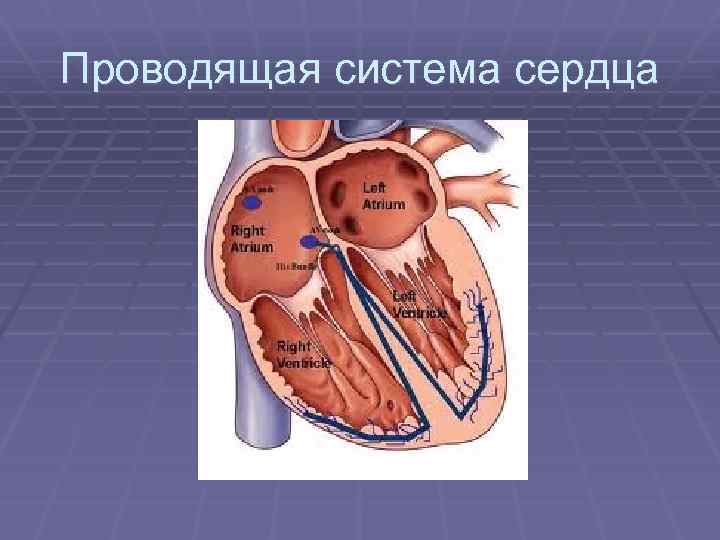
Проводящая система сердца
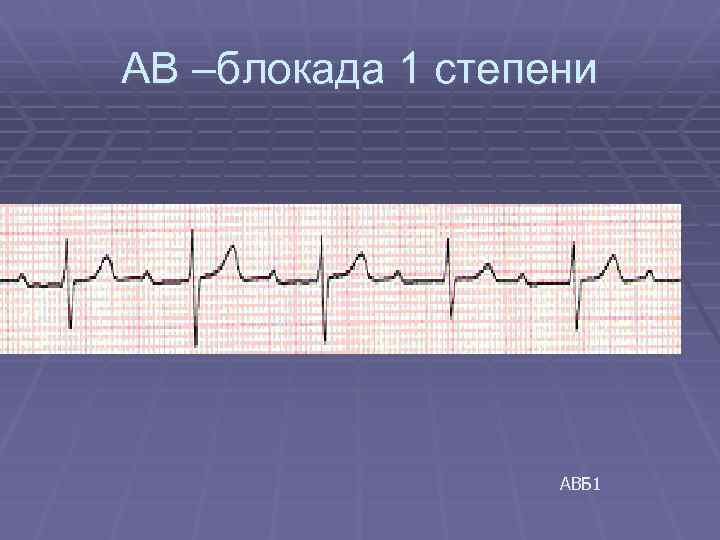
АВ –блокада 1 степени АВБ 1
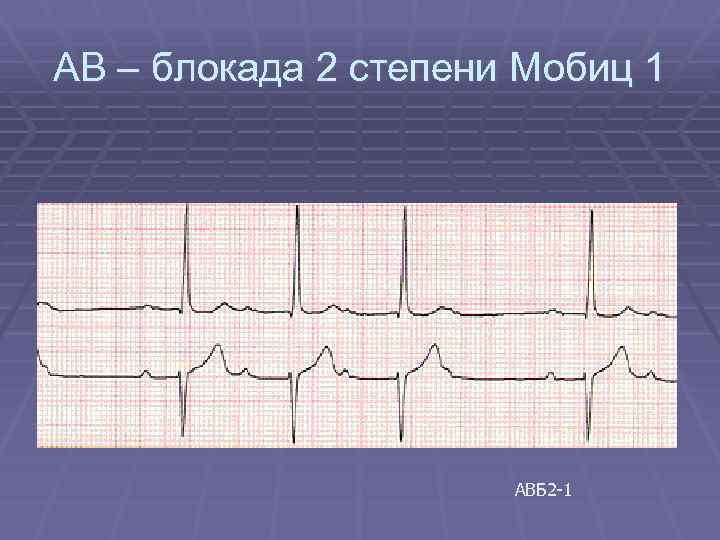
АВ – блокада 2 степени Мобиц 1 АВБ 2 -1
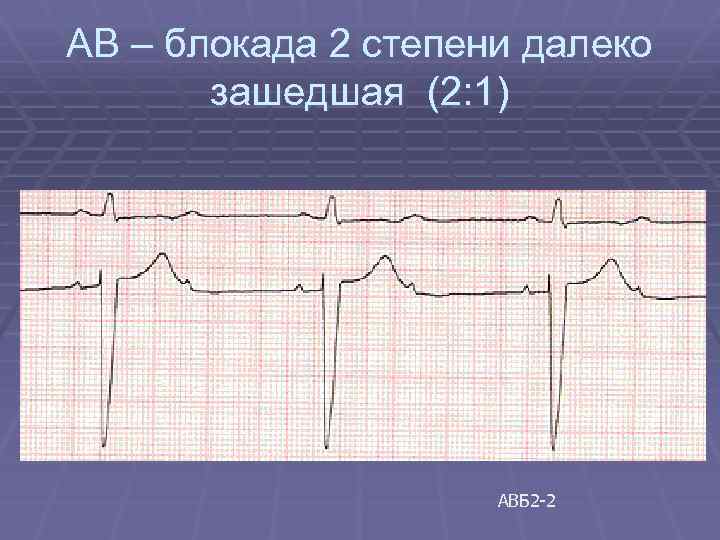
АВ – блокада 2 степени далеко зашедшая (2: 1) АВБ 2 -2
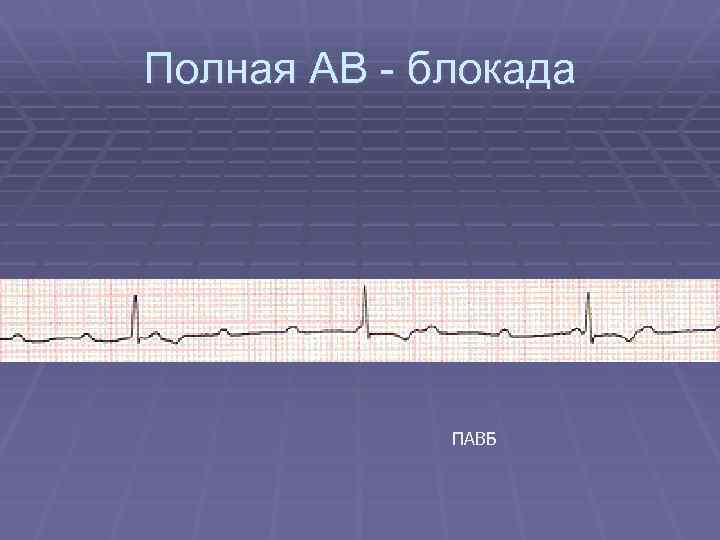
Полная АВ - блокада ПАВБ

Синдром слабости синусового узла § Нарушения образования импульсов возбуждения в синусовом узле и (или) их проведения к миокарду предсердий

СССУ: 1. 2. 3. 4. Неадекватная синусовая брадикардия Периоды остановки синусового узла Стноатриальная блокада Чередование синусовой брадикардии и несинусовой предсердной тахиаритмии: а) синдром брадитахикардии б) синдром тахибрадикардии 5. Постоянная брадисистолическая форма фибрилляции предсердий
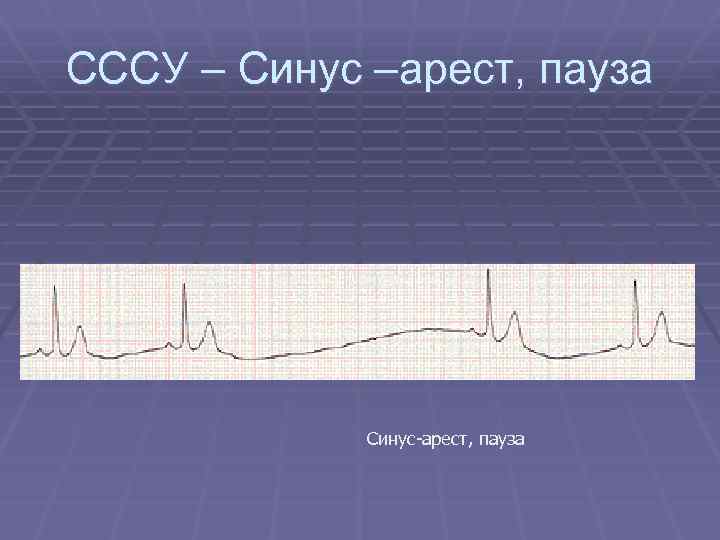
СССУ – Синус –арест, пауза Синус-арест, пауза
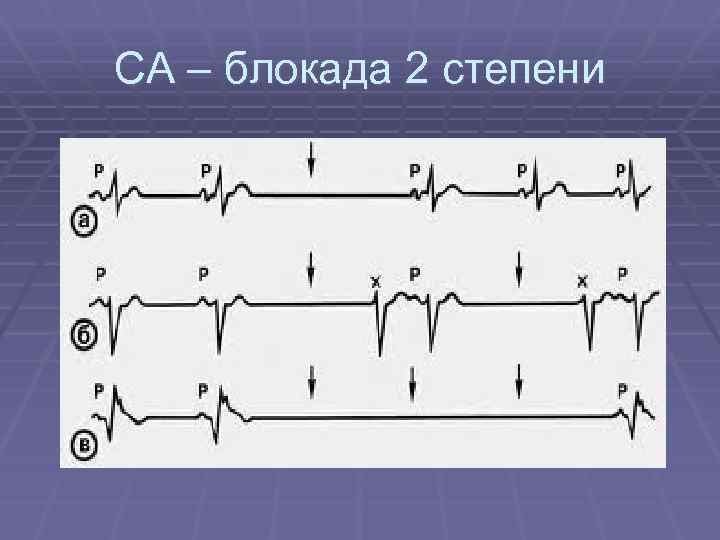
СА – блокада 2 степени
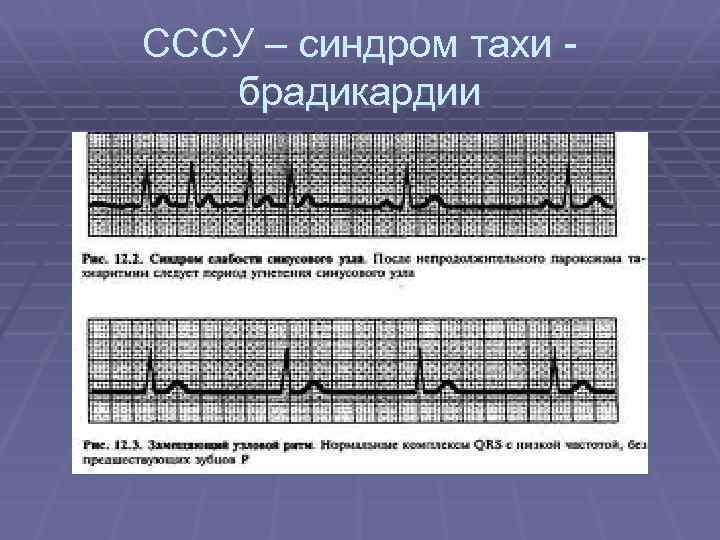
СССУ – синдром тахи брадикардии
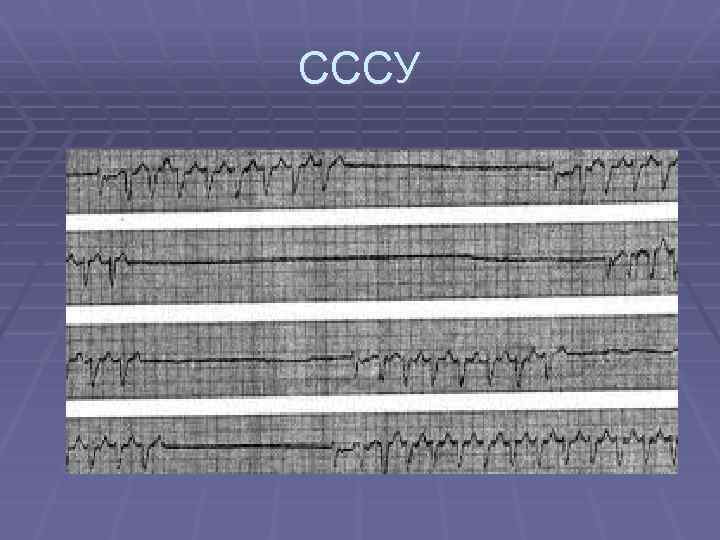
СССУ
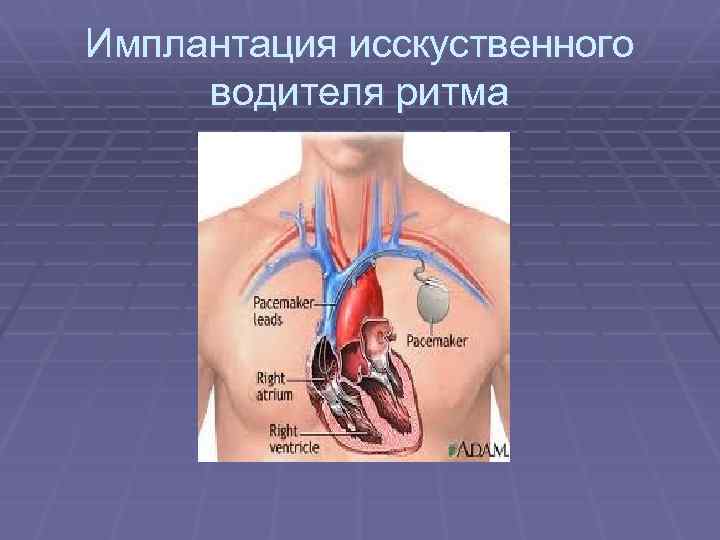
Имплантация исскуственного водителя ритма
Аритмии для студ.ppt