АРИТМИИ СЕРДЦА.ppt
- Количество слайдов: 70

АРИТМИИ И БЛОКАДЫ СЕРДЦА Клиника, диагностика, лечение на догоспитальном этапе.

n АРИТМИИ СЕРДЦА Аритмии сердца представляют собой нарушения частоты, ритмичности и/или последовательности сердечных сокращений. Это: учащение – тахикардия, урежение – брадикардия, преждевременные сокращения – экстрасистолия и дезорганизация сердечной деятельности – мерцательная аритмия. ЭЛЕКТРОФИЗИОЛОГИЧЕСКИЕ МЕХАНИЗМЫ ФОРМИРОВАНИЯ АРИТМИИ СЕРДЦА 1. Повышение активности пейсмекерских клеток эктопических центров II и III порядка. 2. Появление триггерной активности клеток сердечной мышцы. 3. Механизм «повторного входа» возбуждения (механизм re-entry). 4. Блокада проводящей системы сердца.

Классификация нарушений ритма сердца в зависимости от их потребности в оказании медицинской помощи 1. Нарушения ритма и проводимости сердца, требующие неотложной терапии: - пароксизмальная суправентрикулярная тахикардия; - пароксизмальные формы мерцания и трепетания предсердий; - постоянная форма мерцания предсердий с пароксизмами тахисистолии; - желудочковая тахикардия; - желудочковая экстрасистолия при остром коронарном синдроме и инфаркте миокарда; - экстрасистолия, субъективно плохо переносимая больными n n

- брадикардии и брадиаритмии с развитием приступов МЭС или острой сердечно – сосудистой недостаточности; - остро возникшая полная A – V блокада с депрессией гемодинамики. 2. Нарушения ритма и проводимости сердца, не требующие неотложной помощи: - синусовые брадикардия, тахикардия, аритмия; - постоянная форма мерцания или трепетания предсердий без признаков декомпенсации кровообращения; - экстрасистолия, не ощущаемая больным; - хроническая полная A – V блокада без декомпенсации кровообращения; - A – V блокады I – II ст. , блокады ножек пучка Гиса. n Нарушения ритма и проводимости могут протекать бессимптомно или проявляться ощущениями сердцебиения, перебоев в работе сердца, “переворачивания” и “кувыркания” сердца; при нарушении гемодинамики возможны отек легких, стенокардия, снижение артериального давления, обморок. Диагноз уточняется на основании картины ЭКГ.

ЭКТРАСИСТОЛИЯ Экстрасистолы представляют собой преждевременные, опережающие по времени сокращения сердца или его отдельных частей, нарушающие правильную последовательность сердечных сокращений. Они вызываются импульсами, возникающими в очаге с повышенной возбудимостью, расположенном, как правило, вне синусового узла. n По этиологии экстрасистолы делят: 1. Функциональные, неврогенные, экстракардиальные. 2. Органические – при ИБС, ревматизме, сердечной недостаточности, кардиомиопатиях и др. 3. Токсические – при интоксикации сердечными гликозидами, адреномиметиками, кофеином, никотином, угарным газом и др. 4. Механические – при травмах сердца, катетеризации полостей сердца, операциях на сердце и др. n По топике экстрасистолы различают: - предсердные - узловые - желудочковые n
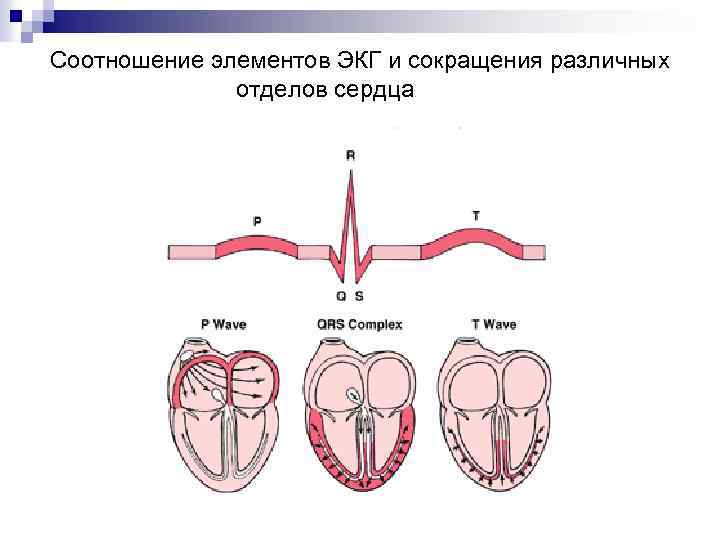
Соотношение элементов ЭКГ и сокращения различных отделов сердца


Желудочковая экстрасистолия n ЖЭ – преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы желудочков. ЭКГ – признаки: - преждевременное появление на ЭКГ измененного комплекса QRS; - значительное расширение (до 0, 12 сек и больше) и деформация экстрасистолического комплекса QRS; - расположение сегмента RS-T‘ и зубца Т экстрасистолы дискордантно направлению основного зубца комплекса QRS; - отсутствие перед желудочковой экстрасистолой зубца Р; - наличие полной компенсаторной паузы (не всегда). Вставочная (интерполированная) ЭС – это экстрасистола, которая как бы вставлена между двумя обычными комплексами Р-QRSТ без какой бы то ни было компенсаторной паузы
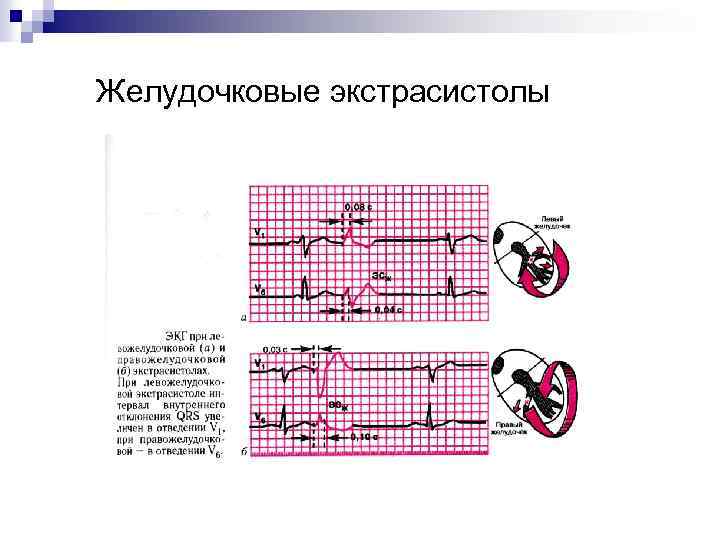
Желудочковые экстрасистолы

n Интервал сцепления – расстояние от предшествующего ЭС очередного цикла P-QRST основного ритма до ЭС n Компенсаторная пауза – расстояние от ЭС до следующего за ней цикла P-QRST основного ритма. Неполная компенсаторная пауза – пауза, возникающая после предсердной ЭС или ЭС из A-V соединения, длительность которой чуть больше обычного интервала Р – Р (R – R) основного ритма. Неполная КП включает время, необходимое для того, чтобы эктопический импульс достиг S – A узла и «разрядил» его, а также время, которое требуется для подготовки в нем очередного синусового импульса

n Полная компенсаторная пауза – пауза, возникающая после желудочковой ЭС. Расстояние между двумя синусовыми комплексами QRS (предшествующим экстрасистоле и следующим за ней) равно удвоенному интервалу R – R основного ритма. n Аллоритмия – это правильное чередование экстрасистол и нормальных сокращений: - бигеминия (после каждого нормального сокращения следует ЭС); - тригеминия (ЭС следует после каждых двух нормальных сокращений); - квадригеминия и др.
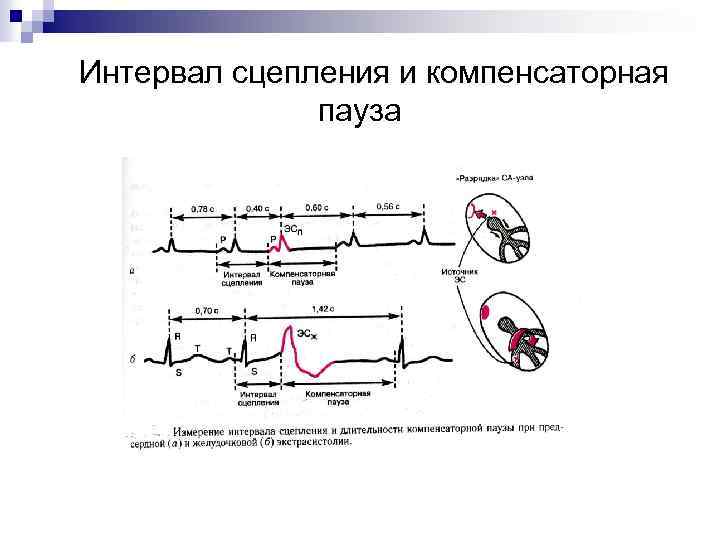
Интервал сцепления и компенсаторная пауза

n Для догоспитального этапа достаточно выделения суправентрикулярных и желудочковых экстрасистол. Выделяют: 1. Монотопные (одноочаговые) экстрасистолы. 2. Политопные (многоочаговые) экстрасистолы. 3. Групповые (залповые) экстрасистолы, когда две экстрасистолы следуют одна за другой. 4. Интерполированные (вставочные) экстрасистолы, когда экстрасистола вставлена в нормальный по времени интервал R-R. Преждевременности и компенсаторной паузы нет.

n 5. Блокированные экстрасистолы. Характерно для предсердных экстрасистол, когда эктопический импульс из предсердий блокируется в A-V соединении. На ЭКГ – преждевременный зубец Р, неполная компенсаторная пауза, комплекс QRS отсутствует. n n В последние годы ранние «R (P) на Т» экстрасистолы не выделяют. 7. Частые экстрасистолы – более 8 -12 в 1 минуту.

Аллоритмическая экстрасистолия

РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ЭКСТРАСИСТОЛИИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ Суправентрикулярные экстрасистолы оказания экстренной медицинской помощи не требуют. Желудочковая экстрасистолия: n I. Нейрогенная, плохо субъективно переносимая больным: - обязательное проведение элементов малой психотерапии; - корвалол или валокордин 30 -50 капель в теплом растворе воды; - анаприлин 40 мг сублингвально или - метопролол 25 - 50 до 100 мг перорально. n

II. При остром коронарном синдроме лечения требуют частые, групповые, политопные экстрасистолы: - I вариант: • Амиодарон (Кордарон) - 5 мг/кг в/в (внутрикостно) болюсом медленно за 3 минуты, (максимально 300 мг); - II вариант: • Лидокаин - 1, 5 мг/кг в/в (внутрикостно) болюсом медленно (до 120 мг) + Лидокаин - 1, 5 мг/кг, в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мг/мин. , на месте и во время медицинской эвакуации; При отсутстввии выше указанных препаратов возможно: новокаинамид до 1 грамма внутривенно на физиологическом растворе, медленно. С крайней осторожностью назначают больным с инфарктом миокарда. - сернокислая магнезия до 2, 5 грамм внутривенно на физиологическом растворе. n

Экстрасистолия при интоксикации сердечными гликозидами: 1. Обеспечение лечебно-охранительного режима; 2. Горизонтальное положение; 3. Катетеризация кубитальной или, и других периферических вен; 4. Унитиол 10 мл в/в или/и Панангин - 20 мл + Магния сульфат - 2500 мг + n Глюкоза 5% - 200 мл - в/в капельно медленно, на месте и во время медицинской эвакуации; 5. При экстрасистолии на фоне брадикардии: n Атропин - 1 мг в/в болюсом медленно; 6. Медицинская эвакуация. Экстрасистолия при активном ревматическом процессе (как правило, суправентрикулярная): n Медицинская эвакуация.

ПАРОКСИЗМАЛЬЫЕ ТАХИКАРДИИ Представляют собой приступы учащения сердечной деятельности правильного ритма, обычно свыше 140 ударов в минуту, с внезапным началом и окончанием, в результате импульсов, исходящих из центров, расположенных вне синусового узла (теория «одиночного эктопического центра» , которые, в свою очередь запускают механизмы макро- или микро reentry. Этиологические причины возникновения пароксизмальных тахикардий схожи с экстрасистолией. Но для суправентрикулярных тахикардий большая роль отводится наличию дополнительных аномальных путей проведения (синдромы WPW, CLC, продольная диссоциация A-V узла и др. ). n

Топическая диагностика тахикардий n Топическая диагностика пароксизмальных тахикардий также схожа с топической диагностикой экстрасистолии и для догоспитального этапа достаточно подразделение их на: 1. Суправентрикулярные 2. Желудочковые.

Механизмы тахикардий: 1. механизм повторного входа и кругового движения волны возбуждения (re-entry). 2. повышение автоматизма клеток проводящей системы сердца – эктопических центров II и III порядка. n Причины: электрическая негомогенность различных участков сердца и его проводящей системы, возникающая в результате: 1. органических повреждений сердечной мышцы 2. наличия дополнительных путей проведения 3. выраженных вегетативно-гуморальных расстройств у больных с синдромом вегетативной дистонии 4. наличия висцеро-кардиальных рефлексов и механических воздействий (дополнительные хорды, пролапс митрального клапана). n

n Аномальный ритм сердца может происходить из трех мест – миокарда предсердий, зоны A – V узла, или миокарда желудочков. Места возникновения ритма сердца:

СУПРАВЕНТРИКУЛЯРНАЯ ПАРОКСИЗМАЛЬНАЯ ТАХИКАРДИЯ Элетрокардиографически для нее характерно: 1. Комплексы QRS, как правило не уширены, соответствуют синусовым сокращениям для данного больного. 2. Расстояния между QRS (R-R) строго постоянны. 3. Комплексы QRS могут быть уширены при следующих состояниях: - при функциональной блокаде какой-либо из ножек пучка Гиса на фоне тахикардии - при антидромных A-V тахикардиях. В данной ситуации импульс антероградно поступает на желудочки через добавочный пучок проведения и ретроградно на предсердия через A-V узел. Комплекс QRS расширяется за счет «дельта-волны» . При данной тахикардии не показаны антагонисты кальция, бетаблокаторы и сердечные гликозиды. n
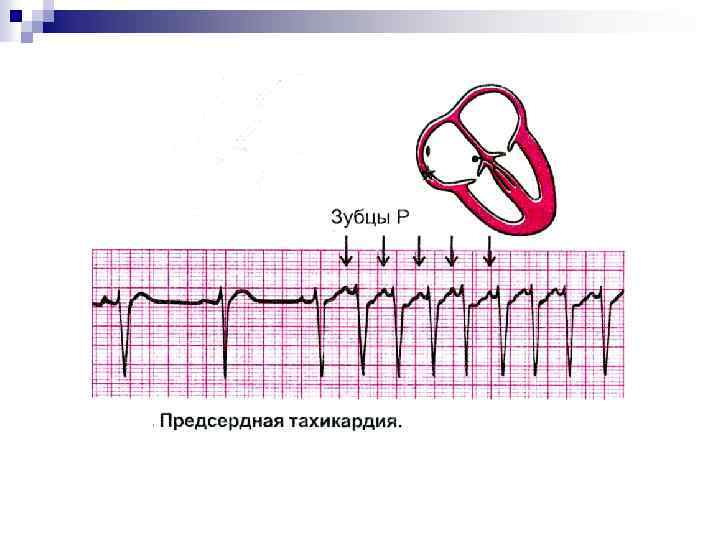


n n ПАРОКСИЗМАЛЬНАЯ ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ Как правило, развивается у больных на фоне грубых изменений со стороны сердечно-сосудистой системы, часто как проявление интоксикации сердечными гликозидами. В механизме ее возникновения основная роль состоит в наличие эктопических очагов возбуждения как в миокарде желудочков, так и в проводящей системе Гиса – Пуркинье. Допускается механизм макро re-entry между ножками пучка Гиса. Для тахикардии типа пируэт (torsades de pointes) характерно наличие триггерной активности при синдроме удлиненного интервала Q-T.

1. Комплексы QRS деформированные, более 0, 12 сек. 2. Предсердно-желудочковая диссоциация – волны Р идут своим независимым ритмом с меньшей частотой, чем желудочковые комплексы. 3. Наличие сокращений с «желудочковым захватом» и комбинированных сокращений желудочков.
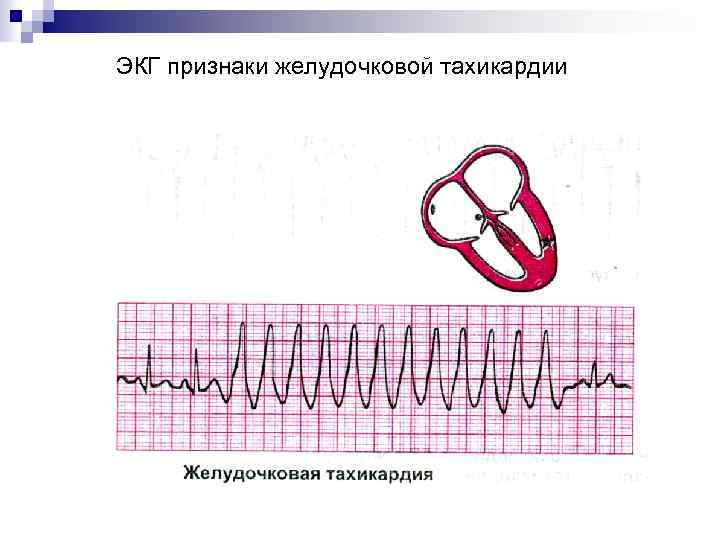
ЭКГ признаки желудочковой тахикардии

РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ СУПРАВЕНТРИКУЛЯРНЫХ ТАХИКАРДИЙ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ n 1. Вагусные пробы: - проба Вальсальвы; - массаж каротидного синуса (если нет противопоказаний); - рефлекс «ныряющей собаки» . Проба Ашоффа (надавливание на глазные яблоки) противопоказана. n - АТФ - 10 мг в/в болюсом за 1 -2 секунды, При отсутствии эффекта повторить, через 2 -3 минуты: - АТФ - 20 мг в/в болюсом струйно; n АТФ противопоказан при ОИМ; n Осторожно: синдроме слабости синусового узла, бронхиальной астме, вазоспастической стенокардии. n

При отсутствии эффекта и отсутствии в анамнезе синдрома WPW, через 2 -3 минуты: - Верапамил (Изоптин) - 5 -10 мг в/в болюсом за 2 -3 минуты. При отсутствии эффекта, повторить через 10 минут: - Верапамил (Изоптин) -10 мг в/в болюсом за 2 -3 минуты n При наличии синдрома WPW и других синдромов предвозбуждения желудочков: - Амиодарон (Кордарон) - 300 мг в/в болюсом медленно в течение 15 -20 мин. , или - Ритмилен (Ритмодан, Дизопирамид) - 50 -100 мг в/в болюсом медленно или - Новокаинамид до 1 грамма на физиологическом растворе внутривенно в течение 5 -7 минут под контролем ЭКГ и АД. n Госпитализации подлежат больные из общественных мест, по социальным показаниям, с впервые возникшим пароксизмом, при некупирующейся аритмии и если во время лечения возникли те или иные осложнения. n При нестабильной гемодинамике или, и клинических проявлениях отека легких вызов на себя специализированной бригады. n

При аритмическом шоке или наличии клинических проявлений отека легких: 1. Обеспечение лечебно-охранительного режима; 2. Положение пациента в зависимости от показателей гемодинамики и аускультативной картины в легких; 3. Ингаляторное введение 100% О 2 на постоянном потоке ч/з маску или носовые катетеры, при наличии влажных хрипов в легких: с парами спирта; 4. Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа; 5. При отсутствии клинических проявлений отека легких: 6. Натрия хлорид 0, 9% - в/в (внутрикостно), капельно, со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации; 7. При наличии клинических проявлений отека легких: Для врачей кардиологов и врачей реаниматологов: ЭИТ: энергия начального разряда - 50 -100 Дж (монофазный разряд), 70 -120 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) + Диазепам в/в (внутрикостно); При невозможности проведения ЭИТ: Для бригад всех профилей: Кордарон - 2, 5 мг/кг в/в (внутрикостно) капельно или инфузоматом за 60 мин. (общая доза не более 300 мг), на месте и во время медицинской эвакуации; Дополнительный объем лечебных мероприятий по протоколу «Левожелудочковая недостаточность» ;

8. При наличии клинических проявлений аритмического шока: n Для врачей кардиологов и врачей реаниматологов: n ЭИТ: энергия начального разряда - 50 -100 Дж (монофазный разряд), 70 -120 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) или Кетамин в/в (внутрикостно) + Диазепам в/в (внутрикостно); n При невозможности проведения ЭИТ: Для бригад всех профилей: n Дофамин - 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин. , на месте и во время медицинской эвакуации или, и n Норадреналин - 4 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мкг/мин. , на месте и во время медицинской эвакуации; n При повышении АД ≥ 100 мм. рт. ст: n Медицинская эвакуация

ПАРОКСИЗМАЛЬНАЯ ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ со стабильной гемодинамикой и отсутствием клинических проявлений отека легких n 1. Обеспечение лечебно-охранительного режима; 2. Горизонтальное положение; 3. Ингаляторное введение 100% О 2 на постоянном потоке ч/з маску или носовые катетеры; 4. Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа; 5. I вариант: Амиодарон (Кордарон) - 5 мг/кг в/в (внутрикостно) болюсом медленно за 3 минуты, (максимально 300 мг); При купировании ЖТ: Амиодарон (Кордарон) - 150 мг, в/в (внутрикостно) капельно или инфузоматом, со скоростью 1 мг/мин. , на месте и во время медицинской эвакуации; II вариант: Лидокаин - 1, 5 мг/кг в/в (внутрикостно) болюсом медленно (до 120 мг) + Лидокаин - 1, 5 мг/кг, в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мг/мин. , на месте и во время медицинской эвакуации;

При отсутствии эффекта: Для врачей кардиологов и врачей реаниматологов: n ЭИТ: энергия начального разряда - 200 Дж (монофазный разряд), 120 -150 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) или Кетамин в/в (внутрикостно) + Диазепам в/в (внутрикостно); n 6. При полиморфной желудочковой тахикардии (по типу пируэт): Магния сульфат - 2500 мг в/в (внутрикостно) болюсом медленно; При отсутствии эффекта через 10 минут: n Магния сульфат - 2500 мг в/в (внутрикостно) болюсом медленно; При отсутствии эффекта: Для врачей кардиологов и врачей реаниматологов: n ЭИТ: энергия начального разряда - 200 Дж (монофазный разряд), 120 -150 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) или Кетамин в/в (внутрикостно) + Диазепам в/в (внутрикостно); n 7. Дополнительный объем лечебных мероприятий по основному заболеванию; n 8. Медицинская эвакуация n

Пароксизмальная желудочковая тахикардия с нестабильной гемодинамикой или при наличии клинических проявлений отека легких: n n n n n 1. Обеспечение лечебно-охранительного режима; 2. Горизонтальное или противошоковое положение; 3. Ингаляторное введение 100% О 2 на постоянном потоке ч/з маску или носовые катетеры, при наличии влажных хрипов в легких: с парами спирта; 4. Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа; 5. При отсутствии клинических проявлений отека легких: Натрия хлорид 0, 9% - в/в (внутрикостно), капельно, со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации; 6. Для врачей кардиологов и врачей реаниматологов: ЭИТ: энергия начального разряда - 200 Дж (монофазный разряд), 120150 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) или, при отсутствии клинических проявлений отека легких Кетамин в/в (внутрикостно) + Диазепам в/в (внутрикостно); При отсутствии эффекта: ЭИТ - 360 Дж (монофазный разряд), 200 Дж (бифазный разряд); При отсутствии эффекта от трехкратной ЭИТ:

n n n n Медикаментозная дефибрилляция + ЭИТ: I вариант: Амиодарон (Кордарон) - 300 мг в/в (внутрикостно) болюсом медленно + ЭИТ - 360 Дж (монофазный разряд), 200 Дж (бифазный разряд) + каждые 2 минуты: ЭИТ - 360 Дж (монофазный разряд), 200 Дж (бифазный разряд); ч/з 15 минут повторно: Амиодарон (Кордарон) - 150 мг в/в (внутрикостно) болюсом медленно + ЭИТ - 360 Дж (монофазный разряд), 200 Дж (бифазный разряд), + каждые 2 минуты - ЭИТ - 360 Дж (монофазный разряд), 200 Дж (бифазный разряд); II вариант: Лидокаин - 1, 5 мг/кг в/в (внутрикостно) болюсом медленно + ЭИТ 360 Дж (монофазный разряд), 200 Дж (бифазный разряд) + Лидокаин - 1, 5 мг/кг, в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мг/мин. + ЭИТ - 360 Дж (монофазный разряд), 200 Дж (бифазный разряд) - каждые 2 минуты до эффекта,

При невозможности проведения ЭИТ: Для бригад всех профилей: n n n n Дофамин - 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин. , на месте и во время медицинской эвакуации или, и Норадреналин - 4 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мкг/мин. , на месте и во время медицинской эвакуации или, и Адреналин - 1 - 3 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 2 до 10 мкг/мин. , на месте и во время медицинской эвакуации; При повышении АД ≥ 100 мм рт. ст. : Медикаментозная дефибрилляция без ЭИТ; 7. При наличии клинических проявлений отека легких: Дополнительный объем лечебных мероприятий по протоколу «Левожелудочковая недостаточность» ; 8. Дополнительный объем лечебных мероприятий по основному заболеванию; 9. Медицинская эвакуация

n n МЕРЦАТЕЛЬНАЯ АРИТМИЯ Мерцательная аритмия или фибрилляция предсердий – нарушение ритма, характеризующееся возбуждением и нерегулярным сокращением групп кардиомиоцитов предсердий с частотой 350 – 600 в минуту, приводящее к отсутствию координированной систолы предсердий. Большинство этих импульсов блокируются в A-V узле, но часть их достигает миокарда желудочков, вызывая их аритмические сокращения – полная сердечная аритмия. Чаще мерцательная аритмия возникает при органических изменениях в миокарде, реже может быть неврогенного характера. Патогномонично наличие дефицита пульса.

n Электрокардиографические признаки: 1. Отсутствие во всех отведениях зубцов Р. 2. Наличие на протяжении всего сердечного цикла беспорядочных мелких волн F, лучше регистрирующихся в отведениях V 1 -V 2; III; a. VF. 3. Нерегулярность желудочковых комплексов – различные по протяженности интервалы R – R. n По частоте желудочковых сокращений выделяют: нормосистолическую форму мерцательной аритмии – ЧСС от 60 до 100 в 1 мин, брадисистолическую – ЧСС менее 60 в 1 мин, и тахисистолическую форму – ЧСС более 90 -100 в 1 мин.


КЛАССИФИКАЦИЯ ФИБРИЛЛЯЦИИ, ТРЕПЕТАНИЯ ПРЕДСЕРДИЙ (МЕРЦАТЕЛЬНАЯ АРИТМИЯ) (ESC, 2010, АНА и АСС, 2011, ВНОК и ВНОА 2011 г. ) 1. Любой впервые диагностированный эпизод ФП считают впервые выявленной ФП (независимо от длительности и тяжести симптомов) - больной подлежит госпитализации. 2. Пароксизмальная ФП, длительность которой может достигать 7 суток, характеризуется самопроизвольным прекращением, обычно в течение первых 48 часов. 3. Персистирующая ФП, в отличие от пароксизмальной, самостоятельно не прекращается, продолжается более 7 дней и для ее устранения необходима медикаментозная или электрическая кардиоверсия. 4. Длительно персистирующая ФП, когда ФП продолжается в течение ≥ 1 года и выбрана стратегия контроля ритма сердца (восстановления синусового ритма и его сохранения с использованием антиаритмической терапии и/или аблации). 5. Постоянную ФП диагностируют в тех случаях, когда пациент и врач считают возможным сохранение аритмии, или когда предшествующие попытки кардиоверсии или кардиохирургического лечения были безуспешными.

n n ТРЕПЕТАНИЕ ПРЕДСЕРДИЙ (ТП) Трепетание предсердий представляет собой ускоренные, поверхностные, правильного ритма сокращения предсердий с частотой 220 – 350 в 1 минуту при функциональной частичной A – V блокаде, чаще 2: 1, 3: 1 и 4: 1 (правильная форма), реже проведение через A – V соединение бывает нерегулярным (неправильная форма трепетания предсердий). Электрокардиографические признаки трепетания предсердий: 1. наличие частых, регулярных, похожих друг на друга предсердных волн F, имеющих характерную пилообразную форму, лучше выявляющихся в отведениях V 1 -V 2, III, a. VF. 2. интервалы R – R одинаковые при правильной форме и аритмичны при неправильной форме трепетания предсердий.

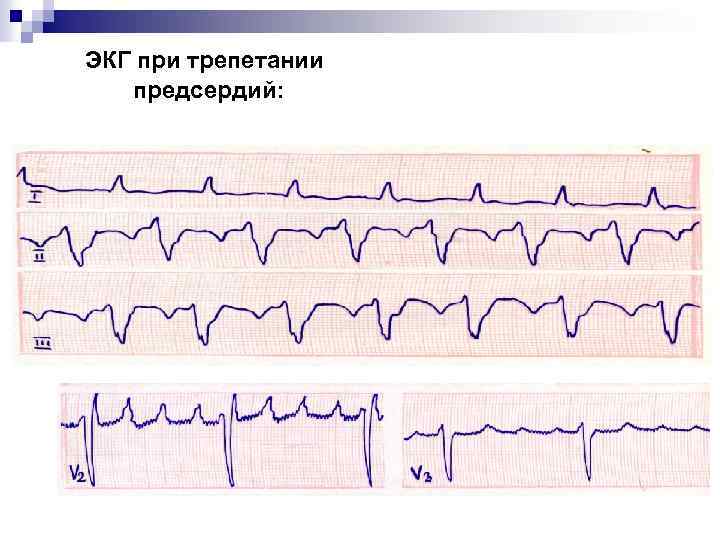
ЭКГ при трепетании предсердий:

РЕКОМЕНДАЦИИ ПО ЛЕЧЕНИЮ ФП Мерцательная аритмия (ФП). Впервые выявленная: 1. Обеспечение лечебно-охранительного режима; 2. Симптоматическая терапия, при необходимости; 3. Медицинская эвакуация. Мерцательная аритмия(ФП). Пароксизмальная или персистирующая (при отсутствии органической патологии со стороны сердца) - приступ до 24 часов: 1. Обеспечение лечебно-охранительного режима; 2. Горизонтальное положение; 3. Катетеризация кубитальной или, и других периферических вен; 4. Амиодарон (Кордарон) - 5 мг/кг в/в болюсом медленно за 3 -4 минуты или - Новокаинамид - 17 мг/кг в/в болюсом медленно за 6 -7 минут, при отсутствии эффекта через 20 минут: - Новокаинамид в/в болюсом медленно за 7 -8 минут - до суммарной дозы 1000 мг или - Ритмилен 50 -100 мг в/в; 5. Медицинская эвакуация из общественных мест, по социальным показаниям, в случаях депрессии гемодинамики во время лечения или/и возникновения каких-либо других осложнений, при восстановлении синусового ритма.

Мерцательная аритмия(ФП). Пароксизмальная или персистирующая (при наличии органической патологии со стороны сердца) - приступ до 24 часов: 1. Обеспечение лечебно-охранительного режима; n 2. Горизонтальное положение; n 3. Катетеризация кубитальной или, и других периферических вен; n 4. Кордарон - 5 мг/кг (При наличии - ХСН - 2, 5 мг/кг) в/в капельно или инфузоматом, за 60 мин. , (общая доза не более 300 мг), на месте и во время медицинской эвакуации; 5. Медицинская эвакуация по основному заболеванию, из общественных мест, по социальным показаниям, в случаях депрессии гемодинамики во время лечения или/и возникновения каких-либо других осложнений, при восстановлении синусового ритма. n Пароксизмальная и персистирующая (приступ более 24 часов), длительно персистирующая и постоянная форма ФП: 1. Катетеризация кубитальной или, и других периферических вен; 2. Для урежения сердечного ритма: Верапамил (Изоптин) - 2, 5 -5 мг в/в медленно за 3 -5 минут или Дигоксин - 0, 25 мг в/в болюсом медленно или Метопролол - 25 -50 мг перорально; 3. Медицинская эвакуация по показаниям

Фибрилляция и трепетание предсердий Алкоголь-индуцированный приступ 1. Обеспечение лечебно-охранительного режима; n 2. Горизонтальное положение; n 3. Катетеризация кубитальной или, и других периферических вен; n 4. Симптоматическое лечение тахисистолии (при выраженных субъективных ощущениях пациента и высокой ЧСС): - Метопролол - 25 -50 мг перорально; n 5. Тиамин - 150 -200 мг в/м; n 6. Магния сульфат - 2500 мг в/в болюсом медленно или в/в капельно со скоростью 30 мг/кг/час, на месте и во время медицинской эвакуации; n n 7. Медицинская эвакуация.

Трепетание предсердий правильная форма со стабильной гемодинамикой и отсутствием клинических проявлений отека легких: 1. Обеспечение лечебно-охранительного режима; 2. Катетеризация кубитальной или, и др. периферических вен; 4. При ЧСЖ >140 в минуту, для урежения сердечного ритма: При наличии симптомов ХСН: n - Дигоксин - 0, 25 мг (при постоянном приеме пациентом дигоксина - 0, 125 мг) в/в болюсом медленно или n - Верапамил (Изоптин) - 2, 5 -5 мг в/в болюсом медленно за 3 -5 минут или Метопролол - 25 -50 мг перорально 3. Медицинская эвакуация (для восстановления синусового ритма в условиях стационара). n n Трепетание предсердий неправильная форма: - Объем лечебных мероприятий по протоколу «Пароксизмальная или персистирующая ФП»

Трепетание предсердий правильная форма с нестабильной гемодинамикой или, и с клиническими проявлениями отека легких: 1. Обеспечение лечебно-охранительного режима; 2. Положение пациента в зависимости от показателей гемодинамики и аускультативной картины в легких; 3. Ингаляторное введение 100% О 2 на постоянном потоке ч/з маску или носовые катетеры, при наличии влажных хрипов в легких: с парами спирта; 4. Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа; 5. При отсутствии клинических проявлений отека легких: n Натрия хлорид 0, 9% - в/в (внутрикостно), капельно, со скоростью от 10 мл/кг/час, под аускультативным контролем легких, на месте и во время медицинской эвакуации; 6. При наличии клинических проявлений отека легких: Для врачей кардиологов и врачей реаниматологов: n ЭИТ: энергия начального разряда - 50 Дж (монофазный разряд), 70 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) + Диазепам в/в (внутрикостно);

При невозможности проведения ЭИТ: Для бригад всех профилей: n Кордарон - 2, 5 мг/кг в/в (внутрикостно) капельно или инфузоматом за 60 мин. (общая доза не более 300 мг), на месте и во время эвакуации; n + объем лечебных мероприятий по протоколу «ОЛЖН» ; 7. При наличии клинических проявлений аритмического шока: Для врачей кардиологов и врачей реаниматологов: n ЭИТ: энергия начального разряда - 50 Дж (монофазный разряд), 70 Дж (бифазный разряд), с предварительной анальгезией и седацией (Наркотический анальгетик в/в (внутрикостно) или Кетамин в/в (внутрикостно) + Диазепам в/в (внутрикостно); n При невозможности проведения ЭИТ: Для бригад всех профилей: n Дофамин - 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин. , на месте и во время медицинской эвакуации или, и n Норадреналин - 4 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мкг/мин. , на месте и во время медицинской эвакуации; При повышении АД ≥ 100 мм. рт. ст: n Объем лечебных мероприятий по протоколу «Пароксизмальная или персистирующая ФП» 8. Медицинская эвакуация n
БЛОКАДЫ СЕРДЦА НАРУШЕНИЯ ВНУТРИСЕРДЕЧНОЙ ПРОВОДИМОСТИ Для неотложной кардиологии клиническое значение имеют сино-атриальные (S-A) и атриовентрикулярные (A-V) блокады. Внутрипредсердные и блокады ножек пучка Гиса обычно в экстренной медицинской помощи не нуждаются.

СИНО-АТРИАЛЬНЫЕ БЛОКАДЫ При S-A блокадах происходит задержка импульса в синусовом узле. n Различают: 1. S-A блокада I степени – по ЭКГ диагностика невозможна 2. S-A блокада II степени типа Мебиц I с периодикой Самойлова – Венкебаха характерно выпадение синусового комплекса (P-QRST), которому предшествует последовательное укорочение, реже удлинение интервалов Р-Р. Диагностика трудна, чаще аритмия проходит под маской синусовой аритмии. n

S-A блокада II степени типа Мебиц II. Наиболее часто встречаемая и диагностируемая S-A блокада. Характерно выпадение синусового комплекса (PQRST) без изменения продолжительности интервалов Р-Р. Высокостепенные блокады, когда выпадает несколько синусовых комплексов подряд, могут потребовать интенсивной терапии. 3. S-A блокада III степени или sinus arrest на ЭКГ обычно проявляется постоянным эктопическим ритмом, например, ускоренным узловым ритмом или мерцательной аритмией, постоянной формой. Специального лечения не требует.


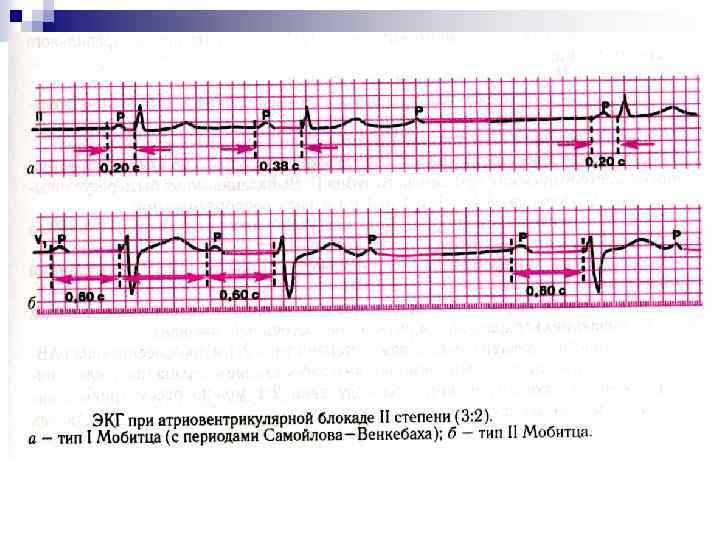
АТРИОВЕНТРИКУЛЯРНЫЕ БЛОКАДЫ При A-V блокадах задерживается проведение импульсов из предсердий в желудочки. Различают 3 степени A-V блокад: 1. A-V блокада I степени проявляется удлинением PQ более 0, 2 сек (0, 22 при брадикардии). 2. A-V блокада II степени типа Мебиц I с периодикой Самойлова-Венкебаха. Характерно последовательное удлинение интервала P-Q, а интервала R-R – укорочение до тех пор, пока импульс из предсердий не перестает проводиться на желудочки, тогда после зубца Р комплекса QRS не возникает. Затем цикл удлинения P-Q и укорочения R -R повторяется до следующего выпадения QRS. n n n

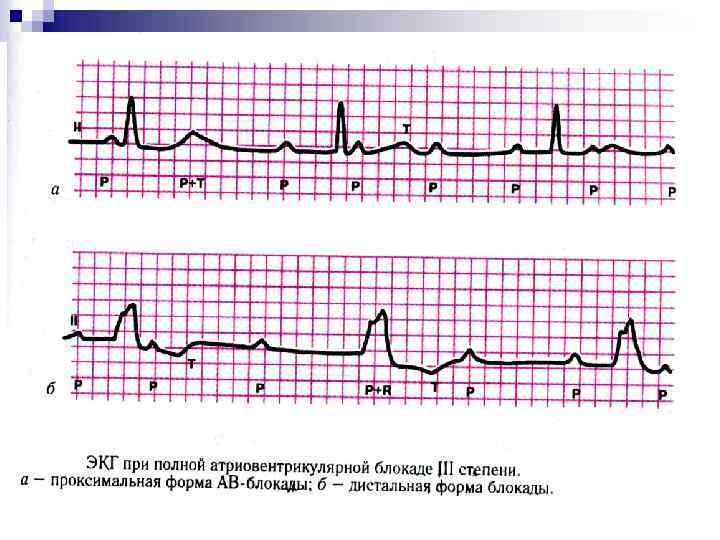
n n A-V блокада II степени типа Мебиц II – периодические выпадения комплекса QRS происходят без изменений интервала P-Q. 3. A-V блокада III степени, или полная поперечная блокада: при ней развивается A-V диссоциация, при которой предсердия возбуждаются в своем, более частом ритме, а желудочки – в своем, более редком. Зубец Р не связан с комплексом QRS. При возникновении A-V блокады на уровне A-V соединения (проксимальный тип) комплекс QRS имеет нормальную продолжительность и форму. Также отмечается стабильный замещающий ритм с частотой 40 -50 в минуту. При A-V блокаде на уровне ножек пучка Гиса (дистальный тип) комплексы QRS расширены, зазубрены, деформированы. Замещающий ритм обычно 35 -40 и менее в 1 минуту. Прогноз при данном типе менее благоприятен, чем при проксимальном.
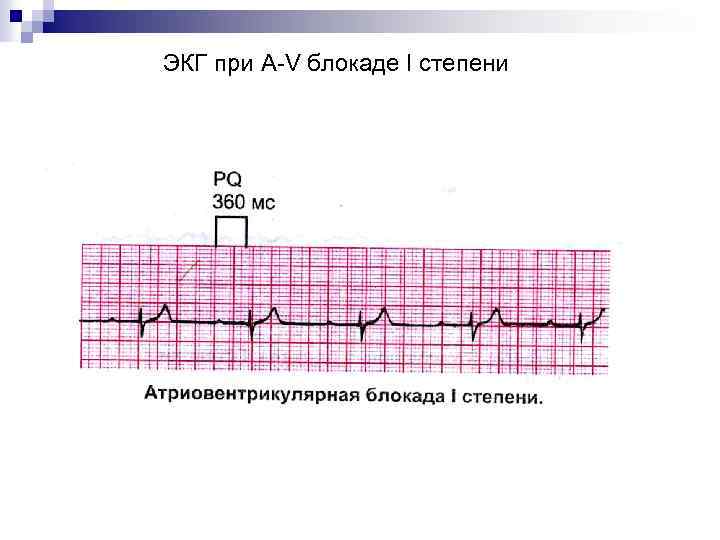
ЭКГ при A-V блокаде I степени


n Синдром Фредерика – сочетание мерцания предсердий с A-V блокадой III степени.

n n СИНДРОМ МОРГАНЬИ-ЭДАМСА-СТОКСА Синдром Морганьи – Эдамса – Стокса (МЭС) – возникает при резком снижении сердечного выброса ниже критических величин, что вызывает тяжелую ишемию центральной нервной системы. Клинически проявляется приступами потери сознания с подергиванием мускулатуры, реже – с развитием клонических или тонических судорог. Их развитие может быть вызвано как сильно замедленной или прекратившейся сердечной деятельностью и, реже, очень резким повышением ее активности. Встречается чаще при брадикардиях с ЧСС менее 30 в 1 минуту.

n n Начало внезапное, как правило, на высоте нагрузки, но может быть и в покое. Больной может пожаловаться на слабость, «потемнение в глазах» , затем теряет сознание, бледнеет, зрачки расширяются. Через 15 -20 секунд мышечные подергивания или судороги с непроизвольным мочеиспусканием. Через минуту происходит остановка дыхания. ЧСС отсутствует или очень редкая. АД не определяется. Если ЧСС восстанавливается самостоятельно – то восстанавливается дыхание, больной приходит в себя и о случившемся не помнит. Чаще больные требуют реанимационных мероприятий. Выделяют эквиваленты МЭС – при них не наступает потери сознания и нет судорог. Больной жалуется на слабость, головокружение. Может быть помрачение сознания. Все проходит самостоятельно через 1 -2 минуты.

ЛЕЧЕНИЕ БРАДИКАРДИАРИТМИЙ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ n При AV блокадах II степени, SA блокадах, СССУ и других брадиаритмиях с нормальным или высоким систолическим АД, отсутствием клинических проявлений отека легких и приступов МЭС: 1. Обеспечение лечебно-охранительного режима; 2. Горизонтальное положение; 3. Ингаляторное введение 100% О 2 на постоянном потоке ч/з маску или носовые катетеры; 4. Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или, и для врачей анестезиологов-реаниматологов - катетеризация подключичной или, и других центральных вен (по показаниям); 5. Высокое систолическое АД не снижать! n 6. Атропин - по 1 мг в/в (внутрикостно) болюсом, повторять по 1 мг через 5 минут до общей дозы 0, 04 мг/кг (но не более 3 мг); 7. Медицинская эвакуация

n При AV блокадах II степени с нестабильной гемодинамикой или, и приступами МЭС или, и клиническими проявлениями отека легких, AV блокадах III степени, высокостепенных SA блокадах: 1. Обеспечение лечебно-охранительного режима; 2. Положение пациента в зависимости от показателей гемодинамики и аускультативной картины в легких; 3. Ингаляторное введение 100% О 2 на постоянном потоке ч/з маску или носовые катетеры, при наличии влажных хрипов в легких: с парами спирта; 4. Катетеризация кубитальной или, и других периферических вен или установка внутрикостного доступа или, и для врачей анестезиологовреаниматологов - катетеризация подключичной или, и других центральных вен (по показаниям); 5. Высокое систолическое АД не снижать! n 6. Атропин - по 1 мг в/в (внутрикостно) болюсом, повторять по 1 мг через 5 минут до общей дозы 0, 04 мг/кг (но не более 3 мг); 7. При стабильной гемодинамике: n Эуфиллин - 240 мг в/в (внутрикостно) болюсом медленно, через 10 -15 минут повторно до общей дозы 5 -6 мг/кг; n n 8. При отсутствии эффекта: Трансторакальная электрокардиостимуляция

Для врачей кардиологов и врачей анестезиологовреаниматологов: n Пищеводная электрокардиостимуляция или n Эндокардиальная электрокардиостимуляция; 9. При неэффективности или невозможности проведения электрокардиостимуляции: При клинических проявлениях отека легких: n Объем лечебных мероприятий по протоколу «Левожелудочковая недостаточность» ; При наличии клиники аритмического шока: n Дофамин - 200 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью от 5 до 20 мкг/кг/мин. , на месте и во время медицинской эвакуации или, и n Норадреналин - 4 мг в/в (внутрикостно) капельно или инфузоматом, со скоростью 2 мкг/мин. , на месте и во время медицинской эвакуации; 10. Дополнительный объем лечебных мероприятий по основному заболеванию; 11. Медицинская эвакуация n

Электроимпульсная терапия (ЭИТ) ЭИТ – высокоэффективный метод лечения тахиаритмий, незаменимый при критическом состоянии больного. Абсолютными жизненными показаниями для проведения экстренной ЭИТ являются трепетание или фибрилляция желудочков (см. легочно-сердечную реанимацию) и тахикардии или тахисистолии, сопровождающиеся шоком или отеком легких. Экстренная ЭИТ обычно выполняется и в случаях выраженной (более 150 в 1 мин) тахикардии, особенно у пациентов с ОИМ, при нестабильной гемодинамике, сохраняющейся ангинозной боли или противопоказаниях к назначению антиаритмических средств.

n n n Перед проведением ЭИТ Преоксигенация (мин. 3 мин спокойного дыхания 100% О 2) Устанавливается венозный доступ Налаживается мониторинг: Sp. O 2 и кардиомониторинг Всем больным, находящимся в сознании необходимо обеспечить полноценное обезболивание. Для этого в/в медленно, как правило, вводят 0, 05 мг фентанила, в случаях ОКС или отека легких 5 -10 мг Морфина, в других случаях Кетамин - 0, 5 мг/кг. Введение в медикаментозный сон осуществляют с помощью диазепама – 5 мг препарата вводят внутривенно струйно медленно, а затем добавляют по 2 мг каждые 1 -2 мин до засыпания больного, врачи анестезиологиреаниматологи могут использовать тиопентал натрия или пропофол. Для предотвращения угнетения дыхания следует использовать минимально возможные дозы наркотических анальгетиков и диазепама.

n Техника проведения: положение больного на спине. Необходимо убедиться, что у него нет контакта с водой, какими – либо металлическими предметами (напармер, спинка кровати). Желательно удалить с тела больного металлические предметы (цепочки и т. д. ). На электроды наносится гель, если его нет, то они смачиваются обычным физиологическим раствором. Включаем дефибриллятор. Устанавливаем режим работы: для дефибрилляции – асинхронный, для купирования тахикардий и тахиаритмий – синхроный. Устанавливаем необходимый уровень энергии разряда – первый разряд для дефибрилляции 200 J, для кардиоверсии – 100 J. Размещаем электроды на грудной клетке. Существует 2 варианта их размещения: 1). Один электрод справа от рукоятки грудины; другой – слева под верхушкой сердца внутри от соска

n . 2). Один электрод спереди слева от грудины, второй сзади под левой лопаткой. Электроды плотно прижимаются к телу больного с силой примерно 10 кг. Громко предупреждаем окружающих о готовности к дефибрилляции, убеждаемся, что никто из окружающих не касается пациента или кровати. Вызываем электрический разряд, нажав на пусковую кнопку. Если эффект не достигнут – дефибрилляцию повторяем – при фибрилляции желудочков 300 -360 J. Осложнения при проведении дефибрилляции – ожоги кожи обычно I степени и специального лечения не требуют.
АРИТМИИ СЕРДЦА.ppt