лечение аритмии 5 курс.ppt
- Количество слайдов: 32
АРИТМИИ Доцент кафедры внутренних болезней № 3 УГМУ Бабич Н. Н.

ПРЕПАРАТОВ (E. V. WILLIAMS, 1984; ДОПОЛНЕННАЯ СОВРЕМЕННЫМИ ПРЕПАРАТАМИ) I. Мембраностабилизирующие – блокируют быстрый Na-ток, снижают крутизну и амплитуду 0 фазы потенциала действия, а , следовательно, и скорость проведения импульса. По влиянию на ЭРП: A. Умеренно удлиняют ЭРП и снижают проводимость: дизопирамид(ритмилен) прокаинамид(новокаинамид) хинидин B. Удлиняют ЭРП, но почти не влияют на проводимость : лидокаин мексилетин(риталмекс) С. Производные фенотиазинового ряда: морацизин, этмозин(значительно подавляют проводимость) пропафенон(ритмонорм, пропанорм)

II. B-АДРЕНОБЛОКАТОРЫ(СНИЖАЮТ ПРОВОДИМОСТЬ В AV-УЗЛЕ И УДЛИНЯЮТ ЕГО РЕПОЛЯРИЗАЦИЮ) - пропранолол - метопролол - d-соталол(соталекс) со свойствами III класса ! III. Блокаторы калиевых каналов – удлиняют реполяризацию во всех отделах сердца: - амиодарон(кордарон) - бретелий(орнид) - дофетилид, ибутилид, азимилид (действуют на ЭРП предсердий, но не желудочков, т. о. нет проаритмического эффекта) - d-соталол (более 360 мг/сутки) IV. Блокаторы медленных кальциевых каналов удлиняют проводимость в СА и AV – узлах: - верапамил - дилтиазем
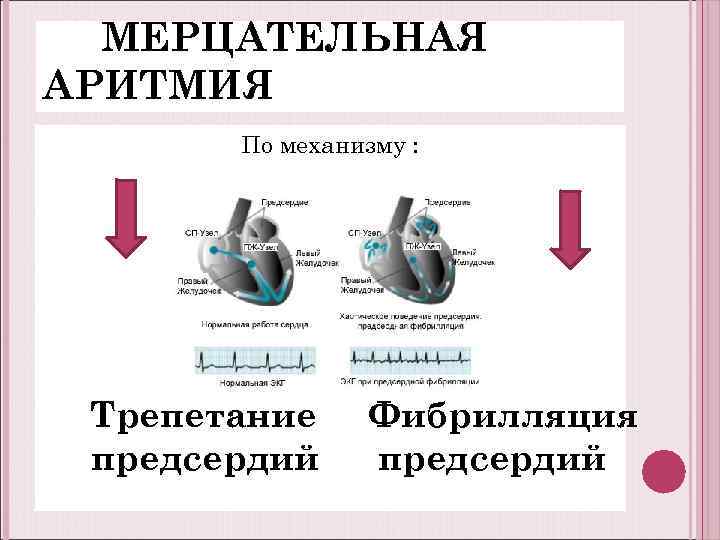
МЕРЦАТЕЛЬНАЯ АРИТМИЯ По механизму : Трепетание предсердий Фибрилляция предсердий

МЕРЦАТЕЛЬНАЯ АРИТМИЯ: Трепетание предсердий В классическом варианте это трикуспидальноистмус-зависимое макроre-intry - аритмогенным является мышечный мостик между устьем полой вены и трехстворчатым клапаном. Фибрилляция предсердий В основе локальное повышение эктопической активности в легочных венах далее на заднюю стенку предсердий. Триггер(пуск) Запускается роторный механизм ФП. Чаще это несколько микро-re-entry.

РЕМОДЕЛИРОВАНИЕ ПРЕДСЕРДИЙ: Электрофизиологическое – в основе лежит диссоциация между ЭРП и длиной цикла , т. е. « фибрилляция предсердий порождает фибрилляцию предсердий» . Ремоделирование развивается уже после первого пароксизма ( первый месяц оно обратимо- страдают КСа каналы ) Гибернация, апоптоз, тромбообразование , изменение в системе ряда ферментов
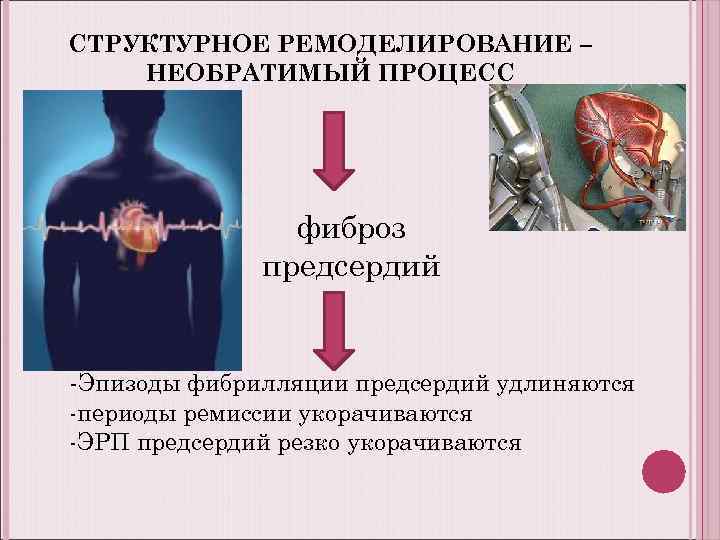
СТРУКТУРНОЕ РЕМОДЕЛИРОВАНИЕ – НЕОБРАТИМЫЙ ПРОЦЕСС фиброз предсердий -Эпизоды фибрилляции предсердий удлиняются -периоды ремиссии укорачиваются -ЭРП предсердий резко укорачиваются

РААС – ЭТО: 1. 2. Фактор аритмогенеза Участник формирования структурного ремоделирования Увеличение давления в левом предсердии уже на 10 мм. вод. стимулирует активность РААС Этим обосновывается применение и. АПФ, блокаторов АРА, статинов, омега-3 -полиненасыщенных жирных кислот
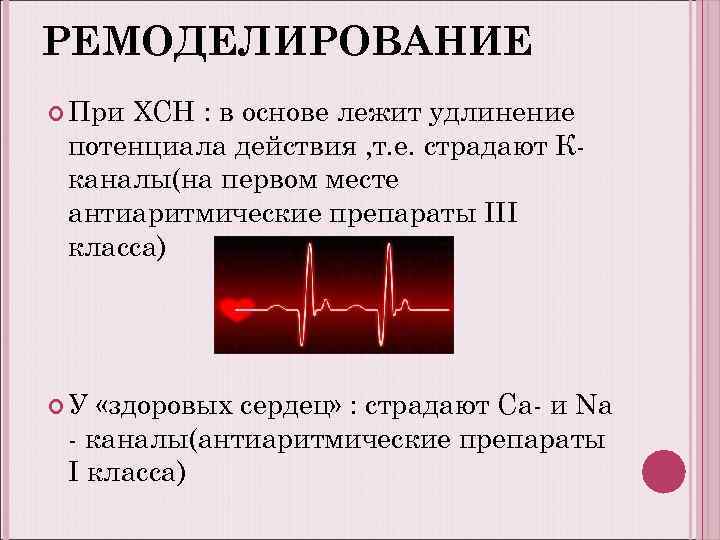
РЕМОДЕЛИРОВАНИЕ При ХСН : в основе лежит удлинение потенциала действия , т. е. страдают Кканалы(на первом месте антиаритмические препараты III класса) У «здоровых сердец» : страдают Са- и Na - каналы(антиаритмические препараты I класса)

ЭТИОЛОГИЯ ФП: Артериальная гипертензия > 40% ИБС Пороки сердца(митральные !) ХСН КМП Сахарный диабет (в сочетании с АГ и ожирением) «праздничное сердце» – алкоголизация Электролитные нарушения Наследственная предрасположенность Патология щитовидной железы СССУ Синдром WPW(ФП с манифестацией дополнительного пути проведения Идиопатическая (здоровые молодые люди 12 -30% )
МЕТОДЫ ЛЕЧЕНИЯ: • • Медикаментозный Хирургический: радиочастотная абляция фокуса аритмии с последующей имплантацией ЭКС, но с электродами в ПЖ и ЛЖ(один электрод в ПЖ асинхрония желудочков через 2 -3 года ХСН
• оперативное + устранение аритмии(коррекция порока, устранение аритмии) При ТП на первом месте лечение хирургическое(эффективность до 8090%), медикаментозное малоэффективно При ФП – выбор метода(любой из трех в конкретном случае)

ВЫБОР ЛЕЧЕБНОЙ ТАКТИКИ: Восстанавливать сердечный ритм или контролировать ЧСЖ без восстановления сердечного ритма? Для этого оценить : Степень риска тромбоэмболии Возможность удержать сердечный ритм (конечнодиастолическое давление, фракция выброса ЛЖ) Эффективность проводимой ранее терапии , если это не первый срыв Исключить патологию щитовидной железы Исключить кардит

ПРОТИВОПОКАЗАНИЯ К ВОССТАНОВЛЕНИЮ СЕРДЕЧНОГО РИТМА ПРИ ФП: Длительность ФП > 1 года Увеличение ЛП(> 4, 5 см передне-задний размер, Р>0 ) Тромбоэмболии в анамнезе Наличие тромбов в полостях сердца(Эхо. КГ, в том числе чрезпищеводная Неэффективность прежних попыток восстановления сердечного ритма Кардиомегалия ( ФВ ЛЖ ≤ 45 -35%) CCCУ Патология щитовидной железы (декомпенсированные, нелеченные состояния) кардит

ФРАГМЕНТЫ РЕКОМЕНДАЦИЙ ПО ЛЕЧЕНИЮ ФП 2011 (ACC/AHA/ESC): Классификация ФП: впервые выявленная Пароксизмальная – прекращается самостоятельно, длится ≤ 24 часа Персистирующая (устойчивая)– не прекращается самостоятельно, длится > 7 суток Длительно персистирующая –более года. Можно пробовать востанавливать синусовый ритм. Постоянная – попытки кардиоверсии были неудачными или не прекращались из-за прогностической нецелесообразности

ФАРМАКОЛОГИЧЕСКАЯ КАРДИОВЕРСИЯ: В стационаре всегда!!! I В первые 48 часов: эффективно! Можно без предварительной антикоагулянтной терапии Пропафенон(ритмонорм) 450 – 600 мг внутрь или 1, 5 – 2, 0 мг/кг в течение 20 мин в/в. Кордарон 5 -7 мг/кг в течение 30 -60 мин. в/в, затем 1, 21, 8 г/сут в/в, на следующие сутки 200 – 400 мг/сутки per os. Курс до общей дозы 10 гр. Хинидин+верапамил(для блокады проведения в AV – узле) верапамил 160 мг/сут. внутрь, хинидин начать через 20 мин после верапамила 0, 75 – 1, 5 г в несколько приемов в течение 12 часов внутрь.
II. В ПЕРВЫЕ 7 ДНЕЙ И БОЛЕЕ 7 ДНЕЙ: Амиадарон, пропафенон – как и в первом случае, они наиболее эффективны, но кордарон здесь можно не форсировать. Можно: хинидин но уровень доказательности новокаинамид низкий!!! дигоксин больших исследований не проводилось!!!

АНТИКОАГУЛЯНТНАЯ ТЕРАПИЯ ФП Шкала CHA 2 DS 2 -VASc Фактор риска ТЭ. Баллы C Congestive heart failure or Left ventricular systolic dysfunction (Хроническая сердечная недостаточность или дисфункция левого желудочка)-1 H Hypertension (Артериальная гипертензия)-1 A 2 Age (Возраст) ≥ 75 лет-2 D Diabetes mellitus (Сахарный диабет)-1

S 2 Stroke or TIA or thromboembolism (Инсульт, или транзиторная ишемическая атака, или тромбоэмболия в анамнезе)-2 V Vascular disease (Сосудистые заболевания, то есть заболевания периферических артерий, инфаркт миокарда, атеросклероз аорты)-1 A Age (Возраст) 65— 74 года-1 Sc Sex category (Женский пол)-1

Антикоагулянтная терапия необходима для профилактики самого грозного осложнения ФП — тромбоэмболии. С этой целью применяют пероральные непрямые антикоагулянты (как правило, варфарин) или ацетилсалициловую кислоту (или клопидогрел). Показания для антикоагуляции и выбор препарата определяются риском тромбоэмболии, который рассчитывают по шкалам CHADS 2 или CHA 2 DS 2 -VASc[23]. Если сумма баллов по шкале CHADS 2 ≥ 2, то при отсутствии противопоказаний показана длительная терапия пероральными антикоагулянтами (например, варфарином с поддержанием МНО 2 -3). Если сумма баллов по шкале CHADS 2 0— 1, рекомендуют более точно оценить риск тромбоэмболии по шкале CHA 2 DS 2 -VASc[29]. При этом, если ≥ 2 баллов, — назначают пероральные непрямые антикоагулянты, 1 балл — пероральные непрямые антикоагулянты (предпочтительно) или ацетилсалициловую кислоту 75— 325 мг в сутки, 0 баллов — антикоагулянтная терапия не требуется (предпочтительно) либо ацетилсалициловая кислота в той же дозе. Однако антикоагулянтная терапия опасна кровотечениями. Для оценки риска данного осложнения разработана шкала HASBLED[30]. Сумма баллов ≥ 3 указывает на высокий риск кровотечения, и применение любого антитромботического препарата требует особой осторожности[31].

Шкала HAS-BLED Клиническая характеристика. Баллы H Hypertension (Артериальная гипертензия)1 A Abnormal renal/liver function (Нарушение функции печени или почек — по 1 баллу)1 или 2 S Stroke (Инсульт в анамнезе)1 B Bleeding history or predisposition (Кровотечение в анамнезе или склонность к нему)1 L Labile INR (Лабильное МНО)1 E Elderly (Возраст >65 лет)1 D Drugs/alcohol concomitantly (Прием некоторых лекарств/алкоголя — по 1 баллу)1 или 2

В АМБУЛАТОРНЫХ УСЛОВИЯХ: Допускается у лиц : без структурных изменений сердца I. II. без брадикардии без СА-узла с низким риском тромбоэмболических осложнений Кордарон/соталол - дозы должны быть в 2 раза снижены Пропафенон - если раньше был эффект , то: 1 доза – 300 мг нет эффекта , то 2 доза - 150 мг через 1 час, затем по 200 мг каждые 8 часов до восстановления сердечного ритма, но не более 4 дней.
ЭЛЕКТРИЧЕСКАЯ КАРДИОВЕРСИЯ: I. В неотложном порядке(без предварительной подготовки антикоагулянтами): - при снижении САД < 90 мм. рт. ст. - ЧСС > 150 уд/мин - ОСН и/или ОКС на фоне пароксизма (т. е. коллапс, шок, ишемия мозга, ОСН, ОКС )

II. Плановая – показания к восстановлению ритма 1. 2. 3. 4. есть, но нет эффекта от медикаментозной терапии: Антикоагулянты за 2 недели (гепарин, варфарин) Обезболивание внутривенное 1 разряд 100 Дж нет эффекта 200 Дж и 3 разряд - 360 Дж Пароксизм > 24 часов – начальный разряд – 200 Дж

ЭКСТРАСИСТОЛИЯ НЕ ВСЕГДА ТРЕБУЕТ АКТИВНОЙ АНТИАРИТМИЧЕСКОЙТЕРАПИИ Лечить основное заболевание. Чаще патология сердца отсутствует. Пациенту разъяснить доброкачественный характер аритмии. Врач должен помнить о негативной стороне действия аритмиков ( ↓АД, ↓ФВ, аритмогенность). Так же не нуждаются в антиаритмических препаратах следующие виды экстрасистолии: Без объективной симитоматики. Без субъективных проявлений. Не угрожающая переходом в опасные виды аритмии. Редкие монотопные экстрасистолии. Единичные поздние желудочковые экстрасистолии.

ЭКСТРАСИСТОЛИЯ: I. СУПЕРАВЕНТРИКУЛЯРНАЯ ПОКАЗАНИЯ К АНТИАРИТМИЧЕСКОЙ ТЕРАПИ: - 500 эпизодов в сутки у пациентов с пороками сердца и другими заболеваниями, когда есть ↑ ЛП-это может быть предвестником развития мерцательной аритмии. II. Желудочковая экстрасистолия Lown , 1973 0 -нет экстрасистолы 1 -единичные, реже 1 в 1 мин( 30 в час). 2 -частые, чаще 1 в 1(больше 30 в час). 3 -политопные. 4 а-желудочковая бигеминия. 4 б-групповые(3 и более). 5 - «R на T» .
ПОКАЗАНИЯ К АНТИАРИТМИКАМ 3 -4 градации по Lown, угрожающие переходом в желудочковую тахикардию, фибриляцию желудочков. Развитие или прогрессирование симптомов сердечной недостаточности. Препараты выбора: (эффективность больше 70%) амиодарон пропафенон мексилетин В-блокаторы(особенно , если ЭС возникают на фоне физических или эмоциональных нагрузок)

ПРИМЕЧАНИЕ У больных, перенесших ИМ+ ХСН-не рекомендуются препараты 1 класса, так риск внезапной и общей смертности(CAST-1, 2). Кордарон- смертность в постинфарктном периоде. Пациентам с некоронарогенными заболеваниями, без АВ, препараты 1 класса не риск летальность, т. е рекомендуются.

ПАРОКСИЗМАЛЬНАЯ СУПРАВЕНТРИКУЛЯРНАЯ АРИТМИЯ Механическое раздражение n. Vagus ( эффективны натуживание на высоте вдоха и массаж каротидного синуса) нет эффекта АТФ в/в болюсно 20 мг( АВ блокада на 1 мин) нет эффекта гемодинамика стабильна гемодинамика не стабильна -верапамил 10 мг в/в стр в/в кордарон Альтернатива: нет эффекта -новокаинамид -пропроналол -пропафенон ЭИТ в условиях ПИТ
ПАРОКСИЗМАЛЬНАЯ ЖЕЛУДОЧКОВАЯ ТАХИКАРДИЯ – ЭТО: ритмы из очагов, дистальнее бифуркации п. Гиса с частотой 130 -250 в мин Залпы желудочковых экстрасистол 5 и более подряд Эпизод > 30 мин – стойкая аритмия Эпизод < 30 мин – нестойкая Профилактика: КАГ реваскуляризация Имплантация дефибрилятора Радиочастотная абляция Иссечение аневризмы

УДАР ПО ГРУДИНЕ Низкое АД Начать с ЭИТ: 200 Дж 360 Дж умеренное ↓АД начать с кордарона: 150 мг за 10 мин в/в, затем 300 мг за 2 час капельно, затем в/в капельно медленно до 1800 мг/сут нет ↓АД начать с лидокаина в/в стр. 200 мг за 5 мин Болюс 1 мг/кг в/в стр. - 50 -100 мг затем 0. 5 мг/кг в/в кап. до восстановления ритма. Болюсы повторять каждые 10 мин.

Спасибо за внимание!
лечение аритмии 5 курс.ppt