17 Аппаратура искусственного очищения крови.ppt
- Количество слайдов: 41
 Аппаратура искусственного очищения крови
Аппаратура искусственного очищения крови
 Искусственное очищение крови (ИОК), основанное на экстракорпоральной перфузии биожидкостей успешно и интенсивно используется: • для лечения острой почечной недостаточности, возникающей в результате различного рода заболеваний, послеоперационных осложнений, отравлений, травм, радиационных поражений; • для длительного жизнеобеспечения больных с хроническими заболеваниями почек (2 -3 раза в неделю по 4 -5 часов в течение всей жизни); • для подготовки больных к пересадке почки и в послеоперационный период.
Искусственное очищение крови (ИОК), основанное на экстракорпоральной перфузии биожидкостей успешно и интенсивно используется: • для лечения острой почечной недостаточности, возникающей в результате различного рода заболеваний, послеоперационных осложнений, отравлений, травм, радиационных поражений; • для длительного жизнеобеспечения больных с хроническими заболеваниями почек (2 -3 раза в неделю по 4 -5 часов в течение всей жизни); • для подготовки больных к пересадке почки и в послеоперационный период.
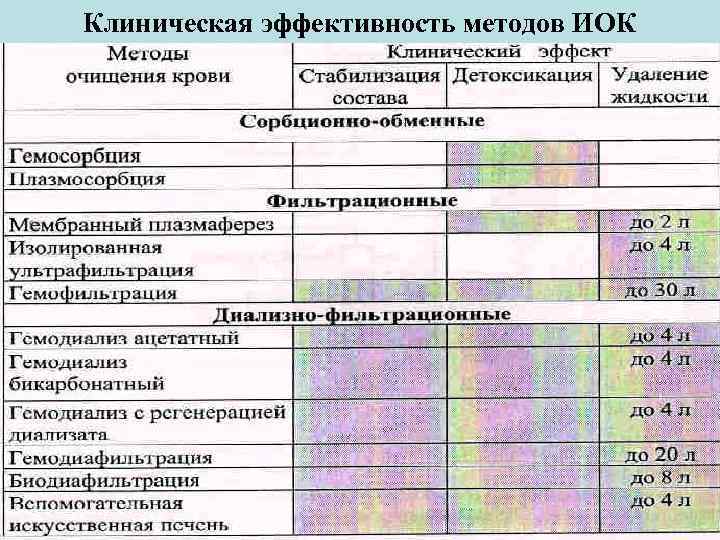 Клиническая эффективность методов ИОК
Клиническая эффективность методов ИОК
 Наиболее просты в применении инфузия и сорбционно-обменные методы эфферентной медицины, однако эти методы практически не позволяют оперативно управлять ходом процедуры. Эффективность этих методов определяется свойствами сорбентов и лекарственных средств, а результаты воздействия могут быть оценены лишь в межоперационный период по состоянию пациента и данным биохимических исследований.
Наиболее просты в применении инфузия и сорбционно-обменные методы эфферентной медицины, однако эти методы практически не позволяют оперативно управлять ходом процедуры. Эффективность этих методов определяется свойствами сорбентов и лекарственных средств, а результаты воздействия могут быть оценены лишь в межоперационный период по состоянию пациента и данным биохимических исследований.
 Фильтрационные методы более сложны в применении, основаны на механизмах фильтрации и осмоса. Эффект воздействия определяется фильтрационными характеристиками массообменника (ультрафильтра, гемофильтра, плазмофильтра), временем и объемной скоростью перфузии, реологией крови и составом субституата, замещающего часть фильтрата. Тем не менее, результаты воздействия также могут быть оценены лишь в межоперационный период по состоянию пациента и данным биохимических исследований
Фильтрационные методы более сложны в применении, основаны на механизмах фильтрации и осмоса. Эффект воздействия определяется фильтрационными характеристиками массообменника (ультрафильтра, гемофильтра, плазмофильтра), временем и объемной скоростью перфузии, реологией крови и составом субституата, замещающего часть фильтрата. Тем не менее, результаты воздействия также могут быть оценены лишь в межоперационный период по состоянию пациента и данным биохимических исследований
 Диализно-фильтрационные методы существенно более физиологичны вследствие своей управляемости и предсказуемости клинических результатов. При этом меньшее быстродействие компенсируется лучшей переносимостью хроническими больными. Однако эти методы требуют более сложной и дорогостоящей аппаратуры, высокой квалификации и организованности персонала. Клинический эффект этих методов определяется механизмами молекулярной диффузии, осмоса, конвекции и фильтрации веществ через полупроницаемые мембраны диализатора или гемофильтра, а также параметрами управляющих сред (инфузата, субституата и диализата).
Диализно-фильтрационные методы существенно более физиологичны вследствие своей управляемости и предсказуемости клинических результатов. При этом меньшее быстродействие компенсируется лучшей переносимостью хроническими больными. Однако эти методы требуют более сложной и дорогостоящей аппаратуры, высокой квалификации и организованности персонала. Клинический эффект этих методов определяется механизмами молекулярной диффузии, осмоса, конвекции и фильтрации веществ через полупроницаемые мембраны диализатора или гемофильтра, а также параметрами управляющих сред (инфузата, субституата и диализата).
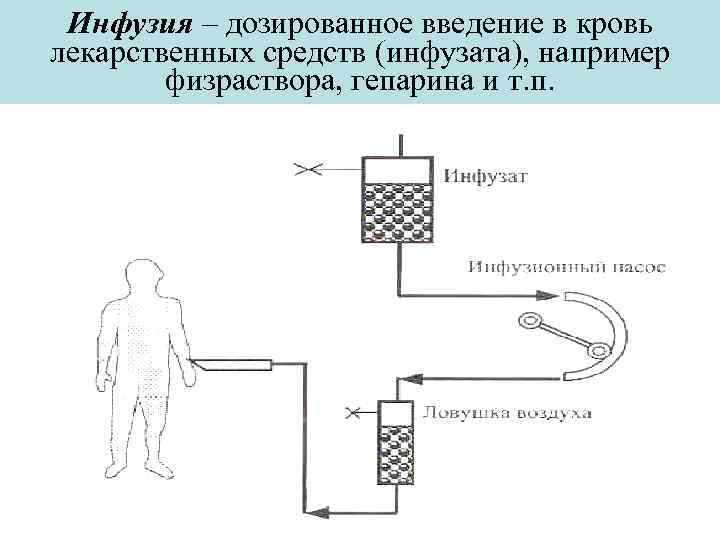 Инфузия – дозированное введение в кровь лекарственных средств (инфузата), например физраствора, гепарина и т. п.
Инфузия – дозированное введение в кровь лекарственных средств (инфузата), например физраствора, гепарина и т. п.
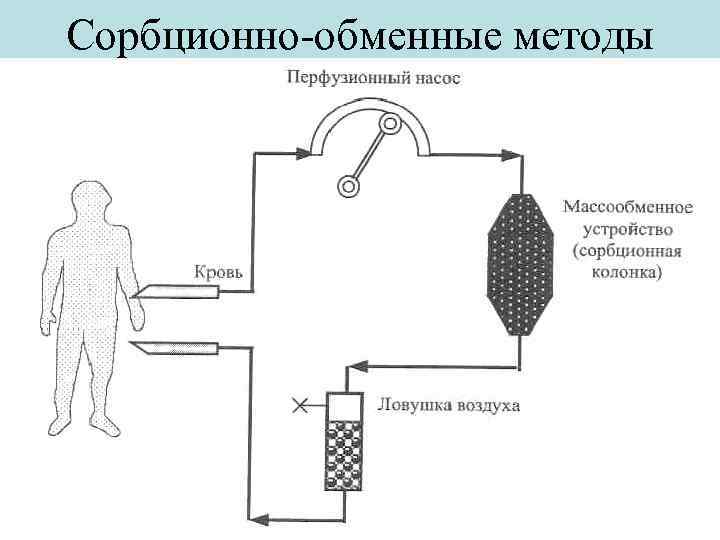 Сорбционно-обменные методы
Сорбционно-обменные методы
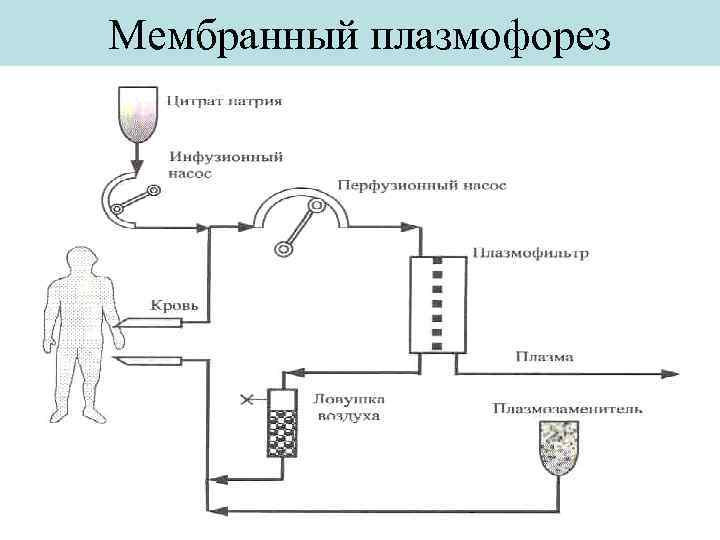 Мембранный плазмофорез
Мембранный плазмофорез
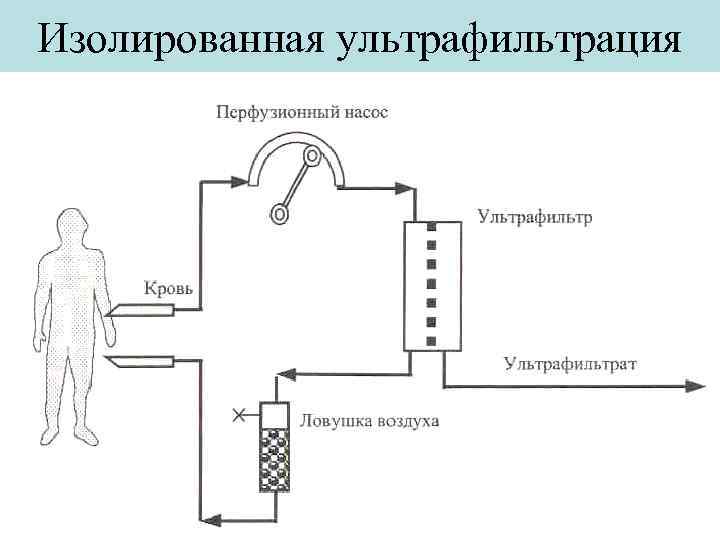 Изолированная ультрафильтрация
Изолированная ультрафильтрация
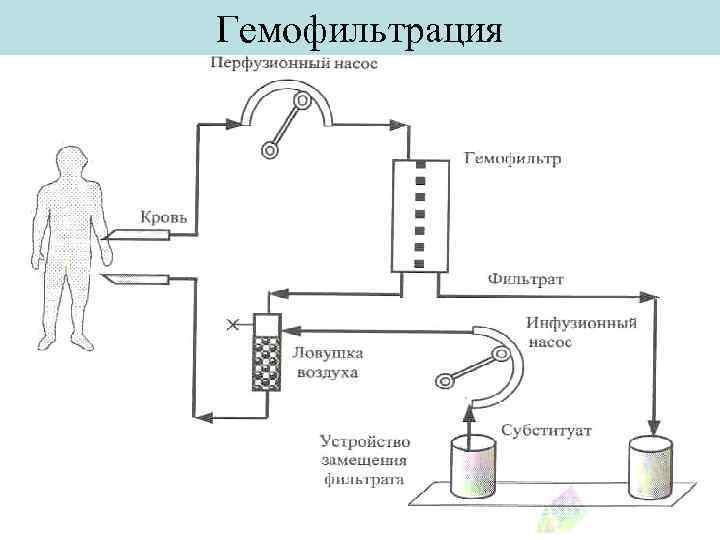 Гемофильтрация
Гемофильтрация
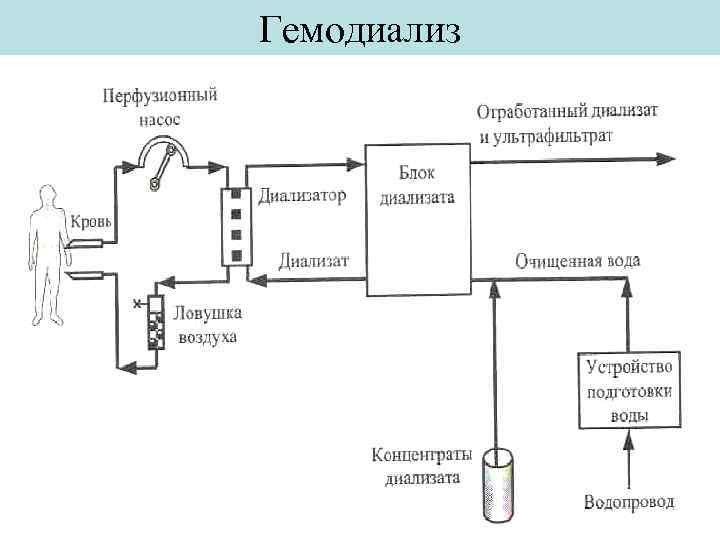 Гемодиализ
Гемодиализ
 Гемодиализ с регенерацией диализата
Гемодиализ с регенерацией диализата
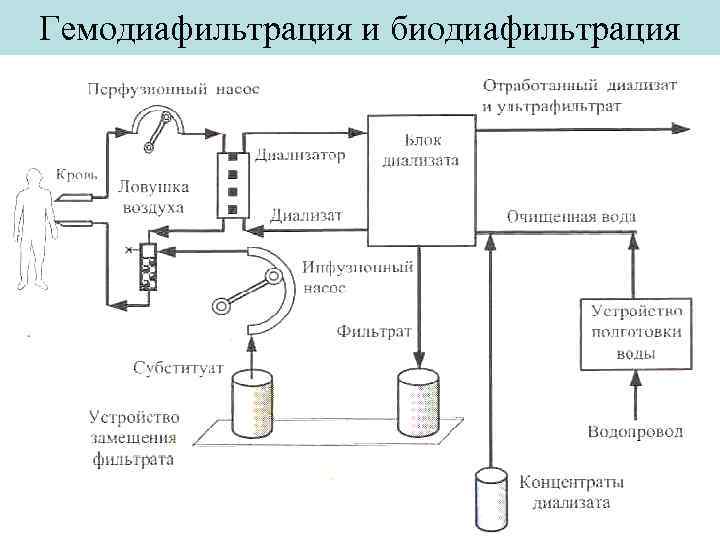 Гемодиафильтрация и биодиафильтрация
Гемодиафильтрация и биодиафильтрация
 Сорбционно-обменные методы – методы эфферентной медицины (от лат. efferent - выводить), при которых осуществляется детоксикация и коррекция состава крови путем ее экстракорпоральной перфузии через массообменную колонку. Отличительными особенностями всех сорбционных методов являются • высокоэффективное удаление токсичных продуктов с большими ОММ; • высокое быстродействие (1 -2 часа).
Сорбционно-обменные методы – методы эфферентной медицины (от лат. efferent - выводить), при которых осуществляется детоксикация и коррекция состава крови путем ее экстракорпоральной перфузии через массообменную колонку. Отличительными особенностями всех сорбционных методов являются • высокоэффективное удаление токсичных продуктов с большими ОММ; • высокое быстродействие (1 -2 часа).
 Гемосорбция (от гемо. . . и латинского sorbeo поглощаю), метод внепочечного очищения крови от токсических веществ путем прокачивания ее через колонку с сорбентом (активный уголь, ионообменные смолы). Недостатки: • травматичность цельной крови; • отсутствие высокоэффективных сорбентов для удаления из крови мочевины; • невозможность удаления избытка воды.
Гемосорбция (от гемо. . . и латинского sorbeo поглощаю), метод внепочечного очищения крови от токсических веществ путем прокачивания ее через колонку с сорбентом (активный уголь, ионообменные смолы). Недостатки: • травматичность цельной крови; • отсутствие высокоэффективных сорбентов для удаления из крови мочевины; • невозможность удаления избытка воды.
 Плазмосорбция характеризуется практическим отсутствием травмы крови, возможностью применения более эффективных сорбентов, агрессивных к форменным элементам крови, снижением количества дорогостоящих сорбентов, возвращением пациенту полезных веществ плазмы.
Плазмосорбция характеризуется практическим отсутствием травмы крови, возможностью применения более эффективных сорбентов, агрессивных к форменным элементам крови, снижением количества дорогостоящих сорбентов, возвращением пациенту полезных веществ плазмы.
 Методы эфферентной медицины с использованием полупроницаемых мембран (фильтрационные и диализно-фильтрационные), характеризуются большей физиологичностью (меньшим риском травмы крови, большей избирательностью воздействия, и возможностью управлением этим воздействием на состояние пациента. При мембранном плазмофорезе детоксикация организмаосуществляется путем экстракорпоральной перфузии крови через мембранный массообменник (плазмофильтр), который служит для отделения плазмы крови от форменных элементов (аферез), и замещения выделенной плазмы заменяющими растворами – субституатами, препаратами крови или кровезаменителями.
Методы эфферентной медицины с использованием полупроницаемых мембран (фильтрационные и диализно-фильтрационные), характеризуются большей физиологичностью (меньшим риском травмы крови, большей избирательностью воздействия, и возможностью управлением этим воздействием на состояние пациента. При мембранном плазмофорезе детоксикация организмаосуществляется путем экстракорпоральной перфузии крови через мембранный массообменник (плазмофильтр), который служит для отделения плазмы крови от форменных элементов (аферез), и замещения выделенной плазмы заменяющими растворами – субституатами, препаратами крови или кровезаменителями.
 Мембранный плазмофорез, изолированная ультрафильтрация и гемофильтрация (фильтрационные методы) – методы эфферентной медицины, при которых перемещение крови осуществляется через плазмофильтр, ультрафильтр или гемофильтр, соответственно. В фильтре под воздействием трансмембранного давления из крови через мембрану удаляется избыточная вода с растворенными в ней веществами.
Мембранный плазмофорез, изолированная ультрафильтрация и гемофильтрация (фильтрационные методы) – методы эфферентной медицины, при которых перемещение крови осуществляется через плазмофильтр, ультрафильтр или гемофильтр, соответственно. В фильтре под воздействием трансмембранного давления из крови через мембрану удаляется избыточная вода с растворенными в ней веществами.
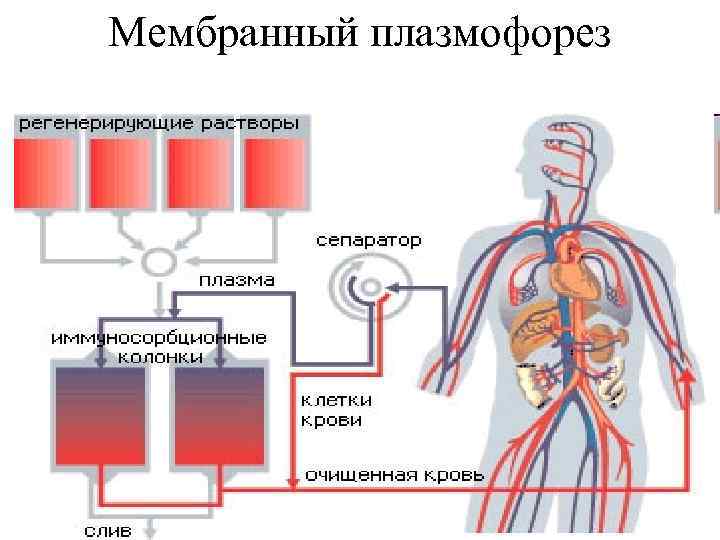 Мембранный плазмофорез
Мембранный плазмофорез
 История диализа Диализ - "избирательная диффузия". Диффузия - это перемещение веществ от высокой концентрации к более низкой сквозь полупроницаемую мембрану. Избирательная диффузия - это диффузия, в процессе которой, в зависимости от мембраны, некоторые вещества будут проникать сквозь мембрану, а некоторые - нет. Работы Томаса Грахама с растительным пергаментом свидетельствуют, что последний действует как полупроводящая мембрана. Позже Грахам назвал это открытие "диализом", что в переводе с греческого значит "проникновение". Основные даты развития диализа: • 1913 год - Абель, Ровентри и Тёрнер создали аппарат для диализа крови. • 1943 год - Кольф и Берк разработали первый диализатор успешно примененный в клинике. • 1948 год - Скеггс-Леонардс сконструировал пластинчатый диализатор. • 1956 год - Фирма "Травенол" разработала первый одноразовый "катушечный" диализатор. • 1956 год - В США созданы мембраны в виде полых синтетических волокон для диализа. • 1956 год - Фирма "Гамбро" открыла производство одноразовых пластинчатых диализаторов в Европе. • 1960 год - Киил открыл простейший противоточный метод с параллельным потоком.
История диализа Диализ - "избирательная диффузия". Диффузия - это перемещение веществ от высокой концентрации к более низкой сквозь полупроницаемую мембрану. Избирательная диффузия - это диффузия, в процессе которой, в зависимости от мембраны, некоторые вещества будут проникать сквозь мембрану, а некоторые - нет. Работы Томаса Грахама с растительным пергаментом свидетельствуют, что последний действует как полупроводящая мембрана. Позже Грахам назвал это открытие "диализом", что в переводе с греческого значит "проникновение". Основные даты развития диализа: • 1913 год - Абель, Ровентри и Тёрнер создали аппарат для диализа крови. • 1943 год - Кольф и Берк разработали первый диализатор успешно примененный в клинике. • 1948 год - Скеггс-Леонардс сконструировал пластинчатый диализатор. • 1956 год - Фирма "Травенол" разработала первый одноразовый "катушечный" диализатор. • 1956 год - В США созданы мембраны в виде полых синтетических волокон для диализа. • 1956 год - Фирма "Гамбро" открыла производство одноразовых пластинчатых диализаторов в Европе. • 1960 год - Киил открыл простейший противоточный метод с параллельным потоком.
 ДИАЛИЗАТОРЫ Несмотря на разнообразие конструкций, все аппараты искусственной почки имеют одну схему и состоят из диализатора, устройства для приготовления и подачи в диализатор диализирующего раствора, перфузионного устройства, обеспечивающего продвижение крови через диализатор, и монитора. Диализатор — основная часть аппарата. Важнейшим функциональным элементом его является полупроницаемая диализная мембрана, которую изготовляют из естественного материала — купроаммониевой целлюлозы (купрофан), гидратцеллюлозы, ацетатцеллюлозы, модифицированной целлюлозы (нефрофан), а также из синтетических материалов — сополимера акрилонитрила, полисульфона, эгилвинилалкоголя, метилметакрилата. Мембрана разделяет внутреннее пространство диализатора на две части (для крови и раствора), каждая из которых имеет свой вход и выход. •
ДИАЛИЗАТОРЫ Несмотря на разнообразие конструкций, все аппараты искусственной почки имеют одну схему и состоят из диализатора, устройства для приготовления и подачи в диализатор диализирующего раствора, перфузионного устройства, обеспечивающего продвижение крови через диализатор, и монитора. Диализатор — основная часть аппарата. Важнейшим функциональным элементом его является полупроницаемая диализная мембрана, которую изготовляют из естественного материала — купроаммониевой целлюлозы (купрофан), гидратцеллюлозы, ацетатцеллюлозы, модифицированной целлюлозы (нефрофан), а также из синтетических материалов — сополимера акрилонитрила, полисульфона, эгилвинилалкоголя, метилметакрилата. Мембрана разделяет внутреннее пространство диализатора на две части (для крови и раствора), каждая из которых имеет свой вход и выход. •
 Площадь мембраны в диализаторах для взрослых составляет от 0, 8 до 2 м 2, в диализаторах для детей — от 0, 2 до 0, 6 м 2. Проницаемость для воды и других растворенных веществ у каждого типа мембран зависит от их толщины, количества и диаметра пор. Выпускают мембраны толщиной 8, 11, 15 и 30 мкм. Диаметр пор 0, 5 … 5 нм.
Площадь мембраны в диализаторах для взрослых составляет от 0, 8 до 2 м 2, в диализаторах для детей — от 0, 2 до 0, 6 м 2. Проницаемость для воды и других растворенных веществ у каждого типа мембран зависит от их толщины, количества и диаметра пор. Выпускают мембраны толщиной 8, 11, 15 и 30 мкм. Диаметр пор 0, 5 … 5 нм.
 • Гидравлическую проницаемость мембран характеризуют по коэффициенту ультрафильтрации. Выпускают диализаторы малой (2— 3 мл/ч×мм рт. ст. ), средней (4— 6 мл/ч×мм рт. ст. ), высокой (8— 12 мл/ч×мм рт. ст. ) гидравлической проницаемостью. У гемодиафильтров этот показатель составляет от 20 до 60 мл/ч×мм рт. ст. Высокопроницаемые диализаторы и гемодиафильтры рекомендуется применять только с аппаратами, в которых предусмотрен прецизионно точный флоуметрический или волюметричсский контроль за количеством удаляемой жидкости.
• Гидравлическую проницаемость мембран характеризуют по коэффициенту ультрафильтрации. Выпускают диализаторы малой (2— 3 мл/ч×мм рт. ст. ), средней (4— 6 мл/ч×мм рт. ст. ), высокой (8— 12 мл/ч×мм рт. ст. ) гидравлической проницаемостью. У гемодиафильтров этот показатель составляет от 20 до 60 мл/ч×мм рт. ст. Высокопроницаемые диализаторы и гемодиафильтры рекомендуется применять только с аппаратами, в которых предусмотрен прецизионно точный флоуметрический или волюметричсский контроль за количеством удаляемой жидкости.
 • Диализирующий раствор по составу близок к ультрафильтрату плазмы и предназначен корригировать уремические нарушения солевого и кислотно-основного состава крови. В качестве буферного основания в диализирующий раствор добавляют определенное количество натрия ацетата или натрия гидрокарбоната. В раствор вводят натрия лактат.
• Диализирующий раствор по составу близок к ультрафильтрату плазмы и предназначен корригировать уремические нарушения солевого и кислотно-основного состава крови. В качестве буферного основания в диализирующий раствор добавляют определенное количество натрия ацетата или натрия гидрокарбоната. В раствор вводят натрия лактат.
 • Аппарат искусственной почки предназначен для приготовления диализирующего раствора перфузии диализатора кровью и раствором гепаринизации крови в диализаторе, ультра фильтрации и слежения за ходом процедуры (мониторинга). Диализирующий раствор приготовляют из солевого концентрата и очищенной воды с помощью индивидуальной или центральной системы. Далее раствор в аппарате подогревается до t° 38— 39°, освобождается от воздуха, проверяется на содержание солей и подается с определенной скоростью и под определенным давлением в диализатор. Перегретый или имеющий неправильный состав раствор сливается в дренаж, минуя диализатор. • Диализатор с кровопроводящими магистралями составляет систему экстракорпоральной циркуляции. Перфузионным насосом, установленным на артериальной линии, кровь извлекается у больного и под давлением прокачивается через диализатор, где она очищается. Скорость перфузии крови — обычно в пределах 250— 350 мл/мин, но при ультракоротком Г. достигает 500— 600 мл/мин. Для введения гепарина в аппарате предусмотрен специальный дозатор, а в магистрали — отвод для присоединения шприца. •
• Аппарат искусственной почки предназначен для приготовления диализирующего раствора перфузии диализатора кровью и раствором гепаринизации крови в диализаторе, ультра фильтрации и слежения за ходом процедуры (мониторинга). Диализирующий раствор приготовляют из солевого концентрата и очищенной воды с помощью индивидуальной или центральной системы. Далее раствор в аппарате подогревается до t° 38— 39°, освобождается от воздуха, проверяется на содержание солей и подается с определенной скоростью и под определенным давлением в диализатор. Перегретый или имеющий неправильный состав раствор сливается в дренаж, минуя диализатор. • Диализатор с кровопроводящими магистралями составляет систему экстракорпоральной циркуляции. Перфузионным насосом, установленным на артериальной линии, кровь извлекается у больного и под давлением прокачивается через диализатор, где она очищается. Скорость перфузии крови — обычно в пределах 250— 350 мл/мин, но при ультракоротком Г. достигает 500— 600 мл/мин. Для введения гепарина в аппарате предусмотрен специальный дозатор, а в магистрали — отвод для присоединения шприца. •
 Перед проведением процедуры аппарат искусственной почки стерилизуют и промывают, подключают канистру с концентратом солей, подсоединяют диализатор с трубчатыми магистралями, промывают их изотоническим раствором хлорида натрия с гепарином. Через сосудистый доступ соединяют диализатор с пациентом, заполняют диализатор кровью, одновременно в систему вводят гепарин для предупреждения свертывания крови.
Перед проведением процедуры аппарат искусственной почки стерилизуют и промывают, подключают канистру с концентратом солей, подсоединяют диализатор с трубчатыми магистралями, промывают их изотоническим раствором хлорида натрия с гепарином. Через сосудистый доступ соединяют диализатор с пациентом, заполняют диализатор кровью, одновременно в систему вводят гепарин для предупреждения свертывания крови.
 Присоединяют аппарат к больному вено-венозным или артериовенозным способом. При необходимости многократного применения гемодиализа пациенту имплантируют наружный артериовенозный шунт или накладывают подкожное соустье между артерией и веной. С помощью монитора осуществляют контроль и регуляцию химического состава, р. Н, давления и температуры диализирующего раствора, скорости его прохождения, давления крови в аппарате и др. Безопасность пациента обеспечивают специальные технические устройства, защищающие его от воздушной эмболии, утечки крови в диализат, избыточной ультрафильтрации, бактериального загрязнения. Предусмотрено также поочередное переключение линий крови, позволяющее забирать и возвращать кровь из аппарата через один сосудистый катетер, а в случае необходимости проводить изолированную ультрафильтрацию без диализа.
Присоединяют аппарат к больному вено-венозным или артериовенозным способом. При необходимости многократного применения гемодиализа пациенту имплантируют наружный артериовенозный шунт или накладывают подкожное соустье между артерией и веной. С помощью монитора осуществляют контроль и регуляцию химического состава, р. Н, давления и температуры диализирующего раствора, скорости его прохождения, давления крови в аппарате и др. Безопасность пациента обеспечивают специальные технические устройства, защищающие его от воздушной эмболии, утечки крови в диализат, избыточной ультрафильтрации, бактериального загрязнения. Предусмотрено также поочередное переключение линий крови, позволяющее забирать и возвращать кровь из аппарата через один сосудистый катетер, а в случае необходимости проводить изолированную ультрафильтрацию без диализа.
 Длительность гемодиализа 5— 6 ч. В ходе процедуры ведут постоянное наблюдение за АД, пульсом больного и другими показателями, а также за состоянием сосудистого доступа. По окончании процедуры на область накладывают асептическую повязку. Гидравлическую часть прибора стерилизуют.
Длительность гемодиализа 5— 6 ч. В ходе процедуры ведут постоянное наблюдение за АД, пульсом больного и другими показателями, а также за состоянием сосудистого доступа. По окончании процедуры на область накладывают асептическую повязку. Гидравлическую часть прибора стерилизуют.
 Диализатор — общее название приборов и аппаратов, применяемых для диализа.
Диализатор — общее название приборов и аппаратов, применяемых для диализа.
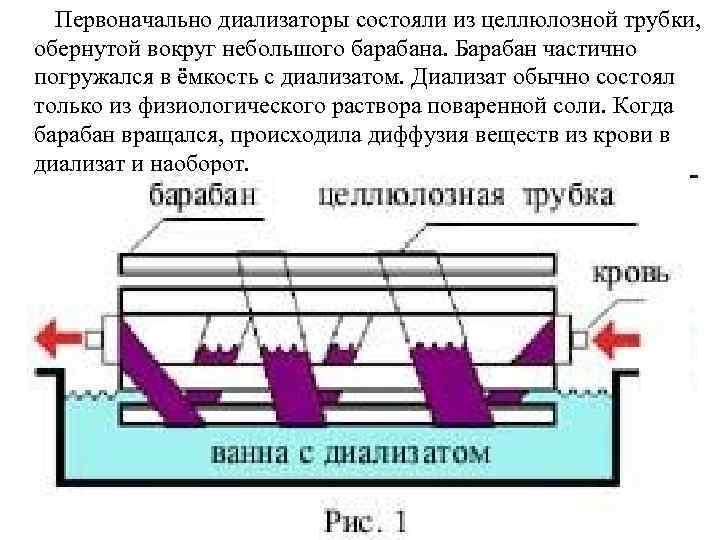 Первоначально диализаторы состояли из целлюлозной трубки, обернутой вокруг небольшого барабана. Барабан частично погружался в ёмкость с диализатом. Диализат обычно состоял только из физиологического раствора поваренной соли. Когда барабан вращался, происходила диффузия веществ из крови в диализат и наоборот.
Первоначально диализаторы состояли из целлюлозной трубки, обернутой вокруг небольшого барабана. Барабан частично погружался в ёмкость с диализатом. Диализат обычно состоял только из физиологического раствора поваренной соли. Когда барабан вращался, происходила диффузия веществ из крови в диализат и наоборот.
 С развитием новых технологий диализаторы и аппаратура совершенствуются. Начали использовать насосы для перфузии крови и диализата. Давление на входе в диализатор и его выходе контролируется и поддерживается с использованием микропроцессоров и датчиков. Для подсоединения крови и диализата к диализатору используют высокотехнологичные синтетические магистрали. Диализат состоит не только из физиологического раствора хлорида натрия, как это было прежде, но и бикарбоната или ацетата натрия, хлорида кальция, калия и магния. Может быть добавлена глюкоза.
С развитием новых технологий диализаторы и аппаратура совершенствуются. Начали использовать насосы для перфузии крови и диализата. Давление на входе в диализатор и его выходе контролируется и поддерживается с использованием микропроцессоров и датчиков. Для подсоединения крови и диализата к диализатору используют высокотехнологичные синтетические магистрали. Диализат состоит не только из физиологического раствора хлорида натрия, как это было прежде, но и бикарбоната или ацетата натрия, хлорида кальция, калия и магния. Может быть добавлена глюкоза.
 Конфигурации диализаторов Существует две разновидности диализаторов. Пластинчатые, с плоско параллельным потоком и диализаторы из полых волокон (капиллярные). • Катушечные диализаторы были первыми одноразовыми диализаторами , запущенными в массовое производство. Они были легковоспламеняющимися, что создавало массу проблем. Целлюлозная спираль была в них обмотана вокруг цилиндра из жесткой сетки. Скорость фильтрации была непредсказуема. • Пластинчатые диализаторы. Этот тип диализаторов назван пластинчатым по очевидной причине. Вместо классической вращающейся барабанной системы здесь используется несколько параллельных пластин с рёбрами и складками в них. Диализат течёт вдоль этих рёбер и складок. Полупроницаемая мембрана покоится между рёбрами и потоком крови. У таких диализаторов сопротивление потоку крови невелико. Рисунок ниже иллюстрирует один тип пластинчатых диализаторов - дисковый гемофильтр. •
Конфигурации диализаторов Существует две разновидности диализаторов. Пластинчатые, с плоско параллельным потоком и диализаторы из полых волокон (капиллярные). • Катушечные диализаторы были первыми одноразовыми диализаторами , запущенными в массовое производство. Они были легковоспламеняющимися, что создавало массу проблем. Целлюлозная спираль была в них обмотана вокруг цилиндра из жесткой сетки. Скорость фильтрации была непредсказуема. • Пластинчатые диализаторы. Этот тип диализаторов назван пластинчатым по очевидной причине. Вместо классической вращающейся барабанной системы здесь используется несколько параллельных пластин с рёбрами и складками в них. Диализат течёт вдоль этих рёбер и складок. Полупроницаемая мембрана покоится между рёбрами и потоком крови. У таких диализаторов сопротивление потоку крови невелико. Рисунок ниже иллюстрирует один тип пластинчатых диализаторов - дисковый гемофильтр. •
 Некоторые преимущества в использовании этого типа диализаторов давало их низкое сопротивление потоку крови. Благодаря этому факту была снижена необходимость в применении раствора, препятствующего свертыванию крови. Другое преимущество этих диализаторов в том, что их уровень фильтрации легко контролируется и предсказуем. Ещё одним плюсом является то, что количество крови внутри диализатора сравнительно невелико. Диализатор тем лучше, чем меньшее объём его заполнения кровью. Окончательное преимущества пластинчатого диализатора - его дешевизна.
Некоторые преимущества в использовании этого типа диализаторов давало их низкое сопротивление потоку крови. Благодаря этому факту была снижена необходимость в применении раствора, препятствующего свертыванию крови. Другое преимущество этих диализаторов в том, что их уровень фильтрации легко контролируется и предсказуем. Ещё одним плюсом является то, что количество крови внутри диализатора сравнительно невелико. Диализатор тем лучше, чем меньшее объём его заполнения кровью. Окончательное преимущества пластинчатого диализатора - его дешевизна.
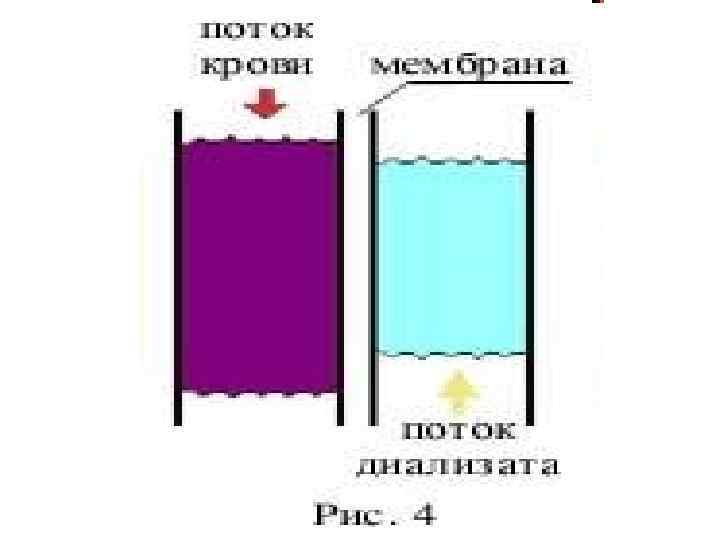
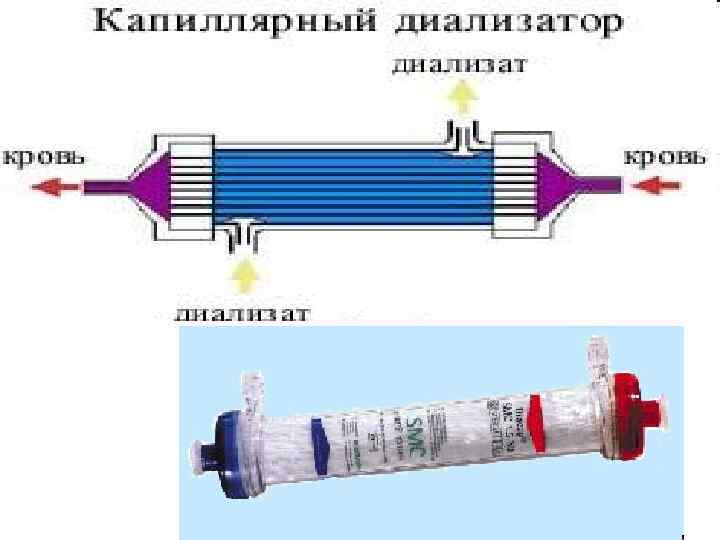
 • Диализаторы из полых волокон. Этот тип диализаторов наиболее распространен. В них используется противоток жидкости (Рис. 4). Как видно на рисунке, кровь и диализат текут в противоположных направлениях. Метод параллельного потока не так эффективен, но более деликатен. Это позволяет применять его в педиатрической практике, а также для первичных пациентов. Диализаторы из полых волокон могут быть различных размеров. Они представляют собой цилиндр, наполненный тысячами тонких волокон (Рис. 5). Кровь, попадая в диализатор с одного конца, проходит сквозь эти тысячи волокон. В тоже время диализат подаётся с противоположного конца цилиндра навстречу крови. Этот метод сохраняет диализат свежим при постоянной циркуляции.
• Диализаторы из полых волокон. Этот тип диализаторов наиболее распространен. В них используется противоток жидкости (Рис. 4). Как видно на рисунке, кровь и диализат текут в противоположных направлениях. Метод параллельного потока не так эффективен, но более деликатен. Это позволяет применять его в педиатрической практике, а также для первичных пациентов. Диализаторы из полых волокон могут быть различных размеров. Они представляют собой цилиндр, наполненный тысячами тонких волокон (Рис. 5). Кровь, попадая в диализатор с одного конца, проходит сквозь эти тысячи волокон. В тоже время диализат подаётся с противоположного конца цилиндра навстречу крови. Этот метод сохраняет диализат свежим при постоянной циркуляции.
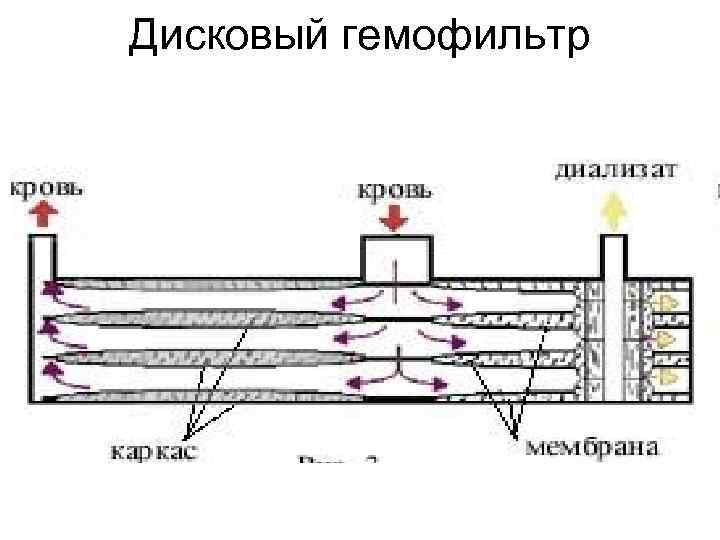 Дисковый гемофильтр
Дисковый гемофильтр