b20945bd41f4a0c6eb3e8ee5779978a4.ppt
- Количество слайдов: 23
АО РЕСПУБЛИКАНСКИЙ СПЕЦИАЛИЗИРОВАННЫЙ ЦЕНТР ХИРУРГИИ ИМЕНИ АКАДЕМИКА В. ВАХИДОВА ВЫБОР ОПТИМАЛЬНОЙ ЛЕЧЕБНО-ДИАГНОСТИЧЕСКОЙ ТАКТИКИ У БОЛЬНЫХ С ПРОКСИМАЛЬНЫМИ ОПУХОЛЯМИ ЖЕЛЧНЫХ ПРОТОКОВ Проф. Назыров Ф. Г. , Акбаров М. М. , Омонов О. А.

НА АУТОПСИИ ВЫЯВЛЯЕТСЯ В 0, 01% СЛУЧАЕВ ВСТРЕЧАЕМОСТЬ 10– 26, 5% от всех злокачественных поражений желчных протоков ОПЕРАБЕЛЬНОСТЬ ОТ 15 ДО 96, 5 % СЛУЧАЕВ ПОСЛЕОПЕРАЦИОННАЯ ЛЕТАЛЬНОСТЬ от 4 до 27, 3 %
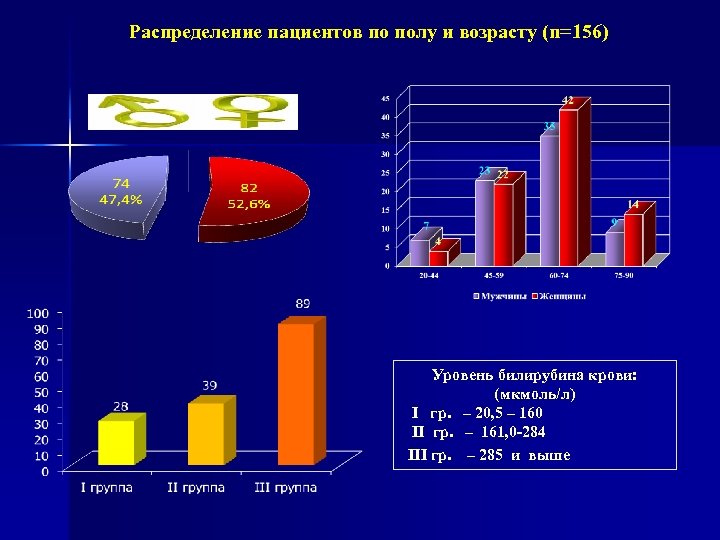
Распределение пациентов по полу и возрасту (n=156) Уровень билирубина крови: (мкмоль/л) I гр. – 20, 5 – 160 II гр. – 161, 0 -284 III гр. – 285 и выше
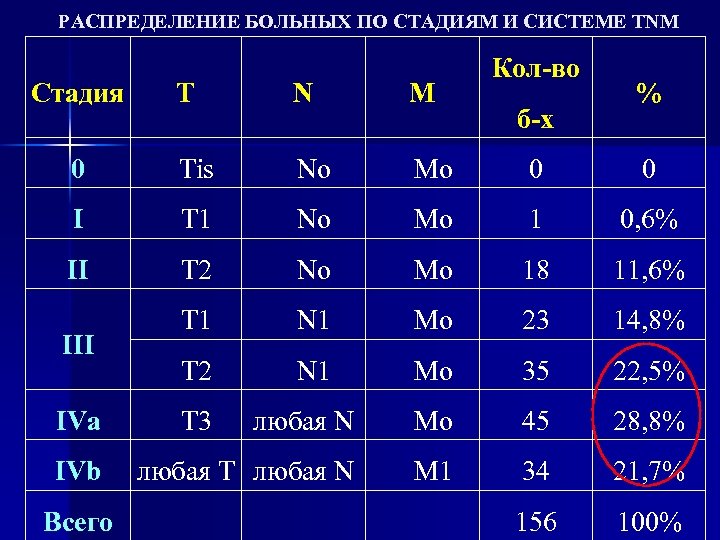
РАСПРЕДЕЛЕНИЕ БОЛЬНЫХ ПО СТАДИЯМ И СИСТЕМЕ TNM Стадия Кол-во T N M 0 Tis Nо Mо 0 0 I T 1 Nо Mо 1 0, 6% II T 2 Nо Mо 18 11, 6% T 1 N 1 Mо 23 14, 8% T 2 N 1 Mо 35 22, 5% любая N Mо 45 28, 8% любая T любая N M 1 34 21, 7% 156 100% III IVa IVb T 3 Всего б-х %
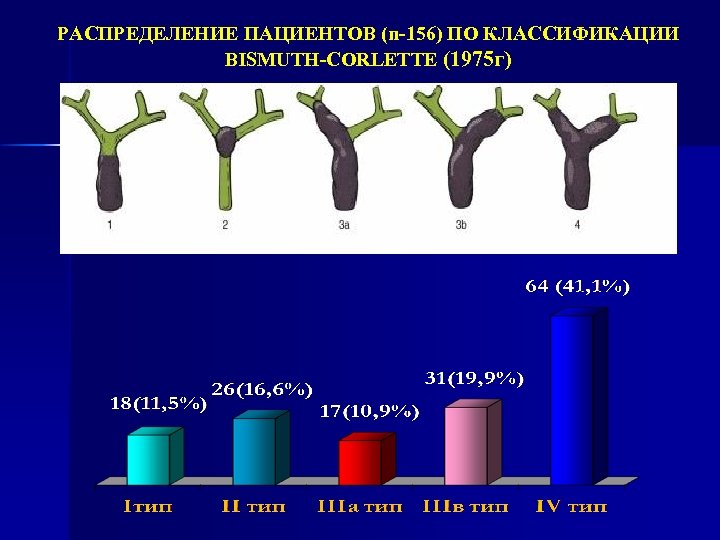
РАСПРЕДЕЛЕНИЕ ПАЦИЕНТОВ (n-156) ПО КЛАССИФИКАЦИИ BISMUTH-CORLETTE (1975 г)
МЕТОДЫ ИССЛЕДОВАНИЯ
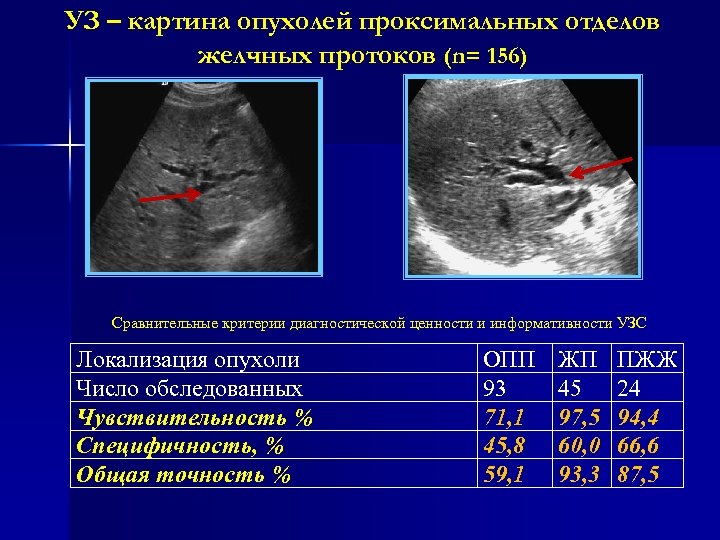
УЗ – картина опухолей проксимальных отделов желчных протоков (n= 156) Сравнительные критерии диагностической ценности и информативности УЗС Локализация опухоли Число обследованных Чувствительность % Специфичность, % Общая точность % ОПП 93 71, 1 45, 8 59, 1 ЖП 45 97, 5 60, 0 93, 3 ПЖЖ 24 94, 4 66, 6 87, 5
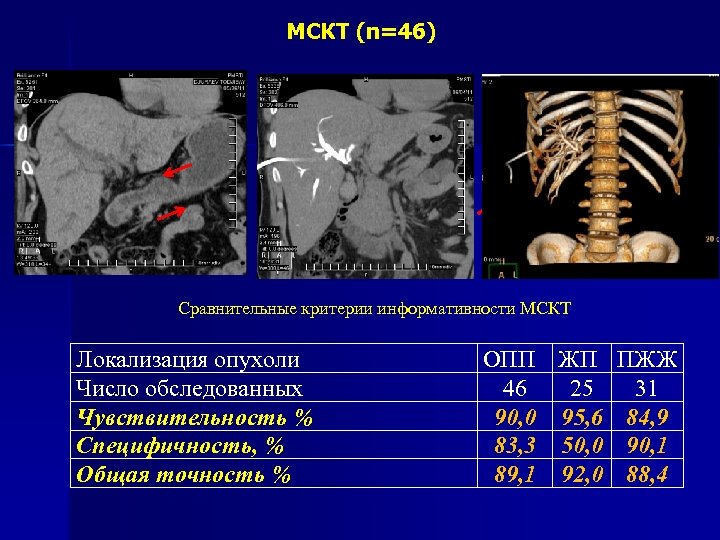
МСКТ (n=46) Сравнительные критерии информативности МСКТ Локализация опухоли Число обследованных Чувствительность % Специфичность, % Общая точность % ОПП ЖП 46 25 90, 0 95, 6 83, 3 50, 0 89, 1 92, 0 ПЖЖ 31 84, 9 90, 1 88, 4
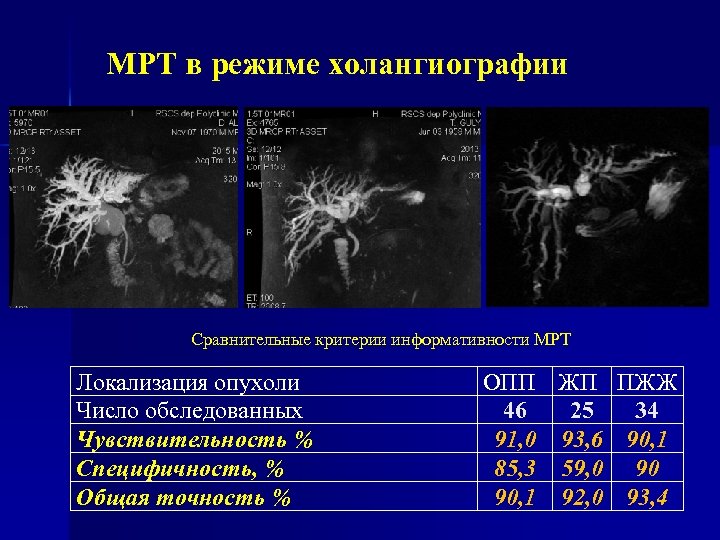
МРТ в режиме холангиографии Сравнительные критерии информативности МРТ Локализация опухоли Число обследованных Чувствительность % Специфичность, % Общая точность % ОПП ЖП ПЖЖ 46 25 34 91, 0 93, 6 90, 1 85, 3 59, 0 90 90, 1 92, 0 93, 4
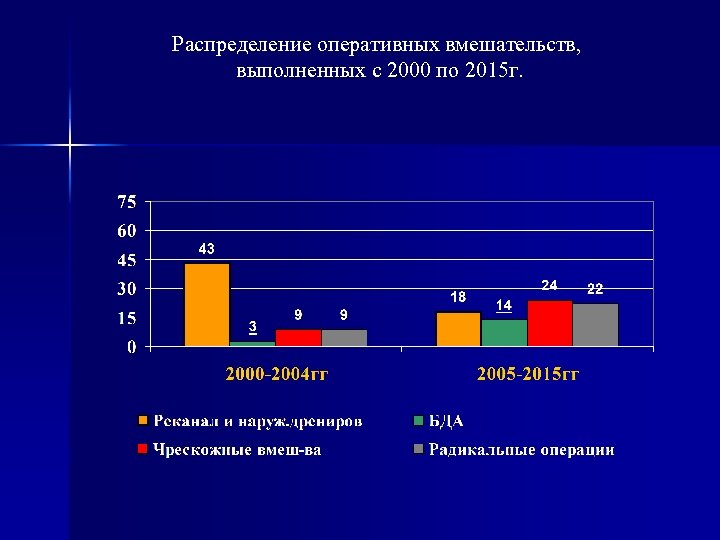
Распределение оперативных вмешательств, выполненных с 2000 по 2015 г.
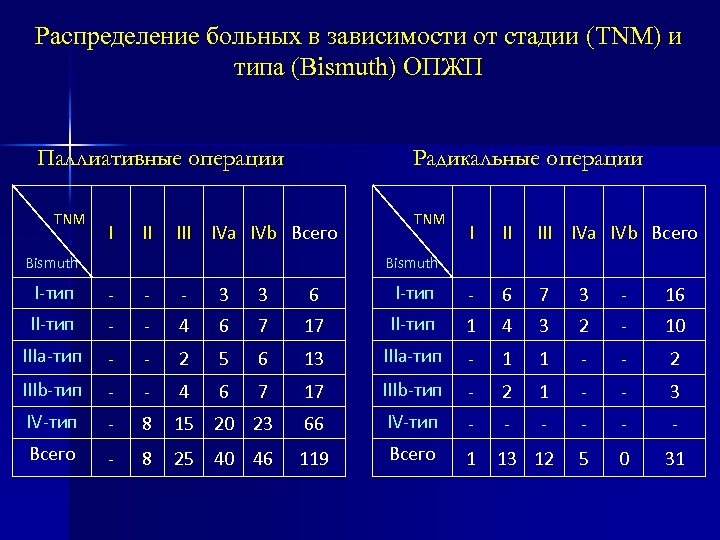
Распределение больных в зависимости от стадии (TNM) и типа (Bismuth) ОПЖП Радикальные операции Паллиативные операции ТNM I II III IVa IVb Всего Bismuth I-тип - - - 3 3 6 I-тип - 6 7 3 - 16 II-тип - - 4 6 7 17 II-тип 1 4 3 2 - 10 IIIa-тип - - 2 5 6 13 IIIa-тип - 1 1 - - 2 IIIb-тип - - 4 6 7 17 IIIb-тип - 2 1 - - 3 IV-тип - 8 15 20 23 66 IV-тип - - - Всего - 8 25 40 46 119 Всего 1 5 0 31 13 12
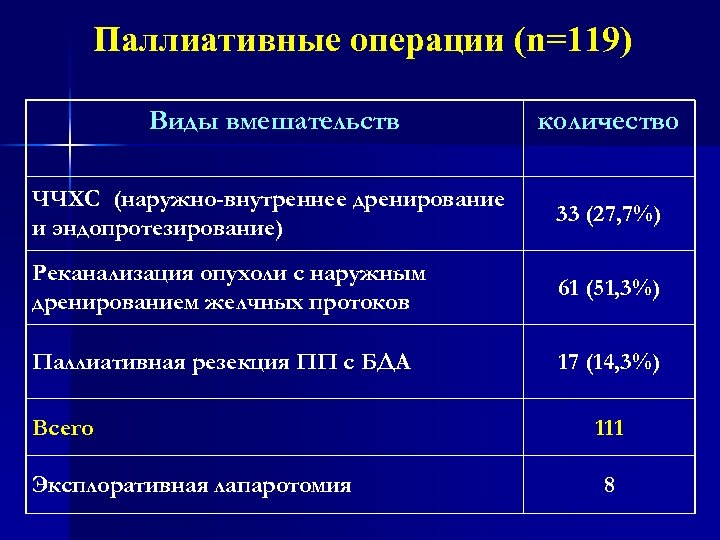
Паллиативные операции (n=119) Виды вмешательств количество ЧЧХС (наружно-внутреннее дренирование и эндопротезирование) 33 (27, 7%) Реканализация опухоли с наружным дренированием желчных протоков 61 (51, 3%) Паллиативная резекция ПП с БДА 17 (14, 3%) Всего Эксплоративная лапаротомия 111 8
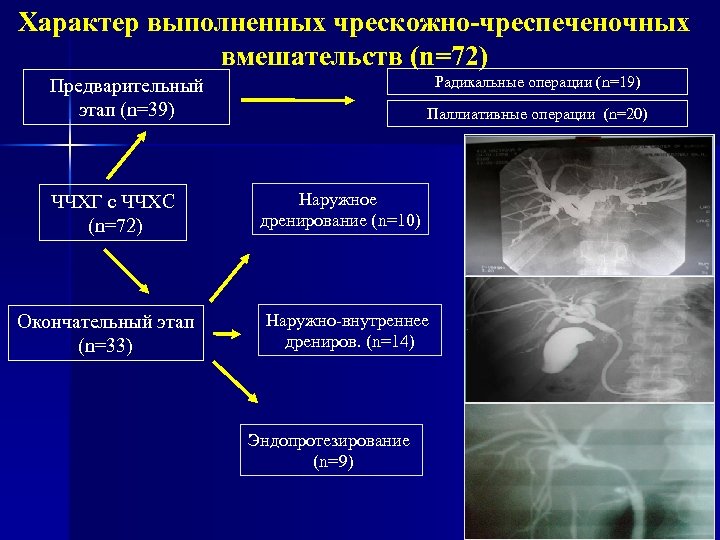
Характер выполненных чрескожно-чреспеченочных вмешательств (n=72) Радикальные операции (n=19) Предварительный этап (n=39) ЧЧХГ с ЧЧХС (n=72) Окончательный этап (n=33) Паллиативные операции (n=20) Наружное дренирование (n=10) Наружно-внутреннее дрениров. (n=14) Эндопротезирование (n=9)
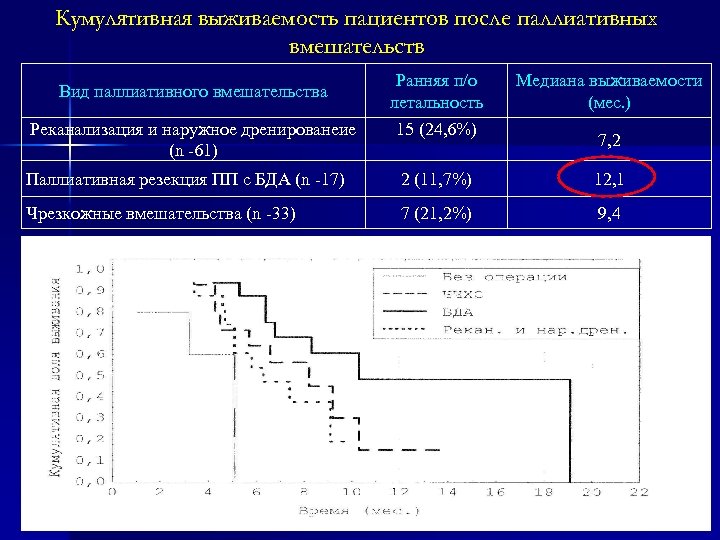
Кумулятивная выживаемость пациентов после паллиативных вмешательств Вид паллиативного вмешательства Ранняя п/о летальность Медиана выживаемости (мес. ) Реканализация и наружное дренированеие (n -61) 15 (24, 6%) Паллиативная резекция ПП с БДА (n -17) 2 (11, 7%) 12, 1 Чрезкожные вмешательства (n -33) 7 (21, 2%) 9, 4 7, 2

Радикальные операции (n=31) Виды операций Резекция печеночных протоков вместе с опухолью, формирование БДА Количество 19 Резекция III-IV сегментов печени с формированием БДА 7 Резекция левой доли печени (левостороняя гемигепатэктомия) с формированием БДА 3 Резекция правой доли печени (правостороняя гемигепатэктомия) с формированием БДА 2 Всего 31
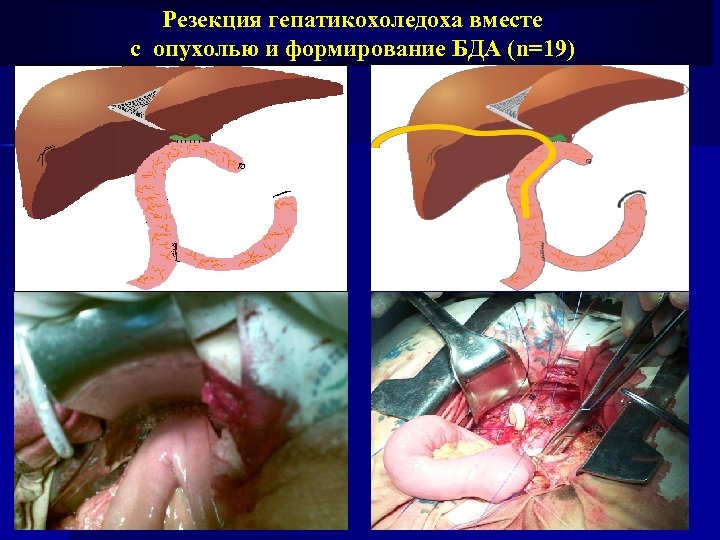
Резекция гепатикохоледоха вместе с опухолью и формирование БДА (n=19)
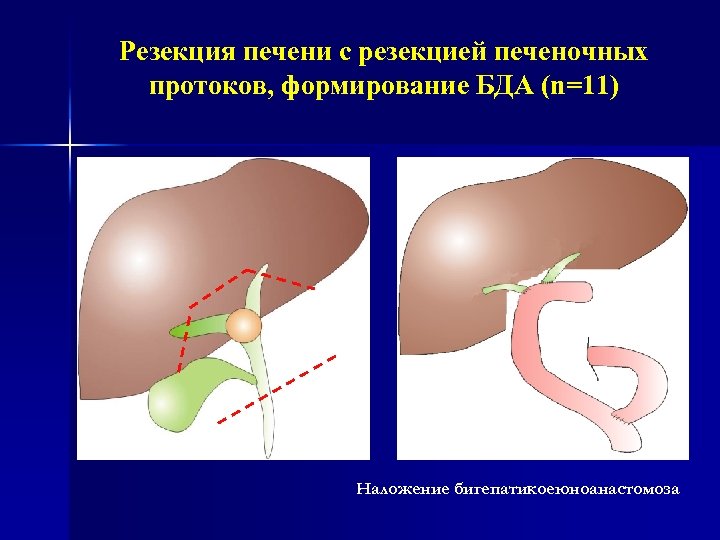
Резекция печени с резекцией печеночных протоков, формирование БДА (n=11) Наложение бигепатикоеюноанастомоза
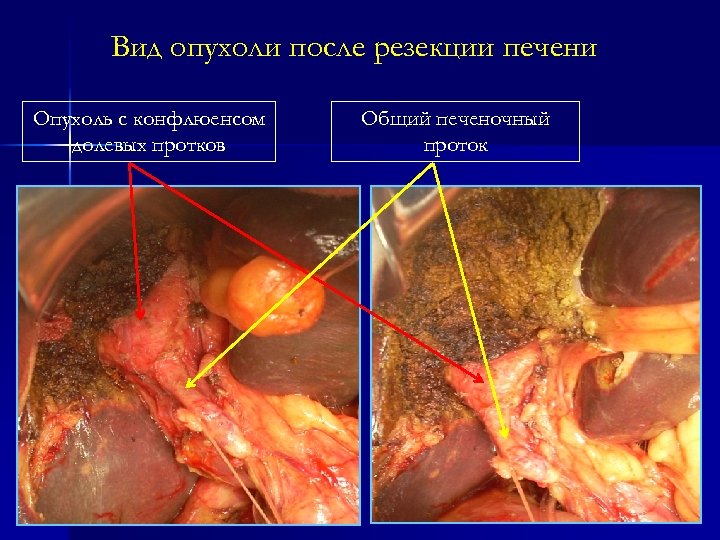
Вид опухоли после резекции печени Опухоль с конфлюенсом долевых протков Общий печеночный проток
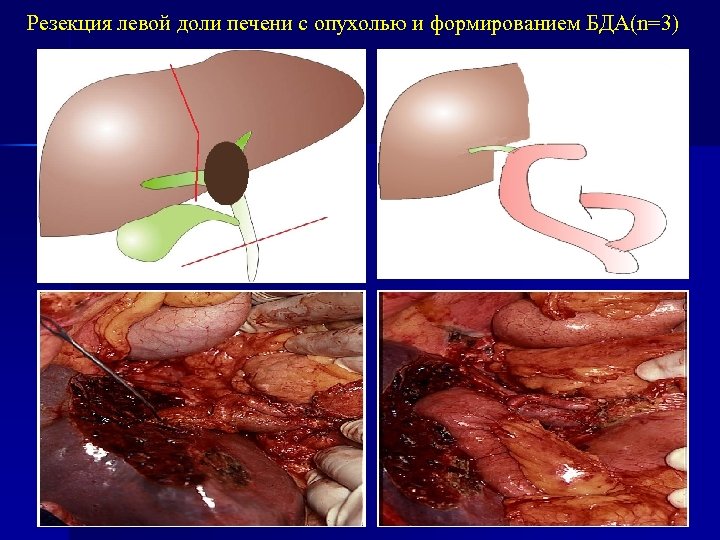
Резекция левой доли печени с опухолью и формированием БДА(n=3)
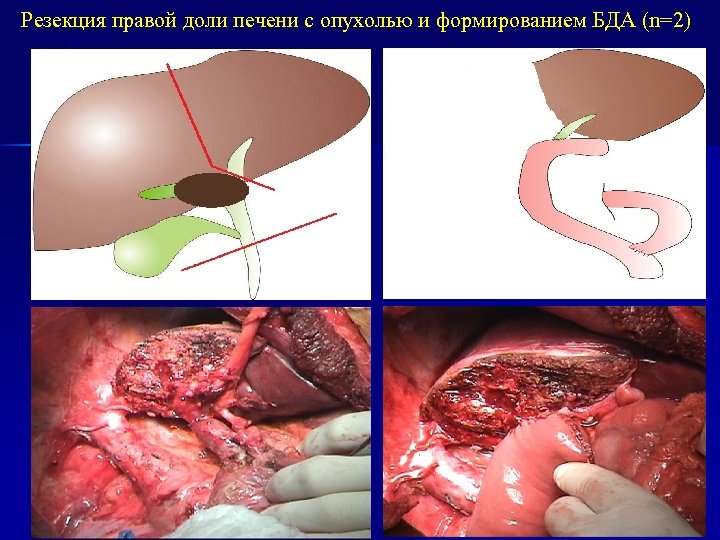
Резекция правой доли печени с опухолью и формированием БДА (n=2)
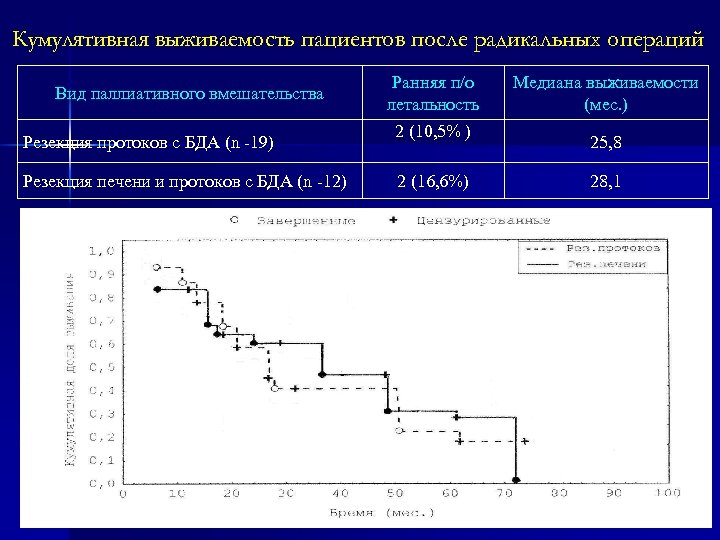
Кумулятивная выживаемость пациентов после радикальных операций Вид паллиативного вмешательства Резекция протоков с БДА (n -19) Резекция печени и протоков с БДА (n -12) Ранняя п/о летальность 2 (10, 5% ) 2 (16, 6%) Медиана выживаемости (мес. ) 25, 8 28, 1
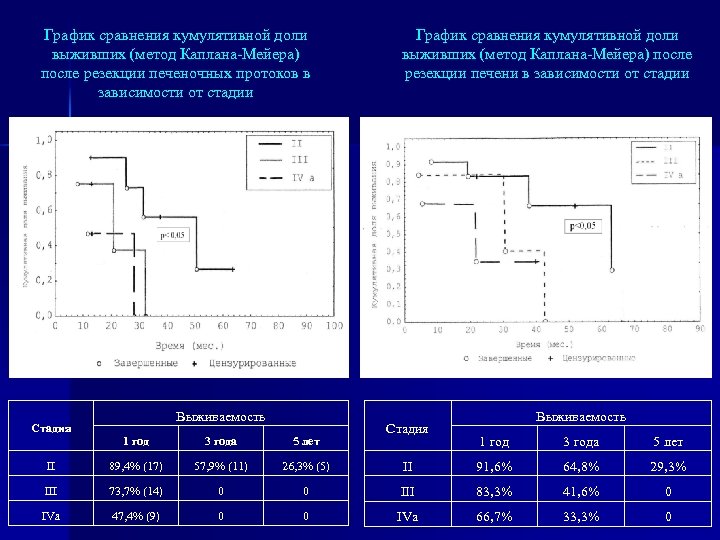
График сравнения кумулятивной доли выживших (метод Каплана-Мейера) после резекции печеночных протоков в зависимости от стадии Стадия Выживаемость График сравнения кумулятивной доли выживших (метод Каплана-Мейера) после резекции печени в зависимости от стадии Стадия Выживаемость 1 год 3 года 5 лет II 91, 6% 64, 8% 29, 3% 0 III 83, 3% 41, 6% 0 0 IVa 66, 7% 33, 3% 0 1 год 3 года 5 лет II 89, 4% (17) 57, 9% (11) 26, 3% (5) III 73, 7% (14) 0 IVa 47, 4% (9) 0

Выводы: • Применение МСКТ и МРТ в режиме холангиографии может повысить топическую и дифференциальную диагностику до 95%. • Предварительная чрескожная декомпрессия билиарных протоков у пациентов с ОПЖП позволяет расширить показания к выполнению радикальных операций и снизить послеоперационную летальность с 21, 9% до 10, 5%. • У пациентов с нерезектабельной опухолью методом выбора паллиативного хирургического вмешательства является формирование БДА на транспеченочных дренажах (медиана выживаемости до 12, 1 мес. ). • Радикальные операции при ОПЖП возможны в основном при I–II ста-дии опухолевого процесса и при I, II и реже III типе опухоли по Bismuth–Corlett. Наиболее эффективны расширенные операции с резекцией печени и печеночных выживаемости 26, 1 месяцев; кумулятивная 83, 3%, 1, – - лет 58, 3%, 2, 3, и 5 50, 0% и 25, 0%, соответсвенно).
b20945bd41f4a0c6eb3e8ee5779978a4.ppt