98d490010c2d44b274c91c42266163a0.ppt
- Количество слайдов: 29

АО «Республиканский Специализированный центр хирургии имени акад. В. Вахидова» Отделение хирургии портальной гипертензии и панкреатодуоденальной зоны Конкурентные перспективы портосистемного шунтирования у больных циррозом печени Назыров Ф. Г. , Девятов А. В. , Бабаджанов А. Х. , Байбеков Р. Р. Ташкент - 2016

АКТУАЛЬНОСТЬ ПРОБЛЕМЫ В настоящее время цирроз печени (ЦП) c портальной гипертензией (ПГ) входит в десятку основных причин инвалидизации и смертности; В большинстве стран заболеваемость ЦП составляет от 14 до 30 случаев на 100000 населения; В Узбекистане - 47, 8 на 100 тыс. населения (2010). По данным ВОЗ смертность от ЦП в Узбекистане на 100 тыс. населения составляет 62, 6 среди мужчин и 52, 4 среди женщин (2012) - 24 показатель среди анализированных 196 стран мира. В структуре основных этиологических причин ЦП в Узбекистане более 70% приходится на вирусные гепатиты (HBV и НСV-инфекции). Russian Fed. -48. 7 USA-14. 9 Egypt-122, 3 Uzbekistan-62. 6 Kuwait-2. 7

АКТУАЛЬНОСТЬ ПРОБЛЕМЫ Единственный радикальный метод лечения ЦП - трансплантации печени; Однако, пересадка печени – это не только потенциальная возможность радикального лечения, но и необходимость решения ряда сложных правовых, медико-социальных и организационных проблем, как со стороны государства (юридическая и законодательная база), так и со стороны практического здравоохранения (оснащение клиники, кадровый потенциал и т. д. ) (Готье С. В. 2004; Barber K. et al. , 2011; Fukumitsu K. et al. , 2011). При этом, даже в странах с развитой трансплантологической службой потребности в пересадке печени удовлетворяются в среднем на 10%. Количество трансплантаций за 2012 год 3

Показатели летальности от кровотечения из вен пищевода и желудка И. Литтманн 1982 70% М. Д. Пациора 1984 60% А. К. Ерамишанцев 1997 30 -40% V. A. Luketic 2000 40% Ф. Г. Назыров 2004 41% Chang Jin Yoon 2005 58, 9% Оноприев В. И. 2005 33, 3 -75% K Bambha 2008 40% H. Bismuth 2012 Смертность в листе ожидания трансплантации печени 32 -43% В отсутствие возможности для трансплантации печени риск развития кровотечений из ВРВПЖ обуславливает необходимость проведения профилактических мер

Основные направления хирургического лечения больных циррозом печени с портальной гипертензией Сосудистое портосистемное шунтирование Внедренная технология TIPS Разобщающие операции Эндоскопические методы Перспективные направления Лапароскопический ДСРА Родственная трансплантация печени

Структура всех выполненных вмешательств больным ЦП с угрозой кровотечения из ВРВПЖ за период с 1976 по 2016 годы 1798 больных • ПСШ – 960 (53, 9%) • Разобщающие операции – 180 (10, 1%) • Эндоскопические вмешательства – 632 (35, 5%) • TIPS – 8 (0, 4%) Основные причины невозможности выполнения ПСШ и перехода к разобщающим типам вмешательств: • Тяжесть состояния и возраст больного – 29, 8%, • Особенности ангиоархитектоники сосудов системы воротной 6, 7% и левой почечной вен - 0, 3%, • Выраженные изменения портальной гемодинамики и функционального резерва гепатоцитов – 1, 5%

Динамика роста шунтирующих операций (1976 -2016 гг)

960 ПСШ На сегодняшний день, географическое распространение ПСШ насчитывает более 100 гепатологических центров по всему миру, охватывая и острова Тихоокеанского региона и страны Юго. Восточной Азии. Наибольший опыт по ПСШ, более 1000 операций (2011) – Dr. Marshall Orloff, MD. American College of Surgeons В Центрально Азиатском регионе в Узбекистане накоплен опыт выполнения 960 ПСШ. За научные исследования по проблемам лечения циррозов печени, коллективу авторов из РСЦХ им. акад. В. Вахидова в сентябре 2010 года, Ассоциацией хирурговгепатологов стран СНГ и редакцией журнала «Анналы хирургической гепатологии» присуждено звание лауреатов первой премии!

Периоды развития хирургии портальной гипертензии в Республике Узбекистан Первый период, этап внедрения ПСШ (1976 -1991 гг), охарактеризовался широким применением центральных тотальных типов шунтирования (ПСРА, Н-СРА, ЛЛСРА, Н-МКА и т. д. ) Ш Положительным эффектом этих операций является значительное снижение портального давления; Ш Однако наряду с максимальной декомпрессией резко возрастает риск развития острой печеночной недостаточности и постшунтовой энцефалопатии, летальность от которых в ранний послеоперационный период достигала 25% и более. 9

Второй период, этап внедрения парциальных и селективных анастомозов (1992 -1998 гг) Ш Камера центрального анастомоза 6 -10 мм - позволяет осуществлять частичную декомпрессию портальной системы и сохранить при этом центральный воротный кровоток. Отрицательные моменты парциального и селективного типов шунтирования (1992 -1998 гг). Ш Анализ результатов парциальных типов шунтирования показал, что формирование камеры анастомоза менее 8 -10 мм значительно повышает риск развития тромбоза шунта - до 38%;
Третий период (1999 -2016 гг) Современный этап: Шстандартизированный подход к выбору оптимального способа коррекции ПГ, зависящим от возрастного фактора, степени риска развития геморрагического синдрома, особенностей ангиоархитектоники портального бассейна; Ш внедрение в практику, разработанного в 1998 году, способа ограничения портокавального сброса при формировании центрального типа декомпрессии. Ш внедрение в практику в декабре 2014 году методики – трансъюгулярного внутрипечёночного портосистемного шунтирования, на сегодняшний день выполнено 8 вмешательств. 11
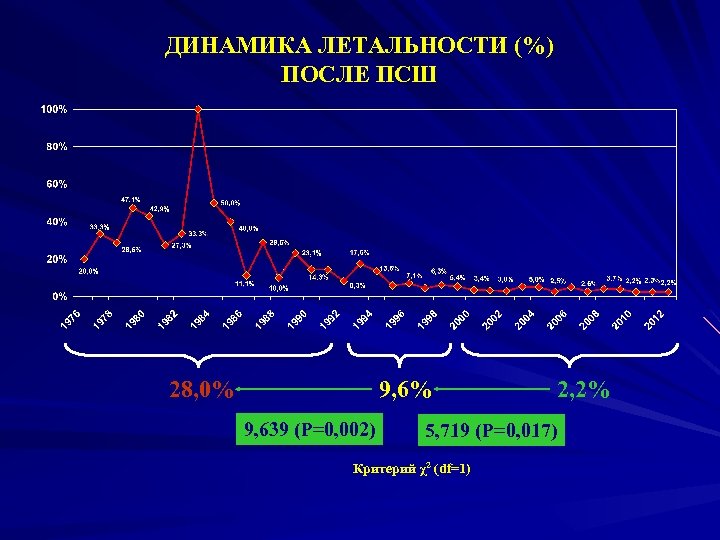
ДИНАМИКА ЛЕТАЛЬНОСТИ (%) ПОСЛЕ ПСШ 28, 0% 9, 639 (P=0, 002) 2, 2% 5, 719 (P=0, 017) Критерий χ2 (df=1)

Различие частоты специфических осложнений и 5 -летней выживаемости после центрального и селективного портосистемного шунтирования Операция Выжив. Селективное ПСШ ДСРА 78% Центральное ПСШ Н-СРА 70% ССРА 65% ПСРА 60%

TIPS Методика трансъюгулярного внутрипеченочного портосистемного шунтирование Показания к TIPS: (TIPS) является эффективным методом лечения осложнений ПГ. Этот малоинвазивный. метод позволяет выполнить декомпрессию системы воротной вены у тяжелого контингента Øпортальная печени класса «С» по классификации Child-Pugh), для которых больных (циррозгипертензия; традиционное хирургическое лечение либо непереносимо, либо связано с высокой Øострое кровотечение из варикозно расширенных вен пищевода и желудка; послеоперационной летальностью. Была разработана и впервые сделана еще в 1969 году Rösch et al. на животных. Однако в клиническую практику данное вмешательство активно Øповторное пищеводно-желудочное кровотечение; внедрили только в 1989 году, после создания специальных стентов для адекватной поддержки канала в ткани печени. Øдиуретикорезистентный асцит (асцит неподдающийся медикаментозной терапии); Øгепатопульмональный синдром (содружественный гидроторакс).
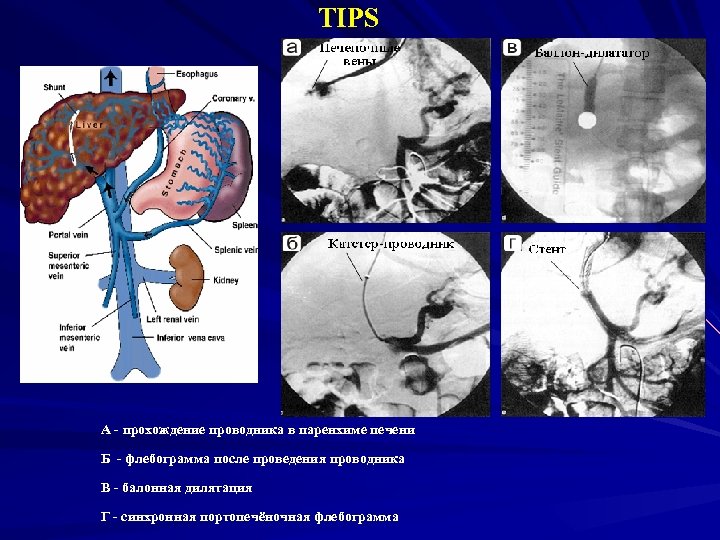
TIPS А - прохождение проводника в паренхиме печени Б - флебограмма после проведения проводника В - балонная дилятация Г - синхронная портопечёночная флебограмма

За период с декабря 2014 года по февраль 2016 года в АО «РСЦХ им. акад. В. Вахидова» выполнено 8 трансъюгулярных внутрипечёночных портосистемных шунтов 8 операций 2 операции проф. Kim Jae Kyu (Южная Корея) 3 операции проф. Шиповский В. Н. (Москва) 3 операции проф. Зуфаров М. М. (Ташкент) Показания к TIPS: § декомпенсированная гепатоцеллюлярная недостаточность (класс «С» по Чайлд Пью) - 4 больных § резистентный асцит с содружественным гидротораксом – 1 больной § ранее перенесенная операция на верхнем этаже брюшной полости – 1 больной § отсутствие условий для наложения традиционного ПСШ (диаметр селезёночной вены менее 8 мм) – 2 больных

ПРОДОЛЖИТЕЛЬНОСТЬ ОПЕРАЦИЙ Пациенты Оператор Длительность операции (мин. ) Примечание Больная Ш. проф. Kim Jae Kyu 310 - Больной С. проф. Kim Jae Kyu. 230 - Больная П. проф. Зуфаров М. М. 280 - Больная Л. проф. Шиповский Н. В. 80 - Больной Ю, проф. Шиповский Н. В. 120 - Больной З. проф. Шиповский Н. В. 40 - Больной У. проф. Зуфаров М. М. 140 - Больной Р. проф. Зуфаров М. М. 110 Стент установлен со 2 попытки Профессор Kim Jae Kyu – в среднем 270 минут Профессор Зуфаров М. М, - в среднем 176, 6 минут Профессор Шиповский Н. В. – в среднем 80 минут.

Во всех 8 случаях послеоперационный период протекал удовлетворительно, для профилактики печёночной энцефалопатии применяли L-орнитин L-аспартат в дозах до 40 г/сутки, Рифаксимин до 600 мг/сутки, Лактулозу до 100 г/сутки Наблюдение проводилось в сроки 1, 3, 6, 12 месяцев после операции Уровень печёночной энцефалопатии определялся на основании измерения критической частоты мерцания аппаратом HEPAtonorm – Analyzer В норме показатель КЧМ составляет 40 Hz и более. Показатели критической частоты мерцания у больных ЦП после TIPS Показатель Критическая частота мерцания (КЧМ) (Hz) До операции 41, 4 ± 0, 7 После операции 1 мес 3 мес 6 мес 39, 2 ± 0, 9 38, 5 ± 0, 4 38, 1 ± 0, 7

У 4 больных в различные сроки послеоперационного периода отмечались явления клинически значимой печёночной энцефалопатии: § 1 больной – с тяжелой степенью § 3 больных – с средней степенью Во всех случаях клиника печёночной энцефалопатии полностью купирована консервативной терапией, в последующем все больные переводились на ПОЖИЗНЕННУЮ медикаментозную протекцию. В одном случаи наблюдался летальный исход на фоне нарастающей гепатоцеллюлярной недостаточности и резистентного печёночного гидроторакса в сроки 4 месяца после операции.

ОБСУЖДЕНИЯ (Rosemurgy A. S. , Frohman H. A. , Teta A. F. , Luberice K. , Ross S. B. Prosthetic H-graft portacaval shunts vs transjugular intrahepatic portasystemic stent shunts: 18 -year follow-up of a randomized tri. Am. Coll. Surger. 2012; 214(4); 445 -453) 20

ОБСУЖДЕНИЯ (Orloff M. J. , Vaida F. , Haynes K. S. , Hye R. J. , Randomized controlled trial of emergency transjugular intrahepatic portosystemic shunt versus emergency portacaval shunt treatment of acute bleeding esophageal varices in cirrhosis. Gastrointest. Surg. 2012; 16(11): 2094 -2111) Исследование проведено на 154 больных ЦП с ПГ с кровотечением Преимущество ПСШ перед TIPS: Øтрадиционные операции втрое превосходили TIPS (с непокрытым стентом) по продолжительности жизни пациентов Øменьшая частота печёночной энцефалопатии Несмотря на рекомендации многих хирургов, в которых ПСШ возможно только как плановое вмешательство для профилактики кровотечений из ВРВПЖ у больных компенсированным или субкомпенсированным ЦП, рекомендуется применение этого типа вмешательств в качестве одного из способов выбора лечения острого кровотечения из ВРВПЖ с эффективностью гемостаза в 97, 4% случаев

ОБСУЖДЕНИЯ (Zervos EE, Osborne D, Agle SC, Mc. Nally MM, Boe B, Rosemurgy AS. Impact of Hospital and Surgeon Volumes in the Management of Complicated Portal Hypertension: Review of a Statewide Database in Florida. Am. Surg. 2010; 76(3): 263 -269) Результаты анализа межштатных архивных данных в США Преимущество ПСШ перед TIPS: Ø за 4 года наблюдения (2000 -2003 гг) в штате Флорида выполнено 165 ПСШ и 1321 пациентам проведено TIPS, что было почти в 10 раз больше традиционных операций; Ø число центров предлагающих TIPS было также в 10 раз больше (более 100 против 10); Ø смертность - 11, 0% - TIPS против 12, 7% - ПСШ Ø стоимость TIPS - 62000$ против ПСШ - 107000$ Проведенный анализ показал, что если смертность при TIPS была обусловлена тяжестью пациентов и не зависела от уровня хирургического стационара, то показатель летальности после традиционного ПСШ зависел как от уровня медицинского центра, так и от опыта хирурга. И несмотря на преимущества TIPS, при долгосрочном наблюдении традиционное ПСШ дает более убедительные перспективы на выживание

ОБСУЖДЕНИЯ (Elwood DR, Pomposelli JJ, Pomfret EA Lewis WD, Jenkins RL. Distal splenorenal shunt preferred treatment for recurrent variceal hemorrhage in the patient with well-compensated cirrhosis. Arch. Surg. 2006; 141(4): 385 -388) ДСРА можно считать первой линией помощи для больных Ø с угрозой кровотечения из ВРВПЖ с классами «А» и «В» , особенно когда неэффективна эндоскопическая склеротерапия, а также в тех случаях, когда в течение ближайших 5 лет не потребуется трансплантация печени Ø когда в течение ближайших 5 лет не требуется трансплантация печени По данным анализированных клинических исследований эндоваскулярная методика может осложниться дисфункцией шунта или тромбозом в сроки от 6 месяцев до 1 года у 75 -82% больных Эффективность ДСРА при соблюдении рекомендованных показаний выше, чем при выполнении TIPS. Этот вариант ПСШ позволяет избежать необходимости многократного мониторинга проходимости стентов и соответственно проведения рестентирования в виду высокой частоты развития тромбоза TIPS

VS Проведенный анализ показал, что даже в центрах, где активно выполняются все виды эндоваскулярных и эндоскопических методик, а также радикальные вмешательства, традиционная декомпрессия портальной системы остается операцией выбора и при адекватном подходе к показаниям для этого типа операций, их результаты во многом превосходят альтернативные способы, как по эффективности профилактики развития геморрагического синдрома, так и по показателям выживаемости VS 24

Стоимость хирургических вмешательств при портальной гипертензии в различных странах мира Страна Традиционное ПСШ TIPS Пересадка печени США 107000 $ 62000 $ 250000 $ Германия 40000 € 20000 € 120000 € Южная Корея 25000 $ 100000 $ Индия - 10000 $ 45000 $ Россия 3800 $ 4500 $ 80000 $ 1000 -1200 $ 4000 $ - Узбекистан

Сравнительные характеристики традиционного и трансъюгулярного портосистемного шунтирования ПСШ TIPS Фактический расходы на госпитализацию (согласно прайскуранту АО «РСЦХ им. акад. В. Вахидова» 6. 318. 800 сум 3. 500. 000 сум + 20. 800. 000 сум Средняя продолжительность операции 210 мин. 125 мин. Среднее количество койко-дней 18 дней 10 дней

ЗАКЛЮЧЕНИЕ §В настоящий период ведущие гепатологические школы придерживаются различных мнений по выбору метода профилактики развития геморрагического синдрома. В большинстве случаев хирурги отдают предпочтение малоинвазивным технологиям, среди которых эндоскопические вмешательства и TIPS наиболее популярны и являются основным методом коррекции ПГ у больных ЦП. §Это связано с тем, что в условиях развитой трансплантологической службы миниинвазивные методики можно назвать оптимальными, так как состоявшееся кровотечение уже можно рассматривать как показание для пересадки печени. Выполнение TIPS или эндоскопических вмешательств в такой ситуации обеспечивает определенный временной интервал для поиска донорского органа и подготовки больного ЦП к радикальной операции. §Не менее весомым фактором выбора в пользу малоинвазивных технологий является их доступность для пациентов, находящихся в тяжелом, критическом состоянии, когда выполнение полостной операции сопряжено с неоправданным риском.

ЗАКЛЮЧЕНИЕ §По результатам сравнительных научных исследований TIPS с традиционным ПСШ следует, что эндоваскулярная методика имеет и свои негативные стороны. Так, она отличается более высокой частотой тромбозов шунтов и энцефалопатии по сравнению с традиционным ПСШ. На этом фоне селективность или парциальная адекватность портальной декомпрессии при современных вариантах ПСШ обеспечивают лучшие показатели отдаленных наблюдений. §Поэтому для больных функциональных классов «А» и «В» , в отсутствии ближайшей перспективы гепатотрасплантации, выполнение традиционных операций селективного или центрального парциального портосистемного шунтирования может рассматриваться в качестве актуальной конкурентной альтернативы.

БЛАГОДАРИМ ЗА ВНИМАНИЕ!
98d490010c2d44b274c91c42266163a0.ppt