Иманалиева Ж..pptx
- Количество слайдов: 28

АО «Медицинский Университет Астана» ТЕМА: Лабораторная диагностика синовиальной жидкости в дифференциальной диагностике заболеваний суставов Выполнила: Иманалиева Жайна 6/114 группа Внутренние болезни Астана-2015 г
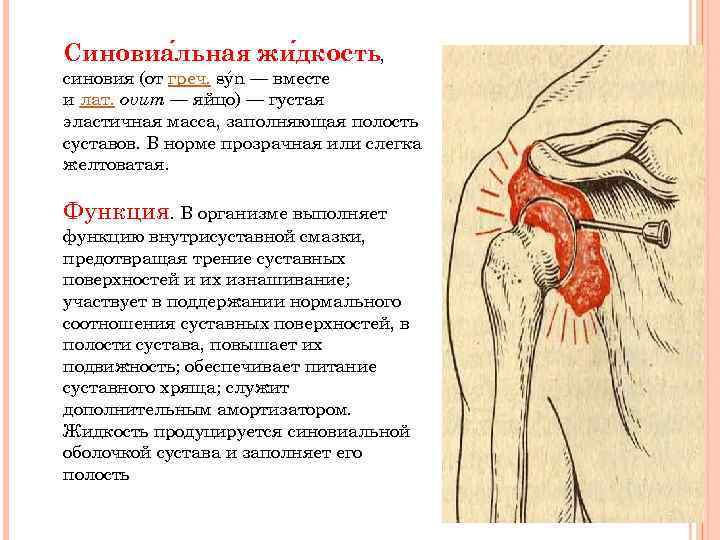
Синовиа льная жи дкость, синовия (от греч. sýn — вместе и лат. ovum — яйцо) — густая эластичная масса, заполняющая полость суставов. В норме прозрачная или слегка желтоватая. Функция. В организме выполняет функцию внутрисуставной смазки, предотвращая трение суставных поверхностей и их изнашивание; участвует в поддержании нормального соотношения суставных поверхностей, в полости сустава, повышает их подвижность; обеспечивает питание суставного хряща; служит дополнительным амортизатором. Жидкость продуцируется синовиальной оболочкой сустава и заполняет его полость

ØУ здорового человека СЖ имеет светло-желтый цвет, она прозрачная, очень вязкая, стерильная. До 1/3 ее состава представляют белки, фибрина в ней нет, но имеется глюкуроновая кислота в виде комплекса с белками (муцин). Нормальная СЖ содержит клетки покровного эпителия синовии и лейкоциты, из которых количество лимфоцитов достигает 75%, нейтрофилов мало — 0 -25%, синовиацитов - 0 - 12%. ØПолучить СЖ для визуального и лабораторного исследования можно только с помощью пункции сустава или синовиального образования и при артроскопии. Ø После получения наливная СЖ оценивается по количеству, цвету, прозрачности, плотности муцинового сгустка, вязкости, общему цитозу. При необходимости проводится поиск кристаллов в поляризованном свете, бактериоскопия с окраской по Грамму и микробиологический посев.

• Так как точность результатов исследования синовиальной жидкости во многом зависит от качества доставленного образца, необходимо неукоснительно следовать правилам хранения и транспортировки синовиальной жидкости • После доставки образца синовиальной жидкости в лабораторию сотрудник лаборатории, принимающий материал, должен проверить правильность оформления направления на анализ, маркировку посуды (код или фамилия больного и другие данные должны быть идентичны данным, указанным в бланке-направлении) и зарегистрировать поступивший материал. • Рекомендуется сразу после получения доставлять образцы синовиальной жидкости в лабораторию, нативный образец необходимо исследовать как можно скорее - в течение 30 мин. • Синовиальная жидкость, собранная в пробирку с К 2 ЭДТА, должна исследоваться в течение также 30 мин. , а при хранении в холодильнике (температура 3 -50 С) – не позднее, чем через 24 часа (только для проведения исследования окрашенных мазков). • Отсрочка анализа и использование охлаждения образца отмечаются в бланке ответа. • Перед исследованием образцы должны быть доведены до комнатной температуры.
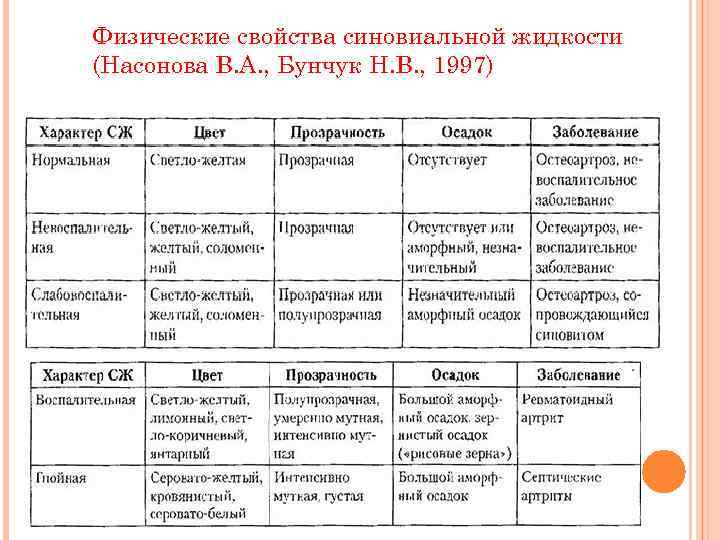
Физические свойства синовиальной жидкости (Насонова В. А. , Бунчук Н. В. , 1997)
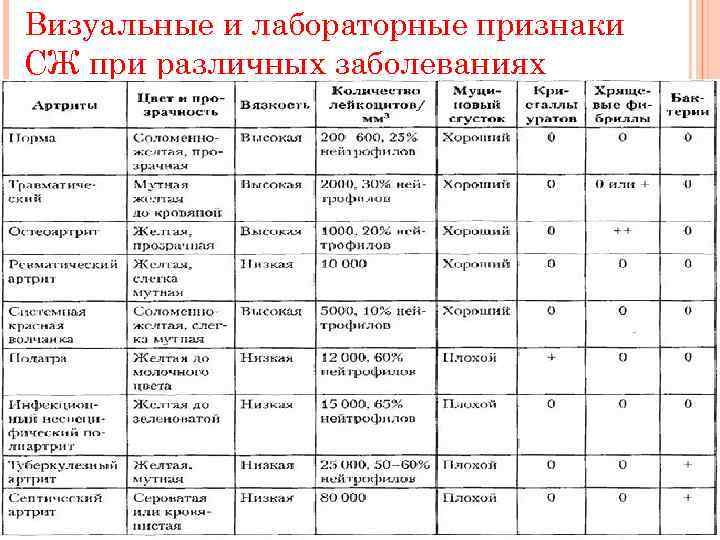
Визуальные и лабораторные признаки СЖ при различных заболеваниях

q Количество СЖ в норме в различных синовиальных образованиях колеблется от 0, 1 мл до 4 мл. Наибольший се объем (2 -4 мл) достигает в коленном суставе. q При большинстве заболеваний суставов, сопровождающихся синовитом, количество СЖ увеличивается и может достигнуть нескольких десятков миллилитров. Содержимым синовиального образования может быть кровь, что наблюдается при травме, а также гной. q Цвет СЖ в норме и при нсвоспалительных заболеваниях суставов светло-желтый, соломенный. При воспалительных заболеваниях он может быть лимонным, янтарным, зеленоватым, серым, бурым, молочно-желтым, белым, розовым.

v Прозрачность. Нормальная СЖ прозрачная, при невоспалительных заболеваниях она может быть также прозрачной или полупрозрачной, при воспалительных — умеренно или интенсивно мутной. v Вязкость. Ее можно определить визуально по тягучести при переливании из шприца в пробирку или по длине муциновой нити на предметном стекле. Для этого 1 -2 капли пуиктата наносят на стекло и стеклянной палочкой его оттягивают в сторону. Различают 3 степени вязкости: низкая, когда длина нити будет 1 см, средняя — до 5 см, высокая — длина нити более 5 см. Нормальная СЖ имеет высокую вязкость. Вязкость СЖ обусловлена концентрацией и степенью полимеризации содержащейся в ней гиалуроиовой кислоты. Вязкость снижается при воспалительных процессах за счет уменьшения концентрации в СЖ и деполимеризации гиалуроиовой кислоты. v Муциновый тест. При добавлении к нормальной СЖ уксусной кислоты в ней образуется сгусток муцина или осадок. Если имеется воспалительное заболевание, то сгусток будет меньшим по величине, рыхлым или умеренно рыхлым.

ü Примесь крови. Кровь в СЖ появляется при травматических повреждениях сустава и других синовиальных образований, при травме сустава у больных гемофилией, при очень остро протекающем артрите любого генеза, при пигментном виллезонодуляриом синовите. Примесь крови в СЖ из поврежденной синовии пунктирующей иглой бывает редко и лишь при грубом выполнении манипуляций. ü Цитоз. Подсчет общего числа клеток в СЖ производится в счетной камере. Клеточный состав в нормальной СЖ представляется клетками покровного слоя синовиальной оболочки и лейкоцитами. В норме количество лейкоцитов может быть в пределах 200 -600 в мм 3. При слабом воспалении оно достигает 2000 в мм 3, при выраженном — от 2000 до 75 000 в мм 3, при септическом артрите — более 100 000 в мм 3. В норме в СЖ преобладают лимфоциты, нейтрофилов не более 25%. Подобное бывает и при невоспалительных процессах. При синовите резко возрастает (до 90%) количество полиморфно-ядерных нейтрофилов. ü Рагоциты. Эти клеточные элементы в нормальной СЖ отсутствуют. При воспалительных заболеваниях и серонегативиом спондилоартрите их количество составляет 2 -15% от общего числа клеток, а при ревматоидном артрите их может быть до 40% и более, что зависит от выраженности местной воспалительной активности.

v Общий белок. В норме СЖ содержит 15 -20 г/л белка. При невоспалительных артритах его количество увеличивается до 2237 г/л, при воспалительных — до 35 -48 г/л, а при ревматоидном артрите и кристаллическом синовите его может быть до 70 г/л. v Ревматоидный фактор и С-реактивный белок. В норме РФ в СЖ не содержится, а количество СРВ не более 0, 001 г/л. При невоспалительных заболеваниях суставов и серонегативиых спондилоартритах РФ не определяется или обнаруживается в титре 1/20— 1/40 серогюзитивпых артритах его титр превышает 1/40. Воспалительные заболевания суставов сопровождаются увеличением СРВ от 0, 01 до 0, 06 г/л и более. v Кристаллы. Они исследуются с помощью поляризационной микроскопии. Надежно идентифицируются только кристаллы уратов и пирофосфата кальция.

Врожденные дисплазии соединительной ткани

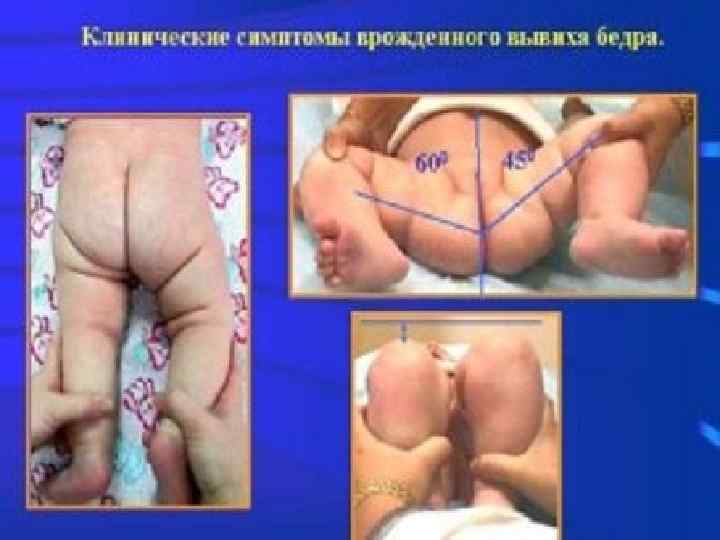
Дисплазия суставов Дисплазия тазобедренного сустава — это врождённая неполноценность сустава, обусловленная его неправильным развитием, которая может привести (или привела) к подвывиху или вывиху головки бедренной кости — к «врождённому вывиху бедра» Речь идёт о дисплазии развития (о нарушении развития всех структур сустава в процессе пре- и постнатального онтогенеза). 4 группы клинических тестов, которые могут указывать на дисплазию тазобедренного сустава у детей первого года жизни: vасимметрия кожных складок vукорочение бедра vсимптом соскальзывания Маркса. Ортолани vограничение отведения бедра
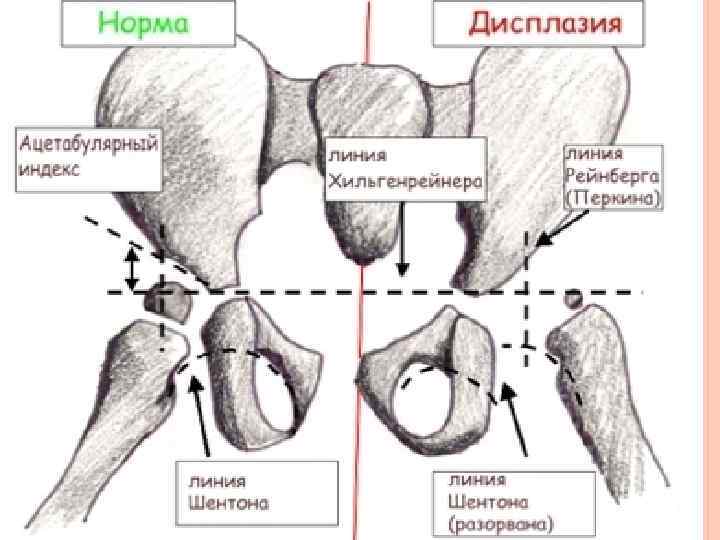
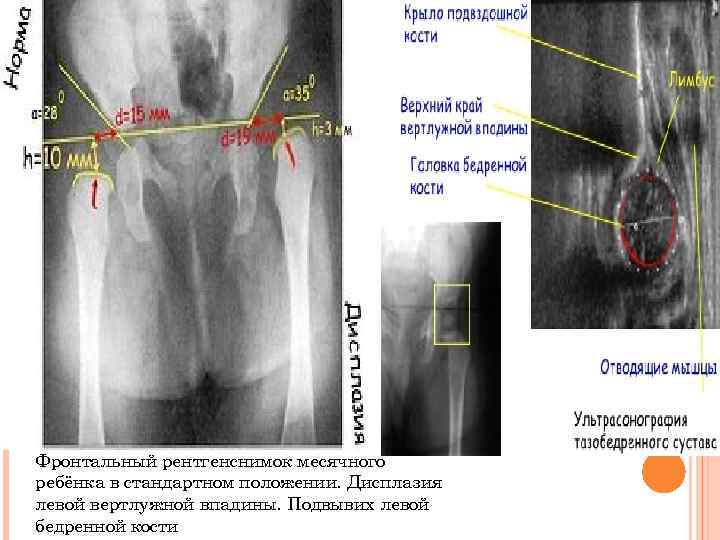
Фронтальный рентгенснимок месячного ребёнка в стандартном положении. Дисплазия левой вертлужной впадины. Подвывих левой бедренной кости
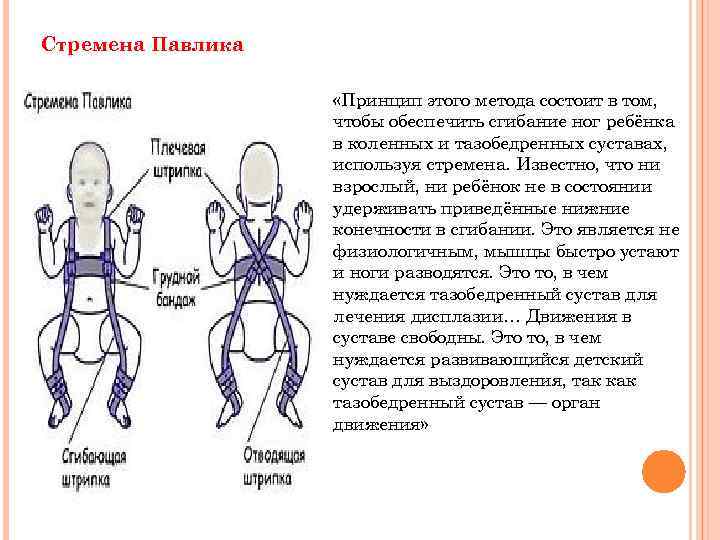
Стремена Павлика «Принцип этого метода состоит в том, чтобы обеспечить сгибание ног ребёнка в коленных и тазобедренных суставах, используя стремена. Известно, что ни взрослый, ни ребёнок не в состоянии удерживать приведённые нижние конечности в сгибании. Это является не физиологичным, мышцы быстро устают и ноги разводятся. Это то, в чем нуждается тазобедренный сустав для лечения дисплазии… Движения в суставе свободны. Это то, в чем нуждается развивающийся детский сустав для выздоровления, так как тазобедренный сустав — орган движения»
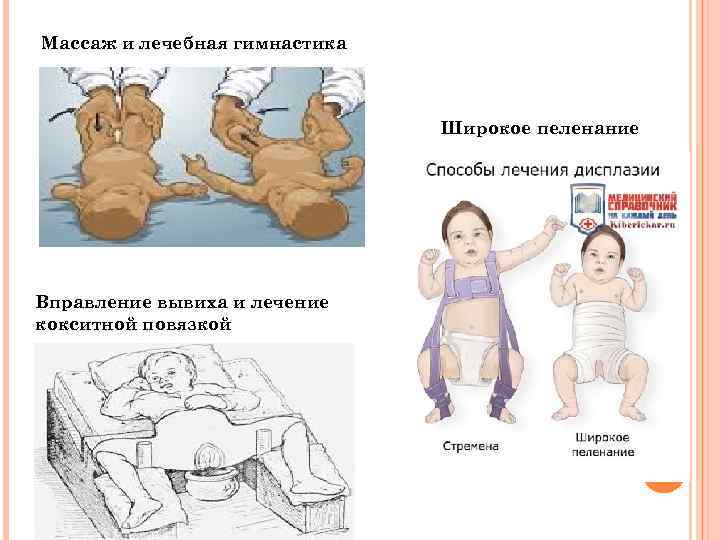
Массаж и лечебная гимнастика Широкое пеленание Вправление вывиха и лечение кокситной повязкой
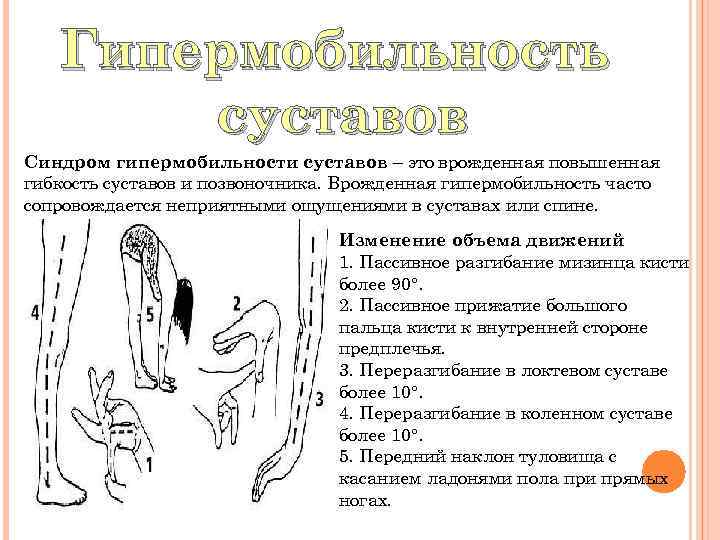
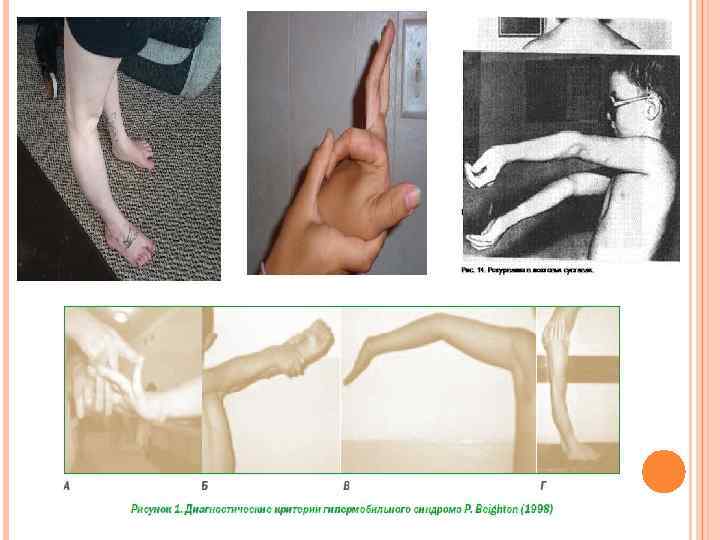
Гипермобильность суставов Синдром гипермобильности суставов – это врожденная повышенная гибкость суставов и позвоночника. Врожденная гипермобильность часто сопровождается неприятными ощущениями в суставах или спине. Изменение объема движений 1. Пассивное разгибание мизинца кисти более 90°. 2. Пассивное прижатие большого пальца кисти к внутренней стороне предплечья. 3. Переразгибание в локтевом суставе более 10°. 4. Переразгибание в коленном суставе более 10°. 5. Передний наклон туловища с касанием ладонями пола при прямых ногах.

Клинические проявления синдрома ГМС Суставные проявления +Артралгия и миалгия. +Острая посттравматическая суставная или околосуставная патология, сопровождающаяся синовитом, теносиновитом или бурситом. +Периартикулярные поражения (тендиниты, эпикондилит, другие энтезопатии, бурсит, туннельные синдромы) встречаются у пациентов с СГМС чаще, чем в популяции. Возникают в ответ на необычную (непривычную) нагрузку или минимальную травму. +Хроническая моно- или полиартикулярная боль, в ряде случаев сопровождаемая умеренным синовитом, провоцируемым физической нагрузкой. Это проявление СГМС наиболее часто приводит к диагностическим ошибкам. +Повторные вывихи и подвывихи суставов. Типичные локализации — плечевой, пателло-фемолярный, пястно-фаланговый суставы. Растяжение связок в области голеностопного сустава. +Развитие раннего (преждевременного) остеоартроза. +Боли в спине. Торакалгии и люмбалгии распространены в популяции, особенно у женщин старше 30 лет, поэтому трудно сделать однозначный вывод о связи этих болей с гипермобильностью суставов. Однако спондилолистез достоверно связан с ГМС. +Симптоматическое продольное, поперечное или комбинированное плоскостопие и его осложнения: медиальный теносиновит в области голеностопного сустава, вальгусная деформация и вторичный артроз голеностопного сустава (продольное плоскостопие), заднетаранный бурсит, талалгия, «натоптыши» , «молоткообразная» деформация пальцев, Hallux valgus (поперечное плоскостопие). .

Критерии синдрома гипермобильности сустава Большие критерии +Счет по шкале Бейтона 4 или более (на момент осмотра или в прошлом) +Артралгия более 3 месяцев в четырех или большем количестве суставов Малые критерии +Счет по шкале Бейтона 1 -3 (для людей старше 50 лет) +Артралгия менее 3 месяцев в одном–трех суставах или люмбалгия, спондилез, спондилолистез +Вывих/подвывих более чем в одном суставе или повторные в одном суставе +Периартикулярные поражения более двух локализаций (эпикондилит, теносиновит, бурсит) +Марфаноидность (высокий рост, худощавость, соотношение размах рук/рост > 1, 03, соотношение верхний/нижний сегмент тела < 0, 83, арахнодактилия) +Аномальная кожа: тонкость, гиперрастяжимость, стрии, атрофичные рубцы +Глазные признаки: нависающие веки или миопия или антимонголоидная складка +Варикозные вены или грыжи либо опущение матки/прямой кишки. +Для диагноза СГМС необходимо присутствие двух больших, одного большого и двух малых или четырех малых критериев

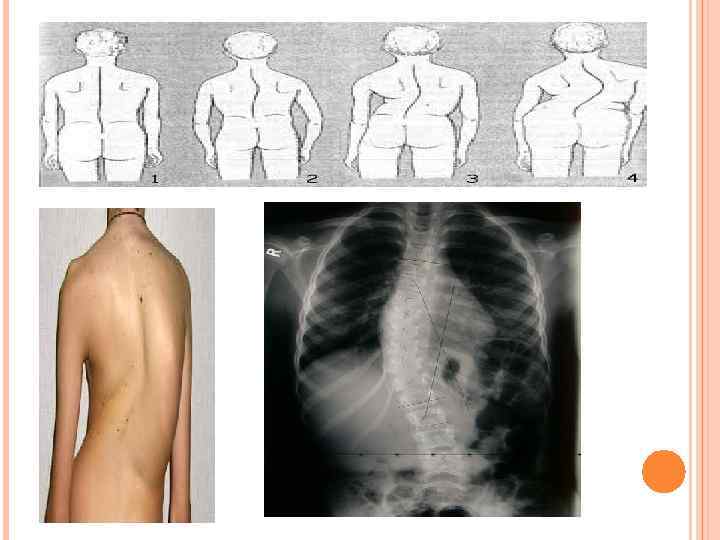
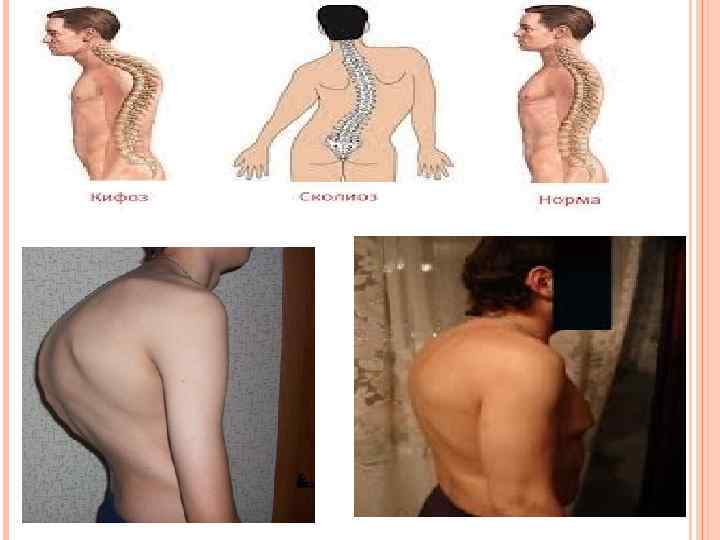
Сколиоз Сколио з (греч. σκολιός — «кривой» , лат. scoliōsis) — трех плоскостная деформация позвоночника у человека. Искривление может быть врождённым или приобретённым. Виды сколиоза +инфантильными идиопатическими сколиозами называются сколиозы, появившиеся между первым и вторым годом жизни; +ювенильными идиопатическими сколиозами называются сколиозы, +появившиеся между четырьмя годами и шестью; +адолесцентными (подростковыми) идиопатическими сколиозами называются сколиозы, возникающие в основном между десятью и четырнадцатью годами. По различным локализациям искривлений различают: +торакальный сколиоз — искривление только в грудном отделе позвоночника; +люмбальный сколиоз — искривление только в поясничном отделе позвоночника; +тораколюмбальный сколиоз — одно искривление в зоне грудопоясничного перехода; +комбинированный сколиоз — двойное S-образное искривление.

Классификация Классификации сколиоза: +по происхождению; +по форме искривления: С-образный сколиоз (с одной дугой искривления). Sобразный сколиоз (с двумя дугами искривления). Zобразный сколиоз (с тремя дугами искривления). ; по локализации искривления; рентгенологическая классификация (по В. Д. Чаклину): 1 степень сколиоза. Угол сколиоза 1° — 10°. 2 степень сколиоза. Угол сколиоза 11° — 25°. 3 степень сколиоза. Угол сколиоза 26° — 50°. 4 степень сколиоза. Угол сколиоза > 50°. ; .

Кифоз (др. -греч. κύφος согнутый, горбатый) — в общих случаях представляет собой искривление верхнего отдела позвоночника. Может быть как приобретённым, так и наследственным. Клиническая картина Кифоз, возникающий в грудном отделе позвоночника, клинически проявляется в виде синдрома «круглой спины» (сутулость; в более сложных случаях — горбатость). При этом положении плечи пациента наклонены вперёд и книзу, грудная клетка сужается. Основная дыхательная мышца — диафрагма опускается книзу, мышцы брюшного пресса ослаблены, верхняя часть туловища наклонена вперёд. Длительное течение кифоза приводит к появлению клиновидной деформации позвонков, разрушению межпозвонковых хрящей. Со стороны мышечной системы обнаруживается растяжение мышц спины, нарушение функции мышц, формирующих переднюю брюшную стенку. Изменение анатомического строения грудной полости приводит к снижению подвижности рёбер, нарушению деятельности межрёберных мышц, ограничению дыхательной функции лёгких.
Различают следующие виды кифоза: Кифоз врождённый (k. congenita) — Кифоз генотипический (k. genotypica) — Кифоз компрессионный (k. compressiva) Кифоз мобильный (k. mobilis) — Кифоз рахитический (k. rhachitica; син. горб рахитический) — Кифоз старческий (k. senilis; син. горб старческий) — Кифоз тотальный (k. totalis) — Кифоз туберкулёзный (k. tuberculosa) — Кифоз угловой (k. angularis) — Кифоз физиологический (k. physiologica) —

Спасибо за внимание!!!
Иманалиева Ж..pptx