Улжан Неврология.pptx
- Количество слайдов: 17
 АО «Медицинский университет Астана» Неврологические нарушения при сахарном диабете Выполнила: Исабаева Ұ. К
АО «Медицинский университет Астана» Неврологические нарушения при сахарном диабете Выполнила: Исабаева Ұ. К
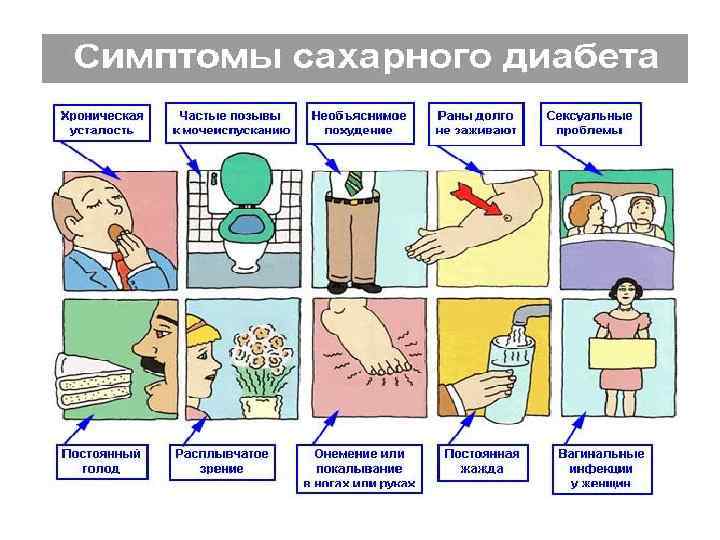
 Сахарный диабет это эндокринное заболевание, характеризующееся хроническим повышением уровня сахара в крови вледствие абсолютного или относительного дефицита инсулина гормона поджелудочной железы. Заболевание приводит к нарушению всех видов обмена веществ поражению сосудов, нервной системы, а также других органов и систем.
Сахарный диабет это эндокринное заболевание, характеризующееся хроническим повышением уровня сахара в крови вледствие абсолютного или относительного дефицита инсулина гормона поджелудочной железы. Заболевание приводит к нарушению всех видов обмена веществ поражению сосудов, нервной системы, а также других органов и систем.
 • Диабетическая нейропатия – комплекс патологических изменений со стороны разных отделов и структур нервной системы, развивающийся в результате метаболических нарушений, характерных для больных СД. Она развивается вследствие распространенного поражения нейронов и их отростков как в периферической, так и центральной нервной системе [2]. Ниже представлена современная классификация диабетической нейропатии. I. Центральная диабетическая нейропатия (энцефалопатия, миелопатия и др. ). II. Периферическая диабетическая нейропатия: 1. Дистальная симметричная нейропатия с преимущественным поражением чувствительных нервов (сенсорная форма), с преимущественным поражением двигательных нервов (моторная форма), с комбинированным поражением нервов (сенсомоторная форма), проксимальная амиотрофия;
• Диабетическая нейропатия – комплекс патологических изменений со стороны разных отделов и структур нервной системы, развивающийся в результате метаболических нарушений, характерных для больных СД. Она развивается вследствие распространенного поражения нейронов и их отростков как в периферической, так и центральной нервной системе [2]. Ниже представлена современная классификация диабетической нейропатии. I. Центральная диабетическая нейропатия (энцефалопатия, миелопатия и др. ). II. Периферическая диабетическая нейропатия: 1. Дистальная симметричная нейропатия с преимущественным поражением чувствительных нервов (сенсорная форма), с преимущественным поражением двигательных нервов (моторная форма), с комбинированным поражением нервов (сенсомоторная форма), проксимальная амиотрофия;
 1. Диффузная автономная нейропатия сердечно-сосудистой системы (безболевой инфаркт миокарда, ортостатическая гипотензия, нарушение ритма сердца), желудочно-кишечного тракта (атония желудка, атония желчного пузыря, диабетическая энтеропатия – ночная диарея), мочеполовой системы ( «нервный мочевой пузырь» , половая дисфункция), других органов и систем (нарушение зрачкового рефлекса, нарушение потоотделения, бессимптомные гипогликемии); I. Очаговая нейропатия (черепных нервов, мононейропатия – верхних или нижних конечностей, множественная мононейропатия, полирадикулопатия, плексопатия).
1. Диффузная автономная нейропатия сердечно-сосудистой системы (безболевой инфаркт миокарда, ортостатическая гипотензия, нарушение ритма сердца), желудочно-кишечного тракта (атония желудка, атония желчного пузыря, диабетическая энтеропатия – ночная диарея), мочеполовой системы ( «нервный мочевой пузырь» , половая дисфункция), других органов и систем (нарушение зрачкового рефлекса, нарушение потоотделения, бессимптомные гипогликемии); I. Очаговая нейропатия (черепных нервов, мононейропатия – верхних или нижних конечностей, множественная мононейропатия, полирадикулопатия, плексопатия).
 • Диабетическая энцефалопатия • Среди центральной диабетической нейропатии внимание заслуживает диабетическая энцефалопатия. Термин «диабетическая энцефалопатия» предложил R. de Jong в 1950 г. По данным литературы, частота этой патологии колеблется от 2, 5 до 78% (такие расхождения в частоте обнаружения обусловлены неоднородными контингентами обследованных больных и методами диагностики болезни) [3]. Диабетическую энцефалопатию различают по степени проявления, темпам их развития (течению) и особенностям патогенеза. • Основными клиническими проявлениями диабетической энцефалопатии являются неврозоподобные состояния, нарушение когнитивных функций и органическая неврологическая симптоматика. В настоящее время выделяют 4 этапа психологического кризиса: первый связан с развитием сахарного диабета, второй – с развитием осложнений, третий – с назначением инсулинотерапии и четвертый – со стационарным лечением. М. Bleuler (1948 г. ) объединил психические нарушения, перекрывающиеся с эндокринной патологией, понятием «эндокринный психосиндром» .
• Диабетическая энцефалопатия • Среди центральной диабетической нейропатии внимание заслуживает диабетическая энцефалопатия. Термин «диабетическая энцефалопатия» предложил R. de Jong в 1950 г. По данным литературы, частота этой патологии колеблется от 2, 5 до 78% (такие расхождения в частоте обнаружения обусловлены неоднородными контингентами обследованных больных и методами диагностики болезни) [3]. Диабетическую энцефалопатию различают по степени проявления, темпам их развития (течению) и особенностям патогенеза. • Основными клиническими проявлениями диабетической энцефалопатии являются неврозоподобные состояния, нарушение когнитивных функций и органическая неврологическая симптоматика. В настоящее время выделяют 4 этапа психологического кризиса: первый связан с развитием сахарного диабета, второй – с развитием осложнений, третий – с назначением инсулинотерапии и четвертый – со стационарным лечением. М. Bleuler (1948 г. ) объединил психические нарушения, перекрывающиеся с эндокринной патологией, понятием «эндокринный психосиндром» .
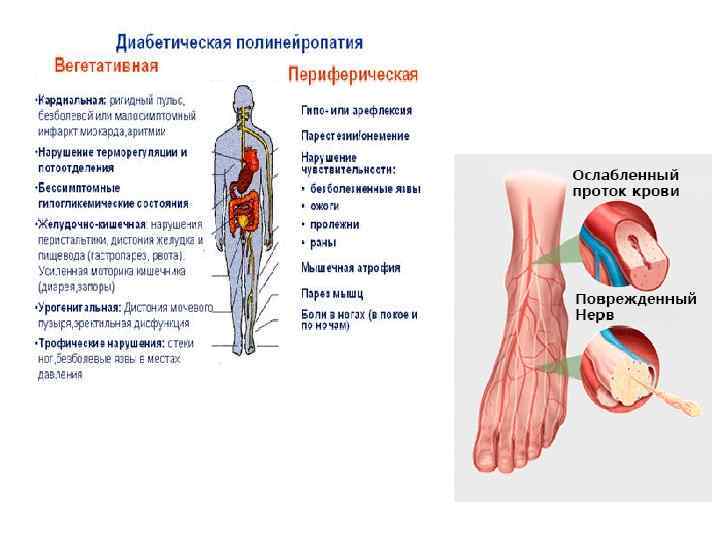
 • Диабетическая полинейропатия • Среди периферической диабетической нейропатии первое место (70%) занимает дистальная симметричная сенсомоторная нейропатия (в последующем диабетическая полинейропатия). Диабетическая полинейропатия (ДПН) встречается в среднем в 40– 60% случаев (и имеет тенденцию роста в зависимости от длительности СД). ДПН значительно снижает качество жизни больных и является одним из основных факторов риска развития синдрома диабетической стопы. «Активная» (положительная) симптоматика «Пассивная» (отрицательная) симптоматика • Жжение • Кинжальные боли • Прострелы, «удары током» • Покалывание • Гипералгезия — аномально высокая чувствительность к болевым стимулам • Аллодиния — ощущение боли при воздействии неболевым стимулом, например, от легкого прикосновения • Одеревенелость • «Омертвение» • Онемение • Покалывание • Неустойчивость при ходьбе
• Диабетическая полинейропатия • Среди периферической диабетической нейропатии первое место (70%) занимает дистальная симметричная сенсомоторная нейропатия (в последующем диабетическая полинейропатия). Диабетическая полинейропатия (ДПН) встречается в среднем в 40– 60% случаев (и имеет тенденцию роста в зависимости от длительности СД). ДПН значительно снижает качество жизни больных и является одним из основных факторов риска развития синдрома диабетической стопы. «Активная» (положительная) симптоматика «Пассивная» (отрицательная) симптоматика • Жжение • Кинжальные боли • Прострелы, «удары током» • Покалывание • Гипералгезия — аномально высокая чувствительность к болевым стимулам • Аллодиния — ощущение боли при воздействии неболевым стимулом, например, от легкого прикосновения • Одеревенелость • «Омертвение» • Онемение • Покалывание • Неустойчивость при ходьбе
 • • Диагностика Для диагностики диабетической нейропатии врач проверяет, чувствует ли пациент прикосновение, давление, болевой укол, холод и тепло. Чувствительность к вибрации проверяют с помощью камертона. Чувствительность к давлению — с помощью прибора, который называется монофиламент. Также доктор выяснит, сохранился ли у больного коленный рефлекс. Очевидно, что диабетик сам может легко проверить себя на нейропатию. Для самостоятельного исследования чувствительности к прикосновениям подойдут, например, ватные палочки. Чтобы проверить, чувствуют ли ваши ноги температуру, подойдут любые теплые и прохладные предметы. Врач может использовать сложное медицинское оборудование, чтобы поставить более точные диагноз. Он определит разновидность диабетической нейропатии и стадию ее развития, т. е. насколько сильно поражены нервы. Но лечение в любом случае будет примерно одинаковое. Мы обсудим его ниже в этой статье.
• • Диагностика Для диагностики диабетической нейропатии врач проверяет, чувствует ли пациент прикосновение, давление, болевой укол, холод и тепло. Чувствительность к вибрации проверяют с помощью камертона. Чувствительность к давлению — с помощью прибора, который называется монофиламент. Также доктор выяснит, сохранился ли у больного коленный рефлекс. Очевидно, что диабетик сам может легко проверить себя на нейропатию. Для самостоятельного исследования чувствительности к прикосновениям подойдут, например, ватные палочки. Чтобы проверить, чувствуют ли ваши ноги температуру, подойдут любые теплые и прохладные предметы. Врач может использовать сложное медицинское оборудование, чтобы поставить более точные диагноз. Он определит разновидность диабетической нейропатии и стадию ее развития, т. е. насколько сильно поражены нервы. Но лечение в любом случае будет примерно одинаковое. Мы обсудим его ниже в этой статье.
 Лечение диабетической нейропатии Главный способ лечения диабетической нейропатии — снизить сахар в крови и научиться стабильно поддерживать его уровень, как у здоровых людей без диабета. Все остальные лечебные мероприятия не оказывают и малой доли того эффекта, что контроль глюкозы в крови. Это касается не только нейропатии, но и всех остальных осложнений диабета. Класс препаратов Название Суточная доза, мг Выраженность побочных эффектов Трициклические антидепрессанты Амитриптилин 25 -150 ++++ Имипрамин 25 -150 ++++ Дулоксетин 30 -60 ++ Пароксетин 40 +++ Циталопрам 40 +++ Габапентин 900 -1800 ++ Ламотриджин 200 -400 ++ Карбамазепин до 800 +++ Прегабалин 300 -600 Антиаритмики Мексилетин до 450 +++ Опиоиды Трамадол 50 -400 +++ Ингибиторы обратного захвата серотонина / норадреналина Противосудорожн ые препараты
Лечение диабетической нейропатии Главный способ лечения диабетической нейропатии — снизить сахар в крови и научиться стабильно поддерживать его уровень, как у здоровых людей без диабета. Все остальные лечебные мероприятия не оказывают и малой доли того эффекта, что контроль глюкозы в крови. Это касается не только нейропатии, но и всех остальных осложнений диабета. Класс препаратов Название Суточная доза, мг Выраженность побочных эффектов Трициклические антидепрессанты Амитриптилин 25 -150 ++++ Имипрамин 25 -150 ++++ Дулоксетин 30 -60 ++ Пароксетин 40 +++ Циталопрам 40 +++ Габапентин 900 -1800 ++ Ламотриджин 200 -400 ++ Карбамазепин до 800 +++ Прегабалин 300 -600 Антиаритмики Мексилетин до 450 +++ Опиоиды Трамадол 50 -400 +++ Ингибиторы обратного захвата серотонина / норадреналина Противосудорожн ые препараты
 • Неврологические расстройства – раннее и довольно частое осложнение сахарного диабета, встречающееся у 90 -100 % больных, затрагивающая все отделы нервной системы: головной мозг (энцефалопатия), спинной мозг (миелопатия), периферическую нервную систему (поли- и мононейропатии), а также вегетативную нервную систему. Диабетическая энцефалопатия проявляется, в первую очередь, астеническим синдромом: снижением работоспособности, концентрации внимания, общей слабостью, повышенной утомляемостью, частыми сменами настроения. Данные жалобы отчасти обусловлены поражением вегетативной нервной системы, следствием чего могут быть также вегетативные пароксизмы и обмороки. Одной из наиболее частых жалоб является головная боль, как правило ишемического характера (чувство тяжести, неспособность сосредоточится) или боли напряжения (сжимающей, стискивающей). Общемозговые симптомы в виде расстройства памяти, внимания, замедленного мышления, апатии и депрессивных расстройств, как правило, обратимы в ранней стадии заболевания.
• Неврологические расстройства – раннее и довольно частое осложнение сахарного диабета, встречающееся у 90 -100 % больных, затрагивающая все отделы нервной системы: головной мозг (энцефалопатия), спинной мозг (миелопатия), периферическую нервную систему (поли- и мононейропатии), а также вегетативную нервную систему. Диабетическая энцефалопатия проявляется, в первую очередь, астеническим синдромом: снижением работоспособности, концентрации внимания, общей слабостью, повышенной утомляемостью, частыми сменами настроения. Данные жалобы отчасти обусловлены поражением вегетативной нервной системы, следствием чего могут быть также вегетативные пароксизмы и обмороки. Одной из наиболее частых жалоб является головная боль, как правило ишемического характера (чувство тяжести, неспособность сосредоточится) или боли напряжения (сжимающей, стискивающей). Общемозговые симптомы в виде расстройства памяти, внимания, замедленного мышления, апатии и депрессивных расстройств, как правило, обратимы в ранней стадии заболевания.
 • 1. Периферические нейропатии. Поражение периферической нервной системы клинически выявляется у 15% больных, чаще при инсулинозависимом диабете и может принимать форму различных синдромов. Чаще других выделяют дистальную симметричную полинейропатию, преимущественно сенсорную форму. Самые характерные жалобы таких больных - постоянное онемение, покалывание, жжение в дистальных отделах ног, часто усиливающиеся по ночам. Сухожильные рефлексы на ногах выпадают. Наблюдается гипестезия по типу носков. В тяжелых случаях вовлекаются и руки. Чувствительные нарушения иногда распространяются на переднюю часть нижней половины живота. Трофические нарушения могут проявляться глубокими язвами на стопе, тяжелыми артропатиями. В отдельных случаях клинические проявления складываются из нарушений глубокой чувствительности, атаксии, атонии мочевого пузыря и легкой слабости в ногах. Множественная мононейропатия, вызванная преимущественно микроангиопатией или микроваскулитом, чаще встречается у пожилых людей и начинается с болей в пояснице, бедре и области коленного сустава с одной стороны. Слабость мышц и атрофии, иногда весьма выраженные, более всего заметны в области тазового пояса и мышц бедра, хотя дистальные отделы тоже могут вовлекаться. Чувствительность может быть интактной или умеренно нарушенной. Коленный рефлекс часто выпадает на пораженной стороне. Наблюдается медленное восстановление функций, при рецидивах - вовлечение другой ноги.
• 1. Периферические нейропатии. Поражение периферической нервной системы клинически выявляется у 15% больных, чаще при инсулинозависимом диабете и может принимать форму различных синдромов. Чаще других выделяют дистальную симметричную полинейропатию, преимущественно сенсорную форму. Самые характерные жалобы таких больных - постоянное онемение, покалывание, жжение в дистальных отделах ног, часто усиливающиеся по ночам. Сухожильные рефлексы на ногах выпадают. Наблюдается гипестезия по типу носков. В тяжелых случаях вовлекаются и руки. Чувствительные нарушения иногда распространяются на переднюю часть нижней половины живота. Трофические нарушения могут проявляться глубокими язвами на стопе, тяжелыми артропатиями. В отдельных случаях клинические проявления складываются из нарушений глубокой чувствительности, атаксии, атонии мочевого пузыря и легкой слабости в ногах. Множественная мононейропатия, вызванная преимущественно микроангиопатией или микроваскулитом, чаще встречается у пожилых людей и начинается с болей в пояснице, бедре и области коленного сустава с одной стороны. Слабость мышц и атрофии, иногда весьма выраженные, более всего заметны в области тазового пояса и мышц бедра, хотя дистальные отделы тоже могут вовлекаться. Чувствительность может быть интактной или умеренно нарушенной. Коленный рефлекс часто выпадает на пораженной стороне. Наблюдается медленное восстановление функций, при рецидивах - вовлечение другой ноги.
 • 2. Вегетативная нейропатия. Обычно возникает на фоне длительного течения диабета, но при инсулинозависимом диабете иногда развивается уже на ранней стадии заболевания (предполагают, что в этом случае она имеет аутоиммунный характер). Причиной полинейропатии могут быть также повторные эпизоды тяжелой длительной гипогликемии при неадекватной инсулинотерапии (гипогликемическая полинейропатия). Вегетативная полинейропатия проявляется сочетанием симптомов периферической вегетативной недостаточности: гастропарез, ночная диарея, тахикардия в покое, фиксированный сердечный ритм, ортостатическая гипотензия, ангидроз, нейрогенный мочевой пузырь, сонные апноэ, импотенция. У больных диабетом и вегетативной нейропатией отмечается повышенная частота безболеваого инфаркта, либо внезапной остановки сердца и смерти.
• 2. Вегетативная нейропатия. Обычно возникает на фоне длительного течения диабета, но при инсулинозависимом диабете иногда развивается уже на ранней стадии заболевания (предполагают, что в этом случае она имеет аутоиммунный характер). Причиной полинейропатии могут быть также повторные эпизоды тяжелой длительной гипогликемии при неадекватной инсулинотерапии (гипогликемическая полинейропатия). Вегетативная полинейропатия проявляется сочетанием симптомов периферической вегетативной недостаточности: гастропарез, ночная диарея, тахикардия в покое, фиксированный сердечный ритм, ортостатическая гипотензия, ангидроз, нейрогенный мочевой пузырь, сонные апноэ, импотенция. У больных диабетом и вегетативной нейропатией отмечается повышенная частота безболеваого инфаркта, либо внезапной остановки сердца и смерти.
 • 3. Поражение краниальных нервов. Краниальная невропатия особенно часто вовлекает глазодвигательный нерв (III пара), реже отводящий (YI пара) и блоковой (IY пара) нервы (острая диабетическая офтальмоплегия). Обычно поражаются лица старше 50 лет. Заболевание начинается остро с интенсивной боли в периорбитальной области, которая опережает слабость на несколько дней. При осмотре выявляется ограничение подвижности глазного яблока при сохранных зрачковых реакциях. Это объясняется тем, что при ишемии страдают центральные волокна нерва, тогда как парасимпатические волокна, расположенные по периферии, остаются сохранными. При компрессии нерва (III пары) (в частности при аневризме задней соединительной артерии) симптомы начинаются с расширения зрачка. YI нерв вовлекается чаще других. Его паралич при сахарном диабете обычно имеет доброкачественное течение и регрессирует в течение 3 -х месяцев. Могут наблюдаться синдром Толосы Ханты, к которому больные сахарным диабетом высоко предрасположены, нейропатия лицевого нерва, тригеминальная невралгия и кохлеарная нейропатия.
• 3. Поражение краниальных нервов. Краниальная невропатия особенно часто вовлекает глазодвигательный нерв (III пара), реже отводящий (YI пара) и блоковой (IY пара) нервы (острая диабетическая офтальмоплегия). Обычно поражаются лица старше 50 лет. Заболевание начинается остро с интенсивной боли в периорбитальной области, которая опережает слабость на несколько дней. При осмотре выявляется ограничение подвижности глазного яблока при сохранных зрачковых реакциях. Это объясняется тем, что при ишемии страдают центральные волокна нерва, тогда как парасимпатические волокна, расположенные по периферии, остаются сохранными. При компрессии нерва (III пары) (в частности при аневризме задней соединительной артерии) симптомы начинаются с расширения зрачка. YI нерв вовлекается чаще других. Его паралич при сахарном диабете обычно имеет доброкачественное течение и регрессирует в течение 3 -х месяцев. Могут наблюдаться синдром Толосы Ханты, к которому больные сахарным диабетом высоко предрасположены, нейропатия лицевого нерва, тригеминальная невралгия и кохлеарная нейропатия.
 • 4. Нарушения зрения при сахарном диабете могут быть обусловлены диабетической ретинопатией, нейропатией зрительного нерва, ретробульбарным невритом, отеком соска зрительного нерва и другими причинами. Чаще всего в основе снижения остроты зрения лежит ретинопатия. Иногда имеет значение вовлечение других отделов глазного яблока (катаракта, микроаневризмы и геморрагии, экссудаты). 5. Поражения спинного мозга. Миелопатия наблюдается гораздо реже, чем вовлечение периферических нервов и проявляется чаще всего негрубыми симптомами дисфункции задних и боковых столбов. К ним относятся нарушения вибрационной чувствительности, гипестезия по проводниковому типу. Двусторонний симптом Бабинскогослабость и атаксия в нижних конечностях. Расстройство функций мочевого пузыря обычно является результатом периферической вегетативной нейропатии
• 4. Нарушения зрения при сахарном диабете могут быть обусловлены диабетической ретинопатией, нейропатией зрительного нерва, ретробульбарным невритом, отеком соска зрительного нерва и другими причинами. Чаще всего в основе снижения остроты зрения лежит ретинопатия. Иногда имеет значение вовлечение других отделов глазного яблока (катаракта, микроаневризмы и геморрагии, экссудаты). 5. Поражения спинного мозга. Миелопатия наблюдается гораздо реже, чем вовлечение периферических нервов и проявляется чаще всего негрубыми симптомами дисфункции задних и боковых столбов. К ним относятся нарушения вибрационной чувствительности, гипестезия по проводниковому типу. Двусторонний симптом Бабинскогослабость и атаксия в нижних конечностях. Расстройство функций мочевого пузыря обычно является результатом периферической вегетативной нейропатии
 • 6. Синдромы поражения мозгового ствола и полушарий мозга. • Эти синдромы обусловлены сопутствующими сосудистыми заболеваниями. Атеросклероз и артериальная гипертензия часто сопровождает диабет и может приводить к ишемическому инсульту. Повреждения мозга, вызванные инсультом, обычно более массивны при наличии гипергликемии. Выделение «чистой» дисметаболической энцефалопатии при сахарном диабете весьма проблематично и часто наблюдается ее гипердиагностика. Иногда она проявляется псевдоинсультными эпизодами с преходящими неврологическими расстройствами. В ликворе возможно увеличение содержания глюкозы и белка.
• 6. Синдромы поражения мозгового ствола и полушарий мозга. • Эти синдромы обусловлены сопутствующими сосудистыми заболеваниями. Атеросклероз и артериальная гипертензия часто сопровождает диабет и может приводить к ишемическому инсульту. Повреждения мозга, вызванные инсультом, обычно более массивны при наличии гипергликемии. Выделение «чистой» дисметаболической энцефалопатии при сахарном диабете весьма проблематично и часто наблюдается ее гипердиагностика. Иногда она проявляется псевдоинсультными эпизодами с преходящими неврологическими расстройствами. В ликворе возможно увеличение содержания глюкозы и белка.
 Спасибо за внимание!
Спасибо за внимание!


