Кишечные простейшие.pptx
- Количество слайдов: 40
 АО «Медицинский университет Астана» Кишечные простейшие. Морфология. Локализация. Методы лабораторной диагностики и профилактики Выполнила : Құршида С. С. Группа : 698 ВБ Проверила: Жаппасбай П. Б.
АО «Медицинский университет Астана» Кишечные простейшие. Морфология. Локализация. Методы лабораторной диагностики и профилактики Выполнила : Құршида С. С. Группа : 698 ВБ Проверила: Жаппасбай П. Б.
 PROTISTA Тип Sarcomastigophora Подтип Sarcodina Подтип Mastigophora Тип Apicomplexa Тип Ciliophora 2
PROTISTA Тип Sarcomastigophora Подтип Sarcodina Подтип Mastigophora Тип Apicomplexa Тип Ciliophora 2
 Большинство этих паразитов анаэробны. Циклы их развития просты: у многих из них имеются стадии трофозоита и цисты. Некоторые не образуют и цист. Заражение большинством этих паразитов осуществляется путём проглатывания цист или трофозоитов. В их распространении большое значение имеют насекомые – механические переносчики возбудителей. В профилактике заражения основное значение имеет соблюдение правил личной гигиены. Многие виды, живя в просвете пищеварительной трубки и других органов и находя там благоприятную среду, являются комменсалами. Но в будущем возможно усиление степени их контакта с хозяином и переход к паразитированию. Выделяют следующие группы простейших: Простейшие, обитающие в полости рта. Ротовая амёба (Entamoeba gingivalis), Ротовая трихомонада (Trihomonas tenax) Простейшие, обитающие в тонкой кишке. Лямблия (Lamblia inteslinalis) Простейшие, обитающие в толстой кишке. Дизентерийная амёба (Entamoeba histolica) , Балантидий (Balantidium coli) Простейшие, обитающие в полостных органах. : кишечная трихомонада(Trihomonas hominis). Dientamoeba fragilis Простейшие, обитающие в лёгких. Пневмоцисты (Pneumocystis carinii)
Большинство этих паразитов анаэробны. Циклы их развития просты: у многих из них имеются стадии трофозоита и цисты. Некоторые не образуют и цист. Заражение большинством этих паразитов осуществляется путём проглатывания цист или трофозоитов. В их распространении большое значение имеют насекомые – механические переносчики возбудителей. В профилактике заражения основное значение имеет соблюдение правил личной гигиены. Многие виды, живя в просвете пищеварительной трубки и других органов и находя там благоприятную среду, являются комменсалами. Но в будущем возможно усиление степени их контакта с хозяином и переход к паразитированию. Выделяют следующие группы простейших: Простейшие, обитающие в полости рта. Ротовая амёба (Entamoeba gingivalis), Ротовая трихомонада (Trihomonas tenax) Простейшие, обитающие в тонкой кишке. Лямблия (Lamblia inteslinalis) Простейшие, обитающие в толстой кишке. Дизентерийная амёба (Entamoeba histolica) , Балантидий (Balantidium coli) Простейшие, обитающие в полостных органах. : кишечная трихомонада(Trihomonas hominis). Dientamoeba fragilis Простейшие, обитающие в лёгких. Пневмоцисты (Pneumocystis carinii)
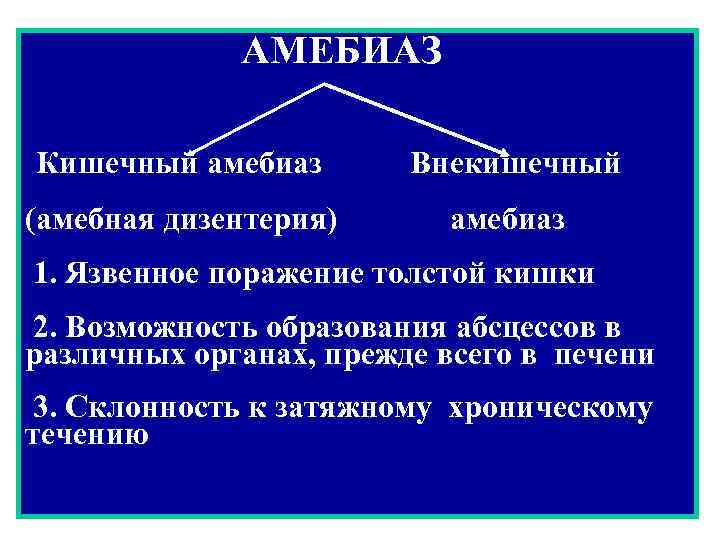 АМЕБИАЗ Кишечный амебиаз Внекишечный (амебная дизентерия) амебиаз 1. Язвенное поражение толстой кишки 2. Возможность образования абсцессов в различных органах, прежде всего в печени 3. Склонность к затяжному хроническому течению
АМЕБИАЗ Кишечный амебиаз Внекишечный (амебная дизентерия) амебиаз 1. Язвенное поражение толстой кишки 2. Возможность образования абсцессов в различных органах, прежде всего в печени 3. Склонность к затяжному хроническому течению
 1875 г. Ф. А. Леш обнаружил амеб в кале хронического больного в С. -Петербурге Ф. А. Леш
1875 г. Ф. А. Леш обнаружил амеб в кале хронического больного в С. -Петербурге Ф. А. Леш
 История исследований 1875 г. - Ф. А. Леш обнаружил амеб в кале хронического больного в С. -Петербурге 1883 г. - Р. Кох - обнаружил амеб в гистологических срезах тканей кишечных язв, в стенках абсцессов печени и испражнениях 1891 г. - Каунсильман и Леффлер выделили амебную дизентерию в самостоятельную нозологическую группу 1903 г. - Ф. Шаудин подробно описал возбудителя 1912 г. введен в практику солянокислый эметин как противоамебный препарат 1993 г. - на основе биохимических, генетических и иммунологических данных E. histolytica разделена на патогенный (E. histolytica) и непатогенный (E. dispar) виды, морфологически неразличимые В настоящее время ведутся поиски эффективных лекарственных препаратов и разрабатываются методы специфической профилактики
История исследований 1875 г. - Ф. А. Леш обнаружил амеб в кале хронического больного в С. -Петербурге 1883 г. - Р. Кох - обнаружил амеб в гистологических срезах тканей кишечных язв, в стенках абсцессов печени и испражнениях 1891 г. - Каунсильман и Леффлер выделили амебную дизентерию в самостоятельную нозологическую группу 1903 г. - Ф. Шаудин подробно описал возбудителя 1912 г. введен в практику солянокислый эметин как противоамебный препарат 1993 г. - на основе биохимических, генетических и иммунологических данных E. histolytica разделена на патогенный (E. histolytica) и непатогенный (E. dispar) виды, морфологически неразличимые В настоящее время ведутся поиски эффективных лекарственных препаратов и разрабатываются методы специфической профилактики
 q. Дизентерийная амёба (Entamoeba histolica) - класс «Саркодовые» - возбудитель амёбиаза. Возбудитель может существовать в трёх формах: тканевой форме; вегетативной форме; в форме цисты; Большая вегетативная форма (тканевая форма, эритрофаг, гематофаг) имеет в диаметре 20 -30 мкм, а при активном движении и достигает длины до 60 - 80 мкм. Эта форма способна фагоцитировать эритроциты. Число их доходит до 20 и более в одной амёбе. Встречается только у больных людей. Просветная форма (мелкая вегетативная форма, свободная, нетканевая, предцистная) имеет диаметр 15 -20 мкм. Эритроцитов не фагоцитирует. Обнаруживается у носителей амёб. Стадия цисты представляет собой образование диаметром 7 -18 мкм. , имеет от 1 до 4 ядер, устойчива во внешней среде.
q. Дизентерийная амёба (Entamoeba histolica) - класс «Саркодовые» - возбудитель амёбиаза. Возбудитель может существовать в трёх формах: тканевой форме; вегетативной форме; в форме цисты; Большая вегетативная форма (тканевая форма, эритрофаг, гематофаг) имеет в диаметре 20 -30 мкм, а при активном движении и достигает длины до 60 - 80 мкм. Эта форма способна фагоцитировать эритроциты. Число их доходит до 20 и более в одной амёбе. Встречается только у больных людей. Просветная форма (мелкая вегетативная форма, свободная, нетканевая, предцистная) имеет диаметр 15 -20 мкм. Эритроцитов не фагоцитирует. Обнаруживается у носителей амёб. Стадия цисты представляет собой образование диаметром 7 -18 мкм. , имеет от 1 до 4 ядер, устойчива во внешней среде.
 Амебиаз - антропоноз Источник инфекции - человек, выделяющий цисты, особенно носители и реконвалесценты острого кишечного амебиаза, а также больные рецидивирующим амебиазом в стадии реконвалесценции; Механизм передачи - фекльно-оральный, пути - пищевой, водный, контактно-бытовой; Факторы передачи: - пищевые продукты, особенно овощи, фрукты; - вода - предметы, белье, посуда, игрушки - синантропные мухи и тараканы (48 -72 час. ) Инфективная доза - одна живая циста
Амебиаз - антропоноз Источник инфекции - человек, выделяющий цисты, особенно носители и реконвалесценты острого кишечного амебиаза, а также больные рецидивирующим амебиазом в стадии реконвалесценции; Механизм передачи - фекльно-оральный, пути - пищевой, водный, контактно-бытовой; Факторы передачи: - пищевые продукты, особенно овощи, фрукты; - вода - предметы, белье, посуда, игрушки - синантропные мухи и тараканы (48 -72 час. ) Инфективная доза - одна живая циста
 Человек заражается амёбиазом, проглатывая цисты паразита с водой или пищевыми продуктами, загрязнёнными землёй. В просвете толстой кишки из цисты образуется, за счёт следующих друг за другом делений, 8 мелких клеток, превращающихся в мелкие вегетативные формы. Вреда человеку они не приносят. Они могут вновь инцистироваться, и выходить наружу. При ухудшении условий существования хозяина мелкие вегетативные формы способны превращаться в крупные, которые вызывают образование язв. Погружаясь глубже, они превращаются в тканевые формы, в особо тяжёлых случаях могут попадать в кровь и разноситься по всему организму. При этом возможно образование абсцессов в печени, лёгких и других органах. Профилактика: соблюдение правил личной гигиены.
Человек заражается амёбиазом, проглатывая цисты паразита с водой или пищевыми продуктами, загрязнёнными землёй. В просвете толстой кишки из цисты образуется, за счёт следующих друг за другом делений, 8 мелких клеток, превращающихся в мелкие вегетативные формы. Вреда человеку они не приносят. Они могут вновь инцистироваться, и выходить наружу. При ухудшении условий существования хозяина мелкие вегетативные формы способны превращаться в крупные, которые вызывают образование язв. Погружаясь глубже, они превращаются в тканевые формы, в особо тяжёлых случаях могут попадать в кровь и разноситься по всему организму. При этом возможно образование абсцессов в печени, лёгких и других органах. Профилактика: соблюдение правил личной гигиены.
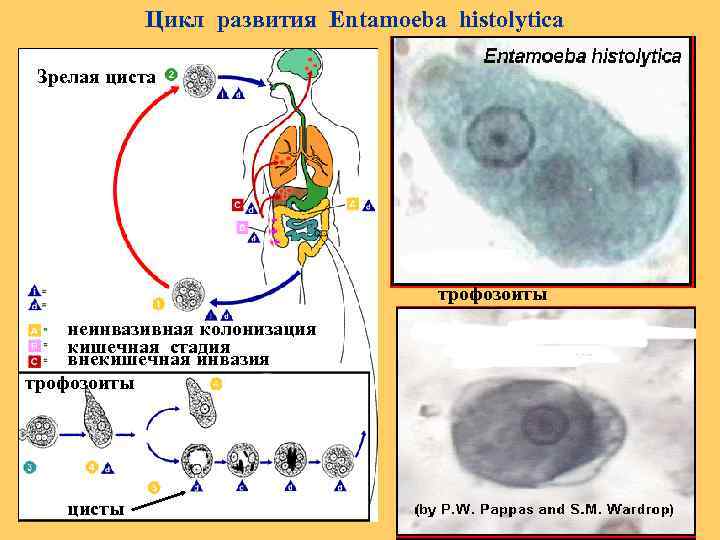 Цикл развития Entamoeba histolytica Зрелая циста трофозоиты неинвазивная колонизация кишечная стадия внекишечная инвазия трофозоиты цисты
Цикл развития Entamoeba histolytica Зрелая циста трофозоиты неинвазивная колонизация кишечная стадия внекишечная инвазия трофозоиты цисты
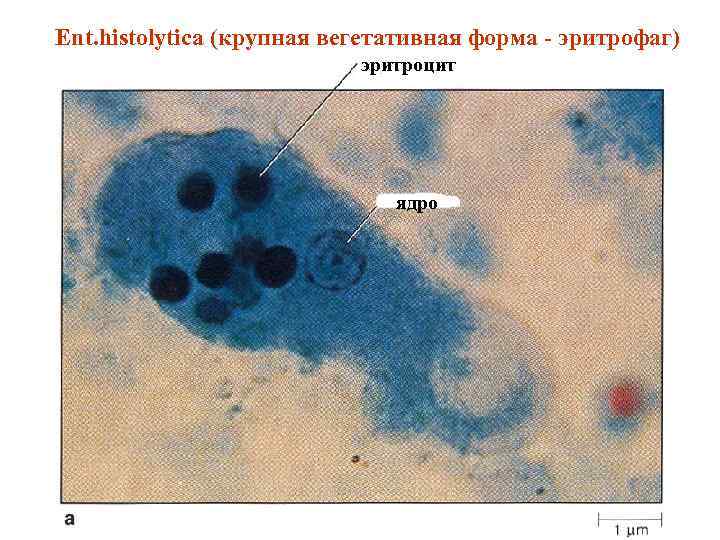 Ent. histolytica (крупная вегетативная форма - эритрофаг) эритроцит ядро
Ent. histolytica (крупная вегетативная форма - эритрофаг) эритроцит ядро
 ПАТОГЕНЕЗ Вирулентность E. histolytica определяют: • специфический адгезин - лектин • цитотоксический болок, образующий поры в клетках хозяина при прямом контакте возбудителя с тканями • ферменты- протеиназы, разрушающие ткани • устойчивость к кислотам • Инфективность амеб зависит от бактериальной флоры и вирусов кишечника, а также от наличия белков, железа, кортикостероидов
ПАТОГЕНЕЗ Вирулентность E. histolytica определяют: • специфический адгезин - лектин • цитотоксический болок, образующий поры в клетках хозяина при прямом контакте возбудителя с тканями • ферменты- протеиназы, разрушающие ткани • устойчивость к кислотам • Инфективность амеб зависит от бактериальной флоры и вирусов кишечника, а также от наличия белков, железа, кортикостероидов
 КИШЕЧНЫЙ АМЕБИАЗ 1. Прикрепление амеб к клеткам-мишеням. (Поражаются: а) слепая и восходящая к. к. б) прямая, сигмовидная и ободочная к. к. в) аппендикс и терминальные участки подвздошной к. ) 2. Разрушение слизистой оболочки кишки. 3. Проникновение амеб в подслизистый слой. 4. Экссудация. Тромбоз капилляров, инфильтрация. 5. Некроз тканей. 6. Образование узелка, заполненного детритом, амебами, жидкостью. 7. Прорыв узелка. 8. Формирование язв (от микроскопических до неск. см) 9. Образование синусов. 10. Формирование язв с поражением мышечного и серозного слоев.
КИШЕЧНЫЙ АМЕБИАЗ 1. Прикрепление амеб к клеткам-мишеням. (Поражаются: а) слепая и восходящая к. к. б) прямая, сигмовидная и ободочная к. к. в) аппендикс и терминальные участки подвздошной к. ) 2. Разрушение слизистой оболочки кишки. 3. Проникновение амеб в подслизистый слой. 4. Экссудация. Тромбоз капилляров, инфильтрация. 5. Некроз тканей. 6. Образование узелка, заполненного детритом, амебами, жидкостью. 7. Прорыв узелка. 8. Формирование язв (от микроскопических до неск. см) 9. Образование синусов. 10. Формирование язв с поражением мышечного и серозного слоев.
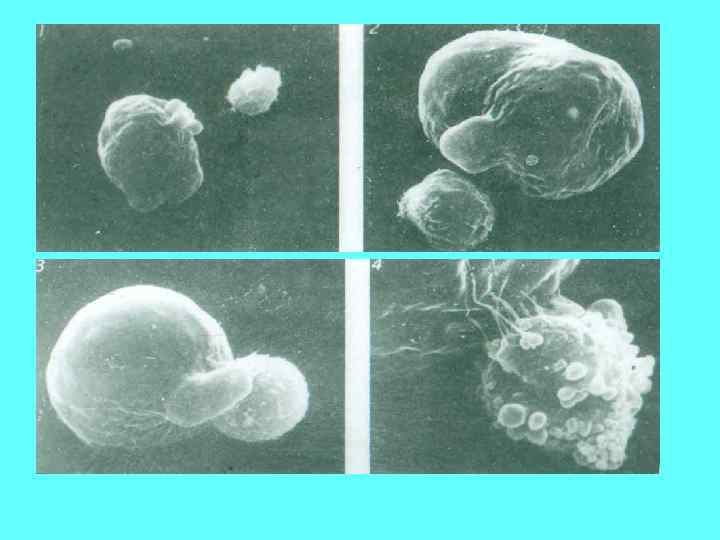
 Особенности язвы при амебной дизентерии 1. Небольшой участок поражения слизистой - вход в глубокую полость язвы - зону некроза - «колбообразная язва» . 2. Воспалительный процесс окружающей поверхности выражен слабо, участки между язвами выглядят нормально (амебы инактивируют факторы воспаления С 3 а и С 5 а системы комплемента). 3. При хроническом течении могут формироваться амебомы опухолевидные образования грануляционной ткани.
Особенности язвы при амебной дизентерии 1. Небольшой участок поражения слизистой - вход в глубокую полость язвы - зону некроза - «колбообразная язва» . 2. Воспалительный процесс окружающей поверхности выражен слабо, участки между язвами выглядят нормально (амебы инактивируют факторы воспаления С 3 а и С 5 а системы комплемента). 3. При хроническом течении могут формироваться амебомы опухолевидные образования грануляционной ткани.
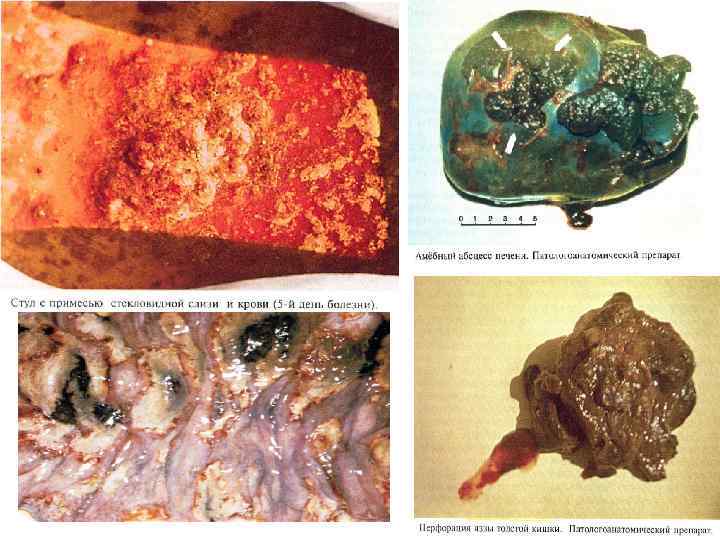
 ВНЕКИШЕЧНЫЙ АМЕБИАЗ ПЕЧЕНИ • развивается у 5% больных кишечным амебиазом; • летальность 25 % • может возникать вовремя острого кишечного амебиаза через неск. мес. или лет, а также как осложнение бессимптомных поражений толстой кишки • трофозоиты и цисты в фекалиях обнаруживаются лишь у 30% больных • абсцессы развиваются чаще всего в задней части правой доли печени • могут формироваться свищи • ПЛЕВРОПУЛЬМОНАЛЬНЫЙ АМЕБИАЗ • развивается у 10 -20% больных с абсцессом печени в правой плевральной полости и легком (амебы чаще всего мигрируют через диафрагму, реже заносятся гематогенным путем или с лимфой) • Редко, но встречается метастатический А. мозга и еще реже - селезенки • При дренажной эвакуации содержимого абсцесса возможен амебиаз кожи; А. кожи развивается также вокруг гнойных свищей печени, вблизи хирургических швов и в перианальной области.
ВНЕКИШЕЧНЫЙ АМЕБИАЗ ПЕЧЕНИ • развивается у 5% больных кишечным амебиазом; • летальность 25 % • может возникать вовремя острого кишечного амебиаза через неск. мес. или лет, а также как осложнение бессимптомных поражений толстой кишки • трофозоиты и цисты в фекалиях обнаруживаются лишь у 30% больных • абсцессы развиваются чаще всего в задней части правой доли печени • могут формироваться свищи • ПЛЕВРОПУЛЬМОНАЛЬНЫЙ АМЕБИАЗ • развивается у 10 -20% больных с абсцессом печени в правой плевральной полости и легком (амебы чаще всего мигрируют через диафрагму, реже заносятся гематогенным путем или с лимфой) • Редко, но встречается метастатический А. мозга и еще реже - селезенки • При дренажной эвакуации содержимого абсцесса возможен амебиаз кожи; А. кожи развивается также вокруг гнойных свищей печени, вблизи хирургических швов и в перианальной области.
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА (1) 1. МИКРОСКОПИЧЕСКИЙ МЕТОД а) немедленный анализ свежих фекалий на трофозоиты-гематофаги б) анализ фекалий на цисты в) изучение окрашенных препаратов (по Гейденгайну или раствором Люголя) г) анализ соскоба и биоптата тканей, жидкости из абсцессов (с краев), отделяемого дренированных абсцессов на трофозоиты. 2. ИМУННОЛОГИЧЕСКИЙ МЕТОД а) вариант ИФА с использованием моноклональных антител против амебного адгезина - лектина (для диагностики в полевых условиях и дифференцировки с E. dispar): - определяется антиген в фекалиях, связанный с инвазией (чувствит. -87%, специфичн. -100%, эффективн. 98%) - для дифференцировки с E. dispar чувствит. , специфичн. , и эффективн. - 100%
ЛАБОРАТОРНАЯ ДИАГНОСТИКА (1) 1. МИКРОСКОПИЧЕСКИЙ МЕТОД а) немедленный анализ свежих фекалий на трофозоиты-гематофаги б) анализ фекалий на цисты в) изучение окрашенных препаратов (по Гейденгайну или раствором Люголя) г) анализ соскоба и биоптата тканей, жидкости из абсцессов (с краев), отделяемого дренированных абсцессов на трофозоиты. 2. ИМУННОЛОГИЧЕСКИЙ МЕТОД а) вариант ИФА с использованием моноклональных антител против амебного адгезина - лектина (для диагностики в полевых условиях и дифференцировки с E. dispar): - определяется антиген в фекалиях, связанный с инвазией (чувствит. -87%, специфичн. -100%, эффективн. 98%) - для дифференцировки с E. dispar чувствит. , специфичн. , и эффективн. - 100%
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА (2) б) вариант ИФА для определения антител; позволяет после добавления реагента и изменения цвета определить на спектрофотометре концентрацию специфических Ig G по интенсивности окрашивания; является основным методом диагностики при печеночных абсцессах: - наиболее интенсивный антительный ответ наблюдается при амебных печеночных абсцессах; - мене выражен антительный ответ прикишечном амебиазе; -наименее выражен или является отрицательным при бессимптомном ностительстве. в) РНИФ, РСК. г) РНГА (положительная на 3 -й неделе). 3. МОЛЕКУЛЯРНО-ГЕНЕТИЧЕСКИЙ МЕТОД PCR и генное зондирование для диагностики и дифференцировки патогенных и непатогенных вариантов. 4. РЕНТГЕНОГРАММА грудной клетки при плевропульмональном А. 5. БИОЛОГИЧЕСКИЙ МЕТОД - заражение котят и крысят.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА (2) б) вариант ИФА для определения антител; позволяет после добавления реагента и изменения цвета определить на спектрофотометре концентрацию специфических Ig G по интенсивности окрашивания; является основным методом диагностики при печеночных абсцессах: - наиболее интенсивный антительный ответ наблюдается при амебных печеночных абсцессах; - мене выражен антительный ответ прикишечном амебиазе; -наименее выражен или является отрицательным при бессимптомном ностительстве. в) РНИФ, РСК. г) РНГА (положительная на 3 -й неделе). 3. МОЛЕКУЛЯРНО-ГЕНЕТИЧЕСКИЙ МЕТОД PCR и генное зондирование для диагностики и дифференцировки патогенных и непатогенных вариантов. 4. РЕНТГЕНОГРАММА грудной клетки при плевропульмональном А. 5. БИОЛОГИЧЕСКИЙ МЕТОД - заражение котят и крысят.
 ИММУНИТЕТ 1. Развивается протективный иммунитет, но неполный и направленный на ограничение заболевания, а не на предупреждение; 2. В основе иммунитета - клеточные реакции; 3. Между наличием циркулирующих антител и иммунным ответом нет корреляции; 4. Для продукции антител необходимо внедрение паразита в ткани. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА И АНТИАМЕБНЫЕ ПРЕПАРАТЫ На основе рекомбинантных антигенов разработаны 2 парентеральные и 2 оральные вакцины. Эффективным антиамебным препаратом является метранидазол, а в тяжелых случаях используется дегидроэметин и эметин (токсичны); из новых - ниморазол и тинидазол.
ИММУНИТЕТ 1. Развивается протективный иммунитет, но неполный и направленный на ограничение заболевания, а не на предупреждение; 2. В основе иммунитета - клеточные реакции; 3. Между наличием циркулирующих антител и иммунным ответом нет корреляции; 4. Для продукции антител необходимо внедрение паразита в ткани. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА И АНТИАМЕБНЫЕ ПРЕПАРАТЫ На основе рекомбинантных антигенов разработаны 2 парентеральные и 2 оральные вакцины. Эффективным антиамебным препаратом является метранидазол, а в тяжелых случаях используется дегидроэметин и эметин (токсичны); из новых - ниморазол и тинидазол.
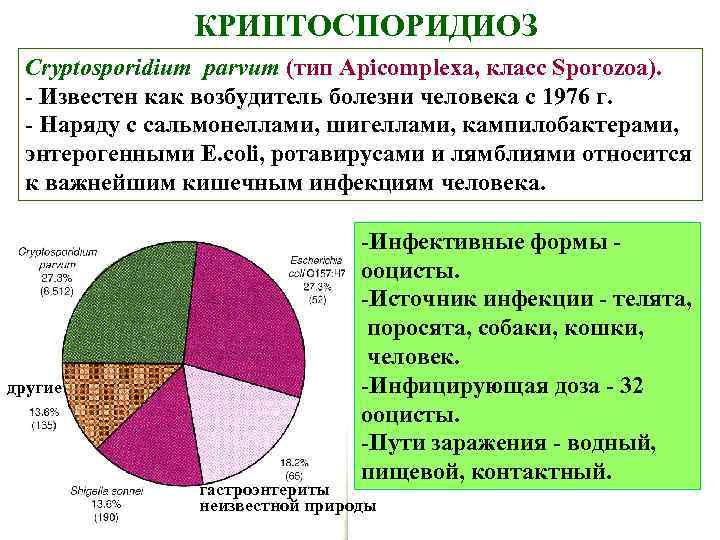 КРИПТОСПОРИДИОЗ Cryptosporidium parvum (тип Apicomplexa, класс Sporozoa). - Известен как возбудитель болезни человека с 1976 г. - Наряду с сальмонеллами, шигеллами, кампилобактерами, энтерогенными E. coli, ротавирусами и лямблиями относится к важнейшим кишечным инфекциям человека. другие -Инфективные формы - ооцисты. -Источник инфекции - телята, поросята, собаки, кошки, человек. -Инфицирующая доза - 32 ооцисты. -Пути заражения - водный, пищевой, контактный. гастроэнтериты неизвестной природы
КРИПТОСПОРИДИОЗ Cryptosporidium parvum (тип Apicomplexa, класс Sporozoa). - Известен как возбудитель болезни человека с 1976 г. - Наряду с сальмонеллами, шигеллами, кампилобактерами, энтерогенными E. coli, ротавирусами и лямблиями относится к важнейшим кишечным инфекциям человека. другие -Инфективные формы - ооцисты. -Источник инфекции - телята, поросята, собаки, кошки, человек. -Инфицирующая доза - 32 ооцисты. -Пути заражения - водный, пищевой, контактный. гастроэнтериты неизвестной природы
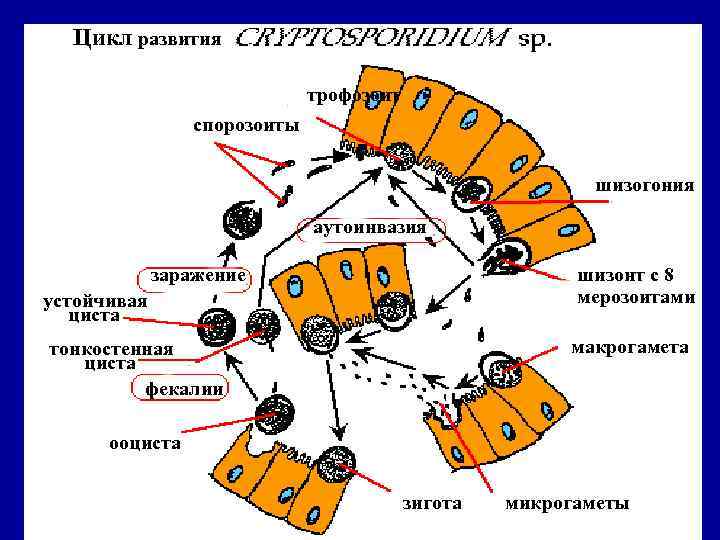 Цикл развития трофозоит спорозоиты шизогония аутоинвазия заражение шизонт с 8 мерозоитами устойчивая циста макрогамета тонкостенная циста фекалии ооциста зигота микрогаметы
Цикл развития трофозоит спорозоиты шизогония аутоинвазия заражение шизонт с 8 мерозоитами устойчивая циста макрогамета тонкостенная циста фекалии ооциста зигота микрогаметы
 КРИПТОСПОРИДИОЗ ПАТОГЕНЕЗ 1. При нормальном иммунном статусе - водянистая диарея (5 -11 дней); чаще поражается тощая кишка. 2. При иммунодефицитах: также чаще поражается тощая кишка, но обнаруживается в глотке, пищеводе, желудке, желчном пузыре, 12 -п. кишке, толстой кишке. Происходит: - набухание, атрофия, склеивание ворсинок - интенсивная инфильтрация макро- и микрофагами - колонизация с помощью лектина - дегенерация энтероцитов - водная диарея - аутоивазия, приводящая к хронизации заболевания
КРИПТОСПОРИДИОЗ ПАТОГЕНЕЗ 1. При нормальном иммунном статусе - водянистая диарея (5 -11 дней); чаще поражается тощая кишка. 2. При иммунодефицитах: также чаще поражается тощая кишка, но обнаруживается в глотке, пищеводе, желудке, желчном пузыре, 12 -п. кишке, толстой кишке. Происходит: - набухание, атрофия, склеивание ворсинок - интенсивная инфильтрация макро- и микрофагами - колонизация с помощью лектина - дегенерация энтероцитов - водная диарея - аутоивазия, приводящая к хронизации заболевания
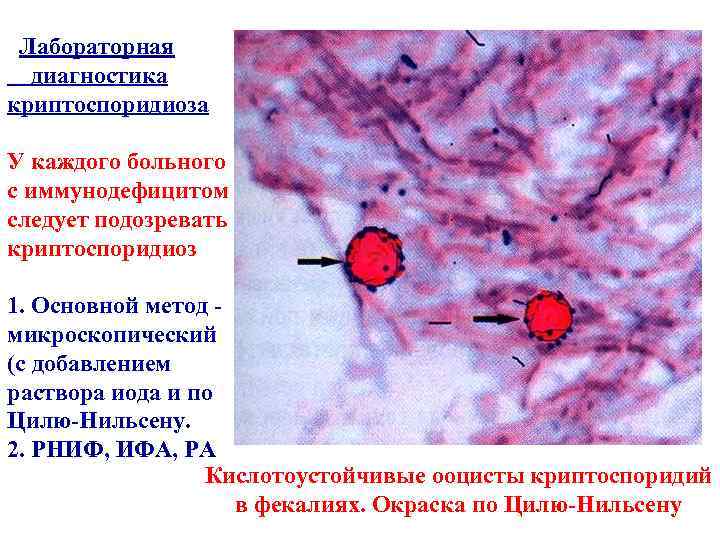 Лабораторная диагностика криптоспоридиоза У каждого больного с иммунодефицитом следует подозревать криптоспоридиоз 1. Основной метод - микроскопический (с добавлением раствора иода и по Цилю-Нильсену. 2. РНИФ, ИФА, РА Кислотоустойчивые ооцисты криптоспоридий в фекалиях. Окраска по Цилю-Нильсену
Лабораторная диагностика криптоспоридиоза У каждого больного с иммунодефицитом следует подозревать криптоспоридиоз 1. Основной метод - микроскопический (с добавлением раствора иода и по Цилю-Нильсену. 2. РНИФ, ИФА, РА Кислотоустойчивые ооцисты криптоспоридий в фекалиях. Окраска по Цилю-Нильсену
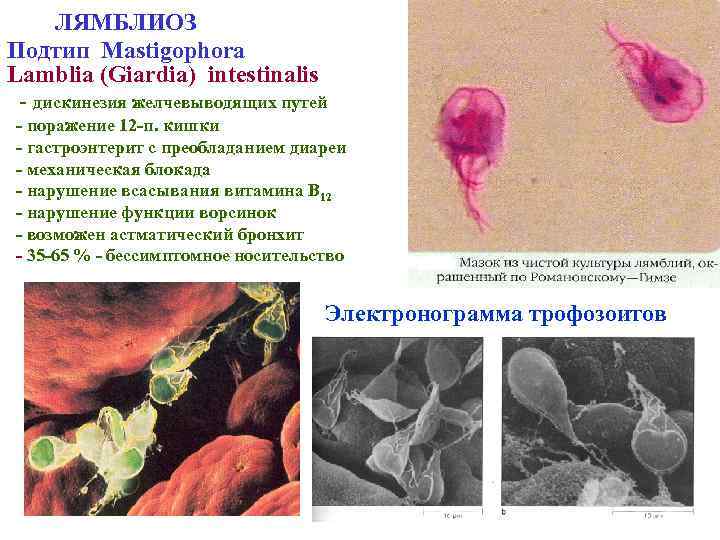 ЛЯМБЛИОЗ Подтип Mastigophora Lamblia (Giardia) intestinalis - дискинезия желчевыводящих путей - поражение 12 -п. кишки - гастроэнтерит с преобладанием диареи - механическая блокада - нарушение всасывания витамина В 12 - нарушение функции ворсинок - возможен астматический бронхит - 35 -65 % - бессимптомное носительство Электронограмма трофозоитов
ЛЯМБЛИОЗ Подтип Mastigophora Lamblia (Giardia) intestinalis - дискинезия желчевыводящих путей - поражение 12 -п. кишки - гастроэнтерит с преобладанием диареи - механическая блокада - нарушение всасывания витамина В 12 - нарушение функции ворсинок - возможен астматический бронхит - 35 -65 % - бессимптомное носительство Электронограмма трофозоитов
 Лямблия (Lamblia inteslinalis) - класс «Жгутиковые» - возбудитель лямблиоза, которым чаще болеют дети. Форма паразита напоминает грушу, разрезанную вдоль. Длина тела лямблии 10 -18 мкм. В расширенной части, на уплощённой стороне расположен присасывательный диск, с помощью которого лямблии присасываются к ворсинкам кишечника. Вдоль тела проходят две тонкие опорные органеллы – аксостили. Симметрично в клетке располагаются 2 ядра и 4 пары жгутиков. Трофозоиты используют питательные вещества с поверхности клеток кишечного эпителия. Большое количество лямблий, которые покрывают обширные поверхности кишечной стенки, нарушают процессы всасывания и пристеночного пищеварения. В нижних отделах тонкой кишки, лямблии инцистируются. Зрелые цисты имеют овальную форму, 4 ядра и несколько аксостилей.
Лямблия (Lamblia inteslinalis) - класс «Жгутиковые» - возбудитель лямблиоза, которым чаще болеют дети. Форма паразита напоминает грушу, разрезанную вдоль. Длина тела лямблии 10 -18 мкм. В расширенной части, на уплощённой стороне расположен присасывательный диск, с помощью которого лямблии присасываются к ворсинкам кишечника. Вдоль тела проходят две тонкие опорные органеллы – аксостили. Симметрично в клетке располагаются 2 ядра и 4 пары жгутиков. Трофозоиты используют питательные вещества с поверхности клеток кишечного эпителия. Большое количество лямблий, которые покрывают обширные поверхности кишечной стенки, нарушают процессы всасывания и пристеночного пищеварения. В нижних отделах тонкой кишки, лямблии инцистируются. Зрелые цисты имеют овальную форму, 4 ядра и несколько аксостилей.
 Источником инфекции - является только человек, инвазированный лямблиями. Цисты лямблий выделяются с испражнениями и могут длительно сохраняться во внешней среде. Во влажном кале они сохраняются до 3 недель, а в воде – до 2 месяцев, они устойчивы к хлору. Заглатывание с водой от нескольких до 10 цист уже приводит к развитию инвазии у человека. Передача может осуществляться и через пищевые продукты, на которых цисты лямблий сохраняют жизнеспособность от 6 часов до 2 суток. Возможна и передача от человека к человеку. В детских дошкольных учреждениях, инвазированность лямблиями значительно выше, чем среди взрослых. Для развития - лямблиоза достаточно заглотить несколько (до 10) цист. В организме хозяина они размножаются в огромных количествах (на 1 кв. см. слизистой оболочки кишки может находиться до 1 млн. лямблий и более). Инвазированные лямблиями лица могут выделять с испражнениями до 18 млрд. цист в течение суток. На фоне лямблий может наблюдаться усиленное размножение бактерий и дрожжевых клеток. Это может приводить к нарушению функций желчевыводящих путей и поджелудочной железы.
Источником инфекции - является только человек, инвазированный лямблиями. Цисты лямблий выделяются с испражнениями и могут длительно сохраняться во внешней среде. Во влажном кале они сохраняются до 3 недель, а в воде – до 2 месяцев, они устойчивы к хлору. Заглатывание с водой от нескольких до 10 цист уже приводит к развитию инвазии у человека. Передача может осуществляться и через пищевые продукты, на которых цисты лямблий сохраняют жизнеспособность от 6 часов до 2 суток. Возможна и передача от человека к человеку. В детских дошкольных учреждениях, инвазированность лямблиями значительно выше, чем среди взрослых. Для развития - лямблиоза достаточно заглотить несколько (до 10) цист. В организме хозяина они размножаются в огромных количествах (на 1 кв. см. слизистой оболочки кишки может находиться до 1 млн. лямблий и более). Инвазированные лямблиями лица могут выделять с испражнениями до 18 млрд. цист в течение суток. На фоне лямблий может наблюдаться усиленное размножение бактерий и дрожжевых клеток. Это может приводить к нарушению функций желчевыводящих путей и поджелудочной железы.

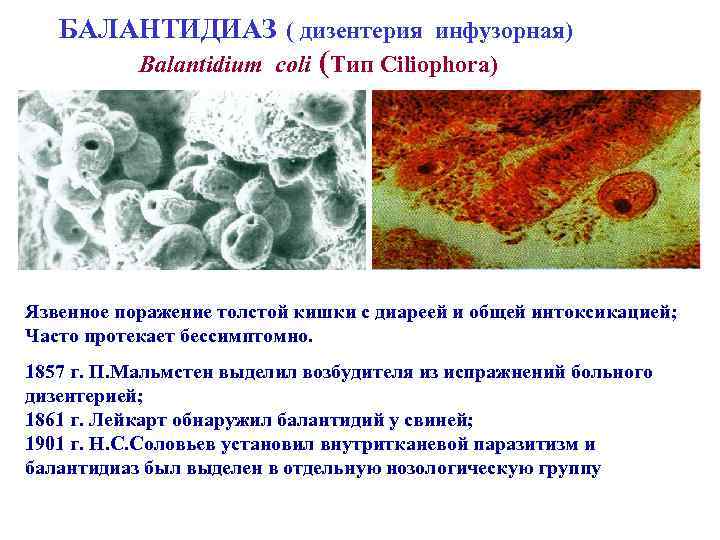 БАЛАНТИДИАЗ ( дизентерия инфузорная) Balantidium coli (Тип Ciliophora) Язвенное поражение толстой кишки с диареей и общей интоксикацией; Часто протекает бессимптомно. 1857 г. П. Мальмстен выделил возбудителя из испражнений больного дизентерией; 1861 г. Лейкарт обнаружил балантидий у свиней; 1901 г. Н. С. Соловьев установил внутритканевой паразитизм и балантидиаз был выделен в отдельную нозологическую группу
БАЛАНТИДИАЗ ( дизентерия инфузорная) Balantidium coli (Тип Ciliophora) Язвенное поражение толстой кишки с диареей и общей интоксикацией; Часто протекает бессимптомно. 1857 г. П. Мальмстен выделил возбудителя из испражнений больного дизентерией; 1861 г. Лейкарт обнаружил балантидий у свиней; 1901 г. Н. С. Соловьев установил внутритканевой паразитизм и балантидиаз был выделен в отдельную нозологическую группу
 • Источник инфекции - свиньи (человек редко выделяет цисты) • Б. сходен с амебиазом, но характер язв - гангренозный • Может поражаться весь толстый кишечник, но чаще - слепая, сигмовидная и прямая кишки. ПАТОГЕНЕЗ гиалуронидаза способствует внедрению балантидиев в слизистую • гиперемия пораженных участков • эрозии и язвы до нескольких см • усиленная пролиферация эпителия • диарея, стул с кровью и гноем • часто развивается гнойный и некротическмй аппендицит
• Источник инфекции - свиньи (человек редко выделяет цисты) • Б. сходен с амебиазом, но характер язв - гангренозный • Может поражаться весь толстый кишечник, но чаще - слепая, сигмовидная и прямая кишки. ПАТОГЕНЕЗ гиалуронидаза способствует внедрению балантидиев в слизистую • гиперемия пораженных участков • эрозии и язвы до нескольких см • усиленная пролиферация эпителия • диарея, стул с кровью и гноем • часто развивается гнойный и некротическмй аппендицит
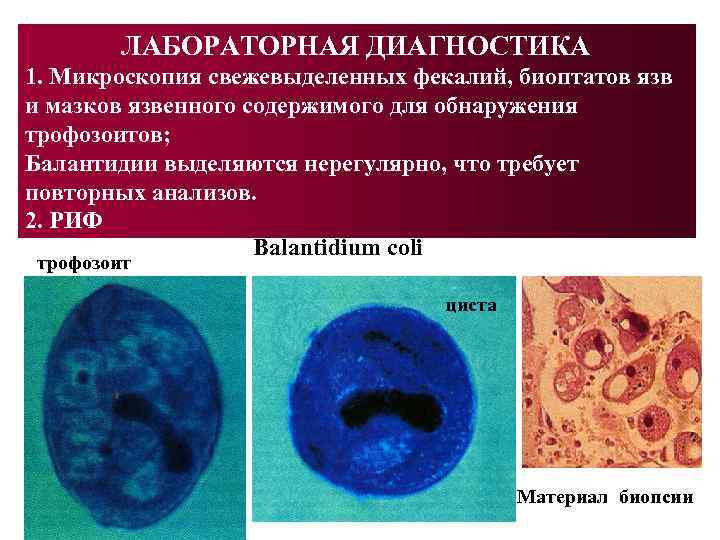 ЛАБОРАТОРНАЯ ДИАГНОСТИКА 1. Микроскопия свежевыделенных фекалий, биоптатов язв и мазков язвенного содержимого для обнаружения трофозоитов; Балантидии выделяются нерегулярно, что требует повторных анализов. 2. РИФ Balantidium coli трофозоит циста Материал биопсии
ЛАБОРАТОРНАЯ ДИАГНОСТИКА 1. Микроскопия свежевыделенных фекалий, биоптатов язв и мазков язвенного содержимого для обнаружения трофозоитов; Балантидии выделяются нерегулярно, что требует повторных анализов. 2. РИФ Balantidium coli трофозоит циста Материал биопсии
 Основные методы лабораторной диагностики Приготовление и микроскопирование мазков. Во всех случаях обследований на зараженность простейшими кишечника обязательным является приготовление и изучение нативных мазков и препаратов, окрашенных раствором Люголя. Для этого на предметное стекло на расстоянии 2 - 4 см друг от друга разными пипетками наносится по 0, 1 мл (2 капли) физиологического раствора и раствора Люголя. Деревянной палочкой (одной и той же) готовят гомогенную полупрозрачную взвесь исследуемого материала сначала в капле изотонического раствора, а затем в растворе Люголя. Каждую каплю накрывают чистым покровным стеклом. При наличии в испражнениях патологических примесей (слизь, кровь) их исследуют в мазке с изотоническим раствором. Жидкий прозрачный материал (водянистые испражнения, дуоденальное содержимое) можно исследовать без изотонического раствора, нанося 2 - 3 капли его на предметное стекло и покрыв их покровным стеклом. При исследовании плотного, оформленного кала, в котором могут содержаться только цисты простейших, микроскопируются лишь препараты, окрашенные раствором Люголя. Просматривается вся площадь мазков сначала под малым (8 x 10), а затем под более сильным увеличением (10 х 60). В каждом случае нужно промикроскопировать 2 - 3 препарата из разных мест имеющейся пробы. При сомнительных и отрицательных результатах для окончательного заключения требуется произвести не менее 3 анализов на протяжении 1 - 2 недель.
Основные методы лабораторной диагностики Приготовление и микроскопирование мазков. Во всех случаях обследований на зараженность простейшими кишечника обязательным является приготовление и изучение нативных мазков и препаратов, окрашенных раствором Люголя. Для этого на предметное стекло на расстоянии 2 - 4 см друг от друга разными пипетками наносится по 0, 1 мл (2 капли) физиологического раствора и раствора Люголя. Деревянной палочкой (одной и той же) готовят гомогенную полупрозрачную взвесь исследуемого материала сначала в капле изотонического раствора, а затем в растворе Люголя. Каждую каплю накрывают чистым покровным стеклом. При наличии в испражнениях патологических примесей (слизь, кровь) их исследуют в мазке с изотоническим раствором. Жидкий прозрачный материал (водянистые испражнения, дуоденальное содержимое) можно исследовать без изотонического раствора, нанося 2 - 3 капли его на предметное стекло и покрыв их покровным стеклом. При исследовании плотного, оформленного кала, в котором могут содержаться только цисты простейших, микроскопируются лишь препараты, окрашенные раствором Люголя. Просматривается вся площадь мазков сначала под малым (8 x 10), а затем под более сильным увеличением (10 х 60). В каждом случае нужно промикроскопировать 2 - 3 препарата из разных мест имеющейся пробы. При сомнительных и отрицательных результатах для окончательного заключения требуется произвести не менее 3 анализов на протяжении 1 - 2 недель.
 Методы консервации. Если исследование в день взятия материала невозможно (главным образом при массовых обследованиях), можно применять консерванты по Сафаралиеву или Берроузу. Состав консерванта Сафаралиева: метиленовый синий - 0, 2 г, 2% раствор сернокислого цинка - 82, 5 мл, формалин концентрированный - 10 мл, уксусная кислота крепкая - 5 мл, фенол кристаллический - 2, 5 г. Реактивы смешивают в указанном порядке. Фенол предварительно расплавляют на водяной бане. Консервант разливается во флакончики до половины их объема. Подлежащий исследованию материал от каждого больного немедленно эмульгируется отдельной деревянной палочкой в отдельном флакончике в количестве, составляющем примерно 1/3 объема консерванта. Простейшие окрашиваются уже через 5 - 10 мин и при необходимости могут сохраняться в течение нескольких месяцев. Для исследования каплю осадка со дна пробирки с помощью пипетки помещают на предметное стекло и покрывают покровным. Микроскопируют при увеличении 10 х60 или 10 х40. Иммерсионную систему используют в случае необходимости изучить объект более детально. Консервировать можно как оформленный кал, так и жидкие патологические субстраты. В смеси длительно сохраняются и хорошо окрашиваются не только цисты, но и вегетативные формы амеб и других простейших.
Методы консервации. Если исследование в день взятия материала невозможно (главным образом при массовых обследованиях), можно применять консерванты по Сафаралиеву или Берроузу. Состав консерванта Сафаралиева: метиленовый синий - 0, 2 г, 2% раствор сернокислого цинка - 82, 5 мл, формалин концентрированный - 10 мл, уксусная кислота крепкая - 5 мл, фенол кристаллический - 2, 5 г. Реактивы смешивают в указанном порядке. Фенол предварительно расплавляют на водяной бане. Консервант разливается во флакончики до половины их объема. Подлежащий исследованию материал от каждого больного немедленно эмульгируется отдельной деревянной палочкой в отдельном флакончике в количестве, составляющем примерно 1/3 объема консерванта. Простейшие окрашиваются уже через 5 - 10 мин и при необходимости могут сохраняться в течение нескольких месяцев. Для исследования каплю осадка со дна пробирки с помощью пипетки помещают на предметное стекло и покрывают покровным. Микроскопируют при увеличении 10 х60 или 10 х40. Иммерсионную систему используют в случае необходимости изучить объект более детально. Консервировать можно как оформленный кал, так и жидкие патологические субстраты. В смеси длительно сохраняются и хорошо окрашиваются не только цисты, но и вегетативные формы амеб и других простейших.
 Консервант Берроуза имеет следующий состав: хлорид натрия - 0, 7 г, формалин концентрированный - 5, 0 мл, спирт этиловый 96 о - 12, 5 мл, фенол кристаллический - 2, 0 г, вода дистиллированная - до 100 мл. Консервирование в нем производится таким же образом, как и в растворе Сафаралиева. Простейшие сохраняются в этом консерванте не дольше одного месяца. Для микроскопического исследования каплю осадка эмульгируют на предметном стекле в капле красящего раствора и покрывают покровным стеклом. В качестве красящего раствора используется 0, 01% раствор тионина, азура или метиленового синего.
Консервант Берроуза имеет следующий состав: хлорид натрия - 0, 7 г, формалин концентрированный - 5, 0 мл, спирт этиловый 96 о - 12, 5 мл, фенол кристаллический - 2, 0 г, вода дистиллированная - до 100 мл. Консервирование в нем производится таким же образом, как и в растворе Сафаралиева. Простейшие сохраняются в этом консерванте не дольше одного месяца. Для микроскопического исследования каплю осадка эмульгируют на предметном стекле в капле красящего раствора и покрывают покровным стеклом. В качестве красящего раствора используется 0, 01% раствор тионина, азура или метиленового синего.
 Метод обогащения. При скудном содержании простейших в кале они могут быть не обнаружены при микроскопировании нативных мазков и мазков с раствором Люголя. В этих случаях рекомендуется применить формалин-эфирное обогащение. Для этого кусочек кала величиной с горошину тщательно эмульгируют деревянной палочкой в центрифужной пробирке в 6 мл 10% раствора формалина на изотоническом растворе. В пробирку добавляют 2 мл эфира, закрывают резиновой пробкой, энергично встряхивают в течение 1 мин, а затем центрифугируют 3 мин при 1500 об/мин или 1 мин при 2500 об/мин. После центрифугирования эмульсия разделяется на четыре слоя: окрашенный в желтый цвет верхний эфирный слой, слой фекалий (фекальная пробка), затем слой формалина и под ним осадок, в котором содержатся цисты простейших. Деревянной палочкой (отдельной для каждой пробы) слой фекалий отделяют от стенок пробирки и все содержимое ее, за исключением осадка, сливают. Наклонив пробирку отверстием книзу, быстро протирают ее стенки ватным или марлевым тампоном, стараясь удалить возможно большее количество жидкости, но не затрагивая осадок. Переворачивают пробирку отверстием вверх, переносят отдельной пипеткой осадок на предметное стекло, эмульгируют его в капле раствора Люголя и исследуют по обычной методике. В случае необходимости приготовленную эмульсию можно хранить в закрытой резиновой пробкой пробирке до 2 сут. В процессе приготовления центрифугата даже некоторые цисты простейших частично подвергаются деструкции. Вегетативные же их формы при этом совершенно разрушаются. Поэтому указанный метод непригоден для обнаружения трихомонад и диэнтамеб, которые не образуют цист, а также для исследования жидкого стула, в котором цисты отсутствуют.
Метод обогащения. При скудном содержании простейших в кале они могут быть не обнаружены при микроскопировании нативных мазков и мазков с раствором Люголя. В этих случаях рекомендуется применить формалин-эфирное обогащение. Для этого кусочек кала величиной с горошину тщательно эмульгируют деревянной палочкой в центрифужной пробирке в 6 мл 10% раствора формалина на изотоническом растворе. В пробирку добавляют 2 мл эфира, закрывают резиновой пробкой, энергично встряхивают в течение 1 мин, а затем центрифугируют 3 мин при 1500 об/мин или 1 мин при 2500 об/мин. После центрифугирования эмульсия разделяется на четыре слоя: окрашенный в желтый цвет верхний эфирный слой, слой фекалий (фекальная пробка), затем слой формалина и под ним осадок, в котором содержатся цисты простейших. Деревянной палочкой (отдельной для каждой пробы) слой фекалий отделяют от стенок пробирки и все содержимое ее, за исключением осадка, сливают. Наклонив пробирку отверстием книзу, быстро протирают ее стенки ватным или марлевым тампоном, стараясь удалить возможно большее количество жидкости, но не затрагивая осадок. Переворачивают пробирку отверстием вверх, переносят отдельной пипеткой осадок на предметное стекло, эмульгируют его в капле раствора Люголя и исследуют по обычной методике. В случае необходимости приготовленную эмульсию можно хранить в закрытой резиновой пробкой пробирке до 2 сут. В процессе приготовления центрифугата даже некоторые цисты простейших частично подвергаются деструкции. Вегетативные же их формы при этом совершенно разрушаются. Поэтому указанный метод непригоден для обнаружения трихомонад и диэнтамеб, которые не образуют цист, а также для исследования жидкого стула, в котором цисты отсутствуют.
 Метод приготовления постоянных препаратов, окрашенных по Гейденгайну. Иногда в нативных мазках или в мазках с раствором иода точно определить вид простейшего не удается. Постоянные препараты, окрашенные по Гейденгайну, благодаря выявлению тонких структурных особенностей, позволяют распознавать простейших как по вегетативным формам, так и по цистам. Для изготовления препаратов пригоден материал любой консистенции. Из жидкого стула мазки должны быть изготовлены сразу после дефекации. Обычно готовят не менее двух препаратов. Процесс приготовления препаратов можно разделить на несколько этапов. - Концом деревянной палочки исследуемый кал тонким слоем быстро наносится на предметное или покровное стекло (следить, чтобы материал не подсох). Мазок погружают в фиксирующую жидкость Шаудина, налитую в чашку Петри. Жидкость состоит из 2 частей насыщенного раствора сулемы (8, 5: 100; растворять при нагревании) и одной части 96 о спирта-ректификата, к которым добавляется ледяная уксусная кислота (3 -5% к общему объему жидкости). Мазки фиксируются 15 - 20 минут. - Мазки переносятся в 70 о спирт на 5 мин. - Для окончательного удаления сулемы препараты помещаются на 5 - 10 минут в спирт-иод (в 70 о спирт добавляется несколько капель настойки иода до светлокоричневого цвета ). г) Для удаления иода препараты выдерживаются в 70 о спирте 5 мин. Если окраска не может быть произведена сразу, то их можно сохранять в спирте несколько дней.
Метод приготовления постоянных препаратов, окрашенных по Гейденгайну. Иногда в нативных мазках или в мазках с раствором иода точно определить вид простейшего не удается. Постоянные препараты, окрашенные по Гейденгайну, благодаря выявлению тонких структурных особенностей, позволяют распознавать простейших как по вегетативным формам, так и по цистам. Для изготовления препаратов пригоден материал любой консистенции. Из жидкого стула мазки должны быть изготовлены сразу после дефекации. Обычно готовят не менее двух препаратов. Процесс приготовления препаратов можно разделить на несколько этапов. - Концом деревянной палочки исследуемый кал тонким слоем быстро наносится на предметное или покровное стекло (следить, чтобы материал не подсох). Мазок погружают в фиксирующую жидкость Шаудина, налитую в чашку Петри. Жидкость состоит из 2 частей насыщенного раствора сулемы (8, 5: 100; растворять при нагревании) и одной части 96 о спирта-ректификата, к которым добавляется ледяная уксусная кислота (3 -5% к общему объему жидкости). Мазки фиксируются 15 - 20 минут. - Мазки переносятся в 70 о спирт на 5 мин. - Для окончательного удаления сулемы препараты помещаются на 5 - 10 минут в спирт-иод (в 70 о спирт добавляется несколько капель настойки иода до светлокоричневого цвета ). г) Для удаления иода препараты выдерживаются в 70 о спирте 5 мин. Если окраска не может быть произведена сразу, то их можно сохранять в спирте несколько дней.
 - Перед окраской - промывка дистиллированной водой - 3 мин. - Протрава в 2 - 3% водном растворе железо-аммиачных квасцов в течение 4 -20 часов( в зависимости от температуры). Кристаллы квасцов должны быть слабо фиолетового цвета; желтые не пригодны. - Быстрое (1 -3 сек. ) споласкивание в дистиллированной воде. - Перенос для окраски в 0, 5% раствор гематоксилина. Для его приготовления 1, 0 г кристаллическюго гематоксилина растворяют в 10 см 3 96 о спирта, добавляют 90 см 3 дистиллированной воды и выдерживают 10 - 20 дней. За 4 -24 часа перед употреблением разводят наполовину дистиллированной водой. - Промывка перекрашенного препарата водой в течение 10 - 20 мин.
- Перед окраской - промывка дистиллированной водой - 3 мин. - Протрава в 2 - 3% водном растворе железо-аммиачных квасцов в течение 4 -20 часов( в зависимости от температуры). Кристаллы квасцов должны быть слабо фиолетового цвета; желтые не пригодны. - Быстрое (1 -3 сек. ) споласкивание в дистиллированной воде. - Перенос для окраски в 0, 5% раствор гематоксилина. Для его приготовления 1, 0 г кристаллическюго гематоксилина растворяют в 10 см 3 96 о спирта, добавляют 90 см 3 дистиллированной воды и выдерживают 10 - 20 дней. За 4 -24 часа перед употреблением разводят наполовину дистиллированной водой. - Промывка перекрашенного препарата водой в течение 10 - 20 мин.
 - Для извлечения избытка краски препарат помещают в 0, 5 - 1% раствор железо-аммиачных квасцов и следят за обесцвечиванием до появления серо-лилового фона окраски препарата. На этом дифференцировку заканчивают, не доводя обесцвечивание до коричневого и желтого фона, что указывает на излишнее удаление краски, вследствие чего препараты становятся негодными. - Промывка в водопроводной воде (лучше проточной) 2 О - 40 мин. Обезвоживание, просветление и заделка препарата: - Помещение препарата последовательно в 70 о, 85 о и 96 о спирты, на 2 - 3 мин в каждый. - Перенос в карбол-ксилол (25 грамм кристаллической карболовой кислоты растворить в 75 куб. см. ксилола) на 2 мин. - Выдержать в чистом ксилоле 1 мин. -На препарат поместить каплю канадского бальзама и накрыть покровным стеклом. Если при заделке в канадский бальзам появляется муть, значит обезвоживание было недостаточно и его надо повторить, заменив карбол-ксилол свежим. Постоянные препараты, изготовленные таким методом, сохраняются без изменений годами. Он позволяет проводить совершенно точную диагностику простейших и дифференцйровать их от различных псевдопротозойных образований, часто наблюдаемых в кале, которые при недостаточном опыте могут быть приняты за вегетативные формы или цисты простейших.
- Для извлечения избытка краски препарат помещают в 0, 5 - 1% раствор железо-аммиачных квасцов и следят за обесцвечиванием до появления серо-лилового фона окраски препарата. На этом дифференцировку заканчивают, не доводя обесцвечивание до коричневого и желтого фона, что указывает на излишнее удаление краски, вследствие чего препараты становятся негодными. - Промывка в водопроводной воде (лучше проточной) 2 О - 40 мин. Обезвоживание, просветление и заделка препарата: - Помещение препарата последовательно в 70 о, 85 о и 96 о спирты, на 2 - 3 мин в каждый. - Перенос в карбол-ксилол (25 грамм кристаллической карболовой кислоты растворить в 75 куб. см. ксилола) на 2 мин. - Выдержать в чистом ксилоле 1 мин. -На препарат поместить каплю канадского бальзама и накрыть покровным стеклом. Если при заделке в канадский бальзам появляется муть, значит обезвоживание было недостаточно и его надо повторить, заменив карбол-ксилол свежим. Постоянные препараты, изготовленные таким методом, сохраняются без изменений годами. Он позволяет проводить совершенно точную диагностику простейших и дифференцйровать их от различных псевдопротозойных образований, часто наблюдаемых в кале, которые при недостаточном опыте могут быть приняты за вегетативные формы или цисты простейших.
 Метод культивирования. Эффективным дополнительным методом диагностики в ряде случаев является метод культивирования. Рекомендуются следующие среды, наиболее простые по составу и дающие удовлетворительные результаты для культивирования дизентерийных амеб и других простейших кишечника (за исключением лямблий): - Простая сывороточная среда - смесь из 9 частей стерильного изотонического раствора (0, 85%) и 1 части нормальной лошадиной (или бычьей) сыворотки, разлитая в пробирки по 8 - 10 мл. - Двухфазная сывороточная среда - на 19 частей бычьей сыворотки добавляют 1 часть мясопептонного бульона с 2% раствором глюкозы. Можно использовать также сыворотки других животных и остатки сывороток человека, поступающих в лабораторию для диагностических исследований. Смесь свертывают при 80 о. С в течение 2 ч в косом положении, охлаждают, а затем заливают стерильным изотоническим раствором так, чтобы он перекрывал на 1 см верхний край скоса. - Среда Павловой - хлорида натрия 8, 5 г, двузамещенного фосфорно-кислого натрия 0, 59 г, однозамещенного фосфорно-кислого калия 0, 45 г, дистиллированной воды 1000 мл. После стерилизации в автоклаве (30 мин при давлении 1, 5 атмосферы) и охлаждения в раствор добавляют стерильную лошадиную (или бычью) сыворотку в соотношении 1: 20 и разливают среду в стерильные пробирки по 5 - 7 мл. - Среда Райса представляет собой смесь 1 части мясопептонного бульона с 4 частями изотонического раствора, к которой добавляется нативная лошадиная или бычья сыворотки в соотношении 1: 10. Среду стерильно разливают в пробирки по 8 - 10 мл. Могут быть использованы и другие, более сложные по составу среды.
Метод культивирования. Эффективным дополнительным методом диагностики в ряде случаев является метод культивирования. Рекомендуются следующие среды, наиболее простые по составу и дающие удовлетворительные результаты для культивирования дизентерийных амеб и других простейших кишечника (за исключением лямблий): - Простая сывороточная среда - смесь из 9 частей стерильного изотонического раствора (0, 85%) и 1 части нормальной лошадиной (или бычьей) сыворотки, разлитая в пробирки по 8 - 10 мл. - Двухфазная сывороточная среда - на 19 частей бычьей сыворотки добавляют 1 часть мясопептонного бульона с 2% раствором глюкозы. Можно использовать также сыворотки других животных и остатки сывороток человека, поступающих в лабораторию для диагностических исследований. Смесь свертывают при 80 о. С в течение 2 ч в косом положении, охлаждают, а затем заливают стерильным изотоническим раствором так, чтобы он перекрывал на 1 см верхний край скоса. - Среда Павловой - хлорида натрия 8, 5 г, двузамещенного фосфорно-кислого натрия 0, 59 г, однозамещенного фосфорно-кислого калия 0, 45 г, дистиллированной воды 1000 мл. После стерилизации в автоклаве (30 мин при давлении 1, 5 атмосферы) и охлаждения в раствор добавляют стерильную лошадиную (или бычью) сыворотку в соотношении 1: 20 и разливают среду в стерильные пробирки по 5 - 7 мл. - Среда Райса представляет собой смесь 1 части мясопептонного бульона с 4 частями изотонического раствора, к которой добавляется нативная лошадиная или бычья сыворотки в соотношении 1: 10. Среду стерильно разливают в пробирки по 8 - 10 мл. Могут быть использованы и другие, более сложные по составу среды.
 Для получения первичных культур простейших в пробирки со средой, предварительно проверенные на стерильность выдерживанием в термостате при температуре 37 о С в течение суток (или при комнатной температуре 3 сут. ), вносится комочек оформленного кала величиной с горошину или 2 - 3 капли жидкого материала. Смесь гомогенизируют встряхиванием. Засевать одновременно нужно несколько пробирок (2 - 3). Перед посевом пробирки со средами подогревают до температуры 37 о. С и в каждую добавляют 1 - 2 петли рисового крахмала. Его предварительно стерилизуют сухим жаром при температуре 90 о С по 1 часу 4 дня подряд в пробирках, закрытых ватными пробками. Оптимальной температурой для культивирования является 37 о. С. Результаты проверяются через каждые 24 ч в течение 5 сут. Для проверки со дна пробирки с помощью пипетки забирают каплю осадка с небольшим количеством жидкости, помещают на предметное стекло, покрывают покровным стеклом и микроскопируют.
Для получения первичных культур простейших в пробирки со средой, предварительно проверенные на стерильность выдерживанием в термостате при температуре 37 о С в течение суток (или при комнатной температуре 3 сут. ), вносится комочек оформленного кала величиной с горошину или 2 - 3 капли жидкого материала. Смесь гомогенизируют встряхиванием. Засевать одновременно нужно несколько пробирок (2 - 3). Перед посевом пробирки со средами подогревают до температуры 37 о. С и в каждую добавляют 1 - 2 петли рисового крахмала. Его предварительно стерилизуют сухим жаром при температуре 90 о С по 1 часу 4 дня подряд в пробирках, закрытых ватными пробками. Оптимальной температурой для культивирования является 37 о. С. Результаты проверяются через каждые 24 ч в течение 5 сут. Для проверки со дна пробирки с помощью пипетки забирают каплю осадка с небольшим количеством жидкости, помещают на предметное стекло, покрывают покровным стеклом и микроскопируют.


