Антибактериальная терапия ИМП.ppt
- Количество слайдов: 67

Антибактериальная терапия инфекций мочевыводящих путей Митрохин В. Е.

Цель антимикробной терапии • Эрадикация (элиминация) возбудителей инфекционного заболевания – Предотвращение перехода острой инфекции в хроническую – Снижение частоты рецидивов при хронических заболеваниях – Увеличение длительности периода ремиссии при хронических заболеваниях

Принципы рациональной антимикробной терапии ü Эффективность ü Безопасность ü Предупреждение селекции и распространения резистентных штаммов ü Фармако-экономические аспекты ü Удобство применения для пациента и врача

АМП с время зависимой активностью • Важно длительное поддержание концентрации на уровне в 3 – 4 раза выше МПК (пенициллины, ЦП) • Цель режима дозирования – поддержание в сыворотке крови, очаге инфекции концентрации ЛС в 4 раза превышающей МПК. Достаточно, чтобы такая концентрация сохранялась в течение 40 – 60 % временного интервала между дозами. При повышении концентрации эффект не возрастает

АМП с концентрационнозависимой антимикробной активностью • Степень гибели бактерий коррелирует с концентрацией антибиотика в биологической среде (ФХ, АГ) • Целью режима дозирования является достижение максимально переносимой концентрации препарата

Пенициллины • Бензилпенициллин до 20 -30 тыс. ЕД в сутки, на 6 введений – Стрептококковые инфекции (сепсис, инфекционный эндокардит (нативного клапана), рожа, ИКи. МТ) – Менингококковые инфекции (менингит) – Клостридиальные инфекции (газовая гангрена) • Оксациллин 8 -12 г в сутки, на 6 введений – Стафилокковые инфекции (ИОХВ, кожи и мягких тканей, инфекции костей и суставов, катетер-ассоциированные инфекции кровотока, инфекционный эндокардит (у наркоманов), менингит, сепсис) • Ампициллин 8 -12 г в сутки, на 6 введений – Энтерококковые инфекции (E. faecalis): сепсис, эндокардит , ИМП
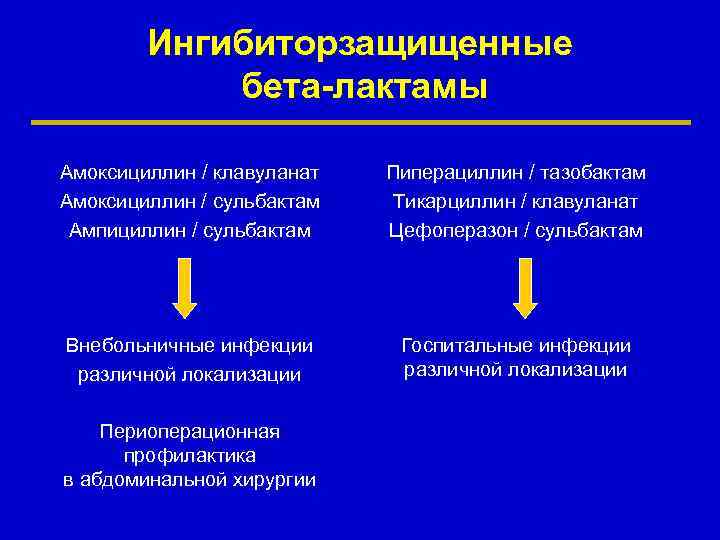
Ингибиторзащищенные бета-лактамы Амоксициллин / клавуланат Амоксициллин / сульбактам Ампициллин / сульбактам Пиперациллин / тазобактам Тикарциллин / клавуланат Цефоперазон / сульбактам Внебольничные инфекции различной локализации Госпитальные инфекции различной локализации Периоперационная профилактика в абдоминальной хирургии
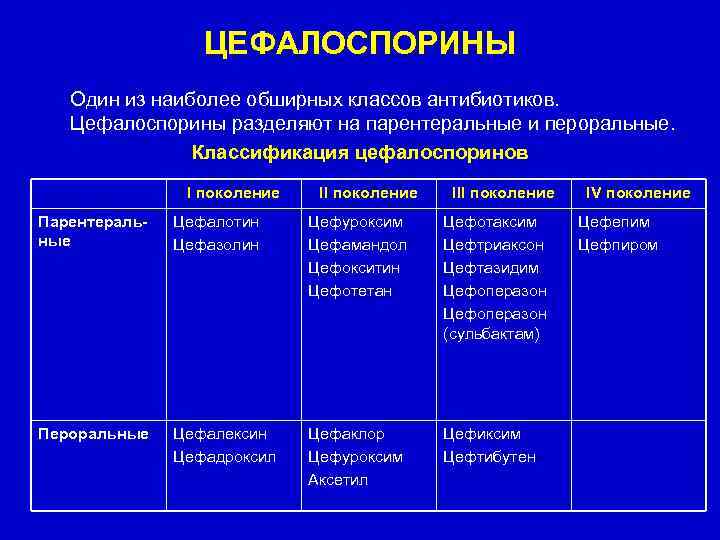
ЦЕФАЛОСПОРИНЫ Один из наиболее обширных классов антибиотиков. Цефалоспорины разделяют на парентеральные и пероральные. Классификация цефалоспоринов I поколение III поколение Парентеральные Цефалотин Цефазолин Цефуроксим Цефамандол Цефокситин Цефотетан Цефотаксим Цефтриаксон Цефтазидим Цефоперазон (сульбактам) Пероральные Цефалексин Цефадроксил Цефаклор Цефуроксим Аксетил Цефиксим Цефтибутен IV поколение Цефепим Цефпиром

Общие свойства § Бактерицидное действие § Широкий терапевтический диапазон § Перекрестная аллергия у 5 -10% пациентов с аллергией на пенициллин § Не действует на энтерококки, листерии, MRSA § Разрушаются -лактамазами расширенного спектра § Синергизм с аминогликозидами

Парентеральные цефалоспорины I поколения Цефазолин Наиболее известный цефалоспорин I поколения. Спектр активности: не действует на анаэробы, MRSA, энтерококки, листерии, H. influenzae, синегнойную палочку, плохо проникает через ГЭБ. Показания: ü Стрептококковые и стафилококковые инфекции кожи, мягких тканей, костей и суставов; ü Периоперационная антибиотикопрофилактика. Дозировка: парентерально – 50 -100 мг/кг/сут 2 -3 введения

Пероральные цефалоспорины I поколения Цефалексин По активности близок к цефазолину. Показания: ü Стрептококковый тонзиллофарингит; ü Стрептококковые и стафилококковые инфекции кожи, мягких тканей, костей, суставов. Предупреждение: Не использовать цефалексин при острых отитах и синуситах – низкая активность к H. influenzae и плохо проникает в синусы и среднее ухо. Дозировка: внутрь – 45 мг/кг/сут в 3 приема.

Парентеральные цефалоспорины II поколения Цефуроксим (зинацеф, кетоцеф) Спектр активности: ü более активен в отношении грамотрицательных бактерий; ü по действию на грамположительную флору близок к цефазолину; ü не действует на большинство анаэробов. Показания: ü Бактериальные инфекции ВДП (острый синусит, острый средний отит); ü Бактериальные инфекции НДП (обострение хронического бронхита, внебольничная пневмония); ü Инфекции МВП; ü Инфекции кожи, мягких тканей, костей и суставов; ü Периоперационная антибиотикопрофилактика! Предупреждение: при менингите - не используется из-за большей эффективности цефалоспоринов III поколения (цефотаксим, цефтриаксон). Дозировка: парентерально – 50 -100 мг/кг/сут в 3 введения.

Пероральные цефалоспорины II поколения Цефуроксим аксетил (зиннат) Показания: ü Бактериальные инфекции ВДП (стрептококковый тонзиллофарингит, острый синусит, острый средний отит); ü Бактериальные инфекции НДП (обострение хронического бронхита, внебольничная пневмония); ü Инфекции МВП; ü Инфекции кожи, мягких тканей, костей и суставов. Возможна ступенчатая терапия: ü парентерально – цефуроксим натрий, ü затем внутрь – цефуроксим аксетил. Дозировка: ü внутрь – 30 мг/кг/сут в 2 приема, ü при среднем отите – 40 мг/кг/сут в 2 приема. Форма выпуска: ü Таблетки по 0. 125, 0. 25 и 0. 5 г; ü Гранулы для приготовления суспензии.

Цефалоспорины III поколения обладают более высокой, чем препараты I-II поколений, активностью против грамотрицательных бактерий из семейства Enterobacteriaceae, включая многие нозокомиальные полирезистентные штаммы. Цефтазидим, цефоперазон более активны против P. aeruginosa. Парентеральные цефалоспорины III поколения вначале использовались только в стационаре, в настоящее время их нередко применяют и в амбулаторных условиях. При тяжелых и смешанных инфекциях парентеральные цефалоспорины III поколения используют в сочетании с аминогликозидами, метронидазолом, ванкомицином. Пероральные цефалоспорины III поколения применяют при среднетяжелых внебольничных инфекциях, вызванных грамотрицательной флорой, а также в качестве второго этапа ступенчатой терапии после назначения парентеральных препаратов.

Парентеральные цефалоспорины III поколения Цефотаксим (клафоран) Первый, так называемый «базовый» , цефалоспорин III поколения. Показания: ü Тяжелые инфекции ВДП (острый и хронический синусит – при необходимости парентерального лечения); ü Тяжелые инфекции НДП (внебольничная и нозокомиальная пневмония); ü Инфекции ЖВП; ü Тяжелые внебольничные и нозокомиальные инфекции МВП; ü Интраабдоминальные и тазовые инфекции (в сочетании с антианаэробными препаратами); ü Кишечные инфекции (шигиллез, сальмонеллез); ü Тяжелые инфекции кожи, мягких тканей, костей и суставов; ü Бактериальный менингит; ü Сепсис; ü Гонорея. Дозировка: ü парентерально – 50 -100 мг/кг/сут в 3 введения; ü при менингите 200 мг/кг/сут в 4 введения. ü При менингите у новорожденных сочетают с ампициллином, который активен против листерий.

Цефтриаксон роцефин, лендацин, форцеф, цефтриабол По спектру активности сходен с цефотаксимом. Главные отличия: ü среди цефалоспоринов имеет самый длительный T½ (5 -7 часов), поэтому вводится 1 раз в сутки, при менингите – 1 -2 раза в сутки; ü двойной путь выведения, поэтому при почечной недостаточности не требуется коррекция дозировки. Показания: ü Тяжелые инфекции ВДП (острый и хронический синусит, острый средний отит); ü Тяжелые инфекции НДП (внебольничная и нозокомиальная пневмония); ü Тяжелые внебольничные и нозокомиальные инфекции МВП; ü Интраабдоминальные и тазовые инфекции – в сочетании с антианаэробными препаратами. ü Кишечные инфекции (шигиллез, сальмонеллез); ü Тяжелые инфекции кожи, мягких тканей, костей и суставов. ü Бактериальный менингит; Бактериальный эндокардит; Сепсис; Гонорея; Боррелиоз (болезнь Лайма). Дозировка Взрослые: ü парентерально – 1. 0 -2. 0 г/сут в 1 введение; ü при менингите – 2. 0 -4. 0 г/сут в 1 -2 введения; ü при острой гонорее – 0. 25 г в/м однократно. При в/м введении разводить в 1% растворе лидокаина. Дети: ü парентерально – 20 -75 мг/кг/сут в 1 -2 введения; ü при менингите – 100 мг/кг/сут в 2 введения (более 4. 0 г в сутки); ü при остром среднем отите – 50 мг/кг/сут в/м в течение 3 дней (не более 1. 0 г на введение).

Цефтазидим фортум Главные отличия от цефотаксима: ü Высокоактивен против P. aeruginosa; Менее активен в отношении грамположительных кокков (стафилококков, пневмококков). Показания: ü Синегнойная инфекция, включая менингит; Нозокомиальная пневмония; Инфекции дыхательных путей при муковисцидозе; ü Тяжелые внебольничные и нозокомиальные инфекции МВП; ü Интраабдоминальные и тазовые инфекции (в сочетании с антианаэробными препаратами); Нейтропеническая лихорадка. Дозировка Взрослые: ü в/в – 2. 0 -4. 0 г/сут в 2 введения, ü при менингите – 6. 0 г/сут в 3 введения. Дети: ü внутривенно – 30 -100 мг/кг/сут в 2 -3 введения, ü при менингите – 200 мг/кг/сут в 3 введения.

Цефоперазон цефобид Главные отличия от цефотаксима: ü Действует на P. aeruginosa слабее, чем цефтазидим; ü Имеет двойной путь выведения: с желчью (в основном) и с мочой; ü Хуже проникает через ГЭБ. Показания: ü Тяжелые инфекции ВДП (острый и хронический синусит); ü Тяжелые инфекции НДП (внебольничная и нозокомиальная пневмония); ü Тяжелые внебольничные и нозокомиальные инфекции МВП; ü Интраабдоминальные и тазовые инфекции в сочетании с антианаэробными препаратами); ü Тяжелые инфекции кожи, мягких тканей, костей и суставов; ü Сепсис; ü Нейтропеническая лихорадка. Предупреждение: Цефоперазон недостаточно хорошо проникает через ГЭБ, его не следует применять при менингите. Дозировка: Дети – парентерально – 50 -100 мг/кг/сут в 2 -3 введения.

Цефоперазон / сульбактам сульперазон Комбинация цефоперазона с ингибитором -лактамаз сульбактамом в соотношении 1: 1, является единственным ингибиторзащищенным цефалоспорином. По сравнению с цефаперазоном значительно более активен против микроорганизмов, образующих лактамазы – грамотрицательных бактерий семейства Enterobacteriaceae. В отличие от других цефалоспоринов хорошо действует на B. fragilis, поэтому при инфекциях брюшной полости и малого таза может применяться в виде монотерапии. Показания: ü Тяжелые внебольничные и нозокомиальные (в т. числе синегнойные) инфекции; ü ВДП (острый и хронический синусит); ü НДП (внебольничная и нозокомиальная пневмония, абсцесс лёгкого); ü ЖВП (острый холецистит, холангит); ü МВП (острый пиелонефрит); ü Интраабдоминальные и тазовые инфекции; ü Инфекции кожи, мягких тканей, костей и суставов; ü Нейтропеническая лихорадка; ü Сепсис. Дозировка Дети: ü парентерально – 40 -80 мг/кг/сут в 2 -4 введения; ü в тяжелых случаях – до 160 мг/кг/сут.

Пероральные цефалоспорины III поколения Цефексим (супракс); Цефтибутен (цедекс) По сравнению с пероральными цефалоспоринами II поколения более активен против грамотрицательной флоры. Показания: ü Обострение хронического бронхита, вызванное H. influenzae или M. catarralis; ü Инфекции МВП, вызванные полирезистентной флорой; ü Шигеллез; ü Гонорея; ü Пероральный этап ступенчатой терапии после применения парентеральных цефалоспоринов III-IV поколения. Дозировка: ü взрослые - внутрь 0. 4 г/сут в 1 -2 приема; ü дети старше 6 месяцев – внутрь 8 мг/кг/сут в 1 -2 приема.

Современное значение карбапенемов • Эмпирическая терапия в ОРИТ – Тяжелый сепсис, НПивл (APACHE >15 баллов) – Панкреонекроз – Посттравматический и послеоперационный менингит (меропенем) • Этиотропная терапия – Гр (-) бактерии, продуценты БЛРС (Klebsiella spp. , Enterobacter) – Acinetobacter spp. – P. aeruginosa, устойчивые к ЦС III—IV • Устойчивы к карбапенемам – – – MRSA Enterococcus faecium Stenotrophomonas maltophilia Гр(-) бактерии, продуцирующие металло-беталактамазы P. Aeruginosa – 40%

Карбапенемы • Имипенем • Меропенем более активен против энтерококков и стафилококков более активен в отношении P. aeruginosa и Burkholderia cepacia • Клинического значения не имеет • Клинически значимое преимущество Особые показания: – Менингит – P. aeruginosa • Режим дозирования: 0, 5 -1 г в 3 -4 введения • Режим дозирования: 1 г в 3 -4 введения

Карбапенемы: эртапенем • Не Антипсевдомонадный карбапенем – P. aeruginosa и Acinetobacter природно устойчивы • Активность против Грам(+), Enterobacteriaceae и анаэробов сходна с имипенемом • Позиционирование: – Тяжелые внебольничные и ранние послеоперационные нозокомиальные инфекции вызванные Enterobacteriaceae - продуцентами БЛРС Режим дозирования: 1 г 1 раз в сутки

АМИНОГЛИКОЗИДЫ Основное клиническое значение аминогликозидов – в их активности в отношении грамотрицательных бактерий. Классификация I поколение III поколение Стрептомицин Неомицин Канамицин Гентамицин Тобрамицин Нетилмицин Амикацин

Предупреждения 1. 2. 3. 4. Пневмококки устойчивы к аминогликозидам, поэтому ошибкой является их применение при внебольничной пневмонии. При стрептококковой инфекции (бактериальный эндокардит) эффективно их применение с пенициллином – выраженный синергизм. Аминогликозиды нельзя применять для лечения шигеллёза и сальмонеллёза – низкая эффективность. По сравнению с -лактамазами и фторхинолонами хуже проходят через различные тканевые барьеры – ГЭБ, ГОБ. Создают более низкие концентрации в бронхиальном секрете, желчи. Высокие уровни отмечаются в ткани почек.

Нежелательные реакции: ü Ототоксичность (вестибулотоксичность, кохлеатоксичность); ü Нефротоксичность; ü Нервно-мышечная блокада. Меры профилактики нежелательных реакций: ü Не превышать максимальные суточные дозы, если нет возможности определять концентрацию аминогликозидов в крови; ü Контролировать функцию почек до назначения аминогликозидов и затем каждые 2 -3 дня – определение креатинина с расчетом клиренса креатинина; ü Соблюдать максимальную продолжительность терапии - 7 -10 дней, бактериальный эндокардит – 14 дней, туберкулез – 2 мес. ; ü Нельзя назначать одновременно два аминогликозида или заменять один препарат другим, если первый аминогликозид применялся в течение 7 -10 дней. Повторный курс можно проводить не ранее чем через 4 -6 недель; ü Контролировать слух и вестибулярный аппарат (опрос пациента, при необходимости аудиометрия).

Гентамицин (гарамицин) Основной аминогликозид II поколения. Действует на синегнойную палочку. Предупреждения: ü В настоящее время в связи с широким (часто необоснованно) использованием гентамицина многие нозокомиальные микроорганизмы, прежде всего синегнойная палочка и клебсиелла, приобрели резистентность к препарату; ü Грубой ошибкой является применение гентамицина при внебольничной пневмонии, так как гентамицин, как и другие аминогликозиды, не действует на пневмококки. Дозировка: ü Взрослые и дети: парентерально – 3 -5 мг/кг/сут в 1 -2 введения; ü Новорожденные: парентерально - 5 -7. 5 мг/кг/сут в 2 -3 введения. Показания: ü Нозокомиальная пневмония (при низком уровне резистентности); ü Инфекция МВП; ü Интраабдоминальные и тазовые инфекции (в сочетании с антианаэробными препаратами); ü Бактериальный эндокардит (в сочетании с пенициллином или ампициллином); ü Сепсис (в сочетании с -лактамами); ü Туляремия.

Нетилмицин (нетромицин) Активен против некоторых нозокомиальных штаммов грамотрицательных бактерий, устойчивых к гентамицину. По сравнению с другими аминогликозидами обладает меньшей ототоксичностью и нефротоксичностью. Показания: ü Нозокомиальная пневмония; ü Инфекция МВП; ü Интроабдоминальные и тазовые инфекции (в сочетании с антианаэробными препаратами); ü Бактериальный эндокардит (в сочетании с цефтриаксоном); ü Сепсис (в сочетании с -лактамами). Дозировка Взрослые и дети: парентерально – 4 -6. 5 мг/кг/сут в 1 -2 введения.

Амикацин (амикин) Действует на многие штаммы грамотрицательных бактерий (в том числе Ps. aeruginosa), резистентные к гентамицину и другим аминогликозидам II поколения. Активен против M. tuberculosis. Не действует на энтерококки. Показания: Используется для лечения инфекций, вызванных полирезистентной грамотрицательной микрофлорой. Наиболее предпочтителен среди аминогликозидов для эмпирической терапии нозокомиальных инфекций. ü Нозокомиальная пневмония; ü Инфекция МВП; ü Интраабдоминальные и тазовые инфекции (в сочетании с антианаэробными препаратами); ü Сепсис (в сочетании с -лактамами); ü Туберкулез (препарат II ряда). Дозировка Взрослые и дети: парентерально – 15 -20 мг/кг/сут в 1 -2 введения.

ХИНОЛОНЫ / ФТОРХИНОЛОНЫ Классификация хинолонов I поколение Нефторированные II поколение «грамотрицательн ые» III поколение респираторные IV поколение «респираторные» + «анаэробные» Налидиксовая кислота Оксолиновая кислота Пипемидовая кислота Ципрофлоксацин Норфлоксацин Офлоксацин Пефлоксацин Ломерфлоксацин Спарфлоксацин Левофлоксацин Моксифлоксацин

Хинолоны/Фторхинолоны Наиболее частое применение в клинической практике получили хинолоны II поколения. Микробиологические особенности хинолонов II поколения ü Малочувствительны большинство стрептококков (в том числе пневмококки), энтерококки, хламидии, микоплазмы; ü Не действуют на спирохеты, листерии и большинство анаэробов. Микробиологические особенности хинолонов III поколения Обладают более высокой активностью в отношении пневмококков (включая пенициллинорезистентные) и атипичных возбудителей (хламидии, микоплазмы). Микробиологические особенности хинолонов IV поколения ü По антипневмококковой активности и действию на атипичных возбудителей превосходят хинолоны предшествующих поколений; ü Обладают более высокой активностью против неспорообразующих анаэробов (B. fragilis и др. ), что дает возможность применять их при интраабдоминальных и тазовых инфекциях в виде монотерапии. Нежелательные реакции фторхинолонов ü Торможение развития хрящевой ткани у неполовозрелых животных, поэтому противопоказан беременным и кормящим матерям; ü У детей могут применяться только по особым показаниям.

Хинолоны II поколения Ципрофлоксацин Показания: ü Инфекции НДП (обострение хронического бронхита, нозокомиальная пневмония); ü Инфекции МВП; Простатит; ü Интраабдоминальные и тазовые инфекции (в сочетании с антианаэробными препаратами); Кишечные инфекции (шигиллёз, сальмонеллёз); Тяжелые инфекции кожи, мягких тканей, костей, суставов; Сепсис; Гонорея; Туберкулез (препарат II ряда); Сибирская язва (лечение и профилактика). Дозировка Взрослые: ü Внутрь – по 0. 5 -0. 75 г каждые 12 часов; ü МВП – 0. 25 -0. 5 г – каждые 12 часов; ü Острая гонорея – 0. 5 г однократно; ü В/в капельно по 0. 4 -0. 6 каждые 12 часов (нельзя струйно). ü Для лечения сибирской язвы – по 0. 4 г каждые 12 часов в/в; для профилактики – по 0. 5 г каждые 12 часов внутрь – 1 -2 мес. Дети: ü Внутрь – 10 -15 мг/кг/сут в 2 приема (не более 1. 5 г в сутки); ü В/в капельно – 7. 5 -10 мг/кг/сут в 2 введения (не более 800 мг/сут).

ЛИНКОСАМИДЫ В данную группу входят линкомицин и клиндамицин. Спектр активности: Грам(+) кокки: ü Стафилококки, включая РRSA; ü Стрептококки, включая пневмококки; ü Устойчивы MRSA и энтерококки. Анаэробы: ü Пептострептококки, фузобактерии, B. fragilis и др.

Линкомицин линкомицин, нелорен Показания: Линкомицин является альтернативным препаратом при инфекциях, вызванных стафилококками, стрептококками и анаэробами: ü Стрептококковый (БГСА) тонзиллофарингит (при аллергии на пенициллины); ü Инфекции НДП (внебольничная пневмония, абсцесс лёгкого, эмпиема); ü Интраабдоминальные и тазовые инфекции; ü Инфекции кожи, мягких тканей; ü Остомиелит. ü При тяжелых инфекциях с подозрением на смешанную флору (перитонит, сальнингоофорит и др. ) необходимо сочетать с аминогликозидами или фторхинолонами, действующими на грамотрицательные бактерии. Дозировка Взрослые: ü Внутрь – по 0. 5 г каждые 8 часов за 1 час до еды; ü Парентерально – по 0. 6 -1. 2 г каждые 12 часов. Дети: ü Внутрь – 30 -60 мг/кг/сут в 3 -4 приема; ü Парентерально – 10 -20 мг/кг/сут в 2 введения.

Клиндамицин далацин С, климицин Является полусинтетическим производным линкомицина. В большинстве стран мира он практически вытеснил линкомицин. Применяется по более широким показаниям. Показания: ü Стафилококковые, стрептококковые и анаэробные инфекции (альтернативный препарат): - стрептококковый тонзиллофарингит (при аллергии на пенициллины); - инфекции НДП (внебольничная пневмония, абсцесс лёгкого, эмпиема); - интраабдоминальные и тазовые инфекции; - инфекции кожи, мягких тканей, костей, суставов; - сепсис. При тяжелых инфекциях с подозрением на смешанную флору необходимо сочетать с аминогликозидами и фторхинолонами. ü Некротизирующий фасциит, вызванный БГСА (в сочетании с высокими дозами пенициллина в/в и иммуноглобулина в/в); ü Тропическая маялрия, резистентная к хлорозину (в сочетании с хинином); ü Токсоплазмоз (в сочетании с пираметамином); ü Бактериальный вагиноз (местно); ü Тяжелая угревая сыпь (местно). Дозировка Дети: ü Внутрь – 10 -25 мг/кг/сут в 3 -4 приема; ü Парентерально: - новорожденные – 15 -25 мг/кг/сут в 3 введения; - старше 1 месяца – 20 -40 мг/уг/сут в 3 введения.

МАКРОЛИДЫ Эритромицин - первый природный макролид. Один из самых безопасных антибиотиков с точки зрения нежелательных реакций. Спектр активности Грам(+) кокки: Стафилококки, включая PRSA; Стрептококки (БГСА и пневмококки); Энтерококки устойчивы. Грам(+) палочки C. diphteria; Листерии. Грам(-) кокки M. catarralis Грам(-) палочки B. pertussis; Кампилобактерии; Легионеллы Хламидии, Микоплазмы, Спирохеты Показания: ü Стрептококковые инфекции (БГСА) у пациентов с аллергией на пенициллины (тонзиллофарингит, скарлатина, профилактика ревматической лихорадки); ü Внебольничная пневмония; ü Дифтерия; ü Коклюш; ü Ородентальные инфекции (периодонтит и др. ); ü Кампилобактериоз; ü Инфекции кожи и мягких тканей; ü Хламидийная инфекция; ü Легионеллёз. Дозировка Дети: внутрь – 40 -50 мг/кг/сут в 4 приема; в/в капельно – 30 мг/кг/сут в 2 -4 введения.

Рокситромицин рулид, рокситромицин лек. Показания: ü Инфекции ВДП при аллергии на пенициллин (стрептококковый тонзиллофарингит, острый синусит); ü Инфекции НДП (обострение хронического бронхита, внебольничная пневмония); ü Ородентальные инфекции; ü Инфекции кожи и мягких тканей; ü Хламидийная инфекция; ü Микоплазменная инфекция. Дозировка Дети: внутрь – 5 -8 мг/кг/сут в 2 приема за 15 минут до приема пищи.

Кларитромицин клацид, фромилид Показания: ü Инфекции ВДП при аллергии на пенициллины (стрептококковый тонзиллофарингит, острый синусит); ü Инфекции НДП (обострение хронического бронхита, внебольничная пневмония); ü Ородентальные инфекции; ü Эрадикации H. pylori (в сочетании с другими антибиотиками и антисекреторными препаратами); ü Инфекции кожи и мягких тканей; ü Хламидийная инфекция; ü Микоплазменная инфекция; ü Атипичные микобактериозы при СПИДе (лечение и профилактика). Дозировка Дети старше 6 месяцев: внутрь – 15 мг/кг/сут в 2 приема (не более 250 мг в день) независимо от еды.

Азитромицин сумамед, зитромакс Более активен в отношении H. influezae, N. gonorrhoeae и H. pylori Показания: ü Инфекция ВДП при аллергии на пенициллин (стрептококковый тонзиллофарингит, острый синусит); ü Инфекции НДП (обострение хронического бронхита, внебольничная пневмония); ü Ородентальные инфекции; ü Инфекции кожи и мягких тканей; ü Хламидийная инфекция; ü Микоплазменная инфекция; ü Профилактика атипичных микобактериозов при СПИДе. Дозировка Взрослые: ü Внутрь – по 0. 5 г/сут в течение 3 дней или в 1 -й день – 0. 5 г, в последующие 4 дня по 0. 25 г, 1 раз в день; ü При остром хламидийном уретрите и цервиците – 1. 0 г однократно. ü Принимать за 1 час до приема пищи. Дети: по 10 мг/кг в течение 3 дней или в 1 день – 10 мг/кг, в последующие 4 дня – 5 мг/кг, 1 раз в день.

Спирамицин ровамицин Показания: ü ü ü ü Инфекции ВДП при аллергии на пенициллины (стрептококковый тонзиллофарингит); Инфекции НДП (обострение хронического бронхита, внебольничная пневмония); Ородентальные инфекции; Хламидийная инфекция; Микоплазменная инфекция; Токсоплазмоз! Криптоспоридиоз. Дозировка Взрослые: ü внутрь по 2 -3 млн МЕ каждые 8 -12 часов; ü в/в капельно – 4. 5 -9 млн МЕ/сут в 3 введения. Дети: ü внутрь – масса тела < 10 кг: 2 -4 пакетика по 375 тыс МЕ/сут в 2 приема; ü 10 -12 кг: 2 -4 пакетика по 750 тыс МЕ/сут в 2 приема; ü > 20 кг: 1. 5 млн МЕ/10 кг/сут в 2 приема. * 3 млн МЕ = 1 г спирамицина

Мидекамицин, мидекамицин ацетат макропен Показания: ü Инфекции ВДП при аллергии на пенициллин (стрептококковый тонзиллофарингит); ü Инфекции НДП (обострение хронического бронхита, внебольничная пневмония); ü Инфекции кожи и мягких тканей; ü Хламидийная инфекция; ü Микоплазменная инфекция. Дозировка Дети: ü Внутрь – масса тела < 30 кг: 20 -40 мг/кг/сут в 3 приема; при тяжелых инфекциях 50 мг/кг/сут в 2 -3 приема; ü Масса тела > 30 кг: по 0. 4 г каждые 8 часов за 1 час до приема пищи.

Джозамицин вильпрофен Показания: ü Инфекции ВДП при аллергии на пенициллин (стрептококковый тонзиллофарингит); ü Инфекция НДП (обострение хронического бронхита, внебольничная пневмония); ü Инфекции кожи и мягких тканей; ü Хламидийная инфекция. Дозировка ü Взрослые: внутрь – по 0. 5 г каждые 8 часов за 1 час до приема пищи; ü Дети: внутрь – 30 -50 мг/кг в день в 3 приема за 1 час до приема пищи.

ПОЛИМИКСИНЫ В России используются полимиксин В и полимиксин М, за рубежом – колистин. Основное клиническое значение имеет активность полимиксинов в отношении Ps. aeruginosa. Спектр активности: Грам(-) палочки: ü P. aeruginosa, причем устойчивость практически отсутствует; ü Бактерии кишечной группы (E. coli, сальмонеллы, шигеллы, клебсиеллы и др. ) Лекарственные взаимодействия Полимиксины нельзя сочетать с нефротоксичными препаратами (аминогликозиды, амфотерицин В, а также с миорелаксантами). Показания: ü Полимиксин В является антибиотиком резерва и применяется при инфекциях, вызванных полирезистентными штаммами P. aeruginosa или других грамотрицательных бактерий, за исключением Proteus spp. ü Полимиксин М применяется для местного лечения синегнойной инфекции: инфицированные раны, ожоги, наружный отит, язвы роговицы. Дозировка полимиксина В Взрослые и дети: парентерально – 1. 5 -2. 5 мг/кг/сут в 3 -4 введения (не более 0. 2 г в сутки).

Инфекции мочевой системы • занимают второе место после респираторных заболеваний среди всех микробных процессов • 7% детей с гипертермией имеют микробновоспалительный процесс в почках • 7% девочек и 2% мальчиков до 6 лет переносят пиелонефрит, а впервые выявляемая заболеваемость составляет 9/1000 девочек в год
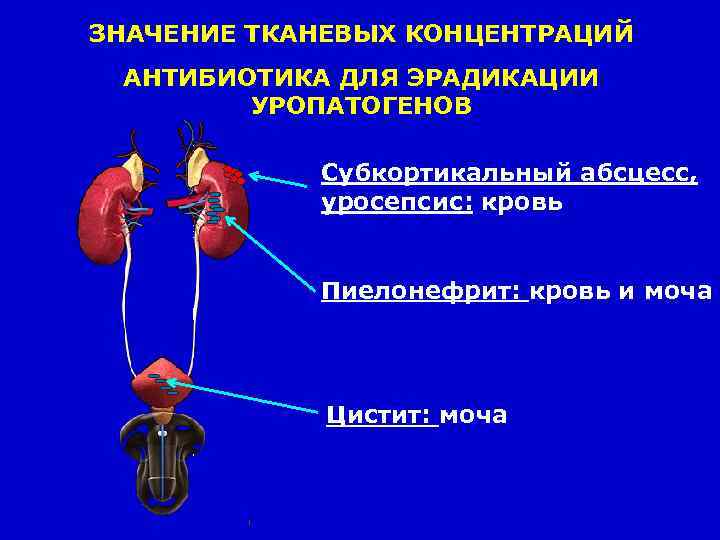
ЗНАЧЕНИЕ ТКАНЕВЫХ КОНЦЕНТРАЦИЙ АНТИБИОТИКА ДЛЯ ЭРАДИКАЦИИ УРОПАТОГЕНОВ Субкортикальный абсцесс, уросепсис: кровь Пиелонефрит: кровь и моча Цистит: моча
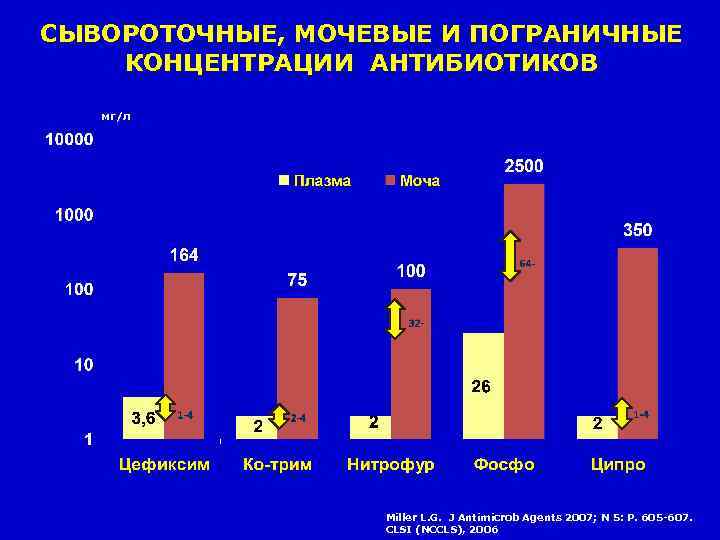
СЫВОРОТОЧНЫЕ, МОЧЕВЫЕ И ПОГРАНИЧНЫЕ КОНЦЕНТРАЦИИ АНТИБИОТИКОВ мг/л Miller L. G. J Antimicrob Agents 2007; N 5: P. 605 -607. CLSI (NCCLS), 2006
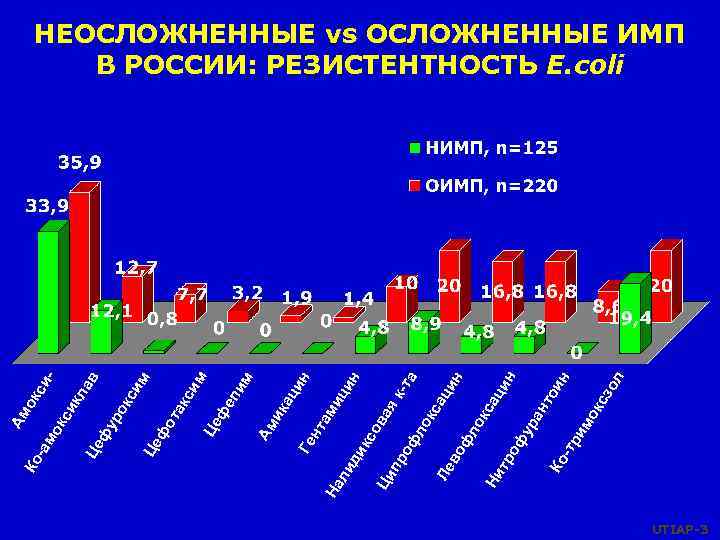
ол ои н нт ци н ок сз им -тр Ко ра оф у ац ин кс а во фл о тр Ни Ле -та як ов а ин ци н ми фл ок с пр о Ци кс ли ди На нт а Ге ац ик Ам м пи фе Це м кс им та фо Це - в ла кс и ро фу Це си ок ик ок с -ам Ко Ам НЕОСЛОЖНЕННЫЕ vs ОСЛОЖНЕННЫЕ ИМП В РОССИИ: РЕЗИСТЕНТНОСТЬ E. coli UTIAP-3
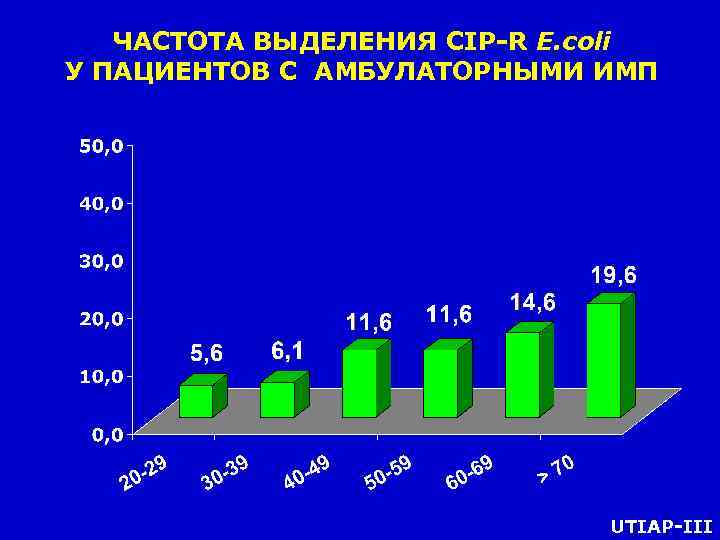
ЧАСТОТА ВЫДЕЛЕНИЯ CIP-R E. coli У ПАЦИЕНТОВ С АМБУЛАТОРНЫМИ ИМП UTIAP-III

НЕОСЛОЖНЕННЫЕ ИМП В РОССИИ: РЕЗИСТЕНТНОСТЬ E. coli К ПЕРОРАЛЬНЫМ ПРЕПАРАТАМ, % оа ин ин тр ин лин -т ав ин ц ц ол и к то Н сол ил аз кл са са я ц ан кс к си ок ок ва и о л л ур ок со м ф ф кс о ик ам ри оф ро ор м т д р Н А и ип о. Ко ит К Ц ал Н UTIAP-1, UTIAP-2, UTIAP-3 Н

Этиология ИМВП • E. coli – 80 % • Proteus mirabilis, Klebsiella, Enterococcus, Pseudomonas – до 10% • Staph. saprophyticus – 8% (преимущественно пиелонефриты новорожденных и инфекции нижних мочевых путей у старших детей) • другие – 4 -2%

Пути распространения инфекции • Лимфогенный • Гематогенный • Восходящий (характерен для инфекций мочевого пузыря и пиелонефрита, развивающегося на фоне обструкции мочевой системы)

Определение инфекции мочевой системы (ИМС) Инфекция нижних мочевых путей Инфекция верхних мочевых путей • Дизурия (LR=1. 5) • Увеличенная частота мочеиспусканий (LR=1. 8) • Эритроцитурия (LR=2. 0) • Лейкоцитурия > 10/мл, бактериурия >10³– 50% (EAU, 2006) • Вагинальные выделения (LR=0, 3) • Боль в пояснице (LR=1. 7) • Позитивная реакция на нитриты и лейкоциты (LR=4. 2) • Фебрильная t, СРБ, лейкоцитоз • Лейкоцитурия > 10/мл, бактериурия > 104 (EAU, 2006) • Протеинурия? (Ebell M. H. (systematic review and meta-analysis) Am. Fam. Phys, 2006; Hummers-Pradier E. et al, 2005)

Критерии постановки диагноза ИМВС в соответствии с протоколами IDSA/ESCMID Описание Клинические симптомы Лабораторные данные Острые неосложненные ИМВС у женщин (циститы) Дизурия, частые мочеиспускания, болезненность в надлобковой зоне, отсутствие каких-либо симптомов в предшествующий месяц • Лейкоцитурия – ≥ 10/мм³ • Колоний-образующих единиц ≥ 10³/мл • Лейкоцитурия – ≥ 10/мм³ • Колоний-образующих единиц ≥ 104/мл Любые комбинации • Лейкоцитурия – вышеприведенных симптомов ≥ 10/мм³ при наличии факторов риска • Колоний-образующих единиц ≥ 104 -5/мл Острые Лихорадка, озноб, боль в неосложненные пояснице при исключении пиелонефриты других диагнозов и пороков развития Осложненные ИМВС Guidelines of European Association of Urology, March 2006

Критерии постановки диагноза ИМВС в соответствии с протоколами IDSA/ESCMID Описание Клинические симптомы Бессимптомная бактериурия Нет никаких симптомов со стороны МВС Рецидивирующие ИМВС (антибиотикопрофилактика) Как минимум 3 эпизода неосложненной ИМВС, подтвержденных посевами в течение последних 12 месяцев. Встречается только у женщин без структурных и функциональных нарушений Лабораторные данные • Лейкоцитурия – ≥ 10/мм³ • Колоний-образующих единиц ≥ 105/мл в 2 -х культурах взятых с интервалом в 24 часа • Лейкоцитурия – ≥ 10/мм³ • Колоний-образующих единиц ≥ 104/мл Guidelines of European Association of Urology, March 2006

Клиническая классификация ИМВС у детей Тяжелые ИМВС • лихорадка ≥ 39°С • постоянная рвота • тяжелая дегидратация • плохой комплайнс Простые ИМВС • невысокая лихорадка • ребенок хорошо пьет • незначительная дегидратация • хороший комплайнс Guidelines of European Association of Urology, March 2006

Лечение ИМВС у детей Простые ИМВС: • В качестве эмпирической терапии рекомендованы пероральные формы триметоприма/сульфаметоксазола, защищенных аминопенициллинов, цефалоспоринов (Ib) • Длительность терапии 5 -7 дней (Ib) • Если нет динамики или состояние ухудшается, ребенок должен быть госпитализирован и терапия продолжается парентеральными АБ Guidelines of European Association of Urology, March 2006

Препараты выбора в лечении цистита • Первый эпизод: бисептол, фурамаг, фурадонин, супракс – 5 дней • Рецидив: смена препарата – 7 дней + сопроводительная терапия (канефрон Н) • Диагностика ЗППП (кситроцин, клацид, тиберал, левофлоксацин, авелокс) • Цистоскопия: инстилляции декасан+димексид, лефлоцин+димексид (3 -15%) • Профдоза или канефрон Н

Лечение ИМВС у детей Тяжелые ИМВС: • Показана инфузионная терапия и парентеральное введение АБ (предпочтительнее цефалоспорины 3 поколения) • Если преобладает Грамм+ флора, используется комбинация аминогликозида с ампициллином или амоксициллин/клавуланатом (IIа) • Следует избегать назначения хлорамфеникола, сульфонамидов, тетрациклинов, рифампицина, амфотерицина В и фторхинолонов • Следует избегать назначения цефтриаксона из-за нежелательного побочного действия в виде желтухи Guidelines of European Association of Urology, March 2006

острый пиелонефрит у детей Bloomfield P, Hodson EM, Craig JC, 2005: www. cochrane. org/cochrane/revabstr/ab 003772. htm 18 РКИ у 2612 детей: A) Нет отличий в длительности фебрильной t и появлении рубцов при ступенчатой терапии (34+10) в сравнении с 14 дневным приемом через рот B) Нет отличий при назначении аминогликозида один или три раза в сутки C) Назначение антибиотика через рот со второго месяца жизни (уровень доказательности A, B) Не назначайте в/м антибиотики детям!

Антибиотики выбора в лечении инфекции мочевой системы (ступенчатая терапия) 3 дня в/в, затем 7 дней через рот • Амоксициклин + клавулановая кислота или цефуроксим • Ципрофлоксацин (офло-, лево-, мокси-)

Неступенчатая антибактериальная терапия Препараты выбора – цефтриаксон - клафоран с переходом на супракс, либо Цедекс Азитромицин 3 г/курс

Профилактика у детей (The Cochrane Library, Issue 1, 2004. Chichester, UK)

Профилактика у детей показана • Детям младшего возраста, которые уже имели эпизод пиелонефрита • При наличии риска развития рубцов • При инфицированной мочекаменной болезни • При наличии дизурических расстройств • Девочкам с предварительным эпизодом ИМС Beetz R. , 2006

Профилактика при неосложненных и осложненных ИМС у детей: РКИ у 30 пациентов • Фурамаг в 1/3 сут. дозы • Низкая доза антибиотика Меньше рецидивов Одинаковая эффективность • Лучше переносимость • Фитопрофилактика (канефрон Н) Эффективность фурамага в профилактике рецидивов выше в 6 месячном наблюдении Д. Иванов, С. Кушниренко, 2007

Рекомендации для антибактериальной терапии в урологии 2009 Диагноз Наиболее частые возбудители заболевания/Разновидности Первоначальная антибактериальная терапия на основе опыта Длительность терапии Цистит острый, не осложнен -ный • Кишечная палочка (E. coli) • TMP±SMX° 3 дня • Клебсиелла (Klebsiella) • Фторхинолон (Fluoroquinolone*) (1 -)3 дня • Протей (Proteus) • Фосфомицин трометамол 1 день (Fosfomycin trometamol) • Стафилококки (Staphylococci) • Пивмециллинам (Pivemecillinam) (3 -)7 дней • Нитрофурантон (Nitrofurantion) (5 -)7 дней

Рекомендации для антибактериальной терапии в урологии 2009 Пиелонефрит острый, не осложненный • Фторхинолон (Fluoroquinolone*) • Протей (Proteus) • Цефалоспорин (группы 3 а) (Cephalosporin) • Клебсиелла (Klebsiella) Альтернативы: • Другие энтеробактерии • Аминопенициллин/ БЛИ (Aminopenicillin/BLI) • Стафилококки (Staphylococci) Инфекции мочевых путей с осложняющими факторами • Кишечная палочка (E. coli) • Аминогликозид (Aminoglycoside) • Кишечная палочка (E. coli) • Фтоохинолон (Fluoroquinolone*) • Энтерококки (Enterococci) • Аминопенициллин/ БЛИ (Aminopenicillin/BLI) • Псевдомонас (Pseudomonas) • Цефалоспорин (группы 2) (Cephalosporin) • Стафилококки (Staphylococci) • Цефалоспорин (группы 3 а) (Cephalosporin) 7 -10 дней 3 -5 дней после устранения осложняющих факторов

Рекомендации для антибактериальной терапии в урологии 2009 Госпитальная инфекция мочевых путей Пиелонефрит острый, осложненный • Клебсиелла (Klebsiella) • Протеус (Proteus) • Enterobacter • Другие энтеробактерии • Аминогликозид (Aminoglycoside) В случае, если начальная терапия не имеет успеха в течение 1 -3 дней или в клинически тяжелых случаях: Антипсевдомонадно активные: • Фторхинолон (Fluoroquinolone*), если не использовался первоначально
Антибактериальная терапия ИМП.ppt