АНЕСТЕЗИЯ ПРИ ЭНДОКРИННОЙ ПАТОЛОГИИ.ppt
- Количество слайдов: 81
 АНЕСТЕЗИЯ ПРИ ЭНДОКРИННОЙ ПАТОЛОГИИ 1
АНЕСТЕЗИЯ ПРИ ЭНДОКРИННОЙ ПАТОЛОГИИ 1
 Анестезия при сахарном диабете Региональная анестезия – метод выбора, противопоказания - диабетическая полинейропатия. Общая анестезия – высокий риск анестезии при такой сопутствующей патологии, как ожирение, ИБС, АГ, нефропатия, диабетическая ангиопатия. В большинстве случаев может остаться незамеченной гипогликемическая фаза. Не проводить никаких амбулаторный наркозов у больных сахарным диабетом. Требования, которые необходимо выполнить перед началом операции: адекватная предоперационная подготовка, постоянный биохимический контроль (в дневное и ночное время). 2
Анестезия при сахарном диабете Региональная анестезия – метод выбора, противопоказания - диабетическая полинейропатия. Общая анестезия – высокий риск анестезии при такой сопутствующей патологии, как ожирение, ИБС, АГ, нефропатия, диабетическая ангиопатия. В большинстве случаев может остаться незамеченной гипогликемическая фаза. Не проводить никаких амбулаторный наркозов у больных сахарным диабетом. Требования, которые необходимо выполнить перед началом операции: адекватная предоперационная подготовка, постоянный биохимический контроль (в дневное и ночное время). 2
 Анестезия при сахарном диабете Во время анестезии эндокринный ответ на гипогликемию снижается → возникает опасность бессимптомной гипогликемии β–блокаторы могут способствовать возникновению длительной, замаскированной гипогликемии. Ганглиблокаторы могут усиливать действие инсулина и способствовать гипогликемии Допустимые колебания глюкозы в крови в периоперационном периоде 7 – 10 3 ммоль/л
Анестезия при сахарном диабете Во время анестезии эндокринный ответ на гипогликемию снижается → возникает опасность бессимптомной гипогликемии β–блокаторы могут способствовать возникновению длительной, замаскированной гипогликемии. Ганглиблокаторы могут усиливать действие инсулина и способствовать гипогликемии Допустимые колебания глюкозы в крови в периоперационном периоде 7 – 10 3 ммоль/л
 Анестезия при сахарном диабете Контроль сахара необходим также для того, чтобы избежать гипергликемии. Ингаляционные анестетики повышают уровень глюкозы в крови особенно эфир, меньше – фторотан, еще меньше – изофлуран и севофлуран. Диуретики (лазикс, этакриновая кислота) угнетают спонтанную 4
Анестезия при сахарном диабете Контроль сахара необходим также для того, чтобы избежать гипергликемии. Ингаляционные анестетики повышают уровень глюкозы в крови особенно эфир, меньше – фторотан, еще меньше – изофлуран и севофлуран. Диуретики (лазикс, этакриновая кислота) угнетают спонтанную 4
 Анестезия при сахарном диабете Гипергликемия сопровождается гиперосмолярностью Гипергликемия выше 14 ммоль/л угнетает фагоцитоз, повышается риск инфекции, плохо заживают послеоперационные раны. 5
Анестезия при сахарном диабете Гипергликемия сопровождается гиперосмолярностью Гипергликемия выше 14 ммоль/л угнетает фагоцитоз, повышается риск инфекции, плохо заживают послеоперационные раны. 5
 Предоперационный период Основная задача - оценить степень компенсации и наличие осложнений сахарного диабета. Выяснить методы компенсации (диета, табл. Препараты, инсулин) Эпизоды кетоацидоза Гипогликемия в анамнезе Гиперосмолярная кома Уровень глюкозы в крови Лабораторные данные (мочевина, креатинин, электролиты, ЭКГ) 6
Предоперационный период Основная задача - оценить степень компенсации и наличие осложнений сахарного диабета. Выяснить методы компенсации (диета, табл. Препараты, инсулин) Эпизоды кетоацидоза Гипогликемия в анамнезе Гиперосмолярная кома Уровень глюкозы в крови Лабораторные данные (мочевина, креатинин, электролиты, ЭКГ) 6
 Критерии компенсации. Независимые от инсулина пациенты Хорошая регулировка – уровень глюкозы натощак менее 6, 6 ммоль/л, повышение глюкозы в течении дня не более 8, 25 ммоль/л, отсутствие глюкозы, ацетона в моче. Плохая регулировка – глюкоза крови натощак более 7, 15 ммоль/л, повышение глюкозы в течение дня более 8, 25 ммоль/л, гиперлипидемия, ожирение, наличие глюкозы и ацетона в моче. В этом 7 случае допустимы только экстренные
Критерии компенсации. Независимые от инсулина пациенты Хорошая регулировка – уровень глюкозы натощак менее 6, 6 ммоль/л, повышение глюкозы в течении дня не более 8, 25 ммоль/л, отсутствие глюкозы, ацетона в моче. Плохая регулировка – глюкоза крови натощак более 7, 15 ммоль/л, повышение глюкозы в течение дня более 8, 25 ммоль/л, гиперлипидемия, ожирение, наличие глюкозы и ацетона в моче. В этом 7 случае допустимы только экстренные
 Критерии компенсации. Инсулинозависимые пациенты Хорошее регулирование – глюкоза натощак менее 7, 15 ммоль/л, повышение уровня глюкозы в течении дня менее 10 ммоль/л, глюкозурия менее 15 г/сут Плохое регулирование – глюкоза натощак более 8, 25 ммоль/л, повышение уровня глюкозы в течение дня более 10 ммоль/л, глюкозурия более 15 г/сут Помнить, что потребность в инсулине при СД до операции 1 ЕД инсулина на 4 г глюкозы, во время операции 1 ЕД на 3 г. 8
Критерии компенсации. Инсулинозависимые пациенты Хорошее регулирование – глюкоза натощак менее 7, 15 ммоль/л, повышение уровня глюкозы в течении дня менее 10 ммоль/л, глюкозурия менее 15 г/сут Плохое регулирование – глюкоза натощак более 8, 25 ммоль/л, повышение уровня глюкозы в течение дня более 10 ммоль/л, глюкозурия более 15 г/сут Помнить, что потребность в инсулине при СД до операции 1 ЕД инсулина на 4 г глюкозы, во время операции 1 ЕД на 3 г. 8
 Осложнения СД Риск периоперационных осложнений зависит от поражения органов – мишеней при СД. Диабетическая ангиопатия (15 -60%) – угрожает декомпенсацией ИБС и цереброваскулярными осложнениями. Плохо переносится гипотония Диабетическая вегетативная нейропатия – редко диагностируемое осложнение, в ее развитии принимают участие: – Метаболические нарушения, обусловленные гипергликемией – Локальная невральная гипоксия (поражение 9
Осложнения СД Риск периоперационных осложнений зависит от поражения органов – мишеней при СД. Диабетическая ангиопатия (15 -60%) – угрожает декомпенсацией ИБС и цереброваскулярными осложнениями. Плохо переносится гипотония Диабетическая вегетативная нейропатия – редко диагностируемое осложнение, в ее развитии принимают участие: – Метаболические нарушения, обусловленные гипергликемией – Локальная невральная гипоксия (поражение 9
 Симптомы диабетической вегетативной нейропатии Артериальная гипертония Безболевая ишемия миокарда Ортостатическая гипотония Отсутствие нормальных колебаний ЧСС при глубоком дыхании Сниженная реакция ЧСС на введение атропина и пропранолола Тахикардия в покое Гастропарез Нейрогенный мочевой пузырь Угнетение потоотделения Импотенция 10
Симптомы диабетической вегетативной нейропатии Артериальная гипертония Безболевая ишемия миокарда Ортостатическая гипотония Отсутствие нормальных колебаний ЧСС при глубоком дыхании Сниженная реакция ЧСС на введение атропина и пропранолола Тахикардия в покое Гастропарез Нейрогенный мочевой пузырь Угнетение потоотделения Импотенция 10
 Факторы, значительно усугубляющие тяжесть вегетативной нейропатии Преклонный возраст Анамнез СД более 10 лет Сопутствующая ИБС и применение βблокаторов 11
Факторы, значительно усугубляющие тяжесть вегетативной нейропатии Преклонный возраст Анамнез СД более 10 лет Сопутствующая ИБС и применение βблокаторов 11
 Возможные интраоперационные осложнения, связанные с вегетативной ангиопатией Артериальная гипотония на вводном наркозе, в тяжелых случаях – остановка сердца Интраоперационный инфаркт миокарда – немая ишемия миокарда исключает стенокардию как важный и точный показатель перфузии миокарда Повышенный риск регургитации и аспирации на фоне гастопареза (вне зависимости от хирургической ситуации) – требует назначения средств, снижающих 12 кислотность и повышающих моторику ЖКТ.
Возможные интраоперационные осложнения, связанные с вегетативной ангиопатией Артериальная гипотония на вводном наркозе, в тяжелых случаях – остановка сердца Интраоперационный инфаркт миокарда – немая ишемия миокарда исключает стенокардию как важный и точный показатель перфузии миокарда Повышенный риск регургитации и аспирации на фоне гастопареза (вне зависимости от хирургической ситуации) – требует назначения средств, снижающих 12 кислотность и повышающих моторику ЖКТ.
 Осложнения СД Гипертония (30 – 60%)– тесно корелирует с вегетативной нейропатией. Кардиомиопатия – ведет к дисфукнкции желудочков Нефропатия - вначале проявляется протеинурией, а затем повышением креатинина, вплоть до развития ОПН в послеоперационном периоде Инфекция и сепсис – основная причина 13 периоперационных осложнений
Осложнения СД Гипертония (30 – 60%)– тесно корелирует с вегетативной нейропатией. Кардиомиопатия – ведет к дисфукнкции желудочков Нефропатия - вначале проявляется протеинурией, а затем повышением креатинина, вплоть до развития ОПН в послеоперационном периоде Инфекция и сепсис – основная причина 13 периоперационных осложнений
 Осложнения СД Дыхательная система – снижается ЖЕЛ и объем форсированного выдоха за 1 сек, часты инфекции дыхательных путей и хронические обструктивные заболевания, особенно у тучных больных. Ретинопатия - имеется риск кровоизлияния в сетчатку при манипуляциях, сопровождающихся резким подъемом АД (интубация). Поражение атланто – затылочного сустава – особенно у больных СД 1 типа, заболевших в детстве, снижается подвижность шеи, возможные трудности 14
Осложнения СД Дыхательная система – снижается ЖЕЛ и объем форсированного выдоха за 1 сек, часты инфекции дыхательных путей и хронические обструктивные заболевания, особенно у тучных больных. Ретинопатия - имеется риск кровоизлияния в сетчатку при манипуляциях, сопровождающихся резким подъемом АД (интубация). Поражение атланто – затылочного сустава – особенно у больных СД 1 типа, заболевших в детстве, снижается подвижность шеи, возможные трудности 14
 Анестезия у независимых от инсулина пациентов Таблетированные сахароснижающие препараты – производные бигуанидов отменяются за несколько дней (бигуаниды – способствуют лактат - ацидозу – сиофор, глименофор). – производные сульфонилмочевины II поколения прием может быть продолжен накануне операции. При плохой регулировке – перевод на ИКД. 15
Анестезия у независимых от инсулина пациентов Таблетированные сахароснижающие препараты – производные бигуанидов отменяются за несколько дней (бигуаниды – способствуют лактат - ацидозу – сиофор, глименофор). – производные сульфонилмочевины II поколения прием может быть продолжен накануне операции. При плохой регулировке – перевод на ИКД. 15
 В день операции. Независимые от инсулина пациенты Сахар натощак Контроль гликемии с интервалом в 1 -2 ч Непрерывное введение глюкозо – инсулиновой смеси: 5% р-р глюкозы + инсулин 1 ЕД на 4 г сухого вещества → 1 мл/кг МТ в час. Если глюкоза крови сохраняется в пределах 7 – 10 ммоль/л показаний к введению инсулина нет. Отказ от введения глюкозы и инсулина приводит к выбросу контринсулярных гормонов (катехоламинов, глюкокортикоидов, СТГ) приводит к стрессорной гипергликемии, еще более повышает потребность в инсулине 16
В день операции. Независимые от инсулина пациенты Сахар натощак Контроль гликемии с интервалом в 1 -2 ч Непрерывное введение глюкозо – инсулиновой смеси: 5% р-р глюкозы + инсулин 1 ЕД на 4 г сухого вещества → 1 мл/кг МТ в час. Если глюкоза крови сохраняется в пределах 7 – 10 ммоль/л показаний к введению инсулина нет. Отказ от введения глюкозы и инсулина приводит к выбросу контринсулярных гормонов (катехоламинов, глюкокортикоидов, СТГ) приводит к стрессорной гипергликемии, еще более повышает потребность в инсулине 16
 В день операции. Инсулинозависимые пациенты. Определение уровня глюкозы в 7. 00 Введение половины утренней дозы инсулина п/к или в/м. Одновременно начинают инфузию глюкозо-инсулиновой смеси: 5% р-р глюкозы + инсулин 1 ЕД на 3 г сухого вещества → 1, 5 мл/кг МТ в час или 2 ЕД/час 17
В день операции. Инсулинозависимые пациенты. Определение уровня глюкозы в 7. 00 Введение половины утренней дозы инсулина п/к или в/м. Одновременно начинают инфузию глюкозо-инсулиновой смеси: 5% р-р глюкозы + инсулин 1 ЕД на 3 г сухого вещества → 1, 5 мл/кг МТ в час или 2 ЕД/час 17
 Интраоперационно. Инсулинозависимые пациенты Контроль гликемии каждый час!!! При развитии гипогликемии – глюкоза менее 5, 5 ммоль/л – дополнительно вводят глюкозу. При гипергликемии - в/в введение ИКД по скользящей шкале: 11 -13 ммоль/л – 2 -3 ЕД 13 – 16 ммоль/л – 3 -4 ЕД Выше 16 ммоль/л – 5 -8 ЕД Одна ЕД ИКД снижает уровень глюкозы плазмы на 1, 4 -1, 6 ммоль/л. 18
Интраоперационно. Инсулинозависимые пациенты Контроль гликемии каждый час!!! При развитии гипогликемии – глюкоза менее 5, 5 ммоль/л – дополнительно вводят глюкозу. При гипергликемии - в/в введение ИКД по скользящей шкале: 11 -13 ммоль/л – 2 -3 ЕД 13 – 16 ммоль/л – 3 -4 ЕД Выше 16 ммоль/л – 5 -8 ЕД Одна ЕД ИКД снижает уровень глюкозы плазмы на 1, 4 -1, 6 ммоль/л. 18
 Указанные дозы являются приблизительными и не должны использоваться при катаболических состояниях (гипертермия, сепсис). Преимущество одновременного введения глюкозы и инсулина – при случайном нарушении проходимости в/в линии к больному не будет поступать только инсулин или только раствор глюкозы. В каждый литр 5% глюкозы допустимо добавлять 30 ммоль хлорида калия. В конце операции – тщательно согреть больного, избегать озноба – дрожь может спровоцировать гипергликемию. 19
Указанные дозы являются приблизительными и не должны использоваться при катаболических состояниях (гипертермия, сепсис). Преимущество одновременного введения глюкозы и инсулина – при случайном нарушении проходимости в/в линии к больному не будет поступать только инсулин или только раствор глюкозы. В каждый литр 5% глюкозы допустимо добавлять 30 ммоль хлорида калия. В конце операции – тщательно согреть больного, избегать озноба – дрожь может спровоцировать гипергликемию. 19
 Физиология щитовидной железы Всасывание йода из ЖКТ Йодиды Гипоталамус тиреолиберин Щитовидная железа Окисление до йода, соединение с тирозином Т 3 трийодтирозин Аденогипофиз ТТГ Т 4 тироксин 20
Физиология щитовидной железы Всасывание йода из ЖКТ Йодиды Гипоталамус тиреолиберин Щитовидная железа Окисление до йода, соединение с тирозином Т 3 трийодтирозин Аденогипофиз ТТГ Т 4 тироксин 20
 Тиреоидные гормоны Стимулируют метаболизм углеводов и жиров путем активации аденилатциклазной системы. Оказывают существенное влияние на интенсивность роста и метаболизма. Стимулируют метаболизм – повышает потребление кислорода и выработку СО 2 → приводит к увеличению МОД – увеличивается ЧСС и сократимость миокарда, что может быть обусловлено изменением функционального состояния адренорецепторов (под действием Т 3 увеличивается количество β рецепторов и снижается количество холинергических рецепторов сердца) 21
Тиреоидные гормоны Стимулируют метаболизм углеводов и жиров путем активации аденилатциклазной системы. Оказывают существенное влияние на интенсивность роста и метаболизма. Стимулируют метаболизм – повышает потребление кислорода и выработку СО 2 → приводит к увеличению МОД – увеличивается ЧСС и сократимость миокарда, что может быть обусловлено изменением функционального состояния адренорецепторов (под действием Т 3 увеличивается количество β рецепторов и снижается количество холинергических рецепторов сердца) 21
 ГИПЕРТИРЕОЗ -синдром, обусловленный действием избытка Т 3 и Т 4 на органы-мишени ПРИЧИНЫ диффузный токсический зоб многоузловой токсический зоб, тиреоидит ТТГ-секретирующая аденома гипофиза передозировка тиреоидных гормонов при заместительной терапии токсическая аденома щитовидной железы. 22
ГИПЕРТИРЕОЗ -синдром, обусловленный действием избытка Т 3 и Т 4 на органы-мишени ПРИЧИНЫ диффузный токсический зоб многоузловой токсический зоб, тиреоидит ТТГ-секретирующая аденома гипофиза передозировка тиреоидных гормонов при заместительной терапии токсическая аденома щитовидной железы. 22
 СИМПТОМЫ ГИПЕРТИРЕОЗА Потеря веса Плохая переносимость тепла Мышечная слабость Диарея Гиперрефлексия Нервозность Тремор Экзофтальм Зоб (увеличение щитовидной железы) ССС – синусовая тахикардия, мерцательная аритмия, сердечная недостаточность 23
СИМПТОМЫ ГИПЕРТИРЕОЗА Потеря веса Плохая переносимость тепла Мышечная слабость Диарея Гиперрефлексия Нервозность Тремор Экзофтальм Зоб (увеличение щитовидной железы) ССС – синусовая тахикардия, мерцательная аритмия, сердечная недостаточность 23
 ЛЕЧЕНИЕ ГИПЕРТИРЕОЗА Мерказолил – подавление синтеза тиреоидных гормонов Калия йодид, натрия йодид - препятствуют высвобождению тиреоидных гормонов из щитовидной железы Пропранолол - устраняет симптомы повышенной адренергической активации Назначение радиоактивного йода 24
ЛЕЧЕНИЕ ГИПЕРТИРЕОЗА Мерказолил – подавление синтеза тиреоидных гормонов Калия йодид, натрия йодид - препятствуют высвобождению тиреоидных гормонов из щитовидной железы Пропранолол - устраняет симптомы повышенной адренергической активации Назначение радиоактивного йода 24
 АНЕСТЕЗИЯ ПРИ ГИПЕРТИРЕОЗЕ Плановые операции проводят только на фоне эутиреоидного состояния Критерии готовности пациента: отсутствие гипертиреоза по данным лабораторной оценки функции щитовидной железы , ЧСС в покое 85 и менее уд в мин Антитиреоидные средства и βблокаторы не отменять до операции 25
АНЕСТЕЗИЯ ПРИ ГИПЕРТИРЕОЗЕ Плановые операции проводят только на фоне эутиреоидного состояния Критерии готовности пациента: отсутствие гипертиреоза по данным лабораторной оценки функции щитовидной железы , ЧСС в покое 85 и менее уд в мин Антитиреоидные средства и βблокаторы не отменять до операции 25
 Премедикация при гипертиреозе Показаны бензодиазепины Холинолитики не вводить 26
Премедикация при гипертиреозе Показаны бензодиазепины Холинолитики не вводить 26
 Интраоперационный период Тщательный мониторинг кровообращения и температуры тела Защита глаз (экзофтальм – риск повреждения роговицы) Орто 15 -20 градусов Армированная эндотрахеальная трубка (опасность обструкции на фоне зоба) При экстренной операции гипердинамическое состояние кровообращения устраняют с помощью 27 эсмолола.
Интраоперационный период Тщательный мониторинг кровообращения и температуры тела Защита глаз (экзофтальм – риск повреждения роговицы) Орто 15 -20 градусов Армированная эндотрахеальная трубка (опасность обструкции на фоне зоба) При экстренной операции гипердинамическое состояние кровообращения устраняют с помощью 27 эсмолола.
 Интраоперационный период Цель АП: для предотвращения повышенного ответа СНС на хирургическую стимуляцию достижение достаточной глубины анестезии изофлюрна, десфлюран Возможно - тиопентал натрия, пропофол Противопоказаны кетамин, панкуроний и др. препараты с симпатомиметическим эффектом К раствору МА не добавлять адреналин Возможно сочетание гипертиреоза с гиповолемией и вазодилатацией → опасность гипотонии Возможно сочетание с миопатиями и миастенией → контроль нейромышечного блока 28 Потребность в анестетиках не повышена
Интраоперационный период Цель АП: для предотвращения повышенного ответа СНС на хирургическую стимуляцию достижение достаточной глубины анестезии изофлюрна, десфлюран Возможно - тиопентал натрия, пропофол Противопоказаны кетамин, панкуроний и др. препараты с симпатомиметическим эффектом К раствору МА не добавлять адреналин Возможно сочетание гипертиреоза с гиповолемией и вазодилатацией → опасность гипотонии Возможно сочетание с миопатиями и миастенией → контроль нейромышечного блока 28 Потребность в анестетиках не повышена
 ТИРЕОТОКСИЧЕСКИЙ КРИЗ Наиболее грозное осложнение послеоперационного периода Развивается спустя 6 – 24 ч после операции Может развиться интраоперационно – отличать от ЗГ Клиника – гипертермия, тахикардия, артериальная гипотензия, нарушения сознания (возбуждение → →делирий → кома) Не дает мышечной ригидности, роста КФК, лактат – ацидоза или дыхательного 29 ацидоза
ТИРЕОТОКСИЧЕСКИЙ КРИЗ Наиболее грозное осложнение послеоперационного периода Развивается спустя 6 – 24 ч после операции Может развиться интраоперационно – отличать от ЗГ Клиника – гипертермия, тахикардия, артериальная гипотензия, нарушения сознания (возбуждение → →делирий → кома) Не дает мышечной ригидности, роста КФК, лактат – ацидоза или дыхательного 29 ацидоза
 Лечение тиреотоксического криза Инфузионная терапия (глюкозо солевые растворы) Антибиотики (инфекция – провоцирующий фактор криза) Охлаждение, антипиретики Антитиреоидные средства Бетта-блокаторы: пропранолол (0, 5 1 мг в/в в разведении, под контролем гемодинамики) 30
Лечение тиреотоксического криза Инфузионная терапия (глюкозо солевые растворы) Антибиотики (инфекция – провоцирующий фактор криза) Охлаждение, антипиретики Антитиреоидные средства Бетта-блокаторы: пропранолол (0, 5 1 мг в/в в разведении, под контролем гемодинамики) 30
 Антитиреоидные средства при тиреотоксическом кризе Пропилтиоурацил (пропицил) внутрь 600 мг болюс, 300 мг через 6 ч Тиамазол (мерказолил, тирозол, метизол) внутрь 60 мг болюс, 30 мг через 6 ч Натрия иодид 1 г в/в или калия иодид 0, 5 мл внутрь 2 раза в сутки 31
Антитиреоидные средства при тиреотоксическом кризе Пропилтиоурацил (пропицил) внутрь 600 мг болюс, 300 мг через 6 ч Тиамазол (мерказолил, тирозол, метизол) внутрь 60 мг болюс, 30 мг через 6 ч Натрия иодид 1 г в/в или калия иодид 0, 5 мл внутрь 2 раза в сутки 31
 Осложнения субтотальной резекции щитовидной железы Парез возвратного нерва – охриплость или афония, стридор Гематома – возможна обструкция дыхательных путей на фоне трахеомаляции Гипопаратиреоз – опасен гипокальциемией Пневмоторакс 32
Осложнения субтотальной резекции щитовидной железы Парез возвратного нерва – охриплость или афония, стридор Гематома – возможна обструкция дыхательных путей на фоне трахеомаляции Гипопаратиреоз – опасен гипокальциемией Пневмоторакс 32
 ГИПОТИРЕОЗ синдром, обусловленный снижением действия Т 3 и Т 4 на органы – мишени Причины аутоиммунные заболевания щитовидной железы (зоб Хашимото), операции на щитовидной железе, лечение антитиреоидными лекарственными препаратами, дефицит йода, нарушения функции гипоталамуса и гипофиза (вторичный гипотиреоз). 33
ГИПОТИРЕОЗ синдром, обусловленный снижением действия Т 3 и Т 4 на органы – мишени Причины аутоиммунные заболевания щитовидной железы (зоб Хашимото), операции на щитовидной железе, лечение антитиреоидными лекарственными препаратами, дефицит йода, нарушения функции гипоталамуса и гипофиза (вторичный гипотиреоз). 33
 КЛИНИКА ГИПОТИРЕОЗА Прибавка веса Непереносимость холода Слабость мышц Сонливость Запоры Гипорефлексия Одутловатость лица Депрессия 34
КЛИНИКА ГИПОТИРЕОЗА Прибавка веса Непереносимость холода Слабость мышц Сонливость Запоры Гипорефлексия Одутловатость лица Депрессия 34
 КЛИНИКА ГИПОТИРЕОЗА Со стороны ССС- снижены ЧСС, ударный объем и сердечный выброс, сократимость миокарда, конечности холодные Выпот в плевральную, брюшную полость, в перикард (часто) 35
КЛИНИКА ГИПОТИРЕОЗА Со стороны ССС- снижены ЧСС, ударный объем и сердечный выброс, сократимость миокарда, конечности холодные Выпот в плевральную, брюшную полость, в перикард (часто) 35
 Гипотиреоидная кома Клиника нарушения сознания – спутанность, кома гиповентиляция, гиперкапния гипотермия, гипонатриемия (вследствие неадекватной секреции АДГ) слизистые отеки лица и конечностей сердечная недостаточность чаще всего развивается у пожилых больных и провоцируется инфекцией, операцией или травмой 36
Гипотиреоидная кома Клиника нарушения сознания – спутанность, кома гиповентиляция, гиперкапния гипотермия, гипонатриемия (вследствие неадекватной секреции АДГ) слизистые отеки лица и конечностей сердечная недостаточность чаще всего развивается у пожилых больных и провоцируется инфекцией, операцией или травмой 36
 Лечение гипотиреоидной комы Специфическая терапия – левотироксин 500 мкг в/в в течение 1 ч, далее по 100 мкг/сут, при ИБС и СН дозу уменьшают (300 и 50 мкг соответственно) ИВЛ при нарастании ОДН Кортикостероиды – гидрокортизон 100 мг каждые 8 ч Посиндромная терапия Согревание 37
Лечение гипотиреоидной комы Специфическая терапия – левотироксин 500 мкг в/в в течение 1 ч, далее по 100 мкг/сут, при ИБС и СН дозу уменьшают (300 и 50 мкг соответственно) ИВЛ при нарастании ОДН Кортикостероиды – гидрокортизон 100 мг каждые 8 ч Посиндромная терапия Согревание 37
 Анестезия при гипотиреозе Плановые операции при тяжелом, нелеченном гипотиреозе отменить Седативные препараты в состав премедикации не назначаются – риск медикаментозной депрессии дыхания Назначают Н 2 -гистаминоблокаторы и метоклопрамид (замедление эвакуации из желудка) Препараты тиреоидных гормонов не отменяют до самой операции 38
Анестезия при гипотиреозе Плановые операции при тяжелом, нелеченном гипотиреозе отменить Седативные препараты в состав премедикации не назначаются – риск медикаментозной депрессии дыхания Назначают Н 2 -гистаминоблокаторы и метоклопрамид (замедление эвакуации из желудка) Препараты тиреоидных гормонов не отменяют до самой операции 38
 Интраоперационный период Возможны гемодинамические нарушения, причины: Сниженный сердечный выброс Угнетение барорецепторных рефлексов Гиповолемия Сопутствующая сердечная недостаточность Первичная надпочечниковая недостаточность Гипотензивное действие анестетиков 39 потенцируется, препарат выбора для
Интраоперационный период Возможны гемодинамические нарушения, причины: Сниженный сердечный выброс Угнетение барорецепторных рефлексов Гиповолемия Сопутствующая сердечная недостаточность Первичная надпочечниковая недостаточность Гипотензивное действие анестетиков 39 потенцируется, препарат выбора для
 Потенциальные осложнения анестезии Трудная интубация (макроглоссия) Анемия Гипогликемия Гипонатриемия Гипотермия, депрессия дыхания Замедленное пробуждение Из-за повышенного риска депрессии дыхания для послеоперационной аналгезии целесообразно применять ненаркотические анальгетики. 40
Потенциальные осложнения анестезии Трудная интубация (макроглоссия) Анемия Гипогликемия Гипонатриемия Гипотермия, депрессия дыхания Замедленное пробуждение Из-за повышенного риска депрессии дыхания для послеоперационной аналгезии целесообразно применять ненаркотические анальгетики. 40
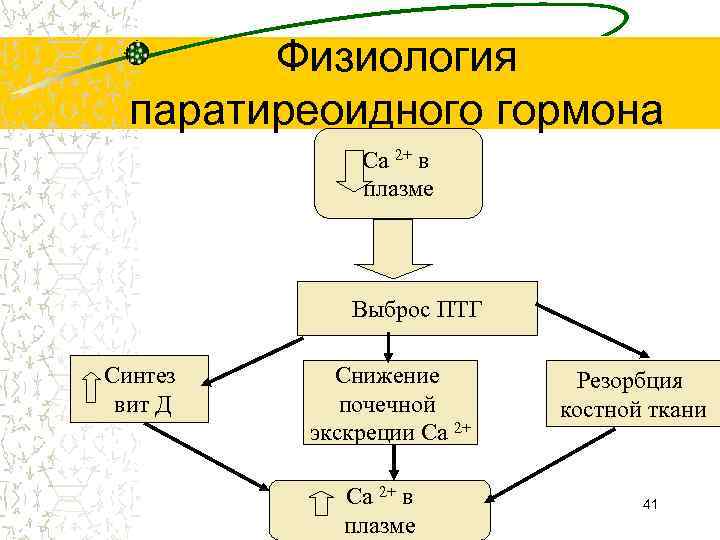 Физиология паратиреоидного гормона Са 2+ в плазме Выброс ПТГ Синтез вит Д Снижение почечной экскреции Са 2+ в плазме Резорбция костной ткани 41
Физиология паратиреоидного гормона Са 2+ в плазме Выброс ПТГ Синтез вит Д Снижение почечной экскреции Са 2+ в плазме Резорбция костной ткани 41
 Механизмы действия основных гормонов регуляторов обмена кальция Костная ткань Почки Тонкая кишка ПТГ Стимулирует резорбцию костной ткани, что усиливает поступление кальция и фосфатов в кровь Увеличивает реабсорбцию кальция, уменьшает реабсорбцию фосфата, уменьшает реабсорбцию бикарбоната Прямого влияния не оказывает Кальци -тонин Подавляет резорбцию костной ткани, что уменьшает поступление кальция и фосфатов в кровь Уменьшает Прямого влияния реабсорбцию кальция не оказывает и фосфата, однозначного мнения о влиянии на метаболизм витамина Д нет Вит Д Поддерживает систему транспорта ионизированного кальция Уменьшает Повышает 42 реабсорбцию кальция всасывание кальция и фосфата
Механизмы действия основных гормонов регуляторов обмена кальция Костная ткань Почки Тонкая кишка ПТГ Стимулирует резорбцию костной ткани, что усиливает поступление кальция и фосфатов в кровь Увеличивает реабсорбцию кальция, уменьшает реабсорбцию фосфата, уменьшает реабсорбцию бикарбоната Прямого влияния не оказывает Кальци -тонин Подавляет резорбцию костной ткани, что уменьшает поступление кальция и фосфатов в кровь Уменьшает Прямого влияния реабсорбцию кальция не оказывает и фосфата, однозначного мнения о влиянии на метаболизм витамина Д нет Вит Д Поддерживает систему транспорта ионизированного кальция Уменьшает Повышает 42 реабсорбцию кальция всасывание кальция и фосфата
 Гиперпаратиреоз Первичный: аденома гиперплазия рак паращитовидн ых желез Вторичный обусловлен увеличением секреции ПТГ вследствие гипокальциемии (почечная недостаточность, синдром нарушенного всасывания ) опухоли, локализующиеся вне костей (плоскоклеточный рак легкого, гепатома) могут секретировать ПТГ-подобные пептиды, вызывая 43 гиперпаратиреоз
Гиперпаратиреоз Первичный: аденома гиперплазия рак паращитовидн ых желез Вторичный обусловлен увеличением секреции ПТГ вследствие гипокальциемии (почечная недостаточность, синдром нарушенного всасывания ) опухоли, локализующиеся вне костей (плоскоклеточный рак легкого, гепатома) могут секретировать ПТГ-подобные пептиды, вызывая 43 гиперпаратиреоз
 Клиника гиперпаратиреоза Системы органов Клинические проявления Сердечнососудистая система Артериальная гипертония, желудочковые аритмии, изменения на ЭКГ Почки Нарушение концентрационной способности почек, гиперхлоремический метаболический ацидоз, полиурия, дегидратация, полидипсия, мочекаменная болезнь, почечная недостаточность ЖКТ Непроходимость кишечника, тошнота и рвота, язвенная болезнь желудка и 12 -перстной кишки, панкреатит Опорнодвигательная система Мышечная слабость, остеопороз ЦНС Нарушения психики, делирий, кома 44
Клиника гиперпаратиреоза Системы органов Клинические проявления Сердечнососудистая система Артериальная гипертония, желудочковые аритмии, изменения на ЭКГ Почки Нарушение концентрационной способности почек, гиперхлоремический метаболический ацидоз, полиурия, дегидратация, полидипсия, мочекаменная болезнь, почечная недостаточность ЖКТ Непроходимость кишечника, тошнота и рвота, язвенная болезнь желудка и 12 -перстной кишки, панкреатит Опорнодвигательная система Мышечная слабость, остеопороз ЦНС Нарушения психики, делирий, кома 44
 Анестезия при гиперпаратиреозе Обязательно оценить ОЦК - сочетание гиперпаратиреоза с гиповолемией Борьба с гиперкальциемией: в/в введение 0, 9% раствора натрия хлорида, в/в лазикс, кортикостероиды, кальцитонин, гемодиализ Избегать гиповентиляции Возможна извращенная реакция на миорелаксанты Риск переломов шейных позвонков при 45 интубации (остеопороз!!)
Анестезия при гиперпаратиреозе Обязательно оценить ОЦК - сочетание гиперпаратиреоза с гиповолемией Борьба с гиперкальциемией: в/в введение 0, 9% раствора натрия хлорида, в/в лазикс, кортикостероиды, кальцитонин, гемодиализ Избегать гиповентиляции Возможна извращенная реакция на миорелаксанты Риск переломов шейных позвонков при 45 интубации (остеопороз!!)
 Гипопаратиреоз Дефицит паратиреоидного гормона Связан с повреждением или удалением паращитовидных желез Клиника обусловлена гипокальциемией 46
Гипопаратиреоз Дефицит паратиреоидного гормона Связан с повреждением или удалением паращитовидных желез Клиника обусловлена гипокальциемией 46
 Клиника гипопаратиреоза Системы органов Клинические проявления Сердечнососудистая система Артериальная гипотония, сердечная недостаточность, изменения на ЭКГ Опорнодвигательная система Мышечные спазмы, слабость ЦНС Повышение нервно-мышечной раздражимости, околоротовые парестезии, психические расстройства 47
Клиника гипопаратиреоза Системы органов Клинические проявления Сердечнососудистая система Артериальная гипотония, сердечная недостаточность, изменения на ЭКГ Опорнодвигательная система Мышечные спазмы, слабость ЦНС Повышение нервно-мышечной раздражимости, околоротовые парестезии, психические расстройства 47
 Анестезия при гипопаратиреозе Устранить гипокальциемию до операции Противопоказано применение анестетиков, вызывающих депрессию миокарда Алкалоз способствует усугублению гипокальциемии Цитрат - содержащие растворы переливать медленно Противопоказан альбумин Необходим мониторинг нейро - мышечного 48 блока
Анестезия при гипопаратиреозе Устранить гипокальциемию до операции Противопоказано применение анестетиков, вызывающих депрессию миокарда Алкалоз способствует усугублению гипокальциемии Цитрат - содержащие растворы переливать медленно Противопоказан альбумин Необходим мониторинг нейро - мышечного 48 блока
 Физиология надпочечников 49
Физиология надпочечников 49
 Физиологические эффекты альдостерона Усиливает реабсорбцию натрия в почечных канальцах, стимулирует экскрецию ионов калия и протонов. Результат действия - увеличение объема внеклеточной жидкости, гипокалиемия, и метаболический алкалоз Стимуляторы выброса альдостерона: гиповолемия, артериальная гипотония, СН, ангиотензин 11, АКТГ, гиперкалиемия 50
Физиологические эффекты альдостерона Усиливает реабсорбцию натрия в почечных канальцах, стимулирует экскрецию ионов калия и протонов. Результат действия - увеличение объема внеклеточной жидкости, гипокалиемия, и метаболический алкалоз Стимуляторы выброса альдостерона: гиповолемия, артериальная гипотония, СН, ангиотензин 11, АКТГ, гиперкалиемия 50
 Физиологические эффекты глюкокортикоидов Стимулируют глюконеогенез, угнетают периферическую утилизацию глюкозы, т. е. увеличивают уровень глюкозы в крови (контринсулярный эффект) Гладкие мышцы бронхов и сосуды реагируют на катехоламины только в присутствии глюкокортикоидов Задержка натрия и экскреция калия (минералокортикоидный эффект) Главный стимулятор секреции – АКТГ 51
Физиологические эффекты глюкокортикоидов Стимулируют глюконеогенез, угнетают периферическую утилизацию глюкозы, т. е. увеличивают уровень глюкозы в крови (контринсулярный эффект) Гладкие мышцы бронхов и сосуды реагируют на катехоламины только в присутствии глюкокортикоидов Задержка натрия и экскреция калия (минералокортикоидный эффект) Главный стимулятор секреции – АКТГ 51
 Избыток минералокортикоидов Первичный гиперальдостеронизм (гиперсекреция альдостерона корой надпочечников), причины: Аденома Двустороняя гиперплазия коры надпочечников Рак надпочечников Вторичный гиперальдостеронизм (чрезмерная стимуляция коры надпочечников на фоне активации РААС) Сердечная недостаточность Цирроз печени Нефротический синдром 52 Артериальная
Избыток минералокортикоидов Первичный гиперальдостеронизм (гиперсекреция альдостерона корой надпочечников), причины: Аденома Двустороняя гиперплазия коры надпочечников Рак надпочечников Вторичный гиперальдостеронизм (чрезмерная стимуляция коры надпочечников на фоне активации РААС) Сердечная недостаточность Цирроз печени Нефротический синдром 52 Артериальная
 Клиника гиперальдостеронизма Повышенный уровень альдостерона (повышение активности ренина плазмы только при вторичном гиперальдостеронизме) Гиперволемия Повышение АД Гипокалиемия Мышечная слабость Метаболический алкалоз Нарушение концентрационной способности почек, полиурия 53
Клиника гиперальдостеронизма Повышенный уровень альдостерона (повышение активности ренина плазмы только при вторичном гиперальдостеронизме) Гиперволемия Повышение АД Гипокалиемия Мышечная слабость Метаболический алкалоз Нарушение концентрационной способности почек, полиурия 53
 Анестезия при гиперальдостеронизме Обязательная оценка ОЦК до операции Назначение препаратов калия и спиронолактона 54
Анестезия при гиперальдостеронизме Обязательная оценка ОЦК до операции Назначение препаратов калия и спиронолактона 54
 Избыток глюкокортикоидов. Причины Избыточная секреция АКТГ в аденогипофизе (аденома или гиперплазия) – болезнь Иценко-Кушинга Cиндром Иценко - Кушинга – Избыточная секреция кортизола опухолями коры надпочечников – Секреция АКТГ негипофизарными злокачественными новообразованиями – Лечение глюкокортикоидами (экзогенный синдром Иценко - Кушинга) 55
Избыток глюкокортикоидов. Причины Избыточная секреция АКТГ в аденогипофизе (аденома или гиперплазия) – болезнь Иценко-Кушинга Cиндром Иценко - Кушинга – Избыточная секреция кортизола опухолями коры надпочечников – Секреция АКТГ негипофизарными злокачественными новообразованиями – Лечение глюкокортикоидами (экзогенный синдром Иценко - Кушинга) 55
 Синдром Иценко- Кушинга, проявления Ожирение туловища Артериальная гипертония Нарушение толерантности к глюкозе Лунообразное лицо с багровым румянцем Наличие кожных стрий Гипотрофия мышц конечностей и живота Остеопороз Изменения психики 56
Синдром Иценко- Кушинга, проявления Ожирение туловища Артериальная гипертония Нарушение толерантности к глюкозе Лунообразное лицо с багровым румянцем Наличие кожных стрий Гипотрофия мышц конечностей и живота Остеопороз Изменения психики 56
 Анестезия при синдроме Иценко-Кушинга Высок риск гиперволемии и гипокалиемического метаболического алкалоза – устранить до операции введением спиронолактона и препаратов калия Возможна повышенная чувствительность к миорелаксантам Риск переломов костей при перекладывании на фоне остеопороза Обязательное введение глюкокортикоидов при экзогенном синдроме Иценко -Кушинга 57
Анестезия при синдроме Иценко-Кушинга Высок риск гиперволемии и гипокалиемического метаболического алкалоза – устранить до операции введением спиронолактона и препаратов калия Возможна повышенная чувствительность к миорелаксантам Риск переломов костей при перекладывании на фоне остеопороза Обязательное введение глюкокортикоидов при экзогенном синдроме Иценко -Кушинга 57
 Надпочечниковая недостаточность. Причины Первичная надпочечниковая недостаточность – болезнь Аддисона Вторичная надпочечниковая недостаточность Ятрогенная надпочечниковая недостаточность 58
Надпочечниковая недостаточность. Причины Первичная надпочечниковая недостаточность – болезнь Аддисона Вторичная надпочечниковая недостаточность Ятрогенная надпочечниковая недостаточность 58
 Болезнь Аддисона развивается в результате первичного заболевания надпочечников, гибнет до 90% клеток коркового вещества. Клиника Дефицит кортизола: альдостерона: слабость, гипонатриемия, утомляемость, гиповолемия, гипогликемия, артериальная гипотония, потеря гиперкалиемия, веса метаболический ацидоз 59
Болезнь Аддисона развивается в результате первичного заболевания надпочечников, гибнет до 90% клеток коркового вещества. Клиника Дефицит кортизола: альдостерона: слабость, гипонатриемия, утомляемость, гиповолемия, гипогликемия, артериальная гипотония, потеря гиперкалиемия, веса метаболический ацидоз 59
 Вторичная надпочечниковая недостаточность Обусловлена заболеваниями гипоталамуса и гипофиза, приводящих к дефициту кортиколиберина и/или АКТГ 60
Вторичная надпочечниковая недостаточность Обусловлена заболеваниями гипоталамуса и гипофиза, приводящих к дефициту кортиколиберина и/или АКТГ 60
 Ятрогенная надпочечниковая недостаточность Возникает при прекращении глюкокортикоидной терапии Секреция минералокортикоидов существенно не страдает, поэтому водноэлектролитных нарушений не возникает Если при стрессовой ситуации (инфекция, травма, операция) дозу глюкокортикоидов не увеличивают, то может развиться гипоадреналовый криз 61
Ятрогенная надпочечниковая недостаточность Возникает при прекращении глюкокортикоидной терапии Секреция минералокортикоидов существенно не страдает, поэтому водноэлектролитных нарушений не возникает Если при стрессовой ситуации (инфекция, травма, операция) дозу глюкокортикоидов не увеличивают, то может развиться гипоадреналовый криз 61
 Анестезия при надпочечниковой недостаточности Важно- обеспечить адекватную заместительную терапию кортикостероидами Заместительная периоперационная терапия показана больному, если он за 12 месяцев, предшествовавших операции, принимал кортикостероиды не менее недели в суточной дозе, эквивалентной (или большей) 5 мг преднизолона, независимо от способа применения Методика терапии – 100 мг гидрокортизона 62 каждые 8 ч, начиная с вечера, накануне
Анестезия при надпочечниковой недостаточности Важно- обеспечить адекватную заместительную терапию кортикостероидами Заместительная периоперационная терапия показана больному, если он за 12 месяцев, предшествовавших операции, принимал кортикостероиды не менее недели в суточной дозе, эквивалентной (или большей) 5 мг преднизолона, независимо от способа применения Методика терапии – 100 мг гидрокортизона 62 каждые 8 ч, начиная с вечера, накануне
 Острая надпочечниковая недостаточность Декомпенсация разл форм хр надпочечниковой недостаточности Синдром отмены глюкокортикоидов Первичная острая надпочечниковая недостаочность – Двустороннее кровоизлияние в надпочечники (Синдром Уотрехауса-Фридериксена – Адреналэктомия Острая гипофизарная недостаочность Декомпенсация врожденной дисфункции окры надпочечников 63
Острая надпочечниковая недостаточность Декомпенсация разл форм хр надпочечниковой недостаточности Синдром отмены глюкокортикоидов Первичная острая надпочечниковая недостаочность – Двустороннее кровоизлияние в надпочечники (Синдром Уотрехауса-Фридериксена – Адреналэктомия Острая гипофизарная недостаочность Декомпенсация врожденной дисфункции окры надпочечников 63
 Двустороннее кровоизлияние в надпочечники (Синдром Уотрехауса. Фридериксена) Духсторонний геморрагический инфаркт надпочечников на фоне сепсиса Наиболее типично – при менингококцемии, но возможно при сепсисе др этиологии При геморрагических диатезах любого происхождения – ДВСсиндром, гемофилия, передозировка 64 антикоагулянотов, болезнь Шенлейна
Двустороннее кровоизлияние в надпочечники (Синдром Уотрехауса. Фридериксена) Духсторонний геморрагический инфаркт надпочечников на фоне сепсиса Наиболее типично – при менингококцемии, но возможно при сепсисе др этиологии При геморрагических диатезах любого происхождения – ДВСсиндром, гемофилия, передозировка 64 антикоагулянотов, болезнь Шенлейна
 Первичная острая надпочечниковая недостаточность (гипоадреналовый криз) Гипотензия - сосудистый коллапс Гипогликемия, Лихорадка - только при сопутствующей инфекции Нарушения сознания. При декомпенсации хронической – Гиперпигментация кожных покровов – Абдоминальный синдром 65
Первичная острая надпочечниковая недостаточность (гипоадреналовый криз) Гипотензия - сосудистый коллапс Гипогликемия, Лихорадка - только при сопутствующей инфекции Нарушения сознания. При декомпенсации хронической – Гиперпигментация кожных покровов – Абдоминальный синдром 65
 Острая надпочечниковая недостаточность (гипоадреналовый криз) Гидрокортизона гемисукцинат вв 100 мг каждые 6 -8 ч Первоначально струйно 100 -150 мг, затем в/в капельно. Суточная доза 400 -600 мг, в тяжелых случаях - до 800 – 1000 мг. Для коррекции минералокортикоидной недостаточности – кортинефф 100 -300 мкг/сут Стабилизация артериального давления 66
Острая надпочечниковая недостаточность (гипоадреналовый криз) Гидрокортизона гемисукцинат вв 100 мг каждые 6 -8 ч Первоначально струйно 100 -150 мг, затем в/в капельно. Суточная доза 400 -600 мг, в тяжелых случаях - до 800 – 1000 мг. Для коррекции минералокортикоидной недостаточности – кортинефф 100 -300 мкг/сут Стабилизация артериального давления 66
 Классификация ГКС Негалогенизирован ные соединения – Преднизолон – Преднизон – Метилпреднизолон Галогенизированн ые соединения – Триамцинолон – Дексаметазон – Бетаметазон 67
Классификация ГКС Негалогенизирован ные соединения – Преднизолон – Преднизон – Метилпреднизолон Галогенизированн ые соединения – Триамцинолон – Дексаметазон – Бетаметазон 67
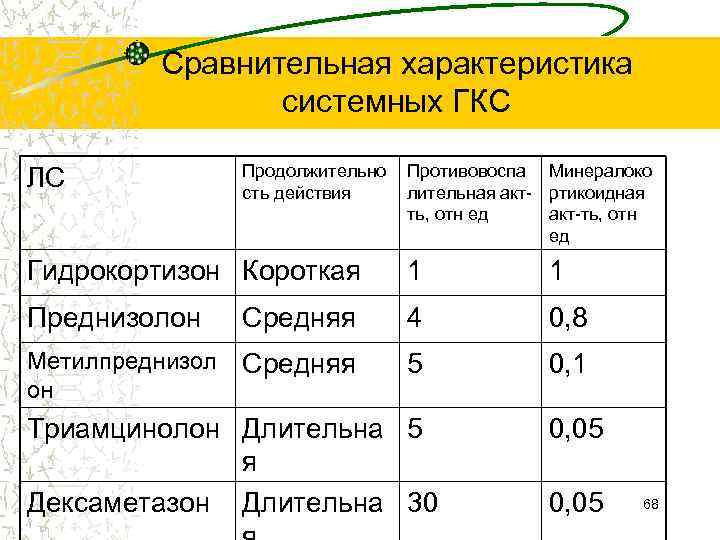 Сравнительная характеристика системных ГКС ЛС Продолжительно сть действия Противовоспа Минералоко лительная акт- ртикоидная ть, отн ед акт-ть, отн ед Гидрокортизон Короткая 1 1 Преднизолон Средняя 4 0, 8 Метилпреднизол он Средняя 5 0, 1 Триамцинолон Длительна 5 я Дексаметазон Длительна 30 0, 05 68
Сравнительная характеристика системных ГКС ЛС Продолжительно сть действия Противовоспа Минералоко лительная акт- ртикоидная ть, отн ед акт-ть, отн ед Гидрокортизон Короткая 1 1 Преднизолон Средняя 4 0, 8 Метилпреднизол он Средняя 5 0, 1 Триамцинолон Длительна 5 я Дексаметазон Длительна 30 0, 05 68
 Геномный механизм действия ГКС Взаимодействие ГКС с цитозольными рецепторами клеток-мишеней Перемещение комплекса «гормон-рецептор» в ядро клетки Связывание с ко-активирующими молекулами и чувствительным элементом генов Активация процесса транскрипции генов Повышение синтеза противовоспалительных белков: липокортин -1, ИЛ 10, антагонист рецепторов ИЛ 1 - и др. 69
Геномный механизм действия ГКС Взаимодействие ГКС с цитозольными рецепторами клеток-мишеней Перемещение комплекса «гормон-рецептор» в ядро клетки Связывание с ко-активирующими молекулами и чувствительным элементом генов Активация процесса транскрипции генов Повышение синтеза противовоспалительных белков: липокортин -1, ИЛ 10, антагонист рецепторов ИЛ 1 - и др. 69
 Внегеномные механизмы действия ГКС Взаимодействие с факторами транскрипции и ингибиторными белками. Ингибиторные белки являются регуляторами нескольких генов, принимающих участие в иммунном ответе Противоспалительное, противоаллергическое и 70
Внегеномные механизмы действия ГКС Взаимодействие с факторами транскрипции и ингибиторными белками. Ингибиторные белки являются регуляторами нескольких генов, принимающих участие в иммунном ответе Противоспалительное, противоаллергическое и 70
 Эквивалентные дозы глюкокортикоидов 5 мг преднизолона = 25 мг кортизона ацетата = 4 мг метилпреднизолона = 20 мг гидрокортизона = 750 мкг дексаметазона или бетаметазона. 71
Эквивалентные дозы глюкокортикоидов 5 мг преднизолона = 25 мг кортизона ацетата = 4 мг метилпреднизолона = 20 мг гидрокортизона = 750 мкг дексаметазона или бетаметазона. 71
 Кортизон и гидрокортизон – наиболее выражен минералокортикоидный эффект. Дексаметазон и бетаметазон – синтетические препараты с высокой глюкокортикоидной и незначительной минералокортикоидной активностью. Однако при заместительной терапии надпочечниковой недостаточности целесообразнее использовать гидрокортизон. Кортизон должен предварительно метаболизироваться в печени. 72
Кортизон и гидрокортизон – наиболее выражен минералокортикоидный эффект. Дексаметазон и бетаметазон – синтетические препараты с высокой глюкокортикоидной и незначительной минералокортикоидной активностью. Однако при заместительной терапии надпочечниковой недостаточности целесообразнее использовать гидрокортизон. Кортизон должен предварительно метаболизироваться в печени. 72
 Лекарственные препараты ГКС Преднизолон (преднизолон, медопред) Метилпреднизолон (депо-медрол – только в/м, солу-медрол – 40, 125, 250 мг) Бетаметазон (целестон 4 мг/мл) Гидрокортизон (гидрокортизона гемисукцинат – 25, 100 мг; кортеф, латикорт, солу кортеф) Дексаметазон (дексазон, дексамед 4 мг/мл) 73
Лекарственные препараты ГКС Преднизолон (преднизолон, медопред) Метилпреднизолон (депо-медрол – только в/м, солу-медрол – 40, 125, 250 мг) Бетаметазон (целестон 4 мг/мл) Гидрокортизон (гидрокортизона гемисукцинат – 25, 100 мг; кортеф, латикорт, солу кортеф) Дексаметазон (дексазон, дексамед 4 мг/мл) 73
 Избыток катехоламинов Феохромацитома Опухоль, происходящая из хромафинных клеток симпатоадреналовой сиситемы и секретирующая катехоламины Обнаруживается у 0, 1% больных с артериальной гипертонией Чаще всего доброкачественная опухоль, локализуется в одном из надпочечников Возможны двусторонние, злокачественные и вненадпочечниковые феохромацитомы 74
Избыток катехоламинов Феохромацитома Опухоль, происходящая из хромафинных клеток симпатоадреналовой сиситемы и секретирующая катехоламины Обнаруживается у 0, 1% больных с артериальной гипертонией Чаще всего доброкачественная опухоль, локализуется в одном из надпочечников Возможны двусторонние, злокачественные и вненадпочечниковые феохромацитомы 74
 Клиника феохромацитомы Головная боль Потливость Тахикардия Артериальная гипертензия 75
Клиника феохромацитомы Головная боль Потливость Тахикардия Артериальная гипертензия 75
 Анестезия при феохромацитоме 1. 2. 3. Оценить ОЦК (часто хроническая гиповолемия) Оценить адекватность адренергической блокады: Альфа 1 - адреноблокатор – Эбрантил [фентоламин] в/в 10 - 50 мг каждые 5 мин до стабилизации АД Бетта-блокаторы – пропранолол 1 -2 мг каждые 5 -10 мин или эсмолол 0, 5 мг/кг в течении 1 мин, затем инфузия со скоростью 0, 1 -0, 3 мг/кг в мин (только на фоне альфа-адреноблокаторов!!) Для стабилизации АД – натрия нитропруссид (100 мг на 500 мл 5% глюкозы) – до достижения эффекта – скорость 0, 5 – 5 мкг/кг в мин. Высшая терапевтическая доза – 2 -3 мкг/кг в мин в 76 течение 72 ч
Анестезия при феохромацитоме 1. 2. 3. Оценить ОЦК (часто хроническая гиповолемия) Оценить адекватность адренергической блокады: Альфа 1 - адреноблокатор – Эбрантил [фентоламин] в/в 10 - 50 мг каждые 5 мин до стабилизации АД Бетта-блокаторы – пропранолол 1 -2 мг каждые 5 -10 мин или эсмолол 0, 5 мг/кг в течении 1 мин, затем инфузия со скоростью 0, 1 -0, 3 мг/кг в мин (только на фоне альфа-адреноблокаторов!!) Для стабилизации АД – натрия нитропруссид (100 мг на 500 мл 5% глюкозы) – до достижения эффекта – скорость 0, 5 – 5 мкг/кг в мин. Высшая терапевтическая доза – 2 -3 мкг/кг в мин в 76 течение 72 ч
 Эбрантил Действующее вещество – урапидил 5 мг/мл (25 мг в амп), показания: – Гипертонический криз – Рефрактерная АГ, тяжелая степень АГ – Управляемая артериальная гипотензия во время анестезии Сбалансировано снижает сист идиаст АД, уменьшает ОПСС и не вызывает рефлекторной тахикардии. Снижает пред- и постнагрузку на сердце, повышает эффективность сердечных сокращений, т. с. увеличивает сниженный СВ (при отсутствии 77 аритмии)
Эбрантил Действующее вещество – урапидил 5 мг/мл (25 мг в амп), показания: – Гипертонический криз – Рефрактерная АГ, тяжелая степень АГ – Управляемая артериальная гипотензия во время анестезии Сбалансировано снижает сист идиаст АД, уменьшает ОПСС и не вызывает рефлекторной тахикардии. Снижает пред- и постнагрузку на сердце, повышает эффективность сердечных сокращений, т. с. увеличивает сниженный СВ (при отсутствии 77 аритмии)
 Эбрантил Период распределения 35 мин, Vd 0, 8 л/кг Проникает через гематоэнцефалический и плацентарный барьер Т 1/2 после в/в болюсного введения 2, 7 ч 78
Эбрантил Период распределения 35 мин, Vd 0, 8 л/кг Проникает через гематоэнцефалический и плацентарный барьер Т 1/2 после в/в болюсного введения 2, 7 ч 78
 Эбрантил Режим дозирования – При гипертоническом кризе 10 – 50 мг в/в медленно, под контролем АД, снижение АД в течение 5 мин – Неперывная инфузия – поддерживающая доза 9 мг/час, максимальная начальная скорость 2 мг/мин – При управляемой гипотонии – дробно в/в по 25 мг, возможно с помощью непрерывной инфузии 79
Эбрантил Режим дозирования – При гипертоническом кризе 10 – 50 мг в/в медленно, под контролем АД, снижение АД в течение 5 мин – Неперывная инфузия – поддерживающая доза 9 мг/час, максимальная начальная скорость 2 мг/мин – При управляемой гипотонии – дробно в/в по 25 мг, возможно с помощью непрерывной инфузии 79
 Анестезия при феохромацитоме Интубация только на фоне глубокой анестезии и миоплегии Исключить препараты и методики, стимулирующие СНС (эфедрин, кетамин, гиповентиляция), угнетающих ПНС Нежелательно использовать препараты, высвобождающие гистамин (морфин, тракриум) 80
Анестезия при феохромацитоме Интубация только на фоне глубокой анестезии и миоплегии Исключить препараты и методики, стимулирующие СНС (эфедрин, кетамин, гиповентиляция), угнетающих ПНС Нежелательно использовать препараты, высвобождающие гистамин (морфин, тракриум) 80
 Анестезия при феохромацитоме После удаления опухоли часто развивается гипотония, причины: 1. Гиповолемия 2. Остаточное действие адреноблокаторов 3. Резкое снижение уровня эндогенных катехоламинов При отсутствии эффекта от инфузионной терапии, быть готовым к введению катехоламинов. 81
Анестезия при феохромацитоме После удаления опухоли часто развивается гипотония, причины: 1. Гиповолемия 2. Остаточное действие адреноблокаторов 3. Резкое снижение уровня эндогенных катехоламинов При отсутствии эффекта от инфузионной терапии, быть готовым к введению катехоламинов. 81


