ЦНС Анестезия и интенсивная терапия у больных с заболеваниями печени 44 слайда.ppt
- Количество слайдов: 44

Анестезия и интенсивная терапия у больных с заболеваниями печени. Выполнила: интерн Захарова Светлана Игоревна
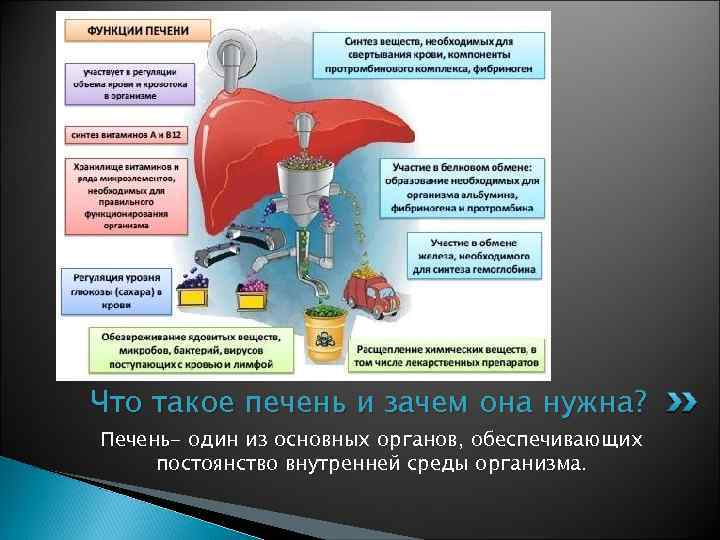
Что такое печень и зачем она нужна? Печень- один из основных органов, обеспечивающих постоянство внутренней среды организма.

Состояние печени как центрального органа обмена веществ наряду с другими системами органов в значительной мере обеспечивает успех оперативного вмешательства. Трудность заключается в том, что значительная часть заболеваний печени протекает бессимптомно. Причиной такой «стертой» симптоматики является способность печени сохранять свои основные функции даже при небольших резервах здоровой паренхимы.

Почти в 20 % случаев биохимические пробы неинформативны. Любое оперативное вмешательство даже у здоровых людей в 50 % случаев вызывает легкое нарушение функции печени. «У больных с предшествующей гепатопатией осложнения со стороны печени в послеоперационном периоде возникают в 500 раз чаще, чем у больных без поражения печени» (Хартиг В. , 1982 г. ) С возрастом печень поражается больше, и опасность послеоперационных осложнений возрастает.
N. B. ! Анестезиологический и операционный риск всегда обусловлены степенью выраженности дисфункции печени!

Виды поражения печени. По этиологии; По характеру течения (острые и хронические); По тяжести (на основании лабораторных, диагностических и клинических данных)

Острое повреждение гепатоцитов: Воспаление печени, вызванное вирусами (вирусный гепатит А, В, D, Е, ЦМВ, простой герпес); Медикаментозные: парацетамол, кордарон, эритромицин, метилдопа, «дискотечные» наркотики (экстази, кокаин); Токсические яды: бледная поганка, алкоголь, углерода тетрахлорид; Сосудистые повреждения печени: ишемические, гипертермические (перегревание организма); HELLP-синдром, разрыв печени, жировое перерождение печени, лимфома

Хронические паренхиматозные заболевания печени: Цирроз Хронические вирусные гепатиты Гемохроматоз Первичный билиарный цирроз … Заболевания гепатобилиарной зоны

Органные расстройства на фоне ХПе. Н Сердечнососудиста я система: • Вазодилатация • Гипердинамический тип кровообращения с повышением СВ за счет снижения ОПСС • Повышенный ОЦК • Повышение давления в малом круге кровообращения • Высокое насыщение кислородом венозной крови за счет шунтирования • Варикозное расширение вен пищевода с формированием портосистемных анастомозов; кровотечение из варикозно расширенных вен пищевода • Развитие тромбоза в системе воротной вены изза низкой скорости кровотока

Система дыхания : • Сосудистые изменения: • Гепатопульмональный синдром- внутрилегочное шунтирование крови (оксигенотерапия его не коррегирует) • Артериальная гипоксемия из-за гипоксической вазоконстрикции и нарушения вентиляционноперфузионных соотношений (оксиготерапия его коррегирует); гипоксемия возникает также из-за шунтирования крови справа налево, с достижением кровотока через шунт до 40% СВ • Изменения механического характера: • -рестриктивные расстройства- экссудативный плеврит и асцит, затрудняющие дыхание и уменьшающие функкциональную остаточную емкость легких. • комбинация респираторного и метаболического алкалоза, сдвигая кривую диссоциации оксигемоглобина влево, вызывает ухудшение оксигенации тканей.

ЦНС • Проникновение через нарушенный гематоэнцефалический барьер нейротоксинов, нарушение ауторегуляции мозгового кровотока, нарушение церебрального метаболизма приводят к углублению энцефалопатии и отеку мозга. Гематологические изменения. • Анемия, причиной которой являются алиментарная недостаточность, токсическая депрессия костного мозга, кровотечения из варикозно расширенных вен пищевода или эрозий ЖКТ. Коагулопатия, возникновение которой связано и поддерживается тромбоцитопенией и дефицита факторов свертывания крови, связанным с нарушением всасывания и синтеза витамина К.

Изменения водноэлектролитного баланса и КЩС • вызываются и поддерживаются почечной дисфункцией, причиной возникновения которой могут быть гепаторенальный синдром, сепсис и активация ренин-ангиотензиновой cистемы, гипоальбуминемия и отеки; гипонатриемия, гипомагниемия и гипофосфатемия.

Проблемы, требующие решения - Нарушение белково-синтетической функции печени: гипоальбуминемия — сопровождается снижением онкотического давления плазмы и внутрисосудистого объема, а также нарушением транспорта гормонов, ЛС (например, барбитуратов); нарушение гемостаза, связанное со снижением синтеза плазменных факторов свертывания крови (за исключением фактора VIII); снижение уровня псевдохолинэстеразы, гидролизующей суксаметоний, мивакурий и некоторые (эфирные) местные анестетики — новокаин, дикаин. Нарушения углеводного обмена: стимулируется глюконеогенез, в том числе стрессорными гормонами адреналином, норадреналином, кортизолом и глюкагоном (во время операции особенно) с развитием гипергликемии.

Нарушение продукции и оттока желчи сопровождается желтухой и приводит к нарушению всасывания жиров, дефициту жирорастворимых витаминов (А, D, Е и К). Нарушение метаболизма (элиминации, биотрансформации) и выведения аминокислот, холестерина, стероидных гормонов и ЛС, используемых при анестезии (например: анестетиков, аналгетиков, МР и пр. ). Также изменяется фармакодинамика ЛС для анестезии (например, повышается чувствительность к анестетикам) и фармакокинетика (вследствие увеличения объема распределения).
Поражение других органов и систем (энцефалопатия, тромбогеморрагические осложнения, гепаторенальный синдром, перитонит и др. ) вызываются нарушениями гормональной модуляции, недостаточностью детоксицирующей функции печени, активизацией цитокинов и выбросом поврежденной печенью вазоактивных веществ. Гипергидратация, асцит.

Фармакологические особенности некоторых ЛС При наличии портосистемного шунтирования отмечается высокая плазменная концентрацйя ЛС с исходно низкой биодоступностью, которая обусловлена эффектом первичного прохождения через печень. Изменения водно-электролитного баланса, нарушение связывания с белком оказывают заметное влияние на объем распределения препаратов, их клиренс и перераспределение. В результате этого развивается первичная резистентность к панкуронию, повторная доза которого вызывает пролонгированное действие. При гипоальбуминемии возрастает доля свободной фракции препаратов, связывающихся с альбумином, а вследствие этого — их активность. При холестазе отмечается высокая чувствительность к опиоидам и бензодиазепинам. У лекарств, выводимых через желчные пути, при холестазе пролонгируется период их полувыведения. Деполяризующие миорелаксанты использовать не рекомендуется из-за возможного усиления гиперкалиемии. Миорелаксанты недеполяризующего типа из-за нарушения выделительной функции почек кумулируются, что сопровождается медленным восстановлением мышечного тонуса. Миорелаксантом выбора считается тракриум (атракурия безилат). Наркотические аналгетики могут вызвать спазм сфинктера Одди. (подвергается Хоффмановской элиминации) !

Снижение активности микросомальных ферментов может привести к замедлению инактивации и элиминации противосудорожных (фенитоин) и противовоспалительных (парацетамол, фенилбутазон, глюкокортикоиды) средств, транквилизаторов, кардиотропных средств (лидокаин, хинидин, пропранолол), антибиотиков (тетрациклины, клиндамицин, триметоприм, рифампицин) и др. препаратов. Это ведет к снижению терапевтической дозы и диапазона ЛС. Могут изменяться не только фармакокинетика, но и активность ЛС. Например, возрастает чувствительность ЦНС к опиоидам и транквилизаторам. Бензодиазепины в подобных случаях потенцируют развитие печеночной комы.

Считается, что из ингаляционных анестетиков наиболее выраженным гепатотоксическим действием обладает галотан. Это можно объяснить двумя эффектами. 1. Неспецифический эффект. Галотан изменяет печеночный кровоток в сторону его снижения, что вызывает ухудшение кровоснабжения гепатоцитов и, естественно, нарушение их функций. Подтверждением данной точки зрения является преходящее увеличение концентрации аминотрансферазы на фоне применения данного анестетика. 2. Специфический эффект. Известно, что галотан может вызвать развитие так называемого «галотанового гепатита» . Метаболизм галотана происходит в печени. Возникновение галотанового гепатита, вероятнее всего, связано с иммунными механизмами. Его частота у взрослых больных составляет около 1: 30 000. Хотя тестов, позволяющих идентифицировать возникший гепатит именно как галотановый, пока не существует, тем не менее, наличие Пе. Н является противопоказанием к использованию данного анестетика Данные о гепатотоксичности энфлурана и изофлурана мало отличаются от таковых при галотане.

Что делать, как делать, сколько делать больным с сопутствующими заболеваниями печени? Предоперационная подготовка. Сбор анамнеза и физикальное обследование. Должны учитываться причины развития Пе. Н, операции на органах брюшной полости, течение предыдущих анестезий. Оцениваются: степень истощения, злокачественность процесса, выраженность анемии и дегидратации, температурная реакция, признаки задержки метаболизма (детоксикации) ЛС, сопутствующие заболевания. Наличие желтухи. При оценки состояния ЖКТ учитываются и анализируются кровотечения, рвота с кровью (гематомезис), мелена, наличие геморроя. Отмечают качественные и количественные изменения диуреза. I.
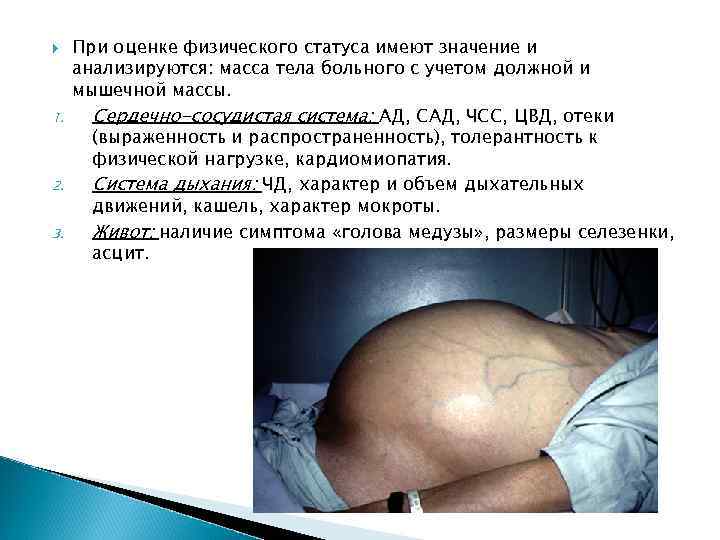
1. 2. 3. При оценке физического статуса имеют значение и анализируются: масса тела больного с учетом должной и мышечной массы. Сердечно-сосудистая система: АД, САД, ЧСС, ЦВД, отеки (выраженность и распространенность), толерантность к физической нагрузке, кардиомиопатия. Система дыхания: ЧД, характер и объем дыхательных движений, кашель, характер мокроты. Живот: наличие симптома «голова медузы» , размеры селезенки, асцит.

4. ЦНС: уровень сознания, выраженность энцефалопатии. • • Энцефалопатия: 1 -я степень: легкая спутанность сознания, нарушения сна; эйфория и депрессия, пациент полностью ориентирован, адекватно оценивает свое состояние, контактен. 2 -я степень: сонливость; умеренная оглушенность; «порхающий» тремор рук (астериксис); контакт возможен, но затруднен. 3 -я степень: сопор; больной большую часть времени спит; речь бессвязная, реакция на сильные раздражители сохранена; могут отмечаться возбуждение и/или агрессивность; астериксис. 4 -я степень: кома; постепенное исчезновение реакции на раздражители; симптомы отека мозга.

I. Лабораторные и диагностические исследования. Исследования должны дать сведения о характере заболевания печени; тяжести заболевания; тенденции к развитию и активности патологического процесса. Клинический анализ крови, общий анализ мочи, глюкоза крови, мочевина, билирубин, протромбиновый индекс, Ас. АТ, Ал. АТ, газовый состав крови, КЩС, Sа. О 2, электролиты, общий белок, альбумин, креатинин, лактат, тромбоциты, MHO, клиренс креатинина, осмоляльность, электролиты мочи, бактериологический анализ крови, мочи, асцитической жидкости, мокроты, серологические реакции.
Достоверными тестами определения адекватности выработки печенью факторов свертывания крови служат международное нормализованное отношение (MHO) и протромбиновый индекс. Рентгенография грудной клетки, ЭКГ. УЗИ брюшной полости, УЗИ сердца; эндоскопические исследования. Визуализируют: наличие асцита, состояние печеночного кровотока и давление во внутрипеченочных и желчных ходах; наличие перикардита, размеры сердца, ФВ.

Критерии операбельности Больным с заболеваниями печени (особенно декомпенсированными) оперативные вмешательства можно проводить только по жизненным показаниям или ограничивать экстренными вмешательствами. Рекомендации по определению операбельности в зависимости от тех или иных заболеваний печени (Хартиг В. , 1982): • Острый гепатит: операция производится только по жизненным показаниям, в противном случае хирург должен ожидать нормализации всех функциональных проб или гистологических данных. • Хронический гепатит: в нетяжелой форме не служит противопоказанием; активные формы следует по возможности переводить в менее активную стадию. • Цирроз печени: холецистэктомия проводится во время клинической и биохимической ремиссии. Критерии — см. табл. 2. Низкий альбумин плазмы и желтуха указывают на высокий риск операции: операция производится только при необходимости. • Жировой гепатоз: противопоказанием к операции не служит. При экстренных оперативных вмешательствах риск определяется путем вычисления индекса (табл. 1).

Индекс для определения риска операции и послеоперационного прогноза при операциях у больных с заболеваниями печени (Hamelmann, Nitschke, Muting, 1973, цит. по Хартиг В. , 1982) Критерии Оценка (баллы) Предшествующие кома/прекома 60 лет и старше Кровотечение, рецидивировавшее более одного раза Резистентный к терапии асцит Преходящий асцит Признаки холестаза (щелочная фосфатаза) Общий билирубин сыворотки выше 20 мкмоль/л Альбумин сыворотки 30 г/л и ниже Протромбиновый индекс 50% и ниже Содержание аммиака в артериальной крови более 250 мкг/дл Число тромбоцитов 100 000 и ниже Отеки конечностей 6 4 4 6 3 5 4 4 2 2 Примечание. Определение прогноза: < 12 баллов — хороший прогноз; 12 -17 баллов — критическая зона (одинаково велики риск и успех операции); > 17 баллов — плохой прогноз. табл. 1

Общие рекомендации по периоперативному ведению больных с ОПе. Н и ХПе. Н Оперативное вмешательство у больных с ОПе. Н проводится только по жизненным показаниям и в минимальных объемах.

Оперативное вмешательство у больных с ХПе. Н. Компенсированные больные и больные в стадии субкомпенсации (т. е. пациенты, у которых контролируется дисфункция печени) в предоперационном периоде нуждаются в: A. коррекции энцефалопатии; B. нарушения питания; C. водно-электролитных расстройств; D. асцита; E. коагулопатии, F. анемии; G. почечной недостаточности. 1. Консультация гастроэнтеролога. 2. Нутритивная поддержка энтеральными смесями и/или парентеральное питание. В связи с высокой вероятностью развития гипогликемического состояния необходимы контроль и коррекция уровня глюкозы в плазме.

3. Седативные препараты больным с энцефалопатией, вызванной ОПе. Н, следует применять с осторожностью и в редуцированных дозах, поскольку они могут углубить ее и воспрепятствовать адекватной оценке степени выраженности нарушения сознания. Так как энцефалопатию вызывают и поддерживают вещества, образующиеся в ЖКТ (например, аммиак) и в норме инактивирующиеся в печени, необходимо с целью уменьшения абсорбции аммиака в кишечнике назначить внутрь Лактулозу по 30 -50 мл трижды в день или неомицин по 500 мг каждые 6 -8 ч. Прогрессирование энцефалопатии может сопровождаться психомоторным возбуждением, при котором нередко возникает необходимость в интубации и респираторной поддержке или проведении ИВЛ. Помнить, что у больных ОПе. Н (особенно с фульминантной ОПе. Н) могут быстро развиваться нарушения сознания, которые в первую очередь необходимо расценивать как проявление энцефалопатии.

4. Коррекция водно-электролитных нарушений должна осуществляться с учетом того, что у многих пациентов имеет место перегрузка жидкостью. Снижение альбумина приводит к отекам и асциту и предрасполагает к отеку легких. Асцит на фоне портальной гипертензии сопровождается задержкой натрия этому же способствует вторичный гиперальдостеронизм, который также вызывает гипокалиемию. Лечение мочегонными ЛС может, напротив, привести к гипонатриемии (петлевые диуретики) или гиперкалиемии (канальцевые диуретики). Асцитическая жидкость находится в динамическом равновесии с плазмой крови, поэтому "быстрое "удаление ее сопровождается значительным снижением ОЦК и артериальной гипотензией. Потеря массы тела приеме диуретиков должна составлять (при асците с отеками) 1 кг МТ/сут, а при асците без отеков — 0, 5 кг МТ/сут При гипонатриемии (когда Na+ плазмы < 130 ммоль/л) потребление воды ограничивают до 1, 5 л/сут.

5. Инфузионная и инфузионно-трансфузионная терапия. Ключевое значение имеет рациональная инфузионная и/или инфузионно- трансфузионная терапия и поддержание достаточного (не менее 0, 5 мл/кг МТ/ч или 50 мл/ч) диуреза. Во время операции приоритеты отдаются поддержании волемического статуса через регуляцию ОЦК, адекватную тканевую перфузии и достаточный диурез. Для стабилизации перфузионного давления может потребоваться инотропная поддержка. Необходимо избегать перегрузки солевыми растворами. Их введение зависит от концентрации Na+ в плазме. Диурез поддерживается применением фуросемида или маннитола. Низкие дозы дофамина (2 -4 мкг/кг МТ/мин) могут улучшать почечный кровоток. 6. Проблемы нарушения свертывающей и противосвертывающей систем крови (коагулопатии и кровотечения). По возможности избегать назначения НПВС в связи с их способностью стимулировать гипокоагуляцию, ОПН и ульцерогенные эффекты. Введение витамина К (викасол 10 мг в/в) оправдано только при его дефиците в организме, что имеет место при наличии желтухи, ограничении приема пищи, а также у пациентов, недавно принимавших антибиотики.
7. Рациональная антибиотикотерапия проводится тем больным, у которых имеется очаг инфекции или высокая вероятность развития сепсиса. 8. Профилактика кислотноаспирапионного синдрома осуществляется назначением ингибиторов протонной помпы (омепразол, лансопразол) или Н 2 - гистаминоблокаторов (ранитидин, фамотидин). При переходе на энтеральное питание их отменяют.

Группы больных 1 -я группа — компенсированные больные: холангиты, холецистит, компенсированный цирроз печени (пациенты класса А по Child—Pugh), гемолитическая и механическая желтуха на первых этапах развития; 2 -я группа — больные в стадии субкомпенсации с частично нарушенными белковосинтетической и дезинтоксикационной функциями печени: холангиты, холецистит, холецистопанкреатит, хронический гепатит, механическая и гемолитическая желтуха, субкомпенсированный цирроз (пациенты класса В по Child-Pugh); 3 -я группа — декомпенсированные больные с тяжелой гепатоцеллюлярной недостаточностью и полиорганной дисфункцией: тяжелый гепатит, декомпенсированный цирроз печени (пациенты класса С по Child—Pugh), острая дистрофия печени, ОПе. Н.

Классификация риска оперативного вмешательства у больных циррозом печени (по Child в модификации Pugh, с изменениями и дополнениями) Клинические и биохимические показатели Баллы оценки Билирубин сыворотки, мкмоль/л 1 <35 2 3 36 -60 >60 28 -35 <28 Альбумин , г/л >35 Протромбиновое время (с)* 1 -4 МНО <1, 7 -2, 3 >2, 3 Энцефалопатия Отсутствует 1 -2 3 -4 Асцит Отсутствует Питание Хорошее Летальность, % (Морган Дж. Э. ) 2 -5 Класс A < 6 баллов; В 7 -9 баллов; С >10 баллов ' Оценивается протромбиновое время или MHO. 4 -6 >6 Умер. , контрол. Тяж. , не контр. Удовл. 10 Недостат. 50

Анестезия при заболеваниях гепатобилиарной системы без существенного нарушения функции печени не имеет принципиальных особенностей. Всегда должна быть готовность к интенсивному (массивному) кровотечению из крупных сосудов и/или печени. Пациенты с гнойным холангитом бывают ослаблены в результате системной воспалительной реакции. Определяющим фактором дальнейшего течения заболевания становится интоксикация. Поэтому предоперационная подготовка направлена на нормализацию ОЦК, поддержание СВ, снижение интоксикации. При портальной гипертензии на фоне цирроза печени вероятны кровотечения из варикозно расширенных вен пищевода и желудка с развитием дефицита ОЦК. В зависимости от тяжести можно выделить три основные группы пациент с Пе. Н (по Child-Pugh, см. табл. 2): 1. Пациенты среднего риска — класс А. 2. Пациенты высокого риска — классы В и С. 3. Пациенты с кровотечением из варикозно расширенных вен пищевода.

1. Принципы проведения анестезии у больных класса А. Такие больные могут квалифицироваться как больные в состоянии средней степени тяжести (компенсированные больные). Анестезиологическое обеспечение непродолжительных по времени и небольших по обида оперативных вмешательства у них проводится теми методами и способами, которые предпочитает анестезиолог. На любом этапе оперативного вмешательства и анестезиологического обеспечения возможно развитие выраженных нарушений функции любого органа и/или системы. Могут применяться регионарные методы анестезии.

2. Принципы проведения анестезии у больных класса В и С. Операционный и анестезиологический риск у больных классов В и С достаточно высок и включает такие периоперационные осложнения, как обширное (массивное) кровотечение, энцефалопатию, увеличение длительности действия анестетиков и других ЛС, применяющихся «по ходу» анестезии. Большие по объему операции у больных классов В и С должны быть тщательно спланированы, а больные должным образом подготовлены. Для проведения предоперационной подготовки пациентов лечащим врачом (хирургом) привлекаются (кроме анестезиолога-реаниматолога) гастроэнтеролог, нефролог, кардиолог и др. Целенаправленного внимания требует использование гепатопротекторов, контроль функции почек, предупреждение ятрогенной коагулопатии и фибринолиза.

Анестезиологическое обеспечение Специфика. Для адекватной перфузии печени необходимо поддерживать достаточный кровоток в печеночной артерии, но высокая перфузия затрудняет работу хирургов из-за кровоточивости; манипуляции хирургов в области крупных сосудов ворот печени могут сопровождаться довольно резкими колебаниями системной гемодинамики. За 12 ч до операции с целью селективной деконтаминации кишечника следует назначить прием внутрь антибиотиков типа Мономицина. Больным с энцефалопатией не следует назначать на ночь седативные ЛС.

Премедикация Индукция анестезии (вводный наркоз). Седативные и снотворные ЛС не должны превышать рекомендуемые дозы. У пациентов с циррозом печени алкогольного генеза повышен риск аспирации желудочного содержимого (кислотно-аспирационного синдрома). Профилактика кислотно-аспирационного синдрома проводится по общим правилам. Все пациенты рассматриваются как больные с полным желудком. В премедикацию необходимо включить Н 2 -блокаторы гистаминовых рецепторов. Для индукции можно использовать гипнотики, так как после их однократного введения восстановление происходит скорее за счет перераспределения, чем метаболизма, однако лучшим решением будет применение пропофола в общепринятых режимах и дозировках. Применение барбитуратов возможно в редуцированных дозировках от 1 -2 до 3 -4 мг/кг МТ, в связи с опасностью пролонгирования их основного действия побочных эффектов. Возможно болюсное введение кетамина 1 -2 мг/кг MТ.

Поддержание основного этапа анестезии проводится по общепринятым принципам и методикам. При этом предпочтение следует отдавать ЛС с внепеночным или частично внепеченочным метаболизмом (изофлуран, пропофол, атракурия бесилат и т. д. ) или уменьшать поддерживающие дозы. Выход из анестезии. Экстубация. На этапе пробуждения следует особенно внимательно контролировать состояние дыхания и мышечный тонус у больных, получавших во время наркоза суксаметония хлорид, так как его гидролиз, на фоне печеночной недостаточности, бывает нарушенным. Преждевременная экстубация может создать серьезные проблемы.

В послеоперационном периоде первостепенная задача анестезиолога-профилактика почечной недостаточности, часто «наслаивающейся» на печеночную. Для профилактики и почечной и печеночной недостаточностей следует провести максимально возможную коррекцию основных показателей: устранить анемию, нормализовать свертывающую систему крови, водно-электролитное состояние и КЩС, уменьшить аммиачную энцефалопатию и снизить уровень свободных желчных пигмента. С целью профилактики почечной недостаточности следует постоянно контролировать почасовой диурез, ЦВД, объемы инфузионной терапии Желтуха в раннем послеоперационном периоде может быть не связана с истинной печеночной недостаточностью.

Ранние послеоперационные желтухи можно разделить на три группы: 1. Связанные с гемолизом в результате переливания несовместимой крови, с избытком пигментов при массивном кровезамещении, с бактериальным гемолизом. 2. Ретенционные (холестатические) желтухи из-за послеоперационного панкреатита, холангита и т. п. 3. Возникающие при гепатите после гемотрансфузии (даже при переливании совместимой крови), на фоне гипоксии, ишемии печени, медикаментозной интоксикации. У пожилых пациентов с желтухой необходимо строго следить за поддержанием адекватного диуреза, так как у пациентов данной группы очень вероятно развитие олигоурии в послеоперационном периоде. Профилактика и купирование проводится путем инфузии кристаллоидных и коллоидных растворов. У пациентов с циррозом печени алкогольного генеза, на фоне кардиомиопатии и застойной сердечной недостаточности, повышен риск возникновения желудочковых аритмий, развития в послеоперационном периоде иммунодефицита, а также делирия. ЖКТ. Могут развиться острые стрессовые язвы, в 16% они осложняются кровотечениями.

Принципы проведения анестезии у больных с алкогольным поражением печени (цит. по Гельфанд Б. Р. , 2006): «Известно, что операция на фоне алкогольного абстинентного • • • синдрома сопряжена с высокой летальностью - до 50%: применении внутривенных анестетиков необходимо учитывать их кумулятивный эффект; необходимо помнить, что у больных возможно наличие алкогольной кардиомиопатии; необходимо учитывать функциональное состояние печени при выборе недеполяризующих МР; необходимо применение растворов глюкозы; вероятность развития печеночной недостаточности в послеоперационном периоде; у больных с варикозно-расширенными венами пищевода необходимо отказаться от манипуляций на пищеводе (введение желудочного зонда, эндоскопическое исследование желудка и двенадцатиперстной кишки» .

Алгоритм исследования нарушений функций печени, развившихся в послеоперационном периоде, включает в себя следующие позиции (Гельфанд Б. Р. , 2006): • проанализировать механизм действия всех применяемых ЛС; • оценить все вероятные источники сепсиса; • определить концентрацию билирубина в плазме; • исключить наличие гематомы; • исключить гемолиз; • проанализировать возможные интраоперационные причины (артериальная гипотензия, гипоксемия, гиповентиляция, гиповолемия) — «четыре Г» ; • выявить внепеченочные нарушения (ЗСН, ТЭЛА, ОПН).

ЦНС Анестезия и интенсивная терапия у больных с заболеваниями печени 44 слайда.ppt