анемии в детском возрасте.ppt
- Количество слайдов: 119
 Анемии в детском возрасте л ия кц е К. м. н. Романова О. Н. ГУ «РНПЦДОГ» БГМУ, кафедра детских болезней № 1
Анемии в детском возрасте л ия кц е К. м. н. Романова О. Н. ГУ «РНПЦДОГ» БГМУ, кафедра детских болезней № 1
 Цель лекции: Ознакомить с анемическим синдромом в педиатрии, классификацией анемии, диагностикой, клиникой и лечением анемий у детей в зависимости от этиологии.
Цель лекции: Ознакомить с анемическим синдромом в педиатрии, классификацией анемии, диагностикой, клиникой и лечением анемий у детей в зависимости от этиологии.
 Определение анемии: Анемия - патологическое уменьшение количества циркулирующих в крови эритроцитов, качественные их изменения и снижение уровней гемоглобина (Hb) и гематокрита (Ht). Термин анемия без расшифровки не определяет конкретной болезни, это всего лишь констатация наличия группы признаков.
Определение анемии: Анемия - патологическое уменьшение количества циркулирующих в крови эритроцитов, качественные их изменения и снижение уровней гемоглобина (Hb) и гематокрита (Ht). Термин анемия без расшифровки не определяет конкретной болезни, это всего лишь констатация наличия группы признаков.
 Определение анемии: При оценке конкретных случаев анемии важно хорошо представлять возрастные варианты картины крови.
Определение анемии: При оценке конкретных случаев анемии важно хорошо представлять возрастные варианты картины крови.
 Определение анемии: Количество эритроцитов менее объективный показатель анемии, чем гемоглобин, так как не всегда коррелирует со степенью его снижения, в в общей практике основным критерием анемии и степени ее тяжести является показатель уровня гемоглобина: легкая степень - Hb 110 - 90 гр/л; средняя - Hb 90 - 70 гр/л; тяжелая - Hb менее 70 гр/л.
Определение анемии: Количество эритроцитов менее объективный показатель анемии, чем гемоглобин, так как не всегда коррелирует со степенью его снижения, в в общей практике основным критерием анемии и степени ее тяжести является показатель уровня гемоглобина: легкая степень - Hb 110 - 90 гр/л; средняя - Hb 90 - 70 гр/л; тяжелая - Hb менее 70 гр/л.
 Классификации анемий: Традиционно анемии подразделялись на основе среднего диаметра эритроцитов или объема эритроцитов: • средний диаметр эритроцитов (СДЭ) в норме - 7 -7, 8 мкм; • средний объем эритроцитов - 80 - 93. • микроцитарные СДЭ - менее 6, 9; • нормоцитарные - СДЭ - 7, 8; • макроцитарные - СДЭ - более 7, 8.
Классификации анемий: Традиционно анемии подразделялись на основе среднего диаметра эритроцитов или объема эритроцитов: • средний диаметр эритроцитов (СДЭ) в норме - 7 -7, 8 мкм; • средний объем эритроцитов - 80 - 93. • микроцитарные СДЭ - менее 6, 9; • нормоцитарные - СДЭ - 7, 8; • макроцитарные - СДЭ - более 7, 8.
 Классификации анемий: Микроцитарная анемия: • ЖДА (нарушения питания, кровопотеря). • отравления свинцом. • талассемия. • сидеробластная анемия. • хронические воспалительные заболевания. • некоторые гемолитические анемии.
Классификации анемий: Микроцитарная анемия: • ЖДА (нарушения питания, кровопотеря). • отравления свинцом. • талассемия. • сидеробластная анемия. • хронические воспалительные заболевания. • некоторые гемолитические анемии.
 Классификации анемий: Макроцитарные анемии: С мегалобластическим гемопоэзом: • В 12 -дефицитная анемия; • фолиеводефицитная анемия; • наследственная оротат-ацидурия. Без мегалобластического гемопоэза: • патология печени.
Классификации анемий: Макроцитарные анемии: С мегалобластическим гемопоэзом: • В 12 -дефицитная анемия; • фолиеводефицитная анемия; • наследственная оротат-ацидурия. Без мегалобластического гемопоэза: • патология печени.
 Классификации анемий: Макроцитарные анемии: • гипотиреоидизм • дефекты гемопоэза • приобретенная апластическая анемия • анемия Фанкони • анемия Дайемонда-Блекфана • миелодисплазия
Классификации анемий: Макроцитарные анемии: • гипотиреоидизм • дефекты гемопоэза • приобретенная апластическая анемия • анемия Фанкони • анемия Дайемонда-Блекфана • миелодисплазия
 Классификации анемий: Нормоцитарные анемии: Гемолитические анемии: патология эритроцитарного окружения: 4 а) АТ-опосредованные; 4 б) микроангиопатические; 4 в) индуцированные токсинами; 4 г) индуцированные инфекциями;
Классификации анемий: Нормоцитарные анемии: Гемолитические анемии: патология эритроцитарного окружения: 4 а) АТ-опосредованные; 4 б) микроангиопатические; 4 в) индуцированные токсинами; 4 г) индуцированные инфекциями;
 Классификации анемий: Нормоцитарные анемии: гиперспленизм. Гемолитические анемии: Патология мембран эритроцитов: а)наследственный сфероцитоз; б) наследственный эллиптоцитоз; в)ПНГ.
Классификации анемий: Нормоцитарные анемии: гиперспленизм. Гемолитические анемии: Патология мембран эритроцитов: а)наследственный сфероцитоз; б) наследственный эллиптоцитоз; в)ПНГ.
 Классификации анемий: • Нормоцитарные анемии: • Гемолитические анемии: • Гемоглобинопатии: 4 а) Hb. S; 4 b) Hb. C; 4 в) нестабильный Hb; 4 г) прочие гемоглобинопатии.
Классификации анемий: • Нормоцитарные анемии: • Гемолитические анемии: • Гемоглобинопатии: 4 а) Hb. S; 4 b) Hb. C; 4 в) нестабильный Hb; 4 г) прочие гемоглобинопатии.
 Классификации анемий: • Нормоцитарные анемии: • Гемолитические анемии: • Энзимопатии: 4 а) недостаточность Г 6 ФД; 4 б) недостаточность ПК. • Кровотечения.
Классификации анемий: • Нормоцитарные анемии: • Гемолитические анемии: • Энзимопатии: 4 а) недостаточность Г 6 ФД; 4 б) недостаточность ПК. • Кровотечения.
 Классификации анемий:
Классификации анемий:
 Классификации анемий: 1. За счет нарушения созревания (в основном микроцитарные): • нарушение всасывания и использования железа (ЖДА); • нарушение транспорта железа (атрансферринемия); • нарушение утилизации железа (талассемии, сидеробластные анемии); • нарушение реутилазации железа (анемии при хронических болезнях).
Классификации анемий: 1. За счет нарушения созревания (в основном микроцитарные): • нарушение всасывания и использования железа (ЖДА); • нарушение транспорта железа (атрансферринемия); • нарушение утилизации железа (талассемии, сидеробластные анемии); • нарушение реутилазации железа (анемии при хронических болезнях).
 Классификации анемий: 2. За счет нарушения дифференцировки (в основном нормоцитарные): • апластические анемии (врожденные и приобретенные); • врожденные дизэритропоэтические анемии. 3. За счет нарушения пролиферации (в основном макроцитарные): • • В-12 дефицитные анемии; фолиеводефицитные анемии.
Классификации анемий: 2. За счет нарушения дифференцировки (в основном нормоцитарные): • апластические анемии (врожденные и приобретенные); • врожденные дизэритропоэтические анемии. 3. За счет нарушения пролиферации (в основном макроцитарные): • • В-12 дефицитные анемии; фолиеводефицитные анемии.
 Классификации анемий: III. Анемии, возникающие в результате повышенной деструкции клеток эритроидного ряда: 1. Гемолиз, вызванный внутренними аномалиями эритроцитов: • мембранопатии; • энзимопатии; • гемоглобинопатии.
Классификации анемий: III. Анемии, возникающие в результате повышенной деструкции клеток эритроидного ряда: 1. Гемолиз, вызванный внутренними аномалиями эритроцитов: • мембранопатии; • энзимопатии; • гемоглобинопатии.
 Классификации анемий: 2. Гемолиз, вызванный внешним воздействием: • аутоиммунные гемолитические анемии; • травматические анемии; • пароксизмальная ночная гемоглобинопатия (ПНГ). На основании цветового показателя: • гипохромные < 0, 85; • нормохромные - 0, 85 -1, 05; • гиперхромные > 1, 05.
Классификации анемий: 2. Гемолиз, вызванный внешним воздействием: • аутоиммунные гемолитические анемии; • травматические анемии; • пароксизмальная ночная гемоглобинопатия (ПНГ). На основании цветового показателя: • гипохромные < 0, 85; • нормохромные - 0, 85 -1, 05; • гиперхромные > 1, 05.
 Классификации анемий: По регенераторной функции костного мозга (по количеству ретикулоцитов): норморегенераторные - 15 -50 %0, ретикулоцитарный индекс более 1, но не менее 2. Гиперрегенераторные: число ретикулоцитов более 50%0 0, ретикулоцитарный индекс - более 2.
Классификации анемий: По регенераторной функции костного мозга (по количеству ретикулоцитов): норморегенераторные - 15 -50 %0, ретикулоцитарный индекс более 1, но не менее 2. Гиперрегенераторные: число ретикулоцитов более 50%0 0, ретикулоцитарный индекс - более 2.
 Классификации анемий: Гипорегенераторные - низкий ретикулоцитоз, ретикулоцитарный индекс менее 1. Ретикулоцитарный индекс рассчитывается умножением величины показателя гематокрита на число ретикулоцитов (в %0) и делится на нормальный показатель гематокрита.
Классификации анемий: Гипорегенераторные - низкий ретикулоцитоз, ретикулоцитарный индекс менее 1. Ретикулоцитарный индекс рассчитывается умножением величины показателя гематокрита на число ретикулоцитов (в %0) и делится на нормальный показатель гематокрита.
 Схема кроветворения По степени дифференцированности клетки костного мозга делят на 6 классов: I. Полипотентные клетки (стволовые клетки). II. Частично детерминированные клеткипредшественницы, включают в себя клетки, несущие более ограниченный запас информации, а именно: клеткипредшественницы лимфопоэза и клеткипредшественницы миелопоэза.
Схема кроветворения По степени дифференцированности клетки костного мозга делят на 6 классов: I. Полипотентные клетки (стволовые клетки). II. Частично детерминированные клеткипредшественницы, включают в себя клетки, несущие более ограниченный запас информации, а именно: клеткипредшественницы лимфопоэза и клеткипредшественницы миелопоэза.
 Схема кроветворения III. Унипотентные клеткипредшественницы, поэтинчувствительные, дающие начало одному из ростков кроветворения, в связи с чем различают клетки-предшественницы эритропоэза, миелопоэза и тромбоцитопоэза.
Схема кроветворения III. Унипотентные клеткипредшественницы, поэтинчувствительные, дающие начало одному из ростков кроветворения, в связи с чем различают клетки-предшественницы эритропоэза, миелопоэза и тромбоцитопоэза.
 Схема кроветворения IV. Морфологически распознаваемые пролифирирующие клетки, имеющие определенные морфологические признаки. V. Созревающие клетки, представленные всеми переходными формами.
Схема кроветворения IV. Морфологически распознаваемые пролифирирующие клетки, имеющие определенные морфологические признаки. V. Созревающие клетки, представленные всеми переходными формами.
 Схема кроветворения VI. Зрелые клетки: эритроциты, гранулоциты (нейтрофилы, эозинофилы, базофилы, моноциты), тромбоциты.
Схема кроветворения VI. Зрелые клетки: эритроциты, гранулоциты (нейтрофилы, эозинофилы, базофилы, моноциты), тромбоциты.
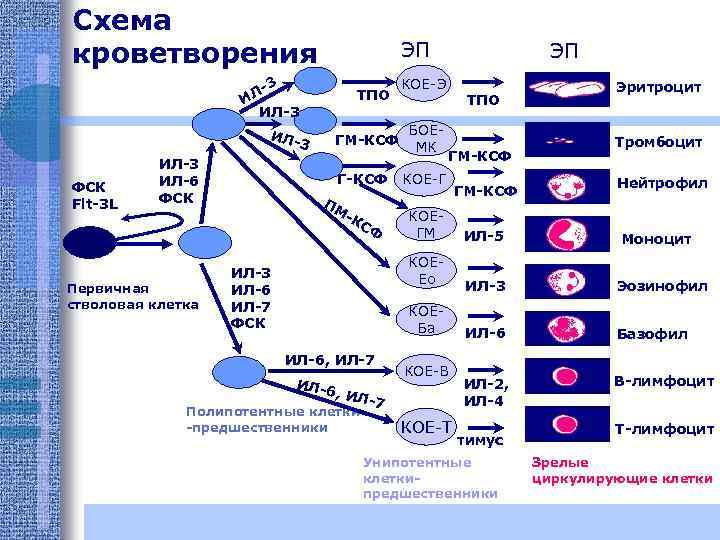 Схема кроветворения ЭП 3 ЛИ ИЛ-3 ИЛ- ФСК Flt-3 L ИЛ-3 ИЛ-6 ФСК Первичная стволовая клетка 3 ТПО ГМ-КСФ Г-КСФ ПМ -К СФ ЭП КОЕ-Э БОЕМК ТПО ГМ-КСФ КОЕ-Г ГМ-КСФ Эритроцит Тромбоцит Нейтрофил ИЛ-6 , ИЛ -7 Полипотентные клетки -предшественники ИЛ-3 Эозинофил КОЕБа ИЛ-6, ИЛ-7 ИЛ-5 КОЕЕо ИЛ-3 ИЛ-6 ИЛ-7 ФСК КОЕГМ ИЛ-6 Базофил ИЛ-2, ИЛ-4 В-лимфоцит КОЕ-В КОЕ-Т тимус Унипотентные клеткипредшественники Моноцит Т-лимфоцит Зрелые циркулирующие клетки
Схема кроветворения ЭП 3 ЛИ ИЛ-3 ИЛ- ФСК Flt-3 L ИЛ-3 ИЛ-6 ФСК Первичная стволовая клетка 3 ТПО ГМ-КСФ Г-КСФ ПМ -К СФ ЭП КОЕ-Э БОЕМК ТПО ГМ-КСФ КОЕ-Г ГМ-КСФ Эритроцит Тромбоцит Нейтрофил ИЛ-6 , ИЛ -7 Полипотентные клетки -предшественники ИЛ-3 Эозинофил КОЕБа ИЛ-6, ИЛ-7 ИЛ-5 КОЕЕо ИЛ-3 ИЛ-6 ИЛ-7 ФСК КОЕГМ ИЛ-6 Базофил ИЛ-2, ИЛ-4 В-лимфоцит КОЕ-В КОЕ-Т тимус Унипотентные клеткипредшественники Моноцит Т-лимфоцит Зрелые циркулирующие клетки
 Эритропоэз Эритроцитарные клетки человека состоят из следующих классов: I. Родоначальная стволовая клетка. II. Клетка-предшественница миелопоэза. III. Унипотентные клетки-предшественники эритропоэза, поэтинчувствительные.
Эритропоэз Эритроцитарные клетки человека состоят из следующих классов: I. Родоначальная стволовая клетка. II. Клетка-предшественница миелопоэза. III. Унипотентные клетки-предшественники эритропоэза, поэтинчувствительные.
 Эритропоэз IV. Эритробласты V. Созревающие клетки: • пронормоцит; • нормоцит базофильный; • полихроматофильный; • оксифильный; • ретикулоцит. VI. Эритроцит
Эритропоэз IV. Эритробласты V. Созревающие клетки: • пронормоцит; • нормоцит базофильный; • полихроматофильный; • оксифильный; • ретикулоцит. VI. Эритроцит
 Эритропоэз Клетками-предшественницами эритропоэза являются: бурстобразующая эритроидная единица (БОЕ-Э) - зрелая и незрелая и смешанная гранулоцитарноэритроидная клетка предшественница (КОЕ-ГЭ).
Эритропоэз Клетками-предшественницами эритропоэза являются: бурстобразующая эритроидная единица (БОЕ-Э) - зрелая и незрелая и смешанная гранулоцитарноэритроидная клетка предшественница (КОЕ-ГЭ).
 Эритропоэз Для пролиферации молодых клетокпредшественниц эритропоэза необходимо присутствие: • ГМ-КСФ; • фактора стволовых клеток (ФСК); • ИЛ-3. Возникающие в результате деления дифференцированные клеткипредшественницы эритропоэза постепенно утрачивают чувствительность к этим факторам и приобретают чувствительность к эритропоэтину.
Эритропоэз Для пролиферации молодых клетокпредшественниц эритропоэза необходимо присутствие: • ГМ-КСФ; • фактора стволовых клеток (ФСК); • ИЛ-3. Возникающие в результате деления дифференцированные клеткипредшественницы эритропоэза постепенно утрачивают чувствительность к этим факторам и приобретают чувствительность к эритропоэтину.
 Эритропоэз Эритропоэтин - гормон гликопротеиновой природы; 90% его образуется в почках и синтезируется клетками юкстагломерулярного аппаратаи эпителиальными клетками почечных клубочков. У здоровых людей уровень эритропоэтина в плазме варьирует в пределах 0, 01 -0, 03 МЕ/мкл, повышаясь в 100 -1000 раз при возникновении гипоксии любого генеза.
Эритропоэз Эритропоэтин - гормон гликопротеиновой природы; 90% его образуется в почках и синтезируется клетками юкстагломерулярного аппаратаи эпителиальными клетками почечных клубочков. У здоровых людей уровень эритропоэтина в плазме варьирует в пределах 0, 01 -0, 03 МЕ/мкл, повышаясь в 100 -1000 раз при возникновении гипоксии любого генеза.
 Эитроцитарные индексы Регулируют эритропоэз: • андрогены; • витамины; • микроэлементы. Эритроцитарные индексы: Эритроцитарные индексы, такие как MCV, MCHC, предложенные в 1929 году M. Wintrobe, до сегодняшнего дня не утратили своего диагностического значения, они характеризуют сами клетки.
Эитроцитарные индексы Регулируют эритропоэз: • андрогены; • витамины; • микроэлементы. Эритроцитарные индексы: Эритроцитарные индексы, такие как MCV, MCHC, предложенные в 1929 году M. Wintrobe, до сегодняшнего дня не утратили своего диагностического значения, они характеризуют сами клетки.
 Эритроцитарные индексы MCV - средний объем эритроцита в норме 80 - 93. MCH - среднее содержание гемоглобина в эритроците, в норме 27 - 31 пг. MCHC - средняя концентрация гемоглобина в эритроците, в норме 33 - 37 г/дл.
Эритроцитарные индексы MCV - средний объем эритроцита в норме 80 - 93. MCH - среднее содержание гемоглобина в эритроците, в норме 27 - 31 пг. MCHC - средняя концентрация гемоглобина в эритроците, в норме 33 - 37 г/дл.
 Эритроцитарные индексы RDW - показатель анизоцитоза эритроцитов, в норме 11, 5 - 14, 5. Индекс Ментцера - это соотношение MCV к количеству эритроцитов. Он позволяет провести дифференциальную диагностику двух основных причин развития микроцитоза - ЖДА и гетерозиготной талассемии. Для ЖДА индекс Ментцера более 13, для талассемии - менее 13.
Эритроцитарные индексы RDW - показатель анизоцитоза эритроцитов, в норме 11, 5 - 14, 5. Индекс Ментцера - это соотношение MCV к количеству эритроцитов. Он позволяет провести дифференциальную диагностику двух основных причин развития микроцитоза - ЖДА и гетерозиготной талассемии. Для ЖДА индекс Ментцера более 13, для талассемии - менее 13.
 Интерпретация эритроцитарных индексов MCV меняется в течение жизни: у н/р может достигать 128 фл, в первую неделю снижается до 100 -112 фл, к году - 77 -79 фл, 4 -5 лет - стабилизируется нижняя граница 80 фл.
Интерпретация эритроцитарных индексов MCV меняется в течение жизни: у н/р может достигать 128 фл, в первую неделю снижается до 100 -112 фл, к году - 77 -79 фл, 4 -5 лет - стабилизируется нижняя граница 80 фл.
 Интерпретация эритроцитарных индексов Относительное снижение MCV может быть следствием повышенного содержания фрагментов эритроцитов в крови (коагулопатии, механический гемолиз). MCН - делят анемии на нормо-, гипо- и гиперхромные. MCH - более объективный показатель, чем цветовой показатель, который не отражает синтез гемоглобина и его содержание в эритроците, а во многом зависит от объема эритроцита.
Интерпретация эритроцитарных индексов Относительное снижение MCV может быть следствием повышенного содержания фрагментов эритроцитов в крови (коагулопатии, механический гемолиз). MCН - делят анемии на нормо-, гипо- и гиперхромные. MCH - более объективный показатель, чем цветовой показатель, который не отражает синтез гемоглобина и его содержание в эритроците, а во многом зависит от объема эритроцита.
 Интерпретация эритроцитарных индексов MCHC - снижение наблюдается при заболеваниях с нарушением синтеза гемоглобина. Наиболее стабильный гематологический показатель. Любая неточность, связанная с определением гемоглобина, гематокрита, MCV, приводит к увеличению MCHC, поэтому этот параметр используется как индикатор ошибки прибора или ошибки, допущенной при подготовке пробы к исследованию.
Интерпретация эритроцитарных индексов MCHC - снижение наблюдается при заболеваниях с нарушением синтеза гемоглобина. Наиболее стабильный гематологический показатель. Любая неточность, связанная с определением гемоглобина, гематокрита, MCV, приводит к увеличению MCHC, поэтому этот параметр используется как индикатор ошибки прибора или ошибки, допущенной при подготовке пробы к исследованию.
 Клинические проявления Усталость, одышка, сильное сердцебиение, плохая переносимость физической нагрузки, головокружения, головная боль, шум в ушах. Тяжелая анемия вызывает анорексию, расстройства пищеварения, раздражительность, нарушения сна, затруднение концентрации внимания.
Клинические проявления Усталость, одышка, сильное сердцебиение, плохая переносимость физической нагрузки, головокружения, головная боль, шум в ушах. Тяжелая анемия вызывает анорексию, расстройства пищеварения, раздражительность, нарушения сна, затруднение концентрации внимания.
 Клинические проявления У женщин возможны нарушения менструального цикла. Бледность - основной симптом анемии, легче всего ее можно определить по цвету слизистой полости рта, ногтевого ложа, коньюктивы. К другим симптомам анемии относят тахикардию, усиленный сердечный толчок, систолический шум. Анемия, вызванная гемолизом и гемоглобинопатиями, может привести к желтухе и спленомегалии.
Клинические проявления У женщин возможны нарушения менструального цикла. Бледность - основной симптом анемии, легче всего ее можно определить по цвету слизистой полости рта, ногтевого ложа, коньюктивы. К другим симптомам анемии относят тахикардию, усиленный сердечный толчок, систолический шум. Анемия, вызванная гемолизом и гемоглобинопатиями, может привести к желтухе и спленомегалии.
 Диагностика анемии • • анамнез и клинический осмотр пациента; наследственность; возраст больного; исследование периферической крови: общее количество клеток, эритроцитарные индексы, уровень ретикулоуитов, тромбоцитов, формула крови, морфология клеток крови; • сравнение показателей периферической крови с возрастными нормами;
Диагностика анемии • • анамнез и клинический осмотр пациента; наследственность; возраст больного; исследование периферической крови: общее количество клеток, эритроцитарные индексы, уровень ретикулоуитов, тромбоцитов, формула крови, морфология клеток крови; • сравнение показателей периферической крови с возрастными нормами;
 Диагностика анемии • исследование костного мозга: • аспирация, • биопсия, микробиологическое и культуральное исследование, гистохимия, иммунофенотипирование, цитогенетическое и молекулярнобиологическое исследование; • инструментальные исследования (УЗИ, КТ, ЯМР, рентгенография). • лабораторные специфические исследования: • 1. Необходимые: • 1. 1. Общий анализ мочи, включая микроскопию. • 1. 2. Анализ кала (скрытая кровь).
Диагностика анемии • исследование костного мозга: • аспирация, • биопсия, микробиологическое и культуральное исследование, гистохимия, иммунофенотипирование, цитогенетическое и молекулярнобиологическое исследование; • инструментальные исследования (УЗИ, КТ, ЯМР, рентгенография). • лабораторные специфические исследования: • 1. Необходимые: • 1. 1. Общий анализ мочи, включая микроскопию. • 1. 2. Анализ кала (скрытая кровь).
 Диагностика анемии • • • 1. 3. 1. 4. 1. 5. 1. 6. 1. 7. Определение билирубина по фракциям. Азот, мочевина, креатинин. Проба Кумбса. Электофорез гемоглобина. Определение гаптоглобина.
Диагностика анемии • • • 1. 3. 1. 4. 1. 5. 1. 6. 1. 7. Определение билирубина по фракциям. Азот, мочевина, креатинин. Проба Кумбса. Электофорез гемоглобина. Определение гаптоглобина.
 Диагностика анемии • • • 2. Дополнительные: 2. 1. Сывороточное железо, ОЖСС. 2. 2. Ферритин. 2. 3. Уровень В 12, фолиевой кислоты. 2. 4. Осмотическая резистентность эритроцитов. 2. 5. Определение ферментов эритроцитов. 2. 6. Количественное и качественное определение фетального гемоглобина. 2. 7. Определение нестабильности эритроцитов. 2. 8. Проба Хема.
Диагностика анемии • • • 2. Дополнительные: 2. 1. Сывороточное железо, ОЖСС. 2. 2. Ферритин. 2. 3. Уровень В 12, фолиевой кислоты. 2. 4. Осмотическая резистентность эритроцитов. 2. 5. Определение ферментов эритроцитов. 2. 6. Количественное и качественное определение фетального гемоглобина. 2. 7. Определение нестабильности эритроцитов. 2. 8. Проба Хема.
 Диагностика анемии • 2. 9. Радиоизотопное исследование с хромом. • 2. 10. Иммунология. • 2. 11. Серология (парвовирус В 19, ВЭБ, ЦМВ и др. ). • 2. 12. ПЦР.
Диагностика анемии • 2. 9. Радиоизотопное исследование с хромом. • 2. 10. Иммунология. • 2. 11. Серология (парвовирус В 19, ВЭБ, ЦМВ и др. ). • 2. 12. ПЦР.
 ЖДА встречается по данным ВОЗ у 1/4 1/3 детей, 50 % у детей 2 -го полугодия жизни, 5, 5 % - у детей в возрасте 5 - 8 лет, 30 - 40 % - в подростковом возрасте и 25 % среди беременных женщин в возрасте от 13 до 19 лет. Железодефицитные состояния встречаются примерно в 1, 5 - 2 раза чаще и характеризуется признаками тканевого дефицита железа.
ЖДА встречается по данным ВОЗ у 1/4 1/3 детей, 50 % у детей 2 -го полугодия жизни, 5, 5 % - у детей в возрасте 5 - 8 лет, 30 - 40 % - в подростковом возрасте и 25 % среди беременных женщин в возрасте от 13 до 19 лет. Железодефицитные состояния встречаются примерно в 1, 5 - 2 раза чаще и характеризуется признаками тканевого дефицита железа.
 Этиология ЖДА. • дефицит всасывания железа (нарушение питания); • повышенная потребность в железе: рост, низкая масса при рождении, недоношенные, близнецы, подростки, беременные; • кровопотеря; • нарушения всасывания железа.
Этиология ЖДА. • дефицит всасывания железа (нарушение питания); • повышенная потребность в железе: рост, низкая масса при рождении, недоношенные, близнецы, подростки, беременные; • кровопотеря; • нарушения всасывания железа.
 ПАТОГЕНЗ ЖДА • Железо входит в состав ядра железопорфиринового кольца гема, который соединяясь с цепями глобина, формирует гемоглобин. • Гемоглобин это белок, который, связываясь с кислородом, осуществляет важнейшую реакцию организма - перенос кислорода из легких в ткани. Железо присутствует в миоглобине, цитохроме.
ПАТОГЕНЗ ЖДА • Железо входит в состав ядра железопорфиринового кольца гема, который соединяясь с цепями глобина, формирует гемоглобин. • Гемоглобин это белок, который, связываясь с кислородом, осуществляет важнейшую реакцию организма - перенос кислорода из легких в ткани. Железо присутствует в миоглобине, цитохроме.
 ПАТОГЕНЗ ЖДА Фармакокинетика железа в организме А. Абсорбция. Железо всасывается в 12 перстной кишке и в проксимальной части тощей кишки, затем активно транспортируется через слизистую оболочку кишечника. Абсорбированное трехвалентное железо в клетках слизистой оболочки переводится в двухвалентное, связывается с трансферрином, либо - с ферритином и хранится в слизистой оболочке.
ПАТОГЕНЗ ЖДА Фармакокинетика железа в организме А. Абсорбция. Железо всасывается в 12 перстной кишке и в проксимальной части тощей кишки, затем активно транспортируется через слизистую оболочку кишечника. Абсорбированное трехвалентное железо в клетках слизистой оболочки переводится в двухвалентное, связывается с трансферрином, либо - с ферритином и хранится в слизистой оболочке.
 ПАТОГЕНЗ ЖДА Б. Распределение. Транспортной формой железа является трансферрин, благодаря которому железо попадает из мест хранения к развивающимся клеткам эритроидного ряда в костном мозге. В. Хранение. Железо хранится в двух формах: в составе белков ферритина и гемосидерина.
ПАТОГЕНЗ ЖДА Б. Распределение. Транспортной формой железа является трансферрин, благодаря которому железо попадает из мест хранения к развивающимся клеткам эритроидного ряда в костном мозге. В. Хранение. Железо хранится в двух формах: в составе белков ферритина и гемосидерина.
 ПАТОГЕНЗ ЖДА Г. Выведение. Наибольшее количество железа теряется с эпителиальными клетками слизистой оболочки кишечника, с жёлчью, мочой, потом. Д. Регуляция фармакокинетики железа. Абсорбция железа регулируется количеством ферритина в слизистой кишечника) и скоростью эритропоэза.
ПАТОГЕНЗ ЖДА Г. Выведение. Наибольшее количество железа теряется с эпителиальными клетками слизистой оболочки кишечника, с жёлчью, мочой, потом. Д. Регуляция фармакокинетики железа. Абсорбция железа регулируется количеством ферритина в слизистой кишечника) и скоростью эритропоэза.
 ПАТОГЕНЗ ЖДА Усиление эритропоэза приводит к повышению количества трансферриновых рецепторов на молодых эритроидных клетках, что усиливает всасывание железа в кишечнике. При дефиците железа количество трансферрина повышается , а количество ферритина понижается.
ПАТОГЕНЗ ЖДА Усиление эритропоэза приводит к повышению количества трансферриновых рецепторов на молодых эритроидных клетках, что усиливает всасывание железа в кишечнике. При дефиците железа количество трансферрина повышается , а количество ферритина понижается.
 ПАТОГЕНЗ ЖДА Потребность в железе у детей 1 мг/кг/день, максимально 15 мг, всасывается 10 %; 2 мг/кг/день у детей с малым весом при рождении и при кровопотерях. Во 2 -ом полугодии ребенку необходимо 1 мг/кг железа , тогда как 1 л женского молока содержит 0, 5 - 0, 6 мг. К 5 - 6 месяцам у детей на грудном вскармливании развивается ЖДА, у недоношенных - к 4 - 5 месяцам.
ПАТОГЕНЗ ЖДА Потребность в железе у детей 1 мг/кг/день, максимально 15 мг, всасывается 10 %; 2 мг/кг/день у детей с малым весом при рождении и при кровопотерях. Во 2 -ом полугодии ребенку необходимо 1 мг/кг железа , тогда как 1 л женского молока содержит 0, 5 - 0, 6 мг. К 5 - 6 месяцам у детей на грудном вскармливании развивается ЖДА, у недоношенных - к 4 - 5 месяцам.
 ПАТОГЕНЗ ЖДА Уменьшают всасывание железа из пищи: фосфаты, дубящие вещества, комплексные полисахариды, оксалаты, содержащиеся в крупах, яйцах, сыре, чае. Ухудшает всасывание также: недостаток белков, дефициты аскорбиновой кислоты, соляной кислоты, витамина Е, воспалительные изменения слизистой ЖКТ.
ПАТОГЕНЗ ЖДА Уменьшают всасывание железа из пищи: фосфаты, дубящие вещества, комплексные полисахариды, оксалаты, содержащиеся в крупах, яйцах, сыре, чае. Ухудшает всасывание также: недостаток белков, дефициты аскорбиновой кислоты, соляной кислоты, витамина Е, воспалительные изменения слизистой ЖКТ.
 ПАТОГЕНЗ ЖДА Увеличивает всасывание: аскорбиновая кислота, фруктоза, цитраты. Свежие фруктовые соки, бананы, красные бобы, цветную капусту рекомендуют давать для увеличения всасывания железа из пищи при ЖДА за 30 минут до еды. Употребление в пищу 0, 5 л коровьего молока за сутки у 1/3 детей старше 7 месяцев приводит к развитию ЖДА.
ПАТОГЕНЗ ЖДА Увеличивает всасывание: аскорбиновая кислота, фруктоза, цитраты. Свежие фруктовые соки, бананы, красные бобы, цветную капусту рекомендуют давать для увеличения всасывания железа из пищи при ЖДА за 30 минут до еды. Употребление в пищу 0, 5 л коровьего молока за сутки у 1/3 детей старше 7 месяцев приводит к развитию ЖДА.
 ПАТОГЕНЗ ЖДА При грудном вскармливании всасывается 40 % железа, при коровьем - 10 %. Инфекционные заболевания вызывают перераспределительный дефицит железа, повышенную утилизацию его в тканях. В норме 60 % железа организма железо эритроцитов, 30 - 40 % - ферритин, гемосидерин, 0, 1 % - трансферрин плазмы.
ПАТОГЕНЗ ЖДА При грудном вскармливании всасывается 40 % железа, при коровьем - 10 %. Инфекционные заболевания вызывают перераспределительный дефицит железа, повышенную утилизацию его в тканях. В норме 60 % железа организма железо эритроцитов, 30 - 40 % - ферритин, гемосидерин, 0, 1 % - трансферрин плазмы.
 ПАТОГЕНЗ ЖДА - крайний вариант проявления дефицита железа, лабораторно характеризуется уменьшением концентрации гемоглобина в единице объема крови и в одном эритроците; микроцитозом, анизоцитозом, пойкилоцитозом эритроцитов; низким цветовым показателем; содержанием железа и ферритина сыворотки крови; низким насыщением трансферрина железом; увеличением железосвязывающей способности сыворотки крови и эритроцитарного протопорфирина.
ПАТОГЕНЗ ЖДА - крайний вариант проявления дефицита железа, лабораторно характеризуется уменьшением концентрации гемоглобина в единице объема крови и в одном эритроците; микроцитозом, анизоцитозом, пойкилоцитозом эритроцитов; низким цветовым показателем; содержанием железа и ферритина сыворотки крови; низким насыщением трансферрина железом; увеличением железосвязывающей способности сыворотки крови и эритроцитарного протопорфирина.
 Дети высокого риска развития ЖДА 1. Высокая потребность в железе: • • низкий вес при рождении; высокий темп роста; хроническая гипоксия; низкий гемоглобин при рождении. • • • раннее употребление коровьего молока; раннее употребление твердых продуктов; частое употребление чая; низкое количество витамина С ; низкое количество мяса; низкий социально-экономический статус; 2. Кровопотери. 3. Факторы питания:
Дети высокого риска развития ЖДА 1. Высокая потребность в железе: • • низкий вес при рождении; высокий темп роста; хроническая гипоксия; низкий гемоглобин при рождении. • • • раннее употребление коровьего молока; раннее употребление твердых продуктов; частое употребление чая; низкое количество витамина С ; низкое количество мяса; низкий социально-экономический статус; 2. Кровопотери. 3. Факторы питания:
 Дети высокого риска развития ЖДА 3. Факторы питания: • грудное вскармливание более 6 месяцев без добавления препаратов железа и своевременного введения прикормов.
Дети высокого риска развития ЖДА 3. Факторы питания: • грудное вскармливание более 6 месяцев без добавления препаратов железа и своевременного введения прикормов.
 Последовательность изменений Дефицит железа приводит к уменьшению тканевых запасов железа снижение уровня ферритина в сыворотке (норма 35 нг/мл, происходит снижение менее 10 нг/мл), далее снижается насыщение трансферрина железом (менее 25%), повышается ОЖСС и уровень свободных эритроцитарных протопорфиринов - предшественников гема (норма 2 мкг/г гемоглобина).
Последовательность изменений Дефицит железа приводит к уменьшению тканевых запасов железа снижение уровня ферритина в сыворотке (норма 35 нг/мл, происходит снижение менее 10 нг/мл), далее снижается насыщение трансферрина железом (менее 25%), повышается ОЖСС и уровень свободных эритроцитарных протопорфиринов - предшественников гема (норма 2 мкг/г гемоглобина).
 Последовательность изменений Все развивается у ребенка до снижения гемоглобина в сыворотке крови - железодефицитное состояние.
Последовательность изменений Все развивается у ребенка до снижения гемоглобина в сыворотке крови - железодефицитное состояние.
 Клиника ЖДА. • 1. ЖКТ: • ранняя и общая анорексия: депрессия роста; • извращения вкуса: геофагия; • атрофический глоссит; • дисфагия; • снижение кислотности желудка;
Клиника ЖДА. • 1. ЖКТ: • ранняя и общая анорексия: депрессия роста; • извращения вкуса: геофагия; • атрофический глоссит; • дисфагия; • снижение кислотности желудка;
 Клиника ЖДА 1. ЖКТ: • кишечный синдром экссудативная энтеропатия: потеря белка, альбумина, иммуноглобулинов, меди, кальция, эритроцитов; • синдром мальабсорбции; • повышение абсорбции кадмия и свинца; • повышение проницаемости кишечника.
Клиника ЖДА 1. ЖКТ: • кишечный синдром экссудативная энтеропатия: потеря белка, альбумина, иммуноглобулинов, меди, кальция, эритроцитов; • синдром мальабсорбции; • повышение абсорбции кадмия и свинца; • повышение проницаемости кишечника.
 Клиника ЖДА 2. ЦНС: • • • раздражительность; утомляемость; снижение двигательной активности; снижение внимания; сонливость. 3. Сердечно- сосудистая система: • • • тахикардия, редко одышка; сердечная гипертрофия; повышение объема плазмы; тенденция к артериальной гипотонии; ослабление сердечных тонов; функциональный систолический шум.
Клиника ЖДА 2. ЦНС: • • • раздражительность; утомляемость; снижение двигательной активности; снижение внимания; сонливость. 3. Сердечно- сосудистая система: • • • тахикардия, редко одышка; сердечная гипертрофия; повышение объема плазмы; тенденция к артериальной гипотонии; ослабление сердечных тонов; функциональный систолический шум.
 Клиника ЖДА 4. Скелетно-мышечная система: • снижение физической активности; • мышечная гипотония; • ночное и дневное недержание мочи из-за слабости мышечного аппарата; • изменения в широких костях на рентгенограмме. 5. Иммунная система: • повышенная склонность к инфекциям; • нарушена трансформация лейкоцитов; • нарушена функция гранулоцитов;
Клиника ЖДА 4. Скелетно-мышечная система: • снижение физической активности; • мышечная гипотония; • ночное и дневное недержание мочи из-за слабости мышечного аппарата; • изменения в широких костях на рентгенограмме. 5. Иммунная система: • повышенная склонность к инфекциям; • нарушена трансформация лейкоцитов; • нарушена функция гранулоцитов;
 Клиника ЖДА 6. Изменения со стороны клеток: • эритроциты: неэффективный эритропоэз; • снижение продолжительности жизни эритроцитов; • повышение аутогемолиза; • снижение продукции гема.
Клиника ЖДА 6. Изменения со стороны клеток: • эритроциты: неэффективный эритропоэз; • снижение продолжительности жизни эритроцитов; • повышение аутогемолиза; • снижение продукции гема.
 Диагноз ЖДА 1. Гемоглобин: снижение гемоглобина ниже возрастной нормы. 2. Параметры эритроцитов: МСV, MCHC ниже, чем возрастная норма. Расширение ширины распределения эритроцитов как один из лучших скринингов дефицита железа. 3. Мазок крови: гипохромия, микроцитоз эритроцитов, возникает при гемоглобине менее 100 гр/л.
Диагноз ЖДА 1. Гемоглобин: снижение гемоглобина ниже возрастной нормы. 2. Параметры эритроцитов: МСV, MCHC ниже, чем возрастная норма. Расширение ширины распределения эритроцитов как один из лучших скринингов дефицита железа. 3. Мазок крови: гипохромия, микроцитоз эритроцитов, возникает при гемоглобине менее 100 гр/л.
 Диагноз ЖДА 4. Число ретикулоцитов: обычно нормальное, в некоторых случаях (при кровотечениях) ретикулоцитоз 30 - 40 %. 5. Уровень тромбоцитов: варьирует от тромбоцитопении до тромбоцитоза. Тромбоцитопения при ЖДА обусловлена тяжестью анемии, тромбоцитоз обусловлен кровоточивостью (чаще кишечника). 6. Свободный протопорфирин эритроцитов: повышение протопорфирина в нормобластах.
Диагноз ЖДА 4. Число ретикулоцитов: обычно нормальное, в некоторых случаях (при кровотечениях) ретикулоцитоз 30 - 40 %. 5. Уровень тромбоцитов: варьирует от тромбоцитопении до тромбоцитоза. Тромбоцитопения при ЖДА обусловлена тяжестью анемии, тромбоцитоз обусловлен кровоточивостью (чаще кишечника). 6. Свободный протопорфирин эритроцитов: повышение протопорфирина в нормобластах.
 Диагноз ЖДА 7. Сывороточный ферритин: снижение. 8. Сывороточное железо: снижено. 9. Повышение ОЖСС. 10. Железо в костном мозге: отсутствует. 11. Процент насыщения железа: снижен менее 20 %.
Диагноз ЖДА 7. Сывороточный ферритин: снижение. 8. Сывороточное железо: снижено. 9. Повышение ОЖСС. 10. Железо в костном мозге: отсутствует. 11. Процент насыщения железа: снижен менее 20 %.
 Дифференциальная диагностика • • • Гемоглобинопатии: талассемии, гемоглобин Koll, гемоглобин Lepore, гемоглобин H, гемоглобин E; отравления свинцом, изониазидом; сидероахрестические анемии: наследственные и приобретенные (лекарственноиндуцированные, РА, полиартрит, карцинома, лейкозы, нефротический синдром; дефицит меди; все состояния, связанные с кровотечениями.
Дифференциальная диагностика • • • Гемоглобинопатии: талассемии, гемоглобин Koll, гемоглобин Lepore, гемоглобин H, гемоглобин E; отравления свинцом, изониазидом; сидероахрестические анемии: наследственные и приобретенные (лекарственноиндуцированные, РА, полиартрит, карцинома, лейкозы, нефротический синдром; дефицит меди; все состояния, связанные с кровотечениями.
 ЛЕЧЕНИЕ. Советы по питанию • Грудное вскармливание (по крайней мере до 6 месяцев). • Обогащать железом все приготовляемые блюда до 1 года из расчета 6 - 12 мг/л. • Рекомендовать обогащенные железом каши с 6 месяцев до 1 года. • Если причиной ЖДА является непереносимость коровьего молока, рекомендовать переход на соевые продукты.
ЛЕЧЕНИЕ. Советы по питанию • Грудное вскармливание (по крайней мере до 6 месяцев). • Обогащать железом все приготовляемые блюда до 1 года из расчета 6 - 12 мг/л. • Рекомендовать обогащенные железом каши с 6 месяцев до 1 года. • Если причиной ЖДА является непереносимость коровьего молока, рекомендовать переход на соевые продукты.
 ЛЕЧЕНИЕ. Советы по питанию • Дополнительно назначать препараты железа детям с малым весом при рождении: детям с весом от 1, 5 кг до 2. 0 кг - 2 мг/кг/день дополнительного железа; 1. 0 кг до 1, 5 кг - 3 мг/кг/день, от 1. 0 кг до 0. 5 кг - 4 мг/кг/день • Профилактика: назначение препаратов железа в каплях: доношенным - 1 мг/кг/сутки с 4 месяцев, недоношенным 2 - 4 мг/кг/сутки с 2 - х месяцев.
ЛЕЧЕНИЕ. Советы по питанию • Дополнительно назначать препараты железа детям с малым весом при рождении: детям с весом от 1, 5 кг до 2. 0 кг - 2 мг/кг/день дополнительного железа; 1. 0 кг до 1, 5 кг - 3 мг/кг/день, от 1. 0 кг до 0. 5 кг - 4 мг/кг/день • Профилактика: назначение препаратов железа в каплях: доношенным - 1 мг/кг/сутки с 4 месяцев, недоношенным 2 - 4 мг/кг/сутки с 2 - х месяцев.
 ЛЕЧЕНИЕ. Советы по питанию • Устранение факторов риска анемии. • Добавлять продукты, облегчающие всасывание железа: витамин С (цитрусовые, томаты), мясо, рыба. • Исключать: чай, фосфаты, элементы вегетарианской диеты, которые ингибируют всасывание железа.
ЛЕЧЕНИЕ. Советы по питанию • Устранение факторов риска анемии. • Добавлять продукты, облегчающие всасывание железа: витамин С (цитрусовые, томаты), мясо, рыба. • Исключать: чай, фосфаты, элементы вегетарианской диеты, которые ингибируют всасывание железа.
 ЛЕЧЕНИЕ Преимущественно назначать препараты внутрь и редко парентеральные из - за побочных эффектов: аллергические реакции, постинъекционные абсцессы, флебиты, гипотензия, увеличение риска бактериальных инфекций вплоть до сепсиса, гемосидероз и др. Препараты закисного (двухвалентного) железа лучше всасываются, чем окисного (трехвалентного).
ЛЕЧЕНИЕ Преимущественно назначать препараты внутрь и редко парентеральные из - за побочных эффектов: аллергические реакции, постинъекционные абсцессы, флебиты, гипотензия, увеличение риска бактериальных инфекций вплоть до сепсиса, гемосидероз и др. Препараты закисного (двухвалентного) железа лучше всасываются, чем окисного (трехвалентного).
 ЛЕЧЕНИЕ Суточная доза составляет по элементарному железу 5 - 6 мг/кг/сутки; большие дозы не увеличивают эффективность лечения, но дают большие побочные эффекты (расстройство функций ЖКТ, вплоть до изъязвлений, непроходимости, стеноза; увеличивают риск развития кишечных инфекций), суточная доза делится на 3 приема. В первые несколько дней лечения для установления переносимости препарата доза может быть в 2 раза меньше.
ЛЕЧЕНИЕ Суточная доза составляет по элементарному железу 5 - 6 мг/кг/сутки; большие дозы не увеличивают эффективность лечения, но дают большие побочные эффекты (расстройство функций ЖКТ, вплоть до изъязвлений, непроходимости, стеноза; увеличивают риск развития кишечных инфекций), суточная доза делится на 3 приема. В первые несколько дней лечения для установления переносимости препарата доза может быть в 2 раза меньше.
 ЛЕЧЕНИЕ Длительность назначения железа в лечебной дозе должна быть не менее 3 месяцев, ибо на 1 этапе - это купирующая терапия, восполняющая уровень гемоглобина и периферические запасы железа (обычно около 1 - 1, 5 месяцев); на 2 этапе необходимо восстановить тканевые запасы железа и на 3 - осуществить противорецидивные мероприятия.
ЛЕЧЕНИЕ Длительность назначения железа в лечебной дозе должна быть не менее 3 месяцев, ибо на 1 этапе - это купирующая терапия, восполняющая уровень гемоглобина и периферические запасы железа (обычно около 1 - 1, 5 месяцев); на 2 этапе необходимо восстановить тканевые запасы железа и на 3 - осуществить противорецидивные мероприятия.
 ЛЕЧЕНИЕ Препараты железа надо давать в промежутке между едой и запивать их свежими фруктовыми или овощными соками (особенно хороши цитрусовые соки). Нельзя запивать препараты железа молоком. Одновременное назначение с препаратами железа витаминов С, Е увеличивает эффективность лечения.
ЛЕЧЕНИЕ Препараты железа надо давать в промежутке между едой и запивать их свежими фруктовыми или овощными соками (особенно хороши цитрусовые соки). Нельзя запивать препараты железа молоком. Одновременное назначение с препаратами железа витаминов С, Е увеличивает эффективность лечения.
 ЛЕЧЕНИЕ Нет необходимости одновременно назначать витамины В 6, В 12 и фолиевую кислоту - при отсутствии показаний. Показаниями для парентерального назначения препаратов железа являются: наличие патологии кишечника с нарушенным всасыванием (синдромы мальабсорбции, энтериты, язвенно некротический энтероколит), непереносимость принимаемых внутрь препаратов железа.
ЛЕЧЕНИЕ Нет необходимости одновременно назначать витамины В 6, В 12 и фолиевую кислоту - при отсутствии показаний. Показаниями для парентерального назначения препаратов железа являются: наличие патологии кишечника с нарушенным всасыванием (синдромы мальабсорбции, энтериты, язвенно некротический энтероколит), непереносимость принимаемых внутрь препаратов железа.
 ЛЕЧЕНИЕ Старшим детям суточная доза элементарного железа - 100 - 200 мг/день в 3 приема. Ответ на терапию: пик ретикулоцитов на 5 - 10 день от начала ферротерапии. Плохой ответ на терапию препаратами железа: • недостаточное или нерегулярное введение препаратов железа; • недостаточная доза; • неэффективный препарат; • персистирующее или нераспознанное кровотечение; • неправильный диагноз;
ЛЕЧЕНИЕ Старшим детям суточная доза элементарного железа - 100 - 200 мг/день в 3 приема. Ответ на терапию: пик ретикулоцитов на 5 - 10 день от начала ферротерапии. Плохой ответ на терапию препаратами железа: • недостаточное или нерегулярное введение препаратов железа; • недостаточная доза; • неэффективный препарат; • персистирующее или нераспознанное кровотечение; • неправильный диагноз;
 ЛЕЧЕНИЕ Заболевания, препятствующие всасыванию железа: • инфекции, злокачественные заболевания, заболевания печени и почек, сопутствующие дефициты витамина В 12, фолиевой кислоты, тириоидных гормонов, отравления свинцом; • повреждения всасывания жкт (антациды, лечение пептических язв.
ЛЕЧЕНИЕ Заболевания, препятствующие всасыванию железа: • инфекции, злокачественные заболевания, заболевания печени и почек, сопутствующие дефициты витамина В 12, фолиевой кислоты, тириоидных гормонов, отравления свинцом; • повреждения всасывания жкт (антациды, лечение пептических язв.
 ЛЕЧЕНИЕ Токсичность препаратов железа: 1. Острая 2. Хроническая Острая возникает исключительно у детей, после приема 10 таблеток и может привести к летальному исходу. Большие количества перорального железа вызывают: некротический гастроэнтерит с рвотой, болью в животе и кровавой диарреей с одышкой, нарушением сознания и шоком. Часто после этого наступает некоторое улучшение, но за ним следует тяжелый метаболический ацидоз, кома и смерть.
ЛЕЧЕНИЕ Токсичность препаратов железа: 1. Острая 2. Хроническая Острая возникает исключительно у детей, после приема 10 таблеток и может привести к летальному исходу. Большие количества перорального железа вызывают: некротический гастроэнтерит с рвотой, болью в животе и кровавой диарреей с одышкой, нарушением сознания и шоком. Часто после этого наступает некоторое улучшение, но за ним следует тяжелый метаболический ацидоз, кома и смерть.
 ЛЕЧЕНИЕ Лечение: 1) промывание желудка; 2) лаваж карбонатными растворами для образования нерастворимых солей железа; 3) инфузия дефероксамина продолжительная внутривенная; 4) мероприятия против шока и метаболического ацидоза. Хроническая: гемохроматоз или гемосидероз, характеризуется отложением избытка железа в сердце; печени, поджелудочной железе и в других органах, что может привести к органной недостаточности и смерти.
ЛЕЧЕНИЕ Лечение: 1) промывание желудка; 2) лаваж карбонатными растворами для образования нерастворимых солей железа; 3) инфузия дефероксамина продолжительная внутривенная; 4) мероприятия против шока и метаболического ацидоза. Хроническая: гемохроматоз или гемосидероз, характеризуется отложением избытка железа в сердце; печени, поджелудочной железе и в других органах, что может привести к органной недостаточности и смерти.
 Постгеморрагические анемии Анемия развивается после резкой однократной кровопотери за счет наружного или внутреннего кровотечения.
Постгеморрагические анемии Анемия развивается после резкой однократной кровопотери за счет наружного или внутреннего кровотечения.
 Постгеморрагические анемии Основные причины острых кровопотерь: 1. Травма паренхиматозных и полостных органов; 2. Носовые кровотечения, травмы конечностей; 3. Аневризмы аорты; 4. Перфорация язв ЖКТ; 5. Внематочная беременность; к/т из вен пищевода, различных участков кишечника.
Постгеморрагические анемии Основные причины острых кровопотерь: 1. Травма паренхиматозных и полостных органов; 2. Носовые кровотечения, травмы конечностей; 3. Аневризмы аорты; 4. Перфорация язв ЖКТ; 5. Внематочная беременность; к/т из вен пищевода, различных участков кишечника.
 Постгеморрагические анемии Клиническая картина обусловлена гиповолемией. При потере общего объема крови: • до 10% - симптомы чаше отсутствуют, иногда отмечается гипотензия, обморочные состояния, холодный пот; • до 20 -30% - ортостатическая сердечнососудистая недостаточность (тахикардия, одышка, головокружение);
Постгеморрагические анемии Клиническая картина обусловлена гиповолемией. При потере общего объема крови: • до 10% - симптомы чаше отсутствуют, иногда отмечается гипотензия, обморочные состояния, холодный пот; • до 20 -30% - ортостатическая сердечнососудистая недостаточность (тахикардия, одышка, головокружение);
 Постгеморрагические анемии • 30 -40% - гиповолемический шок (одышка в покое, жажда, тошнота, адинамия, тахикардия, гипотензия); • до 40 -50% - шоковое состояние (падение АД, исчезновение пульса, компрессионный ателектаз яремных вен).
Постгеморрагические анемии • 30 -40% - гиповолемический шок (одышка в покое, жажда, тошнота, адинамия, тахикардия, гипотензия); • до 40 -50% - шоковое состояние (падение АД, исчезновение пульса, компрессионный ателектаз яремных вен).
 Постгеморрагические анемии • Одномоментная потеря 30% и более объема крови без оказания помощи приводит к смерти. • Патогенез складывается из явлений острой сосудистой недостаточности, обусловленной в первую очередь острым опустошением сосудистого русла, потерей плазмы;
Постгеморрагические анемии • Одномоментная потеря 30% и более объема крови без оказания помощи приводит к смерти. • Патогенез складывается из явлений острой сосудистой недостаточности, обусловленной в первую очередь острым опустошением сосудистого русла, потерей плазмы;
 Постгеморрагические анемии при массивной кровопотере наступает и гипоксия из-за потери эритроцитов, когда эта потеря уже не может быть компенсирована циркуляции за ускорением счет сердечных сокращений. учащения
Постгеморрагические анемии при массивной кровопотере наступает и гипоксия из-за потери эритроцитов, когда эта потеря уже не может быть компенсирована циркуляции за ускорением счет сердечных сокращений. учащения
 Постгеморрагические анемии В лабораторных изменениях выделяют 3 стадии: 1 стадия - рефлекторно-сосудистая компенсация. Единственным признаком в первые сутки является лейкоцитоз до 20 х 10 9/л с нейтрофильным сдвигом влево и гипертромбоцитозом. Уровни эритроциов, гемоглобина и гематокрита не изменяются сразу благодаря компенсаторному сосудистому спазму. ЦВД менее 7 см водного столба.
Постгеморрагические анемии В лабораторных изменениях выделяют 3 стадии: 1 стадия - рефлекторно-сосудистая компенсация. Единственным признаком в первые сутки является лейкоцитоз до 20 х 10 9/л с нейтрофильным сдвигом влево и гипертромбоцитозом. Уровни эритроциов, гемоглобина и гематокрита не изменяются сразу благодаря компенсаторному сосудистому спазму. ЦВД менее 7 см водного столба.
 Постгеморрагические анемии 2 стадия - гидремическая компенсация – снижение количества эритроцитов, Hb, Ht через 1 -3 дня после эпизода кровопотери. Уровни MCV, RDW в пределах нормы. Внутреннее кровотечение может сопровождаться гемолизом вследствие распада гематомы. Кровоизлияние в кишечник может сопровождаться азотемией.
Постгеморрагические анемии 2 стадия - гидремическая компенсация – снижение количества эритроцитов, Hb, Ht через 1 -3 дня после эпизода кровопотери. Уровни MCV, RDW в пределах нормы. Внутреннее кровотечение может сопровождаться гемолизом вследствие распада гематомы. Кровоизлияние в кишечник может сопровождаться азотемией.
 Постгеморрагические анемии 3 стадия - костномозговая компенсация. Уровень ретикулоцитов нарастает через 2 -3 дня, достигая пика на 5 -7 день. Показатели MCV, RDW повышаются. В мазке крови поликилоцитоз, полихромазия и нормобластоз. В костном мозге спустя 3 -5 дней после кровотечения отмечается гиперплазия эритроидного ростка, концентрация эритропоэтина повышается.
Постгеморрагические анемии 3 стадия - костномозговая компенсация. Уровень ретикулоцитов нарастает через 2 -3 дня, достигая пика на 5 -7 день. Показатели MCV, RDW повышаются. В мазке крови поликилоцитоз, полихромазия и нормобластоз. В костном мозге спустя 3 -5 дней после кровотечения отмечается гиперплазия эритроидного ростка, концентрация эритропоэтина повышается.
 Постгеморрагические анемии Количество эритроцитов нормализуется через 4 - 6 недель, уровень гемоглобина через 6 - 8 недель. Через 2 недели после прекращения кровотечения уровень ретикулоцитов. снижается
Постгеморрагические анемии Количество эритроцитов нормализуется через 4 - 6 недель, уровень гемоглобина через 6 - 8 недель. Через 2 недели после прекращения кровотечения уровень ретикулоцитов. снижается
 Постгеморрагические анемии Сохранение ретикулоцитоза и гипертромбоцитоза свидетельствует о продолжающемся кровотечении. Снижение лейкоцитов нормализуется на 3 - 4 день.
Постгеморрагические анемии Сохранение ретикулоцитоза и гипертромбоцитоза свидетельствует о продолжающемся кровотечении. Снижение лейкоцитов нормализуется на 3 - 4 день.
 Постгеморрагические анемии Лечение: 1. Противошоковая терапия. 2. Восстановление объема ОЦК. При потере незначительного объема крови капельное введение солевых растворов, при уменьшении ОЦК на 30% и более - к инфузионной терапии добавляют инфузионные растворы. 3. Прекращение к/т. 4. Переливание препаратов крови отмытых эритроцитов.
Постгеморрагические анемии Лечение: 1. Противошоковая терапия. 2. Восстановление объема ОЦК. При потере незначительного объема крови капельное введение солевых растворов, при уменьшении ОЦК на 30% и более - к инфузионной терапии добавляют инфузионные растворы. 3. Прекращение к/т. 4. Переливание препаратов крови отмытых эритроцитов.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • Гемолитические анемии (ГА) - группа заболеваний, для которых характерно повышенное разрушение эритроцитов, обусловленное сокращением продолжительности их жизни. • Удельный вес ГА среди других заболеваний крови составляет 5, 3%, а среди анемических состояний - 11, 5%.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • Гемолитические анемии (ГА) - группа заболеваний, для которых характерно повышенное разрушение эритроцитов, обусловленное сокращением продолжительности их жизни. • Удельный вес ГА среди других заболеваний крови составляет 5, 3%, а среди анемических состояний - 11, 5%.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • Преждевременное разрушение эритроцитов возникает вследствие эритроцитарных повреждений: • нарушения мембраны эритроцитов, • ферментов и структуры гемоглобина, и внутрисосудистые изменения, связанные с иммунными и не иммунными механизмами.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • Преждевременное разрушение эритроцитов возникает вследствие эритроцитарных повреждений: • нарушения мембраны эритроцитов, • ферментов и структуры гемоглобина, и внутрисосудистые изменения, связанные с иммунными и не иммунными механизмами.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ ГА подразделяют на наследственные и приобретенные. Классификация наследственных ГА: I. Дефекты мембран.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ ГА подразделяют на наследственные и приобретенные. Классификация наследственных ГА: I. Дефекты мембран.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ А. Первичный дефект мембраны со специфическими морфологическими изменениями: 1. Наследственный сфероцитоз. 2. Наследственный эллиптоцитоз. 3. Наследственный стоматоцитоз: а) с повышенной осмотической стойкостью; б) с пониженной осмотической стойкостью; в) с нормальной осмотической стойкостью; г)с Rh null
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ А. Первичный дефект мембраны со специфическими морфологическими изменениями: 1. Наследственный сфероцитоз. 2. Наследственный эллиптоцитоз. 3. Наследственный стоматоцитоз: а) с повышенной осмотической стойкостью; б) с пониженной осмотической стойкостью; в) с нормальной осмотической стойкостью; г)с Rh null
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ В. Изменения фосфолипидного состава: снижение лецитина (фосфатидилхолина). Г. Наследственный дефицит АТФ-азы. Д. Вторичный дефект мембраны: беталипопротеинемия. II. Дефект ферментов эритроцитов.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ В. Изменения фосфолипидного состава: снижение лецитина (фосфатидилхолина). Г. Наследственный дефицит АТФ-азы. Д. Вторичный дефект мембраны: беталипопротеинемия. II. Дефект ферментов эритроцитов.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ А. Дефектов потенциалов энергии: 1. Гексокиназы; 2. Глюкозо-фосфат-изомеразы. 3. Фосфофруктокиназы. 4. Тирозоизофосфатизомеразы. 5. Фосфоглицерат киназы. 6. 2, 3 -дифосфоглицеромутазы. 7. Пируваткиназы.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ А. Дефектов потенциалов энергии: 1. Гексокиназы; 2. Глюкозо-фосфат-изомеразы. 3. Фосфофруктокиназы. 4. Тирозоизофосфатизомеразы. 5. Фосфоглицерат киназы. 6. 2, 3 -дифосфоглицеромутазы. 7. Пируваткиназы.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ В. Уменьшение потенциальных дефектов: 1. Глюкозо-6 -фосфатдегидрогенеза. III. Дефекты гемоглобина. А. Дефект гена: наследственная эритропоэтическая порфирия.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ В. Уменьшение потенциальных дефектов: 1. Глюкозо-6 -фосфатдегидрогенеза. III. Дефекты гемоглобина. А. Дефект гена: наследственная эритропоэтическая порфирия.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ В. Дефект глобина: гемоглобинопатии (Hb. S, C, H, M). Количественные: 2. альфаи бета-талассемии.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ В. Дефект глобина: гемоглобинопатии (Hb. S, C, H, M). Количественные: 2. альфаи бета-талассемии.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Приобретенные ГА. I. Иммунные. А. Изоиммунные. 1. ГБН. Переливание 2. несовместимой крови по группе.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Приобретенные ГА. I. Иммунные. А. Изоиммунные. 1. ГБН. Переливание 2. несовместимой крови по группе.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ 1. Идиопатическая. а) С тепловыми антителами; в) с холодовыми АТ; г) с холодовыми+тепловыми (Доната-Ландштейнера АТ).
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ 1. Идиопатическая. а) С тепловыми антителами; в) с холодовыми АТ; г) с холодовыми+тепловыми (Доната-Ландштейнера АТ).
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ 2. Вторичные Инфекции: А. вирусные инфекции - ВЭБ, ЦМВ, гепатит, ВПГ, зостер, корь, грипп, вирус коксаки В, ВИЧ; бактериальные - стрептококк, тиф, сепси, обусловленный кишечной палочкой, микоплазма (атипичная пневмония).
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ 2. Вторичные Инфекции: А. вирусные инфекции - ВЭБ, ЦМВ, гепатит, ВПГ, зостер, корь, грипп, вирус коксаки В, ВИЧ; бактериальные - стрептококк, тиф, сепси, обусловленный кишечной палочкой, микоплазма (атипичная пневмония).
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ В. Лекарства и химикаты: хинин, хинидин, фенацетин, аминосалициловая кислота, кефлин, пенициллин, тетрациклин, римфапицин, сульфониламиды, пирамидин, инсулин; яды.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ В. Лекарства и химикаты: хинин, хинидин, фенацетин, аминосалициловая кислота, кефлин, пенициллин, тетрациклин, римфапицин, сульфониламиды, пирамидин, инсулин; яды.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ с) Гематологические заболевания: лейкозы, лимфомы, лимфопролиферативный синдром, ИТП (синдром Эвенса), пароксизмальная холодовая гемоглобинурия, ПНГ.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ с) Гематологические заболевания: лейкозы, лимфомы, лимфопролиферативный синдром, ИТП (синдром Эвенса), пароксизмальная холодовая гемоглобинурия, ПНГ.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Д) Иммунные заболевания: СКВ, узелковый периартериит, дерматомиозит, РА, язвеннонекротический колит, агаммаглобулинемия, синдром Вискота. Олдрича, дисгаммаглобулинемия, дефицит Ig. A, Кумб-позитивная аутоиммунная ГА, гепатит.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Д) Иммунные заболевания: СКВ, узелковый периартериит, дерматомиозит, РА, язвеннонекротический колит, агаммаглобулинемия, синдром Вискота. Олдрича, дисгаммаглобулинемия, дефицит Ig. A, Кумб-позитивная аутоиммунная ГА, гепатит.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Е) Опухоли: тератома яичников, дермоиды, тимома, карциномы.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Е) Опухоли: тератома яичников, дермоиды, тимома, карциномы.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Подходы к диагностике ГА. 1. Клинические признаки, которые говорят о наличии ГА. 2. Лабораторные признаки. 3. Определение причин, приводящих к гемолизу.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Подходы к диагностике ГА. 1. Клинические признаки, которые говорят о наличии ГА. 2. Лабораторные признаки. 3. Определение причин, приводящих к гемолизу.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • • • Типы гемолиза: внутриклеточный и внутрисосудистый. Признаки внутриклеточного гемолиза: 1. Повышен уровень непрямого билирубина. 2. Повышен уровень уробилиногена в моче и каловых массах Признаки внутсосудистого гемолиза: 1. Повышен уровень свободного гемоглобина в плазме. 2. Гемоглобинурия
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • • • Типы гемолиза: внутриклеточный и внутрисосудистый. Признаки внутриклеточного гемолиза: 1. Повышен уровень непрямого билирубина. 2. Повышен уровень уробилиногена в моче и каловых массах Признаки внутсосудистого гемолиза: 1. Повышен уровень свободного гемоглобина в плазме. 2. Гемоглобинурия
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Подходы к диагностике ГА. • 1. Клинические признаки, которые говорят о наличии ГА; • 2. Лабораторные признаки. • 3. Определение причин, приводящих к гемолизу.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Подходы к диагностике ГА. • 1. Клинические признаки, которые говорят о наличии ГА; • 2. Лабораторные признаки. • 3. Определение причин, приводящих к гемолизу.
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • Признаки гемолиза: • Ретикулоцитозом - часто 10 -20%, редко выше 80%. • 2. Повышен средний корпускулярный объем эритроцита (MCV) вследствие повышенного ретикулоцитоза. • 3. Повышен нормабластоз в периферической крови. • 4. Специфические морфологические признаки сфероциты, серповидноклеточные эритроциты, базофильная пунктация, шистоциты и др. •
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • Признаки гемолиза: • Ретикулоцитозом - часто 10 -20%, редко выше 80%. • 2. Повышен средний корпускулярный объем эритроцита (MCV) вследствие повышенного ретикулоцитоза. • 3. Повышен нормабластоз в периферической крови. • 4. Специфические морфологические признаки сфероциты, серповидноклеточные эритроциты, базофильная пунктация, шистоциты и др. •
 ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • 5. Эритроидная гиперплазия в костном мозге соотношение эритро/лейко повышено - 1: 1 за счет гиперплазии красного ростка. • 6. Транзиторные эритробластпенические кризы, связанные с парвовирусом В 19. • 7. Костные изменения, которые видны при рентгенографии костей. • 8. Снижение продолжительности жизни эритроцитов, которое проявляется при исследовании с хромом. • 9. Непрямая гипербилирубинемия.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ • 5. Эритроидная гиперплазия в костном мозге соотношение эритро/лейко повышено - 1: 1 за счет гиперплазии красного ростка. • 6. Транзиторные эритробластпенические кризы, связанные с парвовирусом В 19. • 7. Костные изменения, которые видны при рентгенографии костей. • 8. Снижение продолжительности жизни эритроцитов, которое проявляется при исследовании с хромом. • 9. Непрямая гипербилирубинемия.
 АПЛАСТИЧЕСКИЕ АНЕМИИ • АА - состояние, характеризующееся угнетением продукции стволовых клеток одного, двух или всех ростков кроветворения в костном мозге, результатом которого является панцитопения периферической крови. • Классификация: • Приобретенная • Наследственная
АПЛАСТИЧЕСКИЕ АНЕМИИ • АА - состояние, характеризующееся угнетением продукции стволовых клеток одного, двух или всех ростков кроветворения в костном мозге, результатом которого является панцитопения периферической крови. • Классификация: • Приобретенная • Наследственная
 АПЛАСТИЧЕСКИЕ АНЕМИИ • Тяжесть АА определяется следующими тремя признаками: • абсолютное количество гранулоцитов в ОАК менее 500 /мм 3; • тромбоцитов менее 20 000 /мм 3; • ретикулоцитов менее 40 000/мм 3; • Эпидемиология. Частота ПАА в США и Европе составляет 2 - 6 случаев на 1. 000 детского населения в год. • Распределение по полу м: д = 1 : 1. • В 2 - 3 раза больше на Дальнем Востоке.
АПЛАСТИЧЕСКИЕ АНЕМИИ • Тяжесть АА определяется следующими тремя признаками: • абсолютное количество гранулоцитов в ОАК менее 500 /мм 3; • тромбоцитов менее 20 000 /мм 3; • ретикулоцитов менее 40 000/мм 3; • Эпидемиология. Частота ПАА в США и Европе составляет 2 - 6 случаев на 1. 000 детского населения в год. • Распределение по полу м: д = 1 : 1. • В 2 - 3 раза больше на Дальнем Востоке.
 АПЛАСТИЧЕСКИЕ АНЕМИИ • Клиника: связана и зависит от тяжести панцитопении в ОАК. • Геморрагический синдром обычно возникает первым и зависит от количества тромбоцитов. Проявляется петехиальной сыпью, экхимозами, носовыми кровотечениями, кровоточивостью слизистых. • Нейтропения причина язвенного стоматита, бактериальных инфекций, лихорадки. • Анемия: бледность, утомляемость, тахикардия.
АПЛАСТИЧЕСКИЕ АНЕМИИ • Клиника: связана и зависит от тяжести панцитопении в ОАК. • Геморрагический синдром обычно возникает первым и зависит от количества тромбоцитов. Проявляется петехиальной сыпью, экхимозами, носовыми кровотечениями, кровоточивостью слизистых. • Нейтропения причина язвенного стоматита, бактериальных инфекций, лихорадки. • Анемия: бледность, утомляемость, тахикардия.
 АПЛАСТИЧЕСКИЕ АНЕМИИ • Диагностические критерии: • общий анализ крови + формула + тромбоциты + ретикулоциты; • миелограмма из трех анатомических точек; • трепанобиопсия (клеточность < 25%); • циогенетические исследования костного мозга, периферической крови (тест на ломкость хромосом); • иммунологическое исследование клеток костного мозга (иммунофенотипирование) с определением СД 34+ клеток.
АПЛАСТИЧЕСКИЕ АНЕМИИ • Диагностические критерии: • общий анализ крови + формула + тромбоциты + ретикулоциты; • миелограмма из трех анатомических точек; • трепанобиопсия (клеточность < 25%); • циогенетические исследования костного мозга, периферической крови (тест на ломкость хромосом); • иммунологическое исследование клеток костного мозга (иммунофенотипирование) с определением СД 34+ клеток.
 АПЛАСТИЧЕСКИЕ АНЕМИИ • Титр РНК, ДНК, проба Кумбса, рематоидный фактор, пробы печени, туберкулиновый тест; • Детальный анамнез заболевания: токсины, облучение, лекарства, наследственные АА; • серологические исследования на вирусы в частности на вирус ГА, парвовирусы, ГВ, ГС, ВИЧ, ВЭБ, парвовирус В 19 и др. ; • содержание В 12 в сыворотке и эритроцитах, фолиевой кислоты; • Проба Хема; • скелетограмма и рентгенограмма.
АПЛАСТИЧЕСКИЕ АНЕМИИ • Титр РНК, ДНК, проба Кумбса, рематоидный фактор, пробы печени, туберкулиновый тест; • Детальный анамнез заболевания: токсины, облучение, лекарства, наследственные АА; • серологические исследования на вирусы в частности на вирус ГА, парвовирусы, ГВ, ГС, ВИЧ, ВЭБ, парвовирус В 19 и др. ; • содержание В 12 в сыворотке и эритроцитах, фолиевой кислоты; • Проба Хема; • скелетограмма и рентгенограмма.
 АПЛАСТИЧЕСКИЕ АНЕМИИ • Схема выбора тактики терапии тяжелых форм ПАА: • наличие HLA - идентичного родственного донора ТКМ; • при отсутствии - ИСТ.
АПЛАСТИЧЕСКИЕ АНЕМИИ • Схема выбора тактики терапии тяжелых форм ПАА: • наличие HLA - идентичного родственного донора ТКМ; • при отсутствии - ИСТ.


