АНЕМИИ лекция.ppt
- Количество слайдов: 50
 АНЕМИИ определение -классификация -диагностика железодефицитной анемии (ЖДА) -дифференциальная диагностика - лечение железодефицитной анемии - • Доцент каф. Факультетской терапии • КУЧМА ГАЛИНА БОРИСОВНА
АНЕМИИ определение -классификация -диагностика железодефицитной анемии (ЖДА) -дифференциальная диагностика - лечение железодефицитной анемии - • Доцент каф. Факультетской терапии • КУЧМА ГАЛИНА БОРИСОВНА
 Анемия – патологическое состояние, характеризующееся снижением количества эритроцитов и/ или Hb в единице объема крови вследствие их общего уменьшения в организме. При анемиях общий объем крови в сосудистом русле может быть: * нормальным (нормоволемия), * увеличенным (гиперволемия), * сниженным (гиповолемия).
Анемия – патологическое состояние, характеризующееся снижением количества эритроцитов и/ или Hb в единице объема крови вследствие их общего уменьшения в организме. При анемиях общий объем крови в сосудистом русле может быть: * нормальным (нормоволемия), * увеличенным (гиперволемия), * сниженным (гиповолемия).
 Основная функция эритроцитов и Hb – перенос кислорода и углекислого газа. Эта функция не выполнима: • • при уменьшении количества эритроцитов; при уменьшении количества Hb; при появлении незрелых эритроцитов; при наличии эритроцитов с наследственным дефектом; • потере способности Hb связываться с О 2.
Основная функция эритроцитов и Hb – перенос кислорода и углекислого газа. Эта функция не выполнима: • • при уменьшении количества эритроцитов; при уменьшении количества Hb; при появлении незрелых эритроцитов; при наличии эритроцитов с наследственным дефектом; • потере способности Hb связываться с О 2.
 ПАТОГЕНЕТИЧЕСКАЯ КЛАССИФИКАЦИЯ I Анемии вследствие кровопотерь: *острые постгеморрагические анемии *хронические постгеморрагические анемии II Анемии вследствие нарушенного кровообразования: 1) Нарушение образования Нв: • железодефицитные анемии (ЖДА) • сидероахрестические анемии (связанные с нарушением синтеза или утилизации порфиринов)
ПАТОГЕНЕТИЧЕСКАЯ КЛАССИФИКАЦИЯ I Анемии вследствие кровопотерь: *острые постгеморрагические анемии *хронические постгеморрагические анемии II Анемии вследствие нарушенного кровообразования: 1) Нарушение образования Нв: • железодефицитные анемии (ЖДА) • сидероахрестические анемии (связанные с нарушением синтеза или утилизации порфиринов)
 2) Анемии, связанные с нарушением синтеза ДНК и РНК (мегалобластные ): * В 12 - дефицитная анемия (Аддисона-Бирмера) * Фолиеводефицитная анемия 3) Анемии, связанные с нарушением процессов деления эритроцитов (дизэритропоэтические ): * наследственные * приобретенные 4) Анемии, связанные с угнетением процессов пролиферации клеток костного мозга (гипо-, апластические) * наследственные * приобретенные воздействие токсических факторов: бензол, цитостатики, ХПН, угнетение костного мозга при лейкозах
2) Анемии, связанные с нарушением синтеза ДНК и РНК (мегалобластные ): * В 12 - дефицитная анемия (Аддисона-Бирмера) * Фолиеводефицитная анемия 3) Анемии, связанные с нарушением процессов деления эритроцитов (дизэритропоэтические ): * наследственные * приобретенные 4) Анемии, связанные с угнетением процессов пролиферации клеток костного мозга (гипо-, апластические) * наследственные * приобретенные воздействие токсических факторов: бензол, цитостатики, ХПН, угнетение костного мозга при лейкозах
 III Анемии вследствие повышенного кроверазрушения (гемолитические) 1) Наследственные: • нарушение мембраны эритроцитов (эритроцитопатии – микросфероцитоз, болезнь Минковского-Шоффара); • нарушение активности ферментов эритроцитов (энзимпатии); • нарушение структуры и синтеза Нв (талласемия, серповидно-клеточная анемия)
III Анемии вследствие повышенного кроверазрушения (гемолитические) 1) Наследственные: • нарушение мембраны эритроцитов (эритроцитопатии – микросфероцитоз, болезнь Минковского-Шоффара); • нарушение активности ферментов эритроцитов (энзимпатии); • нарушение структуры и синтеза Нв (талласемия, серповидно-клеточная анемия)
 2) Приобретенные гемолитические анемии: * воздействие антител (изоиммунные, трансиммунные, гетероиммунные, аутоиммунные); * изменение структуры мембраны эритроцита, в результате соматической мутации (болезнь Маркиафавы-Микели); * механическое повреждением оболочки эритроцитов (маршевая , протезированный клапан сердца); • химическое повреждение эритроцитов (гемолитические яды); • разрушением эритроцитов паразитами (плазмодии малярии). IV анемии при синдроме - ДВС
2) Приобретенные гемолитические анемии: * воздействие антител (изоиммунные, трансиммунные, гетероиммунные, аутоиммунные); * изменение структуры мембраны эритроцита, в результате соматической мутации (болезнь Маркиафавы-Микели); * механическое повреждением оболочки эритроцитов (маршевая , протезированный клапан сердца); • химическое повреждение эритроцитов (гемолитические яды); • разрушением эритроцитов паразитами (плазмодии малярии). IV анемии при синдроме - ДВС
 • • Железодефицитные В 12 дефицитные Гемолитические Апластические
• • Железодефицитные В 12 дефицитные Гемолитические Апластические
 В зависимости от диаметра эритроцита анемии могут быть: * Микроцитарными (ЖДА) * Нормоцитарными (острая кровопотеря, АА) * Макроцитарными (В 12 ДА) По уровню гемоглобина определяют степень тяжести анемии: • • легкие средней степени тяжелые крайне тяжелые (Hb 90 – 119 г/л); (Hb 70 - 89 г/л); (Hb 40 – 74 г/л); (Hb < 40 г/л).
В зависимости от диаметра эритроцита анемии могут быть: * Микроцитарными (ЖДА) * Нормоцитарными (острая кровопотеря, АА) * Макроцитарными (В 12 ДА) По уровню гемоглобина определяют степень тяжести анемии: • • легкие средней степени тяжелые крайне тяжелые (Hb 90 – 119 г/л); (Hb 70 - 89 г/л); (Hb 40 – 74 г/л); (Hb < 40 г/л).
 По степени регенерации (способность костного мозга к продукции новых эритроцитов) различают: * гиперрегенераторные - ретикулоциты >10% (В 12 ДА, ГА, кровопотеря); * гипорегенераторные - ретикулоцитов < 5% (апластическая анемия). По типу кроветворения выделяют: * анемии с эритробластическим типом кроветворения * анемии с мегалобластичесим типом кроветворения (В 12 ДА).
По степени регенерации (способность костного мозга к продукции новых эритроцитов) различают: * гиперрегенераторные - ретикулоциты >10% (В 12 ДА, ГА, кровопотеря); * гипорегенераторные - ретикулоцитов < 5% (апластическая анемия). По типу кроветворения выделяют: * анемии с эритробластическим типом кроветворения * анемии с мегалобластичесим типом кроветворения (В 12 ДА).
 Исследование костного мозга при В 12 дефицитной анемии: мегалобластический эритропоэз • длинной стрелкой показан мегалобласт • короткой – овальный макроцит.
Исследование костного мозга при В 12 дефицитной анемии: мегалобластический эритропоэз • длинной стрелкой показан мегалобласт • короткой – овальный макроцит.
 По цветовому показателю различают: • нормохромные 0, 8 -1, 0 (апластическая анемия) • гипохромные < 0, 8 • гиперхромные >1. 0 (ЖДА) (В 12 ДА, гемолитичекие)
По цветовому показателю различают: • нормохромные 0, 8 -1, 0 (апластическая анемия) • гипохромные < 0, 8 • гиперхромные >1. 0 (ЖДА) (В 12 ДА, гемолитичекие)
 Железодефицитная анемия – самый распространенный анемический синдром • ЖДА составляет 80% от всех анемий • Около 12% женщин детородного возраста страдают ЖДА • Латентный дефицит железа в некоторых регионах России достигает 50% • Мужчины больные ЖДА составляют 2%
Железодефицитная анемия – самый распространенный анемический синдром • ЖДА составляет 80% от всех анемий • Около 12% женщин детородного возраста страдают ЖДА • Латентный дефицит железа в некоторых регионах России достигает 50% • Мужчины больные ЖДА составляют 2%
 Железодефицитная анемия (ЖДА) – клинико–гематологический синдром, характеризующийся нарушением синтеза гемоглобина в результате дефицита железа, развивающегося на фоне различных патологических (физиологических) процессов, и проявляющийся признаками анемии и сидеропении.
Железодефицитная анемия (ЖДА) – клинико–гематологический синдром, характеризующийся нарушением синтеза гемоглобина в результате дефицита железа, развивающегося на фоне различных патологических (физиологических) процессов, и проявляющийся признаками анемии и сидеропении.
 Причины развития ЖДА I ХРОНИЧЕСКИЕ КРОВОПОТЕРИ • ГИПЕРПОЛИМЕНОРЕЯ • ХРОНИЧЕСКИЕ КРОВОТЕЧЕНИЯ ИЗ ЖКТ (язвенная болезнь, эрозивный гастрит, геморрой, опухоли, неспецифический язвенный колит) • ДРУГИЕ КРОВОПОТЕРИ: - легочные (бронхоэктазы, рак); - с мочой (МКБ, полипоз, рак мочевого пузыря); - хронический гемодиализ ; - невидимые или незначительные кровопотери из слизистых ( болезнь Рандю-Ослера). • ЯТРОГЕННЫЕ КРОВОПОТЕРИ - повторные заборы крови для исследований, - кровопускание , использование пиявок
Причины развития ЖДА I ХРОНИЧЕСКИЕ КРОВОПОТЕРИ • ГИПЕРПОЛИМЕНОРЕЯ • ХРОНИЧЕСКИЕ КРОВОТЕЧЕНИЯ ИЗ ЖКТ (язвенная болезнь, эрозивный гастрит, геморрой, опухоли, неспецифический язвенный колит) • ДРУГИЕ КРОВОПОТЕРИ: - легочные (бронхоэктазы, рак); - с мочой (МКБ, полипоз, рак мочевого пузыря); - хронический гемодиализ ; - невидимые или незначительные кровопотери из слизистых ( болезнь Рандю-Ослера). • ЯТРОГЕННЫЕ КРОВОПОТЕРИ - повторные заборы крови для исследований, - кровопускание , использование пиявок
 • ДОНОРСТВО У 12% мужчин и у 40% женщин приводит к скрытому дефициту железа • Женщины не должны сдавать кровь чаще, чем 2 раза в год
• ДОНОРСТВО У 12% мужчин и у 40% женщин приводит к скрытому дефициту железа • Женщины не должны сдавать кровь чаще, чем 2 раза в год
 II Повышенная потребность в железе беременность и лактация (400 мг железа идет на построение плода, 150 мг на плаценту, 0. 5 мг/сут поступает в молоко)
II Повышенная потребность в железе беременность и лактация (400 мг железа идет на построение плода, 150 мг на плаценту, 0. 5 мг/сут поступает в молоко)
 • Анемия подростков (ювенильный хлороз) развивается в период полового созревания связана с усиленным ростом тела и ПОВЫШЕННОЙ ПОТРЕБНОСТЬЮ В ЖЕЛЕЗЕ
• Анемия подростков (ювенильный хлороз) развивается в период полового созревания связана с усиленным ростом тела и ПОВЫШЕННОЙ ПОТРЕБНОСТЬЮ В ЖЕЛЕЗЕ
 ПОВЫШЕННАЯ ПОТРЕБНОСТЬ В ЖЕЛЕЗЕ • Хроническая инфекция (туберкулез, ХОБЛ, остеомиелит, опухоль), сопровождается повышенным расходом железа в очаге воспаления. • Глистная инвазия (паразиты активно потребляют железо, снижая его поступление в организм хозяина)
ПОВЫШЕННАЯ ПОТРЕБНОСТЬ В ЖЕЛЕЗЕ • Хроническая инфекция (туберкулез, ХОБЛ, остеомиелит, опухоль), сопровождается повышенным расходом железа в очаге воспаления. • Глистная инвазия (паразиты активно потребляют железо, снижая его поступление в организм хозяина)
 II Дефициту железа могут способствовать занятия спортом • Интенсивные тренировки ( по 40 – 50 км пробега в сутки в течение 7 дней приводят к полной мобилизации железа из депо • В период интенсивных тренировок, спортсменам рекомендуется 2 -х недельный прием препаратов железа)
II Дефициту железа могут способствовать занятия спортом • Интенсивные тренировки ( по 40 – 50 км пробега в сутки в течение 7 дней приводят к полной мобилизации железа из депо • В период интенсивных тренировок, спортсменам рекомендуется 2 -х недельный прием препаратов железа)
 III АЛИМЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ (недостаточное поступление железа с пищевыми продуктами) Вегетарианство - социальные причины - психические нарушения
III АЛИМЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ (недостаточное поступление железа с пищевыми продуктами) Вегетарианство - социальные причины - психические нарушения
 IV Нарушение всасывания Факторы влияющие на всасывания железа: 1) соляная кислота желудочного сока; 2) сок 12 -перстной кишки; 3) витамин С, как стабилизирующий фактор двухвалентного железа; 4) скорость прохождения пищевого химуса по тонкой кишке, где происходит всасывание; 5) потребность в железе (в организме, бедном железом, его всасывание больше, чем в организме, насыщенном железом) IV Заболевания приводящие к нарушению всасывания • • Энтериты Резекция тонкого кишечника Синдром недостаточного всасывания Синдром «слепой кишки»
IV Нарушение всасывания Факторы влияющие на всасывания железа: 1) соляная кислота желудочного сока; 2) сок 12 -перстной кишки; 3) витамин С, как стабилизирующий фактор двухвалентного железа; 4) скорость прохождения пищевого химуса по тонкой кишке, где происходит всасывание; 5) потребность в железе (в организме, бедном железом, его всасывание больше, чем в организме, насыщенном железом) IV Заболевания приводящие к нарушению всасывания • • Энтериты Резекция тонкого кишечника Синдром недостаточного всасывания Синдром «слепой кишки»
 * V Нарушение транспорта железа - врожденная антрансферринемия - появление ат к трансферрину - потеря трансферрина при нефротическом синдроме • VI Врожденный дефицит железа * VII Снижение содержание жизненно необходимых металлов
* V Нарушение транспорта железа - врожденная антрансферринемия - появление ат к трансферрину - потеря трансферрина при нефротическом синдроме • VI Врожденный дефицит железа * VII Снижение содержание жизненно необходимых металлов
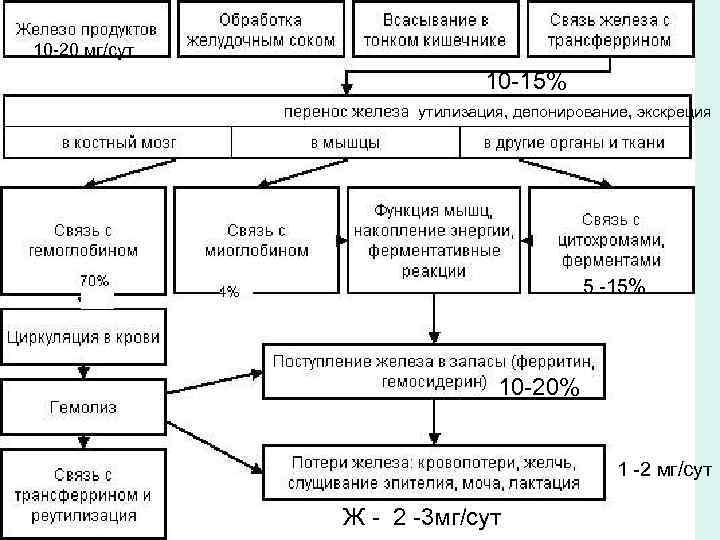 10 -20 мг/сут 10 -15% утилизация, депонирование, экскреция 5 -15% 10 -20% 1 -2 мг/сут Ж - 2 -3 мг/сут
10 -20 мг/сут 10 -15% утилизация, депонирование, экскреция 5 -15% 10 -20% 1 -2 мг/сут Ж - 2 -3 мг/сут
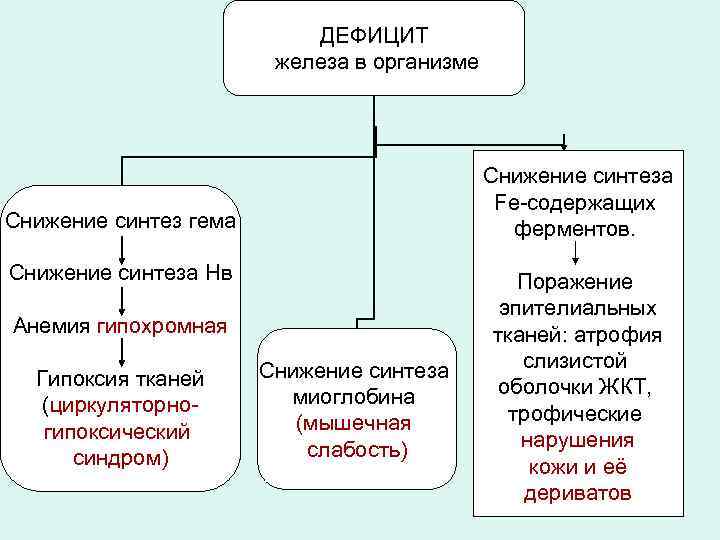 ДЕФИЦИТ железа в организме Снижение синтеза Fe-содержащих ферментов. Снижение синтез гема Снижение синтеза Нв Анемия гипохромная Гипоксия тканей (циркуляторногипоксический синдром) Снижение синтеза миоглобина (мышечная слабость) Поражение эпителиальных тканей: атрофия слизистой оболочки ЖКТ, трофические нарушения кожи и её дериватов
ДЕФИЦИТ железа в организме Снижение синтеза Fe-содержащих ферментов. Снижение синтез гема Снижение синтеза Нв Анемия гипохромная Гипоксия тканей (циркуляторногипоксический синдром) Снижение синтеза миоглобина (мышечная слабость) Поражение эпителиальных тканей: атрофия слизистой оболочки ЖКТ, трофические нарушения кожи и её дериватов
 Клинические проявления ЖДА * циркуляторно-гипоксический синдром • головокружение, слабость, быстрая утомляемость, одышка, тахикардия, наклонность к обморокам, особенно в душных помещениях, ортостатический коллапс, мелькание «мушек» перед глазами, снижение АД, сонливость днем, плохой сон ночью.
Клинические проявления ЖДА * циркуляторно-гипоксический синдром • головокружение, слабость, быстрая утомляемость, одышка, тахикардия, наклонность к обморокам, особенно в душных помещениях, ортостатический коллапс, мелькание «мушек» перед глазами, снижение АД, сонливость днем, плохой сон ночью.
 *Сидеропенический синдром Дефицит миоглобина • мышечная слабость и быстрая утомляемость, превышающая степень анемии «бледная немощь» • ослабление мышечных сфинкторов (императивные позыва на мочеиспускание, невозможность удерживать мочу при кашле, смехе, энурез) • задержка роста и развития у детей
*Сидеропенический синдром Дефицит миоглобина • мышечная слабость и быстрая утомляемость, превышающая степень анемии «бледная немощь» • ослабление мышечных сфинкторов (императивные позыва на мочеиспускание, невозможность удерживать мочу при кашле, смехе, энурез) • задержка роста и развития у детей
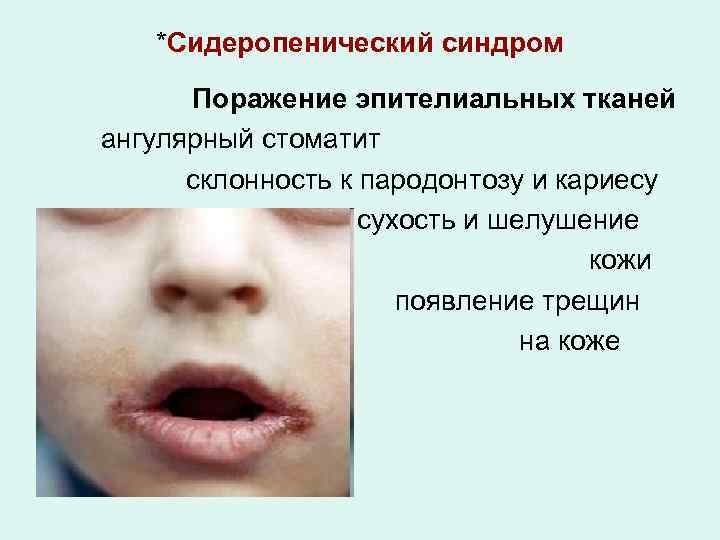 *Сидеропенический синдром Поражение эпителиальных тканей ангулярный стоматит склонность к пародонтозу и кариесу сухость и шелушение кожи появление трещин на коже
*Сидеропенический синдром Поражение эпителиальных тканей ангулярный стоматит склонность к пародонтозу и кариесу сухость и шелушение кожи появление трещин на коже
 Изменение волос • Волосы становятся тусклыми и ломкими, рано седеют, усиленно выпадают
Изменение волос • Волосы становятся тусклыми и ломкими, рано седеют, усиленно выпадают
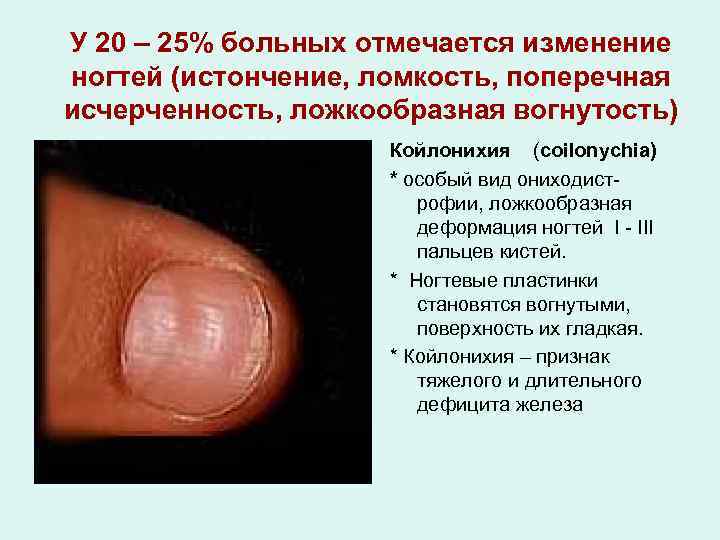 У 20 – 25% больных отмечается изменение ногтей (истончение, ломкость, поперечная исчерченность, ложкообразная вогнутость) Койлонихия (coilonychia) * особый вид ониходистрофии, ложкообразная деформация ногтей I - III пальцев кистей. * Ногтевые пластинки становятся вогнутыми, поверхность их гладкая. * Койлонихия – признак тяжелого и длительного дефицита железа
У 20 – 25% больных отмечается изменение ногтей (истончение, ломкость, поперечная исчерченность, ложкообразная вогнутость) Койлонихия (coilonychia) * особый вид ониходистрофии, ложкообразная деформация ногтей I - III пальцев кистей. * Ногтевые пластинки становятся вогнутыми, поверхность их гладкая. * Койлонихия – признак тяжелого и длительного дефицита железа
 Возникает пристрастие к необычным запахам • • • Бензина Керосина Лака Ацетона Побелки Газетной бумаги Мазута Нафталина Новых калош
Возникает пристрастие к необычным запахам • • • Бензина Керосина Лака Ацетона Побелки Газетной бумаги Мазута Нафталина Новых калош
 Нарушение функции рецепторов ротовой полости ведет к извращению и выражается в непреодолимом желании есть малосъедобное: • • МЕЛ ИЗВЕСТКУ УГОЛЬ ПЕСОК ЗУБНОЙ ПОРОШОК КРАХМАЛ ЛЕД СЫРЫЕ КРУПЫ тесто или фарш
Нарушение функции рецепторов ротовой полости ведет к извращению и выражается в непреодолимом желании есть малосъедобное: • • МЕЛ ИЗВЕСТКУ УГОЛЬ ПЕСОК ЗУБНОЙ ПОРОШОК КРАХМАЛ ЛЕД СЫРЫЕ КРУПЫ тесто или фарш
 Гастроэнтерологический синдром: 1) атрофия слизистой пищевода, в результате чего отмечаются болезненные ощущения при глотании; 2) сидеропеническая дисфагии (спастическое состояние верхнего отдела пищевода) синдром Пламмера-Винсона. 3) нарушения тканевого дыхания приводят к прогрессирующей атрофии слизистой желудка (атрофическому гастриту) и снижению желудочной секреции вплоть до ахилии. Атрофический гастрит является не причиной, а следствием длительного дефицита железа.
Гастроэнтерологический синдром: 1) атрофия слизистой пищевода, в результате чего отмечаются болезненные ощущения при глотании; 2) сидеропеническая дисфагии (спастическое состояние верхнего отдела пищевода) синдром Пламмера-Винсона. 3) нарушения тканевого дыхания приводят к прогрессирующей атрофии слизистой желудка (атрофическому гастриту) и снижению желудочной секреции вплоть до ахилии. Атрофический гастрит является не причиной, а следствием длительного дефицита железа.
 Дефицит железа негативно отражается на иммуннокомпетентной системе. Нарушается фагоцитарная активность нейтрофилов, возникает дисбаланс Т и В лимфоцитов, что способствует более высокой инфекционной заболеваемости при ЖДА. Результатом длительной гипоксии являются дистрофические изменения внутренних органов. Прежде всего, это анемическая сидеропеническая миокардиодистрофия.
Дефицит железа негативно отражается на иммуннокомпетентной системе. Нарушается фагоцитарная активность нейтрофилов, возникает дисбаланс Т и В лимфоцитов, что способствует более высокой инфекционной заболеваемости при ЖДА. Результатом длительной гипоксии являются дистрофические изменения внутренних органов. Прежде всего, это анемическая сидеропеническая миокардиодистрофия.
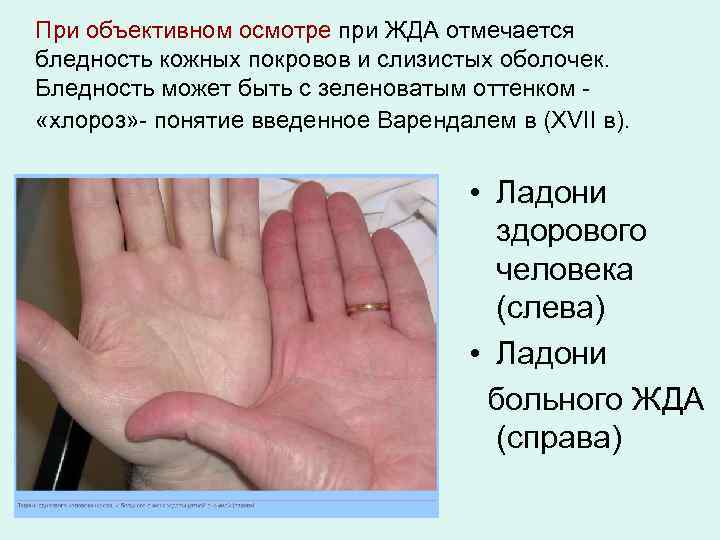 При объективном осмотре при ЖДА отмечается бледность кожных покровов и слизистых оболочек. Бледность может быть с зеленоватым оттенком «хлороз» - понятие введенное Варендалем в (XVII в). • Ладони здорового человека (слева) • Ладони больного ЖДА (справа)
При объективном осмотре при ЖДА отмечается бледность кожных покровов и слизистых оболочек. Бледность может быть с зеленоватым оттенком «хлороз» - понятие введенное Варендалем в (XVII в). • Ладони здорового человека (слева) • Ладони больного ЖДА (справа)
 Бледность кожных покровов может быть обусловлена двумя основными причинами: анемией любого происхождения с уменьшением числа эритроцитов и НВ; патологией периферического кровообращения: • а) спазмом периферических артериол (артериальные пороки сердца, гипертонический криз); • б) перераспределением крови в организме при острой сосудистой недостаточности (обморок, коллапс) в виде депонирования ее в расширенных сосудах брюшной полости, скелетных мышцах и, соответственно, уменьшения кровенаполнения кожи и некоторых внутренних органов.
Бледность кожных покровов может быть обусловлена двумя основными причинами: анемией любого происхождения с уменьшением числа эритроцитов и НВ; патологией периферического кровообращения: • а) спазмом периферических артериол (артериальные пороки сердца, гипертонический криз); • б) перераспределением крови в организме при острой сосудистой недостаточности (обморок, коллапс) в виде депонирования ее в расширенных сосудах брюшной полости, скелетных мышцах и, соответственно, уменьшения кровенаполнения кожи и некоторых внутренних органов.
 Запомните: • бледность кожи, обусловленная анемией, обязательно сопровождается бледностью видимых слизистых и коньюктив, что не характерно для бледности, возникшей в результате спазма периферических сосудов.
Запомните: • бледность кожи, обусловленная анемией, обязательно сопровождается бледностью видимых слизистых и коньюктив, что не характерно для бледности, возникшей в результате спазма периферических сосудов.
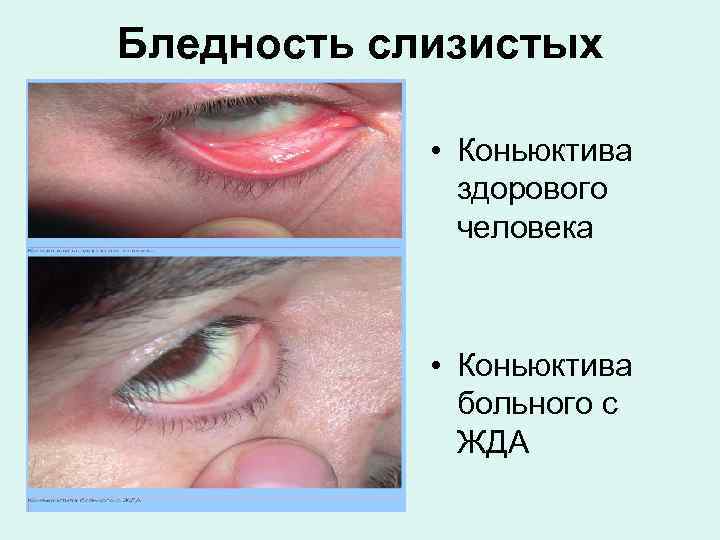 Бледность слизистых • Коньюктива здорового человека • Коньюктива больного с ЖДА
Бледность слизистых • Коньюктива здорового человека • Коньюктива больного с ЖДА
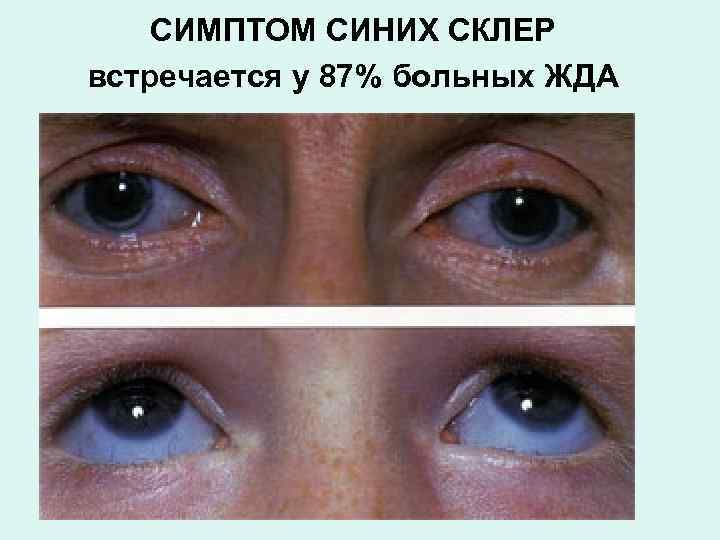 СИМПТОМ СИНИХ СКЛЕР встречается у 87% больных ЖДА
СИМПТОМ СИНИХ СКЛЕР встречается у 87% больных ЖДА
 Сердечно-сосудистая система - тахикардия - гипотония - тоны сердца звучные - усиление 1 тона на верхушке - систолический шум • На яремных венах «венное жужжание» , «шум волчка» , «шум монашек» , который связывают с пониженной вязкостью крови. Название «шум монашек» одни авторы объясняли большой частотой ЖДА у монахинь (длительные посты, гиподинамия, затворнический образ жизни и т. д. ), другим же этот шум напоминал протяжное пение монашек в церкви.
Сердечно-сосудистая система - тахикардия - гипотония - тоны сердца звучные - усиление 1 тона на верхушке - систолический шум • На яремных венах «венное жужжание» , «шум волчка» , «шум монашек» , который связывают с пониженной вязкостью крови. Название «шум монашек» одни авторы объясняли большой частотой ЖДА у монахинь (длительные посты, гиподинамия, затворнический образ жизни и т. д. ), другим же этот шум напоминал протяжное пение монашек в церкви.
 Лабораторная диагностика: • Снижение уровня Нв (М <130 г/л; Ж<120 г/л; беременные 110 г/л) • Снижение уровня гематокрита (М 40 -50%; Ж 37 – 47%) • Снижение цветового показателя (< 0. 85) • Уровень ретикулоцитов в норме (повышение отмечается при кровопотере или на фоне лечения препаратами железа) • Возможна лейкопения (за счет нейтрофилов). • Уровень тромбоцитов в норме (тромбоцитоз может свидетельствовать о кровопотере). • Уменьшение среднего диаметра эритроцитов • Наклонность к микроцитозу, анизо- и пойкилоцитозу
Лабораторная диагностика: • Снижение уровня Нв (М <130 г/л; Ж<120 г/л; беременные 110 г/л) • Снижение уровня гематокрита (М 40 -50%; Ж 37 – 47%) • Снижение цветового показателя (< 0. 85) • Уровень ретикулоцитов в норме (повышение отмечается при кровопотере или на фоне лечения препаратами железа) • Возможна лейкопения (за счет нейтрофилов). • Уровень тромбоцитов в норме (тромбоцитоз может свидетельствовать о кровопотере). • Уменьшение среднего диаметра эритроцитов • Наклонность к микроцитозу, анизо- и пойкилоцитозу
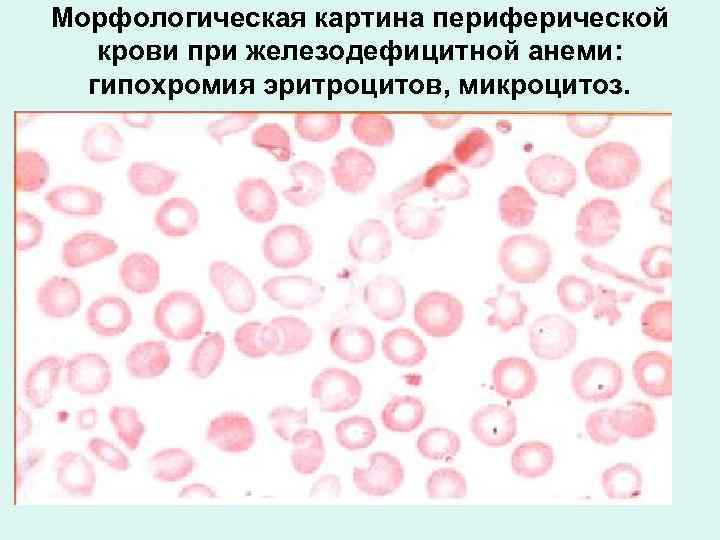 Морфологическая картина периферической крови при железодефицитной анеми: гипохромия эритроцитов, микроцитоз.
Морфологическая картина периферической крови при железодефицитной анеми: гипохромия эритроцитов, микроцитоз.
 • • • Снижение сывороточного железа (гипоферремия). В норме 7 – 28 мкмоль/л Повышение общей железосвязывающей способности сыворотки, что отражает уровень трансферрина крови (транспортного белка). В норме ОЖСС - 30 -85 мкмоль/л. Повышение латентной железосвязывающей способности сыворотки = ОЖСС – Сыв. железо = в норме 28 – 50 мкмоль/л Снижение содержания ферритина, свидетельствует о запасах железа в депо. В норме 15 – 150 мкг/л Снижения выделения железа с мочой в дисфераловом тесте. Уменьшение количества сидеробластов в миелограмме (норма 20 – 40%).
• • • Снижение сывороточного железа (гипоферремия). В норме 7 – 28 мкмоль/л Повышение общей железосвязывающей способности сыворотки, что отражает уровень трансферрина крови (транспортного белка). В норме ОЖСС - 30 -85 мкмоль/л. Повышение латентной железосвязывающей способности сыворотки = ОЖСС – Сыв. железо = в норме 28 – 50 мкмоль/л Снижение содержания ферритина, свидетельствует о запасах железа в депо. В норме 15 – 150 мкг/л Снижения выделения железа с мочой в дисфераловом тесте. Уменьшение количества сидеробластов в миелограмме (норма 20 – 40%).
 ПЛАН ОБСЛЕДОВАНИЯ БОЛЬНОГО с ЖДА • ОАК + ретикулоциты • ОАМ • анализ кала + я/глист + реакция Грегерсена • глюкоза, билирубин, общий белок, мочевина • Обмен железа: сыв. Fe, ОЖСС, ЛЖСС, ферритин • Гемостаз: фибриноген, ПТИ, ПТВ, АЧТВ • Rg скопия грудной клетки • ЭГДС • Колоноскопия • УЗИ внутренних органов • УЗИ малого таза, молочных желез • Консультация гинеколога, уролога
ПЛАН ОБСЛЕДОВАНИЯ БОЛЬНОГО с ЖДА • ОАК + ретикулоциты • ОАМ • анализ кала + я/глист + реакция Грегерсена • глюкоза, билирубин, общий белок, мочевина • Обмен железа: сыв. Fe, ОЖСС, ЛЖСС, ферритин • Гемостаз: фибриноген, ПТИ, ПТВ, АЧТВ • Rg скопия грудной клетки • ЭГДС • Колоноскопия • УЗИ внутренних органов • УЗИ малого таза, молочных желез • Консультация гинеколога, уролога
 ПРИНЦИПЫ ТЕРАПИИ ЖДА 1) Коррекция причин, лежащих в основе дефицита железа. 2) Диета должна включать мясные продукты. Не оправдано большое назначение продуктов растительного происхождения. ЗАПОМНИТЕ: одной диетой вылечить нельзя, т. к. всасывается 2 – 2. 5 мг/сут, а необходимо 100 – 300 мг двухвалентного железа. 3) Использование только ПЖ (препаратов железа) (витамины В 12, В 6, В 2, не показаны).
ПРИНЦИПЫ ТЕРАПИИ ЖДА 1) Коррекция причин, лежащих в основе дефицита железа. 2) Диета должна включать мясные продукты. Не оправдано большое назначение продуктов растительного происхождения. ЗАПОМНИТЕ: одной диетой вылечить нельзя, т. к. всасывается 2 – 2. 5 мг/сут, а необходимо 100 – 300 мг двухвалентного железа. 3) Использование только ПЖ (препаратов железа) (витамины В 12, В 6, В 2, не показаны).
 ПРИНЦИПЫ ТЕРАПИИ ЖДА 4) Предпочтение отдается пероральным препаратам железа. 5) Парентеральное введение ограничивается абсолютными показаниями. 6) Назначение ПЖ с достаточным содержанием двухвалентного железа (100 -300 мг/в сутки) 1, 5 – 2 месяца. 7) Противорецидивная терапия от 3 до 6 месяцев в дозе 50 – 100 мг/сут, для восполнения запасов железа.
ПРИНЦИПЫ ТЕРАПИИ ЖДА 4) Предпочтение отдается пероральным препаратам железа. 5) Парентеральное введение ограничивается абсолютными показаниями. 6) Назначение ПЖ с достаточным содержанием двухвалентного железа (100 -300 мг/в сутки) 1, 5 – 2 месяца. 7) Противорецидивная терапия от 3 до 6 месяцев в дозе 50 – 100 мг/сут, для восполнения запасов железа.
 8) Профилактическое лечение ПЖ при необходимости. 9) Назначение ПЖ одновременно с веществами, усиливающими всасывание аскорбиновая кислота; органические кислоты (лимонная, яблочная, винная); животные белки (мясо и рыба); алкоголь
8) Профилактическое лечение ПЖ при необходимости. 9) Назначение ПЖ одновременно с веществами, усиливающими всасывание аскорбиновая кислота; органические кислоты (лимонная, яблочная, винная); животные белки (мясо и рыба); алкоголь
 10) Избегать одновременного приема веществ, уменьшающих всасывание железа - растительные волокна, отруби, танины, оксалаты, фосфаты, соли кальция, молоко, антибиотики, антациды. 11) Не прибегать к гемотрансфузиям без жизненных показаний, так как железо из гема плохо утилизируется, и переходит в гемосидерин, также увеличивается масса эритроцитов, что ведет к торможению активности костного мозга.
10) Избегать одновременного приема веществ, уменьшающих всасывание железа - растительные волокна, отруби, танины, оксалаты, фосфаты, соли кальция, молоко, антибиотики, антациды. 11) Не прибегать к гемотрансфузиям без жизненных показаний, так как железо из гема плохо утилизируется, и переходит в гемосидерин, также увеличивается масса эритроцитов, что ведет к торможению активности костного мозга.
 Причины неэффективности терапии ПЖ : • отсутствие дефицита железа (неправильная трактовка природы гипохромной анемии и ошибочное назначение ПЖ); • недостаточная дозировка ПЖ (недоучет количества двухвалентного железа в препарате); • недостаточная длительность лечения ПЖ; • нарушение всасывания ПЖ, назначаемых внутрь; • одновременный прием препаратов, нарушающих всасывание железа; • продолжающиеся хронические (не выявленные) кровопотери, чаще из ЖКТ; • сочетание ЖДА с другими анемическими синдромами (В 12 -дефицитной, фолиеводефицитной).
Причины неэффективности терапии ПЖ : • отсутствие дефицита железа (неправильная трактовка природы гипохромной анемии и ошибочное назначение ПЖ); • недостаточная дозировка ПЖ (недоучет количества двухвалентного железа в препарате); • недостаточная длительность лечения ПЖ; • нарушение всасывания ПЖ, назначаемых внутрь; • одновременный прием препаратов, нарушающих всасывание железа; • продолжающиеся хронические (не выявленные) кровопотери, чаще из ЖКТ; • сочетание ЖДА с другими анемическими синдромами (В 12 -дефицитной, фолиеводефицитной).
 Показания к парентеральному назначению препаратов железа: • нарушение всасывания при патологии кишечника (энтериты, синдром недостаточности всасывания, резекция тонкого кишечника); • обострение язвенной болезни желудка или двенадцатиперстной кишки; • непереносимость ПЖ для приема внутрь, не позволяющая дальнейшее продолжение лечения; • необходимость более быстрого насыщения организма.
Показания к парентеральному назначению препаратов железа: • нарушение всасывания при патологии кишечника (энтериты, синдром недостаточности всасывания, резекция тонкого кишечника); • обострение язвенной болезни желудка или двенадцатиперстной кишки; • непереносимость ПЖ для приема внутрь, не позволяющая дальнейшее продолжение лечения; • необходимость более быстрого насыщения организма.


