Презентация(АНЕМИИ).ppt
- Количество слайдов: 71

АНЕМИИ n Анемия – снижение уровня гемоглобина и (или) эритроцитов в единице объема крови. Определяющим критерием является гемоглобин, поскольку при некоторых анемиях снижение эритроцитов наблюдается не всегда (ЖДА, талассемия).

ПРИНЦИПЫ КЛАССИФИКАЦИИ АНЕМИЙ n n Существует несколько классификаций анемий ( этиологическая, патогенетическая, морфологическая и др). В морфологической классификации за основу взят признак – размер эритроцита. Соответственно выделяют нормо-, микро-, и макроцитарные анемии. Следующий вариант классификации – по цветовому показателю (относительное содержание Нв в эритроцитах). Соответственно выделяют нормохромные ( ц. п. 0, 8 -1, 08), гипохромные ( ц. п. менее 0, 8) и гиперхромные ( ц. п. более 1, 1) анемии. .

СОВРЕМЕННАЯ РАБОЧАЯ КЛАССИФИКАЦИЯ АНЕМИЙ n n n n 1. Острая постгеморрагическая анемия. 2. Железодефицитная анемия. 3. Анемии, связанные с нарушением синтеза или утилизации порфиринов (сидеробластные, сидероахрестические). 4. Анемии, связанные с нарушением синтеза РНК и ДНК ( мегалобластные). 5. Гемолитические анемии. 6. Анемии, обусловленные угнетением пролиферации клеток костного мозга с сокращением плацдарма эритропоэза ( апластические).

n n Помимо перечисленных вариантов и форм, анемии делят по степени тяжести: - легкая степень 110 -90 г/л - средняя степень 90 -70 - тяжелая степень менее 70 г/л.

ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ n ЖДА – нарушение, при котором снижается содержание железа в сыворотке крови, костном мозге и депо, что приводит к нарушению образования Нв, эритроцитов, возникновению анемии и трофических расстройств в тканях.

Метаболизм железа в организме n Общее содержание железа в организме у здоровых мужчин примерно 3, 5 г, у женщин – 2, 5 г. Железо распределено в организме между активным обменным пулом и депо. На активный пул приходится основная часть железа: около 2100 мг в гемоглобине, миоглобин – 200 мг, тканевые ферменты – 150 мг, транспортная фракция – 3 мг. Депонируется железо в составе ферритина (700 мг) и гемосидерина (300 мг ).

n n В организм железо поступает с пищей. Главные места всасывания железа – ДПК и проксимальные отделы тощей кишки. Железо поступает в кровь, где связывается с трансферрином ( «транспортный» белок, в-глобулин, синтезируемый в печени). Трансферрин переносит железо к эритробластам. где оно включается в протопорфирин, образуя с ним гем. Железо, не использованное для синтеза гема в эритроцитах, переносится трансферрином в резервный пул, обеспечиваемый ферритином и гемосидерином.

n n Найболее важное значение имеет ферритин ( гетерогенный комплекс белковых молекул, сгруппированных вокруг «ядра» , состоящего из железа). Ферритин – это растворимая активная резервная фракция железа, сосредоточенная в печени, костном мозге и селезенке. Содержится ферритин также в сыворотке крови и эритроцитах. Ферритиновое депо железа в тканях очень лабильно, поскольку ферритин при необходимости расходуется в первую очередь. Очень важная особенность – содержание ферритина в сыворотке пропорционально общим запасам железа в организме ( 1 нг/мл эквивалентен 8 мг железа в депо). Второе хранилище железа – гемосидерин – малорастворимое вещество, накапливающееся в печени и в костном мозге.

Механизм развития ЖДА n Важную роль в развитии дефицита железа играет ограничение всасывания железа организмом. Так, примерно из 10 мг железа поступающего с пищей в сутки, усваивается взрослыми лишь около одного миллиграмма. Такое же количество ежесуточно теряется при слущивании эпидермиса и кишечного эпителия. При нехватке железа, его всасывание возрастает, но редко превышает 5 -6 мг, если не применяются его добавки в рацион.

n С учетом ограниченных возможностей всасывания железа, в организме существует механизм его сохранения для обеспечения ежедневных потребностей в нем. Речь идет о повторном использовании железа из стареющих и разрушающихся эритроцитов. Данная система весьма эффективна и удовлетворяет суточную потребность в железе на 97%( около 25 мг). В тоже время разные ситуации с повышенной потерей железа или расходом (прежде всего кровопотеря), при ограниченном всасывании, приводят к развитию дефицита железа в организме.

n Развитие дефицита железа имеет определенную стадийность. Когда потеря железа превышает его поступление, расходуется ферритин (соответственно снижается уровень сывороточного ферритина), в то время как железо сыворотки и Нв остаются нормальными. По мере истощения запасов железа происходит компенсаторное увеличение его всасывания из пищи и соответственно повышение концентрации трансферрина (о чем свидетельствует повышение ОЖСС). В дальнейшем уровень железа в сыворотке падает, что приводит к нарушению эритропоэза, развитию анемии (вначале нормохромной, затем гипохромномикроцитаной) и тканевым нарушениям.

ПРИЧИНЫ ЖДА. n n n 1. Хронические кровопотери 2. Повышенное потребление железа 3. Алиментарный дефицит железа 4. Нарушение всасывания железа 5. Перераспределительный дефицит железа 6. Нарушение транспорта железа при гипо-, атрансферринемии

n n 1. Хронические кровопотери. ( у взрослых – почти единственно возможный механизм). -желудочно-кишечные кровотечения (ЯБ, дивертикул пищевода, ГПОД, дивертикулы толстой кишки, геморрой, врожденные телеангиэктазии, НЯК, опухоли ЖКТ, нематодоз. -маточные кровотечения ( потери в менструальном цикле: обильные и длительные менструации с течением времени ( ряда лет) как правило приводят к анемии; фибромиоматоз, эндометриоз, опухоли) -другие причины ( донорство, гемосидероз легких, кровотечения из мочевыводящих и дыхательных путей, гипернефрома, рак мочевого пузыря.

n n . Повышенное потребление железа. -беременность, лактация ( потеря за каждый цикл- беременность, лактация, роды – в каждом случае не менее 700 -800 мг железа. ). Если одна беременность, то это еще компенсируется, если две и более то возникает дефицит железа. -детский и подростковый возраст. У детей формирование дефицита более вероятно в первые 2 года жизни. У девочек-подростков ЖДА возможна при несоответствии диеты потребностям роста и потерям при начавшихся менструациях ( ювенильный хлороз). У мальчиков-подростков также возможно появление дефицита железа при периодах усиленного роста. -дифиллоботриоз

n Алиментарный дефицит железа. Вегетарианство, голодание. Как единственная причина ЖДА – малореальна, хотя следует знать, что ограничение в пище железосодержащих продуктов может привести к дефициту железа. Здесь нужно учитывать содержание железа в продуктах и особенности его всасывания.

Большое количество железа и лучшее усвоение – это мясо (железо содержится в виде гема). Виды мяса по содержанию железа распределятся следующим образом: телятина, говядина, баранина, свинина, птица, кролик, рыба. В крупах железа мало. Практически нет железа в белом хлебе, макаронах, картошке. Растительные продукты ( яблоко) содержат много железа, но из-за растительных волокон усвоение его плохое. Снижают также всасывание железа растительное масло, молочные продукты ( кальций), чай, кофе, антацидные препараты. Наоборот, увеличивают всасывание железа витамин С, глюкоза, алкоголь (белое вино). Минимальное количество мяса – 156 гр/сут.

n Нарушение всасывания железа. Резекция желудка по Бильрот 2, гастродуоденит, энтерит с синдромом мальабсорбции, резекции участков тонкого кишечника, ахлоргидрия. Значение желудка обусловлено тем, что компоненты желудочного сока восстанавливают 3 валентное железо пищи до 2 х валентного и освобождают его от связывающих веществ.

КЛИНИКА n n n Выделяют 2 синдрома: -сидеропенический -анемический

Проявления анемического синдрома Бледность кожи Тахикардия Слабость

Сидеропенический с-м n n n n 1. Трофические нарушения -сухость кожи, трещины кожи на руках, ногах, в углах рта -уплощение ногтей, при выраженном дефиците железа – ложкообразные ногти(койлонихия) -глоссит ( боль и покраснение языка)- нечасто -дисфагия ( атрофия слизистой – затруднение прохождения пищи) -атрофический гастрит 2. Мышечная слабость ( тканевой дефицит железа); слабость физиологических сфинктеров- недержание мочи при смехе , кашле, натуживании.
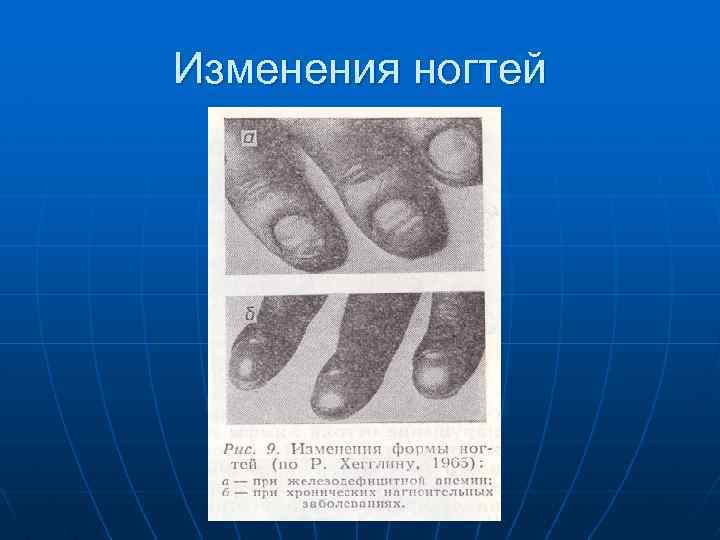
Изменения ногтей

n n n 3. Извращение вкуса (pica chlorotika) : желание есть мел, глину, песок, лед (погофагия), сырое тесто, мясной фарш. Возникает пристрастие к вдыханию разных запахов – керосин, бензин, ацетон, краски, резина и др. 4. Подъем температуры до субфебрильной. 5. Может быть отек лица ( повышение проницаемости мелких сосудов). 6. Нарушение иммунитета: частые ОРЗ, хронизация инфекций. 7. Нарушение нервной системы: снижение памяти, сонливость, раздражительность, плохая переносимость душных помещений ( тканевая гипоксия мозга).

ДИАГНОСТИКА n n ОАК: Снижаются гемоглобин, цветовой показатель, эритроциты (в меньшей степени). Изменяются форма и размеры эритроцитов: пойкилоцитоз (различная форма эритроцитов), микроцитоз, анизоцитоз (неодинаковой величины). Костный мозг: в целом нормальный; умеренная гиперплазия красного ростка. При специальной окраске выявляют снижение сидеробластов (эритрокариоциты, содержащие железо).

n n Биохимия. Определение сывороточного железа (снижено). В норме 11, 5 -30, 4 мкмоль/л у женщин и 13, 0 -31, 4 у мужчин. Этот анализ очень важный, но возможны погрешности в определении (не чистые пробирки), поэтому нормальный уровень сыв. железа еще не исключает ЖДА. Общая железосвязывающая способность сыворотки (ОЖСС) – т. е. количество железа, которое может связаться трансферрином. Норма – 44, 8 -70 мкмоль/л. При ЖДА этот показатель повышается.

n Наиболее точным тестом для оценки запасов железа является определение ферритина в сыворотке крови (определяется радиоиммунными и иммуноферментными методами). В норме у женщин 10 -100 нг/мл, у мужчин 30 -200 нг/мл. Правда, уровень ферритина в сыворотке может быть повышен при болезнях печени и при некоторых опухолях ! ( Еще более точным является определение ферритина в эритроцитах, но это пока малодоступное исследование).

ЛЕЧЕНИЕ n n n n Рациональное лечение ЖДА предусматривает ряд принципов: 1. Нельзя купировать ЖДА только диетой 2. Соблюдение этапности и длительности лечения - купирование анемии -восстановление депо железа в организме Первый этап длится от начала терапии до нормализации гемоглобина ( 4 -6 недель), второй этап – терапия «насыщения» – 2 -3 месяца. 3. Правильный расчет лечебной дозы железа

n n Лечебная суточная доза рассчитывается по содержанию элементарного железа в препарате и составляет для взрослого человека весом 70 -80 кг 100 -200 мг 2 х валентного железа. Профилактическая доза – 30 -40 мг элементарного железа. Найболее часто используемыми железосодержащими препаратами являются следующие: ферроплекс ( 10 мг), феррокаль (44 мг), ферроградумет (200 мг), тардиферон ( 200 мг).

n n Препараты железа рекомендуется сочетать с одновременным приемом аскорбиновой кислоты, усиливающей абсорбцию железа в 23 раза (0, 3 -0, 5 г на прием). Целесообразно сочетать железо с комплексом витаминов А, С, Е, (антиоксидантами) и В 6. Наилучшее усвоение железа отмечается приеме препарата за 30 минут до еды, при плохой переносимости допустим прием через час после еды. Таблетки, содержащие железо, глотают не разжевывая, запивают водой. Молоко, кефир, другие молочные напитки сочетать с ферропрепаратами нельзя, так как содержащийся в них кальций тормозит всасывание железа. Допустимо запивать препараты железа фруктовыми (без мякоти) соками.

n Парентеральное введение препаратов железа ограничено редкими ситуациями, когда прием препаратов железа внутрь не эффективен : нарушение кишечного всасывания при энтероколитах, синдроме мальабсорбции; резекции желудка по Бильрот 2, язвенной болезни желудка и ДПК в фазе обострения; резекциях обширных участков тонкого кишечника, а также при постоянных и значительных потерях крови изза капиллярных или сосудистых нарушений (геморрагическая телеангиэктазия). Ограничение использования парентеральных препаратов обусловлено главным образом вероятностью развития аллергических реакций, вплоть до анафилактического шока. К тому же темп насыщения железом не зависит от пути введения. Найболее часто используют такие препараты, как феррум-Лек, эктофер, фербитол. Ориентировочно, для человека весом 70 -80 кг, при исходном уровне гемоглобина 70 г/л, требуется не менее 2000 мг элементарного железа на курс. Это соответствует 20 флаконам Феррум – Лек.

n Показания к переливанию крови при ЖДА возникают при уровне гемоглобина ниже 70 г/л, При этом учитывается не только уровень гемоглобина, но и общее состояние больного, гемодинамические сдвиги, обусловленные реакцией на анемическую гипоксию.

ПРОФИЛАКТИКА ЖДА n n Первичная профилактика проводится при нормальных показателях гемоглобина, но при наличии признаков тканевого дефицита ( сухость кожи, ломкость ногтей, мышечная слабость, извращением вкуса и др. признаками). Вторым показанием к началу первичной профилактики ЖДА является наличие условий для развития ЖДА в группах риска: доноры крови, беременные, кормящие матери, девочки подростки, женщины фертильного возраста с менструациями более пяти дней, подростки занимающиеся спортом (рост мышечной массы и усиленное потоотделение). Профилактический курс ферротерапии предусматривает прием препаратов железа в дозе 30 -40 мг по элементарному железу в течение четырех –шести недель.

АНЕМИИ, ОБУСЛОВЛЕННЫЕ НАРУШЕНИЕМ СИНТЕЗА РНК И ДНК (МЕГАЛОБЛАСТНЫЕ) n группа наследственных и приобретенных анемий, общим для которых является присутствие в костном мозге больших своеобразных клеток красного ряда – мегалобластов. Основными являются 2 анемии: витамин В 12 дефицитная анемия и фолиеводефицитная анемия.

ВИТАМИН В 12 ДЕФИЦИТНАЯ АНЕМИЯ n Впервые данная анемия описана Аддисоном и впоследствии Бирмером более 150 лет назад ( 1849), и соответственно известна под названием этих двух исследователей. В начале 20 века эта анемия была одним из наиболее частых заболеваний крови, не поддающейся никакой терапии — отсюда еще одно название – пернициозная или злокачественная анемия.

n Витамин В 12 содержится в мясе, печени, почках, яичном желтке, в черной икре, рыбе, сыре и молочных продуктах. В пище он связан с белком и освобождается при кулинарной обработке, а в желудке – под влиянием ферментов. В желудке В 12 соединяется с Rпротеином и поступает в ДПК, туда же идет из желудка и внутренний факторгастромукопротеин. В ДПК под воздействием трипсина R-протеин отделяется и витамин В 12 соединяется с гастромукопротеином. Благодаря такому соединению происходит всасывание витамина В 12, так как в кишечнике имеются рецепторы только для гастромукопротеина, для витамина В 12 их практически нет. Только около 1% витамина В 12 может всосаться без внутреннего фактора. Незначительная часть В 12 синтезируется флорой толстого кишечника.

n Всасывание витамина В 12 происходит в средней и нижней части подвздошной кишки. Попав в кровь, В 12 связывается с белком транскобаламином – 2, синтезируемым в печени. Транскобаламин-2 передает В 12 клеткам костного мозга. Депонируется В 12 преимущественно в печени. За сутки всасывается 4 -5 мкг витамина, что составляет 80% от общего количества поступающего с пишей витамина. Суточная потребность в витамине В 12 3, 5 мкг, тогда как запасы в печени вит. В 12 очень велики ( 3 -5 мг), поэтому истощение запасов при прекращении всасывания В 12 наступает через 3 -5 лет.

n n Витамин В 12 ( цианкобаламин) в организме человека участвует в двух реакциях. Первая. Обеспечение нормального кроветворения. Кофермент витамина В 12 метилкобаламин катализирует переход фолиевой кислоты в ее активную форму, Это в свою очередь способствует образованию тимидина, который участвует в синтезе ДНК. При нарушении образования ДНК клетки костного мозга утрачивают способность к делению, минуя митоз дифференцируются и созревают, оставаясь при этом крупных размеров. Т. е. прекращается нормальное эритробластическое кроветворение и возникает патологическое мегалобластческое. Таким образом, витамин В 12 является важным ко-фактором синтеза ДНК и недостаток В 12 сказывается на клетках, имеющих быстрый кругооборот: костный мозг и эпителий ЖКТ. Вторая. Кофермент В 12 дезоксиаденозилкобаламин участвует в распаде и синтезе жирных кислот. Нарушение распада приводит к образованию токсичных для нервной системы пропионовой и метилмалоновой кислот, вызывающих поражение задних и боковых столбов спинного мозга. Нарушение же синтеза жирных кислот приводит к нарушению образования миелина и повреждению аксонов.

ПРИЧИНЫ ДЕФИЦИТА ВИТАМИНА В 12 В ОРГАНИЗМЕ n n n 1. Нарушение всасывания 2. Конкурентный расход В 12 3. Снижение запасов витамина В 12 4. Недостаток в пище 5. Отсутствие транскобаламина – 2 или выработка антител к нему (редко).

n n n n Нарушение всасывания а). Обусловленное резким нарушением секреции «внутреннего фактора» -возрастная атрофия СОЖ у лиц старческого возраста -аутоиммунный атрофический гастрит типа А -рак желудка -полная резекция желудка -полипы желудка -врожденное нарушение секреции «внутреннего фактора» б). Обусловленное резким уменьшением всасывания в тонком кишечнике резекция участка подвздошной кишки ( более 60 см) рак тонкого кишечника хронический панкреатит операции на кишке с оставлением «слепых петель» ( пища не поступает и размножается микрофлора, поглощающая В 12) хронический энтероколит врожденное отсутствие рецепторов в кишечнике к витамину В 12 - синдром Имерслунд-Грэсбека (редкая патология, болеют дети, сочетается с протеинурией).

n n n Конкурентный расход В 12. глистная инвазия широким лентецом ( питание сырой рыбой, проживание в зонах сибирских рек) инвазия власоглавом дивертикулез тонкого кишечника ( В 12 поглощается микробами) состояние после наложения желудочно-кишечного анастомоза

n n n n Снижение запасов витамина В 12. - хр. гепатит - цирроз печени - алкоголизм Недостаток в пище. -вегетарианство Отсутствие транскобаламина – 2 или выработка антител к нему (редко).

КЛИНИКА n 3 синдрома: анемический, поражения ЖКТ и нервной системы.

n Заболевание наиболее часто встречается во второй половине жизни, с пиком в возрасте после 60 лет. Постепенно развиваются типичные признаки анеми: слабость, одышка. Кожа становится бледно-желтой. Незначительная желтушность обусловлена умеренной неконьюгированной билирубинемией, являющейся следствием повышенной гибели мегалобластов в костном мозге. По этой же причине может быть умеренное увеличение печени и селезенки. Возможен субфебрилитет, иногда высокая температура. В целом, можно отметить, что самочувствие больных, несмотря на низкий гемоглобин остается часто удовлетворительным. Это объясняется постепенным развитием дефицита витамина В 12 и адаптацией больных к анемии.

Поражение ЖКТ. n n Типичным является прежде всего глоссит, по описанию автора – Гюнтеровский: красный лакированный , малиновый язык. Выявляется не у всех – при наличии значительного и длительного дефицита витамина В 12 ( 10 -25 %). У части больных могут быть менее выраженные проявления глоссита – боли в области языка, жжение, пощипывание, в определенных случаях воспаление, образование эрозий. Объективно – язык имеет малиновую окраску, сосочки сглажены, на кончике и краях участки воспаления. К другим поражениям ЖКТ можно отнести атрофический гастрит, который может быть также следствием дефицита вит. В 12.

Поражение нервной системы n Чаще всего поражаются периферические нервы, затем задние и боковые столбы спинного мозга. Симптомы появляются постепенно, начинаясь с периферических парестезий- покалывания, онемение ног, ощущение ползания «мурашек» в нижних конечностях; затем появляются скованость ног и шаткость походки. В редких случаях вовлекаются верхние конечности, нарушаются обоняние, слух, возникают психические нарушения, бред, галлюцинации. Объективно выявляется потеря проприоцептивной и вибрационной чувствительности, утрата рефлексов. Позднее эти нарушения нарастают, появляется рефлекс Бабинского, наступает атаксия.

ДИАГНОСТИКА n n ОАК. Увеличение цветового показателя (более 1, 1) и MCV. Размер эритроцитов увеличен, могут быть мегалобласты, т. е. анемия гиперхромная и макроцитарная. Характерен анизоцитоз и пойкилоцитоз. В эритроцитах обнаруживается базофильная пунктация, наличие остатков ядер в виде телец Жоли и колец Кебота. Изменяются лейкоциты, тромбоциты и ретикулоциты. Лейкоциты – количество снижается (обычно 1, 5 -3, 0 10 ), увеличивается сегментарность нейтрофилов ( до 5 -6 и более). Тромбоциты – умеренная тромбоцитопения; геморрагического синдрома как правило не бывает. Ретикулоциты – уровень резко снижен ( от 0, 5% до 0).

n Стернальная пункция – имеет решающее значение в диагностике. Проводить ее нужно до начала введения витамина В 12, т. к. нормализация костномозгового кроветворения происходит уже через 48 -72 часа после введения адекватных доз витамина В 12. В цитограмме костного мозга обнаруживаются мегалобласты (большие атипичные клетки со своеобразной морфологией ядра и цитоплазмы) разной степени зрелости, что и позволяет морфологически подтвердить диагноз. Соотношение Л: Эр= 1: 2, 1: 3 ( №= 3: 1, 4: 1) за счет резкой патологической гиперплазии красного ростка. Имеется выраженное нарушение созревания и гибель мегалобластов в костном мозге, отсутствуют оксифильные формы, поэтому костный мозг выглядит базофильным – «синий костный мозг» .

Фолиеводефицитная анемия (ФДА) n n Фолиевая кислота участвует в синтезе ДНК, поэтому ее дефицит приводит к тем же последствием. ФДА встречается существенно реже, поскольку фолиевая кислота широко представлена в пищевых продуктах, главным образом в растительных (свежие овощи и фрукты). Она хорошо всасывается в тонкой кишке без участия дополнительных факторов. В тоже время запасов ее хватает на 3 -5 месяцев и при недостатке в пище или при нарушении всасывания быстро развивается ее дефицит.

n n КЛИНИКА ФДА– в основном та же, что и при В 12 дефицитной анемии, но не развивается поражение нервной системы. Диагностика. Картина периферической крови и костного мозга такая же, как и при дефиците витамина В 12. Главный лабораторный показатель – это снижение уровня фолиевой кислоты в сыворотке ниже 5 нг/мл и снижение фолата в эритроцитах (менее 225 нг/мл). Дополнительный признак – определение метилмалоновой кислоты в моче (при ФДА – не изменяется, при В 12 – повышается).

ЛЕЧЕНИЕ В 12 - ДЕФИЦИТНОЙ АНЕМИИ n Курс лечения состоит из ежедневных в/м иньекций витамина В 12 по 500 мкг, на курс – 30 -40 иньекций. В последующем рекомендуется поддерживающая терапия по 500 мкг 1 раз в неделю в течение 2 -3 месяцев, затем 2 раза в месяц в течение такого же периода. Согласно рекомендациям американских гематологов поддерживающую терапию следует проводить пожизненно – по 250 мкг 1 раз в месяц ( или курсовое лечение 1 -2 раза в год по 400 мкг/сут 10 -15 дней).

Критерии эффективности лечения n n субъективное улучшение в первые же дни лечения вит. В 12 ретикулоцитоз на 5 -8 день лечения ( до 20%) прирост гемоглобина и эритроцитов начиная со 2 недели нормализация показателей красной крови, лейкоцитов и тромбоцитов через 3 -4 недели лечения.

ЛЕЧЕНИЕ ФДА n n Назначается фолиевая кислота 15 мг/сут – 5 мг 3 раза в день до восстановления гемоглобина, затем проводится закрепляющий курс. При выявлении дефицита фолиевой кислоты во время беременности, назначается та же доза препарата, после нормализации эритропоэза ее можно уменьшить до 1 мг/сут на весь период беременности или лактации. Подводя итог этому разделу лекции, уместно привести известное мнение о том, что врач, пропустивший В 12 -дефицитную анемию несет особую моральную ответственность, т. к. это заболевание в настоящее время полностью излечивается.

Гемолитические анемии n группа заболеваний при которых наблюдается укорочение продолжительности жизни эритроцитов, т. е. кроворазрушение преобладает над кровообразованием.

n n n n гемолиз сопровождается рядом общих клинических и лабораторных признаков: развитие анемии, чаще нормохромной, с гиперрегенраторным типом эритропоэза ( раздражение эритроидного ростка в стернальном пунктате и повышением количества ретикулоцитов в периферической крови) наличие желтухи за счет повышения уровня свободного билирубина в крови увеличение селезенки ( для внутриклеточного гемолиза ) повышение содержания стеркобилина в кале гемоглобинурия и гемосидеринурия ( для внутрисосудистого гемолиза)

наследственный микросфероцитоз ( Минковского-Шаффара). n В основе заболевания лежит дефект мембраны эритроцитов, обусловленный резким снижением содержания белка спектрина. Это приводит к повышению проницаемости мембраны для ионов натрия и воды, вследствие чего эритроцит набухает и из нормального дискоцита (двояковыгнутого) превращается в микросфероцит (двояковыпуклая форма). Сферическая форма нарушает способность эритроцитов проходить в узких местах кровотока , они повреждаются и разрушаются, особенно в синусах селезенки.

ПРИОБРЕТЕННЫЕ ГЕМОЛИТИЧЕСКИЕ АНЕМИИ n n n Носят чаще всего иммунный механизм: Наиболее частым вариантом являются аутоиммунные гемолитические анемии. При этом антитела вырабатываются к собственному неизмененному антигену эритроцитов. Причиной является срыв естественной иммунологической толерантности, в связи с чем собственный антиген воспринимается как чужой. Аутоиммунные Г. А. могут быть симптоматическими и идиопатическими.

n n Симптоматические аутоиммунные Г. А. могут вызывать такие заболевания, как СКВ, РА, ревматизм, хронический активный гепатит, лимфогранулематоз, хр. лимфолейкоз, миеломная болезнь. Гемолиз иммунного характера может вызывать ряд лекарственных препаратов – α-метилдофа, большие дозы пенициллина и цефалоспоринов, другие препараты. Механизм иммунной реакции здесь несколько иной – антитела вырабатываются против комплекса препарата с мембраной эритроцита т. е. гетероиммуный. Общим является положительная проба Кумбса. Идиопатическая аутоиммунная Г. А. – без явной причины. Не следует относить провоцирующие факторы – грипп, ангина, пищевые отравления, беременность к симптоматическим Г. А.

n n n выделяют несколько видов аутоиммунных гемолитических анемий: С участием тепловых антител С участием холодовых антител - холодовая агглютинация -пароксизмальная холодовая гемоглобинурия

n Клиника. При остром начале – внезапно слабость, боли в пояснице, боли в сердце, одышка, подъем температуры до 38 -39 С, нередки артралгии. Очень быстро развивается желтуха. В 60% случаев уже в дебюте заболевания обнаруживается увеличение селезенки. Может быть увеличена печень (позднее развивается вторичный гемолитический гепатит). Кал – темно-коричневый.

n n Лабораторная характеристика. ОАК: анемия в большинстве случаев не резкая ( Нв снижается до 60 -70 г/л), но при острых кризах могут быть более низкие цифры. Анемия чаще нормохромная (или умеренно гиперхромная ). Отмечается ретикулоцитоз – вначале незначительный ( 3 -4%), при выходе из гемолитического криза – до 20 -30 % и более. Наблюдаются изменения размеров эритроцитов: макроцитоз, микроцитоз, причем последний более характерен. Количество лейкоцитов умеренно повышено ( до 20+10 9/л) , со сдвигом влево ( лейкемоидная реакция на гемолиз). Биохимия крови. Небольшая гипербилирубинемия ( 25 -50 мкмоль/л). В протеинограмме может быть увеличение глобулинов.

n Лечение. Основной препарат – преднизолон. Назначается 1 мг/кг в сутки, Если через 3 дня нет эффекта – доза удваивается. Если вводится в/мышечно – доза также удваивается, в/венно – в 4 раза больше. Положительный эффект обычно в 90% случаев и выше. После купирования гемолиза доза постепенно сокращается. Однако при снижении дозы преднизолона часто наблюдаются рецидивы. Если в течении 6 месяцев не удается купировать анемию - показана спленэктомия. Мера эффективная – излечение в 70 -80% случаев. При отрицательном результате используют цитостатики ( азатиоприн, циклофосфан).

АПЛАСТИЧЕСКИЕ АНЕМИИ n Термин «гипопластическая или апластическая анемия» означает пангипоплазию костного мозга, сопровождающуюся лейкоцитопенией и тромбоцитопенией.

причиной аплазии костного мозга могут быть разные факторы n n n Физические ( ионизирующая радиация , токи высокой частоты, вибрация – 5%) Химические ( бензол, ртуть, пестициды, краски – 60%) Медикаментозные средства (левомицетин, макролиды, сульфаниламиды, анальгин и др. – 32%) Инфекционные ( вирусный гепатит, грипп, ангина… 28%) Прочие ( 8%).

Лабораторные данные n n Анемия обычно нормохромнонормоцитарная. Количество лейкоцитов обычно менее 1, 5*10 9/л (гранулоцитопения). Тромбоциты также снижены. Содержание ретикулоцитов также снижено. Содержание в сыворотке железа повышено. Костный мозг. Картина гипо- и аплазии костного мозга : снижение эритроидного ( мегакариоциты) и гранулоцитарного ряда ( миелокариоциты). Нужно проводить трепанобиопсию.

n n n Лечение. Эффективный метод лечения – трансплантация костного мозга, особенно у лиц молодого возраста. Поскольку гемотрансфузии повышают риск трансплантации, переливание крови и ее продуктов следует производить по особой необходимости. Хороший результат оказывает применение лошадиного антитимоцитарного глобулина (АТГ) в/в – 10 дней подряд. Этот вариант лечения считается наилучшим у пожилых лиц или при отсутствии подходящего донора костного мозга ( эффект у 60%). Столь же эффективным , как АТГ, оказался циклоспорин; кроме того, он вызывал улучшение у половины больных, резистентных к АТГ. При неэффективности АТГ и циклоспорина есть основание для использования колониестимулирующих факторов роста – гранулоцитов и гранулоцитов –макрофагов.

АНЕМИИ, АССОЦИИРОВАННЫЕ С ХРОНИЧЕСКИМИ ЗАБОЛЕВАНИЯМИ ВНУТРЕННИХ ОРГАНОВ (Симптоматические). n ГИПОПРОЛИФЕРАТИВНЫЕ анемии – анемии, характеризующиеся неспособностью красного кроветворного ростка увеличивать эритроидную массу соответственно степени анемии.

n n Анемия при почечных заболеваниях. Основная причина – недостаток выработки эритропоэтина, гормона, вырабатываемого почками. При развитии уремии добавляется гемолиз (разрушение эритроцитов уремическими токсинами). Размер эритроцитов и цветной показатель не изменены. Лечение. Препаратом выбора для лечения почечной анемии является в настоящее время рекомбинантный человеческий эритропоэтин – 50 – 100 ЕД/кг 3 раза в неделю. Полная или почти полная нормализация количества эритроцитов происходит практически у всех больных после 8 -12 недель терапии. Анемия при микседеме – последствия снижения метаболизма. Клиника и лабораторная оценка такая же как при почечной анемии.

ЖЕЛЕЗОПЕРЕРАСПРЕДЕЛИТЕЛЬНАЯ АНЕМИЯ n n Анемии при нарушенной реутилизации железа. Эта форма анемий во всем мире занимает второе место по частоте. Механизм развития анемии заключается в том, что ряд патологических процессов в организме (как правило это воспаление (инфекционного и неинфекционного генеза) или злокачественное новообразование) аккумулируют железо с удержанием его в ретикулярных клетках, что нарушает использование этого железа для синтеза гемоглобина в новых развивающихся эритроцитах. В некоторых отношениях ситуация напоминает «внутренний» дефицит железа, при котором плохо функционируют компенсаторные механизмы (т. е. нарушена реутилизация железа). Дополнительным фактором может быть уменьшение секреции или активности эритропоэтина.

n n Клиническая картина и лабораторные данные. Симптоматика определяется основным заболеванием. Анемия обычно умеренная. Гемоглобин редко падает ниже 80 г/л, если не развивается какое-либо осложнение. На ранней стадии эритроциты имеют нормальные размеры, но затем начинают преобладать микроциты. Важно отличать эту анемию от железодефицитной, поскольку железо сыворотки снижено и в том и в другом случае. Однако в отличие от ЖДА, при анемии хронических заболеваний ОЖСС снижена, ферритин сыворотки нормальный и насыщение трансферрина не снижено. Более точным показателем является уровень ферритина в эритроцитах. Лечение. Лечится основное заболевание. Гемотрансфузии требуются редко. Препараты, стимулирующие кроветворение, не приносят пользы. В определенных случаях может быть эффективен эритропоэтин.

n n Отдельно можно выделить анемию при злокачественных новообразованиях. Кроме механизма с перераспределением и относительным дефицитом железа, о котором шла речь ранее, могут участвовать и другие механизмы: кровопотеря из распадающейся опухоли, развитие дефицита витамина В 12 и фолиевой кислоты, метастазы опухоли в костный мозг с вытеснением нормального кроветворения. Подобные изменения носят название миелофтизной анемии (метапластической) и свойственны также другим заболеваниям – хронический миелолейкоз, истинная полицитемия, липидозы, фиброз, гранулемотозные заболевания.

n О последнем варианте – метастазируют в костный мозг раковые опухоли молочной железы, простаты, почек, легких, надпочечников и щитовидной железы. Характерным признаком этой анемии является появление в периферической крови ядерных эритроцитов и незрелых лейкоцитов. Подобную картину называют лейкоэритробластозом. Указанные изменения являются следствием либо выхода незрелых клеток из измененного костного мозга, либо высвобождением их из очагов экстрамедуллярного кроветворения (печень, селезенка, лимфоузлы). Нередко отмечается ретикулоцитоз. Количество лейкоцитов может оставаться нормальным, повышаться и понижаться.

План обследования больного с анемией и общие принципы дифференциальной диагностики анемий. n n n n n 1. ОАК цветовой показатель и размер эритроцитов: гипохромномикроцитарные анемии, нормохромно-нормоцитарные, гиперхромные ретикулоциты лейкоциты и тромбоциты 2. Железо сыворотки 3. ОЖСС 4. Ферритин сыворотки крови. 5. Проба Кумбса , билирубин сыворотки 6. Осмотическая резистентность эритроцитов 7. Стернальная пункция. 8. Комплексное обследование больных для выявления причин анемии: ФГДС ректоколоноскопия ирригоскопия УЗИ органов брюшной полости рентгенография органов грудной клетки анализ кала на скрытую кровь и глисты 9. Консультации специалистов.
Презентация(АНЕМИИ).ppt