АНЕМИИ.ppt
- Количество слайдов: 34

АНЕМИИ Кафедра внутренней медицины последипломного образования Лектор: к. м. н. , доц. Кириченко Н. Н.

АНЕМИЯ Ø Клинико-лабораторный симптомокомплекс, характеризующийся уменьшением в единице объема крови концентрации гемоглобина и числа эритроцитов. Ø В норме содержание эритроцитов в периферической крови: - у мужчин – (4 -5) * 10/12/л, - у женщин - (3, 7 -4, 7) * 10/12/л; - уровень гемоглобини – М: 130 -160 г/л и Ж: 120 -140 г/л, соответственно.

КЛАССИФИКАЦИЯ По механизму развития: Ø І. Вследствие кровопотери (постгеморрагические) Ø ІІ. Вследствие нарушения кровообразования Ø ІІІ. Вследствие повышенного и ускоренного разрушения эритроцитов (гемолитические)

ЭТИОПАТОГЕНЕТИЧЕСКАЯ КЛАССИФИКАЙИЯ (Идельсон Л. И. , 1982) І. Анемии, связанные с кровопотерей: Ø острые постгеморрагические; Ø хронические постгеморрагические. ІІ. Анемии, связанные с нарушенным кровообразованием: 1. Анемии, связанные с нарушением образования гемоглобина: Ø анемии, связанные с дефинитом железа (железодефицитные) Ø анемии, связанные с нарушением синтеза или утилизации порфиринов (сидероахрестические).

2. Анемии, связанные с нарушением синтеза РНК и ДНК (мегалобластные анемии): Ø В 12 -дефицитная анемия; Ø фолиеводефицитная. 3. Анемии, связанные с нарушением процессов деления эритроцитов: Ø наследственные дизэритропоэтические анемии; Ø приобретенные дизэритропоэтические анемии. 4. Анемии связанные с угнетением пролиферации клеток костного мозга (гипопластические и апластические): Ø наследственные формы; Ø приобретенные формы.

ІІІ. Анемии, связанные с повышенным кроворазрушением (гемолитические анемии): 1. Наследственные гемолитические анемии: Ø связанные с нарушением мембран эритроцитов; Ø связанные с нарушением активности ферментов эритроцитов; Ø связанные с нарушением структуры или синтеза гемоглобина; 2. Приобретенные гемолитические анемии: Ø связанные с воздействием антител(изоиммунные, трансиммунные, гетероиммунные, аутоиммунные);

Ø связанные с изменением структуры мембраны, обусловленным соматической мутацией ( болезнь Маркиафавы-Микели); Ø связанные с механическим повреждением оболочки эритроцитов; Ø обусловленные химическим повреждением эритроцитов; Ø обусловленные недостатком витаминов Е, В 12, фолиевой кислоты); Ø обусловленные разрушением эритроцитов паразитами (малярийный плазмодий).

ПО МОРФОЛОГИЧЕСКИМ КРИТЕРИЯМ ВЫДЕЛЯЮТ: Ø По величине цветового показателя (ЦП), который характеризует насыщение эритроцита гемоглобином. Рассчитывают по формуле: ЦП = количество гемоглобина (г/л) / количество эритроцитов (без множителя 10/12) * 0, 33. По ЦП анемии делят на: Ø Гипохромные – ЦП ≤ 0, 8; Ø Нормохромные ЦП 0, 8 -1, 05; Ø Гиперхромные ЦП ≥ 1, 05.

По среднему диаметру эритроцита (СДЭ) В норме СДЭ составляет 7, 2 -8, 0 мкм. Различают: Ø Микроцитарную анемию СДЭ <7, 2 мкм; Ø Нормоцитарную – СДЭ 7, 2 -8, 0 мкм; Ø Макроцитарную – СДЭ >8, 1 мкм. В эту группу входят и мегалоцитарные (мегалобластические) анемии, при которых СДЭ > 9, 0 мкм.

По типу кроветворения выделяют: Ø С нормобластическим кроветворением (эритробласт- пронормобласт- нормобласт базофильный – нормобласт полихроматофильный – нормобласт оксифильный – эритроцит); Ø С мегалобластическим кроветворением (промегалобласт – мегалобласт базофильный – мегалобласт полихроматофильный – мегалобласт оксифильный – мегалоцит).

По способности костного мозга к регенерации: Ø Регенераторные анемии (с достаточной функцией костного мозга); Ø Арегенераторные (гипо- и апластические) – с резким угнетением эритропоэза. Показателем регенераторной способности является прирост числа ретикулоцитов при назначении противоанемического лечения.

К группе регенераторных форм эритроцитов относят: Ø незрелые формы эритроцитов – ядросодержащие эритроциты(нормобласты, мегалобласты), эритроциты с остатками ядерной субстанции (тельца Жоли). Цитоплазматическую природу (остатки базофильной субстанции) имеют полихроматофильные эритроциты, ретикулоциты, базофильная зернистость эритроцитов. К группе дегенеративных форм эритроцитов относят: Ø Клетки с измененной величиной (анизоцитоз), формой (пойкилоцитоз), гемоглобиновую дегенерацию Эрлиха, вакуолизацию эритроцитов.

ЖЕЛЕЗОДЕФИЦИТНАЯ АНЕМИЯ (ЖДА) Ø Клинико-гематолгический синдром, хароктеризующийся нарушением синтеза гемоглобина в результате дефицита железа, развивающегося на фоне различных патологических (физиологических) процессов, и проявляющихся признаками анемии и сидеропении.

Ø Женщины детородного возраста составляют основную группу риска ЖДА. Ø Запасы железа в организме женщины в 3 раза меньше, чем у мужчин. Ø Потребление железа у девушек и фертильных женщин в развитых странах составляет 5560% от должного. Ø ЖДА составляет 75 -95% всех анемий беременных. Ø В СНГ около 12% женщин детородного возраста страдают ЖДА. Ø Латентный дефицит железа в некоторых регионах Украины достигает 50%.

Особенности обмена железа (Ж) в организме Общее содержание Ж в организме здорового человека составляет около 4 г (2, 5 г – в гемоглобине эритроцитов, 1 г – в тканях паренхиматозных органов, в виде запасов, 0, 3 г – в миоглобине и дыхательных ферментах). Ø Ежедневно 20 мг Ж поступает в плазму из разрушенных старых эритроцитов и столько же включается в структуру гемоглобина молодых. Ø Обмен Ж не является закрытым циклом. Человек ежедневно теряет 1 -2 мг железа преимущественно с калом. Средняя потеря у мужчин и не менструирующих женщин 1 -1, 5 мг, а у менструирующих – 1, 5 -2 мг в сутки. Ø

Транспорт Ж от места всасывания, хранения и утилизации обеспечивается гликопротеином плазмы – трансферрином Ж в тканях хранится в виде ферритина и гемосидерина. Показатели: Ø Общая железосвязывающая способность сыворотки (ОЖСС) – количество Ж, которое может связать весь трансферрин. В норме – 3085 мкмоль/л. Ø Уровень железа в плазме составляет у мужчин 13 -30 мкмоль/л и 12 -25 мкмоль/л – у женщин, т. е. трансферин насыщен железом на 16 -50%. Ø Содержание ферритина в норме 15 -150 мкг/л. Ø

Причины ЖДА Ø 1. Кровопотери различной локализации (ЖКТ, маточные, носовые, почечные) вследствии различных заболеваний. Учитывая, что в 1 мл крови содержится 0, 5 мг Ж, дополнительная к физиологическим потерям (1, 5 -2 мг Ж) утрата даже 1 -2 мл крови (0, 5 -1 мг Ж) в сутки приведет сначала к развитию латентного дефицита Ж, а потом и к ЖДА.

Ø 2. Нарушение всасывания поступающего с пищей железа в кишечнике (энтериты, целиакия, резекция тонкого кишечника, синдром мальабсорбции, синдром слепой петли). Ø 3. Повышенная потребность в железе (беременность, лактация, интенсивный рост, лечение микроцитарной анемии витамином В 12. Ø Алиментарная недостаточность железа (недостаточное питание, анорексия, вегетарианство и т. п. )

Дифференциальный диагноз ЖДА с гипохромными анемиями (общее – наличие гипохромной анемии) : С анемиями, связанными с нарушением синтеза гема (сидероахрестическими). Характерно высокое содержание сывороточного Ж и отсутствие сидеропенического синдрома. Ø Таласемия – наследственная гемолитическая анемия, связанная с нарушением синтеза гемоглобина. Характерно: гемолиз эритроцитов (ретикулоцитоз, повышения непрямого билирубина, увеличение селезенки), высокое содержание Ж в сыворотке кров и в депо. Ø Анемии, связанные с хроническими заболеваниями инфекционного и неинфекционного характера: при нагноительных заболеваниях различной локализации, сепсисе, туберкулезе, инфекционном эндокардите, ревматоидном артрите, злокачественных опухолях и т. д. ) Ø

При гипохромной анемии для дифференциального диагноза необходимо: Ø Определение уровня сывороточного железа Ø Определение общей железосвязывающей способности сыворотки Ø Выявление клинических признаков сидеропенического синдрома

КЛИНИКА ЖДА Выделяют 3 симптомокомплекса: 1. Общеанемический синдром связан со снижением гемоглобина в крови (неспецифический синдром): Ø Слабост (более 90% больных); Ø Одышка при физ. нагрузке (70%); сердцебиение при нагрузке и в покое (около 60%); Ø Головокружение (более 50%); Ø Обмороки; Ø Головные боли в душном помещении.

2. Сидеропенический синдром (характерен только для ЖДА) Ø Связан с дефицитом тканевого Ж и проявлшяется: Ø Мышечная слабость не коррелирующая с уровнем гемоглобина (результат нарушения функции α-глицерофосфатоксидазы в мышечной ткани); Ø Изменения кожи (сухость, трещины кожи стоп, волос (ломкость, тусклость, «сечение» , раннее поседение), ногтей (уплощение, слоистость, ломкость, ложкообразная вогнутость – койлонихии);

Ø Ангулярный стоматит (заеды вокруг рта); Ø Боль в языке, покраснение языка, атрофия сосочков – глоссит; Ø Затруднение при глотании твердой и жидкой пищи – дисфагия; Ø Атрофический гастрит (следствие ЖДА у 50% больных); Ø Атрофический фаринго-ларинго-трахеит, проявляющийся сухим надсадным кашлем; Ø Императивные позывы на мочеиспускание;

Ø Ночное недержание мочи; Ø Неспособность удерживать мочу при смехе или кашле; Ø Отеки голеней (до 30%); Ø Снижение диастолического давления; Ø Анемическое сердце: расширение границ влево, ослабление І тона, систолический шум на верхушке сердца и на легочной артерии, что способствует развитию сердечной недостаточности или ее рефрактерности к лечению; Ø Субфебрилитет; Ø Депрессии.

Pica chlorotica: нарушение вкуса и обоняния – желание есть необычную пищу (мел, штукатурку, глину, бумагу, сырые овощи, лед, сухие крупы и др. ); Вдыхать обычно неприятные запахи: бензин, керосин, лаки, краски и др. ) Ø При длительной анемии у детей обнаруживаются дефекты иммунитета (частые простудные заболевания, гнойно-воспалительные изменения кожи и т. д. ), расстройства памяти, интеллекта. 3. Обострение хронических заболеваний на фоне ЖДА (чаще у пожилых пациентов): Ø Нестабильная стенокардия, инфаркт миокарда, рефрактерная к лечению СН, декомпенсированная ДЭП, ишемический инсульт, снижение когнитивных функций. Ø

Принципы лечения ЖДА 1. Анемию лишь при помощи диеты устранить невозможно! Всасывание железа из пищи ограничено 1, 5 -2 г в сутки. Из препаратов Ж всасывается в 15 -20 раз интенсивнее. Ø 2. Но пища должна быть богата гемовым железом и белком – нужно есть мясо (предпочтительнее телятину). Нецелесообразно есть много яблок, гречневой крупы, гранатов и др. Ø 3. Без жизненных показаний не прибегать к гемотрансфузиям, так как есть опасность заражения гепатитом В и С. Железо из гемоглобина чужой кровы утилизируется медленно. Ø

Жизненные показания к гемотрансфузиям: Ø Состояние гемодинамики больного; наличие угрожающих жизни осложнений со стороны сердечно-сосудистой и нервной системы; Ø Необходимость оперативного вмешательства по жизненным показаниям; Ø Уровень гемоглобина не является жизненным показанием (описаны случаи, когда при уровне гемоглобина 30 -40 г/л больные сохраняли трудоспособность).

Ø 4. ЖДА лечат препаратами железа, а не витаминами или пищевыми добавками. Так введение В 12 на фоне ЖДА может простимулировать кроветворение и усугубить дефицит железа. Кроме того, при нормальном содержании В 12 в организме, препарат В 12 полностью выводится с мочой. Витамин В 6 оказывает позитивный эффект при анемиях, связанных с нарушением синтеза порфиринов, но при ЖДА их концентрация и так повышена. Минералы Mg, Zn, Co и др. не влияют на уровень гемоглобина. Ø 5. Препараты железа нужно назначать внутрь

Показания для парэнтерального введения Ж: Нарушение всасывания при патологии кишечника; Ø Обострение ЯБЖ или ДПК (относительное показание); Ø Непериносимость препаратов железа для приема внутрь; Ø Необходимость более быстрого насыщения организма железом (например при необходимости оперативного вмешательства у больного ЖДА (миома матки, геморрой и т. д. )); Ø Парентеральное введение Ж способствует увеличению гемоглобина на 2 -4 дня раньше, чем при пероральном введении, однако чревато рядом осложнений. Ø

Осложнения парентерального введения Ж При в/м введение развитие инфильтратов в месте введения; Ø При в/в введении – аллергические реакции. Противопоказания к парентеральной ферротерапии: Ø Активный гепатит, Ø Бронхоспазм, Ø Инфекционно-воспалительные процессы (сепсис, пневмония, нефрит) Ø Сидероахрестическая анемия (развитие гемосидероза печени, сердца, надпочечников, поджелудочной железы и др. ) Ø Излишек железа в крови – фактор риска развития опухоли мозга. Ø

Ø 6. Лечат ЖДА препаратами ІІ валентного железа. Среднесуточная доза составлять 100 -300 мг (в среднем 200 мг). Среди солей ІІ валентного железа лучше всего всасывается сульфат, затем глюконат, хлорит, фумарат, сорбитол. Ретардные формы в меньшей степени раздражают желудок. Ø 7. При лечении препаратами Ж на 7 -10 день наблюдается повышение ретикулоцитов (ретикулоцитарный криз). Ретикулоцитарный криз – показатель хороших регенераторных способностей костного мозга и может сопровождаться болезненностью плоских костей. Нормализация гемоглобина отмечается чаще на 3 -4 неделе лечения, реже – 6 -8 неделе.

Ø 8. После нормализации уровня гемоглобина больного переводят на поддерживающуюся дозу Ж – 25 -30 мг/сут. , которую больной принимает в течении 3 месяцев. Ø Если хроническая кровопотеря сохраняется, рекомендуется проходить 1 -2 раза в год месячные курмы приема препаратов Ж в лечебной дозе (100 -300 мг/сут).
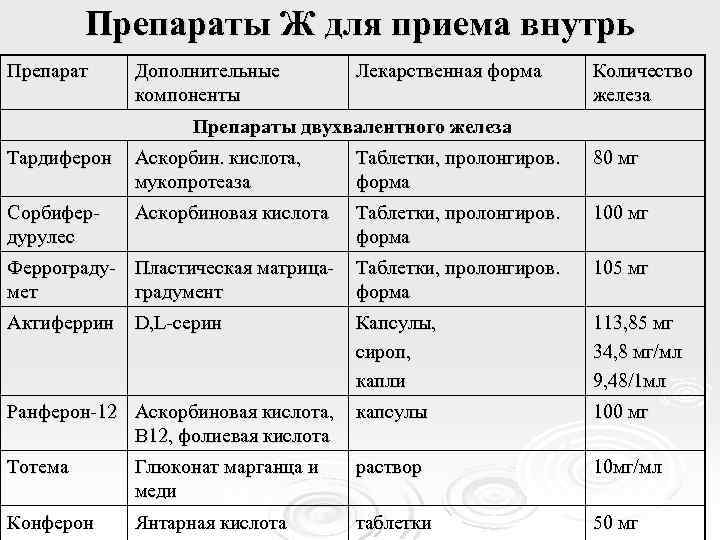
Препараты Ж для приема внутрь Препарат Дополнительные компоненты Лекарственная форма Количество железа Препараты двухвалентного железа Тардиферон Аскорбин. кислота, мукопротеаза Таблетки, пролонгиров. форма 80 мг Сорбифердурулес Аскорбиновая кислота Таблетки, пролонгиров. форма 100 мг Феррограду- Пластическая матрицамет градумент Таблетки, пролонгиров. форма 105 мг Актиферрин D, L-серин Капсулы, сироп, капли 113, 85 мг 34, 8 мг/мл 9, 48/1 мл Ранферон-12 Аскорбиновая кислота, В 12, фолиевая кислота капсулы 100 мг Тотема Глюконат марганца и меди раствор 10 мг/мл Конферон Янтарная кислота таблетки 50 мг
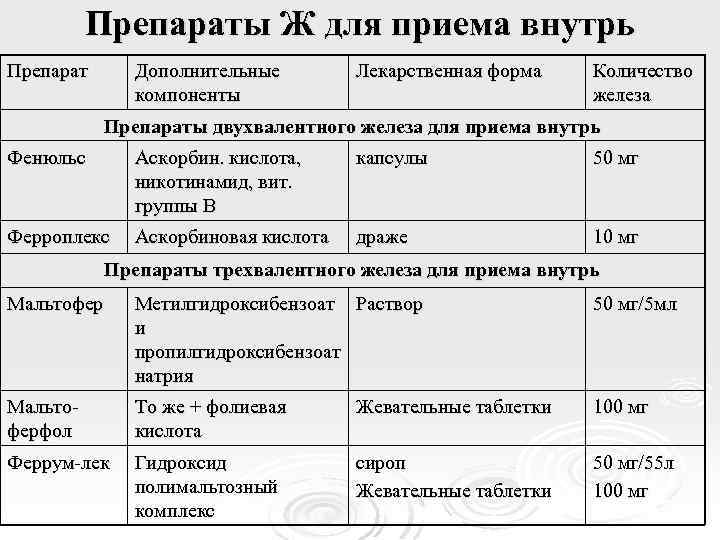
Препараты Ж для приема внутрь Препарат Дополнительные компоненты Лекарственная форма Количество железа Препараты двухвалентного железа для приема внутрь Фенюльс Аскорбин. кислота, никотинамид, вит. группы В капсулы 50 мг Ферроплекс Аскорбиновая кислота драже 10 мг Препараты трехвалентного железа для приема внутрь Мальтофер Метилгидроксибензоат Раствор и пропилгидроксибензоат натрия 50 мг/5 мл Мальтоферфол То же + фолиевая кислота Жевательные таблетки 100 мг Феррум-лек Гидроксид полимальтозный комплекс сироп Жевательные таблетки 50 мг/55 л 100 мг
АНЕМИИ.ppt