Анемии.Гемобластозы.ppt
- Количество слайдов: 70
Анемии и гемобластозы
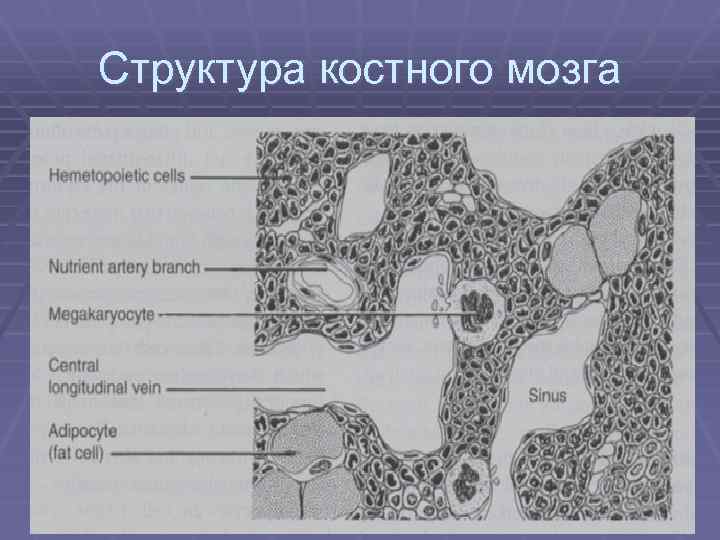
Структура костного мозга
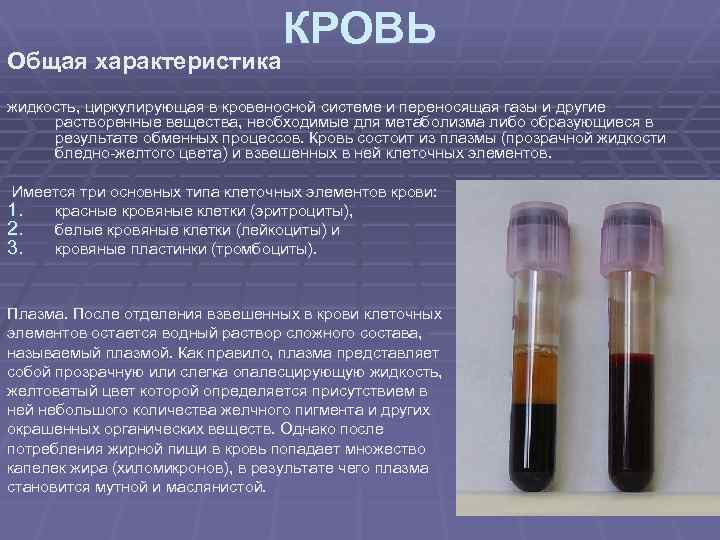
Общая характеристика КРОВЬ жидкость, циркулирующая в кровеносной системе и переносящая газы и другие растворенные вещества, необходимые для метаболизма либо образующиеся в результате обменных процессов. Кровь состоит из плазмы (прозрачной жидкости бледно-желтого цвета) и взвешенных в ней клеточных элементов. Имеется три основных типа клеточных элементов крови: 1. красные кровяные клетки (эритроциты), 2. белые кровяные клетки (лейкоциты) и 3. кровяные пластинки (тромбоциты). Плазма. После отделения взвешенных в крови клеточных элементов остается водный раствор сложного состава, называемый плазмой. Как правило, плазма представляет собой прозрачную или слегка опалесцирующую жидкость, желтоватый цвет которой определяется присутствием в ней небольшого количества желчного пигмента и других окрашенных органических веществ. Однако после потребления жирной пищи в кровь попадает множество капелек жира (хиломикронов), в результате чего плазма становится мутной и маслянистой.
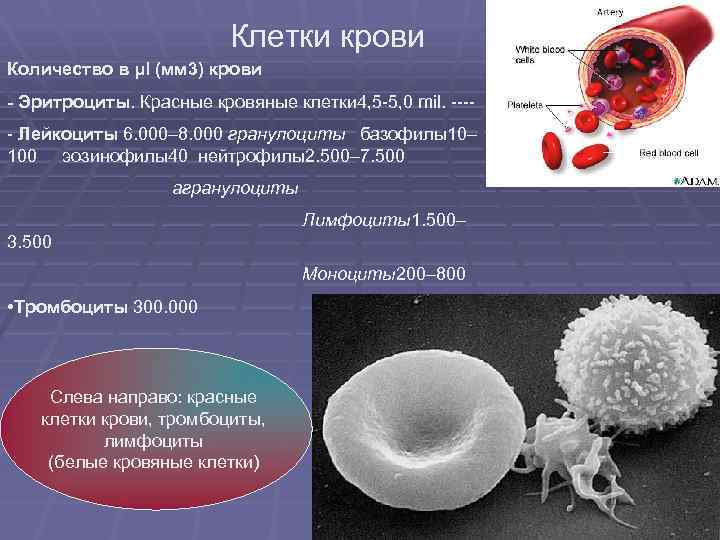
Клетки крови Количество в μl (мм 3) крови Эритроциты. Красные кровяные клетки 4, 5 -5, 0 mil. ---- - Лейкоциты 6. 000– 8. 000 гранулоциты базофилы10– 100 эозинофилы40 нейтрофилы2. 500– 7. 500 агранулоциты Лимфоциты1. 500– 3. 500 Моноциты200– 800 • Тромбоциты 300. 000 Слева направо: красные клетки крови, тромбоциты, лимфоциты (белые кровяные клетки)

Эритроциты. Красные кровяные клетки -Эритроциты имеют форму 4, 5 -5, 0 mil. femei; 5, 0 -5, 5 mil. bărbaţi двояковогнутого диска, т. е. плоские стороны диска как бы сжаты, что делает его похожим на пончик без дырки. В зрелых эритроцитах нет ядер. Они содержат главным образом гемоглобин, концентрация которого во внутриклеточной водной среде ок. 34%. <В пересчете на сухой вес содержание гемоглобина в эритроцитах - 95%; в расчете на 100 мл крови содержание гемоглобина составляет в норме 12 -16 г (12 -16 г%), причем у мужчин оно несколько выше, чем у женщин
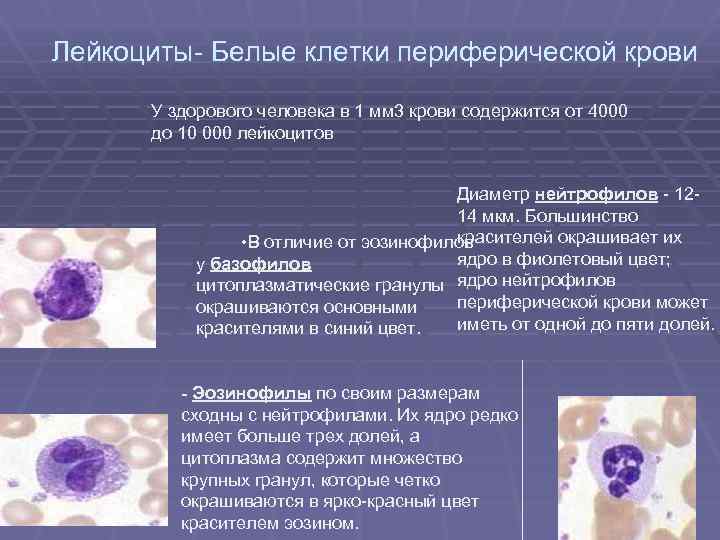
Лейкоциты- Белые клетки периферической крови У здорового человека в 1 мм 3 крови содержится от 4000 до 10 000 лейкоцитов Диаметр нейтрофилов - 1214 мкм. Большинство красителей окрашивает их • В отличие от эозинофилов ядро в фиолетовый цвет; у базофилов цитоплазматические гранулы ядро нейтрофилов периферической крови может окрашиваются основными иметь от одной до пяти долей. красителями в синий цвет. Эозинофилы по своим размерам сходны с нейтрофилами. Их ядро редко имеет больше трех долей, а цитоплазма содержит множество крупных гранул, которые четко окрашиваются в ярко-красный цвет красителем эозином.
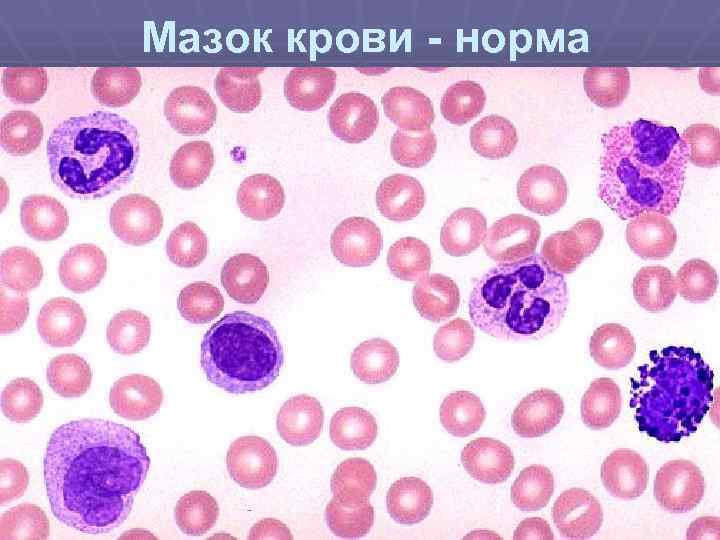
Мазок крови норма
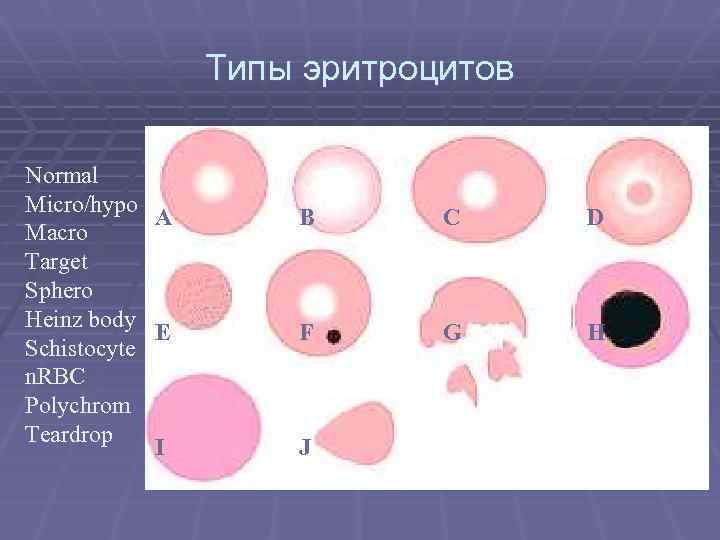
Типы эритроцитов Normal Micro/hypo A Macro Target Sphero Heinz body E Schistocyte n. RBC Polychrom Teardrop I B C D F G H J

АНЕМИИ § АНЕМИИ (МАЛОКРОВИЕ) уменьшение в крови общего количества нормального гемоглобина, которое в большинстве случаев характеризуется снижением одновременно уровня гемоглобина и эритроцитов в единице объема крови.

В зависимости от этиологии и патогенеза различают анемии: 1. постгеморрагические; 2. вследствие нарушения кровообразования; 3. вследствие повышенного кроворазрушения (гемолитические).
Морфологическая классификация анемий I. Макроцитарная анемия (MCV> 100 мкм (фл); диаметр эритроцитов > 8 мкм) (дефицит витамина В 12 и фолиевой кислоты, болезни печени, предлейкоз). II. Микроцитарная анемия (MCV<80 мкм (фл), диаметр эритроцитов < 6, 5 мкм) (дефицит железа, нарушения синтеза глобина, нарушение синтеза порфирина и гемма). III. Нормоцитарная анемия (MCV 81 — 99 мкм (фл), диаметр эритроцитов 7, 2— 7, 5 мкм) (недавняя кровопотеря, гемолиз эритроцитов, гипо- и апластическая анемия, миелофиброз).
Постгеморрагически е анемии Анемии вследствие острых кровопотерь Развиваются вследствие травм, сопровождающихся нарушением целостности кровеносных сосудов, кровотечений из внутренних органов, чаще при поражении желудочно кишечного тракта, матки, легких, полостей сердца, после острой кровопотери при осложнениях беременности и родов. Чем крупнее калибр пораженного сосуда и чем ближе к сердцу он расположен тем опаснее для жизни кровотечение. Так, при разрыве дуги аорты достаточно потерять менее 1 л крови, чтобы наступила смерть в связи с резким падением артериального давления и дефицитом наполнения полостей сердца. Смерть в таких случаях наступает прежде, чем происходит обескровливание органов, и при вскрытии трупов умерших анемизация органов малозаметна. Анемии вследствие хронических кровопотерь Являются частным вариантом железодефицитных анемий.
ГЕМОЛИТИЧЕСКИЕ АНЕМИИ Гемолитические анемии составляют обширную группу анемических состояний различной этиологии, общим признаком которых является преобладание кроверазрушения над кровообразованием. Гемолитичес кой анемии свойственно укорочение продолжительности жизни эрит роцитов. Гемолиз может происходить внутриклеточно или внутри со судов. Усиленный гемолиз, независимо от его причины, характеризуется рядом общих признаков, основными из которых являются:

§ § Усиленный гемолиз, независимо от его причины, характеризуется рядом общих признаков, основными из которых являются: развитие малокровия — для гемолитической анемии характерен регенераторный тип эритропоэза, что проявляется увеличением количества эритроидных клеток в костном мозге и повышением количества ретикулоцитов в периферической крови; желтуха за счет повышения уровня свободного билирубина в сыворотке крови; повышение концентрации билирубина в желчи как следствие избыточного поступления свободного билирубина в печень; гиперхолия кала и наличие уробилина в моче как результат повышенного поступления уробилиногена в кишечник;

Анемии вследствие нарушения продукции эритроцитов Апластические Железодефицитные Мегалобластные Сидеробластные Хронических заболеваний
Клинические проявления При лёгких формах это может быть слабость, быстрая утомляемость, общее недомогание, а также снижение концентрации внимания. Люди с более выраженной анемией могут жаловаться на одышку при незначительной или умеренной нагрузке, сердцебиения, головную боль, шум в ушах, могут также встречаться нарушения сна, аппетита, полового влечения. При очень сильной анемии возможно развитие сердечной недостаточности. Проявления острых и тяжелых анемий всегда более выражены, чем хронических и средней тяжести. у анемий могут быть и другие проявления в зависимости от их этиологии и патогенеза. Например, развитие нарушений чувствительности при B 12 дефицитной анемии, желтуха — при гемолитической анемии и пр.
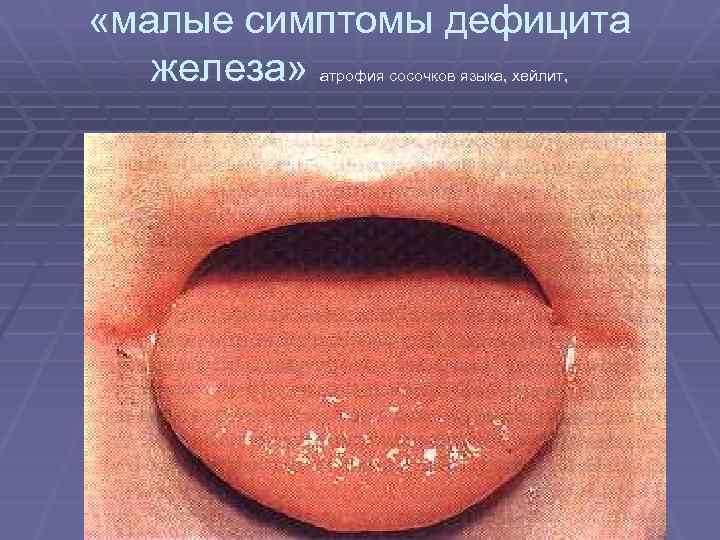
«малые симптомы дефицита железа» атрофия сосочков языка, хейлит,
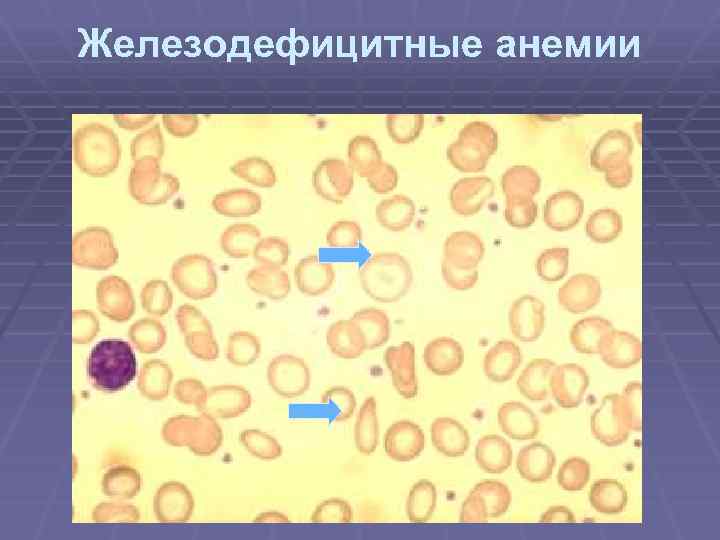
Железодефицитные анемии
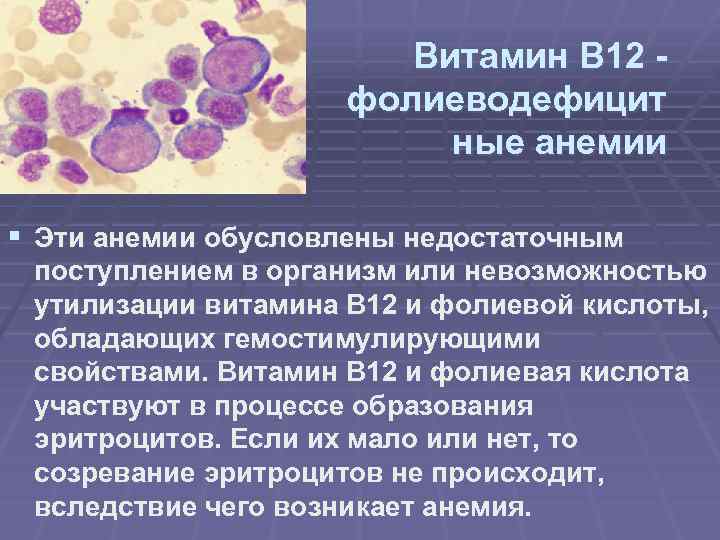
Витамин В 12 фолиеводефицит ные анемии § Эти анемии обусловлены недостаточным поступлением в организм или невозможностью утилизации витамина В 12 и фолиевой кислоты, обладающих гемостимулирующими свойствами. Витамин В 12 и фолиевая кислота участвуют в процессе образования эритроцитов. Если их мало или нет, то созревание эритроцитов не происходит, вследствие чего возникает анемия.
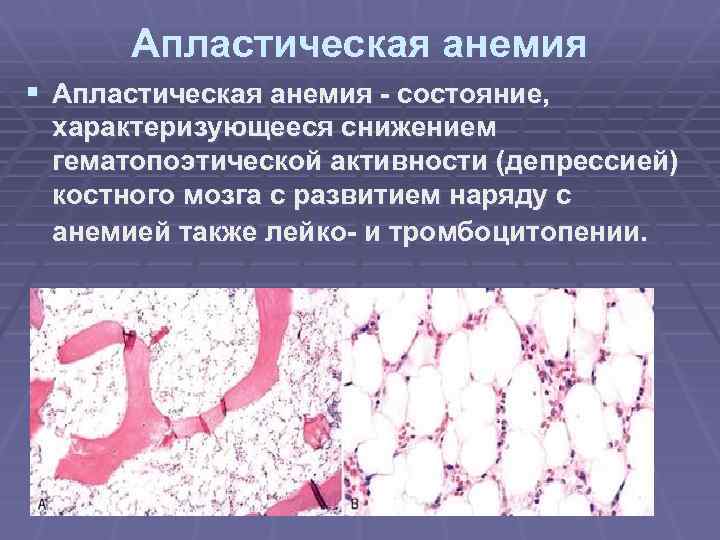
Апластическая анемия § Апластическая анемия состояние, характеризующееся снижением гематопоэтической активности (депрессией) костного мозга с развитием наряду с анемией также лейко и тромбоцитопении.
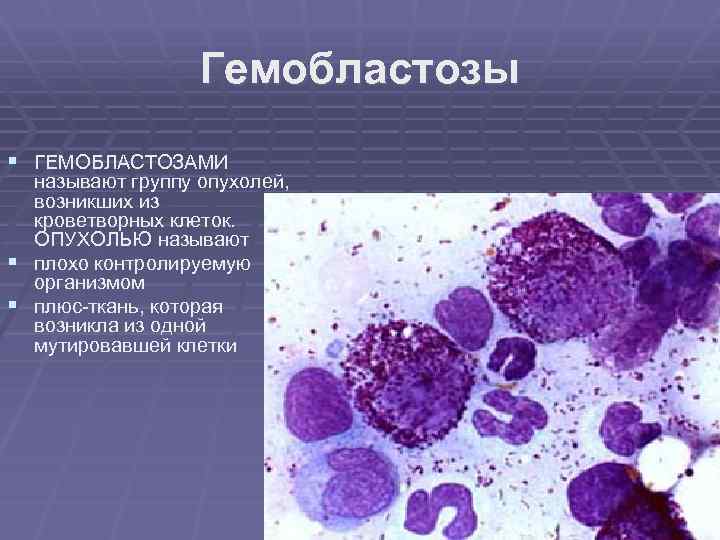
Гемобластозы § ГЕМОБЛАСТОЗАМИ называют группу опухолей, возникших из . кроветворных клеток. ОПУХОЛЬЮ называют § плохо контролируемую организмом § плюс-ткань, которая возникла из одной мутировавшей клетки
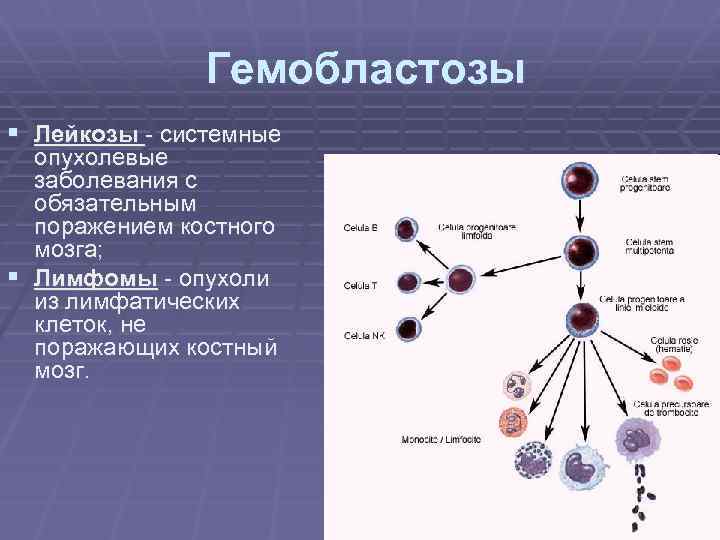
Гемобластозы § Лейкозы - системные опухолевые заболевания с обязательным поражением костного мозга; § Лимфомы - опухоли из лимфатических клеток, не поражающих костный мозг.

Аномалии лейкоцитов связаны либо с возрастанием, либо с уменьшением их количества § Лейкопения. В зависимости от того, каких белых клеток крови становится § меньше, различают два вида лейкопении: нейтропения, или агранулоцитоз (снижение уровня нейтрофилов), и лимфопения (снижение уровня лимфоцитов). Нейтропения возникает при некоторых инфекционных заболеваниях, сопровождающихся подъемом температуры (грипп, краснуха, корь, свинка, инфекционный мононуклеоз), и при кишечных инфекциях (например, при брюшном тифе). Нейтропению могут также вызывать лекарственные препараты и токсичные вещества Лейкоцитоз — изменение клеточного состава крови, характеризующееся повышением числа лейкоцитов. Норма лейкоцитов в крови — 3, 5 — 8, 8× 109/л, но этот показатель может отличаться в большую или меньшую сторону, в зависимости от лаборатории и используемых методов. Лейкоцитоз может быть физиологическим и патологическим, первый возникает у здоровых людей, второй — при каких-то болезненных состояниях.

ЛЕЙКОЗЫ это гемобластозы, при которых костный мозг повсеместно заселен опухолевыми клетками. ЛЕЙКОЗЫ - опухоль, исходящая из родоначальных (стволовых) кроветворных клеток с первичным поражением костного мозга.
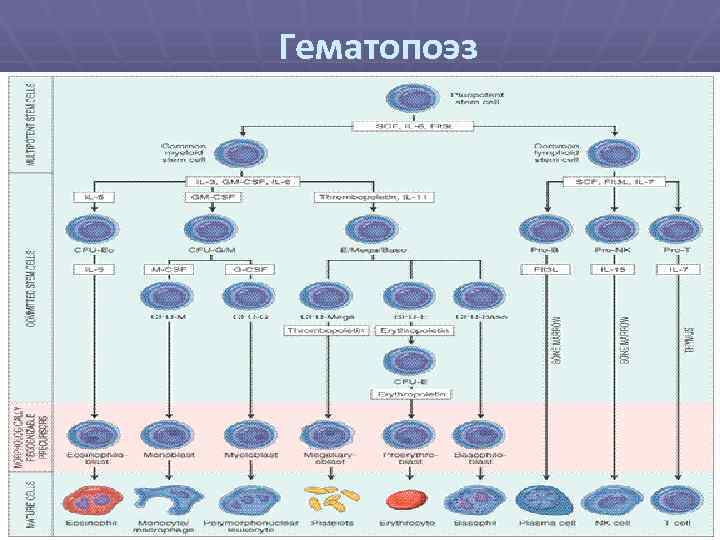
Гематопоэз

ЭТИОЛОГИЯ ЛЕЙКОЗОВ § По всей вероятности, существует комплекс причин, приводящих к развитию лей коза. Хромосомные изменения обнаруживают приблизительно у 60 -70 % больных. Предполагается, что они возникают под влиянием неблагоприятных факторов внешней среды: ионизирующего излучения, электромагнитного поля, химических веществ, бензола, медикаментов, в состав которых входят алкилирующие соединения. Особенно чувствительны к воздействию электромагнитного излучения дети школьного возраста, организм которых еще не сформировался: даже всего несколько часов в неделю, проведенных около компьютера, опасны для их здоровья. В 1997 году в США опубликованы данные по увеличению количества заболеваний детей лейкозом, которые более 2 часов в день играли на компьютере и в видео игры.

ЭТИОЛОГИЯ ЛЕЙКОЗОВ § Широко обсуждается вирусная теория. У некоторых животных вирусная теория лейкозов доказана путем введения вируса: вирус Гросса мышей, вирус Рауса у кур, которые способны вызывать опухолевый процесс и у обезьян и трансформировать в культуре ткани гемопоэтической клетки человека. § В 1982 был выделен ретро-вирус от больного лейкозом – человеческий Т-клеточный вирус I-HTLV 1. Как и другие ретровирусы (I-HTLV 2 - волосатоклеточный лейкоз, I-HTLV 3 - вирус СПИД) вирус с помощью реверсионной транскриптазы способствует внедрению вирусного гормона в ДНК клетки хозяина, в результате чего клетка получает новую генетическую информацию, непрерывно пролиферирует без дифференцироваки (мутация).

КЛАССИФИКАЦИЯ ЛЕЙКОЗОВ Еще в конце прошлого века все лейкозы по морфологии клеток были разделены на две группы: острые и хронические. Группу острых лейкозов объединяет общий признак: субстрат опухоли составляют молодые, так называемые бластные клетки. Название форм острого лейкоза происходит от названий нормальных предшественников опухолевых клеток: миелобласты, эритробласты, лимфобласты и др. Острый лейкоз из морфологически неидентифицируемых бластных клеток получил название недифференцируемого В группу хронических лейкозов входят дифференцирующиеся опухоли системы крови. Основной субстрат этих лейкозов составляют морфологически зрелые клетки.

Патогенез § Основным звеном в развитии болезни является то, что неблагоприятные факторы приводят к изменениям (мутациям) в клетках кроветворения. При этом клетки реагируют неудержимым ростом, невозможностью дифференцировки и изменением скорости нормального созревания. Поэтому все клетки, которые составляют лейкемическую опухоль, являются потомком одной стволовой клетки или клетки-предшественницы любого направления кроветворения.

Клиническая симптоматика развернутой стадии ОЛ складывается из 5 основных синдромов: § 1. гиперпластического § 2. геморрагического § 3. анемического § 4. интоксикационного § 5. инфекционных осложнений

КЛИНИКО-МОРФОЛОГИЧЕСКИЕ АСПЕКТЫ ОСТРЫХ ЛЕЙКОЗОВ. Острый лейкоз - заболевание из группы гемобластозов, злокачественная опухоль кроветворной ткани, исходящую из костного мозга, патоморфологическим субстратом которой являются лейкозные бластные клетки, соответствующие родоначальным элементам одного из ростков кроветворения. Клинические проявления острого лейкоза являются следствием пролиферации и накопления злокачественных лейкозных бластных клеток, количественно превышающих условный пороговый рубеж (около 1000 млрд), за которым истощаются компенсаторные возможности организма.

Гиперпластический синдром § проявляется умеренным и безболезненным увеличением лимфоузлов, печени, селезенки (3050%), у 14 больных — увеличение миндалин, лимфоузлов средостения с симптомами сдавления. появляются кожные лейкозные инфильтраты (лейкемиды) в виде красноватосиневатых бляшек

Гиперпластический синдром § Лейкозная гиперплазия и инфильтрация костного мозга приводят к угнетению нормального кроветворения, в результате чего развивается анемия и тромбоцитопения. тяжелая анемия с гемоглобином ниже 60 гл, эритроциты менее 11, 3 х1012 отмечается у 30%. Глубокая тромбоцитопения (ниже 50 х109л) служит основной причиной одного из самых коварных клинических синдромов — геморрагического, который наблюдается у 50 -60% больных. Геморрагические проявления весьма вариабельны: от мелкоточечных и мелкопятнистых единичных высыпаний на коже и слизистых оболочках до обширных кровоизлияний и профузных кровотечений — носовых, маточных, желудочно-кишечных и др.

Гиперпластический синдром § Кровоизлияния очень часто сопровождаются неврологическими нарушениями, острыми расстройствами мозгового кровообращения. § Инфекционные процессы. , наблюдаемые у 80 -85% больных ОЛ, являются грозным, труднокупируемым осложнением. Наиболее многочисленная группа инфекционных осложнений бактериального происхождения 70 -80%, включающая пневмонии, сепсис, гнойные процессы. Тяжелые инфекционные осложнения вирусного и грибкового генеза наблюдаются реже у 4 -18 и 18 -30% больных. В последнее время уменьшилась роль стафилококковой инфекции и возросло значение грамотрицательной флоры. количество грибковых инфекций обнаруживает тенденцию к увеличению До 20%. Вирусные инфекции стали протекать тяжелее, участились случаи цитомегаловирусной инфекции, герпеса.
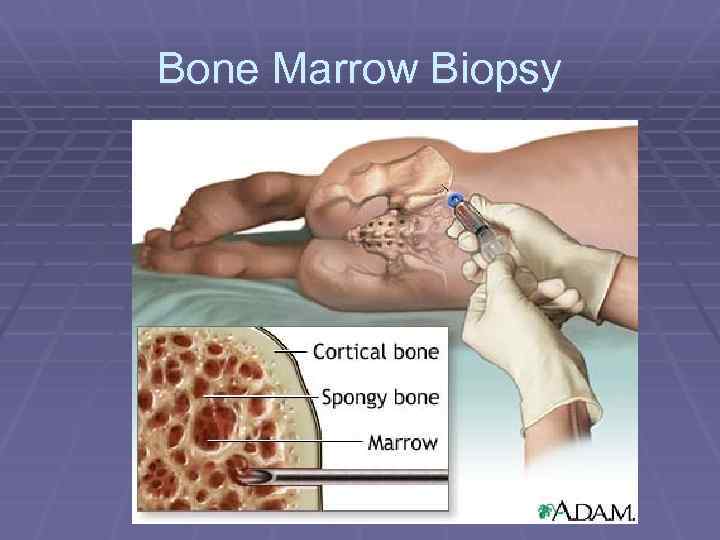
Bone Marrow Biopsy

Костный мозг при остром миелолейкозе • У 30% больных бластные клетки в гемограмме отсутствуют. У большинства больных количество бластных форм составляет от нескольких процентов до 8090%. Клеточный состав гемограммы часто бывает мономорфным, представленный в основном бластными клетками. • Между бластными клетками и зрелыми гранулоцитами почти нет промежуточных форм, что отражает провал в кроветворении — лейкемическое зияние (hiatus leukemicus). При нелимфобластных острых лейкозах в гемограмме могут обнаруживаться незрелые гранулоциты: промиелоциты, метамиелоциты, однако их количество невелико (Не более 10%). megakario cite
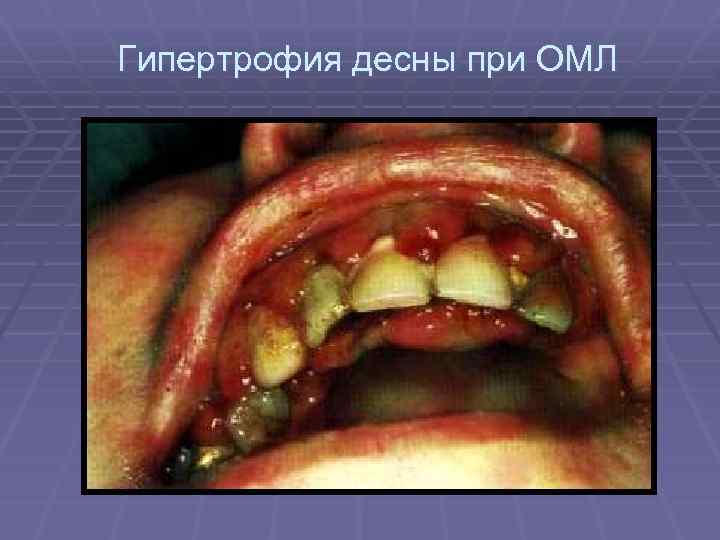
Гипертрофия десны при ОМЛ
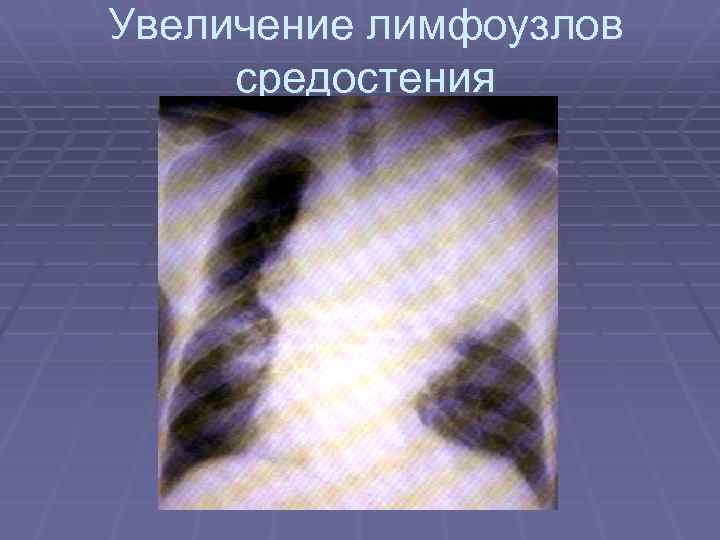
Увеличение лимфоузлов средостения
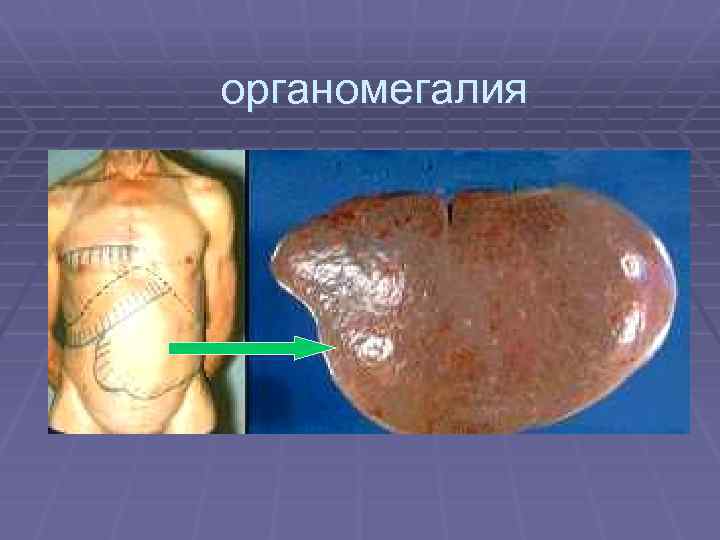
органомегалия
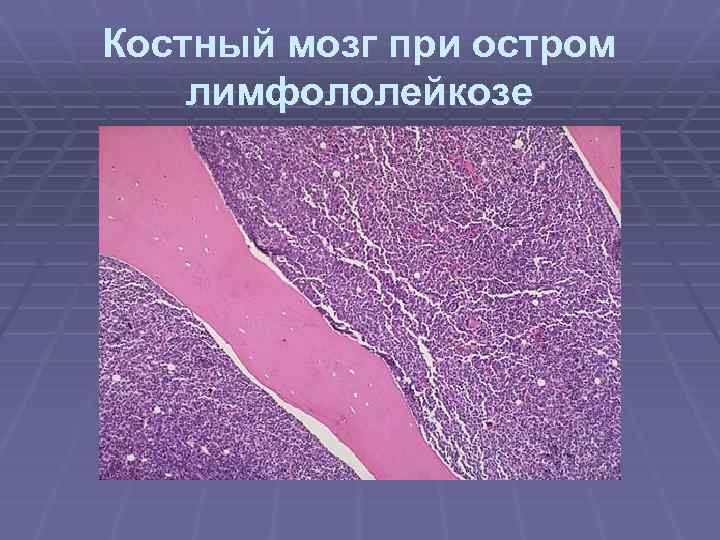
Костный мозг при остром лимфололейкозе
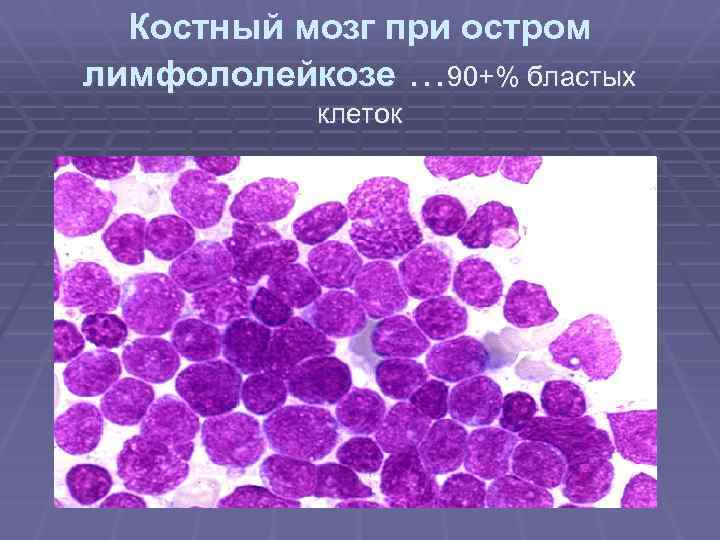
Костный мозг при остром лимфололейкозе … 90+% бластых клеток
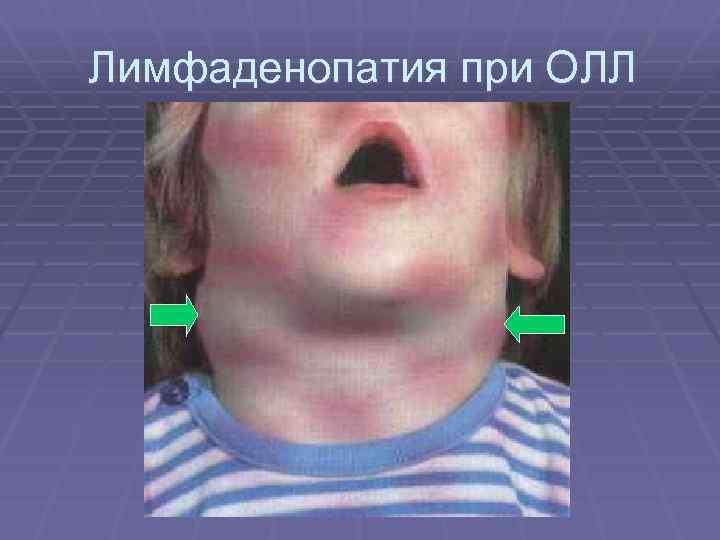
Лимфаденопатия при ОЛЛ

Хронический лейкоз § В отличие от острого, при хроническом лейкозе клетки крови успевают превратиться в более взрослые формы, но подавляющее большинство получившихся клеток крови не способно выполнять свою прямую функцию. И хотя лабораторные анализы показывают довольно высокое количество лейкоцитов, защитить организм от инфекции они не способны. Постепенно количество гранулоцитарных клеток становится настолько велико, что мешает нормальному кровотоку. § Хронический лейкоз может вообще не иметь какой-либо начальной фазы. В половине случаев больные хроническим лейкозом не предъявляют жалоб на собственное здоровье. Диагноз у таких больных обнаруживается случайно, только по данным анализа крови, выполненного по поводу другого заболевания.

Хронический миелолейкоз § При хроничечском миелойдном лейкозе происходит повышенное образование § § малодифференцированных гранулоцитов, предшественников миелопоэза, которые и являются субстратом опухоли. Избыточный рост этих клеток подавляет развитие других - предшественников эритроцитов, тромбоцитов и лимфоцитов. Таким образом, костный мозг буквальным образом «забит» незрелыми миелобластами. В итоге, количество белых клеток крови может быть значительно увеличено за счет незрелых предшественников, неспособных выполнять характерные для нормальных лейкоцитов функции иммунной защиты организма. Чаще болеют взрослые, но около 2% случаев приходится на долю детей. Болезнь вызывается появлением « Ph-хромосомы» (Филадельфийской хромосомы) в клетках костного мозга, которое ведет к образованию избыточного количества лейкоцитов. Болезнь обычно развивается медленно, но иногда возможен переход болезни в «стадию ускорения» (бластный криз), когда болезнь развивается довольно быстро. Различают клинические стадии хронического миелолейкоза:
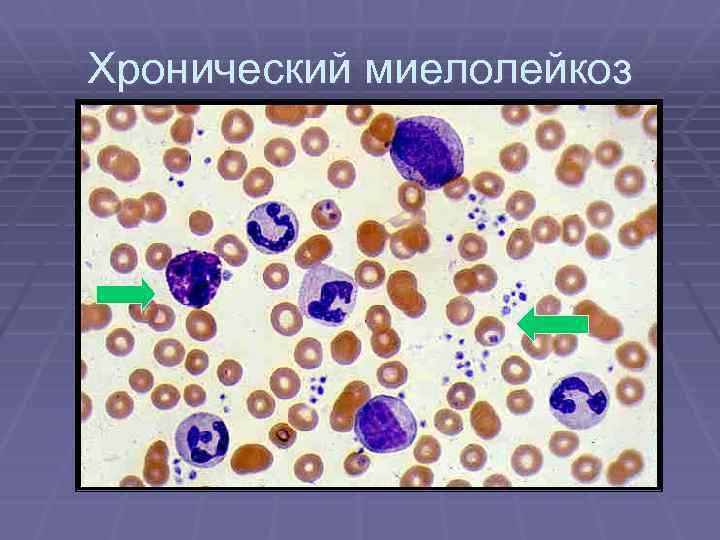
Хронический миелолейкоз
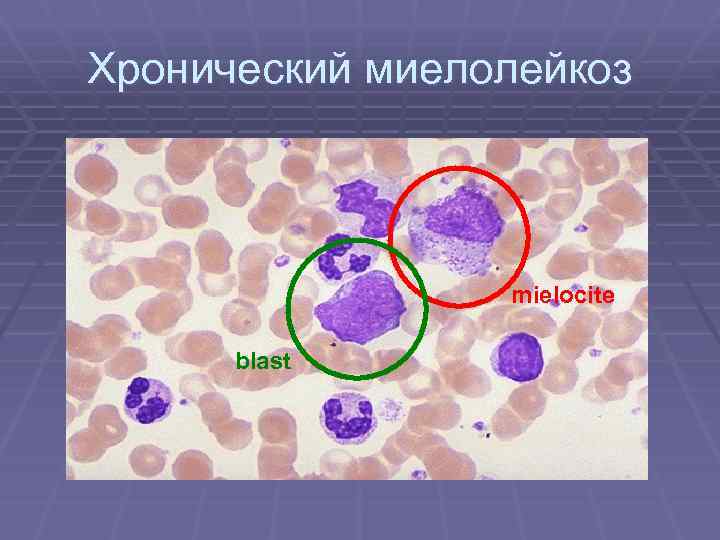
Хронический миелолейкоз mielocite blast

Увеличивается селезенка 30 cm infarct
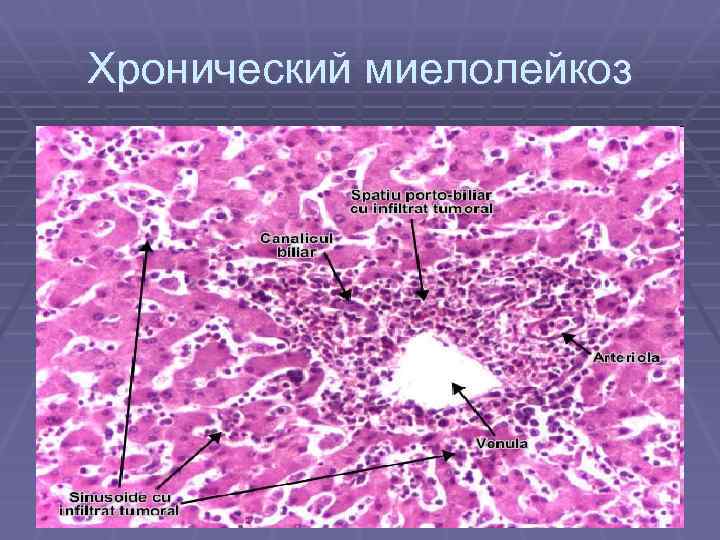
Хронический миелолейкоз
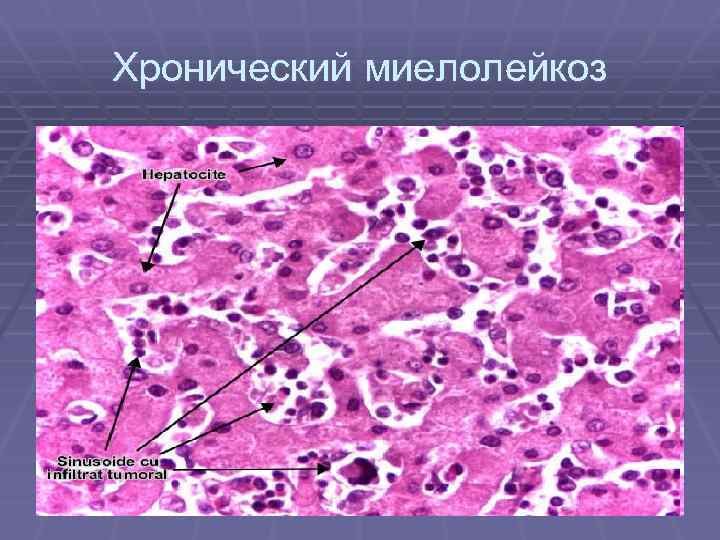
Хронический миелолейкоз

Хронический лимфолейкоз. § Примерно в четверти случаев заболевание обнаруживают случайно при § § анализе крови, назначенном по другому поводу (диспансеризация, обследование по поводу негематологического заболевания). Первым симптомом хронического лимфолейкоза является увеличение размеров лимфатических узлов, кроме того, сильно увеличивается селезенка (до нескольких кг), возможно возникновение ощущения тяжести в животе. Часто больные испытывают значительную общую слабость, теряют вес - опухолевая интоксикация, у этих больных повышена частота развития инфекционных заболеваний. Нарушение костномозгового кроветворения, вызванное ростом опухоли в костном мозге, ведет к развитию анемии (снижению числа эритроцитов в крови) и тромбоцитопении (снижению числа тромбоцитов). Симптомы развиваются постепенно, в течение длительного времени. Существует несколько подходов диагностики стадий хронического лимфолейкоза, все они учитывают то факт, что продолжительность жизни больных хроническим лимфолейкозом зависит от степени распространенности опухоли (числа пораженных групп лимфатических узлов) и степени нарушения кроветворения в костном мозге. Определение стадии хронического лимфолейкоза позволяет принять решение о методе лечения.
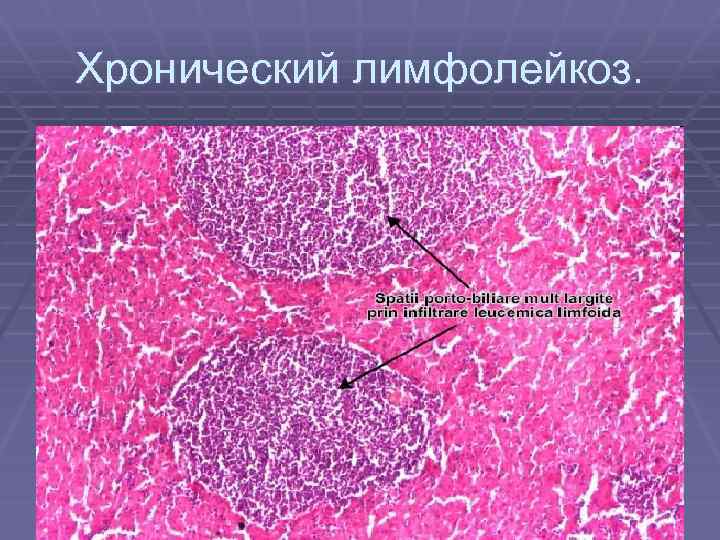
Хронический лимфолейкоз.
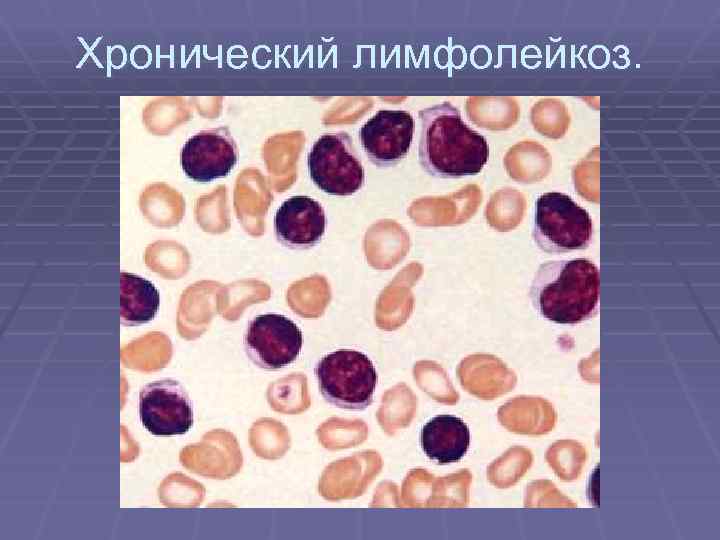
Хронический лимфолейкоз.
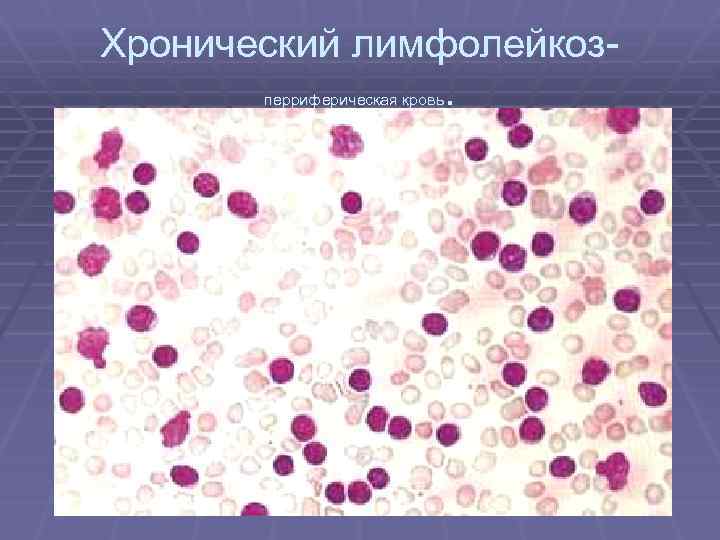
Хронический лимфолейкоз. перриферическая кровь

Основные клинические признаки острых лейкозов: большое количество бластных клеток и их приемущество (более 30 %, чаще 6090 %); «лейкимический провал» — исчезновение промежуточных форм клеток на фоне большого количества бластов; одновременное наличие абазофилии и анэозинофилии; быстропрогрессирующая анемия. Основные клинические признаки хронических лейкозов (признаки те же, но с точностью наоборот): небольшое количество бластных клеток или их отсутствие (менее 30 %, чаще 12 %); отсутствие «лейкимического провала» , то есть наличие промежуточных форм клеток(пролимфоцит); базофильно-эозинофильная ассоциация, то есть одновременное наличие базофилии и эозинофилии; медленнопрогрессирующая анемия с увеличением скорости своего развития в период своего обострения.

Лимфома заболевание, при котором происходит злокачественная трансформация клеток, находящихся преимущественно в лимфоидных тканях.

Лимфомы § Злокачественные лимфомы подразделяются на болезнь Ходжкина и § неходжкинские лимфомы. Источник опухоли при болезни Ходжкина остается неизвестным, а неходжкинские лимфомы возникают из нормальных лимфоидных клеток, которые подверглись злокачественной трансформации. Оба типа лимфом характеризуются злокачественным ростом лимфоузлов и селезенки, хотя могут вовлекаться и экстранодальные ткани. Их необходимо дифференцировать, т. к. течение патологического процесса, прогноз и терапия этих групп заболеваний отличаются. Неходжкинские лимфомы – общее название группы злокачественных заболеваний, происходящих при злокачественной трансформации из лимфоцитов. Лимфоциты разбросаны по всему телу, но концентрируются в лимфатических узлах, селезенке, костном мозге, желудочно кишечном тракте и коже. Эти органы составляют лимфатическую систему. Лимфатических узлов большое количество по всему телу. Они соединены между собой лимфатическими сосудами, по которым, наполняясь лимфоцитами, течет лимфа и движется от узла к узлу, попадая в конечном итоге в кровь.

Общие симптомы у больных с лимфомой Ходжкина § Температура § ночная проливная потливость § потеря веса и аппетита § у некоторых больных наблюдается генерализованный кожный зуд § боль в поражённых лимфатических узлах (характерно после приёма алкогольных напитков)

Диагностика лимфомы Ходжкина Выделяют 4 типа лимфомы Ходжкина : § Лимфоидное преобладание § Смешанноклеточная форма § Нодулярный склероз - подтипы grade 1 (трудно поддающийся лечению) и grade 2 § Лимфоидное истощение
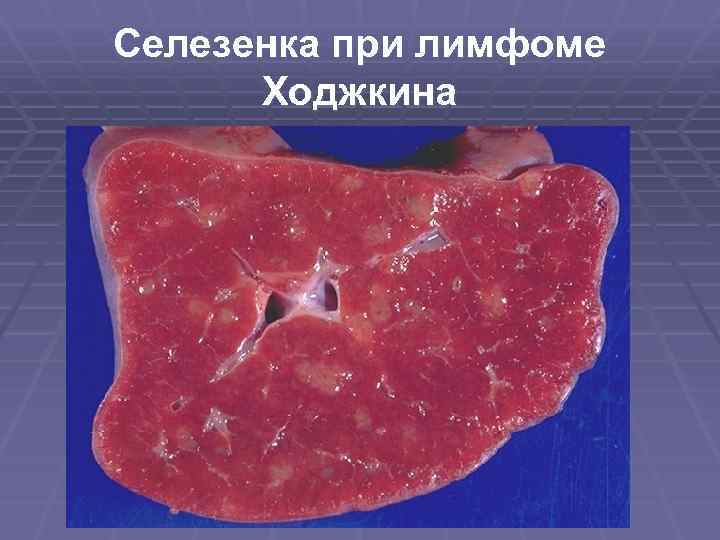
Селезенка при лимфоме Ходжкина
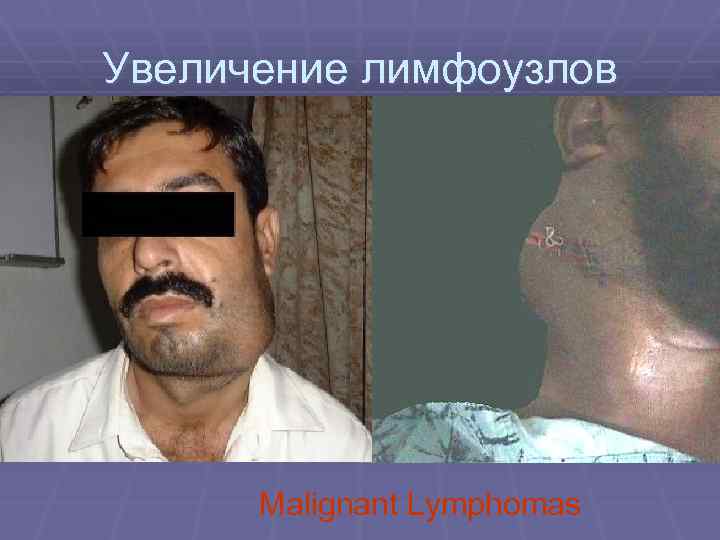
Увеличение лимфоузлов Malignant Lymphomas
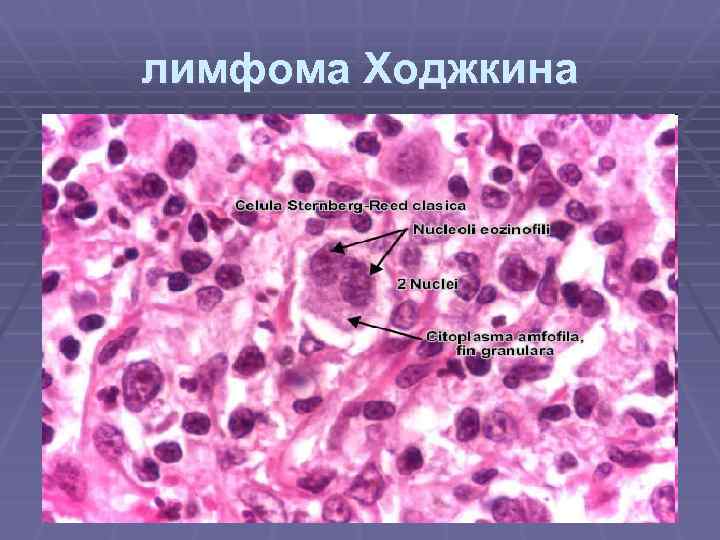
лимфома Ходжкина
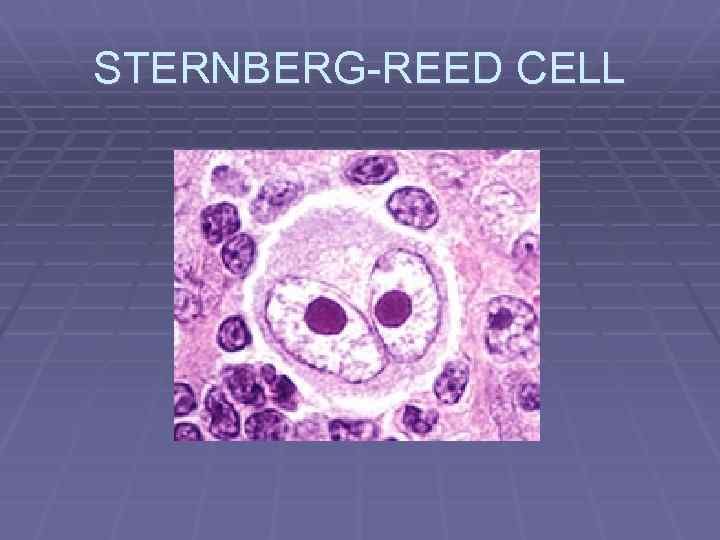
STERNBERG-REED CELL
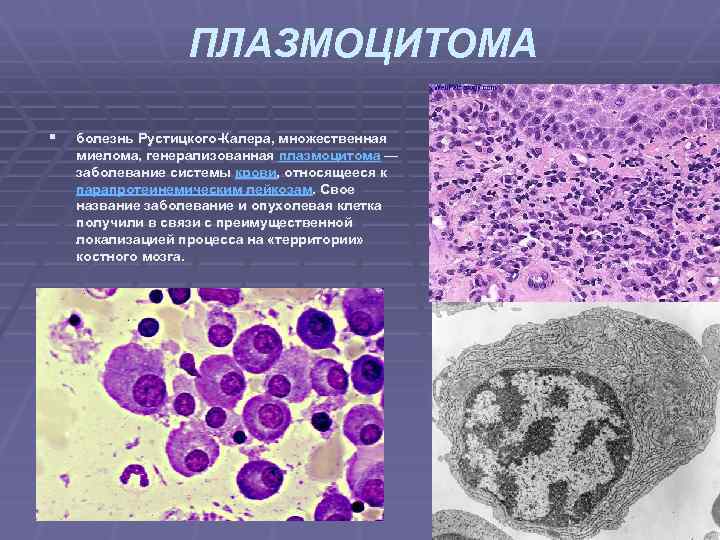
ПЛАЗМОЦИТОМА § болезнь Рустицкого Калера, множественная миелома, генерализованная плазмоцитома — заболевание системы крови, относящееся к парапротеинемическим лейкозам. Свое название заболевание и опухолевая клетка получили в связи с преимущественной локализацией процесса на «территории» костного мозга.
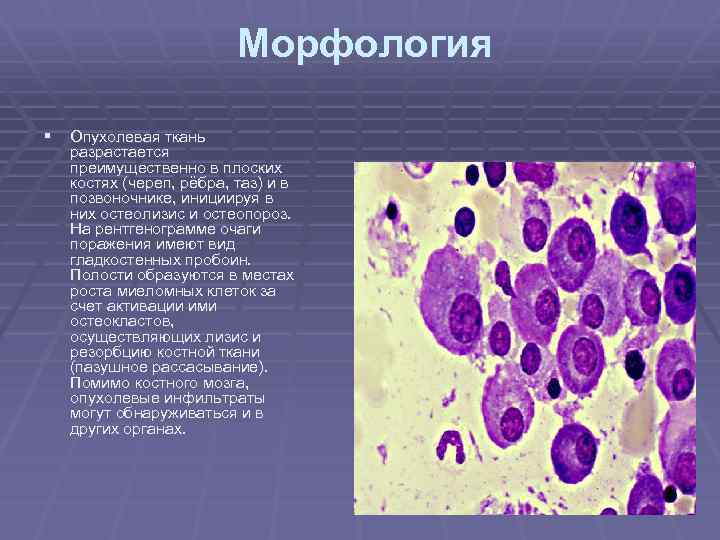
Морфология § Опухолевая ткань разрастается преимущественно в плоских костях (череп, рёбра, таз) и в позвоночнике, инициируя в них остеолизис и остеопороз. На рентгенограмме очаги поражения имеют вид гладкостенных пробоин. Полости образуются в местах роста миеломных клеток за счет активации ими остеокластов, осуществляющих лизис и резорбцию костной ткани (пазушное рассасывание). Помимо костного мозга, опухолевые инфильтраты могут обнаруживаться и в других органах.

Этиология и патогенез. § Этиология миеломной болезни неизвестна. Однако отмечена повышенная частота заболевания среди японцев, переживших ядерную бомбардировку во время второй мировой войны, через 20 лет латентного периода. Имеются также свидетельства о генетической предрасположенности к этому виду гемобластоза. Прямые доказательства вовлечения онкогенов при миеломе человека отсутствуют, однако высокая частота хромосомных транслокаций при В-клеточных опухолях при формировании плазмоцитомы мыши позволяют предполагать роль цитогенетических нарушений в патогенезе болезни.

Классификация § Выделяют несколько вариантов миеломной болезни в зависимости от характера § распространения миеломных инфильтратов в костном мозге, от характера миеломных клеток и от типа синтезируемого парапротеина. По характеру распространенности опухолевого инфильтрата в костном мозге выделяют § § § диффузную, диффузно-узловатую, множественно-узловатую формы миеломы; § § плазмоцитарную, плазмобластную, полиморфно-клеточную, мелкоклеточную миелому [Струков А. И. , 1959]. § по клеточному составу – § В зависимости от способности секретировать различные типы парапротеинов различают несколько вариантов миеломной болезни: несекретирующие, диклоновые миеломы, миелому Бенс-Джонса, G-, A-, M-миеломы. Наиболее часто встречаются G-, A-миелома, миелома Бенс-Джонса, на долю которых приходится 75, 20 и 15 % наблюдений соответственно.

Клинические проявления § Осложнения миеломной болезни развиваются вследствие деструкции костной ткани – самопроизвольные переломы, боли в костях, а также из-за продукции парапротеинов – амилоидоз (AL-амилоидоз), парапротеинемическая кома и парапротеиноз органов. § Иногда обнаруживаются опухоли, исходящие из костной ткани. Вследствие разрушения костей в крови увеличивается количество кальция, который в виде конкрементов откладывается в выделительных органах (почки, лёгкие, слизистая желудка). Поражение почек (миеломная нефропатия) в основном обусловлено поступлением через почечный фильтр парапротеинов. Характерным для миеломной болезни является частота бактериальных инфекций вследствие уменьшения количества нормальных иммуноглобулинов и нарушения образования антител.
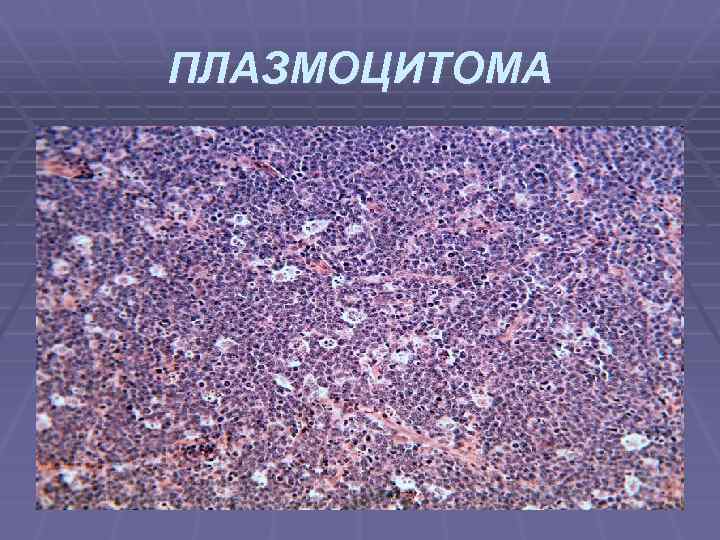
ПЛАЗМОЦИТОМА
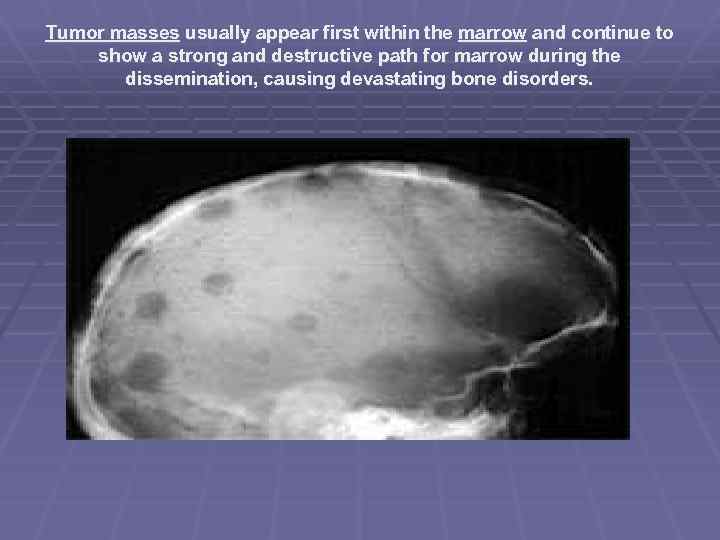
Tumor masses usually appear first within the marrow and continue to show a strong and destructive path for marrow during the dissemination, causing devastating bone disorders.
Анемии.Гемобластозы.ppt