Лекция 9.АФО сердечно-сосудистой системы.ppt
- Количество слайдов: 35

Анатомофізіологічні особливості серцевосудинної системи у дітей Лекція № 9 Кафедра пропедевтики дитячих хвороб

Ембріогенез n Спочатку відбувається закладка судин n Кінець 2 тижня – в мезодермі з’являються скопища клітин, які утворюють кров’яні острівки n В подальшому з них формуються первинні судини n Розвиток серця у ембріону починається з 3 тижня внутрішньоутробного періоду

n. В області майбутньої шиї з’являються 2 самостійних зачатки - первинні ендокардіальні трубки. Вони зближаються і зростаються. Перетинка між ними розсмоктується і в результаті утворюється трубчасте серце, через яке кров проходить суцільним потоком n Внутрішній шар називається ендокардом, а зовнішній – епіміокардом, з якого потім розвивається м’язовий шар - міокард і зовнішня оболонка - епікард

На 3 тижні розвитку ембріону n n n Бурний ріст трубки, швидке подовження, утворення звивин і скручування Серцева трубка набуває S- подібної форми Відбувається поворот серця навколо вісі близької до фронтальної Каудальніше шлуночків утворюється передсердя Між шлуночком і передсердям трубка звужується, що дає початок майбутньому атріовентрикулярному отвору

n До середини 4 тижня серце стає двокамерним n З кінця 4 тижня починається розподіл передсердь. Формується міжпередсердна перетинка. Її утворення закінчується до кінця 5 тижня і серце стає трикамерним n Передсердна перетинка має овальний отвір і передсердя сполучені між собою n З лівої сторони овального отвору є клапан, тому скид крові проходить в одному напрямку - справа наліво

На 5 тижні n n Починає розвиватися міжшлуночкова перетинка В її утворенні приймають участь ендо- і міокард Міжшлуночкова перетинка росте від верхівки серця в напрямку до передсердь Деякий час в верхній частині перетинки зберігається отвір, який пізніше заростає сполучною тканиною

7 тиждень n n Закінчується розділення шлуночка Загальний артеріальний стовбур розділяється на аорту і легеневий стовбур, але між собою вони з’єднані артеріальним або Боталовим протоком Клапанний апарат серця виникає після утворення перетинок. Клапани формуються, як дублікатура ендокардіального шару До кінця 7 -8 тижня серце перетворюється на 4 -камерне

Структурне формування серця закінчується в перші 3 міс вагітності Шкідливі фактори, які мають вплив на ембріон можуть привести до виникнення аномалій розвитку серцево-судинної системи, а саме вроджених вад серця і судин n Найбільша вірогідність виникнення вроджених вад серця відмічається від впливу на вагітну лікарських препаратів: снодійних, протисудомних, антагоністів фолієвої кислоти, а також алкоголю n Вади серця можуть розвиватися після перенесених під час вагітності краснухи, цитомегаловірусної інфекції, коксакі-інфекції, герпесу та ін. n Вроджені вади серця спостерігаються у 0, 8 -1% новонароджених n

Найбільш часті вроджені вади серця і судин Аномалії розташування - виникають в результаті неправильної закладки серця. При цьому серце знаходиться поза межами середостіння n Аномалії розташування називають ектопією серця: шийна, торакальна, абдомінальна (часто в сполученні з іншими вадами розвитку) – діти помирають в перші дні життя n Виключення складає декстрокардія n

Інші аномалії розвитку серцево-судинної системи n Спільний n n n (один) шлуночок - спостерігається в результаті відсутності міжшлуночкової перетинки і характеризується утворенням трикамерного серця Обидва передсердя з’єднуються через атріовентрикулярні отвори (або їх загальний клапан) з загальним або єдиним шлуночком, від якого відходять аорта і легенева артерія Із всіх вад серця зустрічається в 1 -3% всіх випадків вроджених вад серця (1 випадок на 6500 новонароджених) 2 -3% від всіх вроджених вад серця

Дефект міжшлуночкової перетинки n Обумовлений неповним її заростанням n З усіх вроджених вад серця зустрічається в 25% випадків n Гемодинаміка характеризується тим, що після народження дитини артеріальна кров із лівого шлуночка скидається в правий, потім в легеневу артерію, а звідти повертається в ліві відділи серця

Спільний артеріальний стовбур Виникає тоді, коли не відбувається розділення первинного артеріального стовбура на аорту і легеневу артерію n В результаті такої аномалії від шлуночків серця відходить єдиний артеріальний стовбур, який забезпечує системний, легеневий і коронарний кровообіг (кров з обох шлуночків виходить в обидва кола кровообігу) n

Вади, що формуються після народження дитини - Відкрита артеріальна (Боталова) протока - Дефект міжпередсердної перетинки

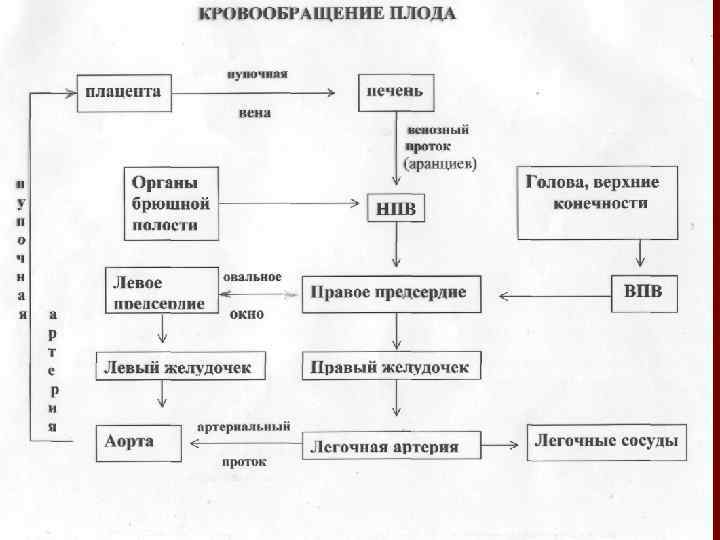
Кровообіг плоду n n n Збагачення крові киснем відбувається в плаценті Забезпечення тканин плоду здійснюється змішаною кров’ю (венозною та насиченою киснем) Наявність фетальних шляхів кровотоку через аранцієву та Боталову протоки, овальне вікно, що забезпечуює функціонування системи кровообігу Відсутність малого кола кровообігу Синхронне, а не послідовне скороченням шлуночків Однаковий АТ в легеневій артерії та аорті
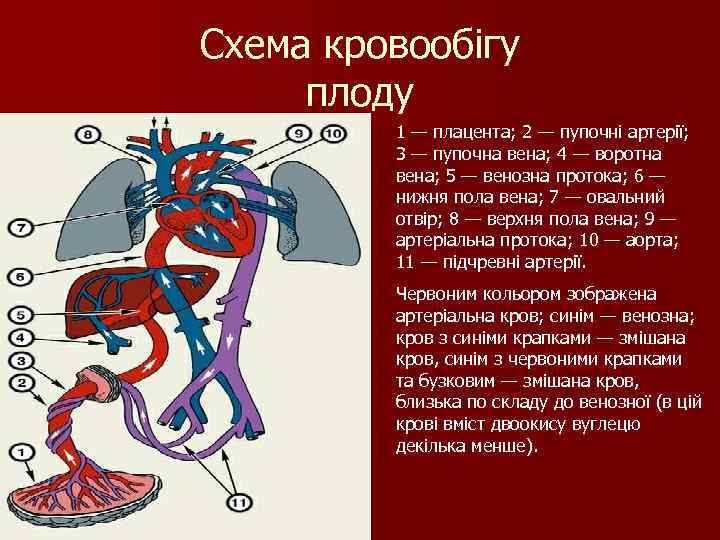
Схема кровообігу плоду 1 — плацента; 2 — пупочні артерії; 3 — пупочна вена; 4 — воротна вена; 5 — венозна протока; 6 — нижня пола вена; 7 — овальний отвір; 8 — верхня пола вена; 9 — артеріальна протока; 10 — аорта; 11 — підчревні артерії. Червоним кольором зображена артеріальна кров; синім — венозна; кров з синіми крапками — змішана кров, синім з червоними крапками та бузковим — змішана кров, близька по складу до венозної (в цій крові вміст двоокису вуглецю декілька менше).

Особливості плацентарного кровообігу: n n n Збільшення дихальної поверхні плаценти Збільшення швидкості кровотоку Зростання вмісту гемоглобіну та еритроцитів в крові плоду Наявність фетального гемоглобіну, який має найбільшу спорідненість до кисню Відносно низька потреба тканин плоду в кисневому забезпеченні

Кровообіг новонародженого n n n Після народження відбувається перебудова системи кровообігу дитини Припиняється плацентарний кровообіг, зупиняється функціонування пупкової вени, венозної протоки З першим вдихом дитини наступає спазм артеріальної (Боталової) протоки В повному обсязі починає функціонувати мале коло кровообігу Легеневі судини новонародженого зберігають властивість звужуватись у відповідь на гіпоксемію, гіперкапнію та ацидоз Через збільшення потреби в кисні зростає серцевий викид і системний судинний тиск

n Тиск в судинах великого кола кровообігу у новонароджених вище, ніж у дітей старшого віку. Окрім того, новонароджені толерантні до гіпоксії n Споживання кисню у стані спокою у новонароджених відносно високе , що обумовлено порівняно високим серцевим викидом n Значна частина гемоглобіну представлена фетальним, що може негативно впливати на доставку кисню тканинам новонародженого

АФО серцево-судинної системи Серце новонародженого і дітей раннього віку: n Займає значний об’єм грудної клітини і розташовано вище, ніж у дорослого. Це пов’язано з більш високим стоянням діафрагми n Частіше серце розташовано впоперек, рідше косо і по формі наближається до округлої або кульовидної і проецирується між 4 -7 грудними хребцями

Особливості форми серця n Обумовлені не тільки особливостями його розміщення, але й співвідношенням розмірів його порожнин n Серце новонародженого характеризується відносно більшими розмірами передсердь і недостатнім розвитком шлуночків (праве передсердя більше лівого)

В серці новонародженого n Недорозвиненість стінки лівого шлуночка n Товщина стінок лівого і правого шлуночка однакові (1: 1) n З віком збільшується лівий шлуночок і до 1 року співвідношення дорівнює (1: 1, 5) n В 5 років – 1: 2 n В 14 років – 1: 2, 76

n За весь період зросту товщина стінки лівого шлуночка збільшуєтьмся в 3 рази, а товщина правого – тільки на 1/3 n У новонароджених відносно більша маса серця по відношенню до маси його тіла: - 0, 8%, а у дорослих – 0, 4% n З віком відбувається збільшення маси серця: до 8 міс - маса подвоюється, до 3 років – потроюється, а до 15–річного віку - збільшується в 10 раз

n Відношення маси серця до маси тіла підвищується нерівномірно n Мінімальна маса серця по відношенню до маси тіла спостерігається у віці 5 -6 міс. (0, 38%), в 8 років – у хлопчиків – 0, 44%. А в 12 років у дівчаток – 0, 48% n Клінічне значення: в ці вікові періоди необхідно дуже уважно відноситися до стану серця дитини, до фізичних та психоемоційних навантажень, так як можливі різні ускладнення та захворювання серця

Ріст серця n Нерівномірний - найбільш інтенсивний у дітей 1 року життя, а також в пре- та пубертатному періоді n Об’єм серця на 1 році життя збільшується в 2 рази n До 7 років в 5 разів n В 14 років – в 7 разів n Стимулятором росту лівого шлуночка є зростаючий судинний опір та підвищення з віком АТ

n Оболонки серця макроскопічно не мають чіткого диференціювання, створки клапанів сформовані недостатньо, сосочкові (папілярні м’язи) недорозвинені n Сухожилля папілярних м’язів в 2 рази коротше, ніж у дорослих. Це сприяє тому, що у дітей часто відмічається відносна недостатність клапанів серця і шум функціонального характеру

Особливості внутрішньої будови серця у дітей n Міокард у новонароджених зберігає ембріональну будову (недиференційований симпласт з багатою васкуляризацією) n Гістологічно - міокард рихлий, м’язові волокна тонкі, слабо виражені n Сполучнотканинний остов міокарду не має еластичних волокон, і з’являються вони після 7 років життя n Міокард пронизаний судинам, і їх тим більше, чим менше вік дитини

n. У новонароджених систолічний (ударний) об’єм та хвилинний об’єм крові значно менші, ніж у дорослих Скоротлива функція серця (ЧСС) - у дітей більша , ніж у дорослих: n У новонароджених – 140 -160 за хв. n 6 міс – 130 -135 за хв. n 1 рік – 120 -125 за хв. n 5 років – 100 за хв. n 10 років – 80 -85 за хв. n старше 12 років - 70 -75 за хв.

Артеріальна та венозна системи n Артерії відносно ширші, ніж у дорослих, їх просвіт більший, ніж просвіт вен (але вени ростуть швидше, ніж артерії, і до 16 -річного віку вони стають в 2 рази ширше, ніж артерії) n Судини у дітей тонкостінні, недостатньо розвинуті м’язові та еластичні волокна. Розвиток судин закінчується в 16 років n У дітей добре розвинута капілярна сітка

Артеріальний тиск n. У дітей менший, ніж у дорослих n Більш низький тиск обумовлений меншою скоротливою та нагнітаючою функцією серця, відносно більшим просвітом артерій, недостатнім розвитком еластичних волокон артерій n Систолічний АТ при народженні дорівнює 76 мм. рт. ст. n У дітей до 1 року його можна розрахувати за формулою: 76+n, де n – вік дитини в місяцях

n. В 1 рік величина систолічного АТ складає 90 мм. рт. ст. і в подальшому зростає на 2 мм. рт. ст. кожен рік. Орієнтовна формула: 90+2 n, де n - вік дитини (в роках) діастолічного АТ складає ½ 1/3 систолічного Орієнтовна формула: 60+n, де n - вік дитини (в роках) n Величина

У дітей віком до 2 років n Границі серця проецируються (згідно правила “трьох двійок”): - права – на 2 см зовні від правої стернальної лінії - верхня - 2 ребро - ліва – на 2 см зовні від лівої середньоключичної лінії

У дітей від 2 до 7 років n Права – на 1 см зовні від правої стернальної лінії n Верхня – 2 міжребір’я n Ліва – на 1 см зовні від лівої середньоключичної лінії

У дітей віком від 7 до 12 років: Права – на 0, 5 см зовні від правої стернальної лінії § Верхня – верхній край 3 ребра § Ліва – на 0, 5 см зовні або по лівій середньо-ключичній лінії § У дітей старше 12 років: Права – по правій стернальній лінії § Верхня – 3 ребро або міжребір’я § Ліва – по лінії або на 0, 5 см всередину від середньо-ключичної лінії §

Верхівковий поштовх n У новонародженого – в 4 міжребер’ї на 1 -2 см зовні від лівої середньо-ключичної лінії n Від 3 до 7 років – в 5 міжребер’ї на 1 см зовні від лівої середньо-ключичної лінії n Від 7 до 12 років – в 5 міжребер’ї на 0, 5 см всередину від лівої середньоключичної лінії (так, як і у дорослих)
Лекция 9.АФО сердечно-сосудистой системы.ppt