АФО сердца и заболевания (1)для педиатров.ppt
- Количество слайдов: 124

Анатомофизиологические особенности и заболевания сердечно-сосудистой системы у детей(1)

У новорожденных сердце относительно большое и составляет 0, 8 % от массы тела (около 22 г), а у взрослых 0, 4%. Правый и левый желудочки примерно равны, толщина их стенок - 5 мм. К 8 месяцам масса сердца удваивается, к 3 годам утраивается, к 6 годам увеличивается в 11 раз.

Форма сердца у новорожденных шарообразная, что связано с недостаточным развитием желудочков и относительно большими размерами предсердий. Верхушка сердца закруглена. Правый и левый желудочек у новорожденных примерно одинаковы по величине, в последующем миокард желудочков растет неравномерно.

Увеличение размеров сердца наиболее интенсивно происходит в течение первых 2 лет жизни, в 5 -9 лет и во время полового созревания. Различные отделы сердца увеличиваются неравномерно: До 2 лет более интенсивно растут предсердия, С 2 до 10 лет – все сердце в целом, После 10 лет -преимущественно желудочки

Особенно интенсивно в связи с большей нагрузкой на него растет левое сердце, (толщина стенки левого желудочка достигает к 14 годам почти 10 мм (правого 6 мм). Оба предсердия большие, толщина их стенок 2 мм.

После 6 лет форма сердца приближается к овальной(грушевидной), свойственной взрослым. Гистологическая структура сердца становится аналогичной взрослым примерно к 10 годам.

Миокард новорожденного имеет очень тонкие мышечные волокна. Слабо развиты соединительная ткань, продольная фибриллярность и поперечная исчерченность. Хорошо развита сеть мелких артерий, которые обеспечивают хорошее кровоснабжение сердечной мышцы.

Магистральные сосуды имеют относительно большие размеры. До 10— 12 лет у детей легочная артерия шире аорты, затем просветы их становятся одинаковыми, а после полового созревания устанавли вается обратное взаимоотношение.

Положение сердца Анатомически сердце новорожденного расположено выше, чем у детей старшего возраста, что частично обусловлено более высоким стоянием диафрагмы. Большая ось сердца лежит почти горизонтально. Левый край его выходит за срединноключичную линию, правый - за край грудины

На протяжении первых лет жизни и в подростковом возрасте происходит поворот и перемещение сердца внутри грудной клетки, в связи с чем границы его меняются: верхняя - постепенно опускается, левая приближается к срединноключичной линии, правая - к краю грудины.

Пульс у детей всех возрастов более частый, чем у взрослых. (Это объясняется более быстрой сокращаемостью сердечной мышцы в связи с меньшим влиянием блуждающего нерва и более интенсивным обменом веществ. ) Частота пульса у детей с возрастом постепенно уменьшается. Крик, беспокойство, повышение температуры тела всегда вызывают у детей учащение пульса.

Частота пульса у детей. Возраст Период новорожденности ЧСС в минуту 140 -160 1 год 120 5 лет 100 10 лет 80 -85 15 лет 70 -80

Артериальное давление у детей тем ниже, чем младше ребенок. У новорожденного ребенка систолическое давление составляет в среднем около 70 мм рт. ст. , к году оно увеличивается до 90 мм рт. ст. Рост давления происходит более интенсивно в первые 2– 3 года жизни и в пубертатном периоде.

С возрастом увеличивается удельное периферическое сопротивление за счет: • увеличения длины резистивных сосудов и извилистости капилляров; • снижения растяжимости стенок резистивных сосудов; • усиления тонуса гладких мышц сосудов

• Относительно большая масса сердца, • относительно более широкие отверстия сердца и просветы сосудов являются факторами, облегчающими циркуляцию крови у детей. Для детей раннего возраста характерны: 1. Малый систолический объем крови 2. Высокая частота сердцебиений, минутный объем крови на единицу массы тела относительно велик.

Резервные возможности сердца в раннем возрасте ограничены из-за: большей ригидности сердечной мышцы короткой диастолы, высокой частоты сердечных сокращений.

• Неревматические заболевания сердца вирусно-бактериальной природы, • врожденные пороки сердца, • нарушения ритма и проводимости, • артериальные гипер- и гипотензии.

Жалобы 1. Слабость 2. Повышенная утомляемость при физической нагрузке (ходьба, игры, езда на велосипеде и др. ) 1. Одышка 2. Изменение аппетита 3. Похудание, замедление роста 4. Грудные дети – быстро устают сосать, бросают грудь, часто и тяжело дышат 5. Повторные и длительные бронхолегочные заболевания (переполнение малого круга кровообращения)

При поражении проводящей системы (нарушения ритма сердца) – дети внезапно могут терять сознание, переставать дышать, но через несколько секунд самостоятельно снова приходят в сознание. Дети старшего возраста могут жаловаться на боли в области сердца, головные боли.

Осмотр ребенка с заболеванием сердца может выявить разнообразные деформации грудной клетки: Сердечный горб, расположенный парастернально – увеличение правых отделов сердца. При латеральном его расположении – указывает на увеличение левых отделов сердца.

Цианотичная окраска дистальных отделов конечностей (ладоней, стоп, кончиков пальцев) говорит о недостаточности кровообращения. Цианоз с фиолетовым оттенком характерен для полной транспозиции сосудов. Резко выраженная бледность кожи – при недостаточности клапанов и особенно при клапанных стенозах. Сочетание бледности с лилово-малиновым румянцем на щеках (facies mitralis) – характерно для стеноза митрального клапана
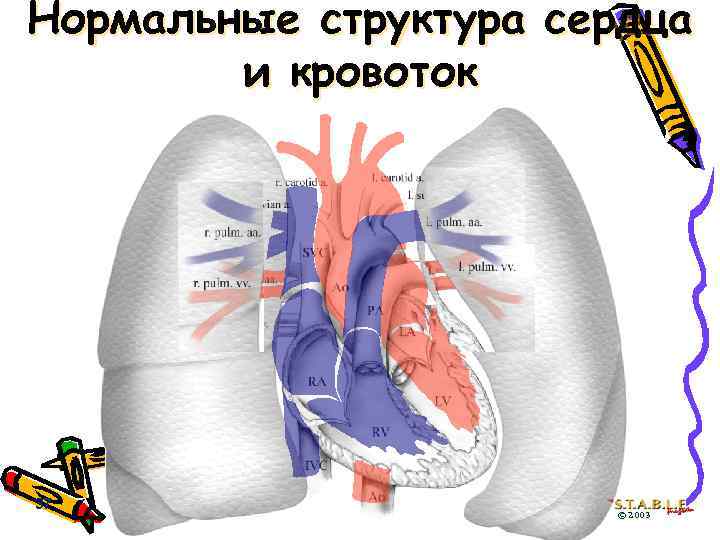
Нормальные структура сердца и кровоток 37 © 2003

Врожденные пороки сердца – аномалии развития органа, при которых имеются сообщения между камерами сердца или препятствия кровотоку, отсутствующие в норме во внеутробной жизни.

Частота ВПС у новорожденных в Европе составляет около 1%. 60 -70% из них без хирургической коррекции погибает на 1 -ом году жизни. Более 30% погибает на 1 -ом месяце жизни. Каждый год в США рождается около 40, 000 детей с ВПС (ежегодная рождаемость в США – 4 млн)

Ежегодно в Беларуси рождается на 1000 родов: 8 – 10 детей с ВПС (720 – 970), из них: 1/3 требует хирургического вмешательства в первый год жизни (240 - 300 детей), и из этого количества – 50% нуждается в лечении в периоде новорожденности (120 – 150)

Этиология В большинстве случаев установить ее не удается. Пороки формируются вследствие нарушений эмбриогенеза на 2 -ой - 8 -ой неделях беременности (сроки очень ранние, даже при тщательном расспросе выяснить что-либо весьма сложно).

Факторы, приводящие к развитию врожденных пороков сердца: Физические: • рентгеновские лучи; • ионизирующая радиация; • вибрация; • шум.

Химические: • • алкоголь; наркотики; лекарства; вредности лакокрасочной промышленности; • вредности химических предприятий.

Биологические (самые многочисленные): • генетические (хромосомные аберрации, генные мутации и т. п. ); • инфекционные и вирусные агенты (краснуха, корь, ветряная оспа, герпес …); • «возрастная» первородящая: ВПС, хроническая ревматическая болезнь и т. п. .

Изменение гемодинамики внутри сердца Синдром шлюза- сужение или стеноз, препятствующий кровотоку. Синдром сброса – аномальное сообщение между камерами левого и правого сердца или впадающими в них сосудами.

Внесердечные синдромы изменения гемодинамики 1. Синдром обеднения малого круга кровообращения (гиповолемии). 2. Синдром обогащения малого круга (гиперволемии). 3. Синдром легочной гипертензии (первичный или вторичный). 4. Синдромы перегрузки или гипертрофии правых или левых отделов сердца (компенсируют расстройство гемодинамики).

Синдром перегрузки левых отделов сердца 1. Усиленный приподнимающий верхушечный толчок. 2. Расширение границ сердца влево. 3. Признаки гипертрофии левого желудочка на ЭКГ. (Аортальный стеноз, коарктация аорты).

Синдром перегрузки правых отделов сердца 1. Пульсация в надчревной области. 2. Усиленный сердечный толчок. 3. Увеличение правого предсердия и правого желудочка. 4. Гипертрофия правых отделов сердца на ЭКГ. (Стеноз легочного ствола, дефект межпредсердной перегородки, тетрада Фалло, транспозиция магистральных сосудов, гипоплазия левого сердца).

Синдром увеличения кровотока через легкие 1. Склонность к частым бронхитам и пневмониям. 2. Срединный сердечный горб. 3. Усиление легочного рисунка (рентгенологически). 4. Развитие легочной гипертензии( одышка, утомляемость, цианоз (поздний), признаки перегрузки правых отделов сердца).

Синдром уменьшения кровотока через легкие 1. 2. 3. 4. Раннее возникновение цианоза. Одышечно-цианотичные приступы. Изменение ногтевых фаланг и ногтей. Повышение прозрачности легочных полей (рентгенологически). 5. Признаки гипертрофии правого желудочка на ЭКГ.

Синдром шлюза 1. Боли в области сердца. 2. Систолическое дрожание. 3. Систолический шум (аорта, легочной ствол). 4. Увеличение или гипертрофия соответствующего желудочка. 5. Брадикардия, нарушение внутрижелудочковой проводимости (ЭКГ)

1. 2. 3. 4. 5. 6. Синдром сброса Одышка. Сердцебиение. Повышенная утомляемость. Отставание в физическом развитии. Увеличение сердца. Систолическое дрожание над областью сердца. 7. Систолический, систолодиастолический шум различной локализации.

Пороки со сбросом крови слева направо(артериально-венозный сброс) 1. Дефект межжелудочковой пергородки; 2. Открытый артериальный проток; 3. Дефект межпредсердной перегородки. Пороки с венозно-артериальным сбросом и артериальной гипоксемией. 1. Тетрада Фалло; 2. Транспозиция магистральных сосудов; 3. Синдром гипоплазии левого сердца; 4. Тотальный аномальный дренаж легочных вен.

Пороки с препятствием кровотоку (с синдромом шлюза) 1. Стеноз или атрезия легочной артерии; 2. Стеноз аорты; 3. Коарктация аорты; 4. Атрезия трехстворчатого клапана.

Классификация (патофизиологическая, Моргана-Мардера ВПС с обогащением малого круга кровообращения: а) без цианоза: • ОАП • ДМПП • ДМЖП • АВ коммуникация б) с цианозом: • Общий артериальный ствол • Транспозиция магистральных сосудов • С-м Эйзенменгера

ВПС с обеднением малого круга кровообращения: а) без цианоза: • ИСЛА б) с цианозом: • Болезни Фалло (триада, тетрада, пентада); • Транспозиция магистральных сосудов (со стенозом легочной артерии); • С-м Эбштейна

ВПС с обеднением большого круга кровообращения. Это пороки без цианоза: • Изолированный аортальный стеноз; • Коарктация аорты.

ВПС без нарушений гемодинамики • Декстрапозиция сердца; • Аномалии положения аорты; • Болезнь Толочинова-Роже.

Общие принципы диагностики ВПС • • • Шум над областью сердца. Цианоз (постоянный, периодический, приступообразный). Кардиомегалия. Одышка. Сердечная недостаточность.

Открытый артериальный проток • Частота составляет 10 ÷ 20% всех ВПС. • В 5 ÷ 10% случаев сочетается с другими пороками. • Во внутриутробной жизни обеспечивает поступление крови из легочного ствола в аорту (минуя легкие плода). • Функциональное закрытие в норме в течение 15 -20 часов. • Окончательная облитерация в течение 2÷ 10 недель.
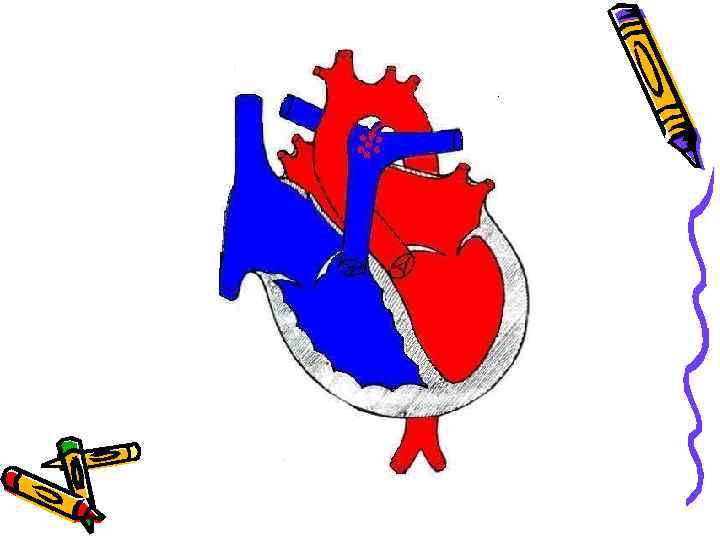
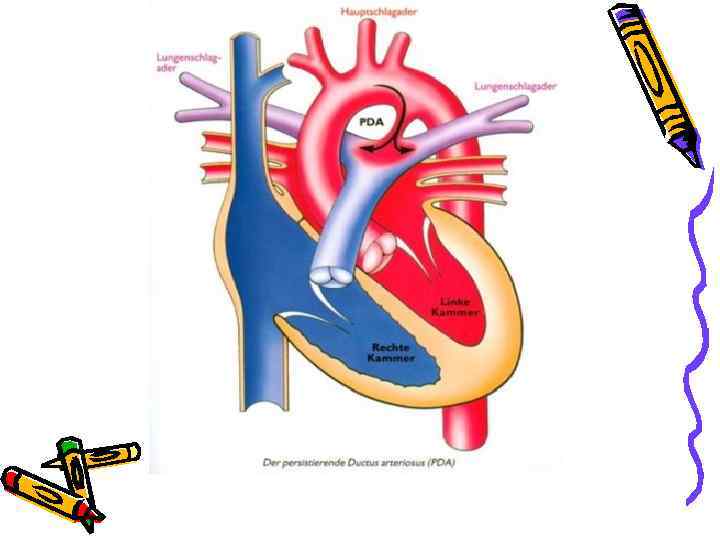
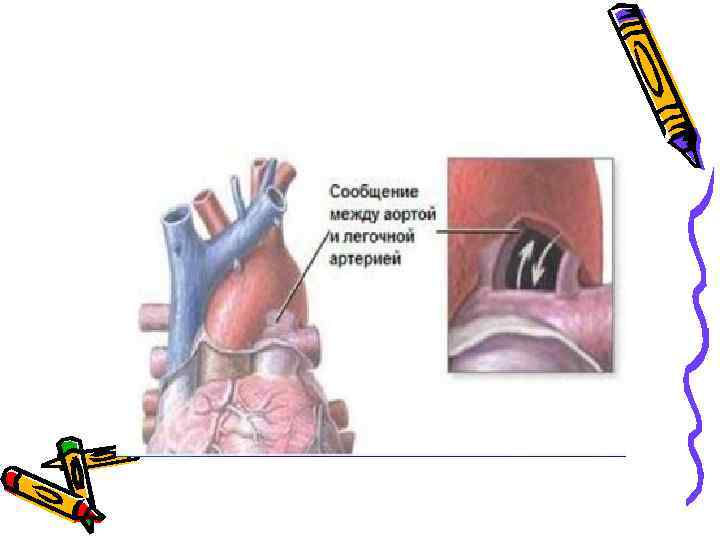

Открытый артериальный проток Клиника • • Чаще встречается у девочек (3 -2: 1). Течение различно (от бессимптомных до крайне тяжелых вариантов – диаметр протока). • Клинические проявления чаще обнаруживают на 2 -3 году жизни.

Открытый артериальный проток Клиника • Границы сердца расширены влево и вверх. • Шум (вначале систолический, затем «машинный» ) слева от грудины во ІІ межреберье; проводится на верхушку, аорту, шейные сосуды, в межлопаточную область.

Открытый артериальный проток Клиника • ІІ тон на легочной артерии усилен. • Исчезновение шума – плохой прогностический признак. • А/Д max – N; А/Д min - ↓; РД - ↑↑.

• R-логически: – увеличение левых отделов сердца; – усиление кровенаполнения легких. • R-логически при развитии легочной гипертензии: – увеличение правых отделов сердца; – выбухание дуги легочной артерии. • ЭКГ: – гипертрофия левого желудочка; – отклонение электрической оси сердца влево; – гипертрофия обоих желудочков.

• Специфических УЗ признаков нет. • Катетеризация сердца: – проведение катетера из легочной артерии в аорту; – увеличение давления в легочной артерии; – повышение насыщения крови О 2 в легочной артерии.

Открытый артериальный проток Лечение • Консервативное – индометацин (ингибитор простагландинов Е 2, L 2). • Радикальное – хирургическое (оптимальный возраст 6 ÷ 12 лет), но можно и раньше, и позже. • Средняя продолжительность жизни без операции ≈ 40 лет.

Дефект межжелудочковой перегородки Частый порок – 20 -30% случаев всех ВПС. Гемодинамические нарушения определяются: • сбросом крови слева направо; • величиной сброса (d дефекта); • наличием легочной гипертензии; • гипертрофией сердца. Выделяют две формы порока: • низкие малые дефекты (мышечной части перегородки); • высокие дефекты в мембранозной части.
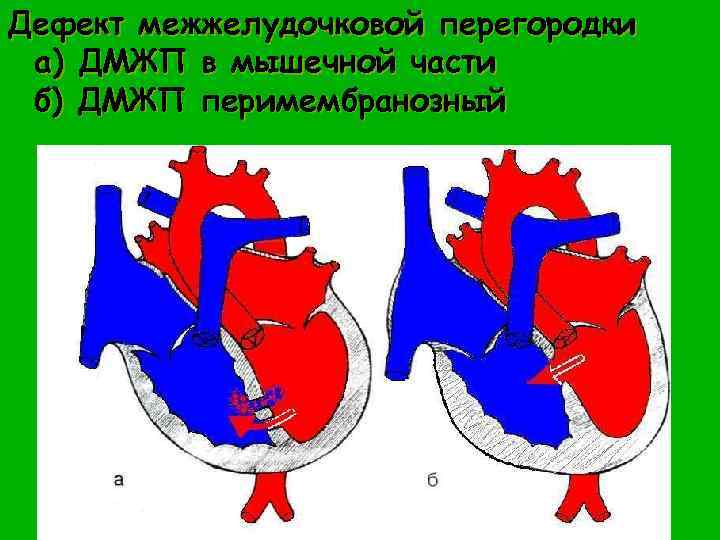
Дефект межжелудочковой перегородки а) ДМЖП в мышечной части б) ДМЖП перимембранозный
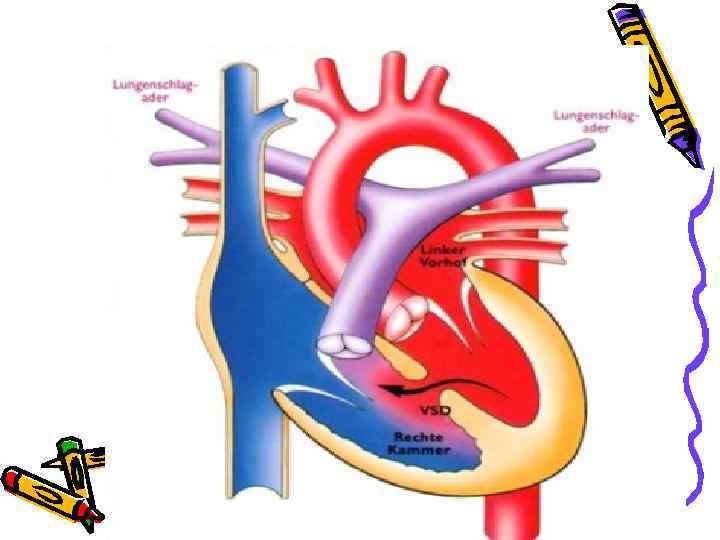

Дефект межжелудочковой перегородки Клиника При дефектах в мембранозной части: • Одышка. • Утомляемость. • Кашель. • Отставание в физическом развитии. • Бронхолегочные поражения. • Частые ОРВИ. • Расширение границ сердца в поперечнике и вверх. • Деформация грудной клетки ( «сердечный горб» ).
«Сердечный горб»

При дефектах в мембранозной части: • Систолическое дрожание в ІІІ-ІV межреберье слева от грудины. • Пансистолический шум. • Короткий диастолический шум на верхушке. • Ритм «галопа» . • Усиление и расщепление ІІ тона на легочной артерии. • Появление шума Грехема-Стила при легочной гипертензии (протодиастолический на легочной артерии). • А/Д max – ↓; А/Д min - N; РД - ↓.

При дефектах в мембранозной части: R-логически: • Усиление сосудистого рисунка легких. • Обеднение сосудистого рисунка легких по периферии при развитии легочной гипертензии. • Увеличение размера левых, а затем – правых отделов сердца.

ЭКГ • Перегрузка и гипертрофия левого желудочка. • Перегрузка и гипертрофия обоих желудочков. • Перегрузка правых отделов (ЛГ).

Дефект межжелудочковой перегородки Лечение • Средняя продолжительность жизни без хирургической коррекции ≈ 25 лет. • Показания к операции: – нарушения гемодинамики; – легочная гипертензия; – рецидивирующие пневмонии; – гипотрофия. – Лучше оперировать до 2 -х лет. – Старше 3 -х лет: – Пневмонии; – Ограничение физической нагрузки; – Сброс > 40%.

До операции: – Диуретики; – Сердечные гликозиды; – Витамины; – Лечение сопутствующих заболеваний.

Болезнь Фалло Частота: 10% всех ВПС; около 75% «синих» пороков. «Классический» вариант - тетрада Фалло: • стеноз ЛА; • ДМЖП; • декстрапозиция аорты; • гипертрофия правого желудочка. Гемодинамика: • Кровь в аорту и легочную артерию во время систолы поступает из обоих желудочков; • Выраженность гипоксемии зависит от величины стеноза

Тетрада Фалло

Клиника: • цианоз; • одышка; • отставание в физическом развитии; • снижение толерантности к физической нагрузке; • деформации пальцев и ногтей ( «барабанные палочки» , «часовые стекла» ).
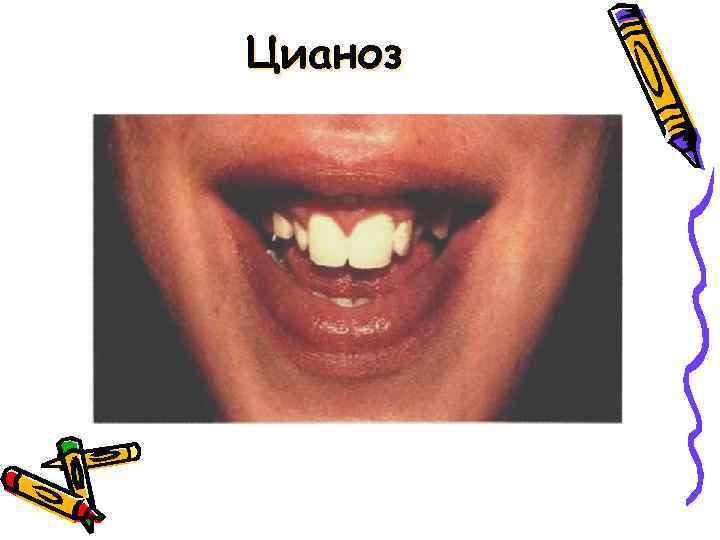
Цианоз
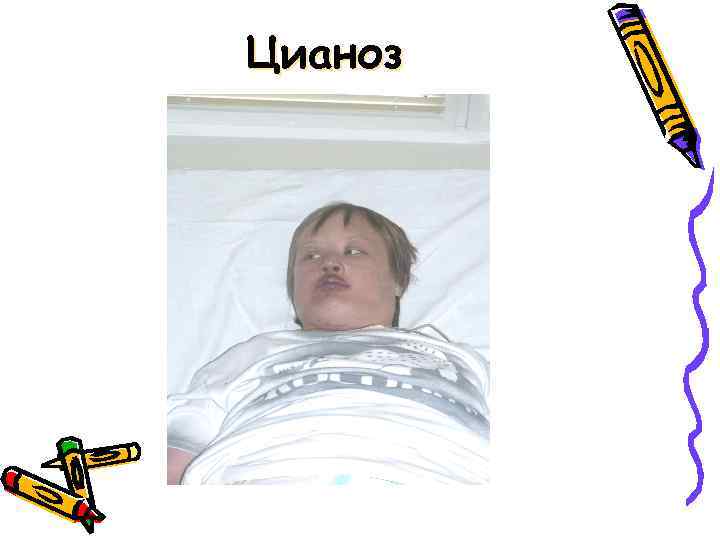
Цианоз
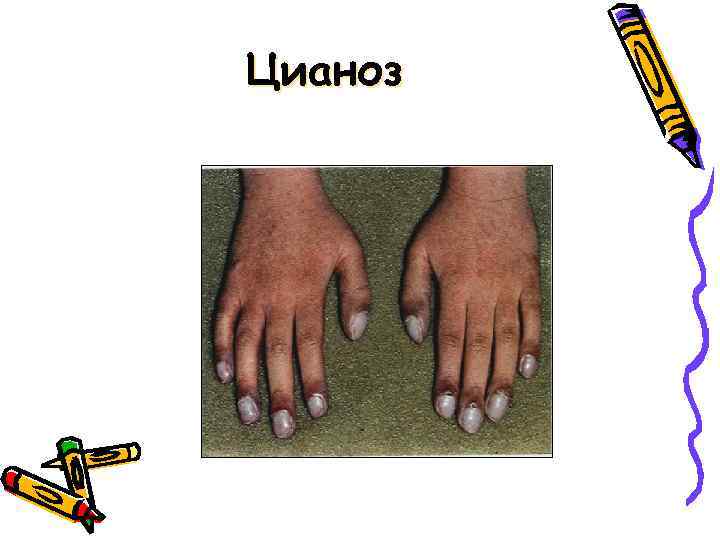
Цианоз
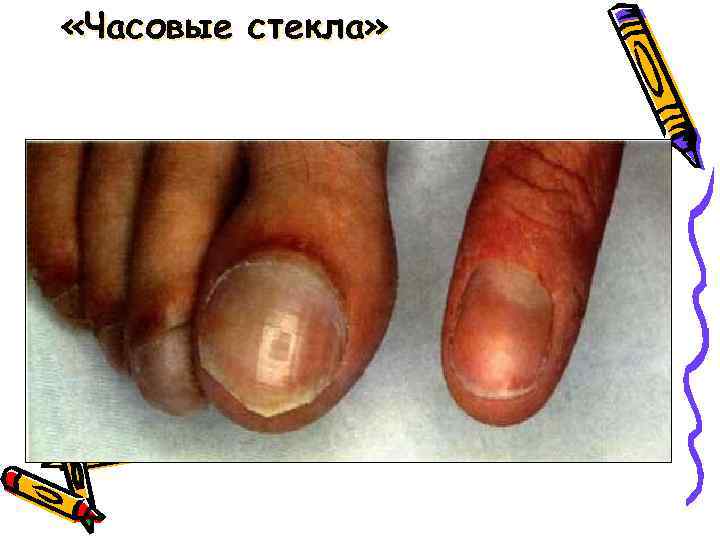
«Часовые стекла»

Одышечно-цианотические приступы: • возникают чаще в возрасте 3 мес. ÷ 2 года; • развиваются внезапно; • появляется беспокойство; • усиливаются одышка, цианоз; • возможна потеря сознания (гипоксическая кома); • судороги; • появление гемипареза.

Одышечно-цианотический приступ

Болезнь Фалло Лечение Без хирургической коррекции средняя продолжительность жизни ≈ 12 лет. Метод выбора – радикальная операция. При невозможности – паллиативная (создание межартериальных анастомозов). Отдаленные результаты радикальных операций – 20 -летняя выживаемость более чем у 90% больных

ВПС с обеднением большого круга кровообращения Коарктация аорты Врожденное сужение на ограниченном участке ниже левой подключичной артерии. Частота: 6 ÷ 15 от всех ВПС. КА может сочетаться с ОАП и располагаться до протока (предуктально) или после - постдуктально).

Гемодинамика: • гипертензия выше сужения; • гипотензия ниже сужения; • при сужении ниже ОАП → сброс в легочную артерию и рано развивается легочная гипертензия.

Коарктация аорты

Коарктация аорты Клиника Соотношение мальчиков и девочек = 3÷ 5: 1. В младшей возрастной группе: • бледность; одышка; • застойные хрипы; • головная боль; • В старшей возрастной группе: • носовые кровотечения; • отставание в физическом развитии нижней части тела.

• Расширение границы сердца влево; • Грубый систолический шум на основании сердца или межлопаточно. R-логически: • Увеличение левых отделов сердца; • Узуры III-IV ребер; • Обогащение малого круга (постдуктальный тип).

Коарктация аорты Лечение • Без хирургической коррекции средняя продолжительность жизни ≈ 35 лет. Показания к операции: • Градиент давления на верхних и нижних конечностях > 50 мм рт. ст. ; • При нетяжелом течении оптимальный возраст 10 -14 лет (уменьшение риска рекоарктации). • При сохраняющейся в послеоперационном периоде артериальной гипертензии – гипотензивная терапия.

ПРОФИЛАКТИКА В структуре причин перинатальной и младенческой смертности в г. Минске в течение последних лет врожденные пороки развития (ВПР) занимают второе место и составляют 21% от всех фетоинфантильных потерь (Комитет по здравоохранению ( Мингорисполкома).

С 1996 г. в Минске проводится ультразвуковой скрининг 1 триместра беременности (10 -12 недель) Обследовано 100000 женщин. Выявлено более 350 ВПР плода (1: 275) Частота выявления ВПР при УЗИ исследовании во 2 -ом Триместре достигла 1: 145 Эффективность иследования (частота детекции) составила 65%

• Измерение воротникового пространства (nuchal translucency – NT) позволяет диагностировать грубую патологию плода в раннем сроке беременности. • Каждый третий плод с толщиной воротникового пространства (ТВП) превышающий 95 – й процентиль нормативных значений имеет хромосомные анамалии. • При расширенной ТВП и нормальном кариотипе в 12 – 13% случаев регистрируются неблагоприятные перинатальные исходы, а в 6% случаев – ВПР.
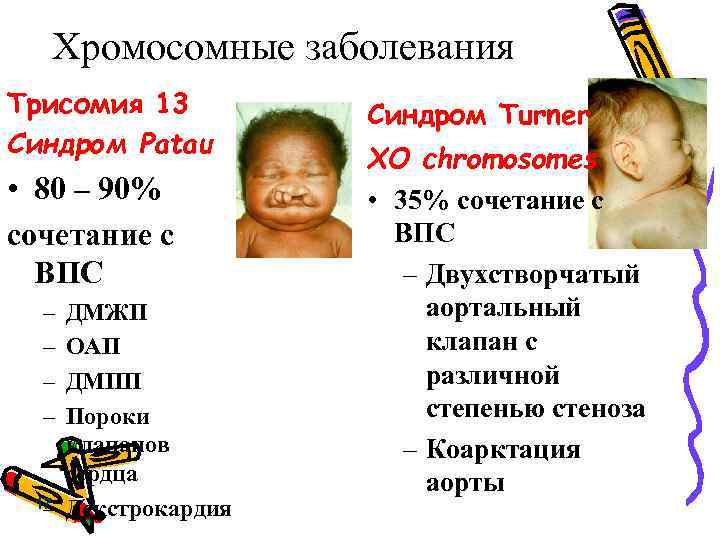
Хромосомные заболевания Трисомия 13 Синдром Patau • 80 – 90% сочетание с ВПС – – ДМЖП ОАП ДМПП Пороки клапанов сердца 17 Декстрокардия – Синдром Turner XO chromosomes • 35% сочетание с ВПС – Двухстворчатый аортальный клапан с различной степенью стеноза – Коарктация аорты

СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ Сердечная недостаточность – клинический синдром, который может вызываться любым заболеванием сердца, нарушающим его способность наполняться кровью или ее изгонять. (Нагрузка, падающая на сердце превышает его возможности)

1) Когда нагрузка становиться чрезмерной (пороки сердца, артериальные гипертензии) 2) Когда имеет место повреждение миокарда (кардиты, кардиомиопатии, дистрофия миокарда) 3) При сочетании повреждения миокарда и чрезмерной нагрузки (сочетание кардитов с пороками, артериальной гипертензией)

1 год жизни – врожденные пороки сердца. Дошкольники и школьники – воспалительные заболевания сердца. Кардиомиопатии, нарушения ритма сердца и проводимости могут вызывать сердечную недостаточность в любом возрасте.

Независимо от причины в основе СН лежит комплекс «изнашивания» миокарда, что влечет за собой снижение инотропизма сердечной мышцы, следствием чего является уменьшение сердечного выброса, повышение диастолического давления в желудочках, повышение давления в тех отделах сердца откуда кровь в желудочки поступает.
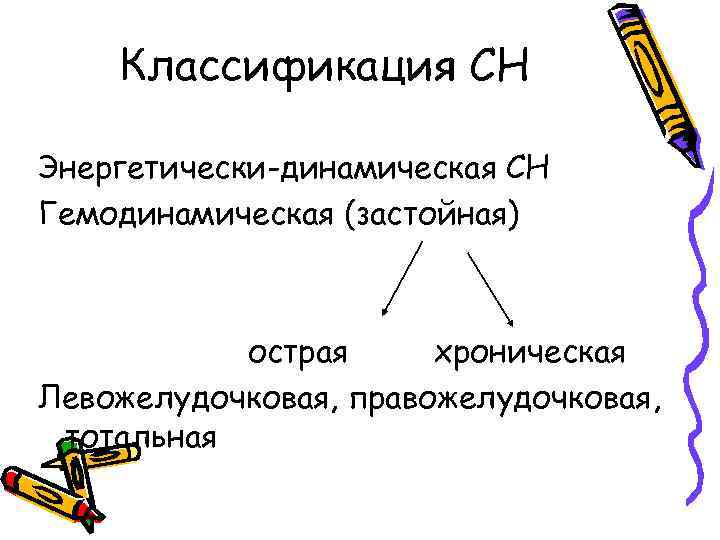
Классификация СН Энергетически-динамическая СН Гемодинамическая (застойная) острая хроническая Левожелудочковая, правожелудочковая, тотальная

Острая сердечная недостаточность Основное проявление ОСН – отек легких Ребенок становится беспокойным, мечется. Нарастает цианоз, одышка. Нижняя граница легких смещается вниз, дыхание поверхностное, клокочущее, может быть кровохарканье, в легких масса влажных (непостоянных) хрипов. Тоны сердца становятся менее звучными, появляется ритм галопа.

Кардиогенный шок (синдром малого сердечного выброса, СМСВ) Причина – резкое снижение насосной функции левого желудочка. Резкое снижение перфузии внутренних органов с нарушением их функции. (Дыхательная, почечная, печеночная недостаточность, ДВС-синдром, отек легких. )

Тоны сердца глухие, тахикардия > 200 уд. /мин. , пульс нитевидный, иногда не определяется, артериальное давление резко снижено. Может развиться коматозное состояние, судороги.

Хроническая застойная сердечная недостаточность Левожелудочковая Ранние симптомы – одышка, изменение окраски кожи, тахикардия устойчивого характера, появление кашля. Цианоз может отсутствовать в покое и возникать только при нагрузке. Со стороны сердца – расширение границ относительной сердечной тупости влево, верхушечный толчок смещен вниз и влево, 1 -й тон на верхушке ослаблен, выслушивается ритм галопа.

Хроническая застойная сердечная недостаточность (Правожелудочковая) Объективные признаки – кашель, одышка, цианоз. Набухание шейных вен, увеличение печени с нарушением ее функции. Симптомы со стороны желудочнокишечного тракта: анорексия, чувство тяжести и боли в эпигастральной области, расстройство стула.

Нарушение кровоснабжения головного мозга (повышение внутричерепного венозного давления)- нарушение сна, головные боли. Со стороны почек – олигурия, никтурия, альбуминурия, микрогематурия. Кардиальные симптомы – увеличение правых отделов сердца, пульсация в эпигастральной области, патологические 3, 4 тоны, на ЭКГ – признаки гипертрофии правого желудочка.

Признаки и стадии СН у детей (по Н. А. Белоконь, 1987) Стадия Левожелудочковая 1 11 А Правожелудочковая СН отсутствует в покое, появляется после нагрузки в виде одышки и тахикардии ЧСС увеличено на 15 Печень выступает -30% в минуту. на 2 -3 см из-под ЧД увеличено на 30 - края реберной дуги 50% в минуту

Признаки и стадии СН у детей (по Н. А. Белоконь, 1987) Стадия Левожелудочковая 11 Б ЧСС увеличено на 30 -50% в минуту. ЧД увеличено на 5070% в минуту. Возможны акроцианоз, навязчивый кашель, влажные мелкопузырчатые хрипы Правожелудочковая Печень выступает на 3 -5 см из-под края реберной дуги, возможны пастозность, набухание шейных вен.

Признаки и стадии СН у детей (по Н. А. Белоконь, 1987) Стадия Левожелудочковая 111 ЧСС увеличено на 50 -60 в минуту. ЧД увеличено на 70100% в минуту. Клиническая картина предотека легких. Правожелудочковая Гепатомегалия, отечный синдром, гидроперикард, асцит

Спасибо за внимание!

МИОКАРДИТЫ Миокардит – воспалительный процесс с некрозом и дегенеративными изменениями в сердечной мышце. В развитии патологического процесса в миокарде выделяют три основные составляющие: воспаление, дистрофия, склероз

В основу классификации миокардитов положен этиологический фактор. В соответствии с этой классификацией выделяют миокардиты: инфекционноиммунные: вирусные; инфекционные; спирохетозные; паразитарные; грибковые; аутоиммунные: лекарственные; сывороточные; при системных заболеваниях соединительной ткани; при бронхиальной астме; токсико-иммунные: тиреотоксические; уремические и др.

• Течение миокардитов – острое, подострое, хроническое. • Фаза заболевания – инфекционнотоксическая, аутоиммунная, дистрофическая. • По тяжести течения – легкие кардиты (без СН), средней тяжести и тяжелые (СН).

Наиболее тяжело протекает миокардит у детей периода новорожденности, первых недель жизни. У детей первого года жизни отмечается учащенное дыхание, беспокойный крик. Кожа становится бледной, конечности холодные на ощупь с цианотичным оттенком кожи.

Кожа на животе, поясничной области становится пастозной, у мальчиков отекает мошонка. Над легкими выслушиваются мелкопузырчатые хрипы, характерные для недостаточности кровообращения. У детей старшего возраста объективная симптоматика более скудная, т. к. у них чаще наблюдаются очаговые миокардиты.

Жалобы могут быть на слабость, головокружение, боли в области сердца, ощущение перебоев или сердцебиений. На ЭКГ регистрируются снижение вольтажа зубца Т, снижение интервала S-T, синоаурикулярная, желудочковая блокады, экстрасистолия.

Кроме клинических и ЭКГ данных для диагностики миокардита используют данные: а) эхокардиографии – дилатация полости левого желудочка, его дисфункции, которая не обязательно должна быть диффузной, избыточная экскурсия МЖП; б) радиоизотопных методов – сканирование миокарда с галлием-67, технецием, сцинтиграфия сердца с мечеными белыми клетками крови; в) имеется опыт субэндомиокардиальной биопсии миокарда у взрослых.

Лабораторная диагностика миокардита основана на выявлении увеличения активности кардиоспецифичных ферментов КФК и ЛДГ. Используется экспресс-метод определения тропонина Т.

• Основу терапии составляют стероиды и нестероидные противовоспалительные препараты. • Противовоспалительная терапия при ранних врожденных кардитах не показана. • Лечение этих больных сводится к лечению сердечной недостаточности и кардиотрофической терапии.

При поздних врожденных кардитах детям при высокой степени активности назначают кортикостероиды. Возможно применение нестероидных противовоспалительных препаратов. Принципы лечения такие же, как приобретенном кардите.

Кортикостероиды (преднизалон в дозе 1 -1, 5 мг/кг в течение месяца с последующим снижением дозы каждые 4 -5 дней) назначаются при кардитах с сердечной недостаточностью с вовлечением в процесс проводникового миокарда.

При остром миокардите НПВП назначают не в первые дни заболевания, а спустя 10 -12 дней, так как имеются сведения об усугублении повреждения миокарда при их назначении на фоне ОРВИ. Курс лечения НПВП (индометоцин, вольтарен в дозе 25 -75 мг/сут) составляет 2 -3 мес

Имеются сведения об эффективности альфа – интерферона в лечении подострого и хронического кардита. Для лечения миокарда может назначаться милдронат, оказывающей инотропное и кардиоваскулярное, кардиопротективное и противоаллергическое действие. Милдронат нормализует иммунные нарушения при миокардите. Назначают препарат по 1 капс. (0, 25) 2 -3 раза в день курсом 14 дней, через 2 недели его можно повторить

Лечение сердечной недостаточности и нарушений ритма проводится по общим принципам • После выписки из стационара дети продолжают лечение амбулаторно, вопрос о посещении школы решается индивидуально. • Прививки противопоказаны в течение 3 -5 лет после перенесенного острого или подострого кардита, при хрони ческом –постоянно.

Двигательная активность должна быть ограничена в течение 6 мес после острого кардита, в течение 1 года после подострого (если он закончился выздоровлением) и постоянно при хроническом

ЭНДОКАРДИТЫ Эндокардит – воспаление внутренней оболочки сердца. Клапанные эндокардиты (вальвулиты), - воспалительные поражения клапанов. Эндокардит: ревматический инфекционный (бактериальный, или септический).

Ревматический эндокардит. Возникает после острой стрептококковой инфекции (ангина), или обострения хронического тонзиллита. Начинается с подъема температуры, общей интоксикации, присоединяются припухлость и боли в суставах, кожные сыпи, неврологические расстройства (гиперкинезы, мышечная гипотония), симптомы миокардита. В периферической крови увеличивается СОЭ.

При поражении митрального клапана На 2 -3 неделе в месте проекции клапана можно выслушать нежный дующий систолический шум. При прогрессировании процесса формируется недостаточность митрального клапана ревматической этиологии. При поражении аортального клапана появляется протодиастолический шум в 3 ем межреберье слева от грудины, при неблагоприятном течении формируется недостаточность аортального клапана.

Бактериальный (септический) эндокардит. По течению: медленное , затяжное. острое течение. 1. Длительный субфебриллитет, жалобы на слабость, боли в суставах, мышцах, кожа бледная с землистым оттенком. 2. Ремиттирующая или интермитирующая лихорадка, выраженная интоксикация, значительные изменения в периферической крови

Клинические симптомокомплексы инфекционного эндокардита. 1. Аускультативная картина над областью клапана (митрального, аортального, трехстворчатого). 2. Симптомы вовлечения клапанов могут появиться очень быстро(язвеннонекротический процесс в клапане, приводящий к перфорации и разрушению клапана. Воспалительные вегитации с большим количеством бактерий).

Возникновение тромбоэмболических осложнений. Могут быть: кожный тромбоваскулит, инфаркты почек, селезенки, сосудистые поражения ЦНС, костей. Тромбоэмболические проявления предшествуют появлению эндокардиального шума, распространяются в пределах одного круга кровообращения: Эндокардит митрального, аортального клапанов – большой круг кровообращения и никогда не обнаруживаются в легких. Трехстворчатый клапан – тромбоэмболии локализуются исключительно в легких.

В исходе болезни – формируются пороки клапанов. Перикардиты. Сухой. Экссудативный – серозный геморрагический гнойный

• Острое начало с высокой температуры. • Выраженное беспокойство ребенка (Стремление занять в постели более высокое положение. Беспокойство усиливается при кормлении, переодевании. ) • Кожа бледная, с синюшным оттенком при беспокойстве. • Набухание шейных вен.

• Резкое расширение границ сердца при значительном выпоте. • Верхушечный толчок не определяется. • Сердечные тоны (при аускультации) ослаблены. • Шум трения перикарда( трущий, скребущий, всегда негромкий). • На ЭКГ – снижение вольтажа, смещение интервала S-T вверх от изолинии.

Спасибо за внимание!
АФО сердца и заболевания (1)для педиатров.ppt