афо сердца.pptx
- Количество слайдов: 43
Анатомо-физиологические особенности сердечно-сосудистой системы у детей Лектор Проф. В. П. Новикова
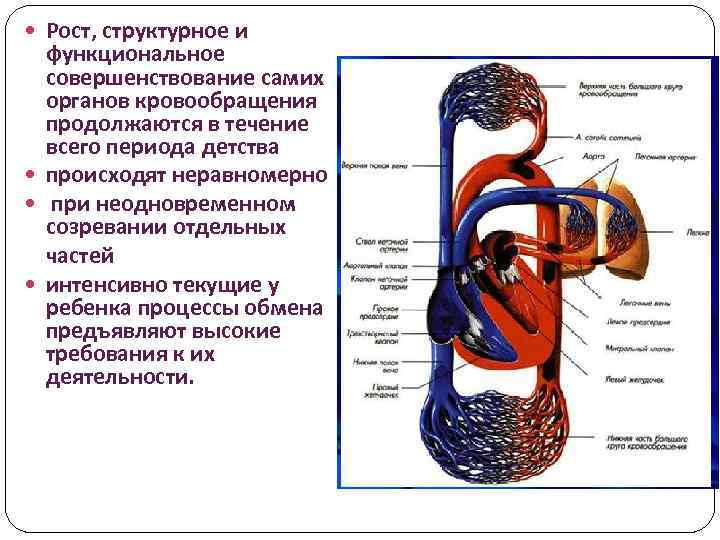
Рост, структурное и функциональное совершенствование самих органов кровообращения продолжаются в течение всего периода детства происходят неравномерно при неодновременном созревании отдельных частей интенсивно текущие у ребенка процессы обмена предъявляют высокие требования к их деятельности.
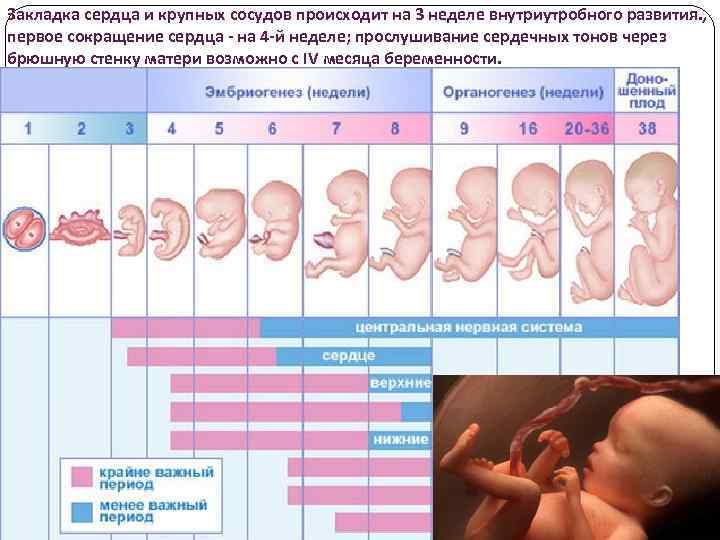
Закладка сердца и крупных сосудов происходит на 3 неделе внутриутробного развития. , первое сокращение сердца - на 4 -й неделе; прослушивание сердечных тонов через брюшную стенку матери возможно с IV месяца беременности.

Особенности внутриутробного кровообращения Кровь из плаценты, обогащенная кислородом, частично, через венозный (аранциев) проток поступает в нижнюю полую вену, смешиваясь с венозной кровью, оттекающей от нижних конечностей и, частично, поступает в воротную вену и далее в печень – главный орган белкового синтеза плода. Из печени кровь по печеночной вене вновь поступает в нижнюю полую вену. Таким образом, печень оказывается в привелигированных условиях в отношении обеспечения оксигенированной и богатой нутриентами кровью. Из нижней полой вены кровь попадает в правое предсердие, где большая часть ее часть благодаря специальной заслонке нижней полой вены через овальное окно поступает в левое предсердие, левый желудочек, затем в аорту. Подключичные артерии, и брахиоцефальный ствол, обеспечивающие кровью верхние конечности и мозг отходят от аорты до впадения в нее артериального протока, по которому поступает смешанная преимущественно венозная кровь из верхней полой вены. Это обеспечивает лучшую оксигенацию и трофику головного мозга, венечных сосудов и всей верхней половины тела.

Особенности внутриутробного кровообращения Венозная кровь из верхней половины тела и головного мозга направляется в верхнюю полую вену и, почти не смешиваясь с кровью из нижней полой вены – в правый желудочек, затем через легочную артерию. Если у взрослого кровь из легочной артерии попадает полностью в малый круг кровообращения, то у плода в этом нет физиологической необходимости – легкие не выполняют функцию газообмена, тонус артериол легких высок. За счет высокого сопротивления легочных сосудов в них попадает минимальна часть крови, большая ее часть через артериальный (Боталлов) проток попадает в нисходящую аорту ниже отхождения сосудов, обеспечивающих кровью головной мозг и верхние конечности. Таким образом, нижние конечности и органы брюшной полости получают наименее богатую кислородом кровь.

Таким образом, для фетального кровообращения характерны: 1) наличие связи между правой и левой половиной сердца и крупными сосудами — два право-левых шунта; 2) значительное превышение, вследствие шунтов, минутного объема (МО) большого круга кровообращения над МО малого круга (нефункционирующие легкие); 3) поступление к жизненно важным органам (мозг, сердце, печень, верхние конечности) из восходящей аорты и дуги ее более богатой кислородом крови, чем к нижней половине тела; 4) практически одинаковое, низкое, кровяное давление в легочной артерии и аорте.
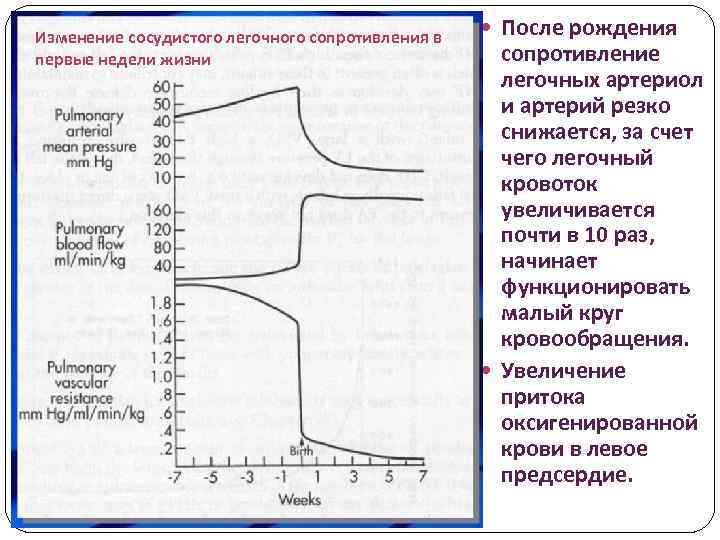
Изменение сосудистого легочного сопротивления в первые недели жизни После рождения сопротивление легочных артериол и артерий резко снижается, за счет чего легочный кровоток увеличивается почти в 10 раз, начинает функционировать малый круг кровообращения. Увеличение притока оксигенированной крови в левое предсердие.
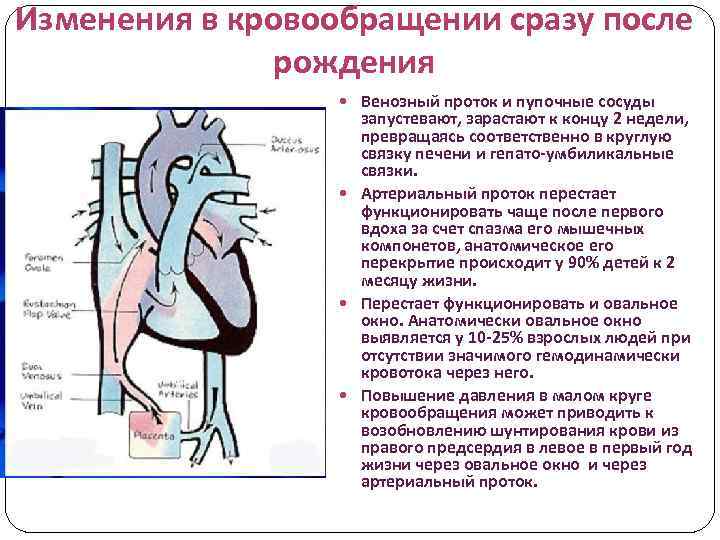
Изменения в кровообращении сразу после рождения Венозный проток и пупочные сосуды запустевают, зарастают к концу 2 недели, превращаясь соответственно в круглую связку печени и гепато-умбиликальные связки. Артериальный проток перестает функционировать чаще после первого вдоха за счет спазма его мышечных компонетов, анатомическое его перекрытие происходит у 90% детей к 2 месяцу жизни. Перестает функционировать и овальное окно. Анатомически овальное окно выявляется у 10 -25% взрослых людей при отсутствии значимого гемодинамически кровотока через него. Повышение давления в малом круге кровообращения может приводить к возобновлению шунтирования крови из правого предсердия в левое в первый год жизни через овальное окно и через артериальный проток.
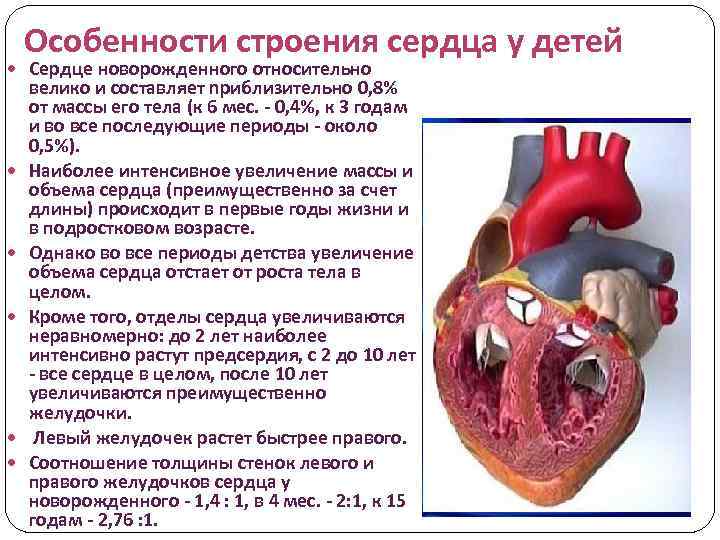
Особенности строения сердца у детей Сердце новорожденного относительно велико и составляет npиблизительно 0, 8% от массы его тела (к 6 мес. - 0, 4%, к 3 годам и во все последующие периоды - около 0, 5%). Наиболее интенсивное увеличение массы и объема сердца (преимущественно за счет длины) происходит в первые годы жизни и в подростковом возрасте. Однако во все периоды детства увеличение объема сердца отстает от роста тела в целом. Кроме того, отделы сердца увеличиваются неравномерно: до 2 лет наиболее интенсивно растут предсердия, с 2 до 10 лет - все сердце в целом, после 10 лет увеличиваются преимущественно желудочки. Левый желудочек растет быстрее правого. Соотношение толщины стенок левого и правого желудочков сердца у новорожденного - 1, 4 : 1, в 4 мес. - 2: 1, к 15 годам - 2, 76 : 1.
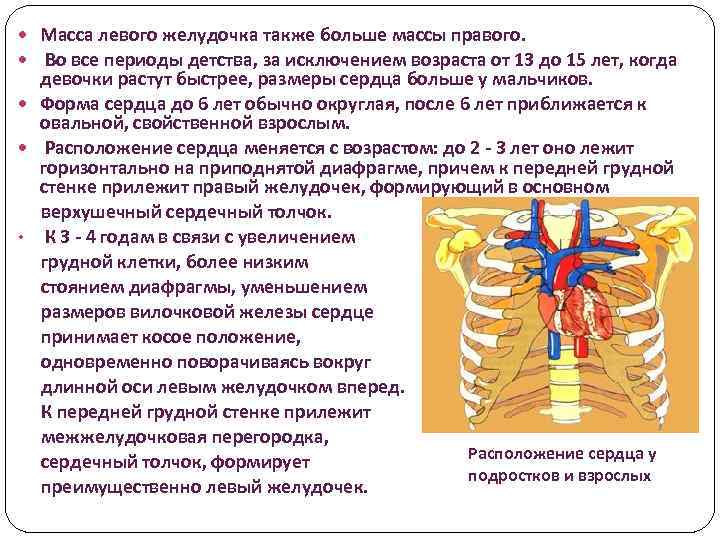
Масса левого желудочка также больше массы правого. Во все периоды детства, за исключением возраста от 13 до 15 лет, когда девочки растут быстрее, размеры сердца больше у мальчиков. Форма сердца до 6 лет обычно округлая, после 6 лет приближается к овальной, свойственной взрослым. Расположение сердца меняется с возрастом: до 2 - 3 лет оно лежит горизонтально на приподнятой диафрагме, причем к передней грудной стенке прилежит правый желудочек, формирующий в основном верхушечный сердечный толчок. • К 3 - 4 годам в связи с увеличением грудной клетки, более низким стоянием диафрагмы, уменьшением размеров вилочковой железы сердце пpинимает косое положение, одновременно поворачиваясь вокруг длинной оси левым желудочком вперед. К передней грудной стенке прилежит межжелудочковая перегородка, Расположение сердца у сердечный толчок, формирует подростков и взрослых преимущественно левый желудочек.
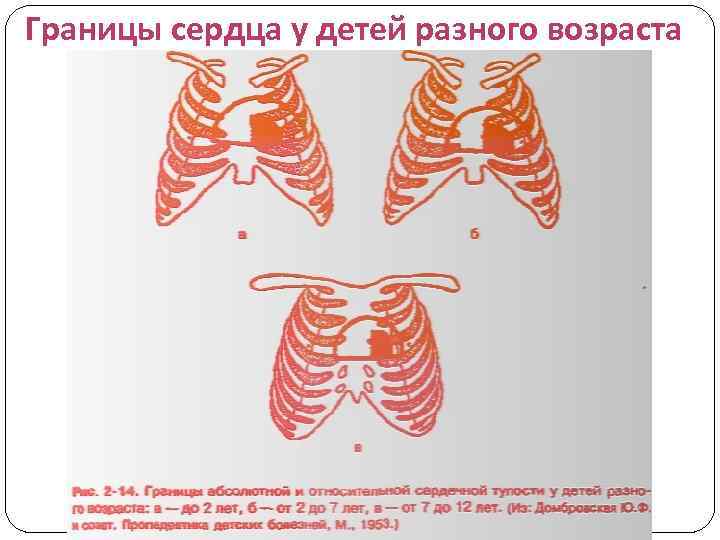
Границы сердца у детей разного возраста
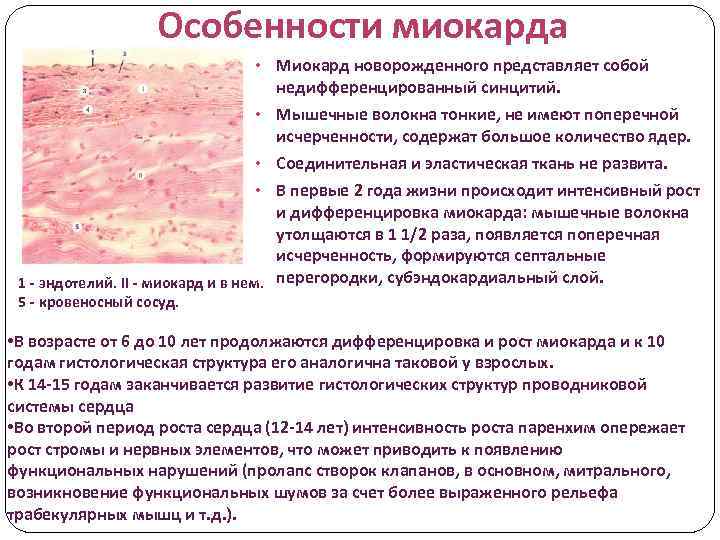
Особенности миокарда • Миокард новорожденного представляет собой недифференцированный синцитий. • Мышечные волокна тонкие, не имеют поперечной исчерченности, содержат большое количество ядер. • Соединительная и эластическая ткань не развита. В первые 2 года жизни происходит интенсивный рост и дифференцировка миокарда: мышечные волокна утолщаются в 1 1/2 раза, появляется поперечная исчерченность, формируются септальные 1 - эндотелий. II - миокард и в нем. перегородки, субэндокардиальный слой. • 5 - кровеносный сосуд. • В возрасте от 6 до 10 лет продолжаются дифференцировка и рост миокарда и к 10 годам гистологическая структура его аналогична таковой у взрослых. • К 14 -15 годам заканчивается развитие гистологических структур проводниковой системы сердца • Во второй период роста сердца (12 -14 лет) интенсивность роста паренхим опережает рост стромы и нервных элементов, что может приводить к появлению функциональных нарушений (пролапс створок клапанов, в основном, митрального, возникновение функциональных шумов за счет более выраженного рельефа трабекулярных мышц и т. д. ).
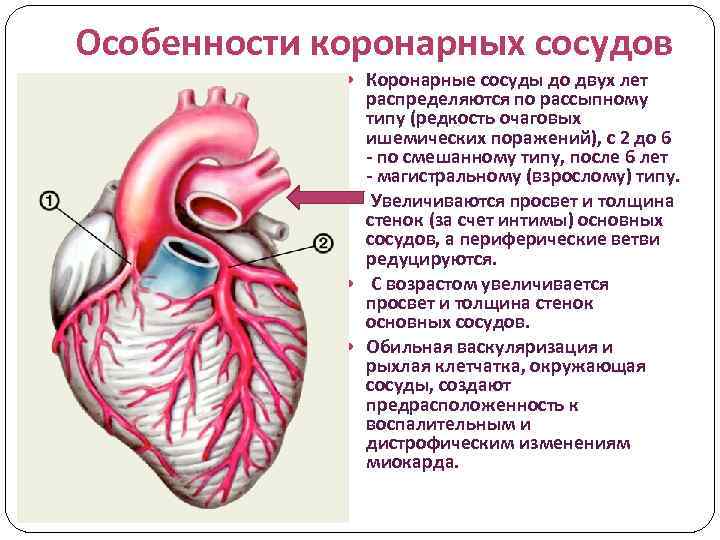
Особенности коронарных сосудов Коронарные сосуды до двух лет распределяются по рассыпному типу (редкость очаговых ишемических поражений), с 2 до 6 - по смешанному типу, после 6 лет - магистральному (взрослому) типу. Увеличиваются просвет и толщина стенок (за счет интимы) основных сосудов, а периферические ветви редуцируются. С возрастом увеличивается просвет и толщина стенок основных сосудов. Обильная васкуляризация и рыхлая клетчатка, окружающая сосуды, создают предрасположенность к воспалительным и дистрофическим изменениям миокарда.
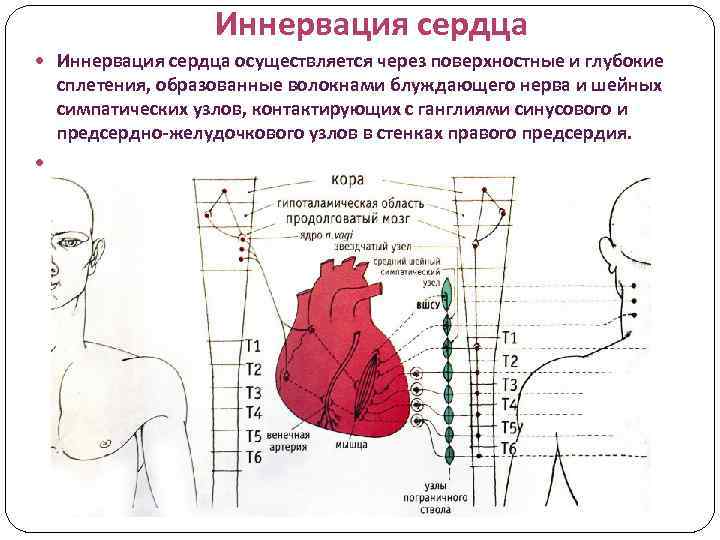
Иннервация сердца осуществляется через поверхностные и глубокие сплетения, образованные волокнами блуждающего нерва и шейных симпатических узлов, контактирующих с ганглиями синусового и предсердно-желудочкового узлов в стенках правого предсердия.

Иннервация сердца Ветви блуждающего нерва заканчивают свое развитие и миелинизируются к 3 -4 годам. До этого возраста сердечная деятельность регулируется в основном нервной симпатической системой, с чем отчасти связана физиологическая тахикардия у детей первых лет жизни. Под влиянием блуждающего нерва урежается сердечный ритм и могут появиться синусовая аритмия (типа дыхательной) и отдельные <вагусные импульсы> - резко удлиненные интервалы между сердечными сокращениями. Рефлекторные воздействия осуществляются интерорецепторами как самого сердца, так и других внутренних органов, что меняет частоту ритма под воздействием различных физиологических факторов и регулируется ЦНС. Такие функции миокарда, как автоматизм, возбудимость, проводимость, сократимость и тоничность, осуществляются аналогично таковым у взрослых.

Возрастные изменения частоты сердечных сокращений и длительности сердечного цикла. XCC плода -130 -150 в мин. (колебания- 30 -40 сокращений в сутки). В момент шевеления плода она увеличивается на 13 -14 ударов в минуту, при кратковременной задержке дыхания у матери частота сердечных сокращений плода увеличивается на 8 -11 ударов в минуту. Мышечная работа матери не влияет на частоту сердечных сокращений плода. ЧСС новорожденного -120 -140 ударов в минуту и легко изменяется под влиянием различных раздражителей, действующих на рецепторы кожи, органов зрения и слуха, обонятельные, вкусовые и на рецепторы внутренних органов. Отмечены половые отличия в частоте сердечных сокращений: у мальчиков он реже, чем у девочек того же возраста. Характерная особенность деятельности сердца ребенка - наличие дыхательной аритмии: в момент вдоха наступает учащение ритма сердечных сокращений, а во время выдоха - замедление. В раннем детстве аритмия встречается редко и слабо выражена. Начиная с дошкольного возраста и до 14 лет она значительна. В возрасте 15 -16 лет встречаются лишь единичные случаи дыхательной аритмии. У детей ЧСС значительно увеличивается при эмоциях, при повышении температуры внешней среды и при физической работе и уменьшается при понижении температуры. Частота сердечных сокращений во время физической работы увеличивается до 180 -200 ударов в минуту. Это объясняется недостаточным развитием механизмов, обеспечивающих увеличение потребления кислорода во время работы. У детей старшего возраста более совершенные регуляторные механизмы обеспечивают быструю перестройку сердечно-сосудистой системы в соответствии с физической нагрузкой.
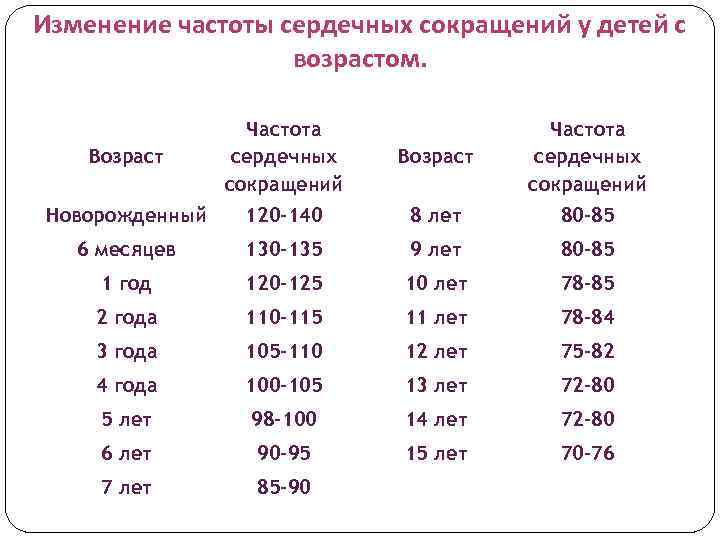
Изменение частоты сердечных сокращений у детей с возрастом. Возраст Частота сердечных сокращений Новорожденный 120 -140 8 лет 80 -85 6 месяцев 130 -135 9 лет 80 -85 1 год 120 -125 10 лет 78 -85 2 года 110 -115 11 лет 78 -84 3 года 105 -110 12 лет 75 -82 4 года 100 -105 13 лет 72 -80 5 лет 98 -100 14 лет 72 -80 6 лет 90 -95 15 лет 70 -76 7 лет 85 -90
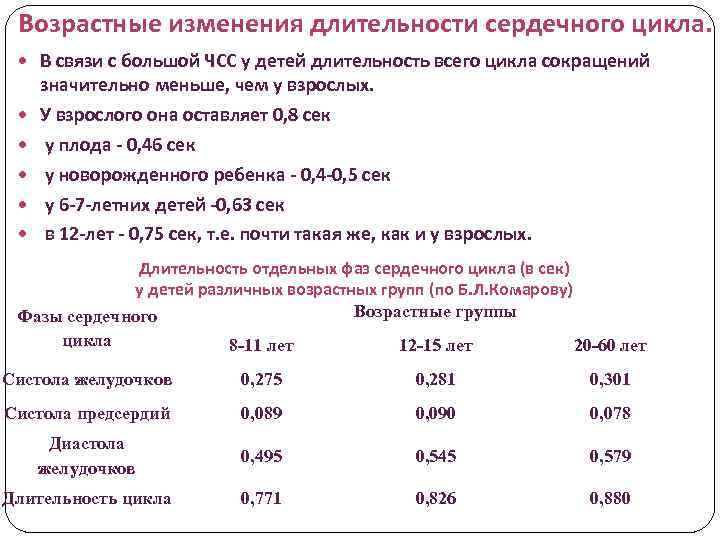
Возрастные изменения длительности сердечного цикла. В связи с большой ЧСС у детей длительность всего цикла сокращений значительно меньше, чем у взрослых. У взрослого она оставляет 0, 8 сек у плода - 0, 46 сек у новорожденного ребенка - 0, 4 -0, 5 сек у 6 -7 -летних детей -0, 63 сек в 12 -лет - 0, 75 сек, т. е. почти такая же, как и у взрослых. Длительность отдельных фаз сердечного цикла (в сек) у детей различных возрастных групп (по Б. Л. Комарову) Возрастные группы Фазы сердечного цикла 8 -11 лет 12 -15 лет 20 -60 лет Систола желудочков 0, 275 0, 281 0, 301 Систола предсердий 0, 089 0, 090 0, 078 Диастола желудочков 0, 495 0, 545 0, 579 Длительность цикла 0, 771 0, 826 0, 880

Нормальное артериальное давление Возраст Максимальное Минимальное артериальное давление Новорожденный 1 день 66 -76 мм рт столба 34 -36 мм рт столба 1 год 90 -100 мм рт столба 55 -65 мм рт столба 12 -16 лет 100 -120 мм рт столба 65 -75 мм рт столба У детей первого года жизни давление можно рассчитать по формуле: 76 + 2 п, где 76 — максимальное давление у новорожденного; п — число месяцев жизни. У детей старше года ориентировочно максимальное АД определяется по формуле И. М. Воронцова: 90 + 2 п, где п — возраст ребенка в годах. Минимальное АД составляет 1/2— 2/3 максимального. У здоровых детей АД на нижних конечностях на 5— 15 мм рт. ст. выше, чем на верхних. Сумма частоты пульса и величины систолического артериального давления во все периоды детства равна примерно 200. Высота венозного давления у детей в норме колеблется от 35 до 120 мм вод. ст. (3— 8 мм рт. ст. ).
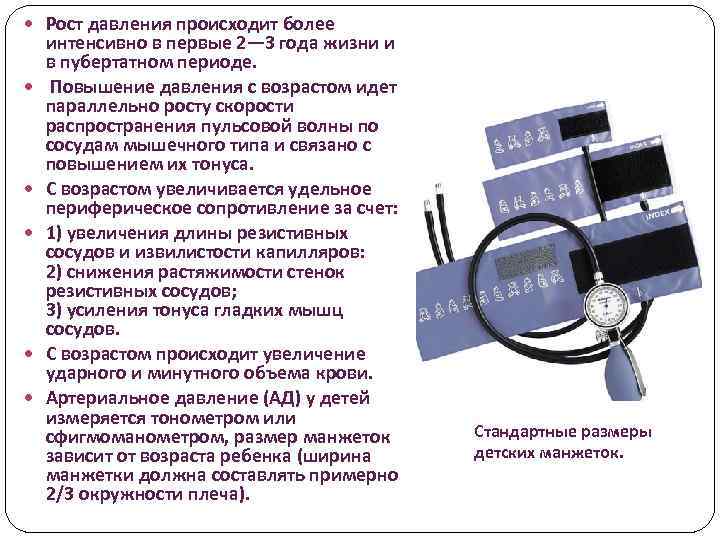
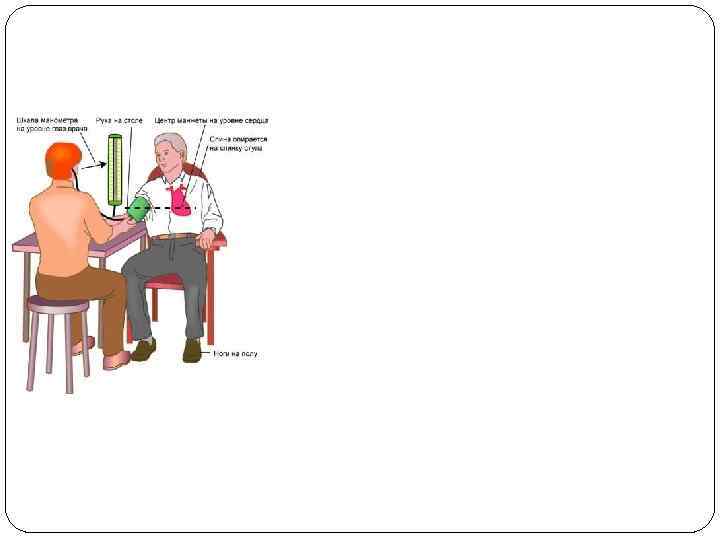
Рост давления происходит более интенсивно в первые 2— 3 года жизни и в пубертатном периоде. Повышение давления с возрастом идет параллельно росту скорости распространения пульсовой волны по сосудам мышечного типа и связано с повышением их тонуса. С возрастом увеличивается удельное периферическое сопротивление за счет: 1) увеличения длины резистивных сосудов и извилистости капилляров: 2) снижения растяжимости стенок резистивных сосудов; 3) усиления тонуса гладких мышц сосудов. С возрастом происходит увеличение ударного и минутного объема крови. Артериальное давление (АД) у детей измеряется тонометром или сфигмоманометром, размер манжеток зависит от возраста ребенка (ширина манжетки должна составлять примерно 2/3 окружности плеча). Стандартные размеры детских манжеток.

Функциональные особенности органов кровообращения у детей 1) Высокая работоспособность (определяется относительно большей массой, лучшим кровотоком) 2) Физиологическая тахикардия (небольшой сердечный выброс при высокой потребности в кислороде, симпатикотонии) 3) Низкое АД (низкий объем сердечного выброса, низкое периферическое сопротивление сосудистого русла) 4) Возможность развития функциональных расстройств со стороны сердечно-сосудистой системы (ССС), связанных с неравномерностью роста сердца, особенностью иннервации и нейроэндокринной регуляции (функциональные шумы, нарушения ритма сердца).

В норме продолжительность интервалов RR не должна быть строго одинакова и у здоровых детей она обычно отличается на 0, 03 - 0, 10 с в зависимости от возраста.
![Points of maximal impulse at the heart auscultation in heart [valvular] disease genital aortic Points of maximal impulse at the heart auscultation in heart [valvular] disease genital aortic](https://present5.com/presentation/21759949_134206707/image-27.jpg)
Points of maximal impulse at the heart auscultation in heart [valvular] disease genital aortic stenosis c insufficiency osis of aortic isthmus nt ductus arteriosus monary valve artery stenosis monary valvular insufficiency l septal [atrioseptal] defect spid valvular disease al stenosis and mitral insufficiency ricular septal defect
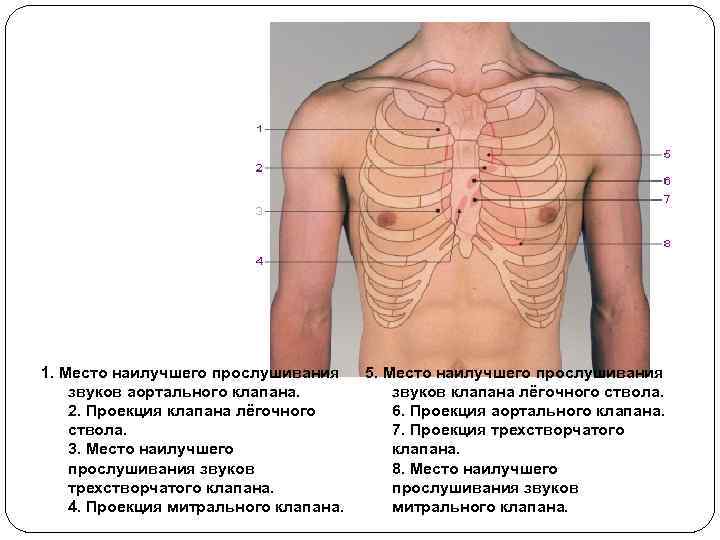
1. Место наилучшего прослушивания звуков аортального клапана. 2. Проекция клапана лёгочного ствола. 3. Место наилучшего прослушивания звуков трехстворчатого клапана. 4. Проекция митрального клапана. 5. Место наилучшего прослушивания звуков клапана лёгочного ствола. 6. Проекция аортального клапана. 7. Проекция трехстворчатого клапана. 8. Место наилучшего прослушивания звуков митрального клапана.
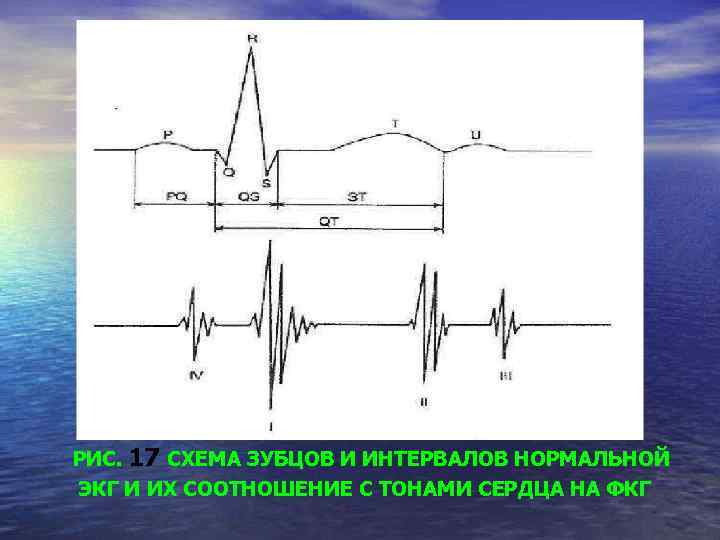
РИС. 17 СХЕМА ЗУБЦОВ И ИНТЕРВАЛОВ НОРМАЛЬНОЙ ЭКГ И ИХ СООТНОШЕНИЕ С ТОНАМИ СЕРДЦА НА ФКГ
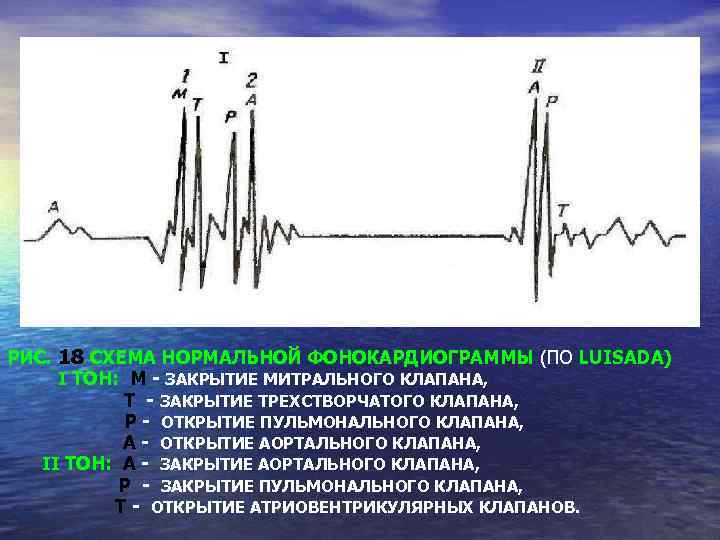
РИС. 18 СХЕМА НОРМАЛЬНОЙ ФОНОКАРДИОГРАММЫ (ПО LUISADA) I ТОН: М - ЗАКРЫТИЕ МИТРАЛЬНОГО КЛАПАНА, Т - ЗАКРЫТИЕ ТРЕХСТВОРЧАТОГО КЛАПАНА, Р - ОТКРЫТИЕ ПУЛЬМОНАЛЬНОГО КЛАПАНА, А - ОТКРЫТИЕ АОРТАЛЬНОГО КЛАПАНА, II ТОН: А - ЗАКРЫТИЕ АОРТАЛЬНОГО КЛАПАНА, Р - ЗАКРЫТИЕ ПУЛЬМОНАЛЬНОГО КЛАПАНА, Т - ОТКРЫТИЕ АТРИОВЕНТРИКУЛЯРНЫХ КЛАПАНОВ.
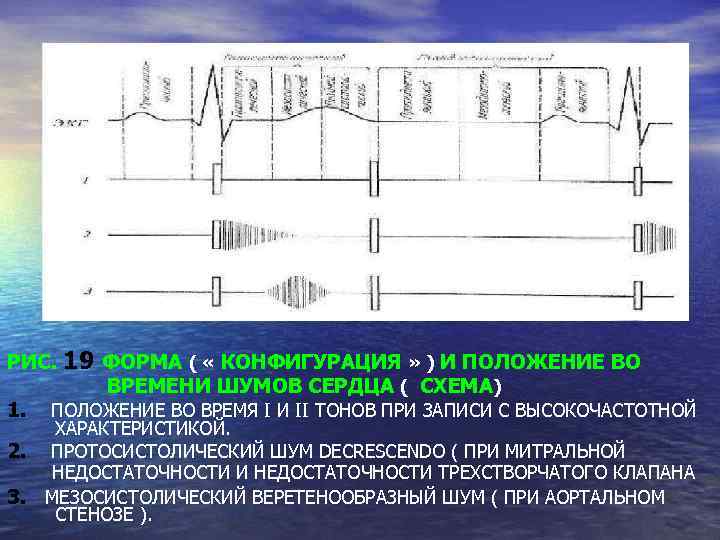
РИС. 19 ФОРМА ( « КОНФИГУРАЦИЯ » ) И ПОЛОЖЕНИЕ ВО ВРЕМЕНИ ШУМОВ СЕРДЦА ( СХЕМА) 1. ПОЛОЖЕНИЕ ВО ВРЕМЯ I И II ТОНОВ ПРИ ЗАПИСИ С ВЫСОКОЧАСТОТНОЙ ХАРАКТЕРИСТИКОЙ. 2. ПРОТОСИСТОЛИЧЕСКИЙ ШУМ DECRESCENDO ( ПРИ МИТРАЛЬНОЙ НЕДОСТАТОЧНОСТИ И НЕДОСТАТОЧНОСТИ ТРЕХСТВОРЧАТОГО КЛАПАНА 3. МЕЗОСИСТОЛИЧЕСКИЙ ВЕРЕТЕНООБРАЗНЫЙ ШУМ ( ПРИ АОРТАЛЬНОМ СТЕНОЗЕ ).

ПРОДОЛЖЕНИЕ РИС. 19 ФОРМА ( « КОНФИГУРАЦИЯ » ) И ПОЛОЖЕНИЕ ВО ВРЕМЕНИ ШУМОВ СЕРДЦА ( СХЕМА ) 4. ПОЗДНИЙ СИСТОЛИЧЕСКИЙ ШУМ CRESCENDO ( ОСТАТОЧНАЯ ФОРМА ШУМА ТРЕНИЯ ПЕРИКАРДА, ШУМ ПРИ АТЕРОМАТОЗЕ ). 5. ГОЛОСИСТОЛИЧЕСКИЙ ЛЕНТООБРАЗНЫЙ ШУМ ( ПРИ ДЕФЕКТЕ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ, МИТРАЛЬНОЙ НЕДОСТАТОЧНОСТИ ). 6. ГОЛОСИСТОЛИЧЕСКИЙ ВЕРЕТЕНООБРАЗНЫЙ ШУМ ( ПРИ СТЕНОЗЕ ЛЕГОЧНОЙ АРТЕРИИ ).

ПРОДОЛЖЕНИЕ РИС. 19 ФОРМА ( « КОНФИГУРАЦИЯ » ) И ПОЛОЖЕНИЕ ВО ВРЕМЕНИ ШУМОВ СЕРДЦА ( СХЕМА ) 7. ПРЕСИСТОЛИЧЕСКИЙ ШУМ CRESPENDO И ПРОТОДИАСТОЛИЧЕСКИЙ ШУМ DECRESCENDO. ПОСЛЕДНИЙ ОТДЕЛЕН ОТ II ТОНА СВОБОДНЫМ ИНТЕРВАЛОМ ( ПРИ МИТРАЛЬНОМ СТЕНОЗЕ, ШУМ ФЛИНТА) 8. ГОЛОДИАСТОЛИЧЕСКИЙ ШУМ DECRESCENDO, НАЧИНАЮЩИЙСЯ НЕПОСРЕДСТВЕННО СО ВТОРЫМ ТОНОМ ( ПРИ АОРТАЛЬНОЙ НЕДОСТАТОЧНОСТИ ). 9. НЕПРЕРЫВНЫЙ СИСТОЛО–ДИАСТОЛИЧЕСКИЙ ШУМ ( ПРИ ОТКРЫТОМ АРТЕРИАЛЬНОМ ПРОТОКЕ, АРТЕРИОВЕНОЗНОЙ АНЕВРИЗМЕ ).

НИЗКО РАСПОЛОЖЕННЫЙ ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ ( БОЛЕЗНЬ РОЖЕ ): ЛЕНТОВИДНЫЙ ГОЛОСИСТОЛИЧЕСКИЙ ШУМ, НАЧИНАЮЩИЙСЯ ПОСЛЕ I ТОНА ( « ШУМ СЖАТОЙ СТРУИ » ). ВЫСОКО РАСПОЛОЖЕННЫЙ ДЕФЕКТ МЕЖЖЕЛУДОЧКОВОЙ ПЕРЕГОРОДКИ: ГОЛОСИСТОЛИЧЕСКИЙ ШУМ С ПОЗДНИМ МАКСИМУМОМ ( « ШУМ СЖАТОЙ СТРУИ » ). НАЧИНАЮЩИЙСЯ ПОСЛЕ I ТОНА. II ТОН РАCЩЕПЛЕН. АМПЛИТУДА ПУЛЬМОНАЛЬНОГО КОМПОНЕНТА II ТОНА УВЕЛИЧЕНА. РИС. 20 ФКГ ПРИ НАИБОЛЕЕ ВАЖНЫХ ВРОЖДЕННЫХ ПОРОКАХ СЕРДЦА И СОСУДОВ ( СХЕМА )

ДЕФЕКТ МЕЖПРЕДСЕРДНОЙ ПЕРЕГОРОДКИ: СИСТОЛИЧЕСКИЙ ШУМ С МАКСИМУМОМ В ПЕРВОЙ ПОЛОВИНЕ СИСТОЛЫ. ЧАСТО ДИАСТОЛИЧЕСКИЕ ШУМЫ МАЛОЙ АМПЛИТУДЫ. II ТОН РАСЩЕПЛЕН, АМПЛИТУДА ПУЛЬМОНАЛЬНОГО КОМПОНЕНТА МОЖЕТ БЫТЬ УВЕЛИЧЕНА. СИНДРОМ ЭЙЗЕНМЕНГЕРА: ПОЗДНИЙ СИСТОЛИЧЕСКИЙ ШУМ ИЛИ ГОЛОСИСТОЛИЧЕСКИЙ ШУМ С ПОЗДНИМ МАКСИМУМОМ. ПОЧТИ ПОСТОЯННО ОБНАРУЖИВАЕТСЯ РАСТЯЖЕНИЯ ТОН ЛЕГОЧНОЙ АРТЕРИИ. II ТОН РАСЩЕПЛЕН. АМПЛИТУДА ПУЛЬМОНАЛЬНОГО КОМПОНЕНТА УВЕЛИЧЕНА. РИС. 21 ФКГ ПРИ НАИБОЛЕЕ ВАЖНЫХ ВРОЖДЕННЫХ ПОРОКАХ СЕРДЦА И СОСУДОВ ( СХЕМА )

ТЕТРАДА ФАЛЛО: ВЕРЕТЕНООБРАЗНЫЙ ШУМ ИЗГНАНИЯ, НАЧИНАЮЩИЙСЯ «ОСТРО» ПОСЛЕ I ТОНА, ДОСТИГАЮЩИЙ МАКСИМУМА К СЕРЕДИНЕ СИСТОЛЫ И ЗАКАНЧИВАЮ ЩИЙСЯ СО II ТОНОМ. ИНТЕНСИВНЫЙ II ТОН НА ОСНОВАНИИ СЕРДЦА (ЗА СЧЕТ АОРТАЛЬНОГО КОМПОНЕНТА ). АМПЛИТУДА ПУЛЬМОНАЛЬНОГО КОМПОНЕНТА МАЛА, ИНОГДА P II НЕ РЕГИСТРИРУЕТСЯ. РАСЩЕПЛЕНИЕ II ТОНА ТОЛЬКО В ВИДЕ ИСКЛЮЧЕНИЯ. ИЗОЛИРОВННЫЙ СТЕНОЗ ЛЕГОЧНОЙ АРТЕРИИ: «ОСТРО» НАЧИНАЮЩИЙСЯ ВЕРЕТЕНООБРАЗНЫЙ ШУМ ИЗГНАНИЯ, БОЛЬШЕЙ ЧАСТЬЮ ОТДЕЛЕННЫЙ ОТ I ТОНА КОРОТКИМ СВОБОДНЫМ ИНТЕРВАЛОМ. МАКСИМУМ ШУМА РАСПОЛАГАЕТСЯ В СЕРЕДИНЕ СИСТОЛЫ ПРАВОГО ЖЕЛУДОЧКА, А ОКОНЧАНИЕ ЕГО ЧАСТО ЗАХОДИТ ЗА ПРЕДЕЛЫ А II. КРАЙНЯЯ СТЕПЕНЬ РАСЩЕПЛЕНИЯ II ТОНА. АМПЛИТУДА ПУЛЬМОНАЛЬНОГО КОМПОНЕНТА МАЛА. РИС. 22 ФКГ ПРИ НАИБОЛЕЕ ВАЖНЫХ ВРОЖДЕННЫХ ПОРОКАХ СЕРДЦА И СОСУДОВ ( СХЕМА ).

АОРТАЛЬНЫЙ СТЕНОЗ: «ОСТРО» НАЧИНАЮЩИЙСЯ ВЕРЕТЕНООБРАЗНЫЙ ШУМ ИЗГНАНИЯ, ОТДЕЛЕННЫЙ ОТ I ТОНА КОРОТКИМ СВОБОДНЫМ ИНТЕРВАЛОМ. МАКСИМУМ ШУМА В ПЕРВОЙ ПОЛОВИНЕ СИСТОЛЫ, ОКОНЧАНИЕ ЕГО БОЛЬШЕЙ ЧАСТЬЮ ПЕРЕД II ТОНОМ. ОТКРЫТЫЙ АРТЕРИАЛЬНЫЙ ПРОТОК: НЕПРЕРЫВНЫЙ «МАШИННЫЙ» ШУМ, НАЧИНАЮЩИЙСЯ В ПЕРВОЙ ТРЕТИ СИСТОЛЫ, ДОСТИГАЮЩИЙ МАКСИМУМА КО II ТОНУ И ДЛИТЕЛЬНО ПРОДОЛЖАЮЩИЙСЯ В ДИАСТОЛЕ. II ТОН ИНОГДА РАСЩЕПЛЕН. РИС. 23 ФКГ ПРИ НАИБОЛЕЕ ВАЖНЫХ ВРОЖДЕННЫХ ПОРОКАХ СЕРДЦА И СОСУДОВ ( СХЕМА ).

РИС. 23 ФКГ ПРИ НАИБОЛЕЕ ВАЖНЫХ ВРОЖДЕННЫХ ПОРОКАХ СЕРДЦА И СОСУДОВ ( СХЕМА ). СТЕНОЗ ПЕРЕШЕЙКА АОРТЫ: ВЕРЕТЕНООБРАЗНЫЙ СТЕНОТИЧЕСКИЙ ШУМ, ОТДЕЛЕННЫЙ ОТ I ТОНА ОТЧЕТЛИВЫМ СВОБОДНЫМ ИНТЕРВАЛОМ. ИНОГДА ЗАХОДЯЩИЙ ЗА ПРЕДЕЛЫ II ТОНА. АМПЛИТУДА АОРТАЛЬНОГО КОМПОНЕНТА ЧАСТО УВЕЛИЧЕНА.
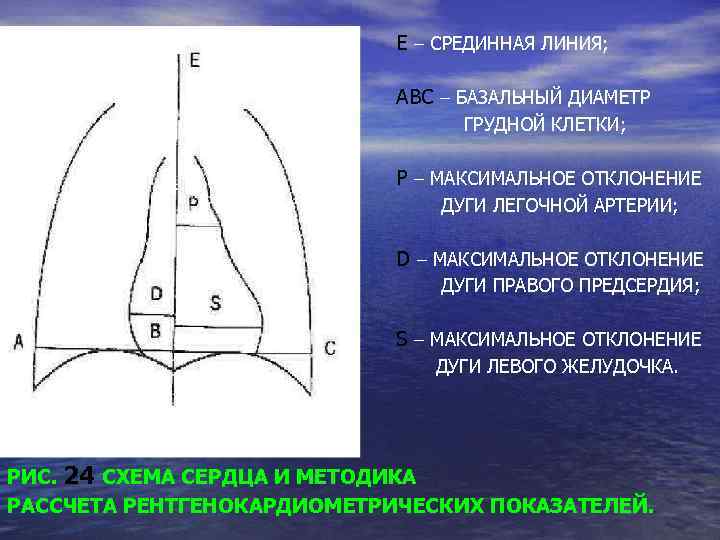
Е – СРЕДИННАЯ ЛИНИЯ; АВС – БАЗАЛЬНЫЙ ДИАМЕТР ГРУДНОЙ КЛЕТКИ; Р – МАКСИМАЛЬНОЕ ОТКЛОНЕНИЕ ДУГИ ЛЕГОЧНОЙ АРТЕРИИ; D – МАКСИМАЛЬНОЕ ОТКЛОНЕНИЕ ДУГИ ПРАВОГО ПРЕДСЕРДИЯ; S – МАКСИМАЛЬНОЕ ОТКЛОНЕНИЕ ДУГИ ЛЕВОГО ЖЕЛУДОЧКА. РИС. 24 СХЕМА СЕРДЦА И МЕТОДИКА РАCСЧЕТА РЕНТГЕНОКАРДИОМЕТРИЧЕСКИХ ПОКАЗАТЕЛЕЙ.
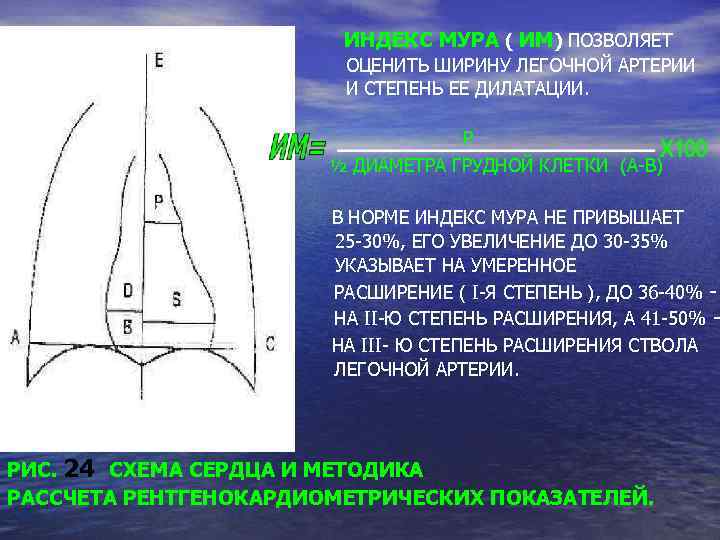
ИНДЕКС МУРА ( ИМ) ПОЗВОЛЯЕТ ОЦЕНИТЬ ШИРИНУ ЛЕГОЧНОЙ АРТЕРИИ И СТЕПЕНЬ ЕЕ ДИЛАТАЦИИ. Р ½ ДИАМЕТРА ГРУДНОЙ КЛЕТКИ (А-В) В НОРМЕ ИНДЕКС МУРА НЕ ПРИВЫШАЕТ 25 -30%, ЕГО УВЕЛИЧЕНИЕ ДО 30 -35% УКАЗЫВАЕТ НА УМЕРЕННОЕ РАСШИРЕНИЕ ( I-Я СТЕПЕНЬ ), ДО 36 -40% НА II-Ю СТЕПЕНЬ РАСШИРЕНИЯ, А 41 -50% НА III- Ю СТЕПЕНЬ РАСШИРЕНИЯ СТВОЛА ЛЕГОЧНОЙ АРТЕРИИ. РИС. 24 СХЕМА СЕРДЦА И МЕТОДИКА РАCСЧЕТА РЕНТГЕНОКАРДИОМЕТРИЧЕСКИХ ПОКАЗАТЕЛЕЙ.

КАРДИОТОРАКАЛЬНЫЙ ИНДЕКС (КТИ)ЭТО ОТНОШЕНИЕ ПОПЕРЕЧНОГО РАЗМЕРА СЕРДЦА К БАЗАЛЬНОМУ ДИАМЕТРУ ГРУДНОЙ КЛЕТКИ. ( D + S ) Х 1 ОО БАЗАЛЬНЫЙ ДИАМЕТР ГРУДНОЙ КЛЕТКИ(А-С) ВЕЛИЧИНА КТИ У ГРУДНЫХ ДЕТЕЙ НЕ ПРИВЫШАЕТ 55 -58%, А У ШКОЛЬНИКОВ – 50% И МЕНЬШЕ. ПРЕВЫШЕНИЕ ЭТИХ ВЕЛИЧИН НА 5% СВИДЕТЕЛЬСТВУЮТ О I-Й СТЕПЕНИ УВЕЛИЧЕНИЯ ПОПЕРЕЧНИКА СЕРДЦА; НА 10%О II-Й СТЕПЕНИ КАРДИОМЕГАЛИИ; БОЛЕЕ ЧЕМ НА 10%- О III-Й СТЕПЕНИ КАРДИОМЕГАЛИИ. РИС. 24 СХЕМА СЕРДЦА И МЕТОДИКА РАCСЧЕТА РЕНТГЕНОКАРДИОМЕТРИЧЕСКИХ ПОКАЗАТЕЛЕЙ.
афо сердца.pptx