анатомия глаза.ppt
- Количество слайдов: 101
АНАТОМИЯ ОРГАНА ЗРЕНИЯ ГУЗ «РКОБ» МЗСР ЧР Емельянов П. М.

Основные этапы развития глазного яблока На второй неделе эмбриональной жизни происходит формирование первичного глазного пузыря. На четвертой неделе возникает хрусталик. В период 4 6 недель формируется глазной бокал, образуется a, hyaloidea, питающая хрусталик и стекловидное тело. В возрасте 8 месяцев внутриутробной жизни плода завершается формирование сетчатки и зрительного нерва из эктодермы. Из мезодермы дифференцируется роговица, склера, сосудистый тракт. Атрофируется сосудистая капсула хрусталика.

Орган зрения состоит из четырех частей: 1) периферическая, или воспринимающая, часть — глазное яблоко (bulbus oculi) с его подсобными механизмами; 2) проводящие пути— зрительный нерв, состоящий из аксонов ганглионарных клеток, хиазма, зрительный тракт; 3) подкорковые центры — наружные коленчатые тела, зрительная лучистость, или лучистый пучок Грациоле; 4) высшие зрительные центры в затылочных долях коры больших полушарий.
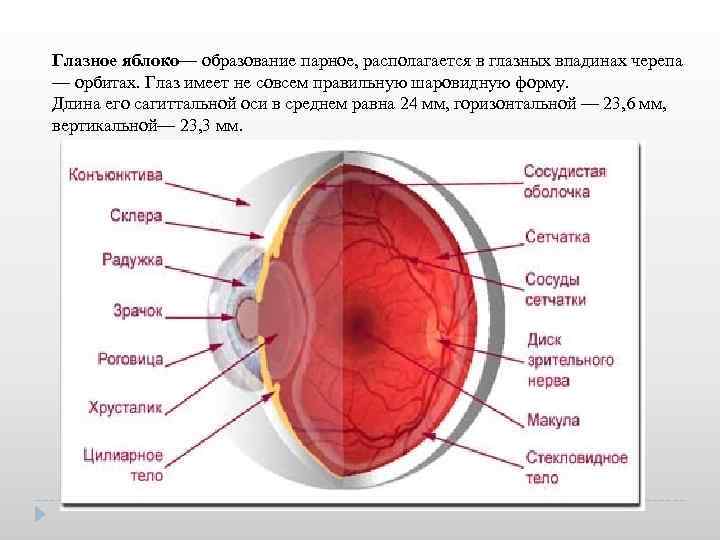
Глазное яблоко— образование парное, располагается в глазных впадинах черепа — орбитах. Глаз имеет не совсем правильную шаровидную форму. Длина его сагиттальной оси в среднем равна 24 мм, горизонтальной — 23, 6 мм, вертикальной— 23, 3 мм.
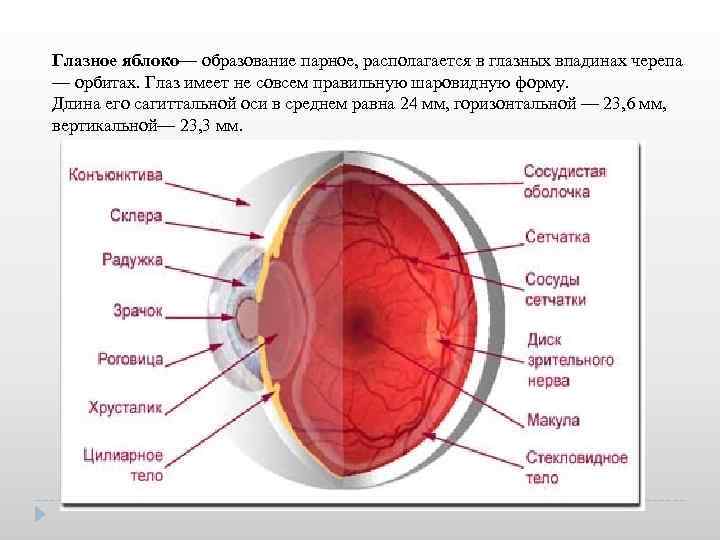
Глазное яблоко— образование парное, располагается в глазных впадинах черепа — орбитах. Глаз имеет не совсем правильную шаровидную форму. Длина его сагиттальной оси в среднем равна 24 мм, горизонтальной — 23, 6 мм, вертикальной— 23, 3 мм.
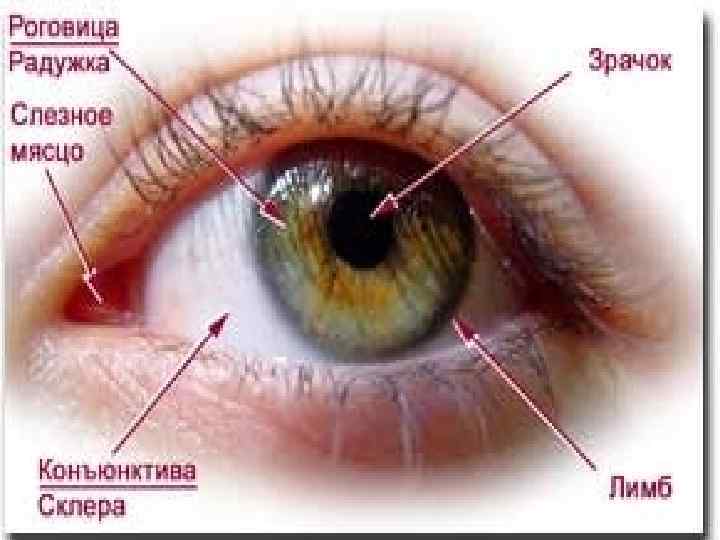
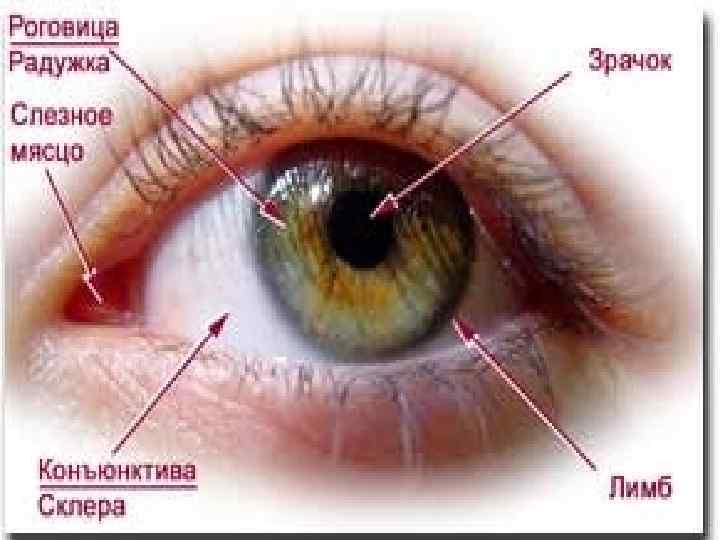

Глазное яблоко состоит из трех оболочек и заполняющего их содержимого. Наружная оболочка – фиброзная – это своеобразный скелет глаза, она поддерживает его форму и защищает от внешних воздействий. Большая часть фиброзной оболочки непрозрачна и имеет белый цвет, она называется склерой. Передняя меньшая часть фиброзной оболочки – роговица, это прозрачный участок выпуклой шаровидной формы. Назначение роговицы: пропуcкать свет внутрь глаза и фокусировать его на сетчатке.

Вторая оболочка – сосудистая, то есть состоящая из сосудов, но в ней есть и мышцы, которые очень важны для зрительного акта. Состоит сосудистая оболочка из трех отделов. Сразу за роговицей располагается радужка, которая определяет цвет глаза. Именно от цвета радужки зависит, будут глаза голубые, карие или черные. Радужка выполняет функцию диафрагмы глаза, то есть она регулирует количество света поступающего в глаз. Делает она это посредством зрачка – отверстия, располагающегося в центре радужки. В норме зрачок черного цвета, и его хорошо видно, если посмотреть в зеркало или в глаза собеседнику. Величина зрачка определяется двумя мышцами: сфинктером (сужает зрачок) и дилататором (расширяет его). Чем выше освещенность, тем уже зрачок. В полной темноте зрачок становится макисмально широким, так что радужки практически не видно. Вторая часть сосудистой оболочки – ресничное тело (медицинское название – цилиарное тело). В ней находится ресничная мышца, которая управляет толщиной хрусталика, тем самым настраивая фокусировку глаза на близлежащие предметы. Сфинктер, дилататор и ресничная мышца относятся к внутренним мышцам глаза, они работают в автоматическом режиме, то есть не зависят от нашего желания. Невозможно по своей воле сузить зрачки или напрячь ресничную мышцу. Третья часть сосудистой оболочки – назывется собственно сосудистая оболочка (медицинское название – хориоидея). Она участвует в питании палочек и колбочек.
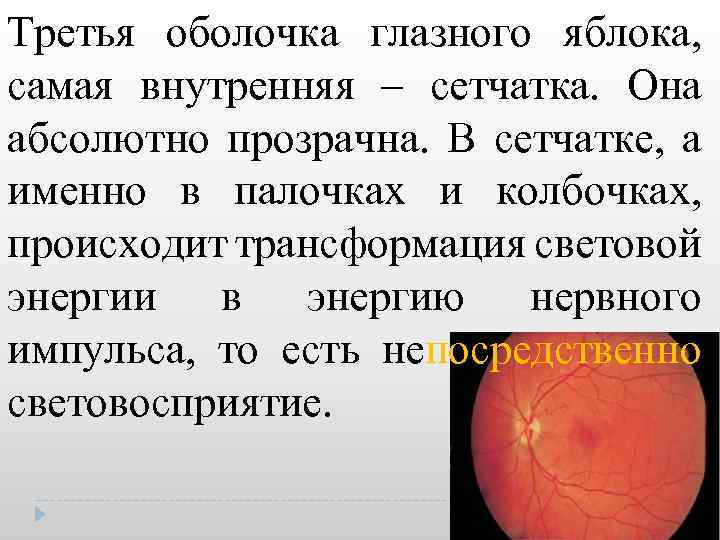
Третья оболочка глазного яблока, самая внутренняя – сетчатка. Она абсолютно прозрачна. В сетчатке, а именно в палочках и колбочках, происходит трансформация световой энергии в энергию нервного импульса, то есть непосредственно световосприятие.

Содержимое глазного яблока – это прозрачные бессосудистые структуры, главное назначение которых – пропускать свет к сетчатке. К содержимому глаза относятся камеры глаза (задняя и передняя), хрусталик и стекловидное тело. Передняя камера находится между роговицей и радужкой, задняя камера – между радужкой и стекловидным телом. Камеры заполнены водянистой влагой, состав которой близок к плазме крови; назначение ее – питать роговицу и хрусталик. В задней камере помещается хрусталик, который свободно омывается водянистой влагой и удерживается на своем месте цинновыми связками, идущими от него к ресничной мышце. Хрусталик, в отличие от других оптических структур глаза, может менять свою оптическую силу, позволяя четко видеть предмет независимо от расстояния от него до глаза. В хрусталике выделяются ядро, корковое вещество и капсула. Оптическая плотность у ядра и коры хрусталика разная. Стекловидное тело – это желеобразная субстанция, которая заполняет собой внутренность глаза, кроме небольшого объема камер глаза и хрусталика. Кроме светопроводящей, оно выполняет важную функцию удержания структур глаза на своих местах. Это своеобразная прозрачная подушка, которая не дает смещаться оболочкам глаза и хрусталику. В полной мере это понимаешь, только когда из за травм или операций часть стекловидного тела бывает потеряна. Самое частое осложнение при этом – отслойка сетчатки.

Клинико-анатомическими ориентирами являются: • передний полюс в центре роговой оболочки; • задний полюс точка, противоположная переднему полюсу; • анатомическая ось (или сагиттальная) линия, соединяющая передний и задний полюса; • зрительная ось линия, соединяющая точку фиксации глаза с центральной ямкой сетчатки; • оптическая ось линия, соединяющая оптический центр роговицы и хрусталика, она совпадает с анатомической осью, а зрительная ось отходит от анатомической на угол гамма; • экватор глаза окружность, проходящая по склере на половину длины глазного яблока.
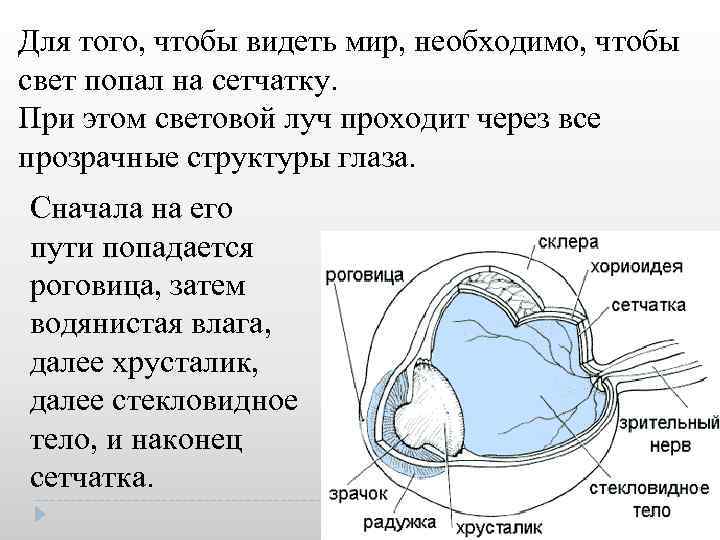
Для того, чтобы видеть мир, необходимо, чтобы свет попал на сетчатку. При этом световой луч проходит через все прозрачные структуры глаза. Сначала на его пути попадается роговица, затем водянистая влага, далее хрусталик, далее стекловидное тело, и наконец сетчатка.
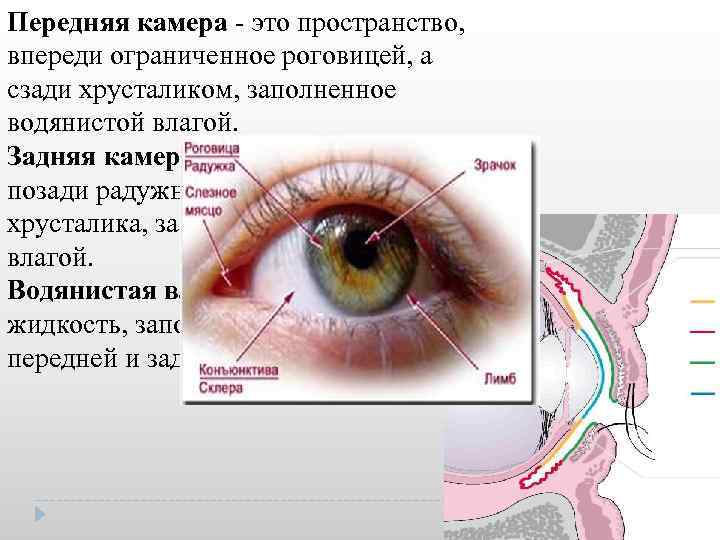
Передняя камера это пространство, впереди ограниченное роговицей, а сзади хрусталиком, заполненное водянистой влагой. Задняя камера это пространство позади радужной оболочки но впереди хрусталика, заполнено водянистой влагой. Водянистая влага это прозрачная жидкость, заполняющая полости передней и задней камеры.

Роговая оболочка совершенно прозрачна и это определяется одинаковым показателем преломления пластинок роговицы, ее нервов, которые здесь лишены миелиновой оболочки и межуточной субстанции, соединяющей пластинки роговицы. Прозрачность роговицы зависит также от процентного содержания в ней воды, от особенностей ее строения (правильности расположения ее структурных элементов и отсутствия сосудов). Толщина роговицы в центре равна 0, 6 мм, на периферии 0, 8 1 мм. Горизонтальный диаметр 12 мм, вертикальный 11 мм. Радиус кривизны передней поверхности роговицы в среднем 7, 5 мм. У новорожденного горизонтальный диаметр равен в среднем 9 мм, к 9 годам он соответствует величине роговицы взрослого. Увеличение размеров роговицы происходит за счет растягивания и истончения ткани. В первые четыре года жизни толщина роговицы уменьшается с 1, 5 до 0, 6 мм в центре, с 2 до 1 мм по периферии. Радиус кривизны роговицы новорожденного составляет в среднем 7 мм, к 11 годам, как у взрослых. Преломляющая сила роговицы у взрослого приблизительно около 40, 0 дптр, у детей первого года жизни 45, 0 дптр.
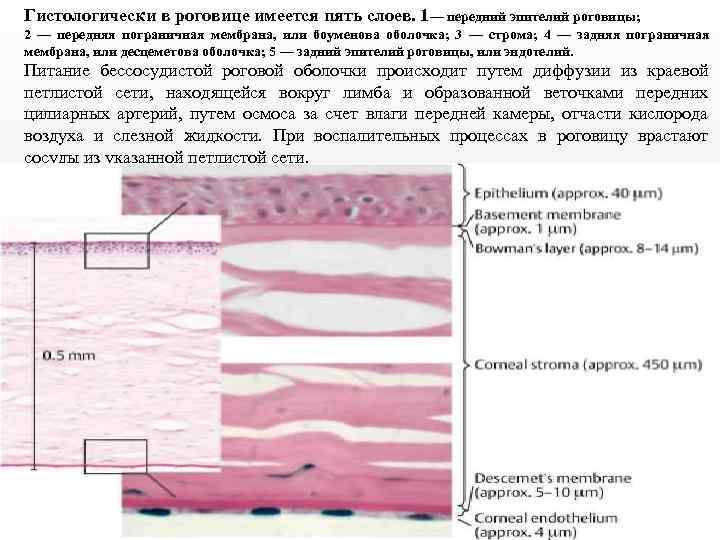
Гистологически в роговице имеется пять слоев. 1— передний эпителий роговицы; 2 — передняя пограничная мембрана, или боуменова оболочка; 3 — строма; 4 — задняя пограничная мембрана, или десцеметова оболочка; 5 — задний эпителий роговицы, или эндотелий. Питание бессосудистой роговой оболочки происходит путем диффузии из краевой петлистой сети, находящейся вокруг лимба и образованной веточками передних цилиарных артерий, путем осмоса за счет влаги передней камеры, отчасти кислорода воздуха и слезной жидкости. При воспалительных процессах в роговицу врастают сосуды из указанной петлистой сети.

Роговица отличается высокой чувствительностью, получает иннервацию от первой ветви тройничного нерва. В первые месяцы жизни роговица малочувствительна, т. к. еще не заканчивается развитие черепномозговых нервов. В год жизни чувствительность роговицы, как у взрослого. Нервы роговицы локализуются главным образом в поверхностных слоях, их меньше в задних слоях. Проверка чувствительности роговицы

Процесс обмена в роговице регулируется трофическими нервами, отходящими от n. ophthalmicus и от лицевого нерва, которые в составе n. petrosus superfacialis major проходит к gangl. spheno palatinum, где присоединяются ко второй ветви тройничного нерва и в составе скулового нерва идут к глазу. В иннервации роговицы принимает участие и симпатическая нервная система. Высокая чувствительность роговицы и общность ее иннервации с веками, слизистой оболочкой и слезной железой обуславливает возникновение общего защитного рефлекса при раздражении роговицы.

Роговичный эпителий выполняет следующие функции: • осмотическую, т. е. регулирует поступление жидкости в слои роговицы; • дыхательную, так как осуществляет поступление кислорода в роговицу; • оптическую, поскольку обеспечивает зеркальность, гладкость поверхности роговицы; • тектоническую за счет быстрой регенерации заполняет дефекты ткани.

Боуменова мембрана представляет собой бесструктурное образование, отличается эластичностью, не регенерирует при повреждении.

Собственное вещество роговицы состоит из тонких соединительнотканных пластин, расположенных правильными рядами, между которыми располагается мукоид, в состав которого входят сульфатированные гликозаминогликаны, обеспечивающие прозрачность стромы.

Характерной особенностью десцеметовой мембраны является резистентность по отношению к химическим агентам, хорошо регенерирует при повреждениях, является барьером от вторжения бактерий.

Задний эпителий состоит из одного слоя шестигранных клеток, плотно расположенных друг к другу, и выполняет функцию осмотической мембраны, при повреждениях не восстанавливается.

Роговая оболочка обладает тремя видами чувствительности: • болевой; • тактильной; • температурной.

Склера (sclera) образует 5/6 частей всей на ружной, или фиброзной, оболочки глазного яблока. Она представляет собой отрезок глаза с радиусом кривизны 11 мм. Склера состоит из собственного вещества, образующего ее главную массу, надсклеральной пластинки — эписклеры и внутреннего, имеющего слегка коричневый оттенок слоя — бурой пластинки склеры. В заднем отделе склеру прободает зрительный нерв. В области прохождения зрительного нерва отверстие затянуто так называемой решетчатой пластинкой (lamina cribrosa). Сквозь отверстия решетчатой пластинки между соединительнотканными и глиозными волокнами проходят пучки волокон зрительного нерва. Собственными сосудами склера бедна, но через нее проходят все стволики, предназначенные для сосудистого тракта. Сосуды, прободающие фиброзную капсулу в переднем ее отделе, направляются к переднему отделу сосудистого тракта. У заднего полюса глаза склеру прободают короткие и длинные задние цилиарные артерии. Позади экватора выходят вортикозные вены. Обычно их бывает четыре (две нижние и две верхние), но иногда встречается шесть вортикозных вен.

Передний отдел сосудистого тракта (tunica vasculosa bulbi) представляет радужная оболочка (iris), которая, в отличие от двух других отделов увеального тракта расположена не пристеночно, а во фронтальной плоскости, и омывается с двух сторон внутриглазной жидкостью. Радужка имеет форму диска с отверстием в центре и постоянно находится в движении за счет работы мышц радужки под действием света. Радужка состоит из двух слоев: • переднего стромального (мезодермального); • заднего (эктодермального).

Цилиарное тело (corpus ciliarae) имеет форму кольца шириной 5 б мм, начинается в 2 мм от лимба и заканчивается в 6 7 мм от лимба у зубчатой линии (ora serrata), Цилиарное тело состоит из двух слоев: 1 й мышечный, прилежащий к склере; 2 й сосудистый, являющийся продолжением собственно сосудистой оболочки и продолжением сетчатой оболочки в виде 2 слоев эпителиальных клеток. Цилиарная мышца состоит из 4 пучков гладких мышечных волокон, идущих в разных направлениях, но прикрепляющихся в одном месте к склеральной шпоре: 1 е меридиальные волокна (мышца Брюкке) при сокращении подтягивают собственно сосудистую оболочку кпереди, поэтому эти волокна называют m. tensor chorioideae (волокна радиальной мышцы), свободно лежат в строме цилиарного тела, расходятся веером от угла передней камеры к цилиарным отросткам; 2 е радиальные или косые волокна (мышцы Иванова) идут от склеральной шпоры к отростчатой и плоской части цилиарного тела; 3 е циркулярные мышечные волокна (мышцы Мюллера); 4 е иридальные волокна (мышца Калазанса). Иридальная мышца расположена у места соединения радужки и цилиарного тела.

В области цилиарного тела располагается густое сплетение plexus ciliaris из длинных и коротких цилиарных нервов, которое обеспечивает чувствительную иннервацию. Цилиарная мышца иннервируется веточками глазодвигательного нерва. Веточки от симпатического шейного узла выполняют вазомоторную и трофическую функции. Все части цилиарной мышцы имеют двойную иннервацию парасимпатическую и симпатическую.

От ресничного тела к хрусталику отходит большое количество тонких волокон, которые образуют ресничный поясок zonula ciliaris. Кровоснабжение цилиарного тела обеспечивается двумя длинными задними цилиарными артериями, веточками глазничной артерии, которые проходят в супрахориоидальном пространстве и анастомозируют с передними цилиарными артериями. Цилиарное тело участвует в механизме аккомодации за счет влияния сократительной функции цилиарной мышцы на изменение формы хрусталика. Цилиарное тело участвует в процессе выработки внутриглазной жидкости, так как эпителий цилиарного тела обеспечивает работу «натриевой помпы» .

• Сосудистая оболочка (chorioidea) образуется задними короткими цилиарными артериями, которые, разветвляясь, образуют 3 слоя: крупных, средних и капиллярных сосудов. • Собственно сосудистая оболочка имеет автономное кровоснабжение, не связанное с передними цилиарными сосудами. В связи с этим патологические процессы переднего отдела сосудистого тракта не распространяются на хориоидею. Хориокапиллярный слой собственно сосудистой оболочки лежит на мембране Бруха, питает нейроэпителий сетчатки, поэтому заболевания собственно сосудистой оболочки, как правило, вовлекают в патологический процесс сетчатую оболочку. • Сосудистая оболочка является энергетической базой, обеспечивающей фотохимические процессы в сетчатой оболочке, участвуя в физиологическом акте зрения. • Сосудистая оболочка не имеет чувствительных нервных окончаний, но снабжена симпатическими веточками от верхнего шейного узла, которые выполняют вазомоторную и трофическую функции.

АНАТОМИЯ ВНУТРЕННЕЙ ОБОЛОЧКИ ГЛАЗА (retina) В сетчатке выделяют два отдела: оптический и «слепой» . Всю заднюю поверхность глазного яблока до зубчатой линии (ora serrata) занимает оптическая часть сетчатой оболочки. Слепая часть сетчатки начинается от зубчатой линии, покрывает плоскую часть цилиарного тела и продолжается по задней поверхности радужной оболочки до зрачкового края, где образует краевую пигментную кайму. Слепая часть сетчатой оболочки имеет 2 слоя клеток.
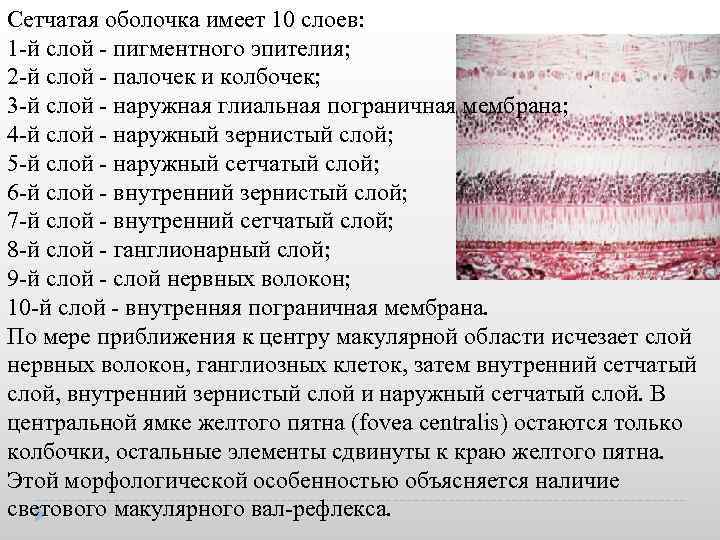
Сетчатая оболочка имеет 10 слоев: 1 й слой пигментного эпителия; 2 й слой палочек и колбочек; 3 й слой наружная глиальная пограничная мембрана; 4 й слой наружный зернистый слой; 5 й слой наружный сетчатый слой; 6 й слой внутренний зернистый слой; 7 й слой внутренний сетчатый слой; 8 й слой ганглионарный слой; 9 й слой нервных волокон; 10 й слой внутренняя пограничная мембрана. По мере приближения к центру макулярной области исчезает слой нервных волокон, ганглиозных клеток, затем внутренний сетчатый слой, внутренний зернистый слой и наружный сетчатый слой. В центральной ямке желтого пятна (fovea centralis) остаются только колбочки, остальные элементы сдвинуты к краю желтого пятна. Этой морфологической особенностью объясняется наличие светового макулярного вал рефлекса.

Палочки и колбочки по структуре, физиологическому значению, локализации отличаются друг от друга. Палочки тонкие, цилиндрической формы клетки в количестве до 170 млн. располагаются к периферии от желтого пятна, содержат родопсин и являются аппаратом суммарного зрения. Колбочки имеют форму конуса, содержат йодопсин располагаются в области желтого пятна и являются аппаратом центрального и цветового зрения.

Основные элементы сетчатки образуют 3 нейрона: 1 й нейрон слой палочек и колбочек; 2 й нейрон биполярные клетки; 3 й нейрон ганглиозные клетки.

К сосудистой оболочке сетчатка прочно крепится в области зубчатой линии, вокруг диска зрительного нерва и по краю желтого пятна. На остальном протяжении сетчатая оболочка рыхло прилежит к мембране Бруха и поэтому легко может отслаиваться. Аксоны ганглиозных клеток сетчатки и нейроглия составляют диск зрительного нерва. ДЗН расположен в носовой части сетчатки, около 4 мм от заднего полюса. Диаметр диска зрительного нерва колеблется от 1, 75 мм до 3 мм, составляя в среднем 2, 5 мм. ДЗН лишен фоторецепторов, поэтому никаких зрительных функций не выполняет. Эта зона глазного дна носит название «слепое пятно» .

ДЗН расположен в носовой части сетчатки, около 4 мм от заднего полюса. Диаметр диска зрительного нерва колеблется от 1, 75 мм до 3 мм, составляя в среднем 2, 5 мм. ДЗН лишен фоторецепторов, поэтому никаких зрительных функций не выполняет. Эта зона глазного дна носит название «слепое пятно» . Различают 3 отдела: ретинальный, хориоидальный и склеральный. • Ретинальный отдел представлен аксонами ганглиозных клеток, которые в центре диска делают изгиб на 90°, формируя углубление (сосудистая воронка, физиологическая экскавация). Передняя поверхность ДЗН покрыта нейроглией, состоящей из астроцитов, которые, заполняя физиологическую экскавацию, формируют мениск Кунта. Нейроглия получает питание из ретинальных капилляров в количестве примерно 100 на 1 мм 2. От стекловидного тела ретинальный отдел ДЗН отграничен глиальной мембраной Эльшнига. • Хориоидальный отдел состоит из пучков нервных волокон, одетых в астроглиальный футляр, а также глиальных перекладин между пучками нервных волокон, которые образуют переднюю глиальную или хориоидальную решетчатую структуру. Здесь располагается большое количество капилляров из задних коротких цилиарных артерий. • Склеральный или ламинарный отдел имеет ячеистое строение, заполненное нервными волокнами, нейроглией и большим количеством сосудов. ДЗН и его ретроламинарная зона получают питание из тех ветвей задних ресничных артерий, которые находятся внутри глазного яблока. Преламинарная часть ДЗН и перипапиллярная часть хориоидеи имеют однотипное и сегментарное кровоснабжение. Ретроламинарная часть ДЗН получает питание от перипапиллярных хориоидальных сосудов или артериального кольца Цинна Галлера.

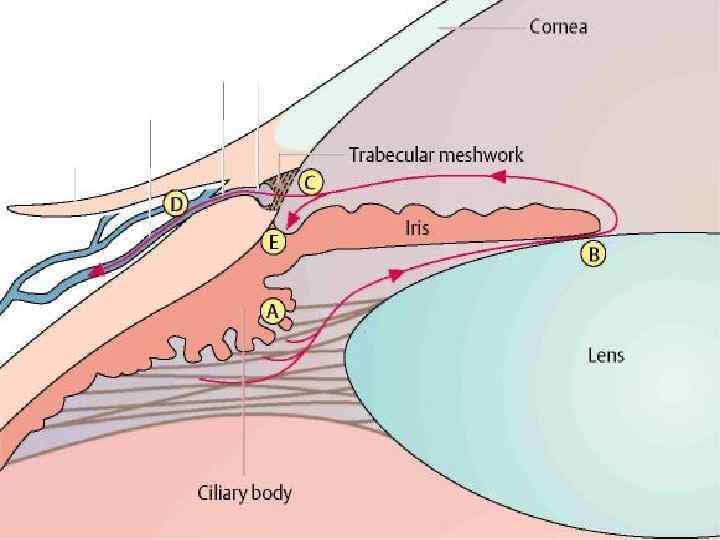
К дренажной системе глаза относятся корнеосклеральная трабекула, склеральный синус (шлеммов канал), система склеральных коллекторов и венозных сплетений. Корнеосклеральная трабекула представляет собой кольцевидную перекладину, которая прикрепляется впереди к склеральной борозде, и эта часть трабекулы называется «переднее пограничное кольцо Швальбе» . Задний край трабекулы называется «склеральная шпора» , которая соединяется с цилиарным телом и корнем радужной оболочки. Корнеосклеральная трабекула имеет толщину примерно 100 мкм, состоит из коллагеновых пластин, покрытых базальной мембраной и эндотелием. В пластинах имеются отверстия, а между пластинами щели, заполненные внутриглазной жидкостью. Анатомо-топографическое расположение склерального синуса (шлеммова канала). Шлеммов канал в виде кольца расположен в области лимба интрасклерально. От передней камеры он отделен трабекулой. Кнаружи от канала лежит склера. Ширина шлеммова канала 300 500 мкм, высота 25 мкм. От наружной стенки склерального синуса отходят коллекторные канальцы, которые связаны с интрасклеральными и эписклеральными венозными сплетениями. В связи с тем, что 4 мышцы цилиарного тела с разным направлением волокон прикрепляются к склеральной шпоре (задней частью трабекулы), изменение их тонуса сопровождается микродеформацией трабекулы. Непрерывные колебания тонуса трабекулярных пластин играют важную роль в сохранении их эластичности и упругости. Движение камерной влаги через трабекулу осуществляет очистку трабекулярных пространств и улучшает отток внутриглазной жидкости.
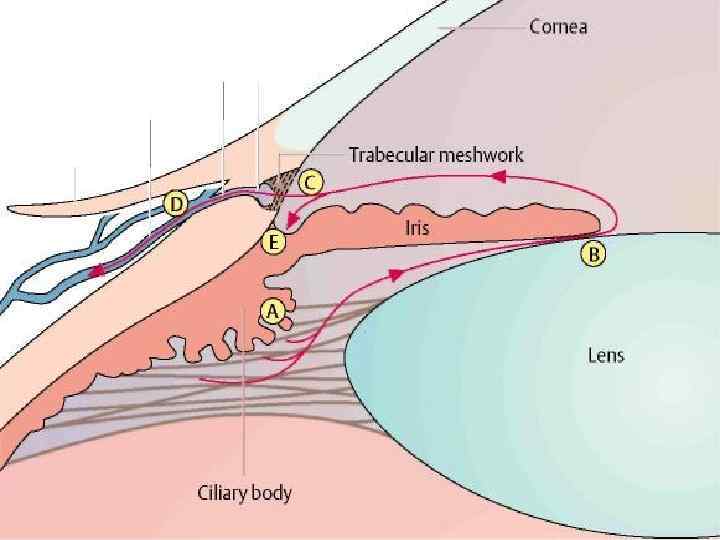

Процесс образования камерной влаги сложный и включает несколько факторов. Ресничный эпителий осуществляет секрецию водянистой влаги. Ведущая роль в выработке внутриглазной жидкости отводится натриевой помпе, которая приводит к гипертоничности влаги, что в свою очередь является причиной осмоса. Некоторое участие в этом процессе отводят ультрафильтрации. По данным А. П. Нестерова (1995), средняя скорость продуцирования водянистой влаги равна 2 мм 3/мин. Следовательно, в течение 1 суток через передний отрезок глаза протекает около 3 мл жидкости и полный обмен камерной влаги происходит в течение около 10 ч. Внутриглазная жидкость более кислая, в ней повышено содержание хлоридов, аскорбиновой и молочной кислоты, но меньше глюкозы и мочевины по сравнению с плазмой.

АНАТОМИЯ ХРУСТАЛИКА • Хрусталик (patella) расположен за радужной оболочкой в углублении на передней поверхности стекловидного тела (fassa patellaris) и удерживается в подвешенном состоянии многочисленными волокнами цинновой связки (zonula ciliaris), идущих от плоской части цилиарного тела к экватору хрусталика. • Хрусталик взрослого человека это прозрачное полутвердое бессосудистое вещество в форме двояковыпуклой линзы. Радиус кривизны передней поверхности хрусталика в покое равен 10 мм, задней 6 мм. Преломляющая сила хрусталика в среднем 18, 0 дптр. • В хрусталике различают экватор и 2 полюса: передний и задний. Условно по экватору хрусталик делят на переднюю и заднюю поверхности. Линия, соединяющая передний и задний полюса, называется осью хрусталика. Диаметр хрусталика 9 10 мм, передне задний размер 3, 5 мм. • Гистологически в хрусталике выделяют капсулу, капсулярный эпителий и волокна. Передняя капсула отличается от задней наличием эпителия, который выполняет трофическую, барьерную и камбиальную функции. В области экватора клетки превращаются в волокна, которые растут в направлении полюсов. Рост хрусталиковых волокон происходит в течение всей жизни человека, но за счет уплотнения центральных волокон и формирования плотного ядра объем хрусталика практически не меняется. • Хрусталик не имеет сосудов и нервов. Питание осуществляется путем обоюдных обменных процессов с внутриглазной жидкостью.
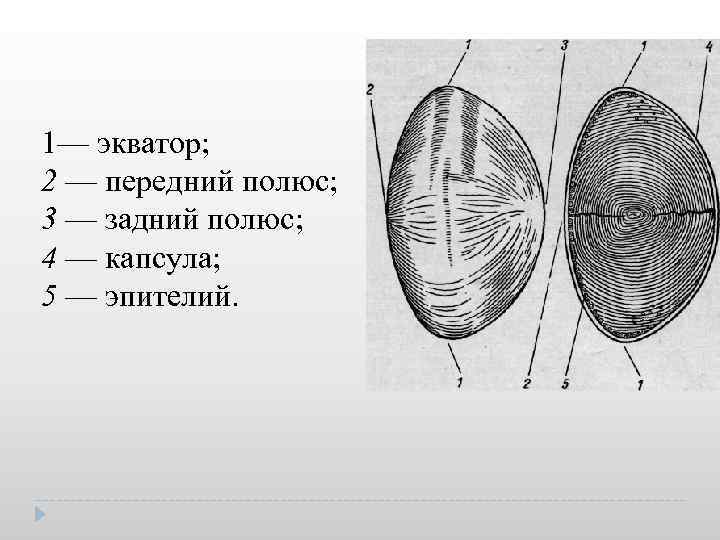
1— экватор; 2 — передний полюс; 3 — задний полюс; 4 — капсула; 5 — эпителий.
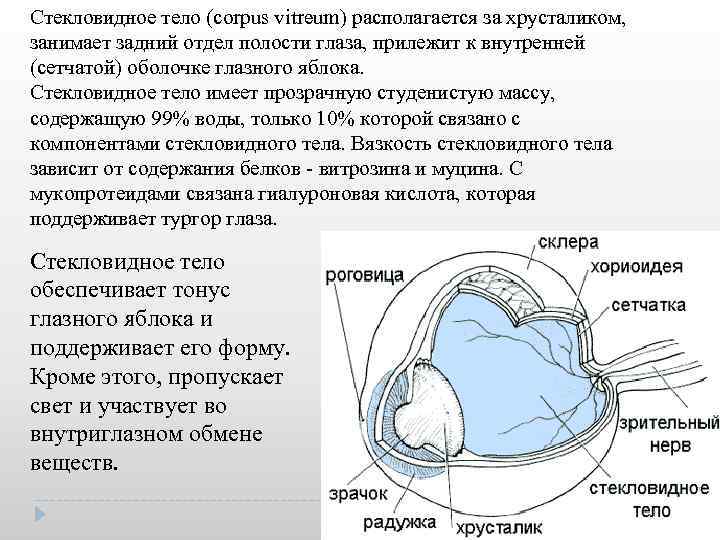
Стекловидное тело (corpus vitreum) располагается за хрусталиком, занимает задний отдел полости глаза, прилежит к внутренней (сетчатой) оболочке глазного яблока. Стекловидное тело имеет прозрачную студенистую массу, содержащую 99% воды, только 10% которой связано с компонентами стекловидного тела. Вязкость стекловидного тела зависит от содержания белков витрозина и муцина. С мукопротеидами связана гиалуроновая кислота, которая поддерживает тургор глаза. Стекловидное тело обеспечивает тонус глазного яблока и поддерживает его форму. Кроме этого, пропускает свет и участвует во внутриглазном обмене веществ.
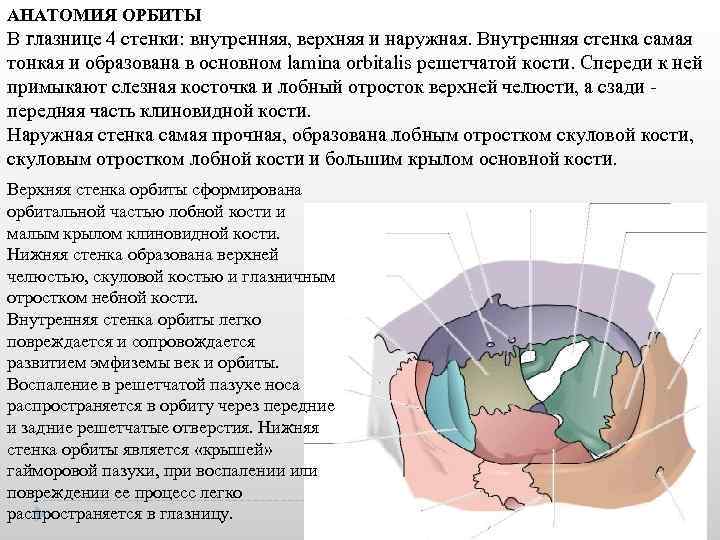
АНАТОМИЯ ОРБИТЫ В глазнице 4 стенки: внутренняя, верхняя и наружная. Внутренняя стенка самая тонкая и образована в основном lamina orbitalis решетчатой кости. Спереди к ней примыкают слезная косточка и лобный отросток верхней челюсти, а сзади передняя часть клиновидной кости. Наружная стенка самая прочная, образована лобным отростком скуловой кости, скуловым отростком лобной кости и большим крылом основной кости. Верхняя стенка орбиты сформирована орбитальной частью лобной кости и малым крылом клиновидной кости. Нижняя стенка образована верхней челюстью, скуловой костью и глазничным отростком небной кости. Внутренняя стенка орбиты легко повреждается и сопровождается развитием эмфиземы век и орбиты. Воспаление в решетчатой пазухе носа распространяется в орбиту через передние и задние решетчатые отверстия. Нижняя стенка орбиты является «крышей» гайморовой пазухи, при воспалении или повреждении ее процесс легко распространяется в глазницу.
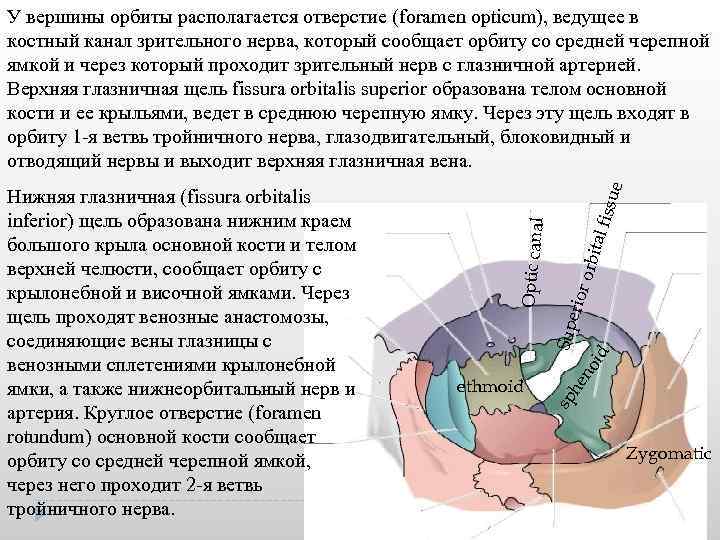
fissu e r orb ital erio en oid Sup ethmoid sp h Нижняя глазничная (fissura orbitalis inferior) щель образована нижним краем большого крыла основной кости и телом верхней челюсти, сообщает орбиту с крылонебной и височной ямками. Через щель проходят венозные анастомозы, соединяющие вены глазницы с венозными сплетениями крылонебной ямки, а также нижнеорбитальный нерв и артерия. Круглое отверстие (foramen rotundum) основной кости сообщает орбиту со средней черепной ямкой, через него проходит 2 я ветвь тройничного нерва. Optic canal У вершины орбиты располагается отверстие (foramen opticum), ведущее в костный канал зрительного нерва, который сообщает орбиту со средней черепной ямкой и через который проходит зрительный нерв с глазничной артерией. Верхняя глазничная щель fissura orbitalis superior образована телом основной кости и ее крыльями, ведет в среднюю черепную ямку. Через эту щель входят в орбиту 1 я ветвь тройничного нерва, глазодвигательный, блоковидный и отводящий нервы и выходит верхняя глазничная вена. Zygomatic

Костные стенки орбиты покрыты надкостницей, которая плотно сращена с ними. Вокруг зрительного отверстия имеется сухожильное кольцо annulus tendinous communis zinni, от которого начинаются все глазодвигательные мышцы, кроме нижней косой. Полость глазницы заполнена жировой клетчаткой. За глазным яблоком располагается ресничный узел (ganglion ciliare), от которого к глазничному яблоку идут n. ciliares breves. Тарзоорбитальная фасция прикрепляется к краям орбиты и хрящей век. Она делит орбиту на два отдела передний и задний. В переднем отделе располагаются глазное яблоко и окончания мышц. В заднем отделе орбиты находятся зрительный нерв, мышцы, сосудисто нервные образования и клетчатка. Тарзоорбитальная фасция препятствует распространению воспалительных процессов из области век и слезного мешка.

• Глазное яблоко находится в «подвешенном» положении системой мышечных фасциальных связок, которые связаны с теноновой капсулой глаза (vaginae bulbi]. • Тенонова капсула начинается у места выхода зрительного нерва от склеры и доходит по глазному яблоку до лимба. В области экватора через тенонову капсулу проходят сухожилия от влагалища наружных мышц, которые крепятся к стенкам орбиты: • от внутренней и верхней прямой мышцы, а также от леватора верхнего века прикрепляются к внутренней стенке орбиты и блоку; • от наружной прямой мышцы к наружной стенке орбиты; • от нижней прямой и нижней косой мышцы сухожильные тяжи (связка Локвуда) в виде гамака располагаются от бугорка скуловой кости наружной стенки орбиты до слезной кости внутренней стенки орбиты. Кроме этого, фасциальные отростки от леватора и верхней прямой мышцы фиксируются к верхнему конъюнктивальному своду, а от нижней прямой и нижней косой мышц фиксируются к нижнему конъюнктивальному своду. Таким образом, конъюнктива глазного яблока удерживается в правильном положении и принимает участие в движении глаза.

Все ткани орбиты и глазное яблоко получают кровоснабжение от веточек глазничной артерии. Отток крови от содержимого глазницы происходит по верхней и нижней глазничным венам. При выходе из орбиты вены, как правило, сливаются и образуют sinus venosus ophthalmicus, который открывается в пещеристую пазуху на основании черепа. Вены глазницы широко анастомозируют с венами лица, носовой полости, пазух, крылонебной ямки. Поскольку вены не имеют клапанов, ток крови возможен в разных направлениях. В связи с этим высока вероятность распространения инфекции в глазницу и пещеристую пазуху.

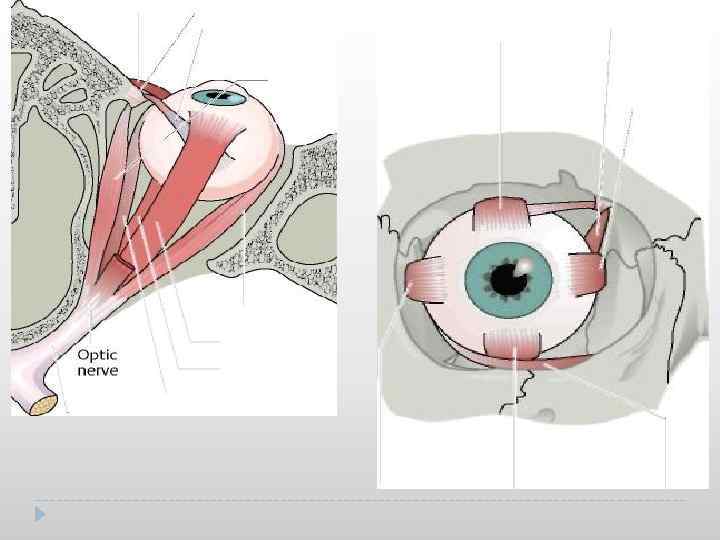
АНАТОМИЯ ГЛАЗОДВИГАТЕЛЬНОГО АППАРАТА (musculi bulbi) К глазодвигательным мышцам относятся 4 прямые (верхняя, нижняя, внутренняя, наружная) и 2 косые (верхняя и нижняя). Наружная прямая мышца иннервируется га. abducens, верхняя косая n. trochlearis, остальные 4 мышцы иннервируются n. oculomotorius. Движения глазных яблок подразделяются на ассоциированные, конвергентные и фузионные. Если движения обоих глазных яблок направлены в одну сторону (вверх, вправо и т. д. ), такие движения называются ассоциированными, и осуществляются мышцами синергистами. Например, при взгляде влево на правом глазу сокращается внутренняя прямая мышца, а на левом глазу наружная прямая мышца. Конвергентное движение сопровождается отклонением обоих глаз к носу, позволяет фиксировать обоими глазами избранную точку и осуществляется сокращением внутренних прямых мышц обоих глаз. Фузионные движения очень мелкие, обеспечивают бинокулярное стереоскопическое изображение за счет слияния в корковом отделе зрительного анализатора двух изображений от сетчатки в один зрительный образ.

АНАТОМИЯ ПРОВОДЯЩИХ ПУТЕЙ ЗРИТЕЛЬНОГО АНАЛИЗАТОРА Зрительный путь включает 5 частей: 1. зрительный нерв (n. opticus), 2. хиазму (chiasma), 3. зрительный тракт (tractus opticus), 4. наружные коленчатые тела (gonus corporis lateralis), 5. корковый центр восприятия. Основную массу зрительного нерва составляют аксоны ганглиозных клеток сетчатки. Общее число их примерно 1 млн. Все волокна группируются в 3 основных пучка. Аксоны от фовеолярной части сетчатки составляют папилломакулярный пучок и в зрительном нерве занимают центральное положение. Волокна от носовой половины сетчатки располагаются в одноименной стороне зрительного нерва. Такая же закономерность относится и к волокнам от темпоральной части сетчатки. В зрительном нерве различают 4 части: 1 -я - интраокулярная часть (диск зрительного нерва); 2 -я - интраорбитальная часть; 3 -я - интраканаликулярная часть; 4 -я - интракраниальная часть. Зрительный нерв, выходя из глазного яблока, окружен 3 оболочками твердой, паутинной и мягкой, которые в полости черепа переходят в одноименные оболочки головного мозга. В орбите зрительный нерв делает S-образный изгиб, что обеспечивает его подвижность даже при объемном поражении орбиты.
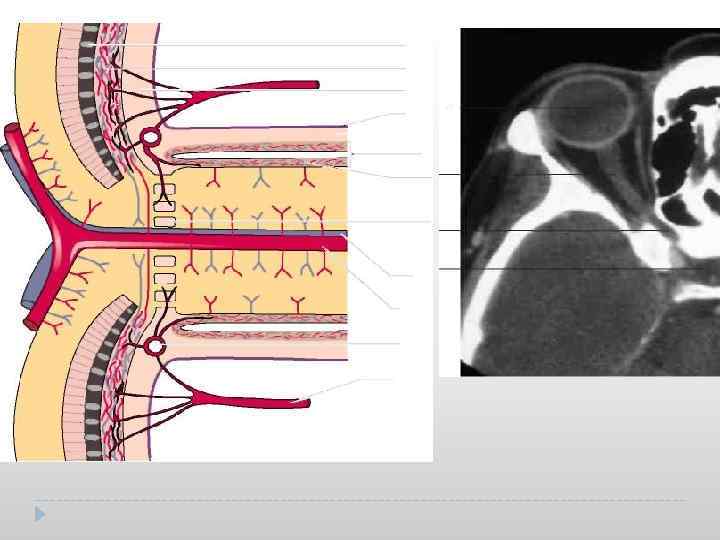

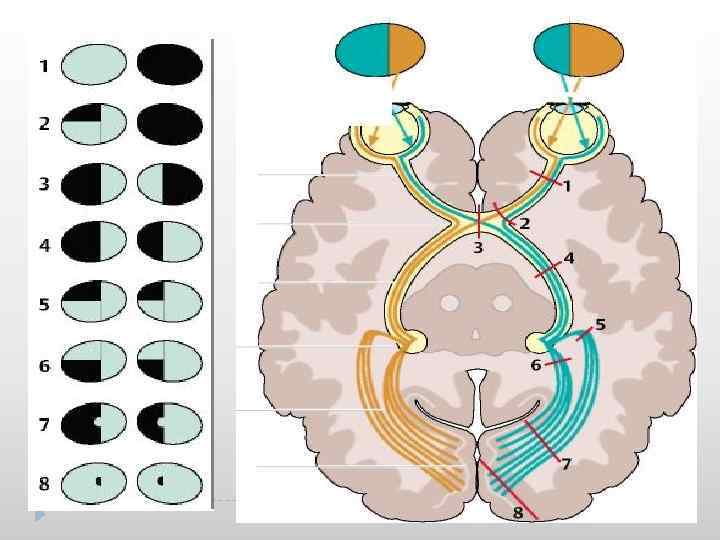
Зрительный нерв в орбите получает кровоснабжение в основном из многочисленных сосудов круга Цинна Галлера, образованного короткими задними цилиарными артериями. Центральная артерия сетчатки при входе в зрительный нерв отдает отдельные веточки к его оболочкам. Интракраниальный отрезок зрительного нерва получает кровоснабжение от ветвей передней мозговой артерии, внутренней сонной артерии, от глазничной артерии и от передней соединительной артерии головного мозга. В полости черепа зрительные нервы обоих глаз соединяются над областью турецкого седла, образуя хиазму (chiasma opticum). Хиазма лежит на турецком седле, покрытом твердой мозговой оболочкой (диафрагме турецкого седла). Сверху граничит с дном III желудочка, по бокам - с внутренними сонными артериями. Размеры хиазмы в среднем 6 х10 мм. Хиазма покрыта мягкой мозговой оболочкой. Волокна от височных половин сетчатки обоих глаз в области хиазмы не перекрещиваются. Волокна от верхненосовых квадрантов сетчатки переходят на другую сторону и образуют переднее колено хиазмы. Волокна от нижненосовых квадрантов переходят на другую сторону и образуют заднее колено хиазмы. Волокна папилломакулярного пучка в области хиазмы также делают частичный перекрест, сохраняя центральное расположение. Сосуды, питающие хиазму, образуют виллизиев круг, который включает обе сонные артерии, переднюю и заднюю соединительные артерии, веточки от передней мозговой и хориоидальных сосудов. Зрительный тракт начинается от задней поверхности хиазмы и заканчивается в наружных коленчатых телах и подушке зрительных бугров. Зрительный тракт содержит темпоральные волокна от одноименного глаза и носовые от другого глаза, такое же присутствие и волокон папилломакулярного пучка. В наружном коленчатом теле начинается центральный нейрон (пучок Грациоле) и заканчивается периферический нейрон. Корковый центр зрительного восприятия-переработка зрительной информации на уровне коры осуществляется не только в поле 17 по Бродману, но и в 18 и 19, где обнаружены зоны представительства поля зрения. Непроизвольный поворот глаз в сторону внезапного слухового или зрительного раздражения осуществляется благодаря связи заднего продольного пучка с ядерными образованиями верхнего и нижнего четверохолмия, которые являются первичными подкорковыми центрами зрения и слуха. Корковый центр располагается в заднем отделе средней лобной извилины, который функционально связан с мостовым центром взора через задний продольный пучок, который располагается у ядра VI пары черепномозговых нервов. Поскольку существует перекрест, то правый мостовой центр взора получает иннервацию из коркового центра левого полушария, и наоборот.

АНАТОМИЯ ВСПОМОГАТЕЛЬНОГО И ЗАЩИТНОГО АППАРАТА ГЛАЗА И ГЛАЗНОГО ЯБЛОКА

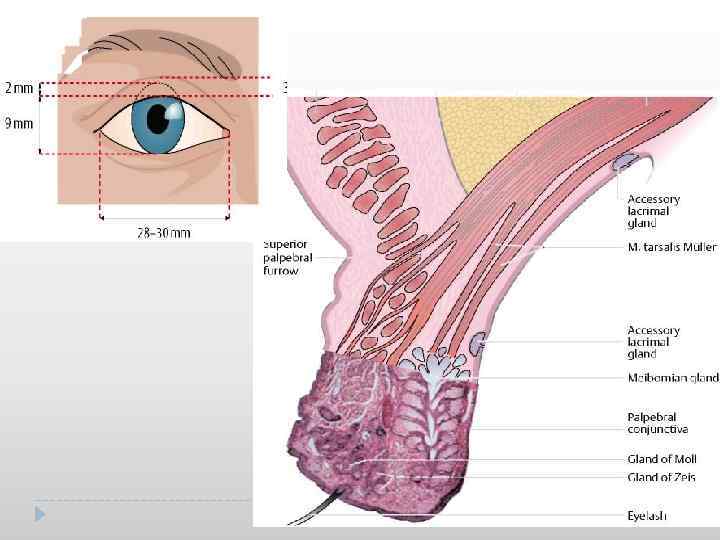
Каждое веко состоит из двух пластин: наружная кожно мышечная; внутренняя слизисто хрящевая. Кожа век тонкая, легко собирается в складки, снабжена сальными и потовыми железами, имеет обильную васкуляризацию. Клетчатка, расположенная под кожей век, лишена жира, рыхлая. Описанные особенности объясняют быстрое распространение отеков и кровоизлияний в области век. а) Круговая мышца m. orbicularis palpebrarum, которая состоит из двух частей: пальпебральной (pars palpebralis) и орбитальной (pars orbitalis). б) Мышца, поднимающая верхнее веко, m. levator palpebrae superioris. Мышца, поднимающая верхнее веко, состоит из 3 х частей. Передняя часть прикрепляется к коже века. Задняя часть прикрепляется к верхнему своду конъюнктивы. Средняя часть прикрепляется к верхнему краю хряща. Круговая мышца иннервируется лицевым нервом n. facialis. Мышца, поднимающая верхнее веко, имеет двойную иннервацию. Средняя часть (мышца Мюллера) иннервируется шейным симпатическим нервом. Передняя и задняя часть иннервируется глазодвигательным нервом n. oculomotorius. Хрящ состоит из плотной соединительной ткани и не содержит собственно хрящевых клеток, имеет альвеолярные железы glandulae farsales Meibomei, которые открываются выводными протоками в межреберном пространстве века. Профилактика мацерации кожи края век обеспечивается отделяемым сальных желез (Цейсса), видоизмененных потовых (Молля) желез, мейбомиевых и альвеолярных желез.
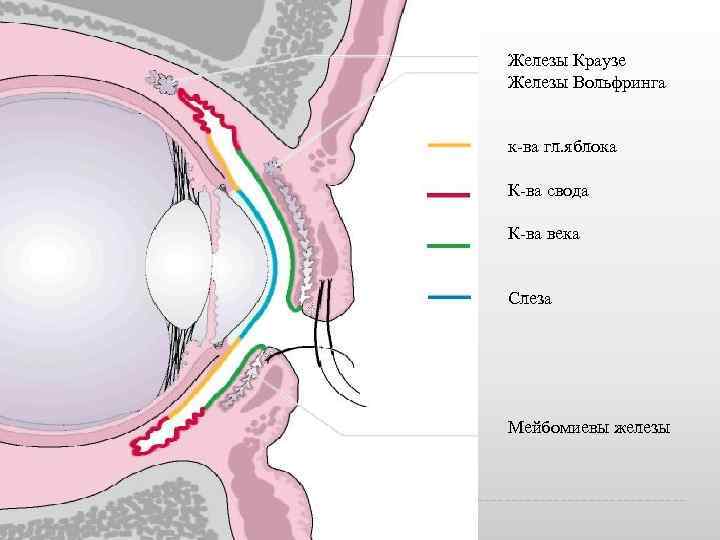
Железы Краузе Железы Вольфринга к ва гл. яблока К ва свода К ва века Слеза Мейбомиевы железы


АНАТОМИЯ КОНЪЮНКТИВЫ Различают конъюнктиву век, глазного яблока и переходных складок. При закрытых веках конъюнктива образует узкую полость saccus conjunctivae. Конъюнктива век плотно сращена с хрящом, а конъюнктива переходных складок и глазного яблока подвижная. Питание конъюнктивы осуществляется из артериальных дуг век arcus farseus superior it interior, которые, в свою очередь, образуются из ветвей глазничной артерии a. ophthalmica и лицевой a. facialis. Чувствительная иннервация конъюнктивы обеспечивается веточками глазничного нерва n. ophthalmicus, слезного нерва n. lacrimalis и подблокового n. infratrochlearis. Основная функция конъюнктивы увлажняющая, которая обеспечивается: • секретом бокаловидных слизистых клеток, расположенных в многослойном цилиндрическом эпителии конъюнктивы век; • дополнительными слезными железами Вольфринга, расположенными на границе тарзальной и орбитальной частей конъюнктивы; • слезными железами Краузе, расположенными в области переходных складок конъюнктивы.
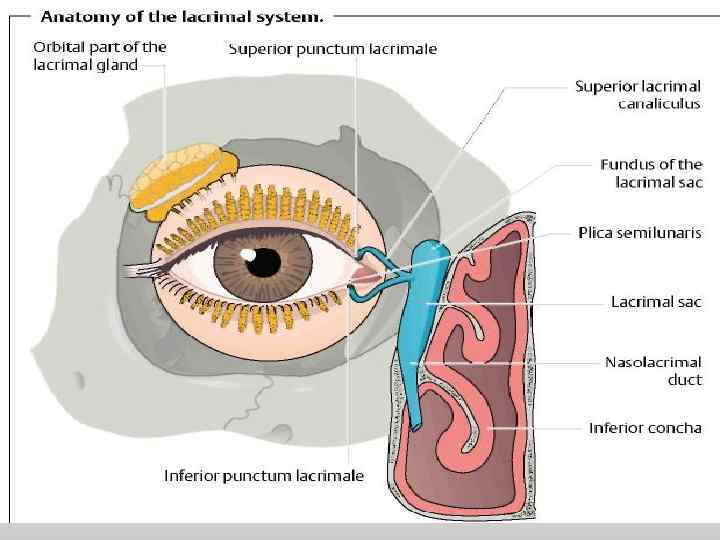

Продукция слезы осуществляется слезной железой glandula lacrimalis и мелкими добавочными слезными железками Краузе и Вольфринга. Постоянная продукция слезы и увлажнение глазного яблока осуществляется добавочными слезными железами, расположенными в конъюнктиве, основная слезная железа активно функционирует только в момент эмоционального всплеска или при раздражении специфическим раздражителем (рефлекторное слезоотделение). Слезная железа имеет чувствительную иннервацию n. lacrimalis, от 1 й ветви тройничного нерва, а также парасимпатические нервы от крылонебного узла. Кровоснабжение слезной железы осуществляется слезной артерией, которая является ветвью глазничной артерии.
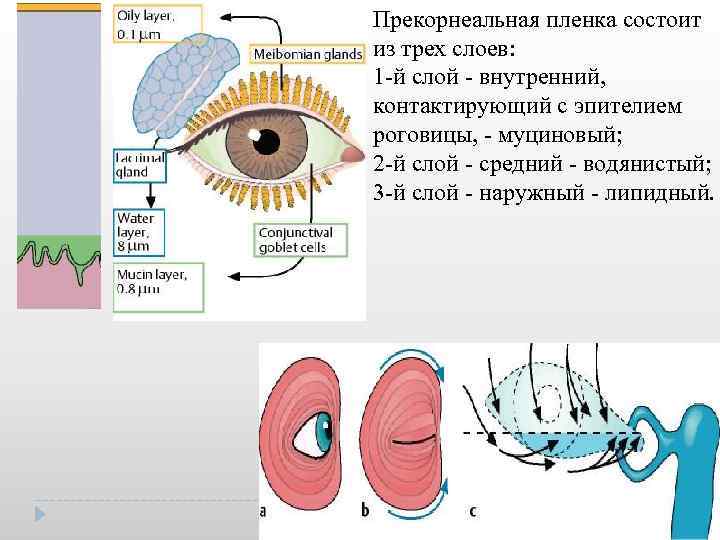
Прекорнеальная пленка состоит из трех слоев: 1 й слой внутренний, контактирующий с эпителием роговицы, муциновый; 2 й слой средний водянистый; 3 й слой наружный липидный.

Прекорнеальная пленка слезы выполняет несколько функций: • защитную, так как удаляет мельчайшие механические частицы с роговой оболочки и оказывает бактерицидное действие; • оптическую она повышает оптические свойства роговицы, ибо сглаживает микроскопические дефекты; • трофическую принимает участие в тканевом дыхании и питании роговицы.

Слезные органы выполняют увлажняющую, трофическую и бактерицидную функции. Поскольку слеза содержит 97, 8% воды, она обеспечивает постоянное увлажнение глазного яблока. Благодаря содержанию солей, белковых и липидных фракций слеза осуществляет трофическую функцию для конъюнктивы и особенно роговицы. Наличие лизоцима в слезе обеспечивает ее бактерицидное действие.
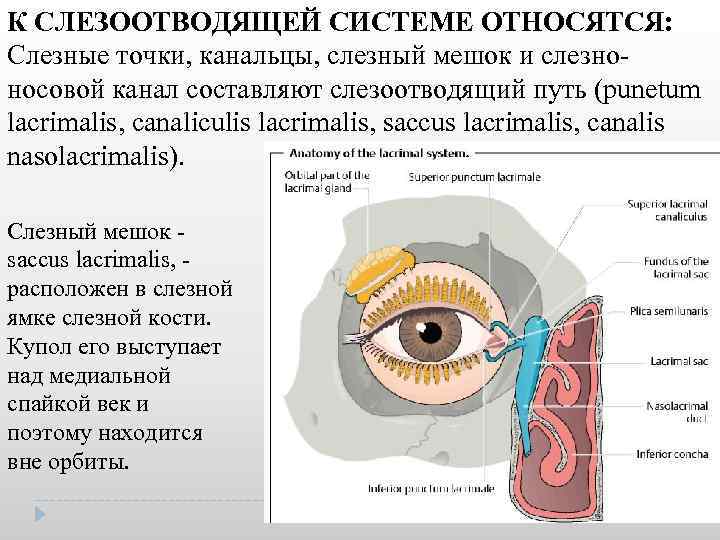
К СЛЕЗООТВОДЯЩЕЙ СИСТЕМЕ ОТНОСЯТСЯ: Слезные точки, канальцы, слезный мешок и слезно носовой канал составляют слезоотводящий путь (punetum lacrimalis, canaliculis lacrimalis, saccus lacrimalis, canalis nasolacrimalis). Слезный мешок saccus lacrimalis, расположен в слезной ямке слезной кости. Купол его выступает над медиальной спайкой век и поэтому находится вне орбиты.
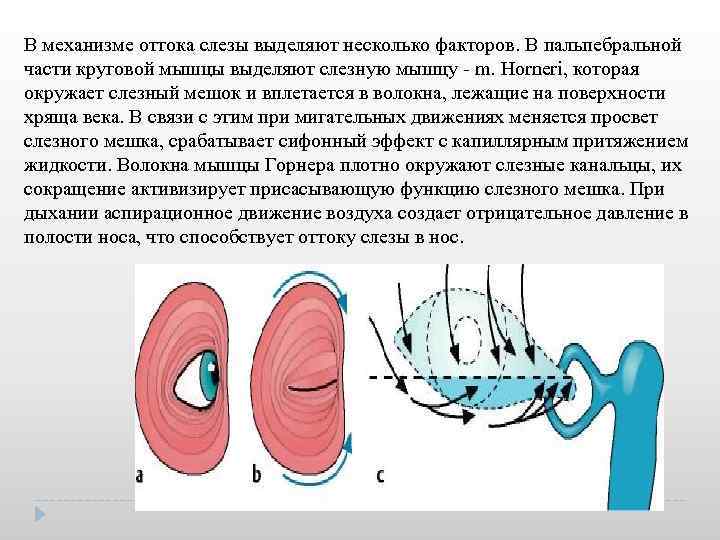
В механизме оттока слезы выделяют несколько факторов. В пальпебральной части круговой мышцы выделяют слезную мышцу m. Horneri, которая окружает слезный мешок и вплетается в волокна, лежащие на поверхности хряща века. В связи с этим при мигательных движениях меняется просвет слезного мешка, срабатывает сифонный эффект с капиллярным притяжением жидкости. Волокна мышцы Горнера плотно окружают слезные канальцы, их сокращение активизирует присасывающую функцию слезного мешка. При дыхании аспирационное движение воздуха создает отрицательное давление в полости носа, что способствует оттоку слезы в нос.

К затруднению оттока слезы могут приводить: • сужение нижней слезной точки, • сужение нижнего слезного канальца, • сужение устья слезных канальцев, • сужение слезного мешка, • сужение выходного отверстия слезного мешка, • патология в области нижней носовой раковины.

МЕТОДИКИ ИССЛЕДОВАНИЯ ОРГАНА ЗРЕНИЯ Исследование больного начинается с того момента, когда он появляется в дверях каби нета. Следует обращать внимание на поведение больного в целом: на его походку, положе ние головы, направление взгляда, манеру пе редвижения. Осторожны и неуверенны движе ния человека, ослепшего недавно, смелее передвигается больной, утративший зрение в молодом возрасте. При выраженной светобоязни больные стараются отвернуться от света. Напротив, если слепота наступила вследствие поражения световоспринимающего аппарата, больные держат глаза широко открытыми, ищут направление света. Нередко при этом голова бывает слегка приподнята. Агграванты и симулянты наталкиваются на те предметы, которые легко обойдет человек с минимальным предметным зрением. Некоторые выраженные изменения заметны на расстоянии: отсутствие глазного яблока, бельмо, косоглазие, травма тический кровоподтек, опущение века и т. д. Полученные при беглом осмотре больного дан ные окажутся полезными и при опросе, и при исследовании пациента. Усадив больного, врач приступает к выяснению жалоб. Некоторые жалобы настолько характерны для того или иного заболевания, что они позволяют поставить предположительный диагноз. Например, покраснение краев век и зуд в этой области могут свидетельствовать о блефарите. Ощущение засоренности глаз, чувство песка, тяжесть век укажут на хронический конъюнктивит. Склеивание век по утрам, покраснение глаз без заметного снижения зрения будут указывать на наличие острого конъюнктивита.

В карте пациента записывается объективное состояние каждого глаза отдельно. Сначала посистемно описывается правый глаз вне зависимости от того, какой глаз болен. По векам отмечается: состояние кожи (гиперемирована, отечна, нормальной окраски); положение век (правильное, заворот, выворот); смыкание (полное, частичное); частота и амплитуда миганий; амплитуда движений верхнего века и состояние верхней орбито пальпебральной складки; ресничный край век (не изменен, гиперемирован, утолщен); рост ресниц (правильный, неправильный). Указывается форма и величина глазной щели; как выражены и как расположены слезные точки, есть ли выделения из слезных точек при пальпации области слезного мешка. Далее отмечается положение глазного яблока в орбите (правильное или имеется патологическое смещение); положение глазного яблока в пределах глазной щели (правильное или имеется отклонение зрительной оси в градусах по Гиршбергу); активная и пассивная подвижность глаз. При исследовании конъюнктивы отмечается ее состояние (в норме бледно розовая, тонкая, гладкая, блестящая, отделяемого нет); глаз спокоен или имеет место инъекция (воспалительная, застойная); если имеются изменения конъюнктивы лимба и склеры, то описать их. Роговица: в норме средней величины, прозрачна, сферична, зеркальна, чувствительность высокая, сосуды отсутствуют. При наличии помутнений отметить свежие они или старые, их характеристики и локализацию. Передняя камера: глубина (средняя, глубокая, мелкая, отсутствует) и содержимое (прозрачное, мутное, гипопион, гифема). Радужная оболочка: цвет, рисунок, состояние пигментной каймы, передние или задние синехии, гетерохромия, неоваскуляризация, иридодонез. Зрачок: форма, величина, цвет, реакции на свет, анизокория. Хрусталик: положение, прозрачность, факосклероз, предкатарактальное состояние, катаракта. Стекловидное тело: прозрачность или помутнения воспалительного или дегенеративного происхождения, отслойки, грыжи, швартообразование, кровоизлияния. Глазное дно: диск зрительного нерва (цвет, границы, размеры, форма, экскавация); макулярная зона; сетчатка (прозрачность, сосуды сетчатки, кровоизлияния, разрывы, пигментация); световые рефлексы глазного дна.
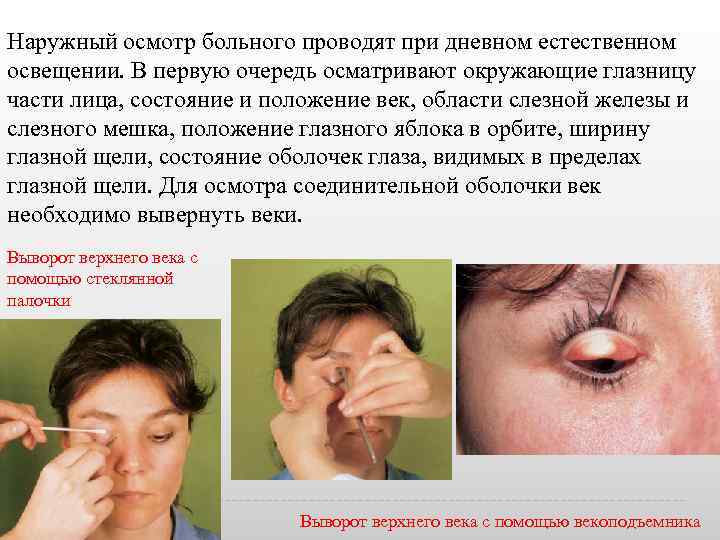
Наружный осмотр больного проводят при дневном естественном освещении. В первую очередь осматривают окружающие глазницу части лица, состояние и положение век, области слезной железы и слезного мешка, положение глазного яблока в орбите, ширину глазной щели, состояние оболочек глаза, видимых в пределах глазной щели. Для осмотра соединительной оболочки век необходимо вывернуть веки. Выворот верхнего века с помощью стеклянной палочки Выворот верхнего века с помощью векоподъемника
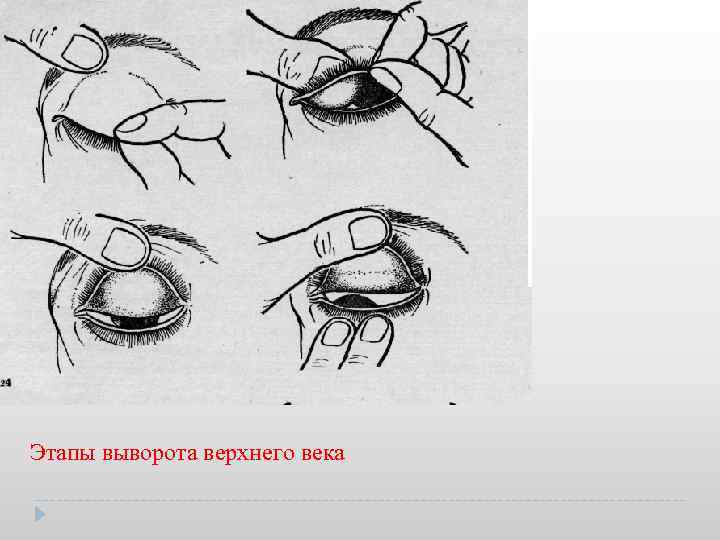
Этапы выворота верхнего века
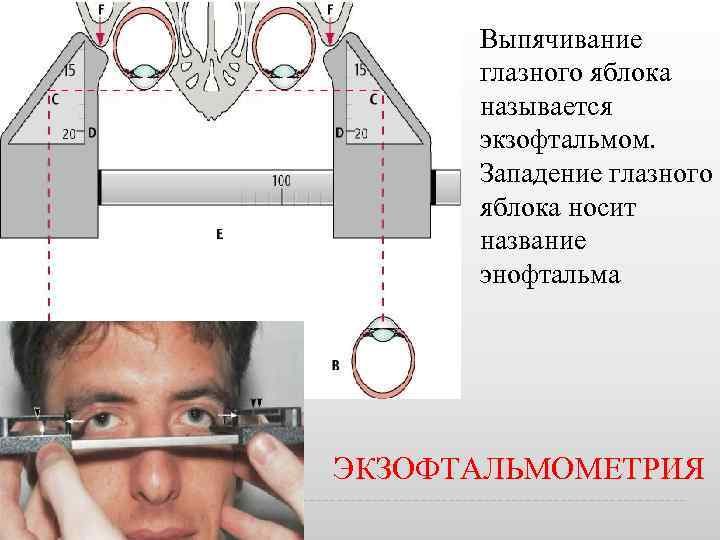
Выпячивание глазного яблока называется экзофтальмом. Западение глазного яблока носит название энофтальма ЭКЗОФТАЛЬМОМЕТРИЯ

Методика бокового, или фокального, освещения.

Офтальмоскопия в прямом виде.
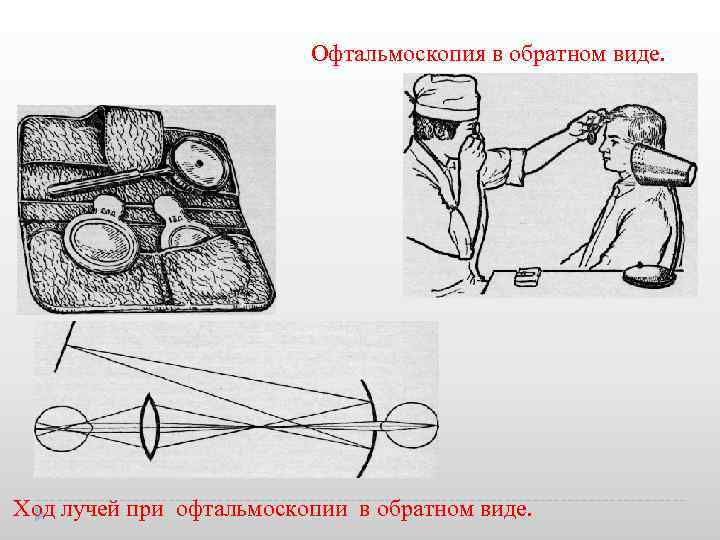
Офтальмоскопия в обратном виде. Ход лучей при офтальмоскопии в обратном виде.

Закапывание глазных капель
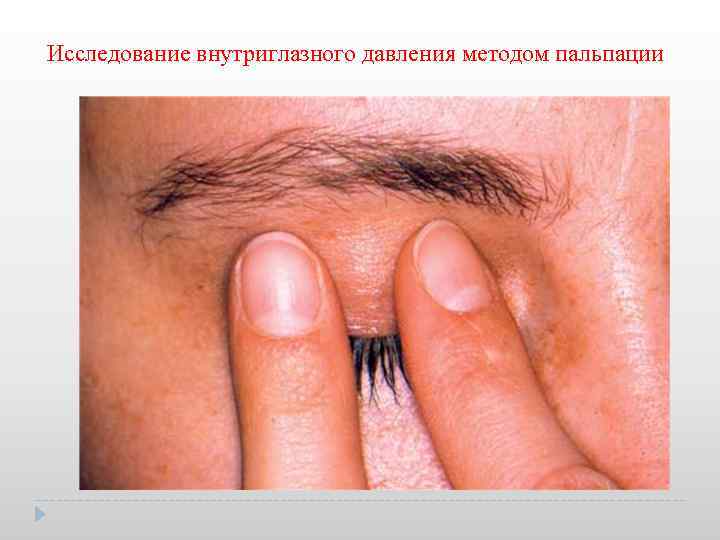
Исследование внутриглазного давления методом пальпации

Обратная офтальмоскопия

Исследование внутриглазного давления при помощи приставки к щелевой лампе
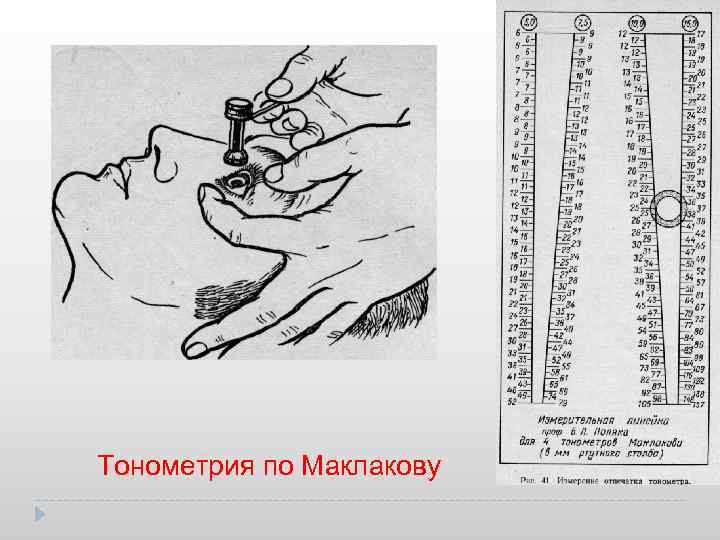
Тонометрия по Маклакову

Исследование глубины передней камеры и угла передней камеры
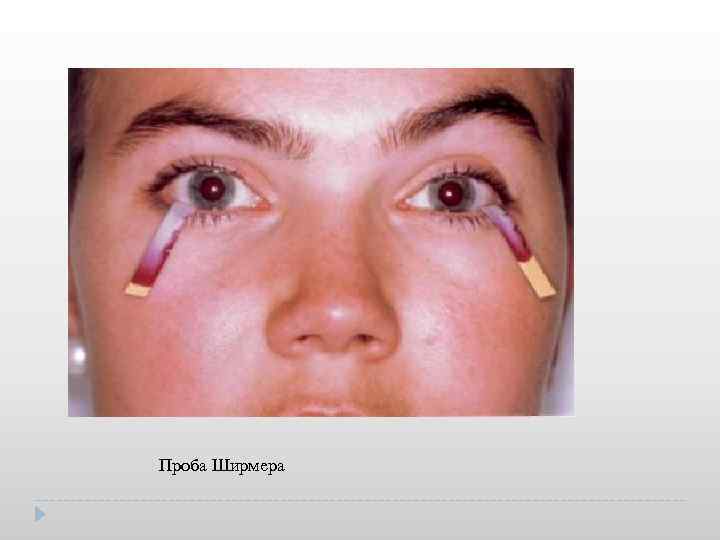
Проба Ширмера
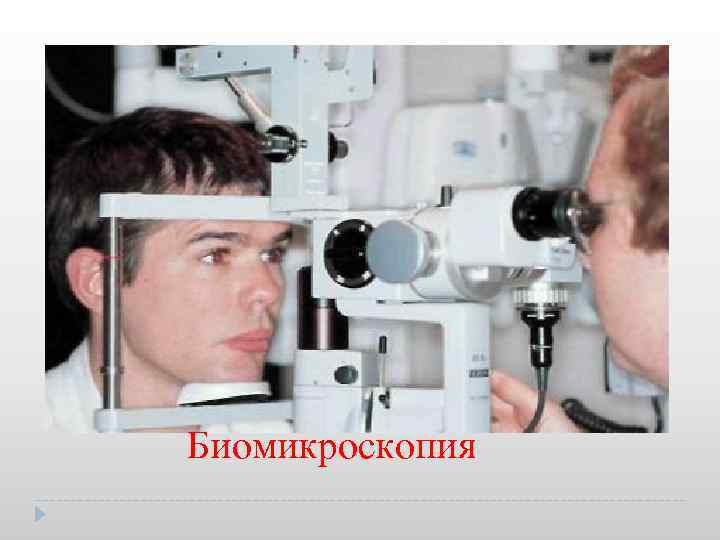
Биомикроскопия

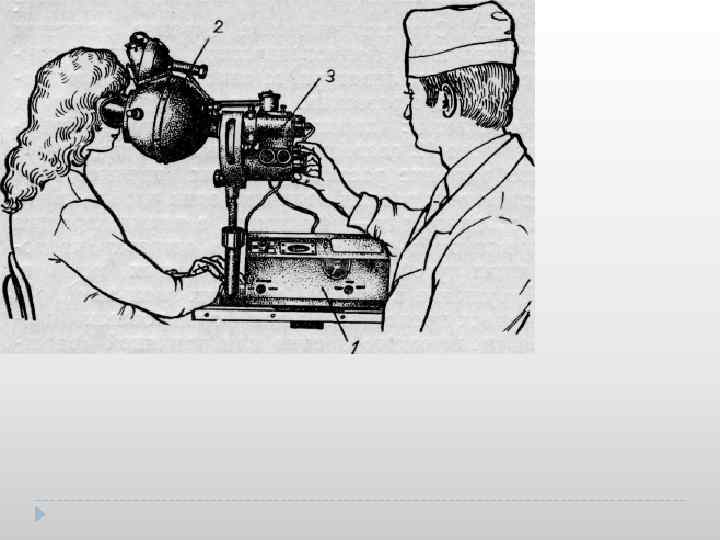
Исследование топографии роговицы
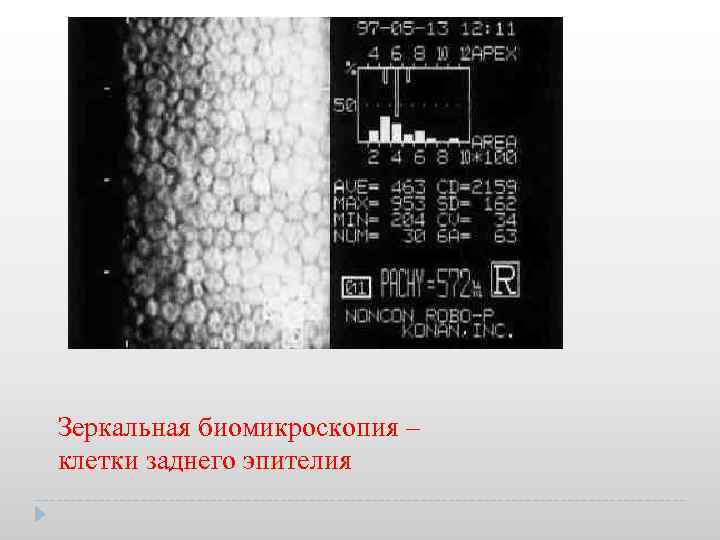
Зеркальная биомикроскопия – клетки заднего эпителия

гониоскопия
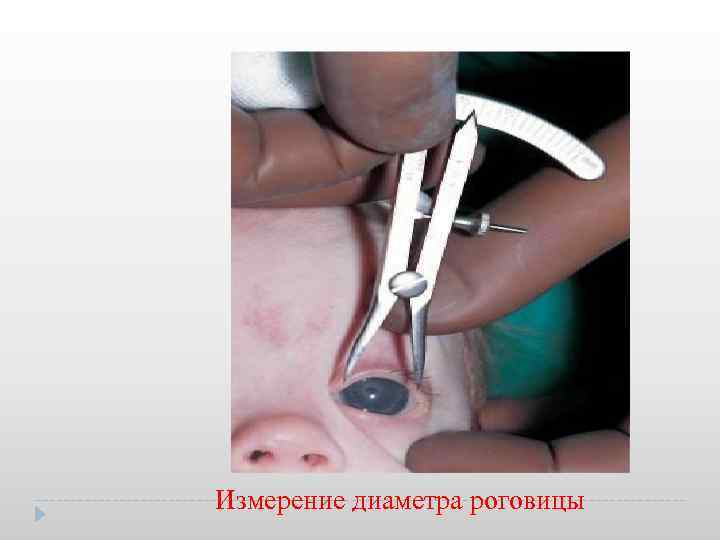
Измерение диаметра роговицы
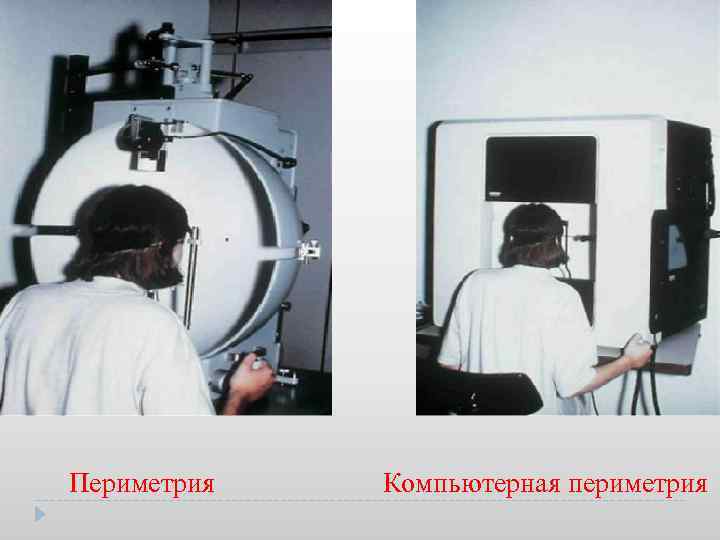
Периметрия Компьютерная периметрия

ЭРГ (электроретинография)
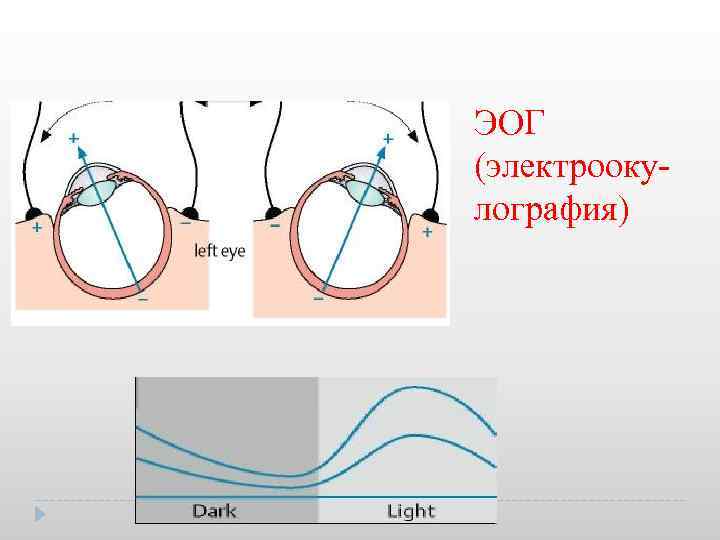
ЭОГ (электрооку лография)
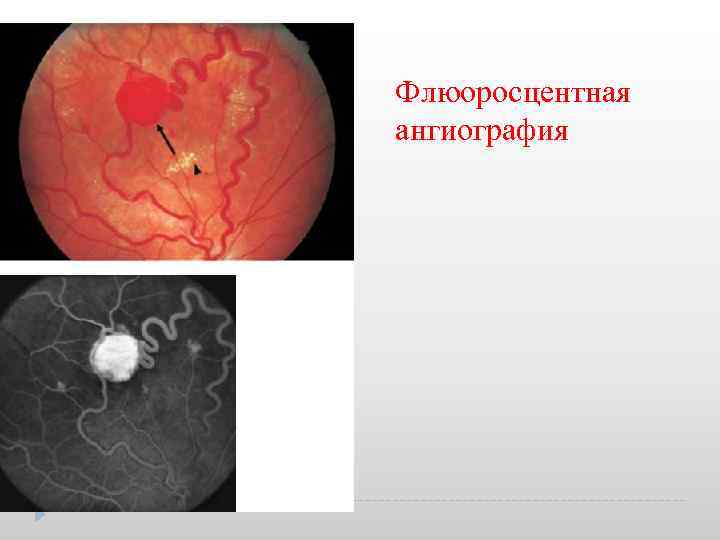
Флюоросцентная ангиография

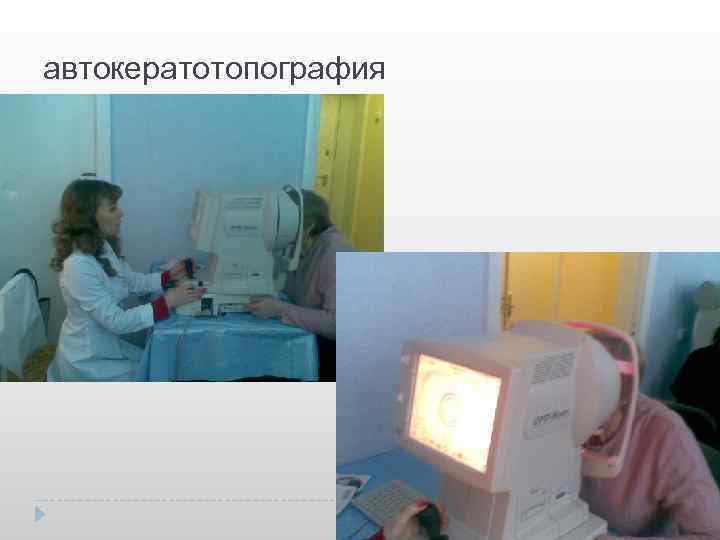
автокератотопография

Скиаскопия ( «теневая проба» )

Рефрактометр Хартингера
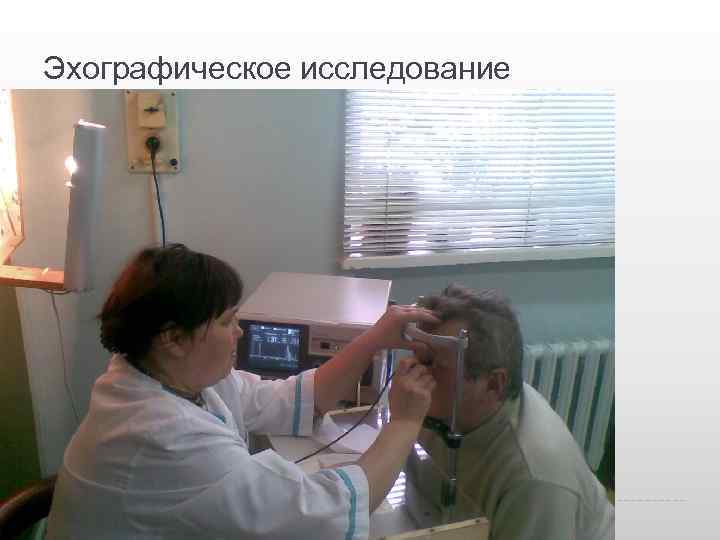
Эхографическое исследование
Спасибо за внимание!
анатомия глаза.ppt