ПРОПЕДЕВТИКА, ПОЧКИ - ОБСЛЕДОВАНИЕ.pptx
- Количество слайдов: 37
АНАТОМИЯ И ФИЗИОЛОГИЯ МОЧЕВЫВОДЯЩИХ ПУТЕЙ. ЭПИДЕМИОЛОГИЯ БОЛЕЗНЕЙ ПОЧЕК. РАССПРОС, ОСМОТР БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ОРГАНОВ МОЧЕВЫДЕЛЕНИЯ. ПЕРКУССИЯ И ПАЛЬПАЦИЯ ПОЧЕК И МОЧЕВОГО ПУЗЫРЯ. ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ. Максикова Татьяна Михайловна, к. м. н. , ассистент кафедры пропедевтики внутренних болезней
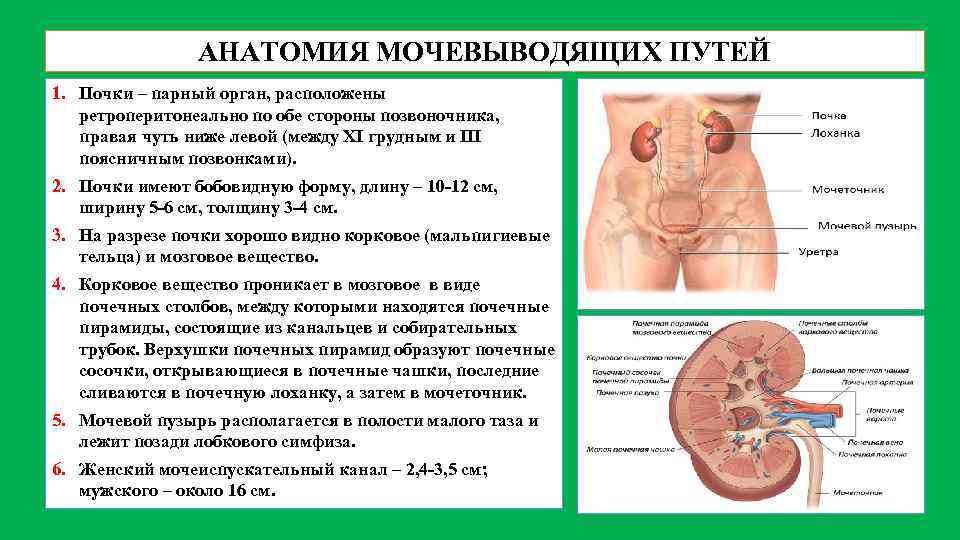
АНАТОМИЯ МОЧЕВЫВОДЯЩИХ ПУТЕЙ 1. Почки – парный орган, расположены ретроперитонеально по обе стороны позвоночника, правая чуть ниже левой (между XI грудным и III поясничным позвонками). 2. Почки имеют бобовидную форму, длину – 10 12 см, ширину 5 6 см, толщину 3 4 см. 3. На разрезе почки хорошо видно корковое (мальпигиевые тельца) и мозговое вещество. 4. Корковое вещество проникает в мозговое в виде почечных столбов, между которыми находятся почечные пирамиды, состоящие из канальцев и собирательных трубок. Верхушки почечных пирамид образуют почечные сосочки, открывающиеся в почечные чашки, последние сливаются в почечную лоханку, а затем в мочеточник. 5. Мочевой пузырь располагается в полости малого таза и лежит позади лобкового симфиза. 6. Женский мочеиспускательный канал – 2, 4 3, 5 см; мужского – около 16 см.
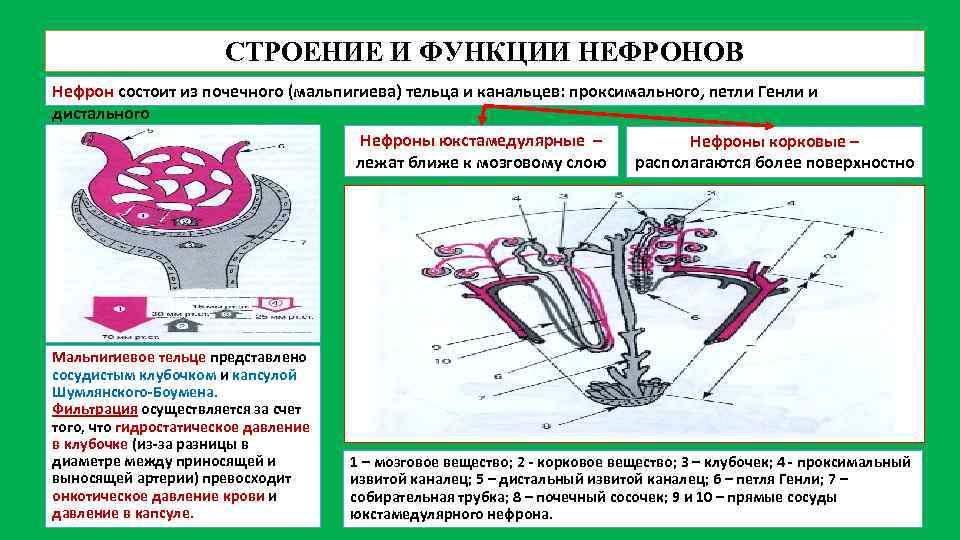
СТРОЕНИЕ И ФУНКЦИИ НЕФРОНОВ Нефрон состоит из почечного (мальпигиева) тельца и канальцев: проксимального, петли Генли и дистального Нефроны юкстамедулярные – лежат ближе к мозговому слою Мальпигиевое тельце представлено сосудистым клубочком и капсулой Шумлянского-Боумена. Фильтрация осуществляется за счет того, что гидростатическое давление в клубочке (из-за разницы в диаметре между приносящей и выносящей артерии) превосходит онкотическое давление крови и давление в капсуле. Нефроны корковые – располагаются более поверхностно 1 – мозговое вещество; 2 - корковое вещество; 3 – клубочек; 4 - проксимальный извитой каналец; 5 – дистальный извитой каналец; 6 – петля Генли; 7 – собирательная трубка; 8 – почечный сосочек; 9 и 10 – прямые сосуды юкстамедулярного нефрона.

МЕХАНИЗМЫ КАНАЛЬЦЕВОЙ РЕАБСОРБЦИИ Облигатная (обязательная реабсорбция) Na, К, Н₂О, мочевины в проксимальных извитых канальцах Факультативная реабсорбция Na (альдостерон), Н₂О, мочевины (АДГ) в дистальных извитых канальцах 1 – глубокая зона мозгового вещества; 2 – наружная зона мозгового вещества; 3 - корковое вещество; 4 – проксимальный каналец; 5 – петля Генле; 6 – дистальный каналец; 7 – собирательная трубка Функционирование противоточно-поворотной системы: б - реабсорбция воды, в соответствие с концентрационным градиентом; в – окончательная концентрация мочи (реабсорбция воды в дистальных канальцах и собирательных трубках): движение канальцевой жидкости через петлю Генле происходит в одном направлении, а крови по прямым сосудам юкстамедуллярных нефронов - в другом. Восходящий толстый сегмент петли Генле проницаем только для Nа, а не для Н₂О, что резко увеличивает осмотическое давление в наружной зоне мозгового вещества; а собирательные трубки – для мочевины и Na, что резко увеличивает осмотическое давление во внутренней зоне мозгового вещества. Все это создает осмотический градиент, за счет которого происходит пассивная реабсорбция Н₂О из тонких колен петли Генли и собирательных трубок. 1 – глубокая зона мозгового вещества; 2 – наружная зона мозгового вещества; 3 корковое вещество; 4 – почечная капсула; 5 – тонкий нисходящий сегмент петли Генле; 6 – тонкий восходящий сегмент петли Генле; 7 – восходящий толстый сегмент петли Генле; 8 – дистальный извитой каналец; 9 - собирательная трубка; 10 – концентрационный градиент осмотически активных веществ; М - мочевина
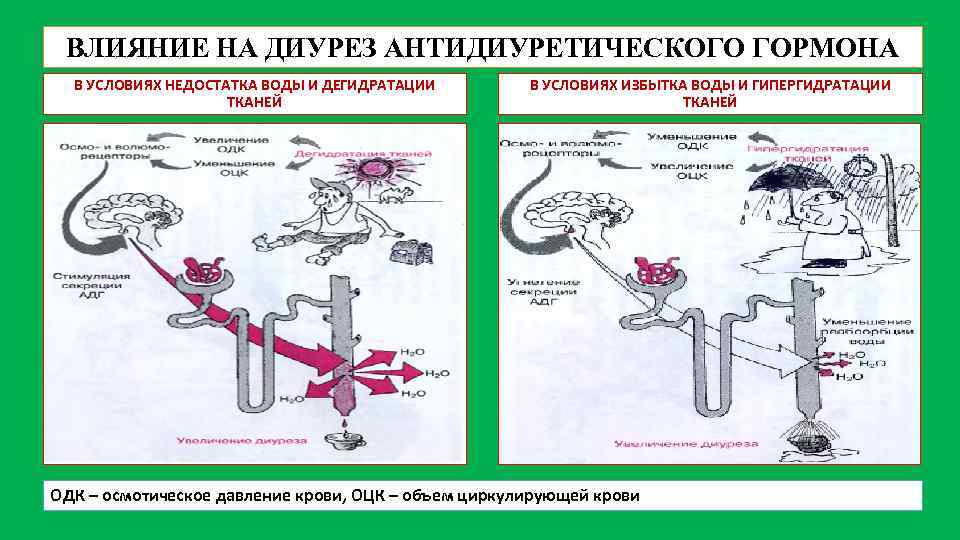
ВЛИЯНИЕ НА ДИУРЕЗ АНТИДИУРЕТИЧЕСКОГО ГОРМОНА В УСЛОВИЯХ НЕДОСТАТКА ВОДЫ И ДЕГИДРАТАЦИИ ТКАНЕЙ В УСЛОВИЯХ ИЗБЫТКА ВОДЫ И ГИПЕРГИДРАТАЦИИ ТКАНЕЙ ОДК – осмотическое давление крови, ОЦК – объем циркулирующей крови
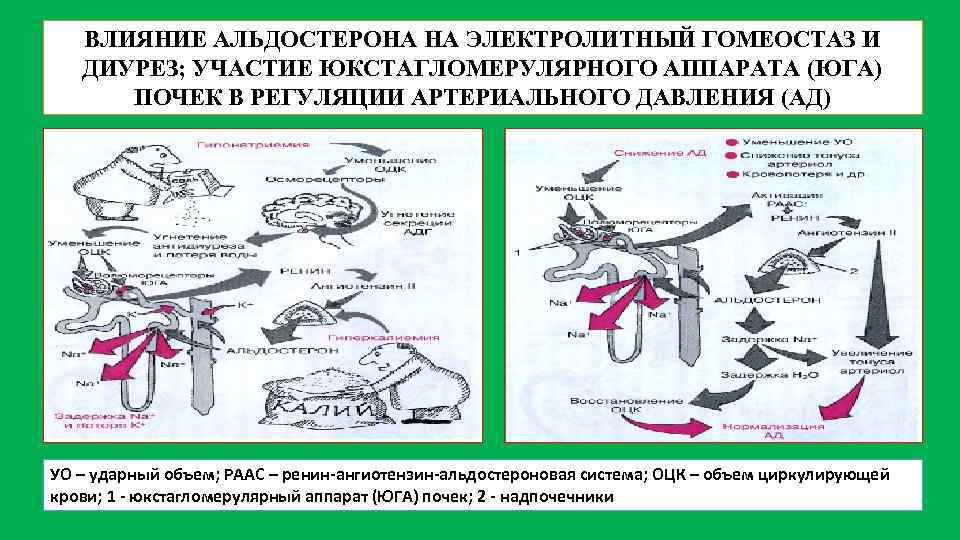
ВЛИЯНИЕ АЛЬДОСТЕРОНА НА ЭЛЕКТРОЛИТНЫЙ ГОМЕОСТАЗ И ДИУРЕЗ; УЧАСТИЕ ЮКСТАГЛОМЕРУЛЯРНОГО АППАРАТА (ЮГА) ПОЧЕК В РЕГУЛЯЦИИ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ (АД) УО – ударный объем; РААС – ренин-ангиотензин-альдостероновая система; ОЦК – объем циркулирующей крови; 1 - юкстагломерулярный аппарат (ЮГА) почек; 2 - надпочечники
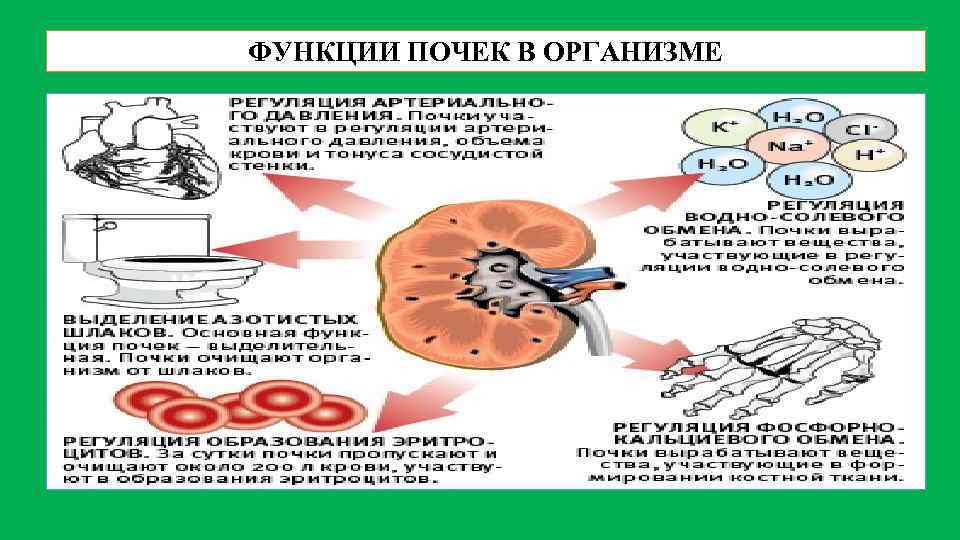
ФУНКЦИИ ПОЧЕК В ОРГАНИЗМЕ
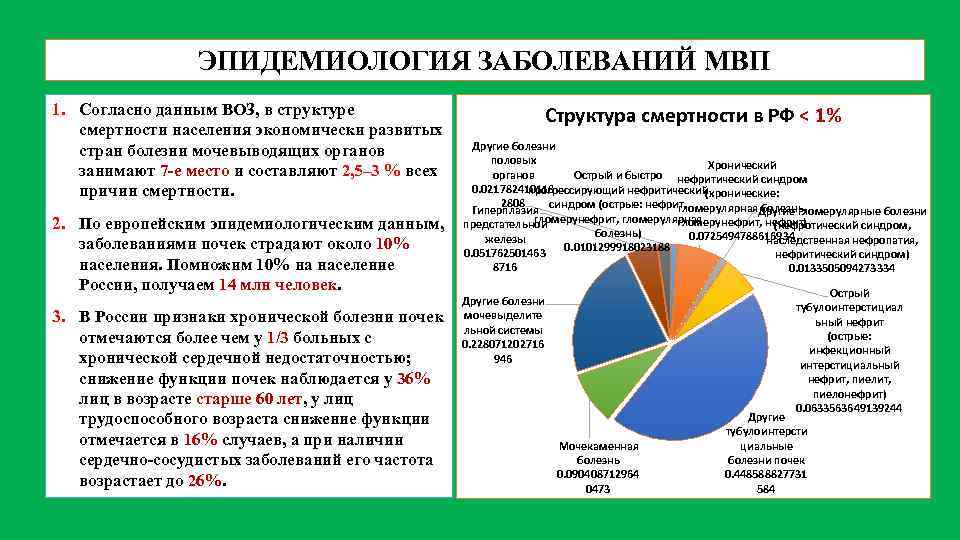
ЭПИДЕМИОЛОГИЯ ЗАБОЛЕВАНИЙ МВП 1. Согласно данным ВОЗ, в структуре смертности населения экономически развитых стран болезни мочевыводящих органов занимают 7 е место и составляют 2, 5– 3 % всех причин смертности. 2. По европейским эпидемиологическим данным, заболеваниями почек страдают около 10% населения. Помножим 10% на население России, получаем 14 млн человек. 3. В России признаки хронической болезни почек отмечаются более чем у 1/3 больных с хронической сердечной недостаточностью; снижение функции почек наблюдается у 36% лиц в возрасте старше 60 лет, у лиц трудоспособного возраста снижение функции отмечается в 16% случаев, а при наличии сердечно сосудистых заболеваний его частота возрастает до 26%. Структура смертности в РФ < 1% Другие болезни половых Хронический органов Острый и быстро нефритический синдром 0. 021782410118 прогрессирующий нефритический (хронические: 2808 синдром (острые: нефрит, гломерулярная. Другие гломерулярные болезни болезнь, Гиперплазия гломерунефрит, гломерулярная гломерунефрит, нефрит) предстательной (нефротический синдром, болезнь) 0. 0725494788616934 железы наследственная нефропатия, 0. 0101299918023188 0. 051762501463 нефритический синдром) 8716 0. 0133505094273334 Острый тубулоинтерстициал ьный нефрит (острые: инфекционный интерстициальный нефрит, пиелонефрит) 0. 0633563649139244 Другие болезни мочевыделите льной системы 0. 228071202716 946 Мочекаменная болезнь 0. 090408712964 0473 Другие тубулоинтерсти циальные болезни почек 0. 448588827731 584

РАСПРОСС: ЖАЛОБЫ БОЛЬНОГО ОСНОВНЫЕ 1. Боли 2. Дизурия (нарушение мочеиспускания) 3. Отеки ДОПОЛНИТЕЛЬНЫЕ 1. Головные боли, головокружение и боли в сердце наблюдаются при тех заболеваниях почек, которые сопровождаются значительным повышением артериального давления. Это острый и хронический гломерулонефрит, хронический пиелонефрит, сосудистый нефросклероз. 2. Снижение зрения встречается при терминальной ХПН, высокой артериальной гипертензии. 3. Кожный зуд возникает вследствие раздражения рецепторов кожи продуктами белкового распада. 4. Диспептические расстройства: потеря аппетита, сухость и неприятный вкус во рту, тошнота, рвота, поносы. Эти симптомы связаны с раздражением слизистых оболочек желудочно-кишечного тракта продуктами распада белка и возникают, как правило, при выраженной почечной недостаточности. ЖАЛОБЫ ОБЩЕГО ХАРАКТЕРА 1. Слабость, недомогание, снижение памяти, работоспособности, плохой сон. 2. Повышение температуры тела: 1) лихорадка часто встречается у больных острым пиелонефритом или при обострении хронического; 2) кратковременное (до 1 суток) повышение температуры тела или длительный субфебрилитет неправильного типа может быть единственным клиническим проявлением латентной формы хронического пиелонефрита.

ЖАЛОБЫ, БОЛИ – ПРИЧИНЫ И ЛОКАЛИЗАЦИЯ Причиной боли при заболеваниях почек служит: 1) воспалительная инфильтрация с растяжением капсулы почки, имеющей болевые рецепторы; 2) повышение внутрипочечного давления мочи в чашечнолоханочной системе почек и в мочевыводящих путях. Нарушение оттока мочи приводит к ишемии почечной ткани, к растяжению почечной капсулы и лоханок почки, богатых чувствительными нервными окончаниями. Локализация боли: 1) при локализации патологического процесса в почечной паренхиме и в чашечно-лоханочной системе боли локализуются в поясничной области; 2) при заболеваниях мочеточников или раздражении конкрементом боли локализуются по ходу мочеточников с иррадиацией в направлении промежности; 3) при заболевании мочевого пузыря боли локализуются над лобком.

ЖАЛОБЫ, БОЛИ – ХАРАКТЕР И ПРОДОЛЖИТЕЛЬНОСТЬ БОЛИ ХАРАКТЕР 1. При диффузном поражении почек в связи с обострением хронического пиелонефрита, острым гломерулонефритом, редко - хроническим гломерулонефритом боль обычно тупая, ноющая или давящая, носит постоянный или перемежающий характер. 2. Резкие, остро возникающие односторонние боли в поясничной области возникают при остром пиелонефрите на фоне воспалительной инфильтрации путей оттока и связаны с острым повышением давления мочи в чашечно-лоханочной системе. 3. Резкие односторонние боли в проекции почки могут являться признаком инфаркта почки. 4. Чрезвычайно интенсивная боль в поясничной области может быть при остром паранефрите (гнойном воспалении околопочечной клетчатки), однако боль не иррадиирует в паховую область. 5. Чрезвычайно резкие боли в поясничной области или по ходу мочеточников, кото-рые то усиливаются, то ослабевают называются "почечной коликой''. ПРОДОЛЖИТЕЛЬНОСТЬ БОЛИ 1. Приступообразные боли продолжительностью от нескольких часов до нескольких дней характерны для почечной колики. 2. Постоянные боли встречаются при остром гломерулонефрите, остром апостома-тозном нефрите, хроническом пиелонефрите. 3. Интенсивные нарастающие боли характерны для паранефрита.
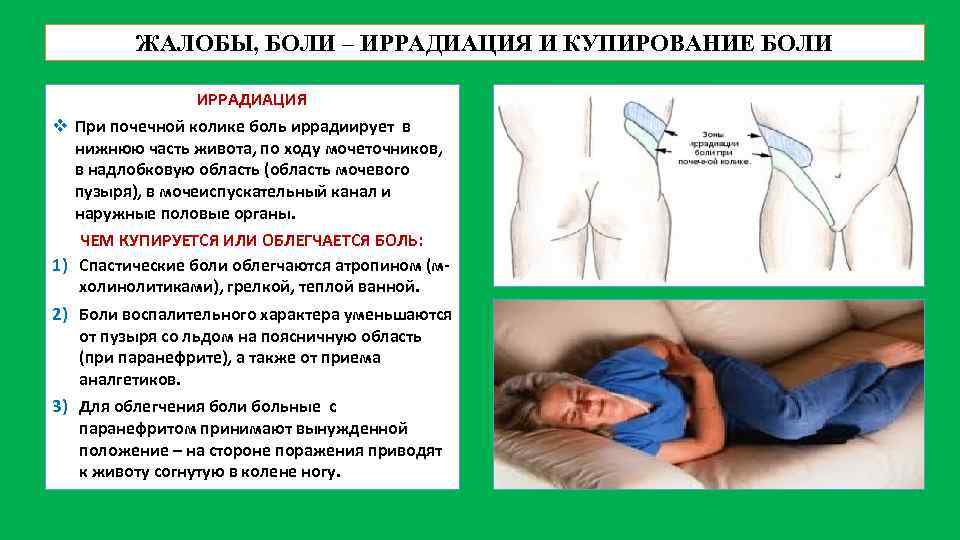
ЖАЛОБЫ, БОЛИ – ИРРАДИАЦИЯ И КУПИРОВАНИЕ БОЛИ ИРРАДИАЦИЯ v При почечной колике боль иррадиирует в нижнюю часть живота, по ходу мочеточников, в надлобковую область (область мочевого пузыря), в мочеиспускательный канал и наружные половые органы. ЧЕМ КУПИРУЕТСЯ ИЛИ ОБЛЕГЧАЕТСЯ БОЛЬ: 1) Спастические боли облегчаются атропином (мхолинолитиками), грелкой, теплой ванной. 2) Боли воспалительного характера уменьшаются от пузыря со льдом на поясничную область (при паранефрите), а также от приема аналгетиков. 3) Для облегчения боли больные с паранефритом принимают вынужденной положение – на стороне поражения приводят к животу согнутую в колене ногу.

ЖАЛОБЫ: ДИЗУРИЯ (РАССТРОЙСТВО ИЛИ НАРУШЕНИЕ МОЧЕИСПУСКАНИЯ) В норме суточное количество выделенной мочи (диурез) в среднем составляет до 80% выпитой жидкости и колеблется от 1 до 2 л. Здоровый человек мочится в сутки примерно 4 -7 раз. 1. Увеличение суточного количества мочи более 2 литров называется полиурией, причины: массивная водная нагрузка; применение осмотических диуретиков и салуретиков, блокирующих реабсорбцию Na; ОПН; пиелонефрит; несахарный диабет. 2. Уменьшение до 500 мл – олигурией (снижение ОЦК и нарушение фильтрационной функции почек), полное или почти полное отсутствие мочи – до 100 -200 мл – анурией (секреторная – при нарушении клубочковой фильтрации; экскреторная или ишурия – при обструкции мочевыводящих путей). 3. Никтурия - увеличение ночного диуреза в сравнении с дневным - дневной диурез в норме составляет 2/3 от суточного, ночной 1/3 (никтурия в сочетании с полиурией нередко обнаруживается у больных с хроническими заболеваниями почек на начальных стадиях). 4. Поллакиурия - учащенное мочеиспускание (при полиурии, схождении отеков, воспалении). 5. Странгурия – болезненное мочеиспускание, проявляется ложными позывами на мочеиспускание, сильной болью и чувством переполнения в области мочевого пузыря (как правило, связано с острым воспалением мочеиспускательного канала - уретритом), часто сочетается с поллакиурией). 6. Ишурия - это состояние, когда больной не может самостоятельно опорожнить мочевой пузырь (кома, повреждение спинного мозга). 7. Неудержание мочи (неспособность удержать мочу при императивном позыве).

ЖАЛОБЫ: ОТЕКИ НЕФРИТИЧЕСКИЙ ОТЕК 1. Развивается в ранней стадии острого гломерулонефрита, вследствие снижения почечного кровотока и клубочковой фильтрации. 2. Задержка жидкости ведет к увеличению объема циркулирующей крови. 3. По патогенезу это гиперволемический отек. 4. Отек формируется быстро и локализуется на лице, реже - верхних и нижних конечностях, т. к. в первую очередь отекают ткани, богатые сосудами и рыхлой клетчаткой. 1. 2. 3. 4. 5. 6. НЕФРОТИЧЕСКИЙ ОТЕК Для него характерно снижение онкотического давления плазмы вследствие протеинурии, гипо - и диспротеинемии со снижением уровня альбуминов крови. Диурез уменьшается из-за повышенной реабсорбции Nа и воды. Нефротические отеки развиваются постепенно. Вначале появляется отечность лица по утрам, затем отекают ноги, поясница, передняя брюшная стенка, половые органы. Может возникать асцит, реже - гидроторакс. Отеки смещаются при перемене положения тела. Кожа отечная, сухая, бледная, блестящая, атрофичная. Консистенция отеков мягкая, тестообразная, с атрофией мышц. Нефротические отеки развиваются при хроническом гломерулонефрите, амилоидозе и др.

АНАМНЕЗ ЗАБОЛЕВАНИЯ Начало заболевания: 1) связь со стрептококковой инфекцией характерна для острого гломерулонефрита; 2) наличие в прошлом болезней мочевыделительной системы (острый пиелонефрит, острый или хронический цистит, уретрит) или симптомов, подозрительных на эти заболевания (дизурия, отеки, гипертония, приступы болей в животе или пояснице, напоминающие почечную колику); 3) интоксикации химическими веществами (лекарственные, бытовые, производственные) способны вызвать интерстициальный нефрит; 4) применение лекарственных препаратов могут вызывать изменение в почках алле. Ргического характера; 5) беременность может сопровождаться развитием пиелонефрита беременных, а так же нефропатии беременных. Характер течения заболевания: 1) постепенное развитие заболевания характерно для хронического диффузного гломерулонефрита, амилоидоза почек; 2) рецидивирующее с периодическими обострениями и ремиссиями типично для хронического пиелонефрита, но часто встречается и при хроническом диффузном гломерулонефрите. Причина обострений: 1) 2) 3) 4) 5) перенесенная стрептококковая или вирусная инфекция переохлаждение: переутомление; беременность; длительный прием препаратов по поводу других хронических заболеваний. Клинические проявления, их динамика (когда и в какой последовательности появились жалобы больного). Проводимое лечение и его эффективность. Подробные причины последнего обострения.
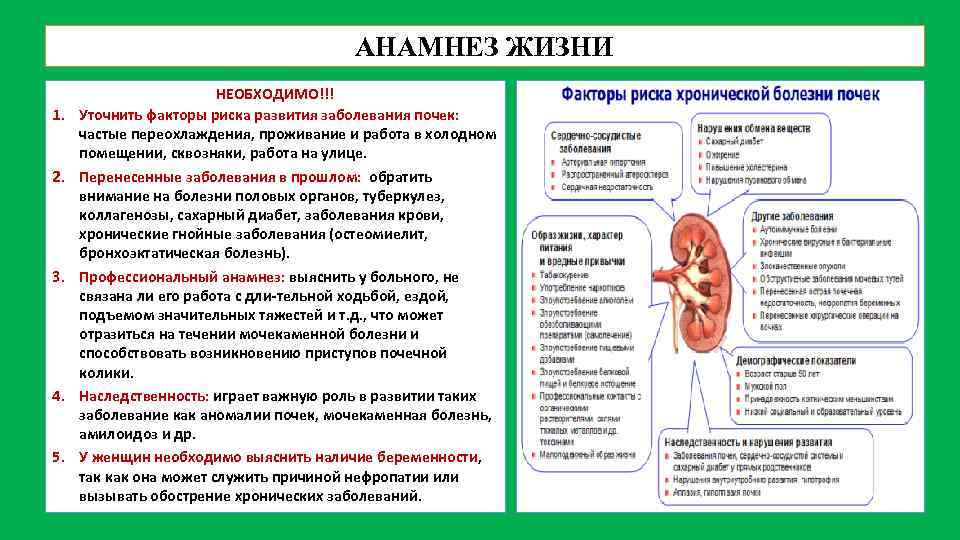
АНАМНЕЗ ЖИЗНИ 1. 2. 3. 4. 5. НЕОБХОДИМО!!! Уточнить факторы риска развития заболевания почек: частые переохлаждения, проживание и работа в холодном помещении, сквозняки, работа на улице. Перенесенные заболевания в прошлом: обратить внимание на болезни половых органов, туберкулез, коллагенозы, сахарный диабет, заболевания крови, хронические гнойные заболевания (остеомиелит, бронхоэктатическая болезнь). Профессиональный анамнез: выяснить у больного, не связана ли его работа с дли-тельной ходьбой, ездой, подъемом значительных тяжестей и т. д. , что может отразиться на течении мочекаменной болезни и способствовать возникновению приступов почечной колики. Наследственность: играет важную роль в развитии таких заболевание как аномалии почек, мочекаменная болезнь, амилоидоз и др. У женщин необходимо выяснить наличие беременности, так как она может служить причиной нефропатии или вызывать обострение хронических заболеваний.

ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ – ОБЩИЙ ОСМОТР, 1 Положение больного в постели: 1) при почечной колике больной все время меняет позу, мечется, стонет или кричит от боли; 2) больной с паранефритом может принимать вынужденное положение – на больном боку, с согнутой и приведенной к животу ногой на стороне поражения; 3) при уремической коме, почечной эклампсии и нефропатии беременных могут наблюдаться судороги. Изменение кожных покровов: 1) бледность кожных покровов с желтоватым оттенком и восковая бледность, вследствие отложения в коже урохромов имеют место при анемии Брайта, возникающей в поздних стадиях хронической почечной недостаточности (ХПН) в связи с недостаточной выработкой эритропоэтина. (встречается при хроническом гломерулонефрите, пиелонефрите, амилоидозе почек осложненных ХПН); 2) следы расчесов свидетельствуют о наличии кожного зуда, возникающего из-за накопления в крови продуктов азотистого обмена (встречается при ХПН любого происхождения); 3) сухость кожи, снижение тургора кожи возникает при развитии обезвоживания во время терминальной стадии ХПН, полиурической стадии острой почечной недостаточности (ОПН); 4) подкожные геморрагии в местах инъекций и наложения жгутов возникают у больных ХПН в связи с нарушением свертывающей системы крови и активацией фибринолиза; 5) геморрагии в виде петехий, экхимозов могут наблюдаться при геморрагическом васкулите, который часто сопровождается поражением почек; 6) тофусы - это отложение мочевой кислоты в виде узлов в толщу кожи и подкожной клетчатки на лице, ушных раковинах, ступнях и ладонях, а также в области суставов.
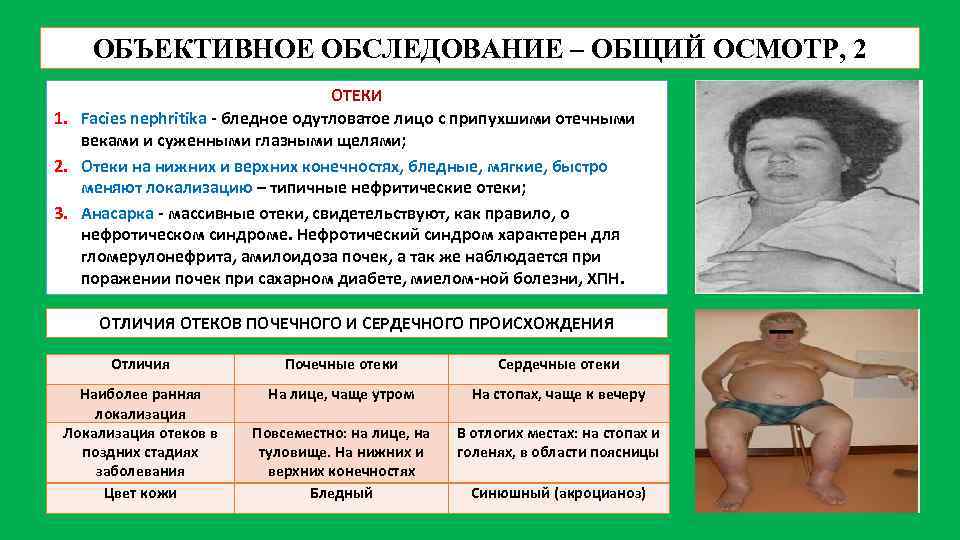
ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ – ОБЩИЙ ОСМОТР, 2 ОТЕКИ 1. Facies nephritikа - бледное одутловатое лицо с припухшими отечными веками и суженными глазными щелями; 2. Отеки на нижних и верхних конечностях, бледные, мягкие, быстро меняют локализацию – типичные нефритические отеки; 3. Анасарка - массивные отеки, свидетельствуют, как правило, о нефротическом синдроме. Нефротический синдром характерен для гломерулонефрита, амилоидоза почек, а так же наблюдается при поражении почек при сахарном диабете, миелом-ной болезни, ХПН. ОТЛИЧИЯ ОТЕКОВ ПОЧЕЧНОГО И СЕРДЕЧНОГО ПРОИСХОЖДЕНИЯ Отличия Почечные отеки Сердечные отеки Наиболее ранняя локализация Локализация отеков в поздних стадиях заболевания Цвет кожи На лице, чаще утром На стопах, чаще к вечеру Повсеместно: на лице, на туловище. На нижних и верхних конечностях Бледный В отлогих местах: на стопах и голенях, в области поясницы Синюшный (акроцианоз)
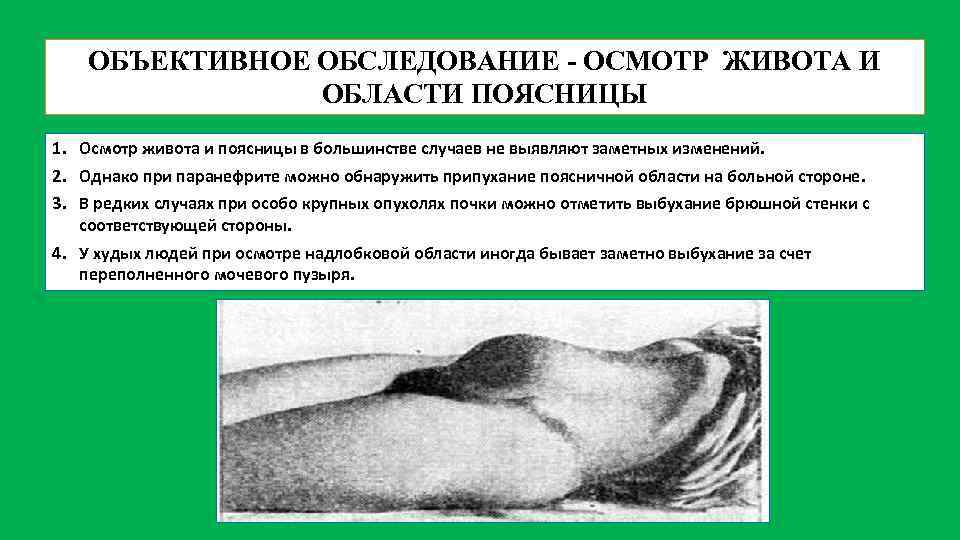
ОБЪЕКТИВНОЕ ОБСЛЕДОВАНИЕ ОСМОТР ЖИВОТА И ОБЛАСТИ ПОЯСНИЦЫ 1. Осмотр живота и поясницы в большинстве случаев не выявляют заметных изменений. 2. Однако при паранефрите можно обнаружить припухание поясничной области на больной стороне. 3. В редких случаях при особо крупных опухолях почки можно отметить выбухание брюшной стенки с соответствующей стороны. 4. У худых людей при осмотре надлобковой области иногда бывает заметно выбухание за счет переполненного мочевого пузыря.
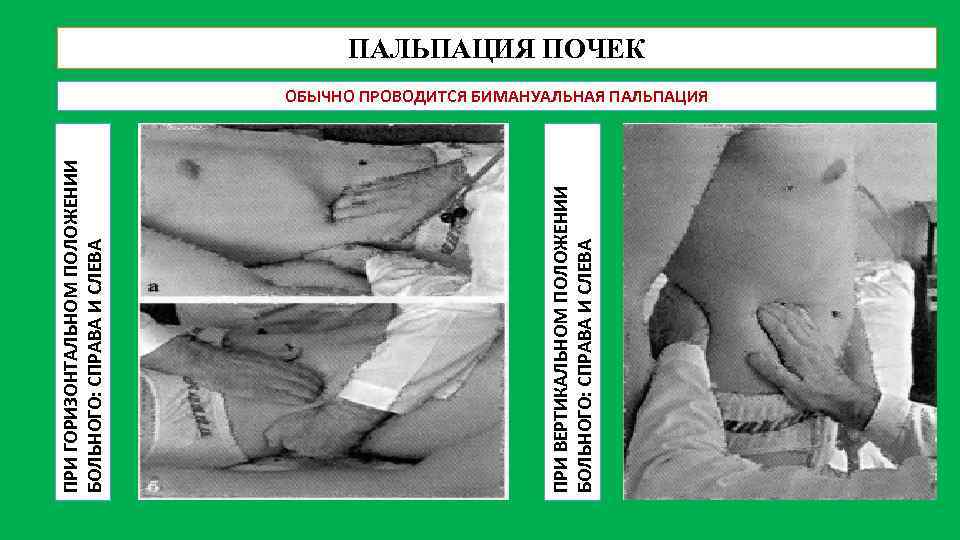
ПРИ ВЕРТИКАЛЬНОМ ПОЛОЖЕНИИ БОЛЬНОГО: СПРАВА И СЛЕВА ПРИ ГОРИЗОНТАЛЬНОМ ПОЛОЖЕНИИ БОЛЬНОГО: СПРАВА И СЛЕВА ПАЛЬПАЦИЯ ПОЧЕК ОБЫЧНО ПРОВОДИТСЯ БИМАНУАЛЬНАЯ ПАЛЬПАЦИЯ

ЭТАПЫ ПАЛЬПАЦИИ ПОЧЕК ОСНОВНЫЕ МОМЕНТЫ: а) Ладонь левой руки врача накладывают на поясничную область так, чтобы указательный палец находился чуть ниже XII ребра. Согнутые пальцы правой руки устанавливают под реберной дугой латеральнее наружного края прямых мышц живота. б) Во время вдоха правой рукой сдвигают кожу вниз и создают кожную складку. в) Во время выдоха правую руку погружают вглубь живота, а левой рукой стремятся приблизить кпереди область соответствующего фланка. г) Во время глубокого вдоха, когда почка опускается вниз, стремятся захватить почку между двумя сближающимися руками и если это удается (только при увеличении или опущении почки), соскальзывают правой пальпирующей рукой вниз, определяя консистенцию, поверхность и болезненность органа).
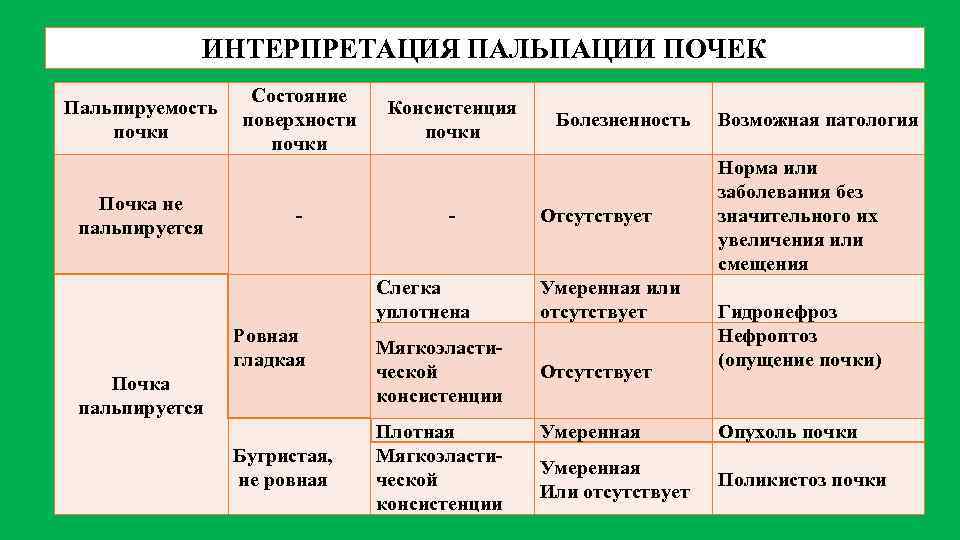
ИНТЕРПРЕТАЦИЯ ПАЛЬПАЦИИ ПОЧЕК Состояние Пальпируемость поверхности почки Почка не пальпируется Консистенция почки Болезненность Отсутствует Слегка уплотнена Ровная гладкая Почка пальпируется Бугристая, не ровная Умеренная или отсутствует Мягкоэласти ческой консистенции Отсутствует Плотная Мягкоэласти ческой консистенции Умеренная Или отсутствует Возможная патология Норма или заболевания без значительного их увеличения или смещения Гидронефроз Нефроптоз (опущение почки) Опухоль почки Поликистоз почки

ПАЛЬПАЦИЯ МОЧЕТОЧНИКОВЫХ ТОЧЕК Спереди определяют болезненность в двух точках: v Верхняя мочеточниковая точка (1) – находится на пересечении вертикальной линии, проходящей по наружному краю прямой мышцы живота (3) и горизонталь-ной линией проходящей через пупок. v Средняя мочеточниковая точка (2) – находится на трети расстояния от передней срединной линии до spina iliaca anterior superior. На задней поверхности грудной клетки и в области поясницы располагаются еще две болевые точки: v Реберно–позвоночная (5) - точка локализуется в углу, образованном XII ребром и позвоночником. v Реберно-поясничная (6) - находится в месте пересечения XII ребра и поясничной мышцы. 1 - верхняя мочеточниковая точка 2 - средняя мочеточниковая точка 3 - наружный край прямых мышц живота 4 - spina iliaca anterior superior 5 - реберно-позвоночная точка 6 - реберно поясничная точка Болезненность в области мочеточниковых точек выявляется при поражении мочеточников (например, при наличии в них конкрементов), а в области реберно-позвоночной и реберно-поясничной точек – при заболеваниях почек.

ПЕРКУССИЯ ПОЧЕК МЕТОДИКА ПЕРКУССИИ ОБЛАСТИ ПОЧЕК 1) При исследовании почек применяют метод поколачивания. Врач кладет левую руку на поясницу больного в зоне проекции почек, а ребром ладони наносит по ней короткие и не очень сильные удары. 2) Если больной при поколачивании ощущает боль, симптом расценивается как положительный. Положительный симптом Пастернацкого может быть обусловлен: 1) сотрясением растянутой и напряженной почечной капсулы, например, при заболеваниях почек, сопровождающихся значительным воспалительным или застойным набуханием почечной ткани (гломерулонефрит, пиелонефрит, амилоидоз почек, застойная почка); 2) сотрясением воспалительной или растянутой и напряженной почечной лоханки, например при пиелите, при гидронефрозе и т. п. 3) сотрясением конкрементов, находящихся в почечной лоханке и раздражающих ее слизистую оболочку; 4) при нагноении околопочечной клетчатки (паранефрите).
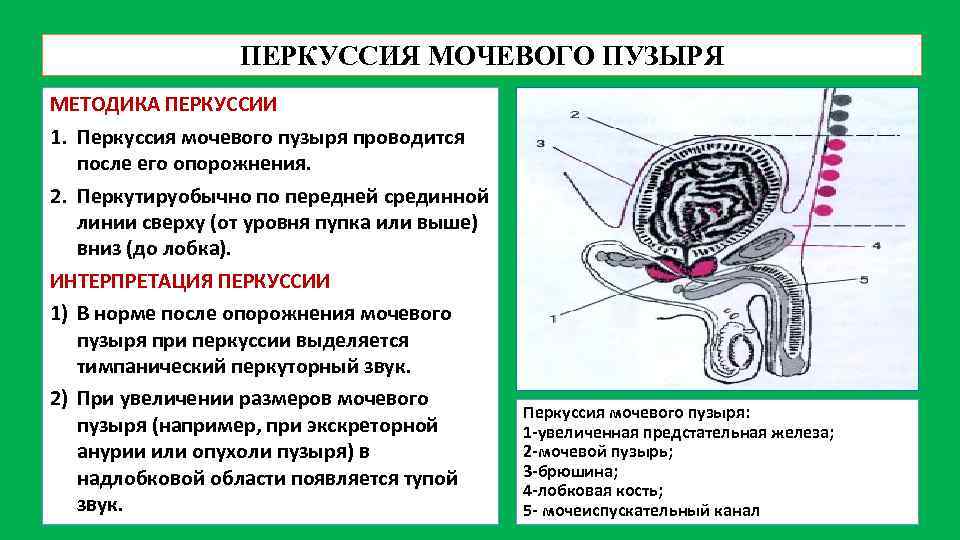
ПЕРКУССИЯ МОЧЕВОГО ПУЗЫРЯ МЕТОДИКА ПЕРКУССИИ 1. Перкуссия мочевого пузыря проводится после его опорожнения. 2. Перкутируобычно по передней срединной линии сверху (от уровня пупка или выше) вниз (до лобка). ИНТЕРПРЕТАЦИЯ ПЕРКУССИИ 1) В норме после опорожнения мочевого пузыря при перкуссии выделяется тимпанический перкуторный звук. 2) При увеличении размеров мочевого пузыря (например, при экскреторной анурии или опухоли пузыря) в надлобковой области появляется тупой звук. Перкуссия мочевого пузыря: 1 -увеличенная предстательная железа; 2 -мочевой пузырь; 3 -брюшина; 4 -лобковая кость; 5 - мочеиспускательный канал

ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ: ОБЩИЙ АНАЛИЗ МОЧИ – МАКРОСКОПИЧЕСКИЕ СВОЙСТВА (ЦВЕТ МОЧИ) ЦВЕТ МОЧИ НОРМА: соломенно-желтый цвет разной интенсивности, определяется присутствием веществ, образующихся из пигментов крови (уробилин, урохромы, гематопорфирин и др. ). Цвет мочи меняется в зависимости от ее относительной плотности, суточного объема и присутствия различных красящих компонентов, поступающих в организм человека с пищей, лекарственными препаратами, витаминами (красный цвет может быть обусловлен амидопирином, розовый — ацетилсалициловой кислотой, морковью, свеклой, зеленовато-синий — метиленовой синькой, коричневый — медвежьими ушками, сульфамиламидами, активированным углем, зеленовато-желтый — ревенем, александрийским листом, насыщенно желтый — рибофлавином, фурагином). ПАТОЛОГИЯ: v темно жел ый цвет мочи отмечается при сердечной недостаточности т (зас тойная почка, отеки), рвоте, поносе; v бледный — при сахарном и несахарном диабете; v зеленовато желтый — при лекарственной желтухе; v зеленовато бурый (цвет пива) — при паренхиматозной желтухе, v красный — при почечной колике, инфаркте почки (при сутствие рови или к гемоглобина); v цвет «мясных помоев» — при остром гломерулонефрите, v темный (почти черный) — при острой гемолитической анемии, меланоме. Изменения только цвета осадка мочи могут быть связаны с присутствием большого количества солей, гноя, слизи, эритроцитов. Так, при большом содержании уратов осадок имеет коричнево-красный цвет, мочевой кислоты — желтый, фосфатов — беловатый.

ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ: ОБЩИЙ АНАЛИЗ МОЧИ – ДРУГИЕ МАКРОСКОПИЧЕСКИЕ И ФИЗИЧЕСКИЕ СВОЙСТВА ПРОЗРАЧНОСТЬ v Нормальная свежая моча прозрач а. н v Небольшое облако мути может появляться за счет эпителиальных клеток и слизи. v Выраженное помутнение мочи может быть вызвано присутствием в ней эритроцитов, лей оцитов, жира, эпителия, к бактерий, значительного количества различных солей (уратов, фосфатов, оксалатов). ЗАПАХ v Свежевыпущенная моча не имеет резкого, неприятного запаха. v Через некоторое время после стояния нормальная моча приобре ает аммиачный запах, появляющийся в т результате щелочного брожения. v Аммиачный запах свежей мочи призна воспаления мочевого пузыря. к v При тяжелой форме сахарного диабета моча может иметь запах яблок (ацетона). ОТНОСИТЕЛЬНАЯ ПЛОТНОСТЬ определяется концентрацией растворенных в ней веществ (мочевины, мочевой кислоты, различных солей). Относительная плотность нормальной мочи колеблется от 1015 до 1025 (плотность воды равна 1000). v Принято считать, что, если плотность утренней мочи равна или превышает 1018, то концентрационная функция почек не нарушена. v Чем больше объем суточ ной мочи, тем ниже ее относительная плотность и наоборот. v При нарушении концентрационной функции почек относительная плотность мочи не зависит от количества выделенной мочи. Например, при олигурической стадии и стадии восстановления диуреза при ОПН относительная плотность мочи снижена.

ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ: ОБЩИЙ АНАЛИЗ МОЧИ – ХИМИЧЕСКИЕ СВОЙСТВА РЕАКЦИЯ МОЧИ - у здорового человека при смешанном питании нейтральна или чаще слабокислая (р. Н 5, 0 - 7, 0) Изменения в норме: преимущественно мясная пища вызывает сдвиг в кислую сторону, растительная - в щелочную; тяжелая физическая работа увеличивает кислотность мочи; прием щелочных растворов (минеральные воды, сода) — ее щелочность. Изменения при патологии: 1) Повышение кислотности мочи (р. Н меньше 7, 0) отмечается при диабете, хронической сердечной недостаточности, подагре, острой почечной недостаточности, лихорадочных состояниях, туберкулезе почек, увеличении калия в крови, остром гломерулонефрите. 2) Щелочная реакция встречается при циститах, после рвоты, гипокалиемии, высокой кислотности желудочного сока во время пищеварения (при пониженной кислотности реакция мочи изменяется мало). БЕЛОК - в норме белок в моче практически отсутствует (менее 0, 002 г/л). Изменения в норме (функциональные): после приема большого количества белковой пищи, в результате охлаждения, при эмоциональных стрессах, длительной физической нагрузки (так называемая маршевая протеинурия). Изменения при патологии: 1) Гломерулярная ( клубочковая) протеинурия возникает вследствие повышенной фильтрации белка через базальную мембрану (при всех гломерулопатиях: остром и хроническом гломерулонефрите, амилоидозе почек, нефропатии беременных, лекарственных нефропатиях); 2) Тубулярная (канальцевая) протеинурия возникает при нарушении функции эпителия проксимальных канальцев и снижении реабсорбции ( пиелонефрит, интерстициальный нефрит, тубулопатии); 3) Протеинурия «переполнения» - имеет место при миеломной болезни. В моче появляется аномальный белок Бенс. Джонса; 4) Внепочечная истинная протеинурия встречается при воспалительных заболеваниях и опухолях урогинетального тракта. ГЛЮКОЗА Изменения в норме: незначительная глюкозурия может выявляться при употребление пищи, богатой глюкозой, при выраженных психо-эмоциональных нагрузках. Изменения при патологии: сахарный диабет, тиреотоксикоз, нефротический синдром.

ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ: ОБЩИЙ АНАЛИЗ МОЧИ – ИССЛЕДОВАНИЕ МОЧЕВОГО ОСАДКА ОРГАНИЧЕСКИЙ ОСАДОК Эритроциты - в норме встречаются не более 0 -2 в поле зрения. 1) 2) 3) По интенсивности эритроцитурии различают: а) макрогематурию - видимую (содержание эритроцитов более 100 в п/зр); б) микрогематурию - цвет мочи не изменен (содержание эритроцитов менее 100 в п/зр). Эритроциты могут быть свежими (невыщелочными, неизмененными) - свидетельствует о нарушении целостности кровеносного сосуда при мочекаменной болезни, опухолях, травмах мочевыводящих путей, инфаркте почки, тромбозе почечных сосудов и выщелоченными (лишенными пигмента, с тонкой оболочкой - свидетельствует о нарушении базальной мембраны почек при гломерулонефритах, нефропатиях, лекарственном поражении почек. Выделяют инициальную (в начале акта мочеиспускания), терминальную (в конце акта мочеиспускания) и тотальную гематурию. Характер гематурии может быть уточнен с помощью трехстаканной или двухстаканной пробы. Лейкоциты – в норме содержатся в количестве 0 -3 в поле зрения (п/зр. ) у мужчин и 0 -6 в п/зр. у женщин. Выделение большого количества лейкоцитов – явление патологическое и называется лейкоцитурией. При наличии лейкоцитурии необходимо выяснить ее происхождение (инфекционная или асептическая) и источник. В первую очередь проводится двух- (трех)стаканная проба, которая трактуется так же, как при гематурии. При исследовании лейкоцитов осадка мочи по методу Штернгеймера-Мальбина обнаруживаются неактивные (девитализированные) лейкоциты и активные (витальные) лейкоциты. Активные лейкоциты встречаются в осадке мочи при воспалительных заболеваниях почек и мочевых путей. Для выявления скрытой лейкоцитурии применяются провокационные тесты, наиболее часто – преднизолоновый тест (тест положителен, если хотя бы в одной из 4 порций после внутримышечного введения 30 мг раствора преднизолона обнаруживается не менее чем двухкратное увеличение числа лейкоцитов в 1 мл мочи по сравнению с исходным). Эпителиальные клетки в норме - единичные в поле зрения. При исследовании мочевого осадка необходимо дифференцировать клетки плоского эпителия, клетки цилиндрического эпителия, и клетки почечного канальцевого эпителия (по типу эпителиальных клеток можно определить локализацию (уровень) поражения. Наличие изменений указывает, как правило, на воспалительный характер заболевания. Увеличение количества неизмененных эпителиальных клеток в осадке мочи не имеет большого клинического значения. Цилиндры – образуются в почечных канальцах. Они появляются в результате изменения свойств белка под влиянием измененной концентрации и p. H мочи. Различают: гиалиновые, зернистые, восковидные, а также эритроцитарные, лейкоцитарные и эпителиальные цилиндры. Наличие цилиндров в моче называется «цилиндрурия» и расценивается как признак патологии. Бактериурия - выделение микробов с мочой в количестве более 10⁵ в 1 мл, мочевых путей. Особое внимание обращают на присутствие грибов рода Candida, микобактерий туберкулеза. НЕОРГАНИЧЕСКИЙ ОСАДОК: кристаллы солей - кристаллы мочевой кислоты, ураты, оксалаты, фосфаты, мочекислый аммоний, углекислый кальций.

ПРИМЕР НОРМАЛЬНОГО ОАМ

КОЛИЧЕСТВЕННЫЕ МЕТОДЫ ИЗУЧЕНИЯ ОСАДКА МОЧИ 1. Позволяют определить точное количество эритроцитов, лейкоцитов и цилиндров, выделенных с мочой. 2. Выявляют скрытую (не обнаруживаемую при ориентировочной микроскопии) лейкоцитурию, которая часто наблюдается при хронических, скрытых и вялотекущих формах гломерулонефрита и пиелонефрита. 3. Помогают в дифференциальной диагностике инфекционно-воспалительных и иммуновоспалительных заболеваний почек (для многих болезней почек характерно определенное соотношение между клеточными элементами, их диссоциация: при хроническом пиелонефрите количество лейкоцитов, как правило, преобладает над числом эритроцитов (характерное соотношение может отсутствовать при калькулезном пиелонефрите), а при хроническом гломерулонефрите и артериосклерозе почек отмечается обратная зависимость). 4. Позволяют проводить динамическое наблюдение за течением заболевания и осуществлять контроль за проводимым лечением. Метод Каковского-Аддиса – определение клеточного состава в в суточной моче: v в норме лейкоцитов < 2 000, эритроцитов <1 000, не более 50000 -100000 цилиндров). Метод Амбурже - мочу собирают в течение 3 часов, оценивают экскрецию за 1 минуту v в норме лейкоцитов 2000, эритроцитов 1000, цилиндров не более 20 -50). Метод Нечипоренко определение клеточного состава на 1 мл мочи v в норме лейкоцитов 2000, эритроцитов 1000 , цилиндров не более 50 в мл мочи).

ПРОБА ЗИМНИЦКОГО (ИЗУЧЕНИЕ КОНЦЕНТРАЦИОННОЙ ФУНКЦИИ ПОЧЕК) МЕТОДИКА: Собирают за сутки 8 порций мочи. В 6 часов утра больной опорожняет мочевой пузырь, порция выливается. Начиная с 9 часов утра, точно каждые 3 часа собирают 8 порций мочи в отдельные банки (до 6 часов утра следующего дня). Все порции доставляют в лабораторию. Вместе с мочой доставляют сведения о количестве принятой за сутки жидкости. В НОРМЕ v Количество выделенной мочи за сутки составляет 1000 -2000 мл для мужчин, 1000– 1600 мл для женщин (в норме с мочой в течение суток выводится примерно 70 -80% потреблённой жидкости). v У взрослого человека колебания объема мочи в отдельных порциях - от 40 до 300 мл. v Относительная плотность мочи между максимальными и минимальными показателями может колебаться от 1005 до 1025. ПРИ ПАТОЛОГИИ Полиурия - обильное отделение мочи (более 2000 мл за сутки). Олигурия - уменьшение количества выделяемой за сутки мочи (менее 1000 мл за сутки). Анурия - резкое уменьшение (до 200 -300 мл в сутки и меньше) или полное прекращение выделения мочи. Никтурия - равенство или даже преобладание ночного диуреза над дневным (в норме не более 1/3, 1/4). Никтурия важный показатель снижения концентрационной функции почек, хотя может быть обусловлена и другими патологическими состояниями (сердечная недостаточность, несахарный диабет и т. п. ). v Гипостенурия – состояние, когда ни в одной из порции мочи плотность не превышает 1012 -1013. v Изостенурия – состояние, когда относительная плотность мочи в течение суток колеблется в узких пределах (около 1009– 1011). Резкое сужение амплитуды суточных колебаний относительной плотности мочи на ещё более низком уровне (менее 1009) получило название гипоизостенурии (встречается при тяжелой почечной недостаточности). v Гиперстенурия – состояние, когда наблюдается повышение относительной плотности мочи. v v
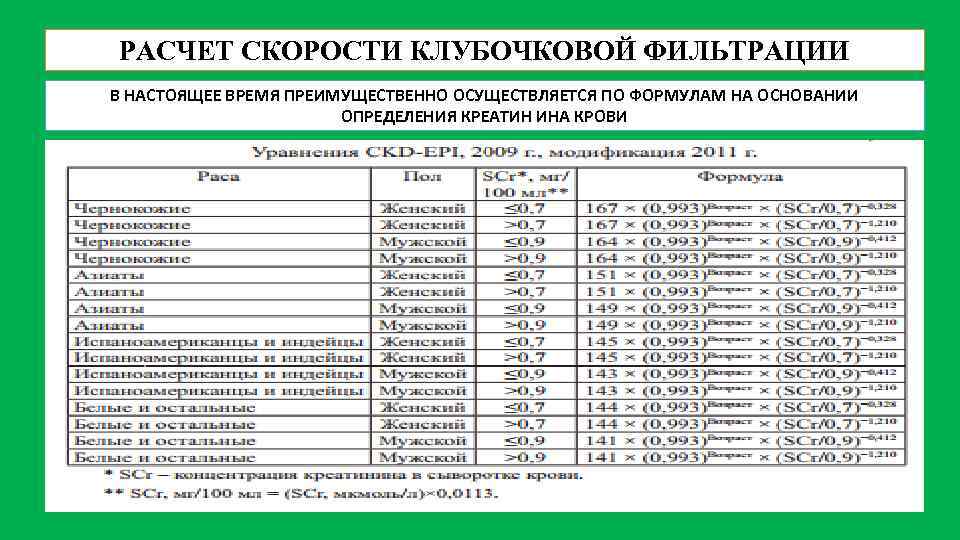
РАСЧЕТ СКОРОСТИ КЛУБОЧКОВОЙ ФИЛЬТРАЦИИ В НАСТОЯЩЕЕ ВРЕМЯ ПРЕИМУЩЕСТВЕННО ОСУЩЕСТВЛЯЕТСЯ ПО ФОРМУЛАМ НА ОСНОВАНИИ ОПРЕДЕЛЕНИЯ КРЕАТИН ИНА КРОВИ
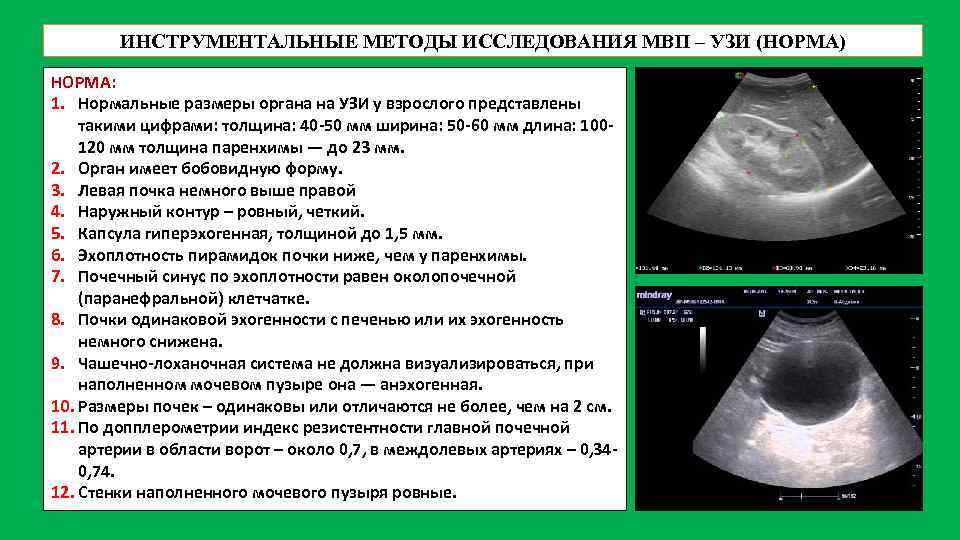
ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ МВП – УЗИ (НОРМА) НОРМА: 1. Нормальные размеры органа на УЗИ у взрослого представлены такими цифрами: толщина: 40 -50 мм ширина: 50 -60 мм длина: 100120 мм толщина паренхимы — до 23 мм. 2. Орган имеет бобовидную форму. 3. Левая почка немного выше правой 4. Наружный контур – ровный, четкий. 5. Капсула гиперэхогенная, толщиной до 1, 5 мм. 6. Эхоплотность пирамидок почки ниже, чем у паренхимы. 7. Почечный синус по эхоплотности равен околопочечной (паранефральной) клетчатке. 8. Почки одинаковой эхогенности с печенью или их эхогенность немного снижена. 9. Чашечно-лоханочная система не должна визуализироваться, при наполненном мочевом пузыре она — анэхогенная. 10. Размеры почек – одинаковы или отличаются не более, чем на 2 см. 11. По допплерометрии индекс резистентности главной почечной артерии в области ворот – около 0, 7, в междолевых артериях – 0, 340, 74. 12. Стенки наполненного мочевого пузыря ровные.
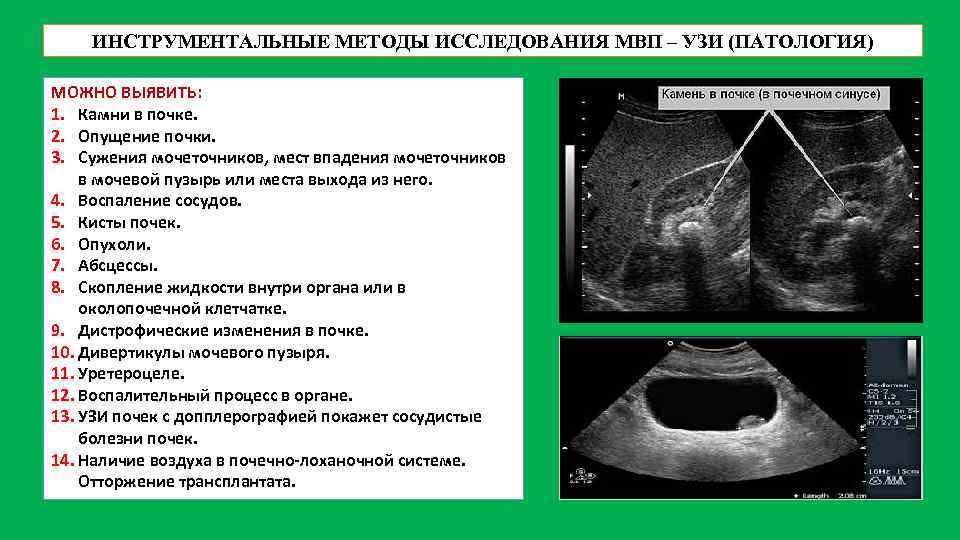
ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ МВП – УЗИ (ПАТОЛОГИЯ) МОЖНО ВЫЯВИТЬ: 1. Камни в почке. 2. Опущение почки. 3. Сужения мочеточников, мест впадения мочеточников в мочевой пузырь или места выхода из него. 4. Воспаление сосудов. 5. Кисты почек. 6. Опухоли. 7. Абсцессы. 8. Скопление жидкости внутри органа или в околопочечной клетчатке. 9. Дистрофические изменения в почке. 10. Дивертикулы мочевого пузыря. 11. Уретероцеле. 12. Воспалительный процесс в органе. 13. УЗИ почек с допплерографией покажет сосудистые болезни почек. 14. Наличие воздуха в почечно-лоханочной системе. Отторжение трансплантата.

ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ – ЛУЧЕВЫЕ МЕТОДЫ Ангиография почечных 1. При остром пиелонефрите артерий: при выполнении снимков При хроническом пиелонефрите на ранних на вдохе и выдохе стадиях определяют позволяет определить ограничения подвижности уменьшение количества мелких ветвей сегментарных артерий почек на стороне вплоть до их исчезновения. На поражения. поздних стадиях тень почки 2. При хроническом маленькая, отсутствует пиелонефрите граница между корковым и обнаруживается снижение мозговым слоями, отмечают тонуса верхних деформацию и сужение сосудов, мочевыводящих путей, уменьшение их количества уплощенность и (картина «обгорелого дерева» ). закругленность углов Однако при диагностике форниксов, сужение и пиелонефрита ангиографию не вытянутость шеек, относят к рутинным методам. раздвинутость чашечек. Экскреторная урография. Компьютерная томография (КТ) позволяет определить плотность паренхимы, состоя ние лоханок, сосудистой ножки, пара нефральной клетчатки. Цистография проводится для обнаружения пузырно мочеточни ковых рефлюксов и внутрипу зырной обструкции. Изотопная динамическая ренография отмечают увеличение времени максимального накопления радиофармпрепарата, снижение высоты ренографической кривой, замедление выведения. Как правило, изменения асимметричны.
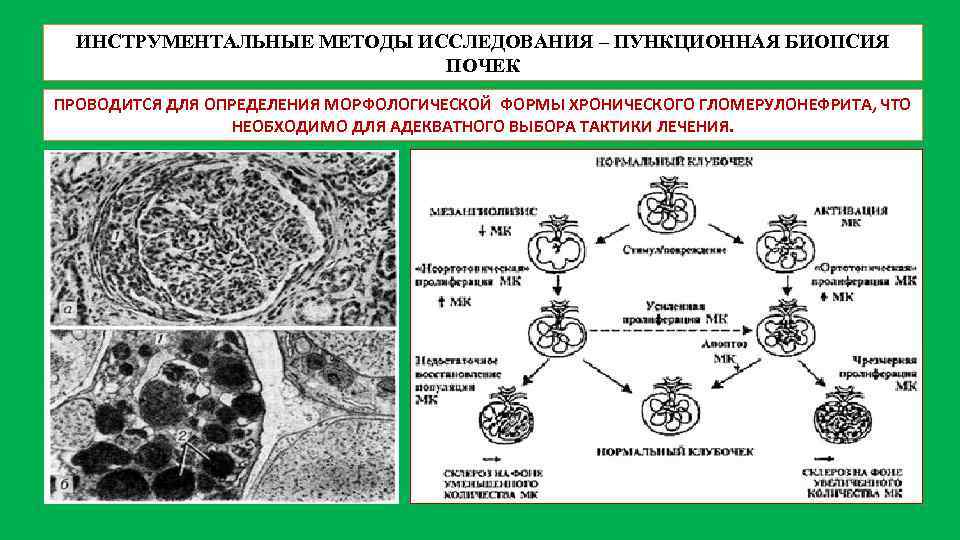
ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ – ПУНКЦИОННАЯ БИОПСИЯ ПОЧЕК ПРОВОДИТСЯ ДЛЯ ОПРЕДЕЛЕНИЯ МОРФОЛОГИЧЕСКОЙ ФОРМЫ ХРОНИЧЕСКОГО ГЛОМЕРУЛОНЕФРИТА, ЧТО НЕОБХОДИМО ДЛЯ АДЕКВАТНОГО ВЫБОРА ТАКТИКИ ЛЕЧЕНИЯ.
ПРОПЕДЕВТИКА, ПОЧКИ - ОБСЛЕДОВАНИЕ.pptx