лекц.ТР.ГРУДИ.испр.pptx
- Количество слайдов: 74

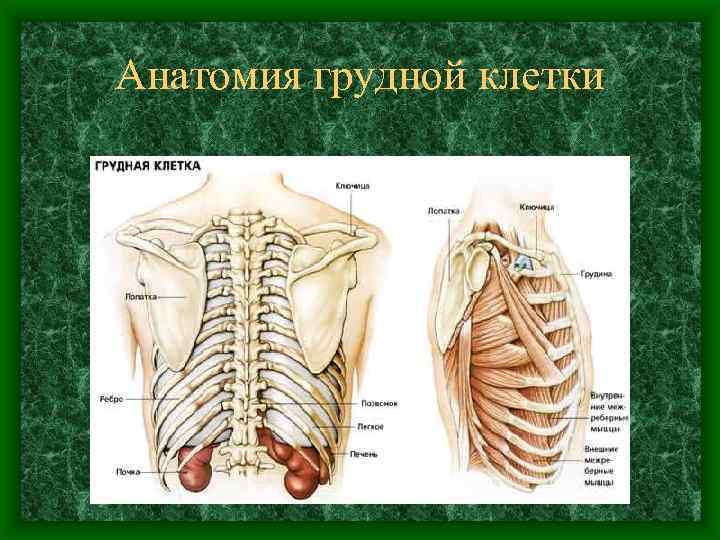
Анатомия грудной клетки

Стандарт медицинской помощи больным с множественными травмами органов грудной полости • Модель пациента • Категория возраста: взрослые • Нозологическая форма: множественные травмы • • • грудной полости Код по МКБ 10: S 27. 7 Фаза: острое состояние Стадия: первое обращение Осложнения: вне зависимости от осложнений Условия оказания: скорая медицинская помощь

Механизм повреждения сдавление в передне заднем направлении • При тяжелых повреждениях возникает синдром «раздавленная грудь). Переломы ребер с обеих сторон, тяжелые изменения со стороны легких

Тупая травма ребер на относительно ограниченном пространстве • Возникают двойные переломы ребер, флотирующий сегмент, парадоксальное движение этого сегмента «парадоксальное дыхание»

Локальное воздействие травмирующего агента • Наиболее частый механизм травмы. Концы ребер смещаются внутрь и повреждают плевру и легкое

Наиболее частые осложнения травмы груди • Пневмоторакс – наличие воздуха или газа в плевральной полости • Гемоторакс – скопление крови в плнвральной полости
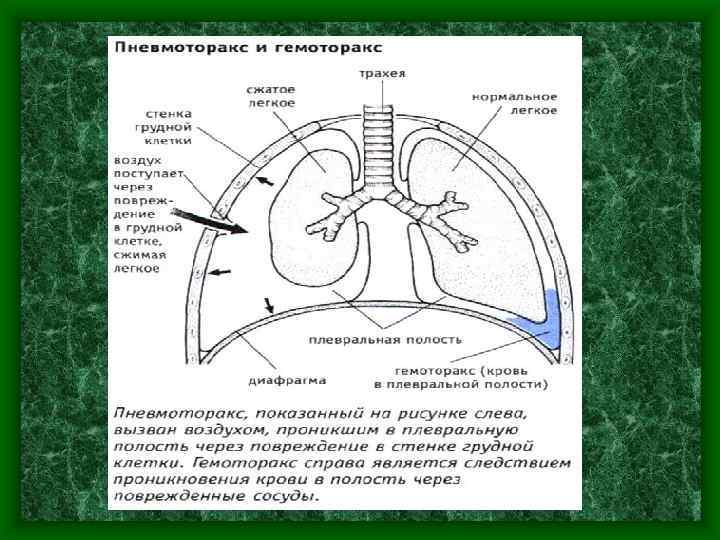
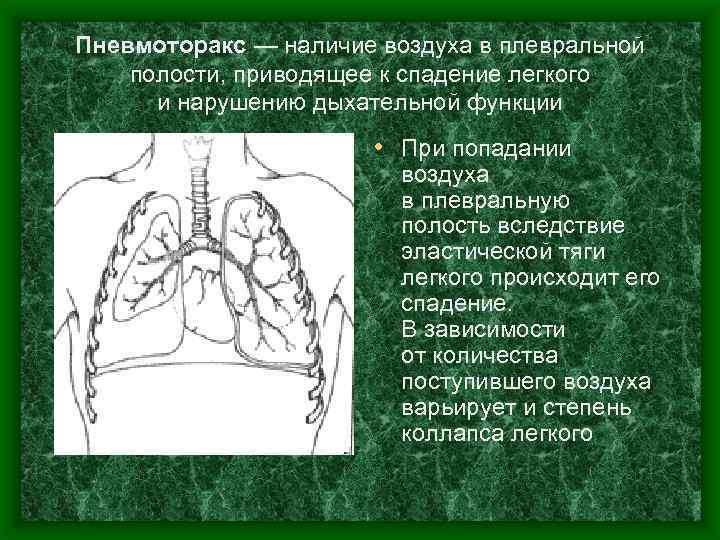
Пневмоторакс — наличие воздуха в плевральной полости, приводящее к спадение легкого и нарушению дыхательной функции • При попадании воздуха в плевральную полость вследствие эластической тяги легкого происходит его спадение. В зависимости от количества поступившего воздуха варьирует и степень коллапса легкого
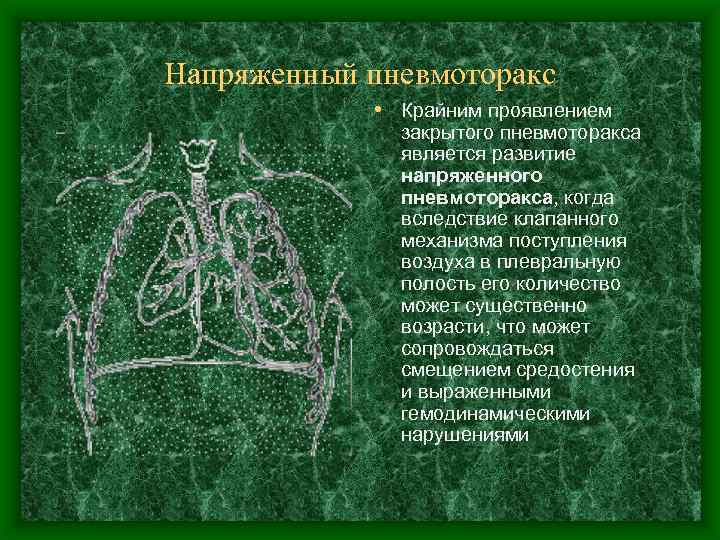
Напряженный пневмоторакс • Крайним проявлением закрытого пневмоторакса является развитие напряженного пневмоторакса, когда вследствие клапанного механизма поступления воздуха в плевральную полость его количество может существенно возрасти, что может сопровождаться смещением средостения и выраженными гемодинамическими нарушениями
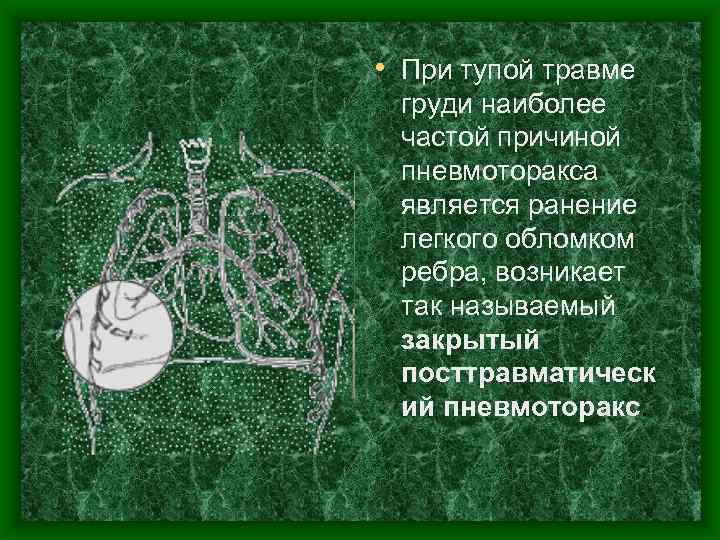
• При тупой травме груди наиболее частой причиной пневмоторакса является ранение легкого обломком ребра, возникает так называемый закрытый посттравматическ ий пневмоторакс.
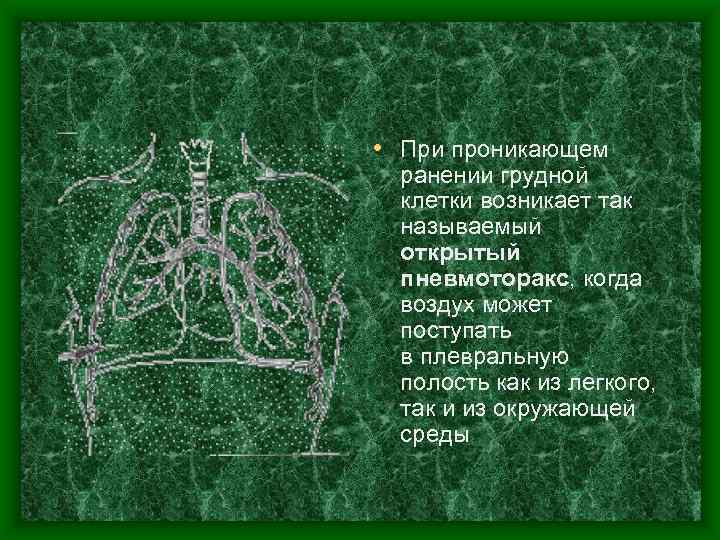
• При проникающем ранении грудной клетки возникает так называемый открытый пневмоторакс, когда воздух может поступать в плевральную полость как из легкого, так и из окружающей среды

Переломы ребер Определения: Термин «верхние» ребра относится к первым трем ребрам. Термин «средние « ребра относится к шести средним ребрам. Термин «нижние» ребра относится к последним трем ребрам.

Клиническая картина переломов ребер • Выраженная точечная болезненность над ребром при пальпации • При сдавливании грудной клетки вдали от места перелома возникает боль в области перелома • Крепитация отломков

1. 1 Диагностика Сбор жалоб в анамнезе общетерапевтический Визуальный обзор общетерапевтический Пальпация общетерапевтическая Перкуссия общетерапевтическая Аускультация общетерапевтическая Измерения частоты дыхания Измерения частоты сердцебиения Исследование пульса Измерение А/Д на периферических сосудах Регистрация ЭКГ, её расшифровка 1 1 1 1 1

Переломы верхних ребер Наступают при значительном силовом воздействии, т. к. ребра хорошо защищены ключицами, лопатками и мышцами плеча. Летальные исходы отмечаются в 36% случаев и обусловлены повреждением органов грудной клетки В 6% случаев повреждаются магистральные сосуды. Часто встречаются нарушения функции плечевого сплетения

Переломы средних ребер • Часто встречаются повреждения легких

Переломы нижних ребер • У 10% пациентов с правосторонними переломами диагностируют повреждения печени • У 20% пациентов с левосторонними переломами диагностируют повреждения селезенки

Двойные переломы ребер (патофизиология) • Формируется «плавающий» фрагмент • Фрагмент движется пародоксально: при вдохе • • • втягивается, при выдохе выпячивается При попытке вентиляции газ перемещается из одного легкого в другое, но не имеет сообщения с наружной средой Ушиб легкого Смещается средостение, что приводит к уменьшению венозного возврата крови Необходима особая иммобилизация Смертность 10% и выше

Двойные переломы ребер • Множественные переломы соседних ребер, встречающиеся довольно редко, приводят к образованию «болтающегося» сегмента грудной клетки, что проявляется парадоксальными дыхательными движениями этой части грудной стенки, затруднением дыхания и гипотензией. Видимые признаки ушиба грудной стенки или экхимозы помогают в распознавании переломов ребер, являющихся причиной возникновения «болтающегося» , «плавающего» сегмента

Диагностика повреждений бронхов • Для постановки диагноза необходимо проведение бронхоскопии, причем методом выбора является исследование ригидным бронхоскопом с анестезией. Если же ребенок интубирован, то целесообразно применение фиброоптического бронхоскопа. Трахеобронхиальное повреждение выявляется при осмотре трахеи и бронхов. Однако в тех случаях, когда данный вид травмы очевиден по клиническим признакам и диагноз не вызывает сомнений, может понадобиться немедленная торакотомия без предварительной бронхоскопии

2. 2. лечение из расчёта 30 минут • Внутривенное введение лекарственных средств Ингаляторное введение лекарственных средств и кислорода Эндотрахеальное введение лекарственных средств Установка воздуховода Отсасывание слизи из носа интубация трахеи Искусственная вентиляция лёгких Аспирация воздуха из плевральной полости Иммобилизация при травме позвоночника Транспортировка пациента службой скорой помощи вне медицинского учреждения

Фармакологическая группа Анальгетики, нестероидные противовоспалительные препараты 1 Ненаркотические анальгетики, нестероидные противовоспалительные 0, 5 средства ( Лорниксикам – 8 мг, кеторолак 30 мг ) Наркотические анальгетики ( морфин) 1 Электролиты, средства коррекции кислотного равновесия Натрия хлорид 400 мл Препараты плазмы (Декстроза 400 мл ) 0, 5 Вазопрессорные средства (Допамин – 10 мг, Норэпинефрин 4 мг ) 1

Рентгенография грудной клетки • Проводят, чтобы исключить сопутствующий гемо или пневмоторакс • В 50% случаев переломы ребер остаются незамеченными, за исключением верхних ребер

Рентгенография ребер • Используют косые проекции, что позволяет увеличить информативность метода при диагностике переломов ребер • Обычно можнл обойтись без этого исследования, т. к. лечение может быть основано на результатах клинической диагностики переломов ребер

Особые группы • При разрыве легкого вентиляция под • • положительным давлением может привести к напряженному пневмотораксу У детей переломы ребер возникают при очень сильном ударе т. к. грудная клетка ребенка эластичная У стариков и беременных женщинболее вероятно развитие гипоксии и гиповентиляции из за меньших функциональных резервов

Экстренные мероприятия • Пациентам с нестабильной гемодинамикой после • • довательно выполняют следующие мероприятия, пока не стабилизируются физиологические показатели: Пункционная декомпрессия при напряженном пневмотораксе Немедленно интубируют трахею Инфузионная терапия Торакоцентез в условиях сельской больницы

Ушиб сердца классификация по Е. А. Вагнеру 1 период. Первично рефлекторная реакция на травму, 3 дня. 2 период. Неспецифический миокардит с признаками воспалительного процесса в миокарде, 21 – 25 дней. 3 период. Максимальная адаптация и компенсация нарушенных функций – фактически выздоровление. 4 период. Исходов (миокардиосклероз, аневризма сердца, сердечная декомпенсация, коронарная недостаточность).

Клинические признаки ушиба сердца • Признаки ушиба сердца (миокардиодистрофии) проявляются не сразу, а спустя, как правило, 1 3 дня после травмы, т. е. Условно можно различить остро наступивший ушиб сердца и развившуюся после этого миокардиодистрофию. Необходимо отделить с мы , обусловленные травматическим поражением левой половины грудной клетки и развитием как ранних, так и поздних осложнений (пневмоторакс, гемоторакс, травматическую пневмонтю и т. д. ). Поэтому следует проводить целенаправленный расспрос и тщательное физикальное расследование ССс мы у всех пострадавших, особенно с политравмой

Клинические признаки ушиба сердца Локализация травмы Травма груди с локализацией в обл. сердца или лев. половины гр. клетки Направление удара Чаще всего то грудины к позвоночнику Сила травмы Сильная травма грудной клетки Быстрое, спустя 2 3 часа, реже 1 2 дня после травмы Начало заболевания Изменения ЭКГ Всегда имеются изменения зубца Т, сегмента в 1 2 отведениях Типы нарушений центральной гемодинамики Эукинетический с переходом в гипокинетическую и нормализацией к 10 – 14 дню Изменения А/Д Чаще нормальное, реже понижено Нарушения ритма Сразу после травмы сократимость миокарда Может отсутствовать или умеренно снижено в ближайшее время

Клинические признаки ушиба сердца • Боль в груди является самой частой жалобой, её отмечают все больные. Она может быть обусловлена ушибом сердца, грудной клетки, переломами костного каркаса. Сразу после травмы боли в сердце отмечали только 5% пострадавших, в первые часы уже 16%, а к концу 1 2 3 суток сжимающие, щемя щие боли были постоянными уже у большинства. Они не снимались приёмом нитроглицерина, но прохо дили после наложения горчичников на область сердца. Ни у одного боли не ирради ировали в шею, нижнюю челюсть, т. е. Те единичные случаи типичных приступов стенокардии имели в анамнезе ищемическую болезнь сердца.

Ушиб сердца аускультативно • Снижение звучания тонов сердца, преходящий систолический шум на верхушке. Через 24 часа – шум трения перикарда.

Ушиб сердца морфологические признаки • Всегда имеется очаг кровоизлияния в одной из стенок левого или правого желудочков.

Ушиб сердца – данные ЭКГ • Данные ЭКГ всегда различны в зависимости от вида травм(сочетанных), так при ЧМТ нарушения проводимости вплоть до полной поперечной блокады. • Чаще всего изменения зубца ST его изоэлектричность, затем двухфазность, а через 3 5 дней –отрицательный расширенный зубец ST. Депрессия ST – чаще его косое смещение вверх, величина депрессии от 2 до 8 мм. • Ушиб сердца как таковой уже к концу 1 суток переходит в миокардиодистрофию и характер ЭКГ меняется, в частности смещение зубца ST отмечается реже

Ушиб сердца нарушения обмена • Тяжёлая травма груди сопровождается значительными нарушениями всех видов обмена. Изменения углеводного обмена на одном из первых мест. Известно, что глюкоза является единственно возможным источником энергии в анаэробных условиях и основным энергетическим субстратом репаративной ткани.

Экстренные мероприятия при ушибе сердца 1. Борьба с гипокалиемией. 2. ГБО. 3. Строфантин 0, 5 1 мл. 0, 05% в физ. р ре является патогенетически обоснованным препаратом, т. к. понижает содержание адреналина и норадреналин. 4. Фентантин синтетический заменитель морфина, дроперидол понижают активность симпатико адреналовой системы. 5. Проведение загрудинных блокад способствует профи лактике и лечению аритмий, а также купированию болей от переломов ребер и повреждений плевры.

Травма груди у детей • Будучи редким повреждениями – 4, 4% • Обусловливают высокую летальность 26%

Травма груди у детей обстоятельства (механизм) • Автомобильно пешеходная 37% • Авария, будучи пассажиром, 31% • Другие, в том числе проникающие (оружие, стекло и т. д. ), 30%

Тяжесть травмы груди у детей очень высока потому, что • У них в 82% сочетанные повреждения из них 58% комбинация с ЧМТ • Коэффициент травмы ( КТр) 10, 8 у детей, 14, 8 – у взрослых. Коэффициент тяжести травмы (КТТр) 26, 7 – у детей, 7, 3 у взрослых Из них 72% требуют госпитализации Смертность в 20 раз выше, чем при других видах травмы ( 26% против 1, 5%)

Летальность при травме груди у детей • • • Смерть наступала в первые 3 дня При изолированной травме 5% При повреждении двух областей 28, 6% При повреждении трёх областей 32, 6% Сочетание грудь голова 35% При множественных торакальных повреждениях 50% • Общая смертность у детей в 2 раза выше, чем у взрослых • «поздние» смерти у детей 1%, у взрослых 20% Оперативное лечение у детей потребовалось лишь в 7% при огнестрельных ранениях

Особенности клиники • Переломы ребер у детей 32% • Переломы ребер у взрослых 75% • Двойные переломы (болтающаяся грудь) у детей – 1%, у взрослых – 10% • Повреждения лёгких и средостения у детей могут быть при отсутствии переломов ребер (эластичность ребер)

Анатомические особенности груди у детей • Грудная клетка очень податлива • Переднезадние размеры меньше • Поэтому напряженный пневмоторакс быстро смещает сердце, что приводит к перегибу сосудов, сдавлению другого легкого

Осложнения (реакция на травму) у детей • Одна из самых обычных и ранних реакций ребенка на травму — аэрофагия и тахипноэ. Возникающее в результате этого растяжение желудка уменьшает экскурсии диафрагмы и затрудняет дыхание. Ситуация еще более усугубляется присоединяющейся рефлекторной кишечной непроходимостью. Для уменьшения растяжения желудка и предотвращения аспирации необходимо введение назогастрального зонда.

Экстренные мероприятия • Ограничивает экскурсии диафрагмы и пневмоперитонеум, возникающий в некоторых случаях в результате перфорации желудка или тонкой кишки. В подобной ситуации, при наличии резко выраженного напряженного пневмоперитонеума, может не только понадобиться, но и явиться жизнеспасающей пункция брюшной полости и аспирация воздуха через иглу.

экстренные мероприятия В то же время среди пациентов с повреждениями грудной клетки переломы ребер были в 32% случаев. Дети с переломами ребер обычно находятся в более тяжелом состоянии, чем те, у которых данный вид повреждения отсутствует. Степень физиологических расстройств, обширность анатомических повреждений и летальность прогрессивно возрастают параллельно увеличению количества сломанных ребер. При этом локализация и уровень переломов не играют существенной роли в отношении сочетанного повреждения крупных сосудов или средостения.

• Переломы ребер встречаются более часто, чем обычно принято считать. Около 70% данного вида травмы возникают в дорожно транспортных происшествиях, в то время как у детей младше 3 лет 63% случаев переломов ребер являются следствием жестокого обращения с детьми. Переломы ребер проявляются локальной болью, которая ведет к ограничению дыханий и респираторным расстройствам, связанным с ушибом легочной паренхимы.

• Легкие боли могут быть сняты медикаментозной анальгезией, однако при тяжелых сильных болях следует провести межреберную блокаду новокаином. Переломы ребер иногда вызывают пневмоторакс и кровотечение в результате повреждения плевры или межреберных сосудов. Заживление сломанных ребер обычно происходит в течение 6 недель. Перелом грудины у детей возникает очень редко.

Двойные переломы ребер • Парадоксальные дыхательные движения этой части грудной клетки обусловлены характерным для данной травмы отрицательным внутригрудным давлением на вдохе и положительным — на выдохе. Недостаточная вентиляция приводит к гипоксии. Возникающее в этой ситуации смещение подвижного средостения вызывает ухудшение системного венозного возврата к сердцу и сдавление противоположного легкого. Ушиб легкого на стороне поражения ведет к дальнейшему ухудшению газообмена. Лечение заключается в эндотрахеальной интубации, вентиляционной поддержке и оксигенации

Ушиб легкого • Слепая травма грудной клетки может вызвать ушиб легкого с паренхиматозным кровотечением и отеком. Результатом этого вида повреждения является гипоксия и увеличение внутрилегочного шунтирования, что ведет к развитию дыхательной недостаточности. Поражение паренхимы обусловливает транссудацию жидкости и крови в альвеолы, что в свою очередь нарушает соотношение вентиляции/перфузии и ухудшает оксигенацию. Попытки в данной ситуации улучшить вентиляцию путем увеличения инфляционного давления могут привести к баротравме и в конечном счете — к легочному фиброзу

Ушиб легкого • Хороший эффект оказывает эндотрахеальная интубация и искусственная вентиляция с положительным давлением конца выдоха. Закрепить успешность проведения вентиляционной терапии, которая может потребоваться в течение длительного периода времени, помогает нейромышечная блокада. . Характер антибиотикотерапии, преследующей цель лечения инфекции поврежденной паренхимы, определяется флорой, высеваемой из легочного аспирата.

Ушиб легкого • Наиболее объективное подтверждение травмы легочной паренхимы обеспечивается компьютерной томографией. В частности, при КТ исследовании становится очевидным пневмоторакс, который может быть не диагностирован по обычным обзорным рентгенограммам. Что касается клинических симптомов, которые должны вызывать подозрение на внутрилегочное поражение, то к ним относятся прежде всего признаки гипоксии (Ро 2 < 100 мм Hg и FIO 2 = 1) на фоне нормальной картины на обычной рентгенограмме грудной клетки.

Ушиб легкого • По данным Детского Национального Медицинского Центра ушиб легкого — наиболее частое торакальное повреждение в детском возрасте. Летальность при ушибе одной доли составляет 15%, при поражении нескольких долей она возрастает до 43%. Осторожная санация дыхательных путей в сочетании с физиотерапией позволяет предупредить развитие пневмонии в по врежденном легочном сегменте. Исследование отделяемого из трахеи способствует осуществлению целенаправленной антибиотикотерапии уже на ранних этапах лечения.

Осложнения при травмах груди • Пневмоторакс, гемоторакс и гемопневмоторакс встречаются при травме грудной клетки с одинаковой частотой, однако при наличии крови в плевральной полости отмечается наибольшая летальность (57, 1%)

Пневмоторакс • Пневмоторакс в детском возрасте иногда протекает бессимптомно. При осмотре и физикальном обследовании можно выявить ссадины грудной стенки, подкожную эмфизему, ослабление или отсутствие дыхания на стороне поражения и гиперрезонанс при перкуссии. Иногда отчетливо определяется смещение трахеи в противоположную сторону

пневмоторакс • Из признаков дыхательной недостаточности отмечаются тахипноэ, бледность и цианоз. Рентгенограмма грудной клетки выявляет воздух в плевральной полости и коллабированное легкое. • Торакоцентез и дренирование сразу улучшают состояние ребенка. Травма грудной клетки может сопровождаться травматической асфиксией. Иногда при этом повреждаются и прилежащие органы брюшной полости.

пневмоторакс • При бессимптомном пневмотораксе, когда легкое спадается менее, чем на 15% своего объема, показано наблюдение без дренирования, поскольку воздух может спонтанно рассосаться. Если же имеются признаки гипоксии, а также в тех случаях, когда необходима искусственная вентиляция, следует поставить дренаж в плевральную полость, выбрав трубку соответствующего диаметра

Напряженный пневмоторакс • Напряженный пневмоторакс приводит не только к коллапсу легкого на стороне поражения, но и к смещению средостения, а также сдавлению противоположного легкого и опущению диафрагмы на стороне поражения. Значительная дислокация медиастинальных структур ведет к перегибу полой вены, уменьшению системного венозного возврата к сердцу и сердечного выброса, а также к потенциально летальному сердечно сосудистому коллапсу. В подобной ситуации необходима очень срочная пункция плевральной полости и аспирация воздуха с незамедлительным введением дренажной трубки

Напряженный пневмоторакс • Напряженный пневмоторакс следует подозревать у любого ребенка с травмой грудной клетки при наличии признаков респираторного дистресса и шока. Напряженный пневмоторакс иногда развивается не сразу, а несколько позже, вслед за интубацией, поскольку при вентиляции у детей со скрытым повреждением легочной паренхимы может развиться положительное давление

гемоторакс • Повреждение крупных сосудов не характерно для детского возраста, поскольку у детей редко бывают проникающие ранения. Однако гемоторакс может возникнуть и в результате перелома ребра с повреждением межреберной артерии. Массивная кровопотеря в грудную полость приводит к выраженной гипотензии. При лечении гемоторакса очень важно до постановки торакостомической трубки обеспечить доступ в вену, ибо быстрая эвакуация крови из плевральной полости может усугубить гиповолемию и даже привести к остановке сердца. Развитие у ребенка с травмой грудной клетки гипотензии без каких либо видимых признаков кровопотери должно вызывать подозрение на гемоторакс, часто сочетающийся с пневмотораксом

гемоторакс • Эвакуацию крови из плевральной полости лучше всего осуществлять через торакостомическую трубку, введенную по среднеаксиллярной линии. Адекватное дренирование способствует расправлению легкого и позволяет контролировать кровопотерю. Выделение крови через трубку со скоростью 1— 2 мл/кг/час требует торакотомии для осуществления непосредственного гемостаза. При наличии «под рукой» реинфузионной системы возможна аутотрансфузия аспирированной крови. При неадекватном дренировании оставшаяся в грудной клетке кровь может привести в последующем к фибротораксу с поражением легкого и развитию сколиоза. Для профилактики этих осложнений иногда требуется операция декортикации плевры, осуществляемая с целью удаления из плевральной полости организовавшейся крови.

хилоторакс • Проникнув из брюшной полости в грудную, лимфатический проток располагается справа от аорты, пересекая затем среднюю линию слева от средней трети пищевода и вливаясь в венозную систему в области слияния левой подключичной и внутренней яремной вен.

хилоторакс • Разрыв грудного протока приводит к скоплению лимфы в средостении или в плевральной полости. Диагноз, как правило, ставится поздно, поскольку для того, чтобы вызвать дыхательные расстройства, лимфа должна накопиться в значительном количестве. Диагноз хилоторакса становится очевидным, когда при аспирации из грудной клетки выделяется белая мутная жидкость, содержащая жир.

хилоторакс • Первоначальное лечение состоит в дренировании плевральной полости в сочетании с оральным введением триглицеридов или тотальным парентеральным питанием с целью уменьшения лимфотока. Эмпиема при хилотораксе возникает редко, поскольку лимфа обладает бактериостатическими свойствами. Если в течение 4— 6 недель консервативное лечение оказывается безуспешным, то показана операция перевязки грудного протока.

ПОВРЕЖДЕНИЯ ТРАХЕИ И БРОНХОВ • В связи с низкой частотой проникающих ранений у детей, повреждение трахеи и главных бронхов встречается редко и возникает, как правило, при раздавливающей (краш) травме, когда на грудную клетку ребенка падают какие либо очень тяжелые предметы. Разрыв трахеобронхиального дерева следует подозревать в тех случаях, когда через торакостомическую трубку, поставленную в связи с пневмотораксом, отмечается постоянное массивное выделение воздуха. Другие признаки этого повреждения — медиастинальная или подкожная эмфизема, кровохарканье, напряженный пневмоторакс и обширный ателектаз.

хилоторакс • Травматический хилоторакс возникает как результат разрыва грудного протока при переразгибании туловища. При проникающей травме проток повреждается редко. Он может также быть травмирован ятрогенно во время операции, когда осуществляется мобилизация пищевода с целью ликвидации трахеопищеводного свища или при кардиохирургическом вмешательстве

Открытый пневмоторакс • Проникающая травма иногда приводит к такому редкому повреждению, как открытый пневмоторакс или «подсасывание» воздуха через рану грудной стенки. При наличии сквозного отверстия в груд ной стенке воздух как входит в плевральную полость, так и выходит наружу, в результате чего не может быть создано отрицательное внутригрудное давление, что ведет к серьезным нарушениям вентиляции. В таком случае необходимо ушивание раны с целью восстановления герметичности грудной клетки, постановка дренажной трубки через отдельный прокол в стороне от раны и введение антибиотиков

ПОВРЕЖДЕНИЯ ТРАХЕИ И БРОНХОВ • В связи с низкой частотой проникающих ранений у детей, повреждение трахеи и главных бронхов встречается редко и возникает, как правило, при раздавливающей (краш) травме, когда на грудную клетку ребенка падают какие либо очень тяжелые предметы. Разрыв трахеобронхиального дерева следует подозревать в тех случаях, когда через торакостомическую трубку, поставленную в связи с пневмотораксом, отмечается постоянное массивное выделение воздуха. Другие признаки этого повреждения — медиастинальная или подкожная эмфизема, кровохарканье, напряженный пневмоторакс и обширный ателектаз.

ТРАВМАТИЧЕСКАЯ АСФИКСИЯ • Травматическая асфиксия возникает в результате непосредственного сдавления грудной клетки или верхних отделов живота, что происходит в тех случаях, когда на упавшего ребенка наступают ногами (давка в толпе) или он попадает под колеса машины. В такой ситуации состояние надвигающегося ужаса обычно приводит к рефлекторному закрытию голосовой щели, напряжению торакоабдоминальных мышц и глубокому вдоху.

Лечение разрыва бронхов • При поражении верхних отделов трахеи производится ее ушивание и трахеостомия. При низких трахеальных или бронхиальных повреждениях лучшим доступом является срединная стернотомия. Обширное поражение бронха иногда требует резекции соответствующей доли легкого. Поздним осложнением подобного вмешательства может быть стеноз дыхательных путей.

ТРАВМАТИЧЕСКАЯ АСФИКСИЯ • Травматическая асфиксия возникает в результате непосредственного сдавления грудной клетки или верхних отделов живота, что происходит в тех случаях, когда на упавшего ребенка наступают ногами (давка в толпе) или он попадает под колеса машины. В такой ситуации состояние надвигающегося ужаса обычно приводит к рефлекторному закрытию голосовой щели, напряжению торакоабдоминальных мышц и глубокому вдоху.

Патогенез травматической асфиксии • Давление, оказываемое на грудную клетку, передается в нижнюю и верхнюю полые вены, по скольку в легочных венах отсутствуют клапаны. Лицо и шея становятся цианотичными, а на голове, шее, грудной клетке и иногда на руках появляются петехии. Часто развивается периорбитальный отек, а также геморрагии, субконъюнктивальные и в сетчатку. Ребенок не ориентируется в пространстве, отмечается тахипноэ, кровохарканье или дыхательная недостаточность

Диагноз травматической асфиксии • для травматической асфиксии характерно несоответствие внешнего вида головы и шеи по сравнению с нижней частью туловища: верхние отделы выглядят полнокровными, в то время как нижние — бледными. Данный вид травмы может сочетаться с ушибом легкого, сердца, повреждением печени. Травматическая асфиксия обычно самостоятельно купируется и в те чение нескольких недель ее признаки исчезают

Ушиб миокарда • При слепой травме у детей ушиб миокарда возникает редко. Обычно он достаточно локализован и проходит спонтанно. На электрокардиограмме (ЭКГ) при этом отмечается изменение зубцов ST T или признаки нарушения проводимости. Наиболее чувствительный показатель повреждения сердца — повышение активности креатинфосфокиназы (КФК),

ДИАФРАГМА • Тяжелая тупая травма нижних отделов грудной клетки или верхних — живота может привести к повреждению диафрагмы, наиболее часто с левой стороны. Это повреждение возникает чрезвычай но редко и, как правило, в дорожно транспортных происшествиях на высокоскоростных магистралях. Очень мощное повышение внутрибрюшного давления приводит к разрыву диафрагмальной мышцы, в результате чего органы брюшной полости перемещаются в грудную клетку
лекц.ТР.ГРУДИ.испр.pptx