Анафилактический шок.pptx
- Количество слайдов: 21
 АНАФИЛАКТИЧЕСКИЙ ШОК
АНАФИЛАКТИЧЕСКИЙ ШОК
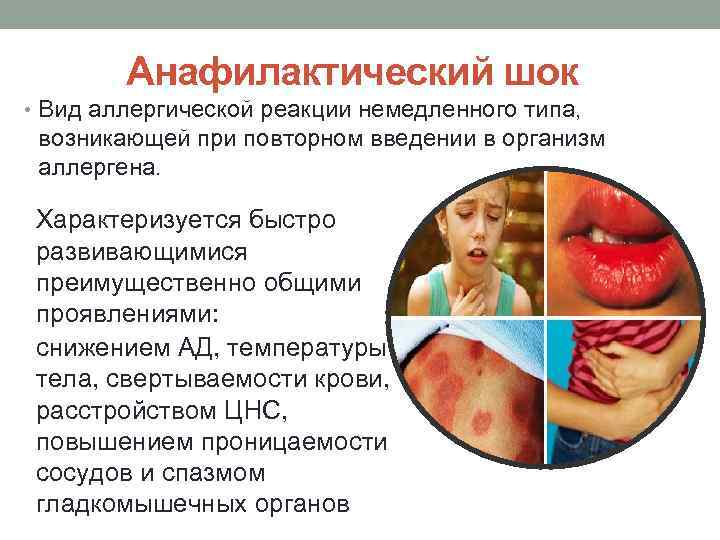 Анафилактический шок • Вид аллергической реакции немедленного типа, возникающей при повторном введении в организм аллергена. Характеризуется быстро развивающимися преимущественно общими проявлениями: снижением АД, температуры тела, свертываемости крови, расстройством ЦНС, повышением проницаемости сосудов и спазмом гладкомышечных органов
Анафилактический шок • Вид аллергической реакции немедленного типа, возникающей при повторном введении в организм аллергена. Характеризуется быстро развивающимися преимущественно общими проявлениями: снижением АД, температуры тела, свертываемости крови, расстройством ЦНС, повышением проницаемости сосудов и спазмом гладкомышечных органов
 Термин "анафилаксия" (греч. ana—обратный и phylaxis—защита) был введен P. Portier и C. Richet в 1902 г. для обозначения необычной, иногда смертельной реакции у собак на повторное введение им экстракта из щупалец актиний. Аналогичную анафилактическую реакцию на повторное введение лошадиной сыворотки у морских свинок описал в 1905 г. русский патолог Г. П. Сахаров. Вначале анафилаксия считалась экспериментальным феном. Затем аналогичные реакции были обнаружены у людей. Их стали обозначать как анафилактический шок. Частота анафилактического шока у людей за последние 30— 40 лет увеличилась, что является отражением общей тенденции увеличения заболеваемости аллергическими болезнями.
Термин "анафилаксия" (греч. ana—обратный и phylaxis—защита) был введен P. Portier и C. Richet в 1902 г. для обозначения необычной, иногда смертельной реакции у собак на повторное введение им экстракта из щупалец актиний. Аналогичную анафилактическую реакцию на повторное введение лошадиной сыворотки у морских свинок описал в 1905 г. русский патолог Г. П. Сахаров. Вначале анафилаксия считалась экспериментальным феном. Затем аналогичные реакции были обнаружены у людей. Их стали обозначать как анафилактический шок. Частота анафилактического шока у людей за последние 30— 40 лет увеличилась, что является отражением общей тенденции увеличения заболеваемости аллергическими болезнями.
 Этиология Прием лекарственных препаратов (особенно часто: пенициллин, сульфаниламиды, стрептомицин, тетрациклин, производные нитрофурана, амидопирин, аминофиллин (эуфиллин, диафиллин), барбитураты, антигельминтные препараты, тиамина гидрохлорид, глюкокортикостероиды, местные анестетики — новокаин, препараты для наркоза — тиопентал натрия, диазепам и др. , рентгенконтрастные и другие йодсодержащие вещества). Введение препаратов крови. Пищевые продукты (чаще всего: куриные яйца, кофе, какао, шоколад, клубника, земляника, раки, рыба, молоко, алкогольные напитки). Введение вакцин и сывороток. Укусы насекомых (осы, пчелы и др. ). Пыльцевые аллергены. Химические средства (косметика, моющие средства). Шерсть животных.
Этиология Прием лекарственных препаратов (особенно часто: пенициллин, сульфаниламиды, стрептомицин, тетрациклин, производные нитрофурана, амидопирин, аминофиллин (эуфиллин, диафиллин), барбитураты, антигельминтные препараты, тиамина гидрохлорид, глюкокортикостероиды, местные анестетики — новокаин, препараты для наркоза — тиопентал натрия, диазепам и др. , рентгенконтрастные и другие йодсодержащие вещества). Введение препаратов крови. Пищевые продукты (чаще всего: куриные яйца, кофе, какао, шоколад, клубника, земляника, раки, рыба, молоко, алкогольные напитки). Введение вакцин и сывороток. Укусы насекомых (осы, пчелы и др. ). Пыльцевые аллергены. Химические средства (косметика, моющие средства). Шерсть животных.
 Патогенез Стадии анафилактического шока. 1. Иммунологическая — на этой стадии формируется сенсибилизация организма. Она начинается с момента первого поступления аллергена в организм, выработки на него Ig. E и продолжается до прикрепления последних к специфическим рецепторам мембран лаброцитов и базофильных гранулоцитов. Длительность стадии — 5– 7 суток.
Патогенез Стадии анафилактического шока. 1. Иммунологическая — на этой стадии формируется сенсибилизация организма. Она начинается с момента первого поступления аллергена в организм, выработки на него Ig. E и продолжается до прикрепления последних к специфическим рецепторам мембран лаброцитов и базофильных гранулоцитов. Длительность стадии — 5– 7 суток.
 2. Иммунохимическая: Øвзаимодействие аллергена с двумя фиксированными на рецепторах лаброцитов или базофильных гранулоцитов молекулами Ig. E в присутствии ионов кальция Øвысвобождение лаброцитами и базофильными гранулоцитами гистамина, серотонина, брадикинина, медленно реагирующей субстанции анафилаксии, гепарина, простагландинов, которые воздействуют на гладкомышечные клетки и мембраны системы микроциркуляции (артериолы, капилляры и венулы), бронхиолы Øрасширение артериол (гистамин), спазмирование венул (серотонин), увеличение проницаемости капилляров (брадикинин) Øвозрастание градиента давления в капиллярах Øвыход большого количества плазмы из кровяного русла Øгипотензия и снижение объема циркулирующей крови (ОЦК) Øуменьшение притока крови к сердцу и ее выброс Øостановка сердца по типу “неэффективного сердца”. ØСпазм бронхиол, вызванный медленно реагирующей субстанцией анафилаксии, тромбоксаном А 2, простагландинами F 2 Øотек глотки и гортани, бронхоспазм, отек слизистой оболочки бронхов и асфиксия.
2. Иммунохимическая: Øвзаимодействие аллергена с двумя фиксированными на рецепторах лаброцитов или базофильных гранулоцитов молекулами Ig. E в присутствии ионов кальция Øвысвобождение лаброцитами и базофильными гранулоцитами гистамина, серотонина, брадикинина, медленно реагирующей субстанции анафилаксии, гепарина, простагландинов, которые воздействуют на гладкомышечные клетки и мембраны системы микроциркуляции (артериолы, капилляры и венулы), бронхиолы Øрасширение артериол (гистамин), спазмирование венул (серотонин), увеличение проницаемости капилляров (брадикинин) Øвозрастание градиента давления в капиллярах Øвыход большого количества плазмы из кровяного русла Øгипотензия и снижение объема циркулирующей крови (ОЦК) Øуменьшение притока крови к сердцу и ее выброс Øостановка сердца по типу “неэффективного сердца”. ØСпазм бронхиол, вызванный медленно реагирующей субстанцией анафилаксии, тромбоксаном А 2, простагландинами F 2 Øотек глотки и гортани, бронхоспазм, отек слизистой оболочки бронхов и асфиксия.
 3. Патофизиологическая — проявляется клинически выраженными реакциями раздражения, повреждения, изменением и нарушением метаболизма клеток, органов и организма в целом в ответ на иммунные и патохимические процессы.
3. Патофизиологическая — проявляется клинически выраженными реакциями раздражения, повреждения, изменением и нарушением метаболизма клеток, органов и организма в целом в ответ на иммунные и патохимические процессы.
 Клиника • В зависимости от скорости развития реакции на аллерген выделяют следующие формы анафилактического шока: молниеносная — шок развивается в течение 10 мин; немедленная — дошоковый период длится до 30– 40 мин; замедленная — шок проявляется через несколько часов. Тяжесть анафилактического шока определяется промежутком времени от момента поступления аллергена до развития шоковой реакции.
Клиника • В зависимости от скорости развития реакции на аллерген выделяют следующие формы анафилактического шока: молниеносная — шок развивается в течение 10 мин; немедленная — дошоковый период длится до 30– 40 мин; замедленная — шок проявляется через несколько часов. Тяжесть анафилактического шока определяется промежутком времени от момента поступления аллергена до развития шоковой реакции.
 І. Молниеносная форма • развивается через 1– 2 мин после поступления аллергена. • Иногда больной не успевает даже предъявить жалобы. Молниеносный шок может возникать без предвестников или с их наличием (чувство жара, пульсация в голове, потеря сознания). • При осмотре отмечается бледность или резкий цианоз кожи, судорожные подергивания, расширение зрачков, отсутствие реакции их на свет. Пульс на периферических сосудах не определяется. Тоны сердца резко ослаблены или не выслушиваются. Дыхание затруднено. При отеке слизистых оболочек верхних дыхательных путей дыхание отсутствует.
І. Молниеносная форма • развивается через 1– 2 мин после поступления аллергена. • Иногда больной не успевает даже предъявить жалобы. Молниеносный шок может возникать без предвестников или с их наличием (чувство жара, пульсация в голове, потеря сознания). • При осмотре отмечается бледность или резкий цианоз кожи, судорожные подергивания, расширение зрачков, отсутствие реакции их на свет. Пульс на периферических сосудах не определяется. Тоны сердца резко ослаблены или не выслушиваются. Дыхание затруднено. При отеке слизистых оболочек верхних дыхательных путей дыхание отсутствует.
 ІІ. Тяжелая форма • развивается через 5– 7 мин после введения аллергена. • Больной жалуется на ощущение жара, нехватку воздуха, головную боль, боль в области сердца. • Затем появляются цианоз или бледность кожи и слизистых оболочек, затрудненное дыхание, артериальное давление не определяется, пульс — только на магистральных сосудах. Тоны сердца ослаблены или не выслушиваются. Зрачки расширены, реакция их на свет резко снижена или отсутствует.
ІІ. Тяжелая форма • развивается через 5– 7 мин после введения аллергена. • Больной жалуется на ощущение жара, нехватку воздуха, головную боль, боль в области сердца. • Затем появляются цианоз или бледность кожи и слизистых оболочек, затрудненное дыхание, артериальное давление не определяется, пульс — только на магистральных сосудах. Тоны сердца ослаблены или не выслушиваются. Зрачки расширены, реакция их на свет резко снижена или отсутствует.
 ІІІ. Средней тяжести • наблюдается через 30 мин после поступления аллергена. • На коже появляются аллергические высыпания. В зависимости от характера предъявляемых жалоб и симптоматики различают 4 варианта: Кардиогенный вариант — наиболее распространенный. На первый план выступают симптомы сердечно сосудистой недостаточности (тахикардия, нитевидный пульс, снижение артериального давления, ослабленные тоны сердца). Иногда — выраженная резкая бледность кожи (спазм периферических сосудов), в других случаях отмечается мраморность кожи (нарушение микроциркуляции). На ЭКГ — признаки ишемии сердца. Нарушение дыхательной функции не наблюдается. Астмоидный, или асфиктический вариант. Дыхательная недостаточность проявляется бронхоспазмом. Может развиться отек альвеолокапиллярной мембраны, блокируется газообмен. Иногда удушье обусловлено отеком гортани, трахеи с частичным или полным закрытием их просвета. Церебральный вариант. Наблюдаются: психомоторное возбуждение, чувство страха, сильная головная боль, потеря сознания, тонико клонические судороги, сопровождающиеся непроизвольным мочеиспусканием и дефекацией. В момент судорог может наступить остановка дыхания и сердца. Абдоминальный вариант. Появляются резкая боль в верхней части брюшной полости, симптомы раздражения брюшины. Картина напоминает перфоративную язву или кишечную непроходимость.
ІІІ. Средней тяжести • наблюдается через 30 мин после поступления аллергена. • На коже появляются аллергические высыпания. В зависимости от характера предъявляемых жалоб и симптоматики различают 4 варианта: Кардиогенный вариант — наиболее распространенный. На первый план выступают симптомы сердечно сосудистой недостаточности (тахикардия, нитевидный пульс, снижение артериального давления, ослабленные тоны сердца). Иногда — выраженная резкая бледность кожи (спазм периферических сосудов), в других случаях отмечается мраморность кожи (нарушение микроциркуляции). На ЭКГ — признаки ишемии сердца. Нарушение дыхательной функции не наблюдается. Астмоидный, или асфиктический вариант. Дыхательная недостаточность проявляется бронхоспазмом. Может развиться отек альвеолокапиллярной мембраны, блокируется газообмен. Иногда удушье обусловлено отеком гортани, трахеи с частичным или полным закрытием их просвета. Церебральный вариант. Наблюдаются: психомоторное возбуждение, чувство страха, сильная головная боль, потеря сознания, тонико клонические судороги, сопровождающиеся непроизвольным мочеиспусканием и дефекацией. В момент судорог может наступить остановка дыхания и сердца. Абдоминальный вариант. Появляются резкая боль в верхней части брюшной полости, симптомы раздражения брюшины. Картина напоминает перфоративную язву или кишечную непроходимость.
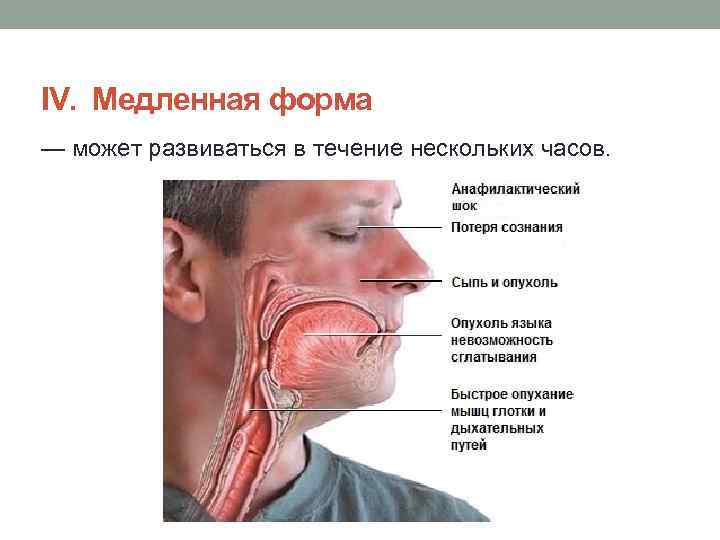 ІV. Медленная форма — может развиваться в течение нескольких часов.
ІV. Медленная форма — может развиваться в течение нескольких часов.
 Диагностика 1. Объективный осмотр: • уровня сознания; • органов дыхания (проходимость дыхательных путей, наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ); • сердечно сосудистой системы (гипотензия или снижение АД, частый нитевидный пульс); • состояния кожных покровов и видимых слизистых (сыпь, отек, гиперемия, следы расчесов), отмечают распространенность, локализацию, размер и цвет указанных изменений; • гастроинтестинальных проявлений (тошноты, болей в животе, диареи).
Диагностика 1. Объективный осмотр: • уровня сознания; • органов дыхания (проходимость дыхательных путей, наличие стридора, диспноэ, свистящего дыхания, одышки или апноэ); • сердечно сосудистой системы (гипотензия или снижение АД, частый нитевидный пульс); • состояния кожных покровов и видимых слизистых (сыпь, отек, гиперемия, следы расчесов), отмечают распространенность, локализацию, размер и цвет указанных изменений; • гастроинтестинальных проявлений (тошноты, болей в животе, диареи).
 2. Сбор аллергологического анамнеза Обязательные вопросы: • Были ли раньше аллергические реакции? • Что их вызывало? • Чем они проявлялись? • Какие препараты применялись для лечения (антигистаминные, глюкокортикостероиды, адреналин и др. )? • Что предшествовало развитию аллергической реакции на этот раз (продукт питания, не входящий в обычный рацион, укус насекомого, прием лекарства и т. д. )? • Какие меры принимались больным самостоятельно и какова их эффективность?
2. Сбор аллергологического анамнеза Обязательные вопросы: • Были ли раньше аллергические реакции? • Что их вызывало? • Чем они проявлялись? • Какие препараты применялись для лечения (антигистаминные, глюкокортикостероиды, адреналин и др. )? • Что предшествовало развитию аллергической реакции на этот раз (продукт питания, не входящий в обычный рацион, укус насекомого, прием лекарства и т. д. )? • Какие меры принимались больным самостоятельно и какова их эффективность?
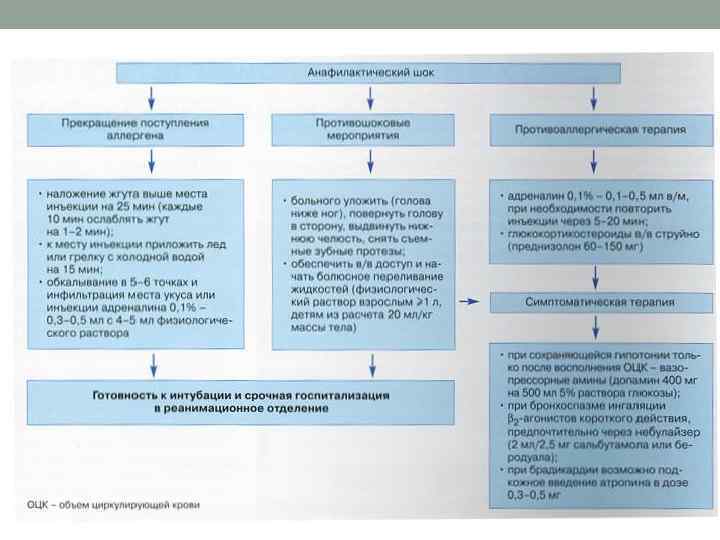
 Лечение Неотложная медицинская помощь при анафилактическом шоке должна быть направлена на: 1) купирование острых нарушений функций кровообращения и дыхания; 2) компенсацию адренокортикальной недостаточности; 3) нейтрализацию и ингибицию в крови биологически активных веществ реакции антиген антитело; 4) блокирование поступления лекарства аллергена в кровоток; 5) поддержание жизненно важных функций организма, реанимационные мероприятия при тяжелом состоянии или клинической смерти.
Лечение Неотложная медицинская помощь при анафилактическом шоке должна быть направлена на: 1) купирование острых нарушений функций кровообращения и дыхания; 2) компенсацию адренокортикальной недостаточности; 3) нейтрализацию и ингибицию в крови биологически активных веществ реакции антиген антитело; 4) блокирование поступления лекарства аллергена в кровоток; 5) поддержание жизненно важных функций организма, реанимационные мероприятия при тяжелом состоянии или клинической смерти.
 Обязательные неотложные противошоковые терапевтические мероприятия при анафилактическом шоке: 1. Проводятся на месте возникновения шока. Препараты вводят внутривенно или (если возможно) внутримышечно. Если анафилактический шок возник при внутривенном капельном введении лекарства аллергена, то иглу оставляют в вене и через нее вводят лекарства. 2. Прекратить введение лекарства, вызвавшего анафилактический шок. 3. Уложить больного, повернуть его голову в сторону и выдвинуть нижнюю челюсть для предупреждения западения языка и асфиксии. Если у больного есть зубные протезы, их необходимо удалить. 4. Адреналин вводят в дозе 1 мл 0, 1% раствора (вместо инъекции лекарства аллергена). Если АД не повышается, через 10 15 мин адреналин вводят повторно по 0, 5 мл. 5. Преднизолон вводят из расчета 1 2 мг/кг массы тела больного. Можно ввести 4 20 мг дексамезатона или 100 300 мг гидрокортизона.
Обязательные неотложные противошоковые терапевтические мероприятия при анафилактическом шоке: 1. Проводятся на месте возникновения шока. Препараты вводят внутривенно или (если возможно) внутримышечно. Если анафилактический шок возник при внутривенном капельном введении лекарства аллергена, то иглу оставляют в вене и через нее вводят лекарства. 2. Прекратить введение лекарства, вызвавшего анафилактический шок. 3. Уложить больного, повернуть его голову в сторону и выдвинуть нижнюю челюсть для предупреждения западения языка и асфиксии. Если у больного есть зубные протезы, их необходимо удалить. 4. Адреналин вводят в дозе 1 мл 0, 1% раствора (вместо инъекции лекарства аллергена). Если АД не повышается, через 10 15 мин адреналин вводят повторно по 0, 5 мл. 5. Преднизолон вводят из расчета 1 2 мг/кг массы тела больного. Можно ввести 4 20 мг дексамезатона или 100 300 мг гидрокортизона.
 6. Вводят 2 4 мл 2, 5% раствора пипольфена (применение пипольфена противопоказано при анафилактическом шоке, вызыванием каким либо препаратом из группы фенотиэзиновых производных), или 2 4 мл 2% раствора супрастина, или 5 мл 1% раствора димедрола. 7. При бронхоспазме и затруднении дыхания вводят 1 2 мл 24% раствора эуфиллина. 8. При сердечной недостаточности вводят сердечные гликозиды или диуретики. 9. При анафилактическом шоке от пенициллина вводят однократно 1 млн ед. пенициллиназы в 2 мл изотонического раствора хлорида натрия. 10. При введении лекарства аллергена в область конечностей накладывают жгут выше места инъекции. Место введения аллергена обкалывают адреналином, разведенным изотоническим раствором натрия хлорида (1: 10). При пероральном приеме лекарства аллергена промывают больному желудок, если позволяет его состояние. При закапывании аллергенного медикамента в нос или конъюнктивальный мешок необходимо промыть его проточной водой и закапать 0, 1% раствор адреналина и 1% раствор гидрокортизона.
6. Вводят 2 4 мл 2, 5% раствора пипольфена (применение пипольфена противопоказано при анафилактическом шоке, вызыванием каким либо препаратом из группы фенотиэзиновых производных), или 2 4 мл 2% раствора супрастина, или 5 мл 1% раствора димедрола. 7. При бронхоспазме и затруднении дыхания вводят 1 2 мл 24% раствора эуфиллина. 8. При сердечной недостаточности вводят сердечные гликозиды или диуретики. 9. При анафилактическом шоке от пенициллина вводят однократно 1 млн ед. пенициллиназы в 2 мл изотонического раствора хлорида натрия. 10. При введении лекарства аллергена в область конечностей накладывают жгут выше места инъекции. Место введения аллергена обкалывают адреналином, разведенным изотоническим раствором натрия хлорида (1: 10). При пероральном приеме лекарства аллергена промывают больному желудок, если позволяет его состояние. При закапывании аллергенного медикамента в нос или конъюнктивальный мешок необходимо промыть его проточной водой и закапать 0, 1% раствор адреналина и 1% раствор гидрокортизона.
 Алгоритм действий при оказании неотложной помощи при анафилактическом шоке у детей 1. Прекратить введение вещества, вызвавшего анафилаксию. 2. Уложить ребенка в положение с приподнятым ножным концом кровати, тепло укрыть, обложить грелками, голову повернуть набок, дать увлажненный кислород. 3. Место инъекции «крестообразно» обколоть 0, 1% раствором адреналина из расчета 0, 1 мл/год жизни, разведенного в 5 мл изотонического раствора натрия хлорида. Наложить жгут выше места инъекции аллергена (если это возможно) на 30 минут, не сдавливая артерии. При введении аллергенного препарата в нос или в глаза необходимо их промыть водой и закапать 0, 1% раствором адреналина и 1 % раствором гидрокортизона 4. Одновременно в любой другой участок тела вводить 0, 1% раствор адреналина (0, 1 мл/год жизни) через каждые 10 15 минут до улучшения состояния, при его прогрессивном ухудшении ввести 0, 2% раствор норадреналин в/в в 20 мл 5 10% раствора глюкозы. 5. В/в вводить преднизолон (2 4 мг/кг) или гидрокортизон (10 15 мг/кг), при необходимости через 1 час повторить.
Алгоритм действий при оказании неотложной помощи при анафилактическом шоке у детей 1. Прекратить введение вещества, вызвавшего анафилаксию. 2. Уложить ребенка в положение с приподнятым ножным концом кровати, тепло укрыть, обложить грелками, голову повернуть набок, дать увлажненный кислород. 3. Место инъекции «крестообразно» обколоть 0, 1% раствором адреналина из расчета 0, 1 мл/год жизни, разведенного в 5 мл изотонического раствора натрия хлорида. Наложить жгут выше места инъекции аллергена (если это возможно) на 30 минут, не сдавливая артерии. При введении аллергенного препарата в нос или в глаза необходимо их промыть водой и закапать 0, 1% раствором адреналина и 1 % раствором гидрокортизона 4. Одновременно в любой другой участок тела вводить 0, 1% раствор адреналина (0, 1 мл/год жизни) через каждые 10 15 минут до улучшения состояния, при его прогрессивном ухудшении ввести 0, 2% раствор норадреналин в/в в 20 мл 5 10% раствора глюкозы. 5. В/в вводить преднизолон (2 4 мг/кг) или гидрокортизон (10 15 мг/кг), при необходимости через 1 час повторить.
 • 6. При обструктивном синдроме в/в струйно 2, 4% раствор эуфиллина 3 4 мг/кг. • 7. В/м вводить 2% раствор супрастина или 2, 5% раствор тавегила (0, 1 мл/год жизни). • 8. При сердечной недостаточности 0, 06% раствор коргликона (0, 01 мг/кг) в/в медленно в 10 мл 10% глюкозы, лазикс (1 2 мг/кг) в/м. Госпитализация обязательна даже при исчезновении угрожающих жизни состояниях в связи с возможностью вторичного шока. В стационаре продолжить мероприятия, указанные выше. При необходимости проводят восполнение ОЦК путем капельного введения 5% раствора глюкозы, полиглюкина и реополиглюкина, при отсутствии стабилизации АД вводят в/в капельно 0, 2% раствор норадреналина (0, 5 1 мл), 0, 1% раствор мезатона (1 2 мл), преднизолон (2 4 мг/кг). • В тяжелых случаях при остановке дыхания больного переводят на ИВЛ.
• 6. При обструктивном синдроме в/в струйно 2, 4% раствор эуфиллина 3 4 мг/кг. • 7. В/м вводить 2% раствор супрастина или 2, 5% раствор тавегила (0, 1 мл/год жизни). • 8. При сердечной недостаточности 0, 06% раствор коргликона (0, 01 мг/кг) в/в медленно в 10 мл 10% глюкозы, лазикс (1 2 мг/кг) в/м. Госпитализация обязательна даже при исчезновении угрожающих жизни состояниях в связи с возможностью вторичного шока. В стационаре продолжить мероприятия, указанные выше. При необходимости проводят восполнение ОЦК путем капельного введения 5% раствора глюкозы, полиглюкина и реополиглюкина, при отсутствии стабилизации АД вводят в/в капельно 0, 2% раствор норадреналина (0, 5 1 мл), 0, 1% раствор мезатона (1 2 мл), преднизолон (2 4 мг/кг). • В тяжелых случаях при остановке дыхания больного переводят на ИВЛ.
 Список используемой литературы 1. 2. 3. 4. 5. Клиническая аллергология. Руковод ство для практических врачей / Под ред. Р. М. Хаитова. — М. : "Медпресс информ", 2002. — 623 с. Клинические рекомендации + фарма кологический справочник / Под ред. И. Н. Денисова, Ю. Л. Шевченко. — М. : ГЭОТАР МЕД, 2004. — 1184 с. Neugut A. L. , Ghatak A. T. , Miller R. L. Anaphylaxis in the United States: An investiga tion into its epidemiology // Archives of Internal Medicine. — 2001. — V. 61. — № 1. — P. 15 21. Anaphylaxis in Schools and Other Childcare Settings // J of Allergy and Clin. Immunology. — 1998. — V. 102. — P. 173 176. Stinging Insect Hypersensitivity: A Practice Parameter // J of Allergy and Clin. Immunology. — 1999. — V. 103. — P. 963 980.
Список используемой литературы 1. 2. 3. 4. 5. Клиническая аллергология. Руковод ство для практических врачей / Под ред. Р. М. Хаитова. — М. : "Медпресс информ", 2002. — 623 с. Клинические рекомендации + фарма кологический справочник / Под ред. И. Н. Денисова, Ю. Л. Шевченко. — М. : ГЭОТАР МЕД, 2004. — 1184 с. Neugut A. L. , Ghatak A. T. , Miller R. L. Anaphylaxis in the United States: An investiga tion into its epidemiology // Archives of Internal Medicine. — 2001. — V. 61. — № 1. — P. 15 21. Anaphylaxis in Schools and Other Childcare Settings // J of Allergy and Clin. Immunology. — 1998. — V. 102. — P. 173 176. Stinging Insect Hypersensitivity: A Practice Parameter // J of Allergy and Clin. Immunology. — 1999. — V. 103. — P. 963 980.


