АМЕБИАЗ.ppt
- Количество слайдов: 63

АМЕБИАЗ

Амебиаз - болезнь, вызываемая вегетативной формы Entamoeba histolytica, имеющей широкое распространение в мире, преимущественно в странах тропического и субтропического климата.

ЭТИОЛОГИЯ. E. histolytica относится к роду энтамеб, принадлежащему к типу простейших (Protozoa). В фекалиях человека можно выявить не патогенные 4 видов амеб: Entamoeba coli, Endolimax nana, Iodameba buetschlii и Dientamoeba fragilis. Патогенная только Entamoeba histolytica
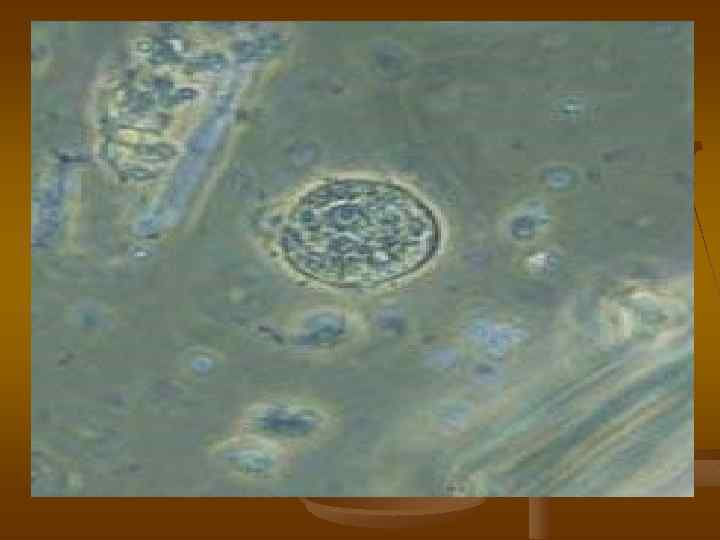
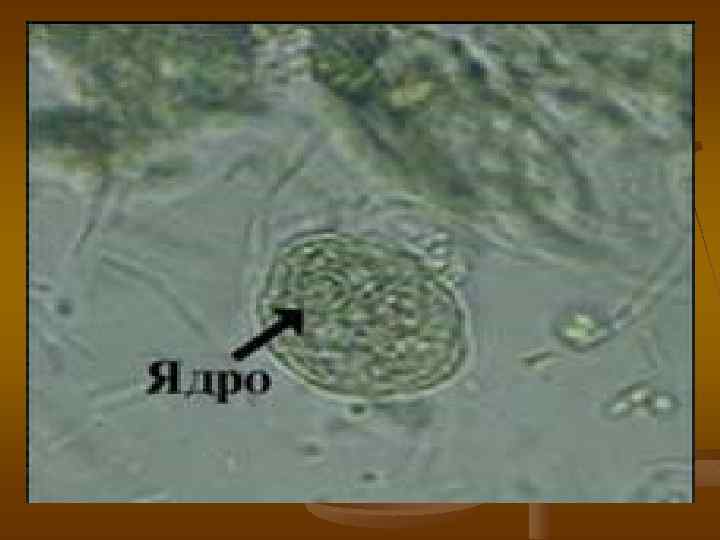

Чаще у человека имеются две популяции амеб: патогенных штаммов E. Histolytica и непатогенной E. Dispar, морфологически неотличимых. В последнее время установлено, что основным фактором вирулентности у E. histolytica являются цистеин протеиназы, которые отсутствуют у E. dispar. Патогенные, являются эритрофагом или различаются путем анализа ДНК.
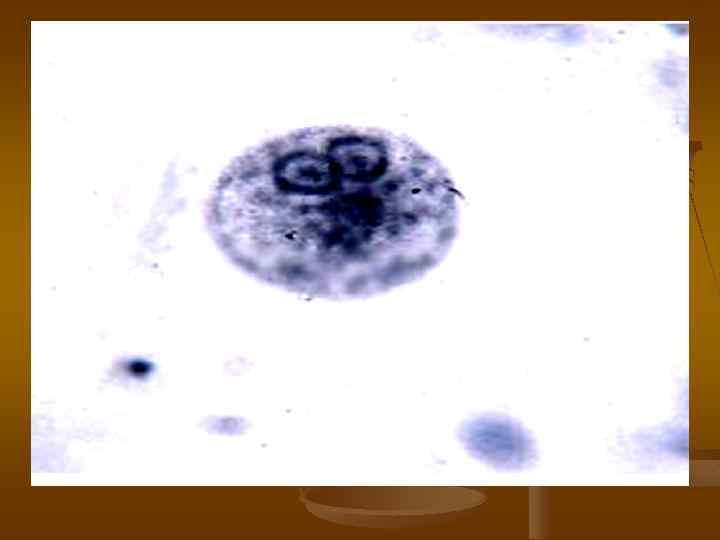
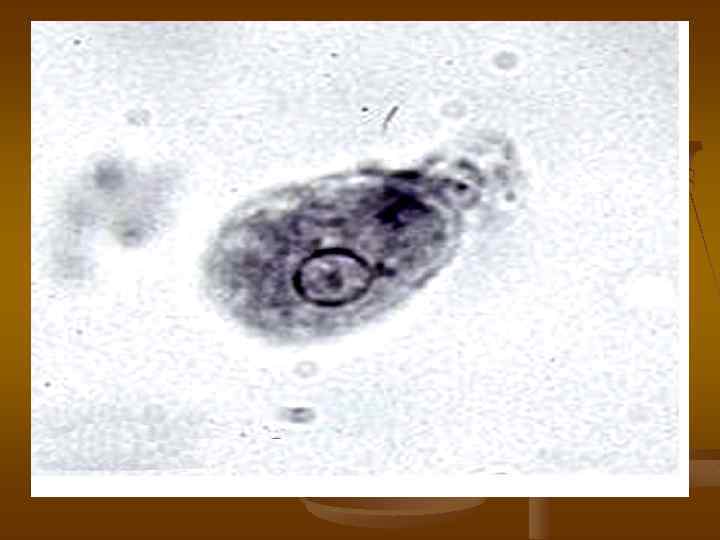
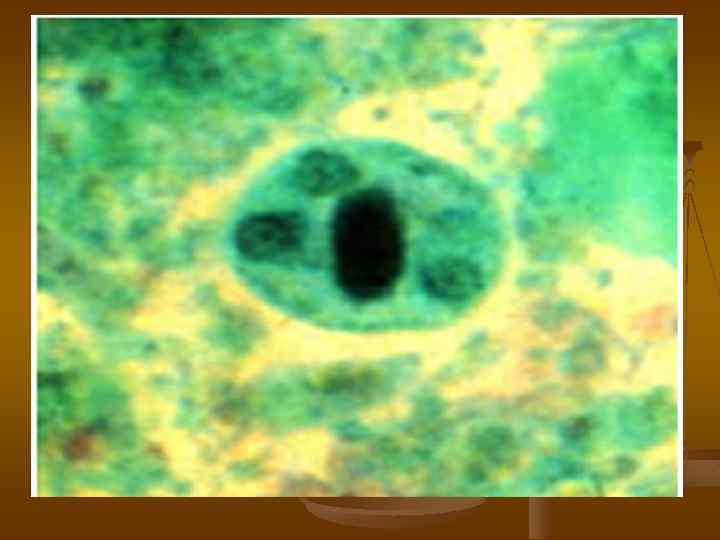
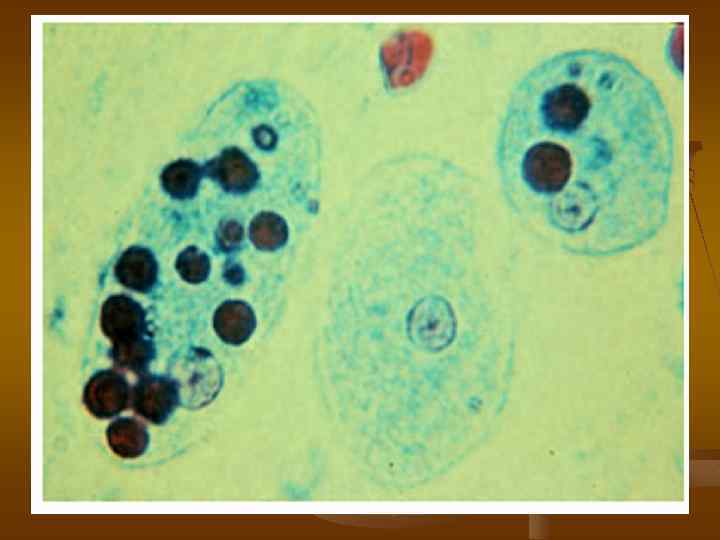
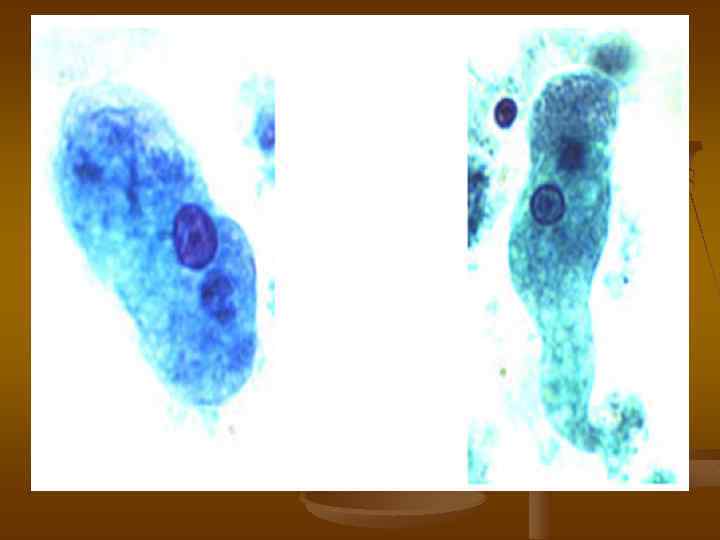
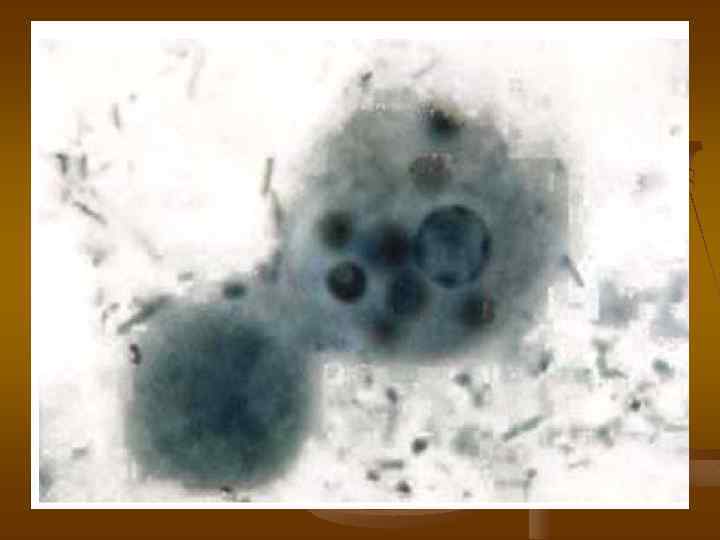

ЭПИДЕМИОЛОГИЯ. Источник инфекции больной острой или хронической формой амебиаза или цистоноситель. Механизм передачи фекально-оральный, путь передачи водный, реже пищевой и контактнобытовой.

В России амебиаз является завозным. Это связано с тем, что увеличивается выезд туристов-соотечественников в страны жаркого климата и въездного туризма из жарких стран, как дальнего, так и ближнего зарубежья в нашу страну.

ПАТОГЕНЕЗ. Цисты амеб с водой или с пищевыми продуктами попадают в рот, а затем в кишечный тракт. В слепой кишке под действием кишечных ферментов оболочка цисты растворяется и образуется восемь одноядерных амеб, местом обитания которых является просвет верхних отделов толстого кишечника.

Инвазивные или, так называемые, тканевые стадии амеб могут фагоцитировать эритроциты, обладая протеолитическими свойствами и поверхностными пектинами, способствуют прикреплению к слизистой кишечника, что в дальнейшем ведет к образованию язв.

Амебы гематогенно распространяются по организму с поражением внутренних органов: абсцессы печени, поддиафрагмальный абсцесс, плевральный синус правого легкого, верхняя доля правого легкого, мозга, перикарда, селезенки, развитие свищей (межкостальные, промежности).

КЛИНИКА. Клинические формы амебиаза: n Носительство амебиаза. n Кишечный амебиаз: - дизентерийный амебиаз, - молниеносный амебный колит, - недизентерийный колит, - амебома, - амебный аппендицит. Осложнения - кишечное кровотечение, - перфорация и перитонит, - кишечная непроходимость, - постдизентерийный колит, - стриктура.

n n Внекишечный амебиаз: - амебиаз печени (острый негнойный и гнойный абсцесс печени, Осложнения абсцесса печени: - разрывы капсулы печени, – поддиафрагмальный абсцесс, - бактериальная инфекция. Кожный амебиаз: с вовлечением в процессе легкого, мозга, селезенки, перикардит и др. Без поражения висцеральных органов.

Носительсто. Бессимптомное нахождение просветных форм E. histolytica в толстом кишечнике может отмечаться в течение многих лет.

Кишечный амебиаз. В любой момент просветные формы могут перейти в тканевые формы, вызывающие “инвазивный” или клинически выраженный амебиаз. Первичные проявления амебиаза заключаются в образовании микроабсцессов в подслизистой толстого кишечника, которые могут прогрессировать с образованием язв.

Язва может увеличиваться не только по периферии за счет подслизистого слоя, но и вглубь, достигая мышечной и даже серозной оболочки. Амебные язвы могут распространяться по всему толстому кишечнику, но чаще локализуются в области слепой кишки.

Типичные амебные язвы резко отграничены от окружающих тканей, имеют неровные края. Дно язвы – чистое с подрытыми краями - наиболее типичные черты изъязвлений при кишечном амебиазе. Воспалительная реакция слабо выражена.

Наряду с изменениями слизистой в кишечной стенке идет регенеративный процесс, ведущий к восстановлению дефекта путем образования фиброзной ткани. Процесс при хронизации амебиаза может образовать стриктуру и стеноз кишечного просвета (амебома), обычно в восходящем и нисходящем отделах толстого кишечника.

При присоединении вторичной бактериальной инфекции образуется экссудат, содержащий нейтрофилы, лимфоциты, гистиоциты, иногда эозинофилы.

При локализации поражений в ректосигмоидальном участке толстого кишечника клиническая картина может соответствовать дизентерийному синдрому с тенезмами и изредка с примесью слизи, крови и гноя. При локализации поражений в слепой кишке обычно отмечаются запоры с болями в правой подвздошной области, характерные для клинической картины аппендицита

Острый кишечный амебиаз обычно проявляется в виде диареи. Реже развивается синдром амебной дизентерии: острое начало, схваткообразные боли в животе справа, тенезмы, жидкий стул с кровью и слизью ( «малиновое желе» ). Высокой лихорадки не наблюдается. У детей младшего возраста обычно отмечается лихорадка, рвота, дегидратация.

Молниеносный амебный колит Тяжело протекающая некротизирующая форма кишечного амебиаза, характеризующаяся токсическим синдромом, глубокими тотальными повреждениями слизистой кишечника, кровотечениями, перфорацией, перитонитом. Чаще отмечается у беременных женщин и женщин в послеродовом периоде. Может развиться после назначения кортикостероидов.

Затяжной кишечный амебиаз (первично хронический амебиаз, постдизентерийный колит). Характерно нарушение моторики кишечника, разжиженный стул, запоры (в 50% случаев) или поносы, чередующиеся с запорами, боли в нижней половине живота, тошнота, слабость, плохой аппетит. В ряде случаев хронический кишечный амебиаз является следствием перенесенной острой амебной дизентерии

Осложнения кишечного амебиаза а - Массивное кишечное кровотечение (за счет эрозии крупной артерии язвой); б - Перфорация кишечника, чаще в области слепой кишки, реже в ректосигмоидальном участке, которая может вести к перитониту и абсцессу брюшной полости; в - Амебный аппендицит;

г - Амебома – опухолевидное разрастание в стенках толстого кишечника, преимущественно в слепой, восходящей кишках. Состоит из фибробластов, коллагена и клеточных элементов. Содержит относительно небольшое число амеб;

д - Амебная стриктура кишечника образуется грануляционной тканью. Стриктуры обычно единичные и расположены в области слепой или сигмовидной кишки, часто бессимптомны, иногда способствуют развитию запоров и частичной кишечной непроходимости.

Внекишечный амебиаз. Патологические изменения при внекишечном амебиазе могут развиться практически во всех органах, чаще в печени.

Абсцесс печени. Амебный абсцесс печени чаще развивается у взрослых, чем у детей, и у лиц мужского пола, чем у женского. Единичные или множественные абсцессы образуются чаще в правой доле печени в непосредственной близости от диафрагмы или в нижней части печени. Абсцесс состоит из жидкой некротизирующей массы, серого цвета.

Для клиники амебного абсцесса печени характерна лихорадка с ознобом и обильным потоотделением в ночное время; увеличение и боль в области печени, умеренный лейкоцитоз. При абсцессах возможно развитие желтухи. При вовлечении в процесс диафрагмы выявляется высокое стояние ее купола, ограничение подвижности.

Относительно часто отмечается длительное скрытое или нетипичное течение абсцесса (лихорадка, псевдохолецистит) с возможным последующим прорывом его, что может вести к перитониту и поражению органов грудной клетки.

легочный амебиаз. Является прорывом абсцесса печени через диафрагму в синус легкие. Проявляется развитием эмпиемы плевры, абсцессами в легких и печеночно-бронхиальной фистулой. Распространение амеб по кровеносным сосудам поражается правое легкое в верхнем отделе. Больного беспокоят боль в грудной клетке, одышка, кашель, мокрота «шоколадного цвета» (гной и кровь), лихорадка, лейкоцитоз.

Амебный перикардит. Обычно развивается за счет прорыва поддиафрагмального абсцесса печени через диафрагму в перикард, что может вести к тампонаде сердца и летальному исходу.

Церебральный амебиаз. Форма гематогенного происхождения. Абсцессы могут быть единичные и множественные; находятся в любом участке мозга, но чаще в левом полушарии. Обычно острое начало и молниеносное течение с летальным исходом.

Кожный амебиаз. Встречается чаще у ослабленных и истощенных больных. Свищи обычно локализуются в перианальной области (поражения прямой кишки), межкостально (поддиафрагмального абсцесса). У гомосексуалистов язвы возможны в области половых органов. Амебиаз протекает самостоятельно как кожный, так и одновременно с поражением висцеральных органов.

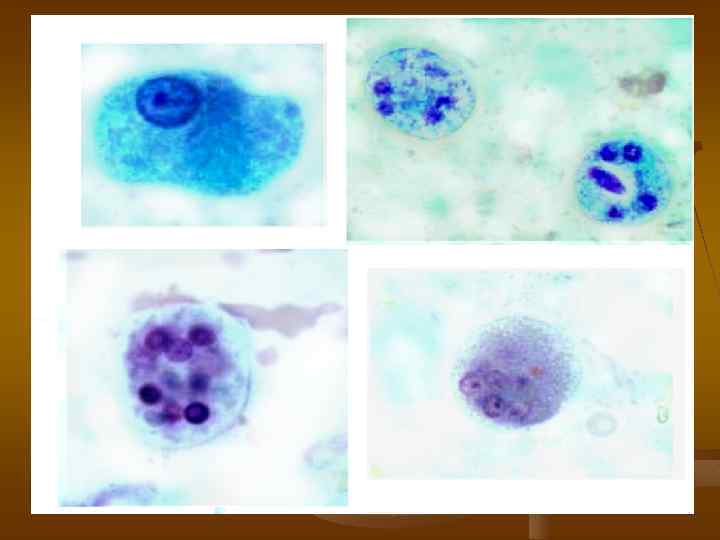
ДИАГНОСТИКА. Метод диагностики кишечного амебиаза является микроскопическое исследование фекалий для выявления вегетативных форм (трофозоитов) с выявлением эритрофага и цист. Трофозоиты обычно выявляются у больных в период диареи, а цисты - в оформленном стуле.
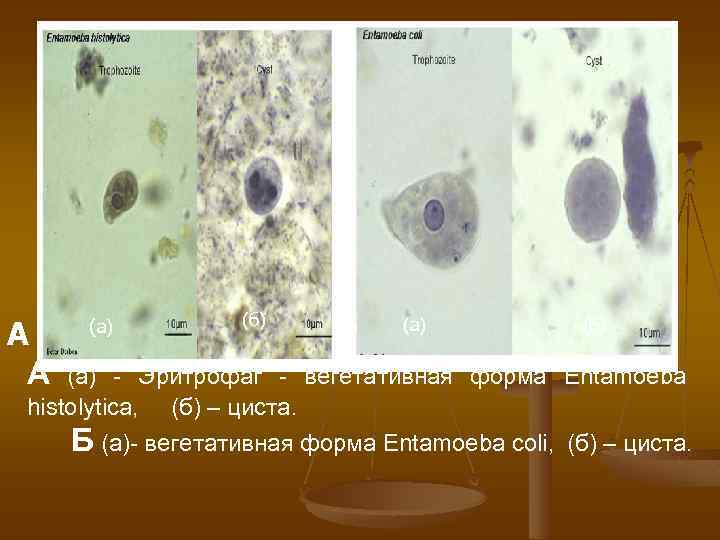
А А (а) (б) Б (а) (б) (а) - Эритрофаг - вегетативная форма Entamoeba histolytica, (б) – циста. Б (а)- вегетативная форма Entamoeba coli, (б) – циста.

С этой целью готовят нативные препараты непосредственно из фекалий из обогащенных проб (метод флотации). В дальнейшем для идентификации трофозоитов амеб нативные препараты из свежих проб фекалий окрашивают раствором Люголя или буферным метиленовым синим. Выявление амеб более эффективно при исследованиях ректо- или колоноскопии.

Возможно рентгенологическое исследование методом ирригоскопии. При ректо- и колоноскопии целесообразно получение биопсии из пораженных участков кишечника с целью выявления амеб и дифференциальной диагностики, в частности, с карциномой. Проводится ультрасонография, компьютерная томографии (КТ), которые позволяют определить локализацию, размеры и число абсцессов, а также контролировать результаты лечения.

Рентгенологическое исследование позволяет выявить высокое стояние купола диафрагмы, наличие выпота в плевральную полость, абсцессы в легких. Для диагностики амебиаза можно использовать серологические тесты с целью выявления специфических антител (ИФА).

ЛЕЧЕНИЕ. Неинвазивный амебиаз просветными амебицидами: - этофамид по 20 мг/кг/сут 2 раза в течение - 5 – 7 дней; - диксаламида фуроат по 0, 5 г 3 раза в день. Детям старше 2 лет 20 мг/кг/сут 3 раза в течение 10 дней; - паромомицин по 25 – 35 мг/кг/сут 3 раза в течение 7 дней

Инвазивный амебиаз системными тканевыми амебицидами: при кишечном амебиазе применяют: - метронидазол 800 мг в день в течение 8 - 10 дней; - тинидазол - 30 мг/кг/сут в течение 3 дней; - орнидазол - 30 мг/кг/сут в течение 3 дней: - секнидазол - 30 мг/кг/сут в течение 3 дней.

- при амебном абсцессе применяют внутрь в течение 5 - 10 дней: - метронидазол взрослым 2500 мг в день. - Детям 1 -3 лет по 200 мг 3 раза в день; 3 – 7 лет по 200 мг 2 раза в день; 7 – 10 лет по 400 мг 3 раза в день.

- тинидазол внутрь взрослым по 1, 5 – 2, 0 г/сут в течение 3 – 5 дненй; детям - 50 -60 мг/кг/сут в течение 5 дней. - орнидазол внутрь взрослым в течение 5 10 дней по 1 г/сут; детям массой тела до 35 кг - 25 мг/кг/сут. один раз в сутки. - хлорохин внутрь взрослым по 1, 5 – 2, 0 г/сут в течение 3 – 5 дней. Детям по 50 – 60 мг/кг/сут в течение 5 дней.

Лечения больных с амебным абсцессом: Дегидроэметин дигидрохлорид - 1 мг/кг/сут в/м (не более 60 мг/сутки) в течение 4 – 6 дней одновременно или сразу же после завершения курса дегидроэметина при амебных абсцессах печени рекомендуется - хлорохин - 600 мг основания в день в течение 2 дней, затем по 300 мг основания в течение 2 - 3 недель.

После завершения курса метронидазоло терапии или дегидроэметина с целью элиминации оставшихся амеб в кишечнике применяют: - этофамид 20 мг/кг в день в 2 приема в течение 5 - 7 дней, - паромомицин – 1, 0 г в день в 2 приема в течение 5 - 10 дней. Одновременно с амебицидами используют антибактериальная терапия.

При амебиазе кортикостероиды не показаны. Терапия носителей проводиться амебоцидами: - этофамидом (китносом), - клефамидом, - дилоксанидом фуроатом, - паромомицином (габброралом).

Реконвалесценты после перенесенного амебиаза, независимо от форм, выписываются при клиническом выздоровлении и полном исчезновении паразитов. Это подтверждается 6 -кратным паразитологическим исследованием фекалий с интервалом в 1 - 2 дня.

Сроки нетрудоспособности определяются в зависимости от клинической формы перенесенного заболевания и состояния больного. Учитывая склонность заболевания к длительному течению, возможность возникновения рецидивов и перехода в хроническое течение болезни, все переболевшие подлежат последующему наблюдению.

ПОСЛЕДУЮЩЕЕ НАБЛЮДЕНИЕ. Наблюдение за реконвалесцентами кишечной формой амебиаза осуществляется в течение 12 месяцев в КИЗ поликлиники. Осмотр и лабораторное обследование (исследование кала) 1 раз в месяц, в первые 6 мес. , затем 1 раз в квартал. В случае появления дисфункции кишечника необходимо обращаться к врачу, который решает вопрос об амбулаторном или стационарном лечении и обследовании.

При плановых осмотрах реконвалесцентов назначается копрологическое, паразитологическое и бактериологическое исследование кала. Реконвалесценты амебиаза при первом посещении врача показано фиброколоноскопическое исследование. Фиброколоноскопия проводится в случае, если были обнаружены анатомические изменения слизистой или у больного имеются жалобы на дисфункцию кишечника.

Выявившиеся признаки рецидива требуют обязательной госпитализации и проведения этиотропного лечения. Одновременно назначают диетотерапию, ферментные препараты, лечение сопутствующих заболеваний, в том числе дисбактериоза кишечника.

Реконвалесценты, не предъявлявшие жалобы на дисфункцию кишечника и имевшие отрицательные результаты исследования кала на амеб и цист в течение года, с диспансерного учета снимаются.

Носители амеб и цист, относящиеся к декретированным группам лиц (работники пищевых и приравненных к ним учреждений), находятся на диспансерном учете до полной их санации. Санация осуществляется этиотропными препаратами.

ПРОФИЛАКТИКА. Основными путями профилактики амебиаза являются: улучшение санитарных условий, включающих водоснабжение и охрану пищевых продуктов; раннее выявление и лечение больных и бессимптомных носителей; санитарное просвещение.

Наиболее эффективными путями профилактики амебиаза являются обезвреживание и удаление фекалий, предотвращение загрязнения пищи и воды, защита водоемов от фекального загрязнения (цисты амеб могут выживать в воде в течение нескольких недель).

Цисты E. histolytica исключительно устойчивы к химическим дезинфектантам, включая хлорирование. Кипячение воды является эффективным методом обеззараживания от амеб. Амебы быстро погибают при высушивании, нагревании до 55°С или замораживании.
АМЕБИАЗ.ppt