аллергозы.рус.яз.ppt
- Количество слайдов: 55
 §Аллергия - состояние повышенной чувствительности животного организма, по отношению к определенному веществу или веществам (аллергенам), развивающееся при повторном воздействии этих веществ. §Физиологический механизм аллергии заключается в образовании в организме антител, что приводит к понижению или повышению его чувствительности.
§Аллергия - состояние повышенной чувствительности животного организма, по отношению к определенному веществу или веществам (аллергенам), развивающееся при повторном воздействии этих веществ. §Физиологический механизм аллергии заключается в образовании в организме антител, что приводит к понижению или повышению его чувствительности.
 • Аллергия проявляется сильным раздражением слизистых оболочек, кожными сыпями, общим недомоганием и т. п. греч. Аллос - другой + Эргон - действие. • Аллергией страдает 10% - 25% населения в индустриальных районах. Хотя аллергия может быть на многие вещества, аллергические реакции связаны с определенными аллергенами.
• Аллергия проявляется сильным раздражением слизистых оболочек, кожными сыпями, общим недомоганием и т. п. греч. Аллос - другой + Эргон - действие. • Аллергией страдает 10% - 25% населения в индустриальных районах. Хотя аллергия может быть на многие вещества, аллергические реакции связаны с определенными аллергенами.
 §Аллергены могут быть: • экзогенными (попадают в организм извне) • эндогенными (вырабатываются самим организмом) Экзоаллергены делятся на две группы. Первая группа — аллергены неинфекционного происхождения: бытовые, промышленные, пищевые, пыльцевые, эпидермальные и пр. Во вторую группу входят аллергены инфекционного происхождения: бактериальные, грибковые и др.
§Аллергены могут быть: • экзогенными (попадают в организм извне) • эндогенными (вырабатываются самим организмом) Экзоаллергены делятся на две группы. Первая группа — аллергены неинфекционного происхождения: бытовые, промышленные, пищевые, пыльцевые, эпидермальные и пр. Во вторую группу входят аллергены инфекционного происхождения: бактериальные, грибковые и др.
 §Экзогенные аллергены делят на следующие группы: • биологические (микробы, вирусы, грибки, сывороточные, вакцинные препараты); • лекарственные; • бытовые (пыль, частички с ковров, одежды, перхоть животных и т. д. ); • пыльцевые; • пищевые; • промышленные (скипидар, деготь, формалин, красители для волос, парфюмерные вещества и т. д. ); • физические (тепло, холод, механическое раздражение).
§Экзогенные аллергены делят на следующие группы: • биологические (микробы, вирусы, грибки, сывороточные, вакцинные препараты); • лекарственные; • бытовые (пыль, частички с ковров, одежды, перхоть животных и т. д. ); • пыльцевые; • пищевые; • промышленные (скипидар, деготь, формалин, красители для волос, парфюмерные вещества и т. д. ); • физические (тепло, холод, механическое раздражение).
 В ответ на внедрение аллергена возникают аллергические реакции, которые бывают специфическими и неспецифическими. Специфические делятся на немедленного и замедленного действия. Реакции немедленного типа развиваются в течение 15— 20 мин, а замедленного типа—через 1— 2 сут.
В ответ на внедрение аллергена возникают аллергические реакции, которые бывают специфическими и неспецифическими. Специфические делятся на немедленного и замедленного действия. Реакции немедленного типа развиваются в течение 15— 20 мин, а замедленного типа—через 1— 2 сут.
 ПРИЧИНЫ Специфическая аллергическая реакция возникает как реакция на аллерген, с которым уже был контакт и который вызвал состояние сенсибилизации. • Сенсибилизация - скрытый период, в течение которого развивается повышенная чувствительность к попавшему впервые в организм аллергену. • Аллерген вызывает выработку антител ( белковых веществ), которые образуются только в ответ на введение этого аллергена, или появление лимфоцитов, способных взаимодействовать с этим аллергеном. • При повторном воздействии аллергена на уже сенсибилизированный им организм появляется аллергическая реакция (взаимодействие антител или лимфоцитов с вызвавшим их образованием аллергенов).
ПРИЧИНЫ Специфическая аллергическая реакция возникает как реакция на аллерген, с которым уже был контакт и который вызвал состояние сенсибилизации. • Сенсибилизация - скрытый период, в течение которого развивается повышенная чувствительность к попавшему впервые в организм аллергену. • Аллерген вызывает выработку антител ( белковых веществ), которые образуются только в ответ на введение этого аллергена, или появление лимфоцитов, способных взаимодействовать с этим аллергеном. • При повторном воздействии аллергена на уже сенсибилизированный им организм появляется аллергическая реакция (взаимодействие антител или лимфоцитов с вызвавшим их образованием аллергенов).
 Неспецифические реакции возникают при первичном контакте аллергена с организмом. Периода сенсибилизации нет. Попавший в организм аллерген сам вызывает образование веществ, вызывающих поражение клеток, органов и тканей, что приводит к аллергической реакции. Например идиосинкразия – непереносимость пищевых продуктов или лекарственных веществ.
Неспецифические реакции возникают при первичном контакте аллергена с организмом. Периода сенсибилизации нет. Попавший в организм аллерген сам вызывает образование веществ, вызывающих поражение клеток, органов и тканей, что приводит к аллергической реакции. Например идиосинкразия – непереносимость пищевых продуктов или лекарственных веществ.
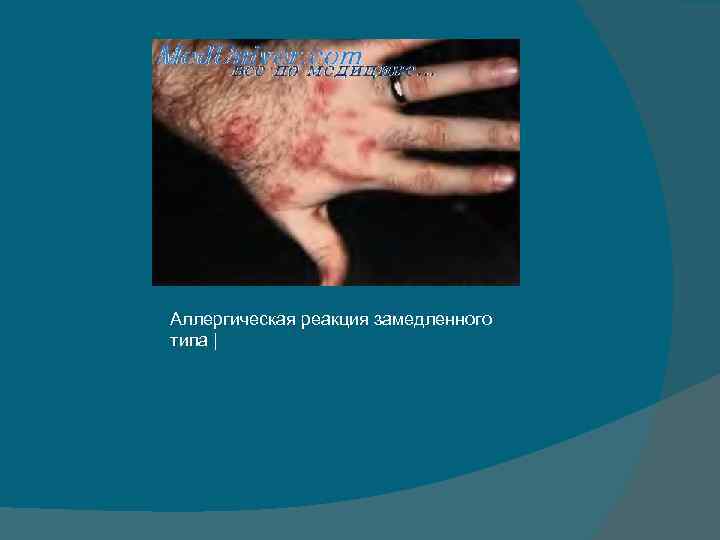
 §Аллергическая реакция немедленного типа по своему смыслу является полным синонимом антительного реагинового типа ответа на попадание в организм аллергена. Антитела (реагины) фиксируются на тучных клетках, и поэтому в первую очередь «шоковыми» органами при таком типе реакции являются органы дыхания, конъюнктива глаз, кишечник. §В основе аллергической реакции замедленного типа лежит механизм воздействия попадающего в организм аллергена на сенсибилизированные лимфоциты с секрецией различных медиаторов, называемых лимфокинами, которые преимущественно и ответственны за развитие аллергической реакции.
§Аллергическая реакция немедленного типа по своему смыслу является полным синонимом антительного реагинового типа ответа на попадание в организм аллергена. Антитела (реагины) фиксируются на тучных клетках, и поэтому в первую очередь «шоковыми» органами при таком типе реакции являются органы дыхания, конъюнктива глаз, кишечник. §В основе аллергической реакции замедленного типа лежит механизм воздействия попадающего в организм аллергена на сенсибилизированные лимфоциты с секрецией различных медиаторов, называемых лимфокинами, которые преимущественно и ответственны за развитие аллергической реакции.
 ЛЕКАРСТВЕННАЯ БОЛЕЗНЬ § Лекарственная болезнь — проявление побочного действия лекарственных средств, в основе которого лежат специфические иммунологические механизмы, обусловленные повышенной чувствительностью к лекарственному препарату. • Заболевание наблюдается у людей всех возрастов, кроме раннего, чаще в возрасте от 20 до 40 лет и старше. • Это* очевидно, обусловлено повторным применением лекарственных средств и развитием к ним повышенной чувствительности. • Болеют преимущественно женщины.
ЛЕКАРСТВЕННАЯ БОЛЕЗНЬ § Лекарственная болезнь — проявление побочного действия лекарственных средств, в основе которого лежат специфические иммунологические механизмы, обусловленные повышенной чувствительностью к лекарственному препарату. • Заболевание наблюдается у людей всех возрастов, кроме раннего, чаще в возрасте от 20 до 40 лет и старше. • Это* очевидно, обусловлено повторным применением лекарственных средств и развитием к ним повышенной чувствительности. • Болеют преимущественно женщины.
 Причины • лечение антибиотиками (в первую очередь пенициллином); • сульфаниламидами; • производные тиоурацила, • бутадион и многие другие. • часто аллергические реакции возникают в ответ на введение противостолбнячной сыворотки, рентгеноконтрастных препаратов.
Причины • лечение антибиотиками (в первую очередь пенициллином); • сульфаниламидами; • производные тиоурацила, • бутадион и многие другие. • часто аллергические реакции возникают в ответ на введение противостолбнячной сыворотки, рентгеноконтрастных препаратов.
 Симптоматика. § Клиническая картина лекарственной болезни складывается из общих реакций и изменений со стороны ряда систем организма. § Лекарственная аллергия проявляется реакциями двух типов: • немедленной (анафилактической); • замедленной (по типу туберкулиновой);
Симптоматика. § Клиническая картина лекарственной болезни складывается из общих реакций и изменений со стороны ряда систем организма. § Лекарственная аллергия проявляется реакциями двух типов: • немедленной (анафилактической); • замедленной (по типу туберкулиновой);
 §Замедленное развитие лекарственной аллергии: • основные клинические признаки болезни развиваются на 5— 7— 9 -й день и длятся 2 нед. • Появляются чувство разбитости, лихорадка, зуд кожи, дерматит, а также артралгии и миалгии; иногда отмечаются выраженные полиартриты, серозиты, аденопатия (увеличение лимфатических узлов).
§Замедленное развитие лекарственной аллергии: • основные клинические признаки болезни развиваются на 5— 7— 9 -й день и длятся 2 нед. • Появляются чувство разбитости, лихорадка, зуд кожи, дерматит, а также артралгии и миалгии; иногда отмечаются выраженные полиартриты, серозиты, аденопатия (увеличение лимфатических узлов).
 § Немедленное развитие аллергической реакции при лекарственной болезни: • анафилактический шок; • отек Квинке; • сывороточная болезнь; • крапивница;
§ Немедленное развитие аллергической реакции при лекарственной болезни: • анафилактический шок; • отек Квинке; • сывороточная болезнь; • крапивница;
 АНАФИЛАКТИЧЕСКИЙ ШОК Анафилактический шок является самым грозным аллергическим осложнением. Причины • Любое лекарственное или профилактическое средство; • зависит от свойств препарата (степени его аллергогенности), частоты применения, путей введения в организм;
АНАФИЛАКТИЧЕСКИЙ ШОК Анафилактический шок является самым грозным аллергическим осложнением. Причины • Любое лекарственное или профилактическое средство; • зависит от свойств препарата (степени его аллергогенности), частоты применения, путей введения в организм;
 Анафилактический шок
Анафилактический шок
 анафилактический шок
анафилактический шок
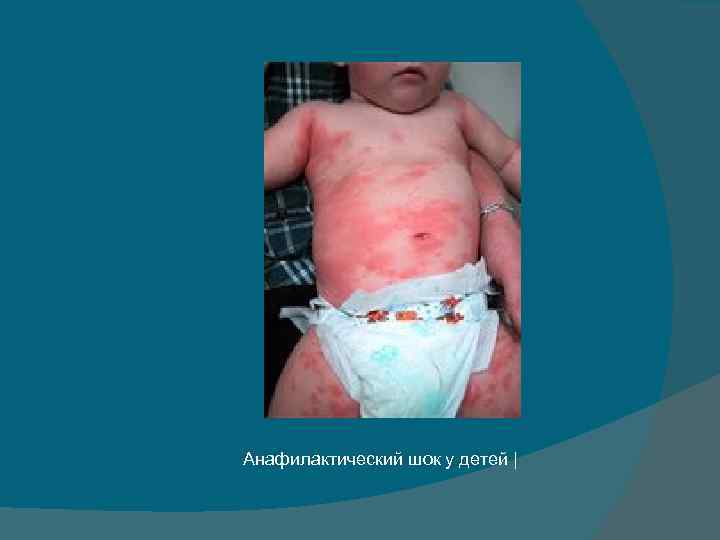 Анафилактический шок у детей |
Анафилактический шок у детей |
 Способствующие факторы. • при лечении каким – либо препаратом повторно; • у больных, страдающих аллергическими заболеваниями: - бронхиальная астма; - поллинозы; - нейродермит; - крапивница; - другие проявления аллергии;
Способствующие факторы. • при лечении каким – либо препаратом повторно; • у больных, страдающих аллергическими заболеваниями: - бронхиальная астма; - поллинозы; - нейродермит; - крапивница; - другие проявления аллергии;
 Симптоматика • Степень этого проявления - от нескольких секунд или минут до 2 ч. Жалобы: • сразу после инъекции ощущение, что «все тело словно обожгло крапивой» , после чего теряют сознание; • на внезапно наступившую слабость; • чувство стеснения в груди; • головокружение; • головную боль; • ощущение жара в теле; • одновременно возникают удушье с выраженным бронхоспастическим синдромом; • страх смерти; • снижение зрения; • потеря слуха;
Симптоматика • Степень этого проявления - от нескольких секунд или минут до 2 ч. Жалобы: • сразу после инъекции ощущение, что «все тело словно обожгло крапивой» , после чего теряют сознание; • на внезапно наступившую слабость; • чувство стеснения в груди; • головокружение; • головную боль; • ощущение жара в теле; • одновременно возникают удушье с выраженным бронхоспастическим синдромом; • страх смерти; • снижение зрения; • потеря слуха;
 • резчайпшй кожный зуд; • или чувство жара во всем теле; • позывы на стул и мочеиспускание; • тошноту, рвоту, боли в животе; • вслед за этим, хотя и не всегда, наступает потеря сознания; Обследование: • холодный пот; • расширенные зрачки; • судороги, пена у рта; • цианоз или резкая гиперемия кожных покровов (бледность бывает крайне редко); • на коже могут быть зудящие высыпания; • нитевидный пульс; • низкое или неопределяемое артериальное давление; • в легких выслушиваются сухие свистящие хрипы; • тоны сердца глухие;
• резчайпшй кожный зуд; • или чувство жара во всем теле; • позывы на стул и мочеиспускание; • тошноту, рвоту, боли в животе; • вслед за этим, хотя и не всегда, наступает потеря сознания; Обследование: • холодный пот; • расширенные зрачки; • судороги, пена у рта; • цианоз или резкая гиперемия кожных покровов (бледность бывает крайне редко); • на коже могут быть зудящие высыпания; • нитевидный пульс; • низкое или неопределяемое артериальное давление; • в легких выслушиваются сухие свистящие хрипы; • тоны сердца глухие;
 В тяжелых случаях сразу возникают симптомы коллапса: • холодные конечности; • пульс не прощупывается; • артериальное давление не определяется; • потеря сознания; • развитие коматозного состояния; В таких случаях через несколько минут после начала шока может наступить смерть.
В тяжелых случаях сразу возникают симптомы коллапса: • холодные конечности; • пульс не прощупывается; • артериальное давление не определяется; • потеря сознания; • развитие коматозного состояния; В таких случаях через несколько минут после начала шока может наступить смерть.
 Лечение и уход. неотложная помощь должна быть оказана без промедления, с особой быстротой и четкостью выполнения назначений. • Прекратить дальнейшее поступление аллергена в организм • Выше места инъекции наложить жгут. • Место введения лекарства обколоть 0, 2 – 0, 3 мл 0, 1 % р-ра адреналина и положить пузырь со льдом для предотвращения дальнейшего высасывания аллергена. • Уложить больного горизонтально, положить голову на бок – для предотвращения западания языка и аспирации рвотными массами; • Больного тепло укрыть обложить грелками, дать теплое питье; • Подать увлажненный кислород, проветрить комнату;
Лечение и уход. неотложная помощь должна быть оказана без промедления, с особой быстротой и четкостью выполнения назначений. • Прекратить дальнейшее поступление аллергена в организм • Выше места инъекции наложить жгут. • Место введения лекарства обколоть 0, 2 – 0, 3 мл 0, 1 % р-ра адреналина и положить пузырь со льдом для предотвращения дальнейшего высасывания аллергена. • Уложить больного горизонтально, положить голову на бок – для предотвращения западания языка и аспирации рвотными массами; • Больного тепло укрыть обложить грелками, дать теплое питье; • Подать увлажненный кислород, проветрить комнату;
 • Вводить подкожно по 0, 3 -0, 5 мл 0, 18 % р- ра адреналина, 0, 2% р-ра норадреналина, или 1% р-ра мезатона в разные участки тела каждые 10 15 мин. • Если состояние больного не улучшится в/венно струйно очень медленно ввести 0, 5 -0, 1 мл 0, 18% р-ра адреналина на 20 мл изотонического р- ра хлорида натрия или 40% р- ра глюкозы. • Если эти мероприятия не нормализуют АД, необходимо в/вено капельно ввести 300 мл 5% р- ра глюкозы, 1 -2 мл 0, 2% р- ра норадреналина (или 1% р- ра мезатона), до 120 мг преднизолона.
• Вводить подкожно по 0, 3 -0, 5 мл 0, 18 % р- ра адреналина, 0, 2% р-ра норадреналина, или 1% р-ра мезатона в разные участки тела каждые 10 15 мин. • Если состояние больного не улучшится в/венно струйно очень медленно ввести 0, 5 -0, 1 мл 0, 18% р-ра адреналина на 20 мл изотонического р- ра хлорида натрия или 40% р- ра глюкозы. • Если эти мероприятия не нормализуют АД, необходимо в/вено капельно ввести 300 мл 5% р- ра глюкозы, 1 -2 мл 0, 2% р- ра норадреналина (или 1% р- ра мезатона), до 120 мг преднизолона.
 • В/м, в/венное введение антигистаминных препаратов 1% р- ра димедрола или р- ра тавегила или 2% р- ра супрастина лучше вводить после восстановления гемодинамики – т. к. антигистаминные препараты могут способствовать понижению АД. • При бронхоспазме в/в ввести 10 мл 2, 4% р- ра эуфилина с 10 мл изотонического р- ра хлорида натрия. • При появлении стридорозного дыхания и отсутствии эффекта от комплексной терапии, провести трахеостомию. • При судорожном синдроме с сильным возбуждением в/в ввести 1 -2 мл дроперидола. •
• В/м, в/венное введение антигистаминных препаратов 1% р- ра димедрола или р- ра тавегила или 2% р- ра супрастина лучше вводить после восстановления гемодинамики – т. к. антигистаминные препараты могут способствовать понижению АД. • При бронхоспазме в/в ввести 10 мл 2, 4% р- ра эуфилина с 10 мл изотонического р- ра хлорида натрия. • При появлении стридорозного дыхания и отсутствии эффекта от комплексной терапии, провести трахеостомию. • При судорожном синдроме с сильным возбуждением в/в ввести 1 -2 мл дроперидола. •
 • При анафилактическом шоке, вызванном пенициллином однократно в/м ввести 1000 ЕД пенициллиназы в 2 мл изотонического р-ра хлорида натрия. • При отеке легких в/в 0, 5 мл 0, 05% р-ра строфантина с 10 мл. 40% р-ра глюкозы нитропруссит натрия в/в и 120 мг преднизолона, наложить жгут на конечности. • При выраженном отечном синдроме (отек легких, мозга) инфузия жидкости с высоким остматическим давлением (нативная плазма, изотонический р-р хлорида натрия, реополиглюкина) • Госпитализировать на срок не менее 1 недели
• При анафилактическом шоке, вызванном пенициллином однократно в/м ввести 1000 ЕД пенициллиназы в 2 мл изотонического р-ра хлорида натрия. • При отеке легких в/в 0, 5 мл 0, 05% р-ра строфантина с 10 мл. 40% р-ра глюкозы нитропруссит натрия в/в и 120 мг преднизолона, наложить жгут на конечности. • При выраженном отечном синдроме (отек легких, мозга) инфузия жидкости с высоким остматическим давлением (нативная плазма, изотонический р-р хлорида натрия, реополиглюкина) • Госпитализировать на срок не менее 1 недели
 Прогноз • Летальность при анафилактическом шоке составляет от 10 до 30%. • Она зависит от тяжести сопутствующих заболеваний, правильности и своевременности лечения шока. • Все больные, перенесшие анафилактический шок, нуждаются в диспансерном наблюдении аллерголога.
Прогноз • Летальность при анафилактическом шоке составляет от 10 до 30%. • Она зависит от тяжести сопутствующих заболеваний, правильности и своевременности лечения шока. • Все больные, перенесшие анафилактический шок, нуждаются в диспансерном наблюдении аллерголога.
 Профилактика. • не назначать медикаменты без достаточных оснований и в первую очередь те, к которым имеется аллергия; • сбор целенаправленного аллергологического анамнеза; • сообщать больному о предстоящем введении антибиотика или другого средства; • при подозрении на лекарственную аллергию проводить провокационную подъязычную пробу с 1/4 разовой терапевтической дозы медикамента.
Профилактика. • не назначать медикаменты без достаточных оснований и в первую очередь те, к которым имеется аллергия; • сбор целенаправленного аллергологического анамнеза; • сообщать больному о предстоящем введении антибиотика или другого средства; • при подозрении на лекарственную аллергию проводить провокационную подъязычную пробу с 1/4 разовой терапевтической дозы медикамента.
 • Отсутствие системной реакции (отек уздечки языка, губ, кожный зуд, высыпания) в течение 30 мин исключает вероятность неожиданной анафилактической реакции. • При парентеральном введении антибиотика сделать пробу – малую дозу лекарственного препарата в/к. • Отсутствие кожной реакции свидетельствует о хорошей переносимости препарата.
• Отсутствие системной реакции (отек уздечки языка, губ, кожный зуд, высыпания) в течение 30 мин исключает вероятность неожиданной анафилактической реакции. • При парентеральном введении антибиотика сделать пробу – малую дозу лекарственного препарата в/к. • Отсутствие кожной реакции свидетельствует о хорошей переносимости препарата.
 СЫВОРОТОЧНАЯ БОЛЕЗНЬ Сывороточная болезнь—это тяжело протекающая аллергическая реакция, возникающая после введения чаще всего лошадиной сыворотки, входящей в состав противостолбнячной (либо другой лечебной) сыворотки или других препаратов. • Симптомы сывороточной болезни могут развиваться и при введении лекарственных препаратов, содержащих белок и вещества иного животного происхождения (инсулин, АКТГ, печеночные препараты и др. ).
СЫВОРОТОЧНАЯ БОЛЕЗНЬ Сывороточная болезнь—это тяжело протекающая аллергическая реакция, возникающая после введения чаще всего лошадиной сыворотки, входящей в состав противостолбнячной (либо другой лечебной) сыворотки или других препаратов. • Симптомы сывороточной болезни могут развиваться и при введении лекарственных препаратов, содержащих белок и вещества иного животного происхождения (инсулин, АКТГ, печеночные препараты и др. ).
 Причины. • Зависит от вида и дозы вводимого белкового препарата, степени его очистки и широты применения; • У детей грудного возраста сывороточная болезнь встречается редко; • С возрастом частота, интенсивность и тяжесть заболевания возрастают; • Инкубационный период от введения препарата до начала развития заболевания длится 7— 12 дней, но может сократиться до нескольких часов или удлиняться до 8 нед и более. • При сывороточной болезни повреждаются почки циркулирующими иммунными комплексами.
Причины. • Зависит от вида и дозы вводимого белкового препарата, степени его очистки и широты применения; • У детей грудного возраста сывороточная болезнь встречается редко; • С возрастом частота, интенсивность и тяжесть заболевания возрастают; • Инкубационный период от введения препарата до начала развития заболевания длится 7— 12 дней, но может сократиться до нескольких часов или удлиняться до 8 нед и более. • При сывороточной болезни повреждаются почки циркулирующими иммунными комплексами.
 Симптоматика. • многообразие симптомов; • Течение заболевания обусловлено различием видов и типов образующихся антител; Острый период • начинается с повышения температуры тела—от субфебрильных цифр (наблюдается чаще) до 39— 40° С. • беспокоят боли и скованность в суставах. • появляется сыпь, чаще всего в месте введения сыворотки, затем она распространяется по всему телу. • Характер сыпи разнообразный: от эритематозной до геморрагической. • Появление сыпи нередко сопровождается отеками, преимущественно на лице. • Увеличиваются лимфатические узлы, возможно увеличение селезенки.
Симптоматика. • многообразие симптомов; • Течение заболевания обусловлено различием видов и типов образующихся антител; Острый период • начинается с повышения температуры тела—от субфебрильных цифр (наблюдается чаще) до 39— 40° С. • беспокоят боли и скованность в суставах. • появляется сыпь, чаще всего в месте введения сыворотки, затем она распространяется по всему телу. • Характер сыпи разнообразный: от эритематозной до геморрагической. • Появление сыпи нередко сопровождается отеками, преимущественно на лице. • Увеличиваются лимфатические узлы, возможно увеличение селезенки.
 сердечно-сосудистая система: • появляются боли в области сердца, • одышка, • сердцебиение, • может снизиться артериальное давление. §Острый период сывороточной болезни при легкой и средней тяжести течения длится обычно 5— 7 сут; развивающиеся изменения носят обратимый характер. тяжелая форма болезни • в процесс могут вовлекаться почки, легкие, печень, может развиться гемолитическая анемия. • При тяжелом течении заболевание обычно длится 2— 3 нед. • Иногда сывороточная болезнь может приобретать рецидивирующий характер с общей длительностью до нескольких месяцев.
сердечно-сосудистая система: • появляются боли в области сердца, • одышка, • сердцебиение, • может снизиться артериальное давление. §Острый период сывороточной болезни при легкой и средней тяжести течения длится обычно 5— 7 сут; развивающиеся изменения носят обратимый характер. тяжелая форма болезни • в процесс могут вовлекаться почки, легкие, печень, может развиться гемолитическая анемия. • При тяжелом течении заболевание обычно длится 2— 3 нед. • Иногда сывороточная болезнь может приобретать рецидивирующий характер с общей длительностью до нескольких месяцев.
 Лечение § зависит от тяжести течения; § при легкой форме: • введение препаратов кальция (внутривенно вводят 10 мл 10% раствора глюконата • антигистаминных средств (внутрь димедрол или супрастин, тавегил или диазолин), аскорутин. • госпитализация даже при легкой форме заболевания вследствие угрозы развития поздних органных осложнений;
Лечение § зависит от тяжести течения; § при легкой форме: • введение препаратов кальция (внутривенно вводят 10 мл 10% раствора глюконата • антигистаминных средств (внутрь димедрол или супрастин, тавегил или диазолин), аскорутин. • госпитализация даже при легкой форме заболевания вследствие угрозы развития поздних органных осложнений;
 При средней и тяжелой форме • введение глюкокортикоидных гормонов (20— 30 мг преднизолона в сутки) с постепенным снижением дозы по мере стихания клинических проявлений. Отменяют гормоны через 2— 3 нед. • гепаринотерапия (10000— 20000 ЕД гепарина в сутки) – патогенетическое лечение - в стационаре под контролем времени свертывания крови. Прогноз В подавляющем большинстве случаев прогноз благоприятный, если не возникает тяжелых поражений внутренних органов.
При средней и тяжелой форме • введение глюкокортикоидных гормонов (20— 30 мг преднизолона в сутки) с постепенным снижением дозы по мере стихания клинических проявлений. Отменяют гормоны через 2— 3 нед. • гепаринотерапия (10000— 20000 ЕД гепарина в сутки) – патогенетическое лечение - в стационаре под контролем времени свертывания крови. Прогноз В подавляющем большинстве случаев прогноз благоприятный, если не возникает тяжелых поражений внутренних органов.
 Профилактика • лечебные сыворотки надо вводить по строгим показаниям; • дробное введение сыворотки по Безредке или с предварительным введением разведенных сывороток. • предпочтительнее заменять сыворотку человеческим гамма глобулином. Н- р: если в анамнезе имеется указание на аллергические реакции, а с лечебной целью необходимо введение противостолбнячной сыворотки, то следует применять не сыворотку, а бычий столбнячный анатоксин или человеческий иммунный гаммаглобулин, приготовленный из сыворотки людей, иммунизированных столбнячным токсином. • Там, где этих препаратов нет и приходится вводить сыворотку, рекомендуется провести предварительное тестирование для выявления повышенной чувствительности к сывороткам.
Профилактика • лечебные сыворотки надо вводить по строгим показаниям; • дробное введение сыворотки по Безредке или с предварительным введением разведенных сывороток. • предпочтительнее заменять сыворотку человеческим гамма глобулином. Н- р: если в анамнезе имеется указание на аллергические реакции, а с лечебной целью необходимо введение противостолбнячной сыворотки, то следует применять не сыворотку, а бычий столбнячный анатоксин или человеческий иммунный гаммаглобулин, приготовленный из сыворотки людей, иммунизированных столбнячным токсином. • Там, где этих препаратов нет и приходится вводить сыворотку, рекомендуется провести предварительное тестирование для выявления повышенной чувствительности к сывороткам.
 • Начинают с постановки скарификационной пробы с нанесением капли водного раствора сыворотки в разведении 1: 100 (у лиц с отягощенным аллергологическим анамнезом начинают с разведения 1: 1000). • Если проба отрицательная, проводят новую в разведении 1: 10. Положительная реакция немедленного (волдырного) типа в течение 20 мин с кожным зудом, воспалением кожи является противопоказанием к введению чужеродной сыворотки. • При отрицательном результате проводят введение лечебной сыворотки. • После выписки больного из стационара для профилактики рецидивов сывороточной болезни рекомендуется не употреблять в пищу кумыс и конское мясо (во избежание развития перекрестных реакций).
• Начинают с постановки скарификационной пробы с нанесением капли водного раствора сыворотки в разведении 1: 100 (у лиц с отягощенным аллергологическим анамнезом начинают с разведения 1: 1000). • Если проба отрицательная, проводят новую в разведении 1: 10. Положительная реакция немедленного (волдырного) типа в течение 20 мин с кожным зудом, воспалением кожи является противопоказанием к введению чужеродной сыворотки. • При отрицательном результате проводят введение лечебной сыворотки. • После выписки больного из стационара для профилактики рецидивов сывороточной болезни рекомендуется не употреблять в пищу кумыс и конское мясо (во избежание развития перекрестных реакций).
 КРАПИВНИЦА И ОТЕК КВИНКЕ • заболевания с преимущественным поражением кожи. • развитие связано с нарушением проницаемости сосудистой стенки и отеком; • часто поражается сердечно- сосудистая система; • другие системы организма в процесс вовлекаются редко. Крапивница—аллергическое заболевание, характеризующееся быстрым, более или менее распространенным высыпанием на коже зудящих волдырей, представляющих собой отек ограниченного—сосочкового—слоя кожи. Очень распространенное заболевание: примерно каждый третий человек у нас в стране перенес, хотя бы однократно, в жизни крапивницу.
КРАПИВНИЦА И ОТЕК КВИНКЕ • заболевания с преимущественным поражением кожи. • развитие связано с нарушением проницаемости сосудистой стенки и отеком; • часто поражается сердечно- сосудистая система; • другие системы организма в процесс вовлекаются редко. Крапивница—аллергическое заболевание, характеризующееся быстрым, более или менее распространенным высыпанием на коже зудящих волдырей, представляющих собой отек ограниченного—сосочкового—слоя кожи. Очень распространенное заболевание: примерно каждый третий человек у нас в стране перенес, хотя бы однократно, в жизни крапивницу.
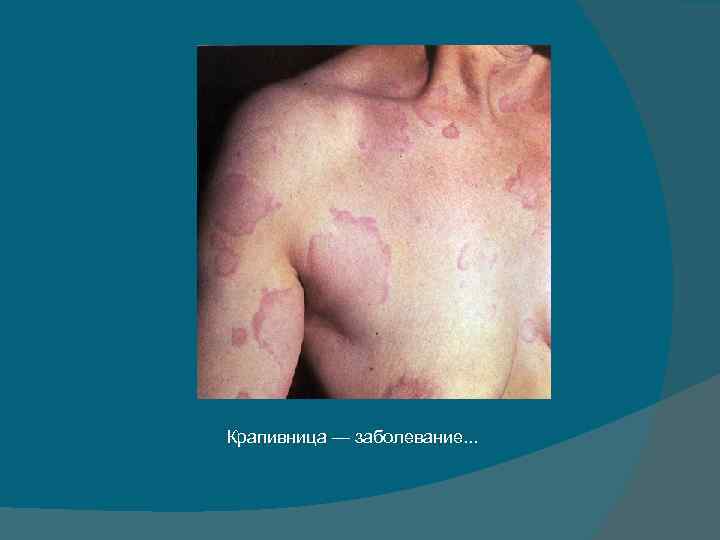 Крапивница — заболевание. . .
Крапивница — заболевание. . .
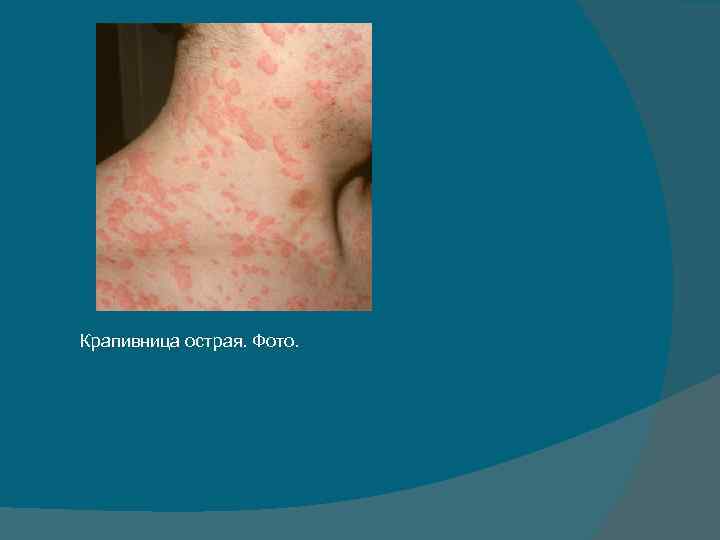 Крапивница острая. Фото.
Крапивница острая. Фото.
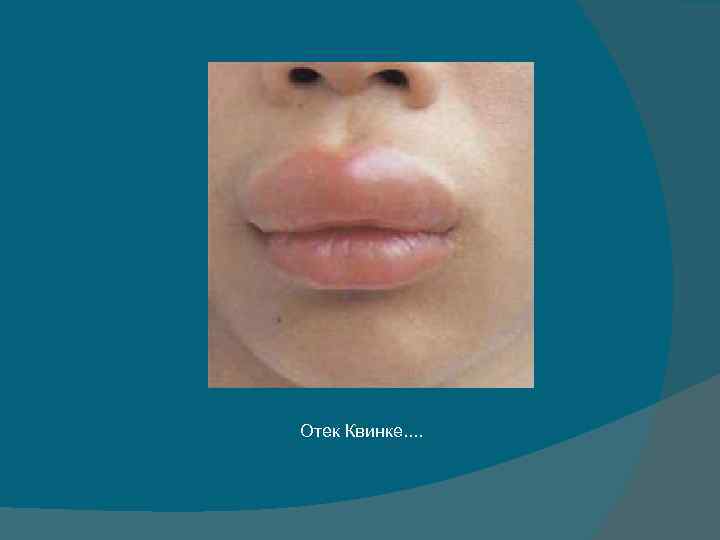
 • Отек Квинке (ангионевротический отек, гигантская крапивница)—один из видов крапивницы, при котором отек распространяется на все слои кожи, иногда захватывает и подкожную клетчатку, слизистые оболочки. • Крапивница и отек Квинке наиболее часто наблюдаются у людей в возрасте от 21 года до 60 лет. • Чаще болеют женщины, что связано с особенностью их нейроэндокринной системы. Причины • Причины разнообразны. • Многие лекарственные препараты, пищевые продукты, глистная инвазия, укусы насекомых, пыльца растении, холод, ультрафиолетовое облучение, и множество др. причин;
• Отек Квинке (ангионевротический отек, гигантская крапивница)—один из видов крапивницы, при котором отек распространяется на все слои кожи, иногда захватывает и подкожную клетчатку, слизистые оболочки. • Крапивница и отек Квинке наиболее часто наблюдаются у людей в возрасте от 21 года до 60 лет. • Чаще болеют женщины, что связано с особенностью их нейроэндокринной системы. Причины • Причины разнообразны. • Многие лекарственные препараты, пищевые продукты, глистная инвазия, укусы насекомых, пыльца растении, холод, ультрафиолетовое облучение, и множество др. причин;
 Симптоматика. • проявления крапивницы очень характерны. • начинается внезапно с интенсивного зуда кожи различных участков тела, а иногда и всей поверхности тела. • на местах зуда появляются гиперемированные участки сыпи, выступающие над поверхностью кожи, первичным элементом которой является волдырь. • величина волдырей различна: от булавочной головки до гигантских размеров. • волдыри могут располагаться отдельно друг от друга или сливаться, образуя причудливые очертания с фестончатыми краями. • Приступ острой крапивницы может сопровождаться недомоганием, головной болью, нередко подъемом температуры тела до 38— 39° С. • Длительность острого периода составляет от нескольких часов до нескольких суток (если болезнь продолжается более 5— 6 нед. то заболевание переходит в хроническую форму).
Симптоматика. • проявления крапивницы очень характерны. • начинается внезапно с интенсивного зуда кожи различных участков тела, а иногда и всей поверхности тела. • на местах зуда появляются гиперемированные участки сыпи, выступающие над поверхностью кожи, первичным элементом которой является волдырь. • величина волдырей различна: от булавочной головки до гигантских размеров. • волдыри могут располагаться отдельно друг от друга или сливаться, образуя причудливые очертания с фестончатыми краями. • Приступ острой крапивницы может сопровождаться недомоганием, головной болью, нередко подъемом температуры тела до 38— 39° С. • Длительность острого периода составляет от нескольких часов до нескольких суток (если болезнь продолжается более 5— 6 нед. то заболевание переходит в хроническую форму).
 Отек Квинке • кожного зуда нет; • отмечаются ощущение напряжения, увеличение размеров губ, век, мошонки, языка, мягкого неба, миндалин, т. е. мест с рыхлой клетчаткой; • в связи с тем, что отек распространяется и на подкожную клетчатку, то в этих местах наблюдается появление большого бледного, плотного, незудящего инфильтрата, при надавливании на который не остается ямки; • после медленного стихания процесса кожа на участках поражения долгое время болезненна; • отек Квинке может быть на слизистой оболочке и не всегда сочетается с поражением кожи;
Отек Квинке • кожного зуда нет; • отмечаются ощущение напряжения, увеличение размеров губ, век, мошонки, языка, мягкого неба, миндалин, т. е. мест с рыхлой клетчаткой; • в связи с тем, что отек распространяется и на подкожную клетчатку, то в этих местах наблюдается появление большого бледного, плотного, незудящего инфильтрата, при надавливании на который не остается ямки; • после медленного стихания процесса кожа на участках поражения долгое время болезненна; • отек Квинке может быть на слизистой оболочке и не всегда сочетается с поражением кожи;
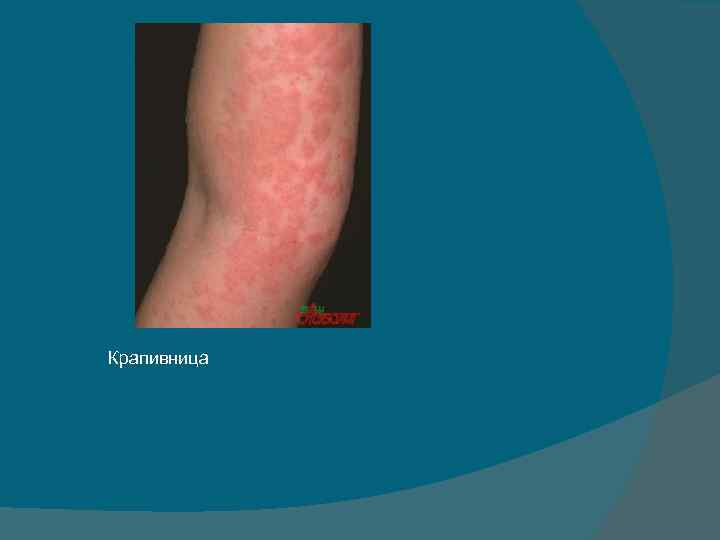 Крапивница
Крапивница
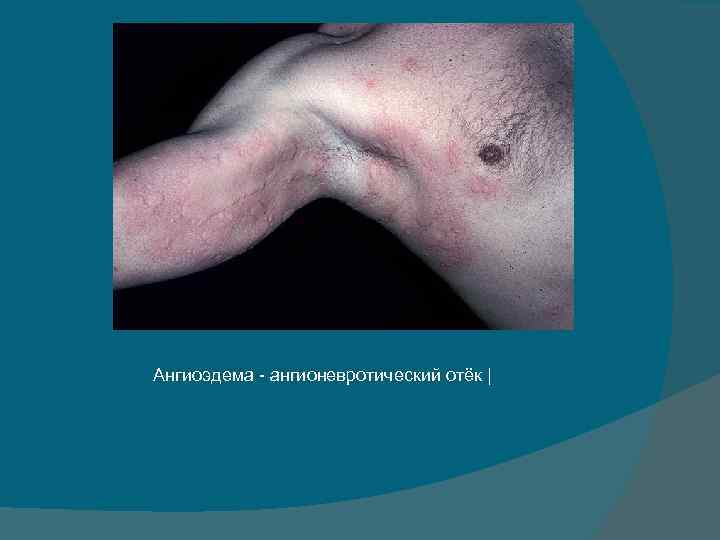 Ангиоэдема - ангионевротический отёк |
Ангиоэдема - ангионевротический отёк |
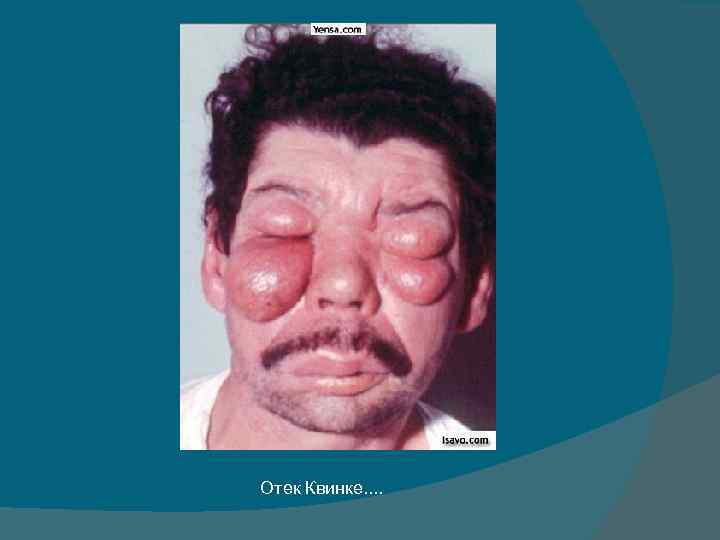 Отек Квинке. .
Отек Квинке. .
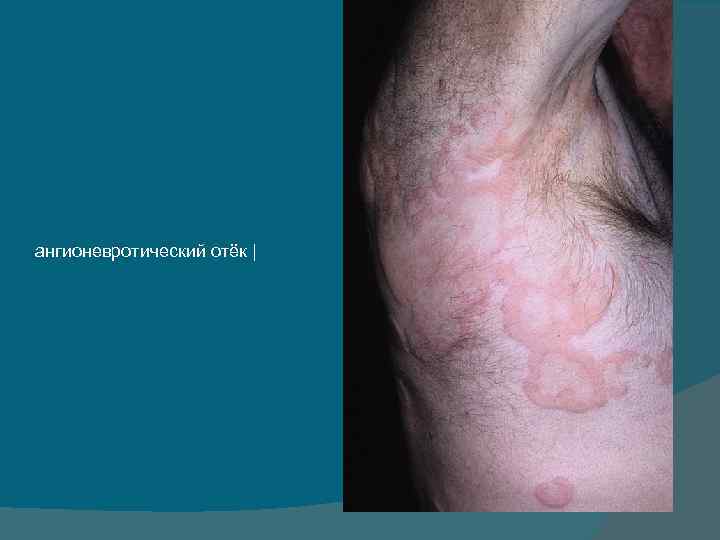 ангионевротический отёк |
ангионевротический отёк |
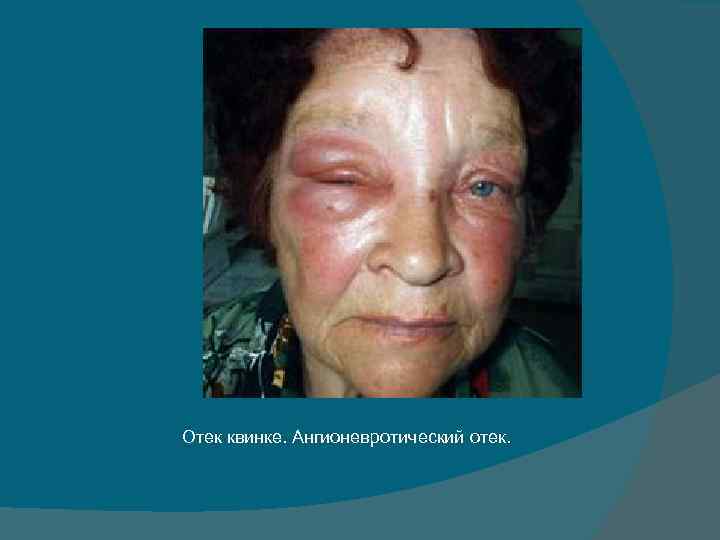 Отек квинке. Ангионевротический отек.
Отек квинке. Ангионевротический отек.
 Отек Квинке. .
Отек Квинке. .
 Локализация отека Квинке в области гортани • Особенно опасна, так как отек слизистой оболочки гортани может привести к асфиксии. • Отек гортани встречается у каждого четвертого больного с отеком Квинке, и медицинский персонал должен помнить об этом. Клиника • сначала отмечаются охриплость, лающий кашель, затем нарастает затруднение дыхания: сначала вдоха, а затем и выдоха; • быстро присоединяется шумное стридорозное дыхание. • лицо становится синюшным, затем резко бледнеет. • больной крайне беспокойный, мечется. • помощь должна быть оказана немедленно, иначе может наступить смерть от асфиксии.
Локализация отека Квинке в области гортани • Особенно опасна, так как отек слизистой оболочки гортани может привести к асфиксии. • Отек гортани встречается у каждого четвертого больного с отеком Квинке, и медицинский персонал должен помнить об этом. Клиника • сначала отмечаются охриплость, лающий кашель, затем нарастает затруднение дыхания: сначала вдоха, а затем и выдоха; • быстро присоединяется шумное стридорозное дыхание. • лицо становится синюшным, затем резко бледнеет. • больной крайне беспокойный, мечется. • помощь должна быть оказана немедленно, иначе может наступить смерть от асфиксии.
 Локализация отека на слизистой оболочке желудочнокишечного тракта: • отмечаются тошнота, рвота, • затем возникает острая разлитая боль, сопровождающаяся вздутием живота и усиленной перистальтикой; • клиническая картина напоминает «острый живот» ; • приступ заканчивается профузным поносом; • при исследовании кала в нем в большом количестве находят эозинофилы; могут встречаться и кристаллы Шарко — Лейдена. Локализация отека на серозной мозговой оболочке • вовлекаются в процесс редко; • появление менингеальных симптомов: ригидность затылочных мышц, головная боль, рвота, иногда судороги; • Отеки могут локализоваться в урогенитальном тракте, симулируя картину острого цистита.
Локализация отека на слизистой оболочке желудочнокишечного тракта: • отмечаются тошнота, рвота, • затем возникает острая разлитая боль, сопровождающаяся вздутием живота и усиленной перистальтикой; • клиническая картина напоминает «острый живот» ; • приступ заканчивается профузным поносом; • при исследовании кала в нем в большом количестве находят эозинофилы; могут встречаться и кристаллы Шарко — Лейдена. Локализация отека на серозной мозговой оболочке • вовлекаются в процесс редко; • появление менингеальных симптомов: ригидность затылочных мышц, головная боль, рвота, иногда судороги; • Отеки могут локализоваться в урогенитальном тракте, симулируя картину острого цистита.
 Лечение и уход. включает общие мероприятия и патогенетическую терапию. § Общие мероприятия - направлены на быстрейшее выведение аллергенов из организма путем повторных очистительных клизм. • В дальнейшем на короткий период назначают молочно растительную бессолевую диету. • При аллергии к перу противопоказаны пищевые продукты из кур и яиц. • При аллергии к пыльце деревьев исключают продукты, имеющие общие с этой пыльцой антигенные свойства (орехи, березовый, вишневый, яблочный соки и т. п. ); • При аллергии к злаковым травам—хлеб и другие мучные изделия и т. д.
Лечение и уход. включает общие мероприятия и патогенетическую терапию. § Общие мероприятия - направлены на быстрейшее выведение аллергенов из организма путем повторных очистительных клизм. • В дальнейшем на короткий период назначают молочно растительную бессолевую диету. • При аллергии к перу противопоказаны пищевые продукты из кур и яиц. • При аллергии к пыльце деревьев исключают продукты, имеющие общие с этой пыльцой антигенные свойства (орехи, березовый, вишневый, яблочный соки и т. п. ); • При аллергии к злаковым травам—хлеб и другие мучные изделия и т. д.
 Госпитализация : • при отеке гортани—в ЛОР- отделение (в любой момент может возникнуть необходимость трахеотомии); • при абдоминальном синдроме—в хирургическое отделение, • при неврологической симптоматике—в неврологическое отделение. • Больных с легкими формами крапивницы можно лечить амбулаторно; § Патогенетическая терапия крапивницы и легких форм отека Квинке • применяют антигистаминные препараты (супрастин, димедрол, пипольфен и др. ) внутрь или в виде в/м инъекции. • при снижении артериального давления (за счет выхода плазмы из сосудистого русла при сливной крапивнице) назначают инъекции 0, 18% раствора адреналина в дозе от 0, 2 до 0, 5 мл подкожно.
Госпитализация : • при отеке гортани—в ЛОР- отделение (в любой момент может возникнуть необходимость трахеотомии); • при абдоминальном синдроме—в хирургическое отделение, • при неврологической симптоматике—в неврологическое отделение. • Больных с легкими формами крапивницы можно лечить амбулаторно; § Патогенетическая терапия крапивницы и легких форм отека Квинке • применяют антигистаминные препараты (супрастин, димедрол, пипольфен и др. ) внутрь или в виде в/м инъекции. • при снижении артериального давления (за счет выхода плазмы из сосудистого русла при сливной крапивнице) назначают инъекции 0, 18% раствора адреналина в дозе от 0, 2 до 0, 5 мл подкожно.
 • При отеке Квинке проводят дегидратационную терапию, направленную на выведение жидкости из организма - в/в вводят 2— 4 мл 1 % раствора фуросемида в 20 мл изотонического раствора хлорида натрия. • При отеке гортани, дополнительно вводят 60— 90 мг преднизолона внутримышечно или внутривенно струйно в 20 мл 40% раствора глюкозы или изотонического раствора хлорида натрия. • Кроме того, больной вдыхает эуспиран или изадрин, алупент или сальбутамол (пользуются специальными аэрозольными ингаляторами). • Назначают горячие кожные ванны. • При нарастании асфиксии и отсутствии эффекта после проведения всей перечисленной терапии показано проведение трахеотомии.
• При отеке Квинке проводят дегидратационную терапию, направленную на выведение жидкости из организма - в/в вводят 2— 4 мл 1 % раствора фуросемида в 20 мл изотонического раствора хлорида натрия. • При отеке гортани, дополнительно вводят 60— 90 мг преднизолона внутримышечно или внутривенно струйно в 20 мл 40% раствора глюкозы или изотонического раствора хлорида натрия. • Кроме того, больной вдыхает эуспиран или изадрин, алупент или сальбутамол (пользуются специальными аэрозольными ингаляторами). • Назначают горячие кожные ванны. • При нарастании асфиксии и отсутствии эффекта после проведения всей перечисленной терапии показано проведение трахеотомии.
 Прогноз • благоприятный; • трудоспособность при рациональной терапии быстро восстанавливается; • после купирования острых проявлений больных направляют к врачу-аллергологу для проведения полного аллергологического обследования и дальнейшего наблюдения. Профилактика • проведение накожных или подъязычных проб малыми дозами • дегельминтизация и лечение хронических заболеваний желудочно-кишечного тракта, которые способствуют развитию пищевой и лекарственной аллергии.
Прогноз • благоприятный; • трудоспособность при рациональной терапии быстро восстанавливается; • после купирования острых проявлений больных направляют к врачу-аллергологу для проведения полного аллергологического обследования и дальнейшего наблюдения. Профилактика • проведение накожных или подъязычных проб малыми дозами • дегельминтизация и лечение хронических заболеваний желудочно-кишечного тракта, которые способствуют развитию пищевой и лекарственной аллергии.
 Аллергическая реакция замедленного типа |
Аллергическая реакция замедленного типа |


