Lektsia_Allergia-2.ppt
- Количество слайдов: 120
 Аллергия. Иммунопатологические реакции
Аллергия. Иммунопатологические реакции

 Распространенность аллергии В мире – от 10 до 30% В России – от 15 до 35% ( Н. И. Ильина с соавт. 2007) Т. е. , у каждого 3 -5 пациента может иметь место аллергопатология
Распространенность аллергии В мире – от 10 до 30% В России – от 15 до 35% ( Н. И. Ильина с соавт. 2007) Т. е. , у каждого 3 -5 пациента может иметь место аллергопатология
 Аллергия • аллос» -иной • «эрго» -действие • иное, необычное действие Интернет
Аллергия • аллос» -иной • «эрго» -действие • иное, необычное действие Интернет

 Причины роста частоты аллергических заболеваний - явления, созданные руками человека. • Значительное возрастание чужеродных веществ (ксенобиотиков) в окружающей среде • Применение вакцин и сывороток, в том числе массовая бесконтрольная вакцинация взрослого населения • «Гигиеническая теория» - искусственное органичение иммунной системы от контактов с патогенами
Причины роста частоты аллергических заболеваний - явления, созданные руками человека. • Значительное возрастание чужеродных веществ (ксенобиотиков) в окружающей среде • Применение вакцин и сывороток, в том числе массовая бесконтрольная вакцинация взрослого населения • «Гигиеническая теория» - искусственное органичение иммунной системы от контактов с патогенами
 Гигиеническая теория • В норме микробное окружение способствует «провоспалительной» ориентации иммунных процессов, основой которых является преобладание эффекта Тh 1 (лимфоцитов т-хелперов) • при искусственном ограничении контактов иммунной системы с патогенами возникает «иммунное отклонение» в направлении Th 2 • Th 2 – ответ эволюционно был предназначен для борьбы с макропаразитами цивилизованное общество практически справилось с этой проблемой. Однако Th 2 -ответ в любом случае должен реализоваться? Каким образом? • Искусственное угнетение Th 1 -ответа и невозможность реализации Th 2 в физиологических условиях направление Th 2 ответа против хозяина (аллергия, аутоиммунные заболевания)! Вывод: изоляция ребенка, равно как и взрослого от микробного окружения и внеплановая вакцинация ведет к серьезным «поломам» в иммунной системе
Гигиеническая теория • В норме микробное окружение способствует «провоспалительной» ориентации иммунных процессов, основой которых является преобладание эффекта Тh 1 (лимфоцитов т-хелперов) • при искусственном ограничении контактов иммунной системы с патогенами возникает «иммунное отклонение» в направлении Th 2 • Th 2 – ответ эволюционно был предназначен для борьбы с макропаразитами цивилизованное общество практически справилось с этой проблемой. Однако Th 2 -ответ в любом случае должен реализоваться? Каким образом? • Искусственное угнетение Th 1 -ответа и невозможность реализации Th 2 в физиологических условиях направление Th 2 ответа против хозяина (аллергия, аутоиммунные заболевания)! Вывод: изоляция ребенка, равно как и взрослого от микробного окружения и внеплановая вакцинация ведет к серьезным «поломам» в иммунной системе
 Определение аллергии • Аллергия (гиперчувствительность) – это состояние повышенной чувствительности организма к веществам антигенной природы. • Аллергия - это качественно измененная (патологическая) форма иммунологической реактивности организма, которая сопровождается повреждением собственных клеток и тканей. • Аллергия – это иммунологически зависимое повреждение тканей организма. • Аллергия – это типовой патологический процесс.
Определение аллергии • Аллергия (гиперчувствительность) – это состояние повышенной чувствительности организма к веществам антигенной природы. • Аллергия - это качественно измененная (патологическая) форма иммунологической реактивности организма, которая сопровождается повреждением собственных клеток и тканей. • Аллергия – это иммунологически зависимое повреждение тканей организма. • Аллергия – это типовой патологический процесс.
 Аллергия • Состояние измененной реактивности организма, проявляющееся повышением его иммунологически опосредованной чувствительности к различным веществам эндогенного и экзогенного происхождения
Аллергия • Состояние измененной реактивности организма, проявляющееся повышением его иммунологически опосредованной чувствительности к различным веществам эндогенного и экзогенного происхождения
 АЛЛЕРГИЯ – это проявление иммунологической реактивности, как и иммунитет. Это пример повышенной реактивности и сниженной резистентности • Аллергия и иммунитет имеют защитный характер и направлены на поддержание гомеостаза организма (защищают от генетически чужеродной информации) • Аллергия и иммунитет имеют общие механизмы развития
АЛЛЕРГИЯ – это проявление иммунологической реактивности, как и иммунитет. Это пример повышенной реактивности и сниженной резистентности • Аллергия и иммунитет имеют защитный характер и направлены на поддержание гомеостаза организма (защищают от генетически чужеродной информации) • Аллергия и иммунитет имеют общие механизмы развития
 Иммунитет • Поддержание постоянства внутренней среды организма(гомеостаза) с помощью иммунных реакций: гуморального и тканевого иммунитета
Иммунитет • Поддержание постоянства внутренней среды организма(гомеостаза) с помощью иммунных реакций: гуморального и тканевого иммунитета
 Отличие аллергии от иммунитета: • Аллергия является патологической формой иммунологической реактивности, это патологическое течение иммунного ответа, которое сопровождается повреждением тканей организма
Отличие аллергии от иммунитета: • Аллергия является патологической формой иммунологической реактивности, это патологическое течение иммунного ответа, которое сопровождается повреждением тканей организма
 Этиология аллергии Вещества антигенной природы, вызывающие аллергию, называются аллергенами. Аллерген - главный этиологический фактор аллергии. Свойства аллергена: – генетическая чужеродность – макромолекулярность – белковая природа – иммуногенность
Этиология аллергии Вещества антигенной природы, вызывающие аллергию, называются аллергенами. Аллерген - главный этиологический фактор аллергии. Свойства аллергена: – генетическая чужеродность – макромолекулярность – белковая природа – иммуногенность
 • Гаптены (неполные антигены) - приобретают антигенные свойства в соединении с белками организма. Например, простые химические вещества (йод, бром), низкомолекулярные лекарственные препараты
• Гаптены (неполные антигены) - приобретают антигенные свойства в соединении с белками организма. Например, простые химические вещества (йод, бром), низкомолекулярные лекарственные препараты
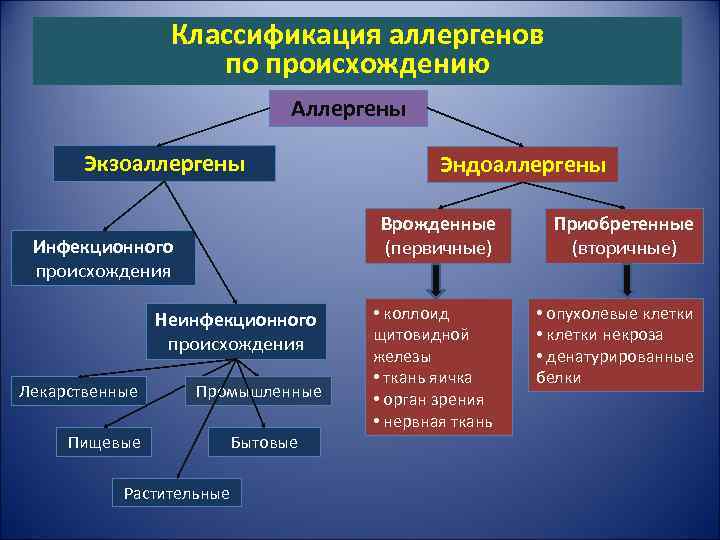 Классификация аллергенов по происхождению Аллергены Экзоаллергены Врожденные (первичные) Инфекционного происхождения Неинфекционного происхождения Лекарственные Эндоаллергены Промышленные Пищевые Растительные Бытовые • коллоид щитовидной железы • ткань яичка • орган зрения • нервная ткань Приобретенные (вторичные) • опухолевые клетки • клетки некроза • денатурированные белки
Классификация аллергенов по происхождению Аллергены Экзоаллергены Врожденные (первичные) Инфекционного происхождения Неинфекционного происхождения Лекарственные Эндоаллергены Промышленные Пищевые Растительные Бытовые • коллоид щитовидной железы • ткань яичка • орган зрения • нервная ткань Приобретенные (вторичные) • опухолевые клетки • клетки некроза • денатурированные белки
 Наиболее распространенные экзоаллергены Пыльца луговых трав и деревьев Перхоть домашних животных Плесневые грибки Бытовые клещи
Наиболее распространенные экзоаллергены Пыльца луговых трав и деревьев Перхоть домашних животных Плесневые грибки Бытовые клещи
 Пыльцевые аллергены. Поллиноз – классическое аллергическое заболевание. Развивается при повторном контакте сенсибилизированного организма с пыльцой растений. Характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи.
Пыльцевые аллергены. Поллиноз – классическое аллергическое заболевание. Развивается при повторном контакте сенсибилизированного организма с пыльцой растений. Характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи.
 Бытовые аллергены. Клещ домашней пыли § Симптомы аллергии проявляются круглый год при нахождении внутри помещений § Высокая концентрация антигена § Часто ассоциируется с аллергенами домашних животных ØВ 70% - 80% случаев БА связана с бытовыми клещами § Клещи имеют размер 10 -24 мкм § 1 гр домашней пыли содержит 240 тыс. клещей
Бытовые аллергены. Клещ домашней пыли § Симптомы аллергии проявляются круглый год при нахождении внутри помещений § Высокая концентрация антигена § Часто ассоциируется с аллергенами домашних животных ØВ 70% - 80% случаев БА связана с бытовыми клещами § Клещи имеют размер 10 -24 мкм § 1 гр домашней пыли содержит 240 тыс. клещей
 Эпидермальные аллергены. Шерсть и перхоть домашних животных
Эпидермальные аллергены. Шерсть и перхоть домашних животных
 Пищевые аллергены
Пищевые аллергены
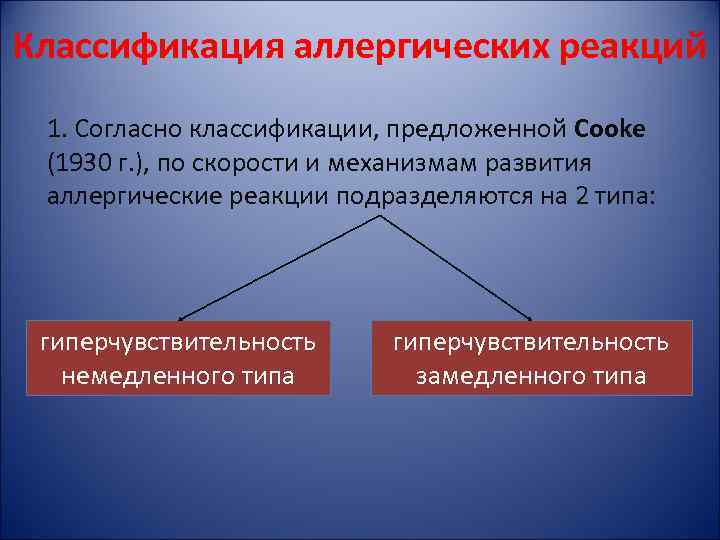 Классификация аллергических реакций 1. Согласно классификации, предложенной Cooke (1930 г. ), по скорости и механизмам развития аллергические реакции подразделяются на 2 типа: гиперчувствительность немедленного типа гиперчувствительность замедленного типа
Классификация аллергических реакций 1. Согласно классификации, предложенной Cooke (1930 г. ), по скорости и механизмам развития аллергические реакции подразделяются на 2 типа: гиперчувствительность немедленного типа гиперчувствительность замедленного типа
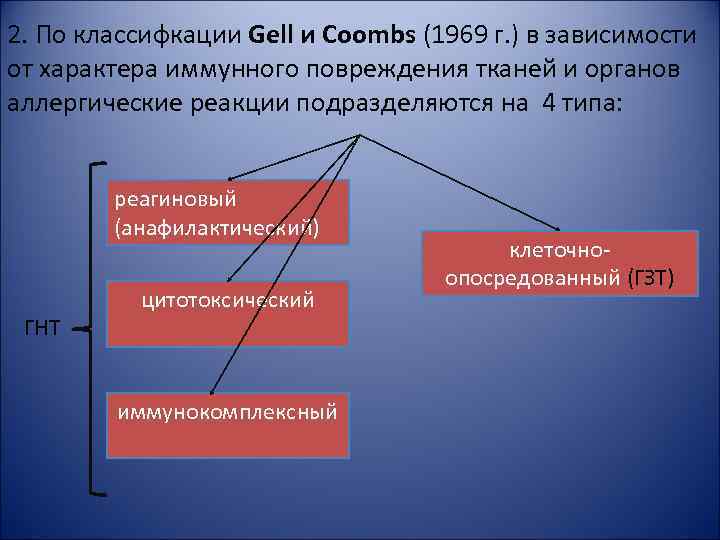 2. По классифкации Gell и Coombs (1969 г. ) в зависимости от характера иммунного повреждения тканей и органов аллергические реакции подразделяются на 4 типа: реагиновый (анафилактический) ГНТ цитотоксический иммунокомплексный клеточноопосредованный (ГЗТ)
2. По классифкации Gell и Coombs (1969 г. ) в зависимости от характера иммунного повреждения тканей и органов аллергические реакции подразделяются на 4 типа: реагиновый (анафилактический) ГНТ цитотоксический иммунокомплексный клеточноопосредованный (ГЗТ)
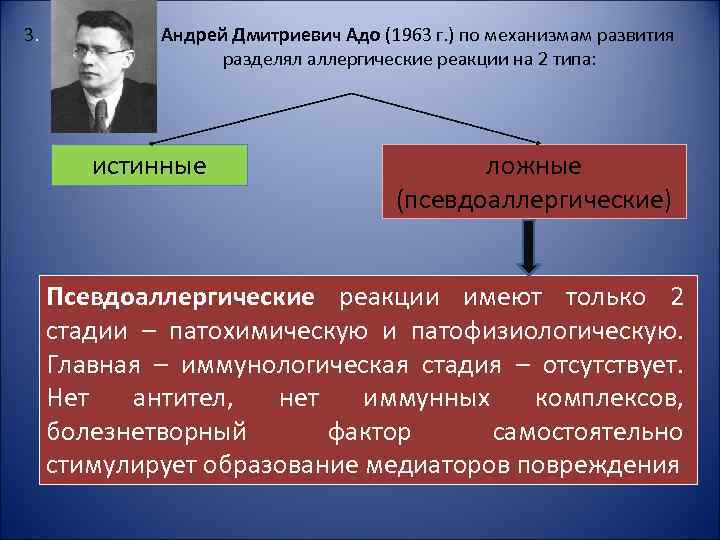 3. Андрей Дмитриевич Адо (1963 г. ) по механизмам развития разделял аллергические реакции на 2 типа: истинные ложные (псевдоаллергические) Псевдоаллергические реакции имеют только 2 стадии – патохимическую и патофизиологическую. Главная – иммунологическая стадия – отсутствует. Нет антител, нет иммунных комплексов, болезнетворный фактор самостоятельно стимулирует образование медиаторов повреждения
3. Андрей Дмитриевич Адо (1963 г. ) по механизмам развития разделял аллергические реакции на 2 типа: истинные ложные (псевдоаллергические) Псевдоаллергические реакции имеют только 2 стадии – патохимическую и патофизиологическую. Главная – иммунологическая стадия – отсутствует. Нет антител, нет иммунных комплексов, болезнетворный фактор самостоятельно стимулирует образование медиаторов повреждения
 Общий патогенез аллергических реакций В развитии аллергических реакций выделяют 3 стадии: • иммунологическую • патохимическую • патофизиологическую
Общий патогенез аллергических реакций В развитии аллергических реакций выделяют 3 стадии: • иммунологическую • патохимическую • патофизиологическую
 1. Иммунологическая стадия (стадия иммунных реакций) с момента первичного попадания аллергена в организм до повторной встречи с ним. Итог – образование иммунного комплекса. 1. Период сенсибилизации → образуются антитела или сенсибилизированные Тлимфоциты 2. Период повторного поступления аллергена в сенсибилизированный организм → образуется иммунный комплекс антиген+антитело антиген+сенсибилизированный Т-лимфоцит
1. Иммунологическая стадия (стадия иммунных реакций) с момента первичного попадания аллергена в организм до повторной встречи с ним. Итог – образование иммунного комплекса. 1. Период сенсибилизации → образуются антитела или сенсибилизированные Тлимфоциты 2. Период повторного поступления аллергена в сенсибилизированный организм → образуется иммунный комплекс антиген+антитело антиген+сенсибилизированный Т-лимфоцит
 Гуморальный иммунитет Действующий фактор - образование иммунных комплексов(ИК) антиген(АГ) +антитело(АТ), которые фагоцитами выводятся из организма с мочой и калом
Гуморальный иммунитет Действующий фактор - образование иммунных комплексов(ИК) антиген(АГ) +антитело(АТ), которые фагоцитами выводятся из организма с мочой и калом
 Тканевой иммунитет • При тканевом иммунитете АТ нет. Состояние невосприимчивости клеткам и тканям передают Тлимфоциты, которые требуют воздействия гуморального фактора тимуса.
Тканевой иммунитет • При тканевом иммунитете АТ нет. Состояние невосприимчивости клеткам и тканям передают Тлимфоциты, которые требуют воздействия гуморального фактора тимуса.
 Запомните! Эти органы вырабатывают иммунокомпетентные клетки (нейтрофилы, макрофаги, тучные клетки, базофилы, лимфоциты), фагоцитирующие иммунные комплексы, нейтрализующие антигены, выделяющие при этом медиаторы - биологически активные вещества
Запомните! Эти органы вырабатывают иммунокомпетентные клетки (нейтрофилы, макрофаги, тучные клетки, базофилы, лимфоциты), фагоцитирующие иммунные комплексы, нейтрализующие антигены, выделяющие при этом медиаторы - биологически активные вещества
 Антитела, играющие роль в иммунной защите организма • Ig. G-направлен на микробов и вирусов; • Ig. A-осуществляет защиту в пределах слизистых оболочек; • Ig. M-направлен против Грампалочек; • Ig. D- роль не изучена; • Ig. E- роль, связанная с аллергией.
Антитела, играющие роль в иммунной защите организма • Ig. G-направлен на микробов и вирусов; • Ig. A-осуществляет защиту в пределах слизистых оболочек; • Ig. M-направлен против Грампалочек; • Ig. D- роль не изучена; • Ig. E- роль, связанная с аллергией.
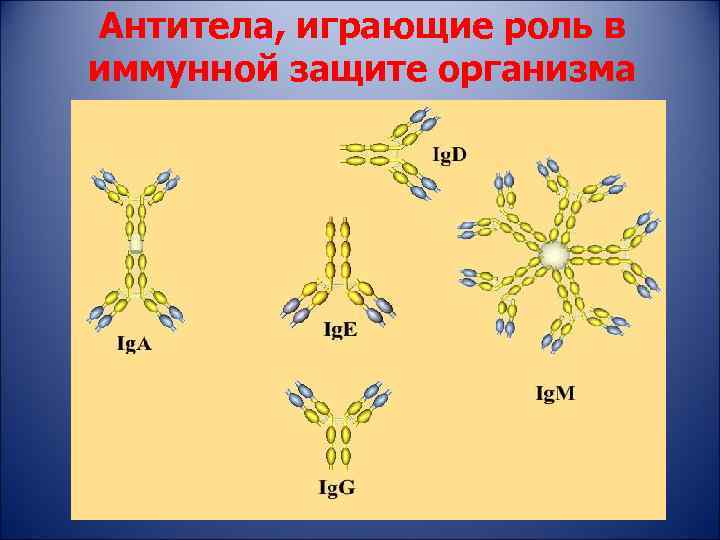 Антитела, играющие роль в иммунной защите организма
Антитела, играющие роль в иммунной защите организма
 2. Патохимическая стадия (стадия биохимических реакций) характеризуется образованием и выделением биологически активных веществ (медиаторов аллергии), поступающих в кровь и ткани. Пусковым стимулом для этих процессов служат иммунные комплексы. 3. Патофизиологическая стадия (стадия клинических проявлений) характеризуется повреждающим действием медиаторов на клетки, ткани и органы. Эта стадия включает в себя клинические проявление возникающих в организме нарушений в виде аллергических реакций и заболеваний
2. Патохимическая стадия (стадия биохимических реакций) характеризуется образованием и выделением биологически активных веществ (медиаторов аллергии), поступающих в кровь и ткани. Пусковым стимулом для этих процессов служат иммунные комплексы. 3. Патофизиологическая стадия (стадия клинических проявлений) характеризуется повреждающим действием медиаторов на клетки, ткани и органы. Эта стадия включает в себя клинические проявление возникающих в организме нарушений в виде аллергических реакций и заболеваний
 Иммунопатологические реакции I типа (синонимы: реагиновый тип, немедленная аллергия, анафилаксия, атопия)
Иммунопатологические реакции I типа (синонимы: реагиновый тип, немедленная аллергия, анафилаксия, атопия)
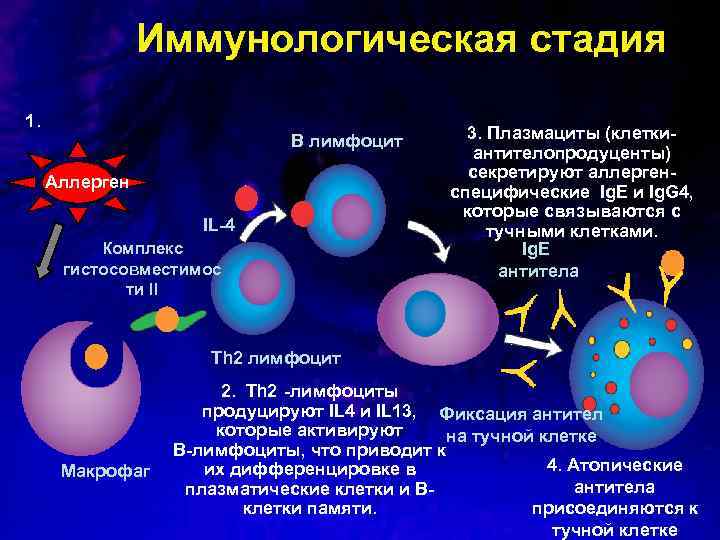 Иммунологическая стадия 1. B лимфоцит Аллерген IL-4 Комплекс гистосовместимос ти II 3. Плазмациты (клеткиантителопродуценты) секретируют аллергенспецифические Ig. E и Ig. G 4, которые связываются с тучными клетками. Ig. E антитела Тh 2 лимфоцит Макрофаг 2. Th 2 -лимфоциты продуцируют IL 4 и IL 13, Фиксация антител которые активируют на тучной клетке B-лимфоциты, что приводит к 4. Атопические их дифференцировке в антитела плазматические клетки и Вклетки памяти. присоединяются к тучной клетке
Иммунологическая стадия 1. B лимфоцит Аллерген IL-4 Комплекс гистосовместимос ти II 3. Плазмациты (клеткиантителопродуценты) секретируют аллергенспецифические Ig. E и Ig. G 4, которые связываются с тучными клетками. Ig. E антитела Тh 2 лимфоцит Макрофаг 2. Th 2 -лимфоциты продуцируют IL 4 и IL 13, Фиксация антител которые активируют на тучной клетке B-лимфоциты, что приводит к 4. Атопические их дифференцировке в антитела плазматические клетки и Вклетки памяти. присоединяются к тучной клетке
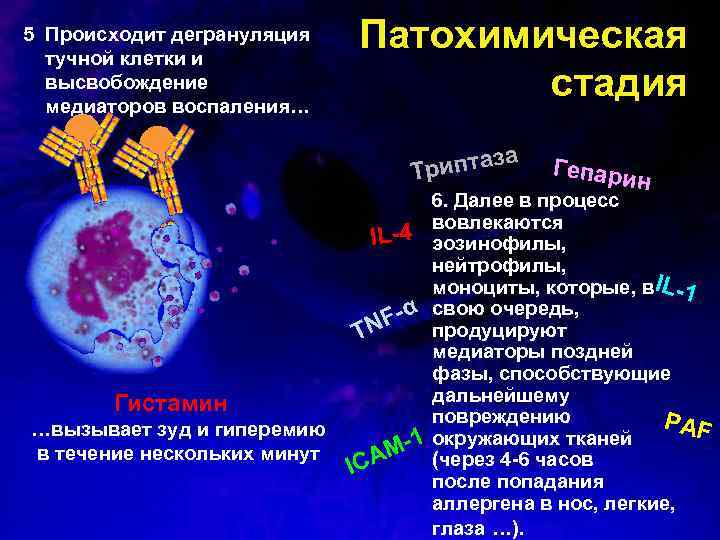 5. Происходит дегрануляция тучной клетки и высвобождение медиаторов воспаления… Патохимическая стадия иптаза Tр Гистамин …вызывает зуд и гиперемию в течение нескольких минут Гепари н 6. 6. Далее в процесс вовлекаются L-4 эозинофилы, I нейтрофилы, моноциты, которые, в. IL-1 F-α свою очередь, продуцируют TN медиаторы поздней фазы, способствующие дальнейшему повреждению PAF окружающих тканей M-1 (через 4 -6 часов ICA после попадания аллергена в нос, легкие, глаза …).
5. Происходит дегрануляция тучной клетки и высвобождение медиаторов воспаления… Патохимическая стадия иптаза Tр Гистамин …вызывает зуд и гиперемию в течение нескольких минут Гепари н 6. 6. Далее в процесс вовлекаются L-4 эозинофилы, I нейтрофилы, моноциты, которые, в. IL-1 F-α свою очередь, продуцируют TN медиаторы поздней фазы, способствующие дальнейшему повреждению PAF окружающих тканей M-1 (через 4 -6 часов ICA после попадания аллергена в нос, легкие, глаза …).
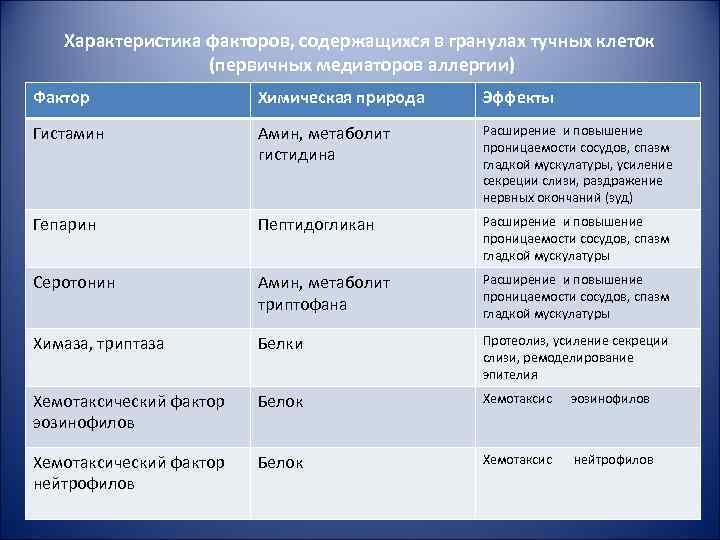 Характеристика факторов, содержащихся в гранулах тучных клеток (первичных медиаторов аллергии) Фактор Химическая природа Эффекты Гистамин Амин, метаболит гистидина Расширение и повышение проницаемости сосудов, спазм гладкой мускулатуры, усиление секреции слизи, раздражение нервных окончаний (зуд) Гепарин Пептидогликан Расширение и повышение проницаемости сосудов, спазм гладкой мускулатуры Серотонин Амин, метаболит триптофана Расширение и повышение проницаемости сосудов, спазм гладкой мускулатуры Химаза, триптаза Белки Протеолиз, усиление секреции слизи, ремоделирование эпителия Хемотаксический фактор эозинофилов Белок Хемотаксис эозинофилов Хемотаксический фактор нейтрофилов Белок Хемотаксис нейтрофилов
Характеристика факторов, содержащихся в гранулах тучных клеток (первичных медиаторов аллергии) Фактор Химическая природа Эффекты Гистамин Амин, метаболит гистидина Расширение и повышение проницаемости сосудов, спазм гладкой мускулатуры, усиление секреции слизи, раздражение нервных окончаний (зуд) Гепарин Пептидогликан Расширение и повышение проницаемости сосудов, спазм гладкой мускулатуры Серотонин Амин, метаболит триптофана Расширение и повышение проницаемости сосудов, спазм гладкой мускулатуры Химаза, триптаза Белки Протеолиз, усиление секреции слизи, ремоделирование эпителия Хемотаксический фактор эозинофилов Белок Хемотаксис эозинофилов Хемотаксический фактор нейтрофилов Белок Хемотаксис нейтрофилов
 Патофизиологическая стадия Ig. E
Патофизиологическая стадия Ig. E
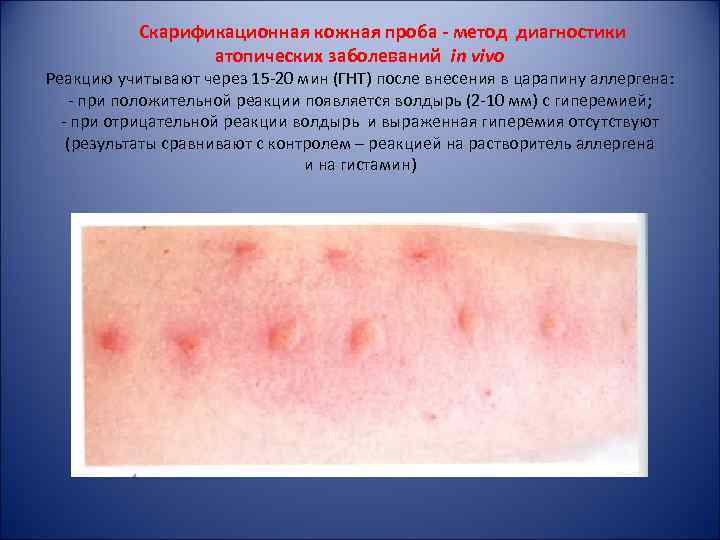 Скарификационная кожная проба - метод диагностики атопических заболеваний in vivo Реакцию учитывают через 15 -20 мин (ГНТ) после внесения в царапину аллергена: - при положительной реакции появляется волдырь (2 -10 мм) с гиперемией; - при отрицательной реакции волдырь и выраженная гиперемия отсутствуют (результаты сравнивают с контролем – реакцией на растворитель аллергена и на гистамин)
Скарификационная кожная проба - метод диагностики атопических заболеваний in vivo Реакцию учитывают через 15 -20 мин (ГНТ) после внесения в царапину аллергена: - при положительной реакции появляется волдырь (2 -10 мм) с гиперемией; - при отрицательной реакции волдырь и выраженная гиперемия отсутствуют (результаты сравнивают с контролем – реакцией на растворитель аллергена и на гистамин)
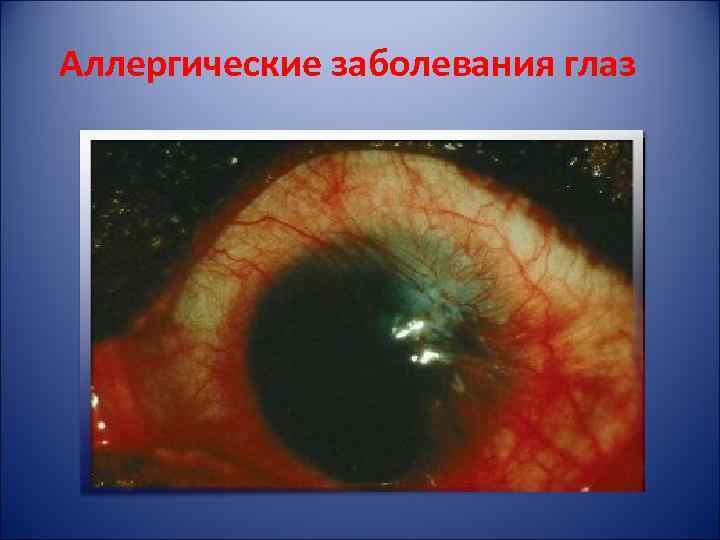 Аллергические заболевания глаз
Аллергические заболевания глаз
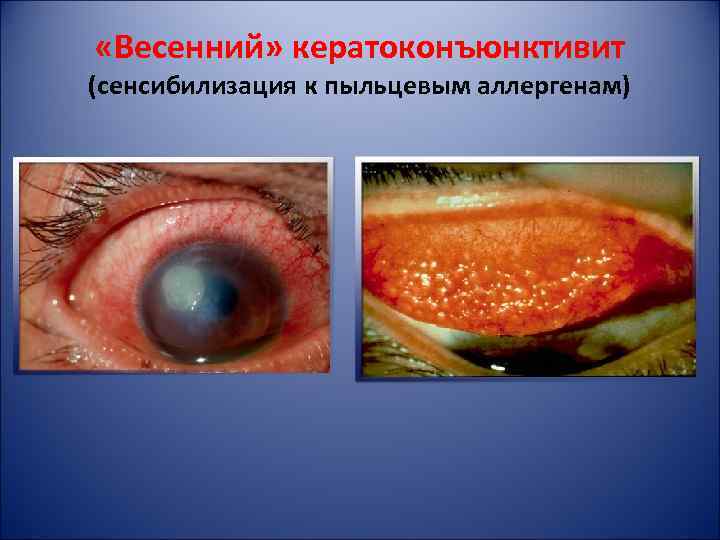 «Весенний» кератоконъюнктивит (сенсибилизация к пыльцевым аллергенам)
«Весенний» кератоконъюнктивит (сенсибилизация к пыльцевым аллергенам)
 Клинические проявления аллергической крапивницы (а), гигантская крапивница (б). Крапивница – распространенная группа заболеваний, характеризующихся воспалительным изменением кожи и/или слизистых оболочек, появлением диффузной либо ограниченной сыпи в виде выраженных зудящих папул или волдырей различных размеров с зонами эритемы вокруг них.
Клинические проявления аллергической крапивницы (а), гигантская крапивница (б). Крапивница – распространенная группа заболеваний, характеризующихся воспалительным изменением кожи и/или слизистых оболочек, появлением диффузной либо ограниченной сыпи в виде выраженных зудящих папул или волдырей различных размеров с зонами эритемы вокруг них.
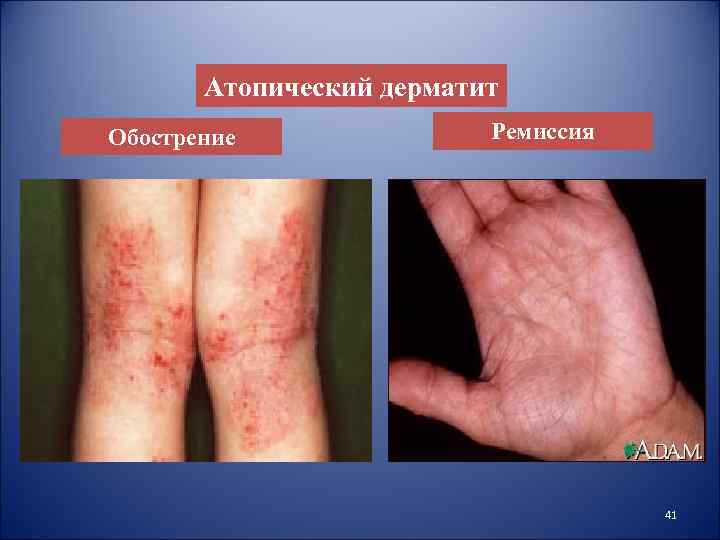 Атопический дерматит Обострение Ремиссия 41
Атопический дерматит Обострение Ремиссия 41
 Иммунопатологические реакции II типа (синонимы: цитотоксический тип, антителозависимая цитотоксичность)
Иммунопатологические реакции II типа (синонимы: цитотоксический тип, антителозависимая цитотоксичность)
 Аллерген - собственные клетки организма с Аллерген измененной антигенной структурой. К ним образуются аутоантитела. Аутоантитела соединяются с антигенами, связанными с мембранами клеток и вызывают их повреждение – цитотоксическое действие
Аллерген - собственные клетки организма с Аллерген измененной антигенной структурой. К ним образуются аутоантитела. Аутоантитела соединяются с антигенами, связанными с мембранами клеток и вызывают их повреждение – цитотоксическое действие
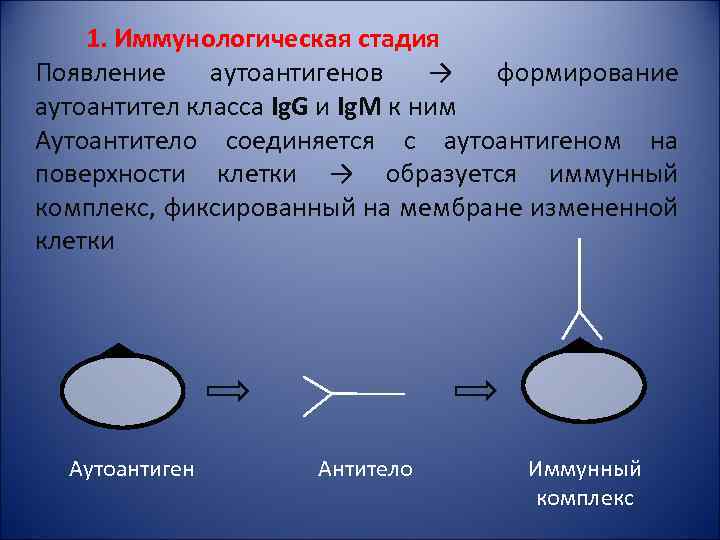 1. Иммунологическая стадия Появление аутоантигенов → формирование аутоантител класса Ig. G и Ig. M к ним Аутоантитело соединяется с аутоантигеном на поверхности клетки → образуется иммунный комплекс, фиксированный на мембране измененной клетки Аутоантиген Антитело Иммунный комплекс
1. Иммунологическая стадия Появление аутоантигенов → формирование аутоантител класса Ig. G и Ig. M к ним Аутоантитело соединяется с аутоантигеном на поверхности клетки → образуется иммунный комплекс, фиксированный на мембране измененной клетки Аутоантиген Антитело Иммунный комплекс
 Антигенными свойствами могут обладать собственные базальные мембраны организма, и тогда речь идет об аутоиммунных заболеваниях. Организм может образовывать антитела к многочисленным экзогенным антигенам, которые фиксируются клеточной мембраной. С мембранами клеток связываются лекарственные и другие вещества, ксенобиотики, что вызывает образование антител против образующегося комплекса.
Антигенными свойствами могут обладать собственные базальные мембраны организма, и тогда речь идет об аутоиммунных заболеваниях. Организм может образовывать антитела к многочисленным экзогенным антигенам, которые фиксируются клеточной мембраной. С мембранами клеток связываются лекарственные и другие вещества, ксенобиотики, что вызывает образование антител против образующегося комплекса.
 3. Патофизиологическая стадия Аллергические реакции 2 -го типа могут иметь место при переливании иногруппной крови, при резус-конфликте, трансплантации органов; при лекарственной аллергии (с развитием лейкопении, тромбоцитопении, гемолитической анемии); после перенесенных вирусных, бактериальных и паразитарных инфекций; при аутоиммунных заболеваниях
3. Патофизиологическая стадия Аллергические реакции 2 -го типа могут иметь место при переливании иногруппной крови, при резус-конфликте, трансплантации органов; при лекарственной аллергии (с развитием лейкопении, тромбоцитопении, гемолитической анемии); после перенесенных вирусных, бактериальных и паразитарных инфекций; при аутоиммунных заболеваниях
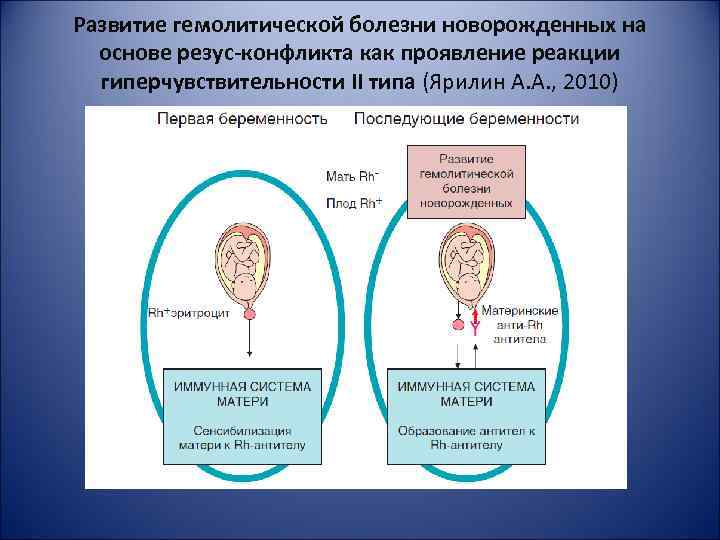 Развитие гемолитической болезни новорожденных на основе резус-конфликта как проявление реакции гиперчувствительности II типа (Ярилин А. А. , 2010)
Развитие гемолитической болезни новорожденных на основе резус-конфликта как проявление реакции гиперчувствительности II типа (Ярилин А. А. , 2010)
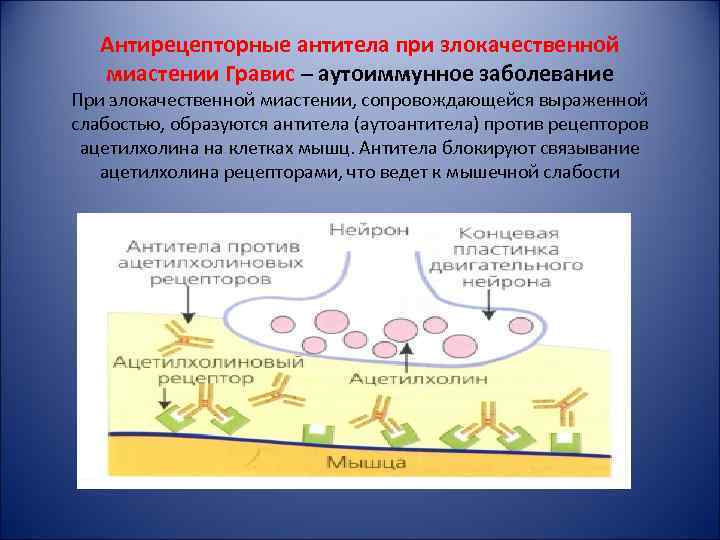 Антирецепторные антитела при злокачественной миастении Гравис – аутоиммунное заболевание При злокачественной миастении, сопровождающейся выраженной слабостью, образуются антитела (аутоантитела) против рецепторов ацетилхолина на клетках мышц. Антитела блокируют связывание ацетилхолина рецепторами, что ведет к мышечной слабости
Антирецепторные антитела при злокачественной миастении Гравис – аутоиммунное заболевание При злокачественной миастении, сопровождающейся выраженной слабостью, образуются антитела (аутоантитела) против рецепторов ацетилхолина на клетках мышц. Антитела блокируют связывание ацетилхолина рецепторами, что ведет к мышечной слабости
 Иммунопатологические реакции III типа (иммунокомплексная патология)
Иммунопатологические реакции III типа (иммунокомплексная патология)
 Аллергены (эндо- и экзоаллергены) свободные, не связаны с тканями «хозяина» , растворены в плазме, лимфе, тканевой жидкости Иммунное повреждение осуществляется циркулирующими иммунными комплексами (ЦИК) - аллерген+антитело. - В норме иммунные комплексы удаляются из организма с помощью системы комплемента (компонентов С 1 -С 5), эритроцитов и макрофагов ретикуло-эндотелиаль ной системы печени.
Аллергены (эндо- и экзоаллергены) свободные, не связаны с тканями «хозяина» , растворены в плазме, лимфе, тканевой жидкости Иммунное повреждение осуществляется циркулирующими иммунными комплексами (ЦИК) - аллерген+антитело. - В норме иммунные комплексы удаляются из организма с помощью системы комплемента (компонентов С 1 -С 5), эритроцитов и макрофагов ретикуло-эндотелиаль ной системы печени.
 1. Иммунологическая стадия В ответ на появление аллергена в организме синтезируются Ig. M и Ig. G, они соединяются с аллергенами с образованием иммунных комплексов. При нарушении процессов элиминации иммунные комплексы накапливаются и начинают циркулировать в организме. Они осаждаются на сосудистой стенке (васкулит), на мембранах почечных клубочков (гломерулонефрит) или в тканях (местная воспалительная реакция по типу феномена Артюса) + Аллерген Антитело Циркулирующий иммунный комплекс
1. Иммунологическая стадия В ответ на появление аллергена в организме синтезируются Ig. M и Ig. G, они соединяются с аллергенами с образованием иммунных комплексов. При нарушении процессов элиминации иммунные комплексы накапливаются и начинают циркулировать в организме. Они осаждаются на сосудистой стенке (васкулит), на мембранах почечных клубочков (гломерулонефрит) или в тканях (местная воспалительная реакция по типу феномена Артюса) + Аллерген Антитело Циркулирующий иммунный комплекс
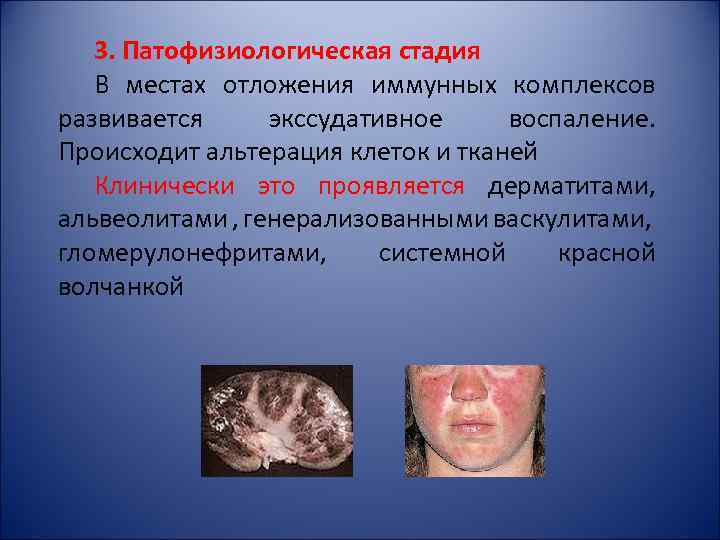 3. Патофизиологическая стадия В местах отложения иммунных комплексов развивается экссудативное воспаление. Происходит альтерация клеток и тканей Клинически это проявляется дерматитами, альвеолитами , генерализованными васкулитами, гломерулонефритами, системной красной волчанкой
3. Патофизиологическая стадия В местах отложения иммунных комплексов развивается экссудативное воспаление. Происходит альтерация клеток и тканей Клинически это проявляется дерматитами, альвеолитами , генерализованными васкулитами, гломерулонефритами, системной красной волчанкой
 Третий тип иммунопатологических реакций обусловлен повреждениями тканей циркулирующими в крови антителами к антигенам, которые образуют комплексы в сосудистом русле и только после этого фиксируются на мембранах. В этом состоит отличие данного типа от предыдущего, при котором антигены сначала фиксируются клетками, и только после этого осуществляется иммунная реакция. При третьем типе реакций комплексы антиген — антитело, связавшиеся тканями, активируют систему комплемента, отдельные компоненты которого обладают хемотактическим действием по отношению к фагоцитам и вызывают острую воспалительную реакцию.
Третий тип иммунопатологических реакций обусловлен повреждениями тканей циркулирующими в крови антителами к антигенам, которые образуют комплексы в сосудистом русле и только после этого фиксируются на мембранах. В этом состоит отличие данного типа от предыдущего, при котором антигены сначала фиксируются клетками, и только после этого осуществляется иммунная реакция. При третьем типе реакций комплексы антиген — антитело, связавшиеся тканями, активируют систему комплемента, отдельные компоненты которого обладают хемотактическим действием по отношению к фагоцитам и вызывают острую воспалительную реакцию.
 Иммунопатологические реакции IV типа (гиперчувствительность замедленного типа)
Иммунопатологические реакции IV типа (гиперчувствительность замедленного типа)
 Общая характеристика Реакции этого типа не зависят от антител и комплемента, - они являются клеточноопосредованными. Их течение определяют сенсибилизированные Т-лимфоциты, т. е. Т-клетки памяти, индуцированные антигеном и нацеленные на его элиминацию. ГЗТ составляет патогенетическую основу контактной гиперчувствительности, некоторых аутоиммунных заболеваний, развивается при внутриклеточных бактериальных, грибковых и протозойных инфекциях, участвует в реакциях отторжения трансплантата.
Общая характеристика Реакции этого типа не зависят от антител и комплемента, - они являются клеточноопосредованными. Их течение определяют сенсибилизированные Т-лимфоциты, т. е. Т-клетки памяти, индуцированные антигеном и нацеленные на его элиминацию. ГЗТ составляет патогенетическую основу контактной гиперчувствительности, некоторых аутоиммунных заболеваний, развивается при внутриклеточных бактериальных, грибковых и протозойных инфекциях, участвует в реакциях отторжения трансплантата.
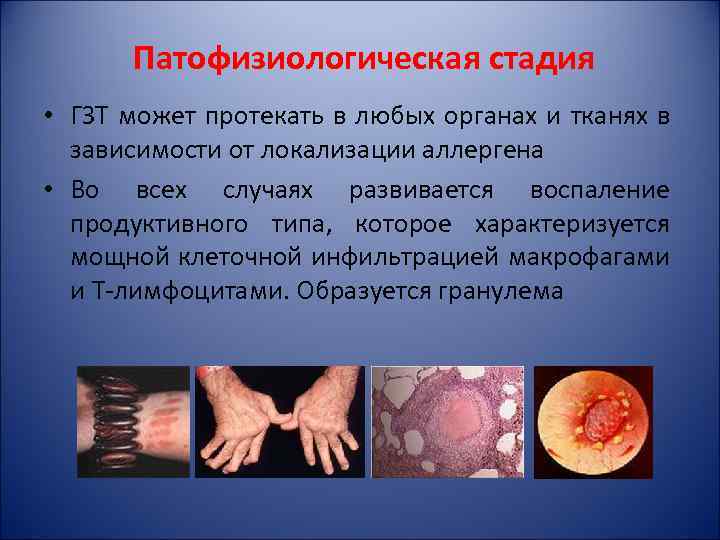 Патофизиологическая стадия • ГЗТ может протекать в любых органах и тканях в зависимости от локализации аллергена • Во всех случаях развивается воспаление продуктивного типа, которое характеризуется мощной клеточной инфильтрацией макрофагами и Т-лимфоцитами. Образуется гранулема
Патофизиологическая стадия • ГЗТ может протекать в любых органах и тканях в зависимости от локализации аллергена • Во всех случаях развивается воспаление продуктивного типа, которое характеризуется мощной клеточной инфильтрацией макрофагами и Т-лимфоцитами. Образуется гранулема
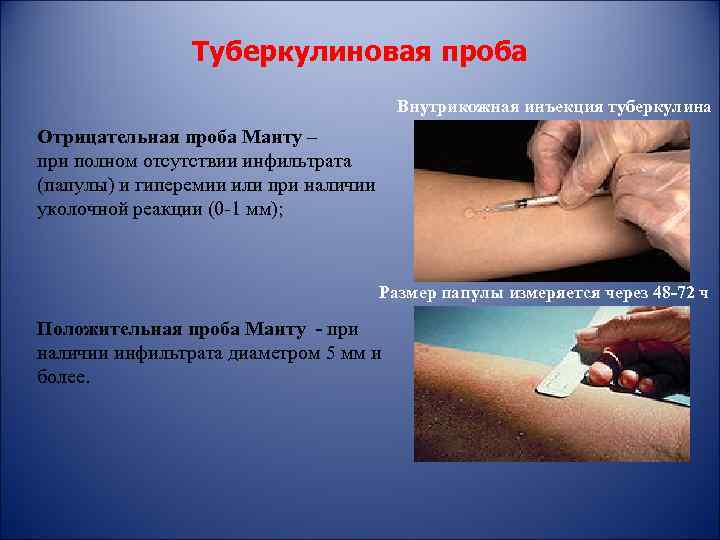 Туберкулиновая проба Внутрикожная инъекция туберкулина Отрицательная проба Манту – при полном отсутствии инфильтрата (папулы) и гиперемии или при наличии уколочной реакции (0 -1 мм); Размер папулы измеряется через 48 -72 ч Положительная проба Манту - при наличии инфильтрата диаметром 5 мм и более.
Туберкулиновая проба Внутрикожная инъекция туберкулина Отрицательная проба Манту – при полном отсутствии инфильтрата (папулы) и гиперемии или при наличии уколочной реакции (0 -1 мм); Размер папулы измеряется через 48 -72 ч Положительная проба Манту - при наличии инфильтрата диаметром 5 мм и более.
 ПСЕВДОАЛЛЕРГИЯ – отсутствует иммунологическая стадия • Реакции, связанные с высвобождением медиаторов из тучных клеток • Анафилактоидные псевдоаллергические реакции: • нарушение метаболизма арахидоновой кислоты • нарушения системы комплемента: - наследственный дефицит ингибитора С 1 - активация альтернативного пути
ПСЕВДОАЛЛЕРГИЯ – отсутствует иммунологическая стадия • Реакции, связанные с высвобождением медиаторов из тучных клеток • Анафилактоидные псевдоаллергические реакции: • нарушение метаболизма арахидоновой кислоты • нарушения системы комплемента: - наследственный дефицит ингибитора С 1 - активация альтернативного пути
 Аллергический ринит • ЧТО ТАКОЕ СЕННАЯ ЛИХОРАДКА? Сенная лихорадка, или аллергический ринит, или поллиноз, - это аллергическая реакция на пыльцу цветущих растений, попадающую в дыхательные пути. Сенная лихорадка - это наиболее распространенная форма аллергии, которой страдают 10— 15% всего населения. Заболеваемость сенной лихорадкой с каждым годом возрастает по неизвестным причинам. Мальчики болеют сенной лихорадкой чаще, чем девочки. Дети из семей с материальным достатком, а также единственные или первые дети больше подвержены этому заболеванию. Многие врачи считают, что дети, растущие в благоприятных условиях, в первые годы жизни редко встречаются с патогенными микробами и негативными факторами внешней среды, поэтому их иммунная система не закаляется в борьбе с трудностями и дает извращенный ответ на обычные раздражители, то есть аллергию.
Аллергический ринит • ЧТО ТАКОЕ СЕННАЯ ЛИХОРАДКА? Сенная лихорадка, или аллергический ринит, или поллиноз, - это аллергическая реакция на пыльцу цветущих растений, попадающую в дыхательные пути. Сенная лихорадка - это наиболее распространенная форма аллергии, которой страдают 10— 15% всего населения. Заболеваемость сенной лихорадкой с каждым годом возрастает по неизвестным причинам. Мальчики болеют сенной лихорадкой чаще, чем девочки. Дети из семей с материальным достатком, а также единственные или первые дети больше подвержены этому заболеванию. Многие врачи считают, что дети, растущие в благоприятных условиях, в первые годы жизни редко встречаются с патогенными микробами и негативными факторами внешней среды, поэтому их иммунная система не закаляется в борьбе с трудностями и дает извращенный ответ на обычные раздражители, то есть аллергию.
 • Известно два типа аллергического ринита: первый - сезонный (в основном весенний и летний) поллиноз; второй -хронический (круглогодичный) аллергический ринит. Аллергическая реакция развивается при попадании в организм чужеродных белков - аллергенов, которые могут быть различными для каждого человека. Сенная лихорадка, или поллиноз, возникает, когда организм с повышенной чувствительностью к пыльце цветущих растений встречается с этим аллергеном в весенний или летний период (во время цветения конкретного растения). На попадание этого вещества в дыхательные пути организм отвечает бурной реакцией с выделением химического вещества — гистамина, повреждающего собственные ткани. Гистамин вызывает воспалительную реакцию и появление аллергических симптомов.
• Известно два типа аллергического ринита: первый - сезонный (в основном весенний и летний) поллиноз; второй -хронический (круглогодичный) аллергический ринит. Аллергическая реакция развивается при попадании в организм чужеродных белков - аллергенов, которые могут быть различными для каждого человека. Сенная лихорадка, или поллиноз, возникает, когда организм с повышенной чувствительностью к пыльце цветущих растений встречается с этим аллергеном в весенний или летний период (во время цветения конкретного растения). На попадание этого вещества в дыхательные пути организм отвечает бурной реакцией с выделением химического вещества — гистамина, повреждающего собственные ткани. Гистамин вызывает воспалительную реакцию и появление аллергических симптомов.
 • В числе аллергенов, вызывающих сенную лихорадку, на первом месте стоит пыльца цветущих деревьев (береза, ольха) весной, пыльца луговых трав летом, пыльца некоторых гибридных цветов, таких как хризантемы, осенью. Кроме того, вызвать аллергическую реакцию могут перхоть и шерсть домашних животных, сухой корм для рыб, а также причиной хронического аллергического ринита могут стать мелкие клещи, живущие в домашней пыли, и споры плесневого грибка. Повышенная чувствительность слизистой носа, например к табачному дыму и пыли, может усилить симптомы.
• В числе аллергенов, вызывающих сенную лихорадку, на первом месте стоит пыльца цветущих деревьев (береза, ольха) весной, пыльца луговых трав летом, пыльца некоторых гибридных цветов, таких как хризантемы, осенью. Кроме того, вызвать аллергическую реакцию могут перхоть и шерсть домашних животных, сухой корм для рыб, а также причиной хронического аллергического ринита могут стать мелкие клещи, живущие в домашней пыли, и споры плесневого грибка. Повышенная чувствительность слизистой носа, например к табачному дыму и пыли, может усилить симптомы.
 ЧТО ПРОИСХОДИТ ВО ВРЕМЯ ОБОСТРЕНИЯ ЗАБОЛЕВАНИЯ? Симптомы сенной лихорадки могут быть разными в зависимости от того, как организм отреагирует на тот или иной аллерген и какое количество гистамина вырабатывается. Аллергическая реакция: гистамин вызывает сокращение гладкой мускулатуры бронхиального дерева и расширение мелких кровеносных сосудов, проницаемость которых повышается, что позволяет жидкости покидать сосудистое русло и проникать в ткани. В результате этого слизистые оболочки отекают и воспаляются. Симптомы: частое чихание, заложенный нос или обильный насморк, кашель, слезотечение, зуд глаз и отечность век, иногда чувство «кома» в горле, затрудненное дыхание и одышка. Продолжительность: симптомы могут исчезать самостоятельно или после лечения и появляться вновь через 2— 12 часов, когда медленно реагирующие тучные клетки выработают дополнительное количество гистамина. На заметку: при хроническом аллергическом рините у больных в течение всего года могут появляться вялотекущие симптомы, ухудшения могут наблюдаться в утренние и вечерние часы, иногда возможны серьезные обострения.
ЧТО ПРОИСХОДИТ ВО ВРЕМЯ ОБОСТРЕНИЯ ЗАБОЛЕВАНИЯ? Симптомы сенной лихорадки могут быть разными в зависимости от того, как организм отреагирует на тот или иной аллерген и какое количество гистамина вырабатывается. Аллергическая реакция: гистамин вызывает сокращение гладкой мускулатуры бронхиального дерева и расширение мелких кровеносных сосудов, проницаемость которых повышается, что позволяет жидкости покидать сосудистое русло и проникать в ткани. В результате этого слизистые оболочки отекают и воспаляются. Симптомы: частое чихание, заложенный нос или обильный насморк, кашель, слезотечение, зуд глаз и отечность век, иногда чувство «кома» в горле, затрудненное дыхание и одышка. Продолжительность: симптомы могут исчезать самостоятельно или после лечения и появляться вновь через 2— 12 часов, когда медленно реагирующие тучные клетки выработают дополнительное количество гистамина. На заметку: при хроническом аллергическом рините у больных в течение всего года могут появляться вялотекущие симптомы, ухудшения могут наблюдаться в утренние и вечерние часы, иногда возможны серьезные обострения.
 ЛЕЧЕНИЕ Специфического лечения от поллиноза пока не существует, однако с его симптомами можно легко справиться. В первую очередь можно использовать антигистаминные препараты для облегчения таких симптомов, как чихание, насморк и слезотечение. Кроме того, можно воспользоваться средствами от заложенности носа. Спрей или капли для носа, содержащие кортикостероидные гормоны, помогут снять воспаление. В случаях когда стероидные средства не помогают, можно использовать препарат под названием кромогликат натрия (Кромолин), который продается в виде глазных капель или назального спрея. Чтобы справиться с насморком и зудом в носу, можно применить лекарство, которое называется Атровент (ипратропия бромид). В тяжелых случаях показаны внутримышечные или внутривенные инъекции преднизолона. Лечение заключается в проведении десенсибилизации организма, которая включает последовательное введение человеку соответствующего аллергена в увеличивающихся дозах, чтобы уменьшить восприимчивость к нему. Однако проводить такое лечение следует с большой осторожностью из-за возможности возникновения очень сильной реакции на аллерген (анафилактический шок).
ЛЕЧЕНИЕ Специфического лечения от поллиноза пока не существует, однако с его симптомами можно легко справиться. В первую очередь можно использовать антигистаминные препараты для облегчения таких симптомов, как чихание, насморк и слезотечение. Кроме того, можно воспользоваться средствами от заложенности носа. Спрей или капли для носа, содержащие кортикостероидные гормоны, помогут снять воспаление. В случаях когда стероидные средства не помогают, можно использовать препарат под названием кромогликат натрия (Кромолин), который продается в виде глазных капель или назального спрея. Чтобы справиться с насморком и зудом в носу, можно применить лекарство, которое называется Атровент (ипратропия бромид). В тяжелых случаях показаны внутримышечные или внутривенные инъекции преднизолона. Лечение заключается в проведении десенсибилизации организма, которая включает последовательное введение человеку соответствующего аллергена в увеличивающихся дозах, чтобы уменьшить восприимчивость к нему. Однако проводить такое лечение следует с большой осторожностью из-за возможности возникновения очень сильной реакции на аллерген (анафилактический шок).

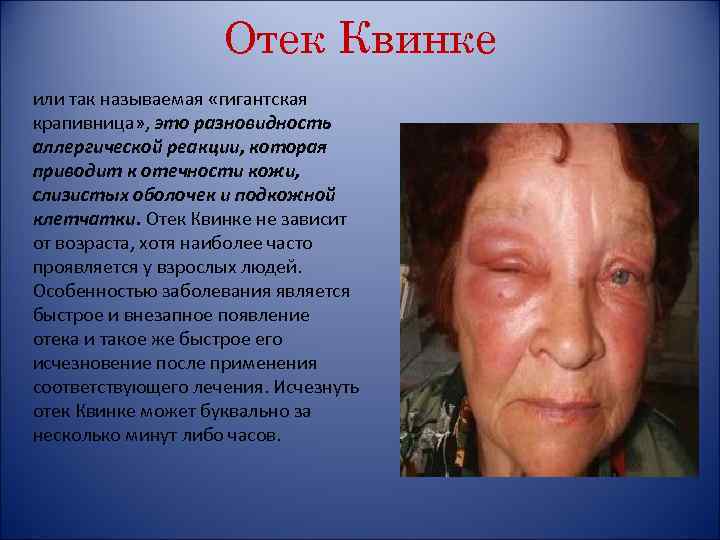 Отек Квинке или так называемая «гигантская крапивница» , это разновидность аллергической реакции, которая приводит к отечности кожи, слизистых оболочек и подкожной клетчатки. Отек Квинке не зависит от возраста, хотя наиболее часто проявляется у взрослых людей. Особенностью заболевания является быстрое и внезапное появление отека и такое же быстрое его исчезновение после применения соответствующего лечения. Исчезнуть отек Квинке может буквально за несколько минут либо часов.
Отек Квинке или так называемая «гигантская крапивница» , это разновидность аллергической реакции, которая приводит к отечности кожи, слизистых оболочек и подкожной клетчатки. Отек Квинке не зависит от возраста, хотя наиболее часто проявляется у взрослых людей. Особенностью заболевания является быстрое и внезапное появление отека и такое же быстрое его исчезновение после применения соответствующего лечения. Исчезнуть отек Квинке может буквально за несколько минут либо часов.
 Есть два основных типа отека Квинке: • Наследственный ангионевротический отек (НАО) - редкое генетическое заболевание • Приобретенный ангионевротический отек (ПАО) Отек Квинке развивается в течение довольно короткого промежутка времени - от нескольких минут до нескольких часов. В большинстве случаев он протекает в мягкой форме, но иногда поражает горло и язык, перекрывая дыхательные пути - в этом случае состояние может быть опасным для жизни.
Есть два основных типа отека Квинке: • Наследственный ангионевротический отек (НАО) - редкое генетическое заболевание • Приобретенный ангионевротический отек (ПАО) Отек Квинке развивается в течение довольно короткого промежутка времени - от нескольких минут до нескольких часов. В большинстве случаев он протекает в мягкой форме, но иногда поражает горло и язык, перекрывая дыхательные пути - в этом случае состояние может быть опасным для жизни.
 Что может вызвать отек? 80 % случаев отека Квинке развивается после приема лекарств. Отек могут вызвать антибиотики, различные витамины (особенно группы В), йодированные препараты, аспирин, пенициллин и т. д. - Часто причиной выброса гистамина являются пищевые продукты или же различные пищевые добавки – консерванты, красители, эмульгаторы и т. д. Причем эти добавки могут оказаться даже в той еде, которую мы изначально не можем заподозрить: салаты, маринады, колбасы, сыры. - Иногда аллергическая реакция и последующий отек могут быть спровоцированы пыльцой цветущих растений в период цветения или же укусом насекомого. - Довольно часто отек Квинке вызывают косметические средства: лаки, краски, тушь, стиральный порошок. Виновником отека Квинке бывает также домашняя и производственная пыль.
Что может вызвать отек? 80 % случаев отека Квинке развивается после приема лекарств. Отек могут вызвать антибиотики, различные витамины (особенно группы В), йодированные препараты, аспирин, пенициллин и т. д. - Часто причиной выброса гистамина являются пищевые продукты или же различные пищевые добавки – консерванты, красители, эмульгаторы и т. д. Причем эти добавки могут оказаться даже в той еде, которую мы изначально не можем заподозрить: салаты, маринады, колбасы, сыры. - Иногда аллергическая реакция и последующий отек могут быть спровоцированы пыльцой цветущих растений в период цветения или же укусом насекомого. - Довольно часто отек Квинке вызывают косметические средства: лаки, краски, тушь, стиральный порошок. Виновником отека Квинке бывает также домашняя и производственная пыль.
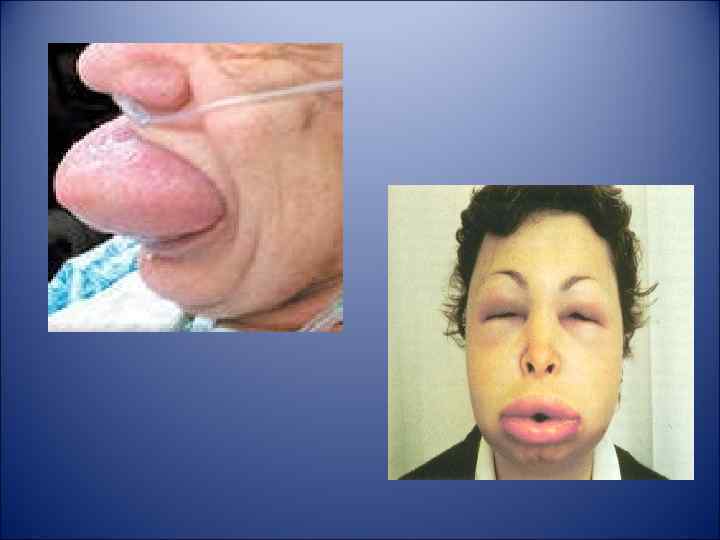
 Симптомы • Внезапное появление красноватой припухлости на коже, особенно часто в области глаз и губ, но иногда - на руках, ногах и в горле. • Жжение, боль и воспаление в пораженных областях; иногда зуд. • сыпь на руках, ногах, лице и гениталиях. • Но самым опасным является отек Квинке в области носоглотки и дыхательных путей. Сначала появляется охриплость, затрудненное дыхание, лающий кашель. Человека охватывает беспокойство, тревога, лицо приобретает синюшный оттенок, потом бледнеет. Развитие отека на языке и гортани может привести к асфиксии, дыхание становится затрудненным, развивается афония, язык начинает синеть. Если не оказать своевременную помощь, то такой больной может просто задохнуться - погибнуть от отека гортани и перекрытия доступа воздуха в легкие.
Симптомы • Внезапное появление красноватой припухлости на коже, особенно часто в области глаз и губ, но иногда - на руках, ногах и в горле. • Жжение, боль и воспаление в пораженных областях; иногда зуд. • сыпь на руках, ногах, лице и гениталиях. • Но самым опасным является отек Квинке в области носоглотки и дыхательных путей. Сначала появляется охриплость, затрудненное дыхание, лающий кашель. Человека охватывает беспокойство, тревога, лицо приобретает синюшный оттенок, потом бледнеет. Развитие отека на языке и гортани может привести к асфиксии, дыхание становится затрудненным, развивается афония, язык начинает синеть. Если не оказать своевременную помощь, то такой больной может просто задохнуться - погибнуть от отека гортани и перекрытия доступа воздуха в легкие.
 Первая помощь при Отеке Квинке 1. Первое, что необходимо сделать при первых признаках отека Квинке – вызвать врача, даже если состояние пациента удовлетворительное 2. Прекратить взаимодействие больного с аллергеном (извлечь жало насекомого, отменить лекарство, прекратить есть или пить) 3. Успокоить больного, снять эмоциональную нагрузку 4. Обеспечить доступ свежего воздуха: снять галстук и пояс, расстегнуть застежку у ворота, открыть форточку 5. Положить холодный компресс на пораженную область для уменьшения интенсивности зуда и отека 6. Если причина – укус насекомого или же было введено лекарство, вызывавшее аллергическую реакцию, то выше места контакта необходимо обязательно наложить жгут (если укус или инъекция производились в ногу или руку). Если же укус был в другие части тела, то следует приложить холодный компресс. 7. Чтобы вывести как можно больше аллергена из организма следует дать больному выпить большое количество жидкости комнатной температуры. 8. С этой же целью дать больному сорбент. Подойдет: несколько толченных таблеток активированного угля или энтеросгель. 9. Дать больному антигистаминный препарат, если таковой есть в наличии. 10. Закапать в нос сосудосуживающие капли (например, нафтизин).
Первая помощь при Отеке Квинке 1. Первое, что необходимо сделать при первых признаках отека Квинке – вызвать врача, даже если состояние пациента удовлетворительное 2. Прекратить взаимодействие больного с аллергеном (извлечь жало насекомого, отменить лекарство, прекратить есть или пить) 3. Успокоить больного, снять эмоциональную нагрузку 4. Обеспечить доступ свежего воздуха: снять галстук и пояс, расстегнуть застежку у ворота, открыть форточку 5. Положить холодный компресс на пораженную область для уменьшения интенсивности зуда и отека 6. Если причина – укус насекомого или же было введено лекарство, вызывавшее аллергическую реакцию, то выше места контакта необходимо обязательно наложить жгут (если укус или инъекция производились в ногу или руку). Если же укус был в другие части тела, то следует приложить холодный компресс. 7. Чтобы вывести как можно больше аллергена из организма следует дать больному выпить большое количество жидкости комнатной температуры. 8. С этой же целью дать больному сорбент. Подойдет: несколько толченных таблеток активированного угля или энтеросгель. 9. Дать больному антигистаминный препарат, если таковой есть в наличии. 10. Закапать в нос сосудосуживающие капли (например, нафтизин).
 Атопический дерматит…
Атопический дерматит…
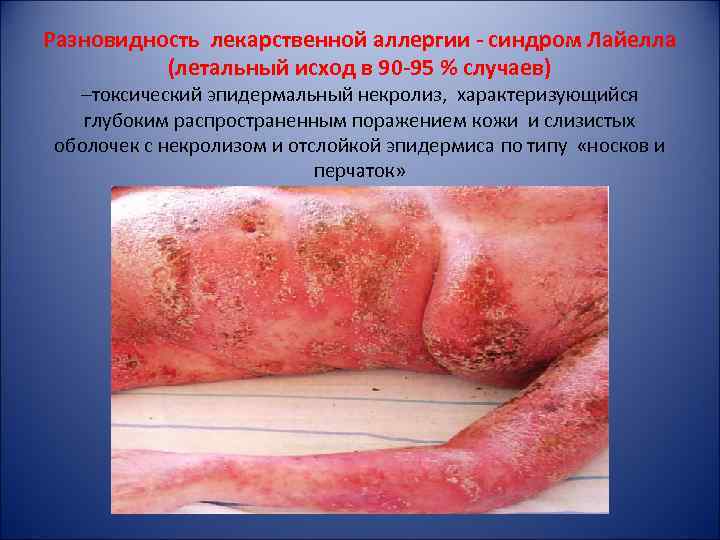 Разновидность лекарственной аллергии - синдром Лайелла (летальный исход в 90 -95 % случаев) –токсический эпидермальный некролиз, характеризующийся глубоким распространенным поражением кожи и слизистых оболочек с некролизом и отслойкой эпидермиса по типу «носков и перчаток»
Разновидность лекарственной аллергии - синдром Лайелла (летальный исход в 90 -95 % случаев) –токсический эпидермальный некролиз, характеризующийся глубоким распространенным поражением кожи и слизистых оболочек с некролизом и отслойкой эпидермиса по типу «носков и перчаток»
 СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АНАФИЛАКТИЧЕСКИМ ШОКОМ • Приказ Министерства здравоохранения и • социального развития Российской Федерации • от 4 сентября 2006 г. № 639
СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АНАФИЛАКТИЧЕСКИМ ШОКОМ • Приказ Министерства здравоохранения и • социального развития Российской Федерации • от 4 сентября 2006 г. № 639
 .
.
 СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АНАФИЛАКТИЧЕСКИМ ШОКОМ МОДЕЛЬ ПАЦИЕНТА • Категория возрастная: взрослые • Нозологическая форма: анафилактический шок неуточнённый • Фаза: острое состояние • Стадия: первое обращение • Осложнения: вне зависимости от осложнений • Условия оказания: скорая медицинская помощь
СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АНАФИЛАКТИЧЕСКИМ ШОКОМ МОДЕЛЬ ПАЦИЕНТА • Категория возрастная: взрослые • Нозологическая форма: анафилактический шок неуточнённый • Фаза: острое состояние • Стадия: первое обращение • Осложнения: вне зависимости от осложнений • Условия оказания: скорая медицинская помощь
 СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АНАФИЛАКТИЧЕСКИМ ШОКОМ Лечение из расчёта 30 мин • Сбор анамнеза и жалоб общетерапевтический. • Измерение частоты сердцебиения. • Исследование пульса. • Измерение артериального давления. • Аускультация при болезнях лёгких и бронхов.
СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АНАФИЛАКТИЧЕСКИМ ШОКОМ Лечение из расчёта 30 мин • Сбор анамнеза и жалоб общетерапевтический. • Измерение частоты сердцебиения. • Исследование пульса. • Измерение артериального давления. • Аускультация при болезнях лёгких и бронхов.
 СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АНАФИЛАКТИЧЕСКИМ ШОКОМ • Назначение лекарственной терапии при аллергических заболеваниях и иммунопатологии. • Внутривенное введение лекарственных средств. • Интубация трахеи. • Искусственная вентиляция лёгких. • Транспортировка пациента службой скорой медицинской помощи.
СТАНДАРТ МЕДИЦИНСКОЙ ПОМОЩИ БОЛЬНЫМ С АНАФИЛАКТИЧЕСКИМ ШОКОМ • Назначение лекарственной терапии при аллергических заболеваниях и иммунопатологии. • Внутривенное введение лекарственных средств. • Интубация трахеи. • Искусственная вентиляция лёгких. • Транспортировка пациента службой скорой медицинской помощи.
 Пояснение ОДД - Ориентировочная дневная доза ЭКД - Эквивалентная курсовая доза
Пояснение ОДД - Ориентировочная дневная доза ЭКД - Эквивалентная курсовая доза
 Лекарственные средства Вазопрессорные средства: • Эпинефрин ОДД - 1 мг, ЭКД - 1 мг Гормоны и средства, влияющие на эндокринную систему: • Преднизолон ОДД - 60 мг, ЭКД - 150 мг Спазмолитические средства • Атропин ОДД - 0, 5 мг, ЭКД - 1 мг; Растворы и плазмозаменители: • Натрия хлорид ОДД - 400 мл, ЭКД - 400 мл • Декстроза ОДД - 200 мл, ЭКД - 200 мл*
Лекарственные средства Вазопрессорные средства: • Эпинефрин ОДД - 1 мг, ЭКД - 1 мг Гормоны и средства, влияющие на эндокринную систему: • Преднизолон ОДД - 60 мг, ЭКД - 150 мг Спазмолитические средства • Атропин ОДД - 0, 5 мг, ЭКД - 1 мг; Растворы и плазмозаменители: • Натрия хлорид ОДД - 400 мл, ЭКД - 400 мл • Декстроза ОДД - 200 мл, ЭКД - 200 мл*
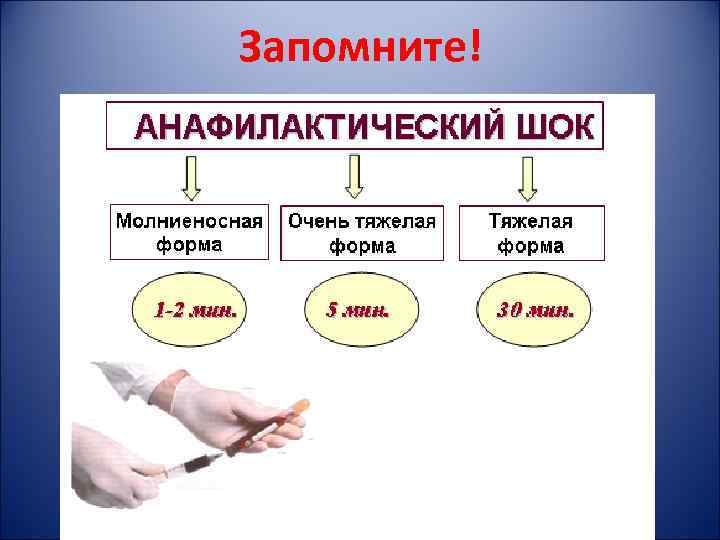 Запомните!
Запомните!
 Частые причины АШ
Частые причины АШ
 Неотложная терапия анафилактических реакций По материалам рекомендаций, выработанных Рабочей группой Совета по реанимации Великобритании в 2008 (UPD Dec. 2011)
Неотложная терапия анафилактических реакций По материалам рекомендаций, выработанных Рабочей группой Совета по реанимации Великобритании в 2008 (UPD Dec. 2011)
 Анафилактический шок или анафилаксия • — аллергическая реакция немедленного типа, развивающееся при повторном введении аллергена (чужеродных белков, медикаментов, при укусе насекомых и пр). • Анафилаксия - тяжелая, опасная для жизни, генерализованная или системная аллергическая реакция. Характеризуется, быстрым развитием опасных для жизни проблем с дыхательными путями и/или дыханием и/или кровообращением, обычно связанные с изменениями кожи и слизистыми оболочками. • Одно из наиболее опасных осложнений лекарственной аллергии, заканчивающееся примерно в 10 -20 % случаев летально.
Анафилактический шок или анафилаксия • — аллергическая реакция немедленного типа, развивающееся при повторном введении аллергена (чужеродных белков, медикаментов, при укусе насекомых и пр). • Анафилаксия - тяжелая, опасная для жизни, генерализованная или системная аллергическая реакция. Характеризуется, быстрым развитием опасных для жизни проблем с дыхательными путями и/или дыханием и/или кровообращением, обычно связанные с изменениями кожи и слизистыми оболочками. • Одно из наиболее опасных осложнений лекарственной аллергии, заканчивающееся примерно в 10 -20 % случаев летально.
 • Термин был введён французским физиологом Шарлем Рише, который в 1913 году за исследование анафилаксии получил Нобелевскую премию по физиологии и медицине. • Термин «анафилаксия» означает «беззащитность» (греческое ana - обратное, противоположное действие и phylaxis — охранение, защита). • Сегодня по разным данным частота эпизодов анафилаксии составляет 30 -950 случаев на 100 000 человек в год.
• Термин был введён французским физиологом Шарлем Рише, который в 1913 году за исследование анафилаксии получил Нобелевскую премию по физиологии и медицине. • Термин «анафилаксия» означает «беззащитность» (греческое ana - обратное, противоположное действие и phylaxis — охранение, защита). • Сегодня по разным данным частота эпизодов анафилаксии составляет 30 -950 случаев на 100 000 человек в год.
 • Скорость возникновения анафилактического шока — от нескольких секунд или минут до 2 часов от начала контакта с аллергеном. • В развитии анафилактической реакции у больных с высокой степенью сенсибилизации ни доза, ни способ введения аллергена не играют решающей роли. Однако большая доза препарата увеличивает тяжесть и длительность течения шока.
• Скорость возникновения анафилактического шока — от нескольких секунд или минут до 2 часов от начала контакта с аллергеном. • В развитии анафилактической реакции у больных с высокой степенью сенсибилизации ни доза, ни способ введения аллергена не играют решающей роли. Однако большая доза препарата увеличивает тяжесть и длительность течения шока.
 Причины анафилактического шока • Анафилактический шок встречается при терапевтическом и диагностическом вмешательствах — применении лекарств, иммунных сывороток, йодсодержащих рентгеноконтрастных веществ, при накожном тестировании и проведении гипосенсибилизирующей терапии с помощью аллергенов, при гемотрансфузии, инфузии кровезаменителей и др.
Причины анафилактического шока • Анафилактический шок встречается при терапевтическом и диагностическом вмешательствах — применении лекарств, иммунных сывороток, йодсодержащих рентгеноконтрастных веществ, при накожном тестировании и проведении гипосенсибилизирующей терапии с помощью аллергенов, при гемотрансфузии, инфузии кровезаменителей и др.
 Патогенез • В основе патогенеза лежит реакция гиперчувствительности немедленного типа. Общий и наиболее существенный признак шока — остро наступающее уменьшение кровотока с нарушением периферического, а затем и центрального кровообращения под влиянием гистамина и других медиаторов, обильно секретируемых клетками.
Патогенез • В основе патогенеза лежит реакция гиперчувствительности немедленного типа. Общий и наиболее существенный признак шока — остро наступающее уменьшение кровотока с нарушением периферического, а затем и центрального кровообращения под влиянием гистамина и других медиаторов, обильно секретируемых клетками.
 ДИАГНОСТИКА АНАФИЛАКТИЧЕСКОЙ РЕАКЦИИ Диагноз анафилактической реакции вероятен, если у пациента, который подвергается воздействию пускового механизма (аллергена), внезапно развивается патология (обычно в течение минут после контакта), проявляющаяся быстро прогрессирующими изменениями кожи и опасным для жизни ухудшением проходимости дыхательных путей и/или проблемами с дыханием и/или кровообращением. Реакция обычно развивается неожиданно.
ДИАГНОСТИКА АНАФИЛАКТИЧЕСКОЙ РЕАКЦИИ Диагноз анафилактической реакции вероятен, если у пациента, который подвергается воздействию пускового механизма (аллергена), внезапно развивается патология (обычно в течение минут после контакта), проявляющаяся быстро прогрессирующими изменениями кожи и опасным для жизни ухудшением проходимости дыхательных путей и/или проблемами с дыханием и/или кровообращением. Реакция обычно развивается неожиданно.
 Анафилаксия вероятна, когда встречаются все 3 критерия: · Внезапное начало и быстрый прогресс клинических проявлений · Опасные для жизни проблемы с дыханием и/или с проходимостью дыхательных путей и/или с кровообращением · Изменения кожи и/или слизистых оболочек (гиперемия, крапивница, отек Квинке) Подтверждает диагноз контакт с известным для пациента аллергеном
Анафилаксия вероятна, когда встречаются все 3 критерия: · Внезапное начало и быстрый прогресс клинических проявлений · Опасные для жизни проблемы с дыханием и/или с проходимостью дыхательных путей и/или с кровообращением · Изменения кожи и/или слизистых оболочек (гиперемия, крапивница, отек Квинке) Подтверждает диагноз контакт с известным для пациента аллергеном
 ПОМНИТЕ! · Изменения только кожи или слизистых оболочек не являются признаком анафилактической реакции. · Изменения кожи и слизистых оболочек могут быть незначительными или отсутствовать в 20 % случаев (у некоторых пациентов может быть только снижение артериального давления, то есть, проблема с кровообращением). · Также может встречаться симптоматика со стороны желудочно-кишечного тракта (например, рвота, боль в животе).
ПОМНИТЕ! · Изменения только кожи или слизистых оболочек не являются признаком анафилактической реакции. · Изменения кожи и слизистых оболочек могут быть незначительными или отсутствовать в 20 % случаев (у некоторых пациентов может быть только снижение артериального давления, то есть, проблема с кровообращением). · Также может встречаться симптоматика со стороны желудочно-кишечного тракта (например, рвота, боль в животе).
 Внезапное начало и быстрое прогрессирование симптоматики Пациент пожалуется на внезапное развитие плохого самочувствия · Большинство реакций развиваются через несколько минут. Изредка, начало реакции может быть несколько замедлено. · Время начала анафилактической реакции зависит от типа пускового механизма. Внутривенно введенный аллерген вызовет более быстрое начало реакции, чем укусы насекомых, которые, в свою очередь, имеют тенденцию вызывать более быстрое начало, чем перорально принятый триггер. Пациент обычно беспокоится и может испытать "чувство страха смерти".
Внезапное начало и быстрое прогрессирование симптоматики Пациент пожалуется на внезапное развитие плохого самочувствия · Большинство реакций развиваются через несколько минут. Изредка, начало реакции может быть несколько замедлено. · Время начала анафилактической реакции зависит от типа пускового механизма. Внутривенно введенный аллерген вызовет более быстрое начало реакции, чем укусы насекомых, которые, в свою очередь, имеют тенденцию вызывать более быстрое начало, чем перорально принятый триггер. Пациент обычно беспокоится и может испытать "чувство страха смерти".
 Проблемы с дыхательными путями: · Отек дыхательных путей, например, глотки и языка (фарингеальный/ларингеальный отек). Пациент имеет затруднения при дыхании и глотании и чувствует, что гортань перекрывается. · Охриплость голоса. · Стридор - это дыхательный шум высокой частоты, вызванный обструкцией верхних отделов дыхательных путей (петушиный крик).
Проблемы с дыхательными путями: · Отек дыхательных путей, например, глотки и языка (фарингеальный/ларингеальный отек). Пациент имеет затруднения при дыхании и глотании и чувствует, что гортань перекрывается. · Охриплость голоса. · Стридор - это дыхательный шум высокой частоты, вызванный обструкцией верхних отделов дыхательных путей (петушиный крик).
 Проблемы с дыханием: · Одышка – увеличение частоты дыхания. · Стридор. · Заторможенность пациента. Cпутанность сознания, вызываемая гипоксией. · Цианоз – это, обычно, последний признак. · Остановка дыхания.
Проблемы с дыханием: · Одышка – увеличение частоты дыхания. · Стридор. · Заторможенность пациента. Cпутанность сознания, вызываемая гипоксией. · Цианоз – это, обычно, последний признак. · Остановка дыхания.
 Проблемы с кровообращением: · Симптомы шока - бледность, влажность кожных покровов. · Увеличение частоты пульса (тахикардия). · Понижение давления (гипотензия) - ощущение слабости (головокружение), коллапс. · Понижение уровня сознания или потеря сознания. · Анафилаксия может вызвать ишемию миокарда и изменения электрокардиограммы (ЭКГ) даже у людей с нормальными коронарными артериями · Остановка сердца.
Проблемы с кровообращением: · Симптомы шока - бледность, влажность кожных покровов. · Увеличение частоты пульса (тахикардия). · Понижение давления (гипотензия) - ощущение слабости (головокружение), коллапс. · Понижение уровня сознания или потеря сознания. · Анафилаксия может вызвать ишемию миокарда и изменения электрокардиограммы (ЭКГ) даже у людей с нормальными коронарными артериями · Остановка сердца.
 Изменения кожи и/или слизистых оболочек Зачастую они – первый признак, сопровождающий более 80 % анафилактических реакций. · Они могут быть незначительными или существенными. · Возможны изменения только кожи, только слизистых или и кожи и слизистых оболочек. · Возможна эритема - очаговая или генерализованная красная сыпь. · Возможна крапивница (также называемая сыпью или папулами), которая может появиться на теле где угодно. Высыпания могут быть бледными, розовыми или красными, а также могут быть похожими на укусы насекомых или ожоги крапивой. Они могут быть различных форм и размеров, и часто сопровождаются гиперемией лица и зудом. · Отек Квинке сходен с крапивницей, но сопровождается отеком глубжележащих тканей, обычно век и губ, и, иногда, рта и глотки.
Изменения кожи и/или слизистых оболочек Зачастую они – первый признак, сопровождающий более 80 % анафилактических реакций. · Они могут быть незначительными или существенными. · Возможны изменения только кожи, только слизистых или и кожи и слизистых оболочек. · Возможна эритема - очаговая или генерализованная красная сыпь. · Возможна крапивница (также называемая сыпью или папулами), которая может появиться на теле где угодно. Высыпания могут быть бледными, розовыми или красными, а также могут быть похожими на укусы насекомых или ожоги крапивой. Они могут быть различных форм и размеров, и часто сопровождаются гиперемией лица и зудом. · Отек Квинке сходен с крапивницей, но сопровождается отеком глубжележащих тканей, обычно век и губ, и, иногда, рта и глотки.
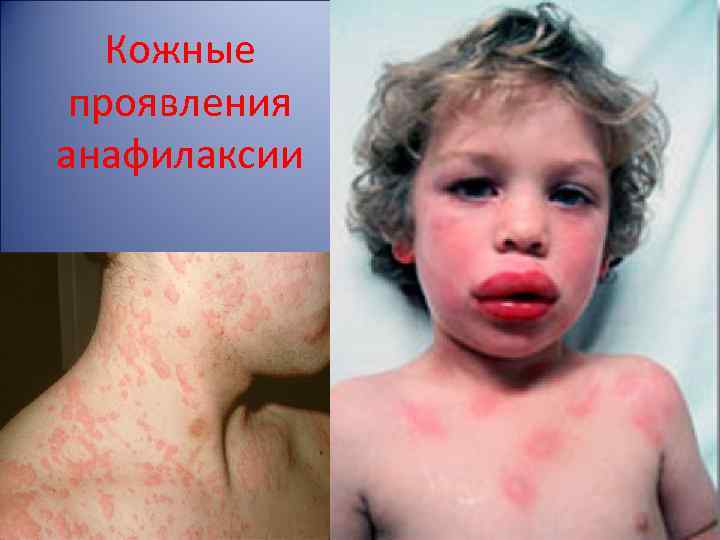 Кожные проявления анафилаксии
Кожные проявления анафилаксии
 Лечение анафилактической реакции Пациенты с анафилактической реакцией в любом случае должны получить как минимум следующее: 1. Осознание, что пациент серьезно болен. 2. Ранний вызов специализированной помощи (реанимационной бригады). 3. Начальное обследование и лечение, основанное на подходе ABCDE. 4. Введение адреналина если подтверждена анафилаксия. 5. Обследование и наблюдение у специалиста-аллерголога.
Лечение анафилактической реакции Пациенты с анафилактической реакцией в любом случае должны получить как минимум следующее: 1. Осознание, что пациент серьезно болен. 2. Ранний вызов специализированной помощи (реанимационной бригады). 3. Начальное обследование и лечение, основанное на подходе ABCDE. 4. Введение адреналина если подтверждена анафилаксия. 5. Обследование и наблюдение у специалиста-аллерголога.
 Все пациенты должны быть помещены в удобное положение. Нужно предусмотреть следующие факторы: • Пациенты с нарушением проходимости дыхательных путей и проблемами с дыханием могут предпочесть сидячее положение, поскольку так легче дышать. • Положение лежа на спине с или без возвышения ног полезно для пациентов со сниженным давлением (проблемы с кровообращением). Если пациент чувствует слабость, не сажайте и не поддерживайте его - это может вызвать остановку сердца (ортостатический коллапс). • Пациенты, которые дышат и находятся без сознания, должны быть уложены на бок (безопасное положение, «поза восстановления» ).
Все пациенты должны быть помещены в удобное положение. Нужно предусмотреть следующие факторы: • Пациенты с нарушением проходимости дыхательных путей и проблемами с дыханием могут предпочесть сидячее положение, поскольку так легче дышать. • Положение лежа на спине с или без возвышения ног полезно для пациентов со сниженным давлением (проблемы с кровообращением). Если пациент чувствует слабость, не сажайте и не поддерживайте его - это может вызвать остановку сердца (ортостатический коллапс). • Пациенты, которые дышат и находятся без сознания, должны быть уложены на бок (безопасное положение, «поза восстановления» ).
 Удаление триггерного механизма, если возможно · Прекратите введение любого лекарственного средства, подозреваемого в пуске анафилактической реакции (например, прекратите внутривенную инфузию раствора желатина или антибиотика). · Удалите жало после укуса пчелы. Раннее удаление более важно, чем метод удаления. · После анафилаксии, вызванной пищей, не рекомендуются попытки вызвать у пациента рвоту. · Не задерживайте специфическое лечение, если удаление триггерного механизма невозможно.
Удаление триггерного механизма, если возможно · Прекратите введение любого лекарственного средства, подозреваемого в пуске анафилактической реакции (например, прекратите внутривенную инфузию раствора желатина или антибиотика). · Удалите жало после укуса пчелы. Раннее удаление более важно, чем метод удаления. · После анафилаксии, вызванной пищей, не рекомендуются попытки вызвать у пациента рвоту. · Не задерживайте специфическое лечение, если удаление триггерного механизма невозможно.
 Клиническая смерть после анафилактической реакции Немедленно начните сердечно-легочную реанимацию (СЛР), и следуйте данным руководящим принципам. Реанимирующий персонал должен гарантировать, что при оказании помощи используется принцип опережающего жизнеобеспечения (ALS) – это важно. Используйте дозы адреналина, рекомендуемого в руководящих принципах ALS. Внутримышечный путь ведения адреналина после остановки сердца не рекомендуется
Клиническая смерть после анафилактической реакции Немедленно начните сердечно-легочную реанимацию (СЛР), и следуйте данным руководящим принципам. Реанимирующий персонал должен гарантировать, что при оказании помощи используется принцип опережающего жизнеобеспечения (ALS) – это важно. Используйте дозы адреналина, рекомендуемого в руководящих принципах ALS. Внутримышечный путь ведения адреналина после остановки сердца не рекомендуется
 Алгоритм действий при анафилаксии • Анафилактическая реакция? • Опасные для жизни проблемы: Airway (дыхательные пути), Breathing (дыхание), Circulation (кровообращение) • Диагностика - ищем: · Острое начало болезни · Опасные для жизни проблемы с дыханием и/или проходимостью дыхательных путей и/или кровообращением · И, обычно, изменения кожи • Адреналин
Алгоритм действий при анафилаксии • Анафилактическая реакция? • Опасные для жизни проблемы: Airway (дыхательные пути), Breathing (дыхание), Circulation (кровообращение) • Диагностика - ищем: · Острое начало болезни · Опасные для жизни проблемы с дыханием и/или проходимостью дыхательных путей и/или кровообращением · И, обычно, изменения кожи • Адреналин
 • Адреналин - самый важный препарат в лечении анафилактической реакции! • Он является препаратом выбора* при лечении анафилаксии. * Препарат выбора — лекарственный препарат, который применяют в первую очередь при каком-либо заболевании; наиболее часто и стандартно назначаемые при конкретном заболевании вещества.
• Адреналин - самый важный препарат в лечении анафилактической реакции! • Он является препаратом выбора* при лечении анафилаксии. * Препарат выбора — лекарственный препарат, который применяют в первую очередь при каком-либо заболевании; наиболее часто и стандартно назначаемые при конкретном заболевании вещества.
 Адреналин • Адреналин (водят в/м), дозы адреналина 1: 1000 или 0. 1% (повторять через 5 минут, если нет улучшения) • · Взрослый в/м по 500 мкг (0. 5 мл) • · Ребенок старше 12 лет: в/м по 500 мкг (0. 5 мл) • · Ребенок 6 - 12 лет: в/м по 300 мкг (0. 3 мл) • · Ребенок младше 6 лет: в/м по 150 мкг (0. 15 мл) Адреналин в/в вводится только опытными специалистами (титровать): • Взрослые 50 мкг (0. 5 мл 0. 1% раствора развести до 10 мл и вводить по 1 мл) • дети 1 мкг/кг
Адреналин • Адреналин (водят в/м), дозы адреналина 1: 1000 или 0. 1% (повторять через 5 минут, если нет улучшения) • · Взрослый в/м по 500 мкг (0. 5 мл) • · Ребенок старше 12 лет: в/м по 500 мкг (0. 5 мл) • · Ребенок 6 - 12 лет: в/м по 300 мкг (0. 3 мл) • · Ребенок младше 6 лет: в/м по 150 мкг (0. 15 мл) Адреналин в/в вводится только опытными специалистами (титровать): • Взрослые 50 мкг (0. 5 мл 0. 1% раствора развести до 10 мл и вводить по 1 мл) • дети 1 мкг/кг
 • Внутримышечный путь введения адреналина является лучшим при лечении большинства анафилактических реакций. • В/м путь обладает несколькими преимуществами: · Он более безопасен. · Не требует внутривенного доступа. · В/м путь легче выполним.
• Внутримышечный путь введения адреналина является лучшим при лечении большинства анафилактических реакций. • В/м путь обладает несколькими преимуществами: · Он более безопасен. · Не требует внутривенного доступа. · В/м путь легче выполним.

 Если позволяет опыт и имеющееся оборудование: · Обеспечьте проходимость дыхательных путей · Высокий поток кислорода · ВВ введение жидкости · Супрастин, Тавегил · Гидрокортизон
Если позволяет опыт и имеющееся оборудование: · Обеспечьте проходимость дыхательных путей · Высокий поток кислорода · ВВ введение жидкости · Супрастин, Тавегил · Гидрокортизон
 Мониторинг: · ЭКГ · Пульсоксиметрия · Артериальное давление
Мониторинг: · ЭКГ · Пульсоксиметрия · Артериальное давление
 В/в инфузия : • Взрослый - 500 - 1000 мл • Дети - кристаллоиды 20 мл/кг Прекратите в/в инфузию коллоидов, если она может быть причиной анафилаксии.
В/в инфузия : • Взрослый - 500 - 1000 мл • Дети - кристаллоиды 20 мл/кг Прекратите в/в инфузию коллоидов, если она может быть причиной анафилаксии.
 Антигистаминные препараты (после реанимации) Антигистаминные препараты - терапия второй линии при лечении анафилактической реакции. Свидетельств, поддерживающих их использование недостаточно, но существуют логические причины для их использования. Антигистамины (Н 1 - антигистаминные) могут помочь в уменьшении вазодилятации и бронхоспазма, вызванных гистамином. Они, возможно, не помогают при реакциях, частично зависящих от других медиаторов, но у них есть достоинство - безопасность. При использовании в монорежиме, они вряд ли помогут при истинной анафилактической реакции.
Антигистаминные препараты (после реанимации) Антигистаминные препараты - терапия второй линии при лечении анафилактической реакции. Свидетельств, поддерживающих их использование недостаточно, но существуют логические причины для их использования. Антигистамины (Н 1 - антигистаминные) могут помочь в уменьшении вазодилятации и бронхоспазма, вызванных гистамином. Они, возможно, не помогают при реакциях, частично зависящих от других медиаторов, но у них есть достоинство - безопасность. При использовании в монорежиме, они вряд ли помогут при истинной анафилактической реакции.
 Стероиды (после реанимации) Кортикостероиды могут помочь предотвратить или сократить время течения длительных реакций. При астме раннее назначение кортикостероидов полезно и у взрослых и у детей. Свидетельств, рекомендующих оптимальную дозу гидрокортизона при анафилаксии, немного. У стационарных пациентов с астмой более высокие дозы гидрокортизона, видимо, не имеют преимуществ перед небольшими.
Стероиды (после реанимации) Кортикостероиды могут помочь предотвратить или сократить время течения длительных реакций. При астме раннее назначение кортикостероидов полезно и у взрослых и у детей. Свидетельств, рекомендующих оптимальную дозу гидрокортизона при анафилаксии, немного. У стационарных пациентов с астмой более высокие дозы гидрокортизона, видимо, не имеют преимуществ перед небольшими.
 Гидрокортизон (в/м или медленно в/в) • • Взрослый 200 мг · Ребенок старше 100 мг · Ребенок 6 - 12 лет: 50 мг · Ребенок младше 6 лет: 25 мг
Гидрокортизон (в/м или медленно в/в) • • Взрослый 200 мг · Ребенок старше 100 мг · Ребенок 6 - 12 лет: 50 мг · Ребенок младше 6 лет: 25 мг
 "Преднизолон при анафилактическом шоке имеет ограниченное значение - не предупреждает его и мало эффективен при его развитии. Фармакологический эффект его сильно запаздывает и развивается через 2 часа после введения. К этому времени шок либо купируется, либо больной погибает. Рекомендуется только в качестве дополнительной терапии к адреналину"
"Преднизолон при анафилактическом шоке имеет ограниченное значение - не предупреждает его и мало эффективен при его развитии. Фармакологический эффект его сильно запаздывает и развивается через 2 часа после введения. К этому времени шок либо купируется, либо больной погибает. Рекомендуется только в качестве дополнительной терапии к адреналину"
 Другие препараты • Бронхолитические средства Клиника тяжелой анафилактической реакции и опасной для жизни астмы может быть сходной. Вместе с упомянутыми выше препаратами, проводите дальнейшую бронхолитическую терапию сальбутамолом (ингаляционно или в/в), аминофиллином (в/в). • Препараты, действующие на сердечно-сосудистую систему Адреналин остается вазопрессором первой линии, для лечения анафилактических реакций. Существуют экспериментальные исследования, описывающие использование других вазопрессоров и инотропов (норадреналин, вазопрессин, метараминол и глюкагон), когда начальные реанимационные мероприятия с использованием адреналина и инфузии жидкостей было безуспешным. Используют эти препараты только специалисты (например, отделения интенсивной терапии), имеющие опыт их использования. Глюкагон может быть полезен при лечении анафилактической реакции у пациента, получающего бетаблокаторы. У некоторых пациентов развивается тяжелая брадикардия после анафилактической реакции. Считается, что при ней помогает в/в введение атропина.
Другие препараты • Бронхолитические средства Клиника тяжелой анафилактической реакции и опасной для жизни астмы может быть сходной. Вместе с упомянутыми выше препаратами, проводите дальнейшую бронхолитическую терапию сальбутамолом (ингаляционно или в/в), аминофиллином (в/в). • Препараты, действующие на сердечно-сосудистую систему Адреналин остается вазопрессором первой линии, для лечения анафилактических реакций. Существуют экспериментальные исследования, описывающие использование других вазопрессоров и инотропов (норадреналин, вазопрессин, метараминол и глюкагон), когда начальные реанимационные мероприятия с использованием адреналина и инфузии жидкостей было безуспешным. Используют эти препараты только специалисты (например, отделения интенсивной терапии), имеющие опыт их использования. Глюкагон может быть полезен при лечении анафилактической реакции у пациента, получающего бетаблокаторы. У некоторых пациентов развивается тяжелая брадикардия после анафилактической реакции. Считается, что при ней помогает в/в введение атропина.
 • Вопрос: Я врач. Работал в отделении скорой помощи, и был в бригаде по оказанию помощи при остановках сердца. В ряде случаев я вводил внутривенно адреналин во время реанимации при остановках сердца. Должен ли я внутривенно вводить адреналин для лечения анафилактических реакций?
• Вопрос: Я врач. Работал в отделении скорой помощи, и был в бригаде по оказанию помощи при остановках сердца. В ряде случаев я вводил внутривенно адреналин во время реанимации при остановках сердца. Должен ли я внутривенно вводить адреналин для лечения анафилактических реакций?
 Ответ: Нет, вы должны вводить адреналин внутривенно только в случае, если у пациента остановка кровообращения. Существует принципиальное различие в ответе на адреналин у пациентов с сохраняющимся кровообращением по сравнению с остановкой кровообращения. У пациента со спонтанным кровообращением, внутривенное введение адреналина может вызывать высокую гипертензию, тахикардию и аритмию - вот почему этот способ введения должен быть использован только тем, кто имеет опыт титрования адреналина, чтобы избежать соответствующих гемодинамических реакций. При остановке сердца, внутривенное введение адреналина способствует увеличению коронарного перфузионного давления, достигнутого в ходе СЛР - в этих условиях всасывание при внутримышечных инъекциях будет слишком ненадежным. FREQUENTLY ASKED QUESTIONS ON "EMERGENCY TREATMENT OF ANAPHYLACTIC REACTIONS. GUIDELINES FOR HEALTHCARE PROVIDERS" RESUSCITATION COUNCIL (UK) 2011
Ответ: Нет, вы должны вводить адреналин внутривенно только в случае, если у пациента остановка кровообращения. Существует принципиальное различие в ответе на адреналин у пациентов с сохраняющимся кровообращением по сравнению с остановкой кровообращения. У пациента со спонтанным кровообращением, внутривенное введение адреналина может вызывать высокую гипертензию, тахикардию и аритмию - вот почему этот способ введения должен быть использован только тем, кто имеет опыт титрования адреналина, чтобы избежать соответствующих гемодинамических реакций. При остановке сердца, внутривенное введение адреналина способствует увеличению коронарного перфузионного давления, достигнутого в ходе СЛР - в этих условиях всасывание при внутримышечных инъекциях будет слишком ненадежным. FREQUENTLY ASKED QUESTIONS ON "EMERGENCY TREATMENT OF ANAPHYLACTIC REACTIONS. GUIDELINES FOR HEALTHCARE PROVIDERS" RESUSCITATION COUNCIL (UK) 2011
 Алгоритм действий при анафилаксии • Анафилактическая реакция? • Опасные для жизни проблемы: Airway (дыхательные пути), Breathing (дыхание), Circulation (кровообращение) • Вызов помощи. • Адреналин
Алгоритм действий при анафилаксии • Анафилактическая реакция? • Опасные для жизни проблемы: Airway (дыхательные пути), Breathing (дыхание), Circulation (кровообращение) • Вызов помощи. • Адреналин

 ?
?
 Спасибо за внимание! Удачи в оказании помощи!!!
Спасибо за внимание! Удачи в оказании помощи!!!


