Аллергический бронхолегочный аспергиллез.pptx
- Количество слайдов: 49

АЛЛЕРГИЧЕСКИЙ БРОНХОЛЕГОЧНЫЙ АСПЕРГИЛЛЕЗ Выполнила: Зулханова Н. Е. Проверила: Скучалина Л. Н.
В настоящее время в природе существует около 100 тыс. видов грибов. Считается, что 400 из них могут быть причинами заболеваний органов дыхания пневмомикозов. A. V. KULESHOV, A. G. CHUCHALIN RESEARCH INSTITUTE OF PULMONOLOGY, MINISTRY OF HEALTH OF THE RUSSIAN FEDERATION, MOSCOW

ПНЕВМОМИКОЗЫ В отличие от бактерий грибковые споры редко ведут себя как патогены у здоровых людей, но они могут индуцировать астматические реакции у страдающих аллергией. Развитие заболевания может протекать по инфекционному и неинфекционному вариантам.
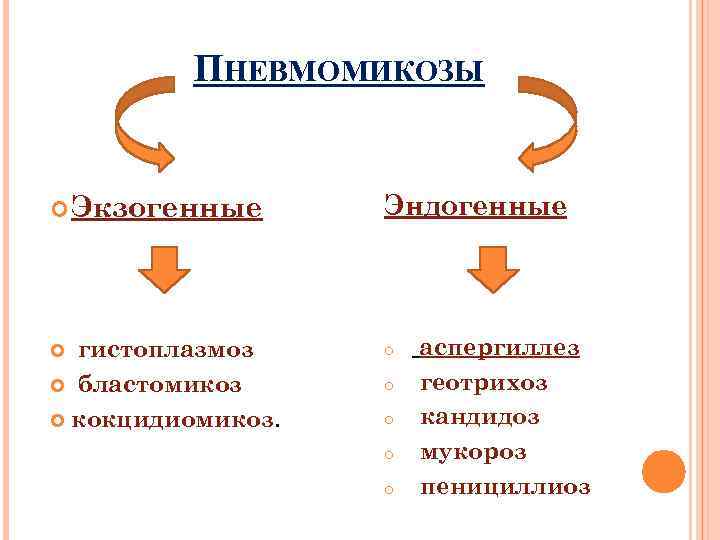
ПНЕВМОМИКОЗЫ Экзогенные Эндогенные гистоплазмоз бластомикоз кокцидиомикоз. o o o аспергиллез геотрихоз кандидоз мукороз пенициллиоз

Экзогенные пневмомикозы облигатно, факультативные патогенные. Для них характерны аэрогенное заражение фрагментами мицелия, эндемический тип. Эндогенные пневмомикозы условнопатогенные. Развивается на фоне гиперчувствительности, иммунодефицита или анатомического дефекта ткани, где происходит рост колоний гриба.
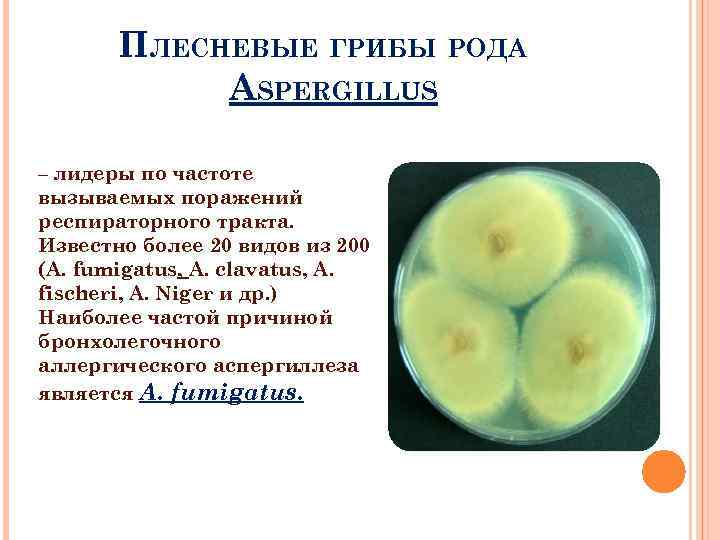
ПЛЕСНЕВЫЕ ГРИБЫ РОДА ASPERGILLUS – лидеры по частоте вызываемых поражений респираторного тракта. Известно более 20 видов из 200 (A. fumigatus, A. clavatus, A. fischeri, A. Niger и др. ) Наиболее частой причиной бронхолегочного аллергического аспергиллеза является A. fumigatus.

ПРЕМОРБИДНЫЙ ФОН: q q q q q Длительный прием ГКС, цитостатики Длительный агранулоцитоз при лейкозах, апластическая анемия, хронический гранулематоз и др. ; Сахарный диабет; Заболевания легких: ХОБЛ, муковисцидоз, бронхоэктазы, кисты легкого, нарушения легочной архитектоники (кистозная гипоплазия легкого, легочный фиброз), туберкулез, саркоидоз, гранулематозные болезни легких, состояния после резекции легкого и др. ; Ожоговые раны, оперативные вмешательства, травмы; Алкоголизм с нарушением функции печени; Интенсивная и длительная антибиотикотерапия; ВИЧ-инфицирование и СПИД;

ЗАБОЛЕВНИЯ СВЯЗАННЫЕ С ГИПЕРЧУВСТВИТЕЛЬНОСТЬЮ К ГРИБАМ РОДА ASPERGILLUS Атопическая бронхиальная астма (БА); q Экзогенный аллергический альвеолит (ЭАА); q Аллергический бронхолегочный аспергиллез (АБЛА). q

ОПРЕДЕЛЕНИЕ АБЛА (МКБ-10 – В 44). Аллергический бронхолегочный аспергиллез (АБЛА) – cостояние гиперчувствительности легких, индуцируемое Aspergillus fumigatus и развивающиеся преимущественно у атопических субъектов, имеющих генетически детерминированный Тклеточный ответ, которое клинически может проявляться симптомами БА с инфильтратами в легких и постепенным формированием бронхоэктазов.

ИСТОРИЧЕСКИЕ ДАННЫЕ: Впервые классическое описание АБЛА сделано К. Хинсоном (Hinson K. W. F. ), A. Moon, N. Plummer в 1952 г. C тех пор выявление случаев АБЛА возрастает с каждым годом во всех странах. По выборочным данным, АБЛА отмечают в 1 -6% всех случаев БА

ЭПИДЕМИОЛОГИЯ Возбудителем АБЛА является Aspergillus fumigatus (A. f. ), относящийся к подразделению Ascomycota, класс Endomycetes, класс Euascomycetes. Грибы практически вездесущи, являются сапрофитами; Их основная среда обитания - сгнившие органические массы, влажные помещения, болотистые местности, бассейны, самая верхняя часть перегноя. В цикле развития грибов есть стадия спорообразования, и именно в этой стадии грибы проникают в респираторный тракт при ингаляции спор из окружающей среды. Споры A. f. (2 - 3, 5 мкм), попадая в дыхательные пути, колонизируются в бронхиальном секрете. Малый размер спор A. f. позволяет им успешно достигать респираторных бронхиол после ингаляции.

ПАТОГЕНЕЗ В основе патогенеза - повышенная чувствительность к грибковым антигенам, реализующаяся преимущественно по 1 -му и 3 -му типам аллергических реакций. Заболевание протекает как прогрессирующая бронхиальная астма и сопровождается развитием эндо- и перибронхиального воспаления на уровне бронхов среднего калибра. Фиксация иммунных комплексов в стенке бронхов приводит к их повреждению и модификации антигенных характеристик тканей бронхов. Хроническое воспаление сопровождается продуктивной реакцией соединительной ткани , а это является причиной развития легочного фиброза.

Пусковым фактором формирования АБЛА, вероятно, являются острая респираторная инфекция (ОРЗ, грипп, пневмония, острый бронхит, отмеченные в анамнезе у всех больных) и ингалирование спор грибов Aspergillus spp. в критическом количестве, фиксация и рост их на поврежденных участках дыхательных путей. Не исключено, что для развития процесса необходима предварительная сенсибилизация. В то же время сосудистые реакции у больных АБЛА, усиление инфильтрации в легких на фоне противогрибковой терапии в остром периоде, нарастание титров специфических Ig. G к A. fumigatus позволяют говорить о роли иммунных комплексов в формировании АБЛА. Именно повреждение сосудов легких иммунными комплексами является важнейшим механизмом патогенеза АБЛА. Высвобождение протеолитических энзимов грибами и эозинофилами может вызывать развитие центральных бронхоэктазов, типичных для больных АБЛА. В бронхоэктатических полостях, в свою очередь, могут развиваться колонии грибов, которые становятся источником антигенов. В этих местах могут формироваться инфильтраты.

P. A. GREENBERGER ВЫДЕЛИЛ 5 СТАДИЙ ТЕЧЕНИЯ АБЛА. I стадия – острая , БА (инфильтраты в легких, высокий уровень общего Ig. E, эозинофилия крови); II стадия – ремиссия (отсутствуют инфильтраты в легких, уровень Ig. E несколько ниже, эозинофилии может не быть); III стадия – обострение с образованием летучих инфильтратов в лёгких; (показатели соответствуют острой стадии); IV стадия – формирование постоянных инфильтратов и прогрессирование пролиферативных процессов в лёгких; или кортикостероиднозависимая бронхиальная астма; V стадия – развитие пневмофиброза ( «сотовые легкие» ) с цилиндрическими бронхоэктазами, хроническая лёгочно-сердечная недостаточность.
P. A. GREENBERGER ВЫДЕЛИЛ 5 СТАДИЙ ТЕЧЕНИЯ АБЛА I стадия (острая) характеризуется малопродуктивным кашлем, одышка может наблюдаться, но может и отсутствовать. Иногда может проявляться status astmaticus. В этой стадии наиболее значительны подъем уровня Ig. E и эозинофилия крови.

P. A. GREENBERGER ВЫДЕЛИЛ 5 СТАДИЙ ТЕЧЕНИЯ АБЛА. Пациентов, получающих сниженные дозы преднизолона, у которых отсутствуют регионарные инфильтраты в легких в течение 6 мес, можно считать находящимися в ремиссии (II стадия). У таких пациентов астма поддается хорошему контролю, но у больных этой группы могут развиться "летучие" эозинофильные инфильтраты в легких, которые в 100% случаев сопровождаются подъемом уровня общего Ig. E.

P. A. GREENBERGER ВЫДЕЛИЛ 5 СТАДИЙ ТЕЧЕНИЯ АБЛА. В III стадии (обострение) у пациентов изменения на рентгенограмме легких в 100% случаев сочетаются с повышением уровня общего Ig. E в отсутствие других причин. В таких случаях инфильтраты также хорошо реагируют на применение преднизолона, как и в I стадии.
P. A. GREENBERGER ВЫДЕЛИЛ 5 СТАДИЙ ТЕЧЕНИЯ АБЛА. О IV стадии (АБЛА при стероидозависимой астме) можно говорить в том случае, когда пациент не может отказаться от приема стероидных препаратов в любом виде из-за обострения течения бронхиальной астмы. При этом варианте снижения уровня Ig. E до нормальных значений не отмечается.

P. A. GREENBERGER ВЫДЕЛИЛ 5 СТАДИЙ ТЕЧЕНИЯ АБЛА. При правильно подобранной терапии V стадия ( фиброз) наступает очень редко. В этом случае прогноз заболевания неблагоприятный и терапия будет направлена на коррекцию дыхательной недостаточности.

КРИТЕРИИ ДИАГНОЗА Триада 1) 2) 3) патоморфологических признаков: Эозинофильная инфильтрация Обтурация сегментарных бронхов густым слизистым секретом Казеозный гранулематоз стенки бронхов и перибронхиальной ткани

КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ Классическую клиническую картину АБЛА связывают с клиникой БА (приступы удушья), наличием транзиторных или персистирующих инфильтратов в легких, болей в грудной клетке, кашля с мокротой, бронхоэктазов, формированием легочного фиброза и легочной недостаточности. Однако клинические проявления АБЛА не всегда укладываются в классические схемы.

ДИАГНОСТИЧЕСКИЕ ТЕСТЫ Опрос: Неблагоприятные условия проживания (сырость, плесень в жилых помещениях), сельская местность с наличием хлева, прелого сена, компостера, контакты с птицей, животными, близость свалок, отходов производства, дождливые месяцы. Наследственная отягощенность аллергическими заболеваниями Наибольшая концентрация грибов с июня по октябрь месяц. Прекращение симптомов заболевания после смены обстановки.

ДИАГНОСТИЧЕСКИЕ ТЕСТЫ: Симптомокомплекс интоксикации: фебрильная температура, озноб, миалгия, цефалгия, слабость, потливость Респираторный синдром – навязчивый приступообразный кашель, одышка экспираторного или смешанного характера. Могут быть боли в грудной клетке, мокрота с коричневыми включениями и слизистыми пробками, содержащими элементы грибов.

ДИАГНОСТИЧЕСКИЕ ТЕСТЫ Перкуторно – коробочный звук. Аускультатино: рассеянные влажные мелкоопузырчатые хрипы и нежные крепитирующие, целлофановые хрипы. Акцент II тона на ЛА. Параклинические: ОАК: лейкоцитоз, нейтофиллез со сдвигом влево, эозинофилия, ускорения СОЭ. ФВД: при остром преобладание обструктивных изменений, со снижением скорости воздушного потока, при хроническом - рестриктивных с резким снижением ЖЕЛ, ФЖЕЛ, индекса Тиффно.

ДИАГНОСТИЧЕСКИЕ ТЕСТЫ Иммунологические: Уровень общих и специфических Ig. E и Ig. G достигает экстремально высоких титров, что определяется постоянной антигенной стимуляцией гуморальным и клеточным Th-2 типом иммунного ответа. Изменение уровня Ig. E может быть использован для мониторинга активности процесса более показательно, чем Ig. G.

ДИАГНОСТИЧЕСКИЕ ТЕСТЫ Уровень общего Ig. E в сыворотке крови повышается более 400 ед/мл, особенно на ранних стадиях и при обострении. Во время ремиссии снижается. Если все иммунологические тесты положительны (общий Ig. E, специфический Ig. E и Ig. G) – диагноз АБЛА подтвержден. Если 2 теста положительны – диагноз высоковероятен.

КОЖНЫЕ ПРОБЫ: ВЫСОКАЯ ДИАГНОСТИЧЕСКАЯ ЧУВСТВИТЕЛЬНОСТЬ, НО НИЗКАЯ СПЕЦИФИЧНОСТЬ. Кожные тесты с белковой фракцией A. fumigatus выявляют положительные реакции двух типов: Реакция немедленного типа с папулой и эритемой Реакция замедленного типа эритематозноинфильтративные реакции типа феномена Артюса, развивающиеся через 3 -4 ч после введения антигена, достигающие максимума через 8 ч и разрешающиеся через 24 ч.

ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ АБЛА бронхиальная астма; муковисцидоз. высокая эозинофилия периферической крови (500 -1000/мм 3); высокий уровень общего Ig. E – более 1000 нг/мл (ИФА-метод); персистирующие инфильтраты в легких, наличие проксимальных или центральных бронхоэктазов, определяемых посредством бронхографии или компьютерной томографии; значительный уровень специфических анти-А. f. Ig. G и Ig. E (ИФА-метод); положительные PRIC- тесты с грибковым аллергеном A. f. наличие роста грибов A. f на питательных средах.
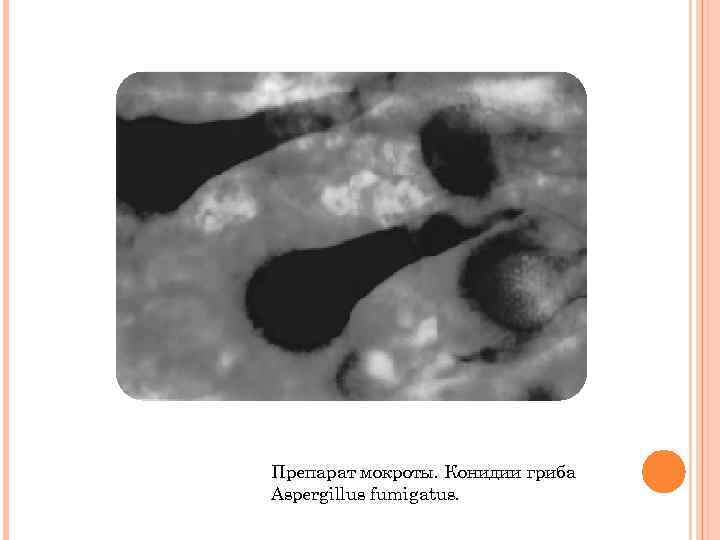
Препарат мокроты. Конидии гриба Aspergillus fumigаtus.
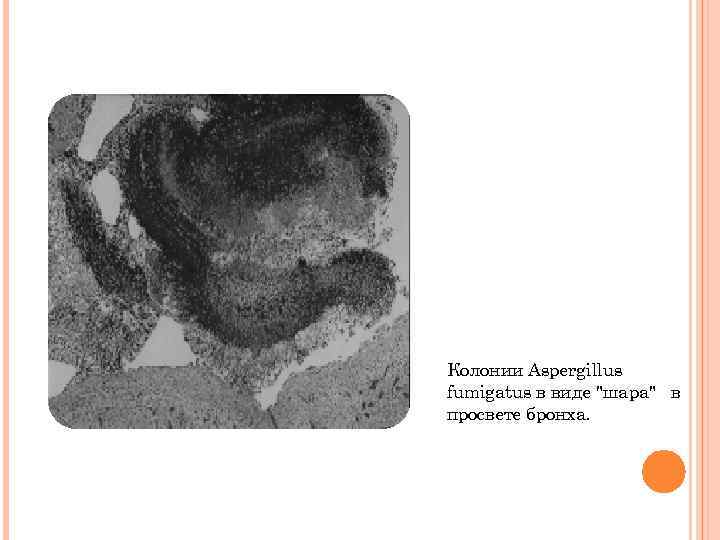
Колонии Aspergillus fumigаtus в виде "шара" в просвете бронха.

РЕНТГЕНОГРАФИЯ ОГК Без существенной специфики. Не универсальна. Подтверждает диагноз АБЛА, но не исключает. При остром - очаговые, диссеминированные, диффузные инфильтративные и/ или интерстициальные изменения на фоне усиленного бронхо-cосудистого рисунка. Быстрая динамика (мигрирующие, летучие инфильтраты). Инфильтрация сохраняется от 1 до 3 -4 недель. При хроническом - грубая деформация легочного рисунка локализованный или диффузный пневмофиброз. Уменьшение объема легочной ткани. Симптомы деформирующего бронхита и проксимальных бронхоэктазов. «Трамвайные пути» , или тонкие параллельные линии, которые являются ответом на инфильтрацию, отек и фиброз стенки дыхательных путей. В случаях наличия полости иногда обнаруживают округлые образования и так называемый симптом зубной пасты, или указательного пальца, когда один или многие бронхи заполнены патологическим содержимым. У 79% больных отмечаются очевидные бронхоэктазы.
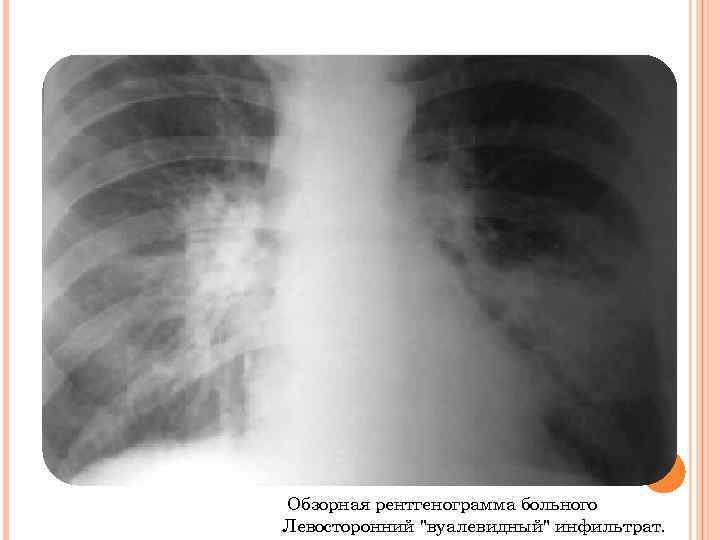
Обзорная рентгенограмма больного Левосторонний "вуалевидный" инфильтрат.



БРОНХОГРАФИЯ Деформация бронхов (за счет осаждения на стенках бронхов комплекса аспергиллезных АГ и АТ к нему, что приводит к воспалению и деструкциибронхиальной стенки). Закупорка слизью крупных бронхов чаще в верхних зонах. Патогонмичный признак - цилиндрические или мешотчатые бронхоэктазы проксимальных бронхов с нормальным наполнением периферических (диагноз высоковероятен)

КТ ВЫСОКОГО РАЗРЕШЕНИЯ “Матовое стекло”, “сотовое легкое”, буллы. Проксимальные бронхоэктазы – диагноз высоковероятен. Чувствительность КТ – 100%, специфичность -75%. В бронхоэктазах развиваются колонии грибов, которые становятся источником антигенов, возможностью формирования инфильтратов.

ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ АБЛА 1. Хронические воспалительные заболевания дыхательных путей, при которых выявляются грибы Aspergillus spp. или имеется специфический антительный ответ: • хронический бронхит с выделением Аspergillus spp. ; • атопическая БА с аллергией к Аspergillus spp. ; • инфекционно-зависимая БА с выделением Аspergillus spp. 2. Заболевания, сходные по клинической симптоматике, в патогенезе которых роль грибов Aspergillus spp. не установлена: • БА с наличием инфильтратов, не связанных с Аspergillus spp. ; • синдром Чарджа – Стросса (аллергический гранулематозный ангиит). 3. Другие заболевания и синдромы, в развитии которых роль грибов Aspergillus spp. не исключена: • эозинофильная пневмония; • бронхоцентрический гранулематоз.

ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА Для дифференциальной диагностики с заболеваниями 1 -й группы достаточно использования серологических критериев (высокий уровень общего Ig. E, выделение специфических Ig. G и Ig. E к A. fumigatus). При этом АБЛА можно рассматривать и как вариант течения микогенной инфекционно-зависимой БА. Эти критерии применимы также для дифференциальной диагностики с заболеваниями, входящими во 2 -ю и 3 -ю группы, однако больные этих групп могут длительное время получать терапию системными ГКС, поэтому проведение дифференциальной диагностики в таких случаях является более сложной задачей. В связи с этим целесообразно использовать дополнительные методы: бактериологические, цитоскопические, инструментальные (КТ и сцинтиграфию).

ТАКТИКА ЛЕЧЕНИЯ: Ø Ø Ø Ø Ø Элиминация (достоверное улучшение – 82%) Подавление иммунного воспаления Антимикотическая (достов. улучшение – 68%) Индукторы ИФН- гамма Пре- и пробиотики Антиоксиданты Кислородотерапия Местные антисептики Иммуномодуляторы

ГЛЮКОКОРТИКОСТЕРОИДЫ Базисной терапией АБЛА в период обострения являлось назначение системных ГКС перорально в дозе 0, 5 мг/кг (из расчета на преднизолон) до достижения стойкого клинического эффекта, разрешения инфильтратов в легких, прекращения приступов удушья, стабилизации показателей внешнего дыхания, - в среднем на 2 недели. В один прием дать всю суточную дозу КС с постепенным снижением и дальнейшим переходом на интермиттирующий курс (через день) для уменьшения побочных эффектов.

q Для I, III и IV стадий доза составляет 0, 5 мг/кг в день, чтобы инфильтраты в легких исчезли в течение 1 -4 нед. q При наличии клинического улучшения в сочетании с положительной динамикой на рентгенограммах грудной клетки дозировка преднизолона может быть изменена на интермиттирующую схему приема. Обычно это соответствует 2 -3 -му месяцу лечения. q Интермиттирующая схема приема преднизолона применима у пациентов, имевших инфильтраты в легких ранее или находящихся в III стадии (обострение), в этом случае за двумя неделями приема преднизолона могут следовать две недели интермиттирующей схемы до момента проведения контрольной рентгенографии легких ( P. Greenberger et al. , 1993). q В 35% случаев в первые 6 нед терапии уровень общего Ig. E снижается. q Преднизолон не может быть отменен у пациентов в IV стадии, так как это приведет к обострению астмы. Пациенты принимают преднизолон годами при отсутствии рецидивов инфильтратов. q Конечной целью терапии АБЛА являются стабильное течение бронхиальной астмы и предотвращение рецидивов эозинофильных инфильтратов, контроль уровня Ig. E.

АНТИФУНГАЛЬНАЯ ТЕРАПИЯ Для успешного лечения АБЛА может быть рекомендован прием антифунгальных препаратов - итраконазола и амфотерицина Б, активных против А. f. Итраконазол, относящийся к классу триазолов, является современным антифунгальным средством широкого спектра действия. Доза препарата обычно составляет 200 мг/сут, препарат принимают в течение 1 -1, 5 мес (L. Christine и соавт. , 1994). Амфотерицин Б широко применяется и в настоящее время. Помимо парентерального введения из расчета 0, 25 -1, 0 мг/кг препарата на 400 мл 5% раствора глюкозы (10 -20 введений), активно применяется таблетированная форма препарата амфоглюкамин в дозе 400 мг/сут Весьма перспективным можно считать применение липосомальной формы амфотерицина. Эта лекарственная форма менее токсична и более эффективна, чем амфотерицин (L. Christine и соавт. , 1994).

АНТИФУНГАЛЬНАЯ ТЕРАПИЯ_____ Необходимо помнить, что применение антифунгальных препаратов в I или III стадии АБЛА является серьезной ошибкой с точки зрения тактики ведения этих больных. В этом случае гибель гриба способствует выбросу антигенов и активации процесса. Поэтому рекомендуется проводить лечение антифунгальными препаратами только в стадии ремиссии.

ЛЕЧЕНИЕ Производные теофиллина (эуфиллин, теопек) во всех случаях АБЛА для достижения максимальной обратимости бронхиальной обструкции. Всем больным с клиникой БА показаны ингаляции β 2 -агонистов короткого действия для купирования приступов удушья, а также отхаркивающие средства (лучше муколитики), поскольку восстановление мукоцилиарного клиренса и уменьшение вязкости мокроты способствуют элиминации грибов из дыхательных путей.

Наличие бронхоэктазов требует проведения длительной (6 -12 мес) пероральной противогрибковой терапии. Ингаляционное введение препаратов не эффективно в связи с сильным раздражающим действием и провоцированием приступов удушья.

ЛЕЧЕНИЕ Оправданным и эффективным методом лечения АБЛА можно считать плазмаферез, особенно в тяжелых случаях Гипосенсибилизация с использованием грибковых аллергенов не применяется, так как это может привести к нежелательным явлениям из-за высокой степени реактивности организма к грибковым антигенам. Хотя в литературе нет фактов, это подтверждающих ( P. Greenberger и соавт. , 1995).

ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ Диспансерному наблюдению подлежат все больные АБЛА, поскольку, даже при самом благоприятном течении, имеется риск рецидива заболевания. Лабораторный контроль за активностью микотического процесса включает исследование эозинофилии, и динамику Ig. G к A. fumigatus, поскольку высокий уровень общего Ig. E и специфические Ig. E A. fumigatus сохраняются в течение длительного времени. .

ЛИТЕРАТУРА: 1. Sarosi GA, Davies SF. Fungal diseases of the lung. New York 1995. 2. С. А. Бурова Противогрибковые препараты в комплексном лечении глубоких микозов. Клин. фармакология и терапия 1994; (3): 82 -3. 3. В. Б. Антонов. , Н. Д. Яробкова Пневмомикозы. С. Петербург, 1996. 4. Kauffman HF, Tomee JF, T. S. van Werf, et al. Review of fungus-induced asthmatic reactions. Am J Respir Crit Care Med 1995; Jun: 2109 -15. 5. E. D. Bateman, et al. A new look at the natural history of aspergillus hypersensitivity in asthmatics. Respir Med 1994; 88: 325 -7. 6. Hoog de GS, Cuarro J. Atlas of clinical fungi. 1995. 7. P. A. Greenberger. Diagnosis and management of allergic bronchopulmonary aspergillosis. Allergy Proc. Nov- Dec 1994. 8. Kibbler CC, Mackenzie DW, Odds SC. Principles and practice of clinical mycology. 1995: 258 -260.

Спасибо за внимание!!!
Аллергический бронхолегочный аспергиллез.pptx