Алгоритмы НП в акушерстве.ppt
- Количество слайдов: 108
 Алгоритмы оказания помощи при неотложных состояниях в акушерстве Кировская ГМА Институт последипломного образования Кафедра акушерства и гинекологии Хлыбова С. В. – зав. кафедрой, д. м. н. Рева Н. Л. – доцент кафедры, к. м. н. Декабрь - 2012
Алгоритмы оказания помощи при неотложных состояниях в акушерстве Кировская ГМА Институт последипломного образования Кафедра акушерства и гинекологии Хлыбова С. В. – зав. кафедрой, д. м. н. Рева Н. Л. – доцент кафедры, к. м. н. Декабрь - 2012
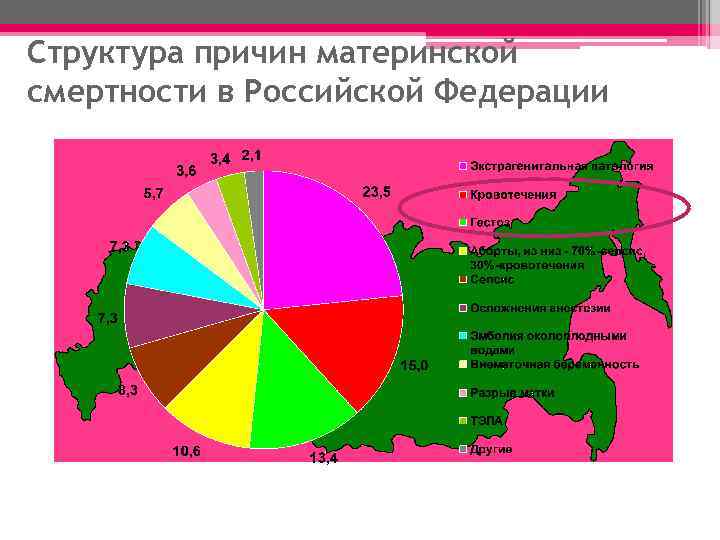 Структура причин материнской смертности в Российской Федерации
Структура причин материнской смертности в Российской Федерации
 Тяжелая преэклампсия Эклампсия
Тяжелая преэклампсия Эклампсия
 Актуальность проблемы • В мире гипертензивные расстройства при беременности отмечаются у 10% женщин • В России АГ встречается у 5 -30% беременных • ПЭ – в 12 -21% случаев • Тяжелая форма ПЭ – 8 -10% случаев 1. Duley L. The global impact of pre-eclampsia and eclampsia. Seminars in Perinatology, 2009 Jun; 33(3): 130– 137. 2. Steegers EA, von Dadelszen P, Duvekot JJ, Pijnenborg R. Preclampsia. Lancet, 2010, 21; 376(9741): 631– 44. 3. Серов В. Н. и соавт. , 2011
Актуальность проблемы • В мире гипертензивные расстройства при беременности отмечаются у 10% женщин • В России АГ встречается у 5 -30% беременных • ПЭ – в 12 -21% случаев • Тяжелая форма ПЭ – 8 -10% случаев 1. Duley L. The global impact of pre-eclampsia and eclampsia. Seminars in Perinatology, 2009 Jun; 33(3): 130– 137. 2. Steegers EA, von Dadelszen P, Duvekot JJ, Pijnenborg R. Preclampsia. Lancet, 2010, 21; 376(9741): 631– 44. 3. Серов В. Н. и соавт. , 2011
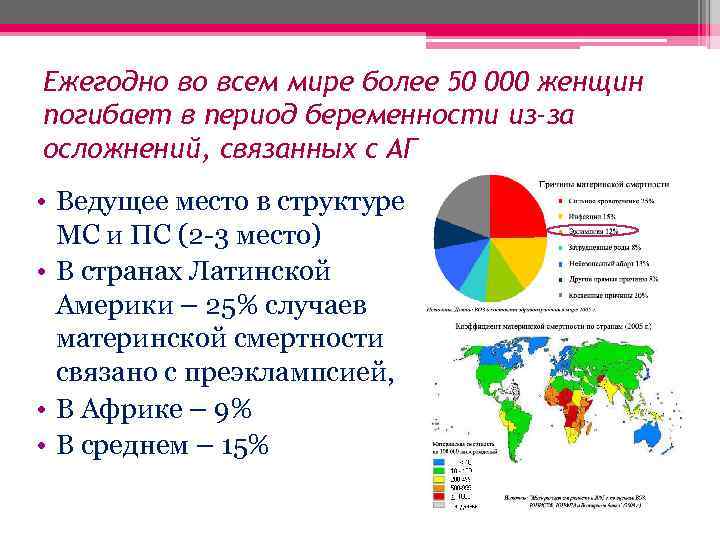 Ежегодно во всем мире более 50 000 женщин погибает в период беременности из-за осложнений, связанных с АГ • Ведущее место в структуре МС и ПС (2 -3 место) • В странах Латинской Америки – 25% случаев материнской смертности связано с преэклампсией, • В Африке – 9% • В среднем – 15%
Ежегодно во всем мире более 50 000 женщин погибает в период беременности из-за осложнений, связанных с АГ • Ведущее место в структуре МС и ПС (2 -3 место) • В странах Латинской Америки – 25% случаев материнской смертности связано с преэклампсией, • В Африке – 9% • В среднем – 15%
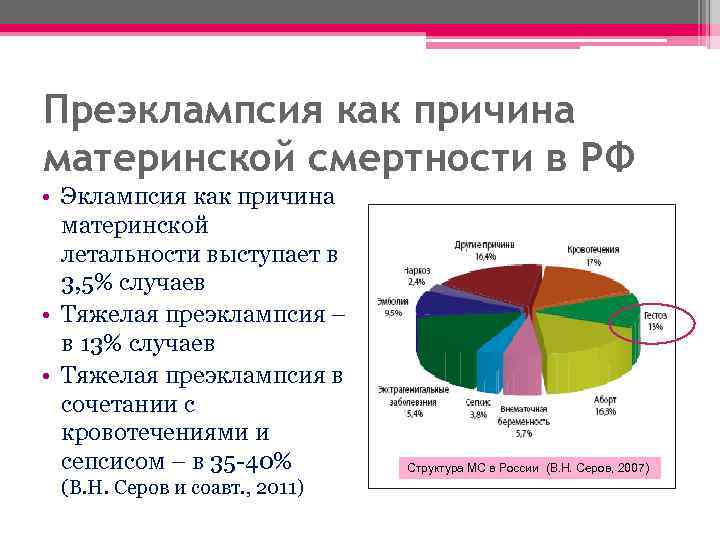 Преэклампсия как причина материнской смертности в РФ • Эклампсия как причина материнской летальности выступает в 3, 5% случаев • Тяжелая преэклампсия – в 13% случаев • Тяжелая преэклампсия в сочетании с кровотечениями и сепсисом – в 35 -40% (В. Н. Серов и соавт. , 2011) Структура МС в России (В. Н. Серов, 2007)
Преэклампсия как причина материнской смертности в РФ • Эклампсия как причина материнской летальности выступает в 3, 5% случаев • Тяжелая преэклампсия – в 13% случаев • Тяжелая преэклампсия в сочетании с кровотечениями и сепсисом – в 35 -40% (В. Н. Серов и соавт. , 2011) Структура МС в России (В. Н. Серов, 2007)
 Необходимость создания протоколов оказания помощи • Разработка и внедрение стандартизированных, доказательно обоснованных протоколов способствуют снижению материнской смертности за счет снижения частоты жизнеугрожающих осложнений ПЭ (ПОНРП, ДВС, инсульты, дыхательные нарушения и др. )
Необходимость создания протоколов оказания помощи • Разработка и внедрение стандартизированных, доказательно обоснованных протоколов способствуют снижению материнской смертности за счет снижения частоты жизнеугрожающих осложнений ПЭ (ПОНРП, ДВС, инсульты, дыхательные нарушения и др. )
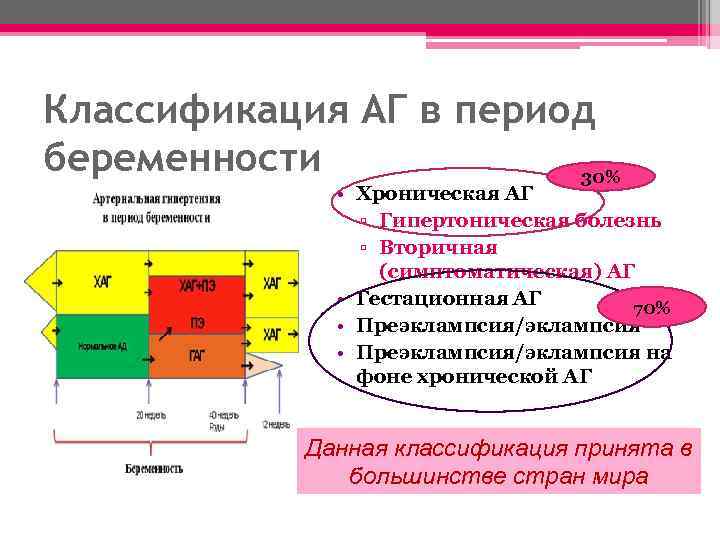 Классификация АГ в период беременности 30% • Хроническая АГ ▫ Гипертоническая болезнь ▫ Вторичная (симптоматическая) АГ • Гестационная АГ 70% • Преэклампсия/эклампсия на фоне хронической АГ Данная классификация принята в большинстве стран мира
Классификация АГ в период беременности 30% • Хроническая АГ ▫ Гипертоническая болезнь ▫ Вторичная (симптоматическая) АГ • Гестационная АГ 70% • Преэклампсия/эклампсия на фоне хронической АГ Данная классификация принята в большинстве стран мира
 Классификация степени повышения уровня АД (мм рт. ст. ) у беременных Категории АД Нормальное АД Умеренная АГ Тяжелая АГ САД мм рт. ст. ДАД мм рт. ст. < 140 и < 90 140 - 159 и/или 90 - 109 ≥ 160 и/или ≥ 110 Данная классификация может использоваться для характеристики степени повышения уровня АД при любой форме АГ в период беременности (хронической АГ, гестационной АГ, ПЭ)
Классификация степени повышения уровня АД (мм рт. ст. ) у беременных Категории АД Нормальное АД Умеренная АГ Тяжелая АГ САД мм рт. ст. ДАД мм рт. ст. < 140 и < 90 140 - 159 и/или 90 - 109 ≥ 160 и/или ≥ 110 Данная классификация может использоваться для характеристики степени повышения уровня АД при любой форме АГ в период беременности (хронической АГ, гестационной АГ, ПЭ)
 Диагностика клинически значимой протеинурии • Высшая граница нормы суточной потери белка во время беременности определена как 0. 3 г/л (В-2 b) • При использовании тест-полоски (белок) показатель 1+ (B-2 a) • Определение протеинурии с использованием тестполоски может применяться в группе беременных низкого риска по развитию ПЭ, как более быстрый и дешевый по сравнению с количественным определением белка в 24 -часовой порции, а также достаточно чувствительный скрининговый метод (B 2 b)
Диагностика клинически значимой протеинурии • Высшая граница нормы суточной потери белка во время беременности определена как 0. 3 г/л (В-2 b) • При использовании тест-полоски (белок) показатель 1+ (B-2 a) • Определение протеинурии с использованием тестполоски может применяться в группе беременных низкого риска по развитию ПЭ, как более быстрый и дешевый по сравнению с количественным определением белка в 24 -часовой порции, а также достаточно чувствительный скрининговый метод (B 2 b)
 Диагностика клинически значимой протеинурии • Золотой стандарт для диагностики протеинурии – количественное определение белка в суточной порции • При подозрении на ПЭ необходимо использовать более чувствительные методы (отношение протеин/креатинин или определение белка в суточной моче)(B-2 a) • Патологическая протеинурия у беременных является первым признаком поражения внутренних органов
Диагностика клинически значимой протеинурии • Золотой стандарт для диагностики протеинурии – количественное определение белка в суточной порции • При подозрении на ПЭ необходимо использовать более чувствительные методы (отношение протеин/креатинин или определение белка в суточной моче)(B-2 a) • Патологическая протеинурия у беременных является первым признаком поражения внутренних органов
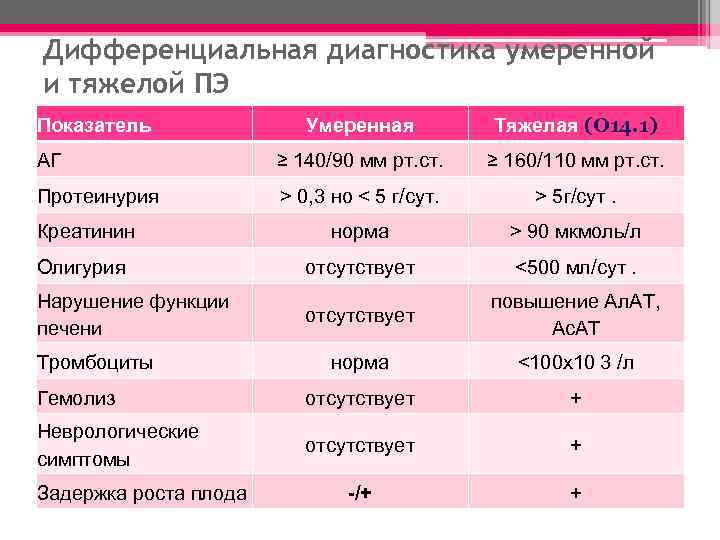 Дифференциальная диагностика умеренной и тяжелой ПЭ Умеренная Тяжелая (О 14. 1) АГ ≥ 140/90 мм рт. ст. ≥ 160/110 мм рт. ст. Протеинурия > 0, 3 но < 5 г/сут. > 5 г/сут. Креатинин норма > 90 мкмоль/л Олигурия отсутствует <500 мл/сут. отсутствует повышение Ал. АТ, Ас. АТ норма <100 х10 3 /л Гемолиз отсутствует + Неврологические симптомы отсутствует + -/+ + Показатель Нарушение функции печени Тромбоциты Задержка роста плода
Дифференциальная диагностика умеренной и тяжелой ПЭ Умеренная Тяжелая (О 14. 1) АГ ≥ 140/90 мм рт. ст. ≥ 160/110 мм рт. ст. Протеинурия > 0, 3 но < 5 г/сут. > 5 г/сут. Креатинин норма > 90 мкмоль/л Олигурия отсутствует <500 мл/сут. отсутствует повышение Ал. АТ, Ас. АТ норма <100 х10 3 /л Гемолиз отсутствует + Неврологические симптомы отсутствует + -/+ + Показатель Нарушение функции печени Тромбоциты Задержка роста плода
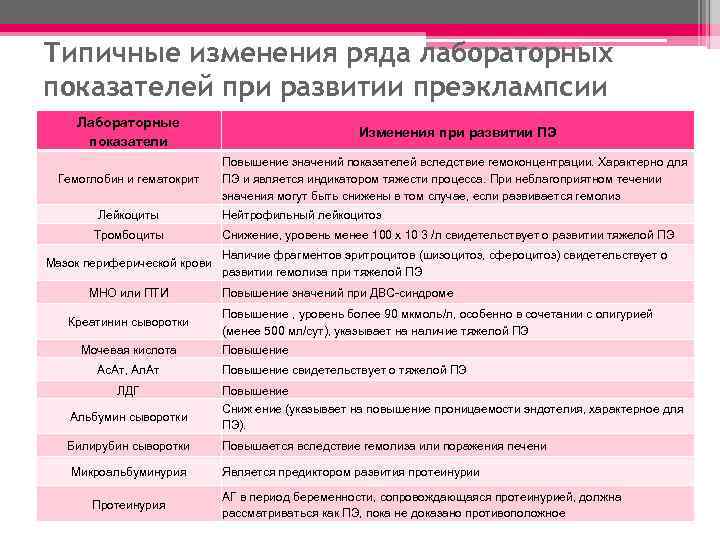 Типичные изменения ряда лабораторных показателей при развитии преэклампсии Лабораторные показатели Изменения при развитии ПЭ Гемоглобин и гематокрит Повышение значений показателей вследствие гемоконцентрации. Характерно для ПЭ и является индикатором тяжести процесса. При неблагоприятном течении значения могут быть снижены в том случае, если развивается гемолиз Лейкоциты Нейтрофильный лейкоцитоз Тромбоциты Снижение, уровень менее 100 х 10 3 /л свидетельствует о развитии тяжелой ПЭ Мазок периферической крови Наличие фрагментов эритроцитов (шизоцитоз, сфероцитоз) свидетельствует о развитии гемолиза при тяжелой ПЭ МНО или ПТИ Креатинин сыворотки Мочевая кислота Ас. Ат, Ал. Ат ЛДГ Повышение значений при ДВС-синдроме Повышение , уровень более 90 мкмоль/л, особенно в сочетании с олигурией (менее 500 мл/сут), указывает на наличие тяжелой ПЭ Повышение свидетельствует о тяжелой ПЭ Повышение Альбумин сыворотки Сниж ение (указывает на повышение проницаемости эндотелия, характерное для ПЭ). Билирубин сыворотки Повышается вследствие гемолиза или поражения печени Микроальбуминурия Протеинурия Является предиктором развития протеинурии АГ в период беременности, сопровождающаяся протеинурией, должна рассматриваться как ПЭ, пока не доказано противоположное
Типичные изменения ряда лабораторных показателей при развитии преэклампсии Лабораторные показатели Изменения при развитии ПЭ Гемоглобин и гематокрит Повышение значений показателей вследствие гемоконцентрации. Характерно для ПЭ и является индикатором тяжести процесса. При неблагоприятном течении значения могут быть снижены в том случае, если развивается гемолиз Лейкоциты Нейтрофильный лейкоцитоз Тромбоциты Снижение, уровень менее 100 х 10 3 /л свидетельствует о развитии тяжелой ПЭ Мазок периферической крови Наличие фрагментов эритроцитов (шизоцитоз, сфероцитоз) свидетельствует о развитии гемолиза при тяжелой ПЭ МНО или ПТИ Креатинин сыворотки Мочевая кислота Ас. Ат, Ал. Ат ЛДГ Повышение значений при ДВС-синдроме Повышение , уровень более 90 мкмоль/л, особенно в сочетании с олигурией (менее 500 мл/сут), указывает на наличие тяжелой ПЭ Повышение свидетельствует о тяжелой ПЭ Повышение Альбумин сыворотки Сниж ение (указывает на повышение проницаемости эндотелия, характерное для ПЭ). Билирубин сыворотки Повышается вследствие гемолиза или поражения печени Микроальбуминурия Протеинурия Является предиктором развития протеинурии АГ в период беременности, сопровождающаяся протеинурией, должна рассматриваться как ПЭ, пока не доказано противоположное
 Легкая преэклампсия • При умеренно выраженной ПЭ необходима госпитализация для уточнения диагноза (в том числе состояния плода), но при этом возможно пролонгирование беременности с обязательным тщательным мониторингом состояния беременной • Родоразрешение показано при ухудшении состояния матери и плода или при достижении срока 34 -36 недель
Легкая преэклампсия • При умеренно выраженной ПЭ необходима госпитализация для уточнения диагноза (в том числе состояния плода), но при этом возможно пролонгирование беременности с обязательным тщательным мониторингом состояния беременной • Родоразрешение показано при ухудшении состояния матери и плода или при достижении срока 34 -36 недель
 Тяжелая преэклампсия • При тяжелой ПЭ необходимо решение вопроса о родоразрешении после стабилизации состояния матери, при возможности, после проведения профилактики РДС плода и перевода матери на более высокий уровень оказания помощи при сроке беременности менее 34 недель
Тяжелая преэклампсия • При тяжелой ПЭ необходимо решение вопроса о родоразрешении после стабилизации состояния матери, при возможности, после проведения профилактики РДС плода и перевода матери на более высокий уровень оказания помощи при сроке беременности менее 34 недель
 При подозрении на ПЭ необходимо • Информировать специалистов согласно региональному алгоритму ( в том числе дежурного врача клинико-диагностического центра для принятия решения о маршруте перевода) • Госпитализация в учреждение II или III (предпочтительно) уровня для уточнения диагноза и решения вопроса о дальнейшей тактике ведения беременности
При подозрении на ПЭ необходимо • Информировать специалистов согласно региональному алгоритму ( в том числе дежурного врача клинико-диагностического центра для принятия решения о маршруте перевода) • Госпитализация в учреждение II или III (предпочтительно) уровня для уточнения диагноза и решения вопроса о дальнейшей тактике ведения беременности
 При подозрении на ПЭ необходимо • При тяжелой ПЭ перевод осуществляется санитарным транспортом в сопровождении медицинского персонала или реанимационной специализированной бригадой • При умеренной ПЭ возможна госпитализация в отделение патологии беременности • При тяжелой ПЭ госпитализация только в ПИТ (ОРИТ)
При подозрении на ПЭ необходимо • При тяжелой ПЭ перевод осуществляется санитарным транспортом в сопровождении медицинского персонала или реанимационной специализированной бригадой • При умеренной ПЭ возможна госпитализация в отделение патологии беременности • При тяжелой ПЭ госпитализация только в ПИТ (ОРИТ)
 Алгоритм помощи (ABCD) при тяжелой ПЭ • А – airway - дыхательные пути • В – breathing – дыхание • C – circulation – кровообращение • D – disability – расстройства сознания
Алгоритм помощи (ABCD) при тяжелой ПЭ • А – airway - дыхательные пути • В – breathing – дыхание • C – circulation – кровообращение • D – disability – расстройства сознания
 Алгоритм помощи (ABCD) при тяжелой ПЭ • А – airway - дыхательные пути (обычно проблем нет) • В – breathing – дыхание: ▫ Повышение частоты дыхания может быть ранним признаком отека легких ▫ Аускультация грудной клетки для исключения отека легких
Алгоритм помощи (ABCD) при тяжелой ПЭ • А – airway - дыхательные пути (обычно проблем нет) • В – breathing – дыхание: ▫ Повышение частоты дыхания может быть ранним признаком отека легких ▫ Аускультация грудной клетки для исключения отека легких
 Алгоритм помощи (ABCD) при тяжелой ПЭ • C – circulation – кровообращение: ▫ Положение на левом боку ▫ Определение АД, пульса, сатурации (при возможности) – (затем не менее 4 -х раз в сутки) (D-4) ▫ Катетеризация периферической вены, как минимум 18 G ▫ При невозможности постановки периферического катетера – катетеризация центральной вены
Алгоритм помощи (ABCD) при тяжелой ПЭ • C – circulation – кровообращение: ▫ Положение на левом боку ▫ Определение АД, пульса, сатурации (при возможности) – (затем не менее 4 -х раз в сутки) (D-4) ▫ Катетеризация периферической вены, как минимум 18 G ▫ При невозможности постановки периферического катетера – катетеризация центральной вены
 Алгоритм помощи (ABCD) при тяжелой ПЭ • Анализ крови: ▫ ▫ ▫ тромбоциты (<100 Х 109/л) (B-2 b) мочевая кислота (С-3) креатинин АЛТ и АСТ (C-3) свертываемость, группа крови
Алгоритм помощи (ABCD) при тяжелой ПЭ • Анализ крови: ▫ ▫ ▫ тромбоциты (<100 Х 109/л) (B-2 b) мочевая кислота (С-3) креатинин АЛТ и АСТ (C-3) свертываемость, группа крови
 Алгоритм помощи (ABCD) при тяжелой ПЭ • Катетеризация мочевого пузыря, анализ на содержания белка в моче (белок в суточной моче (B-2 b) • Контроль диуреза • Контроль выпитой жидкости
Алгоритм помощи (ABCD) при тяжелой ПЭ • Катетеризация мочевого пузыря, анализ на содержания белка в моче (белок в суточной моче (B-2 b) • Контроль диуреза • Контроль выпитой жидкости
 Алгоритм помощи (ABCD) при тяжелой ПЭ • D – disability – расстройства сознания ▫ Спросить о наличии головной боли, нечеткого зрение или судорог ▫ Определение рефлексов (прежде всего коленных) Тщательная регистрация жизненных показателей – ведение карты интенсивного наблюдения
Алгоритм помощи (ABCD) при тяжелой ПЭ • D – disability – расстройства сознания ▫ Спросить о наличии головной боли, нечеткого зрение или судорог ▫ Определение рефлексов (прежде всего коленных) Тщательная регистрация жизненных показателей – ведение карты интенсивного наблюдения
 Мониторинг состояния плода • При поступлении: ▫ КТГ продолжительно, до стабилизации АД (далее ежедневно или чаще по показаниям) ▫ УЗИ: фетометрия, амниотический индекс, плацентометрия (далее 1 раз в неделю) ▫ Допплерометрия в пупочных артериях (дополнительно по показаниям)
Мониторинг состояния плода • При поступлении: ▫ КТГ продолжительно, до стабилизации АД (далее ежедневно или чаще по показаниям) ▫ УЗИ: фетометрия, амниотический индекс, плацентометрия (далее 1 раз в неделю) ▫ Допплерометрия в пупочных артериях (дополнительно по показаниям)
 Пролонгирование беременности • Беременность пролонгируют до тех пор, пока сохраняется адекватное состояние внутриматочной среды, необходимое для поддержания роста и развития плода без опасности для здоровья матери • Лечение должно проводиться одновременно акушером-гинекологом и анестезиологомреаниматологом, лучше в специализированном отделении интенсивной терапии
Пролонгирование беременности • Беременность пролонгируют до тех пор, пока сохраняется адекватное состояние внутриматочной среды, необходимое для поддержания роста и развития плода без опасности для здоровья матери • Лечение должно проводиться одновременно акушером-гинекологом и анестезиологомреаниматологом, лучше в специализированном отделении интенсивной терапии
 Интенсивная терапия тяжелой преэклампсии • Противосудорожная • Антигипертензивная • Инфузионная • Трансфузионная - в особых случаях, по заключению консилиума
Интенсивная терапия тяжелой преэклампсии • Противосудорожная • Антигипертензивная • Инфузионная • Трансфузионная - в особых случаях, по заключению консилиума
 Цели лечения ПЭ • Предотвращение судорог (прогрессирование патологии до эклампсии) • Контроль артериального давления (АД) • Целью является стабилизация АД между САД = 140 -150 мм рт. ст. и ДАД = 90 -105 мм рт. ст. • Тщательный мониторинг состояния беременной и плода и профилактика осложнений
Цели лечения ПЭ • Предотвращение судорог (прогрессирование патологии до эклампсии) • Контроль артериального давления (АД) • Целью является стабилизация АД между САД = 140 -150 мм рт. ст. и ДАД = 90 -105 мм рт. ст. • Тщательный мониторинг состояния беременной и плода и профилактика осложнений
 Противосудорожная терапия • Предотвращение судорог (прогрессирование патологии до эклампсии) • Контроль артериального давления (АД) • Целью является стабилизация АД между САД = 140 -150 мм рт. ст. и ДАД = 90 -105 мм рт. ст. • Тщательный мониторинг состояния беременной и плода и профилактика осложнений
Противосудорожная терапия • Предотвращение судорог (прогрессирование патологии до эклампсии) • Контроль артериального давления (АД) • Целью является стабилизация АД между САД = 140 -150 мм рт. ст. и ДАД = 90 -105 мм рт. ст. • Тщательный мониторинг состояния беременной и плода и профилактика осложнений
 Противосудорожная терапия • Mg. SO 4 - препарат выбора для профилактики судорог (A-1 a) • Противосудорожная терапия показана при тяжелой ПЭ • При умеренной ПЭ – в особых случаях по решению консилиума, так как повышает риск КС и имеет побочные эффекты • Бензодиазепины и фенитоин не должны использоваться для профилактики судорог кроме случаев неэффективности Mg. SO 4 (A-1 a)
Противосудорожная терапия • Mg. SO 4 - препарат выбора для профилактики судорог (A-1 a) • Противосудорожная терапия показана при тяжелой ПЭ • При умеренной ПЭ – в особых случаях по решению консилиума, так как повышает риск КС и имеет побочные эффекты • Бензодиазепины и фенитоин не должны использоваться для профилактики судорог кроме случаев неэффективности Mg. SO 4 (A-1 a)
 Противосудорожная терапия • Режим дозирования Mg. SO 4 - только внутривенно, желательно с использованием помпы: ▫ Нагрузочная доза – 4 -6 г сухого вещества (возможная схема – 20 мл 25% р-ра – 5 г сухого вещества) в течение 5 -10 минут ▫ Поддерживающая доза – 1 -2 г сухого вещества в час
Противосудорожная терапия • Режим дозирования Mg. SO 4 - только внутривенно, желательно с использованием помпы: ▫ Нагрузочная доза – 4 -6 г сухого вещества (возможная схема – 20 мл 25% р-ра – 5 г сухого вещества) в течение 5 -10 минут ▫ Поддерживающая доза – 1 -2 г сухого вещества в час
 Мониторинг • АД, пульс, ЧДД, диурез (> 30 мл/час) • Биохимический анализ крови: каждые 4 -6 часов – определение Mg 2+ в сыворотке (при возможности) Øтерапевтический эффект достигается при концентрации 4. 8 - 8. 4 мг/дл Ø 10 мг/дл – снижение глубоких сухожильных рефлексов Ø 15 мг/дл – угнетение дыхания Ø 25 мг/дл – остановка сердца
Мониторинг • АД, пульс, ЧДД, диурез (> 30 мл/час) • Биохимический анализ крови: каждые 4 -6 часов – определение Mg 2+ в сыворотке (при возможности) Øтерапевтический эффект достигается при концентрации 4. 8 - 8. 4 мг/дл Ø 10 мг/дл – снижение глубоких сухожильных рефлексов Ø 15 мг/дл – угнетение дыхания Ø 25 мг/дл – остановка сердца
 Симптомы передозировки Mg. SO 4 • • • Артериальная гипотония, аритмия Покраснение лица Тошнота, рвота Дремота, невнятная речь, двоение в глазах Угнетение дыхания - ЧДД < 16 в минуту Снижение или исчезновение коленного рефлекса При передозировке сульфата магния — прекратить введение препарата и ввести 10 мл 10% раствора глюконата Са в/в в течение 10 мин
Симптомы передозировки Mg. SO 4 • • • Артериальная гипотония, аритмия Покраснение лица Тошнота, рвота Дремота, невнятная речь, двоение в глазах Угнетение дыхания - ЧДД < 16 в минуту Снижение или исчезновение коленного рефлекса При передозировке сульфата магния — прекратить введение препарата и ввести 10 мл 10% раствора глюконата Са в/в в течение 10 мин
 Другие виды терапии • Инфузионная терапия: при тяжелой ПЭ - не более 80 мл/час при сохраненном диурезе (не < 50 мл/час) с учетом принятой внутрь жидкости (A-1 b) • Тромбопрофилактика может быть назначена при ПЭ, сопровождающейся высоким риском тромбоэмолии (тромбофилия, ожирение, возраст > 35 лет, постельный режим и т. д. ) (A -1 b)
Другие виды терапии • Инфузионная терапия: при тяжелой ПЭ - не более 80 мл/час при сохраненном диурезе (не < 50 мл/час) с учетом принятой внутрь жидкости (A-1 b) • Тромбопрофилактика может быть назначена при ПЭ, сопровождающейся высоким риском тромбоэмолии (тромбофилия, ожирение, возраст > 35 лет, постельный режим и т. д. ) (A -1 b)
 Нет доказательств эффективности для лечения ПЭ • • Низкодозированный аспирин Активированный протеин С Антитромбин Гепарин L-аргинин N-ацетилцистеин Силденафил нитрат
Нет доказательств эффективности для лечения ПЭ • • Низкодозированный аспирин Активированный протеин С Антитромбин Гепарин L-аргинин N-ацетилцистеин Силденафил нитрат
 Антигипертензивная терапия • Обязательно назначение антигипертензивных препаратов при АД > 160/110 мм рт. ст. (тяжелая гипертензия) • Цель терапии – уровень АД < 150/80 -100 мм рт. ст. (C-3) • При АД в пределах 150 -160/100 -110 мм рт. ст. (умеренная гипертензия) решение о назначении антигипертензивной терапии принимается в индивидуальном порядке (A-1 a)
Антигипертензивная терапия • Обязательно назначение антигипертензивных препаратов при АД > 160/110 мм рт. ст. (тяжелая гипертензия) • Цель терапии – уровень АД < 150/80 -100 мм рт. ст. (C-3) • При АД в пределах 150 -160/100 -110 мм рт. ст. (умеренная гипертензия) решение о назначении антигипертензивной терапии принимается в индивидуальном порядке (A-1 a)
 Антигипертензивные препараты быстрого действия • Нет убедительных доказательств преимуществ какого-либо препарата для снижения АД при тяжелой гипертензии при беременности • Выбор препарата должен быть основан на опыте применения в конкретном учреждении (A-1 a) • N. B. Наиболее часто в мире применяются гидралазин и лабеталол формы для парентерального введения (в РФ не зарегистрированы)
Антигипертензивные препараты быстрого действия • Нет убедительных доказательств преимуществ какого-либо препарата для снижения АД при тяжелой гипертензии при беременности • Выбор препарата должен быть основан на опыте применения в конкретном учреждении (A-1 a) • N. B. Наиболее часто в мире применяются гидралазин и лабеталол формы для парентерального введения (в РФ не зарегистрированы)
 Антигипертензивные препараты быстрого действия • Нифедипин: возможная схема применения начальная доза 10 мг (сублингвально), повторно через 30 мин. трехкратно (максимальная суточная доза 60 мг, в особых случаях - при стойкой АГ- возможно повышение до 80 мг в сутки) • При неэффективности - сменить препарат • Нет противопоказаний для совместного применения с Mg. SO 4
Антигипертензивные препараты быстрого действия • Нифедипин: возможная схема применения начальная доза 10 мг (сублингвально), повторно через 30 мин. трехкратно (максимальная суточная доза 60 мг, в особых случаях - при стойкой АГ- возможно повышение до 80 мг в сутки) • При неэффективности - сменить препарат • Нет противопоказаний для совместного применения с Mg. SO 4
 Антигипертензивные препараты быстрого действия • • Клонидин 0, 075 – 0, 15 мг внутрь Возможно в/в введение Время наступления эффекта: 2 -15 мин. Применение при рефрактерной АГ: 0, 075 мг 3 раза в сутки, максимальная разовая доза 0, 15 мг, максимальная суточная доза - 0, 6 мг
Антигипертензивные препараты быстрого действия • • Клонидин 0, 075 – 0, 15 мг внутрь Возможно в/в введение Время наступления эффекта: 2 -15 мин. Применение при рефрактерной АГ: 0, 075 мг 3 раза в сутки, максимальная разовая доза 0, 15 мг, максимальная суточная доза - 0, 6 мг
 Антигипертензивные препараты • Антигипертензивные препараты более медленного действия ▫ Метилдопа; возможная схема для применения - начальная доза 250 мг/сут. , каждые 2 дня дозу увеличивают на 250 мг/сут. ▫ Максимальная суточная доза — 2 г
Антигипертензивные препараты • Антигипертензивные препараты более медленного действия ▫ Метилдопа; возможная схема для применения - начальная доза 250 мг/сут. , каждые 2 дня дозу увеличивают на 250 мг/сут. ▫ Максимальная суточная доза — 2 г
 Антигипертензивная терапия • При проведении активной антигипертензивной терапии следует опасаться чрезмерного снижения уровня АД, способного вызвать нарушение перфузии плаценты и вызвать ухудшение состояния плода • Магния сульфат не является собственно гипотензивным препаратом • Одновременно с мероприятиями по оказанию неотложной помощи начинается плановая антигипертензивная терапия пролонгированными препаратами с целью предотвращения повторного повышения АД
Антигипертензивная терапия • При проведении активной антигипертензивной терапии следует опасаться чрезмерного снижения уровня АД, способного вызвать нарушение перфузии плаценты и вызвать ухудшение состояния плода • Магния сульфат не является собственно гипотензивным препаратом • Одновременно с мероприятиями по оказанию неотложной помощи начинается плановая антигипертензивная терапия пролонгированными препаратами с целью предотвращения повторного повышения АД
 Антигипертензивная терапия Препараты 1 -ой линии • Метилдопа • Нифедипин ▫ табл. пролонгированного действия – 20 мг ▫ табл. с модифицированным высвобождением – 30/40/60 мг • Метопролол
Антигипертензивная терапия Препараты 1 -ой линии • Метилдопа • Нифедипин ▫ табл. пролонгированного действия – 20 мг ▫ табл. с модифицированным высвобождением – 30/40/60 мг • Метопролол
 Резервные ЛС для плановой терапии АГ у беременных • • • Амлодипин Верапамил Бисопролол Клонидин Гидрохлортиазид (Препарат 3 -й линии при ХАГ. Противопоказан при ПЭ, в случае нарушения МПК, при синдроме ЗРП) • Фуросемид (Применение оправдано, если беременность осложнена почечной или сердечной недостаточностью)
Резервные ЛС для плановой терапии АГ у беременных • • • Амлодипин Верапамил Бисопролол Клонидин Гидрохлортиазид (Препарат 3 -й линии при ХАГ. Противопоказан при ПЭ, в случае нарушения МПК, при синдроме ЗРП) • Фуросемид (Применение оправдано, если беременность осложнена почечной или сердечной недостаточностью)
 Тактика ведения беременных с преэклампсией Лечебные стратегии Родоразрешение
Тактика ведения беременных с преэклампсией Лечебные стратегии Родоразрешение
 Родоразрешение до 34 недель • При тяжелой ПЭ показан перевод в учреждение III уровня для стабилизации состояния женщины, проведения курса профилактики РДС плода (A-1 b) • Показания для отказа от консервативной тактики: ▫ Нестабильное состояние матери (неэффективная антигипертензивная и противосудорожная терапия) ▫ Ухудшение состояния плода • При умеренной ПЭ – консервативное ведение в условиях стационара (не ниже II уровня) или амбулаторно (при обеспечении круглосуточной доступности экстренной помощи и адекватного мониторинга за состоянием матери и плода) (A-1 b)
Родоразрешение до 34 недель • При тяжелой ПЭ показан перевод в учреждение III уровня для стабилизации состояния женщины, проведения курса профилактики РДС плода (A-1 b) • Показания для отказа от консервативной тактики: ▫ Нестабильное состояние матери (неэффективная антигипертензивная и противосудорожная терапия) ▫ Ухудшение состояния плода • При умеренной ПЭ – консервативное ведение в условиях стационара (не ниже II уровня) или амбулаторно (при обеспечении круглосуточной доступности экстренной помощи и адекватного мониторинга за состоянием матери и плода) (A-1 b)
 Родоразрешение до 34 недель • В 34 -37 недель ▫ При тяжелой ПЭ показано родоразрешение в течение 3 -4 -х часов - в учреждении III уровня после стабилизации состояния женщины ▫ При умеренной ПЭ при стабильном состоянии плода - консервативная тактика (C-3) • При сроке гестации > 37 нед – родоразрешение в течение 24 -48 часов (A-1 b)
Родоразрешение до 34 недель • В 34 -37 недель ▫ При тяжелой ПЭ показано родоразрешение в течение 3 -4 -х часов - в учреждении III уровня после стабилизации состояния женщины ▫ При умеренной ПЭ при стабильном состоянии плода - консервативная тактика (C-3) • При сроке гестации > 37 нед – родоразрешение в течение 24 -48 часов (A-1 b)
 Метод родоразрешения • Возможность родов через естественные родовые пути должна быть рассмотрена во всех случаях ПЭ (в том числе тяжелой), при отсутствии абсолютных показаний к КС (B-2 b) и удовлетворительном состоянии плода • Окончательный выбор метода родоразрешения должен основываться на анализе клинической ситуации, состояния матери и плода, возможностей учреждения, опыта врачебной бригады учреждения, предпочтений пациентки • Индукция родов проводится по протоколу, принятому в учреждении;
Метод родоразрешения • Возможность родов через естественные родовые пути должна быть рассмотрена во всех случаях ПЭ (в том числе тяжелой), при отсутствии абсолютных показаний к КС (B-2 b) и удовлетворительном состоянии плода • Окончательный выбор метода родоразрешения должен основываться на анализе клинической ситуации, состояния матери и плода, возможностей учреждения, опыта врачебной бригады учреждения, предпочтений пациентки • Индукция родов проводится по протоколу, принятому в учреждении;
 Родоразрешение при тяжелой преэклампсии • N. B. Индукция при тяжелой ПЭ может занимать больше времени и иметь больший процент неудач при сравнении с беременностями, не осложненными ПЭ ▫ Повышенная резистентность в сосудах пуповины по данным допплерометрии почти вдвое снижает процент успешных вагинальных родов (> 50%) ▫ При нулевом или реверсивном кровотоке (по данным допплерометрии) показано КС (C-3)
Родоразрешение при тяжелой преэклампсии • N. B. Индукция при тяжелой ПЭ может занимать больше времени и иметь больший процент неудач при сравнении с беременностями, не осложненными ПЭ ▫ Повышенная резистентность в сосудах пуповины по данным допплерометрии почти вдвое снижает процент успешных вагинальных родов (> 50%) ▫ При нулевом или реверсивном кровотоке (по данным допплерометрии) показано КС (C-3)
 Обезболивание родов и кесарево сечение • При тяжелой ПЭ требуется предродовая (предоперационная) подготовка (если нет показаний, угрожающих жизни пациентов, для срочного родоразрешения) в течение 6 -24 ч • Выбор метода анестезии должен зависеть от опыта и предпочтений лечащего врача-анестезиологареаниматолога • Определение количества тромбоцитов должно быть проведено всем пациенткам с ПЭ, если не проведено ранее (С-3)
Обезболивание родов и кесарево сечение • При тяжелой ПЭ требуется предродовая (предоперационная) подготовка (если нет показаний, угрожающих жизни пациентов, для срочного родоразрешения) в течение 6 -24 ч • Выбор метода анестезии должен зависеть от опыта и предпочтений лечащего врача-анестезиологареаниматолога • Определение количества тромбоцитов должно быть проведено всем пациенткам с ПЭ, если не проведено ранее (С-3)
 Обезболивание родов и кесарево сечение • Региональная анальгезия или анестезия предпочтительный метод обезболивания для пациенток с ПЭ при уровне тромбоцитов > 75 Х 109 /л при отсутствии коагулопатии, быстрого снижения количества тромбоцитов, на фоне одновременного применения антикоагулянтов (С-3) • Проведение региональной анестезии возможно после перерыва после введения профилактической (12 часов) или терапевтической (24 часа) доз низкомолекулярного гепарина (С-3) • Рекомендовано раннее введение эпидурального катетера (A-1 a)
Обезболивание родов и кесарево сечение • Региональная анальгезия или анестезия предпочтительный метод обезболивания для пациенток с ПЭ при уровне тромбоцитов > 75 Х 109 /л при отсутствии коагулопатии, быстрого снижения количества тромбоцитов, на фоне одновременного применения антикоагулянтов (С-3) • Проведение региональной анестезии возможно после перерыва после введения профилактической (12 часов) или терапевтической (24 часа) доз низкомолекулярного гепарина (С-3) • Рекомендовано раннее введение эпидурального катетера (A-1 a)
 Обезболивание родов и кесарево сечение • Не рекомендуется фиксированная водная нагрузка (в объеме 500 -1000 мл) перед проведением региональной анестезии (A-1 b) • Спинальная и эпидуральная, а также комбинированная спинально-эпидуральная анестезия эффективны и одинаково безопасны у пациенток с тяжелой преэклампсией/эклампсией • Выбор метода согласно местному протоколу • Общая анестезия должна проводиться при противопоказаниях к регионарной; необходима готовность к трудностям обеспечения проходимости дыхательных путей
Обезболивание родов и кесарево сечение • Не рекомендуется фиксированная водная нагрузка (в объеме 500 -1000 мл) перед проведением региональной анестезии (A-1 b) • Спинальная и эпидуральная, а также комбинированная спинально-эпидуральная анестезия эффективны и одинаково безопасны у пациенток с тяжелой преэклампсией/эклампсией • Выбор метода согласно местному протоколу • Общая анестезия должна проводиться при противопоказаниях к регионарной; необходима готовность к трудностям обеспечения проходимости дыхательных путей
 Профилактика кровотечения • Для профилактики послеродового кровотечения у женщин с тяжелой преэклампсией/эклампсией может использоваться только окситоцин, • а препараты алколоидов спорыньи абсолютно противопоказаны
Профилактика кровотечения • Для профилактики послеродового кровотечения у женщин с тяжелой преэклампсией/эклампсией может использоваться только окситоцин, • а препараты алколоидов спорыньи абсолютно противопоказаны
 Ведение послеродового периода • Наблюдение в течение не менее суток или до стабилизации состояния в условиях ПИТ • Мониторинг АД (не менее 4 -х раз в сутки) • Продолжить прием антигипертензивных препаратов до снижения АД < 140/90 мм рт. ст. (A-1 b)
Ведение послеродового периода • Наблюдение в течение не менее суток или до стабилизации состояния в условиях ПИТ • Мониторинг АД (не менее 4 -х раз в сутки) • Продолжить прием антигипертензивных препаратов до снижения АД < 140/90 мм рт. ст. (A-1 b)
 Ведение послеродового периода • Проконсультировать пациентку о рисках, связанных с приемом антигипертензивных препаратов и грудным вскармливанием • Наиболее изучены и имеют меньше побочных эффектов следующие препараты: ▫ ▫ ▫ Метилдопа Нифедипин Лабеталол Эналаприл Каптоприл
Ведение послеродового периода • Проконсультировать пациентку о рисках, связанных с приемом антигипертензивных препаратов и грудным вскармливанием • Наиболее изучены и имеют меньше побочных эффектов следующие препараты: ▫ ▫ ▫ Метилдопа Нифедипин Лабеталол Эналаприл Каптоприл
 Ведение послеродового периода • Тромбопрофилактика - при длительном постельном режиме или после КС (С-3) • Контрольный анализ крови, включая: тромбоциты, креатинин сыворотки, АЛТ и АСТ • Перед выпиской из стационара проконсультировать пациентку о тревожных симптомах (головные боли, нарушения зрения, боли в правом подреберье, снижение диуреза, высокое АД), а также о повышенном риске АГ в дальнейшем, необходимости диспансерного наблюдении
Ведение послеродового периода • Тромбопрофилактика - при длительном постельном режиме или после КС (С-3) • Контрольный анализ крови, включая: тромбоциты, креатинин сыворотки, АЛТ и АСТ • Перед выпиской из стационара проконсультировать пациентку о тревожных симптомах (головные боли, нарушения зрения, боли в правом подреберье, снижение диуреза, высокое АД), а также о повышенном риске АГ в дальнейшем, необходимости диспансерного наблюдении
 Ведение послеродового периода • Контрольный осмотр через 2 нед. (при отсутствии экстренных показаний) • Повторить анализ крови, включающий: тромбоциты, креатинин сыворотки, АЛТ и АСТ - при отклонении от нормы в результатах предыдущего анализа • При гипертензии, сохраняющейся дольше 2 нед. послеродового периода, - консультация терапевта • При сохранении протеинурии 1+ и выше после 6 -8 нед. – консультация нефролога • Обеспечить диспансерное наблюдение за пациенткой терапевтом и акушером-гинекологом
Ведение послеродового периода • Контрольный осмотр через 2 нед. (при отсутствии экстренных показаний) • Повторить анализ крови, включающий: тромбоциты, креатинин сыворотки, АЛТ и АСТ - при отклонении от нормы в результатах предыдущего анализа • При гипертензии, сохраняющейся дольше 2 нед. послеродового периода, - консультация терапевта • При сохранении протеинурии 1+ и выше после 6 -8 нед. – консультация нефролога • Обеспечить диспансерное наблюдение за пациенткой терапевтом и акушером-гинекологом
 Помощь при ЭКЛАМПСИИ • После судорог при необходимости очистить отсосом ротовую полость и гортань • После приступа немедленно начать магнезиальную терапию: ▫ начальная доза — 4 -6 г сухого вещества (20 мл 25% раствора) в/в в течение 5— 10 мин. ▫ если судороги повторились — ввести 2 г в/в в течение 5 мин. ▫ поддерживающая доза — 1 -2 г/ч в/в (предпочтительнее инфузоматом) или в/в капельно
Помощь при ЭКЛАМПСИИ • После судорог при необходимости очистить отсосом ротовую полость и гортань • После приступа немедленно начать магнезиальную терапию: ▫ начальная доза — 4 -6 г сухого вещества (20 мл 25% раствора) в/в в течение 5— 10 мин. ▫ если судороги повторились — ввести 2 г в/в в течение 5 мин. ▫ поддерживающая доза — 1 -2 г/ч в/в (предпочтительнее инфузоматом) или в/в капельно
 Помощь при ЭКЛАМПСИИ • Показания для ИВЛ: отсутствие адекватного самостоятельного дыхания (экламптический статус, экламптическая кома, отек легких, снижение сатурации ниже 80%) • Экстубация отсроченная • Акушерская тактика: родоразрешение после предоперационной подготовки путем операции КС
Помощь при ЭКЛАМПСИИ • Показания для ИВЛ: отсутствие адекватного самостоятельного дыхания (экламптический статус, экламптическая кома, отек легких, снижение сатурации ниже 80%) • Экстубация отсроченная • Акушерская тактика: родоразрешение после предоперационной подготовки путем операции КС
 Акушерские кровотечения
Акушерские кровотечения
 Кровотечения – ведущая причина МС в мире (25%) • ВОЗ: 14 000 – пр кровотечений в год • 120 000 -140 000 – смертельные исходы (50% в первые 24 часа) • США – 12% в структуре МС (из них 73%предотвратимы) • Великобритания – 3 -е место в структуре МС (53% - предотвратимы) • Африка -35 -60% в структуре МС • Россия – 18% в структуре МС
Кровотечения – ведущая причина МС в мире (25%) • ВОЗ: 14 000 – пр кровотечений в год • 120 000 -140 000 – смертельные исходы (50% в первые 24 часа) • США – 12% в структуре МС (из них 73%предотвратимы) • Великобритания – 3 -е место в структуре МС (53% - предотвратимы) • Африка -35 -60% в структуре МС • Россия – 18% в структуре МС
 Критерии массивной критической кровопотери • Более 150 млмин • Более 2% массы тела в течение 3 часов • Более 1, 5 -2, 0 л • Уменьшение гематокрита на 10% в сочетании с гемодинамическими нарушениями
Критерии массивной критической кровопотери • Более 150 млмин • Более 2% массы тела в течение 3 часов • Более 1, 5 -2, 0 л • Уменьшение гематокрита на 10% в сочетании с гемодинамическими нарушениями
 Угрожающие жизни кровотечения • Потеря 100% ОЦК в течение 24 часов или 50% ОЦК за 3 часа • Кровопотеря со скоростью 150 млмин или 1, 5 млкгмин в течение 20 мин и дольше • Одномоментная кровопотеря более 1, 52, 0 л (25 -35% ОЦК)
Угрожающие жизни кровотечения • Потеря 100% ОЦК в течение 24 часов или 50% ОЦК за 3 часа • Кровопотеря со скоростью 150 млмин или 1, 5 млкгмин в течение 20 мин и дольше • Одномоментная кровопотеря более 1, 52, 0 л (25 -35% ОЦК)
 Причины массивных акушерских кровотечений ПОНРП – 35% ЭОВ – 20% Полное предлежание плаценты- 15% Акушерская агрессия -12% Септические состояния – 8% Дефекты гемостаза – 7% Мертвый плод, наркоз – 3%
Причины массивных акушерских кровотечений ПОНРП – 35% ЭОВ – 20% Полное предлежание плаценты- 15% Акушерская агрессия -12% Септические состояния – 8% Дефекты гемостаза – 7% Мертвый плод, наркоз – 3%
 Догоспитальная медицинская помощь при акушерских кровотечениях 1. Транспортировка на всех этапах в положении «лежа на спине» или «лежа на боку» (особенно для беременных) 2. Обеспечение венозного доступа в периферическую вену 3. Введение раствора кристаллоидов в вену 4. Контроль АД, ЧСС, ЧД каждые 30 минут 5. Сообщение в ближайшее родовспомогательное учреждение или ПЦ, куда осуществляется транспортировка пациентки
Догоспитальная медицинская помощь при акушерских кровотечениях 1. Транспортировка на всех этапах в положении «лежа на спине» или «лежа на боку» (особенно для беременных) 2. Обеспечение венозного доступа в периферическую вену 3. Введение раствора кристаллоидов в вену 4. Контроль АД, ЧСС, ЧД каждые 30 минут 5. Сообщение в ближайшее родовспомогательное учреждение или ПЦ, куда осуществляется транспортировка пациентки
 Догоспитальная медицинская помощь при акушерских кровотечениях 6. При послеродовом кровотечении для временной остановки кровотечения: • Внутривенное капельное введение окситоцина 10 мг в растворе Рингера • Прижатие аорты кулаком • Холод на матку на 30 -40 минут • При отслойке плаценты - введение антифибринолитиков (транексамовая кислота - транексам 15 мг/кг м. т. ) внутривенно медленно
Догоспитальная медицинская помощь при акушерских кровотечениях 6. При послеродовом кровотечении для временной остановки кровотечения: • Внутривенное капельное введение окситоцина 10 мг в растворе Рингера • Прижатие аорты кулаком • Холод на матку на 30 -40 минут • При отслойке плаценты - введение антифибринолитиков (транексамовая кислота - транексам 15 мг/кг м. т. ) внутривенно медленно
 Госпитальный этап Для всех видов кровотечений: После получения информации от «Скорой помощи» - обеспечение: • готовности персонала (2 врача акушерагинеколога, 2 акушерки, 1 врач • анестезиолог-реаниматолог, 1 медсестра анестезистка) • развернутой операционной • набора лекарственных средств
Госпитальный этап Для всех видов кровотечений: После получения информации от «Скорой помощи» - обеспечение: • готовности персонала (2 врача акушерагинеколога, 2 акушерки, 1 врач • анестезиолог-реаниматолог, 1 медсестра анестезистка) • развернутой операционной • набора лекарственных средств
 Организационные мероприятия • Осмотр пациентки, начиная с приемного покоя, проводит бригада дежурных врачей совместно с анестезиологом • Дополнительно привлекаются: трансфузиолог, гемостазиолог, врач лабораторной диагностики, хирург и др. • Диагностические и лечебные мероприятия осуществляются параллельно с момента обнаружения кровотечения
Организационные мероприятия • Осмотр пациентки, начиная с приемного покоя, проводит бригада дежурных врачей совместно с анестезиологом • Дополнительно привлекаются: трансфузиолог, гемостазиолог, врач лабораторной диагностики, хирург и др. • Диагностические и лечебные мероприятия осуществляются параллельно с момента обнаружения кровотечения
 Необходимые исследования у пациенток с кровопотерей • Наружное акушерское исследование • Аускультация плода • Кардиомониторинг • Осмотр НПО • УЗИ При необходимости (если диагноз не уточнен): • Осмотр шм в зеркалах • Влагалищное исследование
Необходимые исследования у пациенток с кровопотерей • Наружное акушерское исследование • Аускультация плода • Кардиомониторинг • Осмотр НПО • УЗИ При необходимости (если диагноз не уточнен): • Осмотр шм в зеркалах • Влагалищное исследование
 Необходимые исследования у пациенток с кровопотерей • Hb, Ht, эритроциты • ВСК, Тр, Ф, ПТИ, АЧТВ, ПДФ • Кислотно-основное состояние, газы крови, уровень лактата (оценка тяжести шока и тканевой гипоксии) • Биохимия крови: общий белок, билирубин, мочевина, креатинин, АЛТ, АСТ • Электролиты • ОАМ
Необходимые исследования у пациенток с кровопотерей • Hb, Ht, эритроциты • ВСК, Тр, Ф, ПТИ, АЧТВ, ПДФ • Кислотно-основное состояние, газы крови, уровень лактата (оценка тяжести шока и тканевой гипоксии) • Биохимия крови: общий белок, билирубин, мочевина, креатинин, АЛТ, АСТ • Электролиты • ОАМ
 ПОНРП • Класс 0: Клинические проявления отсутствуют, но ретроплацентарный сгусток выявлен после родоразрешения. • Класс 1: У пациентки влагалищное кровотечение наряду с болезненностью матки. У матери и плода отсутствуют симптомы критического состояния.
ПОНРП • Класс 0: Клинические проявления отсутствуют, но ретроплацентарный сгусток выявлен после родоразрешения. • Класс 1: У пациентки влагалищное кровотечение наряду с болезненностью матки. У матери и плода отсутствуют симптомы критического состояния.
 ПОНРП • Класс 2: У пациентки болезненность и гипертонус матки с наружным кровотечением или без него. У матери нет состояния шока, но есть патологическое состояние плода. • Класс 3: Болезненность и гипертонус матки чрезвычайно сильны. Состояние матери тяжелое, симптомы геморрагического шока, кровопотеря > 1000 мл. Наружное кровотечение может быть или отсутствовать, часто антенатальная гибель плода.
ПОНРП • Класс 2: У пациентки болезненность и гипертонус матки с наружным кровотечением или без него. У матери нет состояния шока, но есть патологическое состояние плода. • Класс 3: Болезненность и гипертонус матки чрезвычайно сильны. Состояние матери тяжелое, симптомы геморрагического шока, кровопотеря > 1000 мл. Наружное кровотечение может быть или отсутствовать, часто антенатальная гибель плода.
 Кровотечение • Выявленное (≈80%): Влагалищное кровотечение очевидно, с симптомами, совместимыми с количеством потерянной крови. Болезненность и гипертонус матки незначительны или отсутствуют. • Скрытое (≈20%): Наружного кровотечения нет. Болезненность и гипертонус матки присутствуют. Часто ЧСС плода отсутствуют или выявлено патологическое состояние плода. Формирование ретроплацентарной гематомы. • Смешанное: Присутствует и наружное кровотечение, и формирование ретроплацентарной гематомы.
Кровотечение • Выявленное (≈80%): Влагалищное кровотечение очевидно, с симптомами, совместимыми с количеством потерянной крови. Болезненность и гипертонус матки незначительны или отсутствуют. • Скрытое (≈20%): Наружного кровотечения нет. Болезненность и гипертонус матки присутствуют. Часто ЧСС плода отсутствуют или выявлено патологическое состояние плода. Формирование ретроплацентарной гематомы. • Смешанное: Присутствует и наружное кровотечение, и формирование ретроплацентарной гематомы.
 • Легкая степень (≈48%): Дефект 1/6 плаценты. Наружного кровотечения может не быть (менее 250 мл). Гипертонус матки без нарушений со стороны плода. Может быть неопределенная боль в пояснице. • Средняя степень (≈27%): Приблизительно от 1/6 до 2/3 плаценты отделены от матки. Наружного кровотечения может и не быть (менее 1000 мл). Матка в гипертонусе. Нарушения жизнедеятельности плода. • Тяжелая степень (≈25%): Отделено более чем 2/3 плаценты. Непрерывный гипертонус и болевой синдром. Наружное кровотечение (более 1000 мл), однако может и отсутствовать. Грубые нарушения жизнедеятельности
• Легкая степень (≈48%): Дефект 1/6 плаценты. Наружного кровотечения может не быть (менее 250 мл). Гипертонус матки без нарушений со стороны плода. Может быть неопределенная боль в пояснице. • Средняя степень (≈27%): Приблизительно от 1/6 до 2/3 плаценты отделены от матки. Наружного кровотечения может и не быть (менее 1000 мл). Матка в гипертонусе. Нарушения жизнедеятельности плода. • Тяжелая степень (≈25%): Отделено более чем 2/3 плаценты. Непрерывный гипертонус и болевой синдром. Наружное кровотечение (более 1000 мл), однако может и отсутствовать. Грубые нарушения жизнедеятельности
 Родоразрешение через естественные родовые пути • Степень тяжести отслойки плаценты: класс 1, легкая степень • Кровопотеря менее 250 мл. • Непрогрессирующая ретроплацентарная гематома. • Отсутствие признаков нарушения жизнедеятельности плода • Антенатальная гибель плода (необходима объективная оценка стабильного состояния женщины, отсутствие картины геморрагического шока и тщательный УЗИ контроль состояния матки и плаценты)
Родоразрешение через естественные родовые пути • Степень тяжести отслойки плаценты: класс 1, легкая степень • Кровопотеря менее 250 мл. • Непрогрессирующая ретроплацентарная гематома. • Отсутствие признаков нарушения жизнедеятельности плода • Антенатальная гибель плода (необходима объективная оценка стабильного состояния женщины, отсутствие картины геморрагического шока и тщательный УЗИ контроль состояния матки и плаценты)
 Родоразрешение через естественные родовые пути • Отсутствие артериальной гипотонии (снижение систолического АД ниже 90 мм рт. ст. или на 40 мм рт. ст. ниже рабочего у пациенток с артериальной гипотонией). • Критическое снижение систолического АД менее 70 мм рт. ст. , когда нарушается кровообращение во всех органах • Уровень гемоглобина более 70 г/л. • Отсутствие лабораторных и клинических признаков коагулопатии (количество тромбоцитов более 50000 в мкл, концентрация фибриногена более 1, 0 г/л, МНО и АПТВ менее чем 1, 5 раза выше нормы)
Родоразрешение через естественные родовые пути • Отсутствие артериальной гипотонии (снижение систолического АД ниже 90 мм рт. ст. или на 40 мм рт. ст. ниже рабочего у пациенток с артериальной гипотонией). • Критическое снижение систолического АД менее 70 мм рт. ст. , когда нарушается кровообращение во всех органах • Уровень гемоглобина более 70 г/л. • Отсутствие лабораторных и клинических признаков коагулопатии (количество тромбоцитов более 50000 в мкл, концентрация фибриногена более 1, 0 г/л, МНО и АПТВ менее чем 1, 5 раза выше нормы)
 Родоразрешение через естественные родовые пути • Отсутствуют аномалии расположения и прикрепления плаценты (предлежание, вращение) • Наличие условий для родоразрешения через естественные родовые пути • При наличии данных условий показана ранняя амниотомия, мониторинг состояния плода и роженицы во время родов • После родоразрешения мероприятия проводятся аналогично этапу профилактики и лечения гипотонических кровотечений
Родоразрешение через естественные родовые пути • Отсутствуют аномалии расположения и прикрепления плаценты (предлежание, вращение) • Наличие условий для родоразрешения через естественные родовые пути • При наличии данных условий показана ранняя амниотомия, мониторинг состояния плода и роженицы во время родов • После родоразрешения мероприятия проводятся аналогично этапу профилактики и лечения гипотонических кровотечений
 Интенсивная терапия В ситуации, когда (класс 1, 2, легкая или умеренная степень тяжести): • Кровопотеря не превышает 1500 мл. • Нет картины геморрагического шока. • Не расширен объем операции до экстирпации матки
Интенсивная терапия В ситуации, когда (класс 1, 2, легкая или умеренная степень тяжести): • Кровопотеря не превышает 1500 мл. • Нет картины геморрагического шока. • Не расширен объем операции до экстирпации матки
 Необходимо соблюдать следующие рекомендации • Оперативное родоразрешение проводится в условиях общей анестезии. • Транексам 10– 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1– 5 мг/кг в час до остановки кровотечения или • Апротинин 1000000– 2000000 ЕД болюсно с последующей инфузией 500 000 ЕД/ч до остановки кровотечения. • Введение транексамовой кислоты и/или апротинина продолжается до остановки кровотечения. • Антифибринолитики должны применяться, как только выставлен диагноз отслойки плаценты еще до родоразрешения.
Необходимо соблюдать следующие рекомендации • Оперативное родоразрешение проводится в условиях общей анестезии. • Транексам 10– 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1– 5 мг/кг в час до остановки кровотечения или • Апротинин 1000000– 2000000 ЕД болюсно с последующей инфузией 500 000 ЕД/ч до остановки кровотечения. • Введение транексамовой кислоты и/или апротинина продолжается до остановки кровотечения. • Антифибринолитики должны применяться, как только выставлен диагноз отслойки плаценты еще до родоразрешения.
 Необходимо соблюдать следующие рекомендации • При кровопотере до − 1500 мл и отсутствии лабораторно верифицированой гипокоагуляции (фибриноген менее 1, 0 г/л, тромбоциты < 50000 в мкл, МНО более 1, 5, время свертывания цельной крови более 10 мин. ) СЗП не применяется • Гемотрансфузия (эритроцитарная масса/взвесь до 3 х суток хранения) проводится только при кровопотере более 1500 мл, клинике геморрагического шока, а также при снижении уровня гемоглобина менее 70 г/л. • Основу инфузионной терапии составляют растворы ГЭК или модифицированного желатина и кристаллоиды в соотношении 1: 2.
Необходимо соблюдать следующие рекомендации • При кровопотере до − 1500 мл и отсутствии лабораторно верифицированой гипокоагуляции (фибриноген менее 1, 0 г/л, тромбоциты < 50000 в мкл, МНО более 1, 5, время свертывания цельной крови более 10 мин. ) СЗП не применяется • Гемотрансфузия (эритроцитарная масса/взвесь до 3 х суток хранения) проводится только при кровопотере более 1500 мл, клинике геморрагического шока, а также при снижении уровня гемоглобина менее 70 г/л. • Основу инфузионной терапии составляют растворы ГЭК или модифицированного желатина и кристаллоиды в соотношении 1: 2.
 Интенсивная терапия В ситуации, когда (класс 3, тяжелая степень): • Кровопотеря превышает 1500 мл. • Геморрагический шок. • Расширен объем операции до экстирпации матки.
Интенсивная терапия В ситуации, когда (класс 3, тяжелая степень): • Кровопотеря превышает 1500 мл. • Геморрагический шок. • Расширен объем операции до экстирпации матки.
 В данном случае требуется • Катетеризация подключичной вены. • При снижении АДсист. менее 70 мм рт. ст. начинается инфузия допмина 5– 10 мкг/кг мин для поддержания АД сист. не более 80– 90 мм рт. ст. • Проводится инфузия СЗП не менее 3– 4 упаковок (1000 мл) и гемотрансфузия не менее 1000 мл. • Возможно использование криопреципитата и тромбоцитарной массы.
В данном случае требуется • Катетеризация подключичной вены. • При снижении АДсист. менее 70 мм рт. ст. начинается инфузия допмина 5– 10 мкг/кг мин для поддержания АД сист. не более 80– 90 мм рт. ст. • Проводится инфузия СЗП не менее 3– 4 упаковок (1000 мл) и гемотрансфузия не менее 1000 мл. • Возможно использование криопреципитата и тромбоцитарной массы.
 В данном случае требуется • Восполнение ОЦК проводится растворами ГЭК или модифицированного желатина и кристаллоидами в соотношении 1: 2. • Транексамовая кислота 10– 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1– 5 мг/кг в час до остановки кровотечения • Апротинин 1000000– 2000000 ЕД болюсно с последующей инфузией 500 000 ЕД/ч до остановки кровотечения
В данном случае требуется • Восполнение ОЦК проводится растворами ГЭК или модифицированного желатина и кристаллоидами в соотношении 1: 2. • Транексамовая кислота 10– 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1– 5 мг/кг в час до остановки кровотечения • Апротинин 1000000– 2000000 ЕД болюсно с последующей инфузией 500 000 ЕД/ч до остановки кровотечения
 Гипотоническое маточное кровотечение
Гипотоническое маточное кровотечение
 Тактика при ранних послеродовых кровотечениях Ка-ле-со-ма • Катетеризация мочевого пузыря и локтевой вены • Лед в прямую кишку • Сокращающие средства • Массаж
Тактика при ранних послеродовых кровотечениях Ка-ле-со-ма • Катетеризация мочевого пузыря и локтевой вены • Лед в прямую кишку • Сокращающие средства • Массаж
 Пошаговая терапия ПРК (при кровотечении без признаков геморрагического шока) Начальная оценка. Одновременно (3 a): • Мобилизация свободного персонала (не оставляя пациентку одну, позвать на помощь: опытного акушера-гинеколога, владеющего оперативной техникой в полном объеме, анестезиологареаниматолога, лаборанта). • Оценка объема кровопотери. • Оценка состояния и контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания). • Катетеризация 2 -х периферических вен (№ 14 -16 G) для начала инфузии кристаллоидов в отношении 3: 1 к объему кровопотери и утеротоников.
Пошаговая терапия ПРК (при кровотечении без признаков геморрагического шока) Начальная оценка. Одновременно (3 a): • Мобилизация свободного персонала (не оставляя пациентку одну, позвать на помощь: опытного акушера-гинеколога, владеющего оперативной техникой в полном объеме, анестезиологареаниматолога, лаборанта). • Оценка объема кровопотери. • Оценка состояния и контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания). • Катетеризация 2 -х периферических вен (№ 14 -16 G) для начала инфузии кристаллоидов в отношении 3: 1 к объему кровопотери и утеротоников.
 Пошаговая терапия ПРК (при кровотечении без признаков геморрагического шока) Начальная оценка. Одновременно (3 a): • Выделить сотрудника для постоянного ведения карты интенсивной терапии. • Катетеризация мочевого пузыря – мочевой пузырь должен быть пустым. • Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие). • Определение группы крови, Rh-фактора, взятие крови для анализа на совместимость. • Установить причину ▫ исследовать матку (тонус, ткань); ▫ осмотр родовых путей (травма).
Пошаговая терапия ПРК (при кровотечении без признаков геморрагического шока) Начальная оценка. Одновременно (3 a): • Выделить сотрудника для постоянного ведения карты интенсивной терапии. • Катетеризация мочевого пузыря – мочевой пузырь должен быть пустым. • Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие). • Определение группы крови, Rh-фактора, взятие крови для анализа на совместимость. • Установить причину ▫ исследовать матку (тонус, ткань); ▫ осмотр родовых путей (травма).
 Кровотечение вследствие гипотонии матки не более 1500 мл • Окситоцин 5 -10 ЕД в/в медленно (+ 10 ЕД в/м). Последующая инфузия окситоцина 2030 ЕД на 500 мл натрия хлорида 0, 9% со скоростью 150 -200 мл/ч. • Метилэргометрин по 0, 25 мг в/м, 0, 125 мг в/в. Может вводиться до 5 доз. • Динопростон, энзапрост (15 -methyl PGF 2 alpha) в матку и /или в/м 0, 25 мг. Повторяется через 15 мин до 8 доз. • Мизопростол 800 -1000 мг per rectum.
Кровотечение вследствие гипотонии матки не более 1500 мл • Окситоцин 5 -10 ЕД в/в медленно (+ 10 ЕД в/м). Последующая инфузия окситоцина 2030 ЕД на 500 мл натрия хлорида 0, 9% со скоростью 150 -200 мл/ч. • Метилэргометрин по 0, 25 мг в/м, 0, 125 мг в/в. Может вводиться до 5 доз. • Динопростон, энзапрост (15 -methyl PGF 2 alpha) в матку и /или в/м 0, 25 мг. Повторяется через 15 мин до 8 доз. • Мизопростол 800 -1000 мг per rectum.
 Параллельно начать в/в введение следующих гемостатических препаратов • Транексамовая кислота − 10 – 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1 -5 мг/кг в час до остановки кровотечения. • При известных факторах риска транексамовая кислота вводится в дозе 10– 15 мг/кг со скоростью 1, 0 мл/мин за 20 -30 мин до родоразрешения или перед транспортировкой больной в операционную. • Апротинин 1000000 -2000000 ЕД болюсно с последующей инфузией 500 000 ЕД/ч до остановки кровотечения.
Параллельно начать в/в введение следующих гемостатических препаратов • Транексамовая кислота − 10 – 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1 -5 мг/кг в час до остановки кровотечения. • При известных факторах риска транексамовая кислота вводится в дозе 10– 15 мг/кг со скоростью 1, 0 мл/мин за 20 -30 мин до родоразрешения или перед транспортировкой больной в операционную. • Апротинин 1000000 -2000000 ЕД болюсно с последующей инфузией 500 000 ЕД/ч до остановки кровотечения.
 Нет адекватного сокращения матки и кровотечение продолжается • Выполнить ручное обследование полости матки и наружно-внутренний массаж матки на кулаке (в полости или через задний свод). • Ввести в переднюю губу шейки матки энзапрост 5 мг • Наложить клеммы по Бакшееву или Генкелю -Тиканадзе на 120 – 180 мин. • Использовать внутриматочный гемостатический баллон
Нет адекватного сокращения матки и кровотечение продолжается • Выполнить ручное обследование полости матки и наружно-внутренний массаж матки на кулаке (в полости или через задний свод). • Ввести в переднюю губу шейки матки энзапрост 5 мг • Наложить клеммы по Бакшееву или Генкелю -Тиканадзе на 120 – 180 мин. • Использовать внутриматочный гемостатический баллон
 При продолжающемся кровотечении Одновременно • Мобилизация всего свободного персонала (позвать на помощь дополнительно: заведующего отделением; анестезиолога-реаниматолога (если не был вызван ранее); лаборанта – повторно; специалиста, ответственного в стационаре за переливание крови). • Оценка объема кровопотери. • Оценить состояние женщины и проводить контроль жизненно важных функций организма с ведением карты интенсивного наблюдения. • Продолжить введение кристаллоидов так быстро как возможно в отношении 3: 1 к объему кровопотери. В дальнейшем программа инфузионной терапии составляется совместно с анестезиологомреаниматологом.
При продолжающемся кровотечении Одновременно • Мобилизация всего свободного персонала (позвать на помощь дополнительно: заведующего отделением; анестезиолога-реаниматолога (если не был вызван ранее); лаборанта – повторно; специалиста, ответственного в стационаре за переливание крови). • Оценка объема кровопотери. • Оценить состояние женщины и проводить контроль жизненно важных функций организма с ведением карты интенсивного наблюдения. • Продолжить введение кристаллоидов так быстро как возможно в отношении 3: 1 к объему кровопотери. В дальнейшем программа инфузионной терапии составляется совместно с анестезиологомреаниматологом.
 При продолжающемся кровотечении Одновременно • Развернуть операционную (ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ). • Провести лабораторные тесты: ▫ клинический анализ крови (Hb, Ht, Tr, ВСК); ▫ коагулограмма; ▫ прикроватный тест на свертываемость. • Повернуть пациентку на бок и согреть (но не перегревать!) – поменять влажные простыни на сухие, дать дополнительное одеяло. • Обеспечить подачу кислорода через маску со скоростью 8 л в мин. • Обеспечить наличие препаратов крови: СЗП, эритромассы в необходимом количестве.
При продолжающемся кровотечении Одновременно • Развернуть операционную (ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ). • Провести лабораторные тесты: ▫ клинический анализ крови (Hb, Ht, Tr, ВСК); ▫ коагулограмма; ▫ прикроватный тест на свертываемость. • Повернуть пациентку на бок и согреть (но не перегревать!) – поменять влажные простыни на сухие, дать дополнительное одеяло. • Обеспечить подачу кислорода через маску со скоростью 8 л в мин. • Обеспечить наличие препаратов крови: СЗП, эритромассы в необходимом количестве.
 Интенсивная терапия
Интенсивная терапия
 Интенсивная терапия • Проводится инфузионно-трансфузионная терапия в зависимости от величины кровопотери, показателей гемодинамики и системы гемостаза Оценка общего состояния на фоне проводимой терапии и ее коррекция
Интенсивная терапия • Проводится инфузионно-трансфузионная терапия в зависимости от величины кровопотери, показателей гемодинамики и системы гемостаза Оценка общего состояния на фоне проводимой терапии и ее коррекция
 Матка сократилась и наружного кровотечения нет • Оценить эффективность − инфузионной терапии: реакцию АД на введение первых 20 мл/кг (до 1500 мл) в течение 30 мин в составе: синтетические коллойды (ГЭК, желатин, тетраспан) и кристаллойды (Рингер, Стерофундин) в соотношении 1: 2. • Общий объем ИТТ должен составлять до 300% от предполагаемого объема кровопотери. • Оценить адекватность диуреза: темп должен быть более 0, 5 мл/кг в ч
Матка сократилась и наружного кровотечения нет • Оценить эффективность − инфузионной терапии: реакцию АД на введение первых 20 мл/кг (до 1500 мл) в течение 30 мин в составе: синтетические коллойды (ГЭК, желатин, тетраспан) и кристаллойды (Рингер, Стерофундин) в соотношении 1: 2. • Общий объем ИТТ должен составлять до 300% от предполагаемого объема кровопотери. • Оценить адекватность диуреза: темп должен быть более 0, 5 мл/кг в ч
 Матка сократилась и наружного кровотечения нет • При подъеме АДсист до 90 мм рт. ст. и более общий объем инфузионной терапии вместе с компонентами крови не должен превышать 300% от объема кровопотери. • Сатурация смешанной венозной крови должна быть более 70%. • При отсутствии повышения АДсист или его снижении на фоне инфузии первых 20 мл/кг (до 1500 мл) синтетических коллойдов и кристаллойдов необходимо переоценить объем кровопотери и исключить продолжающееся кровотечение.
Матка сократилась и наружного кровотечения нет • При подъеме АДсист до 90 мм рт. ст. и более общий объем инфузионной терапии вместе с компонентами крови не должен превышать 300% от объема кровопотери. • Сатурация смешанной венозной крови должна быть более 70%. • При отсутствии повышения АДсист или его снижении на фоне инфузии первых 20 мл/кг (до 1500 мл) синтетических коллойдов и кристаллойдов необходимо переоценить объем кровопотери и исключить продолжающееся кровотечение.
 Матка сократилась и наружного кровотечения нет Трансфузия эритроцитарной массы только при уровне гемоглобина менее 70 г/л (3 -4 дозы). Трансфузия свежезамороженной плазмы (СЗП) только при наличии • коагулопатии: повышенная кровоточивость + концентрация фибриногена • менее 1, 0 г/л, МНО и АПТВ более чем в 1, 5 раза выше нормы. • При отсутствии кровотечения любой локализации от трансфузии СЗП необходимо воздержаться.
Матка сократилась и наружного кровотечения нет Трансфузия эритроцитарной массы только при уровне гемоглобина менее 70 г/л (3 -4 дозы). Трансфузия свежезамороженной плазмы (СЗП) только при наличии • коагулопатии: повышенная кровоточивость + концентрация фибриногена • менее 1, 0 г/л, МНО и АПТВ более чем в 1, 5 раза выше нормы. • При отсутствии кровотечения любой локализации от трансфузии СЗП необходимо воздержаться.
 Матка сократилась и наружного кровотечения нет • Как дополнительное средство к трансфузии СЗП может использоваться криопреципитат из расчета 1 доза на 10 кг массы тела. • Переливание тромбоцитарной массы (1 доза на 10 кг массы тела) только при геморрагическом синдроме и количестве тромбоцитов менее 50000 в мкл. • При отсутствии кровотечения показаний для введения рекомбинантного активированного фактора VII нет.
Матка сократилась и наружного кровотечения нет • Как дополнительное средство к трансфузии СЗП может использоваться криопреципитат из расчета 1 доза на 10 кг массы тела. • Переливание тромбоцитарной массы (1 доза на 10 кг массы тела) только при геморрагическом синдроме и количестве тромбоцитов менее 50000 в мкл. • При отсутствии кровотечения показаний для введения рекомбинантного активированного фактора VII нет.
 Матка сократилась, продолжается наружное кровотечение • Повторить гемостатические препараты – антифибринолитики - транексам 10 - 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1 -5 мг/кг в час до остановки кровотечения. • Трансфузия эритроцитарной массы 3 -4 дозы. • Трансфузия свежезамороженной плазмы 1520 мл/кг.
Матка сократилась, продолжается наружное кровотечение • Повторить гемостатические препараты – антифибринолитики - транексам 10 - 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1 -5 мг/кг в час до остановки кровотечения. • Трансфузия эритроцитарной массы 3 -4 дозы. • Трансфузия свежезамороженной плазмы 1520 мл/кг.
 Матка сократилась, продолжается наружное кровотечение • Как дополнительное средство к трансфузии СЗП может использоваться криопреципитат из расчета 1 доза на 10 кг массы тела. • Переливание тромбоцитарной массы (1 доза на 10 кг массы тела) только при геморрагическом синдроме и количестве тромбоцитов менее 50000 в мкл. • После введения компонентов крови и продолжающемся кровотечении ввести рекомбинантный активированный фактор VII как минимум в дозе 100 мкг/кг.
Матка сократилась, продолжается наружное кровотечение • Как дополнительное средство к трансфузии СЗП может использоваться криопреципитат из расчета 1 доза на 10 кг массы тела. • Переливание тромбоцитарной массы (1 доза на 10 кг массы тела) только при геморрагическом синдроме и количестве тромбоцитов менее 50000 в мкл. • После введения компонентов крови и продолжающемся кровотечении ввести рекомбинантный активированный фактор VII как минимум в дозе 100 мкг/кг.
 Неэффективность любого мероприятия по остановке кровотечения - основание для немедленного перехода к последующему этапу При послеродовом гипотоническом кровотечении и объеме кровопотери более 1500 мл или продолжающемся кровотечении объемом более 1000 мл или картине геморрагического шока – оперативное лечение
Неэффективность любого мероприятия по остановке кровотечения - основание для немедленного перехода к последующему этапу При послеродовом гипотоническом кровотечении и объеме кровопотери более 1500 мл или продолжающемся кровотечении объемом более 1000 мл или картине геморрагического шока – оперативное лечение
 Кровопотеря 1000 -1500 млоперативный этап • Лапаротомия • Динопростон в миометрий 0, 25 мг каждые 15 мин • Произвести последовательную перевязку сосудов (восходящих ветвей маточных артерий и яичниковые артерии с обеих сторон) (2 a). • Гемостатические компрессионные швы на матку • Перевязка внутренних подвздошных артерий
Кровопотеря 1000 -1500 млоперативный этап • Лапаротомия • Динопростон в миометрий 0, 25 мг каждые 15 мин • Произвести последовательную перевязку сосудов (восходящих ветвей маточных артерий и яичниковые артерии с обеих сторон) (2 a). • Гемостатические компрессионные швы на матку • Перевязка внутренних подвздошных артерий
 Кровопотеря более 1500 мл - Динопростон в миометрий 0, 5 мг - Перевязка внутренних подвздошных артерий - Ангиографическая эмболизация при наличии возможности - Ампутация или экстирпация матки
Кровопотеря более 1500 мл - Динопростон в миометрий 0, 5 мг - Перевязка внутренних подвздошных артерий - Ангиографическая эмболизация при наличии возможности - Ампутация или экстирпация матки
 Принцип «контроль за повреждением» • 1 компонент: сокращенная лапаротомия с остановкой кровотечения: перевязка сосуда, тампонада, лигатура, пережатие аорты) • 2 компонент: после остановки кровотеченияреанимационные меропритятия (ИВЛ, восстановление ОЦК, стабилизация гемодинамики, коррекция КОС, коагулопатии, анемии) • 3 компонент: после стабилизации гемодинамики – окончательная операция
Принцип «контроль за повреждением» • 1 компонент: сокращенная лапаротомия с остановкой кровотечения: перевязка сосуда, тампонада, лигатура, пережатие аорты) • 2 компонент: после остановки кровотеченияреанимационные меропритятия (ИВЛ, восстановление ОЦК, стабилизация гемодинамики, коррекция КОС, коагулопатии, анемии) • 3 компонент: после стабилизации гемодинамики – окончательная операция
 Гемостатическая терапия • Ввести транексамовую кислоту 10 - 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1 -5 мг/кг в час до остановки кровотечения. • При известных факторах риска транексамовая кислота вводится в дозе 10 -15 мг/кг за 20 -30 мин до родоразрешения или перед транспортировкой больной в операционную
Гемостатическая терапия • Ввести транексамовую кислоту 10 - 15 мг/кг со скоростью 1, 0 мл/мин и дальнейшая инфузия 1 -5 мг/кг в час до остановки кровотечения. • При известных факторах риска транексамовая кислота вводится в дозе 10 -15 мг/кг за 20 -30 мин до родоразрешения или перед транспортировкой больной в операционную
 Гемостатическая терапия • В данной ситуации показания к трансфузии компонентов крови не требуют лабораторного подтверждения, и заместительная терапия должна быть начата как можно раньше: • Трансфузия эритроцитарной массы 4 -6 доз. Уровень гемоглобина должен быть более 70 г/л. • Трансфузия свежезамороженной плазмы не менее 15 мл/кг.
Гемостатическая терапия • В данной ситуации показания к трансфузии компонентов крови не требуют лабораторного подтверждения, и заместительная терапия должна быть начата как можно раньше: • Трансфузия эритроцитарной массы 4 -6 доз. Уровень гемоглобина должен быть более 70 г/л. • Трансфузия свежезамороженной плазмы не менее 15 мл/кг.
 Гемостатическая терапия • Криопреципитат из расчета 1 доза на 10 кг массы тела (как дополнительное средство к трансфузии СЗП). • Переливание тромбоцитарной массы (1 доза на 10 кг массы тела) (только при геморрагическом синдроме и количестве тромбоцитов менее 50000 в мкл) • После введения компонентов крови и продолжающемся кровотечении ввести рекомбинантный активированный фактор VII как минимум в дозе 100 мкг/кг.
Гемостатическая терапия • Криопреципитат из расчета 1 доза на 10 кг массы тела (как дополнительное средство к трансфузии СЗП). • Переливание тромбоцитарной массы (1 доза на 10 кг массы тела) (только при геморрагическом синдроме и количестве тромбоцитов менее 50000 в мкл) • После введения компонентов крови и продолжающемся кровотечении ввести рекомбинантный активированный фактор VII как минимум в дозе 100 мкг/кг.
 Инфузионная терапия • Оценить эффективность ИТ: реакцию АД на введение первых 20 мл/кг (до 1500 мл) в составе: синтетические коллойды (ГЭК, желатин, тетраспан) и кристаллойды в соотношении 1: 2. Общий объем ИТТ должен составлять до 300% от предполагаемого объема кровопотери. • При подъеме АДсист до 90 мм рт. ст. и более общий объем инфузионной терапии вместе с компонентами крови не должен превышать 300% от объема кровопотери.
Инфузионная терапия • Оценить эффективность ИТ: реакцию АД на введение первых 20 мл/кг (до 1500 мл) в составе: синтетические коллойды (ГЭК, желатин, тетраспан) и кристаллойды в соотношении 1: 2. Общий объем ИТТ должен составлять до 300% от предполагаемого объема кровопотери. • При подъеме АДсист до 90 мм рт. ст. и более общий объем инфузионной терапии вместе с компонентами крови не должен превышать 300% от объема кровопотери.
 Инфузионная терапия • Оценить адекватность диуреза: − темп должен быть более 0, 5 мл/кг в час • Сатурация смешанной венозной крови более 70%. • При отсутствии повышения АДсист. или его продолжающемся снижении на фоне инфузии первых 20 мл/кг (до 1500 мл) синтетических коллойдов и кристаллойдов необходимо начать инфузию дофамина до 20 мкг/кг/мин для подержания АДсист. 80 -90 мм рт. ст. до остановки кровотечения.
Инфузионная терапия • Оценить адекватность диуреза: − темп должен быть более 0, 5 мл/кг в час • Сатурация смешанной венозной крови более 70%. • При отсутствии повышения АДсист. или его продолжающемся снижении на фоне инфузии первых 20 мл/кг (до 1500 мл) синтетических коллойдов и кристаллойдов необходимо начать инфузию дофамина до 20 мкг/кг/мин для подержания АДсист. 80 -90 мм рт. ст. до остановки кровотечения.
 БЛАГОДАРЮ ЗА ВНИМАНИЕ
БЛАГОДАРЮ ЗА ВНИМАНИЕ


