«Алгоритм диагностики и оказания скорой помощи



























































5 к.лекц.кард..ppt
- Количество слайдов: 65
 «Алгоритм диагностики и оказания скорой помощи при угрожающих жизни поражениях сердечно-сосудистой системы» Кафедра внутренних болезней к. м. н. Муздубаева Ж. Е.
«Алгоритм диагностики и оказания скорой помощи при угрожающих жизни поражениях сердечно-сосудистой системы» Кафедра внутренних болезней к. м. н. Муздубаева Ж. Е.
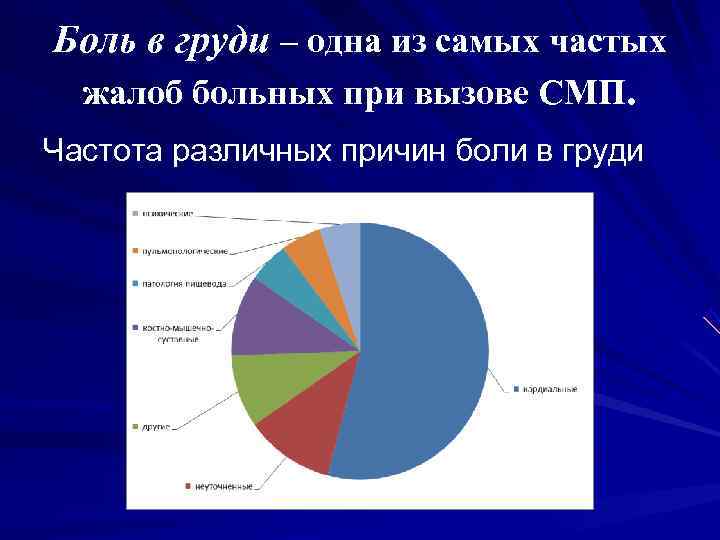
 Боль в груди – одна из самых частых жалоб больных при вызове СМП. Частота различных причин боли в груди
Боль в груди – одна из самых частых жалоб больных при вызове СМП. Частота различных причин боли в груди
 Диагностика Обязательные вопросы v Определить характер, локализацию, иррадиацию и продолжительность боли в груди - Острая боль, достигающая максимума в течение нескольких минут, - ИМ, стенокардия. - Давящий или сжимающий характер боли – ИМ, стенокардия. - Локализация за грудиной или в левой руке – ИМ, стенокардия. - Продолжительные боли постоянной интенсивности – ИМ.
Диагностика Обязательные вопросы v Определить характер, локализацию, иррадиацию и продолжительность боли в груди - Острая боль, достигающая максимума в течение нескольких минут, - ИМ, стенокардия. - Давящий или сжимающий характер боли – ИМ, стенокардия. - Локализация за грудиной или в левой руке – ИМ, стенокардия. - Продолжительные боли постоянной интенсивности – ИМ.
 Диагностика Обязательные вопросы - Миграция боли – расслоение аорты. - Плевритические боли – пневмоторакс, ТЭЛА, пневмония. - Наличие связи боли с актом глотания – нарушение моторики пищевода. - Усиление боли при движении туловища и верхних конечностей – заболевания кожно-мышечно-суставной системы.
Диагностика Обязательные вопросы - Миграция боли – расслоение аорты. - Плевритические боли – пневмоторакс, ТЭЛА, пневмония. - Наличие связи боли с актом глотания – нарушение моторики пищевода. - Усиление боли при движении туловища и верхних конечностей – заболевания кожно-мышечно-суставной системы.
 Диагностика Обязательные вопросы v Условия возникновения боли и факторы, вызывающие ее усиление или ослабление. v Какие препараты принимал больной и их эффективность? v Имеются ли у больного хронич. заболевания (ИМ, АГ, сахарный диабет и др. )? v Выяснить наследственный анамнез (заболевания сердца, внезапная смерть у родственников, ИМ до 60 лет у родителей).
Диагностика Обязательные вопросы v Условия возникновения боли и факторы, вызывающие ее усиление или ослабление. v Какие препараты принимал больной и их эффективность? v Имеются ли у больного хронич. заболевания (ИМ, АГ, сахарный диабет и др. )? v Выяснить наследственный анамнез (заболевания сердца, внезапная смерть у родственников, ИМ до 60 лет у родителей).
 Диагностика Осмотр и физикальное обследование - Подкожная эмфизема вокруг шеи – пневмоторакс. - Повышенное потоотделение – ИМ, ОКС. - Кашель – пневмония, ТЭЛА. - Кровохарканье – ТЭЛА. - Гнойная мокрота – пневмония. - Одышка или усиление хронической одышки (ЧДД > 24 в мин. ) – ТЭЛА, пневмония. - Лихорадка – пневмония.
Диагностика Осмотр и физикальное обследование - Подкожная эмфизема вокруг шеи – пневмоторакс. - Повышенное потоотделение – ИМ, ОКС. - Кашель – пневмония, ТЭЛА. - Кровохарканье – ТЭЛА. - Гнойная мокрота – пневмония. - Одышка или усиление хронической одышки (ЧДД > 24 в мин. ) – ТЭЛА, пневмония. - Лихорадка – пневмония.
 Диагностика Осмотр и физикальное обследование - Аускультация легких (ослабление, хрипы, бронхиальное дыхание) – пневмония. - Боли в грудной клетке при пальпации – заболевания костно-мышечной системы. - Гипертензия или гипотензия , разница САД на руках >15 мм рт. ст. – расслоение аорты. - Уточнить наличие факторов риска венозной тромбоэмболии - у 80 -90% больных с ТЭЛА имеется один или более факторов.
Диагностика Осмотр и физикальное обследование - Аускультация легких (ослабление, хрипы, бронхиальное дыхание) – пневмония. - Боли в грудной клетке при пальпации – заболевания костно-мышечной системы. - Гипертензия или гипотензия , разница САД на руках >15 мм рт. ст. – расслоение аорты. - Уточнить наличие факторов риска венозной тромбоэмболии - у 80 -90% больных с ТЭЛА имеется один или более факторов.
 Лечение: в соответствии с диагносцированным заболеванием. Необходимость госпитализации зависит от заболевания, вызвавшего боль в груди. При неуточненной причине целесообразны госпитализация для дальнейшего наблюдения и обследования.
Лечение: в соответствии с диагносцированным заболеванием. Необходимость госпитализации зависит от заболевания, вызвавшего боль в груди. При неуточненной причине целесообразны госпитализация для дальнейшего наблюдения и обследования.
 Острый коронарный синдром (ОКС) – собирательное понятие, включающее состояния, вызванные острой прогрессирующей ишемией миокарда
Острый коронарный синдром (ОКС) – собирательное понятие, включающее состояния, вызванные острой прогрессирующей ишемией миокарда
 К ОКС относят: • Нестабильную стенокардию • ИМ без подъема сегмента ST • ИМ с подъемом ST • Остро возникшая блокада левой ножки пучка Гиса.
К ОКС относят: • Нестабильную стенокардию • ИМ без подъема сегмента ST • ИМ с подъемом ST • Остро возникшая блокада левой ножки пучка Гиса.
 ОКС Типичные жалобы - Интенсивная боль за грудиной и в области сердца давящего или сжимающего характера более 15 минут. - Возможна иррадиация в левую руку, шею, нижнюю челюсть, под левую лопатку, в эпигастральную область. - Резкая слабость, больной возбужден, беспокоен, отмечает чувство страха, нехватки воздуха. - Неэффективность приема нитроглицерина.
ОКС Типичные жалобы - Интенсивная боль за грудиной и в области сердца давящего или сжимающего характера более 15 минут. - Возможна иррадиация в левую руку, шею, нижнюю челюсть, под левую лопатку, в эпигастральную область. - Резкая слабость, больной возбужден, беспокоен, отмечает чувство страха, нехватки воздуха. - Неэффективность приема нитроглицерина.
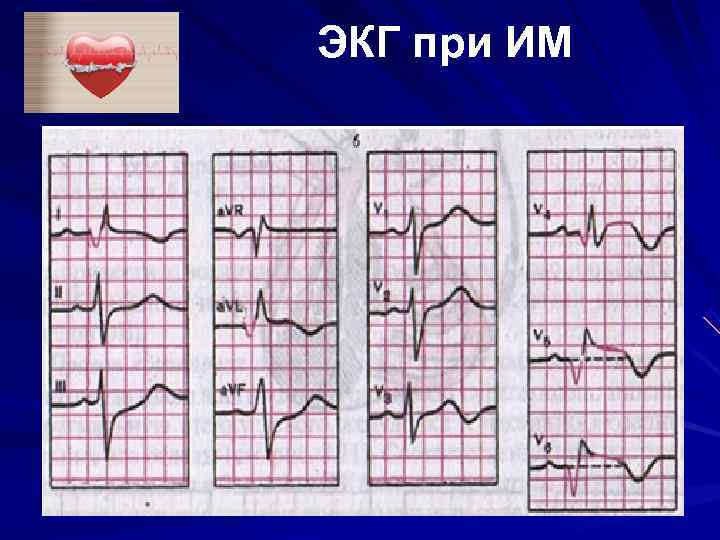
 ЭКГ при ИМ
ЭКГ при ИМ
 Лечение ОКС v Положение больного: лежа на спине с приподнятой головой. v Нитроглицерин под язык в таблетках (0, 5 -1 мг) или спрее (0, 4 -0, 8 мг или 1 -2 дозы). При необходимости и нормальном АД – повторение каждые 5 -10 минут. v Ацетилсалициловая кислота разжевать 160 -325 мг (если больной не принимал ее самостоятельно до приезда СМП).
Лечение ОКС v Положение больного: лежа на спине с приподнятой головой. v Нитроглицерин под язык в таблетках (0, 5 -1 мг) или спрее (0, 4 -0, 8 мг или 1 -2 дозы). При необходимости и нормальном АД – повторение каждые 5 -10 минут. v Ацетилсалициловая кислота разжевать 160 -325 мг (если больной не принимал ее самостоятельно до приезда СМП).
 Лечение ОКС v Увлажненный О 2 со скоростью 3 -5 мл/мин. v Купирование болевого синдрома: - Морфин 1% 1 мл развести в 20 мл 0, 9% раствора Na. Cl (1 мл полученного раствора содержит 0, 5 мг активного вещества). Вводить в/в дробно по 4 -10 мл (или 2 -5 мг) каждые 5 -15 минут до устранения болевого синдрома и одышки либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты).
Лечение ОКС v Увлажненный О 2 со скоростью 3 -5 мл/мин. v Купирование болевого синдрома: - Морфин 1% 1 мл развести в 20 мл 0, 9% раствора Na. Cl (1 мл полученного раствора содержит 0, 5 мг активного вещества). Вводить в/в дробно по 4 -10 мл (или 2 -5 мг) каждые 5 -15 минут до устранения болевого синдрома и одышки либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты).
 Лечение ОКС - Нитроглицерин – 10 мл 0, 1% раствора разводят в 100 мл 0, 9% Na. Cl (концентрация 100 мг/мл) и вводят в/в капельно со скоростью 2 -4 капли в минуту под постоянным контролем АД и ЧСС. v Пропанолол (обзидан) 0, 5 -1 мг вв струйно медленно (контроль АД и ЧСС). !!! Дальнейшая тактика зависит от данных ЭКГ
Лечение ОКС - Нитроглицерин – 10 мл 0, 1% раствора разводят в 100 мл 0, 9% Na. Cl (концентрация 100 мг/мл) и вводят в/в капельно со скоростью 2 -4 капли в минуту под постоянным контролем АД и ЧСС. v Пропанолол (обзидан) 0, 5 -1 мг вв струйно медленно (контроль АД и ЧСС). !!! Дальнейшая тактика зависит от данных ЭКГ
 ОКС с подъемом ST v. Тромболизис - Стрептокиназа – 1, 5 млн МЕ на 100 -200 мл 0. 9% р-ра Na. Cl в/в медленно капельно в течение 30 -60 минут. - Алтеплаза (актилизе) 15 мг в/в болюсно, затем 0, 75 мг/кг (максимум 50 мг) в течение 30 минут, затем 0, 5 мг/кг (максимум 35 мг) в течение 60 минут.
ОКС с подъемом ST v. Тромболизис - Стрептокиназа – 1, 5 млн МЕ на 100 -200 мл 0. 9% р-ра Na. Cl в/в медленно капельно в течение 30 -60 минут. - Алтеплаза (актилизе) 15 мг в/в болюсно, затем 0, 75 мг/кг (максимум 50 мг) в течение 30 минут, затем 0, 5 мг/кг (максимум 35 мг) в течение 60 минут.
 ОКС с подъемом ST v Антикоагулянты - Гепарин 60 мг/кг (не более 5000 ЕД) в/в болюсно или - Фраксипарин (низкомолекулярный гепарин) п/к 100 МЕ/кг (55 -70 кг – 0, 5 -0, 6 мл; 70 -80 кг – 0, 6 -0, 7 мл; 80 -100 кг – 0, 8 мл; более 100 кг – 0, 9 мл).
ОКС с подъемом ST v Антикоагулянты - Гепарин 60 мг/кг (не более 5000 ЕД) в/в болюсно или - Фраксипарин (низкомолекулярный гепарин) п/к 100 МЕ/кг (55 -70 кг – 0, 5 -0, 6 мл; 70 -80 кг – 0, 6 -0, 7 мл; 80 -100 кг – 0, 8 мл; более 100 кг – 0, 9 мл).
 ОКС без подъема ST v Антикоагулянты - Гепарин 60 мг/кг (не более 5000 ЕД) в/в болюсно или - Фраксипарин (низкомолекулярный гепарин) п/к 100 МЕ/кг (55 -70 кг – 0, 5 -0, 6 мл; 70 -80 кг – 0, 6 -0, 7 мл; 80 -100 кг – 0, 8 мл; более 100 кг – 0, 9 мл).
ОКС без подъема ST v Антикоагулянты - Гепарин 60 мг/кг (не более 5000 ЕД) в/в болюсно или - Фраксипарин (низкомолекулярный гепарин) п/к 100 МЕ/кг (55 -70 кг – 0, 5 -0, 6 мл; 70 -80 кг – 0, 6 -0, 7 мл; 80 -100 кг – 0, 8 мл; более 100 кг – 0, 9 мл).
 v Все больные с ОКС госпитализируются в кардиохирургическое отделение или отделение интенсивной терапии! v Транспортировка: лежа на носилках со слегка приподнятым головным концом.
v Все больные с ОКС госпитализируются в кардиохирургическое отделение или отделение интенсивной терапии! v Транспортировка: лежа на носилках со слегка приподнятым головным концом.
 Гипертонический криз (ГК) – резкое повышение АД выше 180/120 мм рт. ст. или до индивидуально высоких величин
Гипертонический криз (ГК) – резкое повышение АД выше 180/120 мм рт. ст. или до индивидуально высоких величин
 Факторы, способствующие развитию ГК: - Прекращение приема гипотензивных лекарственных средств (ЛС) - Психоэмоциональный стресс - Избыточное потребление соли и жидкости - Физическая нагрузка - Злоупотребление алкоголем - Метеорологические колебания
Факторы, способствующие развитию ГК: - Прекращение приема гипотензивных лекарственных средств (ЛС) - Психоэмоциональный стресс - Избыточное потребление соли и жидкости - Физическая нагрузка - Злоупотребление алкоголем - Метеорологические колебания
 Диагностика ГК • относительно внезапное начало (от нескольких минут до нескольких часов) • индивидуально высокий уровень АД • жалобы: - кардиальные (сердцебиение, боли в области сердца, перебои, одышка) - церебральные (головная боль, головокружение, тошнота, рвота, нарушение зрения; возможны очаговая симптоматика, гемипарезы, судороги) - общевегетативного характера (озноб, дрожь, чувство жара, потливость и др. )
Диагностика ГК • относительно внезапное начало (от нескольких минут до нескольких часов) • индивидуально высокий уровень АД • жалобы: - кардиальные (сердцебиение, боли в области сердца, перебои, одышка) - церебральные (головная боль, головокружение, тошнота, рвота, нарушение зрения; возможны очаговая симптоматика, гемипарезы, судороги) - общевегетативного характера (озноб, дрожь, чувство жара, потливость и др. )
 Классификация ГК 1. Неосложненный ГК - состояние , при котором происходит значительное повышение АД при относительно сохранных органах-мишенях; требует медицинской помощи в течение 24 часов после начала; госпитализация, как правило, не требуется. 2. Осложнённый ГК - экстренное состояние, сопровождающееся поражением органов-мишеней; может привести к летальному исходу, требуется немедленная медицинская помощь и срочная госпитализация в стационар.
Классификация ГК 1. Неосложненный ГК - состояние , при котором происходит значительное повышение АД при относительно сохранных органах-мишенях; требует медицинской помощи в течение 24 часов после начала; госпитализация, как правило, не требуется. 2. Осложнённый ГК - экстренное состояние, сопровождающееся поражением органов-мишеней; может привести к летальному исходу, требуется немедленная медицинская помощь и срочная госпитализация в стационар.
 Осложнения ГК v Цереброваскулярные: - ОНМК (инсульт, субарахноидальное кровоизлияние) - Острая гипертоническая энцефалопатия с отеком мозга
Осложнения ГК v Цереброваскулярные: - ОНМК (инсульт, субарахноидальное кровоизлияние) - Острая гипертоническая энцефалопатия с отеком мозга
 Осложнения ГК v. Кардиальные: острая сердечно- сосудистая недостаточность, инфаркт миокарда, острый коронарный синдром v. Острое расслоение аорты, разрыв аневризмы аорты v. Острая почечная недостаточность v. Острая ретинопатия с кровоизлиянием в сетчатку глаза
Осложнения ГК v. Кардиальные: острая сердечно- сосудистая недостаточность, инфаркт миокарда, острый коронарный синдром v. Острое расслоение аорты, разрыв аневризмы аорты v. Острая почечная недостаточность v. Острая ретинопатия с кровоизлиянием в сетчатку глаза
 Классификация ГК 1 тип - гиперкинетический - наблюдается преимущественно при ранних стадиях АГ, характерно острое начало, преимущественное повышение систолического АД, учащение пульса, обилие «вегетативных знаков» . 2 тип – гипокинетический - развивается обычно на поздних стадиях заболевания на фоне высокого уровня АД, характерно постепенное развитие, (от нескольких часов до 4– 5 дней) и тяжелое течение, с мозговыми и сердечными симптомами.
Классификация ГК 1 тип - гиперкинетический - наблюдается преимущественно при ранних стадиях АГ, характерно острое начало, преимущественное повышение систолического АД, учащение пульса, обилие «вегетативных знаков» . 2 тип – гипокинетический - развивается обычно на поздних стадиях заболевания на фоне высокого уровня АД, характерно постепенное развитие, (от нескольких часов до 4– 5 дней) и тяжелое течение, с мозговыми и сердечными симптомами.
 Лечение неосложненного ГК - Положение больного – лежа с приподнятым головным концом. - Контроль АД и ЧСС каждые 15 минут. - Полный физический и эмоциональный покой. - Снижение АД постепенное в течение первого часа примерно на 20 -25 % от исходного или диастолического до 110 мм рт. ст. и затем в течение 2 -6 ч до 160/100 мм рт. ст. - Применяются пероральные ЛС
Лечение неосложненного ГК - Положение больного – лежа с приподнятым головным концом. - Контроль АД и ЧСС каждые 15 минут. - Полный физический и эмоциональный покой. - Снижение АД постепенное в течение первого часа примерно на 20 -25 % от исходного или диастолического до 110 мм рт. ст. и затем в течение 2 -6 ч до 160/100 мм рт. ст. - Применяются пероральные ЛС
 Лечение неосложненного ГК v Гиперкинетический: пропанолол 10 -40 мг внутрь v Гипокинетический: - Каптоприл 25 мг сублингвально (особенно, если в анамнезе есть кардиосклероз, СН, сахарный диабет). - Нифедипин 10 мг сублингвально (при сопутствующей патологии почек и бронхо-лёгочной системы). - Фуросемид 20 -100 мг в/в (при застойной СН в дополнении к другим ЛС).
Лечение неосложненного ГК v Гиперкинетический: пропанолол 10 -40 мг внутрь v Гипокинетический: - Каптоприл 25 мг сублингвально (особенно, если в анамнезе есть кардиосклероз, СН, сахарный диабет). - Нифедипин 10 мг сублингвально (при сопутствующей патологии почек и бронхо-лёгочной системы). - Фуросемид 20 -100 мг в/в (при застойной СН в дополнении к другим ЛС).
 Лечение неосложненного ГК У беременных: - Нифедипин 10 мг сублингвально - Магния сульфат 10% 5 -10 мл в/в - Госпитализация
Лечение неосложненного ГК У беременных: - Нифедипин 10 мг сублингвально - Магния сульфат 10% 5 -10 мл в/в - Госпитализация
 Лечение осложненного ГК - Санация дыхательных путей - Обеспечение кислородом - Венозный доступ - Применяются парентеральные ЛС - Снижение АД быстрое на 15 -20 % от исходного в течение часа, затем за 2 -6 ч до 160 и 100 мм рт. ст. - Экстренная госпитализация в стационар
Лечение осложненного ГК - Санация дыхательных путей - Обеспечение кислородом - Венозный доступ - Применяются парентеральные ЛС - Снижение АД быстрое на 15 -20 % от исходного в течение часа, затем за 2 -6 ч до 160 и 100 мм рт. ст. - Экстренная госпитализация в стационар
 Лечение осложненного ГК v ОКС, инфаркт миокарда: - Нитроглицерин - Пропанолол - Эналаприл - Дополнительно: морфин при боли, АСК v Острая сердечная недостаточность: - Эналаприл - Фуросемид - Нитроглицерин по показаниям
Лечение осложненного ГК v ОКС, инфаркт миокарда: - Нитроглицерин - Пропанолол - Эналаприл - Дополнительно: морфин при боли, АСК v Острая сердечная недостаточность: - Эналаприл - Фуросемид - Нитроглицерин по показаниям
 Лечение осложненного ГК v Острое расслоение аорты: ! ! ! Быстрое снижение АД на 25% от исходного за 5 -10 минут, затем до 100 - 120/80 мм рт. ст. - Пропанолол - Верапамил Дополнительно: морфин, нитроглицерин
Лечение осложненного ГК v Острое расслоение аорты: ! ! ! Быстрое снижение АД на 25% от исходного за 5 -10 минут, затем до 100 - 120/80 мм рт. ст. - Пропанолол - Верапамил Дополнительно: морфин, нитроглицерин
 Лечение осложненного ГК v ОНМК v Гипертензивная энцефалопатия - Эналаприл - Диазепам (при судорогах) v Преэклампсия, эклампсия - Магния сульфат
Лечение осложненного ГК v ОНМК v Гипертензивная энцефалопатия - Эналаприл - Диазепам (при судорогах) v Преэклампсия, эклампсия - Магния сульфат
 Нарушения сердечного ритма и проводимости
Нарушения сердечного ритма и проводимости
 Аритмии сердца – нарушения частоты, ритмичности и/или последовательности сердечных сокращений: учащение (тахикардия) либо урежение (брадикардия) ритма, преждевременные сокращения (экстрасистолия), дезорганизация ритмической деятельности (мерцание предсердий) и т. д.
Аритмии сердца – нарушения частоты, ритмичности и/или последовательности сердечных сокращений: учащение (тахикардия) либо урежение (брадикардия) ритма, преждевременные сокращения (экстрасистолия), дезорганизация ритмической деятельности (мерцание предсердий) и т. д.
 Этиология острых нарушений ритма и проводимости: v Заболевания ССС (ИБС, ревматические пороки сердца, миокардит, кардиомиопатии). v АГ, застойная СН, электролитные нарушения. v Врожденные аномалии проводящей системы или реполяризации. v Прием ЛС (сердечных гликозидов, антиаритмических, психоактивных препаратов).
Этиология острых нарушений ритма и проводимости: v Заболевания ССС (ИБС, ревматические пороки сердца, миокардит, кардиомиопатии). v АГ, застойная СН, электролитные нарушения. v Врожденные аномалии проводящей системы или реполяризации. v Прием ЛС (сердечных гликозидов, антиаритмических, психоактивных препаратов).
 Этиология острых нарушений ритма и проводимости: v Прием алкоголя или избыточное употребление кофеинсодержащих напитков. v Экстракардиальная патология (заболевания легких, щитовидной железы, инфекционные заболевания).
Этиология острых нарушений ритма и проводимости: v Прием алкоголя или избыточное употребление кофеинсодержащих напитков. v Экстракардиальная патология (заболевания легких, щитовидной железы, инфекционные заболевания).
 Клиническая картина Сердцебиение Перебои в работе сердца «Переворачивания» и «кувыркания» сердца Головокружение Чувство страха Обмороки Приступы Морганьи-Адамс-Стокса Ангинозные боли Одышка
Клиническая картина Сердцебиение Перебои в работе сердца «Переворачивания» и «кувыркания» сердца Головокружение Чувство страха Обмороки Приступы Морганьи-Адамс-Стокса Ангинозные боли Одышка
 Тахиаритмии Врачебная тактика на СМП определяется стабильностью гемодинамики и коронарного кровообращения пациента. Нестабильная гемодинамика – падение АД (ниже 80 мм рт. мт. ), развитие синкопального состояния, приступ сердечной астмы или отек легких, возникновение тяжелого ангинозного приступа на фоне тахикардии – служит показанием для немедленной электроимпульсной терапии.
Тахиаритмии Врачебная тактика на СМП определяется стабильностью гемодинамики и коронарного кровообращения пациента. Нестабильная гемодинамика – падение АД (ниже 80 мм рт. мт. ), развитие синкопального состояния, приступ сердечной астмы или отек легких, возникновение тяжелого ангинозного приступа на фоне тахикардии – служит показанием для немедленной электроимпульсной терапии.
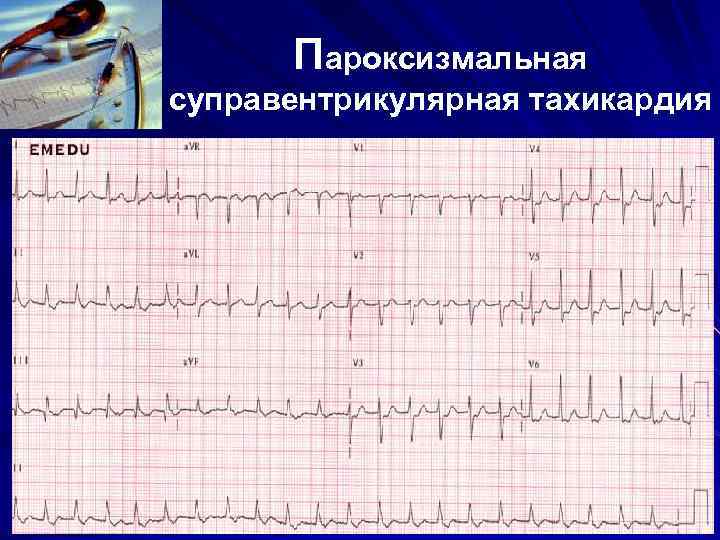
 Пароксизмальная суправентрикулярная тахикардия
Пароксизмальная суправентрикулярная тахикардия
 Купирование ПСТ Рефлекторные, вагусные пробы (–) эффект Аденозин (АТФ) по 6— 12 мг в/в, болюсом за 3 сек (–) эффект (повторно рефлекторные пробы); через 2 -3 мин повторно аденозин (–) эффект Верапамил вводят 5— 10 мг в/в, болюсом за 2 -3 мин (или начинают сразу с него) (–) эффект (повторно рефлекторные пробы) Верапамил через 20 -30 мин в/в, болюсом, в дозе 5 мг (–) эффект (повторно рефлекторные пробы) Препараты второй очереди: Новокаинамид - 1, 0 мл в/в Амиодарон - 300 мг в/в
Купирование ПСТ Рефлекторные, вагусные пробы (–) эффект Аденозин (АТФ) по 6— 12 мг в/в, болюсом за 3 сек (–) эффект (повторно рефлекторные пробы); через 2 -3 мин повторно аденозин (–) эффект Верапамил вводят 5— 10 мг в/в, болюсом за 2 -3 мин (или начинают сразу с него) (–) эффект (повторно рефлекторные пробы) Верапамил через 20 -30 мин в/в, болюсом, в дозе 5 мг (–) эффект (повторно рефлекторные пробы) Препараты второй очереди: Новокаинамид - 1, 0 мл в/в Амиодарон - 300 мг в/в
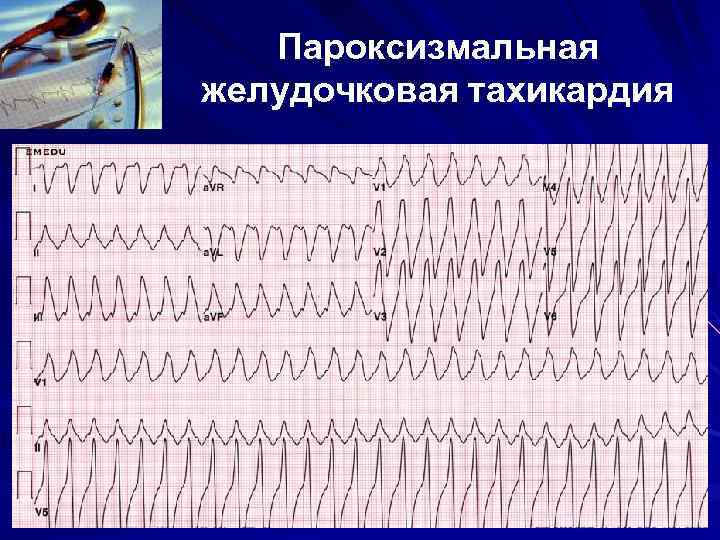
 Пароксизмальная желудочковая тахикардия
Пароксизмальная желудочковая тахикардия
 Купирование ПЖТ - Лидокаин 2% 5 мл (1 -1, 5 мг) вв болюсно в течение 3 -5 минут. При необходимости повторяют через 5 -10 минут. - При неэффективности и стабильной гемодинамике либо невозможности проведения ЭИТ: Новокаинамид 100 мг каждые 5 минут до купирования приступа. - При наличии п/п к новокаинамиду: Амиодарон 300 мг вв в теч. 10 -20 минут
Купирование ПЖТ - Лидокаин 2% 5 мл (1 -1, 5 мг) вв болюсно в течение 3 -5 минут. При необходимости повторяют через 5 -10 минут. - При неэффективности и стабильной гемодинамике либо невозможности проведения ЭИТ: Новокаинамид 100 мг каждые 5 минут до купирования приступа. - При наличии п/п к новокаинамиду: Амиодарон 300 мг вв в теч. 10 -20 минут
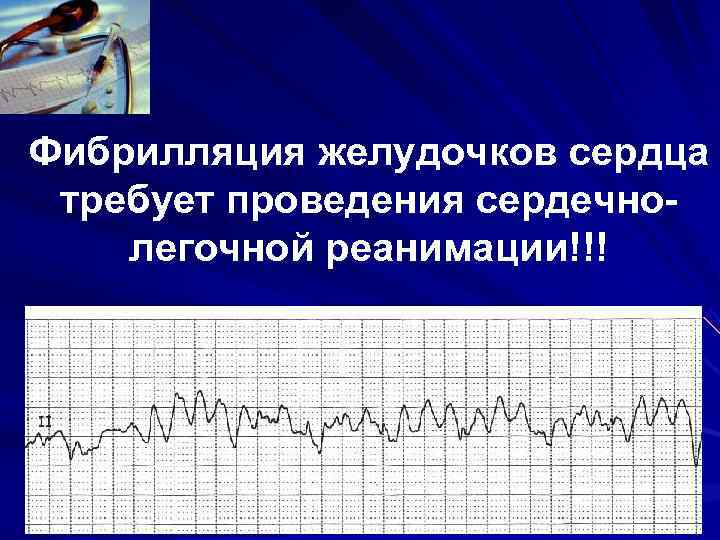
 Фибрилляция желудочков сердца требует проведения сердечно- легочной реанимации!!!
Фибрилляция желудочков сердца требует проведения сердечно- легочной реанимации!!!
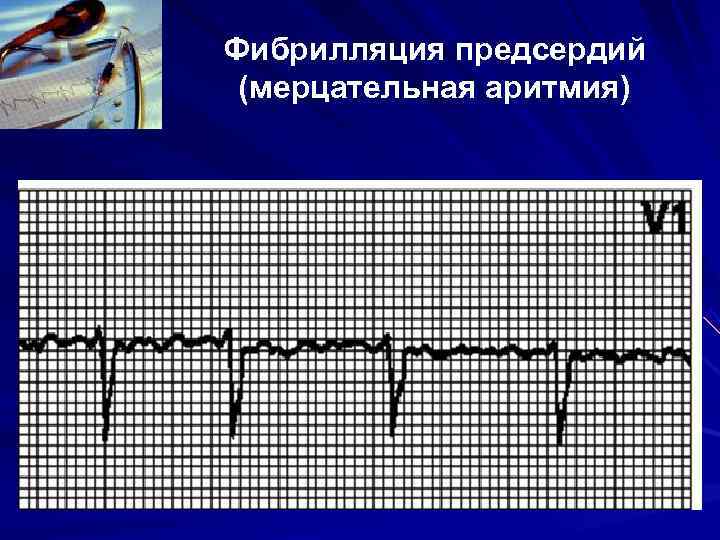
 Фибрилляция предсердий (мерцательная аритмия)
Фибрилляция предсердий (мерцательная аритмия)
 Фибрилляция предсердий (мерцательная аритмия) Показания к устранению МА на этапе СМП: - Пароксизмальная форма МА длительностью до 48 часов вне зависимости от наличия нарушений гемодинамики. - Пароксизмальная форма МА длительностью более 48 часов и устойчивая форма МА, сопровождающаяся выраженной тахисистолией желудочков (ЧСС 150 и >) и нарушениями гемодинамики
Фибрилляция предсердий (мерцательная аритмия) Показания к устранению МА на этапе СМП: - Пароксизмальная форма МА длительностью до 48 часов вне зависимости от наличия нарушений гемодинамики. - Пароксизмальная форма МА длительностью более 48 часов и устойчивая форма МА, сопровождающаяся выраженной тахисистолией желудочков (ЧСС 150 и >) и нарушениями гемодинамики
 Лечение пароксизма МА Экстренная электрическая кардиоверсия (начальный разряд 200 Дж) - при наличии тяжелых расстройств гемодинамики: гипотония < 90 мм рт. ст. , альвеолярный отек легких, тяжелый ангинозный приступ, ЭКГ-картина ОКС как с подъемом и без подъема ST, потеря сознания.
Лечение пароксизма МА Экстренная электрическая кардиоверсия (начальный разряд 200 Дж) - при наличии тяжелых расстройств гемодинамики: гипотония < 90 мм рт. ст. , альвеолярный отек легких, тяжелый ангинозный приступ, ЭКГ-картина ОКС как с подъемом и без подъема ST, потеря сознания.
 Лечение пароксизма МА - Новокаинамид 10% 10 мл разводят 0, 9% р- м Na. Cl до 20 мл (концентрация 50 мг/мл). Вводят в/в медленно по 100 мг через каждые 5 минут до восстановления сердечного ритма (суммарная доза 1000 мг). Контроль АД, ЧСС, ЭКГ!!! - Амиодарон 300 мг в/в при неэффективности других ААП, но его антиаритмический эффект наступает медленно (в течение 8 -12 ч).
Лечение пароксизма МА - Новокаинамид 10% 10 мл разводят 0, 9% р- м Na. Cl до 20 мл (концентрация 50 мг/мл). Вводят в/в медленно по 100 мг через каждые 5 минут до восстановления сердечного ритма (суммарная доза 1000 мг). Контроль АД, ЧСС, ЭКГ!!! - Амиодарон 300 мг в/в при неэффективности других ААП, но его антиаритмический эффект наступает медленно (в течение 8 -12 ч).
 Лечение постоянной формы МА Для контроля частоты сердечного ритма, при наличии признаков левожелудочковой недостаточности: - Дигоксин 0, 25 мг в/в струйно - Верапамил 5 мг в/в струйно - Пропанолол 1 мг в/в струйно
Лечение постоянной формы МА Для контроля частоты сердечного ритма, при наличии признаков левожелудочковой недостаточности: - Дигоксин 0, 25 мг в/в струйно - Верапамил 5 мг в/в струйно - Пропанолол 1 мг в/в струйно
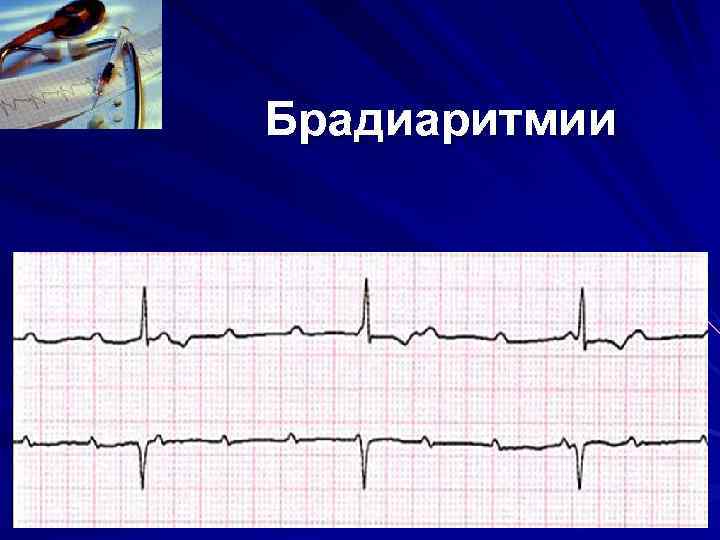
 Брадиаритмии
Брадиаритмии
 Брадиаритмии с развитием приступа Морганьи – Адамса – Стокса потеря сознания; клонические, позже тонические судороги конечностей и туловища; непроизвольное мочеиспускание или дефекация; пульс, АД и тоны сердца не определяются; дыхание шумное, неритмичное; кожные покровы бледные, позже цианотичные; зрачки расширены;
Брадиаритмии с развитием приступа Морганьи – Адамса – Стокса потеря сознания; клонические, позже тонические судороги конечностей и туловища; непроизвольное мочеиспускание или дефекация; пульс, АД и тоны сердца не определяются; дыхание шумное, неритмичное; кожные покровы бледные, позже цианотичные; зрачки расширены;
 Лечение брадиаритмии Сердечно-легочная реанимация( непрямой массаж сердца, удар кулаком в область сердца, ИВЛ). Кислородотерапия. Атропин 0, 1% 1 мл вв струйно, при необходимости повторно ч/з 5 минут до 3 мг. При отсутствии эффекта- электрокардиостимуляция сердца. При невозможности проведения ЭИТ в/в капельно эпинефрин (0, 1 мг/кг), допамин (2 -20 мг/кг в минуту).
Лечение брадиаритмии Сердечно-легочная реанимация( непрямой массаж сердца, удар кулаком в область сердца, ИВЛ). Кислородотерапия. Атропин 0, 1% 1 мл вв струйно, при необходимости повторно ч/з 5 минут до 3 мг. При отсутствии эффекта- электрокардиостимуляция сердца. При невозможности проведения ЭИТ в/в капельно эпинефрин (0, 1 мг/кг), допамин (2 -20 мг/кг в минуту).
 Показания к госпитализации: v Впервые зарегистрированные нарушения ритма. v Отсутствие эффекта от медикаментозной терапии. v Аритмии, сопровождающиеся нарушениями гемодинамики или ишемии миокарда. v Осложнения электрической и медикаментозной кардиоверсии.
Показания к госпитализации: v Впервые зарегистрированные нарушения ритма. v Отсутствие эффекта от медикаментозной терапии. v Аритмии, сопровождающиеся нарушениями гемодинамики или ишемии миокарда. v Осложнения электрической и медикаментозной кардиоверсии.
 Острая сердечная недостаточность
Острая сердечная недостаточность
 ОСН – полиэтиологический симптомокомплекс, возникающий вследствие нарушения сократительной способности миокарда, приводящий к уменьшению кровоснабжения органов (недостаточность выброса) и относительному застою крови в венозной системе и в легочном круге кровообращения (недостаточность притока).
ОСН – полиэтиологический симптомокомплекс, возникающий вследствие нарушения сократительной способности миокарда, приводящий к уменьшению кровоснабжения органов (недостаточность выброса) и относительному застою крови в венозной системе и в легочном круге кровообращения (недостаточность притока).
 Классификация ОСН По типу гемодинамики различают следующие варианты ОСН: v Застойный тип: левожелудочковая ОСН (сердечная астма, отек легких) и правожелудочковая ОСН (венозный застой в большом круге кровообращения). v Гипокинетический тип: кардиогенный шок.
Классификация ОСН По типу гемодинамики различают следующие варианты ОСН: v Застойный тип: левожелудочковая ОСН (сердечная астма, отек легких) и правожелудочковая ОСН (венозный застой в большом круге кровообращения). v Гипокинетический тип: кардиогенный шок.
 Классификация ОСН В зависимости от результатов физикального исследования определяется класс по шкале Killip: I (нет признаков СН), II (слабо выраженная СН, мало хрипов), III (более выраженная СН, больше хрипов), IV (кардиогенный шок, систолическое АД ниже 90 мм рт. Ст. )
Классификация ОСН В зависимости от результатов физикального исследования определяется класс по шкале Killip: I (нет признаков СН), II (слабо выраженная СН, мало хрипов), III (более выраженная СН, больше хрипов), IV (кардиогенный шок, систолическое АД ниже 90 мм рт. Ст. )
 Клиника левожелудочковой ОСН - одышка вплоть до удушья; - ортопноэ; - кашель с пенистой розовой мокротой; - ч увство страха, беспокойство, страх смерти; - бледность, акроцианоз, проливной пот; - тахикардия (до 120 -150 в минуту); - нормальное или сниженное АД; - влажные хрипы.
Клиника левожелудочковой ОСН - одышка вплоть до удушья; - ортопноэ; - кашель с пенистой розовой мокротой; - ч увство страха, беспокойство, страх смерти; - бледность, акроцианоз, проливной пот; - тахикардия (до 120 -150 в минуту); - нормальное или сниженное АД; - влажные хрипы.
 Клиника правожелудочковой ОСН - одышка; - набухшие яремные вены; - увеличение печени; - отеки ног, асцит; - тахикардия; - возможна гипотензия вплоть до картины шока.
Клиника правожелудочковой ОСН - одышка; - набухшие яремные вены; - увеличение печени; - отеки ног, асцит; - тахикардия; - возможна гипотензия вплоть до картины шока.
 Лечение ОСН - Сидячее положение со спущенными ногами. - Увлажненный кислород 4 -6 л/минуту. - Ингаляция паров спирта. - Купирование «дыхательной паники» : морфин 0, 1% 1 мл в/в. - нитроглицерин сублигвально (0, 5 -1 мг) или в спрее (0, 4 -0, 8 мг или 1 -2 дозы). - Фуросемид 20 -80 мг в/в
Лечение ОСН - Сидячее положение со спущенными ногами. - Увлажненный кислород 4 -6 л/минуту. - Ингаляция паров спирта. - Купирование «дыхательной паники» : морфин 0, 1% 1 мл в/в. - нитроглицерин сублигвально (0, 5 -1 мг) или в спрее (0, 4 -0, 8 мг или 1 -2 дозы). - Фуросемид 20 -80 мг в/в
 Клиника кардиогенного шока - Гипотензия, САД < 90 мм рт. ст. ; - ЧСС > 100 или < 40 в минуту, нитевидный пульс; - Одышка; - Холодный липкий пот, бледность, серый цианоз, «мраморный» рисунок кожи; - Возбуждение или нарушение сознания; - Глухие тоны сердца; - Олигурия.
Клиника кардиогенного шока - Гипотензия, САД < 90 мм рт. ст. ; - ЧСС > 100 или < 40 в минуту, нитевидный пульс; - Одышка; - Холодный липкий пот, бледность, серый цианоз, «мраморный» рисунок кожи; - Возбуждение или нарушение сознания; - Глухие тоны сердца; - Олигурия.
 Лечение кардиогенного шока v Положение лежа с приподнятым ножным концом. v Кислородотерапия. v Для устранения гиповолемии и при отсутствии признаков застоя: Na. Cl 0, 9% 200 -400 мл в/в струйно. v Вазопрессоры: Допамин, добутамин в/в капельно под контролем АД.
Лечение кардиогенного шока v Положение лежа с приподнятым ножным концом. v Кислородотерапия. v Для устранения гиповолемии и при отсутствии признаков застоя: Na. Cl 0, 9% 200 -400 мл в/в струйно. v Вазопрессоры: Допамин, добутамин в/в капельно под контролем АД.
 Лечение кардиогенного шока v Нитраты при отеке легких и АД >100 мм рт. ст. v Морфин для купирования болевого синдрома. v Рассмотреть возможность назначения дезагрегантов (АСК) и антикоагулянтов (гепарин, фраксипарин). v Постоянный контроль АД, ЧСС, диуреза.
Лечение кардиогенного шока v Нитраты при отеке легких и АД >100 мм рт. ст. v Морфин для купирования болевого синдрома. v Рассмотреть возможность назначения дезагрегантов (АСК) и антикоагулянтов (гепарин, фраксипарин). v Постоянный контроль АД, ЧСС, диуреза.
 Все больные с ОСН нуждаются в экстренной госпитализации в отделение интенсивной терапии или кардиореанимацию!!! Транспортировка больных с ОСН: сидячее положение со спущенными ногами. Транспортировка больных с кардиогенным шоком: горизонтальное положение.
Все больные с ОСН нуждаются в экстренной госпитализации в отделение интенсивной терапии или кардиореанимацию!!! Транспортировка больных с ОСН: сидячее положение со спущенными ногами. Транспортировка больных с кардиогенным шоком: горизонтальное положение.
 Спасибо за внимание!
Спасибо за внимание!

