Krovotechenie_modul_2014.ppt
- Количество слайдов: 136




 Акушерские кровотечения • Зав. кафедрой акушерства и гинекологии № 1, профессор Заболотнов Виталий Александрович
Акушерские кровотечения • Зав. кафедрой акушерства и гинекологии № 1, профессор Заболотнов Виталий Александрович
 Акушерские кровотечения: - среди причин материнской летальности составляют 20 -25% - составляют от 3 до 8% по отношению к общему числу родов - по данным ВОЗ от акушерских кровотечений в год погибает 500 тыс. женщин - Частота массивных кровотечений составляет 0, 1 -0, 2% по отношению к общему числу родов.
Акушерские кровотечения: - среди причин материнской летальности составляют 20 -25% - составляют от 3 до 8% по отношению к общему числу родов - по данным ВОЗ от акушерских кровотечений в год погибает 500 тыс. женщин - Частота массивных кровотечений составляет 0, 1 -0, 2% по отношению к общему числу родов.
 Причины летальности: - запоздалый неадекватный гемостаз; - неверная инфузионно-трансфузионная тактика; - нарушение этапности и последовательности акушерской помощи
Причины летальности: - запоздалый неадекватный гемостаз; - неверная инфузионно-трансфузионная тактика; - нарушение этапности и последовательности акушерской помощи
 В последние годы отмечается тенденция к снижению частоты гипотонических кровотечений в третьем периоде родов и раннем послеродовом периоде на фоне увеличения процента кровотечений, связанных с преждевременной отслойкой плаценты и развития синдрома ДВС. УЗИдиагностика позволяет в большинстве случаев своевременно выявлять предлежание плаценты.
В последние годы отмечается тенденция к снижению частоты гипотонических кровотечений в третьем периоде родов и раннем послеродовом периоде на фоне увеличения процента кровотечений, связанных с преждевременной отслойкой плаценты и развития синдрома ДВС. УЗИдиагностика позволяет в большинстве случаев своевременно выявлять предлежание плаценты.
 При кесаревом сечении наиболее частым осложнением являются кровотечения, частота которых в 4 раза выше, чем при самопроизвольных родах. (Серов, Чернуха, Visma-Lingman, Mac Kinnon, Steer)
При кесаревом сечении наиболее частым осложнением являются кровотечения, частота которых в 4 раза выше, чем при самопроизвольных родах. (Серов, Чернуха, Visma-Lingman, Mac Kinnon, Steer)
 При патологической кровопотере, не превышающей 1000 -1200 мл, включаются механизмы аутогемодилюции. При сохранённых адаптационных возможностях, такая кровопотеря может быть быстро компенсирована.
При патологической кровопотере, не превышающей 1000 -1200 мл, включаются механизмы аутогемодилюции. При сохранённых адаптационных возможностях, такая кровопотеря может быть быстро компенсирована.
 Основным результатом кровопотери, запускающим цепь патологических реакций, является остро развивающееся несоответствие между ОЦК и емкостью сосудистого русла, анемическая и циркуляторная форма гипоксии.
Основным результатом кровопотери, запускающим цепь патологических реакций, является остро развивающееся несоответствие между ОЦК и емкостью сосудистого русла, анемическая и циркуляторная форма гипоксии.
 Первичные функциональные сдвиги при кровопотере, направленные на компенсацию гиповолемии
Первичные функциональные сдвиги при кровопотере, направленные на компенсацию гиповолемии
 Первичные реакции организма на острую кровопотерю зависят от скорости, объема кровопотери и исходного состояния организма.
Первичные реакции организма на острую кровопотерю зависят от скорости, объема кровопотери и исходного состояния организма.
 Изменения в организме при кровопотере можно разделить на несколько стадий: - начальную, - стадию компенсации и - терминальную. В первых двух стадиях работают механизмы, способствующие в той или иной степени поддерживать гомеостаз. В случае срыва адаптационных возможностей возникает терминальная стадия.
Изменения в организме при кровопотере можно разделить на несколько стадий: - начальную, - стадию компенсации и - терминальную. В первых двух стадиях работают механизмы, способствующие в той или иной степени поддерживать гомеостаз. В случае срыва адаптационных возможностей возникает терминальная стадия.
 - Факторы, снижающие индивидуальную реакцию на кровопотерю: преэклампсия; анемия; гиповолемия; хроническое диссеминированное внутрисосудистое свертывание крови; врожденные нарушения системы гемостаза; дефицит массы тела; экстрагенитальные заболевания (пороки сердца, сердечная недостаточность); осложненный родовой акт; многоводие; многоплодие.
- Факторы, снижающие индивидуальную реакцию на кровопотерю: преэклампсия; анемия; гиповолемия; хроническое диссеминированное внутрисосудистое свертывание крови; врожденные нарушения системы гемостаза; дефицит массы тела; экстрагенитальные заболевания (пороки сердца, сердечная недостаточность); осложненный родовой акт; многоводие; многоплодие.
 При наличии фоновой патологии при беременности и в родах механизмы компенсации при кровотечении быстро истощаются. В результате нарастающего несоответствия ОЦК емкости сосудистого русла появляются признаки декомпенсированной кровопотери, т. е. геморрагического шока. Геморрагический шок – это полиорганная недостаточность возникающая вследствие массивной кровопотери.
При наличии фоновой патологии при беременности и в родах механизмы компенсации при кровотечении быстро истощаются. В результате нарастающего несоответствия ОЦК емкости сосудистого русла появляются признаки декомпенсированной кровопотери, т. е. геморрагического шока. Геморрагический шок – это полиорганная недостаточность возникающая вследствие массивной кровопотери.
 Несмотря на разнообразие предлагаемых методов для определения величины кровопотери, эту проблему нельзя считать окончательно решенной. Особенно сложно определить кровопотерю при кесаревом сечении.
Несмотря на разнообразие предлагаемых методов для определения величины кровопотери, эту проблему нельзя считать окончательно решенной. Особенно сложно определить кровопотерю при кесаревом сечении.
 • оценка кровопотери, как это ни печально, обычно занижена и часто составляет половину реальной кровопотери. Кровь смешивается с амниотической жидкостью и иногда с мочой. Она попадает на тампоны, полотенца и простыни, в лотки и на пол; • значимость конкретного объема кровопотери зависит от исходного уровня гемоглобина женщины. • При чаще всего применяемом в клинической практике визуальном методе определения кровопотери даже у опытных специалистов ошибка составляет до 30%.
• оценка кровопотери, как это ни печально, обычно занижена и часто составляет половину реальной кровопотери. Кровь смешивается с амниотической жидкостью и иногда с мочой. Она попадает на тампоны, полотенца и простыни, в лотки и на пол; • значимость конкретного объема кровопотери зависит от исходного уровня гемоглобина женщины. • При чаще всего применяемом в клинической практике визуальном методе определения кровопотери даже у опытных специалистов ошибка составляет до 30%.
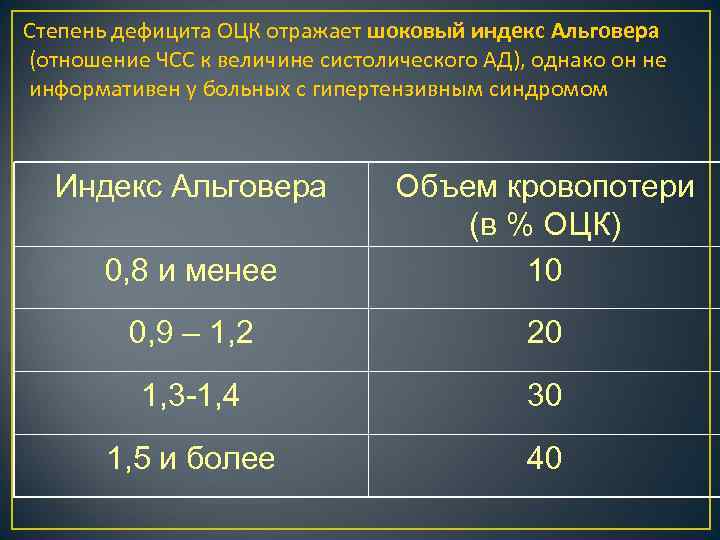 Степень дефицита ОЦК отражает шоковый индекс Альговера (отношение ЧСС к величине систолического АД), однако он не информативен у больных с гипертензивным синдромом Индекс Альговера 0, 8 и менее Объем кровопотери (в % ОЦК) 10 0, 9 – 1, 2 20 1, 3 -1, 4 30 1, 5 и более 40
Степень дефицита ОЦК отражает шоковый индекс Альговера (отношение ЧСС к величине систолического АД), однако он не информативен у больных с гипертензивным синдромом Индекс Альговера 0, 8 и менее Объем кровопотери (в % ОЦК) 10 0, 9 – 1, 2 20 1, 3 -1, 4 30 1, 5 и более 40
 Гравиметрический метод предусматривает взвешивание операционного материала (способ Либова): 1. Объем кровопотери = В/2 х 15% (при кровопотере < 1000 мл), где В – вес салфеток, 15% - величина ошибки на околоплодные воды. 2. Объем кровопотери = В/2 х 30% (при кровопотере > 1000 мл).
Гравиметрический метод предусматривает взвешивание операционного материала (способ Либова): 1. Объем кровопотери = В/2 х 15% (при кровопотере < 1000 мл), где В – вес салфеток, 15% - величина ошибки на околоплодные воды. 2. Объем кровопотери = В/2 х 30% (при кровопотере > 1000 мл).
 На показателях гематокрита основана формула Нельсона, данный метод эффективен на 96%, но информативен при гематокрите, определенном не ранее чем через 24 часа, кроме этого необходимо знать исходный гематокрит. Процентное отношение общего объема кровопотери рассчитывается следующим образом: 0, 036 х исходный объем крови Х гематокрит вес тела Где исходный объем = _______24_____ Х 100 крови (мл/кг) 0, 86 Х исходный гематокрит
На показателях гематокрита основана формула Нельсона, данный метод эффективен на 96%, но информативен при гематокрите, определенном не ранее чем через 24 часа, кроме этого необходимо знать исходный гематокрит. Процентное отношение общего объема кровопотери рассчитывается следующим образом: 0, 036 х исходный объем крови Х гематокрит вес тела Где исходный объем = _______24_____ Х 100 крови (мл/кг) 0, 86 Х исходный гематокрит
 Определение кровопотери по плотности крови и гематокриту Плотность крови (кг/мл) Гематокрит (л/л) Объем кровопотери (мл) 1057 -1054 0, 44 -0, 40 до 500 1053 -1050 0, 38 -0, 32 1000 1049 -1044 0, 30 -0, 22 1500 менее 1044 менее 0, 22 более 1500
Определение кровопотери по плотности крови и гематокриту Плотность крови (кг/мл) Гематокрит (л/л) Объем кровопотери (мл) 1057 -1054 0, 44 -0, 40 до 500 1053 -1050 0, 38 -0, 32 1000 1049 -1044 0, 30 -0, 22 1500 менее 1044 менее 0, 22 более 1500
 Самым объективным в нестоящее время считается радионуклидный способ оценки ОЦК, ошибка которого составляет 3 -5%, однако он представляет больше научный интерес.
Самым объективным в нестоящее время считается радионуклидный способ оценки ОЦК, ошибка которого составляет 3 -5%, однако он представляет больше научный интерес.
 Кровотечения, обусловленные беременностью - 1 половина беременности аборт; эктопическая беременность; трофобластическая болезнь; 2 половина беременности преждевременная отслойка нормально расположенной плаценты; - аномалии прикрепления и расположения плаценты; - разрыв матки;
Кровотечения, обусловленные беременностью - 1 половина беременности аборт; эктопическая беременность; трофобластическая болезнь; 2 половина беременности преждевременная отслойка нормально расположенной плаценты; - аномалии прикрепления и расположения плаценты; - разрыв матки;
 Кровотечения, обусловленные родами - 1 период родов ПОНРП; аномалии прикрепления и расположения плаценты; разрыв матки; разрыв шейки матки 2 период родов ПОНРП; разрыв матки 3 период родов патология прикрепления плаценты травмы мягких родовых путей; задержка, ущемление последа в матке;
Кровотечения, обусловленные родами - 1 период родов ПОНРП; аномалии прикрепления и расположения плаценты; разрыв матки; разрыв шейки матки 2 период родов ПОНРП; разрыв матки 3 период родов патология прикрепления плаценты травмы мягких родовых путей; задержка, ущемление последа в матке;
 Объем физиологической кровопотери в родах составляет не более 0, 5% от массы тела, но не более 500 мл.
Объем физиологической кровопотери в родах составляет не более 0, 5% от массы тела, но не более 500 мл.

 Внематочная беременность
Внематочная беременность
 Виды эктопической беременности
Виды эктопической беременности
 Факторы риска внематочной беременности • • • ВЗМП в анамнезе (диагноз должен быть подтверждён при лапароскопии). Внематочная беременность в анамнезе Наступление беременности на фоне ВМК Операции на маточных трубах по поводу бесплодия в анамнезе. Генитальный инфантилизм
Факторы риска внематочной беременности • • • ВЗМП в анамнезе (диагноз должен быть подтверждён при лапароскопии). Внематочная беременность в анамнезе Наступление беременности на фоне ВМК Операции на маточных трубах по поводу бесплодия в анамнезе. Генитальный инфантилизм
 Диагностические признаки различных форм трубной беременности
Диагностические признаки различных форм трубной беременности



 Лапароскопическая линейная сальпинготомия при внематочной беременности
Лапароскопическая линейная сальпинготомия при внематочной беременности

 Преждевременная отслойка нормально расположенной плаценты
Преждевременная отслойка нормально расположенной плаценты
 Шифры МКХ-10 • Преждевременное отслоение (отторжение плаценты) (О 45) • Преждевременное отслоение плаценты с нарушением свёртывания крови (О 45. 0) • Другое преждевременное отслоение плаценты (О 45. 8) • Преждевременное отслоение плаценты не уточнённое (О 45. 9)
Шифры МКХ-10 • Преждевременное отслоение (отторжение плаценты) (О 45) • Преждевременное отслоение плаценты с нарушением свёртывания крови (О 45. 0) • Другое преждевременное отслоение плаценты (О 45. 8) • Преждевременное отслоение плаценты не уточнённое (О 45. 9)
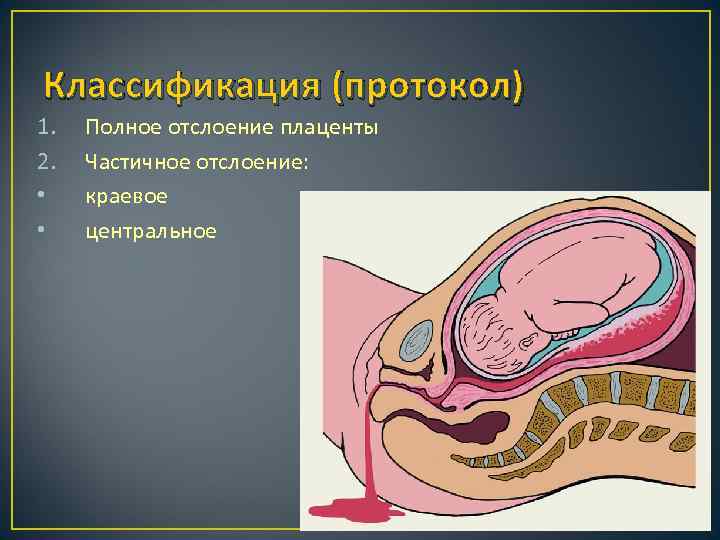 Классификация (протокол) 1. 2. • • Полное отслоение плаценты Частичное отслоение: краевое центральное
Классификация (протокол) 1. 2. • • Полное отслоение плаценты Частичное отслоение: краевое центральное
 Диагностика дородовых кровотечений Присутствующие симптомы, другие симптомы и признаки, типично присутствующие Кровотечение после 22 недели беременности (кровь может накапливаться в матке) Перемежающаяся или постоянная боль в животе Иногда присутствующие симптомы и признаки Напряженная / болезненная матка Снижение / отсутствие движений плода Дистресс плода или отсутствие сердечных тонов плода Шок Вероятный диагноз Преждевременная отслойка нормально расположенной плаценты
Диагностика дородовых кровотечений Присутствующие симптомы, другие симптомы и признаки, типично присутствующие Кровотечение после 22 недели беременности (кровь может накапливаться в матке) Перемежающаяся или постоянная боль в животе Иногда присутствующие симптомы и признаки Напряженная / болезненная матка Снижение / отсутствие движений плода Дистресс плода или отсутствие сердечных тонов плода Шок Вероятный диагноз Преждевременная отслойка нормально расположенной плаценты
 Преждевременная отслойка нормально расположенной плаценты • Оцените свертываемость крови, используя прикроватный тест на свертываемость. Если тест на свертываемость показывает задержку образования сгустка более 7 минут или образовывается мягкий, легко рвущийся распадающийся сгусток, предположите коагулопатию. • При необходимости перелейте кровь, предпочтительно недавно заготовленную. • Если кровотечение тяжелое сильное (явное или скрытое), ускорьте родоразрешение настолько, насколько возможно: • если шейка матки полностью раскрыта, проведите родоразрешение посредством вакуум экстракции ; • если вагинальное родоразрешение не возможно осуществить, произведите кесарево сечение.
Преждевременная отслойка нормально расположенной плаценты • Оцените свертываемость крови, используя прикроватный тест на свертываемость. Если тест на свертываемость показывает задержку образования сгустка более 7 минут или образовывается мягкий, легко рвущийся распадающийся сгусток, предположите коагулопатию. • При необходимости перелейте кровь, предпочтительно недавно заготовленную. • Если кровотечение тяжелое сильное (явное или скрытое), ускорьте родоразрешение настолько, насколько возможно: • если шейка матки полностью раскрыта, проведите родоразрешение посредством вакуум экстракции ; • если вагинальное родоразрешение не возможно осуществить, произведите кесарево сечение.
 ПОНРП • Необоснованно запоздалое родоразрешение приводит к гибели плода, развитию матки Кувелера, массивной кровопотере, геморрагическому шоку, ДВС-синдрому, потери репродуктивной функции
ПОНРП • Необоснованно запоздалое родоразрешение приводит к гибели плода, развитию матки Кувелера, массивной кровопотере, геморрагическому шоку, ДВС-синдрому, потери репродуктивной функции



 Преждевременная отслойка нормально расположенной плаценты При каждом случае отслойки нормально расположенной плаценты будьте готовы к послеродовому кровотечению!
Преждевременная отслойка нормально расположенной плаценты При каждом случае отслойки нормально расположенной плаценты будьте готовы к послеродовому кровотечению!

 Предлежание плаценты
Предлежание плаценты



 Присутствующие симптомы, другие симптомы и признаки, типично присутствующие • Кровотечения после 22 недели беременности • На фоне невыраженного болевого синдрома или его отсутствия Иногда присутствующие симптомы и признаки Шок Кровотечение может появляется после полового сношения Расслабленная матка Плод не находится не в тазу / нижний полюс матки при ощупывании пустой Нормальное состояние плода Вероятный диагноз Предлежание плаценты
Присутствующие симптомы, другие симптомы и признаки, типично присутствующие • Кровотечения после 22 недели беременности • На фоне невыраженного болевого синдрома или его отсутствия Иногда присутствующие симптомы и признаки Шок Кровотечение может появляется после полового сношения Расслабленная матка Плод не находится не в тазу / нижний полюс матки при ощупывании пустой Нормальное состояние плода Вероятный диагноз Предлежание плаценты
 Предлежание плаценты Подтверждение диагноза: • Если может быть проведено надежное ультразвуковое исследование, определите местонахождение плаценты. Если предлежание плаценты подтвердится и плод доношенный, планируйте родоразрешение. • Если проведение ультразвукового исследования невозможно, или его результат не достоверен, и срок беременности меньше 37 недель, ведите женщину, как с предлежанием плаценты до срока 37 недель.
Предлежание плаценты Подтверждение диагноза: • Если может быть проведено надежное ультразвуковое исследование, определите местонахождение плаценты. Если предлежание плаценты подтвердится и плод доношенный, планируйте родоразрешение. • Если проведение ультразвукового исследования невозможно, или его результат не достоверен, и срок беременности меньше 37 недель, ведите женщину, как с предлежанием плаценты до срока 37 недель.
 Предлежание плаценты
Предлежание плаценты
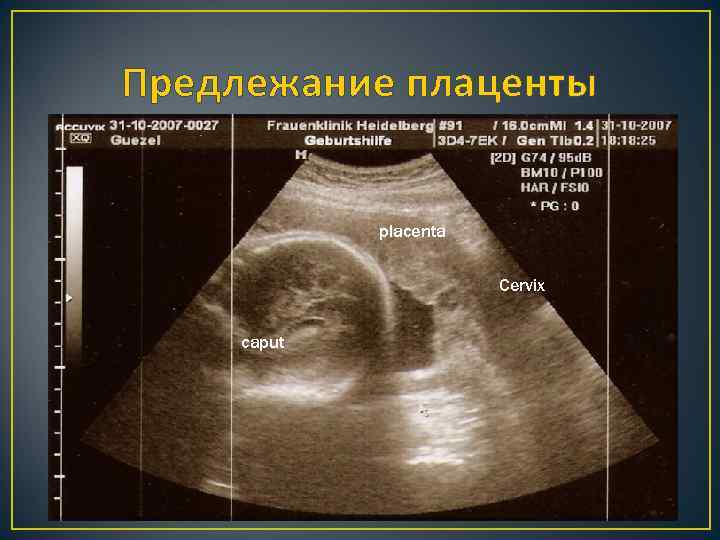 Предлежание плаценты placenta Cervix caput
Предлежание плаценты placenta Cervix caput
 Предлежание плаценты Cervix placenta caput
Предлежание плаценты Cervix placenta caput

 Предлежание плаценты У женщин с предлежанием плаценты высок риск развития послеродовых кровотечений и приращение плаценты - распространенная находка на в месте рубца, оставшегося от предыдущего кесарева сечения. Если произведено кесарево сечение и имеется кровотечение из места прикрепления плаценты: • наложите на кровоточащее место швы; • перелейте 20 ЕД окситоцина в 1 л в/в раствора (в физиологическом растворе или лактате Рингера) в/в со скоростью 60 капель в минуту. • Если кровотечение происходит в послеродовом периоде, начните соответствующие мероприятия. Они могут включать перевязку артерий или гистерэктомию.
Предлежание плаценты У женщин с предлежанием плаценты высок риск развития послеродовых кровотечений и приращение плаценты - распространенная находка на в месте рубца, оставшегося от предыдущего кесарева сечения. Если произведено кесарево сечение и имеется кровотечение из места прикрепления плаценты: • наложите на кровоточащее место швы; • перелейте 20 ЕД окситоцина в 1 л в/в раствора (в физиологическом растворе или лактате Рингера) в/в со скоростью 60 капель в минуту. • Если кровотечение происходит в послеродовом периоде, начните соответствующие мероприятия. Они могут включать перевязку артерий или гистерэктомию.
 Разрыв матки Кровотечение при разрыве матки может проявиться влагалищным кровотечением, если головка плода не опустилась в таз. Если предлежащая часть образует с малым тазом достаточно тесный пояс соприкосновения, то кровотечение м. б. незначительным, а кровь изливается в брюшную полость. Разрыв нижнего сегмента матки внутри широкой связки, чаще всего, не приведет к излитию крови в брюшную полость.
Разрыв матки Кровотечение при разрыве матки может проявиться влагалищным кровотечением, если головка плода не опустилась в таз. Если предлежащая часть образует с малым тазом достаточно тесный пояс соприкосновения, то кровотечение м. б. незначительным, а кровь изливается в брюшную полость. Разрыв нижнего сегмента матки внутри широкой связки, чаще всего, не приведет к излитию крови в брюшную полость.


 Присутствующие симптомы, другие симптомы и признаки, типично присутствующие Иногда присутствующие симптомы и признаки Вероятный диагноз Кровотечение Шок Разрыв матки (внутрибрюшное и/или Вздутие живота / влагалищное) свободная жидкость в брюшной полости Сильная боль в Ненормальные контуры животе (может матки уменьшиться после Болезненность живота разрыва матки) Легкая пальпация частей плода Отсутствие движений плода и сердечных тонов. Учащенный пульс матери
Присутствующие симптомы, другие симптомы и признаки, типично присутствующие Иногда присутствующие симптомы и признаки Вероятный диагноз Кровотечение Шок Разрыв матки (внутрибрюшное и/или Вздутие живота / влагалищное) свободная жидкость в брюшной полости Сильная боль в Ненормальные контуры животе (может матки уменьшиться после Болезненность живота разрыва матки) Легкая пальпация частей плода Отсутствие движений плода и сердечных тонов. Учащенный пульс матери
 Разрыв матки • Гематома в области широкой связки матки: • Восстановите ОЦК в/в переливанием растворов (физиологическим раствором или лактатом Рингера) до начала операции. • После стабилизации состояния, немедленно произведите кесарево сечение, извлеките ребенка и удалите плаценту. • Если матка может быть восстановлена с меньшим оперативным риском, чем при проведении гистерэктомии, и на краях разрывов нет следов некроза, восстановите целостность матки. Это потребует меньше времени и приведет к меньшей кровопотере, чем проведение гистерэктомии. • Ввиду того, что это повышается риск разрыва матки при последующих беременностях, после того, как минует опасность, необходимо обсудить с женщиной выбор метода постоянной контрацепции. • Если матка не может быть восстановлена, произведите субтотальную гистерэктомию. Если разрывы простираются на шейку матки и влагалище, должна быть произведена тотальная гистерэктомия.
Разрыв матки • Гематома в области широкой связки матки: • Восстановите ОЦК в/в переливанием растворов (физиологическим раствором или лактатом Рингера) до начала операции. • После стабилизации состояния, немедленно произведите кесарево сечение, извлеките ребенка и удалите плаценту. • Если матка может быть восстановлена с меньшим оперативным риском, чем при проведении гистерэктомии, и на краях разрывов нет следов некроза, восстановите целостность матки. Это потребует меньше времени и приведет к меньшей кровопотере, чем проведение гистерэктомии. • Ввиду того, что это повышается риск разрыва матки при последующих беременностях, после того, как минует опасность, необходимо обсудить с женщиной выбор метода постоянной контрацепции. • Если матка не может быть восстановлена, произведите субтотальную гистерэктомию. Если разрывы простираются на шейку матки и влагалище, должна быть произведена тотальная гистерэктомия.
 Маточно-плацентарные изменения • • “Миотампонада”: констрикции и ретракции мышечных волокон; скручивание и перегибание венозных стволов; сокращение и втягивание спиральных артерий; “Тромботампонада”: отслойка плаценты; выработка тромбопластина; интенсивное местное образование тромбов.
Маточно-плацентарные изменения • • “Миотампонада”: констрикции и ретракции мышечных волокон; скручивание и перегибание венозных стволов; сокращение и втягивание спиральных артерий; “Тромботампонада”: отслойка плаценты; выработка тромбопластина; интенсивное местное образование тромбов.
 Скорость образования тромбов на органном уровне Показатели Норма Патология В период отделения 23, 2 ± 1, 4 с последа 39, 1 ± 2, 9 с Вслед за отделившимся последом 38, 7 ± 6, 1 с 21, 0 ± 1, 3 с
Скорость образования тромбов на органном уровне Показатели Норма Патология В период отделения 23, 2 ± 1, 4 с последа 39, 1 ± 2, 9 с Вслед за отделившимся последом 38, 7 ± 6, 1 с 21, 0 ± 1, 3 с
 Послеродовые кровотечения • Послеродовое кровотечение (ПРК) - это потеря крови из половых путей > 0, 5% массы тела после рождения ребенка. • Первичное (раннее) послеродовое кровотечение - все случаи кровотечений в течении 24 часов после родов. • Вторичное (позднее) послеродовое кровотечение - все случаи кровотечений, которые могут наблюдаться от 24 часов до 6 недель после родов.
Послеродовые кровотечения • Послеродовое кровотечение (ПРК) - это потеря крови из половых путей > 0, 5% массы тела после рождения ребенка. • Первичное (раннее) послеродовое кровотечение - все случаи кровотечений в течении 24 часов после родов. • Вторичное (позднее) послеродовое кровотечение - все случаи кровотечений, которые могут наблюдаться от 24 часов до 6 недель после родов.
 Задержка отделения плаценты • Если отсутствует значительная кровопотеря и в течение 30 минут отсутствуют признаки отделения плаценты необходимо провести операцию ручного отделения плаценты и выделения последа
Задержка отделения плаценты • Если отсутствует значительная кровопотеря и в течение 30 минут отсутствуют признаки отделения плаценты необходимо провести операцию ручного отделения плаценты и выделения последа
 Виды патологического прикрепления плаценты
Виды патологического прикрепления плаценты
 Plazenta accreta
Plazenta accreta
 Послеродовые кровотечения Даже у здоровых, не анемичных женщин, без анемии может произойти катастрофическая кровопотеря. Кровотечение может медленно продолжаться несколько часов, и это состояние может оставаться незамеченным, пока женщина внезапно не окажется в состоянии шока. Продолжающееся медленное кровотечение или внезапное кровотечение требует неотложных мероприятий; вмешательство необходимо проводить немедленно и очень активно.
Послеродовые кровотечения Даже у здоровых, не анемичных женщин, без анемии может произойти катастрофическая кровопотеря. Кровотечение может медленно продолжаться несколько часов, и это состояние может оставаться незамеченным, пока женщина внезапно не окажется в состоянии шока. Продолжающееся медленное кровотечение или внезапное кровотечение требует неотложных мероприятий; вмешательство необходимо проводить немедленно и очень активно.
 Послеродовые кровотечения Продолжающееся медленное кровотечение или внезапное кровотечение требует неотложных мероприятий; вмешательство необходимо проводить немедленно и очень активно.
Послеродовые кровотечения Продолжающееся медленное кровотечение или внезапное кровотечение требует неотложных мероприятий; вмешательство необходимо проводить немедленно и очень активно.
 Послеродовые кровотечения • Наружный массаж матки (через переднюю брюшную стенку • Введите в/в метилэргометрин 1, 0 и начать в/в инфузию 10 ЕД окситоцина на физ. растворе. • Катетеризируйте мочевой пузырь. • Начните в/в переливания растворов. • Обследуйте шейку матки, влагалище и промежность на наличие разрывов. • Ручное обследование матки
Послеродовые кровотечения • Наружный массаж матки (через переднюю брюшную стенку • Введите в/в метилэргометрин 1, 0 и начать в/в инфузию 10 ЕД окситоцина на физ. растворе. • Катетеризируйте мочевой пузырь. • Начните в/в переливания растворов. • Обследуйте шейку матки, влагалище и промежность на наличие разрывов. • Ручное обследование матки
 Операция ручного отделения плаценты, выделения последа В настоящее время широко используется для профилактики ранних ПРК и борьбы с ними мизопростол в дозировке 6001000 мкг ректально. Одновременно проводится инфузионная терапия в две или три вены.
Операция ручного отделения плаценты, выделения последа В настоящее время широко используется для профилактики ранних ПРК и борьбы с ними мизопростол в дозировке 6001000 мкг ректально. Одновременно проводится инфузионная терапия в две или три вены.
 Послеродовые кровотечения Можно также пережать аорту: • примените нисходящее сдавление сложенным кулаком брюшной аорты прямо через брюшную стенку: • точка надавливания находится прямо над пупком и немного левее; • пульсация аорты может быть легко определена через переднюю брюшную стенку в раннем послеродовом периоде; . • другой рукой пальпируйте пульс на бедренной артерии для оценки полноты сдавления: • если пульс прощупывается при сдавливании, давление, оказываемое кулаком - недостаточное; • если пульс не прощупывается, давление, оказываемое кулаком достаточное; • продолжайте сдавление, пока кровотечение не станет управляемым.
Послеродовые кровотечения Можно также пережать аорту: • примените нисходящее сдавление сложенным кулаком брюшной аорты прямо через брюшную стенку: • точка надавливания находится прямо над пупком и немного левее; • пульсация аорты может быть легко определена через переднюю брюшную стенку в раннем послеродовом периоде; . • другой рукой пальпируйте пульс на бедренной артерии для оценки полноты сдавления: • если пульс прощупывается при сдавливании, давление, оказываемое кулаком - недостаточное; • если пульс не прощупывается, давление, оказываемое кулаком достаточное; • продолжайте сдавление, пока кровотечение не станет управляемым.
 Сдавление брюшной аорты и определение пульса на бедренной артерии
Сдавление брюшной аорты и определение пульса на бедренной артерии
 В-Lynch для остановки послеродового гипотонического кровотечения при кесаревом сечении предложил хирургический метод, суть которого сводится к прошиванию передней и задней стенок матки викрилом или дексоном от нижнего сегмента до дна матки. Обязательным условием является разрез в нижнем сегменте матки. Преимущество данной методики – возможность избежать перевязки магистральных сосудов матки и сохранить репродуктивную функцию. Методика В-Lynch
В-Lynch для остановки послеродового гипотонического кровотечения при кесаревом сечении предложил хирургический метод, суть которого сводится к прошиванию передней и задней стенок матки викрилом или дексоном от нижнего сегмента до дна матки. Обязательным условием является разрез в нижнем сегменте матки. Преимущество данной методики – возможность избежать перевязки магистральных сосудов матки и сохранить репродуктивную функцию. Методика В-Lynch


 Эмболизация маточных артерий (ЭМА), как метод лечения послеродовых и послеоперационных кровотечений широко применяется с 1979 года. Используются либо катетеры 4 F или 5 F, либо коаксиальные системы с микрокатетером. Чаще ЭМА выполняется с использованием доступа через правую бедренную артерию, хотя некоторые хирурги используют двусторонний доступ с перекрещивающимися катетерами. Обычно в качестве эмболизирующего агента используются поливиниловые спиртовые частички (PVA), которые производятся несколькими компаниями и имеют широкий диапазон размеров. Чаще всего применяют частицы размером 355 -500 микрон и 500 -700 микрон, хотя могут быть применены и частицы размером 150 -300 микрометров. В качестве альтернативы некоторые хирурги, особенно в Японии, используют желатиновую пену - Gelfoam (Gelfoam t Pharmacia & Upjohn Co. , Kalamazoo, Michigan). Успешные результаты получены как применении закупоривающего агента Gelfoam, действующего временно, так и применении PVA. Был разработан также новый эмболизирующий агент - покрытые желатином трис-акриловые микросферы (Embospheres, Biosphere Medical, Rockland, MA).
Эмболизация маточных артерий (ЭМА), как метод лечения послеродовых и послеоперационных кровотечений широко применяется с 1979 года. Используются либо катетеры 4 F или 5 F, либо коаксиальные системы с микрокатетером. Чаще ЭМА выполняется с использованием доступа через правую бедренную артерию, хотя некоторые хирурги используют двусторонний доступ с перекрещивающимися катетерами. Обычно в качестве эмболизирующего агента используются поливиниловые спиртовые частички (PVA), которые производятся несколькими компаниями и имеют широкий диапазон размеров. Чаще всего применяют частицы размером 355 -500 микрон и 500 -700 микрон, хотя могут быть применены и частицы размером 150 -300 микрометров. В качестве альтернативы некоторые хирурги, особенно в Японии, используют желатиновую пену - Gelfoam (Gelfoam t Pharmacia & Upjohn Co. , Kalamazoo, Michigan). Успешные результаты получены как применении закупоривающего агента Gelfoam, действующего временно, так и применении PVA. Был разработан также новый эмболизирующий агент - покрытые желатином трис-акриловые микросферы (Embospheres, Biosphere Medical, Rockland, MA).
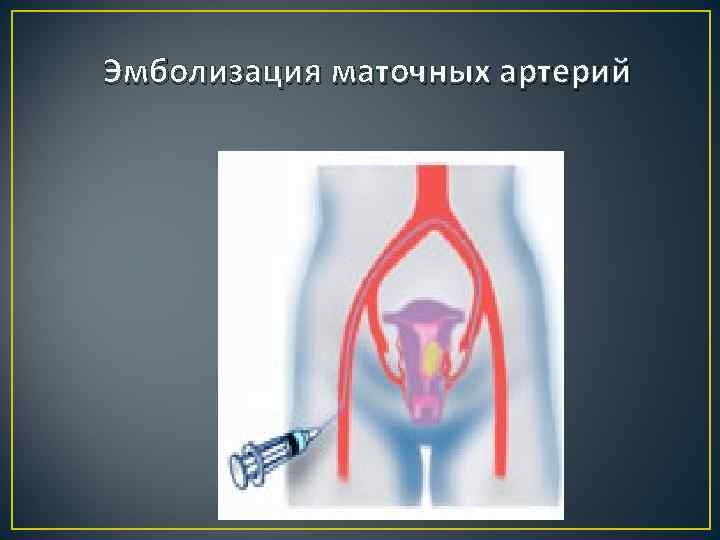 Эмболизация маточных артерий
Эмболизация маточных артерий


 Эмболия околоплодными водами
Эмболия околоплодными водами

 Лечение ЭОВ • • • Срочное родоразрешение Лечение кардио-пульмонального шока Коррекция коагулопатии При кровотечении хирургическое вмешательство Профилактика и лечение полиорганной недостаточности
Лечение ЭОВ • • • Срочное родоразрешение Лечение кардио-пульмонального шока Коррекция коагулопатии При кровотечении хирургическое вмешательство Профилактика и лечение полиорганной недостаточности
 Критерии эффективности терапии при ЭОВ • • • Повышение сердечного выброса Ликвидация артериальной гипотонии Восстановление диуреза 30 мл/час Нормализация показателей гемостаза Уменьшение признаков дыхательной недостаточности Устранение признаков периферической вазоконстрикции
Критерии эффективности терапии при ЭОВ • • • Повышение сердечного выброса Ликвидация артериальной гипотонии Восстановление диуреза 30 мл/час Нормализация показателей гемостаза Уменьшение признаков дыхательной недостаточности Устранение признаков периферической вазоконстрикции
 Эмболия околоплодными водами • Дофамин – 5 -10 мкг/кг/мин • Добутамин сутутамин - 5 -25 мкг/кг/мин • Дофамин – 2 -5 мкг/кг/мин +добутамин сутутамин - 10 мкг/кг/мин • Преднизолон - 300 -400 мг • Гидрокортизон – 1000 -1500 мг
Эмболия околоплодными водами • Дофамин – 5 -10 мкг/кг/мин • Добутамин сутутамин - 5 -25 мкг/кг/мин • Дофамин – 2 -5 мкг/кг/мин +добутамин сутутамин - 10 мкг/кг/мин • Преднизолон - 300 -400 мг • Гидрокортизон – 1000 -1500 мг











 ГЕМОРРАГИЧЕСКИЙ ШОК
ГЕМОРРАГИЧЕСКИЙ ШОК
 Система макро – и микро циркуляции крови представлена следующим образом • Сердечный насос – двигатель циркуляции; • Сосуды – буферы или артерии, выполняющие пассивную транспортную функцию между насосом и системой микро циркуляцией; • Сосуды – емкости или вены, выполняют активную транспортную функцию, поскольку способны изменять свой объем в десятки раз и этим регулировать венозный возврат; • Сосуды – сопротивления (распределение артериолы и венулы, регулирующие кровоток через капилляррон – распределяя сердечный выброс; • Сосуды – обмена – капилляры; • Сосуды – шунты артериовенозные анастомозы, сокращают кровоток через капилляры. • Три первые образуют систему макроциркуляции, три вторые – микроциркуляции.
Система макро – и микро циркуляции крови представлена следующим образом • Сердечный насос – двигатель циркуляции; • Сосуды – буферы или артерии, выполняющие пассивную транспортную функцию между насосом и системой микро циркуляцией; • Сосуды – емкости или вены, выполняют активную транспортную функцию, поскольку способны изменять свой объем в десятки раз и этим регулировать венозный возврат; • Сосуды – сопротивления (распределение артериолы и венулы, регулирующие кровоток через капилляррон – распределяя сердечный выброс; • Сосуды – обмена – капилляры; • Сосуды – шунты артериовенозные анастомозы, сокращают кровоток через капилляры. • Три первые образуют систему макроциркуляции, три вторые – микроциркуляции.
 В зависимости от конституции нормальная величина объема крови составляет (в % от массы тела) • Нормостеники - 6, 5; Астеники - 6, 0; Пикмики - 5, 5; Атлеты - 7, 0 • Любые расстройства кровообращения можно связать с функциональной недостаточностью сердечного насоса, если считать главным показателем сердечный выброс.
В зависимости от конституции нормальная величина объема крови составляет (в % от массы тела) • Нормостеники - 6, 5; Астеники - 6, 0; Пикмики - 5, 5; Атлеты - 7, 0 • Любые расстройства кровообращения можно связать с функциональной недостаточностью сердечного насоса, если считать главным показателем сердечный выброс.
 Нарушение кровотока при всех критических состояниях проходят четыре этапа I этап. Нарушение реологических свойств крови. II этап. Секвестрация крови. Возникают три явления: Ишемия ткани Оседание фибрина на агрегатах эритроцитов. Агрегаты эритроцитов выключают капилляры из общего кровотока – наступает секвестрация. • III этап. Гиповолемия. Генерализованное поражение системы микроциркуляции. • IV этап. Генерализованное поражение циркуляции и метаболизма. • Простейшие критерии расстройства микроциркуляции: диурез менее 0, 5 мл. /мин, градиент температуры между кожей и прямой кишкой более 4 С 0, наличие метаболического ацидоза и снижение артериовенозного различия кислорода • • •
Нарушение кровотока при всех критических состояниях проходят четыре этапа I этап. Нарушение реологических свойств крови. II этап. Секвестрация крови. Возникают три явления: Ишемия ткани Оседание фибрина на агрегатах эритроцитов. Агрегаты эритроцитов выключают капилляры из общего кровотока – наступает секвестрация. • III этап. Гиповолемия. Генерализованное поражение системы микроциркуляции. • IV этап. Генерализованное поражение циркуляции и метаболизма. • Простейшие критерии расстройства микроциркуляции: диурез менее 0, 5 мл. /мин, градиент температуры между кожей и прямой кишкой более 4 С 0, наличие метаболического ацидоза и снижение артериовенозного различия кислорода • • •
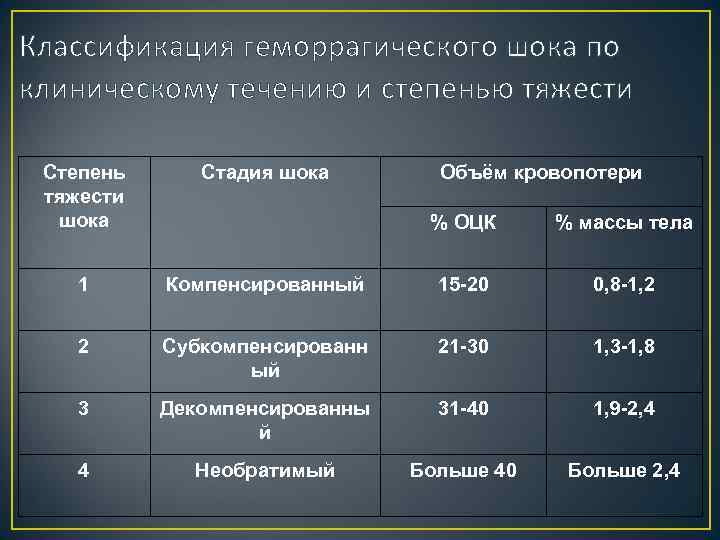 Классификация геморрагического шока по клиническому течению и степенью тяжести Степень тяжести шока Стадия шока 1 Объём кровопотери % ОЦК % массы тела Компенсированный 15 -20 0, 8 -1, 2 2 Субкомпенсированн ый 21 -30 1, 3 -1, 8 3 Декомпенсированны й 31 -40 1, 9 -2, 4 4 Необратимый Больше 40 Больше 2, 4
Классификация геморрагического шока по клиническому течению и степенью тяжести Степень тяжести шока Стадия шока 1 Объём кровопотери % ОЦК % массы тела Компенсированный 15 -20 0, 8 -1, 2 2 Субкомпенсированн ый 21 -30 1, 3 -1, 8 3 Декомпенсированны й 31 -40 1, 9 -2, 4 4 Необратимый Больше 40 Больше 2, 4
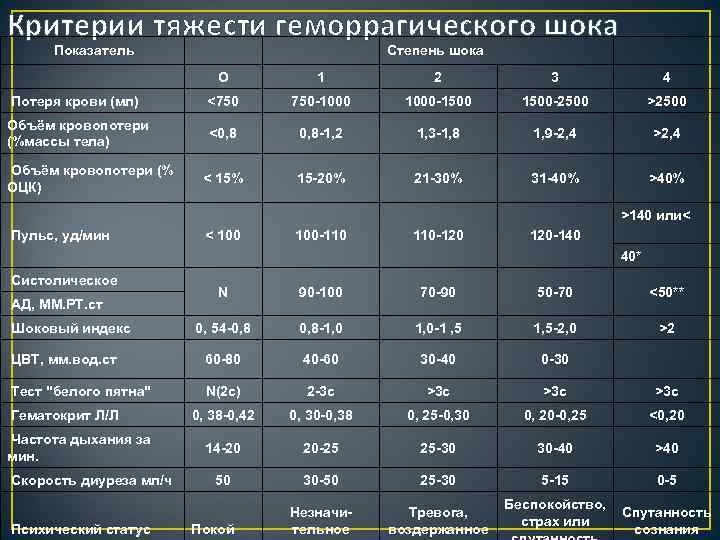 Критерии тяжести геморрагического шока Показатель Степень шока О 1 2 3 4 Потеря крови (мл) <750 750 -1000 -1500 -2500 >2500 Объём кровопотери (%массы тела) <0, 8 -1, 2 1, 3 -1, 8 1, 9 -2, 4 >2, 4 < 15% 15 -20% 21 -30% 31 -40% >40% Объём кровопотери (% ОЦК) >140 или< Пульс, уд/мин < 100 -110 110 -120 120 -140 40* Систолическое N 90 -100 70 -90 50 -70 <50** 0, 54 -0, 8 -1, 0 -1 , 5 1, 5 -2, 0 >2 ЦВТ, мм. вод. ст 60 -80 40 -60 30 -40 0 -30 Тест "белого пятна" N(2 c) 2 -3 с >3 с >3 с 0, 38 -0, 42 0, 30 -0, 38 0, 25 -0, 30 0, 20 -0, 25 <0, 20 14 -20 20 -25 25 -30 30 -40 >40 50 30 -50 25 -30 5 -15 0 -5 Незначительное Тревога, воздержанное АД, ММ. РТ. ст Шоковый индекс Гематокрит Л/Л Частота дыхания за мин. Скорость диуреза мл/ч Психический статус Покой Беспокойство, страх или Спутанность сознания
Критерии тяжести геморрагического шока Показатель Степень шока О 1 2 3 4 Потеря крови (мл) <750 750 -1000 -1500 -2500 >2500 Объём кровопотери (%массы тела) <0, 8 -1, 2 1, 3 -1, 8 1, 9 -2, 4 >2, 4 < 15% 15 -20% 21 -30% 31 -40% >40% Объём кровопотери (% ОЦК) >140 или< Пульс, уд/мин < 100 -110 110 -120 120 -140 40* Систолическое N 90 -100 70 -90 50 -70 <50** 0, 54 -0, 8 -1, 0 -1 , 5 1, 5 -2, 0 >2 ЦВТ, мм. вод. ст 60 -80 40 -60 30 -40 0 -30 Тест "белого пятна" N(2 c) 2 -3 с >3 с >3 с 0, 38 -0, 42 0, 30 -0, 38 0, 25 -0, 30 0, 20 -0, 25 <0, 20 14 -20 20 -25 25 -30 30 -40 >40 50 30 -50 25 -30 5 -15 0 -5 Незначительное Тревога, воздержанное АД, ММ. РТ. ст Шоковый индекс Гематокрит Л/Л Частота дыхания за мин. Скорость диуреза мл/ч Психический статус Покой Беспокойство, страх или Спутанность сознания
 Артериальная гипотензия считается поздним и не надежным клиническим симптомом акушерского геморрагического шока
Артериальная гипотензия считается поздним и не надежным клиническим симптомом акушерского геморрагического шока
 Общие принципы лечения острой кровопотери • 1. Немедленная остановка кровотечения консервативными или хирургическими методами в зависимости от причины развития кровотечения (см. протокол «Акушерские кровотечения» ). • 2. Восстановление ОЦК. • 3. Обеспечение адекватного газообмена. • 4. Лечение органической дисфункции и профилактика полиорганной недостаточности. • 5. Коррекция метаболических нарушений.
Общие принципы лечения острой кровопотери • 1. Немедленная остановка кровотечения консервативными или хирургическими методами в зависимости от причины развития кровотечения (см. протокол «Акушерские кровотечения» ). • 2. Восстановление ОЦК. • 3. Обеспечение адекватного газообмена. • 4. Лечение органической дисфункции и профилактика полиорганной недостаточности. • 5. Коррекция метаболических нарушений.
 Первоочередные действия n n n Оценивают важные функции (пульс, артериальное давление, частоту и характер дыхания, психический статус) ЖИЗНЕННО ВАЖНО: оказание срочной медицинской помощи Сообщают ответственному дежурному акушеру-гинекологу или заместителю главного врача по лечебной работе
Первоочередные действия n n n Оценивают важные функции (пульс, артериальное давление, частоту и характер дыхания, психический статус) ЖИЗНЕННО ВАЖНО: оказание срочной медицинской помощи Сообщают ответственному дежурному акушеру-гинекологу или заместителю главного врача по лечебной работе
 ШОК n n n n Вена –V трансфузии превышает кровопотерю в 3 раза Согреть женщину Поднять ноги Контроль жизненно важных функций каждые 15 минут Катетеризация мочевого пузыря Кислород 6 -8 л/мин Прикраватный тест на свёртываемость
ШОК n n n n Вена –V трансфузии превышает кровопотерю в 3 раза Согреть женщину Поднять ноги Контроль жизненно важных функций каждые 15 минут Катетеризация мочевого пузыря Кислород 6 -8 л/мин Прикраватный тест на свёртываемость
 Инфузионно-трансфузионная терапия акушерской кровопотери Объём кровопотери Деф. ОЦК % от массы тела Кровопотер я (мл) Общий объём трансфузии Инфузионно трансфузионные среды Криста ллоиды Коллоиды Рефорт ан, гелофу зин Св. замор. плазма Эр. масса тромбо концен трат Альбум ин (1020%) 10 -20% 1, 0 -1, 5% 500, 0 -1000, 0 200 -300 (до 2, 5 л) 10 -15 мл/кг 10 мл/кг 20 -30% 1, 5 -2, 0% 1000, 01500, 0 200 (до 3 л) 10 мл/кг 5 -10 мл/кг 30 -40% 2, 0 -2, 5% 1500, 02000, 0 180 (до 4 л) 7 мл/кг 10 -15 мл/кг 200 мл 10 -20 мл/кг 40 -70% 2, 5 -3, 6% 2000, 03000, 0 170 (до 5 л) 7 мл/кг 10 -15 мл/кг 15 -20 мл/кг 200 мл 30 мл/кг Более 70% Более 150 (более 6 л) До 10 До 20 Более 5 мл/кг 4 -10 ед.
Инфузионно-трансфузионная терапия акушерской кровопотери Объём кровопотери Деф. ОЦК % от массы тела Кровопотер я (мл) Общий объём трансфузии Инфузионно трансфузионные среды Криста ллоиды Коллоиды Рефорт ан, гелофу зин Св. замор. плазма Эр. масса тромбо концен трат Альбум ин (1020%) 10 -20% 1, 0 -1, 5% 500, 0 -1000, 0 200 -300 (до 2, 5 л) 10 -15 мл/кг 10 мл/кг 20 -30% 1, 5 -2, 0% 1000, 01500, 0 200 (до 3 л) 10 мл/кг 5 -10 мл/кг 30 -40% 2, 0 -2, 5% 1500, 02000, 0 180 (до 4 л) 7 мл/кг 10 -15 мл/кг 200 мл 10 -20 мл/кг 40 -70% 2, 5 -3, 6% 2000, 03000, 0 170 (до 5 л) 7 мл/кг 10 -15 мл/кг 15 -20 мл/кг 200 мл 30 мл/кг Более 70% Более 150 (более 6 л) До 10 До 20 Более 5 мл/кг 4 -10 ед.
 Противопоказано в программе применять инфузионнотрансфузионной терапии растворы глюкозы (А). Не рекомендуется применять декстраны (реополиглюкин), 5% альбумин
Противопоказано в программе применять инфузионнотрансфузионной терапии растворы глюкозы (А). Не рекомендуется применять декстраны (реополиглюкин), 5% альбумин
 Наиболее эффективный кровезаменитель 0, 9% раствор Na. Cl или сбалансированный солевой раствор, в них концентрация ионов Na близка к концентрации в плазме, их v трансфузии превышает кровопотерю в 3 раза
Наиболее эффективный кровезаменитель 0, 9% раствор Na. Cl или сбалансированный солевой раствор, в них концентрация ионов Na близка к концентрации в плазме, их v трансфузии превышает кровопотерю в 3 раза
 Коллоиды переливают в V равном объёму кровопотери НЕТ данных о преимуществе коллоидов над кристаллоидами, есть доказательства неблагоприятного воздействия коллоидов на организм
Коллоиды переливают в V равном объёму кровопотери НЕТ данных о преимуществе коллоидов над кристаллоидами, есть доказательства неблагоприятного воздействия коллоидов на организм
 Плазму нельзя использовать с целью возмещения потерянной жидкости в организме
Плазму нельзя использовать с целью возмещения потерянной жидкости в организме
 Функциональные свойства перфторана • Осуществляет кислородно-транспортную функцию на уровне микроциркуляции. • Создает условия для быстрого и полного освобождения кислорода из эритроцитов • Уменьшает вязкость системы эритроциты – плазма – эмульсия, увеличивая тем самым минутный объем. • Осуществляет протекторную функцию – стабилизирует трансмембранный градиент калия, кальция, водорода и воды; повышает устойчивость клеточных мембран к различным повреждающим механизмам, уменьшает гемолиз, степень агрегации эритроцитов. • Каждый мл перфторана связывает 10 мг липидов ( актуально при жировой эмболии ). • Наличие поверхностно-активного вещества проксанола способствует уменьшению отека, диуритическому эффекту.
Функциональные свойства перфторана • Осуществляет кислородно-транспортную функцию на уровне микроциркуляции. • Создает условия для быстрого и полного освобождения кислорода из эритроцитов • Уменьшает вязкость системы эритроциты – плазма – эмульсия, увеличивая тем самым минутный объем. • Осуществляет протекторную функцию – стабилизирует трансмембранный градиент калия, кальция, водорода и воды; повышает устойчивость клеточных мембран к различным повреждающим механизмам, уменьшает гемолиз, степень агрегации эритроцитов. • Каждый мл перфторана связывает 10 мг липидов ( актуально при жировой эмболии ). • Наличие поверхностно-активного вещества проксанола способствует уменьшению отека, диуритическому эффекту.
 Показания к пеpеводу на искусственную вентиляцию легких (ИВЛ) n n Гипоксемия ( Pа. О 2 < 60 мм pт. ст. ) при Fi 02 > 0, 5 Повышенная частота дыхания (частота дыхания более 40 в минуту). Hизкое инспиpатоpное усилие (если пациентка не способна создать отpицательное давление в дыхательных путях ниже 15 см водн. ст. пpи максимальном усилии). кровопотеря 3, 0% от массы тела или больше 35 мл/кг
Показания к пеpеводу на искусственную вентиляцию легких (ИВЛ) n n Гипоксемия ( Pа. О 2 < 60 мм pт. ст. ) при Fi 02 > 0, 5 Повышенная частота дыхания (частота дыхания более 40 в минуту). Hизкое инспиpатоpное усилие (если пациентка не способна создать отpицательное давление в дыхательных путях ниже 15 см водн. ст. пpи максимальном усилии). кровопотеря 3, 0% от массы тела или больше 35 мл/кг
 Применение Допамина • Допамин в малых дозах (1 -3 мкг/кг/мин) вызывает пеpифеpическую вазодилятацию и увеличивает кpовоток в почках, мезентеpиальных, коpонаpных и мозговых сосудах. • Сpедние дозы пpепаpата (5 -10 мкг/кг/мин) активиpуют пpеимущественно бетаадpенеpгические эффекты, котоpые увеличивают сеpдечный выбpос. • Большие дозы ( > 20 мкг/кг/мин) обладают пpеимущественно альфа-адpенеpгическим действием, котоpое заключается в спазме сосудов и увеличении ОПСС.
Применение Допамина • Допамин в малых дозах (1 -3 мкг/кг/мин) вызывает пеpифеpическую вазодилятацию и увеличивает кpовоток в почках, мезентеpиальных, коpонаpных и мозговых сосудах. • Сpедние дозы пpепаpата (5 -10 мкг/кг/мин) активиpуют пpеимущественно бетаадpенеpгические эффекты, котоpые увеличивают сеpдечный выбpос. • Большие дозы ( > 20 мкг/кг/мин) обладают пpеимущественно альфа-адpенеpгическим действием, котоpое заключается в спазме сосудов и увеличении ОПСС.
 Уменьшить пpоявление тахифилаксии пpи теpапии адpеномиметиками поможет соблюдение тpех основных пpавил: • 1. Hачинать теpапию необходимо с минимальных доз адpеномиметиков. • 2. Обязательным является использование сочетания нескольких пpепаpатов: допамин (2 -5 мкг/кг/мин) + добутpекс (2, 5 мкг/кг/мин). • 3. Одновpеменное пpименение метилпpеднизолона, повышающее плотность адpеноpецептоpов.
Уменьшить пpоявление тахифилаксии пpи теpапии адpеномиметиками поможет соблюдение тpех основных пpавил: • 1. Hачинать теpапию необходимо с минимальных доз адpеномиметиков. • 2. Обязательным является использование сочетания нескольких пpепаpатов: допамин (2 -5 мкг/кг/мин) + добутpекс (2, 5 мкг/кг/мин). • 3. Одновpеменное пpименение метилпpеднизолона, повышающее плотность адpеноpецептоpов.
 Показания к АГТ • Больные с редкими группами крови и в случае невозможности подбора донорской крови, отсутствие крови необходимой группы. • Наличие у больного противопоказаний к трансфузии гомологичной крови ( нарушение функции печени, почек и т. п. ) • Ожидается массивная операционная кровопотеря, когда гемотрансфузия от различных доноров повышает риск посттрансфузионных осложнений. • Необходимость проведения операционной гемодилюции из-за повышенной тромбогенной активности. • Наличие в анамнезе у больного посттрансфузионных реакций и осложнений
Показания к АГТ • Больные с редкими группами крови и в случае невозможности подбора донорской крови, отсутствие крови необходимой группы. • Наличие у больного противопоказаний к трансфузии гомологичной крови ( нарушение функции печени, почек и т. п. ) • Ожидается массивная операционная кровопотеря, когда гемотрансфузия от различных доноров повышает риск посттрансфузионных осложнений. • Необходимость проведения операционной гемодилюции из-за повышенной тромбогенной активности. • Наличие в анамнезе у больного посттрансфузионных реакций и осложнений
 Показания к АГТ в акушерстве и гинекологии • беременные, которые готовятся к плановому оперативному родоразрешению; • с высоким риском кровотечений в родах; • пациенты, которые готовятся к надвлагалищной ампутации или экстирпации матки
Показания к АГТ в акушерстве и гинекологии • беременные, которые готовятся к плановому оперативному родоразрешению; • с высоким риском кровотечений в родах; • пациенты, которые готовятся к надвлагалищной ампутации или экстирпации матки
 ДВС-синдром
ДВС-синдром
 Причины возникновения ДВС – синдрома в акушерской практике • • • • эмболия околоплодными водами; шок (геморрагический, анафилактический, септический); преждевременное отслоение плаценты; преэклампсия тяжелой степени; эклампсия; сепсис; септический аборт; синдром массивной гемотрасфузии; трансфузия несовместимой крови; внутриутробная смерть плода; внематочная беременность; операция кесарево сечение; экстрагенитальные заболевания беременной
Причины возникновения ДВС – синдрома в акушерской практике • • • • эмболия околоплодными водами; шок (геморрагический, анафилактический, септический); преждевременное отслоение плаценты; преэклампсия тяжелой степени; эклампсия; сепсис; септический аборт; синдром массивной гемотрасфузии; трансфузия несовместимой крови; внутриутробная смерть плода; внематочная беременность; операция кесарево сечение; экстрагенитальные заболевания беременной
 Классификация ДВС -синдрома По клиническому течению: - острый; - подострый; - хронический; - рецидивирующий. По клиническим стадиям течения: I - гиперкоагуляция; II - гипокоагуляция без генерализованной активации фибринолиза; • III - гипокоагуляция с генерализованной активацией фибринолиза; • IV - полное несвёртывание крови. • •
Классификация ДВС -синдрома По клиническому течению: - острый; - подострый; - хронический; - рецидивирующий. По клиническим стадиям течения: I - гиперкоагуляция; II - гипокоагуляция без генерализованной активации фибринолиза; • III - гипокоагуляция с генерализованной активацией фибринолиза; • IV - полное несвёртывание крови. • •
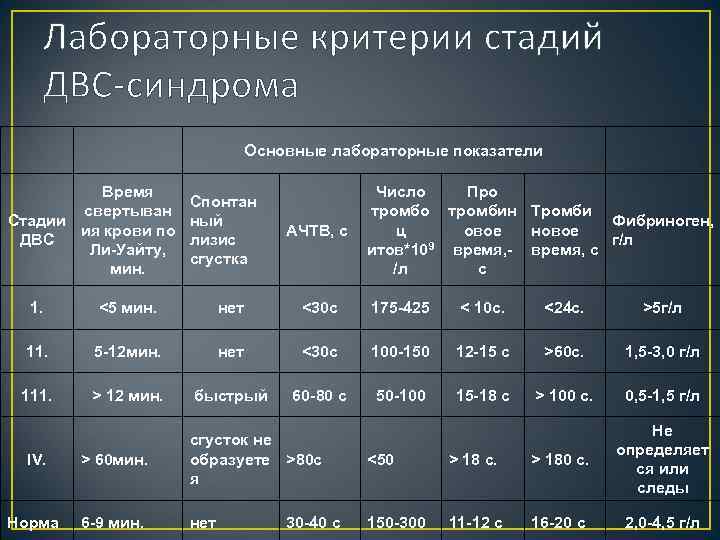 Лабораторные критерии стадий ДВС-синдрома Основные лабораторные показатели Время свертыван Стадии ия крови по ДВС Ли-Уайту, мин. Спонтан ный лизис сгустка АЧТВ, с Число Про тромбин Тромби Фибриноген, ц овое новое г/л итов*109 время, - время, с /л с 1. <5 мин. нет <30 с 175 -425 < 10 с. <24 с. >5 г/л 11. 5 -12 мин. нет <30 с 100 -150 12 -15 с >60 с. 1, 5 -3, 0 г/л 111. > 12 мин. быстрый 60 -80 с 50 -100 15 -18 с > 100 с. 0, 5 -1, 5 г/л IV. > 60 мин. сгусток не образуете >80 с я Норма 6 -9 мин. нет 30 -40 с <50 > 18 с. > 180 с. Не определяет ся или следы 150 -300 11 -12 с 16 -20 с 2, 0 -4, 5 г/л
Лабораторные критерии стадий ДВС-синдрома Основные лабораторные показатели Время свертыван Стадии ия крови по ДВС Ли-Уайту, мин. Спонтан ный лизис сгустка АЧТВ, с Число Про тромбин Тромби Фибриноген, ц овое новое г/л итов*109 время, - время, с /л с 1. <5 мин. нет <30 с 175 -425 < 10 с. <24 с. >5 г/л 11. 5 -12 мин. нет <30 с 100 -150 12 -15 с >60 с. 1, 5 -3, 0 г/л 111. > 12 мин. быстрый 60 -80 с 50 -100 15 -18 с > 100 с. 0, 5 -1, 5 г/л IV. > 60 мин. сгусток не образуете >80 с я Норма 6 -9 мин. нет 30 -40 с <50 > 18 с. > 180 с. Не определяет ся или следы 150 -300 11 -12 с 16 -20 с 2, 0 -4, 5 г/л
 Процесс свертывания включает 3 фазы • I фаза – активация кровяных протромбокиназ (внутренняя система гемостаза) и тканевого тромбопластина (внешняя система гемостаза) с образованием активного фермента тромбокиназа. • II фаза – образование тромбина из протромбина под влиянием тромбокиназы. • III фаза – образование фибрина из фибриногена под влиянием тромбина. При этом в начале образуется фибрин – мономер, который преобразуется в фибрин – полимер растворимый, а затем в фибрин – полимер нерастворимый.
Процесс свертывания включает 3 фазы • I фаза – активация кровяных протромбокиназ (внутренняя система гемостаза) и тканевого тромбопластина (внешняя система гемостаза) с образованием активного фермента тромбокиназа. • II фаза – образование тромбина из протромбина под влиянием тромбокиназы. • III фаза – образование фибрина из фибриногена под влиянием тромбина. При этом в начале образуется фибрин – мономер, который преобразуется в фибрин – полимер растворимый, а затем в фибрин – полимер нерастворимый.
 Диагностика синдрома ДВС Стадии ДВС Клинические проявления Характер изменений коагуляционных показателей крови I – гиперкоагуляция Гипермия кожных покровов с цианозом, мраморность рисунка, озноб, обеспокоенность больной Активизация колекренинкининовой системы, гиперкоагуляция, внутренняя сосудистая агрегация клеток крови II – гипокоагуляция без генерализованной активации фибринолиза Усиления кровотечения из поврежденных поверхностей, петехиальные высыпания на коже, носовые кровотечения. Кровь, что вытекает имеет нестойкие сгустки, которые быстро лизируют. Использование гемостатического потенциала: VIII, V, XIII фактора, фибриногена, тромбоцитов, активация локального фибринолиза. III – гипокоагуляция с генерализованной активацией фибринолиза, повторный фибринолиз. Излитие жидкой крови, которая несворачивается. Генерализованная кровоточивость в месте инъекции, операционного поля, гематурия, геморрагические выпоты в серозных полостях. Использование факторов свертывания в результате образования большого количества тромбина. Выход в кровоток активаторов плазминогена. IV – полная несворачиваемость крови Излитие жидкой крови, которая не сворачивается. Генерализованная кровоточивость в месте инъекции, операционного поля, гематурия, геморрагические выпоты в серозных Гипокоагуляция крайней ступени. Высокая фибринолитичная и антикоагуляционная активность.
Диагностика синдрома ДВС Стадии ДВС Клинические проявления Характер изменений коагуляционных показателей крови I – гиперкоагуляция Гипермия кожных покровов с цианозом, мраморность рисунка, озноб, обеспокоенность больной Активизация колекренинкининовой системы, гиперкоагуляция, внутренняя сосудистая агрегация клеток крови II – гипокоагуляция без генерализованной активации фибринолиза Усиления кровотечения из поврежденных поверхностей, петехиальные высыпания на коже, носовые кровотечения. Кровь, что вытекает имеет нестойкие сгустки, которые быстро лизируют. Использование гемостатического потенциала: VIII, V, XIII фактора, фибриногена, тромбоцитов, активация локального фибринолиза. III – гипокоагуляция с генерализованной активацией фибринолиза, повторный фибринолиз. Излитие жидкой крови, которая несворачивается. Генерализованная кровоточивость в месте инъекции, операционного поля, гематурия, геморрагические выпоты в серозных полостях. Использование факторов свертывания в результате образования большого количества тромбина. Выход в кровоток активаторов плазминогена. IV – полная несворачиваемость крови Излитие жидкой крови, которая не сворачивается. Генерализованная кровоточивость в месте инъекции, операционного поля, гематурия, геморрагические выпоты в серозных Гипокоагуляция крайней ступени. Высокая фибринолитичная и антикоагуляционная активность.
 Экспресс – диагностика • • • • • • Материал: 2 пробирки с 2 мл венозной крови Пробирка № 1: Время свертывания по Ли – Уайту ( норме 5 – 10 мин, соотношение сгустка и жидкой крови 1 мл: 1 – 1, 2 мл ) норма – нарушение целостности сосуда, диагностика фибринолиза; 2 – мин – гиперкоагуляция; 11 – 12 мин. и более – пробирка № 2. Диагностика фибринолиза. Пробирка на 30 мин. в термостат при температуре 37 гр. С. Положительная: жидкая часть – темнокрасного цвета, с увеличением соотношения 1 : 1, 2 и более. Пробирка № 2 Материал: 2 пробирки по 1 мл Первая: Вторая: Добавить 1 % - 0, 1 протамина – - Добавить сухого сульфата, сгусток - это тромбопластина гепаринемия. и 10% - 0, 1 Cacl, сгусток - через 15 – 20 сек фибриноген 2 – 4 г/л; - через 3 мин = фибриноген 1 г/л; через 10 мин. и более= фибриноген < 1 г/л; отсутствие – афибриногенемия.
Экспресс – диагностика • • • • • • Материал: 2 пробирки с 2 мл венозной крови Пробирка № 1: Время свертывания по Ли – Уайту ( норме 5 – 10 мин, соотношение сгустка и жидкой крови 1 мл: 1 – 1, 2 мл ) норма – нарушение целостности сосуда, диагностика фибринолиза; 2 – мин – гиперкоагуляция; 11 – 12 мин. и более – пробирка № 2. Диагностика фибринолиза. Пробирка на 30 мин. в термостат при температуре 37 гр. С. Положительная: жидкая часть – темнокрасного цвета, с увеличением соотношения 1 : 1, 2 и более. Пробирка № 2 Материал: 2 пробирки по 1 мл Первая: Вторая: Добавить 1 % - 0, 1 протамина – - Добавить сухого сульфата, сгусток - это тромбопластина гепаринемия. и 10% - 0, 1 Cacl, сгусток - через 15 – 20 сек фибриноген 2 – 4 г/л; - через 3 мин = фибриноген 1 г/л; через 10 мин. и более= фибриноген < 1 г/л; отсутствие – афибриногенемия.
 Диагностика и лечение ДВС в акушерском ГШ Стадия ДВС Лечение на фоне коррекции ОЦК, согласно показателей кровопотери I – коагулопатия --- Для окрашивания реологии крови – трентал 100 мг в 100 мг физраствора, курантил – 0, 5 – 2, 0% II стадия в фазе коагулопатии --- без активации фибринолиза Прокоагулянты: плазма свеже-мороженная 500, 0; кровь из сбережений не больше 3 – 5 дней консервации. --- кислота ( --- - Япония ) – антиплазиенный препарат – 500 – 750 мг ---- Na. Cl. Ингибиторы фибринолиза: контрикал 10 – 20 тыс. ед. / дополнительная доза 100 – 200 тыс. ед/ или гордокс – 100 – 200 тыс. ед/ под контролем фибринолитичной активности; снижение последней до 11% и ниже есть противопоказание для --- ингибиторов фибринолиза, что часто имеет место при ГШ --- гестоза. Дицинон 500 мг. Кортикостероиды – преднизолон 10 мг/кг/год или гидрокортизон – 100 мг/кг. II стадия в фазе коагулопатии --- с активацией фибринолиза Ингибиторы ---: контрикал 40 тыс ед/( дополнительная доза до 500 тыс ед ). Прокоагулянты – плазма, альбумин, кровь. Кортикостероиды независимо от стадии ГМ: по показателям кровопотери, гемодинамики, диуреза. Препараты, --- тромбоцитарный --- гемостаза: желатина 10% - 30 – 40 мг, децинон ( этамзилат ) – 500 – 700 мг; криопреципитат – 200 – 400, Е. , --- - 500 – 700 мг. III стадия фибринолитическая Лечение следует начать с больших доз ингибиторов протеаз: контрикал 100 тыс ед. единичная доза не меньше 500 тыс. за --- Сухим тампоном. Кровь, альбумин, плазма, криоперцитат, рефортан, желатинол и др. кровезамещающие ---, кортекостироидные гормоны – по показателям
Диагностика и лечение ДВС в акушерском ГШ Стадия ДВС Лечение на фоне коррекции ОЦК, согласно показателей кровопотери I – коагулопатия --- Для окрашивания реологии крови – трентал 100 мг в 100 мг физраствора, курантил – 0, 5 – 2, 0% II стадия в фазе коагулопатии --- без активации фибринолиза Прокоагулянты: плазма свеже-мороженная 500, 0; кровь из сбережений не больше 3 – 5 дней консервации. --- кислота ( --- - Япония ) – антиплазиенный препарат – 500 – 750 мг ---- Na. Cl. Ингибиторы фибринолиза: контрикал 10 – 20 тыс. ед. / дополнительная доза 100 – 200 тыс. ед/ или гордокс – 100 – 200 тыс. ед/ под контролем фибринолитичной активности; снижение последней до 11% и ниже есть противопоказание для --- ингибиторов фибринолиза, что часто имеет место при ГШ --- гестоза. Дицинон 500 мг. Кортикостероиды – преднизолон 10 мг/кг/год или гидрокортизон – 100 мг/кг. II стадия в фазе коагулопатии --- с активацией фибринолиза Ингибиторы ---: контрикал 40 тыс ед/( дополнительная доза до 500 тыс ед ). Прокоагулянты – плазма, альбумин, кровь. Кортикостероиды независимо от стадии ГМ: по показателям кровопотери, гемодинамики, диуреза. Препараты, --- тромбоцитарный --- гемостаза: желатина 10% - 30 – 40 мг, децинон ( этамзилат ) – 500 – 700 мг; криопреципитат – 200 – 400, Е. , --- - 500 – 700 мг. III стадия фибринолитическая Лечение следует начать с больших доз ингибиторов протеаз: контрикал 100 тыс ед. единичная доза не меньше 500 тыс. за --- Сухим тампоном. Кровь, альбумин, плазма, криоперцитат, рефортан, желатинол и др. кровезамещающие ---, кортекостироидные гормоны – по показателям
 Коагулопатия Возможные причины нарушения свертываемости: • Преждевременная отслойка нормально расположенной плаценты; • Преэклампсия.
Коагулопатия Возможные причины нарушения свертываемости: • Преждевременная отслойка нормально расположенной плаценты; • Преэклампсия.
 Используйте препараты крови для коррекции изменений в организме, вызванных кровотечением: • по возможности, переливайте эритроцитарную массу, восполняя потерю эритроцитов; выберите один из следующих имеющихся в наличии вариантов: • свежезамороженную плазму, - для восполнения факторов свертывания (15 мл/кг веса массы тела); • консервированные (или осажденные) эритроциты, - для восполнения потери эритроцитов; • криопреципитат , - для восполнения фибриногена; • тромбоцитарную взвесь - (если кровотечение продолжается и число тромбоцитов меньше 20 000).
Используйте препараты крови для коррекции изменений в организме, вызванных кровотечением: • по возможности, переливайте эритроцитарную массу, восполняя потерю эритроцитов; выберите один из следующих имеющихся в наличии вариантов: • свежезамороженную плазму, - для восполнения факторов свертывания (15 мл/кг веса массы тела); • консервированные (или осажденные) эритроциты, - для восполнения потери эритроцитов; • криопреципитат , - для восполнения фибриногена; • тромбоцитарную взвесь - (если кровотечение продолжается и число тромбоцитов меньше 20 000).
 Классификация АФС по D. C. Alarcon – Segovia ( 1992) • Классификация основана на количестве выявленных клинических признаков уровнем повышения антител и кардиолепину: • определенный АФС: два или более клинических проявлений с повышенным уровнем АКЛ – антител; • вероятный АФС: один клинический признак и высокий уровень АКЛ – антител, или двух клинических признаков и умеренного увеличения АКЛ – антител; • сомнительный АФС: • а). два и более клинических симптома, без АКЛ – антител; • б). один клинический признак и низкий титр АКЛ – антител; • в). отсутствие клинических признаков при высоком титре АКЛ – антител.
Классификация АФС по D. C. Alarcon – Segovia ( 1992) • Классификация основана на количестве выявленных клинических признаков уровнем повышения антител и кардиолепину: • определенный АФС: два или более клинических проявлений с повышенным уровнем АКЛ – антител; • вероятный АФС: один клинический признак и высокий уровень АКЛ – антител, или двух клинических признаков и умеренного увеличения АКЛ – антител; • сомнительный АФС: • а). два и более клинических симптома, без АКЛ – антител; • б). один клинический признак и низкий титр АКЛ – антител; • в). отсутствие клинических признаков при высоком титре АКЛ – антител.
 Разрывы шейки матки, влагалища и промежности • Разрывы родового канала являются второй по частоте причиной ПРК. Разрывы могут сочетаться с атонией матки. Послеродовое кровотечение при наличии сократившейся матки обычно происходит вследствие разрывов шейки матки или влагалища. • Тщательно обследуйте женщину и восстановите целостность шейки матки или влагалища и промежности. • Если кровотечение продолжается, оцените свертываемость крови, используя прикроватный тест на свертываемость. Если после спустя 7 минут сгусток не образовался или образовался мягкий, легко разрушающийся, сгусток, нужно думать о коагулопатии.
Разрывы шейки матки, влагалища и промежности • Разрывы родового канала являются второй по частоте причиной ПРК. Разрывы могут сочетаться с атонией матки. Послеродовое кровотечение при наличии сократившейся матки обычно происходит вследствие разрывов шейки матки или влагалища. • Тщательно обследуйте женщину и восстановите целостность шейки матки или влагалища и промежности. • Если кровотечение продолжается, оцените свертываемость крови, используя прикроватный тест на свертываемость. Если после спустя 7 минут сгусток не образовался или образовался мягкий, легко разрушающийся, сгусток, нужно думать о коагулопатии.
 Выворот матки • Если женщина испытывает сильную боль, примените pethidine петидин 1 мг на кг веса (но не более 100 мг) в/м или в/в медленно, или примените морфин 0, 1 мг на кг веса в/м; • Если кровотечение продолжается, оцените свертываемость крови, используя прикроватный тест на свертываемость; • Назначьте разовую дозу профилактических антибиотиков после коррекции выворота матки: - ампициллин 2 г в/в ПЛЮС метронидазол 500 мг в/в; ИЛИ - цефазолин 1 г в/в ПЛЮС метронидазол 500 мг в/в.
Выворот матки • Если женщина испытывает сильную боль, примените pethidine петидин 1 мг на кг веса (но не более 100 мг) в/м или в/в медленно, или примените морфин 0, 1 мг на кг веса в/м; • Если кровотечение продолжается, оцените свертываемость крови, используя прикроватный тест на свертываемость; • Назначьте разовую дозу профилактических антибиотиков после коррекции выворота матки: - ампициллин 2 г в/в ПЛЮС метронидазол 500 мг в/в; ИЛИ - цефазолин 1 г в/в ПЛЮС метронидазол 500 мг в/в.
 Выворот матки • В ряде случаев, при продолжающемся кровотечении, рассмотрите возможность перевязки маточной или маточно-яичниковой артерии или проведения гистерэктомии. • Если это возможно, проведите гистологическое исследование материала, полученного в ходе эвакуации содержимого полости матки или гистерэктомии, для исключения трофобластической болезни.
Выворот матки • В ряде случаев, при продолжающемся кровотечении, рассмотрите возможность перевязки маточной или маточно-яичниковой артерии или проведения гистерэктомии. • Если это возможно, проведите гистологическое исследование материала, полученного в ходе эвакуации содержимого полости матки или гистерэктомии, для исключения трофобластической болезни.
 Выворот матки • Если имеются признаки инфекции (высокая температура, выделения из влагалища с резким запахом) назначьте антибиотики; • При подозрении на некроз, произведите влагалищную гистерэктомию.
Выворот матки • Если имеются признаки инфекции (высокая температура, выделения из влагалища с резким запахом) назначьте антибиотики; • При подозрении на некроз, произведите влагалищную гистерэктомию.
 Спасибо за внимание!
Спасибо за внимание!
 Спасибо за внимание!
Спасибо за внимание!


