кровотечения во время беременности.pptx
- Количество слайдов: 65

Акушерские кровотечения Подготовили: Асанова Альбина Бурбаева Камила Макашева Акмарал

Акушерские кровотечения — это группа патологических кровотечений из матки и других органов репродуктивной системы, связанные с выполнением детородной функции, во время беременности, в родах, в последовом и раннем послеродовом периодах. Они занимают одно из первых мест в списке причин материнской и перинатальной смертности Классификация: Кровотечения в первом триместре беременности, связанные и несвязанные с плодным яйцом Кровотечения во второй половине беременности, связанные с патологией прикрепления и отделения плаценты, разрыв матки Кровотечения во время родов, в последовом и послеродовом периоде

Кровотечения в первом триместре беременности Классификация По этиологии: не связанные с патологией плодного яйца: «ложные менструации» , псевдоэрозии, полипы и рак шейки матки, травмы влагалища, варикозное расширение вен наружных половых органов и влагалища связанные с патологией плодного яйца: начинающиеся аборт, прервавшиеся внематочная беременность, пузырный занос

Самопроизвольные выкидыши кровотечение в ранние сроки беременности- вагинальное кровотечение, осложняющее процесс гестации в сроках до 22 недель Самопроизвольный выкидыш - самопроизвольное прерывание беременности, которое заканчивается рождением не зрелого и не жизнеспособного плода при сроке до 22 -ой недели беременности, либо рождением плода массой менее 500 грамм.

Классификация По сроку беременности: - ранние – СВ до 12 недель беременности - поздние - СВ в сроках 13 – 21 недель беременности По клиническим проявлениям: - Угрожающий выкидыш (наличие кровянистых выделений из половых путей на фоне болей внизу живота без структурных изменений шейки матки) - Аборт в ходу (наличие спастических болей внизу живота, умеренно выраженная кровотечение из половых путей, сопровождающееся зиянием цервикального канала). - Не полый выкидыш (выраженное кровотечение из половых путей с пассажем тканей плодного яйца на фоне дилатации внутреннего зева шейки матки) - Полный выкидыш (наличие постепенных угасающих спастических болей внизу живота и кровотечения, уменьшение размеров матки, изменение ее консистенции, уплотнение). - Не состоявшийся выкидыш – такни плодного яйца задерживаются в полости матки на три и более недели после гибели плода. - Инфицированный выкидыш – к выше перечисленным признакам присоединяется повышение температуры выше 38 С при отсутствии других признаков гипертермии, мягкая консистенция матки, напряжение мышц передней брюшной стенки.

Показания к госпитализации Аборт в ходу Начавшийся аборт Неполный СА Полный СА Не развивающаяся беременность Инфицированный СА Угрожающий аборт при без эффективности амбулаторного лечения (усиление болевого синдрома, появление кровянистых выделений).

Диагностические критерии: Жалобы и анамнез - кровотечение из половых путей (всегда наружное) различной интенсивности - болевой синдром (внизу живота) различной интенсивности. Физикальное обследование: акушерское обследование Установление предполагаемого срока беременности по дате последней менструации; Осмотр шейки матки на зеркалах, вагинальный осмотр: - Установление источника кровотечения (эктопия цервикального эпителия, полипы, травмы влагалища, инфекционные очаги). - Установление дилатации цервикального канала на фоне болей. - Матка увеличена соответственно задержки менструаций, консистенция мягкая. - Пассаж тканей плодного яйца и /или плода.

Диагностические критерии: Лабораторный исследования Исследование хореонического гонадотропина в моче: Анализ мочи на ХГ положителен в 75% случаев. Если ХГ не имеет тенденции к росту или даже уменьшается, следует думать о прервавшейся беременности. Инструментальные исследования. УЗИ матки: - наличие эмбрионов полости матки - жизнеспособность эмбриона - наличие и размер желточного мешка - соответствие теменно – копчикового размера плода (ТКР) сроку беременности - локализация хореона (плаценты) - исключение маркеров хромосомных аномалий (толщина воротникового пространства, количество сосудов пуповины и др. )

Тактика лечения Эвакуация плодного яйца или его остатков из полости матки - метод выбора вакуум-аспирация. Аспирация из полости матки или выскабливанием полости матки после спонтанной экспульсии плодного яйца или его частей. Перечень основных медикаментов: Раствор натрия хлорида 0, 9% 100 мл. дексаметазон 24 мг. 6 -10% р-р ГЭК 1000 мл. р-р глюкозы 5% 500 мл. окситоцин 20 ЕД – 40 ЕД железа сульфата моногидрат 325 мг, табл. Перечень дополнительных медикаментов: 1. СЗП две дозы. 2. эритроцитарная масса 500 мл.

Пузырный занос Основная характеристика этой патологии заключается в том, что ворсины хориона превращаются в груздевидные образования. И все ворсины могут превратиться в пузырьки, содержащие большое количество эстрогенов, а может быть частичное превращение. Группой риска по развитию пузырного заноса являются женщины: перенесшие пузырный занос, женщины с воспалительными заболевания гениталий, с нарушениями гормональной функции яичников Диагностика Диагноз пузырного заноса ставится на основании несоответствия размеров матки сроку задержки менструации, что можно определить по данным влагалищного исследования и УЗИ. Важнейшим критерием диагностики пузырного заноса является титр хорионического гонадотропина, который по сравнению с нормально протекающей беременностью, увеличивается более чем в тысячу раз. Кровотечение может остановлено только одним путем – выскабливание полости матки

Шеечная беременность Беременность прерывается чаще всего до 12 недель. В группу риска по развитию шеечной беременности являются женщины с отягощенным акушерским анамнезом, перенесшие воспалительные заболевания, заболевания шейки матки, нарушение менструального цикла по типу гипоменструального синдрома. Диагноз может быть поставлен при специальном гинекологическом или акушерском исследовании: при осмотре шейки в зеркалах шейка матки выглядит бочкообразной, со смещенным наружным зевом, с выраженным цианозом, легко кровоточит при исследовании. Как только установлен диагноз шеечной беременности, который может быть подтвержден данными УЗИ – нельзя проводить выскабливание полости матки, а должно быть остановлено это кровотечение путем эсктирпации матки без придатков. Другого варианта остановки кровотечения при шеечной беременности не бывает и быть не должно, так кровотечение идет из нижних ветвей маточной артерии.

Полипы цервикального канала Децидуальный полип – разрастание децидуальной ткани, и ее избыток спускается в цервикальный канал. Такой полип чаще всего отпадает сам, или его можно удалить осторожно откручивая. Кровоточащий полип должен быть удален, но без выскабливания полости матки, с проведением гемостатической терапии, и сохраняющей беременность терапии.

Рак шейки матки выглядит в виде экзофитных (вид цветной капусты) и эндофитных разрастаний (бочкообразная шейка матки). Чаще всего эта женщина имела фоновые заболевания шейки матки. При раке шейки матки в зависимости от срока беременности проводится оперативное родоразрешение с последующей экстирпацией матки – при больших сроках, удаление матки при небольших сроках беременности с согласия женщины. Никаких консервативных методов остановки кровотечения при раке шейки матки не используется!

Кровотечения во второй половине беременности Основные причины акушерских кровотечений во второй половине беременности являются патология прикрепления и отделения плаценты, разрыв матки К аномалиям прикрепления и отделения плаценты относят: -предлежание -преждевременная отслойка нормально расположенной плаценты Предлежание это патология прикрепления плаценты. Группой риска по развитию предлежания плаценты являются женщины с перенесшими воспалительными, дистрофическими заболеваниями, гипоплазией гениталий, с пороками развития матки, при истинно цервикальной недостаточности

Предлежание Различают полное и неполное предлежание, и низкое прикрепление плаценты Полное прилежание плаценты называется такая клиническая ситуация, при которой внутренний зев полностью закрыт плацентой и при влагалищном обследовании плодной оболочки не обнаруживаются Неполное прилежание называют такую ситуацию, когда за внутренним зевом шейки матки наряду с плацентарной тканью находят плодные оболочки Низкое прикрепление плаценты называется такая клиническая ситуация, при котором нижний край плаценты от внутреннего зева на расстоянии менее 7 см, но не захватывает область внутреннего зева Клиника Основной симптом кровяные выделения без болевых ощущений

Разрыв матки в результате наличия рубца на матке после консервативной миоэктомии, кесарева сечения, или в результате деструирующего пузырного заноса и хориоэпителиомы Симптоматика: наличие внутреннего или наружного кровотечения. Если разрыв матки происходит во вторую половину беременности, то очень часто эта ситуация заканчивается летально, так как никто не ждет этого состояния. Симптоматика: боли постоянные или схваткообразные, яркие кровянистые выделения, на фоне которых изменяется общее состояние с характерной клиникой геморрагического шока Необходима неотложная помощь – лапаротомия, ампутация матки или ушивание разрыва матки при позволяющей сделать это локализации, восполнение кровопотери

Преждевременная отслойка нормально расположенной плаценты (ПОНРП) К предрасполагающим причинам, вызывающим ПОНРП относятся: 1. изменение сосудистой системы материнского организма, ангиопатия матки, не полноценность плацентарного ложа, не достаточность первой и второй волн инвазий цитотрофобласта. Тяжелые гестозы (нефропатия, эклампсия), гипертоническая болезнь, туберкулез, сифилис, малярия, при пороках сердца, тириотаксикозе и др. 2. воспаление и дегенеративные изменения в матке и плаценте, вызывающие нарушение связи между ними: хронические воспаления матки (метроэндометрит), пороки развития матки, гипо- и авитаминозы, перенашивание беременности. 3. чрезмерное растяжение матки, ведущее к истончению ее стенки и увеличению размеров плацентарной площадки, что способствует увеличению и истончению самой плаценты (многоводие, крупный плод, многоплодная беременность).

Непосредственные причины ПОНРП: непосредственная травма- падение, удар в живот, наружный поворот плода, грубое исследование косвенная травма- короткая пуповина, поздний разрыв плодных оболочек, быстрое излитие вод при многоводии, быстрое рождение первого плода при многоплодии нервно-психические факторы- испуг, стресс, возбуждение при половом сношении

Ведение беременных с преждевременной отслойкой нормально расположенной плаценты после 22 недель беременности Основные симптомы: вагинальное кровотечение разной интенсивности постоянная или перемежающаяся боль в животе признаки дистресса плода или отсутствие сердцебиения нарушение основных показателей состояния женщины

СТАТУС БЕРЕМЕННОСТИ БЕРЕМЕННОСТЬ РАННИХ СРОКОВ Женщина не знает о том, что беременна, или женщина небеременна (матка расположена НИЖЕ пупка) БЕРЕМЕННОСТЬ ПОЗДНИХ СРОКОВ (матка расположена выше пупка) РОДЫ до изгнания плода КРОВОТЕЧЕНИЕ ОБИЛЬНОЕ КРОВОТЕЧЕНИЕ Прокладка или материя пропитывается менее чем за 5 минут НЕЗНАЧИТЕЛЬНОЕ КРОВОТЕЧЕНИЕ ЛЮБОЙ ИНТЕНСИВНОСТИ ПРЕДСТАВЛЯЕТ СЕРЬЕЗНУЮ ОПАСНОСТЬ ОБЪЕМ КРОВОПОТЕРИ БОЛЕЕ 100 МЛ С НАЧАЛА РОДОВ Причинами

Основные этапы позовите на помощь, немедленно мобилизуйте весь свободный персонал; проведите быструю оценку основных показателей состояния женщины (пульс, давление, дыхание, температура, диурез); не проводите вагинальное исследование без полной уверенности отсутствия предлежания плаценты (анамнез, УЗИ) и готовой операционной; если предполагается шок, немедленно начните лечение. Даже если признаков шока не наблюдается, имейте шок ввиду, при оценке состояния женщины, так как состояние может ухудшиться внезапно; начните в/в инфузию и перелейте растворы, предварительно возьмите пробу крови для анализов и проведение проб на совместимость; оцените свертываемость крови, используя прикроватный тест на свертываемость. Если тест на свертываемость показывает задержку образования сгустка более 7 минут или образовывается мягкий легко распадающийся сгусток, предположите коагулопатию; ускорьте родоразрешения на сколько это возможно

Принципы родоразрешения: если кровотечение от легкого до умеренного и основные показатели матери в норме, дальнейшие действия будут зависеть от данных аускультации сердечных тонов плода; если ЧСС плода нормальная или они отсутствуют, произведите амниотомию; если схватки не достаточные, усильте родовую деятельность окситоцином; если шейка матки не зрелая, выполните кесарево сечение; если ЧСС плода патологическая, выполните срочное вагинальное родоразрешение. При отсутствие условий для быстрого вагинального родоразрешения произведите кесарево сечение; если кровотечение сильное, имеются признаки нарушения основных жизненных показателей матери и отсутствуют условия для быстрого вагинального родоразрешения, произведите кесарево сечение, не зависимо от наличия или отсутствия ЧСС плода. При каждом случае отслойки нормально расположенной плаценты будьте готовы к послеродовому кровотечению!

Неотложная помощь при кровотечении включает: Остановка кровотечения Своевременное восполнение кровопотери Лечение осложняется тем, что при ПОНРП на фоне гестоза имеется хронический ДВС синдром, при предлежании плаценты может быть приращение плаценты, учитывая небольшую толщину мышечного слоя в нижнем сегменте и дистрофические изменения, которые там развиваются

Кровотечения в послеродовом периоде Значимость проблемы Ежегодно во всем мире регистрируется около 14 миллионов случаев акушерских кровотечений, большинство из которых возникают в послеродовом периоде В результате, около 128, 000 женщин умирают Риск смерти от послеродового кровотечения: 1: 100. 000 родов в Великобритании и США 1: 1000 родов в некоторых развивающихся странах (в 100 раз выше) WHO, 1998 Radek Bukowski et al, 2001

Ошибки лечения Основными причинами смерти от ПРК являются: Недостаточное восполнение кровопотери Недооценка кровопотери Задержка оперативного вмешательства Часто эти причины обусловлены: Недостатком взаимодействия служб (служба переливания крови, хирургическая служба и т. п. ) Недостаточной организацией системы перевода в лечебное учреждение более высокого уровня Radek Bukowski et al, 2001

Какое определение послеродового кровотечения имеет наибольшую клиническую значимость? Потеря 500 мл крови и более после рождения ребёнка WHO, 1998 Изменение гематокрита на 10% в период между поступлением пациентки и окончанием послеродового периода или необходимость переливания эритроцитарной массы ACOG, 2001 Любая кровопотеря, которая не может компенсироваться физиологическими механизмами и поэтому приводит к повреждениям тканей Mc. Cormick ML et al, 2002

Наиболее оптимальное определение Послеродовое кровотечение (ПРК) определяется, как кровопотеря после рождения ребенка при которой женщина теряет больше 500 мл крови при вагинальных родах и больше 1000 мл крови при кесаревом сечении Раннее ПРК происходит в первые 24 часа после родов Позднее ПРК развивается в периоде от 24 часов до 6 недель послеродового периода WHO, 1998 Cunningham F. G et al, 2001

Профилактика ПРК: Активное ведение третьего периода родов (1) 1. Введение окситоцина в течении минуты после рождения ребенка 2. Рождение плаценты путём контролированной тракции за пуповину 3. Массаж матки через переднюю брюшную стенку до её сокращения WHO/MPS Technical Update, 2006

Профилактика ПРК: Активное ведение третьего периода родов (2) Активное ведение третьего периода родов уменьшает риск возникновения послеродового кровотечения на 60% Утеротонические препараты с доказанной эффективностью: Окситоцин 10 ЕД в/м в течение минуты после рождения ребенка Если окситоцин отсутствует: Эргометрин 0. 2 мг (или синтометрин 1 ампула) в/м через минуту после рождения ребенка Мизопростол 600 мкг перорально или под язык после рождения ребенка FIGO, 2006

Принципы ведения послеродовых кровотечений 1. Раннее распознавание 2. Первоначальная оценка и лечение 3. Поиск причины и адекватное лечение 4. Восполнение кровопотери SOGC, 2000 Postpartum Hemorrhage, 2006

1. Ранее распознавание Рутинный мониторинг за женщиной после родов Контроль тонуса матки (матка должна быть плотной и округлой) Каждые 15 минут в течение первого часа после родов К концу 2 -го, 3 -го и 4 -го часа, потом через каждые 4 часа в течение первых суток Оценка кровопотери Клинические методы Количественные методы Postpartum Hemorrhage, 2006 WHO, 2006

2. Первоначальная оценка и лечение Оценка и мониторинг Дыхание, артериальное давление, ЧСС, цвет кожных покровов, диурез, анализ крови на свертываемость, группу крови и совместимость Первичная реанимация Внутривенный катетер и инфузия Поиск причины кровотечения Обследовать матку (атония, задержка частей плаценты, разрыв) Осмотреть родовые пути (травма) Оценить свёртываемость крови Postpartum Hemorrhage, 2006 WHO, 2006

Первичная реанимация Установить один или два внутривенных катетера большого диаметра (размер 16 или больше) Начать болюсное введение (1 литр за 15 минут) кристаллоидов: 3 мл / 1 мл кровопотери При наличии признаков шока, дополнительно: Опустить вниз голову Освободить дыхательные пути Обеспечить подачу кислород через маску (6 -8 л/мин) WHO, 2000

3. Поиск причины и адекватное лечение Причины первичного послеродового кровотечения – « 4 Т» : “Ткань”- Оставшиеся фрагменты плаценты “Тонус”- Атония матки “Травмa”- Разрыв матки и родовых путей, выворот матки “Тромбин”- ранее существовавшие или приобретенные нарушения коагуляции Postpartum Hemorrhage, 2006 WHO, 2006

Вагинальное кровотечение после рождения ребёнка (1) Если плацента ещё не родилась: Введите 10 единиц окситоцина в/м, если это еще не было сделано Проведите массаж матки, если матка сократилась, попытайтесь выполнить контролированную тракцию за пуповину Если не удалось извлечь плаценту, проведите вагинальный осмотр (если плацента находится в шейке матки осторожно ее удалите) Если плаценты нет во влагалище или в шейке матки – произведите ручное отделение плаценты и выделение последа Если невозможно отделить плаценту (приращение) – хирургическое лечение WHO, 2006

Вагинальное кровотечение после рождения ребёнка (2) Если плацента родилась, но имеется дефект ткани: Удалите остатки плаценты рукой или большой послеродовой кюреткой Если после удаления остатков кровотечение продолжается, нужно оценить состояние коагуляции, используя коагуляционный экспресс тест Если через 7 минут не образуется тромб или он мягкий и легко разрушается, можно предположить наличие коагулопатии Если невозможно удалить остатки плаценты (приращение) – необходимо провести хирургическое лечение WHO, 2006

Вагинальное кровотечение после рождения ребёнка (3) Плацента родилась и не имеет дефектов: Проверьте нет ли атонии матки Проверьте нет ли травм родовых путей WHO, 2006

Кровотечение вследствие атонии матки Массаж матки до появления хорошего сокращения Введение окситоцина Начальная доза: 10 ЕД в/м или в/в ИЛИ 20 ЕД в/в инфузия в 1000 мл физиологического раствора, 60 капель в минуту Повторная доза: в/м или в/в 10 ЕД через 20 минут, если обильное кровотечение продолжается ИЛИ в/в инфузия 10 ЕД в 1000 мл физиологического раствора, 30 капель в минуту Postpartum Hemorrhage, 2006 WHO, 2006

Лечение атонии матки не поддающейся лечению окситоцином Алкалоиды спорыньи: Эргометрин Метилэргобревин Простагландины: Карбопрост (15 -метил PG F 2 ) Энзапрост (PG F 2 ) Мизопростол (PG E 1) WHO, 2000 Postpartum Hemorrhage, 2006

Эргометрин для лечение ПРК Эргометрин препарат первого ряда для лечения атонии матки не реагирующей на окситоцин Быстрое терапевтическое действие после в/м введения (2– 5 мин) Продолжительность действия - приблизительно 3 часа Введение эргометрина Начальная доза: 0, 2 мг в/м или в/в медленно Повторная доза: 0, 2 мг в/м через 15 минут, если кровотечение продолжается, не более 5 доз (суммарная доза 1. 0 мг) Postpartum Hemorrhage, 2006 WHO, 2006

Простагландины для лечения ПРК Карбопрост - препарат для лечения атонии матки неподдающейся лечению окситоцином/эргометрином Большинству женщин достаточной одной дозы Эффективность - 86 -96% Введение карбопроста: Начальная доза: 0. 25 мг, глубокая в/м инъекция или инъекция в миометрий Повторная доза: 0. 25 мг каждые 15 минут, если кровотечение продолжается, но не более 2 мг (8 доз) Postpartum Hemorrhage, 2006 WHO, 2000

Мизопростол для лечения ПРК: Недостатки Использование мизопростола не снижает: Материнскую смертность Частоту гистерэктомий Необходимость дополнительного использования утеротоников Частоту гемотрансфузий Частоту удаления оставшихся фрагментов Мизопростол увеличивает: Частоту гипертермии и озноба у матери Mousa HA et al, 2007

Мизопростол для лечения ПРК: Преимущества Недорогой Легко хранить: не требуется хранения в холодильнике Простой в применении Можно использовать в учреждениях с ограниченными ресурсами, где инъекционные утеротоники отсутствуют Blanchard K, 2002 Postpartum Hemorrhage, 2006

Рефрактерные кровотечения (1) Если первоначальное лечение не остановило кровотечение, необходимо: Позвать на помощь Сообщить на станцию переливания крови и в отделение интенсивной терапии Одна акушерка ведет наблюдение и записи Другой человек отвечает за доставку и подготовку крови Ещё один врач отвечает за переливание крови WHO, 2000

Рефрактерные кровотечения (2) Продолжение внутривенной инфузии кристаллоидов Подготовка к операции (ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ) Временная остановка кровотечения: Сдавление брюшной аорты Бимануальная компрессия матки WHO, 2000
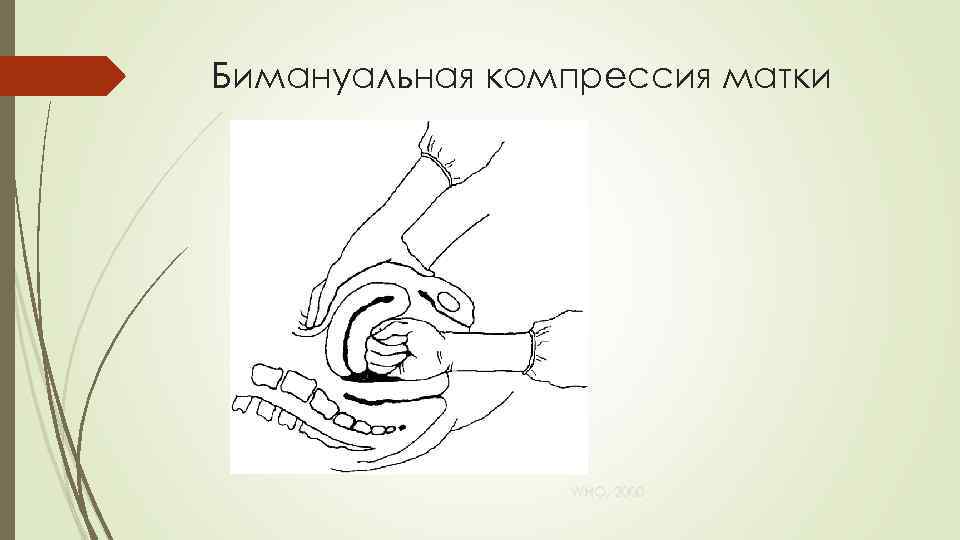
Бимануальная компрессия матки WHO, 2000
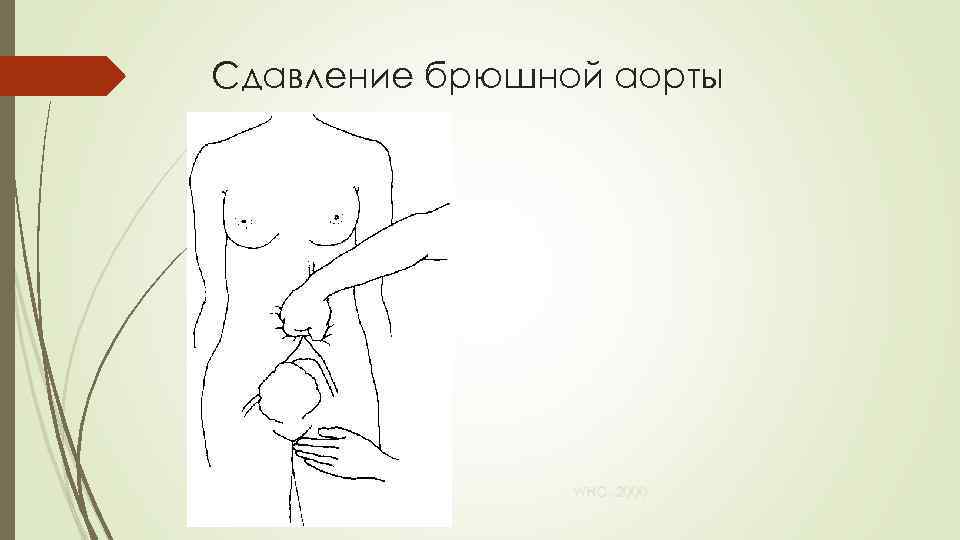
Сдавление брюшной аорты WHO, 2000

Кровотечение вследствие травмы Разрыв матки В случае разрыва матки - лапаротомия Разрывы влагалища и шейки матки Внимательный и полный осмотр и ушивание WHO, 2000

Остановка кровотечения (1) Если консервативные мероприятия не позволяют остановить кровотечение, то необходимо провести хирургический гемостаз ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ При акушерских кровотечениях одной из основных причин неблагоприятных исходов является слишком позднее проведение хирургического гемостаза Chamberlain GVP. , RCOG, 1992 Остановка кровотечения (2) Эффективные вмешательства, которые следует предпринимать до остановки кровотечения: Компрессионные швы на матку (например, шов Б-Линча) Билатеральная перевязка маточных артерий Билатеральная перевязка внутренних подвздошных артерий Гистерэктомия Postpartum Hemorrhage, 2006

Компрессионный шов Б-Линча (1) Наиболее распространенным является шов Б-Линча, впервые описанный в 1997 г. Описано более 1300 случаев использования шва, в большинстве из которых удалось избежать гистерэктомии Не было отмечено никаких серьезных осложнений В последствие многие женщины имели беременность и роды El-Hamamy E, B-Lynch C, 2005
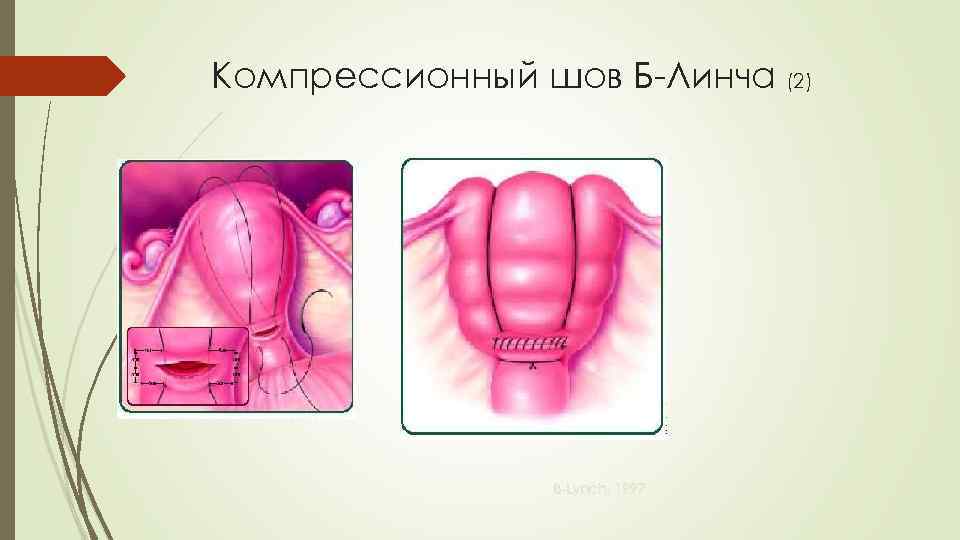
Компрессионный шов Б-Линча (2) B-Lynch, 1997

Перевязка маточных артерий Первое сообщение: Уотерс и соавторы, 1952; эффективность 80 -90% Самое крупное исследование: O’Лири: 265 пациенток, эффективность 96% Еще одно крупное исследование: 103 пациенток, эффективность 100% Не было сообщений о серьезных осложнениях, и описывались случаи последующей беременности SOGC, 2000
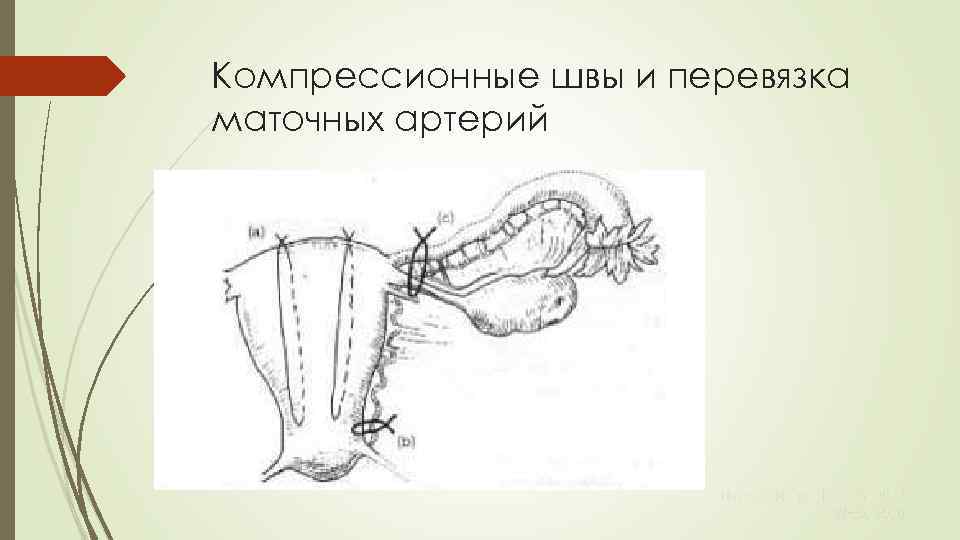
Компрессионные швы и перевязка маточных артерий Hayman RG et al ACOG, 2002 WHO, 2000

Гистерэктомия Частота проведения гистерэктомии варьирует от 7 до 13 на 10 000 родов (приблизительно 1: 1000 родов) При анализе 123 случаев гистерэктомии (Лос-Анджелес, 1985 -1990) наиболее частым показанием было плотное прикрепление и приращение плаценты (49, 6%) Ранее (1978 -1982) наиболее частой причиной была атония матки SOGC, 2000

Тотальная или субтотальная гистерэктомия? Субтотальная гистерэктомия является операцией выбора в большинстве случаев послеродового кровотечения, требующего гистерэктомии Шейку матки следует удалять в тех случаях, если местом кровотечения является нижний сегмент матки или шейка матки (разрыв, предлежание или приращение плаценты) ОДНАКО Гистерэктомию не следует откладывать на самый крайний случай или до тех пор, пока не будут испробованы менее радикальные методы, с которыми хирург имеет небольшой опыт работы SOGC, 2000

Хирургическое лечение: выводы (1) «Не было описано ни одного случая смерти женщин, которым наложены швы по методике Б-Линча, или сделана перевязка маточных артерий. Пока не достаточно данных для сравнения и интерпретации, но скорее всего эти процедуры более эффективны, чем героизм во время операций. » Report “Why Mothers Die 2000 -2002”, RCOG, 2004

Хирургическое лечение: выводы (2) Проведение хирургического лечения нельзя откладывать ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ!!! Лапаротомия не всегда означает гистерэктомию Гистерэктомия не всегда должна быть тотальной

Восполнение кровопотери Наилучшим средством является физиологический раствор (в соотношении 3: 1) Коллоиды не имеют преимуществ над кристаллоидами Существуют строгие показания к применению эритроцитарной массы и свежезамороженной плазмы WHO, 2000

Сравнение коллоидных и кристаллоидных растворов (1) Альбумин или белковая фракция плазмы 19 исследований – 7576 пациенток Относительный риск смертности - 1. 02 Гидроксиэтилированный крахмал 10 рандомизированных исследований - 374 пациенток Относительный риск смертности - 1. 16 Модифицированный желатин 7 исследований - 346 пациенток Относительный риск смертности - 0. 54 Декстраны 9 исследований - 834 пациенток Относительный риск смертности - 1. 24 Roberts I, Alderson P et al, 2004 Сравнение коллоидных и кристаллоидных растворов (2) «Поскольку применение коллоидных растворов не сопровождается улучшением выживаемости, поскольку они намного дороже кристаллоидных растворов, то трудно понять, чем можно оправдать их продолжительное применение для пациенток с кровотечением вне контекста рандомизированных контролируемых исследований…»

Показания к переливанию эритроцитарной массы Только снижение способности крови транспортировать кислород, например в случае клиники гипоксии Трансфузионный порог должен определяться индивидуально для каждой пациентки: Необходимо учитывать уровни гематокрита и гемоглобина (критический уровень 70 г/л) ОДНАКО Важно также учитывать клинические признаки анемии и гипоксии Если кровопотеря составляет 1000 мл и продолжается, необходимо подготовить эритроцитарную массу для трансфузии Postpartum Hemorrhage, 2006
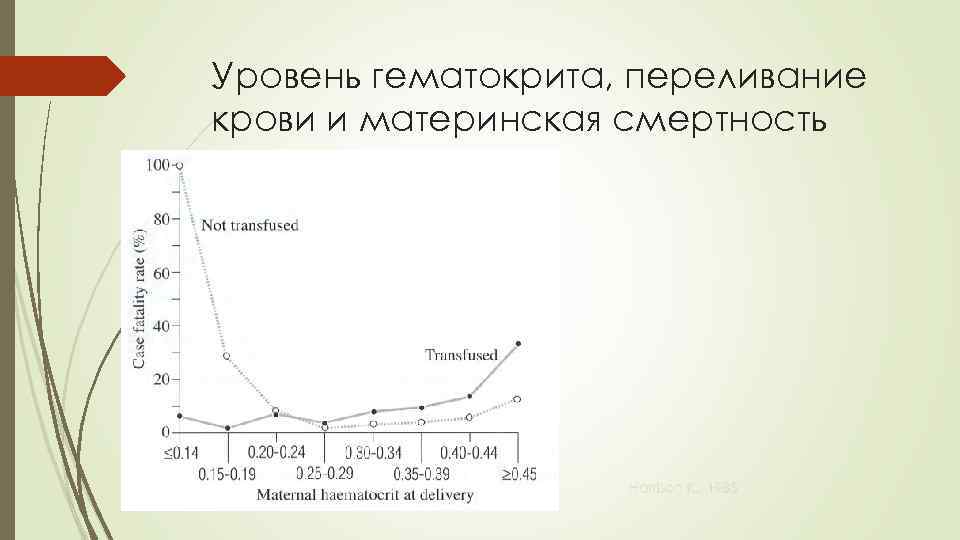
Уровень гематокрита, переливание крови и материнская смертность Harrison K. , 1985

Свежезамороженная плазма Единственным однозначным показанием является замещение коагуляционных факторов при нарушении свертывания крови Нужно использовать в случае, если ПВ (протромбированное время) и AЧTВ (активированное частичное тромбопластиновое время) превышает в 1. 5 раза контрольный уровень во время продолжающегося кровотечения Postpartum Hemorrhage, 2006

Выводы (1) Каждое медицинское учреждение должно иметь внутренние протоколы по профилактике и лечению ПРК Рутинное активное ведение третьего периода родов уменьшает риск возникновения послеродового кровотечения на 60% Обеспечьте наличие необходимого оборудования, лекарственных препаратов и подготовленного медицинского персонала на случай ПРК Раннее распознавание и своевременное начало мероприятий по остановке кровотечения являются жизненно важными в лечения ПРК

Выводы (2) Окситоцин в дозах до 40 ЕД и простагландины являются эффективными средствами во многих рефрактерных случаях атонии матки Бимануальная компрессия матки и сдавливание брюшной аорты рекомендуемые методы для временной остановки атонического кровотечения Нельзя медлить с проведением хирургического лечения Гистерэктомия не является единственным методом остановки кровотечения Гистерэктомия не всегда должна быть тотальной

Выводы (3) Первоочередным средством для восполнения объема крови являются кристаллоиды Коллоиды не имеют преимуществ по сравнению с кристаллоидами, но имеют много побочных эффектов В большинстве серьезных случаев ПРК жизненно необходимым является переливание препаратов крови. В то же время, неправильное или слишком частое их использование может привести к осложнениям Показания для переливания эритроцитарной массы и свежезамороженной плазмы должны быть очень строгими
кровотечения во время беременности.pptx