 Акушерские кровотечения
Акушерские кровотечения
 П Л А Н 1. Понятие, эпидемиология, классификация акушерских кровотечений. 2. Физиологические изменения. ОЦК и системы гемостаза при беременности. 3. Предлежание плаценты: клиника, диагностика. 4. Преждевременная отслойка нормально расположенной плаценты: клиника, диагностика. 5. Кровотечения в послеродовом и послеродовом периоде. 6. Врачебная тактика при акушерских кровотечениях. 7. Принципы лечения массивных кровотечений.
П Л А Н 1. Понятие, эпидемиология, классификация акушерских кровотечений. 2. Физиологические изменения. ОЦК и системы гемостаза при беременности. 3. Предлежание плаценты: клиника, диагностика. 4. Преждевременная отслойка нормально расположенной плаценты: клиника, диагностика. 5. Кровотечения в послеродовом и послеродовом периоде. 6. Врачебная тактика при акушерских кровотечениях. 7. Принципы лечения массивных кровотечений.
 КРОВОТЕЧЕНИЯ В АКУШЕРСТВЕ 1. Среди различных видов акушерской патологии, возникающей во время беременности, родов и в послеродовом периоде, акушерские кровотечения занимают одно из ведущих мест. Под акушерскими кровотечениями понимают кровопотерю, превышающему 500 мл. Частота акушерских кровотечений составляет 5 -6% от общего числа родов (В. Н. Серов, А. Н. Стрижаков, С. А. Маркин, 1998 г. ).
КРОВОТЕЧЕНИЯ В АКУШЕРСТВЕ 1. Среди различных видов акушерской патологии, возникающей во время беременности, родов и в послеродовом периоде, акушерские кровотечения занимают одно из ведущих мест. Под акушерскими кровотечениями понимают кровопотерю, превышающему 500 мл. Частота акушерских кровотечений составляет 5 -6% от общего числа родов (В. Н. Серов, А. Н. Стрижаков, С. А. Маркин, 1998 г. ).
 2. Среди причин материнской смертности они составляют 20 -25% (М. А. Репина, В. И. Кулаков и соавт. , 1998 г). При этом акушерские кровотечения являются не только основной и непосредственной причиной смерти родильниц, но и сопутствуют летальным исходом от других акушерских осложнений, поэтому около 60 -70% всех случаев смерти женщин после родов так или иначе связаны с акушерскими кровотечениями. Кроме того, акушерские кровотечения, являются причиной последующей стойкой инвалидизации женщин, развития у них астеновегетативных, нейроэндокринных синдромов, кардиосклероза и других заболеваний.
2. Среди причин материнской смертности они составляют 20 -25% (М. А. Репина, В. И. Кулаков и соавт. , 1998 г). При этом акушерские кровотечения являются не только основной и непосредственной причиной смерти родильниц, но и сопутствуют летальным исходом от других акушерских осложнений, поэтому около 60 -70% всех случаев смерти женщин после родов так или иначе связаны с акушерскими кровотечениями. Кроме того, акушерские кровотечения, являются причиной последующей стойкой инвалидизации женщин, развития у них астеновегетативных, нейроэндокринных синдромов, кардиосклероза и других заболеваний.
 3. КЛАССИФИКАЦИЯ АКУШЕРСКИХ КРОВОТЕЧЕНИЙ Акушерские кровотечения делятся на 4 группы (И. С. Бакшеев, 1975) кровотечения, возникающие во время беременности, в родах, в раннем и позднем послеродовом периодах. Кровотечения во время беременности в свою очередь делятся на кровотечения в ранние сроки, до периода образования плаценты (16 недель) и в поздние сроки беременности, когда плацента полностью сформирована. 1. Кровотечения во время беременности возникают при: внебольничных абортах, искусственном и самопроизвольном аборте, цервикальном прикреплении плодного яйца, преждевременной отслойке нормально расположенной плаценты, предлежаниях плаценты, наличии распадающейся опухоли, травме матки, нарушении свертывания крови. 2. Кровотечения в родах возникают при: частичном плотном прикреплении плаценты и ее отслойке, приращении, при предлежании плаценты, при нарушении свертывания крови, опухолях внутренних половых органов, варикозном расширении сосудов половых органов. 3. Кровотечения в раннем послеродовом периоде (24 часа) возникают вследствие нарушения моторной функции матки (гипотония, атония), остатков плаценты, разрывов матки, травмы родовых путей, нарушения свертывания крови, наличия опухоли матки. 4. Кровотечения в позднем послеродовом периоде возникают при плацентарном полипе, послеродовом эндометрите, субинволюция матки, опухолях родовых путей. В. Н. Серов (1998) предлагает выделять умеренные и массивные акушерские кровотечения (0, 1 -0, 2, %) т. к. объем кровопотери во многом определяет врачебную тактику.
3. КЛАССИФИКАЦИЯ АКУШЕРСКИХ КРОВОТЕЧЕНИЙ Акушерские кровотечения делятся на 4 группы (И. С. Бакшеев, 1975) кровотечения, возникающие во время беременности, в родах, в раннем и позднем послеродовом периодах. Кровотечения во время беременности в свою очередь делятся на кровотечения в ранние сроки, до периода образования плаценты (16 недель) и в поздние сроки беременности, когда плацента полностью сформирована. 1. Кровотечения во время беременности возникают при: внебольничных абортах, искусственном и самопроизвольном аборте, цервикальном прикреплении плодного яйца, преждевременной отслойке нормально расположенной плаценты, предлежаниях плаценты, наличии распадающейся опухоли, травме матки, нарушении свертывания крови. 2. Кровотечения в родах возникают при: частичном плотном прикреплении плаценты и ее отслойке, приращении, при предлежании плаценты, при нарушении свертывания крови, опухолях внутренних половых органов, варикозном расширении сосудов половых органов. 3. Кровотечения в раннем послеродовом периоде (24 часа) возникают вследствие нарушения моторной функции матки (гипотония, атония), остатков плаценты, разрывов матки, травмы родовых путей, нарушения свертывания крови, наличия опухоли матки. 4. Кровотечения в позднем послеродовом периоде возникают при плацентарном полипе, послеродовом эндометрите, субинволюция матки, опухолях родовых путей. В. Н. Серов (1998) предлагает выделять умеренные и массивные акушерские кровотечения (0, 1 -0, 2, %) т. к. объем кровопотери во многом определяет врачебную тактику.
 4. По объему массивное кровотечение определяется такой массой кровопотери, которая уже не может восстановиться за счет напряжения всех механизмов саногенеза. Известно, что женщина во время беременности и родов при кровопотери за счет аутогемодилюции и мобилизации крови из депо может восполнить до 20% ОЦК, или примерно 1000 мл. Исходя из этого нижнюю границу массивного кровотечения можно установить в 1200 мл (А. С. Слепых, 1984, В. Н. Серов и соавт. , 1998). Анализ истории родов у женщин с массивной и умеренной кровопотерей показал, что массивные кровопотери можно прогнозировать, а значит профилактировать. Массивные кровопотери чаще развиваются во время беременности (отслойка, предлежание плаценты) у женщин с экстрагенитальной патологией и осложненным акушерскогинекологический анамнез. У этих женщин в 2 -5 раз чаще отмечается переношенность, многоводие, поступление в роддом в тяжелом состоянии, дискоординация и слабость родовой деятельности, оперативное родоразрешение.
4. По объему массивное кровотечение определяется такой массой кровопотери, которая уже не может восстановиться за счет напряжения всех механизмов саногенеза. Известно, что женщина во время беременности и родов при кровопотери за счет аутогемодилюции и мобилизации крови из депо может восполнить до 20% ОЦК, или примерно 1000 мл. Исходя из этого нижнюю границу массивного кровотечения можно установить в 1200 мл (А. С. Слепых, 1984, В. Н. Серов и соавт. , 1998). Анализ истории родов у женщин с массивной и умеренной кровопотерей показал, что массивные кровопотери можно прогнозировать, а значит профилактировать. Массивные кровопотери чаще развиваются во время беременности (отслойка, предлежание плаценты) у женщин с экстрагенитальной патологией и осложненным акушерскогинекологический анамнез. У этих женщин в 2 -5 раз чаще отмечается переношенность, многоводие, поступление в роддом в тяжелом состоянии, дискоординация и слабость родовой деятельности, оперативное родоразрешение.
 5. ФИЗИОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ БЕРЕМЕННОСТИ При неосложненном течение беременности происходит постепенное увеличение ОЦК (объема циркулирующей крови). Общий прирост ОЦК к моменту родов достигает 1000 -1500 мл, что обеспечивает адекватное кровообращение в растущей сосудистой сети беременной матки ( «третий круг» кровообращения при беременности). В целом ОЦК в началу родов достигает 5000 -5200 мл. Увеличение ОЦК у здоровых беременных происходит, в основном, за счет объема плазмы (ОП) который увеличивается при поступлении в сосудистое русло внеклеточной жидкости на 800 -850 мл. по сравнению с объемом у беременных женщин.
5. ФИЗИОЛОГИЧЕСКИЕ ИЗМЕНЕНИЯ ПРИ БЕРЕМЕННОСТИ При неосложненном течение беременности происходит постепенное увеличение ОЦК (объема циркулирующей крови). Общий прирост ОЦК к моменту родов достигает 1000 -1500 мл, что обеспечивает адекватное кровообращение в растущей сосудистой сети беременной матки ( «третий круг» кровообращения при беременности). В целом ОЦК в началу родов достигает 5000 -5200 мл. Увеличение ОЦК у здоровых беременных происходит, в основном, за счет объема плазмы (ОП) который увеличивается при поступлении в сосудистое русло внеклеточной жидкости на 800 -850 мл. по сравнению с объемом у беременных женщин.
 6. Неравномерный прирост ОП и глобулярного или эритроцитарного объема приводит к относительному снижению в конце беременности эритроцитов, концентрации гемоглобина и венозного гематокрита. Так у небеременных женщин венозный гематокрит составляет 42, 5%, а в конце беременности он снижается до 38% (М. А. Репина, 1986, Е. М. Шифман и др. , 2001). Дополнительный объем крови обеспечивает удовлетворительную переносимость родильницами кровопотери во время родов.
6. Неравномерный прирост ОП и глобулярного или эритроцитарного объема приводит к относительному снижению в конце беременности эритроцитов, концентрации гемоглобина и венозного гематокрита. Так у небеременных женщин венозный гематокрит составляет 42, 5%, а в конце беременности он снижается до 38% (М. А. Репина, 1986, Е. М. Шифман и др. , 2001). Дополнительный объем крови обеспечивает удовлетворительную переносимость родильницами кровопотери во время родов.
 7. Изменения, происходящие во время нормально протекающей беременности в системе гемостаза можно назвать уникальной особенностью гестационного процесса, они поддерживаются существованием фетоплацентарного комплекса и после завершения беременности подвергаются обратному развитию. Следует отметить такие важные изменения в системе гемостаза у беременных как увеличение потенциала свертывания крови за счет повышения концентрации фибриногена (до 4 г/л, т. е. почти в 2 раза), концентрации и активности основных прокоагулянтов (факторов свертывания крови, снижение концентрации и активности естественных ингибиторов свертывания крови, увеличение функциональной активности тромбоцитов и блокаду фибринолиза). Общими закономерностями во время беременности являются ускорение свертывания крови, увеличение вязкости крови и плотности фибринового сгустка.
7. Изменения, происходящие во время нормально протекающей беременности в системе гемостаза можно назвать уникальной особенностью гестационного процесса, они поддерживаются существованием фетоплацентарного комплекса и после завершения беременности подвергаются обратному развитию. Следует отметить такие важные изменения в системе гемостаза у беременных как увеличение потенциала свертывания крови за счет повышения концентрации фибриногена (до 4 г/л, т. е. почти в 2 раза), концентрации и активности основных прокоагулянтов (факторов свертывания крови, снижение концентрации и активности естественных ингибиторов свертывания крови, увеличение функциональной активности тромбоцитов и блокаду фибринолиза). Общими закономерностями во время беременности являются ускорение свертывания крови, увеличение вязкости крови и плотности фибринового сгустка.
 8. Во время родов происходит дальнейшее повышение свертываемости крови, по мнению ряда авторов, с некоторой активацией фибринолитической активности. При физиологическом течении родов ранний послеродовой период характеризуется дальнейшей активацией системы свертывания крови. Повышенная в родах фибриолитическая активность возвращается к исходному уровню в течение 15 -60 минут после отделения и выделения последа. Полная нормализация по мнению ряда исследователей, физиологических изменений в системе гемостаза в конце беременности, в родах и послеродовом периоде происходит от 1 -ых суток послеродового периода до 3 -ей-4 -ой недели.
8. Во время родов происходит дальнейшее повышение свертываемости крови, по мнению ряда авторов, с некоторой активацией фибринолитической активности. При физиологическом течении родов ранний послеродовой период характеризуется дальнейшей активацией системы свертывания крови. Повышенная в родах фибриолитическая активность возвращается к исходному уровню в течение 15 -60 минут после отделения и выделения последа. Полная нормализация по мнению ряда исследователей, физиологических изменений в системе гемостаза в конце беременности, в родах и послеродовом периоде происходит от 1 -ых суток послеродового периода до 3 -ей-4 -ой недели.
 9. ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ Предлежанием плаценты (placenta praevia)называют полное или частичное прикрепление её в области нижнего сегмента с частичным или полным перекрытием его области внутреннего зева. Нормальным считается, прикрепление плаценты в области дна или боковых поверхностей матки. Частота предлежания плаценты - от 0, 2 до 0, 8% случаев всех родов. Последние 10 -15 лет наблюдается повышение частоты.
9. ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ Предлежанием плаценты (placenta praevia)называют полное или частичное прикрепление её в области нижнего сегмента с частичным или полным перекрытием его области внутреннего зева. Нормальным считается, прикрепление плаценты в области дна или боковых поверхностей матки. Частота предлежания плаценты - от 0, 2 до 0, 8% случаев всех родов. Последние 10 -15 лет наблюдается повышение частоты.
 10. ЭТИОЛОГИЯ В этиологии предлежания плаценты важную роль играют изменения в децидуальной оболочке матки, когда отсутствуют условия для нидации оплодотворенного яйца или развития плацентарной ткани, а также в случае нарушения ферментативных (протеолитических) процессов в трофобласте. Патологический фон отмечается у 9 из 10 беременных с предлежанием плаценты.
10. ЭТИОЛОГИЯ В этиологии предлежания плаценты важную роль играют изменения в децидуальной оболочке матки, когда отсутствуют условия для нидации оплодотворенного яйца или развития плацентарной ткани, а также в случае нарушения ферментативных (протеолитических) процессов в трофобласте. Патологический фон отмечается у 9 из 10 беременных с предлежанием плаценты.
 11. К первой группе причин следует отнести нарушение нормальной децидуальной реакции эндометрия с момента возникновения беременности. Это состояние возникает при наличии хронического эндометрита или очаговых рубцовых изменений в результате имевших место в прошлом абортов или других оперативных вмешательств. Иногда предлежание плаценты может быть следствием гипотрофии эндометрия в связи с общим генитальным инфантилизмом.
11. К первой группе причин следует отнести нарушение нормальной децидуальной реакции эндометрия с момента возникновения беременности. Это состояние возникает при наличии хронического эндометрита или очаговых рубцовых изменений в результате имевших место в прошлом абортов или других оперативных вмешательств. Иногда предлежание плаценты может быть следствием гипотрофии эндометрия в связи с общим генитальным инфантилизмом.
 12. В последние годы в связи с развитием ультразвуковой диагностики предлежание начали изучать с новых позиций. Введен новый термин миграция плаценты. Оказалось, что в процессе беременности местоположение плаценты может несколько изменяться, что известно как «феномен миграции» плаценты. Так, установлено, что частота предлежания плаценты во II триместре беременности в 8 -10 раз выше, чем к началу родов и что предлежащая плацента во II и III триместрах постепенно мигрирует от шейки вверх к телу матки (это происходит до 30 недель беременности).
12. В последние годы в связи с развитием ультразвуковой диагностики предлежание начали изучать с новых позиций. Введен новый термин миграция плаценты. Оказалось, что в процессе беременности местоположение плаценты может несколько изменяться, что известно как «феномен миграции» плаценты. Так, установлено, что частота предлежания плаценты во II триместре беременности в 8 -10 раз выше, чем к началу родов и что предлежащая плацента во II и III триместрах постепенно мигрирует от шейки вверх к телу матки (это происходит до 30 недель беременности).
 13. Под миграцией плаценты подразумевается не механическое ее перемещение относительно стенок матки, а сложный процесс ее морфофункциональной трансформации, возникшей под влиянием сниженного кровоснабжения и структурной перестройки слоев миометрия в процессе беременности. С целью удовлетворения всех возрастающих потребностей плода плацента растет и «мигрирует» из менее обеспеченной кровотоком части матки в более васкуляризированную, в результате чего наблюдается атрофия и резорбция ворсин в некоторых отделах и более активное развитие их в верхней части плаценты.
13. Под миграцией плаценты подразумевается не механическое ее перемещение относительно стенок матки, а сложный процесс ее морфофункциональной трансформации, возникшей под влиянием сниженного кровоснабжения и структурной перестройки слоев миометрия в процессе беременности. С целью удовлетворения всех возрастающих потребностей плода плацента растет и «мигрирует» из менее обеспеченной кровотоком части матки в более васкуляризированную, в результате чего наблюдается атрофия и резорбция ворсин в некоторых отделах и более активное развитие их в верхней части плаценты.
 14. КЛАССИФИКАЦИЯ ПРЕДЛЕЖАНИЙ ПЛАЦЕНТЫ Различают 4 вида предлежания плаценты (Н. С. Бакшеев, 1975) Полное предлежание: Центральное (placenta praevia centralis) (плацента полностью перекрывает внутренний зев) Неполное предлежание: Боковое (placenta praevia laterals) (на область внутреннего зева спускается только часть плаценты) Краевое (placenta praevia marginalis) (на область внутреннего зева смещается только край) Шеечное (placenta cervicalis) (плацента перемещается в области цервикального канала) Существует еще так называемое низкое прикрепление плаценты, при котором плацента прикрепляется в области нижнего маточного сегмента, но без захвата внутреннего зева.
14. КЛАССИФИКАЦИЯ ПРЕДЛЕЖАНИЙ ПЛАЦЕНТЫ Различают 4 вида предлежания плаценты (Н. С. Бакшеев, 1975) Полное предлежание: Центральное (placenta praevia centralis) (плацента полностью перекрывает внутренний зев) Неполное предлежание: Боковое (placenta praevia laterals) (на область внутреннего зева спускается только часть плаценты) Краевое (placenta praevia marginalis) (на область внутреннего зева смещается только край) Шеечное (placenta cervicalis) (плацента перемещается в области цервикального канала) Существует еще так называемое низкое прикрепление плаценты, при котором плацента прикрепляется в области нижнего маточного сегмента, но без захвата внутреннего зева.
 15. КЛИНИКА Предлежание плаценты - одна из основных причин акушерских кровотечений и связанных с ним состоянием геморрагического шока. Развитию геморрагического шока при кровотечениях, связанных с предлежанием плаценты способствуют сопутствующие артериальная гипотония, железодефицитная анемия, недостаточный прирост ОЦК к началу родов, а также предшествующие дробные кровопотери. Клинику предлежания плаценты характеризует один ведущий симтом: повторяющиеся кровотечения из половых путей во время беременности. Кровотечение может быть длительным, значительным по количеству теряемой крови, появляться спонтанно в сроки от 12 до 40 недель. При этом кровотечение часто появляется ночью, среди полного покоя и матка остается вне тонуса. Чаще всего симптом “кровотечение” появляется в сроки 28 -32 недели беременности, когда наиболее выражена подготовительная активность нижнего сегмента матки. Однако каждая 5 -ая женщина отмечает появление кровянистых выделений в 16 -28 недель беременности.
15. КЛИНИКА Предлежание плаценты - одна из основных причин акушерских кровотечений и связанных с ним состоянием геморрагического шока. Развитию геморрагического шока при кровотечениях, связанных с предлежанием плаценты способствуют сопутствующие артериальная гипотония, железодефицитная анемия, недостаточный прирост ОЦК к началу родов, а также предшествующие дробные кровопотери. Клинику предлежания плаценты характеризует один ведущий симтом: повторяющиеся кровотечения из половых путей во время беременности. Кровотечение может быть длительным, значительным по количеству теряемой крови, появляться спонтанно в сроки от 12 до 40 недель. При этом кровотечение часто появляется ночью, среди полного покоя и матка остается вне тонуса. Чаще всего симптом “кровотечение” появляется в сроки 28 -32 недели беременности, когда наиболее выражена подготовительная активность нижнего сегмента матки. Однако каждая 5 -ая женщина отмечает появление кровянистых выделений в 16 -28 недель беременности.
 16. После 26 -28 недель беременности кровотечение могут провоцировать физическая нагрузка, половой акт, дефекация, влагалищное исследование. В ранние сроки беременности причиной кровотечения при предлежании ветвистого хориона, а затем и плаценты является их микроотслойка, что обуславливает миграцию. В конце беременности отслойку предлежащей плаценты связывают с формированием нижнего сегмента т. е. с сокращением мышечных волокон. Кровотечение при предлежании плаценты всегда связано с нарушением целости межворсинчатых пространств, где циркулирует материнская кровь. Поэтому, при кровотечении, связанном с предлежанием плаценты кровью истекает мать. Причина дородового кровотечения при предлежании плаценты - её преждевременная отслойка, атония нижнего сегмента матки и повреждения обширной сосудистой сети шейки матки.
16. После 26 -28 недель беременности кровотечение могут провоцировать физическая нагрузка, половой акт, дефекация, влагалищное исследование. В ранние сроки беременности причиной кровотечения при предлежании ветвистого хориона, а затем и плаценты является их микроотслойка, что обуславливает миграцию. В конце беременности отслойку предлежащей плаценты связывают с формированием нижнего сегмента т. е. с сокращением мышечных волокон. Кровотечение при предлежании плаценты всегда связано с нарушением целости межворсинчатых пространств, где циркулирует материнская кровь. Поэтому, при кровотечении, связанном с предлежанием плаценты кровью истекает мать. Причина дородового кровотечения при предлежании плаценты - её преждевременная отслойка, атония нижнего сегмента матки и повреждения обширной сосудистой сети шейки матки.
 17. ОСОБЕННОСТИ Характерной особенностью предлежания плаценты является частое развитие у беременных гипотензивного синдрома: у 2/3 -3/4 из них в конце беременности развивается стойкая гипотония. Повторные кровотечения при беременности осложненной предлежанием плаценты отражаются на показателях красной крови. При этой патологии отмечается самое низкое содержание гемоглобина и эритроцитов по сравнению с другими осложнениями беременности приводящими к кровотечениям.
17. ОСОБЕННОСТИ Характерной особенностью предлежания плаценты является частое развитие у беременных гипотензивного синдрома: у 2/3 -3/4 из них в конце беременности развивается стойкая гипотония. Повторные кровотечения при беременности осложненной предлежанием плаценты отражаются на показателях красной крови. При этой патологии отмечается самое низкое содержание гемоглобина и эритроцитов по сравнению с другими осложнениями беременности приводящими к кровотечениям.
 18. ДИАГНОСТИКА Диагностика предлежания плаценты основана: 1. На данных анализа: (отягощенный акушерский и гинекологический анамнез, повторные кровотечения во время беременности). 2. На данных объективного акушерского исследования: -при наружном акушерском исследовании определяют высокое стояние над входом в таз предлежащей части плода. -УЗИ-исследование
18. ДИАГНОСТИКА Диагностика предлежания плаценты основана: 1. На данных анализа: (отягощенный акушерский и гинекологический анамнез, повторные кровотечения во время беременности). 2. На данных объективного акушерского исследования: -при наружном акушерском исследовании определяют высокое стояние над входом в таз предлежащей части плода. -УЗИ-исследование
 19. 3. Плацентация в области нижнего сегмента матки отражается на приросте ОЦК. Определение ОЦК у беременных с предлежанием плаценты при отсутствии кровотечения показало, что незадолго до начала родов ОЦК у них снижена по сравнению со здоровыми. 4. При предлежании плаценты отмечается высокая перинатальная смертность детей (до 10 -15%). Это обусловлено тем, что при данной патологии часто наблюдается преждевременные роды, неправильное положение и предлежание плода. Кроме того, у всех детей, умерших и выживших выявлены признаки задержки внутриутробного развития, т. е. предлежащая плацента полностью не справляется со своими обязанностями.
19. 3. Плацентация в области нижнего сегмента матки отражается на приросте ОЦК. Определение ОЦК у беременных с предлежанием плаценты при отсутствии кровотечения показало, что незадолго до начала родов ОЦК у них снижена по сравнению со здоровыми. 4. При предлежании плаценты отмечается высокая перинатальная смертность детей (до 10 -15%). Это обусловлено тем, что при данной патологии часто наблюдается преждевременные роды, неправильное положение и предлежание плода. Кроме того, у всех детей, умерших и выживших выявлены признаки задержки внутриутробного развития, т. е. предлежащая плацента полностью не справляется со своими обязанностями.
 20. 5. При внутреннем исследовании определяют тестоватость, пастозность в сводах. При проходимости канала шейки матки для пальца исследуемого над внутренним зевом обнаруживают плацентарную ткань перекрывающую его частично или полностью. 6. Степень предлежания раньше можно было установить только в родах. Установление степени предлежания находится в прямой зависимости от открытия маточного зева. При малом открытии зева даже краевое предлежание может быть принято за боковое или центральное. Поэтому, вопрос о виде предлежания может быть окончательно решен после открытия маточного зева не менее чем на 5 см. Если при открытии зева на 5 см и больше по всей поверхности определяется плацентарная ткань, имеет место placenta praevia centralis, при обнаружении плаценты занимающей 2/3 площади зева- placenta praevia lateralis, 1/3 поверхности placenta praevia marginalis. При диагностике низкого прикрепления плаценты нужно обращать внимание на шероховатость плодовых оболочек.
20. 5. При внутреннем исследовании определяют тестоватость, пастозность в сводах. При проходимости канала шейки матки для пальца исследуемого над внутренним зевом обнаруживают плацентарную ткань перекрывающую его частично или полностью. 6. Степень предлежания раньше можно было установить только в родах. Установление степени предлежания находится в прямой зависимости от открытия маточного зева. При малом открытии зева даже краевое предлежание может быть принято за боковое или центральное. Поэтому, вопрос о виде предлежания может быть окончательно решен после открытия маточного зева не менее чем на 5 см. Если при открытии зева на 5 см и больше по всей поверхности определяется плацентарная ткань, имеет место placenta praevia centralis, при обнаружении плаценты занимающей 2/3 площади зева- placenta praevia lateralis, 1/3 поверхности placenta praevia marginalis. При диагностике низкого прикрепления плаценты нужно обращать внимание на шероховатость плодовых оболочек.
 21. 7. При шеечной беременности шейка матки как бы раздута, наружный зев располагается эксцентрично, по размерам тело матки меньше, чем шейка матки. Сейчас степень предлежания плаценты можно определить по УЗИ. 8. В настоящее время оптимальным, т. е. объективным и абсолютно безопасным методом диагностики предлежания плаценты является ультразвуковое исследование, которое позволяет получить точное представление о локализации и миграции плаценты. С этой целью целесообразно осуществлять двух-трех-кратный УЗИ-контроль на протяжении беременности: в 24 -26 и 30 -34 недели. При повторном исследовании диагноз предлежания плаценты может быть снят в связи с ее миграцией и, следовательно, изменением локализации. Rg-графический метод исследований (цистография, контрастная вазография) в настоящее время практически не применяется.
21. 7. При шеечной беременности шейка матки как бы раздута, наружный зев располагается эксцентрично, по размерам тело матки меньше, чем шейка матки. Сейчас степень предлежания плаценты можно определить по УЗИ. 8. В настоящее время оптимальным, т. е. объективным и абсолютно безопасным методом диагностики предлежания плаценты является ультразвуковое исследование, которое позволяет получить точное представление о локализации и миграции плаценты. С этой целью целесообразно осуществлять двух-трех-кратный УЗИ-контроль на протяжении беременности: в 24 -26 и 30 -34 недели. При повторном исследовании диагноз предлежания плаценты может быть снят в связи с ее миграцией и, следовательно, изменением локализации. Rg-графический метод исследований (цистография, контрастная вазография) в настоящее время практически не применяется.
 22. АЛГОРИТМ ВРАЧЕБНЫХ ДЕЙСТВИЙ ПРИ ПРЕДЛЕЖАНИИ ПЛАЦЕНТЫ 1. При отсутствии кровянистых выделений в сроки до 3032 недель беременной может быть назначен достаточно активный режим в условиях отделения патологии беременности. При подтверждении диагноза предлежания плаценты после 30 -32 недель- более строгий режим, а при появлении кровянистых выделений постоянный постельный режим. При появлении кровянистых выделений, связанных с предлежанием ветвистого хориона или плаценты в сроки 14 -16 недель беременности ряд авторов (В. М. Садаускас, 1985) предлагают накладывать на шейку матки двойной шов. Применение такого шва и в более поздние сроки обеспечивает «затвор» в области внутреннего зева, прекращение кровотечения и более быстрое последующее смещение вверх плаценты.
22. АЛГОРИТМ ВРАЧЕБНЫХ ДЕЙСТВИЙ ПРИ ПРЕДЛЕЖАНИИ ПЛАЦЕНТЫ 1. При отсутствии кровянистых выделений в сроки до 3032 недель беременной может быть назначен достаточно активный режим в условиях отделения патологии беременности. При подтверждении диагноза предлежания плаценты после 30 -32 недель- более строгий режим, а при появлении кровянистых выделений постоянный постельный режим. При появлении кровянистых выделений, связанных с предлежанием ветвистого хориона или плаценты в сроки 14 -16 недель беременности ряд авторов (В. М. Садаускас, 1985) предлагают накладывать на шейку матки двойной шов. Применение такого шва и в более поздние сроки обеспечивает «затвор» в области внутреннего зева, прекращение кровотечения и более быстрое последующее смещение вверх плаценты.
 22 а. Применение спазмолитиков и токолитических средств дают высокий эффект пролонгирования беременности, значительно снижают частоту кровотечений и вероятность их повторного возникновения. При появлении кровянистых выделений, связанных с предлежанием плаценты в более поздние соки назначают медикаментозные препараты, уменьшающие сократительную активность матки (р-р но-шпы, папаверина по 2 мл. 2 раза в день, р-р магнезии 25%-10, 0 в/м, метацин по 1 т. 2 -3 раза в день; партусистен, гинипрал- стимуляторы -адренорецепторов по 1 мл. в/в 1 -2 раза в день, в 10 мл физ. р-ра в течение 5 -10 минут, всего 5 -7 дней. Кроме того, для улучшения обменных процессов обязательно назначение комплекса витаминов С, В, В 6, Е, эссенциале по 2 капсулы 3 раза в день-10 дней. Обязательно лечение железодефицитной анемии препаратами железа (фенюльс, сорбифер).
22 а. Применение спазмолитиков и токолитических средств дают высокий эффект пролонгирования беременности, значительно снижают частоту кровотечений и вероятность их повторного возникновения. При появлении кровянистых выделений, связанных с предлежанием плаценты в более поздние соки назначают медикаментозные препараты, уменьшающие сократительную активность матки (р-р но-шпы, папаверина по 2 мл. 2 раза в день, р-р магнезии 25%-10, 0 в/м, метацин по 1 т. 2 -3 раза в день; партусистен, гинипрал- стимуляторы -адренорецепторов по 1 мл. в/в 1 -2 раза в день, в 10 мл физ. р-ра в течение 5 -10 минут, всего 5 -7 дней. Кроме того, для улучшения обменных процессов обязательно назначение комплекса витаминов С, В, В 6, Е, эссенциале по 2 капсулы 3 раза в день-10 дней. Обязательно лечение железодефицитной анемии препаратами железа (фенюльс, сорбифер).
 22 б. Для профилактики внутриматочной гипоксии плода, развития СДР (синдрома дыхательных расстройств) в тех случаях, когда сохранить беременность до 38 -40 недель трудно, беременной можно назначить преднизалон 4 мг. 2 -3 раза в день не более 5 -7 дней, при сроке не больше 32 недель. Для профилактики сопутствующих невротических реакций целесообразно назначить седативные средства и транквилизаторы. При анемии и дробных небольших кровотечений показаны повторные плазматрансфузии при HB < 80 г/л-гемотрансфузия. Полное предлежание плаценты, установленное с помощью ультразвукового сканирования, является абсолютным показанием к операции кесарево сечение до начала кровотечения с учетом срока беременности. Выжидательная тактика при неполном предлежании плаценты во время беременности с применением токолитических спазмолитических средств и с профилактикой внутриутробной гипоксии плода допустима в условиях стационара до общей кровопотере 250 мл.
22 б. Для профилактики внутриматочной гипоксии плода, развития СДР (синдрома дыхательных расстройств) в тех случаях, когда сохранить беременность до 38 -40 недель трудно, беременной можно назначить преднизалон 4 мг. 2 -3 раза в день не более 5 -7 дней, при сроке не больше 32 недель. Для профилактики сопутствующих невротических реакций целесообразно назначить седативные средства и транквилизаторы. При анемии и дробных небольших кровотечений показаны повторные плазматрансфузии при HB < 80 г/л-гемотрансфузия. Полное предлежание плаценты, установленное с помощью ультразвукового сканирования, является абсолютным показанием к операции кесарево сечение до начала кровотечения с учетом срока беременности. Выжидательная тактика при неполном предлежании плаценты во время беременности с применением токолитических спазмолитических средств и с профилактикой внутриутробной гипоксии плода допустима в условиях стационара до общей кровопотере 250 мл.
 22 в. 2. При появлении обильных кровянистых выделений (более 250 мл. ) во время беременности необходимо срочно произвести операцию кесарево сечение. При установлении диагноза placenta cervicalis необходимо приступить к немедленной экстирпации матки. Родоразрешение через естественные родовые пути допустимо при неполном предлежании, низкой плацентации и кровопотере не более 250 мл. В этом случае при зрелой шейке матки осуществляют раннюю амниотомию с предварительным в/в введением 2 мл. 2% р-ра но-шпы, 20 мл. 40% р-ра глюкозы, 1% р-ра сигетина, 100 мг. кокорбоксилазы. Первый период родов с началом активной фазы ведется при капельном введении препаратов спазмолитического действия (8 мл папаверина или 5 мл баралгина + 500 мл физ. р-ра).
22 в. 2. При появлении обильных кровянистых выделений (более 250 мл. ) во время беременности необходимо срочно произвести операцию кесарево сечение. При установлении диагноза placenta cervicalis необходимо приступить к немедленной экстирпации матки. Родоразрешение через естественные родовые пути допустимо при неполном предлежании, низкой плацентации и кровопотере не более 250 мл. В этом случае при зрелой шейке матки осуществляют раннюю амниотомию с предварительным в/в введением 2 мл. 2% р-ра но-шпы, 20 мл. 40% р-ра глюкозы, 1% р-ра сигетина, 100 мг. кокорбоксилазы. Первый период родов с началом активной фазы ведется при капельном введении препаратов спазмолитического действия (8 мл папаверина или 5 мл баралгина + 500 мл физ. р-ра).
 22 г. 3. При необходимости родостимуляции у рожениц с низкой плацентацией и неполным предлежанием плаценты целесообразно применять окситоцин. Предварительно вводят 2 мл 0, 5% р-ра седуксена, возможно прижатие кровоточащего участка плаценты опустившейся головкой плода после наложения кожно-головных щипцов грузом до 400 г (В. Н. Серов и соавт, 1998). 4. После родоразрешения через естественные родовые пути может наблюдаться кровотечение в связи с гипотонией матки, обусловленное расположением плаценты в нижнем сегменте. В этом случае сразу после неэффективной операции ручного обследования послеродовой матки, осторожно наружно-внутреннего массажа её и внутривенного применения окситоцина следует перейти к хирургическому вмешательству. (Экстирпация матки).
22 г. 3. При необходимости родостимуляции у рожениц с низкой плацентацией и неполным предлежанием плаценты целесообразно применять окситоцин. Предварительно вводят 2 мл 0, 5% р-ра седуксена, возможно прижатие кровоточащего участка плаценты опустившейся головкой плода после наложения кожно-головных щипцов грузом до 400 г (В. Н. Серов и соавт, 1998). 4. После родоразрешения через естественные родовые пути может наблюдаться кровотечение в связи с гипотонией матки, обусловленное расположением плаценты в нижнем сегменте. В этом случае сразу после неэффективной операции ручного обследования послеродовой матки, осторожно наружно-внутреннего массажа её и внутривенного применения окситоцина следует перейти к хирургическому вмешательству. (Экстирпация матки).
 22 д. 5. У пациентки с предлежанием плаценты массивное кровотечение может развиться в процессе выполнения операции кесарево сечение. В этом случае с целью уменьшения кровопотери следует клеммировать магистральные сосуды и произвести надвлагалищную ампутацию матки. Показанием для экстирпации матки является сочетание предлежания и истинного приращения плаценты, а также продолжающееся кровотечение (более 1500 мл), осложненное острым ДВС - синдромом и геморрагическим шоком. Врастание плаценты непосредственно в миометрий (accreta- на миометрий, increta-внедрение в миометрий, pecreta-прорастание через весь слой) наиболее часто развивается у пациентов с предлежанием плаценты. Врастание плаценты встречается в 1 из 2500 акушерских случаев; при предлежании плаценты и отсутствии в анамнезе кесарева сечения - в 5 -7% случаев; при одном рубце на матке- в 24 -31% случаев, при двух и более- в 50% случаев. Средняя кровопотеря при предлежании и врастании плаценты (по данным разных авторов-2 -5 литров, коагулопатии развиваются у 20% пациентов.
22 д. 5. У пациентки с предлежанием плаценты массивное кровотечение может развиться в процессе выполнения операции кесарево сечение. В этом случае с целью уменьшения кровопотери следует клеммировать магистральные сосуды и произвести надвлагалищную ампутацию матки. Показанием для экстирпации матки является сочетание предлежания и истинного приращения плаценты, а также продолжающееся кровотечение (более 1500 мл), осложненное острым ДВС - синдромом и геморрагическим шоком. Врастание плаценты непосредственно в миометрий (accreta- на миометрий, increta-внедрение в миометрий, pecreta-прорастание через весь слой) наиболее часто развивается у пациентов с предлежанием плаценты. Врастание плаценты встречается в 1 из 2500 акушерских случаев; при предлежании плаценты и отсутствии в анамнезе кесарева сечения - в 5 -7% случаев; при одном рубце на матке- в 24 -31% случаев, при двух и более- в 50% случаев. Средняя кровопотеря при предлежании и врастании плаценты (по данным разных авторов-2 -5 литров, коагулопатии развиваются у 20% пациентов.
 23. Преждевременная отслойка нормально расположенной плаценты Одной из причин тяжелых гемодинамических расстройств во время беременности и родов может быть внутриполостное (внутриматочное) кровотечение при преждевременной отслойке нормально прикрепленной плаценты. * В зависимости от размеров отслоившегося участка различают частичную и полную преждевременную отслойку плаценты. Клинические проявления осложнения выражены, если отслаиваются ¼ и 1/3 плаценты и более. С точки зрения большинства авторов нецелесообразно делить преждевременную отслойку плаценты на частичную и полную, т. к. появление клинических симптомов отслойки плаценты всегда свидетельствует о развитии тяжелого осложнения независимо от того, отделилась плацента на 1/4 -1/3 или полностью и, следовательно для его устранения, требуется безотлагательное вмешательство. Однако, практика показывает целесообразность выделения не только частичной, но и прогрессирующей и непрогрессирующей отслойки.
23. Преждевременная отслойка нормально расположенной плаценты Одной из причин тяжелых гемодинамических расстройств во время беременности и родов может быть внутриполостное (внутриматочное) кровотечение при преждевременной отслойке нормально прикрепленной плаценты. * В зависимости от размеров отслоившегося участка различают частичную и полную преждевременную отслойку плаценты. Клинические проявления осложнения выражены, если отслаиваются ¼ и 1/3 плаценты и более. С точки зрения большинства авторов нецелесообразно делить преждевременную отслойку плаценты на частичную и полную, т. к. появление клинических симптомов отслойки плаценты всегда свидетельствует о развитии тяжелого осложнения независимо от того, отделилась плацента на 1/4 -1/3 или полностью и, следовательно для его устранения, требуется безотлагательное вмешательство. Однако, практика показывает целесообразность выделения не только частичной, но и прогрессирующей и непрогрессирующей отслойки.
 24. ЭТИОЛОГИЯ И ПАТОЛОГИЯ Возникновение этой патологии, как правило, обусловлено заболеванием матери: гестозом беременных, экстрагенитальной патологией, в первую очередь заболеваниями почек (пиелонефрит), сахарным диабетом, заболеваниями сосудистой системы, В 12 - фетоплацентарной анемией и другой патологией, которая оказывает наиболее неблагоприятное влияние на состояние периферического кровообращения и является фоном для развития гестоза. Наиболее вероятную группу риска представляют беременные с длительно текущим гестозом, сопровождающимся гипотрофией плода, либо беременные с быстро нарастающей тяжестью гестоза.
24. ЭТИОЛОГИЯ И ПАТОЛОГИЯ Возникновение этой патологии, как правило, обусловлено заболеванием матери: гестозом беременных, экстрагенитальной патологией, в первую очередь заболеваниями почек (пиелонефрит), сахарным диабетом, заболеваниями сосудистой системы, В 12 - фетоплацентарной анемией и другой патологией, которая оказывает наиболее неблагоприятное влияние на состояние периферического кровообращения и является фоном для развития гестоза. Наиболее вероятную группу риска представляют беременные с длительно текущим гестозом, сопровождающимся гипотрофией плода, либо беременные с быстро нарастающей тяжестью гестоза.
 25. ПАТОГЕНЕЗ В основе пускового механизма преждевременной отслойки плаценты лежит иммунологический конфликт между материнскими и плодовыми тканями, в результате которого наступает реакция отторжения. Этим можно объяснить преждевременную отслойку плаценты у молодых первобеременных. С точки зрения патогенеза преждевременная отслойка нормально расположенной плаценты- это не что иное как переход хронической формы недостаточности маточноплацентарного кровообращения в острую. Хронические нарушения маточно- плацентарного кровообращения связаны со спазмом артириол и капилляров базального отдела децидуальной оболочки, входящего в состав материнской части плаценты, повышение вязкости крови со стазом эритроцитов, их аггрегацией, лизисом и высвобождением кровяного тромбопластина, развитием ДВС.
25. ПАТОГЕНЕЗ В основе пускового механизма преждевременной отслойки плаценты лежит иммунологический конфликт между материнскими и плодовыми тканями, в результате которого наступает реакция отторжения. Этим можно объяснить преждевременную отслойку плаценты у молодых первобеременных. С точки зрения патогенеза преждевременная отслойка нормально расположенной плаценты- это не что иное как переход хронической формы недостаточности маточноплацентарного кровообращения в острую. Хронические нарушения маточно- плацентарного кровообращения связаны со спазмом артириол и капилляров базального отдела децидуальной оболочки, входящего в состав материнской части плаценты, повышение вязкости крови со стазом эритроцитов, их аггрегацией, лизисом и высвобождением кровяного тромбопластина, развитием ДВС.
 26. В результате изменений, происшедших в терминальных отделах сосудов и сектах межворсинчатых пространств, они становятся хрупкими, теряют эластичность, что облегчает разрыв их при относительно небольших воздействиях механических факторов, изменений давления в маточных сосудах и амниотической полости. Разрыв спиральных сосудов и сект децидуальной оболочки приводит к нарушению кровообращения в межворсинчатом пространстве и образованию ретроплацентарной гематомы. Изливающаяся при отслойке плаценты кровь диффузно имбибирует миометрии вплоть до висцеральной брюшины. За счет пропитывания кровью матка приобретает пятнистый вид, становится атоничной. Это состояние называют маточно-плацентарной апоплексией или маткой Кувелера.
26. В результате изменений, происшедших в терминальных отделах сосудов и сектах межворсинчатых пространств, они становятся хрупкими, теряют эластичность, что облегчает разрыв их при относительно небольших воздействиях механических факторов, изменений давления в маточных сосудах и амниотической полости. Разрыв спиральных сосудов и сект децидуальной оболочки приводит к нарушению кровообращения в межворсинчатом пространстве и образованию ретроплацентарной гематомы. Изливающаяся при отслойке плаценты кровь диффузно имбибирует миометрии вплоть до висцеральной брюшины. За счет пропитывания кровью матка приобретает пятнистый вид, становится атоничной. Это состояние называют маточно-плацентарной апоплексией или маткой Кувелера.
 27. КЛИНИКА Преждевременная отслойка нормально расположенной плаценты возникает остро. Выделяют 2 механизма отслойки плаценты: 1. Отслойка с ретроплацентарной гематомой 1. Краевая отслойка Как правило, на фоне гестоза разной тяжести и длительности появляются быстро усиливающиеся боли, первоначально локализующиеся в той области матки, где расположена плацента и постепенно распространяющиеся на остальные ее отделы. Болевой синдром более характерен для случаев отслойки плаценты с образованием ретроплацентарной гематомы и может быть не выражен если имеется другой клинический признак отслойки - кровотечение из родовых путей выражен при краевой отслойке плаценты.
27. КЛИНИКА Преждевременная отслойка нормально расположенной плаценты возникает остро. Выделяют 2 механизма отслойки плаценты: 1. Отслойка с ретроплацентарной гематомой 1. Краевая отслойка Как правило, на фоне гестоза разной тяжести и длительности появляются быстро усиливающиеся боли, первоначально локализующиеся в той области матки, где расположена плацента и постепенно распространяющиеся на остальные ее отделы. Болевой синдром более характерен для случаев отслойки плаценты с образованием ретроплацентарной гематомы и может быть не выражен если имеется другой клинический признак отслойки - кровотечение из родовых путей выражен при краевой отслойке плаценты.
 28. При образовании ретроплацентарной гематомы, но возможно и при нарушенном кровообращении, выражен третий клинический признак - гипертонус матки. Появление его свидетельствует о том, что ретроплацентарная гематома достигла боле чем 150 мл, что указывает на риск гибели плода. Симптомы внутриматочной гибели плода нарастают с увеличением ретроплацентарной гематомы или нарушенного кровообращения. В случае внутриматочной гибели плода объем гематомы обычно достигает 500 мл и более.
28. При образовании ретроплацентарной гематомы, но возможно и при нарушенном кровообращении, выражен третий клинический признак - гипертонус матки. Появление его свидетельствует о том, что ретроплацентарная гематома достигла боле чем 150 мл, что указывает на риск гибели плода. Симптомы внутриматочной гибели плода нарастают с увеличением ретроплацентарной гематомы или нарушенного кровообращения. В случае внутриматочной гибели плода объем гематомы обычно достигает 500 мл и более.
 29 ДИАГНОСТИКА 1. Установить правильный диагноз при отделении нормально расположенной плаценты позволяет появление кровянистых выделений из половых путей во время беременности или в начале родов на фоне гестоза разной степени тяжести, развития гипертонуса матки, нарушения жизнедеятельности плода. 2. Сложна диагностика в тех случаях, когда нет наружного кровотечения, а тяжелое состояние больной обусловлено не только произошедшей отслойкой плаценты, но и обширными поражениями жизненно важных органов (при тяжелом гестозе). Установить диагноз отслойки плаценты в этих случаях помогают такие симптомы, как повышенный тонус, напряжение, локальная болезненность матки, признаки нарушения жизни-деятельности плода. 3. Значительные возможности в диагностике преждевременной отслойки нормально расположенной плаценты открывает ультразвуковое исследование, которое позволяет определять начальные стадии этой патологии: между стенкой матки и плацентой появляются эхонегативный участок, свидетельствующий о наличии гематомы.
29 ДИАГНОСТИКА 1. Установить правильный диагноз при отделении нормально расположенной плаценты позволяет появление кровянистых выделений из половых путей во время беременности или в начале родов на фоне гестоза разной степени тяжести, развития гипертонуса матки, нарушения жизнедеятельности плода. 2. Сложна диагностика в тех случаях, когда нет наружного кровотечения, а тяжелое состояние больной обусловлено не только произошедшей отслойкой плаценты, но и обширными поражениями жизненно важных органов (при тяжелом гестозе). Установить диагноз отслойки плаценты в этих случаях помогают такие симптомы, как повышенный тонус, напряжение, локальная болезненность матки, признаки нарушения жизни-деятельности плода. 3. Значительные возможности в диагностике преждевременной отслойки нормально расположенной плаценты открывает ультразвуковое исследование, которое позволяет определять начальные стадии этой патологии: между стенкой матки и плацентой появляются эхонегативный участок, свидетельствующий о наличии гематомы.
 29 а. АЛГОРИТМ ВРАЧЕБНЫХ ДЕЙСТВИЙ ПРИ ПОНРП 1. При отсутствии условий для срочного родоразрешения через естественные родовые пути показано кесарево сечение. Так при преждевременной отслойке, наступившей у беременной или у роженицы в первом периоде родов в условиях стационара, показано экстренное кесарево сечение с предварительной амниотомией. 2. Если во время операции кесарево сечение обнаружена матка Кювелера, то показана экстирпация матки. 3. В отдельных случаях, когда имеются небольшие участки имбибиции, допустимо ограничиться надвлагалищной ампутацией матки с дренированием брюшной полости. 4. После кесарева сечения по поводу отслойки плаценты без формирования матки Кювелера или после самопроизвольных родов у родильниц с отслойкой плаценты, следует помнить об опасности коагулопатического кровотечения, нужно отдавать предпочтение оперативному лечению в объеме экстирпации матки. 5. При непрогрессирующей небольшой отслойке плаценты с формированием ретроплацентарной гематомы - возможно пролонгирование беременности на фоне интенсивного лечения фонового заболевания и терапии, направленной на улучшение маточно-
29 а. АЛГОРИТМ ВРАЧЕБНЫХ ДЕЙСТВИЙ ПРИ ПОНРП 1. При отсутствии условий для срочного родоразрешения через естественные родовые пути показано кесарево сечение. Так при преждевременной отслойке, наступившей у беременной или у роженицы в первом периоде родов в условиях стационара, показано экстренное кесарево сечение с предварительной амниотомией. 2. Если во время операции кесарево сечение обнаружена матка Кювелера, то показана экстирпация матки. 3. В отдельных случаях, когда имеются небольшие участки имбибиции, допустимо ограничиться надвлагалищной ампутацией матки с дренированием брюшной полости. 4. После кесарева сечения по поводу отслойки плаценты без формирования матки Кювелера или после самопроизвольных родов у родильниц с отслойкой плаценты, следует помнить об опасности коагулопатического кровотечения, нужно отдавать предпочтение оперативному лечению в объеме экстирпации матки. 5. При непрогрессирующей небольшой отслойке плаценты с формированием ретроплацентарной гематомы - возможно пролонгирование беременности на фоне интенсивного лечения фонового заболевания и терапии, направленной на улучшение маточно-
 30. КРОВОТЕЧЕНИЯ В ПОСЛЕРОДОВОМ И РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ РАЗВИВАЮТСЯ В РЕЗУЛЬТАТЕ: 1. нарушения процессов отделения плаценты и выделения последа 2. гипо-и атонии матки 3. травматических повреждений мягких тканей родовых путей 4. врожденных и приобретенных нарушений в системе гемокоагуляции.
30. КРОВОТЕЧЕНИЯ В ПОСЛЕРОДОВОМ И РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ РАЗВИВАЮТСЯ В РЕЗУЛЬТАТЕ: 1. нарушения процессов отделения плаценты и выделения последа 2. гипо-и атонии матки 3. травматических повреждений мягких тканей родовых путей 4. врожденных и приобретенных нарушений в системе гемокоагуляции.
 31. НАРУШЕНИЕ ПРОЦЕССОВ ОТДЕЛЕНИЯ И ВЫДЕЛЕНИЯ ПОСЛЕДА Нарушение процесса отделения плаценты является последствием нарушения плацентации. Этиология. Причиной нарушения процесса плацентации, а затем и отделения плаценты является атрофия слизистой матки после перенесенных тяжелых послеродовых и послеабортных процессов и наличия рубцовых образований в полости матки после неполного удаления участков слизистой оболочки и повреждения миометрия. Классификация нарушений плацентации. Нарушение процессов плацентации может проявляться в виде: 1. плотного прикрепления плаценты (placenta adhearens) 2. приращения плаценты полного и неполного (placenta accreta) 3. врастание плаценты и прорастание плаценты (placenta increta)
31. НАРУШЕНИЕ ПРОЦЕССОВ ОТДЕЛЕНИЯ И ВЫДЕЛЕНИЯ ПОСЛЕДА Нарушение процесса отделения плаценты является последствием нарушения плацентации. Этиология. Причиной нарушения процесса плацентации, а затем и отделения плаценты является атрофия слизистой матки после перенесенных тяжелых послеродовых и послеабортных процессов и наличия рубцовых образований в полости матки после неполного удаления участков слизистой оболочки и повреждения миометрия. Классификация нарушений плацентации. Нарушение процессов плацентации может проявляться в виде: 1. плотного прикрепления плаценты (placenta adhearens) 2. приращения плаценты полного и неполного (placenta accreta) 3. врастание плаценты и прорастание плаценты (placenta increta)
 32. Морфологические изменения 1. В случае плотного прикрепления плаценты имеется значительное истончение спонгиозного (губчатого) слоя децидуальной оболочки, который отделяет ворсины от мышцы матки, что затрудняет процесс отделения плаценты и плодных оболочек от стенки матки. Несвоевременное отделение всей поверхности плаценты от стенки матки служит основой для неравномерного сокращения матки на стороне плаценты и появления маточного кровотечения. 2. В случае приращения оболочки плаценты и появления маточного кровотечения слой децидуальной оболочки, ворсины непосредственно прилежат к мышечному слою, а иногда даже проникают в его толщу, что делает невозможным отделение плаценты от стенки матки. При насильственном отделении плаценты от стенки матки всегда возникает обильное кровотечение в результате разрушения синусов. 3. В случае врастания плаценты и прорастания плацентыпроисходит врастание или прорастание ворсин хориона мышечного слоя матки. При этом невозможно отделить и удалить полностью ворсины плаценты без удаления матки.
32. Морфологические изменения 1. В случае плотного прикрепления плаценты имеется значительное истончение спонгиозного (губчатого) слоя децидуальной оболочки, который отделяет ворсины от мышцы матки, что затрудняет процесс отделения плаценты и плодных оболочек от стенки матки. Несвоевременное отделение всей поверхности плаценты от стенки матки служит основой для неравномерного сокращения матки на стороне плаценты и появления маточного кровотечения. 2. В случае приращения оболочки плаценты и появления маточного кровотечения слой децидуальной оболочки, ворсины непосредственно прилежат к мышечному слою, а иногда даже проникают в его толщу, что делает невозможным отделение плаценты от стенки матки. При насильственном отделении плаценты от стенки матки всегда возникает обильное кровотечение в результате разрушения синусов. 3. В случае врастания плаценты и прорастания плацентыпроисходит врастание или прорастание ворсин хориона мышечного слоя матки. При этом невозможно отделить и удалить полностью ворсины плаценты без удаления матки.
 33. КЛИНИКА Чаще всего встречается плотное прикрепление плаценты (полное или частичное), которое необходимо дифференцировать от полного или частичного приращения плаценты. 1. Клиника полного плотного прикрепления и приращения идентична: а) отсутствие признаков отделения плаценты б) отсутствие кровотечения
33. КЛИНИКА Чаще всего встречается плотное прикрепление плаценты (полное или частичное), которое необходимо дифференцировать от полного или частичного приращения плаценты. 1. Клиника полного плотного прикрепления и приращения идентична: а) отсутствие признаков отделения плаценты б) отсутствие кровотечения
 34. ТАКТИКА ВРАЧА В случае, когда нет признаков отделения плаценты и нет кровотечения - консервативная в течение 40 минут: 20 минут- после рождения плода- наблюдение за признаками отделения плаценты, при отсутствии признаков отделения плаценты и отсутствии кровотечения подключают в/в капельно систему с окситоцином 5 ед. в 400 мл глюкозы. Если при последующем наблюдении в течение 20 минут плацента не отделяется и нет кровотечения консервативную тактику меняют на оперативную: приступают к ручному отделению плаценты и выделению последа. Провести дифференциальный диагноз между плотным прикреплением и истинным приращением плаценты возможно только при попытке ручного отделения плаценты. При плотном прикреплении плаценты ручное отделение плаценты выполнимо.
34. ТАКТИКА ВРАЧА В случае, когда нет признаков отделения плаценты и нет кровотечения - консервативная в течение 40 минут: 20 минут- после рождения плода- наблюдение за признаками отделения плаценты, при отсутствии признаков отделения плаценты и отсутствии кровотечения подключают в/в капельно систему с окситоцином 5 ед. в 400 мл глюкозы. Если при последующем наблюдении в течение 20 минут плацента не отделяется и нет кровотечения консервативную тактику меняют на оперативную: приступают к ручному отделению плаценты и выделению последа. Провести дифференциальный диагноз между плотным прикреплением и истинным приращением плаценты возможно только при попытке ручного отделения плаценты. При плотном прикреплении плаценты ручное отделение плаценты выполнимо.
 35. При истинном вращении- отделить плаценту от стенки матки не удается. Форсированное проведение этой операции может привести к проникновению пальцев в мышечный слой матки и даже к ее полной перфорации. В таких случаях необходимо прекратить всякие попытки удалить послед и приступить к операции удаления матки. Пока идет подготовка к операции можно с целью уменьшения кровотечения, как вынужденное мероприятие, провести тугую тампонаду полости матки, прижать брюшную аорту.
35. При истинном вращении- отделить плаценту от стенки матки не удается. Форсированное проведение этой операции может привести к проникновению пальцев в мышечный слой матки и даже к ее полной перфорации. В таких случаях необходимо прекратить всякие попытки удалить послед и приступить к операции удаления матки. Пока идет подготовка к операции можно с целью уменьшения кровотечения, как вынужденное мероприятие, провести тугую тампонаду полости матки, прижать брюшную аорту.
 36. Клиника частичного плотного прикрепления и приращения плаценты также идентичная. В случае, если при отсутствии признаков отделения плаценты начинается обильное кровотечение (более 250 -400 мл) то подозревают частичное плотное прикрепление плаценты или ее приращение и сразу же идут на операцию ручного отделения плаценты и выделения последа. Это вмешательство необходимо производить под наркозом, на фоне внутривенного введения окситоцина на глюкозе. Кровотечение в послеродовом периоде может быть связано также с задержкой и ущемлением последа.
36. Клиника частичного плотного прикрепления и приращения плаценты также идентичная. В случае, если при отсутствии признаков отделения плаценты начинается обильное кровотечение (более 250 -400 мл) то подозревают частичное плотное прикрепление плаценты или ее приращение и сразу же идут на операцию ручного отделения плаценты и выделения последа. Это вмешательство необходимо производить под наркозом, на фоне внутривенного введения окситоцина на глюкозе. Кровотечение в послеродовом периоде может быть связано также с задержкой и ущемлением последа.
 37. Причины задержки последа в матке: 1. недостаточная сократительная деятельность матки 2. недостаточность мышц брюшного пресса 1. и 2. из-за перерастяжения матки, преждевременных или запоздалых родов, первичная и вторичная слабость родовой деятельности.
37. Причины задержки последа в матке: 1. недостаточная сократительная деятельность матки 2. недостаточность мышц брюшного пресса 1. и 2. из-за перерастяжения матки, преждевременных или запоздалых родов, первичная и вторичная слабость родовой деятельности.
 38. Причины ущемления последа 1. спазм в области трубных углов 2. спазм в области внутреннего зева матки 1. и. 2. из-за неравномерного сокращения матки вследствие ее грубого массажа, несвоевременной попытки выжимания последа по Креде-Лазаревичу, потягивания за пуповину. В этих случаях кровотечение возникает на фоне признаков отделения плаценты.
38. Причины ущемления последа 1. спазм в области трубных углов 2. спазм в области внутреннего зева матки 1. и. 2. из-за неравномерного сокращения матки вследствие ее грубого массажа, несвоевременной попытки выжимания последа по Креде-Лазаревичу, потягивания за пуповину. В этих случаях кровотечение возникает на фоне признаков отделения плаценты.
 39. ВРАЧЕБНАЯ ТАКТИКА 1. В случае ущемления последа в области трубного угла или внутреннего зева матки роженице вводят спазмолитики и под внутривенным наркозом производят попытку выделения последа по Креде-Лазаревичу. Если она оказывается неэффективной сразу же приступают к ручному удалению последа. 2. При задержке отделившейся плаценты и компенсированной кровопотере необходимо после катетеризации мочевого пузыря предложить женщине потужиться, а при неэффективности попытки- выделить послед при помощи метода Абуладзе или Креде. Лазаревича. При обильном кровотечении, а также при отсутствии убедительных признаков отделения плаценты показано срочно ручное удаление последа.
39. ВРАЧЕБНАЯ ТАКТИКА 1. В случае ущемления последа в области трубного угла или внутреннего зева матки роженице вводят спазмолитики и под внутривенным наркозом производят попытку выделения последа по Креде-Лазаревичу. Если она оказывается неэффективной сразу же приступают к ручному удалению последа. 2. При задержке отделившейся плаценты и компенсированной кровопотере необходимо после катетеризации мочевого пузыря предложить женщине потужиться, а при неэффективности попытки- выделить послед при помощи метода Абуладзе или Креде. Лазаревича. При обильном кровотечении, а также при отсутствии убедительных признаков отделения плаценты показано срочно ручное удаление последа.
 40. КРОВОТЕЧЕНИЯ В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ В ОСНОВНОМ С ВЯЗАНЫ С: 1. задержкой части плаценты в полости матки 2. гипотонией и атонией матки 3. врожденными и приобретенными нарушениями гемостаза 4. разрывом мягких тканей родовых путей.
40. КРОВОТЕЧЕНИЯ В РАННЕМ ПОСЛЕРОДОВОМ ПЕРИОДЕ В ОСНОВНОМ С ВЯЗАНЫ С: 1. задержкой части плаценты в полости матки 2. гипотонией и атонией матки 3. врожденными и приобретенными нарушениями гемостаза 4. разрывом мягких тканей родовых путей.
 41. 1. Задержка в полости матки части плаценты нарушает ее сократительную способность и приводит к кровотечению. Поэтому очень важно после рождения последа осмотреть плаценту, т. е. исключить дефект плацентарной ткани. При обнаружении дефекта, а также при подозрении на дефект плаценты даже при отсутствии кровотечения - необходимо провести ручное обследование полости матки и удаление задержавшихся кусочков плаценты. 2. Наиболее часто встречается гипотоническое кровотечение. Кровотечения, обычно возникающие в первые 2 часа послеродового периода. Их частота составляет 3 -4% от общего числа родов. При гипотонии матка теряет нормальный тонус и сократительную способность, но все же отвечает на обычные раздрожители сокращением. При чрезвычайно редком осложнении- атонии матки- матка полностью теряет тонус и сократительную способность и не отвечает на механические, термические и фармакологические раздрожители. Матка при этом дряблая, плохо контурируется через переднюю брюшную стенку.
41. 1. Задержка в полости матки части плаценты нарушает ее сократительную способность и приводит к кровотечению. Поэтому очень важно после рождения последа осмотреть плаценту, т. е. исключить дефект плацентарной ткани. При обнаружении дефекта, а также при подозрении на дефект плаценты даже при отсутствии кровотечения - необходимо провести ручное обследование полости матки и удаление задержавшихся кусочков плаценты. 2. Наиболее часто встречается гипотоническое кровотечение. Кровотечения, обычно возникающие в первые 2 часа послеродового периода. Их частота составляет 3 -4% от общего числа родов. При гипотонии матка теряет нормальный тонус и сократительную способность, но все же отвечает на обычные раздрожители сокращением. При чрезвычайно редком осложнении- атонии матки- матка полностью теряет тонус и сократительную способность и не отвечает на механические, термические и фармакологические раздрожители. Матка при этом дряблая, плохо контурируется через переднюю брюшную стенку.
 42. Причины гипо-и атонического состояния матки 1. Состояния или заболевания матери: гестозы, болезни ССС, печени, почек, ЦИС, острые и хронические инфекции. 2. Акушерская патология: аномалия расположения плаценты, преждевременная отслойка плаценты, пороки развития матки, миома матки, многоплодие, крупный плод, аномалии родовой деятельности, несвоевременное излитие вод, и т. д. 3. Ятрогенные причины: назначение в больших дозах препаратов, сокращающих матку, чрезмерно активное ведение III периода родов; необоснованное применение (при неотделившейся плаценте) таких приемов, как метод Абуладзе, Гентера, Креде. Лазаревича, наружный массаж матки, потягивание за пуповину.
42. Причины гипо-и атонического состояния матки 1. Состояния или заболевания матери: гестозы, болезни ССС, печени, почек, ЦИС, острые и хронические инфекции. 2. Акушерская патология: аномалия расположения плаценты, преждевременная отслойка плаценты, пороки развития матки, миома матки, многоплодие, крупный плод, аномалии родовой деятельности, несвоевременное излитие вод, и т. д. 3. Ятрогенные причины: назначение в больших дозах препаратов, сокращающих матку, чрезмерно активное ведение III периода родов; необоснованное применение (при неотделившейся плаценте) таких приемов, как метод Абуладзе, Гентера, Креде. Лазаревича, наружный массаж матки, потягивание за пуповину.
 43. АЛГОРИТМ ВРАЧЕБНЫХ ДЕЙСТВИЙ ПРИ ГИПОТОНИИ МАТКИ 1. В конце 2 -го периода родов вводят с профилактической целью роженицам группы риска в/в или в/м метилэргометрин, окситоцин. 2. После рождения ребенка катетером выводят мочу, на низ живота кладут пузырь со льдом. Если кровопотеря после рождения целого последа более 0, 5% к массе, то в/в капельно вводят окситоцин в растворе глюкозы и наружный массаж, проводят наружный массаж матки, осматривают мягкие родовые пути. 3. При продолжающемся кровотечении более 400 мл- под наркозом проводят ручное обследование полости матки и осторожный наружно-внутренний массаж матки, в/в капельно вводят окситоцин. При неэффективности вышеуказанных мероприятий необходимо провести лапаротомию и удалить матку. Наложение клемм на параметрий и клеммирование шейки матки с последующим ее низведением с целью прижатия сосудов матки можно использовать при подготовке к операции.
43. АЛГОРИТМ ВРАЧЕБНЫХ ДЕЙСТВИЙ ПРИ ГИПОТОНИИ МАТКИ 1. В конце 2 -го периода родов вводят с профилактической целью роженицам группы риска в/в или в/м метилэргометрин, окситоцин. 2. После рождения ребенка катетером выводят мочу, на низ живота кладут пузырь со льдом. Если кровопотеря после рождения целого последа более 0, 5% к массе, то в/в капельно вводят окситоцин в растворе глюкозы и наружный массаж, проводят наружный массаж матки, осматривают мягкие родовые пути. 3. При продолжающемся кровотечении более 400 мл- под наркозом проводят ручное обследование полости матки и осторожный наружно-внутренний массаж матки, в/в капельно вводят окситоцин. При неэффективности вышеуказанных мероприятий необходимо провести лапаротомию и удалить матку. Наложение клемм на параметрий и клеммирование шейки матки с последующим ее низведением с целью прижатия сосудов матки можно использовать при подготовке к операции.
 44. ПОСЛЕШОКОВЫЕ КРОВОТЕЧЕНИЯ занимают особое место среди массивных кровотечений в акушерстве, т. к. возникают после любого вида шока или коллапса. Этиология: наиболее вероятно возникновение кровотечения после эмболии околоплодными водами, на фоне кислотноаспирационного синдрома (синдром Мендельсона), синдрома сдавления нижней полой вены, после анафилактического, инфекционно-токсического, болевого шоков, внутриутробной смерти плода.
44. ПОСЛЕШОКОВЫЕ КРОВОТЕЧЕНИЯ занимают особое место среди массивных кровотечений в акушерстве, т. к. возникают после любого вида шока или коллапса. Этиология: наиболее вероятно возникновение кровотечения после эмболии околоплодными водами, на фоне кислотноаспирационного синдрома (синдром Мендельсона), синдрома сдавления нижней полой вены, после анафилактического, инфекционно-токсического, болевого шоков, внутриутробной смерти плода.
 45. Патогенез: в основе развития послешоковых кровотечений лежат многоступенчатые механизмы нарушений макро и микроциркуляции, которые, будучи своевременно не устранены, вызывают последующие нарушения метаболизма и гемостаза, т. е. тесно связаны в развитием ДВС синдрома. При послешоковом кровотечении имеются не только выраженные нарушения в системе гемостаза, но и тяжелые поражения мышцы матки, проявляющиеся в потере способности к сокращению. Такая матка, пострадавшая как и все органы от нарушений макро- и микроциркуляции носит название - «шоковая матка» . Клиника послешоковых кровотечений: кровотечения наступают через несколько минут или часов после выведения больной из шока или коллапса; для них характерны- внезапность, обильность, коагулопатический характер.
45. Патогенез: в основе развития послешоковых кровотечений лежат многоступенчатые механизмы нарушений макро и микроциркуляции, которые, будучи своевременно не устранены, вызывают последующие нарушения метаболизма и гемостаза, т. е. тесно связаны в развитием ДВС синдрома. При послешоковом кровотечении имеются не только выраженные нарушения в системе гемостаза, но и тяжелые поражения мышцы матки, проявляющиеся в потере способности к сокращению. Такая матка, пострадавшая как и все органы от нарушений макро- и микроциркуляции носит название - «шоковая матка» . Клиника послешоковых кровотечений: кровотечения наступают через несколько минут или часов после выведения больной из шока или коллапса; для них характерны- внезапность, обильность, коагулопатический характер.
 46. КОАГУЛОПАТИЧЕСКИЕ КРОВОТЕЧЕНИЯ Одно из самых серьезных акушерских осложнений коагулопатические кровотечения, связанные с врожденными или приобретенными нарушениями в системе гемокоагуляции. Кровотечения, связанные с врожденными нарушениями в системе гемокоагуляции. Частота их составляет 0, 2 -0, 3% всех кровотечений. Идиопатическая тромбоцитопения, или болезнь Верльгофа, характеризуется наличием кровоизлияний и кровоподтеков на туловище и конечностях на фоне резко сниженного числа тромбоцитов в периферической крови. Обычно перед родами женщине для профилактики кровотечений назначают кортикостероидную терапию. После родов дозу препарата постепенно снижают и отменяют к 5 -оиу-6 -ому дню. При начавшемся кровотечении дозу преднизолона увеличивают, назначают рутин, диципан, кальция хлорид. Проводят переливание свежей крови и взвеси тромбоцитов.
46. КОАГУЛОПАТИЧЕСКИЕ КРОВОТЕЧЕНИЯ Одно из самых серьезных акушерских осложнений коагулопатические кровотечения, связанные с врожденными или приобретенными нарушениями в системе гемокоагуляции. Кровотечения, связанные с врожденными нарушениями в системе гемокоагуляции. Частота их составляет 0, 2 -0, 3% всех кровотечений. Идиопатическая тромбоцитопения, или болезнь Верльгофа, характеризуется наличием кровоизлияний и кровоподтеков на туловище и конечностях на фоне резко сниженного числа тромбоцитов в периферической крови. Обычно перед родами женщине для профилактики кровотечений назначают кортикостероидную терапию. После родов дозу препарата постепенно снижают и отменяют к 5 -оиу-6 -ому дню. При начавшемся кровотечении дозу преднизолона увеличивают, назначают рутин, диципан, кальция хлорид. Проводят переливание свежей крови и взвеси тромбоцитов.
 47. Болезнь Виллебранда- относится к наследственным заболеваниям. Она характеризуется повышенной проницаемостью и хрупкостью сосудистой стенки. У больных имеется недостаток фактора VIII, снижена адгезивная способность тромбоцитов. При начавшемся кровотечении вводят антигемофильную плазму, СЗП, свежую кровь. Во избежание повторных кровотечений инфузии плазмы приходится повторять каждые 3 дня. Одно из самых серьезных акушерских осложненийкоагулопатические кровотечения, связанные с приобретенными нарушениями в системе гемокоагуляции (на фоне синдрома ДВС) ДВС-синдром может развиваться самостоятельно в случае осложненной беременности (гестозы, отслойка и предлежание плаценты, антенатальная гибель плода, заболевание почек, ССС, сепсис, Rh-конфликт- в хронической форме, переходя в острую при кровотечении, может быть и следствием массивной кровопотери, развиваясь как фаза геморрагического шока, может развиваться сразу остро при эмболии околоплодными водами, трансфузии несовместимой крови.
47. Болезнь Виллебранда- относится к наследственным заболеваниям. Она характеризуется повышенной проницаемостью и хрупкостью сосудистой стенки. У больных имеется недостаток фактора VIII, снижена адгезивная способность тромбоцитов. При начавшемся кровотечении вводят антигемофильную плазму, СЗП, свежую кровь. Во избежание повторных кровотечений инфузии плазмы приходится повторять каждые 3 дня. Одно из самых серьезных акушерских осложненийкоагулопатические кровотечения, связанные с приобретенными нарушениями в системе гемокоагуляции (на фоне синдрома ДВС) ДВС-синдром может развиваться самостоятельно в случае осложненной беременности (гестозы, отслойка и предлежание плаценты, антенатальная гибель плода, заболевание почек, ССС, сепсис, Rh-конфликт- в хронической форме, переходя в острую при кровотечении, может быть и следствием массивной кровопотери, развиваясь как фаза геморрагического шока, может развиваться сразу остро при эмболии околоплодными водами, трансфузии несовместимой крови.
 48. Этиология ДВС-синдрома. Обобщая многочисленные исследования, посвященные ДВС-синдрому, можно сделать вывод, что данный синдром- одно из проявлений реакции системы гемостаза на действие разнообразных факторов. К факторам «запускающим» развитие ДВСсиндрома относятся тканевой тромбопластин, бактериальные эндо-и экзотоксины, гемолизированные эритроциты, протеолитические энзимы, комплексы АГ и АТ, протеолитические ферменты, аноксия и аноксемия, свободные жирные кислоты, ацидоз.
48. Этиология ДВС-синдрома. Обобщая многочисленные исследования, посвященные ДВС-синдрому, можно сделать вывод, что данный синдром- одно из проявлений реакции системы гемостаза на действие разнообразных факторов. К факторам «запускающим» развитие ДВСсиндрома относятся тканевой тромбопластин, бактериальные эндо-и экзотоксины, гемолизированные эритроциты, протеолитические энзимы, комплексы АГ и АТ, протеолитические ферменты, аноксия и аноксемия, свободные жирные кислоты, ацидоз.
 Патогенез ДВС-синдрома. Сущность ДВС-синдрома заключается- в прижизненном образовании мельчайших тромбоцитарных и фибриновых свертков в системе микроциркуляции, что вызвано попаданием в кровь «запускающих» факторов. Обструкция мельчайшими тромбоцитарными и фибриновыми свертками микроциркуляторного ложа жизненно важных органов обуславливает активизацию защитно-приспособительных систем организма (в частности фибринолиза) направленную на восстановление капиллярной перфузии.
Патогенез ДВС-синдрома. Сущность ДВС-синдрома заключается- в прижизненном образовании мельчайших тромбоцитарных и фибриновых свертков в системе микроциркуляции, что вызвано попаданием в кровь «запускающих» факторов. Обструкция мельчайшими тромбоцитарными и фибриновыми свертками микроциркуляторного ложа жизненно важных органов обуславливает активизацию защитно-приспособительных систем организма (в частности фибринолиза) направленную на восстановление капиллярной перфузии.
 49. Синдром ДВС протекает в виде 4 -х последовательных (стадий) фаз. (З. Д. Федорова, 1985) 1. Гиперкоагуляция 2. Гипокоагуляция (коагулопатия потребления) без генерализованной активации фибринолиза. 3. Гипокоагуляция (коагулопатия потребления) с генерализованной активизацией фибринолиза. 4. Полное несвертывание крови (афибриногенемия).
49. Синдром ДВС протекает в виде 4 -х последовательных (стадий) фаз. (З. Д. Федорова, 1985) 1. Гиперкоагуляция 2. Гипокоагуляция (коагулопатия потребления) без генерализованной активации фибринолиза. 3. Гипокоагуляция (коагулопатия потребления) с генерализованной активизацией фибринолиза. 4. Полное несвертывание крови (афибриногенемия).
 50. Первая фаза характеризуется внутрисосудистой активизацией факторов прокоагулянтного звена системы гемостаза, повышением функциональной активности тромбоцитов, появлением в крови повышенных концентраций тромбина, превращающего фибриноген в молекулы растворимого фибрина, утилизируемого клетками ретикулогистоцитарной системы. В организме в эту фазу происходит массивное тромбообразование. Клинически эта фаза практически не выражена.
50. Первая фаза характеризуется внутрисосудистой активизацией факторов прокоагулянтного звена системы гемостаза, повышением функциональной активности тромбоцитов, появлением в крови повышенных концентраций тромбина, превращающего фибриноген в молекулы растворимого фибрина, утилизируемого клетками ретикулогистоцитарной системы. В организме в эту фазу происходит массивное тромбообразование. Клинически эта фаза практически не выражена.
 51. Во II и III фазах при продолжающемся поступлении тромбопластических субстанций в сосудистую сеть с образованием тромбоцитарно-фибриновых свертков, в гемоциркуляции появляются признаки потребления плазматических факторов свертывания (коагулопатия потребления). Одновременно происходит активизация фибринолитического звена системы гемостаза, направленная на полноценное восстановление проходимости сосудистого русла органов и тканей посредством лизиса микросгустков фибрина. Когда процесс активации фибринолитического звена системы гемостаза принимает генерализованный характер, лизируются не только микросвертки, но и повреждаются факторы свертывания и фибриноген. Клинически это проявляется тенденцией к геморрагиям (различные петехиальные кровоизлияния) или явным кровотечением при наличии микросвертков фибрина в обширных пространствах микроциркуляции (с раневых поверхностей, из мест вколов)- кровь жидкая с мелкими сгустками. В IV стадии - в гемоциркуляции отсутствует фибриноген- полное несвертывание крови. Клинически это проявляется профузным кровотечением жидкой кровью (с поверхности раны, носовые кровотечения, рвота с примесью крови).
51. Во II и III фазах при продолжающемся поступлении тромбопластических субстанций в сосудистую сеть с образованием тромбоцитарно-фибриновых свертков, в гемоциркуляции появляются признаки потребления плазматических факторов свертывания (коагулопатия потребления). Одновременно происходит активизация фибринолитического звена системы гемостаза, направленная на полноценное восстановление проходимости сосудистого русла органов и тканей посредством лизиса микросгустков фибрина. Когда процесс активации фибринолитического звена системы гемостаза принимает генерализованный характер, лизируются не только микросвертки, но и повреждаются факторы свертывания и фибриноген. Клинически это проявляется тенденцией к геморрагиям (различные петехиальные кровоизлияния) или явным кровотечением при наличии микросвертков фибрина в обширных пространствах микроциркуляции (с раневых поверхностей, из мест вколов)- кровь жидкая с мелкими сгустками. В IV стадии - в гемоциркуляции отсутствует фибриноген- полное несвертывание крови. Клинически это проявляется профузным кровотечением жидкой кровью (с поверхности раны, носовые кровотечения, рвота с примесью крови).
 52. Течение процессов внутрисосудистого свертывания крови и активизации фибринолиза определяет форму ДВС-синдрома: хроническую, проявляющуюся гиперкоагуляцией и признаками умеренной тромбоцитемии; подострую, характеризующуюся сочетанием гиперактивности гемостаза и начальными признаками активации фибиринолиза; острую форму, характеризующуюся реальной гипокоагуляцией с активацией фибринолиза. При острой форме ДВС-синдрома (например: эмболия околоплодными водами, преждевременная отслойка нормально расположенной плаценты, при акушерских кровотечениях и т. д. ) на первое место в клинике выходят явления гипотонии, выраженных кровотечений, шока.
52. Течение процессов внутрисосудистого свертывания крови и активизации фибринолиза определяет форму ДВС-синдрома: хроническую, проявляющуюся гиперкоагуляцией и признаками умеренной тромбоцитемии; подострую, характеризующуюся сочетанием гиперактивности гемостаза и начальными признаками активации фибиринолиза; острую форму, характеризующуюся реальной гипокоагуляцией с активацией фибринолиза. При острой форме ДВС-синдрома (например: эмболия околоплодными водами, преждевременная отслойка нормально расположенной плаценты, при акушерских кровотечениях и т. д. ) на первое место в клинике выходят явления гипотонии, выраженных кровотечений, шока.
 53. При хронической форме ДВС-синдрома (например: при нефропатии беременных, ряде послеродовых гнойносептических заболеваний, у беременных с ревматическими пороками сердца и нарушением кровообращения, при резус -конфликте) I фаза (гиперкоагуляция) длится довольно долго. При этом пролонгирование синдрома с перманентным процессом образования и лизиса больших количеств микросгустков может привести к истощению системы фибринолиза и тогда на первое место выступают нарушения функции отдельных органов, почечная, печеночная, плацентарная легочная недостаточность, Переход же хронической формы ДВС-синдрома в острую, происходит если патологический процесс прогрессирует и осложняется какой-нибудь критической ситуацией (например: отслойка нормально расположенной плаценты, акушерским кровотечением).
53. При хронической форме ДВС-синдрома (например: при нефропатии беременных, ряде послеродовых гнойносептических заболеваний, у беременных с ревматическими пороками сердца и нарушением кровообращения, при резус -конфликте) I фаза (гиперкоагуляция) длится довольно долго. При этом пролонгирование синдрома с перманентным процессом образования и лизиса больших количеств микросгустков может привести к истощению системы фибринолиза и тогда на первое место выступают нарушения функции отдельных органов, почечная, печеночная, плацентарная легочная недостаточность, Переход же хронической формы ДВС-синдрома в острую, происходит если патологический процесс прогрессирует и осложняется какой-нибудь критической ситуацией (например: отслойка нормально расположенной плаценты, акушерским кровотечением).
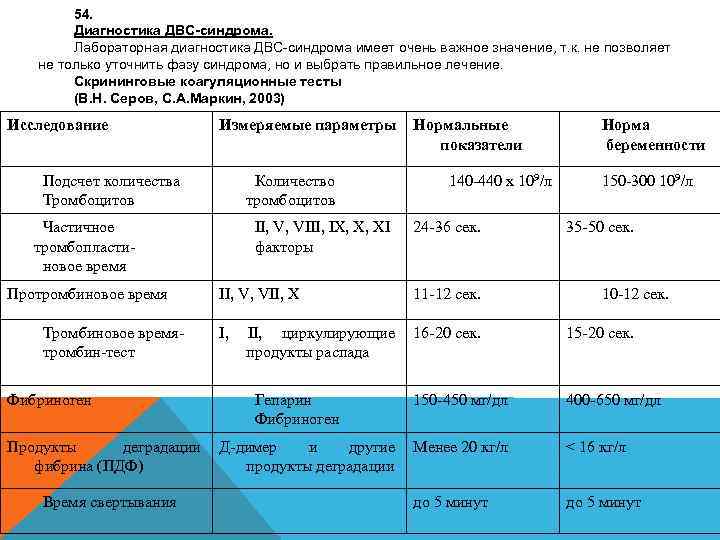 54. Диагностика ДВС-синдрома. Лабораторная диагностика ДВС-синдрома имеет очень важное значение, т. к. не позволяет не только уточнить фазу синдрома, но и выбрать правильное лечение. Скрининговые коагуляционные тесты (В. Н. Серов, С. А. Маркин, 2003) Исследование Измеряемые параметры Подсчет количества Тромбоцитов Количество тромбоцитов Частичное тромбопластиновое время Протромбиновое время Тромбиновое времятромбин-тест Фибриноген Продукты деградации фибрина (ПДФ) Время свертывания II, V, VIII, IХ, Х, ХI факторы Нормальные показатели 140 -440 х 109/л 24 -36 сек. Норма беременности 150 -300 109/л 35 -50 сек. II, V, VII, Х 11 -12 сек. I, 16 -20 сек. 150 -450 мг/дл 400 -650 мг/дл Менее 20 кг/л < 16 кг/л до 5 минут II, циркулирующие продукты распада Гепарин Фибриноген Д-димер и другие продукты деградации 10 -12 сек.
54. Диагностика ДВС-синдрома. Лабораторная диагностика ДВС-синдрома имеет очень важное значение, т. к. не позволяет не только уточнить фазу синдрома, но и выбрать правильное лечение. Скрининговые коагуляционные тесты (В. Н. Серов, С. А. Маркин, 2003) Исследование Измеряемые параметры Подсчет количества Тромбоцитов Количество тромбоцитов Частичное тромбопластиновое время Протромбиновое время Тромбиновое времятромбин-тест Фибриноген Продукты деградации фибрина (ПДФ) Время свертывания II, V, VIII, IХ, Х, ХI факторы Нормальные показатели 140 -440 х 109/л 24 -36 сек. Норма беременности 150 -300 109/л 35 -50 сек. II, V, VII, Х 11 -12 сек. I, 16 -20 сек. 150 -450 мг/дл 400 -650 мг/дл Менее 20 кг/л < 16 кг/л до 5 минут II, циркулирующие продукты распада Гепарин Фибриноген Д-димер и другие продукты деградации 10 -12 сек.
 55. Наиболее информативными и быстро выполнимыми тестами являются определение времени свертывания цельной крови, спонтанный лизис сгустка цельной крови, подсчет числа тромбоцитов. О степени фибринолитической активности судят при наблюдении за лизисом сгустка венозной крови, так называемые тесты экспресс диагностики.
55. Наиболее информативными и быстро выполнимыми тестами являются определение времени свертывания цельной крови, спонтанный лизис сгустка цельной крови, подсчет числа тромбоцитов. О степени фибринолитической активности судят при наблюдении за лизисом сгустка венозной крови, так называемые тесты экспресс диагностики.
 56. При сохранении коагуляционных свойств крови и отсутствии генерализованного фибринолиза, формируется хороший плотный сгусток, на поверхности которого адсорбируются все форменные элементы крови, оставшаяся сыворотка- прозрачная. При гипокоагуляции без активизации фибринолиза медленно образуется рыхлый сгусток меньших размеров, часть форменных элементов остается в сыворотке крови, оседая на дно пробирки. В таком состоянии сгусток находится длительное время, его спонтанного лизиса не происходит. В случае гипокоагуляции с активацией фибринолиза образуется маленький рыхлый сгусток, но он быстро лизируется. При полном несвертывании крови сгустка вообще не образуется.
56. При сохранении коагуляционных свойств крови и отсутствии генерализованного фибринолиза, формируется хороший плотный сгусток, на поверхности которого адсорбируются все форменные элементы крови, оставшаяся сыворотка- прозрачная. При гипокоагуляции без активизации фибринолиза медленно образуется рыхлый сгусток меньших размеров, часть форменных элементов остается в сыворотке крови, оседая на дно пробирки. В таком состоянии сгусток находится длительное время, его спонтанного лизиса не происходит. В случае гипокоагуляции с активацией фибринолиза образуется маленький рыхлый сгусток, но он быстро лизируется. При полном несвертывании крови сгустка вообще не образуется.
 58. Диагностика синдрома ДВС по основным лабораторным показателям (И. И. Линева и совт. , 1997) ФАЗЫ Основные лабораторные показатели время свертыв ания крови ДВС I. -ГИПЕРКОАГУЛЯ ЦИЯ спонтанный лизис сгустка менее 5 мин. (норм) тромби новый тест число тром боцит ов, 109/л 7 -11 (норм) 175 нет (норм) 425 (нор м) II. -ГИПОКОАГУЛЯ ЦИЯ БЕЗ ГЕНЕРАЛИЗОВАННОГ О ФИБРИНОЛИЗА 5 -12 мин. нет 7 -11 III. -ГИПОКОАГУЛЯ ЦИЯ С ГЕНЕРАЛИЗОВАННОЙ АКТИВИЗАЦИЕЙ ФИБРИНОЛИЗА, более 12 мин быстрый 20 -60 менее 120 мен ее 100 тро мбин овое вре мя тест на фибр ин мон о мер (этан о лов ый, прота мин суль фатн ый) тест фраг мент ации тром боци тов не менее 24 ++ отриц. бол ее 60 + + бол ее 100 отриц. +
58. Диагностика синдрома ДВС по основным лабораторным показателям (И. И. Линева и совт. , 1997) ФАЗЫ Основные лабораторные показатели время свертыв ания крови ДВС I. -ГИПЕРКОАГУЛЯ ЦИЯ спонтанный лизис сгустка менее 5 мин. (норм) тромби новый тест число тром боцит ов, 109/л 7 -11 (норм) 175 нет (норм) 425 (нор м) II. -ГИПОКОАГУЛЯ ЦИЯ БЕЗ ГЕНЕРАЛИЗОВАННОГ О ФИБРИНОЛИЗА 5 -12 мин. нет 7 -11 III. -ГИПОКОАГУЛЯ ЦИЯ С ГЕНЕРАЛИЗОВАННОЙ АКТИВИЗАЦИЕЙ ФИБРИНОЛИЗА, более 12 мин быстрый 20 -60 менее 120 мен ее 100 тро мбин овое вре мя тест на фибр ин мон о мер (этан о лов ый, прота мин суль фатн ый) тест фраг мент ации тром боци тов не менее 24 ++ отриц. бол ее 60 + + бол ее 100 отриц. +
 59. Для I фазы синдрома ДВС характерны укорочение времени свертывания крови и тромбинового времени, положительный этаноловый тест. Во II фазе при ДВС-синдроме происходит умеренное снижение числа тромбоцитов (120 х 109/л), тромбиновое время удлиняется до 60 с и более, определяются ПДФ. В III фазе происходит удлинение времени свертывания крови, тромбинового времени, снижается число тромбоцитов до 100 х 109/л, происходит быстрый лизис, образовавшегося сгустка крови. Для IV фазы характерны следующие показатели: сгусток не образуется, тромбин-тест-более 60 с, число тромбоцитов- менее 60 х 109/л.
59. Для I фазы синдрома ДВС характерны укорочение времени свертывания крови и тромбинового времени, положительный этаноловый тест. Во II фазе при ДВС-синдроме происходит умеренное снижение числа тромбоцитов (120 х 109/л), тромбиновое время удлиняется до 60 с и более, определяются ПДФ. В III фазе происходит удлинение времени свертывания крови, тромбинового времени, снижается число тромбоцитов до 100 х 109/л, происходит быстрый лизис, образовавшегося сгустка крови. Для IV фазы характерны следующие показатели: сгусток не образуется, тромбин-тест-более 60 с, число тромбоцитов- менее 60 х 109/л.
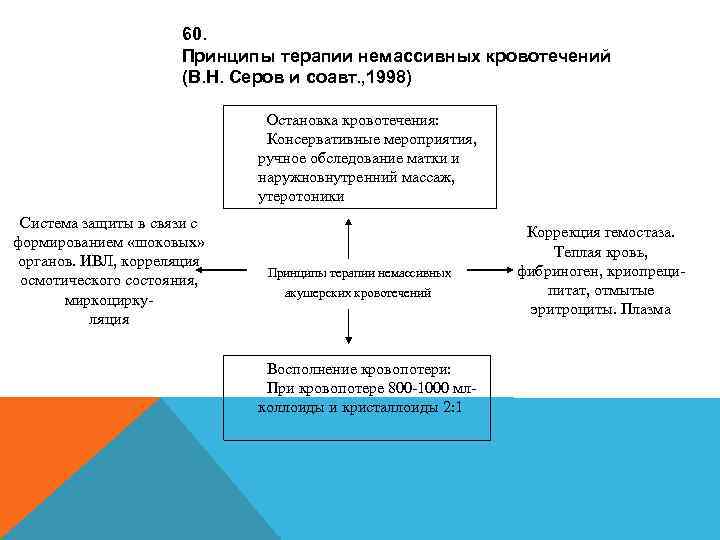 60. Принципы терапии немассивных кровотечений (В. Н. Серов и соавт. , 1998) Остановка кровотечения: Консервативные мероприятия, ручное обследование матки и наружновнутренний массаж, утеротоники Система защиты в связи с формированием «шоковых» органов. ИВЛ, корреляция осмотического состояния, миркоциркуляция Принципы терапии немассивных акушерских кровотечений Восполнение кровопотери: При кровопотере 800 -1000 млколлоиды и кристаллоиды 2: 1 Коррекция гемостаза. Теплая кровь, фибриноген, криопреципитат, отмытые эритроциты. Плазма
60. Принципы терапии немассивных кровотечений (В. Н. Серов и соавт. , 1998) Остановка кровотечения: Консервативные мероприятия, ручное обследование матки и наружновнутренний массаж, утеротоники Система защиты в связи с формированием «шоковых» органов. ИВЛ, корреляция осмотического состояния, миркоциркуляция Принципы терапии немассивных акушерских кровотечений Восполнение кровопотери: При кровопотере 800 -1000 млколлоиды и кристаллоиды 2: 1 Коррекция гемостаза. Теплая кровь, фибриноген, криопреципитат, отмытые эритроциты. Плазма
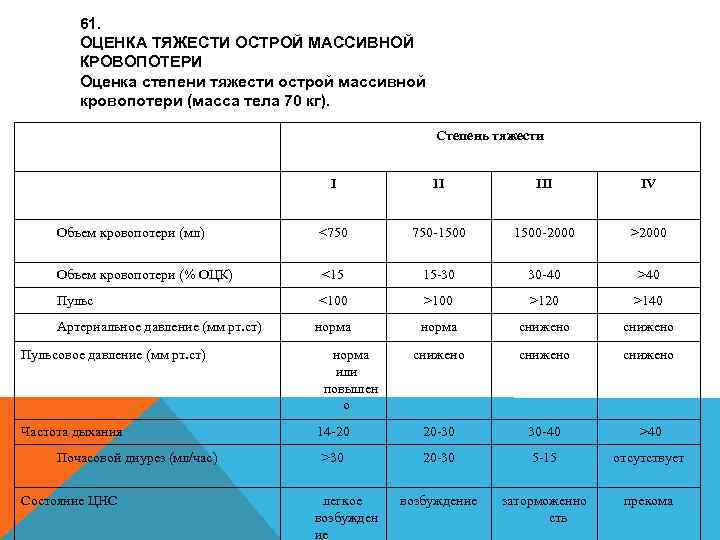 61. ОЦЕНКА ТЯЖЕСТИ ОСТРОЙ МАССИВНОЙ КРОВОПОТЕРИ Оценка степени тяжести острой массивной кровопотери (масса тела 70 кг). Степень тяжести I II IV Объем кровопотери (мл) <750 750 -1500 -2000 >2000 Объем кровопотери (% ОЦК) <15 15 -30 30 -40 >40 Пульс <100 >120 >140 Артериальное давление (мм рт. ст) норма снижено снижено 14 -20 20 -30 30 -40 >30 20 -30 5 -15 отсутствует возбуждение заторможенно сть прекома Пульсовое давление (мм рт. ст) Частота дыхания Почасовой диурез (мл/час) Состояние ЦНС норма или повышен о легкое возбужден ие
61. ОЦЕНКА ТЯЖЕСТИ ОСТРОЙ МАССИВНОЙ КРОВОПОТЕРИ Оценка степени тяжести острой массивной кровопотери (масса тела 70 кг). Степень тяжести I II IV Объем кровопотери (мл) <750 750 -1500 -2000 >2000 Объем кровопотери (% ОЦК) <15 15 -30 30 -40 >40 Пульс <100 >120 >140 Артериальное давление (мм рт. ст) норма снижено снижено 14 -20 20 -30 30 -40 >30 20 -30 5 -15 отсутствует возбуждение заторможенно сть прекома Пульсовое давление (мм рт. ст) Частота дыхания Почасовой диурез (мл/час) Состояние ЦНС норма или повышен о легкое возбужден ие
 62. СТЕПЕНЬ ТЯЖЕСТИ ОСТРОЙ МАССИВНОЙ КРОВОПОТЕРИ КОРРЕЛИРУЕТ СО СТАДИЯМИ ГЕМОРРАГИЧЕСКОГО ШОКА 63. Геморрагический шок представляет собой комплекс патофизиологических изменений в ответ на патологическую кровопотерю, который клинически проявляется побледнением кожных покровов, учащением пульса и снижением АД. В настоящее время большинство исследователей считают целесообразным исчислять кровопотерю в % отношении к массе тела до родоразрешения. При этом кровопотерю до 0, 5% следует считать физиологической, свыше 0, 5%- патологической (Г. М. Савельева, 1976).
62. СТЕПЕНЬ ТЯЖЕСТИ ОСТРОЙ МАССИВНОЙ КРОВОПОТЕРИ КОРРЕЛИРУЕТ СО СТАДИЯМИ ГЕМОРРАГИЧЕСКОГО ШОКА 63. Геморрагический шок представляет собой комплекс патофизиологических изменений в ответ на патологическую кровопотерю, который клинически проявляется побледнением кожных покровов, учащением пульса и снижением АД. В настоящее время большинство исследователей считают целесообразным исчислять кровопотерю в % отношении к массе тела до родоразрешения. При этом кровопотерю до 0, 5% следует считать физиологической, свыше 0, 5%- патологической (Г. М. Савельева, 1976).
 64. Патологическая кровопотеря (более 0, 5% от массы тела) в ряде случаев в зависимости от реакции организма может быть компенсирована. Обычно это касается кровопотери до 1% массы тела. При этом компенсация кровопотери достигает за счет поражения основных компенсаторных механизмов: учащение сердечных сокращений, уменьшение скорости кровотока. При декомпенсированной патологической кровопотере (свыше 10% массы тела) происходит не только напряжение, но и нарушение адаптационных механизмов организма. Клинически это проявляется резким побледнением кожных покровов, учащением пульса, снижения АД и. т. д. Что представляет собой комплекс патофизиологических изменений, обозначаемый термином геморрагический шок, в основе которого лежит кризис микроциркуляции, ее неспособность обеспечить адекватный тканевой обмен.
64. Патологическая кровопотеря (более 0, 5% от массы тела) в ряде случаев в зависимости от реакции организма может быть компенсирована. Обычно это касается кровопотери до 1% массы тела. При этом компенсация кровопотери достигает за счет поражения основных компенсаторных механизмов: учащение сердечных сокращений, уменьшение скорости кровотока. При декомпенсированной патологической кровопотере (свыше 10% массы тела) происходит не только напряжение, но и нарушение адаптационных механизмов организма. Клинически это проявляется резким побледнением кожных покровов, учащением пульса, снижения АД и. т. д. Что представляет собой комплекс патофизиологических изменений, обозначаемый термином геморрагический шок, в основе которого лежит кризис микроциркуляции, ее неспособность обеспечить адекватный тканевой обмен.
 65. В патогенезе геморрагического шока основную роль играет несоответствие между уменьшающимся в связи с кровотечением объемом циркулирующей крови и емкостью сосудистого русла. В ответ на это включаются физиологические приспособительные механизмы, основными из которых являются: 1. Перераспределение крови в сосудистом русле 2. Перераспределение жидкостей тела с поступлением интерстициальной жидкости в кровоток, т. е. аутогемодилюция 3. Рефлекторная активация вазомоторного центра, обуславливающая резкое повышение содержания в крови вазоактивных веществ (катехоламины, серотонин и др. , что приводит е периферическому сосудистому спазму. Развиваясь как защитная реакция периферический сосудистый спазм в дальнейшем становится одной из причин возникновения необратимого шока, способствуя последовательному развитию нарушений гемоциркуляции.
65. В патогенезе геморрагического шока основную роль играет несоответствие между уменьшающимся в связи с кровотечением объемом циркулирующей крови и емкостью сосудистого русла. В ответ на это включаются физиологические приспособительные механизмы, основными из которых являются: 1. Перераспределение крови в сосудистом русле 2. Перераспределение жидкостей тела с поступлением интерстициальной жидкости в кровоток, т. е. аутогемодилюция 3. Рефлекторная активация вазомоторного центра, обуславливающая резкое повышение содержания в крови вазоактивных веществ (катехоламины, серотонин и др. , что приводит е периферическому сосудистому спазму. Развиваясь как защитная реакция периферический сосудистый спазм в дальнейшем становится одной из причин возникновения необратимого шока, способствуя последовательному развитию нарушений гемоциркуляции.
 66. Факторы, усугубляющие последствия кровопотери Ошибки клинической диагностики: недооценка тяжести состояния, поздняя диагностика, неправильный выбор показаний и противопоказани й Ошибки акушерской тактики «слишком поздно» Ошибки заместительной терапии «слишком поздно и слишком мало» Ошибки коррекции гемостаза «слишком много, не в ту фазу» Гематрансфузионны е осложения Отсутствие восстановительной терапии функции, органов, систем
66. Факторы, усугубляющие последствия кровопотери Ошибки клинической диагностики: недооценка тяжести состояния, поздняя диагностика, неправильный выбор показаний и противопоказани й Ошибки акушерской тактики «слишком поздно» Ошибки заместительной терапии «слишком поздно и слишком мало» Ошибки коррекции гемостаза «слишком много, не в ту фазу» Гематрансфузионны е осложения Отсутствие восстановительной терапии функции, органов, систем
 67. Организационные мероприятия при лечении массивных акушерских кровотечений 1. Вызывать ответственного врача (руководителя бригады-координатора) 2. Вызвать старшего акушера (лучше руководителя отделения, учреждения). 3. Вызвать ответственного анестезиолога (зав. отд. ). 4. Вызвать операционную бригаду. 5. Привести в состояние готовности службу крови 6. Вызвать реаниматологов 7. Обеспечить подачу кислорода и проведение инфузионной терапии в 2 -3 вены и адекватный мониторинг состояния пациентки. В настоящее время широко при лечении шоков любой этиологии используются препараты ГЭК.
67. Организационные мероприятия при лечении массивных акушерских кровотечений 1. Вызывать ответственного врача (руководителя бригады-координатора) 2. Вызвать старшего акушера (лучше руководителя отделения, учреждения). 3. Вызвать ответственного анестезиолога (зав. отд. ). 4. Вызвать операционную бригаду. 5. Привести в состояние готовности службу крови 6. Вызвать реаниматологов 7. Обеспечить подачу кислорода и проведение инфузионной терапии в 2 -3 вены и адекватный мониторинг состояния пациентки. В настоящее время широко при лечении шоков любой этиологии используются препараты ГЭК.
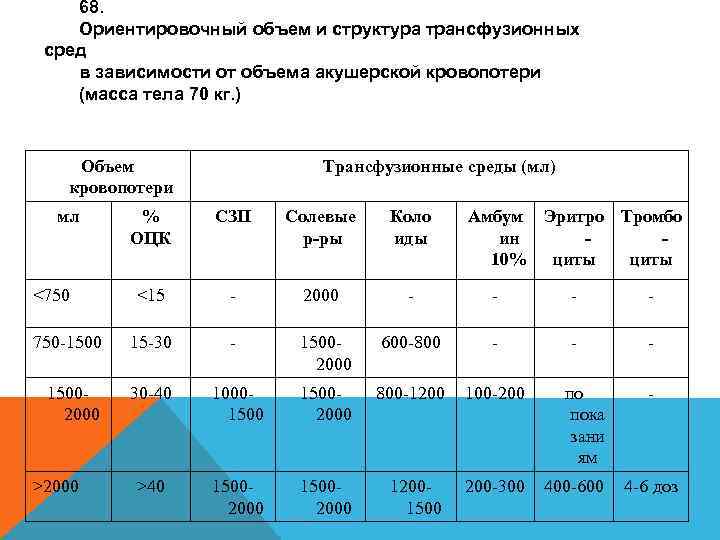 68. Ориентировочный объем и структура трансфузионных сред в зависимости от объема акушерской кровопотери (масса тела 70 кг. ) Объем кровопотери мл Трансфузионные среды (мл) % ОЦК СЗП Солевые р-ры Коло иды <15 - 2000 - - 750 -1500 15 -30 - 15002000 600 -800 - - - 15002000 30 -40 100015002000 800 -1200 100 -200 по пока зани ям >40 15002000 12001500 200 -300 400 -600 <750 >2000 Амбум Эритро Тромбо ин 10% циты - 4 -6 доз
68. Ориентировочный объем и структура трансфузионных сред в зависимости от объема акушерской кровопотери (масса тела 70 кг. ) Объем кровопотери мл Трансфузионные среды (мл) % ОЦК СЗП Солевые р-ры Коло иды <15 - 2000 - - 750 -1500 15 -30 - 15002000 600 -800 - - - 15002000 30 -40 100015002000 800 -1200 100 -200 по пока зани ям >40 15002000 12001500 200 -300 400 -600 <750 >2000 Амбум Эритро Тромбо ин 10% циты - 4 -6 доз
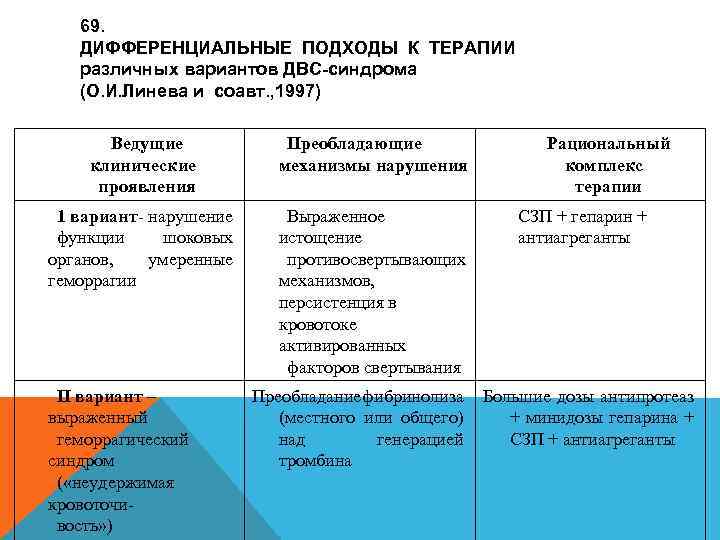 69. ДИФФЕРЕНЦИАЛЬНЫЕ ПОДХОДЫ К ТЕРАПИИ различных вариантов ДВС-синдрома (О. И. Линева и соавт. , 1997) Ведущие клинические проявления Преобладающие механизмы нарушения 1 вариант- нарушение функции шоковых органов, умеренные геморрагии Выраженное истощение противосвертывающих механизмов, персистенция в кровотоке активированных факторов свертывания II вариант – выраженный геморрагический синдром ( «неудержимая кровоточивость» ) Преобладание фибринолиза (местного или общего) над генерацией тромбина Рациональный комплекс терапии СЗП + гепарин + антиагреганты Большие дозы антипротеаз + минидозы гепарина + СЗП + антиагреганты
69. ДИФФЕРЕНЦИАЛЬНЫЕ ПОДХОДЫ К ТЕРАПИИ различных вариантов ДВС-синдрома (О. И. Линева и соавт. , 1997) Ведущие клинические проявления Преобладающие механизмы нарушения 1 вариант- нарушение функции шоковых органов, умеренные геморрагии Выраженное истощение противосвертывающих механизмов, персистенция в кровотоке активированных факторов свертывания II вариант – выраженный геморрагический синдром ( «неудержимая кровоточивость» ) Преобладание фибринолиза (местного или общего) над генерацией тромбина Рациональный комплекс терапии СЗП + гепарин + антиагреганты Большие дозы антипротеаз + минидозы гепарина + СЗП + антиагреганты
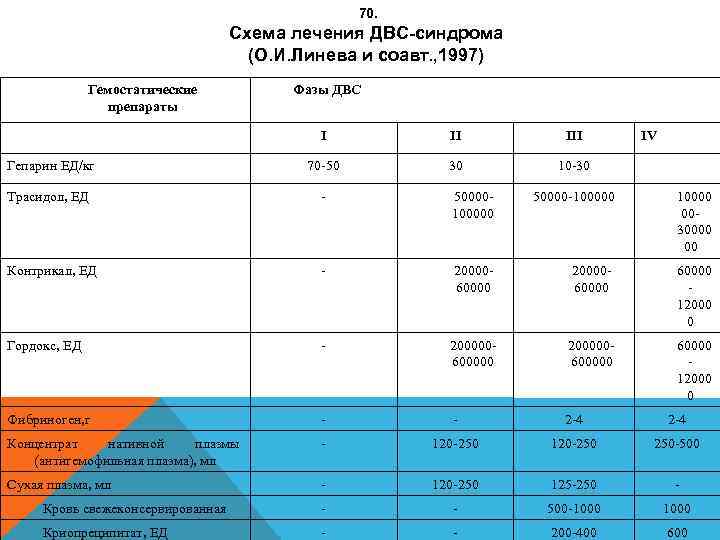 70. Схема лечения ДВС-синдрома (О. И. Линева и соавт. , 1997) Гемостатические препараты Фазы ДВС I II IV Гепарин ЕД/кг 70 -50 30 10 -30 Трасидол, ЕД - 50000100000 50000 -100000 10000 0030000 00 Контрикал, ЕД - 2000060000 12000 0 Гордокс, ЕД - 200000600000 60000 12000 0 Фибриноген, г - - 2 -4 Концентрат нативной плазмы (антигемофильная плазма), мл - 120 -250 250 -500 Сухая плазма, мл - 120 -250 125 -250 - Кровь свежеконсервированная - - 500 -1000 Криопреципитат, ЕД - - 200 -400 600
70. Схема лечения ДВС-синдрома (О. И. Линева и соавт. , 1997) Гемостатические препараты Фазы ДВС I II IV Гепарин ЕД/кг 70 -50 30 10 -30 Трасидол, ЕД - 50000100000 50000 -100000 10000 0030000 00 Контрикал, ЕД - 2000060000 12000 0 Гордокс, ЕД - 200000600000 60000 12000 0 Фибриноген, г - - 2 -4 Концентрат нативной плазмы (антигемофильная плазма), мл - 120 -250 250 -500 Сухая плазма, мл - 120 -250 125 -250 - Кровь свежеконсервированная - - 500 -1000 Криопреципитат, ЕД - - 200 -400 600



