Кровотечения в акушерстве .ppt
- Количество слайдов: 108

Акушерские кровотечения КРМУ Кобзарь Н. Н. 2013 г

Актуальность n Ежегодно во всем мире послеродовое кровотечение развивается у 14 миллионов женщин ВОЗ (1998) n Ежегодно от кровотечений, связанных с беременностью и родами умирает 125000 пациенток n В структуре причин материнской смертности кровотечения составляют 15, 8 -23, 1% (РФ) n Риск смерти от ПК, ВОЗ (1998) : ¨ 1 : 100 000 родов в Великобритании и США ¨ 1 : 1 000 – в некоторых развивающихся странах (в 100 раз выше)

Причины материнской смертности при акушерских кровотечениях n Основными причинами смерти от ПК являются: - Недооценка объема кровопотери Неадекватное восполнение объема кровопотери Несвоевременное (запоздалое) хирургическое лечение

Классификация кровотечений по времени возникновения • - Акушерские кровотечения: в I половине беременности во II половине беременности в родах: в I периоде, во II периоде в последовом периоде в раннем послеродовом периоде в позднем послеродовом периоде

Причины кровотечений во II половине беременности • Предлежание плаценты; • Преждевременная отслойка нормально • • расположенной плаценты (ПОНРП); Разрыв сосуда при оболочечном прикреплении пуповины Пузырный занос Разрыв матки Варикозное расширение вен влагалища

Расчет кровопотери • Физиологическая кровопотеря: 0, 5% к массе тела у здоровых родильниц 0, 3% к массе тела у родильниц с анемией • Компенсированная кровопотеря: 0, 5% * 2 к массе тела у здоровых родильниц 0, 3% * 2 к массе тела у родильниц с анемией • Декомпенсированная кровопотеря: 0, 5% * 3 к массе тела у здоровых родильниц 0, 3% * 3 к массе тела у родильниц с анемией

Кровотечения во II половине беременности и в I, II периодах родов

Причины кровянистых выделений/кровотечения, связанные с беременностью: предлежание плаценты n Преждевременная отслойка нормально расположенной плаценты (ПОНРП) n другие (редкие) причины: цервицит, полипы, рак шейки матки и др. n

ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ (PLACENTA PRAEVIA) • В норме плацента прикрепляется в области • • боковых стенок матки, реже в области дна ее. PLACENTA PRAEVIA – впереди дороги Частота 0, 1 – 1% по отношению ко всем родам: полное предлежание - 51, 2%, неполное предлежание – 48, 8%

Предлежание плаценты Во время беременности различают: n Полное – плацента полностью перекрывает внутренний зев n Неполное (частичное) – внутренний зев прикрыт частично или плацента нижним краем доходит до него n Низкое предлежание - плацента расположена на расстоянии 5, 0 см и менее от внутреннего зева
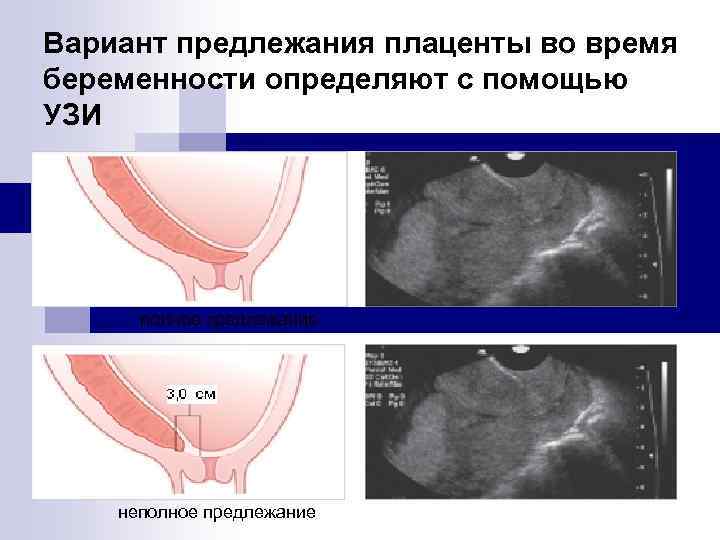
Вариант предлежания плаценты во время беременности определяют с помощью УЗИ полное предлежание неполное предлежание
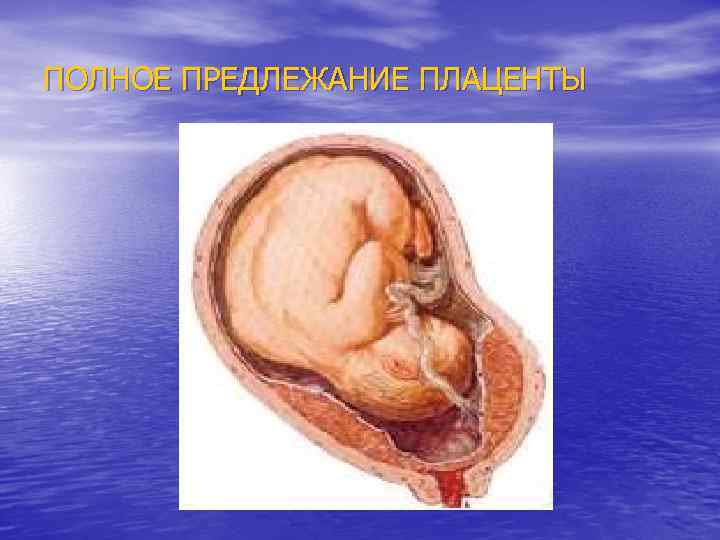
ПОЛНОЕ ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
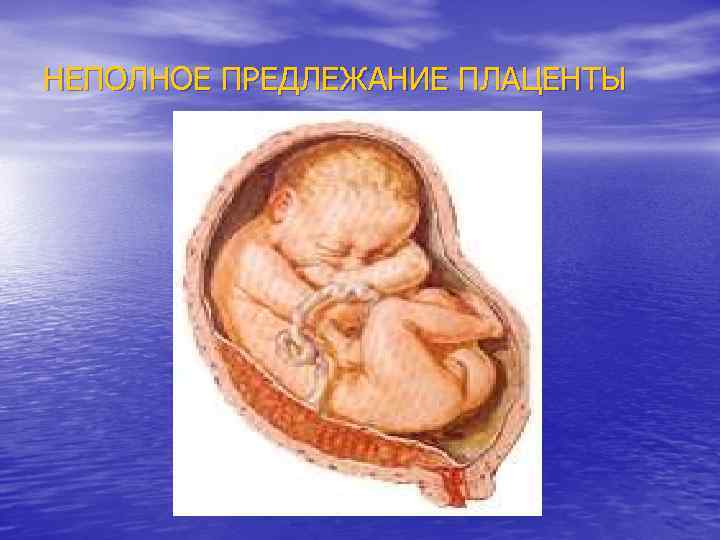
НЕПОЛНОЕ ПРЕДЛЕЖАНИЕ ПЛАЦЕНТЫ
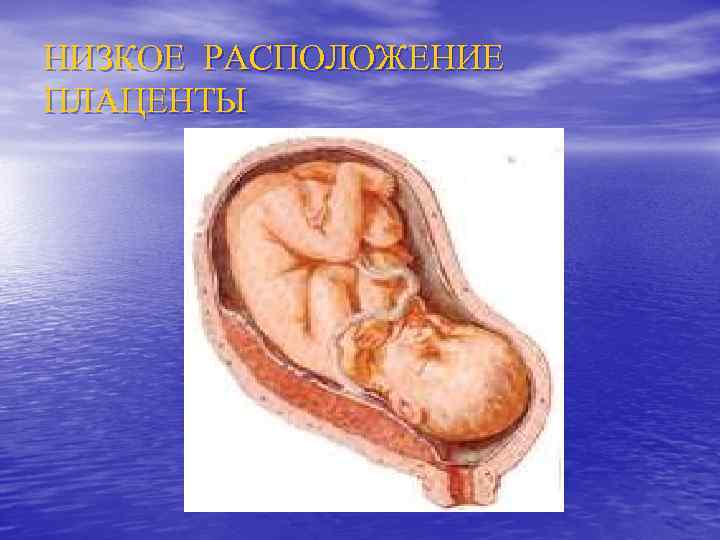
НИЗКОЕ РАСПОЛОЖЕНИЕ ПЛАЦЕНТЫ

• Вышеперечисленные причины приводят к тому, что недостаточная децидуальная реакция слизистой оболочки матки при наступлении беременности приводит к тому, что оплодотворенное яйцо, не найдя в полости матки благоприятной почвы для имплантации прикрепляется в области внутреннего зева или над ним.

Причины предлежания плаценты n 1. Маточный фактор n 2. Плодовый фактор

К предполагающим причинам относятся: • Чрезмерное выскабливание слизистой полости • • • матки при операциях искусственного прерывания беременности; Изменение эндометрия вследствие воспалительных заболеваний разной этиологии; Изменения эндометрия в результате различных внутриматочных вмешательств (ВМС); Атрофические изменения эндометрия в результате общего или генитального инфантилизма.

Клиника предлежания плаценты (ПП) • • 1. Кровотечение Причина кровотечения при ПП – это нарушение целостности межворсинчатых пространств. Рост матки во время беременности происходит за счет нижнего сегмента, однако плацентарная площадка не растягивается вслед за нижним сегментом, межворсинчатые пространства и краевые синусы вскрываются; Кровотечение возникает всегда внезапно, без видимой причины, всегда повторяется, имеет волнообразный характер, интенсивность не зависит от вида предлежания.

• Несмотря на то, что плод не теряет ни капли своей крови, кровопотеря у матери и отслойка плаценты от стенок матки нарушает нормальный газообмен плода и приводит к острой внутриутробной гипоксии плода.

2. При наружном акушерском исследовании определяется: • Высокое стояние предлежащей части плода над входом в малый таз; • Наличие косого или поперечного положения плода (16%); • Или тазового предлежания плода (10%).

3. При влагалищном исследовании через своды влагалища пальпируется мягкая ткань, а в родах – на пространстве, доступном исследованию – плацентарная ткань. Следует помнить, что при влагалищном исследовании существует опасность развития кровотечения, поэтому при подозрении на ПП влагалищное исследование производят в условиях развернутой операционной, бережно, без форсирования действий.

4. УЗИ • Объективный и безопасный метод диагностики ПП.

Осложнения 1. Угроза прерывания беременности (60% 2. 3. преждевременные роды); Геморрагический шок; ДВС;

4. Гипо- и атонические кровотечения в раннем послеродовом периоде за счет атонии нижнего сегмента матки и повреждения обширной сосудистой сети шейки матки;

5. Послеродовые септические заболевания за счет ослабления защитных свойств организма; 6. Высокая перинатальная смертность; 7. Материнская смертность.

Показания к операции кесарево сечение • Полное ПП независимо от степени кровопотери является абсолютным показанием к операции кесарево сечение, которое должно быть произведено немедленно при кровотечении; • При неполном ПП, если после вскрытия плодного пузыря кровотечение при доношенном сроке беременности прекратилось – возможны роды через естественные родовые пути при развернутой операционной.
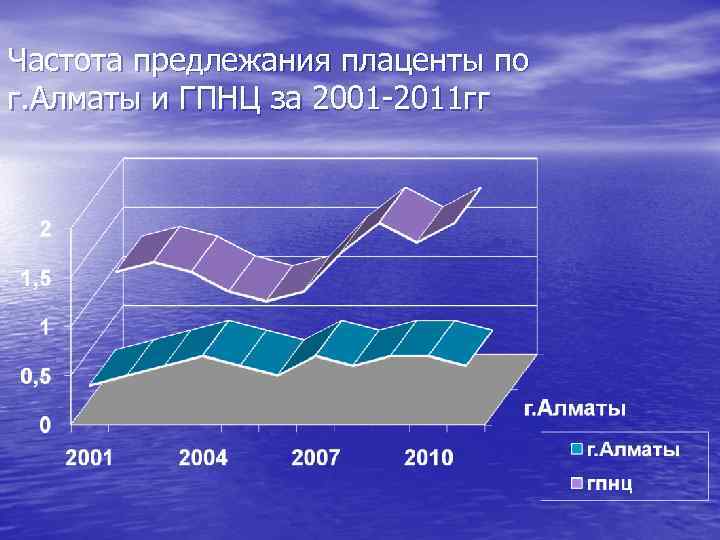
Частота предлежания плаценты по г. Алматы и ГПНЦ за 2001 -2011 гг

• Из 1866 случаев предлежания плаценты по • • г. Алматы за период 2001 -2011 гг в 973, что составило 52, 1%, родоразрешение путем операции кесарево сечение сопровождалось кровотечением, превышающее 1000, 0. В 111 случаях методы остановки кровотечения не дали эффекта и операция кесарево сечения закончилась ампутацией и экстирпацией матки (11, 4%). Кровотечение при предлежании плаценты является одной из причин материнской смертности. По г. Алматы за период 2001 -2011 гг зарегистрировано 3 случая материнской смертности, показатель в группе беременных с предлежанием плаценты составил 160, 7 на 100 000 живорожденных.
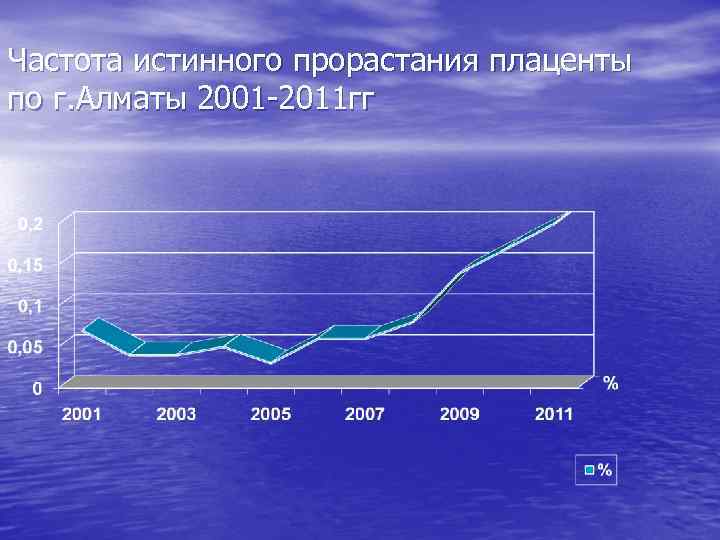
Частота истинного прорастания плаценты по г. Алматы 2001 -2011 гг

• За период 2010 -2011 г в ГПНЦ поступило 480 • • • беременных с диагнозом предлежание плаценты, из них в 21 случае диагностировано истинное приращение плаценты, что составило 4, 4%. Анализ историй родов пациенток с истинным приращением плаценты показал, что средний возраст беременных составил 33, 1± 1, 2 года. Анамнез в изучаемой группе пациенток был отягощен выкидышами в 13 случаях, абортами в 11, что соответственно составило 50, 0% и 42, 3%. Рубец на матке по поводу предшествующего кесарева сечения зарегистрирован в 16 случаях - 61, 6%.

• Из 26 случаев истинного приращения плаценты у трех пациенток (11, 5%) зарегистрировано прорастание плацентарной ткани в мочевой пузырь, что послужило причиной его повреждения при проведении экстирпации матки. Перевязка внутренних подвздошных артерий проведено в четырех случаях - 15, 4% • Средний объем кровопотери составил 3600, 0. Имели место случаи кровопотери до 8 литров.

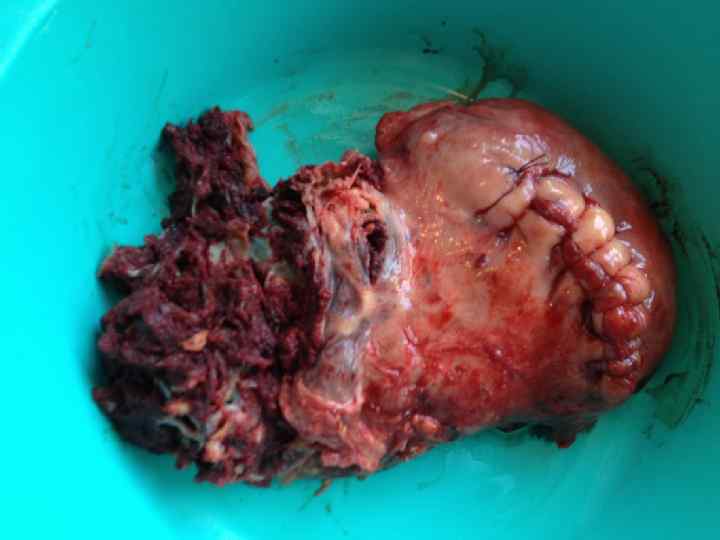
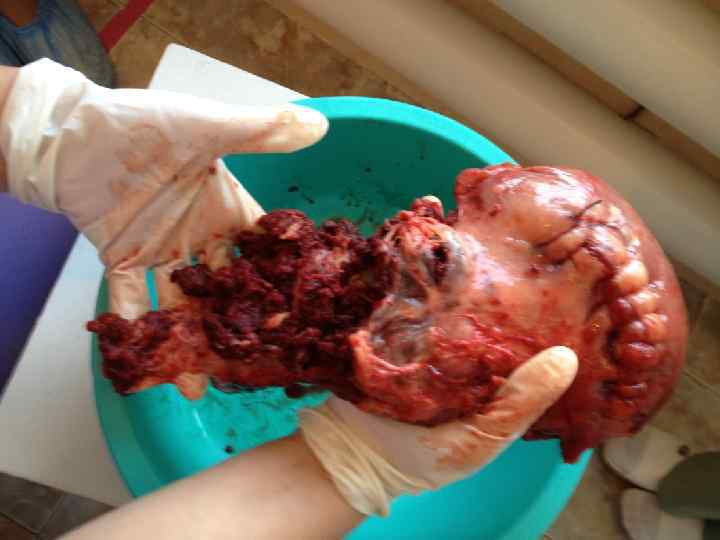
Клинический случай • Беременная Н, 32 лет в анамнезе 2 операции • кесарево сечение. Поступила в ГПНЦ в 2012 г с диагнозом: беременность 37 -38 недель, предлежание плаценты, рубец на матке. В ГПНЦ при УЗИ диагностировано истинное приращение плаценты. Локализация плаценты в нижнем сегменте матки в области рубца, плацента перекрывает полностью внутренний зев, невизуализируется пограничная зона между материнской поверхностью плаценты и стенкой мочевого пузыря. При проведении доплерометрии определялся повышенный кровоток между маткой и мочевым пузырем, что свидетельствовало о близости плаценты.

Этапы операции кесарево сечение при истинном приращении плаценты • Лапоротомия срединным разрезом с обходом пупка; • Донное кесарево сечение, пуповина лигируется погружается в матку, накладываются гемостатические швы; • Экстирпация матки с плацентой; • Использование технологии CELL SAVER, что позволило с целью восполнения кровопотери применить аппаратную реинфузию аутологичной крови у семи пациенток.
Спасибо за внимание

ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ (SEPARATIO PLAECENTAE NORMALITER INSERTAE SPONTANEA) • ПОД ПОНРП ПОДРАЗУМЕВАЕТСЯ ТАКАЯ • ПАТОЛОГИЯ, ПРИ КОТОРОЙ ПЛАЦЕНТА БУДУЧИ РАСПОЛОЖЕННОЙ НА ОБЫЧНОМ МЕСТЕ, ОТСЛАИВАЕТСЯ РАНЬШЕ РОЖДЕНИЯ ПЛОДА. ОТСЛОЙКА МОЖЕТ ПРОИЗОЙТИ НЕ ТОЛЬКО В I И II ПЕРИОДАХ РОДОВ, НО И ВО ВРЕМЯ БЕРЕМЕННОСТИ. ПРЕЖДЕВРЕМЕННАЯ ОТСЛОЙКА НОРМАЛЬНО РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ ОСЛОЖНЯЕТ РОДЫ ОТ 0, 5% ДО 2% И ЯВЛЯЕТСЯ ПРИЧИНОЙ ПЕРИНАТАЛЬНОЙ СМЕРТНОСТИ ОТ 17, 5 ДО 62, 2% (ЗАЙДИЕВА З. Н. ).
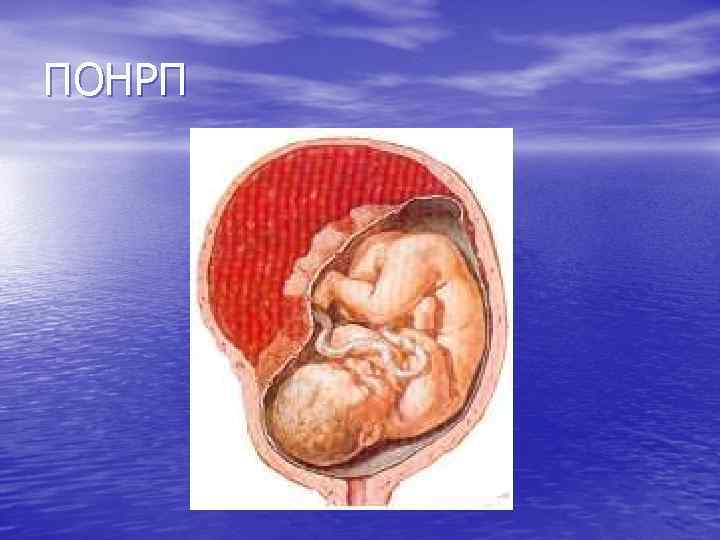
ПОНРП
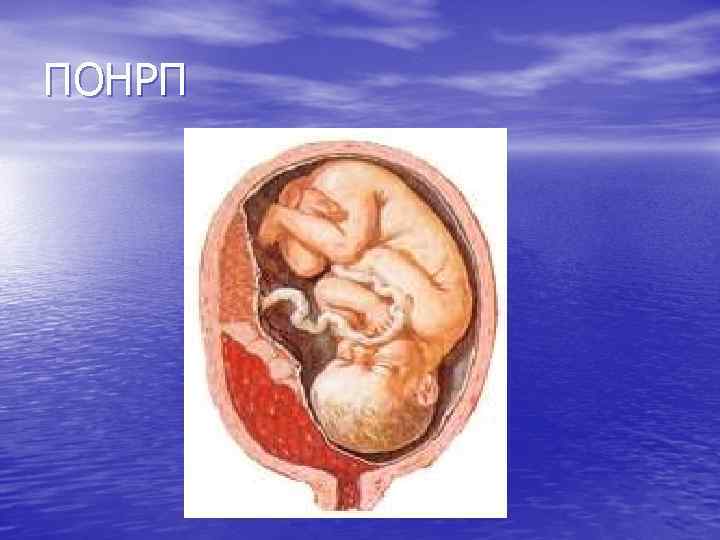
ПОНРП
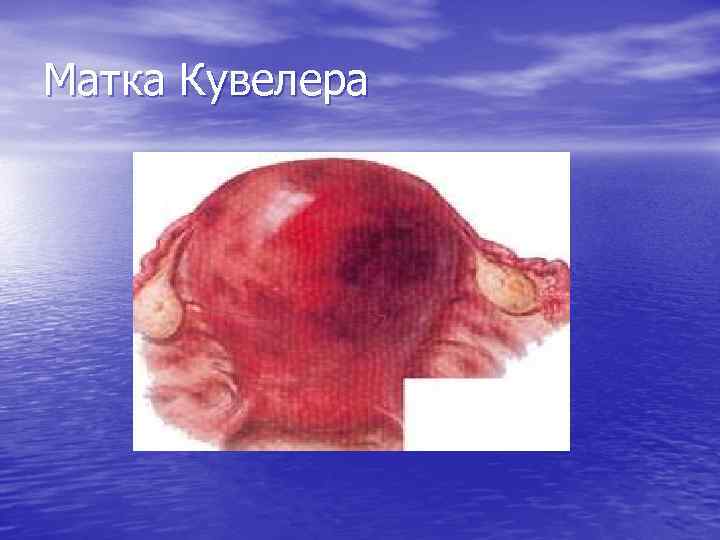
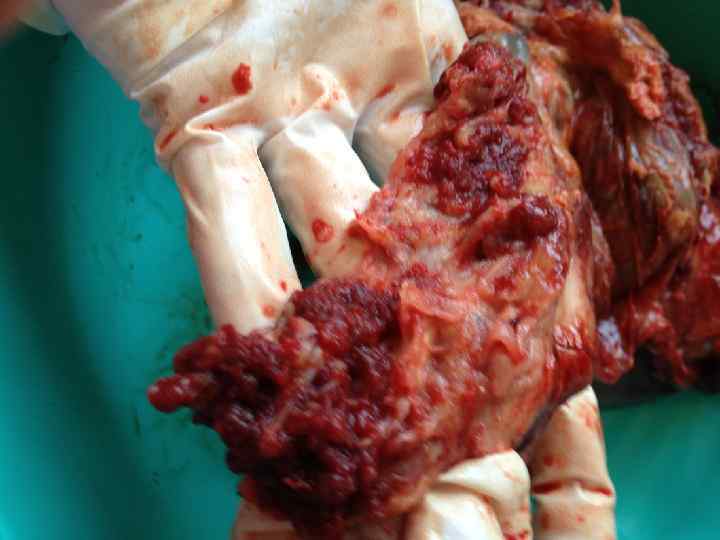
Матка Кувелера

ПАТОГЕНЕЗ • 1. ПОНРП ПРИ ГЕСТОЗАХ И ЭКСТРАГЕНИТАЛЬНЫХ ЗАБОЛЕВАНИЯХ – ЭТО ПЕРЕХОД ХРОНИЧЕСКОЙ ФОРМЫ НАРУШЕНИЯ МАТОЧНО-ПЛАЦЕНТАРНОГО КРОВООБРАЩЕНИЯ В ОСТРУЮ С ОПРЕДЕЛЕННОЙ КЛИНИЧЕСКОЙ СИМПТОМАТИКОЙ.

КЛИНИКА • КЛИНИЧЕСКАЯ КАРТИНА ЗАБОЛЕВАНИЯ МОЖЕТ ВАРЬИРОВАТЬ ОТ СТЕРТЫХ ФОРМ, РАСПОЗНАВАЕМЫХ ТОЛЬКО ПОСЛЕ ОСМОТРА ПОСЛЕДА, ДО КРАЙНЕ ТЯЖЕЛЫХ.

Преждевременная отслойка нормально расположенной плаценты n n n это итог длительно развивающегося процесса, возможно запускаемый еще в первом триместре. частое сочетание ЗВУР и зафиксированных случаев нарушения маточно-плацентарного кровообращения и отслойки плаценты; при патогистологическом исследовании плацент значительно чаще находят признаки хронических деструктивных процессов после отслойки, чем в случае нормальных родов.

Факторы риска отслойки PL n n n отслойка плаценты во время предыдущих беременностей (ОР - 15. 0 -20. 0) наркомания (ОР – 5. 0 -10. 0) маловодие (ОР – 2. 5 -10. 0) присоединившаяся преэклампсия на фоне хронический гипертензии (ОР – 7. 8) хроническая гипертензия (ОР- 1. 8 -5. 1) высокий материнский возраст и паритет (ОР – 1. 13. 7) многоплодная беременность (ОР – 1. 5 -3. 0) курение (ОР – 1. 4 -2. 5) дородовое излитие вод при недоношенной беременности (ОР – 1. 8 -2. 5) хориоамнионит (ОР - 2. 0 -2. 5) К другим факторам риска относятся: травма, тромбофилии, многоводие, эпизоды кровотечений в первую половину беременности

Вопрос № 1: Дифференциальная диагностика кровотечения при предлежании и отслойке плаценты
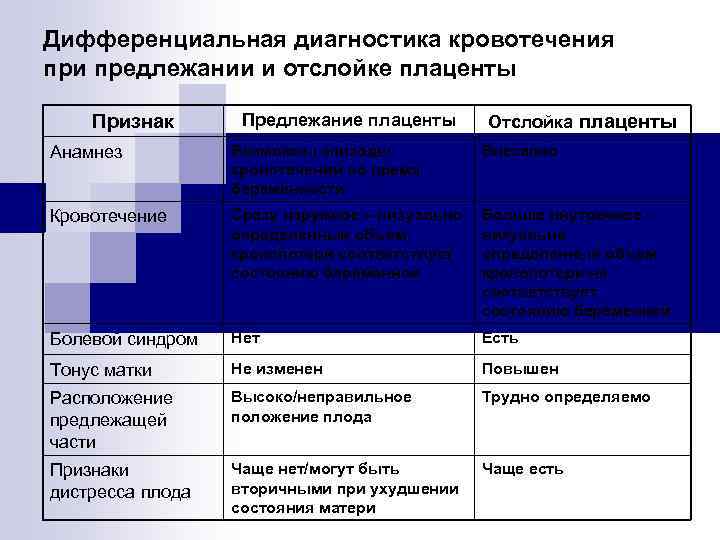
Дифференциальная диагностика кровотечения при предлежании и отслойке плаценты Признак Предлежание плаценты Отслойка плаценты Анамнез Возможны эпизоды кровотечений во время беременности Внезапно Кровотечение Сразу наружное – визуально определенный объем кровопотери соответствует состоянию беременной Больше внутреннее визуально определенный объем кровопотери не соответствует состоянию беременной Болевой синдром Нет Есть Тонус матки Не изменен Повышен Расположение предлежащей части Высоко/неправильное положение плода Трудно определяемо Признаки дистресса плода Чаще нет/могут быть вторичными при ухудшении состояния матери Чаще есть

Вопрос № 2: Алгоритм действий при поступлении в стационар беременной с подозрением на предлежание плаценты и кровотечением

При поступлении в стационар беременной с подозрением на предлежание плаценты и кровотечением необходимо одновременно: n n n n n позвать на помощь свободный персонал на каталке доставить женщину в операционно-родовой блок развернуть операционную оценить величину кровопотери оценить состояние матери (пульс, АД, ЧДД, Т тела) катетеризировать одну (или две) кубитальных вены катетерами большого G 14 или 16 размера) начать инфузию физиологического раствора в объеме 3: 1 предположительной кровопотери определить группу крови и Rh-принадлежность провести прикроватный тест При сильном и продолжающемся кровотечении родоразрешить оперативным путем.

При легком или остановившемся кровотечении: n n n если плод живой, гестационный срок < 34 недель – консервативная тактика, начать профилактику РДС глюкокортикоидами по принятому в стационаре протоколу если плод живой, гестационный срок 34 -37 недель консервативная тактика если плод живой, доношенный – подготовка к плановому оперативному родоразрешению плод мертвый или с явными аномалиями развития при любом сроке гестации – подготовка к родоразрешению, при полном предлежании оперативным путем При остановившемся кровотечении в случае первоначального поступления в стационар 1 -го, 2 -го уровня необходимо рассмотреть возможность перевода в учреждение 3 -го уровня.

Вопрос № 3: Алгоритм действий при поступлении в стационар беременной с ПОНРП

Лечение ПОНРП Оперативное родоразрешение: n КС при беременности, I периоде родов n Во II-м периоде родов – акушерские щипцы

Кровотечения в последовом и раннем послеродовом периодах

Вопрос № 4: Алгоритм активного ведения III периода родов

Протокол активного ведения третьего периода родов n n n Введение окситоцина – 10 ЕД в/м в область бедра в течение 1 -ой минуты после рождения ребенка Контролируемая тракция пуповины: Пережмите пуповину ближе к промежности зажимом. Держите пережатую пуповину и концы зажима одной рукой Положите другую руку непосредственно на дно матки и дождитесь первого маточного сокращения. Переведя руку на область лона, удерживайте матку, отводя от лона во время контролируемого потягивания за пуповину. Это поможет избежать выворота матки. n n n Очень осторожно потяните на себя пуповину для рождения плаценты. Не ждите обильных кровянистых выделений до того, как вы начали потягивание за пуповину. Продолжайте отводить матку другой рукой в направлении противоположном потягиванию за пуповину. Если плацента не опускается в течение 10 -20 секунд контролируемого потягивания за пуповину (то есть нет признаков отделения плаценты), прекратите тянуть за пуповину. Осторожно держите пуповину и дождитесь очередного сокращения матки. Во время следующего сокращения матки повторите контролируемое потягивание за пуповину с отведением матки в противоположную сторону.

Вопрос № 5 Причины кровотечений в последовом периоде

Причины кровотечений в последовом периоде 1. 2. 3. Нарушение отделения плаценты и выделение последа (патологическое прикрепление плаценты, гипотония матки) Травмы мягких тканей родовых путей Наследственные и приобретенные дефекты гемостаза

Вопрос № 6 Алгоритм действий при кровотечении в последовом периоде

Алгоритм действий при кровотечении в последовом периоде 1. 2. - Катетеризация мочевого пузыря. Пункция или катетеризация локтевой вены. Определение признаков отделения плаценты положительные признаки – выделить послед по Креде-Лазаревичу отсутствие признаков – ручное отделение и выделение последа

Вопрос № 7 Причины кровотечения в раннем послеродовом периоде – 4 «Т»

Причины кровотечения в раннем послеродовом периоде – 4 «Т» n «Тонус» n «Ткань» n «Травма» n «Тромбин»
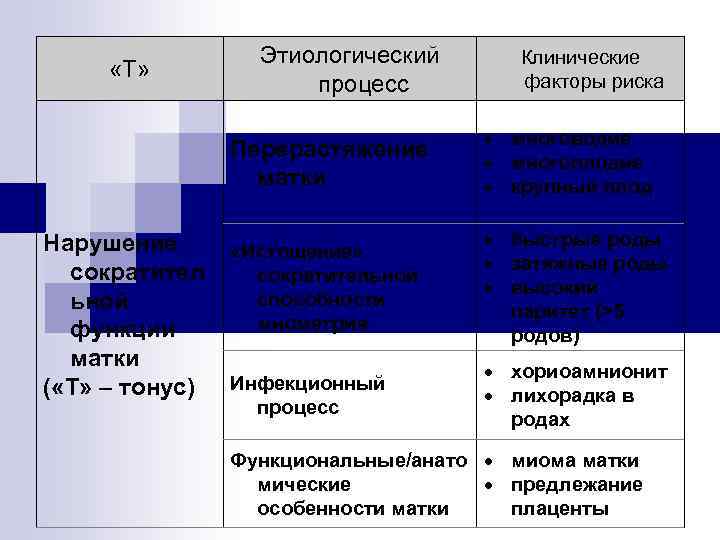
«Т» Этиологический процесс Клинические факторы риска Перерастяжение матки Нарушение сократител ьной функции матки ( «Т» – тонус) многоводие многоплодие крупный плод «Истощение» сократительной способности миометрия быстрые роды затяжные роды высокий паритет (>5 родов) Инфекционный процесс хориоамнионит лихорадка в родах Функциональные/анато миома матки мические предлежание особенности матки плаценты

Задержка тканей в полости матки ( «Т» –ткань) Задержка частей последа дефект последа оперированная матка высокий паритет плотное прикрепление плаценты приращение плаценты Задержка сгустков крови в полости гипотония матки
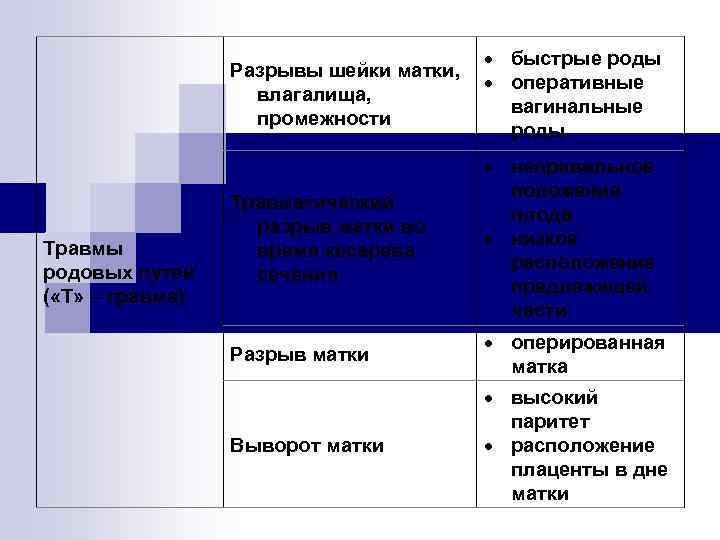
Разрывы шейки матки, влагалища, промежности Травмы родовых путей ( «Т» – травма) быстрые роды оперативные вагинальные роды Травматический разрыв матки во время кесарева сечения неправильное положение плода низкое расположение предлежащей части Разрыв матки оперированная матка Выворот матки высокий паритет расположение плаценты в дне матки

Врожденные заболевания (гемофилия А, болезнь Виллебрандта) Нарушения коагуляции ( «Т» – тромбин) наследственные коагулопатии заболевания печени Приобретенные при беременности Идиопатическая тромбоцитопения Тромбоцитопения с преэклампсией ДВС (преэклампсия, антенатальная гибель плода, тяжелая инфекция, эмболия околоплодными водами) гематомы и/или кровоточивость (в том числе в местах инъекций) преэклампсия, HELLP-синдром антенатальная гибель плода хориоамнионит дородовое кровотечение Лечение антикоагулянтами не образуется сгусток крови

Пошаговая терапия ПРК Шаг 1 - Начальная оценка n Шаг 2 - Этиотропная терапия n Шаг 3 - Методы временной остановки кровотечения n Шаг 4 – Лапаротомия (поэтапный хирургический гемостаз) n

Вопрос № 8 Начальные действия при кровотечении в раннем послеродовом периоде

Шаг 1 - Начальная оценка n n Одновременно: Мобилизация свободного персонала (позвать на помощь: опытного акушерагинеколога, владеющего оперативной техникой в полном объеме, анестезиологареаниматолога, лаборанта). Оценка объема кровопотери. Оценка состояния и контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания).

Шаг 1 - Начальная оценка n n n n n Катетеризация мочевого пузыря – мочевой пузырь должен быть пустым. Катетеризация 1 или 2 -х периферических вен (№№ 14 -16 G) для начала инфузии кристаллоидов в отношении 3: 1 к объему кровопотери. Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие). Определение группы крови, Rh-фактора, взятие крови для анализа на совместимость. Установить причину: - осмотр последа (ткань) - осмотр родовых путей (травма). - исследовать матку (тонус) - исключить ДВС синдром (тромбин)
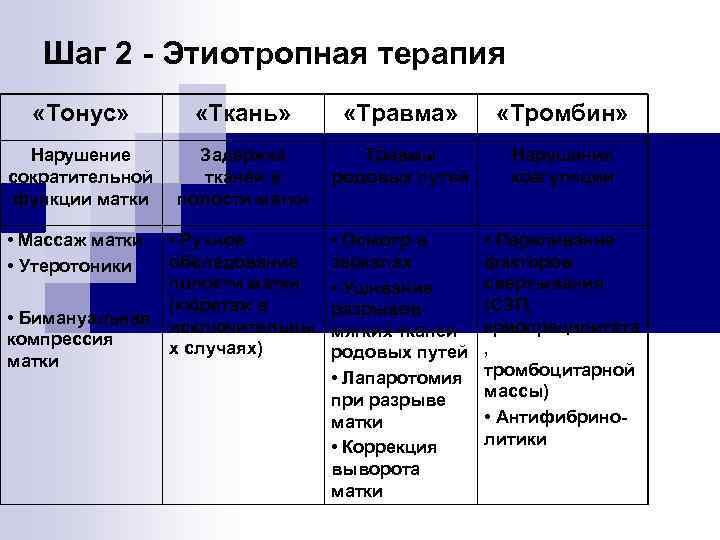
Шаг 2 - Этиотропная терапия «Тонус» «Ткань» «Травма» «Тромбин» Нарушение сократительной функции матки Задержка тканей в полости матки Травмы родовых путей Нарушения коагуляции • Ручное обследование полости матки (кюретаж в исключительны х случаях) • Осмотр в зеркалах • Ушивание разрывов мягких тканей родовых путей • Лапаротомия при разрыве матки • Коррекция выворота матки • Переливание факторов свертывания (СЗП, криопреципитата , тромбоцитарной массы) • Антифибринолитики • Массаж матки • Утеротоники • Бимануальная компрессия матки

Вопрос № 9 Применение утеротоников и простагландинов при гипо/атоническом кровотечениях
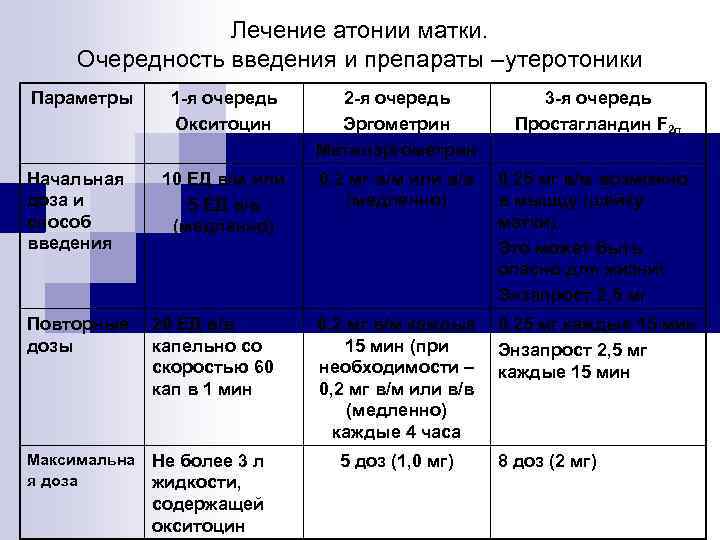
Лечение атонии матки. Очередность введения и препараты –утеротоники Параметры Начальная доза и способ введения 1 -я очередь Окситоцин 2 -я очередь Эргометрин Метилэргометрин 10 ЕД в/м или 5 ЕД в/в (медленно) 0, 2 мг в/м или в/в (медленно) 0, 25 мг в/м возможно в мышцу (шейку матки). Это может быть опасно для жизни! Энзапрост 2, 5 мг 0, 25 мг каждые 15 мин Энзапрост 2, 5 мг каждые 15 мин Повторные дозы 20 ЕД в/в капельно со скоростью 60 кап в 1 мин 0, 2 мг в/м каждые 15 мин (при необходимости – 0, 2 мг в/м или в/в (медленно) каждые 4 часа Максимальна я доза Не более 3 л жидкости, содержащей окситоцин 5 доз (1, 0 мг) 3 -я очередь Простагландин F 2α 8 доз (2 мг)
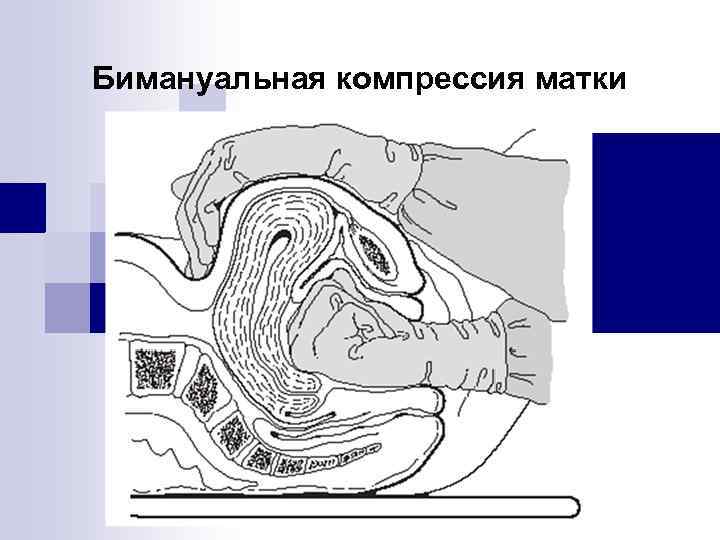
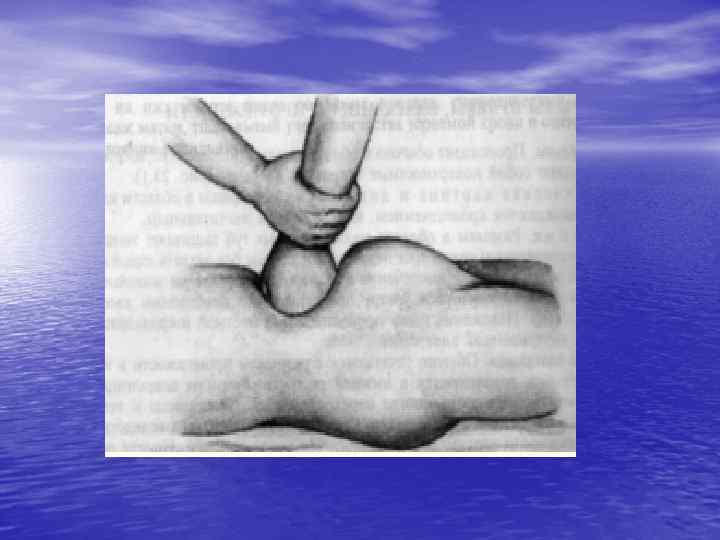
Бимануальная компрессия матки

Вопрос № 10 Преимущества и недостатки бимануальной компрессии матки

Остановка кровотечения (1) n Если консервативные меры не позволяют остановить кровотечение, то необходимо провести хирургический гемостаз ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ n При акушерских кровотечениях одной из основных причин получения плохих результатов является слишком позднее проведение хирургического гемостаза Chamberlain (1992)

Вопрос № 11 Методы временной остановки кровотечения

Шаг 3 - Методы временной остановки кровотечения n Внутриматочная тампонада n Сдавление брюшной аорты
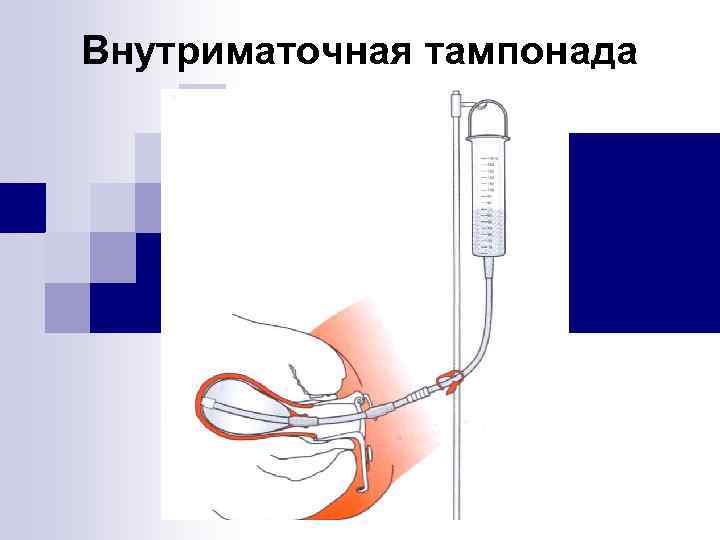
Внутриматочная тампонада
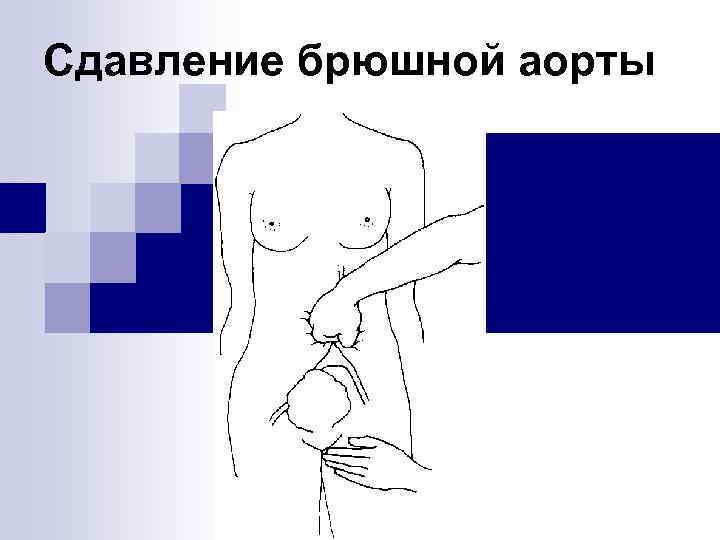
Сдавление брюшной аорты

Вопрос № 12 Методы хирургического гемостаза при акушерских кровотечениях

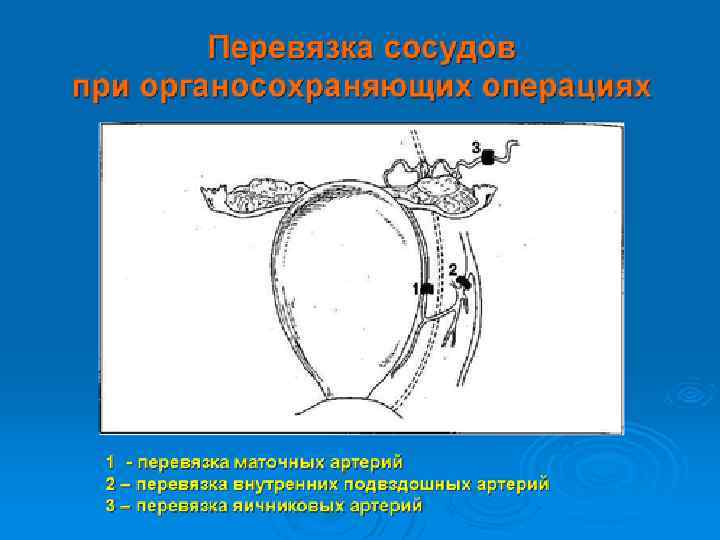
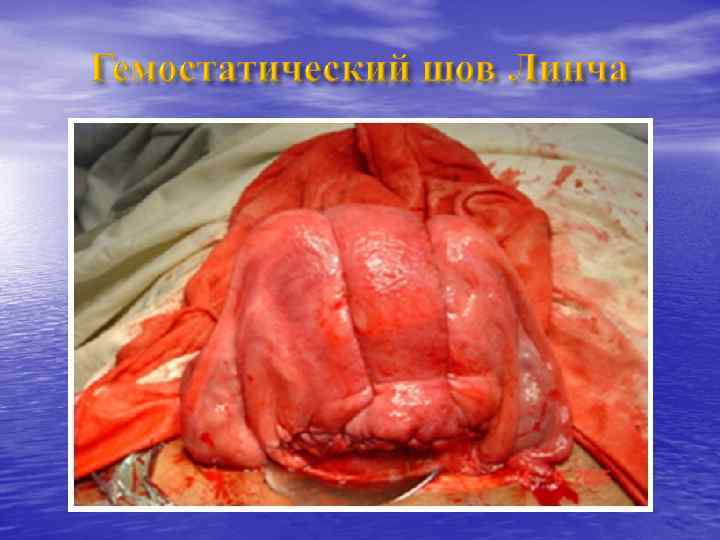
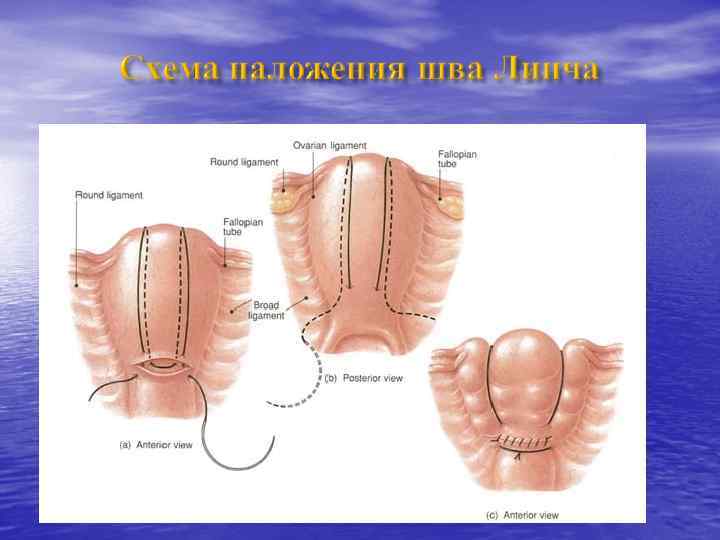
Шаг 4 - Лапаротомия (поэтапный хирургический гемостаз) 1. Повторить инъекцию 1 дозы (0, 25 мг) простагландинов в матку. 2. Произвести последовательную перевязку сосудов. 3. Наложить хирургические компрессионные швы: возможно по методике Б-Линча (BLynch). 4. Произвести тотальную или субтотальную гистерэктомию.
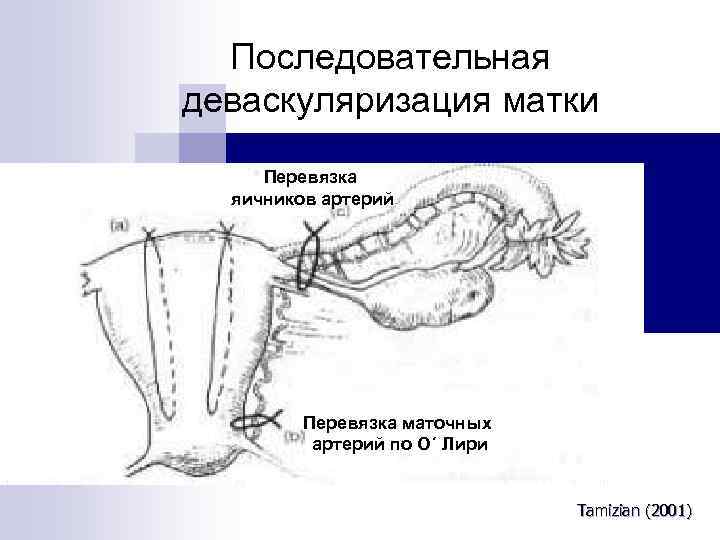
Последовательная деваскуляризация матки Перевязка яичников артерий Перевязка маточных артерий по О´ Лири Tamizian (2001)

Хирургические компрессионные швы: шов Б-Линча (1) n Наиболее распространенным является шов Б-Линча, впервые описанный в 1997 г. n Описано Более 1300 случаев, в большинстве из которых удалось избежать гистерэктомии n Не описано ни одно серьезное осложнение n В последствии многие женщины имели неосложненную беременность и нормальные роды El-Hamamy E, B-Lynch C. (2005)
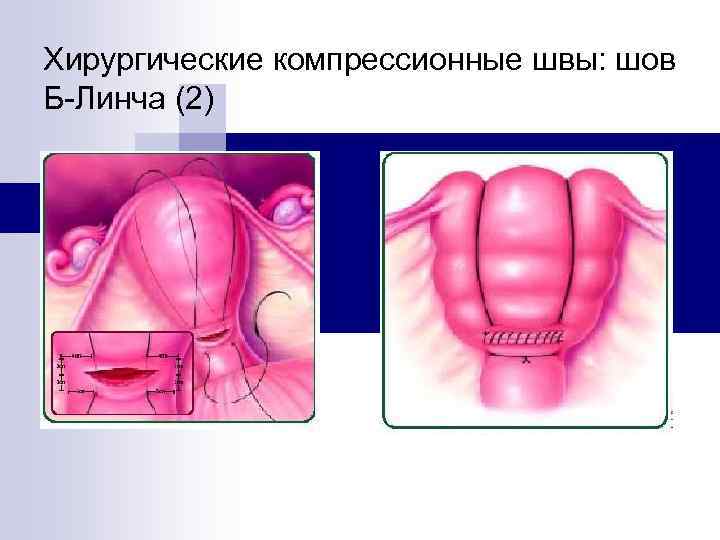
Хирургические компрессионные швы: шов Б-Линча (2)

Эмболизация маточных артерий Показания к проведению ЭМА в акушерстве: - Высокий риск кровотечения в родах (предлежание плаценты, аномалии прикрепления плаценты, многоплодная беременность) - Гипо- и атонические кровоточения в раннем послеродовом периодах По данным литературы эффективность метода ЭМА при лечении акушерских кровотечений достигает 94, 9 %.
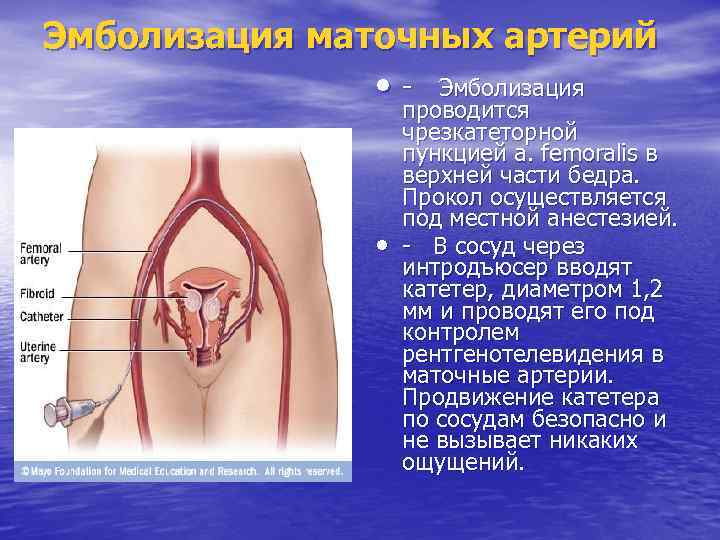
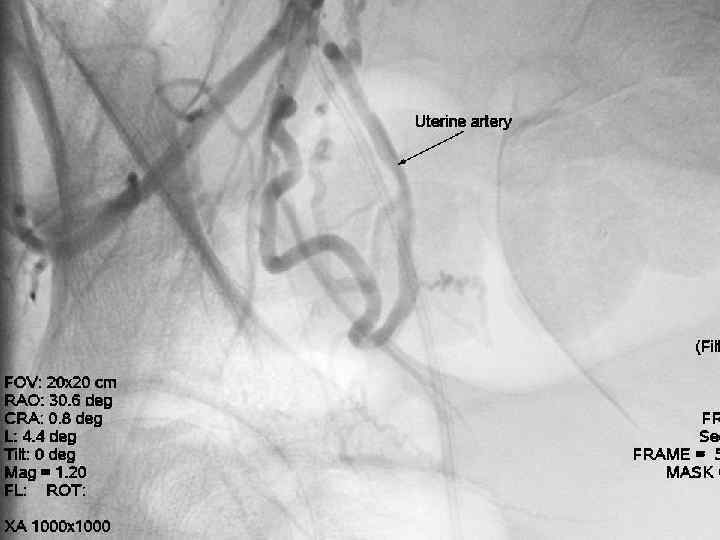
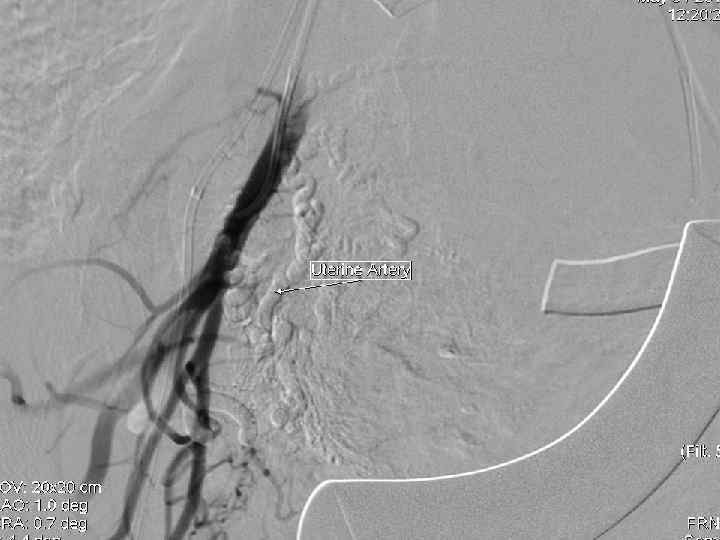
Эмболизация маточных артерий • - • Эмболизация проводится чрезкатеторной пункцией a. femoralis в верхней части бедра. Прокол осуществляется под местной анестезией. - В сосуд через интродъюсер вводят катетер, диаметром 1, 2 мм и проводят его под контролем рентгенотелевидения в маточные артерии. Продвижение катетера по сосудам безопасно и не вызывает никаких ощущений.

Эмболизация маточных артерий - • После установки катетера через него вводятся эмболизационные частицы. Среднее время продолжительности процедуры 15 -20 минут. В редких случаях особенности строения маточной артерии могут потребовать большего времени для установки катетера. - Операция проводится ангиохирургом.

Гистерэктомия n Частота проведения гистерэктомии составляет от 7 до 13 на 10000 родов (приблизительно 1: 1000 родов) n При анализе 123 случаев гистерэктомии (Лос -Анджелес, 1985 -1990) наиболее частым показанием было приращение или вращение плаценты (49, 6%) n Эти данные отличаются от предыдущих наблюдений (1978 -1982), в которых наиболее частой причиной была атония матки Stanco et al (1993)

Тотальная или субтотальная гистерэктомия? Субтотальная гистерэктомия является операцией выбора в большинстве случаев послеродового кровотечения, при котором необходима гистерэктомия n Шейку матки следует удалять в тех случаях, если местом кровотечения является нижний сегмент матки или шейка матки (разрыв, предлежание или приращение плаценты) ОДНАКО n Гистерэктомию не следует откладывать на самый крайний случай или до тех пор, пока не будут испробованы менее радикальные методы, с которыми хирург имеет небольшой опыт работы Burke G, Duignan N (1991) n

Хирургическое лечение: выводы n Лапаротомия не всегда означает гистерэктомию n Гистерэктомия не всегда бывает тотальной n Проведение хирургического лечения нельзя задерживать ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ!!!

Инфузионнотрансфузионная терапия акушерских кровотечений

Инфузионная терапия: основные принципы n Наилучшим средством является физиологический раствор (в соотношении 3: 1) n Коллоидные растворы не имеют преимуществ по сравнению с кристаллоидными растворами n Существуют очень строгие показания к применению эритроцитарной массы и свежезамороженной плазмы для переливания WHO (2000)

Свежезамороженная плазма n n n Показания к переливанию свежезамороженной плазмы являются очень немногочисленными, обычно при кровопотере > 1500 мл Нарушения коагуляции, доказанные при лабораторных анализах или клинически (ПТИ <75% и продолжающемся кровотечении, «прикроватный тест» ) В случае массивного кровотечения и использования более 5 -6 упаковок эритроцитарной массы ¨ следует использовать не менее 1 литра ¨ сразу же после правильного размораживания и быстро Lundberg G. D. (1994)

Показания к переливанию эритроцитарной массы n n n Только снижение способности крови переносить кислород, т. е. при клинике гипоксии Трансфузионный порог должен устанавливаться индивидуально для каждой пациентки: ¨ следует руководствоваться не только величиной гематокрита, и концентрацией гемоглобина (критический уровень 70 г/л), ¨ важно также учитывать клинические признаки анемии и гипоксии EBM Guidelines (2004) Если кровопотеря составляет 1000 мл и продолжается, то эритроцитарная масса для переливания должна быть легко доступна
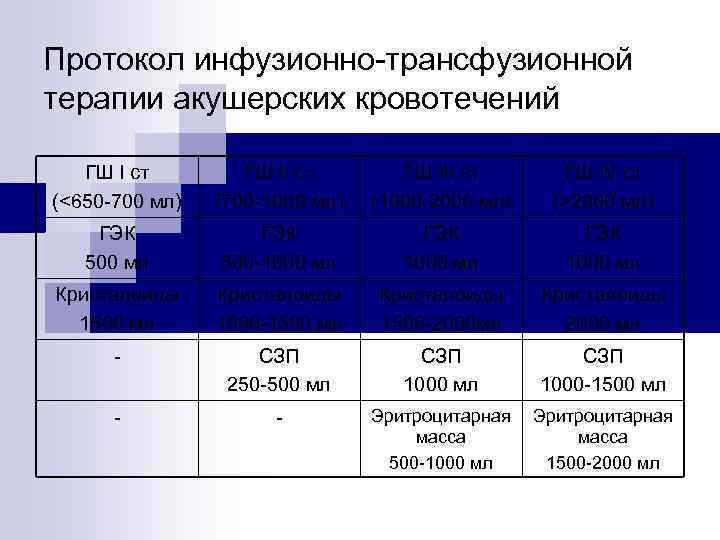
Протокол инфузионно-трансфузионной терапии акушерских кровотечений ГШ I ст (<650 -700 мл) ГШ II ст (700 -1000 мл) ГШ III ст (1000 -2000 мл) ГШ IV ст (>2000 мл) ГЭК 500 мл ГЭК 500 -1000 мл ГЭК 1000 мл Кристалоиды 1500 мл Кристалоиды 1000 -1500 мл Кристалоиды 1500 -2000 мл Кристалоиды 2000 мл - СЗП 250 -500 мл СЗП 1000 -1500 мл - - Эритроцитарная масса 500 -1000 мл Эритроцитарная масса 1500 -2000 мл

Заключение (1) n Жизненно важным при послеродовом кровотечении является его раннее выявление и начало проведения реанимационных мероприятий, направленных на остановку кровотечения n Во многих рефрактерных случаях атонии матки эффективное действие оказывают окситоцин в дозах до 40 МЕ и простагландины n Для временной остановки кровотечения при атонии рекомендуется провести наружное и внутреннее бимануальное сдавливание матки и сдавливание аорты. Другие методы представляются неэффективными, приводят к потере времени и поэтому их не следует использовать

Заключение (2) n В большинстве случаев послеродового кровотечения эффективными являются первоначальные простые мероприятия, которые может провести акушерка n В каждом медицинском учреждении должны иметься местные протоколы для профилактики и лечения послеродового кровотечения

Заключение (3) n Нельзя медлить с проведением хирургического лечения n Гистерэктомия не является единственным способом окончательной остановки кровотечения Атония матки редко является показанием к гистерэктомии n n Гистерэктомия не всегда должна быть тотальной

Заключение (4) n Первоочередным средством для восполнения объема крови являются кристаллоидные растворы n Коллоидные растворы имеют много побочных эффектов и не имеют преимуществ n Альбумин опасен в случае гиповолемии

Заключение (5) n В большинстве серьезных случаев послеродового кровотечения жизненно необходимым является переливание препаратов крови. В то же время, неадекватное или слишком частое их использование может привести ко многим осложнениям n Для переливания эритроцитарной массы и свежезамороженной плазмы должны иметься строгие показания

СПАСИБО ЗА ВНИМАНИЕ!
Кровотечения в акушерстве .ppt