Акушерские кровотечения.ppt
- Количество слайдов: 114
 Акушерские кровотечения Доцент кафедры акушерства и гинекологии № 2 ГОУ ВПО Чел. ГМА Росздрава кандидат медицинских наук С. А. Востренкова
Акушерские кровотечения Доцент кафедры акушерства и гинекологии № 2 ГОУ ВПО Чел. ГМА Росздрава кандидат медицинских наук С. А. Востренкова
 Акушерские кровотечения являются одной из ведущих причин материнской смертности как в России, так и за рубежом и составляют в ее структуре 2025%. Показатель акушерских кровотечений колеблется от 3 до 8% по отношению к общему числу родов. 2 -4% случаев кровотечений связаны с гипотонией матки в последовом и послеродовом периодах. 1% кровотечений связан с ПОНРП и предлежанием плаценты.
Акушерские кровотечения являются одной из ведущих причин материнской смертности как в России, так и за рубежом и составляют в ее структуре 2025%. Показатель акушерских кровотечений колеблется от 3 до 8% по отношению к общему числу родов. 2 -4% случаев кровотечений связаны с гипотонией матки в последовом и послеродовом периодах. 1% кровотечений связан с ПОНРП и предлежанием плаценты.
 Структура акушерских кровотечений Во время беременности и в родах: ПОНРП Предлежание плаценты Разрыв матки Разрыв сосудов пуповины Травматические повреждения шейки матки, влагалища, вульвы Разрыв варикозно измененных вен влагалища Патологические процессы в области шейки матки (полипоз, злокачественные новообразования и др. )
Структура акушерских кровотечений Во время беременности и в родах: ПОНРП Предлежание плаценты Разрыв матки Разрыв сосудов пуповины Травматические повреждения шейки матки, влагалища, вульвы Разрыв варикозно измененных вен влагалища Патологические процессы в области шейки матки (полипоз, злокачественные новообразования и др. )
 Структура акушерских кровотечений В раннем послеродовом периоде: Вследствие нарушения процессов отделения и выделения плаценты Гипо- и атонии матки Травматического повреждения мягких родовых путей Врожденных и приобретенных нарушений в системе гемостаза
Структура акушерских кровотечений В раннем послеродовом периоде: Вследствие нарушения процессов отделения и выделения плаценты Гипо- и атонии матки Травматического повреждения мягких родовых путей Врожденных и приобретенных нарушений в системе гемостаза
 Предлежание плаценты (ПП) Это неправильное прикрепление плаценты в матке, когда она расположена в области нижнего маточного сегмента над внутренним зевом, частично или полностью перекрывает его и находится ниже предлежащей части плода (т. е. на пути рождающегося плода)
Предлежание плаценты (ПП) Это неправильное прикрепление плаценты в матке, когда она расположена в области нижнего маточного сегмента над внутренним зевом, частично или полностью перекрывает его и находится ниже предлежащей части плода (т. е. на пути рождающегося плода)
 Предлежание плаценты (ПП) Эпидемиология: Частота ПП составляет 0, 2 -0, 6%. Материнская смертность при ПП – 0 -0, 9%. Материнская заболеваемость – 23%. Преждевременные роды встречаются в 20% случаев. Перинатальная смертность – 17 -26%.
Предлежание плаценты (ПП) Эпидемиология: Частота ПП составляет 0, 2 -0, 6%. Материнская смертность при ПП – 0 -0, 9%. Материнская заболеваемость – 23%. Преждевременные роды встречаются в 20% случаев. Перинатальная смертность – 17 -26%.
 Классификация ПП В России: Центральное предлежание – внутренний зев перекрыт плацентой, плодные оболочки при влагалищном исследовании в пределах зева не определяются; Боковое предлежание – предлежат части плаценты в пределах внутреннего зева, при влагалищном исследовании определяются рядом с дольками плаценты плодные оболочки, обычно шероховатые; Краевое предлежание – нижний край плаценты находится у краев внутреннего зева, в пределах зева находятся лишь плодные оболочки; Низкое прикрепление плаценты – плацентарная площадка находится в нижнем сегменте матки, но нижний ее край на 7 -8 см не доходит до внутреннего зева.
Классификация ПП В России: Центральное предлежание – внутренний зев перекрыт плацентой, плодные оболочки при влагалищном исследовании в пределах зева не определяются; Боковое предлежание – предлежат части плаценты в пределах внутреннего зева, при влагалищном исследовании определяются рядом с дольками плаценты плодные оболочки, обычно шероховатые; Краевое предлежание – нижний край плаценты находится у краев внутреннего зева, в пределах зева находятся лишь плодные оболочки; Низкое прикрепление плаценты – плацентарная площадка находится в нижнем сегменте матки, но нижний ее край на 7 -8 см не доходит до внутреннего зева.
 Классификация ПП За рубежом: Полное предлежание – внутренний зев полностью перекрыт плацентой; Частичное предлежание – внутренний зев частично перекрыт плацентой; Краевое предлежание – край плаценты располагается у края внутреннего зева; Низкое прикрепление плаценты – плацента имплантируется в нижнем сегменте матки, но край плаценты не достигает внутреннего зева.
Классификация ПП За рубежом: Полное предлежание – внутренний зев полностью перекрыт плацентой; Частичное предлежание – внутренний зев частично перекрыт плацентой; Краевое предлежание – край плаценты располагается у края внутреннего зева; Низкое прикрепление плаценты – плацента имплантируется в нижнем сегменте матки, но край плаценты не достигает внутреннего зева.
 Причины предлежания плаценты Специфическая причина ПП неизвестна; Основной причиной считается наличие дистрофических изменений слизистой оболочки матки.
Причины предлежания плаценты Специфическая причина ПП неизвестна; Основной причиной считается наличие дистрофических изменений слизистой оболочки матки.
 Предрасполагающие факторы ПП Воспалительные процессы Большое количество родов в анамнезе Перенесенные аборты Послеабортные и послеродовые септические заболевания Миома матки Деформация полости матки (рубцы после кесарева сечения и других операций, аномалии развития матки) ЭКО и перенос эмбриона Беременность после стимуляции овуляции Прием наркотиков Возраст первородящих > 30 лет Дисфункция яичников и коры надпочечников
Предрасполагающие факторы ПП Воспалительные процессы Большое количество родов в анамнезе Перенесенные аборты Послеабортные и послеродовые септические заболевания Миома матки Деформация полости матки (рубцы после кесарева сечения и других операций, аномалии развития матки) ЭКО и перенос эмбриона Беременность после стимуляции овуляции Прием наркотиков Возраст первородящих > 30 лет Дисфункция яичников и коры надпочечников
 Теории, объясняющие механизм развития предлежания плаценты Первичная истмическая плацента – возникновение ПП вследствие первичной имплантации оплодотворенного яйца в область перешейка; Вторичная истмическая плацента – первичное формирование плаценты происходит в теле матки близко к перешейку, а затем распространяется и на перешеек.
Теории, объясняющие механизм развития предлежания плаценты Первичная истмическая плацента – возникновение ПП вследствие первичной имплантации оплодотворенного яйца в область перешейка; Вторичная истмическая плацента – первичное формирование плаценты происходит в теле матки близко к перешейку, а затем распространяется и на перешеек.
 Клинические признаки предлежания плаценты Клиническая картина ПП до появления кровотечения крайне скудная: – Высокое стояние предлежащей части плода; – Неустойчивое его положение, часто косое или поперечное положение; – Тазовое предлежание; – Симптомы угрозы прерывания беременности; – Гипотрофия плода; Основным клиническим симптомом ПП является безболезненное кровотечение.
Клинические признаки предлежания плаценты Клиническая картина ПП до появления кровотечения крайне скудная: – Высокое стояние предлежащей части плода; – Неустойчивое его положение, часто косое или поперечное положение; – Тазовое предлежание; – Симптомы угрозы прерывания беременности; – Гипотрофия плода; Основным клиническим симптомом ПП является безболезненное кровотечение.
 Диагноз ПП и рекомендуемые клинические исследования Диагностика ПП основывается на клинических данных – кровотечение алой кровью; При подготовке к операции: – Осмотр шейки матки в зеркалах – кровотечение из цервикального канала; – Влагалищное исследование – за внутренним зевом определяется ткань плаценты, шероховатые оболочки; Для уточнения диагноза используют: – УЗИ; – Допплерометрия; – МРТ; Часто ПП диагностируют до появления клинической картины по данным УЗИ.
Диагноз ПП и рекомендуемые клинические исследования Диагностика ПП основывается на клинических данных – кровотечение алой кровью; При подготовке к операции: – Осмотр шейки матки в зеркалах – кровотечение из цервикального канала; – Влагалищное исследование – за внутренним зевом определяется ткань плаценты, шероховатые оболочки; Для уточнения диагноза используют: – УЗИ; – Допплерометрия; – МРТ; Часто ПП диагностируют до появления клинической картины по данным УЗИ.
 Дифференциальная диагностика ПП ПОНРП; Разрыв краевого синуса плаценты; Разрыв пуповинных сосудов при их оболочечном прикреплении; Разрыв матки; Эрозия шейки матки.
Дифференциальная диагностика ПП ПОНРП; Разрыв краевого синуса плаценты; Разрыв пуповинных сосудов при их оболочечном прикреплении; Разрыв матки; Эрозия шейки матки.
 Клинические рекомендации при ПП Выбор метода терапии зависит от: – Времени возникновения кровотечения: • Во время беременности; • В родах; – Скорости кровопотери; – Величины кровопотери; – Общего состояния беременной (роженицы); – Состояния родовых путей (степени раскрытия шейки матки); – Вида ПП; – Срока беременности; – Состояния плода и др.
Клинические рекомендации при ПП Выбор метода терапии зависит от: – Времени возникновения кровотечения: • Во время беременности; • В родах; – Скорости кровопотери; – Величины кровопотери; – Общего состояния беременной (роженицы); – Состояния родовых путей (степени раскрытия шейки матки); – Вида ПП; – Срока беременности; – Состояния плода и др.
 Тактика ведения беременности при ПП Если ПП выявлено при УЗИ в ранние сроки беременности и кровянистые выделения отсутствуют, то возможно наблюдение беременной в амбулаторных условиях; При наличии кровянистых выделений показано лечение в условиях стационара.
Тактика ведения беременности при ПП Если ПП выявлено при УЗИ в ранние сроки беременности и кровянистые выделения отсутствуют, то возможно наблюдение беременной в амбулаторных условиях; При наличии кровянистых выделений показано лечение в условиях стационара.
 Тактика ведения беременности при ПП Терапия, направленная на снятие возбудимости матки, укрепление сосудистой стенки: Дротаверин, 2% раствор, в/м 2 мл 3 раза в сутки, до нормализации тонуса матки и прекращения кровянистых выделений; + Магния лактат / пиридоксина гидрохлорид внутрь 2 табл. 2 раза в сутки, до нормализации тонуса матки и прекращения кровянистых выделений; + Этамзилат в/м 2 мл 2 -3 раза в сутки, до нормализации тонуса матки и прекращения кровянистых выделений;
Тактика ведения беременности при ПП Терапия, направленная на снятие возбудимости матки, укрепление сосудистой стенки: Дротаверин, 2% раствор, в/м 2 мл 3 раза в сутки, до нормализации тонуса матки и прекращения кровянистых выделений; + Магния лактат / пиридоксина гидрохлорид внутрь 2 табл. 2 раза в сутки, до нормализации тонуса матки и прекращения кровянистых выделений; + Этамзилат в/м 2 мл 2 -3 раза в сутки, до нормализации тонуса матки и прекращения кровянистых выделений;
 Тактика ведения беременности при ПП При сроке беременности больше 16 недель возможно назначение токолитиков: Гексопреналин в/в капельно (со скоростью 0, 075 -0, 3 мкг/мин) 0, 005 мг в 500 мл 0, 9% раствора Na. Cl или 500 мл 5% раствора декстрозы, до угнетения сокращений матки, затем внутрь 0, 5 мг 4 -8 раз в сутки, несколько недель или Фенотерол в/в капельно (15 -20 капель в мин) 0, 5 мг в 500 мл 0, 9% раствора Na. Cl или 500 мл 5% раствора декстрозы, до угнетения сокращений матки, затем внутрь 5 мг 4 -8 раз в сутки, несколько недель
Тактика ведения беременности при ПП При сроке беременности больше 16 недель возможно назначение токолитиков: Гексопреналин в/в капельно (со скоростью 0, 075 -0, 3 мкг/мин) 0, 005 мг в 500 мл 0, 9% раствора Na. Cl или 500 мл 5% раствора декстрозы, до угнетения сокращений матки, затем внутрь 0, 5 мг 4 -8 раз в сутки, несколько недель или Фенотерол в/в капельно (15 -20 капель в мин) 0, 5 мг в 500 мл 0, 9% раствора Na. Cl или 500 мл 5% раствора декстрозы, до угнетения сокращений матки, затем внутрь 5 мг 4 -8 раз в сутки, несколько недель
 Тактика ведения беременности при ПП При недоношенной беременности с целью профилактики респираторного дистресс-синдрома плода показано введение больших доз ГКС: Дексаметазон в/м 4 мг 2 раза в сутки, 2 -3 суток или внутрь 2 мг 4 раза в сутки в 1 -е сутки, затем 2 мг 3 раза в стуки во 2 -е сутки, затем 2 мг 2 раза в сутки на 3 -и сутки.
Тактика ведения беременности при ПП При недоношенной беременности с целью профилактики респираторного дистресс-синдрома плода показано введение больших доз ГКС: Дексаметазон в/м 4 мг 2 раза в сутки, 2 -3 суток или внутрь 2 мг 4 раза в сутки в 1 -е сутки, затем 2 мг 3 раза в стуки во 2 -е сутки, затем 2 мг 2 раза в сутки на 3 -и сутки.
 Показания к операции кесарево сечения во время беременности Одномоментная кровопотеря 100 мл и более; Сочетание небольших кровопотерь с анемией и гипотонией; Повторяющиеся кровопотери, объем которых превышает 200 мл; Полное предлежание плаценты и начавшееся кровотечение;
Показания к операции кесарево сечения во время беременности Одномоментная кровопотеря 100 мл и более; Сочетание небольших кровопотерь с анемией и гипотонией; Повторяющиеся кровопотери, объем которых превышает 200 мл; Полное предлежание плаценты и начавшееся кровотечение;
 Тактика ведения родов при ПП (выбор метода родоразрешения) При центральном, боковом и краевом ПП без кровотечения показано родоразрешение кесаревым сечением в плановом порядке при сроке 37 недель; При выраженном кровотечении независимо от степени ПП показано родоразрешение кесаревым сечением на любом сроке беременности (при прикреплении плаценты на передней стенке в области нижнего маточного сегмента – корпоральное кесарево сечение, при локализации плаценты на задней стенке возможно поперечным разрезом на матке в нижнем маточном сегменте); При краевом ПП можно использовать выжидательную тактику до спонтанного начала родовой деятельности (в родах показано раннее вскрытие плодного пузыря); При низком ПП и в отсутствии кровотечения роды обычно проводят через естественные родовые пути; При кесаревом сечении с гемостатической целью вводят бесцитратную плазму, при выраженной кровопотере – эритроцитарную массу и другие гемостатические средства.
Тактика ведения родов при ПП (выбор метода родоразрешения) При центральном, боковом и краевом ПП без кровотечения показано родоразрешение кесаревым сечением в плановом порядке при сроке 37 недель; При выраженном кровотечении независимо от степени ПП показано родоразрешение кесаревым сечением на любом сроке беременности (при прикреплении плаценты на передней стенке в области нижнего маточного сегмента – корпоральное кесарево сечение, при локализации плаценты на задней стенке возможно поперечным разрезом на матке в нижнем маточном сегменте); При краевом ПП можно использовать выжидательную тактику до спонтанного начала родовой деятельности (в родах показано раннее вскрытие плодного пузыря); При низком ПП и в отсутствии кровотечения роды обычно проводят через естественные родовые пути; При кесаревом сечении с гемостатической целью вводят бесцитратную плазму, при выраженной кровопотере – эритроцитарную массу и другие гемостатические средства.
 Показания к операции кесарево сечения во время родов Полное предлежание плаценты; Сочетание неполного предлежания с продолжающейся кровопотерей и неблагоприятной акушерской ситуацией (поперечным, косым положением плода, тазовым предлежанием, крупным плодом, гипоксией плода и др. ).
Показания к операции кесарево сечения во время родов Полное предлежание плаценты; Сочетание неполного предлежания с продолжающейся кровопотерей и неблагоприятной акушерской ситуацией (поперечным, косым положением плода, тазовым предлежанием, крупным плодом, гипоксией плода и др. ).
 Тактика ведения родов при ПП Гемостатические средства: Аминометилбензойная кислота в/в 50 -100 мг или в/м 100 мг, затем доза и способ введения подбираются индивидуально по результатам терапии; + Апротинин в/в капельно 1 млн КИЕ или 700000 Атр. Е, затем 140000 Атр. Е с интервалом в 1 ч (доза зависит от конкретного ЛС), до остановки кровотечения; + Кальция глюконат в/м или в/в 5 -10 мл 1 раз в сутки, до остановки кровотечения; + Этамзилат в/м 250 мг 3 раза в сутки, до остановки кровотечения;
Тактика ведения родов при ПП Гемостатические средства: Аминометилбензойная кислота в/в 50 -100 мг или в/м 100 мг, затем доза и способ введения подбираются индивидуально по результатам терапии; + Апротинин в/в капельно 1 млн КИЕ или 700000 Атр. Е, затем 140000 Атр. Е с интервалом в 1 ч (доза зависит от конкретного ЛС), до остановки кровотечения; + Кальция глюконат в/м или в/в 5 -10 мл 1 раз в сутки, до остановки кровотечения; + Этамзилат в/м 250 мг 3 раза в сутки, до остановки кровотечения;
 Терапия в послеоперационном периоде В раннем послеоперационном периоде для профилактики кровотечения показано введение утеротонических средств: Окситоцин в/в капельно 5 ЕД в 500 мл 0, 9% раствора Na. Cl, однократно; В виду значительной опасности развития гнойновоспалительных заболеваний в послеоперационном периоде показано введение антибиотиков широкого спектра действия: Цефазолин в/м 1 г 3 -4 раза в сутки, 5 -7 суток; или Цефотаксим в/м 1 г 3 -4 раза в сутки, 5 -7 суток;
Терапия в послеоперационном периоде В раннем послеоперационном периоде для профилактики кровотечения показано введение утеротонических средств: Окситоцин в/в капельно 5 ЕД в 500 мл 0, 9% раствора Na. Cl, однократно; В виду значительной опасности развития гнойновоспалительных заболеваний в послеоперационном периоде показано введение антибиотиков широкого спектра действия: Цефазолин в/м 1 г 3 -4 раза в сутки, 5 -7 суток; или Цефотаксим в/м 1 г 3 -4 раза в сутки, 5 -7 суток;
 Осложнения и побочные эффекты лечения ПП ДВС-синдром
Осложнения и побочные эффекты лечения ПП ДВС-синдром
 Преждевременная отслойка нормально расположенной плаценты (ПОНРП) Состояние, при котором плацента отслаивается во время беременности или в родах до рождения плода.
Преждевременная отслойка нормально расположенной плаценты (ПОНРП) Состояние, при котором плацента отслаивается во время беременности или в родах до рождения плода.
 ПОНРП Эпидемиология: Частота ПОНРП составляет 0, 4 -1, 4%. Материнская смертность при ПОНРП колеблется от 1, 6 до 15, 6%. Перинатальная смертность при ПОНРП колеблется от 20 до 35% и обусловлена внутриутробной гипоксией и «незрелостью» плода.
ПОНРП Эпидемиология: Частота ПОНРП составляет 0, 4 -1, 4%. Материнская смертность при ПОНРП колеблется от 1, 6 до 15, 6%. Перинатальная смертность при ПОНРП колеблется от 20 до 35% и обусловлена внутриутробной гипоксией и «незрелостью» плода.
 Классификация ПОНРП Единой классификации ПОНРП нет. При отслойке нормально расположенной плаценты различают: – Отслойку с наружным, или видимым, кровотечением; – Отслойку с внутренним, или скрытым, кровотечением; – Отслойку с комбинированным, или смешанным, кровотечением.
Классификация ПОНРП Единой классификации ПОНРП нет. При отслойке нормально расположенной плаценты различают: – Отслойку с наружным, или видимым, кровотечением; – Отслойку с внутренним, или скрытым, кровотечением; – Отслойку с комбинированным, или смешанным, кровотечением.
 Классификация ПОНРП Частичная: – Прогрессирующая; – Непрогрессирующая; Полная.
Классификация ПОНРП Частичная: – Прогрессирующая; – Непрогрессирующая; Полная.
 Классификация ПОНРП По степени тяжести: Легкая; Средняя; Тяжелая.
Классификация ПОНРП По степени тяжести: Легкая; Средняя; Тяжелая.
 Факторы риска ПОНРП Гипертоническая болезнь; Гестоз; Пиелонефрит; Аллергические состояния; Заболевания крови (тромбоцитопения); Возраст (< 18 и > 35 лет); Большое количество родов в анамнезе; Аномалии развития и опухоли матки; Многоводие; Аутоиммунные состояния; Курение; Употребление кокаина, алкоголя; Короткая пуповина.
Факторы риска ПОНРП Гипертоническая болезнь; Гестоз; Пиелонефрит; Аллергические состояния; Заболевания крови (тромбоцитопения); Возраст (< 18 и > 35 лет); Большое количество родов в анамнезе; Аномалии развития и опухоли матки; Многоводие; Аутоиммунные состояния; Курение; Употребление кокаина, алкоголя; Короткая пуповина.
 Преждевременная отслойка нормально расположенной плаценты (ПОНРП) Ведущим патогенетическим фактором ПОНРП является диссеминированное внутрисосудистое свертывание крови.
Преждевременная отслойка нормально расположенной плаценты (ПОНРП) Ведущим патогенетическим фактором ПОНРП является диссеминированное внутрисосудистое свертывание крови.
 Клинические признаки ПОНРП Основными клиническими симптомами являются кровотечение и боль разной степени выраженности. Незначительная отслойка часто никак не проявляется, обнаруживаются небольшие сгустки крови после рождения последа; При внутреннем кровотечении (ретроплацентарная гематома) основными симптомами являются боль и гипоксия плода. При пальпации живота отмечается резкая болезненность, контуры матки сохранены, но часто можно заметить изменение формы и размера матки; При большой кровопотере отмечаются резкие боли в животе различной степени выраженности, явления шока.
Клинические признаки ПОНРП Основными клиническими симптомами являются кровотечение и боль разной степени выраженности. Незначительная отслойка часто никак не проявляется, обнаруживаются небольшие сгустки крови после рождения последа; При внутреннем кровотечении (ретроплацентарная гематома) основными симптомами являются боль и гипоксия плода. При пальпации живота отмечается резкая болезненность, контуры матки сохранены, но часто можно заметить изменение формы и размера матки; При большой кровопотере отмечаются резкие боли в животе различной степени выраженности, явления шока.
 Диагноз ПОНРП и рекомендуемые клинические исследования Данные анамнеза: – Внезапность заболевания; – Резкая боль в области матки; – Наличие гестоза и пр. ; Данные объективного исследования: – Матка напряжена, плотной консистенции, ассиметричная и резко болезненная на определенно участке; – Мелкие части плода не определяются; – Тахикардия или брадикардия у плода; – Влагалищное исследование – кровянистые (яркие или темные) выделения из половых путей; Для уточнения диагноза используют: – УЗИ (определяют место отслойки, размеры ретроплацентарной гематомы).
Диагноз ПОНРП и рекомендуемые клинические исследования Данные анамнеза: – Внезапность заболевания; – Резкая боль в области матки; – Наличие гестоза и пр. ; Данные объективного исследования: – Матка напряжена, плотной консистенции, ассиметричная и резко болезненная на определенно участке; – Мелкие части плода не определяются; – Тахикардия или брадикардия у плода; – Влагалищное исследование – кровянистые (яркие или темные) выделения из половых путей; Для уточнения диагноза используют: – УЗИ (определяют место отслойки, размеры ретроплацентарной гематомы).
 Дифференциальная диагностика ПОНРП Предлежание плаценты; Разрыв краевого синуса плаценты; Разрыв пуповинных сосудов при их оболочечном прикреплении; Разрыв матки; Разрыв варикозно расширенных вен влагалища; Рак шейки матки.
Дифференциальная диагностика ПОНРП Предлежание плаценты; Разрыв краевого синуса плаценты; Разрыв пуповинных сосудов при их оболочечном прикреплении; Разрыв матки; Разрыв варикозно расширенных вен влагалища; Рак шейки матки.
 Клинические рекомендации при ПОНРП Терапия должна быть направлена на: – Лечение заболевания, послужившего причиной отслойки: • Артериальная гипертония; • Гестоз и др. ; – Снятие тонуса матки; – Коррекцию гемостаза; – Борьбу с анемией и шоком.
Клинические рекомендации при ПОНРП Терапия должна быть направлена на: – Лечение заболевания, послужившего причиной отслойки: • Артериальная гипертония; • Гестоз и др. ; – Снятие тонуса матки; – Коррекцию гемостаза; – Борьбу с анемией и шоком.
 Клинические рекомендации при ПОНРП Выбор метода терапии зависит от: – Времени возникновения кровотечения: • Во время беременности; • В родах; – Скорости кровопотери; – Величины кровопотери; (физиологическая кровопотеря менее 0, 5 -0, 7% от массы тела (для женщины с массой тела 70 кг - это 350 -500 мл) патологическая кровопотеря 1, 1 - 1, 5% (800 -1000 мл); массивная кровопотеря более 1, 5% (более 1000 мл). – Общего состояния беременной (роженицы); – Состояния родовых путей (степени раскрытия шейки матки); – Вида кровотечения: • Скрытое; • наружное; – Состояния гемостаза; – Состояния плода и др.
Клинические рекомендации при ПОНРП Выбор метода терапии зависит от: – Времени возникновения кровотечения: • Во время беременности; • В родах; – Скорости кровопотери; – Величины кровопотери; (физиологическая кровопотеря менее 0, 5 -0, 7% от массы тела (для женщины с массой тела 70 кг - это 350 -500 мл) патологическая кровопотеря 1, 1 - 1, 5% (800 -1000 мл); массивная кровопотеря более 1, 5% (более 1000 мл). – Общего состояния беременной (роженицы); – Состояния родовых путей (степени раскрытия шейки матки); – Вида кровотечения: • Скрытое; • наружное; – Состояния гемостаза; – Состояния плода и др.
 Тактика ведения беременности при ПОНРП При отслойке плаценты во время беременности при сроке до 34 -35 недель: Если состояние беременной и плода значительно не страдает, нет наружного и внутреннего кровотечения, возможно проведение консервативного лечения: – – – – Постельный режим; Ультразвуковой контроль; Контроль состояния свертывающей системы крови; Спазмолитические препараты; Гемостатические средства; Поливитамины; Препараты железа; Антигеморрагические средства.
Тактика ведения беременности при ПОНРП При отслойке плаценты во время беременности при сроке до 34 -35 недель: Если состояние беременной и плода значительно не страдает, нет наружного и внутреннего кровотечения, возможно проведение консервативного лечения: – – – – Постельный режим; Ультразвуковой контроль; Контроль состояния свертывающей системы крови; Спазмолитические препараты; Гемостатические средства; Поливитамины; Препараты железа; Антигеморрагические средства.
 Тактика ведения беременности при ПОНРП Спазмолитические и гемостатические средства: Дротаверин, 2% раствор, в/м или в/в 2 -4 мл 2 -3 раза в сутки, до нормализации тонуса матки; + Магния лактат / пиридоксина гидрохлорид внутрь 2 табл. 2 раза в сутки, длительно; + Этамзилат 12, 5% раствор в/в или в/м 2 -4 мл, однократно, затем 2 мл через каждые 4 -6 ч, до прекращения кровянистых выделений;
Тактика ведения беременности при ПОНРП Спазмолитические и гемостатические средства: Дротаверин, 2% раствор, в/м или в/в 2 -4 мл 2 -3 раза в сутки, до нормализации тонуса матки; + Магния лактат / пиридоксина гидрохлорид внутрь 2 табл. 2 раза в сутки, длительно; + Этамзилат 12, 5% раствор в/в или в/м 2 -4 мл, однократно, затем 2 мл через каждые 4 -6 ч, до прекращения кровянистых выделений;
 Тактика ведения беременности при ПОНРП При отслойке плаценты нельзя использовать -миметики!!!
Тактика ведения беременности при ПОНРП При отслойке плаценты нельзя использовать -миметики!!!
 Тактика ведения родов при ПОНРП (выбор метода родоразрешения) При выраженной клинической картине отслойки плаценты во время беременности: – – Кровотечение; Подозрение на маточно-плацентарную апоплексию; Резко выраженный болевой синдром; Гипоксия плода; показано родоразрешение путем кесарева сечения.
Тактика ведения родов при ПОНРП (выбор метода родоразрешения) При выраженной клинической картине отслойки плаценты во время беременности: – – Кровотечение; Подозрение на маточно-плацентарную апоплексию; Резко выраженный болевой синдром; Гипоксия плода; показано родоразрешение путем кесарева сечения.
 Особенности кесарева сечения при ПОНРП Нижнесрединная лапаротомия; После извлечения плода и последа необходимо вывести матку в рану и тщательно осмотреть ее стенки (в частности, заднюю ее поверхность); При появлении петехиальных высыпаний на серозном покрове матки, начинающейся гипокоагуляции (рыхлые сгустки крови, повышенная кровоточивость ткани), геморрагическом пропитывании стенок матки ( «матка Кувелера» ) – следует произвести тотальную гистерэктомию без придатков; После операции больная должна находиться в операционной до стабилизации гемодинамических и гемокоагуляционных показателей.
Особенности кесарева сечения при ПОНРП Нижнесрединная лапаротомия; После извлечения плода и последа необходимо вывести матку в рану и тщательно осмотреть ее стенки (в частности, заднюю ее поверхность); При появлении петехиальных высыпаний на серозном покрове матки, начинающейся гипокоагуляции (рыхлые сгустки крови, повышенная кровоточивость ткани), геморрагическом пропитывании стенок матки ( «матка Кувелера» ) – следует произвести тотальную гистерэктомию без придатков; После операции больная должна находиться в операционной до стабилизации гемодинамических и гемокоагуляционных показателей.
 Тактика ведения родов при ПОНРП (выбор метода родоразрешения) При наличии матки Кувелера после кесарева сечения показана экстирпация матки без придатков в связи с опасностью кровотечения в послеоперационном периоде вследствие коагулопатии и гипотонии матки; Если беременная находится в первом периоде родов, выраженное кровотечение отсутствует, состояние женщины и плода удовлетворительное, то показано вскрытие плодного пузыря. Не рекомендуется с целью усиления родовой деятельности использовать окситоцин; Если в процессе родов усиливается кровотечение, отмечаются признаки страдания матери и плода и нет условий для быстрого родоразрешения через естественные родовые пути, то показано родоразрешение операцией кесарева сечения; При появлении признаков острой гипоксии плода во II периоде родов и наличии условий показано наложение акушерских щипцов.
Тактика ведения родов при ПОНРП (выбор метода родоразрешения) При наличии матки Кувелера после кесарева сечения показана экстирпация матки без придатков в связи с опасностью кровотечения в послеоперационном периоде вследствие коагулопатии и гипотонии матки; Если беременная находится в первом периоде родов, выраженное кровотечение отсутствует, состояние женщины и плода удовлетворительное, то показано вскрытие плодного пузыря. Не рекомендуется с целью усиления родовой деятельности использовать окситоцин; Если в процессе родов усиливается кровотечение, отмечаются признаки страдания матери и плода и нет условий для быстрого родоразрешения через естественные родовые пути, то показано родоразрешение операцией кесарева сечения; При появлении признаков острой гипоксии плода во II периоде родов и наличии условий показано наложение акушерских щипцов.
 Терапия в послеродовом периоде При кровотечении после родов через естественные родовые пути, обусловленном нарушением свертываемости крови и нарушением сократительной способности матки, показано введение утеротонических средств: Динопрост в/в капельно 5 ЕД, однократно или Окситоцин 5 -10 ЕД в/в капельно, однократно + Метилэргометрин 0, 02% раствор, в/в капельно 1 мл в 500 мл 0, 9% раствора Na. Cl, однократно.
Терапия в послеродовом периоде При кровотечении после родов через естественные родовые пути, обусловленном нарушением свертываемости крови и нарушением сократительной способности матки, показано введение утеротонических средств: Динопрост в/в капельно 5 ЕД, однократно или Окситоцин 5 -10 ЕД в/в капельно, однократно + Метилэргометрин 0, 02% раствор, в/в капельно 1 мл в 500 мл 0, 9% раствора Na. Cl, однократно.
 Терапия в послеродовом периоде Для остановки коагулопатического кровотечения вводят: Аминометилбензойная кислота в/в 50 -100 мг или в/м 100 мг, затем дозы подбираются индивидуально + Апротинин в/в капельно 50000 -100000 ЕД до 5 раз в сутки или 25000 ЕД 3 раза в сутки (в зависимости от конкретного ЛС) + Гидроксиэтилкрахмал + Криопреципитат + Плазма бесцитратная + Фибриноген в/в капельно 250 -500 мл (1 -2 г) 1 -2 раза в сутки
Терапия в послеродовом периоде Для остановки коагулопатического кровотечения вводят: Аминометилбензойная кислота в/в 50 -100 мг или в/м 100 мг, затем дозы подбираются индивидуально + Апротинин в/в капельно 50000 -100000 ЕД до 5 раз в сутки или 25000 ЕД 3 раза в сутки (в зависимости от конкретного ЛС) + Гидроксиэтилкрахмал + Криопреципитат + Плазма бесцитратная + Фибриноген в/в капельно 250 -500 мл (1 -2 г) 1 -2 раза в сутки
 Оценка эффективности лечения Снятие повышенного тонуса матки; Остановка кровотечения; Нормализация состояния плода.
Оценка эффективности лечения Снятие повышенного тонуса матки; Остановка кровотечения; Нормализация состояния плода.
 Осложнения и побочные эффекты лечения ПОНРП ДВС-синдром
Осложнения и побочные эффекты лечения ПОНРП ДВС-синдром
 Кровотечение в последовом периоде Это кровотечение до рождения последа.
Кровотечение в последовом периоде Это кровотечение до рождения последа.
 Кровотечение в раннем послеродовом периоде Это кровотечение, возникшее в первые 2 ч после родов.
Кровотечение в раннем послеродовом периоде Это кровотечение, возникшее в первые 2 ч после родов.
 Кровотечение в последовом и раннем послеродовом периодах Эпидемиология: Частота кровотечений в последовом и раннем послеродовом периодах составляет от 2, 5 до 8%. Материнская смертность при кровотечениях в последовом и раннем послеродовом периодах колеблется от 20 до 45%.
Кровотечение в последовом и раннем послеродовом периодах Эпидемиология: Частота кровотечений в последовом и раннем послеродовом периодах составляет от 2, 5 до 8%. Материнская смертность при кровотечениях в последовом и раннем послеродовом периодах колеблется от 20 до 45%.
 Величина кровопотери физиологическая кровопотеря менее 0, 5 - 0, 7% от массы тела (для женщины с массой тела 70 кг - это 350 -500 мл); патологическая кровопотеря 1, 1 - 1, 5% (800 -1000 мл); массивная кровопотеря более 1, 5% (более 1000 мл).
Величина кровопотери физиологическая кровопотеря менее 0, 5 - 0, 7% от массы тела (для женщины с массой тела 70 кг - это 350 -500 мл); патологическая кровопотеря 1, 1 - 1, 5% (800 -1000 мл); массивная кровопотеря более 1, 5% (более 1000 мл).
 Классификация кровопотери в последовом и раннем послеродовом периодах Физиологическая – до 10% ОЦК (< 0, 5% массы тела), т. е. < 500 мл; Патологическая - > 10% ОЦК (> 0, 5% массы тела, т. е. 500 мл и >; Массивная - > 25 -30% ОЦК (> 1% массы тела), т. е. 1000 мл и >.
Классификация кровопотери в последовом и раннем послеродовом периодах Физиологическая – до 10% ОЦК (< 0, 5% массы тела), т. е. < 500 мл; Патологическая - > 10% ОЦК (> 0, 5% массы тела, т. е. 500 мл и >; Массивная - > 25 -30% ОЦК (> 1% массы тела), т. е. 1000 мл и >.
 Причины кровотечений в раннем послеродовом периоде Задержка частей плаценты в полости матки; Гипотония матки; Атония матки; Нарушение свертывающей системы крови; Разрыв матки.
Причины кровотечений в раннем послеродовом периоде Задержка частей плаценты в полости матки; Гипотония матки; Атония матки; Нарушение свертывающей системы крови; Разрыв матки.
 Клинические признаки и симптомы кровотечений в раннем послеродовом периоде При гипотонии матки кровотечение характеризуется волнообразностью. Кровь выделяется порциями в виде сгустков. Матка дряблая, сокращения ее редкие, короткие. При атонии матка полностью теряет тонус и сократительную способность. Матка дряблая, плохо контурируется через брюшную стенку. Кровь вытекает широкой струей или выделяется большими сгустками. При нарушении системы гемостаза развивается коагулопатическое кровотечение. Сгустки крови разрушаются, кровь жидкая.
Клинические признаки и симптомы кровотечений в раннем послеродовом периоде При гипотонии матки кровотечение характеризуется волнообразностью. Кровь выделяется порциями в виде сгустков. Матка дряблая, сокращения ее редкие, короткие. При атонии матка полностью теряет тонус и сократительную способность. Матка дряблая, плохо контурируется через брюшную стенку. Кровь вытекает широкой струей или выделяется большими сгустками. При нарушении системы гемостаза развивается коагулопатическое кровотечение. Сгустки крови разрушаются, кровь жидкая.
 Диагноз и рекомендуемые клинические исследования Диагноз гипотонического и атонического кровотечения ставят на основании результатов физикального обследования и клинической картины; Диагноз коагулопатических кровотечений основывается на показателях гемостаза (отсутствие тромбоцитов, наличие высокомолекулярных фракций продуктов деградации фибрина/фибриногена).
Диагноз и рекомендуемые клинические исследования Диагноз гипотонического и атонического кровотечения ставят на основании результатов физикального обследования и клинической картины; Диагноз коагулопатических кровотечений основывается на показателях гемостаза (отсутствие тромбоцитов, наличие высокомолекулярных фракций продуктов деградации фибрина/фибриногена).
 Тактика при гипотонии и атонии матки При нарушении сократительной способности матки в раннем послеродовом периоде: Опорожнение мочевого пузыря мягким катетером; Наружный массаж матки; Применение холода на нижние отделы живота; Использование средств, усиливающих сокращение миометрия; Ручное обследование стенок полости послеродовой матки; При неэффективности проведенных мероприятий обоснованы лапаротомия и экстирпация матки.
Тактика при гипотонии и атонии матки При нарушении сократительной способности матки в раннем послеродовом периоде: Опорожнение мочевого пузыря мягким катетером; Наружный массаж матки; Применение холода на нижние отделы живота; Использование средств, усиливающих сокращение миометрия; Ручное обследование стенок полости послеродовой матки; При неэффективности проведенных мероприятий обоснованы лапаротомия и экстирпация матки.
 Тактика при гипотонии и атонии матки При продолжающемся кровотечении показана эмболизация сосудов малого таза или перевязка внутренних подвздошных артерий; Важное значение при лечении гипотонического кровотечения имеют своевременно начатая инфузионная терапия и возмещение кровопотери, применение средств, улучшающих реологические свойства крови и микроциркуляцию, предупреждающих развитие геморрагического шока и коагулопатических нарушений.
Тактика при гипотонии и атонии матки При продолжающемся кровотечении показана эмболизация сосудов малого таза или перевязка внутренних подвздошных артерий; Важное значение при лечении гипотонического кровотечения имеют своевременно начатая инфузионная терапия и возмещение кровопотери, применение средств, улучшающих реологические свойства крови и микроциркуляцию, предупреждающих развитие геморрагического шока и коагулопатических нарушений.
 Терапия утеротоническими средствами Динопрост в/в капельно 1 мл (5 мг) в 500 мл 5% раствора декстрозы или 500 мл 0, 9% раствора Na. Cl, однократно + Окситоцин в/в капельно 1 мл (5 ЕД) в 500 мл 5% раствора декстрозы или 500 мл 0, 9% раствора Na. Cl, однократно
Терапия утеротоническими средствами Динопрост в/в капельно 1 мл (5 мг) в 500 мл 5% раствора декстрозы или 500 мл 0, 9% раствора Na. Cl, однократно + Окситоцин в/в капельно 1 мл (5 ЕД) в 500 мл 5% раствора декстрозы или 500 мл 0, 9% раствора Na. Cl, однократно
 Гемостатическая и кровезамещающая терапия Гидроксиэтилкрахмал, 6% или 10% раствор, в/в капельно 500 мл 1 -2 раза в сутки, длительность терапии определяют индивидуально + Альбумин, 5% раствор в/в капельно 200 -400 мл 1 раз в сутки, длительность терапии определяют индивидуально + Аминометилбензойная кислота в/в 50 -100 мг 1 -2 раза в сутки, длительность терапии определяют индивидуально + Апротинин (гордрокс, контрикал) в/в капельно 50000100000 ЕД до 5 раз в сутки или 25000 ЕД 3 раза в сутки (в зависимости от конкретного ЛС), длительность терапии определяют индивидуально
Гемостатическая и кровезамещающая терапия Гидроксиэтилкрахмал, 6% или 10% раствор, в/в капельно 500 мл 1 -2 раза в сутки, длительность терапии определяют индивидуально + Альбумин, 5% раствор в/в капельно 200 -400 мл 1 раз в сутки, длительность терапии определяют индивидуально + Аминометилбензойная кислота в/в 50 -100 мг 1 -2 раза в сутки, длительность терапии определяют индивидуально + Апротинин (гордрокс, контрикал) в/в капельно 50000100000 ЕД до 5 раз в сутки или 25000 ЕД 3 раза в сутки (в зависимости от конкретного ЛС), длительность терапии определяют индивидуально
 Гемостатическая и кровезамещающая терапия Декстран, средняя молекулярная масса 30000 -40000 в/в капельно 400 мл 1 -2 раза в сутки, длительность терапии определяют индивидуально + Кальция глюконат, 10% раствор, в/в 10 мл 1 раз в сутки, длительность терапии определяют индивидуально + Плазма бесцитратная в/в 250 мл 1 -2 раза в сутки, длительность терапии определяют индивидуально + Транексамовая кислота в/в 500 мг 1 -2 раза в сутки, длительность терапии определяют индивидуально + Этамзилат, 0, 125% раствор, в/в 2 -4 мл 2 -3 раза в сутки, длительность терапии определяют индивидуально
Гемостатическая и кровезамещающая терапия Декстран, средняя молекулярная масса 30000 -40000 в/в капельно 400 мл 1 -2 раза в сутки, длительность терапии определяют индивидуально + Кальция глюконат, 10% раствор, в/в 10 мл 1 раз в сутки, длительность терапии определяют индивидуально + Плазма бесцитратная в/в 250 мл 1 -2 раза в сутки, длительность терапии определяют индивидуально + Транексамовая кислота в/в 500 мг 1 -2 раза в сутки, длительность терапии определяют индивидуально + Этамзилат, 0, 125% раствор, в/в 2 -4 мл 2 -3 раза в сутки, длительность терапии определяют индивидуально
 Гемостатическая и кровезамещающая терапия По показаниям применяют эритроцитарную и тромбоцитарную массу. Гемостатическую терапию проводят до остановки кровотечения.
Гемостатическая и кровезамещающая терапия По показаниям применяют эритроцитарную и тромбоцитарную массу. Гемостатическую терапию проводят до остановки кровотечения.
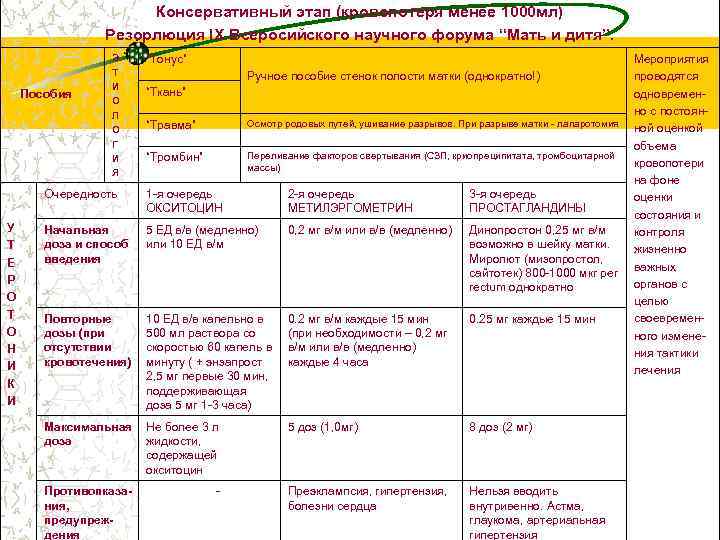 Консервативный этап (кровопотеря менее 1000 мл) Резорлюция IX Всеросийского научного форума “Мать и дитя”. Пособия Э Т И О Л О Г И Я “Тонус” Ручное пособие стенок полости матки (однократно!) “Ткань” “Травма” Осмотр родовых путей, ушивание разрывов. При разрыве матки - лапаротомия “Тромбин” Переливание факторов свертывания (СЗП, криопреципитата, тромбоцитарной массы) Очередность У Т Е Р О Т О Н И К И 1 -я очередь ОКСИТОЦИН 2 -я очередь МЕТИЛЭРГОМЕТРИН 3 -я очередь ПРОСТАГЛАНДИНЫ Начальная доза и способ введения 5 ЕД в/в (медленно) или 10 ЕД в/м 0, 2 мг в/м или в/в (медленно) Динопростон 0, 25 мг в/м возможно в шейку матки. Миролют (мизопростол, сайтотек) 800 -1000 мкг per rectum однократно Повторные дозы (при отсутствии кровотечения) 10 ЕД в/в капельно в 500 мл раствора со скоростью 60 капель в минуту ( + энзапрост 2, 5 мг первые 30 мин, поддерживающая доза 5 мг 1 -3 часа) 0. 2 мг в/м каждые 15 мин (при необходимости – 0, 2 мг в/м или в/в (медленно) каждые 4 часа 0. 25 мг каждые 15 мин Максимальная доза Не более 3 л жидкости, содержащей окситоцин 5 доз (1, 0 мг) 8 доз (2 мг) Противопказания, предупреждения - Преэклампсия, гипертензия, болезни сердца Нельзя вводить внутривенно. Астма, глаукома, артериальная гипертензия Мероприятия проводятся одновременно с постоянной оценкой объема кровопотери на фоне оценки состояния и контроля жизненно важных органов с целью своевременного изменения тактики лечения
Консервативный этап (кровопотеря менее 1000 мл) Резорлюция IX Всеросийского научного форума “Мать и дитя”. Пособия Э Т И О Л О Г И Я “Тонус” Ручное пособие стенок полости матки (однократно!) “Ткань” “Травма” Осмотр родовых путей, ушивание разрывов. При разрыве матки - лапаротомия “Тромбин” Переливание факторов свертывания (СЗП, криопреципитата, тромбоцитарной массы) Очередность У Т Е Р О Т О Н И К И 1 -я очередь ОКСИТОЦИН 2 -я очередь МЕТИЛЭРГОМЕТРИН 3 -я очередь ПРОСТАГЛАНДИНЫ Начальная доза и способ введения 5 ЕД в/в (медленно) или 10 ЕД в/м 0, 2 мг в/м или в/в (медленно) Динопростон 0, 25 мг в/м возможно в шейку матки. Миролют (мизопростол, сайтотек) 800 -1000 мкг per rectum однократно Повторные дозы (при отсутствии кровотечения) 10 ЕД в/в капельно в 500 мл раствора со скоростью 60 капель в минуту ( + энзапрост 2, 5 мг первые 30 мин, поддерживающая доза 5 мг 1 -3 часа) 0. 2 мг в/м каждые 15 мин (при необходимости – 0, 2 мг в/м или в/в (медленно) каждые 4 часа 0. 25 мг каждые 15 мин Максимальная доза Не более 3 л жидкости, содержащей окситоцин 5 доз (1, 0 мг) 8 доз (2 мг) Противопказания, предупреждения - Преэклампсия, гипертензия, болезни сердца Нельзя вводить внутривенно. Астма, глаукома, артериальная гипертензия Мероприятия проводятся одновременно с постоянной оценкой объема кровопотери на фоне оценки состояния и контроля жизненно важных органов с целью своевременного изменения тактики лечения
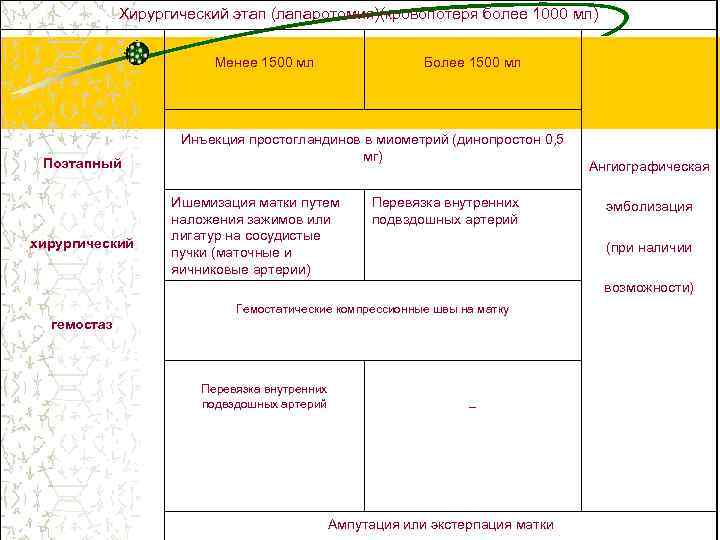 Хирургический этап (лапаротомия)(кровопотеря более 1000 мл) Менее 1500 мл Поэтапный хирургический Более 1500 мл Инъекция простогландинов в миометрий (динопростон 0, 5 мг) Ишемизация матки путем наложения зажимов или лигатур на сосудистые пучки (маточные и яичниковые артерии) Перевязка внутренних подвздошных артерий Ангиографическая эмболизация (при наличии возможности) Гемостатические компрессионные швы на матку гемостаз Перевязка внутренних подвздошных артерий – Ампутация или экстерпация матки
Хирургический этап (лапаротомия)(кровопотеря более 1000 мл) Менее 1500 мл Поэтапный хирургический Более 1500 мл Инъекция простогландинов в миометрий (динопростон 0, 5 мг) Ишемизация матки путем наложения зажимов или лигатур на сосудистые пучки (маточные и яичниковые артерии) Перевязка внутренних подвздошных артерий Ангиографическая эмболизация (при наличии возможности) Гемостатические компрессионные швы на матку гемостаз Перевязка внутренних подвздошных артерий – Ампутация или экстерпация матки
 Геморрагический шок Это состояние, связанное с острым и массивным кровотечением во время беременности, родов и в послеродовом периоде, выражающееся резким снижением ОЦК, сердечного выброса и тканевой перфузии, как следствие декомпенсации защитных механизмов и реакций.
Геморрагический шок Это состояние, связанное с острым и массивным кровотечением во время беременности, родов и в послеродовом периоде, выражающееся резким снижением ОЦК, сердечного выброса и тканевой перфузии, как следствие декомпенсации защитных механизмов и реакций.
 Причины акушерских кровотечений, приводящих к геморрагическому шоку ПОНРП и предлежание плаценты; Шеечное и шеечно-перешеечное расположение плаценты; Разрыв матки; Нарушение отделения плаценты в III периоде, задержка доли плаценты; Гипо- и атонические кровотечения в раннем послеродовом периоде.
Причины акушерских кровотечений, приводящих к геморрагическому шоку ПОНРП и предлежание плаценты; Шеечное и шеечно-перешеечное расположение плаценты; Разрыв матки; Нарушение отделения плаценты в III периоде, задержка доли плаценты; Гипо- и атонические кровотечения в раннем послеродовом периоде.
 Предпосылки для развития шока Гестоз; Экстрагенитальные заболевания; Анемия беременных; Ожирение; Оперативные пособия без достаточной анестезии; Болезненные, затяжные роды.
Предпосылки для развития шока Гестоз; Экстрагенитальные заболевания; Анемия беременных; Ожирение; Оперативные пособия без достаточной анестезии; Болезненные, затяжные роды.
 Патогенез геморрагического шока Кровотечение Снижение ОЦК Гиповолемия Нарушение макроциркуляции (артерии, вены, сердце) Нарушение микроциркуляции (артериолы, венулы, капилляры, артерио-венозные анастомозы)
Патогенез геморрагического шока Кровотечение Снижение ОЦК Гиповолемия Нарушение макроциркуляции (артерии, вены, сердце) Нарушение микроциркуляции (артериолы, венулы, капилляры, артерио-венозные анастомозы)
 Патогенез геморрагического шока Гиповолемия Компенсаторные механизмы Повышение тонуса симпатической нервной системы, увеличение выброса КА, АКТГ, антидиуретического гормона, гклюкокортикоидов, активация системы ренинангиотензин Учащение сердцебиения, задержка выделения жидкости из организма и привлечение ее в кровеносное русло из интерстициального пространства, спазм периферических сосудов, раскрытие артерио-венозных шунтов Централизация кровообращения
Патогенез геморрагического шока Гиповолемия Компенсаторные механизмы Повышение тонуса симпатической нервной системы, увеличение выброса КА, АКТГ, антидиуретического гормона, гклюкокортикоидов, активация системы ренинангиотензин Учащение сердцебиения, задержка выделения жидкости из организма и привлечение ее в кровеносное русло из интерстициального пространства, спазм периферических сосудов, раскрытие артерио-венозных шунтов Централизация кровообращения
 Патогенез геморрагического шока Централизация кровообращения Продолжающееся кровотечение Истощение компенсаторных механизмов, углубление микроциркуляторных расстройств Выход жидкой части крови в интерстициальное пространство Сгущение крови с развитием сладж-синдрома Гипоксия тканей, ацидоз, метаболические нарушения Нарушение «Na-насоса»
Патогенез геморрагического шока Централизация кровообращения Продолжающееся кровотечение Истощение компенсаторных механизмов, углубление микроциркуляторных расстройств Выход жидкой части крови в интерстициальное пространство Сгущение крови с развитием сладж-синдрома Гипоксия тканей, ацидоз, метаболические нарушения Нарушение «Na-насоса»
 Патогенез геморрагического шока Нарушение «Na-насоса» Повышение осмотического давления, гидратация, повреждение клеток и ослабление перфузии тканей Стаз крови в системе микроциркуляции Образование тромбов Секвестрация крови Резкое снижение ОЦК Нарушение кровоснабжения жизненно-важных органов (сердечная недостаточность)
Патогенез геморрагического шока Нарушение «Na-насоса» Повышение осмотического давления, гидратация, повреждение клеток и ослабление перфузии тканей Стаз крови в системе микроциркуляции Образование тромбов Секвестрация крови Резкое снижение ОЦК Нарушение кровоснабжения жизненно-важных органов (сердечная недостаточность)
 Стадии геморрагического шока I стадия – компенсированный шок (кровопотеря около 1000 мл – 20% ОЦК); II стадия – декомпенсированный обратимый шок (кровопотеря до 2000 мл – 25 -40% ОЦК); III стадия – декомпенсированный необратимый шок (кровопотеря > 2000 мл – 40% и > ОЦК).
Стадии геморрагического шока I стадия – компенсированный шок (кровопотеря около 1000 мл – 20% ОЦК); II стадия – декомпенсированный обратимый шок (кровопотеря до 2000 мл – 25 -40% ОЦК); III стадия – декомпенсированный необратимый шок (кровопотеря > 2000 мл – 40% и > ОЦК).
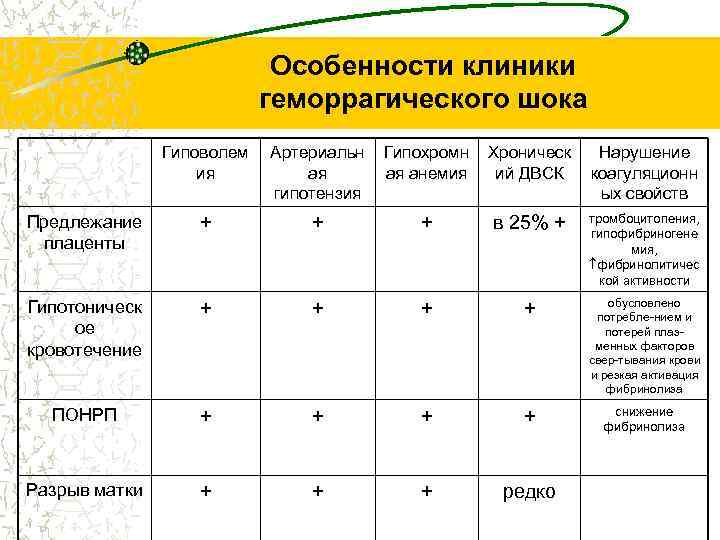 Особенности клиники геморрагического шока Гиповолем ия Артериальн ая гипотензия Гипохромн ая анемия Хроническ ий ДВСК Нарушение коагуляционн ых свойств Предлежание плаценты + + + в 25% + тромбоцитопения, гипофибриногене мия, фибринолитичес кой активности Гипотоническ ое кровотечение + + обусловлено потребле-нием и потерей плазменных факторов свер-тывания крови и резкая активация фибринолиза ПОНРП + + снижение фибринолиза Разрыв матки + + + редко
Особенности клиники геморрагического шока Гиповолем ия Артериальн ая гипотензия Гипохромн ая анемия Хроническ ий ДВСК Нарушение коагуляционн ых свойств Предлежание плаценты + + + в 25% + тромбоцитопения, гипофибриногене мия, фибринолитичес кой активности Гипотоническ ое кровотечение + + обусловлено потребле-нием и потерей плазменных факторов свер-тывания крови и резкая активация фибринолиза ПОНРП + + снижение фибринолиза Разрыв матки + + + редко
 Определение величины кровопотери По индексу Алговера; Гравиметрический метод; По гематокриту или плотности крови и гематокриту: – нормограмма Genkes – метод Moor – формула Нельсона
Определение величины кровопотери По индексу Алговера; Гравиметрический метод; По гематокриту или плотности крови и гематокриту: – нормограмма Genkes – метод Moor – формула Нельсона
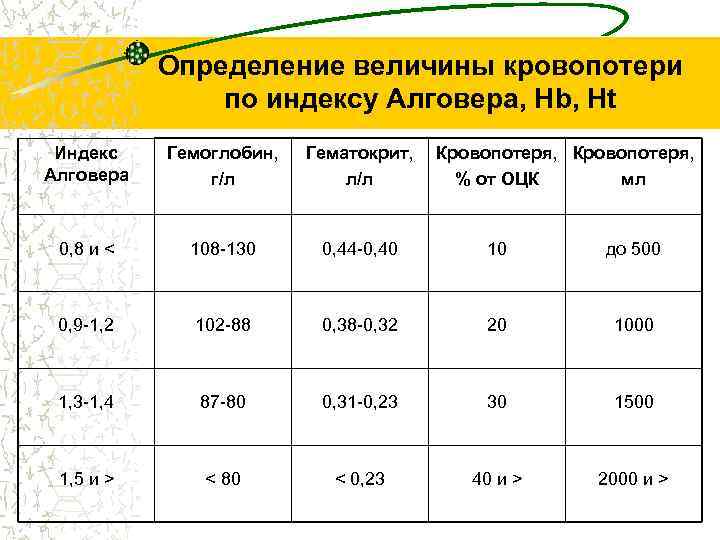 Определение величины кровопотери по индексу Алговера, Нb, Ht Индекс Алговера Гемоглобин, г/л Гематокрит, л/л Кровопотеря, % от ОЦК мл 0, 8 и < 108 -130 0, 44 -0, 40 10 до 500 0, 9 -1, 2 102 -88 0, 38 -0, 32 20 1000 1, 3 -1, 4 87 -80 0, 31 -0, 23 30 1500 1, 5 и > < 80 < 0, 23 40 и > 2000 и >
Определение величины кровопотери по индексу Алговера, Нb, Ht Индекс Алговера Гемоглобин, г/л Гематокрит, л/л Кровопотеря, % от ОЦК мл 0, 8 и < 108 -130 0, 44 -0, 40 10 до 500 0, 9 -1, 2 102 -88 0, 38 -0, 32 20 1000 1, 3 -1, 4 87 -80 0, 31 -0, 23 30 1500 1, 5 и > < 80 < 0, 23 40 и > 2000 и >
 Определение величины кровопотери Гравиметрический метод (взвешивание операционного материала) Объем кровопотери = В/2 х 15% (при кровопотере до 1 л), где В- вес салфеток.
Определение величины кровопотери Гравиметрический метод (взвешивание операционного материала) Объем кровопотери = В/2 х 15% (при кровопотере до 1 л), где В- вес салфеток.
 Определение величины кровопотери По гематокриту или плотности крови и гематокриту: – нормограмма Genkes (при кровопотере 750 -950 мл); – метод Moor: КП = ОЦКд (ГТд – ГТф) / ГТд КП-кровопотеря, ОЦКд-должный ОЦК, ГТд-дожный гематокрит (у женщин – 42), ГТф-фактический гемотокрит (после остановки кровотечения) – формула Нельсона 0, 0360 х исходный объем крови / массу тела х гематокрит Исходный объем крови = 24 / 0, 86 х исходный гематокрит х 100
Определение величины кровопотери По гематокриту или плотности крови и гематокриту: – нормограмма Genkes (при кровопотере 750 -950 мл); – метод Moor: КП = ОЦКд (ГТд – ГТф) / ГТд КП-кровопотеря, ОЦКд-должный ОЦК, ГТд-дожный гематокрит (у женщин – 42), ГТф-фактический гемотокрит (после остановки кровотечения) – формула Нельсона 0, 0360 х исходный объем крови / массу тела х гематокрит Исходный объем крови = 24 / 0, 86 х исходный гематокрит х 100
 Диагностика геморрагического шока Наличие явного массивного кровотечения; Снижение артериального давления; Изменение цвета и температуры кожных покровов; Изменение частоты пульса; Оценка шокового индекса Алговера; Показатели гематокрита; Определение КОС крови; Определение почасового диуреза; Измерение ЦВД.
Диагностика геморрагического шока Наличие явного массивного кровотечения; Снижение артериального давления; Изменение цвета и температуры кожных покровов; Изменение частоты пульса; Оценка шокового индекса Алговера; Показатели гематокрита; Определение КОС крови; Определение почасового диуреза; Измерение ЦВД.
 Основные направления в лечении геморрагического шока Остановка кровотечения (медикаментозное, оперативное); Нормализация гемодинамики; Коррекция нарушений гемостаза.
Основные направления в лечении геморрагического шока Остановка кровотечения (медикаментозное, оперативное); Нормализация гемодинамики; Коррекция нарушений гемостаза.
 Нормализация гемодинамики Цель: Восполнение ОЦК и ликвидация гиповолемии; Повышение кислородной емкости крови; Нормализация реологических свойств крови и ликвидация нарушений микроциркуляции; Биохимическая и коллоидно-осмотическая коррекция крови; Устранение острых нарушений свертываемости крови.
Нормализация гемодинамики Цель: Восполнение ОЦК и ликвидация гиповолемии; Повышение кислородной емкости крови; Нормализация реологических свойств крови и ликвидация нарушений микроциркуляции; Биохимическая и коллоидно-осмотическая коррекция крови; Устранение острых нарушений свертываемости крови.
 Основные препараты, используемые при лечении акушерских кровотечений Гидроксиэтилированный крахмал: 6 -10% ХАЕС-стерилволекам, инфукол-хес, волекам, волювен, рефортан, стабизол) – средняя доза крахмала 20 мл/кг/ч; Препараты желатина: желатиноль, модежель, гелофузин, полиэтиленгликоль (полиоксидин) – в объеме 500 -1000 мл; Полиглюкин, реополиглюкин – в объеме 500 -1000 мл; Свежезамороженная плазма – для восстановления гемостатического потенциала крови; Препараты крови; Ингибиторы протеаз (контрикал, гордокс, тразилол) – с целью подавления избыточного фибринолиза и предотвращения прогрессирования внутрисосудистого свертывания крови, антиагрегантного действия;
Основные препараты, используемые при лечении акушерских кровотечений Гидроксиэтилированный крахмал: 6 -10% ХАЕС-стерилволекам, инфукол-хес, волекам, волювен, рефортан, стабизол) – средняя доза крахмала 20 мл/кг/ч; Препараты желатина: желатиноль, модежель, гелофузин, полиэтиленгликоль (полиоксидин) – в объеме 500 -1000 мл; Полиглюкин, реополиглюкин – в объеме 500 -1000 мл; Свежезамороженная плазма – для восстановления гемостатического потенциала крови; Препараты крови; Ингибиторы протеаз (контрикал, гордокс, тразилол) – с целью подавления избыточного фибринолиза и предотвращения прогрессирования внутрисосудистого свертывания крови, антиагрегантного действия;
 Основные препараты, используемые при лечении акушерских кровотечений Дицинон, этамзилат натрия – стимуляция сосудисто -тромбоцитарного звена гемостаза; Концентрированный раствор глюкозы (10, 20%), кокарбоксилаза, аскорбиновая кислота, витамины группы В и С, антигипоксант (мафусол 500 -1000 мл) – для ликвидации гипогликемии; Глюкокортикоиды (преднизолон (10 мг/кг/ч), гидрокортизон (100 мг/кг/ч); Глюкозоновокаиновая смесь и спазмолитики – для нормализации микроциркуляции; Маннит 10% раствор – 150 -200 мл – для улучшения почечного кровотока; Кардиальные препараты (строфантин, коргликон); Антигистаминные препараты.
Основные препараты, используемые при лечении акушерских кровотечений Дицинон, этамзилат натрия – стимуляция сосудисто -тромбоцитарного звена гемостаза; Концентрированный раствор глюкозы (10, 20%), кокарбоксилаза, аскорбиновая кислота, витамины группы В и С, антигипоксант (мафусол 500 -1000 мл) – для ликвидации гипогликемии; Глюкокортикоиды (преднизолон (10 мг/кг/ч), гидрокортизон (100 мг/кг/ч); Глюкозоновокаиновая смесь и спазмолитики – для нормализации микроциркуляции; Маннит 10% раствор – 150 -200 мл – для улучшения почечного кровотока; Кардиальные препараты (строфантин, коргликон); Антигистаминные препараты.
 Факторы агрессии донорской крови Иммунологические; Инфекционные (вирусный гепатит В и С, ВИЧ, паравирус, вирус Т-клеточного лейкоза, цитомегаловирус, вирус Эпштейна-Барра, простого герпеса, ЕСНО, Коксаки, Денге, желтой и геморрагической лихорадки, бледная трепонема, возбудитель малярии и т. д. ); Метаболические (ацидоз, цитратная, калиевая и аммиачная интоксикация); Микросгустки; Холодовые; Возможные ошибки в определении группы крови и резус-фактора; Погрешности в технике переливания.
Факторы агрессии донорской крови Иммунологические; Инфекционные (вирусный гепатит В и С, ВИЧ, паравирус, вирус Т-клеточного лейкоза, цитомегаловирус, вирус Эпштейна-Барра, простого герпеса, ЕСНО, Коксаки, Денге, желтой и геморрагической лихорадки, бледная трепонема, возбудитель малярии и т. д. ); Метаболические (ацидоз, цитратная, калиевая и аммиачная интоксикация); Микросгустки; Холодовые; Возможные ошибки в определении группы крови и резус-фактора; Погрешности в технике переливания.
 Преимущества комплексной терапии препаратами крови и кровезаменителей Предупреждение гиперволемических состояний и острой сердечной недостаточности; Проведение избирательной коррекции дефицита форменных элементов и белковых фракций крови, факторов плазменного гемостаза; Снижение сенсибилизации организма больного к антигенам клеток крови и плазменных белков; Профилактика тяжелых посттрансфузионных реакций и осложнений, в т. ч. острой почечной недостаточности; Достижение максимального и быстрого эффекта усиления действия медикаментозных средств.
Преимущества комплексной терапии препаратами крови и кровезаменителей Предупреждение гиперволемических состояний и острой сердечной недостаточности; Проведение избирательной коррекции дефицита форменных элементов и белковых фракций крови, факторов плазменного гемостаза; Снижение сенсибилизации организма больного к антигенам клеток крови и плазменных белков; Профилактика тяжелых посттрансфузионных реакций и осложнений, в т. ч. острой почечной недостаточности; Достижение максимального и быстрого эффекта усиления действия медикаментозных средств.
 Компоненты крови Различные виды эритроцитсодержащих сред (эритроцитарная масса, эритроцитарная взвесь, эритроконцентрат, отмытая эритроцитарная масса, обедненная лейкоцитами и тромбоцитами эритроцитарная масса); Плазмы (нативная, свежезамороженная, обогащенная тромбоцитами); Тромбоцитсодержащие среды (тромбомасса, тромбоконцентрат).
Компоненты крови Различные виды эритроцитсодержащих сред (эритроцитарная масса, эритроцитарная взвесь, эритроконцентрат, отмытая эритроцитарная масса, обедненная лейкоцитами и тромбоцитами эритроцитарная масса); Плазмы (нативная, свежезамороженная, обогащенная тромбоцитами); Тромбоцитсодержащие среды (тромбомасса, тромбоконцентрат).
 Методы сбережения крови 3 периода: Предоперационный; Операционный; Послеоперационный.
Методы сбережения крови 3 периода: Предоперационный; Операционный; Послеоперационный.
 Методы сбережения крови Предоперационный: Выработка стратегического плана предстоящего хирургического вмешательства, своевременная коррекция анемии и нарушений гемостаза, предварительная заготовка аутокрови и/или аутоплазмы.
Методы сбережения крови Предоперационный: Выработка стратегического плана предстоящего хирургического вмешательства, своевременная коррекция анемии и нарушений гемостаза, предварительная заготовка аутокрови и/или аутоплазмы.
 Методы сбережения крови Операционный: Включает управляемую гипотензивную, регионарную анестезию, реинфузию крови, аутогемотрансфузию, нормо- и гиперволемическую гемодилицию.
Методы сбережения крови Операционный: Включает управляемую гипотензивную, регионарную анестезию, реинфузию крови, аутогемотрансфузию, нормо- и гиперволемическую гемодилицию.
 Методы сбережения крови Послеоперационный: Включает адекватную анальгезию, нормализацию гемостаза, реинфузию крови, сокращение объема крови извлекаемого для анализов.
Методы сбережения крови Послеоперационный: Включает адекватную анальгезию, нормализацию гемостаза, реинфузию крови, сокращение объема крови извлекаемого для анализов.
 Показания для реинфузии в акушерстве ПОНРП; Предлежание плаценты; Врожденные и приобретенные дефекты системы гемостаза; Многоплодная беременность; Спаечный процесс в брюшной полости; Варикозное расширение вен матки; Разрыв матки; Расширение объема оперативного вмешательства.
Показания для реинфузии в акушерстве ПОНРП; Предлежание плаценты; Врожденные и приобретенные дефекты системы гемостаза; Многоплодная беременность; Спаечный процесс в брюшной полости; Варикозное расширение вен матки; Разрыв матки; Расширение объема оперативного вмешательства.
 ТРАНСАМЧА антиплазминовый препарат, подавляет активность плазмина, стабилизирует коагуляционные факторы и фибрин, снижает проницаемость сосудов и дает выраженный гемостатический эффект, что предотвращает дегидратацию фибриногена.
ТРАНСАМЧА антиплазминовый препарат, подавляет активность плазмина, стабилизирует коагуляционные факторы и фибрин, снижает проницаемость сосудов и дает выраженный гемостатический эффект, что предотвращает дегидратацию фибриногена.
 ТРАНСАМЧА Показания для профилактики и лечения кровотечений: При родоразрешении женщин, имеющих гипокоагуляцию – 500 мг в/в капельно в начале I периода родов; При родоразрешении женщин, имеющих изокоагуляцию, нехарактерную для беременных – 250 -500 мг в/в в начале I периода родов; При родоразрешении беременных с болезнью Виллебранда – 250 мг в/м накануне родов и 500 мг в/в капельно в I периоде родов + 4 -6 доз криопреципитата + 500 -800 мл свежезамороженной плазмы; При родоразрешении беременных с идиопатической тромбоцитопенической пурпурой – 250 мг в/в накануне родов и 500 мг в/в капельно в I периоде родов + 500 -600 мл плазмы, обогащенной тромбоцитами; С лечебной целью – применение в раннем послеродовом периоде, осложненном кровотечением – 500 мг в/в капельно.
ТРАНСАМЧА Показания для профилактики и лечения кровотечений: При родоразрешении женщин, имеющих гипокоагуляцию – 500 мг в/в капельно в начале I периода родов; При родоразрешении женщин, имеющих изокоагуляцию, нехарактерную для беременных – 250 -500 мг в/в в начале I периода родов; При родоразрешении беременных с болезнью Виллебранда – 250 мг в/м накануне родов и 500 мг в/в капельно в I периоде родов + 4 -6 доз криопреципитата + 500 -800 мл свежезамороженной плазмы; При родоразрешении беременных с идиопатической тромбоцитопенической пурпурой – 250 мг в/в накануне родов и 500 мг в/в капельно в I периоде родов + 500 -600 мл плазмы, обогащенной тромбоцитами; С лечебной целью – применение в раннем послеродовом периоде, осложненном кровотечением – 500 мг в/в капельно.
 Ново. Сэвен Международное непатентованное название: Эптаког альфа (активированный): рекомбинантный коагуляционный фактор VIIа, получен методом генной инженерии из клеток почек хомячков (ВНК-клетки). Лекарственная форма: Лиофилизат для приготовления раствора для внутривенного введения.
Ново. Сэвен Международное непатентованное название: Эптаког альфа (активированный): рекомбинантный коагуляционный фактор VIIа, получен методом генной инженерии из клеток почек хомячков (ВНК-клетки). Лекарственная форма: Лиофилизат для приготовления раствора для внутривенного введения.
 Ново. Сэвен Показания: Используется для остановки кровотечений и предупреждения кровотечений при проведении хирургических вмешательств и инвазивных процедур в следующих группах больных: – У больных наследственной гемофилией с титром ингибиторов факторов свертывания VIII или IX > 5 БЕ; – У больных наследственной гемофилией с ожидаемой иммунной реакцией на введение фактора VIII или фактора IX на основании анамнеза; – У больных приобретенной гемофилией; – У больных с врожденным дефицитом фактора VII; – У больных тромбостенией Гланцмана при наличии антител к гликопротеинам IIb – IIIа и рефрактерностью (в настоящем или в прошлом) к трансфузиям тромбоцитарной массы.
Ново. Сэвен Показания: Используется для остановки кровотечений и предупреждения кровотечений при проведении хирургических вмешательств и инвазивных процедур в следующих группах больных: – У больных наследственной гемофилией с титром ингибиторов факторов свертывания VIII или IX > 5 БЕ; – У больных наследственной гемофилией с ожидаемой иммунной реакцией на введение фактора VIII или фактора IX на основании анамнеза; – У больных приобретенной гемофилией; – У больных с врожденным дефицитом фактора VII; – У больных тромбостенией Гланцмана при наличии антител к гликопротеинам IIb – IIIа и рефрактерностью (в настоящем или в прошлом) к трансфузиям тромбоцитарной массы.
 Ново. Сэвен Способ применения и дозы: Внутривенно струйно 90 мкг на кг массы тела больного. Каждые 2 -3 часа до достижения гемостаза. Длительность лечения и интервал между введениями препарата определяются тяжестью кровотечения или характером инвазивной процедуры / хирургического вмешательства.
Ново. Сэвен Способ применения и дозы: Внутривенно струйно 90 мкг на кг массы тела больного. Каждые 2 -3 часа до достижения гемостаза. Длительность лечения и интервал между введениями препарата определяются тяжестью кровотечения или характером инвазивной процедуры / хирургического вмешательства.
 Иммунат Международное непатентованное название: Фактор свертывания крови VIII Лекарственная форма: Лиофилизат для приготовления раствора для инфузий.
Иммунат Международное непатентованное название: Фактор свертывания крови VIII Лекарственная форма: Лиофилизат для приготовления раствора для инфузий.
 Иммунат Показания: Лечение и профилактика кровотечений, вызванных наследственным и острым дефицитом фактора VIII: – Гемофилия А; – Гемофилия А с ингибиторами фактора VIII; – Острый дефицит фактора VIII вследствие спонтанного появления ингибиторов фактора VIII; – Болезнь Виллебранда с дефицитом фактора VIII.
Иммунат Показания: Лечение и профилактика кровотечений, вызванных наследственным и острым дефицитом фактора VIII: – Гемофилия А; – Гемофилия А с ингибиторами фактора VIII; – Острый дефицит фактора VIII вследствие спонтанного появления ингибиторов фактора VIII; – Болезнь Виллебранда с дефицитом фактора VIII.
 Иммунат Способ применения и дозы: Внутривенно медленно 20 -40 МЕ/дл, каждые 12 -24 часа, не менее 1 дня, до остановки кровотечения. При жизнеугрожающем кровотечении – 60 -100 МЕ/дл, каждые 8 -24 часа до прекращения угрозы жизни.
Иммунат Способ применения и дозы: Внутривенно медленно 20 -40 МЕ/дл, каждые 12 -24 часа, не менее 1 дня, до остановки кровотечения. При жизнеугрожающем кровотечении – 60 -100 МЕ/дл, каждые 8 -24 часа до прекращения угрозы жизни.
 Течение постреанимационного периода I стадия: Период нестабильности функций (6 -10 часов с момента кровотечения и начала терапии): – – – Поддержание системной гемодинамики; Адекватный газообмен; Коррекция КОС и КОД; Ликвидация гипогликемии; Восстановление коагуляционного потенциала глобулярного объема.
Течение постреанимационного периода I стадия: Период нестабильности функций (6 -10 часов с момента кровотечения и начала терапии): – – – Поддержание системной гемодинамики; Адекватный газообмен; Коррекция КОС и КОД; Ликвидация гипогликемии; Восстановление коагуляционного потенциала глобулярного объема.
 Течение постреанимационного периода II стадия: Относительная стабилизация (10 -12 часов от начала лечения): – – Коррекция гипопротеинемии; Коррекция электролитных нарушений; Коррекция глобулярного объема; Нормализация микроциркуляции с использованием дезагрегантов (трентал); – Профилактика ГСИ – антибиотики широкого спектра; – Профилактика синдрома полиорганной недостаточности – эфферентные методы;
Течение постреанимационного периода II стадия: Относительная стабилизация (10 -12 часов от начала лечения): – – Коррекция гипопротеинемии; Коррекция электролитных нарушений; Коррекция глобулярного объема; Нормализация микроциркуляции с использованием дезагрегантов (трентал); – Профилактика ГСИ – антибиотики широкого спектра; – Профилактика синдрома полиорганной недостаточности – эфферентные методы;
 Течение постреанимационного периода III стадия: Ухудшение состояния больных и развитие синдрома полиорганной недостаточности: – Экстракорпоральная детоксикация.
Течение постреанимационного периода III стадия: Ухудшение состояния больных и развитие синдрома полиорганной недостаточности: – Экстракорпоральная детоксикация.
 Группы риска по развитию акушерского кровотечения Гипоплазия, инфантилизм, пороки развития полового аппарата; Воспалительные процессы гениталий; Аборты и осложненное течение родов в анамнезе; Невынашивание и перенашивание беременности; Многоводие, многоплодие, крупный плод; Возраст < 18 и > 30 лет; Сопутствующие заболевания, особенно сердечнососудистой системы и печени; Артериальная гипотония;
Группы риска по развитию акушерского кровотечения Гипоплазия, инфантилизм, пороки развития полового аппарата; Воспалительные процессы гениталий; Аборты и осложненное течение родов в анамнезе; Невынашивание и перенашивание беременности; Многоводие, многоплодие, крупный плод; Возраст < 18 и > 30 лет; Сопутствующие заболевания, особенно сердечнососудистой системы и печени; Артериальная гипотония;
 Группы риска по развитию акушерского кровотечения Резус-отрицательная принадлежность крови; Анемия беременных; Множественная миома матки; Гестоз; Хронический ДВС-синдром; Наследственные и врожденные дефекты системы гемостаза; Беременные с антифосфолипидным синдромом, длительно получавшие антикоагуляционную и антиагрегантную терапии; Антенатальная гибель плода.
Группы риска по развитию акушерского кровотечения Резус-отрицательная принадлежность крови; Анемия беременных; Множественная миома матки; Гестоз; Хронический ДВС-синдром; Наследственные и врожденные дефекты системы гемостаза; Беременные с антифосфолипидным синдромом, длительно получавшие антикоагуляционную и антиагрегантную терапии; Антенатальная гибель плода.
 ДВС-синдром Это неспецифическая реакция системы гемостаза, сопровождающая различные критические состояния организма и проявляется активацией коагуляционного звена гемостаза с образованием множественных тромбов в системе микроциркуляции.
ДВС-синдром Это неспецифическая реакция системы гемостаза, сопровождающая различные критические состояния организма и проявляется активацией коагуляционного звена гемостаза с образованием множественных тромбов в системе микроциркуляции.
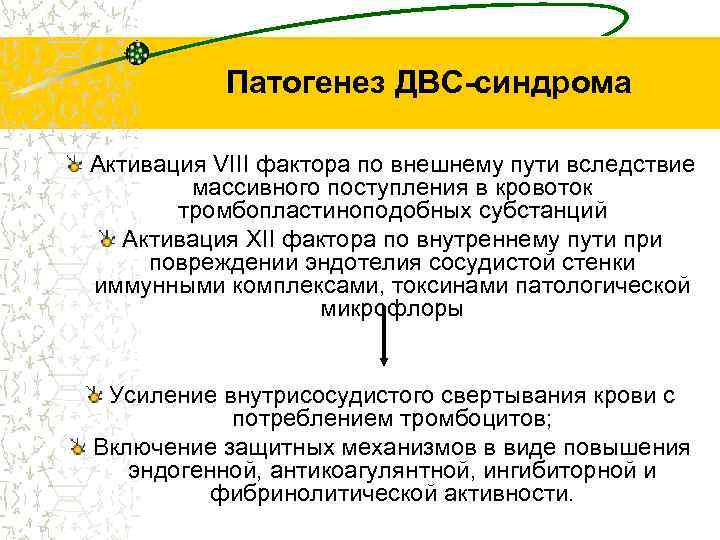 Патогенез ДВС-синдрома Активация VIII фактора по внешнему пути вследствие массивного поступления в кровоток тромбопластиноподобных субстанций Активация XII фактора по внутреннему пути при повреждении эндотелия сосудистой стенки иммунными комплексами, токсинами патологической микрофлоры Усиление внутрисосудистого свертывания крови с потреблением тромбоцитов; Включение защитных механизмов в виде повышения эндогенной, антикоагулянтной, ингибиторной и фибринолитической активности.
Патогенез ДВС-синдрома Активация VIII фактора по внешнему пути вследствие массивного поступления в кровоток тромбопластиноподобных субстанций Активация XII фактора по внутреннему пути при повреждении эндотелия сосудистой стенки иммунными комплексами, токсинами патологической микрофлоры Усиление внутрисосудистого свертывания крови с потреблением тромбоцитов; Включение защитных механизмов в виде повышения эндогенной, антикоагулянтной, ингибиторной и фибринолитической активности.
 Классификация ДВС По течению: Острый: – Компенсированная форма; – Субкомпенсированная форма; – Декомпенсированная форма; Подострый; Хронический.
Классификация ДВС По течению: Острый: – Компенсированная форма; – Субкомпенсированная форма; – Декомпенсированная форма; Подострый; Хронический.
 Классификация ДВС По стадиям: Гиперкоагуляция; Коагулопатия потребления; Вторичный фибринолиз; Стадия остаточных явлений или восстановления.
Классификация ДВС По стадиям: Гиперкоагуляция; Коагулопатия потребления; Вторичный фибринолиз; Стадия остаточных явлений или восстановления.
 Классификация ДВС По тяжести: I степень – легкий, компенсированный ДВС-синдром (незначительное повышение ПДФ, увеличение концентрации комплексов растворимого фибрина); II степень – неосложненный ДВС-синдром без резких нарушений гемостаза (признаки I степени + снижение уровня фибриногена, тромбоцитов, факторов V и VII); III степень – тяжелый ДВС-синдром с недостаточностью гемостаза, выраженной тромбоцитопенией и резким повышением ПДФ).
Классификация ДВС По тяжести: I степень – легкий, компенсированный ДВС-синдром (незначительное повышение ПДФ, увеличение концентрации комплексов растворимого фибрина); II степень – неосложненный ДВС-синдром без резких нарушений гемостаза (признаки I степени + снижение уровня фибриногена, тромбоцитов, факторов V и VII); III степень – тяжелый ДВС-синдром с недостаточностью гемостаза, выраженной тромбоцитопенией и резким повышением ПДФ).
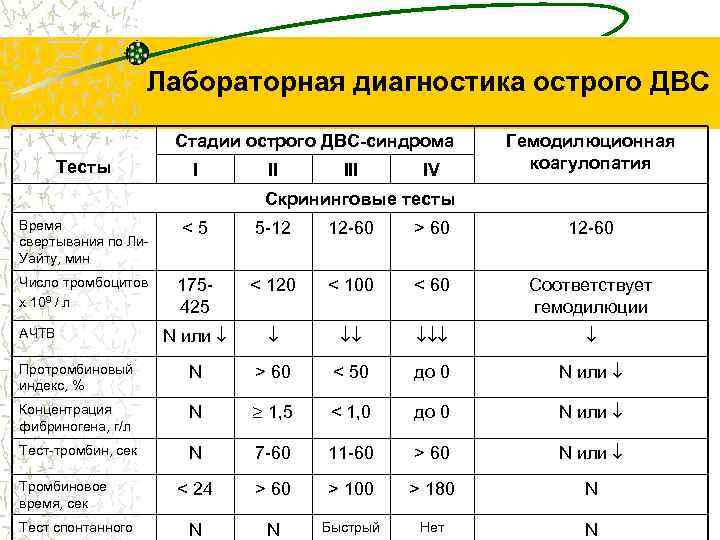 Лабораторная диагностика острого ДВС Стадии острого ДВС-синдрома Тесты I II IV Гемодилюционная коагулопатия Скрининговые тесты Время свертывания по Ли. Уайту, мин <5 5 -12 12 -60 > 60 12 -60 Число тромбоцитов х 109 / л 175425 < 120 < 100 < 60 Соответствует гемодилюции N или Протромбиновый индекс, % N > 60 < 50 до 0 N или Концентрация фибриногена, г/л N 1, 5 < 1, 0 до 0 N или Тест-тромбин, сек N 7 -60 11 -60 > 60 N или < 24 > 60 > 100 > 180 N N N Быстрый Нет N АЧТВ Тромбиновое время, сек Тест спонтанного
Лабораторная диагностика острого ДВС Стадии острого ДВС-синдрома Тесты I II IV Гемодилюционная коагулопатия Скрининговые тесты Время свертывания по Ли. Уайту, мин <5 5 -12 12 -60 > 60 12 -60 Число тромбоцитов х 109 / л 175425 < 120 < 100 < 60 Соответствует гемодилюции N или Протромбиновый индекс, % N > 60 < 50 до 0 N или Концентрация фибриногена, г/л N 1, 5 < 1, 0 до 0 N или Тест-тромбин, сек N 7 -60 11 -60 > 60 N или < 24 > 60 > 100 > 180 N N N Быстрый Нет N АЧТВ Тромбиновое время, сек Тест спонтанного
 Лабораторная диагностика хронического ДВС-синдрома числа тромбоцитов; N или количества фибриногена; N или несколько показатель протромбинового индекса; времени свертывания крови; числа ретикулоцитов; Появление ПДФ и растворимых комплексов мономеров фибрин/фибриногена.
Лабораторная диагностика хронического ДВС-синдрома числа тромбоцитов; N или количества фибриногена; N или несколько показатель протромбинового индекса; времени свертывания крови; числа ретикулоцитов; Появление ПДФ и растворимых комплексов мономеров фибрин/фибриногена.
 Основные задачи терапии острого ДВС-синдрома Прекращение внутрисосудистого свертывания крови с потреблением прокоагулянтов и тромбоцитов (гепарин); Подавление повышенной фибринолитической активности (естественные ингибиторы протеаз); Замещение дефицита прокоагулянтов, антикоагулянтов (АТ-III, протеин С и S) и плазминогена (свежезамороженная плазма); тромбоцитов (концентрат тромбоцитов); эритроцитов (разновидности эритроцитарной массы); одновременно эритроцитов, тромбоцитов и плазмы (свежеконсервированная кровь).
Основные задачи терапии острого ДВС-синдрома Прекращение внутрисосудистого свертывания крови с потреблением прокоагулянтов и тромбоцитов (гепарин); Подавление повышенной фибринолитической активности (естественные ингибиторы протеаз); Замещение дефицита прокоагулянтов, антикоагулянтов (АТ-III, протеин С и S) и плазминогена (свежезамороженная плазма); тромбоцитов (концентрат тромбоцитов); эритроцитов (разновидности эритроцитарной массы); одновременно эритроцитов, тромбоцитов и плазмы (свежеконсервированная кровь).
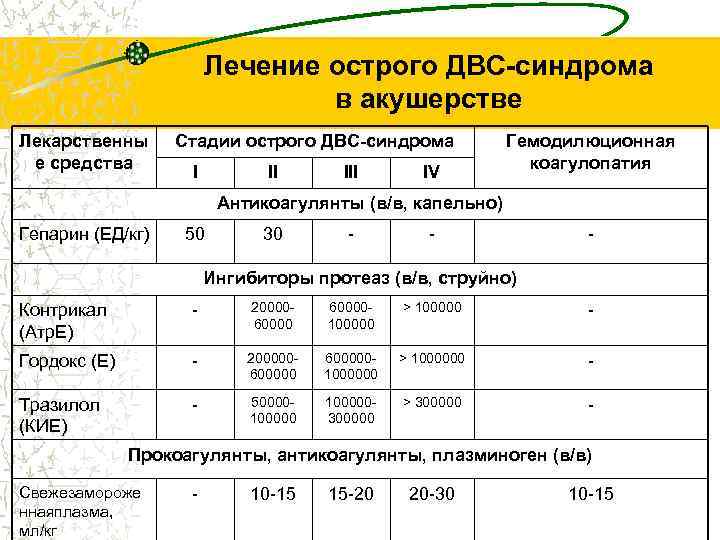 Лечение острого ДВС-синдрома в акушерстве Лекарственны е средства Стадии острого ДВС-синдрома I II IV Гемодилюционная коагулопатия Антикоагулянты (в/в, капельно) Гепарин (ЕД/кг) 50 30 - - - Ингибиторы протеаз (в/в, струйно) Контрикал (Атр. Е) - 2000060000100000 > 100000 - Гордокс (Е) - 2000006000001000000 > 1000000 - Тразилол (КИЕ) - 50000100000300000 > 300000 - Прокоагулянты, антикоагулянты, плазминоген (в/в) Свежезамороже ннаяплазма, мл/кг - 10 -15 15 -20 20 -30 10 -15
Лечение острого ДВС-синдрома в акушерстве Лекарственны е средства Стадии острого ДВС-синдрома I II IV Гемодилюционная коагулопатия Антикоагулянты (в/в, капельно) Гепарин (ЕД/кг) 50 30 - - - Ингибиторы протеаз (в/в, струйно) Контрикал (Атр. Е) - 2000060000100000 > 100000 - Гордокс (Е) - 2000006000001000000 > 1000000 - Тразилол (КИЕ) - 50000100000300000 > 300000 - Прокоагулянты, антикоагулянты, плазминоген (в/в) Свежезамороже ннаяплазма, мл/кг - 10 -15 15 -20 20 -30 10 -15
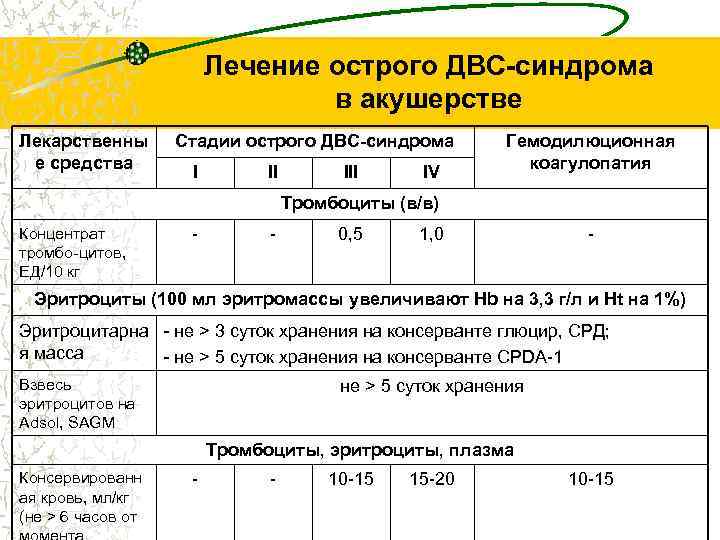 Лечение острого ДВС-синдрома в акушерстве Лекарственны е средства Стадии острого ДВС-синдрома I II IV Гемодилюционная коагулопатия Тромбоциты (в/в) Концентрат тромбо-цитов, ЕД/10 кг - - 0, 5 1, 0 - Эритроциты (100 мл эритромассы увеличивают Hb на 3, 3 г/л и Ht на 1%) Эритроцитарна - не > 3 суток хранения на консерванте глюцир, СРД; я масса - не > 5 суток хранения на консерванте CPDA-1 Взвесь эритроцитов на Adsol, SAGM не > 5 суток хранения Тромбоциты, эритроциты, плазма Консервированн ая кровь, мл/кг (не > 6 часов от - - 10 -15 15 -20 10 -15
Лечение острого ДВС-синдрома в акушерстве Лекарственны е средства Стадии острого ДВС-синдрома I II IV Гемодилюционная коагулопатия Тромбоциты (в/в) Концентрат тромбо-цитов, ЕД/10 кг - - 0, 5 1, 0 - Эритроциты (100 мл эритромассы увеличивают Hb на 3, 3 г/л и Ht на 1%) Эритроцитарна - не > 3 суток хранения на консерванте глюцир, СРД; я масса - не > 5 суток хранения на консерванте CPDA-1 Взвесь эритроцитов на Adsol, SAGM не > 5 суток хранения Тромбоциты, эритроциты, плазма Консервированн ая кровь, мл/кг (не > 6 часов от - - 10 -15 15 -20 10 -15
 Критерии эффективности лечения ДВС-синдрома Прекращение кровоточивости; Резкое уменьшение кровотечения; Образование плотных сгустков; Лабораторный контроль (нормализация времени свертывания крови, тромбинового времени, международного нормализованного отношения, концентрации фибриногена).
Критерии эффективности лечения ДВС-синдрома Прекращение кровоточивости; Резкое уменьшение кровотечения; Образование плотных сгустков; Лабораторный контроль (нормализация времени свертывания крови, тромбинового времени, международного нормализованного отношения, концентрации фибриногена).
 Благодарю за внимание!
Благодарю за внимание!


