ЭКСТРАГЕНИТАЛЬНАЯ ПАТОЛОГИЯ.ppt
- Количество слайдов: 47
 Акушерские аспекты экстрагенитальной патологии Заслуженный деятель науки и техники Украины, профессор кафедры акушерства и гинекологии ДГМА К. В. Воронин
Акушерские аспекты экстрагенитальной патологии Заслуженный деятель науки и техники Украины, профессор кафедры акушерства и гинекологии ДГМА К. В. Воронин
 Сердечно-сосудистые заболевания у беременных • Заболевания сердца встречаются у 7 -8% беременных • Выбор акушерской тактики определяет активность ревматического процесса, форма и стадия развития порока, компенсация или декомпенсация кровообращения, степень легочной гипертензии, нарушения ритма, а также присоединение акушерской патологии
Сердечно-сосудистые заболевания у беременных • Заболевания сердца встречаются у 7 -8% беременных • Выбор акушерской тактики определяет активность ревматического процесса, форма и стадия развития порока, компенсация или декомпенсация кровообращения, степень легочной гипертензии, нарушения ритма, а также присоединение акушерской патологии
 Сердечно-сосудистые заболевания у беременных. Ревматические заболевания Во время беременности и в послеродовом периоде ревматический процесс протекает волнообразно. Критические периоды соответствуют срокам беременности – до 14 нед. , 20 -23 нед. И послеродовому периоду, что связано с колебаниями экскреции кортикостероидных гормонов. Особенно следует выделить церебральную форму ревматизма, определяющую высокую летальность (20 -25%). Возникновение беременности на ревматическом фоне нежелательно и в ранние сроки необходимо ее прерывание с последующей противоревматической терапией. В поздние сроки предпринимают досрочное родоразрешение (кесарево сечение) с последующей противоревматической терапией.
Сердечно-сосудистые заболевания у беременных. Ревматические заболевания Во время беременности и в послеродовом периоде ревматический процесс протекает волнообразно. Критические периоды соответствуют срокам беременности – до 14 нед. , 20 -23 нед. И послеродовому периоду, что связано с колебаниями экскреции кортикостероидных гормонов. Особенно следует выделить церебральную форму ревматизма, определяющую высокую летальность (20 -25%). Возникновение беременности на ревматическом фоне нежелательно и в ранние сроки необходимо ее прерывание с последующей противоревматической терапией. В поздние сроки предпринимают досрочное родоразрешение (кесарево сечение) с последующей противоревматической терапией.
 Сердечно-сосудистые заболевания у беременных. Ревматические заболевания Степени акушерского риска по Л. В. Ваниной (1971): 1 ст. – беременность при пороке сердца без выраженных признаков сердечной недостаточности и обострение ревматического процесса; 2 ст. – имеются начальные признаки сердечной недостаточности (одышка, тахикардия); 3 ст. – декомпенсация порока с признаками правожелудочковой недостаточности; 4 ст. – признаки левожелудочковой или тотальной недостаточности.
Сердечно-сосудистые заболевания у беременных. Ревматические заболевания Степени акушерского риска по Л. В. Ваниной (1971): 1 ст. – беременность при пороке сердца без выраженных признаков сердечной недостаточности и обострение ревматического процесса; 2 ст. – имеются начальные признаки сердечной недостаточности (одышка, тахикардия); 3 ст. – декомпенсация порока с признаками правожелудочковой недостаточности; 4 ст. – признаки левожелудочковой или тотальной недостаточности.
 Сердечно-сосудистые заболевания у беременных. Ревматические заболевания При ревматических пороках сердца важным является установление стадии недостаточности кровообращения или толерантности к физической нагрузке, включая скрытую, доклиническую на основе дозированной нагрузки по И. Л. Кореневской (1 ст. – высокая – 65 Вт и более – спонтанные роды; 2 ст. – умеренная – 40 -60 Вт – выключение потуг акушерскими щипцами; 3 ст. – низкая – 20 -35 Вт – кесарево сечение).
Сердечно-сосудистые заболевания у беременных. Ревматические заболевания При ревматических пороках сердца важным является установление стадии недостаточности кровообращения или толерантности к физической нагрузке, включая скрытую, доклиническую на основе дозированной нагрузки по И. Л. Кореневской (1 ст. – высокая – 65 Вт и более – спонтанные роды; 2 ст. – умеренная – 40 -60 Вт – выключение потуг акушерскими щипцами; 3 ст. – низкая – 20 -35 Вт – кесарево сечение).
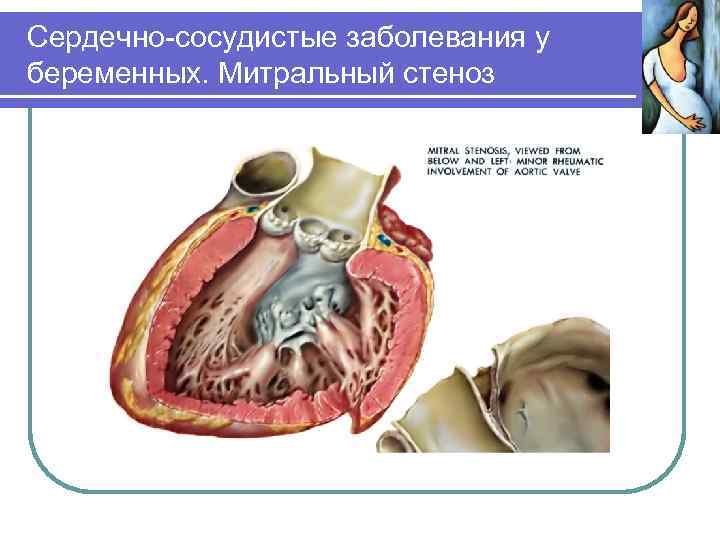
 Сердечно-сосудистые заболевания у беременных. Митральный стеноз. У больных с митральным стенозом в связи с гиперволемией возрастает опасность отека легких с учетом легочной гипертензии. Ни один из способов родоразрешения не помогает купировать отек легких. Благоприятный выход – в митральной комиссуротомии. Существует 3 ее варианта: 1. Искусственный аборт и затем операция (после первой менстр. ), через 5 -6 мес. – повторная беременность. 2. Операция во время беременности (любой срок), лучше – 24 -32 недели. 3. Кесарево сечение в 38 -40 нед. и сразу же комиссуротомия.
Сердечно-сосудистые заболевания у беременных. Митральный стеноз. У больных с митральным стенозом в связи с гиперволемией возрастает опасность отека легких с учетом легочной гипертензии. Ни один из способов родоразрешения не помогает купировать отек легких. Благоприятный выход – в митральной комиссуротомии. Существует 3 ее варианта: 1. Искусственный аборт и затем операция (после первой менстр. ), через 5 -6 мес. – повторная беременность. 2. Операция во время беременности (любой срок), лучше – 24 -32 недели. 3. Кесарево сечение в 38 -40 нед. и сразу же комиссуротомия.
 Сердечно-сосудистые заболевания у беременных. Митральный стеноз
Сердечно-сосудистые заболевания у беременных. Митральный стеноз
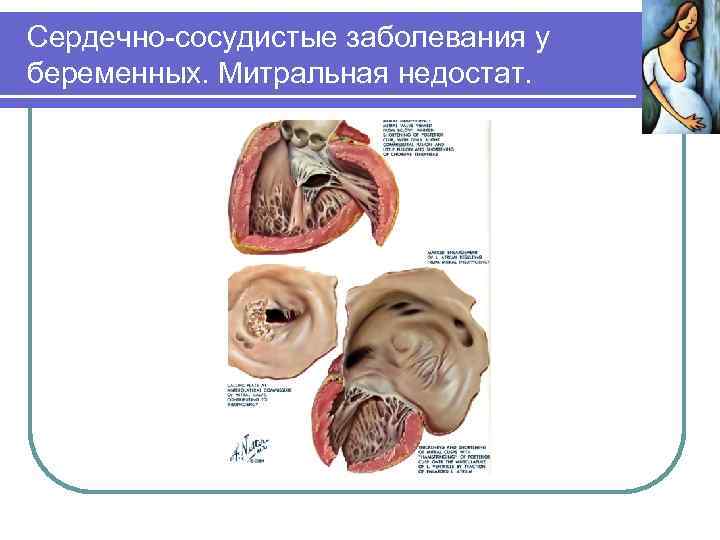
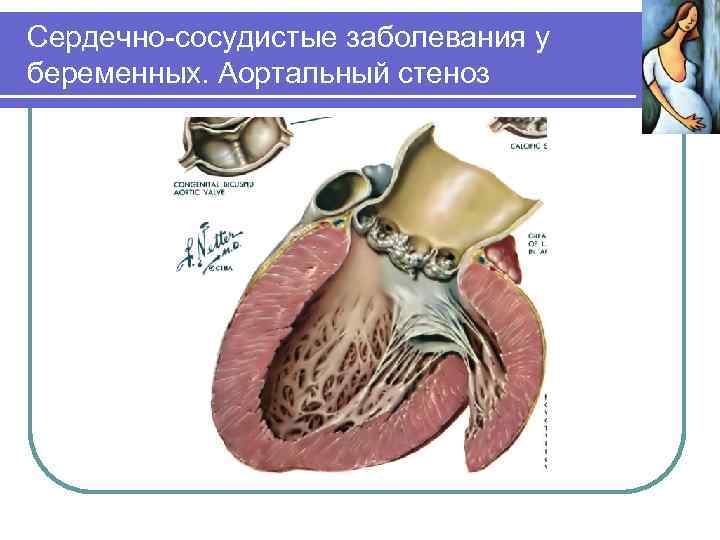
 Сердечно-сосудистые заболевания у беременных. Ревматические заболевания Митральная недостаточность – беременность, как правило, заканчивается спонтанными родами. При регургитации и резком увеличении левого желудочка может возникнуть острая левожелудочковая недостаточность. Необходимо прервать беременность в ранние сроки или досрочно кесарево сечение. Аортальный стеноз – беременность допустима при отсутствии явной гипертрофии левого желудочка и признаков недостаточности кровообращения. При тяжелом течении аортального стеноза необходима хирургическая коррекция порока – замена клапана протезом, после чего решается вопрос о возможности беременности.
Сердечно-сосудистые заболевания у беременных. Ревматические заболевания Митральная недостаточность – беременность, как правило, заканчивается спонтанными родами. При регургитации и резком увеличении левого желудочка может возникнуть острая левожелудочковая недостаточность. Необходимо прервать беременность в ранние сроки или досрочно кесарево сечение. Аортальный стеноз – беременность допустима при отсутствии явной гипертрофии левого желудочка и признаков недостаточности кровообращения. При тяжелом течении аортального стеноза необходима хирургическая коррекция порока – замена клапана протезом, после чего решается вопрос о возможности беременности.
 Сердечно-сосудистые заболевания у беременных. Митральная недостат.
Сердечно-сосудистые заболевания у беременных. Митральная недостат.
 Сердечно-сосудистые заболевания у беременных. Аортальный стеноз
Сердечно-сосудистые заболевания у беременных. Аортальный стеноз
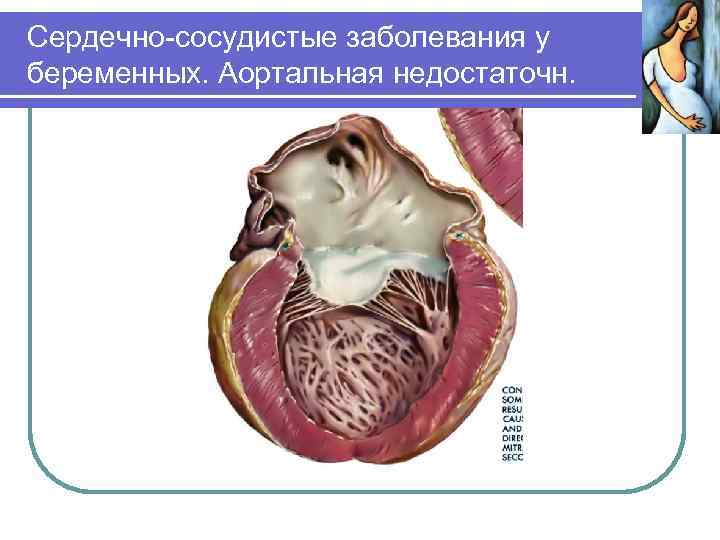
 Сердечно-сосудистые заболевания у беременных. Ревматические заболевания Аортальная недостаточность является менее тяжелым пороком с учетом длительности компенсации кровообращения. При аортальных пороках в родах показано выключение потуг. При сердечной недостаточности продолжение беременности недопустимо (аборт, досрочное родоразрешение). Беременность и оперированное сердце. При митральной комиссуротомии беременность допустима лишь через 6 -12 месяцев после нее. Противопоказана беременность при бактериальном эндокардите, обострении ревматического процесса. Все беременные с искусственными клапанами сердца подлежат госпитализации при первом же обращении в специализированное кардиохирургическое отделение.
Сердечно-сосудистые заболевания у беременных. Ревматические заболевания Аортальная недостаточность является менее тяжелым пороком с учетом длительности компенсации кровообращения. При аортальных пороках в родах показано выключение потуг. При сердечной недостаточности продолжение беременности недопустимо (аборт, досрочное родоразрешение). Беременность и оперированное сердце. При митральной комиссуротомии беременность допустима лишь через 6 -12 месяцев после нее. Противопоказана беременность при бактериальном эндокардите, обострении ревматического процесса. Все беременные с искусственными клапанами сердца подлежат госпитализации при первом же обращении в специализированное кардиохирургическое отделение.
 Сердечно-сосудистые заболевания у беременных. Аортальная недостаточн.
Сердечно-сосудистые заболевания у беременных. Аортальная недостаточн.
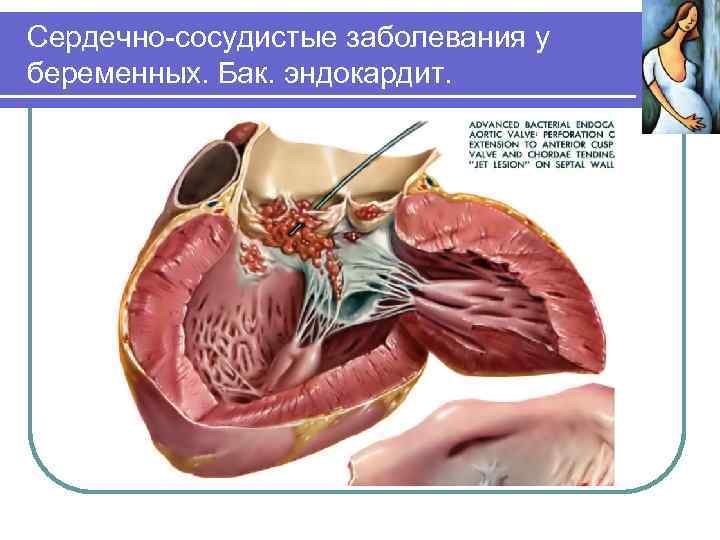 Сердечно-сосудистые заболевания у беременных. Бак. эндокардит.
Сердечно-сосудистые заболевания у беременных. Бак. эндокардит.
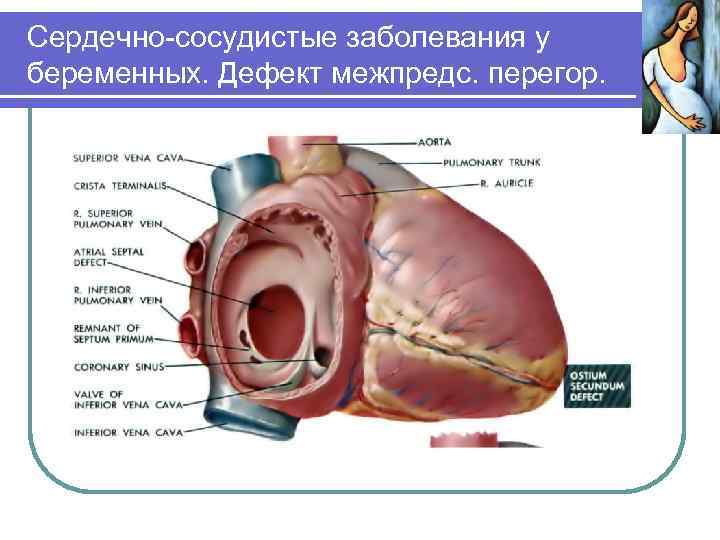
 Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Дефект межпредсердной перегородки – тактика ведения беременности и родов зависит от тяжести легочной гипертензии, при отсутствии последней или при своевременном (в возрасте 5 -10 лет) ушивании дефекта перегородки беременность и роды протекают как у здоровых женщин. Беременность противопоказана женщинам, у которых порок протекает с недостаточностью кровообращения, выраженным цианозом, легочной гиперволемией, легочной гипертензией или кардиомегалией.
Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Дефект межпредсердной перегородки – тактика ведения беременности и родов зависит от тяжести легочной гипертензии, при отсутствии последней или при своевременном (в возрасте 5 -10 лет) ушивании дефекта перегородки беременность и роды протекают как у здоровых женщин. Беременность противопоказана женщинам, у которых порок протекает с недостаточностью кровообращения, выраженным цианозом, легочной гиперволемией, легочной гипертензией или кардиомегалией.
 Сердечно-сосудистые заболевания у беременных. Дефект межпредс. перегор.
Сердечно-сосудистые заболевания у беременных. Дефект межпредс. перегор.
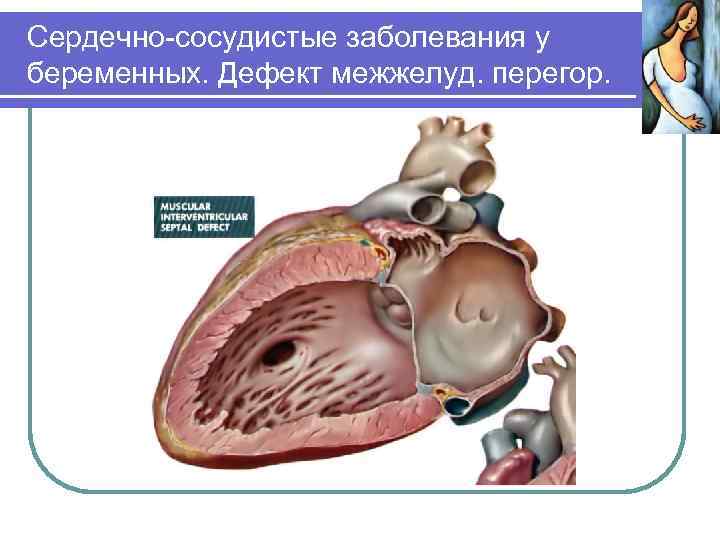
 Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Дефект межжелудочковой перегородки – беременность противопоказана при давней гипертрофии левого желудочка, сочетании с другими врожденными пороками при наличии сердечной недостаточности, легочной гипертензии или сбросе крови справа налево. При небольшом дефекте перегородки, отсутствии легочной гипертензии, ранней хирургической коррекции порока беременность и роды протекают без осложнений с учетом снижения общего периферического сосудистого сопротивления и увеличения сердечного выброса. При появлении в родах признаков сердечной недостаточности необходимо их закончить кесаревым сечением или наложением акушерских щипцов.
Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Дефект межжелудочковой перегородки – беременность противопоказана при давней гипертрофии левого желудочка, сочетании с другими врожденными пороками при наличии сердечной недостаточности, легочной гипертензии или сбросе крови справа налево. При небольшом дефекте перегородки, отсутствии легочной гипертензии, ранней хирургической коррекции порока беременность и роды протекают без осложнений с учетом снижения общего периферического сосудистого сопротивления и увеличения сердечного выброса. При появлении в родах признаков сердечной недостаточности необходимо их закончить кесаревым сечением или наложением акушерских щипцов.
 Сердечно-сосудистые заболевания у беременных. Дефект межжелуд. перегор.
Сердечно-сосудистые заболевания у беременных. Дефект межжелуд. перегор.
 Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Открытый артериальный (ботталов) проток – у большинства неоперированных больных с небольшим диаметром открытого артериального протока или перенесших успешную операцию перевязки артериального протока, беременность и роды протекают благополучно. При наличии сердечной недостаточности, легочной гипертензии, сброса крови справа налево, бактериальном эндокардите беременность противопоказана.
Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Открытый артериальный (ботталов) проток – у большинства неоперированных больных с небольшим диаметром открытого артериального протока или перенесших успешную операцию перевязки артериального протока, беременность и роды протекают благополучно. При наличии сердечной недостаточности, легочной гипертензии, сброса крови справа налево, бактериальном эндокардите беременность противопоказана.
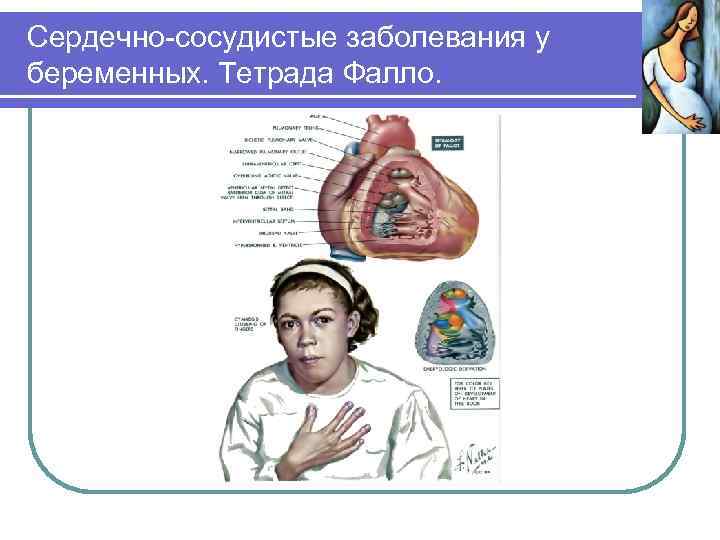
 Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Тетрада Фалло (сужение легочной артерии, высокий дефект межжелудочковой перегородки, декстрапозиция аорты и гипертрофия правого желудочка) – беременные, которым проведена полная хирургическая коррекция порока, не входят в группу риска. Прогноз крайне неблагоприятен при неполной хирургической коррекции порока, выраженном сбросе крови справа налево, гипоксемии, выраженном цианозе и одышке. Наиболее опасны для больных родовой акт и послеродовый период с учетом усугубления гипоксемии при физической нагрузке. Быстрое сокращение матки в раннем пуэрперии или при кесаревом сечении вызывает массивный приток крови к правому сердцу (1 -1, 2 л), большая часть которой, минуя легкие, попадает в аорту, резко увеличивая гипоксемию.
Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Тетрада Фалло (сужение легочной артерии, высокий дефект межжелудочковой перегородки, декстрапозиция аорты и гипертрофия правого желудочка) – беременные, которым проведена полная хирургическая коррекция порока, не входят в группу риска. Прогноз крайне неблагоприятен при неполной хирургической коррекции порока, выраженном сбросе крови справа налево, гипоксемии, выраженном цианозе и одышке. Наиболее опасны для больных родовой акт и послеродовый период с учетом усугубления гипоксемии при физической нагрузке. Быстрое сокращение матки в раннем пуэрперии или при кесаревом сечении вызывает массивный приток крови к правому сердцу (1 -1, 2 л), большая часть которой, минуя легкие, попадает в аорту, резко увеличивая гипоксемию.
 Сердечно-сосудистые заболевания у беременных. Тетрада Фалло.
Сердечно-сосудистые заболевания у беременных. Тетрада Фалло.
 Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Синдром Эйзенменгера (дефект межжелудочковой перегородки, декстрапозиция аорты и гипертрофия правого желудочка) – прогноз крайне неблагоприятный из-за нарастания при беременности сброса крови справа налево, гипоксемии и увеличения свертываемости крови. Особенно опасны родовой акт и послеродовый период из-за значительных колебаний ОЦК. Кесарево сечение неприемлемо с учетом резкого снижения внутрибрюшного давления и колебаний ОЦК вследствие кровопотери. Беременность рекомендуется прервать. Если же женщина настаивает на ее сохранении, требуется тщательное наблюдение, длительный постельный режим, назначаются волемические и вазопрессорные средства, антикоагулянты, ингаляции кислорода (ГБО). Родоразрешение проводится через естественные родовые пути с наложением акушерских щипцов.
Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Синдром Эйзенменгера (дефект межжелудочковой перегородки, декстрапозиция аорты и гипертрофия правого желудочка) – прогноз крайне неблагоприятный из-за нарастания при беременности сброса крови справа налево, гипоксемии и увеличения свертываемости крови. Особенно опасны родовой акт и послеродовый период из-за значительных колебаний ОЦК. Кесарево сечение неприемлемо с учетом резкого снижения внутрибрюшного давления и колебаний ОЦК вследствие кровопотери. Беременность рекомендуется прервать. Если же женщина настаивает на ее сохранении, требуется тщательное наблюдение, длительный постельный режим, назначаются волемические и вазопрессорные средства, антикоагулянты, ингаляции кислорода (ГБО). Родоразрешение проводится через естественные родовые пути с наложением акушерских щипцов.
 Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Стеноз устья аорты – прогноз неблагоприятный, особенно при тяжелом стенозе (меньше 1 см 2), поскольку беременность значительно увеличивает нагрузку на сердце при ограниченном сердечном выбросе и снижении общего периферического сосудистого сопротивления. При тяжелом аортальном стенозе рекомендуется беременность прервать. В случае компенсированного порока, отсутствии в прошлом признаков недостаточности кровообращения или эффективной аортальной комиссуротомии до беременности исходы беременности и родов, как правило, благополучны.
Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Стеноз устья аорты – прогноз неблагоприятный, особенно при тяжелом стенозе (меньше 1 см 2), поскольку беременность значительно увеличивает нагрузку на сердце при ограниченном сердечном выбросе и снижении общего периферического сосудистого сопротивления. При тяжелом аортальном стенозе рекомендуется беременность прервать. В случае компенсированного порока, отсутствии в прошлом признаков недостаточности кровообращения или эффективной аортальной комиссуротомии до беременности исходы беременности и родов, как правило, благополучны.
 Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Стеноз легочной артерии – с признаками правожелудочковой недостаточности кровообращения является противопоказанием для сохранения беременности из-за фиксированного сердечного выброса и увеличения ОЦК. При маловыраженном стенозе, эффективной вальвулопластике или вальвулотомии до или во время беременности возможно вынашивание беременности и благополучное родоразрешение (с укорочением потужного периода).
Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Стеноз легочной артерии – с признаками правожелудочковой недостаточности кровообращения является противопоказанием для сохранения беременности из-за фиксированного сердечного выброса и увеличения ОЦК. При маловыраженном стенозе, эффективной вальвулопластике или вальвулотомии до или во время беременности возможно вынашивание беременности и благополучное родоразрешение (с укорочением потужного периода).
 Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Коарктация аорты. Если коарктация аорты сопровождается высокой легочной гипертензией, недостаточностью кровообращения, аневризмой аорты или нарушением мозгового кровообращения, беременность абсолютно противопоказана. При умеренном сужении, небольшой разнице в высоте артериального давления на руках и ногах беременность протекает благополучно и завершение ее более целесообразно кесаревым сечением.
Сердечно-сосудистые заболевания у беременных. Врожденные пороки. Коарктация аорты. Если коарктация аорты сопровождается высокой легочной гипертензией, недостаточностью кровообращения, аневризмой аорты или нарушением мозгового кровообращения, беременность абсолютно противопоказана. При умеренном сужении, небольшой разнице в высоте артериального давления на руках и ногах беременность протекает благополучно и завершение ее более целесообразно кесаревым сечением.
 Сахарный диабет. Факторы риска гестационного сахарного диабета. • Ожирение (более 90 кг или более 15% массы тела до беременности) • Отягощенный семейный анамнез, возраст более 30 лет • Мертворождение и антенатальная гибель новорожденного • Преэклампсия, хроническая гипертензия • Пороки развития • Недоношенность • Роды крупным плодом (более 4 кг) • Многоводие • Глюкозурия, симптомы диабета при предшествующей беременности • Травматичные роды с неврологическими расстройствами у ребенка • Рецидивирующий кандидамикоз, повторная инфекция моч. путей.
Сахарный диабет. Факторы риска гестационного сахарного диабета. • Ожирение (более 90 кг или более 15% массы тела до беременности) • Отягощенный семейный анамнез, возраст более 30 лет • Мертворождение и антенатальная гибель новорожденного • Преэклампсия, хроническая гипертензия • Пороки развития • Недоношенность • Роды крупным плодом (более 4 кг) • Многоводие • Глюкозурия, симптомы диабета при предшествующей беременности • Травматичные роды с неврологическими расстройствами у ребенка • Рецидивирующий кандидамикоз, повторная инфекция моч. путей.
 Сахарный диабет Беременные с факторами риска должны тщательно обследоваться в ранние сроки, при нормальном тесте толерантности к глюкозе его необходимо повторить в 30 недель. Диабетический тип сахарной кривой для беременных по данным ВОЗ натощак – 7 ммоль/л, через час (100 г глюкозы) – 11, 1 ммоль/л, через 2 часа – 7, 8 ммоль/л и глюкозурия. При ведении беременности и родов следует учитывать следующие моменты: предгравидарная подготовка (компенсация диабета), максимальная компенсация метаболических нарушений, своевременная диагностика и терапия микроциркуляторных нарушений, фетальный мониторинг, профилактика гнойно-септических заболеваний, выбор оптимального срока и метода родоразрешения, послеродовая реабилитация.
Сахарный диабет Беременные с факторами риска должны тщательно обследоваться в ранние сроки, при нормальном тесте толерантности к глюкозе его необходимо повторить в 30 недель. Диабетический тип сахарной кривой для беременных по данным ВОЗ натощак – 7 ммоль/л, через час (100 г глюкозы) – 11, 1 ммоль/л, через 2 часа – 7, 8 ммоль/л и глюкозурия. При ведении беременности и родов следует учитывать следующие моменты: предгравидарная подготовка (компенсация диабета), максимальная компенсация метаболических нарушений, своевременная диагностика и терапия микроциркуляторных нарушений, фетальный мониторинг, профилактика гнойно-септических заболеваний, выбор оптимального срока и метода родоразрешения, послеродовая реабилитация.
 Сахарный диабет. Противопоказания к вынашиванию беременности • наличие прогрессирующих сосудистых осложнений • наличие инсулинорезистентности и лабильных форм сахарного диабета • наличие диабета у обоих супругов • сочетание диабета и резус-конфликта • сочетание диабета и активного туберкулеза легких • в анамнезе случаи гибели или пороков развития у детей при условии хорошо компенсированного диабета • больные, имеющие в фенотипе HLA-B 15.
Сахарный диабет. Противопоказания к вынашиванию беременности • наличие прогрессирующих сосудистых осложнений • наличие инсулинорезистентности и лабильных форм сахарного диабета • наличие диабета у обоих супругов • сочетание диабета и резус-конфликта • сочетание диабета и активного туберкулеза легких • в анамнезе случаи гибели или пороков развития у детей при условии хорошо компенсированного диабета • больные, имеющие в фенотипе HLA-B 15.
 Сахарный диабет Госпитализация в стационар осуществляется при первом обращении или в сроки установления гестационного диабета (корректировка дозы инсулина, исследование состояния почек, зрения, сердца, наличие уроинфекции, решение вопроса о пролонгировании беременности); 20 -24 недели (уточнение состояния ФПС, исключение аномалий развития плода, диагностика сочетанного гестоза); 32 -34 недели (подготовка к родам, выбор их технологии) Потребность в инсулине снижается на 30% в первой половине беременности, с 16 -20 недель возрастает на 50 -100% (активизация функции плаценты, надпочечников и гипофиза), склонность к кетоацидозу и гипергликемическим состояниям, 38 -40 недель – вновь снижается потребность в инсулине, в пуэрперии – резко снижается, достигая исходных значений к 5 -7 суткам.
Сахарный диабет Госпитализация в стационар осуществляется при первом обращении или в сроки установления гестационного диабета (корректировка дозы инсулина, исследование состояния почек, зрения, сердца, наличие уроинфекции, решение вопроса о пролонгировании беременности); 20 -24 недели (уточнение состояния ФПС, исключение аномалий развития плода, диагностика сочетанного гестоза); 32 -34 недели (подготовка к родам, выбор их технологии) Потребность в инсулине снижается на 30% в первой половине беременности, с 16 -20 недель возрастает на 50 -100% (активизация функции плаценты, надпочечников и гипофиза), склонность к кетоацидозу и гипергликемическим состояниям, 38 -40 недель – вновь снижается потребность в инсулине, в пуэрперии – резко снижается, достигая исходных значений к 5 -7 суткам.
 Сахарный диабет Нормализации метаболизма способствуют витамины В 1, гиполипидемические (аскорбиновая, никотиновая кислоты, продектин, компламин), антиоксиданты (витамины А и Е), липотропные вещества (липоевая кислота, липамид, холинахлорид). Срок родоразрешения определяется с учетом тяжести течения основного заболевания, степени его компенсации, состоянием плода, наличием акушерских осложнений. Оптимальные естественные роды с контролем содержания глюкозы каждые 2 -3 часа и адекватной инсулинотерапией препаратами быстрого действия. Плановое кесарево сечение производится с учетом дополнительных акушерских показаний. Необходима предоперационная санация влагалища, использование синтетических нитей (викрил), интраоперационная подготовка антисептиками, антибиотикопрофилактика.
Сахарный диабет Нормализации метаболизма способствуют витамины В 1, гиполипидемические (аскорбиновая, никотиновая кислоты, продектин, компламин), антиоксиданты (витамины А и Е), липотропные вещества (липоевая кислота, липамид, холинахлорид). Срок родоразрешения определяется с учетом тяжести течения основного заболевания, степени его компенсации, состоянием плода, наличием акушерских осложнений. Оптимальные естественные роды с контролем содержания глюкозы каждые 2 -3 часа и адекватной инсулинотерапией препаратами быстрого действия. Плановое кесарево сечение производится с учетом дополнительных акушерских показаний. Необходима предоперационная санация влагалища, использование синтетических нитей (викрил), интраоперационная подготовка антисептиками, антибиотикопрофилактика.
 Заболевания почек и мочевых путей. Гломерулонефрит – 0, 1 -0, 2% беременных. Инфекционноаллергическое заболевание, возбудителем которого является бета-гемолитический стрептококк группы А типа I 2. Развивается через 10 -15 дней после перенесенной скарлатины, ангины, стрептококковой пиодермии. Реже встречается неинфекционный гломерулонефрит в результате вакцинации, прививок. Различают острый и хронический гломерулонефрит обострения которого часты, что связано с увеличением секреции глюкокортикоидов. Хронический гломерулонефрит протекает у беременных в следующих формах – гипертонической, нефротической, смешанной и латентной.
Заболевания почек и мочевых путей. Гломерулонефрит – 0, 1 -0, 2% беременных. Инфекционноаллергическое заболевание, возбудителем которого является бета-гемолитический стрептококк группы А типа I 2. Развивается через 10 -15 дней после перенесенной скарлатины, ангины, стрептококковой пиодермии. Реже встречается неинфекционный гломерулонефрит в результате вакцинации, прививок. Различают острый и хронический гломерулонефрит обострения которого часты, что связано с увеличением секреции глюкокортикоидов. Хронический гломерулонефрит протекает у беременных в следующих формах – гипертонической, нефротической, смешанной и латентной.
 Заболевания почек и мочевых путей. Гломерулонефрит Гипертоническая форма (7%) – характеризуется повышенным давлением с изменениями глазного дна, ЭКГ, увеличением левого желудочка, акцентом II тона на аорте. Имеется умеренный мочевой синдром – гематурия, протеинурия, цилиндрурия. Отеков нет. Нефротическая форма (15%) – характерна тетрада симптомов: протеинурия (10 -30 г/л), гипопротеинемия (4050 г/л), отеки, гиперхолестеринемия (26 ммоль/л). В осадке мочи – эритроциты, цилиндры. АД – в пределах нормы.
Заболевания почек и мочевых путей. Гломерулонефрит Гипертоническая форма (7%) – характеризуется повышенным давлением с изменениями глазного дна, ЭКГ, увеличением левого желудочка, акцентом II тона на аорте. Имеется умеренный мочевой синдром – гематурия, протеинурия, цилиндрурия. Отеков нет. Нефротическая форма (15%) – характерна тетрада симптомов: протеинурия (10 -30 г/л), гипопротеинемия (4050 г/л), отеки, гиперхолестеринемия (26 ммоль/л). В осадке мочи – эритроциты, цилиндры. АД – в пределах нормы.
 Заболевания почек и мочевых путей. Гломерулонефрит Смешанной форме (25%) свойственны умеренная гипертония, протеинурия, эритроцитурия, незначительные отеки. Латентной форме (63%) соответствуют микрогематурия, микропротеинурия, единичные цилиндры. Экстрагенитальных симптомов нет (гипертонии, отеков). Все формы гломерулонефрита со временем переходят в хроническую.
Заболевания почек и мочевых путей. Гломерулонефрит Смешанной форме (25%) свойственны умеренная гипертония, протеинурия, эритроцитурия, незначительные отеки. Латентной форме (63%) соответствуют микрогематурия, микропротеинурия, единичные цилиндры. Экстрагенитальных симптомов нет (гипертонии, отеков). Все формы гломерулонефрита со временем переходят в хроническую.
 Заболевания почек и мочевых путей. Гломерулонефрит
Заболевания почек и мочевых путей. Гломерулонефрит
 Заболевания почек и мочевых путей. Гломерулонефрит Проба Нечипоренко (норма – эритроциты - 2000, лейкоциты – 4000, цилиндры – 100 в мл) Проба Реберга-Тареева позволяет рано диагностировать снижение клубочковой фильтрации (1 триместр – 135 мл/мин. , 2 триместр – 110 мл/мин. , 3 триместр – 80 -90 мл/мин. ). Необходима информация об азотистых шлаках, белке и его фракциях. Важен и титр анти-о-стрептолизина (острота процесса). Поздний гестоз наслаивается до 40% беременных, антенатальная гибель – до 12%, перинатальная – до 14%. В родах часты преждевременная отслойка плаценты с последующей коагулопатией. У 1/7 беременных роды наступают преждевременно, дети часто рождаются с гипотрофией. Эти осложнения более часты при гипертензии.
Заболевания почек и мочевых путей. Гломерулонефрит Проба Нечипоренко (норма – эритроциты - 2000, лейкоциты – 4000, цилиндры – 100 в мл) Проба Реберга-Тареева позволяет рано диагностировать снижение клубочковой фильтрации (1 триместр – 135 мл/мин. , 2 триместр – 110 мл/мин. , 3 триместр – 80 -90 мл/мин. ). Необходима информация об азотистых шлаках, белке и его фракциях. Важен и титр анти-о-стрептолизина (острота процесса). Поздний гестоз наслаивается до 40% беременных, антенатальная гибель – до 12%, перинатальная – до 14%. В родах часты преждевременная отслойка плаценты с последующей коагулопатией. У 1/7 беременных роды наступают преждевременно, дети часто рождаются с гипотрофией. Эти осложнения более часты при гипертензии.
 Заболевания почек и мочевых путей. Гломерулонефрит Акушерская тактика дифференцирована в зависимости от степени риска: Первая (минимальная) – латентная форма хронического ГН; Вторая – больные с нефротической формой хронического ГН; Третья - - гипертоническая или смешанная формы, острая форма, любая форма ГН с азотемией. Больным с 3 степенью риска беременность противопоказана (1/3 всех больных ГН). Почечная недостаточность прогрессирует и после родов.
Заболевания почек и мочевых путей. Гломерулонефрит Акушерская тактика дифференцирована в зависимости от степени риска: Первая (минимальная) – латентная форма хронического ГН; Вторая – больные с нефротической формой хронического ГН; Третья - - гипертоническая или смешанная формы, острая форма, любая форма ГН с азотемией. Больным с 3 степенью риска беременность противопоказана (1/3 всех больных ГН). Почечная недостаточность прогрессирует и после родов.
 Заболевания почек и мочевых путей. Гломерулонефрит Форма ГН должна быть уточнена в начале беременности, при ранней госпитализации. Повторная госпитализация – при обострении процесса, присоединении позднего гестоза. За 3 недели до родов – следующая госпитализация для решения вопросов времени и способа родоразрешения. Патогенетическая терапия гломерулонефрита при беременности не проводится (нельзя использовать иммунодепрессанты, кортикостероиды, аминохинолиновые препараты). Применяется только симптоматическая терапия (гипотензивные, белковые, диуретики)
Заболевания почек и мочевых путей. Гломерулонефрит Форма ГН должна быть уточнена в начале беременности, при ранней госпитализации. Повторная госпитализация – при обострении процесса, присоединении позднего гестоза. За 3 недели до родов – следующая госпитализация для решения вопросов времени и способа родоразрешения. Патогенетическая терапия гломерулонефрита при беременности не проводится (нельзя использовать иммунодепрессанты, кортикостероиды, аминохинолиновые препараты). Применяется только симптоматическая терапия (гипотензивные, белковые, диуретики)
 Заболевания почек и мочевых путей. Пиелонефрит – 6 -10% всех беременных. Это инфекционная болезнь. Возбудители чаще энтеробактерии, нередко сапрофиты: кишечная палочка, энтерококк, клебсиелла, протей, а также стафилококк и стрептококк. Часты ассоциации микробов. Инфекция распространяется гематогенным или интраканаликулярным путем за счет рефлюксов. Два основных условия – наличие микроорганизма и нарушение уродинамики. Беременность способствует развитию воспаления прогестероновым эффектом (удлинение, расширение мочеточников, возрастание объема мочи и нарушение ее оттока).
Заболевания почек и мочевых путей. Пиелонефрит – 6 -10% всех беременных. Это инфекционная болезнь. Возбудители чаще энтеробактерии, нередко сапрофиты: кишечная палочка, энтерококк, клебсиелла, протей, а также стафилококк и стрептококк. Часты ассоциации микробов. Инфекция распространяется гематогенным или интраканаликулярным путем за счет рефлюксов. Два основных условия – наличие микроорганизма и нарушение уродинамики. Беременность способствует развитию воспаления прогестероновым эффектом (удлинение, расширение мочеточников, возрастание объема мочи и нарушение ее оттока).
 Заболевания почек и мочевых путей. Пиелонефрит Обострение чаще возникает к концу 2 триместра (22 -28 нед. ) в связи с резким возрастанием половых гормонов и глюкокортикоидов. Повышение температуры (до 400 С), озноб, головные боли, боли в конечностях, т. е. общие признаки интоксикации. Боли в пояснице, чаще справа (сдавление мочеточника правой яичниковой веной, варикозно расширенной и находящейся в одном соединительнотканном футляре. ) Боли принимают тупой характер, присоединяются дизурические явления (цистит). Пиурия (более 105/мл), нейтрофильный лейкоцитоз. Ценна хромоцистоскопия (сторона поражения, анализ мочи из пораженной почки, восстановление проходимости).
Заболевания почек и мочевых путей. Пиелонефрит Обострение чаще возникает к концу 2 триместра (22 -28 нед. ) в связи с резким возрастанием половых гормонов и глюкокортикоидов. Повышение температуры (до 400 С), озноб, головные боли, боли в конечностях, т. е. общие признаки интоксикации. Боли в пояснице, чаще справа (сдавление мочеточника правой яичниковой веной, варикозно расширенной и находящейся в одном соединительнотканном футляре. ) Боли принимают тупой характер, присоединяются дизурические явления (цистит). Пиурия (более 105/мл), нейтрофильный лейкоцитоз. Ценна хромоцистоскопия (сторона поражения, анализ мочи из пораженной почки, восстановление проходимости).
 Заболевания почек и мочевых путей. Пиелонефрит У 5 -10% беременных встречается бессимтомная бактериурия (более 105 микробных тела в 1 мл мочи) без признаков воспаления мочевыводящих путей. Ее рассматривают как предстадию пиелонефрита (в 40% переходит в болезнь). Патологический процесс развивается в интерстициальной ткани почки, завершается ее склерозированием, сдавлением почечных канальцев, нарушением концентрационной способности почек. Хронический пиелонефрит ведет к уремии, нефрогенной гипертензии, в том числе злокачественной (необходимо измерение АД, ЭКГ и исследование глазного дна). Хронический пиелонефрит обостряется у каждой третьей беременной, реже – у родильниц. Пир беременности наиболее часты поздний гестоз у 40%, невынашивание (30%) и внутриутробное инфицирование плода (в крови – повышенный уровень иммуноглобулинов). Часты послеродовые гнойно-септические заболевания.
Заболевания почек и мочевых путей. Пиелонефрит У 5 -10% беременных встречается бессимтомная бактериурия (более 105 микробных тела в 1 мл мочи) без признаков воспаления мочевыводящих путей. Ее рассматривают как предстадию пиелонефрита (в 40% переходит в болезнь). Патологический процесс развивается в интерстициальной ткани почки, завершается ее склерозированием, сдавлением почечных канальцев, нарушением концентрационной способности почек. Хронический пиелонефрит ведет к уремии, нефрогенной гипертензии, в том числе злокачественной (необходимо измерение АД, ЭКГ и исследование глазного дна). Хронический пиелонефрит обостряется у каждой третьей беременной, реже – у родильниц. Пир беременности наиболее часты поздний гестоз у 40%, невынашивание (30%) и внутриутробное инфицирование плода (в крови – повышенный уровень иммуноглобулинов). Часты послеродовые гнойно-септические заболевания.
 Заболевания почек и мочевых путей. Пиелонефрит Акушерская тактика связана со степенью риска: I – острый пиелонефрит, возникший при беременности; II – хронический пиелонефрит до беременности; III – гипертензия, азотемия или болезнь единственной почки. Больные с I-II степенью могут сохранять беременность до окончания (каждые 2 недели анализ мочи, особенно в период 2228 недель - еженедельно). При третьей стадии беременность противопоказана, особенно при единственной почке. Госпитализация беременных необходима при каждом обострении пиелонефрита, наслоении позднего гестоза, ухудшении состояния плода.
Заболевания почек и мочевых путей. Пиелонефрит Акушерская тактика связана со степенью риска: I – острый пиелонефрит, возникший при беременности; II – хронический пиелонефрит до беременности; III – гипертензия, азотемия или болезнь единственной почки. Больные с I-II степенью могут сохранять беременность до окончания (каждые 2 недели анализ мочи, особенно в период 2228 недель - еженедельно). При третьей стадии беременность противопоказана, особенно при единственной почке. Госпитализация беременных необходима при каждом обострении пиелонефрита, наслоении позднего гестоза, ухудшении состояния плода.
 Заболевания почек и мочевых путей. Пиелонефрит При остром заболевании или обострении хронической формы показано антибактериальное лечение (антибиотики, антисептики, нитрофураны). Полусинтетические пенициллины, цефалоспорины, аминогликозиды, макролиды, 5 -НОК, невиграмон, фурагин, уросульфан, бисептол – примерные лекарственные средства антибактериального комплекса. Малые дозы салуретиков, катетеризация мочеточников (на 2 -3 дня) ликвидируют гектическую лихорадку и ознобы. В случае неэффективности – хирургическое лечение (нефростомия, декапсуляция, нефрэктомия). Прекращение беременности в любом сроке не улучшает течение основного заболевания. В дополнение к лечению показаны белковые препараты, детоксирующие средства, десенсибилизирующие и спазмолитические средства, растительные антисептики и мочегонные.
Заболевания почек и мочевых путей. Пиелонефрит При остром заболевании или обострении хронической формы показано антибактериальное лечение (антибиотики, антисептики, нитрофураны). Полусинтетические пенициллины, цефалоспорины, аминогликозиды, макролиды, 5 -НОК, невиграмон, фурагин, уросульфан, бисептол – примерные лекарственные средства антибактериального комплекса. Малые дозы салуретиков, катетеризация мочеточников (на 2 -3 дня) ликвидируют гектическую лихорадку и ознобы. В случае неэффективности – хирургическое лечение (нефростомия, декапсуляция, нефрэктомия). Прекращение беременности в любом сроке не улучшает течение основного заболевания. В дополнение к лечению показаны белковые препараты, детоксирующие средства, десенсибилизирующие и спазмолитические средства, растительные антисептики и мочегонные.
 Заболевания почек и мочевых путей. Пиелонефрит
Заболевания почек и мочевых путей. Пиелонефрит
 Железодефицитная анемия Встречается у 20 -30% беременных и у 90 -95% всех анемий беременных. Норма гемоглобина – выше 110 г/л. Развивается после 20 недель гестации у 65% беременных. Лабораторные признаки – Hb<110 г/л, ЦП менее 0, 8, гипохромные эритроциты в мазке, сывороточное железо менее 60 мкг/мл, высокая способность к связыванию железа – более 300 мкг/мл. При беременности и в родах – гестозы (до 40%), преждевременные роды, отслойка плаценты, раннее отхождение вод (до 35%), послеродовое кровотечение (до 28%), послеродовая инфекция (10%), гипогалактия (8%). Профилактические курсы в 12, 20, 32 нед. и в период лактации, перед следующей беременностью. Начиная с 10 недели беременности ежедневный прием поливитаминов и сульфата железа 200 мг 1 раз в день во время еды.
Железодефицитная анемия Встречается у 20 -30% беременных и у 90 -95% всех анемий беременных. Норма гемоглобина – выше 110 г/л. Развивается после 20 недель гестации у 65% беременных. Лабораторные признаки – Hb<110 г/л, ЦП менее 0, 8, гипохромные эритроциты в мазке, сывороточное железо менее 60 мкг/мл, высокая способность к связыванию железа – более 300 мкг/мл. При беременности и в родах – гестозы (до 40%), преждевременные роды, отслойка плаценты, раннее отхождение вод (до 35%), послеродовое кровотечение (до 28%), послеродовая инфекция (10%), гипогалактия (8%). Профилактические курсы в 12, 20, 32 нед. и в период лактации, перед следующей беременностью. Начиная с 10 недели беременности ежедневный прием поливитаминов и сульфата железа 200 мг 1 раз в день во время еды.
 Железодефицитная анемия
Железодефицитная анемия
 Мегалобластическая анемия Встречается у 3% беременных, в основе – дефицит фолиевой кислоты или витамина В 12 – авитаминоз. Впервые проявляется на 5 месяце беременности (переход мегалобластного кроветворения на нормобластный), прогрессирует в 28 -30 недель, исчезает после родов у 50%. Лабораторные признаки – снижение эритроцитов, их анизопойкилоцитоз, мегалоциты в мазках. Hb 70 -80 г/л и меньше, ЦП 1 -1, 2 при нормальном содержании железа. Снижение числа лейкоцитов, тромбоцитов. Беременность следует сохранить, роді естественнім путем. Профилактика – с 15 -16 недель и в пуэрперии фолиевая кислота 15 мг/сут, вит В 12 по 200 мкг в/м через день, поливитамины.
Мегалобластическая анемия Встречается у 3% беременных, в основе – дефицит фолиевой кислоты или витамина В 12 – авитаминоз. Впервые проявляется на 5 месяце беременности (переход мегалобластного кроветворения на нормобластный), прогрессирует в 28 -30 недель, исчезает после родов у 50%. Лабораторные признаки – снижение эритроцитов, их анизопойкилоцитоз, мегалоциты в мазках. Hb 70 -80 г/л и меньше, ЦП 1 -1, 2 при нормальном содержании железа. Снижение числа лейкоцитов, тромбоцитов. Беременность следует сохранить, роді естественнім путем. Профилактика – с 15 -16 недель и в пуэрперии фолиевая кислота 15 мг/сут, вит В 12 по 200 мкг в/м через день, поливитамины.
 Апластическая анемия Встречается у 0, 4% беременных с анемией, в основе – угнетение кроветворения (вредные факторы, химиопрепараты). Беременность всегда способствует обострению и прогрессированию процесса МС – до 70%, чаще после родов. Лабораторные признаки – уменьшение эритроцитов, ретикулоцитов, лейкоцитов. Повышение железа. Акушерская тактика – аборт, после 28 недель – КС со спленэктомией, профилактика послеродовой инфекции.
Апластическая анемия Встречается у 0, 4% беременных с анемией, в основе – угнетение кроветворения (вредные факторы, химиопрепараты). Беременность всегда способствует обострению и прогрессированию процесса МС – до 70%, чаще после родов. Лабораторные признаки – уменьшение эритроцитов, ретикулоцитов, лейкоцитов. Повышение железа. Акушерская тактика – аборт, после 28 недель – КС со спленэктомией, профилактика послеродовой инфекции.
 Гемолитическая анемия В основе – патологические эритроциты (сфероциты), дефект в синтезе гемоглобина (серповидные эритроциты), аутоиммунитет. Лабораторные признаки – микросфероцитоз, ретикулоцитоз (до 80%) с резким снижением осмотической резистентности эритроцитов. Положительная проба Кумбса. Спленомегалия. Беременность необходимо прервать, после 28 недель – естественные роды.
Гемолитическая анемия В основе – патологические эритроциты (сфероциты), дефект в синтезе гемоглобина (серповидные эритроциты), аутоиммунитет. Лабораторные признаки – микросфероцитоз, ретикулоцитоз (до 80%) с резким снижением осмотической резистентности эритроцитов. Положительная проба Кумбса. Спленомегалия. Беременность необходимо прервать, после 28 недель – естественные роды.


