Аномалии положения и развития женских половых органов.ppt
- Количество слайдов: 118

 АКУШЕРСЬКІ КРОВОТЕЧІ ПІД ЧАС ВАГІТНОСТІ, У ПОЛОГАХ ТА ПІСЛЯПОЛОГОВОМУ ПЕРІОДІ. ІНТЕНСИВНА ТЕРАПІЯ І РЕАНІМАЦІЯ ПРИ КРОВОТЕЧІ В АКУШЕРСТВІ К. мед. н. , доцент Корнієць Н. Г.
АКУШЕРСЬКІ КРОВОТЕЧІ ПІД ЧАС ВАГІТНОСТІ, У ПОЛОГАХ ТА ПІСЛЯПОЛОГОВОМУ ПЕРІОДІ. ІНТЕНСИВНА ТЕРАПІЯ І РЕАНІМАЦІЯ ПРИ КРОВОТЕЧІ В АКУШЕРСТВІ К. мед. н. , доцент Корнієць Н. Г.
 Акушерські кровотечі: актуальність • Щорічно у всьому світі реєструється приблизно 14 мільйонів випадків акушерських кровотеч, більшість яких виникають у післяпологовому періоді. • В результаті приблизно 128 000 жінок помирають щорічно.
Акушерські кровотечі: актуальність • Щорічно у всьому світі реєструється приблизно 14 мільйонів випадків акушерських кровотеч, більшість яких виникають у післяпологовому періоді. • В результаті приблизно 128 000 жінок помирають щорічно.
 Акушерські кровотечі: класифікація Кровотечі у першій половині вагітності: мимовільний викидень; пухирний занос; позаматкова вагітність (у тому числі шийкова вагітність).
Акушерські кровотечі: класифікація Кровотечі у першій половині вагітності: мимовільний викидень; пухирний занос; позаматкова вагітність (у тому числі шийкова вагітність).
 Акушерські кровотечі: класифікація Кровотечі у другій половині вагітності, у I та II періоді пологів: передлежання плаценти; передчасне відшарування нормально розташованої плаценти; розрив матки.
Акушерські кровотечі: класифікація Кровотечі у другій половині вагітності, у I та II періоді пологів: передлежання плаценти; передчасне відшарування нормально розташованої плаценти; розрив матки.
 Акушерські кровотечі: класифікація Кровотечі у III періоді пологів: патологія прикріплення плаценти; затримка, защемлення плаценти; розрив м‘яких тканин пологових шляхів.
Акушерські кровотечі: класифікація Кровотечі у III періоді пологів: патологія прикріплення плаценти; затримка, защемлення плаценти; розрив м‘яких тканин пологових шляхів.
 Акушерські кровотечі: класифікація Післяпологові кровотечі: гіпотонічна кровотеча; затримка частин посліду; розрив м‘яких тканин пологових шляхів; розрив матки; емболія навколоплідними водами; коагулопатична кровотеча.
Акушерські кровотечі: класифікація Післяпологові кровотечі: гіпотонічна кровотеча; затримка частин посліду; розрив м‘яких тканин пологових шляхів; розрив матки; емболія навколоплідними водами; коагулопатична кровотеча.
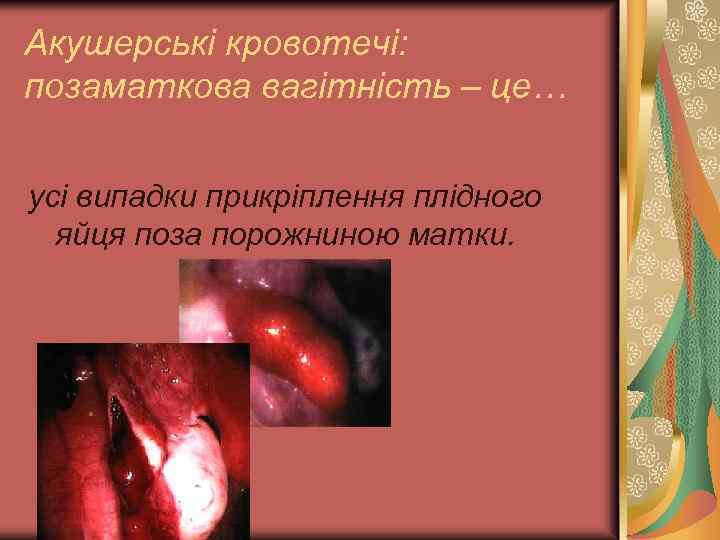 Акушерські кровотечі: позаматкова вагітність – це… усі випадки прикріплення плідного яйця поза порожниною матки.
Акушерські кровотечі: позаматкова вагітність – це… усі випадки прикріплення плідного яйця поза порожниною матки.
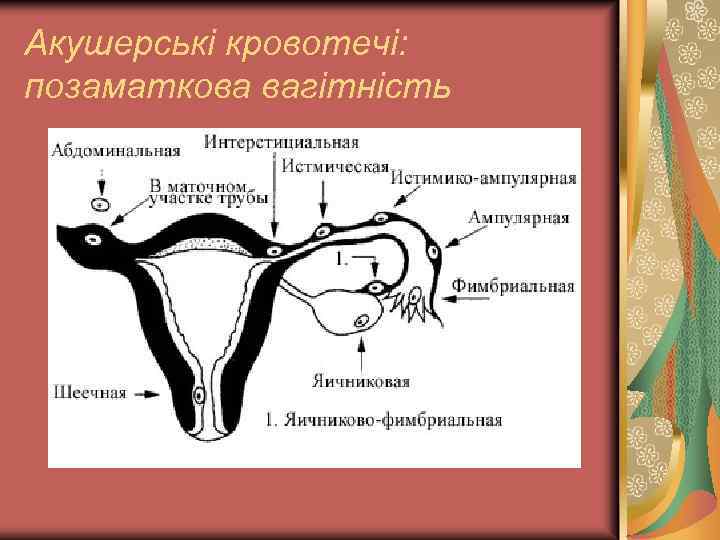 Акушерські кровотечі: позаматкова вагітність
Акушерські кровотечі: позаматкова вагітність
 Акушерські кровотечі: позаматкова вагітність Варіанти: Проксимальні – плідне яйце розташоване вище порожнини матки (трубна, яєчникова, черевна тощо). Дистальні – плідне яйце розташовується у шийці або у перешиїчній ділянці
Акушерські кровотечі: позаматкова вагітність Варіанти: Проксимальні – плідне яйце розташоване вище порожнини матки (трубна, яєчникова, черевна тощо). Дистальні – плідне яйце розташовується у шийці або у перешиїчній ділянці
 Акушерські кровотечі: позаматкова вагітність ь ь ь Причини: запальні захворювання та інфантилізм; неплідність і використання допоміжних репродуктивних технологій; аборти та ендометріоз; порушення скоротливої діяльності маткових труб в т. ч. і при використанні ВМС; пухлини внутрішніх статевих органів; порушення гормонопродукуючої функції яєчників.
Акушерські кровотечі: позаматкова вагітність ь ь ь Причини: запальні захворювання та інфантилізм; неплідність і використання допоміжних репродуктивних технологій; аборти та ендометріоз; порушення скоротливої діяльності маткових труб в т. ч. і при використанні ВМС; пухлини внутрішніх статевих органів; порушення гормонопродукуючої функції яєчників.
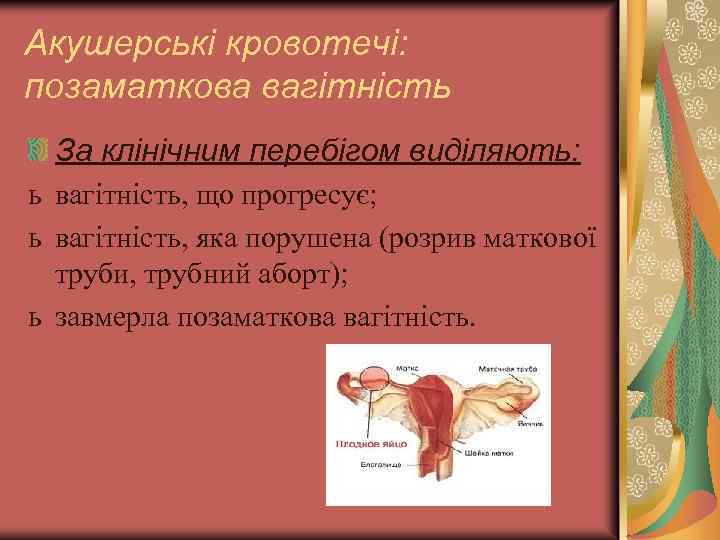 Акушерські кровотечі: позаматкова вагітність За клінічним перебігом виділяють: ь вагітність, що прогресує; ь вагітність, яка порушена (розрив маткової труби, трубний аборт); ь завмерла позаматкова вагітність.
Акушерські кровотечі: позаматкова вагітність За клінічним перебігом виділяють: ь вагітність, що прогресує; ь вагітність, яка порушена (розрив маткової труби, трубний аборт); ь завмерла позаматкова вагітність.
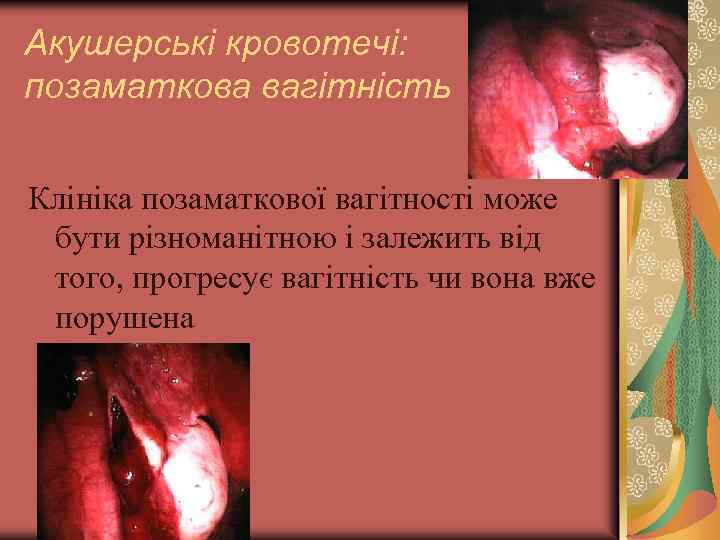 Акушерські кровотечі: позаматкова вагітність Клініка позаматкової вагітності може бути різноманітною і залежить від того, прогресує вагітність чи вона вже порушена
Акушерські кровотечі: позаматкова вагітність Клініка позаматкової вагітності може бути різноманітною і залежить від того, прогресує вагітність чи вона вже порушена
 Позаматкова вагітність, що прогресує: клініка Після 7 -8 тижня вагітності діагностика стає легшою: розміри матки відстають від терміну гестації, при пальпації знаходять збільшену маткову трубу
Позаматкова вагітність, що прогресує: клініка Після 7 -8 тижня вагітності діагностика стає легшою: розміри матки відстають від терміну гестації, при пальпації знаходять збільшену маткову трубу
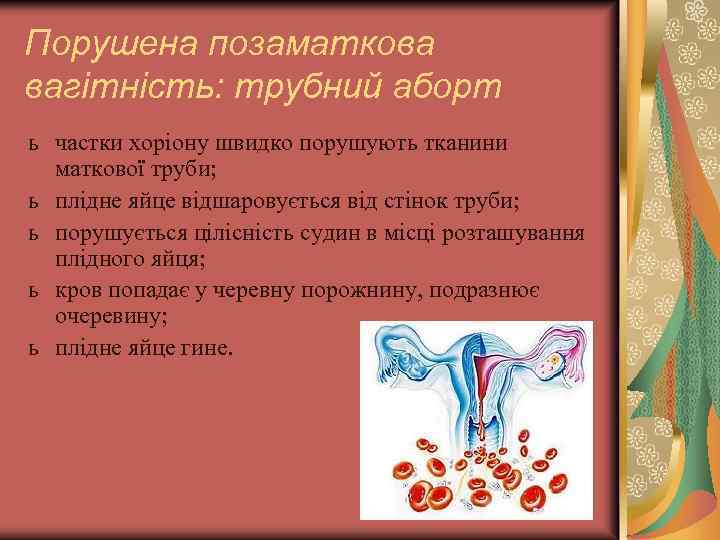 Порушена позаматкова вагітність: трубний аборт ь частки хоріону швидко порушують тканини маткової труби; ь плідне яйце відшаровується від стінок труби; ь порушується цілісність судин в місці розташування плідного яйця; ь кров попадає у черевну порожнину, подразнює очеревину; ь плідне яйце гине.
Порушена позаматкова вагітність: трубний аборт ь частки хоріону швидко порушують тканини маткової труби; ь плідне яйце відшаровується від стінок труби; ь порушується цілісність судин в місці розташування плідного яйця; ь кров попадає у черевну порожнину, подразнює очеревину; ь плідне яйце гине.
 Порушена позаматкова вагітність: трубний аборт При частковому відшаруванні плідного яйця кров періодично потрапляє у черевну порожнину: з'являється біль, анемія, можливий шок.
Порушена позаматкова вагітність: трубний аборт При частковому відшаруванні плідного яйця кров періодично потрапляє у черевну порожнину: з'являється біль, анемія, можливий шок.
 Порушена позаматкова вагітність: клініка Порушення менструального циклу: ь кров'янисті виділення із статевих шляхів різної інтенсивності; ь після затримки менструації; ь з початком наступної менструації; ь до початку наступної менструації.
Порушена позаматкова вагітність: клініка Порушення менструального циклу: ь кров'янисті виділення із статевих шляхів різної інтенсивності; ь після затримки менструації; ь з початком наступної менструації; ь до початку наступної менструації.
 Порушена позаматкова вагітність: клініка ь ь Больовий синдром односторонній постійний або переймоподібний біль в нижній ділянці живота; раптовий інтенсивний біль внизу живота; перитонеальні симптоми в нижній ділянці живота різного ступеня; іррадіація болю в пряму кишку, ногу, поперек.
Порушена позаматкова вагітність: клініка ь ь Больовий синдром односторонній постійний або переймоподібний біль в нижній ділянці живота; раптовий інтенсивний біль внизу живота; перитонеальні симптоми в нижній ділянці живота різного ступеня; іррадіація болю в пряму кишку, ногу, поперек.
 Порушена позаматкова вагітність: клініка Ознаки внутрішньочеревної кровотечі (у випадку розриву труби): ь притуплення перкуторного звуку у фланках живота; ь позитивний симптом Куленкампфа (наявність ознак подразнення очеревини при відсутності локального м'язового напруження в нижній ділянці живота);
Порушена позаматкова вагітність: клініка Ознаки внутрішньочеревної кровотечі (у випадку розриву труби): ь притуплення перкуторного звуку у фланках живота; ь позитивний симптом Куленкампфа (наявність ознак подразнення очеревини при відсутності локального м'язового напруження в нижній ділянці живота);
 Порушена позаматкова вагітність: клініка Ознаки внутрішньочеревної кровотечі (у випадку розриву труби): ь позитивний однобічний “френікус”- симптом у горизонтальному положенні пацієнтки і запаморочення – у вертикальному; ь при значному гемоперитоніумі – позитивний симптом Щьоткіна. Блюмберга; ь прогресуюче зниження показників гемоглобіну, еритроцитів, гематокриту (клінічний аналіз крові)
Порушена позаматкова вагітність: клініка Ознаки внутрішньочеревної кровотечі (у випадку розриву труби): ь позитивний однобічний “френікус”- симптом у горизонтальному положенні пацієнтки і запаморочення – у вертикальному; ь при значному гемоперитоніумі – позитивний симптом Щьоткіна. Блюмберга; ь прогресуюче зниження показників гемоглобіну, еритроцитів, гематокриту (клінічний аналіз крові)
 Порушена позаматкова вагітність: клініка Порушення загального стану: ь слабкість, запаморочення, холодний піт, колапс, гемодинамічні порушення (падіння АТ, тахікардія); ь нудота, рефлекторне блювання; ь порушення випорожнення (однократна діарея, метеоризм).
Порушена позаматкова вагітність: клініка Порушення загального стану: ь слабкість, запаморочення, холодний піт, колапс, гемодинамічні порушення (падіння АТ, тахікардія); ь нудота, рефлекторне блювання; ь порушення випорожнення (однократна діарея, метеоризм).
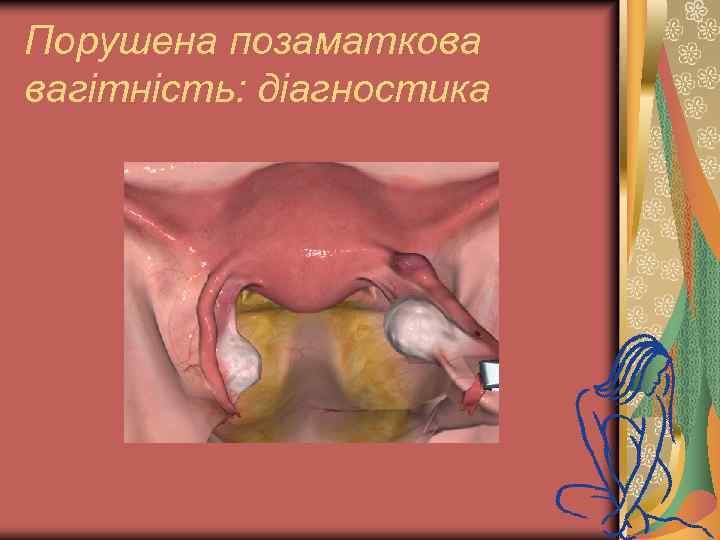
 Порушена позаматкова вагітність: діагностика При гінекологічному обстеженні: ь ціаноз слизової оболонки піхви і шийки матки; ь розміри матки більше норми, але вони не відповідають терміну гестації (!!!); ь однобічне збільшення і болісність придатків матки;
Порушена позаматкова вагітність: діагностика При гінекологічному обстеженні: ь ціаноз слизової оболонки піхви і шийки матки; ь розміри матки більше норми, але вони не відповідають терміну гестації (!!!); ь однобічне збільшення і болісність придатків матки;
 Порушена позаматкова вагітність: діагностика
Порушена позаматкова вагітність: діагностика
 Порушена позаматкова вагітність: діагностика При гінекологічному обстеженні: ь у випадку гемоперитонеума нависання склепінь піхви; ь різка болючість заднього склепіння (“крик” Дугласа); ь болючість при зміщенні шийки матки.
Порушена позаматкова вагітність: діагностика При гінекологічному обстеженні: ь у випадку гемоперитонеума нависання склепінь піхви; ь різка болючість заднього склепіння (“крик” Дугласа); ь болючість при зміщенні шийки матки.
 Порушена позаматкова вагітність: діагностика Специфічне лабораторне обстеження: Якісний (у сечі) та кількісний (у сироватці крові) тест на ХГЛ
Порушена позаматкова вагітність: діагностика Специфічне лабораторне обстеження: Якісний (у сечі) та кількісний (у сироватці крові) тест на ХГЛ
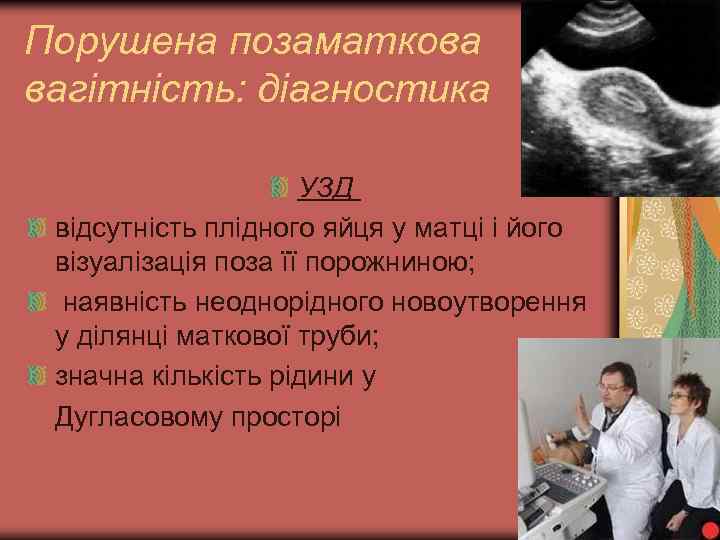 Порушена позаматкова вагітність: діагностика УЗД відсутність плідного яйця у матці і його візуалізація поза її порожниною; наявність неоднорідного новоутворення у ділянці маткової труби; значна кількість рідини у Дугласовому просторі
Порушена позаматкова вагітність: діагностика УЗД відсутність плідного яйця у матці і його візуалізація поза її порожниною; наявність неоднорідного новоутворення у ділянці маткової труби; значна кількість рідини у Дугласовому просторі
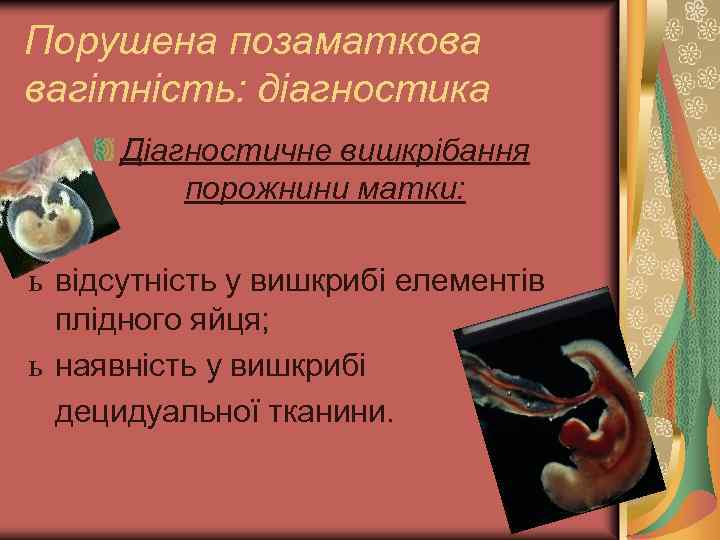 Порушена позаматкова вагітність: діагностика Діагностичне вишкрібання порожнини матки: ь відсутність у вишкрибі елементів плідного яйця; ь наявність у вишкрибі децидуальної тканини.
Порушена позаматкова вагітність: діагностика Діагностичне вишкрібання порожнини матки: ь відсутність у вишкрибі елементів плідного яйця; ь наявність у вишкрибі децидуальної тканини.
 Порушена позаматкова вагітність: діагностика Пункція черевної порожнини через заднє склепіння Виконується з поінформованої згоди пацієнтки при відсутності апарата УЗД. При наявності ознак внутрішньочеревної кровотечі пункція не виконується – затримка лапаротомії
Порушена позаматкова вагітність: діагностика Пункція черевної порожнини через заднє склепіння Виконується з поінформованої згоди пацієнтки при відсутності апарата УЗД. При наявності ознак внутрішньочеревної кровотечі пункція не виконується – затримка лапаротомії
 Позаматкова вагітність: лікування Важкий стан пацієнтки, значні гемодинамічні порушення (гіповолемія, гіпотонія, гематокрит < 30%) – абсолютні показання для оперативного лікування з використанням лапаротомічного доступу для видалення маткової труби та проведення протишокової терапії
Позаматкова вагітність: лікування Важкий стан пацієнтки, значні гемодинамічні порушення (гіповолемія, гіпотонія, гематокрит < 30%) – абсолютні показання для оперативного лікування з використанням лапаротомічного доступу для видалення маткової труби та проведення протишокової терапії
 Лікування позаматкової вагітності: сальпінгоектомія
Лікування позаматкової вагітності: сальпінгоектомія
 Лікування позаматкової вагітності: сальпінгостомія
Лікування позаматкової вагітності: сальпінгостомія
 Позаматкова вагітність: операції із збереженням органа Високий ризик у післяопераційному періоді персистенції трофобласта внаслідок його неповного видалення з труби і черевної порожнини Профілактика: одноразове введення метротрексата 75 -100 мг в/м у першу і другу добу післяопераційного періоду
Позаматкова вагітність: операції із збереженням органа Високий ризик у післяопераційному періоді персистенції трофобласта внаслідок його неповного видалення з труби і черевної порожнини Профілактика: одноразове введення метротрексата 75 -100 мг в/м у першу і другу добу післяопераційного періоду
 Акушерські кровотечі: передлежання плаценти – це … ускладнення вагітності, при якому плацента розташовується у нижньому сегменті матки нижче передлеглої частини плода, перекриваючи повністю або частково внутрішнє вічко шийки матки. Передлежання плаценти зустрічається у 0, 2 -0, 8% загальної кількості пологів.
Акушерські кровотечі: передлежання плаценти – це … ускладнення вагітності, при якому плацента розташовується у нижньому сегменті матки нижче передлеглої частини плода, перекриваючи повністю або частково внутрішнє вічко шийки матки. Передлежання плаценти зустрічається у 0, 2 -0, 8% загальної кількості пологів.
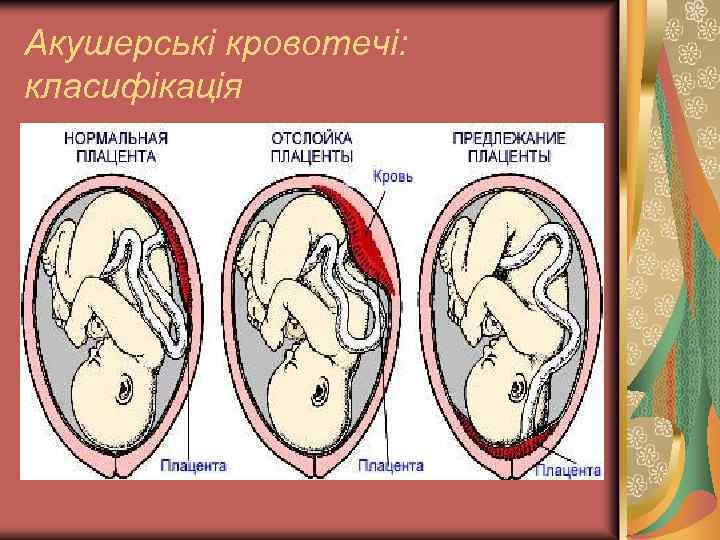 Акушерські кровотечі: класифікація
Акушерські кровотечі: класифікація
 Передлежання плаценти: класифікація Повне передлежання – плацента повністю перекриває внутрішнє вічко; Неповне передлежання – плацента частково перекриває внутрішнє вічко: а) бокове передлежання – внутрішнє вічко перекрите на 2/3 його площі; б) крайове передлежання – до внутрішнього вічка підходить край плаценти. Низьке прикріплення плаценти - розташування плаценти у нижньому сегменті нижче 7 см від внутрішнього вічка без його перекриття.
Передлежання плаценти: класифікація Повне передлежання – плацента повністю перекриває внутрішнє вічко; Неповне передлежання – плацента частково перекриває внутрішнє вічко: а) бокове передлежання – внутрішнє вічко перекрите на 2/3 його площі; б) крайове передлежання – до внутрішнього вічка підходить край плаценти. Низьке прикріплення плаценти - розташування плаценти у нижньому сегменті нижче 7 см від внутрішнього вічка без його перекриття.
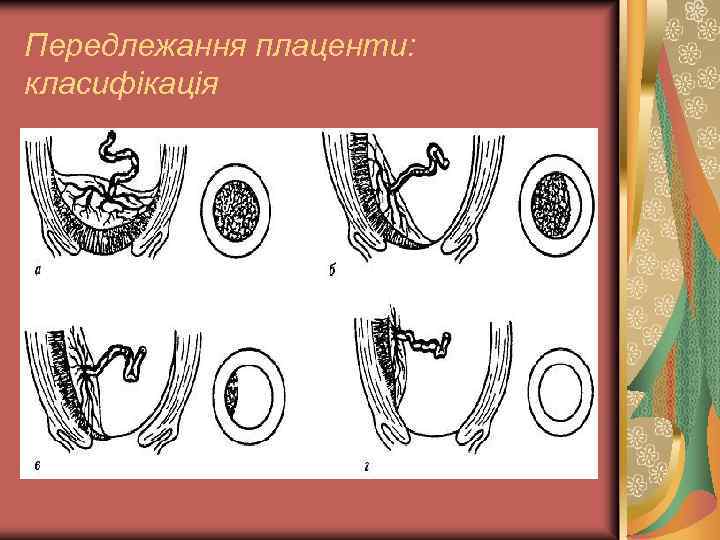 Передлежання плаценти: класифікація
Передлежання плаценти: класифікація
 Передлежання плаценти: причини ендометрити з наступними рубцевими дистрофічними змінами ендометрія; аборти, особливо ускладнені запальними процесами; доброякісні пухлини матки, зокрема субмукозні міоматозні вузли; дія на ендометрій хімічних препаратів; гіпоплазія матки.
Передлежання плаценти: причини ендометрити з наступними рубцевими дистрофічними змінами ендометрія; аборти, особливо ускладнені запальними процесами; доброякісні пухлини матки, зокрема субмукозні міоматозні вузли; дія на ендометрій хімічних препаратів; гіпоплазія матки.
 Передлежання плаценти: патогномонічний симптом – кровотеча, яка… періодично повторюється упродовж терміну вагітності з 12 до 40 тижнів; виникає спонтанно або після фізичного навантаження, з початком пологової діяльності у любому терміні гестації; не супроводжується болем; не супроводжується підвищеним тонусом матки; набуває загрозливого характеру.
Передлежання плаценти: патогномонічний симптом – кровотеча, яка… періодично повторюється упродовж терміну вагітності з 12 до 40 тижнів; виникає спонтанно або після фізичного навантаження, з початком пологової діяльності у любому терміні гестації; не супроводжується болем; не супроводжується підвищеним тонусом матки; набуває загрозливого характеру.
 Передлежання плаценти: клініка Тяжкість стану зумовлена об’ємом крововтрати: при повному передлежанні – масивна; при неповному – може варіювати від невеликої до масивної.
Передлежання плаценти: клініка Тяжкість стану зумовлена об’ємом крововтрати: при повному передлежанні – масивна; при неповному – може варіювати від невеликої до масивної.
 Передлежання плаценти: клініка Результат кровотеч, що повторюються, - прогресуюча анемізація вагітної (найбільш низький вміст гемоглобіну, еритроцитів у порівнянні з іншими ускладненнями, які супроводжуються кровотечами)
Передлежання плаценти: клініка Результат кровотеч, що повторюються, - прогресуюча анемізація вагітної (найбільш низький вміст гемоглобіну, еритроцитів у порівнянні з іншими ускладненнями, які супроводжуються кровотечами)
 Передлежання плаценти: діагностика - акушерське дослідження зовнішнє обстеження: високе стояння передлеглої частини; косе, поперечне положення плода; тонус матки не підвищений. внутрішнє обстеження: тістуватість тканин склепіння, пастозність, пульсація судин; неможливість через склепіння пропальпувати передлеглу частину.
Передлежання плаценти: діагностика - акушерське дослідження зовнішнє обстеження: високе стояння передлеглої частини; косе, поперечне положення плода; тонус матки не підвищений. внутрішнє обстеження: тістуватість тканин склепіння, пастозність, пульсація судин; неможливість через склепіння пропальпувати передлеглу частину.
 Передлежання плаценти: діагностика Внутрішнє акушерське дослідження виконується в умовах розгорнутої операційної (загроза посилення кровотечі)!
Передлежання плаценти: діагностика Внутрішнє акушерське дослідження виконується в умовах розгорнутої операційної (загроза посилення кровотечі)!
 Передлежання плаценти: тактика визначається … тільки об’ємом крововтрати та станом вагітної!!! Передлежання плаценти з кровотечею є абсолютним показанням для термінової госпіталізації у стаціонар
Передлежання плаценти: тактика визначається … тільки об’ємом крововтрати та станом вагітної!!! Передлежання плаценти з кровотечею є абсолютним показанням для термінової госпіталізації у стаціонар
 Передлежання плаценти: принципи ведення пацієнток У разі невеликої крововтрати (до 250 мл), відсутності симптомів геморагічного шоку, дистресу плода, відсутності пологової діяльності, незрілості легень плода при вагітності до 37 тижнів - вичікувальна тактика.
Передлежання плаценти: принципи ведення пацієнток У разі невеликої крововтрати (до 250 мл), відсутності симптомів геморагічного шоку, дистресу плода, відсутності пологової діяльності, незрілості легень плода при вагітності до 37 тижнів - вичікувальна тактика.
 Передлежання плаценти: принципи ведення пацієнток При припиненні кровотечі – УЗ дослідження, підготовка легень плода. Мета очікувальної тактики – пролонгування вагітності до терміну життєздатності плода.
Передлежання плаценти: принципи ведення пацієнток При припиненні кровотечі – УЗ дослідження, підготовка легень плода. Мета очікувальної тактики – пролонгування вагітності до терміну життєздатності плода.
 Передлежання плаценти: принципи ведення пацієнток У разі прогресуючої кровотечі, (більше 250 мл), яка супроводжується симптомами геморагічного шоку, дистресом плода, незалежно від терміну вагітності, стану плода (живий, дистрес, мертвий) - термінове розродження.
Передлежання плаценти: принципи ведення пацієнток У разі прогресуючої кровотечі, (більше 250 мл), яка супроводжується симптомами геморагічного шоку, дистресом плода, незалежно від терміну вагітності, стану плода (живий, дистрес, мертвий) - термінове розродження.
 Передлежання плаценти: тактика при недоношеній вагітності Повне передлежання, діагностоване за допомогою УЗД, без кровотечі – госпіталізація до строку розродження, кесарів розтин у терміні 37 – 38 тижнів.
Передлежання плаценти: тактика при недоношеній вагітності Повне передлежання, діагностоване за допомогою УЗД, без кровотечі – госпіталізація до строку розродження, кесарів розтин у терміні 37 – 38 тижнів.
 Передлежання плаценти: тактика при недоношеній вагітності ь ь Крововтрата до 250 мл, відсутні симптоми геморагічного шоку, дистресу плода: госпіталізація; токолітична терапія за показаннями; прискорення дозрівання легень плода (до 34 тижнів); моніторне спостереження за станом вагітної та плода.
Передлежання плаценти: тактика при недоношеній вагітності ь ь Крововтрата до 250 мл, відсутні симптоми геморагічного шоку, дистресу плода: госпіталізація; токолітична терапія за показаннями; прискорення дозрівання легень плода (до 34 тижнів); моніторне спостереження за станом вагітної та плода.
 Передлежання плаценти: тактика при недоношеній вагітності При прогресуванні кровотечі більше 250 мл – розродження шляхом кесаревого розтину терміново.
Передлежання плаценти: тактика при недоношеній вагітності При прогресуванні кровотечі більше 250 мл – розродження шляхом кесаревого розтину терміново.
 Передлежання плаценти: тактика при доношеній вагітності Крововтрата до 250 мл – при розгорнутій операційній ь Часткове передлежання плаценти – при головному передлежанні, можливості досягнення амніотичних оболонок, активних переймах – амніотомія.
Передлежання плаценти: тактика при доношеній вагітності Крововтрата до 250 мл – при розгорнутій операційній ь Часткове передлежання плаценти – при головному передлежанні, можливості досягнення амніотичних оболонок, активних переймах – амніотомія.
 Передлежання плаценти: тактика при доношеній вагітності Крововтрата до 250 мл – при розгорнутій операційній ь Повне або неповне передлежання плаценти, неправильне положення плода (тазове, косе або поперечне) - кесарів розтин.
Передлежання плаценти: тактика при доношеній вагітності Крововтрата до 250 мл – при розгорнутій операційній ь Повне або неповне передлежання плаценти, неправильне положення плода (тазове, косе або поперечне) - кесарів розтин.
 Передлежання плаценти: тактика при доношеній вагітності Крововтрата більше 250 мл незалежно від ступеню передлежання - терміновий кесарів розтин.
Передлежання плаценти: тактика при доношеній вагітності Крововтрата більше 250 мл незалежно від ступеню передлежання - терміновий кесарів розтин.
 Передчасне відшарування нормально розташованої плаценти – це… відшарування плаценти розташованої поза нижнім сегментом матки під час вагітності або у І – ІІ періодах пологів.
Передчасне відшарування нормально розташованої плаценти – це… відшарування плаценти розташованої поза нижнім сегментом матки під час вагітності або у І – ІІ періодах пологів.
 Передчасне відшарування нормально розташованої плаценти: класифікація Повне відшарування (відшарування всієї плаценти). Часткове відшарування: ь крайове; ь центральне.
Передчасне відшарування нормально розташованої плаценти: класифікація Повне відшарування (відшарування всієї плаценти). Часткове відшарування: ь крайове; ь центральне.
 Передчасне відшарування нормально розташованої плаценти: причини гестози; захворювання нирок; ізоімунний конфлікт між матір’ю та плодом; перерозтягнення матки (багатоводдя, багатоплідність, великий плід); захворювання судинної системи; цукровий діабет; захворювання сполучної тканини; запальні процеси матки, плаценти; аномалії розвитку або пухлини матки (підслизові, інтрамуральні міоми).
Передчасне відшарування нормально розташованої плаценти: причини гестози; захворювання нирок; ізоімунний конфлікт між матір’ю та плодом; перерозтягнення матки (багатоводдя, багатоплідність, великий плід); захворювання судинної системи; цукровий діабет; захворювання сполучної тканини; запальні процеси матки, плаценти; аномалії розвитку або пухлини матки (підслизові, інтрамуральні міоми).
 Передчасне відшарування нормально розташованої плаценти: клініка Больовий синдром: ь гострий біль в проекції локалізації плаценти, потім стає дифузним; ь виражений при центральному відшаруванні і може бути не вираженим при крайовому; ь при розташуванні плаценти на задній стінці, біль може імітувати ниркову коліку.
Передчасне відшарування нормально розташованої плаценти: клініка Больовий синдром: ь гострий біль в проекції локалізації плаценти, потім стає дифузним; ь виражений при центральному відшаруванні і може бути не вираженим при крайовому; ь при розташуванні плаценти на задній стінці, біль може імітувати ниркову коліку.
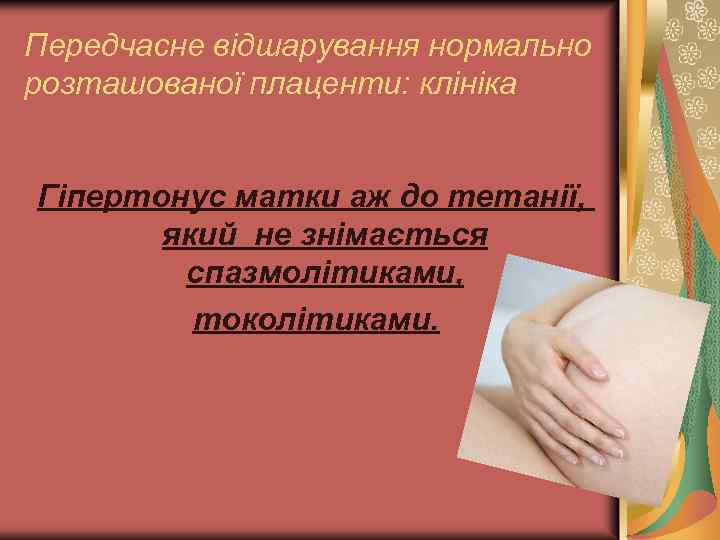 Передчасне відшарування нормально розташованої плаценти: клініка Гіпертонус матки аж до тетанії, який не знімається спазмолітиками, токолітиками.
Передчасне відшарування нормально розташованої плаценти: клініка Гіпертонус матки аж до тетанії, який не знімається спазмолітиками, токолітиками.
 Передчасне відшарування нормально розташованої плаценти: клініка Кровотеча залежить від ступеню тяжкості та характеру відшарування (крайове або центральне) - від незначної до масивної. Якщо формується ретроплацентарна гематома, зовнішня кровотеча може бути відсутня.
Передчасне відшарування нормально розташованої плаценти: клініка Кровотеча залежить від ступеню тяжкості та характеру відшарування (крайове або центральне) - від незначної до масивної. Якщо формується ретроплацентарна гематома, зовнішня кровотеча може бути відсутня.
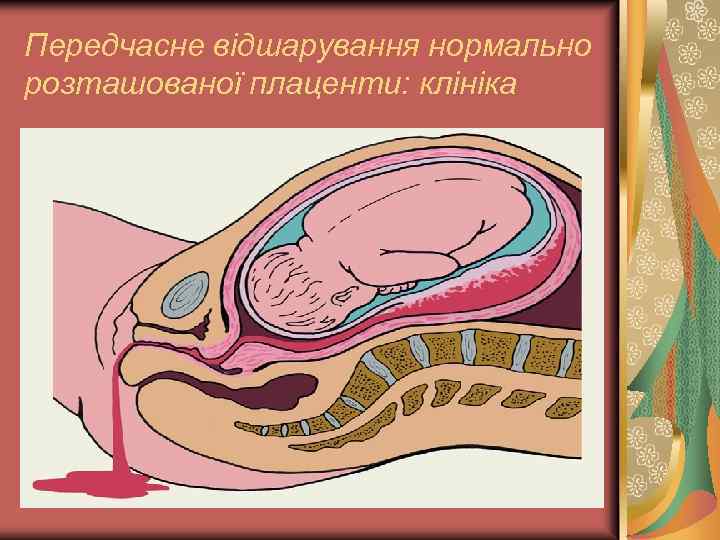 Передчасне відшарування нормально розташованої плаценти: клініка
Передчасне відшарування нормально розташованої плаценти: клініка
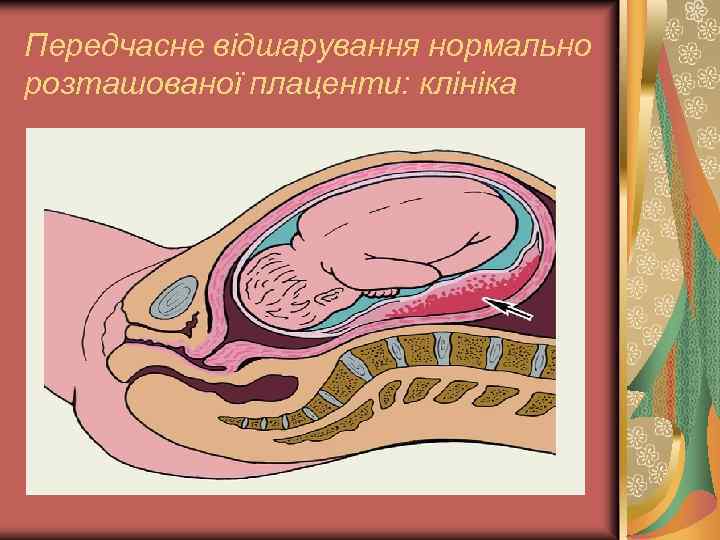 Передчасне відшарування нормально розташованої плаценти: клініка
Передчасне відшарування нормально розташованої плаценти: клініка
 Передчасне відшарування нормально розташованої плаценти: діагностика Стан вагітної залежать від: площі відшарування, об`єму крововтрати, швидкості крововтрати, появи симптомів геморагічного шоку або ДВЗ-синдрому.
Передчасне відшарування нормально розташованої плаценти: діагностика Стан вагітної залежать від: площі відшарування, об`єму крововтрати, швидкості крововтрати, появи симптомів геморагічного шоку або ДВЗ-синдрому.
 Передчасне відшарування нормально розташованої плаценти: діагностика Зовнішнє акушерське обстеження: гіпертонус матки; матка збільшена у розмірах, може бути деформована з локальним випинанням, якщо плацента розташована по передній стінці; болючість при пальпації; утруднення або неможливість пальпації та аускультації серцебиття плода; поява симптомів дистресу плода або його загибель.
Передчасне відшарування нормально розташованої плаценти: діагностика Зовнішнє акушерське обстеження: гіпертонус матки; матка збільшена у розмірах, може бути деформована з локальним випинанням, якщо плацента розташована по передній стінці; болючість при пальпації; утруднення або неможливість пальпації та аускультації серцебиття плода; поява симптомів дистресу плода або його загибель.
 Передчасне відшарування нормально розташованої плаценти: діагностика Внутрішнє акушерське обстеження (за умов розгорнутої операційної): напруженість плідного міхура; при вилитті навколоплідних вод – можливе їх забарвлення кров’ю; кровотеча різної інтенсивності з матки.
Передчасне відшарування нормально розташованої плаценти: діагностика Внутрішнє акушерське обстеження (за умов розгорнутої операційної): напруженість плідного міхура; при вилитті навколоплідних вод – можливе їх забарвлення кров’ю; кровотеча різної інтенсивності з матки.
 Передчасне відшарування нормально розташованої плаценти: діагностика При відсутності зовнішньої кровотечі діагноз базується на: Шпідвищеному тонусі і локальній болючості матки; Шпогіршенні стану плода.
Передчасне відшарування нормально розташованої плаценти: діагностика При відсутності зовнішньої кровотечі діагноз базується на: Шпідвищеному тонусі і локальній болючості матки; Шпогіршенні стану плода.
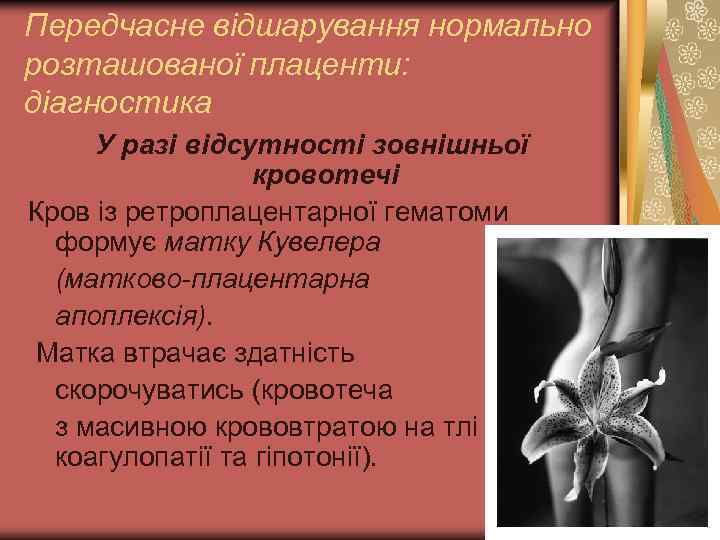 Передчасне відшарування нормально розташованої плаценти: діагностика У разі відсутності зовнішньої кровотечі Кров із ретроплацентарної гематоми формує матку Кувелера (матково-плацентарна апоплексія). Матка втрачає здатність скорочуватись (кровотеча з масивною крововтратою на тлі коагулопатії та гіпотонії).
Передчасне відшарування нормально розташованої плаценти: діагностика У разі відсутності зовнішньої кровотечі Кров із ретроплацентарної гематоми формує матку Кувелера (матково-плацентарна апоплексія). Матка втрачає здатність скорочуватись (кровотеча з масивною крововтратою на тлі коагулопатії та гіпотонії).
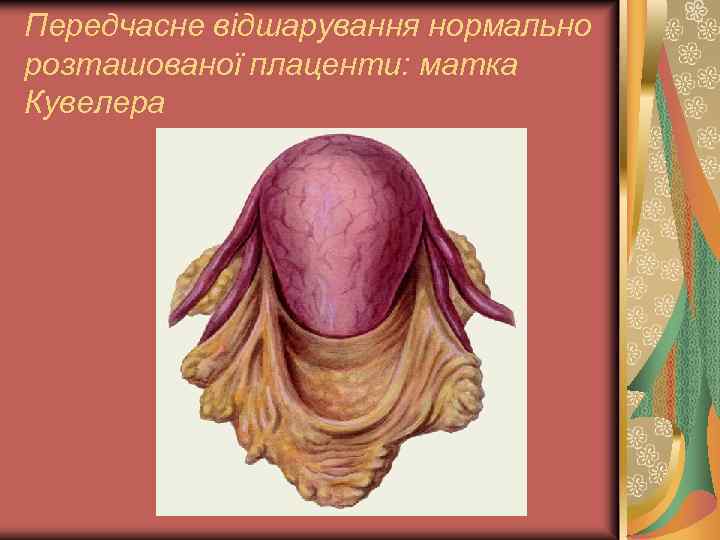 Передчасне відшарування нормально розташованої плаценти: матка Кувелера
Передчасне відшарування нормально розташованої плаценти: матка Кувелера
 Передчасне відшарування нормально розташованої плаценти: лікування Необґрунтовано запізніле розродження призводить до загибелі плода, розвитку матки Кувелера, масивної крововтрати, геморагічного шоку та ДВЗсиндрому, втрати репродуктивної функції жінки.
Передчасне відшарування нормально розташованої плаценти: лікування Необґрунтовано запізніле розродження призводить до загибелі плода, розвитку матки Кувелера, масивної крововтрати, геморагічного шоку та ДВЗсиндрому, втрати репродуктивної функції жінки.
 Передчасне відшарування нормально розташованої плаценти: лікування Прогресуюче відшарування плаценти ь Незалежно від терміну гестації. ь При вагітності та у I періоді пологів. ь При появі ознак геморагічного шоку і ДВЗС. ь При дистресі плода. ▼ ▼ Негайний кесарів розтин
Передчасне відшарування нормально розташованої плаценти: лікування Прогресуюче відшарування плаценти ь Незалежно від терміну гестації. ь При вагітності та у I періоді пологів. ь При появі ознак геморагічного шоку і ДВЗС. ь При дистресі плода. ▼ ▼ Негайний кесарів розтин
 Передчасне відшарування нормально розташованої плаценти: лікування ь ь Непрогресуюче відшарування плаценти у терміні до 34 тижнів вагітності ▼ ▼ Динамічне спостереження: (дозрівання легень плода) моніторинг стану вагітної; моніторинг стану плода; КТГ; УЗД.
Передчасне відшарування нормально розташованої плаценти: лікування ь ь Непрогресуюче відшарування плаценти у терміні до 34 тижнів вагітності ▼ ▼ Динамічне спостереження: (дозрівання легень плода) моніторинг стану вагітної; моніторинг стану плода; КТГ; УЗД.
 Передчасне відшарування нормально розташованої плаценти: розродження Особливості кесаревого розтину: ь виконання амніотомії при технічній можливості; ь ревізія зовнішньої поверхні стінок матки (виключення матково-плацентарної апоплексії); ь діагностування матки Кувелера – екстирпація матки без придатків.
Передчасне відшарування нормально розташованої плаценти: розродження Особливості кесаревого розтину: ь виконання амніотомії при технічній можливості; ь ревізія зовнішньої поверхні стінок матки (виключення матково-плацентарної апоплексії); ь діагностування матки Кувелера – екстирпація матки без придатків.
 Передчасне відшарування нормально розташованої плаценти: лікування Наприкінці I та у II періоді пологів негайна амніотомія (при цілому навколоплідному міхурі); при головному передлежанні плода - акушерські щипці; при тазовому передлежанні – екстракція плода за тазовий кінець;
Передчасне відшарування нормально розташованої плаценти: лікування Наприкінці I та у II періоді пологів негайна амніотомія (при цілому навколоплідному міхурі); при головному передлежанні плода - акушерські щипці; при тазовому передлежанні – екстракція плода за тазовий кінець;
 Передчасне відшарування нормально розташованої плаценти: лікування Наприкінці I та у II періоді пологів при поперечному положенні другого з двійні плода – акушерський поворот з екстракцією плода за ніжку; ручне відділення плаценти та видалення посліду; скорочуючі засоби (в/в 10 ОД окситоцину, 800 мкг мізопростолу); спостереження у післяпологовому періоді.
Передчасне відшарування нормально розташованої плаценти: лікування Наприкінці I та у II періоді пологів при поперечному положенні другого з двійні плода – акушерський поворот з екстракцією плода за ніжку; ручне відділення плаценти та видалення посліду; скорочуючі засоби (в/в 10 ОД окситоцину, 800 мкг мізопростолу); спостереження у післяпологовому періоді.
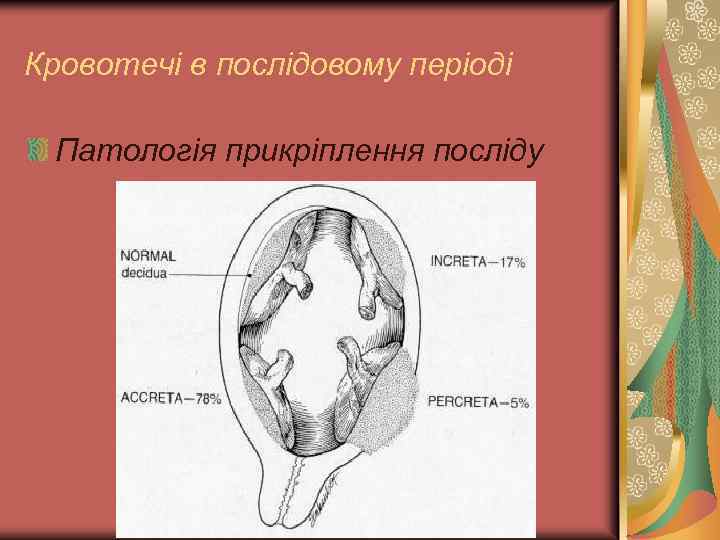 Кровотечі в послідовому періоді Патологія прикріплення посліду
Кровотечі в послідовому періоді Патологія прикріплення посліду
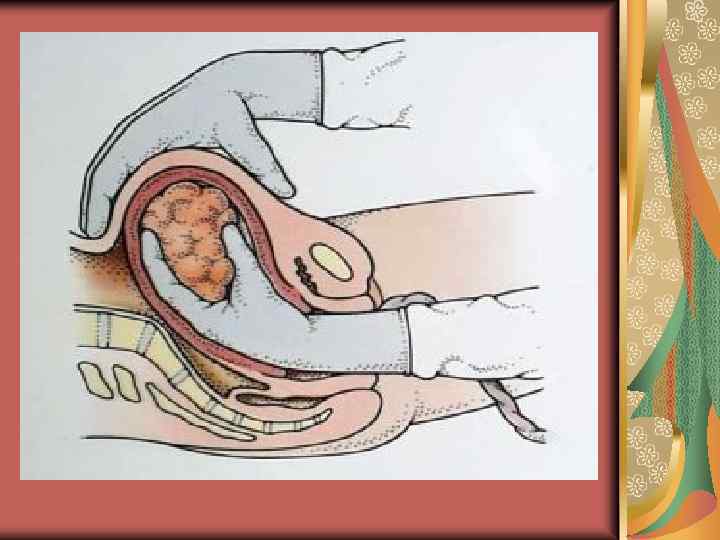
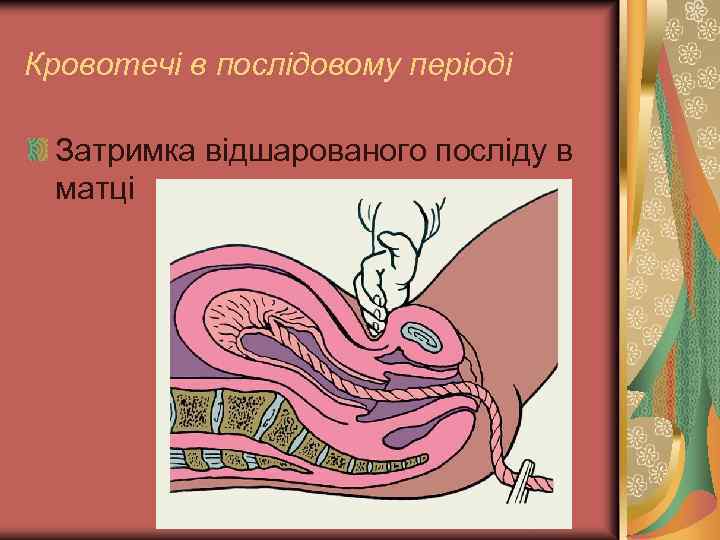 Кровотечі в послідовому періоді Затримка відшарованого посліду в матці
Кровотечі в послідовому періоді Затримка відшарованого посліду в матці
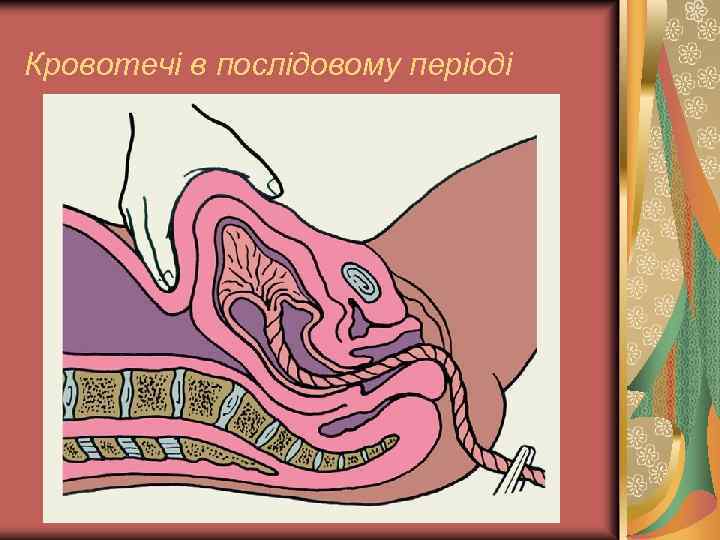 Кровотечі в послідовому періоді
Кровотечі в послідовому періоді
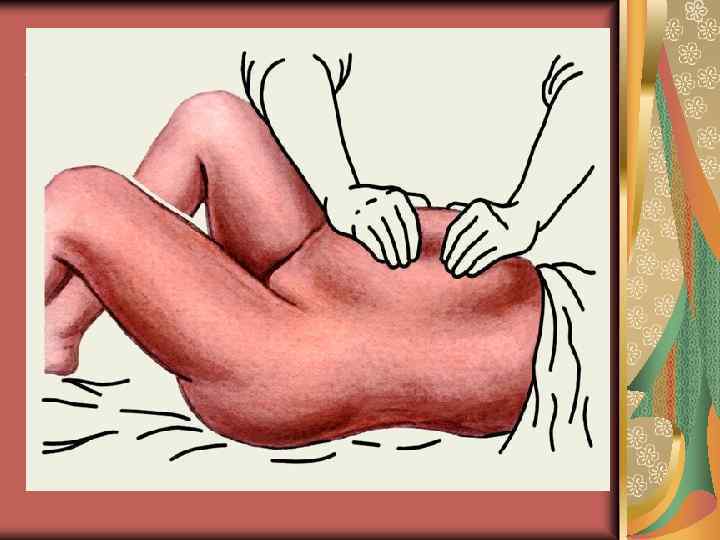 Кровотечі в послідовому періоді
Кровотечі в послідовому періоді
 Кровотечі у післяпологовому періоді: класифікація Первинні (ранні) - виникають в ранньому післяпологовому періоді або протягом 24 годин після пологів. Вторинні (пізні) – виникають після 24 годин та до 6 тижнів після пологів.
Кровотечі у післяпологовому періоді: класифікація Первинні (ранні) - виникають в ранньому післяпологовому періоді або протягом 24 годин після пологів. Вторинні (пізні) – виникають після 24 годин та до 6 тижнів після пологів.
 Ранні кровотечі у післяпологовому періоді: причини ь ь Причини гіпотонії або атонії матки: порушення функціональної здібності міометрію; перезбудження з наступним виснаженням функції міометрію; порушення скоротливої функції міометрію внаслідок порушення біохімічних процесів, кореляції нейрогуморальних факторів; порушення процесу прикріплення, відділення і виділення плаценти та посліду;
Ранні кровотечі у післяпологовому періоді: причини ь ь Причини гіпотонії або атонії матки: порушення функціональної здібності міометрію; перезбудження з наступним виснаженням функції міометрію; порушення скоротливої функції міометрію внаслідок порушення біохімічних процесів, кореляції нейрогуморальних факторів; порушення процесу прикріплення, відділення і виділення плаценти та посліду;
 Ранні кровотечі у післяпологовому періоді: види кровотеча розпочинається відразу після народження дитини, масивна (за декілька хвилин > 1000 мл); матка не скорочується, швидко розвивається гіповолемія, геморагічний шок; кровотеча розпочинається після скорочення матки, кров виділяється невеликими порціями, крововтрата збільшується поступово.
Ранні кровотечі у післяпологовому періоді: види кровотеча розпочинається відразу після народження дитини, масивна (за декілька хвилин > 1000 мл); матка не скорочується, швидко розвивається гіповолемія, геморагічний шок; кровотеча розпочинається після скорочення матки, кров виділяється невеликими порціями, крововтрата збільшується поступово.
 Ранні кровотечі у післяпологовому періоді: допомога Загальний огляд породіллі: ь оцінка величини крововтрати; ь оцінка стану породіллі: скарги, АТ, частота пульсу, колір шкіри та слизових оболонок, кількість сечі, наявність та стадія геморагічного шоку.
Ранні кровотечі у післяпологовому періоді: допомога Загальний огляд породіллі: ь оцінка величини крововтрати; ь оцінка стану породіллі: скарги, АТ, частота пульсу, колір шкіри та слизових оболонок, кількість сечі, наявність та стадія геморагічного шоку.
 Ранні кровотечі у післяпологовому періоді: допомога Катетеризація периферичної або центральної вени залежно від об'єму крововтрати та стану жінки.
Ранні кровотечі у післяпологовому періоді: допомога Катетеризація периферичної або центральної вени залежно від об'єму крововтрати та стану жінки.
 Ранні кровотечі у післяпологовому періоді: допомога Випорожнення сечового міхура. Початок або продовження введення утеротоніків: 10 -20 ОД окситоцину в/в на 400 мл фізіологічного розчину. Ручне обстеження порожнини матки під в/в наркозом (оцінка цілісності стінок матки, особливо лівої, видалення згустків крові або залишків плаценти чи оболонок).
Ранні кровотечі у післяпологовому періоді: допомога Випорожнення сечового міхура. Початок або продовження введення утеротоніків: 10 -20 ОД окситоцину в/в на 400 мл фізіологічного розчину. Ручне обстеження порожнини матки під в/в наркозом (оцінка цілісності стінок матки, особливо лівої, видалення згустків крові або залишків плаценти чи оболонок).
 Ранні кровотечі у післяпологовому періоді: допомога Огляд пологових шляхів та відновлення їх цілісності. Зовнішній масаж матки. У разі продовження кровотечі 800 мкг мізопростолу ректально. Відновлення ОЦК та крововтрати.
Ранні кровотечі у післяпологовому періоді: допомога Огляд пологових шляхів та відновлення їх цілісності. Зовнішній масаж матки. У разі продовження кровотечі 800 мкг мізопростолу ректально. Відновлення ОЦК та крововтрати.
 Ранні кровотечі у післяпологовому періоді: допомога У разі відновлення кровотечі (крововтрата 1, 5% і більше) – оперативне лікування: екстирпація матки без придатків (при необхідності – перев’язка внутрішніх клубових артерій, туга тампонада черевної порожнини та піхви).
Ранні кровотечі у післяпологовому періоді: допомога У разі відновлення кровотечі (крововтрата 1, 5% і більше) – оперативне лікування: екстирпація матки без придатків (при необхідності – перев’язка внутрішніх клубових артерій, туга тампонада черевної порожнини та піхви).
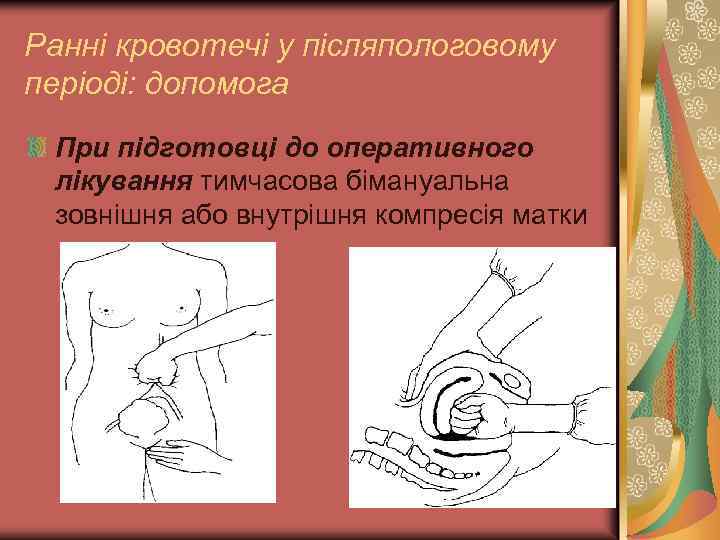 Ранні кровотечі у післяпологовому періоді: допомога При підготовці до оперативного лікування тимчасова бімануальна зовнішня або внутрішня компресія матки
Ранні кровотечі у післяпологовому періоді: допомога При підготовці до оперативного лікування тимчасова бімануальна зовнішня або внутрішня компресія матки
 Акушерські кровотечі: геморагічний шок – це … гостра серцево-судинна недостатність, обумовлена невідповідністю об’єму циркулюючої крові ємкості судинного русла, яка виникає внаслідок крововтрати, та характеризується дисбалансом між потребою тканин у кисні та швидкістю його реальної доставки.
Акушерські кровотечі: геморагічний шок – це … гостра серцево-судинна недостатність, обумовлена невідповідністю об’єму циркулюючої крові ємкості судинного русла, яка виникає внаслідок крововтрати, та характеризується дисбалансом між потребою тканин у кисні та швидкістю його реальної доставки.
 Акушерські кровотечі: геморагічний шок – це … Небезпека розвитку геморагічного шоку виникає при крововтраті 15 - 20% ОЦК або 750 - 1000 мл. Кровотеча, яка перевищує 1500 мл (25 -30% від ОЦК або 1, 5% від маси тіла) вважається масивною.
Акушерські кровотечі: геморагічний шок – це … Небезпека розвитку геморагічного шоку виникає при крововтраті 15 - 20% ОЦК або 750 - 1000 мл. Кровотеча, яка перевищує 1500 мл (25 -30% від ОЦК або 1, 5% від маси тіла) вважається масивною.
 Акушерські кровотечі: визначення об'єму крововтрати Метод Лібова Об’єм крововтрати визначається після зважування серветок, які просочені кров’ю КВ = В/2 х15% (при крововтраті до 1 л) або х 30% (при крововтраті > 1 л), де В - вага серветок, 15% і 30%- величина помилки на навколоплідні води, розчини тощо ?
Акушерські кровотечі: визначення об'єму крововтрати Метод Лібова Об’єм крововтрати визначається після зважування серветок, які просочені кров’ю КВ = В/2 х15% (при крововтраті до 1 л) або х 30% (при крововтраті > 1 л), де В - вага серветок, 15% і 30%- величина помилки на навколоплідні води, розчини тощо ?
 Акушерські кровотечі: визначення об'єму крововтрати Шоковий індекс Альговера ШІ = ЧСС/АТс Індекс Альговера Об'єм крововтрати 0, 8 і менше 10% 0, 9 -1, 2 20% 1, 3 -1, 4 30% 1, 5 і більше 40% ?
Акушерські кровотечі: визначення об'єму крововтрати Шоковий індекс Альговера ШІ = ЧСС/АТс Індекс Альговера Об'єм крововтрати 0, 8 і менше 10% 0, 9 -1, 2 20% 1, 3 -1, 4 30% 1, 5 і більше 40% ?
 Акушерські кровотечі: визначення об'єму крововтрати Гематокритний метод Мооrе КВ = М 75 х (Htвих- Htф)/ Htвих, де КВ - крововтрата (мл); М - маса тіла вагітної (кг); Htвих - вихідний гематокрит хворої (л/л); Htф - фактичний гематокрит хворої (л/л). ?
Акушерські кровотечі: визначення об'єму крововтрати Гематокритний метод Мооrе КВ = М 75 х (Htвих- Htф)/ Htвих, де КВ - крововтрата (мл); М - маса тіла вагітної (кг); Htвих - вихідний гематокрит хворої (л/л); Htф - фактичний гематокрит хворої (л/л). ?
 Акушерські кровотечі: геморагічний шоккласифікація (Чепкий Л. П. та співавт. , 2003) Ступінь Стадія шоку тяжкості шоку % ОЦК % маси тіла 1 15 – 20 0, 8 – 1, 2 21 - 30 1, 3 – 1, 8 31 – 40 1, 9 – 2, 4 > 40 > 2, 4 2 3 4 компенсований субкомпенсований декомпенсований необоротний
Акушерські кровотечі: геморагічний шоккласифікація (Чепкий Л. П. та співавт. , 2003) Ступінь Стадія шоку тяжкості шоку % ОЦК % маси тіла 1 15 – 20 0, 8 – 1, 2 21 - 30 1, 3 – 1, 8 31 – 40 1, 9 – 2, 4 > 40 > 2, 4 2 3 4 компенсований субкомпенсований декомпенсований необоротний
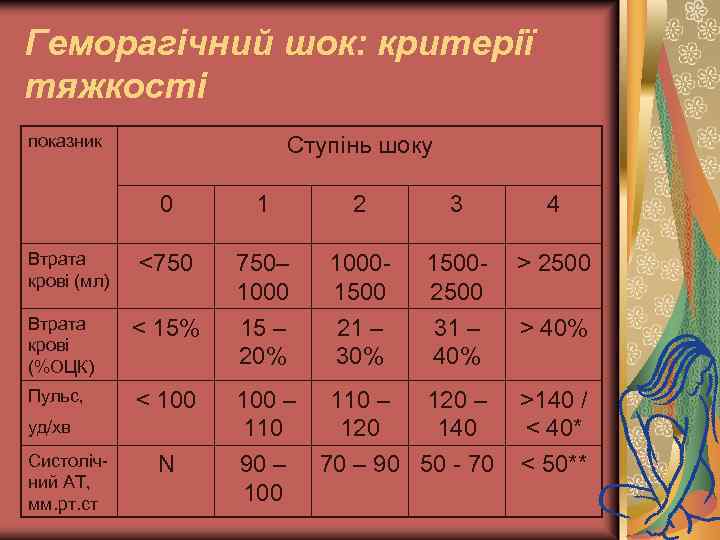 Геморагічний шок: критерії тяжкості показник Ступінь шоку 0 1 2 3 4 <750 750– 10001500 15002500 > 2500 Втрата крові (%ОЦК) < 15% 15 – 20% 21 – 30% 31 – 40% > 40% Пульс, < 100 – 110 – 120 – 140 >140 / < 40* N 90 – 100 Втрата крові (мл) уд/хв Систолічний АТ, мм. рт. ст 70 – 90 50 - 70 < 50**
Геморагічний шок: критерії тяжкості показник Ступінь шоку 0 1 2 3 4 <750 750– 10001500 15002500 > 2500 Втрата крові (%ОЦК) < 15% 15 – 20% 21 – 30% 31 – 40% > 40% Пульс, < 100 – 110 – 120 – 140 >140 / < 40* N 90 – 100 Втрата крові (мл) уд/хв Систолічний АТ, мм. рт. ст 70 – 90 50 - 70 < 50**
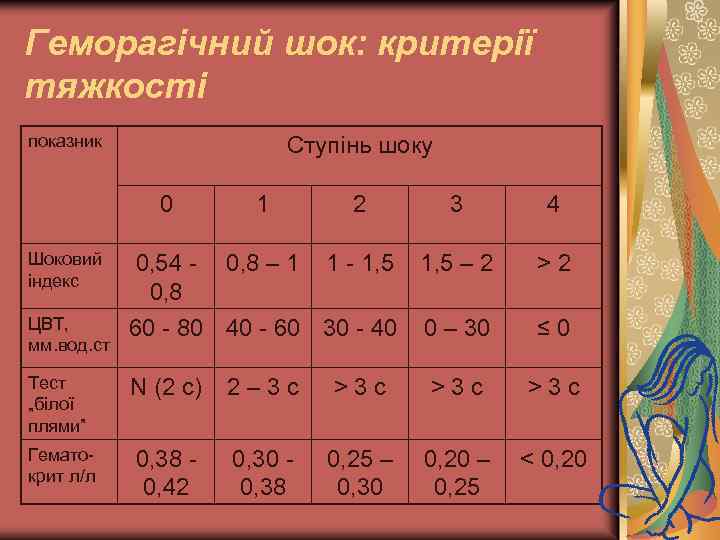 Геморагічний шок: критерії тяжкості показник Ступінь шоку 0 1 2 3 4 0, 54 0, 8 – 1 1 - 1, 5 – 2 > 2 ЦВТ, мм. вод. ст 60 - 80 40 - 60 30 - 40 0 – 30 ≤ 0 Тест „білої плями” N (2 с) 2 – 3 с > 3 c Гематокрит л/л 0, 38 0, 42 0, 30 - 0, 38 0, 25 – 0, 20 – < 0, 20 0, 30 0, 25 Шоковий індекс
Геморагічний шок: критерії тяжкості показник Ступінь шоку 0 1 2 3 4 0, 54 0, 8 – 1 1 - 1, 5 – 2 > 2 ЦВТ, мм. вод. ст 60 - 80 40 - 60 30 - 40 0 – 30 ≤ 0 Тест „білої плями” N (2 с) 2 – 3 с > 3 c Гематокрит л/л 0, 38 0, 42 0, 30 - 0, 38 0, 25 – 0, 20 – < 0, 20 0, 30 0, 25 Шоковий індекс
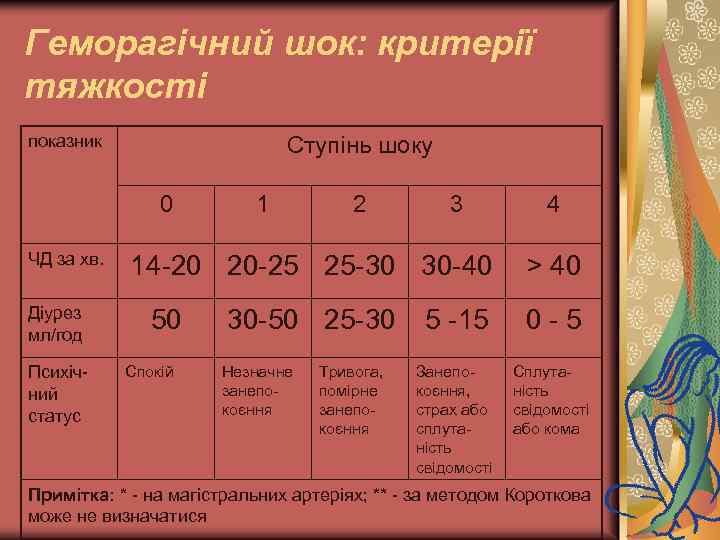 Геморагічний шок: критерії тяжкості показник Ступінь шоку 0 ЧД за хв. Діурез мл/год Психічний статус 1 2 3 14 -20 20 -25 25 -30 30 -40 50 Спокій 30 -50 25 -30 Незначне занепокоєння Тривога, помірне занепокоєння 4 > 40 5 -15 0 - 5 Занепокоєння, страх або сплутаність свідомості Сплутаність свідомості або кома Примітка: * - на магістральних артеріях; ** - за методом Короткова може не визначатися
Геморагічний шок: критерії тяжкості показник Ступінь шоку 0 ЧД за хв. Діурез мл/год Психічний статус 1 2 3 14 -20 20 -25 25 -30 30 -40 50 Спокій 30 -50 25 -30 Незначне занепокоєння Тривога, помірне занепокоєння 4 > 40 5 -15 0 - 5 Занепокоєння, страх або сплутаність свідомості Сплутаність свідомості або кома Примітка: * - на магістральних артеріях; ** - за методом Короткова може не визначатися
 Акушерські кровотечі: геморагічний шок Артеріальна гіпотензія вважається пізнім та ненадійним клінічним симптомом акушерського геморагічного шоку. АТ може залишатися стабільним до тих пір, доки об’єм крововтрати не досягне 30%. Рано приєднується олігоурія.
Акушерські кровотечі: геморагічний шок Артеріальна гіпотензія вважається пізнім та ненадійним клінічним симптомом акушерського геморагічного шоку. АТ може залишатися стабільним до тих пір, доки об’єм крововтрати не досягне 30%. Рано приєднується олігоурія.
 Акушерські кровотечі: принципи допомоги Негайна зупинка кровотечі консервативними або хірургічними методами, в залежності від причини розвитку кровотечі. Відновлення ОЦК. Забезпечення адекватного газообміну. Лікування органної дисфункції та профілактика поліорганної недостатності. Корекція метаболічних порушень.
Акушерські кровотечі: принципи допомоги Негайна зупинка кровотечі консервативними або хірургічними методами, в залежності від причини розвитку кровотечі. Відновлення ОЦК. Забезпечення адекватного газообміну. Лікування органної дисфункції та профілактика поліорганної недостатності. Корекція метаболічних порушень.
 Геморагічний шок: алгоритм допомоги Оцінити життєво важливі функції організму. Для підвищення венозного оберту до серця надати положення Тренделенбурга. Для запобігання розвитку аортокавального синдрому повернути жінку на лівий бік.
Геморагічний шок: алгоритм допомоги Оцінити життєво важливі функції організму. Для підвищення венозного оберту до серця надати положення Тренделенбурга. Для запобігання розвитку аортокавального синдрому повернути жінку на лівий бік.
 Геморагічний шок: алгоритм допомоги Катетеризація 1 - 2 периферичних вен (шок 3 -4 ст. – катетеризація 3 -х вен, одна з яких – центральна). Набрати 10 мл крові для визначення групової та резус належності, перехресної сумісності, вмісту гемоглобіну та гематокриту, виконати тест Лі-Уайта до початку інфузії
Геморагічний шок: алгоритм допомоги Катетеризація 1 - 2 периферичних вен (шок 3 -4 ст. – катетеризація 3 -х вен, одна з яких – центральна). Набрати 10 мл крові для визначення групової та резус належності, перехресної сумісності, вмісту гемоглобіну та гематокриту, виконати тест Лі-Уайта до початку інфузії
 Геморагічний шок: алгоритм допомоги Інгаляція 100% кисню зі швидкістю 6 - 8 л/хв. через носо-лицеву маску або носову канюлю. Струминна внутрішньовенна інфузія кристалоїдів (0, 9% розчин хлориду натрію, розчин Рингера, інші) та колоїдів (гелофузин).
Геморагічний шок: алгоритм допомоги Інгаляція 100% кисню зі швидкістю 6 - 8 л/хв. через носо-лицеву маску або носову канюлю. Струминна внутрішньовенна інфузія кристалоїдів (0, 9% розчин хлориду натрію, розчин Рингера, інші) та колоїдів (гелофузин).
 Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати Об’єм крововтрати 1 - 1, 5% від маси тіла (500 -1, 0 л; дефіцит ОЦК 1020%): Об’єм трансфузії до 2, 5 л: Рингерлактат 10 -15 мл/кг + Гелофузин 10 мл/кг; Об’єм крововтрати 1, 5 -2% від маси тіла (1 -1, 5 л; дефіцит ОЦК 20 -30%): Об’єм трансфузії до 3, 0 л: Рингер-лактат 10 мл/кг + Гелофузин 10 мл/кг + СЗП 5 -10 мл/кг + Ер М 5 мл/кг;
Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати Об’єм крововтрати 1 - 1, 5% від маси тіла (500 -1, 0 л; дефіцит ОЦК 1020%): Об’єм трансфузії до 2, 5 л: Рингерлактат 10 -15 мл/кг + Гелофузин 10 мл/кг; Об’єм крововтрати 1, 5 -2% від маси тіла (1 -1, 5 л; дефіцит ОЦК 20 -30%): Об’єм трансфузії до 3, 0 л: Рингер-лактат 10 мл/кг + Гелофузин 10 мл/кг + СЗП 5 -10 мл/кг + Ер М 5 мл/кг;
 Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати Об’єм крововтрати 2 -2, 5% від маси тіла (1, 52 л; дефіцит ОЦК 30 -40%): Об’єм трансфузії до 4 л: Рингер-лактат 7 мл/кг + Гелофузин 7 мл/кг + СЗП 10 -15 мл/кг + 10 -20% Альбумін 200 мл + Ер М 10 -20 мл/кг. Об’єм крововтрати 2, 5 -3, 6% від маси тіла (2, 5 -3, 0 л; дефіцит ОЦК 40 -70%): Об’єм трансфузії до 5 л: Рингер-лактат 7 мл/кг + Гелофузин 10 -15 мл/кг + СЗП 15 -20 мл/кг + Ер М 30 мл/кг + 10 -20% Альбумін 200 мл.
Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати Об’єм крововтрати 2 -2, 5% від маси тіла (1, 52 л; дефіцит ОЦК 30 -40%): Об’єм трансфузії до 4 л: Рингер-лактат 7 мл/кг + Гелофузин 7 мл/кг + СЗП 10 -15 мл/кг + 10 -20% Альбумін 200 мл + Ер М 10 -20 мл/кг. Об’єм крововтрати 2, 5 -3, 6% від маси тіла (2, 5 -3, 0 л; дефіцит ОЦК 40 -70%): Об’єм трансфузії до 5 л: Рингер-лактат 7 мл/кг + Гелофузин 10 -15 мл/кг + СЗП 15 -20 мл/кг + Ер М 30 мл/кг + 10 -20% Альбумін 200 мл.
 Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати Об’єм крововтрати > 3, 6% від маси тіла (> 3, 0 л; дефіцит ОЦК 70%): Об’єм трансфузії > 6 л: Рингер-лактат до 10 мл/кг+ Гелофузин 20 мл/кг + СЗП > 20 мл/кг+ Ер М > 30 мл/кг + 10 -20% Альбумін > 200 мл+ Тромбоконцентрат 4 -10 ОД. Шок 2 – 3 ст. : темп інфузії 200 – 300 мл/хв. Після стабілізації АТ - 2 літри розчинів за годину.
Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати Об’єм крововтрати > 3, 6% від маси тіла (> 3, 0 л; дефіцит ОЦК 70%): Об’єм трансфузії > 6 л: Рингер-лактат до 10 мл/кг+ Гелофузин 20 мл/кг + СЗП > 20 мл/кг+ Ер М > 30 мл/кг + 10 -20% Альбумін > 200 мл+ Тромбоконцентрат 4 -10 ОД. Шок 2 – 3 ст. : темп інфузії 200 – 300 мл/хв. Після стабілізації АТ - 2 літри розчинів за годину.
 Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати Лікування геморагічного шоку є більш ефективним, за умови початку інфузійної терапії, що розпочата якомога раніше, не пізніше 30 хв. від розвитку перших проявів шоку. При крововтраті більше 2 – 2, 5% від маси тіла до терапії бажано підключити штучний переносник кисню - перфторан у дозі 1, 5 -5 мл/кг.
Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати Лікування геморагічного шоку є більш ефективним, за умови початку інфузійної терапії, що розпочата якомога раніше, не пізніше 30 хв. від розвитку перших проявів шоку. При крововтраті більше 2 – 2, 5% від маси тіла до терапії бажано підключити штучний переносник кисню - перфторан у дозі 1, 5 -5 мл/кг.
 Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати За умови крововтрати не більше 20% ОЦК, можливо введення одних кристалоїдів в обсязі у 2 - 3 рази більше, ніж об'єм крововтрати Показання до гемотрасфузії визначають індивідуально у кожному окремому випадку.
Інфузійна терапії (компонентність, темп, об’єм) визначається ступенем шоку та величиною крововтрати За умови крововтрати не більше 20% ОЦК, можливо введення одних кристалоїдів в обсязі у 2 - 3 рази більше, ніж об'єм крововтрати Показання до гемотрасфузії визначають індивідуально у кожному окремому випадку.
 Геморагічний шок: алгоритм допомоги Зупинити кровотечу. Зігріти жінку, усі розчини підігріти до 36 о (профілактика зменшення кровопостачання у життєво важливих органах). Катетеризувати сечовий міхур. Продовжити інгаляцію 100% кисню зі швидкістю 6 – 8 л/хв. , за необхідності – ШВЛ. Корекція ацидозу при р. Н крові < 7, 1
Геморагічний шок: алгоритм допомоги Зупинити кровотечу. Зігріти жінку, усі розчини підігріти до 36 о (профілактика зменшення кровопостачання у життєво важливих органах). Катетеризувати сечовий міхур. Продовжити інгаляцію 100% кисню зі швидкістю 6 – 8 л/хв. , за необхідності – ШВЛ. Корекція ацидозу при р. Н крові < 7, 1
 Геморагічний шок: алгоритм допомоги Моніторне спостереження: ь визначення АТ; ь ЧСС, пульсоксиметрія, ь ЕКГ, термометрія, ь контроль погодинного діурезу. За умови розвитку шоку 3 – 4 ст. – контроль ЦВТ.
Геморагічний шок: алгоритм допомоги Моніторне спостереження: ь визначення АТ; ь ЧСС, пульсоксиметрія, ь ЕКГ, термометрія, ь контроль погодинного діурезу. За умови розвитку шоку 3 – 4 ст. – контроль ЦВТ.
 Геморагічний шок: алгоритм допомоги У разі наростання серцевої недостатності: (ЦВТ більше 140 мм. вод. ст. , поява ознак інтерстиціального набряку легень) темп інфузії зменшити і почати введення симпатоміметиків (дофамін – 5 – 20 мкг/кг/хв. , добутамін - 5 – 40 мкг/кг/хв. )
Геморагічний шок: алгоритм допомоги У разі наростання серцевої недостатності: (ЦВТ більше 140 мм. вод. ст. , поява ознак інтерстиціального набряку легень) темп інфузії зменшити і почати введення симпатоміметиків (дофамін – 5 – 20 мкг/кг/хв. , добутамін - 5 – 40 мкг/кг/хв. )
 ДВЗ синдром – це… патологічний синдром : v активація судинно-тромбоцитарного або коагуляційного гемостазу; v згортання крові у мікроциркуляторному руслі; v блокада русла фібрином та клітинними агрегатами; v втрата кров'ю здатності до згортання; v профузна кровотеча та розвиток синдрому поліорганної недостатності.
ДВЗ синдром – це… патологічний синдром : v активація судинно-тромбоцитарного або коагуляційного гемостазу; v згортання крові у мікроциркуляторному руслі; v блокада русла фібрином та клітинними агрегатами; v втрата кров'ю здатності до згортання; v профузна кровотеча та розвиток синдрому поліорганної недостатності.
 ДВЗ синдром: класифікація За клінічніми стадіями перебігу: І - гіперкоагуляція; ІІ - гіпокоагуляція без генералізованої активації фібринолізу; ІІІ - гіпокоагуляція з генералізованою активацією фібринолізу; ІV - повне незгортання крові.
ДВЗ синдром: класифікація За клінічніми стадіями перебігу: І - гіперкоагуляція; ІІ - гіпокоагуляція без генералізованої активації фібринолізу; ІІІ - гіпокоагуляція з генералізованою активацією фібринолізу; ІV - повне незгортання крові.
 І стадія ДВЗС - гіперкоагуляція Кров із матки згортається на 3 -й хв. і швидше; Згортання венозної крові нормальне; ГРДС I - ІI стадії; Хронометрична гіперкоагуляція; Гіперагрегація тромбоцитів; Час згортання крові за Лі-Уайтом < 5 хв; АЧТЧ < 30 с; число тромбоцитів 175 – 425 х 109/л; протромбіновий час < 10 с; тромбіновий час < 24 с; фібриноген > 5 г/л.
І стадія ДВЗС - гіперкоагуляція Кров із матки згортається на 3 -й хв. і швидше; Згортання венозної крові нормальне; ГРДС I - ІI стадії; Хронометрична гіперкоагуляція; Гіперагрегація тромбоцитів; Час згортання крові за Лі-Уайтом < 5 хв; АЧТЧ < 30 с; число тромбоцитів 175 – 425 х 109/л; протромбіновий час < 10 с; тромбіновий час < 24 с; фібриноген > 5 г/л.
 ІІ стадія ДВЗС – гіпокоагуляція без генералізованої активації фібринолізу Кров із матки згортається більше ніж за 10 хв. ; Петехіальний тип кровоточивості; Хронометрична гіперкоагуляція, згусток крихкий; ГРДС II – ІV стадія; Час згортання крові за Лі -Уайтом 5 -10 хв; АЧТЧ < 30 с; число тромбоцитів 100 – 150 х 109/л; протромбіновий час 12 -15 с; тромбіновий час > 60 с; фібриноген 1, 53, 0 г/л.
ІІ стадія ДВЗС – гіпокоагуляція без генералізованої активації фібринолізу Кров із матки згортається більше ніж за 10 хв. ; Петехіальний тип кровоточивості; Хронометрична гіперкоагуляція, згусток крихкий; ГРДС II – ІV стадія; Час згортання крові за Лі -Уайтом 5 -10 хв; АЧТЧ < 30 с; число тромбоцитів 100 – 150 х 109/л; протромбіновий час 12 -15 с; тромбіновий час > 60 с; фібриноген 1, 53, 0 г/л.
 ІІІ стадія ДВЗС – з генералізованою активацією фібринолізу Кров із матки не згортається; Кров із вени згортається досить повільно, згусток швидко лізується; Змішаний тип кровоточивості; Хронометрична гіпокоагуляція; ГРДС II – ІV стадія; Час згортання крові за Лі-Уайтом > 12 хв; АЧТЧ 60 -80 с; число тромбоцитів 50 – 100 х 109/л; протромбіновий час 15 -18 с; тромбіновий час >100 с; фібриноген 0, 51, 5 г/л; спонтанний лізис згустку швидкий.
ІІІ стадія ДВЗС – з генералізованою активацією фібринолізу Кров із матки не згортається; Кров із вени згортається досить повільно, згусток швидко лізується; Змішаний тип кровоточивості; Хронометрична гіпокоагуляція; ГРДС II – ІV стадія; Час згортання крові за Лі-Уайтом > 12 хв; АЧТЧ 60 -80 с; число тромбоцитів 50 – 100 х 109/л; протромбіновий час 15 -18 с; тромбіновий час >100 с; фібриноген 0, 51, 5 г/л; спонтанний лізис згустку швидкий.
 ІV стадія ДВЗС – повне незгортання крові Тотальна геморагія; Кров із матки та вени не згортається; Відсутність потенціальної гіперкоагуляції; Виражена хронометрична гіпокоагуляція; ГРДС III – IV стадія; Час згортання крові за Лі-Уайтом > 60 хв; АЧТЧ > 80 с; число тромбоцитів < 50 х 109/л; протромбіновий час > 18 с; тромбіновий час >180 с; фібриноген не визначається; спонтанний лізис згустку – згусток не утворюється.
ІV стадія ДВЗС – повне незгортання крові Тотальна геморагія; Кров із матки та вени не згортається; Відсутність потенціальної гіперкоагуляції; Виражена хронометрична гіпокоагуляція; ГРДС III – IV стадія; Час згортання крові за Лі-Уайтом > 60 хв; АЧТЧ > 80 с; число тромбоцитів < 50 х 109/л; протромбіновий час > 18 с; тромбіновий час >180 с; фібриноген не визначається; спонтанний лізис згустку – згусток не утворюється.
 ДВЗ-синдром: лікування Внутрішньовенне струминне введення 700 – 1000 мл підігрітої до 37° С свіжозамороженої плазми, яка містить антитромбін ІІІ.
ДВЗ-синдром: лікування Внутрішньовенне струминне введення 700 – 1000 мл підігрітої до 37° С свіжозамороженої плазми, яка містить антитромбін ІІІ.
 ДВЗ-синдром: лікування З ІІ стадії - введення інгібіторів протеолізу: контрикал 20000 – 60000 ОД / 60000 - 100000 ОД / 100000 – 300000 ОД (в/в краплинно за 1 -2 години)
ДВЗ-синдром: лікування З ІІ стадії - введення інгібіторів протеолізу: контрикал 20000 – 60000 ОД / 60000 - 100000 ОД / 100000 – 300000 ОД (в/в краплинно за 1 -2 години)
 ДВЗ-синдром: лікування Відновлення факторів згортання крові - кріопреципітат плазми (200 Од – ІІ стадія, 400 Од – ІІІ стадія, 600 Од – ІV стадія). В/в введення чоловічого рекомбінантного VIIа фактора (новосевен) – 60 – 90 мкг/кг (1 – 2 дози). Тромбоконцентрат – при зниженні тромбоцитів < 50*10 9/л (доза індивідуальна). Лікування синдрому поліорганної недостатності.
ДВЗ-синдром: лікування Відновлення факторів згортання крові - кріопреципітат плазми (200 Од – ІІ стадія, 400 Од – ІІІ стадія, 600 Од – ІV стадія). В/в введення чоловічого рекомбінантного VIIа фактора (новосевен) – 60 – 90 мкг/кг (1 – 2 дози). Тромбоконцентрат – при зниженні тромбоцитів < 50*10 9/л (доза індивідуальна). Лікування синдрому поліорганної недостатності.
 ДЯКУЮ ЗА УВАГУ
ДЯКУЮ ЗА УВАГУ


