Актуальные проблемы детской эндокринологии.ppt
- Количество слайдов: 58

Актуальные проблемы детской эндокринологии ГОУВПО Первый МГМУ им. И. М. Сеченова Кафедра детских болезней Доцент Шпитонкова О. В.

План лекции Заболевания щитовидной железы Сахарный диабет I типа Метаболический синдром у детей Сахарный диабет II типа Полигландулярный аутоиммунный синдром • Заболевания надпочечников • • •

Наиболее распространенные эндокринные нарушения у детей • Патология щитовидной железы (гипотиреоз, гиперфункция щитовидной железы, тиреотоксический криз) • Сахарный диабет I типа (диабетическая кетоацидотическая кома) • Метаболический с-м, ожирение, СД II типа • Патология надпочечников (врожденная дисфункция коры надпочечников, острая надпочечниковая недостаточность)

Гипотиреоз – клинический с-м, вызванный длительным и стойким недостатком гормонов щитовидной железы или ↓ их биологического эффекта на тканевом уровне • Первичный (тиреогенный) • Вторичный (гипофизарный) • Третичный (гипоталамический) • Тканевой (периферический)

Первичный гипотиреоз • По степени тяжести выделяют: 1. Латентный (субклинический) гипотиреоз ↑ уровень ТТГ при нормальном уровне Т 4 2. Манифестный гипотиреоз ↑ уровень ТТГ при ↓ уровне Т 4 А. Компенсированный В. Декомпенсированный 3. Тяжелый гипотирероз (наличие осложненийкретинизм, СН, выпот в серозные полости)

Эндемический зоб • Встречается в местах с недостатком йода в воде и пище • Потребность в йоде составляет 120— 300 мкг/сут • В норме экскреция йода с мочой равна 100— 200 мкг/сут • При дефиците йода щитовидная железа секретирует преимущественно T 3, для синтеза T 3 требуется меньше йода, чем для синтеза T 4. • Снижение уровня T 4 стимулирует секрецию ТТГ, что приводит к образованию зоба. • При потреблении йода < 100 мкг/сут возникает зоб

Диагностика эндемического зоба • Уровень T 4 слегка ↓ • Уровень T 3 нормальный или слегка ↑ • Уровень ТТГ↑ (при этом клинические признаки дисфункции щитовидной железы отсутствуют (эутиреоз) • Суточная экскреция йода с мочой менее 50 мкг в расчете на 1 г креатинина подтверждает диагноз эндемического зоба. • экскреция йода 25— 50 мкг/сут – умеренный дефицит йода • экскреция йода < 25 мкг/сут —тяжелый дефицит йода Добавление йода к пищевым продуктам позволило полностью ликвидировать эндемию зоба во многих районах. • Профилактика эндемического зоба у детей – обеспечение суточной потребности в йоде – 100 – 150 мг (Йодомарин)

Врожденный гипотиреоз • Врожденный гипотиреоз в 70 -85% случаев первичный • Частота 1: 4000 новорожденных • Причины: 1. Дисгенезия щитовидной железы (агенезия, гипоплазия, дистопия) 2. Дисгормоногенез (дефект рецепторов ТТГ, транспорта йодидов, пероксидазной системы, синтеза тиреоглобулина)

Транзиторный гипотиреоз новорожденных • Выделяют отдельно • Причины: 1. Прием беременной тиреостатических препаратов 2. Материнские антитела к щитовидной железе 3. Недоношенные и незрелые дети из районов, эндемичных по дефициту йода

Клинические признаки врожденного гипотиреоза Манифестирует в 10 -15%случаев Переношенная беременость > 40 недель Признаки незрелости при нормальном сроке Большая масса при рождении Отечное лицо, губы, веки, большой язык Плотные отеки в виде «подушечек» на тыле кистей и стоп • Низкий, грубый голос при плаче • Позднее отхождение мекония • Затянувшаяся желтуха • • •
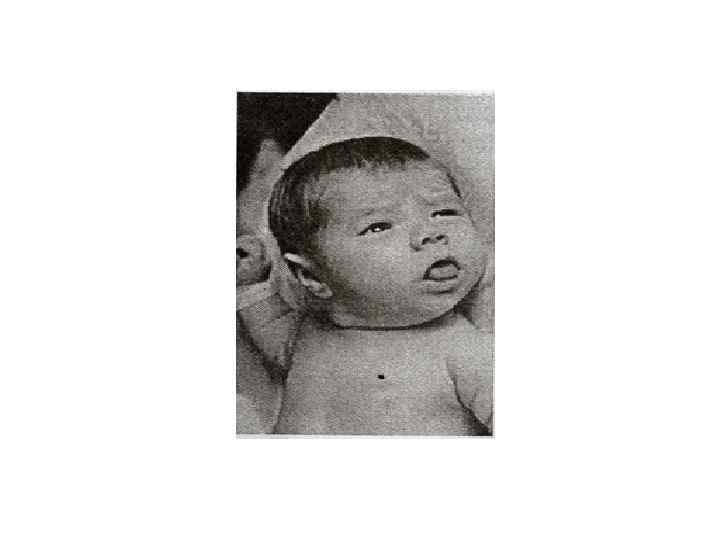

• • • Признаки врожденного гипотиреоза на 3 -4 месяце жизни Сниженный аппетит Плохая прибавка в массе Сухость, бледность, шелушение кожи Ломкие, сухие, тусклые волосы Метеоризм, запоры Гипотермия (холодные конечности) Мышечная гипотония Задержка психомоторного развития к 5 -6 мес Необратимая умственная отсталость!!!

Неонатальный скрининг Стоимость скрининга : стоимость лечения = 1 : 4 Скрининг – исследование крови (из пятки) на ТТГ у доношенных - не ранее 4 -5 дня жизни ! у недоношенных – 7 -14 сутки 6 -8 капель крови на фильтровальную бумагу Результаты: Уровень ТТГ < 20 мк. ЕД/мл – норма Уровень ТТГ > 50 мк. ЕД/мл – подозрение на ГТ Уровень ТТГ > 100 мк. ЕД/мл – гипотиреоз Сомнительные результаты проверяют повторно!

• • Лечение врожденного гипотиреоза При уровне ТТГ >50 мк. ЕД/мл – L-тироксин назначают сразу, отменяют при повторных нормальных результатах Повторные результаты – через 2 недели и 1 -1. 5 мес после начала терапии (позволяют дифференцировать транзиторный гипотиреоз) В 1 год – отменяют L-тирокскин на 2 нед и исследуют уровни ТТГ и Т 4, при нормальном уровне лечение прекращают L-тироксин – 150 -200 мкг/м² новорожденным 100 -150 мкг/ м² старше года

Хронический лимфоцитарный тиреоидит (тиреоидит Хашимото) • Аутоиммунный тиреоидит — основная причина диффузного нетоксического зоба. • щитовидная железа равномерно увеличена и имеет твердоэластичную консистенцию • гипо- или эутиреоз • При хроническом лимфоцитарном тиреоидите обычно наблюдается гипотиреоз, который нередко проходит самостоятельно в течение 6— 12 месяцев. • Исключают другие аутоиммунные заболевания (СКВ, аутоиммунные полигландулярные с-мы I и II)

Лабораторная диагностика гипотиреоза • Уровень Т 4↓, уровень ТТГ ↑ • Одновременное снижение уровня Т 4 и ТТГ наблюдается при поражении гипофиза (вторичный гипотиреоз) и при эутиреозе • ↑ уровень АТ к тиреоидной пероксидазе (ТПО) • ↑ уровень АТ к тиреоглобулину • ↑ микросомальному АГ • Гиперлипопротеидемия • Гиперхолестеринемия • Нормоцитарная (чаще) или макроцитарная анемия • ЭКГ: синусовая брадикардия, снижение амплитуды зубцов, пологий зубец Т

Инструментальные исследования • УЗИ щитовидной железы Отклонения выявляются у 100% больных хроническим лимфоцитарным тиреоидитом ( антитиреоидные АТ выявляются у 50% больных) • Аспирационная биопсия щитовидной железы подтверждает диагноз хронического лимфоцитарного тиреоидита • Сцинтиграфия щитовидной железы распределение изотопа неравномерное (мозаичное)

Лечение • • Левотироксин (L-тироксин) внутрь детям в возрасте от 1 до 12 лет — 3— 4 мкг/кг/сут; подросткам — 1— 2 мкг/кг/сут). Лечение продолжают до завершения роста; затем левотироксин временно отменяют, чтобы проверить, не нормализовалась ли функция щитовидной железы

Диффузный токсический зоб • Этиология – неизвестна • Триггерные факторы – инфекции, стрессы • Частота – девочки 3: 100. 000 мальчики 0. 48: 100. 000 (Дания) • Пик заболеваемости – 10 – 14 лет • Ассоциация с HLA DR 3, DR 1, В 8 • Патогенез – гиперпродукция антител к рецепторам ТТГ, АТ имитируют активность ТТГ→гипертрофия ЩЖ → ↑ Т 4 и ↑Т 3

• • Клинические признаки гипертиреоза Увеличение щитовидной железы Повышенный аппетит – «волчий аппетит» Похудание Изменения поведения (эмоциональная лабильность, раздражительность, плаксивость) Бессонница, повышенная утомляемость Плохая концентрация внимания Ухудшение почерка, успеваемости Сходные черты с с-мом дефицита внимания !

• • • Клинические признаки гипертиреоза Тахикардия, сердцебиение Непереносимость жары Мелкий тремор пальцев рук Разжиженный частый стул Никтурия, частые мочеиспускания (токсическое действие ТТГ, Ca++ - урия) Снижение костной плотности Кожа сухая, блестящая, иногда кожный зуд Повышенная потливость Нарушения цикла у девочек, гинекомастия у мальчиков Экзофтальм у детей бывает редко!!!

Офтальмопатия • Офтальмопатия - аутоиммунно опосредованное воспаление ретроорбитальной зоны • расширение глазных щелей (симптом Дальримпля) • редкое мигание (симптом Штельвага) • нарушение конвергенции (симптом Мёбиуса) • отставание движения верхнего века при взгляде книзу (симптом Грефе) • усиление пигментации век (симптом Еллинека) • отечность век (симптом Зингера) • тремор век (симптом Розенбаха) и др.

Тиреотоксический криз (ТК) • ТК- жизнеугрожающее состояние, связанное с гиперпродукцией тиреоидных гормонов у больных с тиреотоксикозом • ТК развивается у 1 -2% новорожденных от матерей с тиреотоксикозом • В старшем возрасте ТК возникает у девочек в 3 -5 раз чаще, чем у мальчиков • Летальность - 90% у лиц с не леченным тиреотоксикозом • При раннем лечении – 20%

Тиреотоксический криз Общие симптомы • Гипертермия • Профузный пот Сердечно-сосудистая система • Повышение АД (↑↑выброс катехоламинов) • Тахикардия непропорциональная Т → • ↑ сердечного выброса → • Жизнеугрожающие аритмии (наджелудочковая тахикардия) → трепетание, фибрилляция предсердий → острая сердечная недостаточность

Тиреотоксический криз ЦНС • Беспокойство → о. психоз • Гиперрефлексия, транзиторные пирамидные нарушения • Тремор, судороги • Кома ЖКТ • Тошнота, рвота • Нелокализованные боли в животе • Диарея

Лечение гипертиреоза • Блокаторы синтеза T 4 и T 3: тионамиды • Блокаторы секреции T 4 и T 3: йодиды, лития карбонат (у детей – практически не применяют) • Блокаторы периф. превращения T 4 в T 3: пропилтиоурацил, дексаметазон, пропранолол • β-адреноблокаторы - не подавляют синтез и секрецию T 4 и T 3, пропранолол ≈ на 30% снижает периферическое превращение T 4 в T 3, устраняют с-мы гиперактивности симпатической нервной системы

САХАРНЫЙ ДИАБЕТ • СД 1 типа - органоспецифическое аутоиммунное заболевание, приводящее к деструкции инсулинпродуцирующих бета-клеток островков поджелудочной железы, проявляющееся абсолютным дефицитом инсулина. • В ряде случаев у пациентов с явным СД 1 типа отсутствуют маркеры аутоиммунного поражения бета-клеток (идиопатический сахарный диабет 1 типа).

Этиология СД I типа • Наследственность – HLA DQA и DQB • Триггеры – инфекции, стрессы • Сочетается с аутоиммунным тиреоидитом, болезнь Аддисона и неэндокринными заболеваниями (алопеция, витилиго, болезнь Крона, ревматические заболевания) • Появляются АТ к островкам поджелудочной железы • АТ к глутамат-декарбоксилазе (GAD 65) • АТ к тирозин-фосфатазе (IA-2 и IA-2 бета) • Обнаруживаются у 85 -90 % пациентов • Основное значение в деструкции бета-клеток придается факторам клеточного иммунитета • Манифестрирует при разрушении 80 -90% островкового аппарата поджелудочной железы
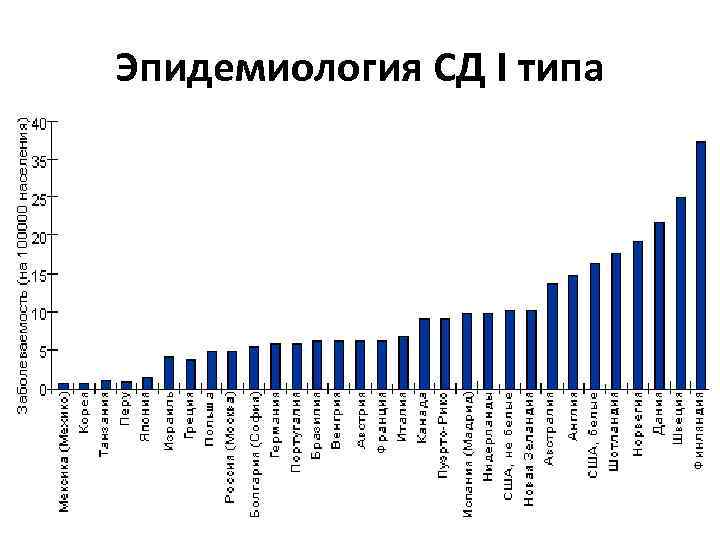
Эпидемиология СД I типа

Эпидемиология СД I типа Частота СД I типа в США – 2 млн детей С 2005 года – 1. 5 млн новых случаев < 20 лет СД I типа - 1 : 400 -600 детей В Скандинавии из общего числа лиц с СД – 20% детей с сахарным диабетом • В Азии – общая частота СД - < 1 % населения • Манифестирует чаще у детей старше 4 лет • Пик заболеваемости – 11 -13 лет • •
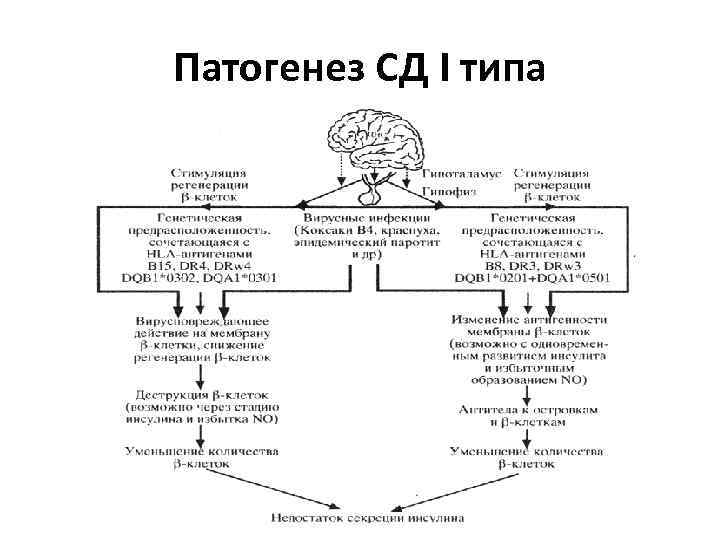
Патогенез СД I типа

Клинические проявления СД I типа • Полиурия и жажда (↑ глюкозы → ↑осмотитческий диурез→дегидратация) • Полифагия и потеря веса (обезвоживание, катаболическая направленность обмена) • Слабость (потеря мышечной массы, гипокалиемия, дегидратация) • Мышечные подергивания (электролитные нарушения) • Ночной энурез (полиурия, частый дебют у детей раннего возраста) • Нарушения зрения (гиперосмолярность хрусталика, стекловидного тела) • Тошнота, рвота, боли в животе – манифестация ДКА • Периферическая полинейропатия (по типу «перчаток» , «носок» )

Диагностика • Клинические симптомы!!! • Уровень глюкозы > 5. 6 ммоль/л • Повышение уровня глюкозы натощак (при неоднократном определении) > чем 6, 7 ммоль/л • Гликемия натощак менее 6, 7 ммоль/л, но высокая гликемия в течение суток, либо на фоне проведения глюкозотолерантного теста (более 11, 1 ммоль/л).

Диабетическая кетоацидотическая кома • • • Развивается постепенно (ребенок «загружается» ) Спутанность потеря сознания Многократная рвота Глубокое шумное дыхание типа Куссмаупя Резко выраженная сосудистая гипотензия Гипотония глазных яблок Симптомы дегидратации, олигурия, анурия Гипергликемия > 16, 55— 19, 42 ммоль/л (иногда 33, 3 — 55, 5 ммоль/л) Кетонемия, гипокалиемия, гипонатриемия Гиперлипидемия Повышение азоитистых шлаков Нейтрофильный лейкоцитоз

Некетонемические комы Гиперосмолярная некетонемическая диабетическая кома • Нет запаха ацетона • Выраженная гипергликемия — более 33, 3 ммоль/л • Нормальный уровень кетоновых тел • Гиперхлоремия, гипернатриемия, азотемия • ↑осмолярность крови (эффективная плазменная осмолярность выше 325 мосм/л) • ↑ гематокрита Лактацидотическая (молочнокислая) кома возникает обычно на фоне почечной недостаточности и гипоксии часто встречается у больных, получающих бигуаниды, в частности фенформин • высокое содержание молочной кислоты • повышение коэффициента лактат/пируват • ацидоз

• • • Лечение Диета N 9 Исключают «легкие» углеводы, можно «сложные» «Легкие» углеводы – сахар, мед, кондитерские изд. «Сложные» углеводы – крупы (гречневая, овсяная) Условная хлебная ед 1 (ХО) = 10 -12 г углеводов, которые содержатся в кусочке хлеба весом 20 - 25 г На 1 -2 ХО – 1 -2 Ед инсулина Желаемый уровень глюкозы - 3, 9— 7, 2 ммоль/л Только человеческие инсулины «Медовый месяц» диабета Комбинация инсулинов короткого и длительного действия Индивидуальный глюкометр

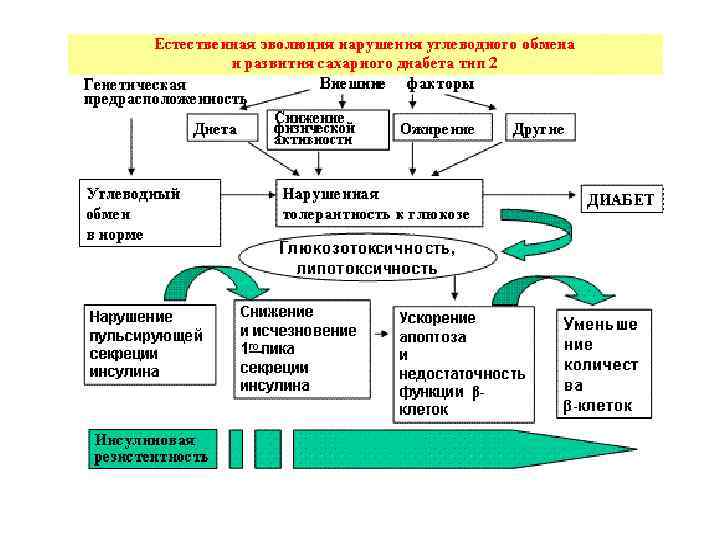
Метаболический синдром • Метаболический синдром – Комбинация метаболических нарушений, ассоциированных с инсулинрезистентностью • J. Vague, 1947 - два типа отложения жира – андроидный (или мужской) - сочетается с СД, ИБС – гиноидный (женский) • Mehnert A. , 1968 - синдром “изобилия” • Hanefeld М. , 1991 - метаболический синдром • Reaven G. , 1988 - синдром Х – гиперинсулинемия, нарушение толерантности к глюкозе, гипертриглицеридемия, низкий уровень ХЛ ЛВП и АГ • Kaplan J. , 1989 - “смертельный квартет”

Нарушение толерантности к глюкозе • Нормальная толерантность к глюкозе: гликемия натощак < 5, 6 ммоль/л между 30 -й в 90 -й мин теста < 11, 1 ммоль/л через 120 мин после приема глюкозы < 7, 8 ммоль/л • Нарушение толерантности к глюкозе: гликемия натощак > 6, 7 ммоль/л между 30 -й и 90 -й мин < 11, 1 ммоль/л через 2 ч 7, 8 - 11, 1 ммоль/л


Критерии метаболического синдрома для детей • Склонность к ожирению (вместо обхвата талии) – Склонность к ожирению = z-индекс >2. 0 для ИТМ • Ожирение средней степени = z-индекс 2. 0 -2. 5 • Ожирение выраженное = z-индекс > 2. 5 или • Избыточная масса тела – ИТМ > 95 перцентиля данного возраста • Риск развития избыточной массы тела – ИТМ между 85 и 95 перцентилями для данного возраста • Метаболические нарушения • триглицериды: > 95 перцентиля • ЛПВП: < 5 перцентиля • Нарушение толерантности к глюкозе • Инсулинрезистентность = [глюкоза натощак]x[инсулин в плазме натощак]/22. 5

Критерии метаболического синдрома для подростков 1. Гипертриглицеридемия более 1. 1 ммоль/л 2. Снижение уровня HDL менее 1. 3 ммоль/л для мальчиков 15 – 19 лет менее 1. 17 ммоль/л 3. Повышение уровня глюкозы натощак более 6. 1 ммоль/л 4. Центральный тип ожирения Окружность живота выше 75 центиля по возрасту и полу 5. Повышение артериального давления выше 90 -ого центиля по полу, возрасту и росту (de Ferranti et al. Circulation 2004; 110: 2494)
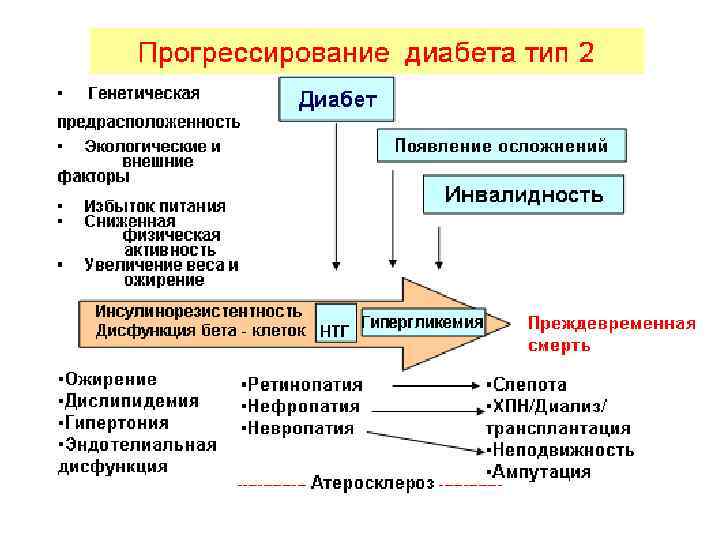

Распространенность диабета II типа в детском возрасте • 10 -кратное увеличение числа детей с диабетом II типа в Cincinnati за период 1982 -1994 – J. Ped. 128: 608 -615, 1996 • % детей с диабетом II типа увеличился с 9. 4% (1994) до 20% (1998) (Florida) – Pub. Health Rep. 117: 373 -379, 2002 • Нарушение толерантности к глюкозе у детей с избыточной массой тела – 16, 4% (Щербакова М. Ю. )

Распространенность диабета II типа в детском возрасте • Факторы риска: – Пол • Девочки в 1, 7 раз чаще мальчиков • Diabetes Care 22: 345 -354, 1999 – Семейный анамнез • 2/3 детей с нарушением толерантности к глюкозе имеют по крайней мере одного из родителей с нарушением толерантности к глюкозе/диабетом II типа • Diabetes Care 23: 381 -389, 2000 – Низкий вес при рождении – Избыточный вес в препубертате

Лечение и профилактика метаболического синдрома • Диета + физическая нагрузка • Коррекция дислипидемии – хофитол, бифиформ, дюфалак, Элькар, Кудесан, омега-3 -поли-ненасыщенные жирные кислоты, статины, фибраты (с 12 лет), секвестранты желчных кислот, никотиновая к-та, ингибиторы ЖКТ секреции (орлистат с 18 лет) • Коррекция инсулинорезистентности – сиофор, глюкофаж • Коррекция АД – ИАПФ, индапамид (Арифон), селективные β-блокаторы (небилет), антагонисты Ca++ (верапамил/нифедипин)

Надпочечниковая недостаточность • Первичная – периферическая - аутоиммунный адреналит - аутоиммуный полигландулярный с-м I типа - аутоиммуный полигландулярный с-м II типа • Вторичная – центральная (гипоталамус, гипофиз) - ятрогенная (длительный прием ГКС) - врожденный или приобретенный гипопитуитаризм (нечувствительность к АКТГ)

Аутоиммунный полигландулярный с-м АИПС I типа • • • Первая декада жизни Аутосомно-рецессивный Кандидоз слизистых Гипопаратиреоидизм Недост. надпочечников Недост. гонад Гипотиреоз Сахарный диабет I типа Витилиго Алопеция Пернициозная анемия Стеаторея АИПС II типа • • • Вторая – третья декада жизни Аутосомно-рецессивный Вариабельная пенетрантность Сахарный диабет I типа Аутоиммунный тиреоидит Недост. надпочечников

Клинические проявления хронической надпочечниковой недостаточности Утренняя слабость Тошнота Плохой аппетит Потеря в весе Повторяющиеся неясные боли в животе Гиперпигментация кожи – «грязные» коленки, локти, м/ф суставы • Гипотония • Потребность в соли • • •

Врожденная дисфункция коры надпочечников • • • Наследуется по аутосомно-рецессивному типу Проявляется в гомозиготном состоянии Распространенность 1: 4000 -5000 Гетерозиготное носительство — 1: 35 -40 человек Московский регистр - 5, 8 : 100 000 детского населения с классической формой 21 – гидроксилазной недостаточности 80, 3% - сольтеряющая форма 19, 7% - вирильная форма Д : М = 1: 0, 83 По России эпидемиологические данные о ВДКН (дефицит 21 гидроксилазы) отсутствуют В США заболеваемость 1 на 15 000 новорожденных Великобритания – смертность у детей с ВДКН в три раза выше

Патогенез ВДКН • Дефекты ферментов 21 -идроксилазы и 11 b-гидроксилазы → • Нарушение биосинтеза глюко- и минералокортикоидов → • ↑ АКТГ → кора надпочечников → • ↑ андрогенизация (вирилизация) организма тестостероном надпочечникового происхождения • Секреция тестостерона с первых месяцев внутриутробной жизни → развитие наружных половых органов по мужскому типу • Формирование внутренних половых органов не нарушается

Формы ВДКН • ВИРИЛЬНАЯ ФОРМА • Умеренный дефицит 21 -гидроксилазы • гетеросексуальный тип наружных половых органов у девочек • изосексуальный тип наружных половых органов у мальчиков • в периоде новорожденности диагноз вирильной формы ВДКН у мальчиков затруднен - нет явных нарушений в развитии наружных половых органов • Быстрый рост, маскулинизация, гирсутизм, ППР (у девочек по мужскому типу) • Раннее закрытие зон роста → низкорослость

СОЛЬТЕРЯЮЩАЯ ФОРМА ВДКН Полный дефицит фермента 21 -гидроксилазы Вирилизация + синдром потери соли Проявляется с первых недель жизни Рвота, расстройства стула Выраженная дегидратация ↓↓ АД Гиперпигментация кожи, реже - слизистых оболочек • Быстрая потеря массы тела • Аддисонический криз • Часто имитирует кишечный токсикоз, эксикоз • •

ГИПЕРТОНИЧЕСКАЯ ФОРМА ВДКН • • Дефект фермента 11 -Гидроксилазы Вирилизация + ↑ АД ↑ 11 -дезоксикортикостерона ↑минералокортикоидная активность ↑↑выделение с мочой 11 -дезоксикортизола ↑ в крови Na+ Cl. Корреляция между степенью вирилизации наружных половых органов и артериальной гипертензией

Диагностика и лечение ВДКН • Неонатальный скрининг с 2006 года исследование крови новорожденного на 2— 5 -й день жизни • При подтверждении заболевания пожизненная заместительная терапия глюкокортикоиды + минералкортикоиды • В случае рождения ребенка с интер- или гетеросексуальным строением наружных половых органов обязательным методом исследования становится определение полового хроматина и кариотипа

Острая надпочечниковая недостаточность Причины: • У новорожденных – сепсис, острая гипоския в родах, ВДКН, отмена топических стероидов (!) • У детей более старшего возраста – менигококцемия, септицемия, инфекции (гемофильная пал. , стафилококк, пневмококк) - травма (ушиб живота, поясницы), ожоги, АФС - аутоиммунный адреналит - туберкулез, азотемия - стресс при хр. надпочечниковой недостаточности - с-м отмены ГКС

Клинические с-мы ОНН любой этиологии 1. ССС (Коллапс! Тахи- брадикардия, нитевидный пульс) 2. Гастро-интестинальный с-м (Тошнота, рвота, метеоризм, нелокализованные боли в животе, диарея, геморрагический гастроэнтерит) 3. ЦНС (Гипер- или гипотермия, заторможенность, оглушенность, судороги, парестезии, кома) • СЛЕДУЕТ ПОМНИТЬ, ЧТО ДИАГНОЗ ОНКН – КЛИНИЧЕСКИЙ, И ЛЕЧЕНИЕ БОЛЬНОГО ДОЛЖНО БЫТЬ НАЧАТО ДО ПОЛУЧЕНИЯ РЕЗУЛЬТАТОВ БИОХИМИЧЕСКОГО ИССЛЕДОВАНИЯ!!!

Лечение острой надпочечниковой недостаточности • 1. Обеспечить постоянный доступ к венозному руслу и взять кровь на исследование: 17 -ОПГ (17 оксипрогестерон), исходного уровня кортизола, альдостерона, АКТГ, К, Nа, Сl, Са++, КОС, глюкозы. • 2. Начать инфузионную терапию глюкозо-солевым раствором (в 5 -10% раствор глюкозы в количестве 100 мл добавить 10, 010% раствора Nа. С 1). • 3. Ввести внутривенно дексаметазон (0, 2 мг/кг) или метилпреднизолон (1 мг/кг). • 4. Начать внутривенно заместительную терапию гидрокортизоном гемисукцинатом или сукцинатом (разовая доза -3 -5 мгкг в/в) (Медленно!!! 7 -10 мин – Может быть остановка сердца)
Актуальные проблемы детской эндокринологии.ppt