Лекция пнев 2.ppt
- Количество слайдов: 120

АКТУАЛЬНОСТЬ ■ высокая частота заболеваемости во всех возрастных группах ■ мозаичность клинических и морфологических проявлений ■ вероятность развития в виде эпидемических вспышек ■ высокая летальность из за несвоевременной диагностики ■ селекция возбудителей и антибиотикорезистентность

РАСПРОСТРАНЕННОСТЬ ■ Заболеваемость пневмонией в Европе и Северной Америке у детей до 5 лет составляет 34 40 случаев на 1000 населения, и данный показатель выше, чем в других возрастных группах, за исключением пожилых людей старше 75 лет New England Journal of Medicine, 2002

ОПРЕДЕЛЕНИЕ ■ Пневмонии – группа различных по этиологии, патогенезу и морфологической характеристике очаговых инфекционно воспалительных процессов легких с преимущественным поражением респираторных отделов и наличием внутриальвеолярной воспалительной экссудации

■ поражения, вызванные неинфекционными химическими и физическими факторами пневмонией не являются ■ воспаление в легких при высоко контагиозных инфекциях(чума, брюшной тиф, грипп) являются проявлениями этих заболеваний
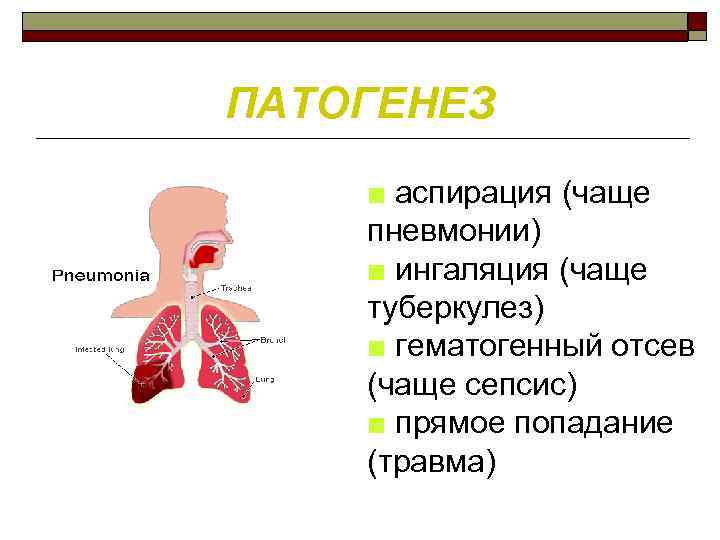
ПАТОГЕНЕЗ ■ аспирация (чаще пневмонии) ■ ингаляция (чаще туберкулез) ■ гематогенный отсев (чаще сепсис) ■ прямое попадание (травма)
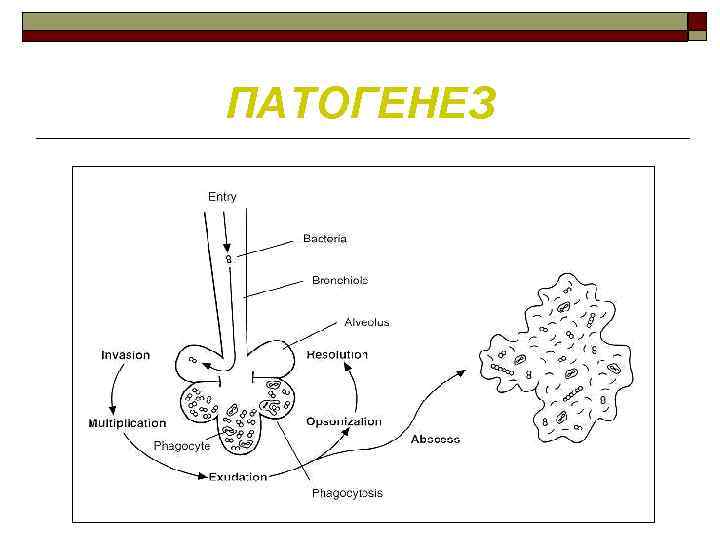
ПАТОГЕНЕЗ

Классификация пневмоний ■ По форме: Очаговая Сегментарная Крупозная Интерстициальная ■ По условиям инфицирования: Внебольничные Госпитальные Интранатальные Пневмонии у пациентов с ИДС ■ По течению: Острая Затяжная Рецидивирующая ■ Осложнения: Неосложненная Осложненная: а) легочные б) внелегочные

Классификация пневмоний по форме ■ Очаговые пневмонии – наиболее распространенная форма. Тяжесть зависит от размера очага. Очагово сливные пневмонии захватывают обширные участки легочной ткани, несколько сегментов или долю, в ряде случаев имеют склонность к деструкции. Очаговые пневмонии имеют обычно циклическое течение, дают хорошую обратную динамику. Очагово сливные пневмонии являются основным источником осложнений. ■ Сегментарная пневмония – вовлекается в процесс ткань всего сегмента, как правило на фоне ателектаза. Последнее обуславливает торпидность обратного развития легочных изменений и склонность к пневмосклерозу. ■ Крупозная пневмония – диагностируется прежде всего по клиническим данным при гомогенной лобарной инфильтрации на рентгенограмме. Имеет выраженную цикличность течения. Прогностическое значение состоит в том, что при назначении антибиотиков, действующих на пневмококк дает быстрый клинический эффект. У детей при достаточно типичной картине нередко легочный процесс захватывает 2 3 сегмента, что не противоречит диагнозу. ■ Интерстициальные пневмонии (менее 1%) – удовлетворяют классификационным критериям лишь формы, которые возникают остро и не являются диффузными.
Нормальная рентгенограмма & Пневмоническая консолидация
Круглые инфильтраты при пневмонии
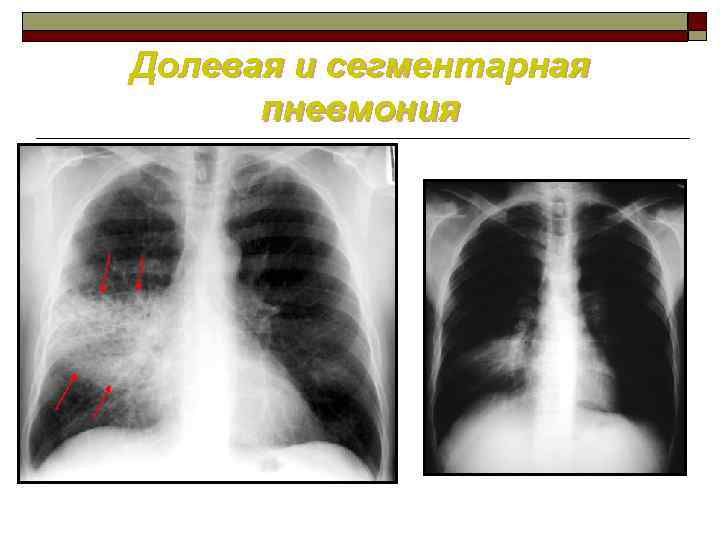
Долевая и сегментарная пневмония
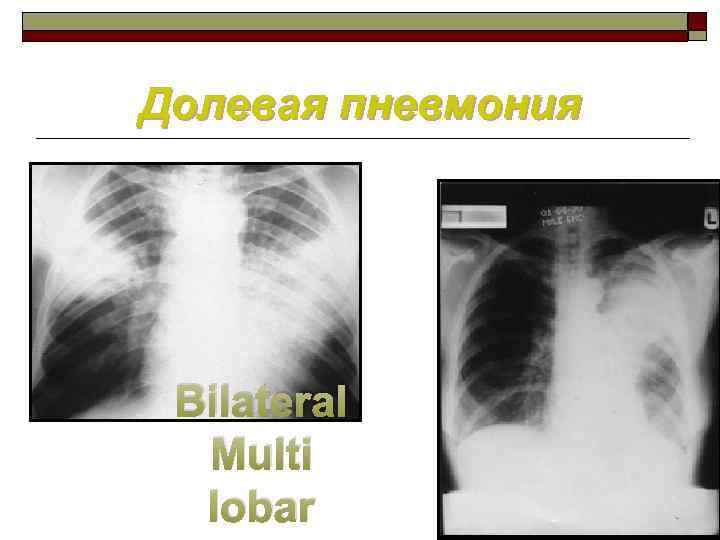
Долевая пневмония Bilateral Multi lobar
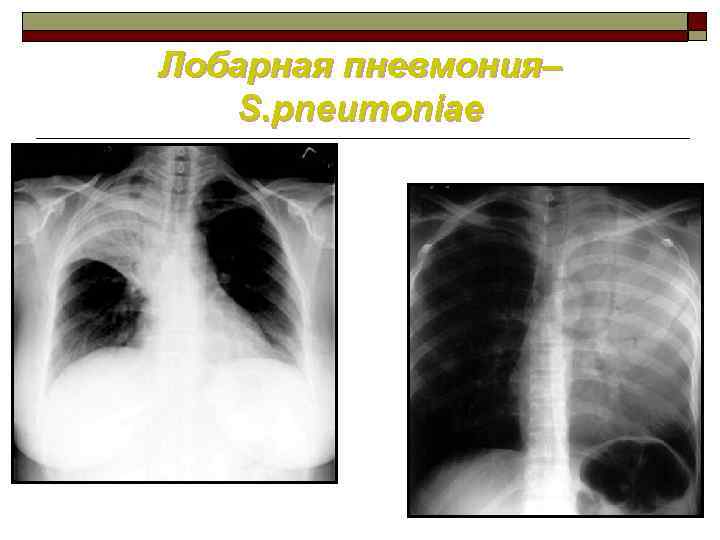
Лобарная пневмония– S. pneumoniae
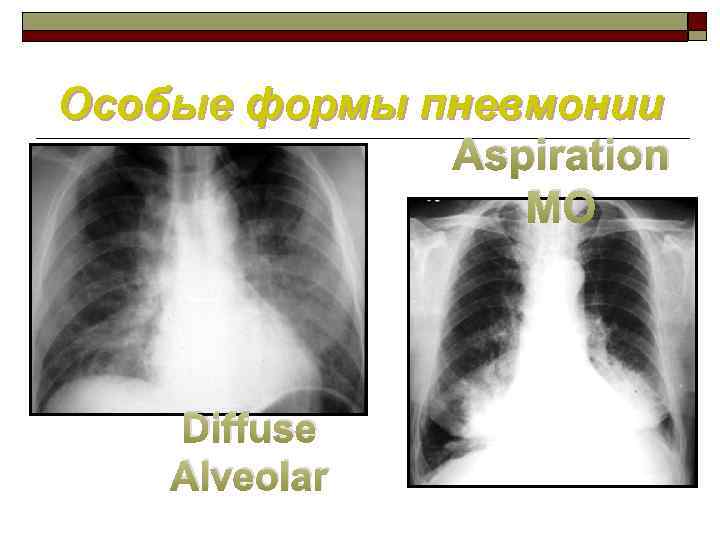
Особые формы пневмонии Aspiration MO Diffuse Alveolar

Внебольничные пневмонии ■ Возникают, главным образом у ранее здоровых лиц, при отсутствии фоновой патологии. ■ Заболевание наиболее распространено в зимнее время года в определенных эпидемических ситуациях (вирусные эпидемии, вспышки микоплазменной инфекции). ■ Факторами риска являются контакт с животными, птицами (орнитоз, пситаккоз), недавние путешествия за границу, контакты со стоячей водой, кондиционерами (легионеллезная пневмония)

Внебольничные пневмонии ОСНОВНЫЕ ВОЗБУДИТЕЛИ Дети первых месяцев жизни ■ S. aureus – 59% ■ S. pneumoniaе – 33% ■ H. influenzae – 8, 3% ■ Ch. pneumoniae 31 50% ■ другая грамотрицательная флора

Внебольничные пневмонии ОСНОВНЫЕ ВОЗБУДИТЕЛИ Дети от года до трех лет ■ S. pneumoniaе – 62% ■ H. influenzae ■ Micoplasma pneumoniae ■ Chlamydia pneumoniae Дети дошкольного и школьного возраста ■ S. pneumoniaе предполагается в 90% ■ Micoplasma pneumoniae 1 – 30%

Внебольничные пневмонии ОСНОВНЫЕ ВОЗБУДИТЕЛИ Пневмококки: Streptococcus pneumoniae ■ Открыты Пастером и Штернбергом в 1881 г. ■ До открытия антибиотиков они рассматривались как важнейшие возбудители ■ Открытие сульфаниламидов и пенициллина, к которым пневмококки многие годы сохраняли высокую чувствительность, «приглушило» их значимость в глазах целого поколения врачей ■ И лишь теперь интерес к ним усилился как ввиду появления резистентных штаммов, так и благодаря созданию эффективных вакцин
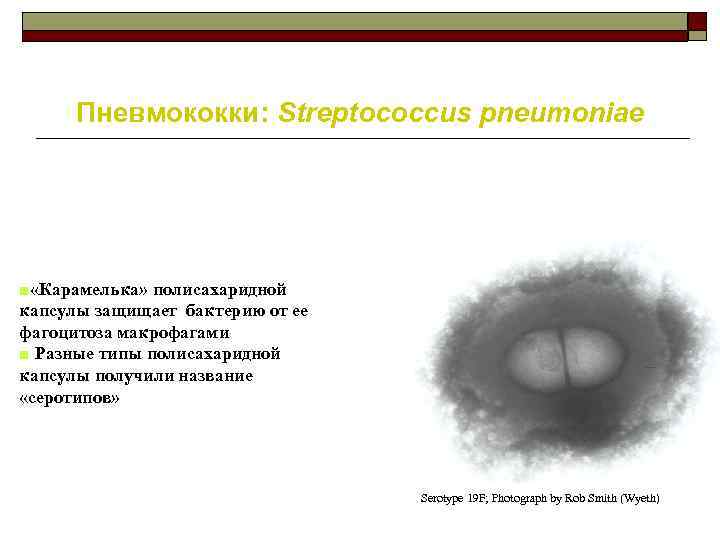
Пневмококки: Streptococcus pneumoniae ■ «Карамелька» полисахаридной капсулы защищает бактерию от ее фагоцитоза макрофагами ■ Разные типы полисахаридной капсулы получили название «серотипов» Serotype 19 F; Photograph by Rob Smith (Wyeth)

Пневмококки: Streptococcus pneumoniae Выявлено 91 серотипов пневмококка ■ 10 наиболее часто встречающихся серотипов вызывают >60% случаев болезни во всем мире ■ 23 серотипа вызывают >90% болезни Распространенность серотипов отличается в различных географических областях мира и разнится в разных возрастных группах
В носоглотке у 30 45 % взрослых и до 85% детей в течение всего календарного года обнаруживаются пневмококки Асимптоматическое носительство в носоглотке

Терапия пневмококковых инфекций Терапией выбора пневмококковых инфекций остаются антибиотики o ВНИМАНИЕ: В Европе стремительно растет % антибиотикорезистентных штаммов (в Испании уже до 80 % штаммов резистентны к пенициллину) Пенициллин Макролиды ■ < 10 % ■ 10 30 % ■> 30 %

Стафилококк: Staphylococcus aureus ■ S. aureus - один из наиболее распространенных возбудителей нозокомиальных и внебольничных инфекций у человека, обладающих высокой вирулентностью ■ До 30% здоровых людей являются носителями S. aureus ■ Около 12% всех НИ в США вызываются S. aureus ■ Наиболее распространенными инфекциями, вызванными S. aureus, являются инфекции дыхательных путей (20%) и послеоперационные раневые инфекции (19%)

Стафилококк: Staphylococcus aureus ■ В зависимости от чувствительности к антимикробным препаратам все штаммы S. aureus разделены на 2 группы: метициллинчувствительные (MSSA) и метициллинрезистентные (MRSA) ■ MSSA преимущественно внебольничные инфекции ■ MRSA – внутрибольничный возбудитель

Стафилококк: Staphylococcus aureus Факторы риска колонизации и инфицирования : ■ наличие сопутствующих заболеваний ■ длительная госпитализация, ■ предшествующая антибактериальная терапия, ■ контакты с другими инфицированными/колонизи рованными MSSA/MRSA пациентами ■ Основной путь передачи инфекции контактный, инфицирование воздушно капельным путем встречается редко

Стафилококк: Staphylococcus aureus профилактика MSSA ■ Проводить периоперационную антибиотикопрофилактику ■ Соблюдать универсальные меры предосторожности

Стафилококк: Staphylococcus aureus профилактика MRSA ■ Соблюдать барьерные (контактные) меры предосторожности ■ Обрабатывать руки антисептиками ■ Изолировать пациентов с инфекциями, вызванными MRSA, в отдельной палате или поместить их в палату, где находятся другие пациенты с такой же инфекцией (групповая изоляция)

Стафилококк: Staphylococcus aureus ■ Доказана возможность передачи in vitro генов резистентности к ванкомицину от энтерококков к S. aureus. Распространение ванкомицинорезистентных S. aureus (VRSA) является одним из самых страшных сценариев развития современной медицины ■ В 1997 г. в Японии был впервые выделен штамм S. aureus c промежуточной резистентностью к ванкомицину. В 2002 г. в США выделено 2 штамма S. aureus, резистентных к ванкомицину ■ Строгое соблюдение принципов изоляции пациентов является единственным способом, позволяющим предотвратить распространение полирезистентных штаммов

Гемофильная палочка- Haemophilus influenzae ■ ХИБ инфекция русифицированная аббревиатура английского названия Haemophilus influenzae, type b (HIB). Это комплекс заболеваний, возбудителем которых является бактерия Haemophilus influenzae, тип b (ХИБ, гемофильная палочка, палочка Афанасьева Пфейффера). Инфекции подвержены только люди. Распространяется со слюной воздушно капельным и контактным (через игрушки и другие предметы, которые дети берут в рот) путями.

Гемофильная палочка- Haemophilus influenzae ■ Гемофильная палочка составляющая микрофлоры носоглотки, встречается у 5 25% людей, в организованных коллективах (детских садах) доля носителей достигает 40% ■ Наиболее частыми формами ХИБ инфекции являются пневмония и менингит. Другие формы гнойный целлюлит (воспаление жировой клетчатки) лица, эпиглоттит, артрит и сепсис встречаются реже ■ ХИБ пневмония составляет от 5 до 20% всех пневмоний. Часто сочетается с менингитом и эндокардитом ■ ХИБ инфекции подвержены все дети в возрасте до 5 лет

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ ■ Микоплазмы – M. pneumoniae ■ Легионеллы – L. pneumophila ■ Хламидии – C. pneumoniae, C. tracomatis. C. psittaci ■ Коксиеллы C. burneti

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ ■ Возбудителей АП объединяет устойчивость к пенициллину и другим бета лактамам, а жизнеспособность термина связана с широким распространением данных инфекций

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ ■ Впервые из мокроты больного был выделен фильтрующийся возбудитель, названный агентом Итона, чувствительный к тетрациклину ■ Агент Итона был отнесен к группе плевропневмониеподобных микроорганизмов, известных с 1898 г. ■ В 1963 г название было заменено на современное видовое – Mycoplasma pneumoniae

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ ■ «Синдром атипичной пневмонии» неточный перевод с английского, используемый старыми клиницистами ■ Впервые вошел в практику в 40 е годы ХХ века ■ В МКБ 10 диагноз «Атипичная пневмония» отсутствует

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ Микоплазменные ■ По данным ВОЗ составляют 10 20% от общего числа пневмоний ■ В изолированных и полуизолированных коллективах – до 50% ■ Клинически – пневмония средней тяжести

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ Микоплазменные ■ Значительное число бессимптомных форм или носительство ■ Источник заражения – больные или носители ■ Эпидемии развиваются медленно, в течение 9, 18 и более месяцев

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ Характеристика микоплазмы ■ Самые мелкие по размерам среди внеклеточно культивируемых патогенных микроорганизмов ■ Отсутствие ригидной клеточной стенки, что обуславливает полиморфизм клеток ■ Малый размер генома

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ Характеристика микоплазмы ■ Уникальные мембранные паразиты, способные к длительной персистенции; прочно связываясь с мембраной эукариотической клетки, микоплазмы «ускользают» от фагоцитоза

Атипичная пневмония Клинические формы микоплазменной ■ ринит ■ фарингит ■ трахеит ■ бронхит ■ пневмония инфекции

Основные симптомы микоплазменной инфекции ■ Кашель от сухого, надрывного до продуктивного самый частый симптом при поражении респираторного тракта ■ Одышка – редко ■ Лихорадка – умеренная ■ Симптомы фарингита ■ Ринорея ■ Боли в ухе ■ Бессимптомный синусит

Основные симптомы микоплазменной инфекции (внелегочные) ■ Гемолитическая анемия ■ Катаральный панкреатит ■ Серозный менингит, менингоэнцефалит, нейропатия, церебральная атаксия ■ Макуло – папулезные поражения кожи ■ Миокардит ■ Гломерулонефрит ■ Миалгии, артралгии

Объективные методы обследования ■ Рентгенологически усиление легочного рисунка, очаговые инфильтраты, дисковидные ателектазы, плеврит ■ Лабораторные данные гемолитическая анемия с повышением титров холодовых агглютининов и ретикулоцитозом. Лейкоцитоз нехарактерен. Тромбоцитоз
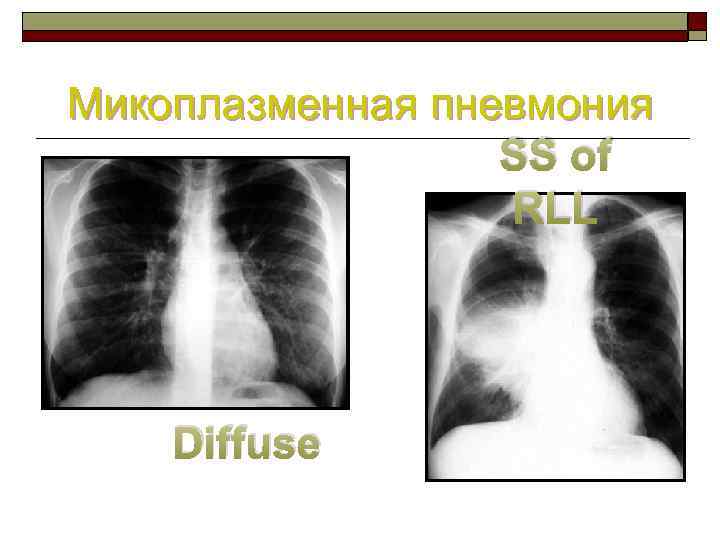
Микоплазменная пневмония SS of RLL Diffuse
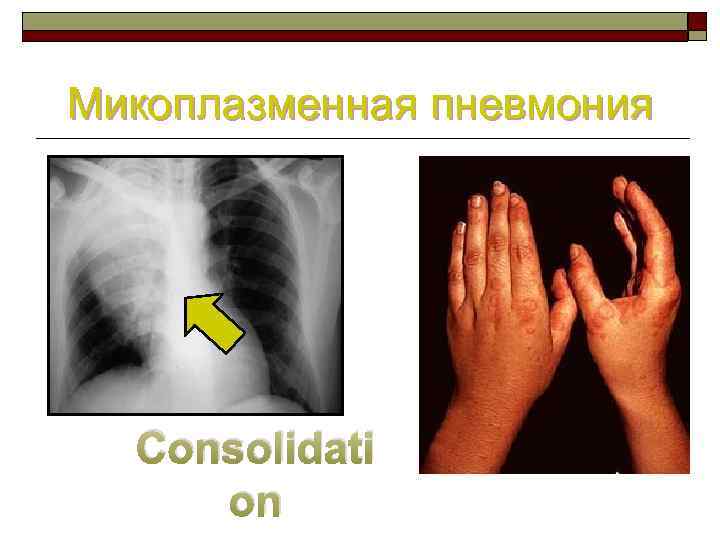
Микоплазменная пневмония RUL Consolidati on
ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ Характеристика хламидий ■ Облигатные внутриклеточные паразиты ■ Являются возбудителями трахомы и паратрахомы, урогенитальных инфекций, респираторных заболеваний и пневмоний

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ Характеристика хламидий ■ Chlamydia (Chlamydophila)pneumoniae вызывает около 10 12% пневмоний ■ Характерно клиническое течение средней тяжести, но возможно и тяжелое с летальным исходом ■ Вызывает вспышки в закрытых коллективах
ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ Характеристика хламидий ■ Вызывает фарингиты, бронхиты, синуситы и гриппоподобные заболевания ■ С. trachomatis вызывает до 20% пневмоний у новорожденных ■ Возможна длительная персистенция без выраженной симптоматики

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ Клиника ■ Инкубационный период 10 дней ■ Общеинфекционный синдром (слабость, лихорадка >39 С, головная боль, брадикардия, мышечная боль, ангина) ■ Через 1 3 дня сухой кашель, боль в боку, грудной клетке ■ Локальное укорочение перкуторного звука, мелкопузырчатые хрипы, что не сопровождается усилением интоксикации и склонностью к абсцедированию ■ Течение длительное. Лихорадка до 2 х недель, астенизация до 2 3 х месяцев ■ Клиника напоминает грипп

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ АТИПИЧНЫЕ ПНЕВМОНИИ Клиника ■ R-грамма - 2 х сторонние мелкоочаговые тени. ■ Параклинические данные - ускорение СОЭ, чаще лейкопения, лимфоцитоз, может быть эозинофилия. Высокий уровень иммуноглобулинов M и G.

Хламидийная пневмония Pan Bronchiolitis Diffuse Pneumonitis

Редкие варианты пневмонии Legionella Pneumonia Pscittacosis Diffuse Bil

Пневмония Диагноз Основными диагностическими критериями пневмонии являются: ■ температура выше 38 ■ кашель с мокротой с конца первых суток ■ стето акустические признаки ( локальная крепитация, признаки консолидации легочной ткани – жесткое дыхание, притупление перкуторного звука). ■ Лейкоцитоз выше 10 000, палочкоядерный сдвиг выше 10% ■ Топическое описание новых очагово инфильтративных изменений в легких Наличие 2 х признаков плюс рентгенологическая картина позволяют с высокой степенью вероятности поставить диагноз

Пневмония Диагноз Физикальное обследование Общий осмотр ■ центральный цианоз ■ кряхтящее дыхание, раздувание крыльев носа, затрудненное дыхание, стридор ■ кивательные движения (движения головы, синхронные с вдохом, указывающие на тяжелую дыхательную недостаточность) ■ повышение давления в яремной вене ■ выраженная бледность ладоней

Пневмония Диагноз Грудная клетка ЧДД: учащенное ■ в возрасте <2 мес: ≥ 60 дыхательных движений ■ в возрасте 2– 11 мес: ≥ 50 дыхательных движений ■ в возрасте 1– 5 лет: ≥ 40 дыхательных движений ■ втяжение нижней части грудной клетки во время дыхания ■ смещение верхушечного толчка / смещение трахеи со средней линии ■ при аускультации легких – влажные хрипы или бронхиальное дыхание ■ при аускультации сердца – ритм галопа ■ при перкуссии – признаки выпота в плевральной полости (тупой перкуторный звук) ■ или пневмоторакса (коробочный или тимпанический звук)

Пневмония Диагноз Аускультативные симптомы : ■ ослабленное дыхание ■ бронхиальное дыхание ■ влажные хрипы ■ ослабление голосового резонанса над плевральным экссудатом, усиление – над долевым уплотнением

Пневмония Диагноз Дополнительные исследования ■ Пульсоксиметрия – для определения показаний к началу кислородотерапии или ее прекращению ■ Рентгенологическое исследование грудной клетки ■ Общий анализ крови

Очень тяжелая пневмония Кашель или затрудненное дыхание + по крайней мере один из следующих симптомов: ■ центральный цианоз ■ неспособность сосать грудь или пить, или срыгивание всей пищи ■ судороги, заторможенность или отсутствие сознания ■ тяжелая дыхательная недостаточность Помимо этого, могут присутствовать некоторые или все другие признаки пневмонии или тяжелой пневмонии

Очень тяжелая пневмония лечение Госпитализация ■ Антибиотикотерапия ■ Кислородотерапия Способ подачи кислорода -_ назальная вилка, назальный или носоглоточный катетер. Применение лицевых или головных масок не рекомендуется. Подача кислорода - постоянно, до исчезновения признаков гипоксии ( втяжение нижней части грудной клетки или частота дыхания ≥ 70/мин) и сатурации не более 90% ■ Медсестры должны проверять каждые 3 часа, не заблокированы ли слизью катетер или вилка, правильно ли они установлены, и плотно ли держатся все соединения ■ Два основных источника кислорода – баллоны и концентраторы кислорода. Важно, чтобы все оборудование проверялось на совместимость отдельных элементов и правильно обслуживалось, и чтобы персонал был обучен пользоваться им

Кислородотерапия Назальная вилка ■ Введите вилку в ноздри и зафиксируйте ее клейкой лентой
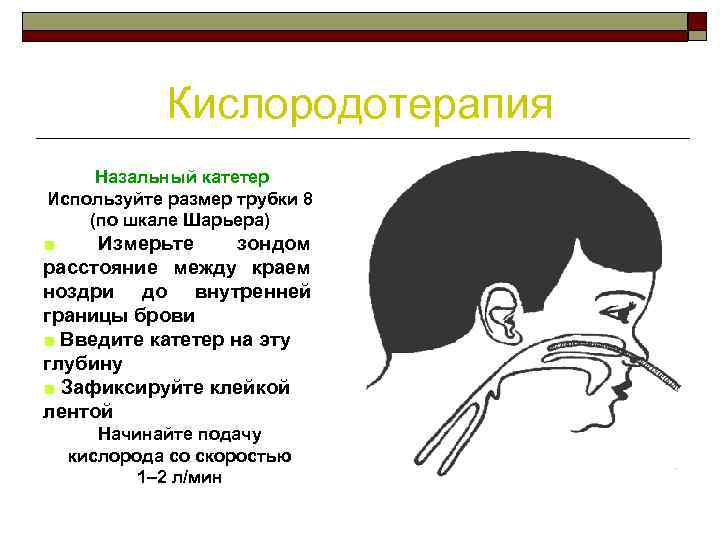
Кислородотерапия Назальный катетер Используйте размер трубки 8 (по шкале Шарьера) ■ Измерьте зондом расстояние между краем ноздри до внутренней границы брови ■ Введите катетер на эту глубину ■ Зафиксируйте клейкой лентой Начинайте подачу кислорода со скоростью 1– 2 л/мин

Очень тяжелая пневмония лечение Поддерживающий уход ■ Гипертермия ≥ 39 °C, парацетамол ■ При БОС бронхолитики ■ Санация ротоглотки ■ Регидратация (30 мл/кг в сутки). Опасность гипергидратации ■ Если ребенок не может пить, оральная регидратация через назогастральный катетер ■ Если одновременно с назогастральным введением жидкости подается кислород, пропустите оба зонда через одну и ту же ноздрю. ■ Желательно как можно раньше переводить ребенка на обычное кормление

Очень тяжелая пневмония лечение ■ Наблюдение Медсестра должна проверять состояние ребенка, по крайней мере, через каждые 3 ч, а врач – не реже 2 раз в день. При отсутствии осложнений в течение 2 дней должны проявиться признаки улучшения ■ Осложнения

Очень тяжелая пневмония Стафилококковая пневмония ■ стремительное ухудшение состояния несмотря на лечение ■ наличие рентгенологически подтвержденных булл или пневмоторакса ■ многочисленные грамположительные кокки в мокроте или выраженный рост S. aureus в посеве мокроты или жидкости, полученной при пункции плевральной полости ■ дополнительный признак наличие гнойничков на коже

Очень тяжелая пневмония ■ Эмпиема плевры Следует подозревать при затяжной лихорадке и физикальных и рентгенологических признаках наличия жидкости в плевральной полости ■ Туберкулез При лихорадке на протяжении более 2 нед в сочетании с признаками пневмонии необходимо обследовать ребенка на туберкулез. Если невозможно объяснить повышение температуры другой причиной, следует поставитьпредварительный диагноз туберкулеза и начинать курс противотуберкулезной терапии в соответствии с национальными рекомендациями и с последующей оценкой эффекта лечения
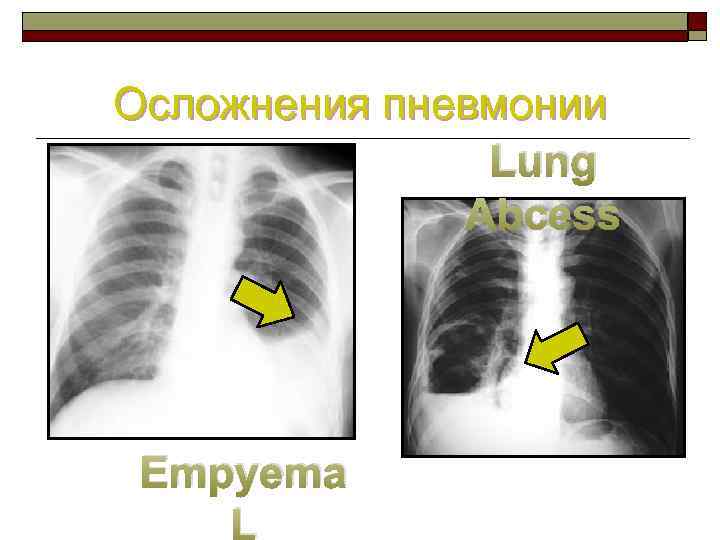
Осложнения пневмонии Lung Abcess Empyema L
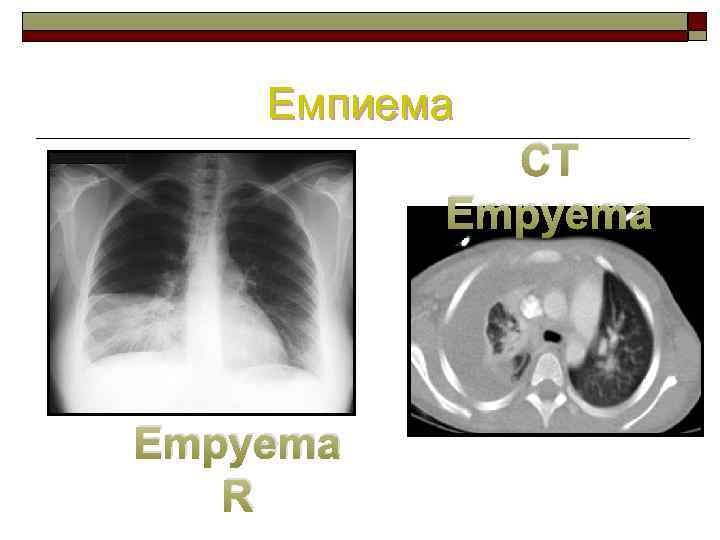
Емпиема CT Empyema R

Тяжелая пневмония Диагноз Кашель или затрудненное дыхание + по крайней мере, один из следующих признаков: ■ втяжение нижней части грудной клетки ■ раздувание крыльев носа ■ кряхтящее дыхание (у младенцев раннего возраста) Убедитесь, что нет признаков очень тяжелой пневмонии! При аускультации грудной клетки признаки пневмонии: ■ ослабленное дыхание ■ бронхиальное дыхание ■ влажные хрипы ■ ослабление голосового резонанса над плевральным экссудатом, усиление над долевым уплотнением ■ шум трения плевры

Тяжелая пневмония лечение ■ Госпитализация ■ Антибиотикотерапия ■ Кислородотерапия любому ребенку с резким втяжением нижней части грудной клетки или частотой дыхания ≥ 70/мин ■ Поддерживающий уход ■ Наблюдение Медсестра должна проверять состояние ребенка по крайней мере через каждые 3 ч, а врач – не реже 2 раз в день. Отмечайте частоту дыхания и температуру тела, проверяйте уровень сознания ребенка и его способность пить или сосать грудь При отсутствии осложнений в течение 2 дней должны проявиться признаки улучшения ■ не такое частое дыхание, уменьшение втяжения нижней части грудной клетки ■ снижение температуры тела и улучшение способности принимать пищу и пить

Пневмония не тяжелая ■ Диагноз При обследовании у ребенка выявляется кашель или затрудненное или ■ учащенное дыхание: ■ возраст 2– 11 мес: ≥ 50/мин ■ возраст 1– 5 лет: ≥ 40/мин Убедитесь в том, что у ребенка нет ни одного из симптомов тяжелой или очень тяжелой пневмонии ■ другие признаки пневмонии : влажные хрипы, ослабленное или бронхиальное дыхание. ■ Лечение амбулаторно

Пневмония не тяжелая Наблюдение ■ ежедневное ■ Если состояние и самочувствие улучшилось, температура тела снизилась, и ребенок начал лучше есть, завершите 5 дневный курс антибиотикотерапии ■ Если ситуация с частотой дыхания, температурой тела и кормлением не улучшается, переходите к антибиотикам второго ряда ■ Если появились признаки тяжелой или очень тяжелой пневмонии, госпитализируйте ребенка и лечите в соответствии с рекомендациями

Дифференциальный диагноз

Дифференциальный диагноз

АБ терапия/ Str. pneumoniae ■ Чувствительны к пенициллину, макролидам, защищенным пенициллинам, цефалоспоринам, карбапенемам, левомицетину (хлорамфеникол). Менее 30% штаммов пневмококка чувствительны к оксациллину и фторхинолонам (ципрофлоксацину) ■ К ко тримоксазолу более 1/3 штаммов устойчивы ■ Устойчивы к гентамицину и другим аминогликозидам В течение 10 лет произошло снижение чувствительности пневмококков к бензилпенициллину, оксациллину, ампициллину, цефалоспоринам, эритромицину, линкомицину, ко-тримоксазолу. Не изменяется чувствительность пневмококков к тетрациклинам и хлорамфениколу

АБ терапия/ Str. pyogenes ■ Str. pyogenes (β гемолитический стрептококк группы А), Str. agalactiae (стрептококк группы В) чувствительны к пенициллинам, цефалоспоринам, карбапенемам. Ингибиторозащищенные β лактамы не имеют преимуществ, так как стрептококки не вырабатывают β актамазы л ■ ■ Не чувствительны к оксациллину, ципрофлоксацину и ко тримоксазолу. Низка чувствительность к ампициллину, макролидным антибиотикам (преимущественно эритромицину), доксициклину (меньше 60%). Отмечается снижение чувствительности стрептококков к бензилпенициллину, оксациллину, ампициллину, цефалоспоринам, азитромицину, линкомицину, а также тетрациклинам и хлорамфениколу

АБ терапия/ S. aureus ■ Сохраняется чувствительность MSSA к оксациллину, ингибиторозащищен ным пенициллинам, линкосамидам (клиндамицину и линкомицину), цефазолину, макролидам и амино гликозидам

АБ терапия/ S. aureus MRSA ■ Ванкомицин ■Линезолид (новый антибиотик из группы оксазалидинонов «Зивокс» ) альтернатива ванкомицину при лечении тяжелых инфекций, вызванных грамположительными кокками, особенно MRSA и ванкомицин резистентными энтерококками

АБ терапия/ H. influenzae ■ Чувствительны к аминопенициллинам (амоксициллину, ампициллину), азитромицину, цефалоспоринам II–IV поколений ■ Резистентность к аминопенициллинам может развиться вследствие продукции β актамаз, но л при этом сохраняется высокая чувствительность к ингибиторозащищенным пенициллинам (амоксициллин/клавуланат, ампициллин/ сульбактам) и цефалоспоринам II–IVпоколений

АБ терапия/ Возбудители атипичных пневмоний ■ Чувствительны к макролидам и тетрациклинам

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ Лечение Выбор стартового препарата при внебольничной пневмонии у детей Возраст, форма Стартовый препарат Замена при неэффективности 1– 6 мес, типичная Перорально: амоксициллин В/в, в/м : ампициллин+оксациллин Амоксиклав или цефазолин +аминогликозид В/в, в/м: цефалоспорины II –III поколения, ванкомицин, карбопенемы 1– 6 мес, атипичная Макролиды Ко тримоксазол Клинические рекомендации. Педиатрия Союз педиатров России, 2005

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ Лечение Возраст, форма Стартовый препарат Замена при неэффективности 6 мес 15 лет, типичная неосложненная Амоксициллин Азитромицин Амоксиклав, цефалоспорин I IIпоколения, линкомицин 6 мес 15 лет, атипичная неосложненная Азитромицин, макролид Доксициклин ( дети старше 8 лет) 6 мес 15 лет, осложненная Ампициллин или цефазолин в/в До 5 лет – цефуроксим, амоксиклав Цефалоспорин III поколения Клинические рекомендации. Педиатрия Союз педиатров России, 2005

Нозокомиальные пневмонии ■ В педиатрическом стационаре прослеживается достаточно четкая зависимость вида возбудителя и его чувствительности от предшествующей терапии ■ Замена альтернативный препарат проводится на основании бактериологических данных или эмпирически при отсутствии эффекта от препарата первого выбора в течение 36– 48 ч ■ При тяжелых формах обязательно внутривенное введение препаратов ■ В избранных случаях при инфекциях, вызванных грамотрицательной микрофлорой, и при отсутствии альтернативы могут быть использованы препараты из группы фторхинолонов (ципрофлоксацин, офлоксацин). При анаэробном характере инфекции применяются ингибиторозащищенные пенициллины, метронидазол, линкосамиды, карбапенемы ■ При грибковой этиологии назначают противогрибковые препараты

Вениляционные пневмонии ранние ■ Ранние ВП (без предшествующей АБ терапии) назначают ингибиторозащищенные пенициллины (амоксициллин/ клавуланат, ампициллин/сульбактам, тикарциллин/кла вуланат) или цефуроксим. Цефалоспорины III поколения и аминогликозиды являются альтернативными препаратами ■ При выборе антибиотика учитывается предшествующая терапия ■ Если проведение ИВЛ начато с 3– 4 х суток пребывания в стационаре, выбор антибиотика определяется алгоритмом его назначения при нозокомиальных пневмониях

Вентиляционные пневмонии поздние ■ При поздних ВП назначают ингибиторозащищенные антисинегнойные пенициллины (тикарциллин/клавуланат, пиперациллин/тазобактам) или цефало спорины III–IV поколений с антисинегнойной активностью (цефтазидим, цефоперазон, цефепим) с аминогликозидами (нетилми цин, амикацин). Альтернативными препа ратами являются карбапенемы (имипенем, меропенем)

Пневмонии у детей с иммунодефицитом ■ Данная группа пациентов требует обеспечения гнотобиологических условий на пике иммунодепрессии, а также проведения профилактической антибактериальной терапии. Кроме того, целесообразен постоянный мониторинг микрофлоры, который позволяет проводить этиотропное лечение

Пневмонии у детей с иммунодефицитом ■ Для эмпирической терапии улиц с бактериальной природой пневмонии используют цефалоспорины III–IV поколений или ванкомицин в сочетании с аминогликозидами (нетилмицин, амикацин) ■ При пневмоцистной этиологии пневмонии применяется ко тримоксазол в высоких дозах ■ При грибковой инфекции – противогрибковые препараты (флуконазол, амфотерицин В) ■ При герпетической инфекции – ацикловир ■ При цитомегаловирусной инфекции – ганцикловир Длительность терапии составляет не менее 3 нед, при протозойной и грибковой пневмониях – 4– 6 нед и более

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ Лечение ■ Длительность терапии должна быть достаточна для подавления жизнедеятельности возбудителя, элиминацию которого завершает иммунная система. При адекватном выборе антибиотика и быстром наступлении эффекта для этого бывает достаточно 6 7 дней

Критерии выбора антибиотика ■ Максимально эффективный ■ Максимально безопасный ■ Пероральный ■ Имеющий детские лекарственные формы

Пенициллины ■ ■ Амоксициллин по фармакокинетическим качествам и переносимости существенно превосходит ампициллин Амоксициллин/клавуланат отличается от амоксициллина способностью преодолевать приобретенную резистентность, вызванную продукцией β актамаз л ■ Оксациллин не следует использовать в амбулаторных условиях. Единственное показание– стафилококковая инфекция

Пенициллины ■ Амоксиклав 2 Х 875/125, каждые 12 часов Детям старше 12 лет ■ Амоксициллин/клавуланат 375 мг (2: 1) и 675 мг (4: 1) , каждые 8 часов Проблема высокая суточная доза клавуланата

Цефалоспорины Предпочтительными являются цефалоспорины II–III поколений: ■ Цефотаксим ■ Цефтриаксон ■ Цефоперазон ■ Цефтазидим при синегнойной инфекции. ■ Цефепим высокая активность против пневмококков и грамотрицательной микрофлоры, особенно P. aeruginosa и Enterobacter spp. Все цефалоспорины не действуют на MRSA и энтерококки

Карбапенемы ■ Имипенем ■ Меропенем >3 х мес

Макролиды ■ Азитромицин ■ Кларитромицин ■ Мидекамицин ■ Рокситромицин ■ Спирамицин ■ Эритромицин

Аминогликозиды ■ Запрещается применять аминогликозиды, включая гентамицин, в амбулаторных условиях для лечения инфекций дыхательных путей ■ В стационаре, учитывая высокий уровень резистентности в стране к гентамицину, следует отдавать предпочтение нетилмицину и амикацину в комбинации с β лактамами

Линкосамиды ■ Линкомицин ■ Клиндамицин не должны рассматриваться как препараты выбора для лечения пневмонии, особенно в амбулаторных условиях

Фторхинолоны ■(Ципро)флоксацин ■ Офлоксацин можно применять только в исключительных случаях

Путь введения антибиотиков ■ Не осложненные пневмонии – пред почтительно введение внутрь ■ При парентеральном введении препаратов по достижении эффекта следует перейти на пероральное введение антибиотика (ступенчатая терапия)

ВНЕБОЛЬНИЧНЫЕ ПНЕВМОНИИ Лечение Критерии эффективности антибиотиков ■ Полный эффект ■ Частичный эффект ■ Отсутствие эффекта

Ошибки Типичные ошибки Комментарии Выбор препарата Гентамицин Аминогликозиды неактивны в отношении пневмококка Ампициллин внутрь Низкая биодоступность приеме внутрь Ко тримоксазол Высокая резистентных S. pneumoniae и H. influenzae, частые кожные аллергические реакции, наличие более безопасных репаратов Фторхинолоны Детям противопоказаны Сочетание антибиотиков с нистатином и/или Отсутствие доказательств профилактической

Ошибки Типичные ошибки Комментарии Длительность терапии Частая смена антибиотиков в лечении, из за "опасности" развития резистентности Показания для замены антибиотиков: клиническая неэффективность, о которой можно судить через 48 72 ч терапии; развитие тяжелых нежелательных явлений, требующих отмены антибиотика; высокая потенциальная токсичность антибиотика (аминогликозиды), ограничивающая длительность его применения. Антибиотикотерапия до полного исчезновения рентгенологических и/или лабораторных изменений Основным критерием отмены антибиотиков является регресс клинических симптомов.

Нормальные значения температуры тела у детей Аксиллярная 36, 5° 37, 5° o Ректальная 36, 9° 37, 5° o аксиллярная < ректальной на 0, 5° 0, 6° o аксиллярная< оральной на 0, 2° 0, 3° Фебрильная выше 38° (для детей всех возрастов и в любой точке измерения) o

Классификация лихорадки По степени повышения температуры o субфебрильная 37, 2° - 37, 9° С o умеренная фебрильная 38, 0° - 38, 9° С o высокая фебрильная 39, 0° - 40, 9° С o гипертермическая свыше 41, 0° С

Повышение температуры тела достигается за счет изменения активности метаболических процессов o сосудистого тонуса периферического кровотока потоотделения o синтеза гормонов поджелудочной железы и надпочечников o сократительного термогенеза (мышечное дрожание) o

Клинические варианты лихорадки "Розовая лихорадка" ("Красная") o Самочувствие нарушено незначительно, аппетит сохранен, пьет охотно, розовая окраска кожи, влажная и горячая на ощупь, конечности теплые, учащение пульса и дыхания соответствует повышению температуры o На каждый градус выше 37° С ЧД увеличивается на 4/мин, а ЧСС - на 20 /мин o

Клинические варианты лихорадки "Бледная лихорадка" ("Белая") o Нарушение общего состояния (вялость, возбуждение, бред), аппетит снижен, пьет неохотно, выраженный озноб, бледность кожных покровов с "мраморным рисунком", акроцианоз (цианотичный оттенок губ и ногтевых лож), положительный симптом "белого пятна", холодные стопы и ладони, выраженная одышка и тахикардия, несоответствующая уровню лихорадки, возможны судороги

Группы риска по развитию осложнений дети в возрасте до 2 мес при наличии температуры выше 38° С o с фебрильными судорогами в анамнезе o с заболеваниями ЦНС (эпилепсия, энцефалопатия, o вегетативная дисфункция) o с хронической патологией органов кровообращения и o легких (пороки сердца, сосудов и легких) o с наследственными метаболическими заболеваниями o недоношенные дети o

Гипертермический синдром Патологический вариант лихорадки, при котором отмечается быстрое и неадекватное повышение температуры тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем. o Характерно: o стойкое (более 6 час) и значительное повышение t° тела (39° -39, 5° и выше) o отсутствие эффекта от жаропонижающих средств o

Фебрильные судороги наблюдаются на высоте температуры и прекращаются вместе с ее падением o продолжаются недлительно - от нескольких секунд до нескольких минут o характерны генерализованные тонические и клонико-тонические судороги, сопровождающиеся утратой сознания o отсутствуют очаговые неврологические нарушения o

Физические методы охлаждения холод на лоб и на область крупных сосудов o обтирания водой комнатной температуры Обтирают влажным тампоном, дают ребенку обсохнуть, повторяют 2 -3 раза. o Водочно-уксусные обтирания не показаны, т. к. могут привести к спазму периферических сосудов и уменьшению теплоотдачи o

Фармакологическая коррекция лихорадки необходимо проводить этиотропное лечение основного заболевания, т. к. жаропонижающая терапия носит симптоматический характер o выбор жаропонижающих средств производится с учетом возможных побочных эффектов и противопоказаний o недопустимо курсовое применение антипиретиков o следует отказаться от применения жаропонижающих средств у ребенка, получающего антибактериальную терапию o

Парацетамол Ацетаминофен, тайленол, панадол, проходол, калпол, эффералган o Механизм действия • центральный жаропонижающий • умеренный обезболивающий • слабый противовоспалительный o Показания • лихорадка • болевой синдром слабой или умеренной интенсивности (в том числе головная, зубная боль, мигрень, невралгия, боль при травмах и т. д)

Парацетамол: режим дозирования Разовые дозы 10 -15 мг/кг (до 60 мг/кг/сут) • до 3 мес жизни не назначается • от 3 мес до 1 года в разовой дозе от 24 до 120 мг • от 1 года до 6 лет в разовой дозе 120 - 240 мг • от 6 лет до 12 лет в разовой дозе 240 -480 мг • взрослые и подростки с массой более 60 кг - разовая доза 0, 5 г (максимальная доза 1 г) o Разовая доза в свечах до 20 мг/кг (действие наступает через 3 часа) o

Парацетамол: режим дозирования Назначается до 4 раз в сутки, интервал между приемами не менее 4 часов o Максимальная продолжительность лечения 3 -7 дней o Действие наступает через 30 -60 мин и продолжается 2 - 4 часа o

Ибупрофен ибуфен, нурофен o Назначается у детей с 3(6) мес o Механизм действия • жаропонижающий (центральный и периферический) • обезболивающий (центральный и периферический) • противовоспалительный

Ибупрофен Показания o при инфекциях с выраженным воспалительным компонентом o температурная реакция сопровождается болевыми симптомами (выраженные мышечные боли , ломота в суставах, головные боли, проявления острого среднего отита, фарингита, тонзиллита, зубной боли) o ВОЗ: "золотой стандарт при лечении боли у детей" o

Ибупрофен: режим дозирования Разовые дозы - 5 -10 мг/кг o Разовая доза у детей от 13 мес до 12 лет при лихорадке <39, 1°С -5 мг/кг o Разовая доза у детей от 13 мес до 12 лет при лихорадке >39, 1°С -10 мг/кг o Суточная доза 20 -40 мг/кг делится на 3 -4 приема o

Ацетилсалициловая кислота (АСК) Приказ Фармкомитета РФ от 25. 03. 99 АСК исключена из препаратов, используемых при ОРВИ у детей до 15 лет, в связи с риском развития синдрома Рея o Синдром Рея (Reye) o Токсическая энцефалопатия o Жировая дегенерация внутренних органов o (преимущественно печени и головного мозга ) o Печеночная недостаточность o (Летальность более 50%) o

Анальгин (метамизол, дипирон) Назначение анальгина возможно только в случаях o индивидуальной непереносимости препаратов выбора (ибупрофен, парацетамол) o невозможности перректального или перорального введения препаратов выбора o необходимости парентерального применения анальгетика-антипиретика при проведении o интенсивной терапии (гипертермический синдром) o

Лечение гипертермического синдрома При оказании неотложной помощи • в/м введение антипиретиков • допустима комбинация препаратов в одном шприце • t° тела контролируется каждые 30 -60 мин • после снижения t° до 37, 5°С лечебные гипотермические мероприятия прекращаются o

Лечение гипертермического синдрома Введение литической смеси: o 50% р-р анальгина (метамизола натрия), в/м в разовой дозе до 1 года - 0, 01 мл/кг, старше 1 года - 0, 1 мл/год жизни o 2, 5% р-р дипразина (пипольфена), в/м в разовой дозе до 1 года - 0, 01 мл/кг, старше 1 года - 0, 15 мл/год жизни o 2% р-р папаверина гидрохлорид, в/м в разовой дозе до 1 года 0, 1 -0, 2 мл, старше 1 года 0, 1 -0, 2 мл/год жизни o

Лечение гипертермического синдрома o Дети с некупирующимся гипертермическим синдромом должны быть госпитализированы. дроперидол 0, 25% р-р в дозе 0, 1 -0, 2 мл/кг (0, 05 -0, 25 мг/кг) в/м o аминазина и дипразина: по 0, 5 -1, 0 мл 2, 5% р-ров в/м o
Лекция пнев 2.ppt