Восстановленный файл 1.pptx
- Количество слайдов: 23
 *
*
 *АКТУАЛЬНОСТЬ ТЕМЫ *
*АКТУАЛЬНОСТЬ ТЕМЫ *
 *Цель исследования *
*Цель исследования *
 * 1 -Анамнез; 2 -Клиническая симптоматика; 3 -Дополнительные методы исследования;
* 1 -Анамнез; 2 -Клиническая симптоматика; 3 -Дополнительные методы исследования;
 * -Травма (падение, удар, скручивание) плеча более 7 дней назад. -Боль при движении, пальпации.
* -Травма (падение, удар, скручивание) плеча более 7 дней назад. -Боль при движении, пальпации.
 * -При разрыве передней порции надостной мышцы активные движения сохранены, но ослаблены. При разрыве задней порции, активные движения утрачиваются. При полном разрыве, движения крайне ограничены. Симптом «падающей руки» -Импиджмент-синдром-гипертрофия дельтовидной, надостной, подостной мышцы. Чувствительность к пальпации, подвижность в суставе ограничена к концу объема движения. Активное поднятие руки болезненно. -Синдром «дуги болезненного отведения» - появление болей при отведении плеча между 60 -120 град. -Симптом «субакромиальной декомпрессии» при отведении руки при максимальной ротации боль уменьшается
* -При разрыве передней порции надостной мышцы активные движения сохранены, но ослаблены. При разрыве задней порции, активные движения утрачиваются. При полном разрыве, движения крайне ограничены. Симптом «падающей руки» -Импиджмент-синдром-гипертрофия дельтовидной, надостной, подостной мышцы. Чувствительность к пальпации, подвижность в суставе ограничена к концу объема движения. Активное поднятие руки болезненно. -Синдром «дуги болезненного отведения» - появление болей при отведении плеча между 60 -120 град. -Симптом «субакромиальной декомпрессии» при отведении руки при максимальной ротации боль уменьшается
 -Синдром «сталкивания» появление боли при пассивном сгибании руки в плечевом суставе. -Симптом Леклерка невольное поднимание кверху плечевого пояса при попытке активного отведения плеча.
-Синдром «сталкивания» появление боли при пассивном сгибании руки в плечевом суставе. -Симптом Леклерка невольное поднимание кверху плечевого пояса при попытке активного отведения плеча.
 * -Рентгенография плечевого сустава (р. 1) -МРТ(р. 2) -УЗИ -Артрография Р. 1 Р. 2
* -Рентгенография плечевого сустава (р. 1) -МРТ(р. 2) -УЗИ -Артрография Р. 1 Р. 2
 * По клиническим признакам и симптомам повреждений вращательной манжеты плеча R. Hawkins и J. Kennedy 1 -я стадия- минимальная боль при движении в суставе; нет слабости мышц и ограничения объёма движений. Чаще встречается у пациентов моложе 25 лет. 2 -я стадия- выраженные явления тендинита и выраженные боли в суставе; нет ограничений объёма движений; Чаще встречается у пациентов 25 -40 лет. 3 -я стадия- боль и мышечная слабость (частичный и полный разрыв сухожилий вращательной манжетки плеча) Чаще встречается у пациентов старше 40 лет.
* По клиническим признакам и симптомам повреждений вращательной манжеты плеча R. Hawkins и J. Kennedy 1 -я стадия- минимальная боль при движении в суставе; нет слабости мышц и ограничения объёма движений. Чаще встречается у пациентов моложе 25 лет. 2 -я стадия- выраженные явления тендинита и выраженные боли в суставе; нет ограничений объёма движений; Чаще встречается у пациентов 25 -40 лет. 3 -я стадия- боль и мышечная слабость (частичный и полный разрыв сухожилий вращательной манжетки плеча) Чаще встречается у пациентов старше 40 лет.
 C. S. Neer предложил морфологическую оценку повреждений вращательной манжетки плеча Ст. 1 - Воспаление вращательной манжетки плеча (отёк кровоизлияние) Ст. 2 - Фиброз и тендинит Ст. 3 - Частичный и полный разрыв сухожилий вращательной манжетки плеча Ст. 3 а- Разрыв <1 см длинны Ст. 3 в- Разрыв >1 см длинны Ст. 4 - Множественный разрыв сухожилий
C. S. Neer предложил морфологическую оценку повреждений вращательной манжетки плеча Ст. 1 - Воспаление вращательной манжетки плеча (отёк кровоизлияние) Ст. 2 - Фиброз и тендинит Ст. 3 - Частичный и полный разрыв сухожилий вращательной манжетки плеча Ст. 3 а- Разрыв <1 см длинны Ст. 3 в- Разрыв >1 см длинны Ст. 4 - Множественный разрыв сухожилий
 * Лечение пациентов с застарелыми частичными повреждениями сухожилия НМ При наличии клинической картины синдрома столкновения, свидетельствующего о конфликте бугорковой зоны с нижне-боковой поверхностью акромиального отростка, используется методика декомпрессии, подразумевающую тотальную нижне – боковую резекцию акромиального отростка.
* Лечение пациентов с застарелыми частичными повреждениями сухожилия НМ При наличии клинической картины синдрома столкновения, свидетельствующего о конфликте бугорковой зоны с нижне-боковой поверхностью акромиального отростка, используется методика декомпрессии, подразумевающую тотальную нижне – боковую резекцию акромиального отростка.
 Схема способа лечения застарелых частичных повреждений ВМП с ее функциональной полноценностью: 1 -линия нижней тотальной резекции акромиального отростка лопатки до 2/3 его толщины (1 акромиальный отросток, 2 клювовидно-акромиальная связка); 2 - линия резекции акромиально-клювовидной связки; 3 - расширенный плече-лопаточный промежуток.
Схема способа лечения застарелых частичных повреждений ВМП с ее функциональной полноценностью: 1 -линия нижней тотальной резекции акромиального отростка лопатки до 2/3 его толщины (1 акромиальный отросток, 2 клювовидно-акромиальная связка); 2 - линия резекции акромиально-клювовидной связки; 3 - расширенный плече-лопаточный промежуток.
 У больных, имеющих клиническую картину псевдопаралитического повреждения сухожилия выполняли операцию латерализации сухожилия НМ Осуществляется остеотомия фрагмента большого бугорка с прикрепляющимся сухожилием НМ и перемещением его в дистальном направлении до создания физиологического натяжения НМ. В этом положении фрагмент фиксируется спонгиозным винтом. Схема способа лечения застарелых частичных повреждений ВМП с ее функциональной недостаточностью: 1 - линия остеотомии в области большого бугорка; 2 - дистальное перемещение костной пластинки с прикрепляющимся сухожилием НМ с фиксацией спонгиозным винтом и наложением блокирующего трансоссального шва (стрелка).
У больных, имеющих клиническую картину псевдопаралитического повреждения сухожилия выполняли операцию латерализации сухожилия НМ Осуществляется остеотомия фрагмента большого бугорка с прикрепляющимся сухожилием НМ и перемещением его в дистальном направлении до создания физиологического натяжения НМ. В этом положении фрагмент фиксируется спонгиозным винтом. Схема способа лечения застарелых частичных повреждений ВМП с ее функциональной недостаточностью: 1 - линия остеотомии в области большого бугорка; 2 - дистальное перемещение костной пластинки с прикрепляющимся сухожилием НМ с фиксацией спонгиозным винтом и наложением блокирующего трансоссального шва (стрелка).
 Методика тонизации НМ. Она заключалась в мобилизации и отсечении сухожилия НМ в месте его прикрепления к большому бугорку. Затем формировали площадку в передне-боковой части большого бугорка и выполняли рефиксацию сухожилия к площадке 4 транссухожильнотрансоссальными швами, проведенными сквозь кортикальную кость. Схема лечения застарелого частичного повреждения сухожилия НМ: 1 – мобилизации сухожилия НМ; 2–создание реинсерционной площадки; 3 -проведение трансоссальной лигатуры; 4 -латерализация перерастянутого сухожилия НМ и фиксация транссухожильнотрансоссальными швами.
Методика тонизации НМ. Она заключалась в мобилизации и отсечении сухожилия НМ в месте его прикрепления к большому бугорку. Затем формировали площадку в передне-боковой части большого бугорка и выполняли рефиксацию сухожилия к площадке 4 транссухожильнотрансоссальными швами, проведенными сквозь кортикальную кость. Схема лечения застарелого частичного повреждения сухожилия НМ: 1 – мобилизации сухожилия НМ; 2–создание реинсерционной площадки; 3 -проведение трансоссальной лигатуры; 4 -латерализация перерастянутого сухожилия НМ и фиксация транссухожильнотрансоссальными швами.
 * Для лечения этой группы больных прошивали культю сухожилия по Кюнео и погружали ее в заранее подготовленную реинсерционную бороздку в области большого бугорка плечевой кости. При прошивании сухожилия НМ используется двойной Р-образный шов. Схема прошивания дистального отрезка сухожилия НМ. При снижении прочности, разволокнении культи сухожилия несостоятельности трансоссальных швов и невозможности надежно зафиксировать культю сухожилия НМ в реинсерционной бороздке, Используется блокирующий проволочный шов.
* Для лечения этой группы больных прошивали культю сухожилия по Кюнео и погружали ее в заранее подготовленную реинсерционную бороздку в области большого бугорка плечевой кости. При прошивании сухожилия НМ используется двойной Р-образный шов. Схема прошивания дистального отрезка сухожилия НМ. При снижении прочности, разволокнении культи сухожилия несостоятельности трансоссальных швов и невозможности надежно зафиксировать культю сухожилия НМ в реинсерционной бороздке, Используется блокирующий проволочный шов.
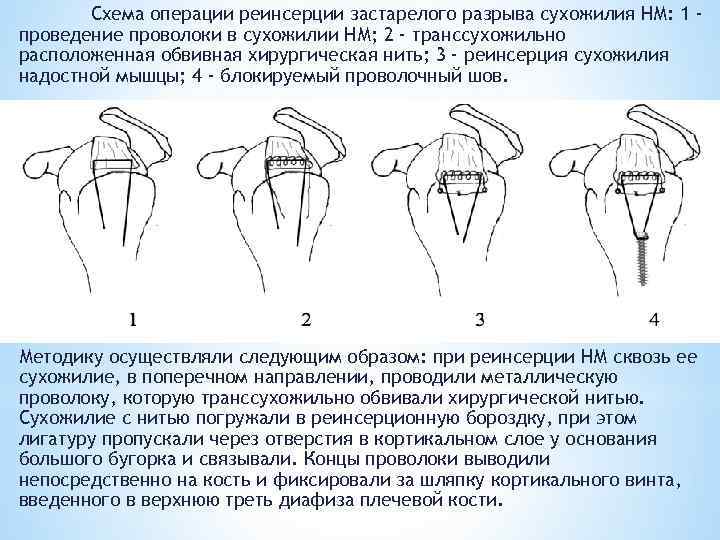 Схема операции реинсерции застарелого разрыва сухожилия НМ: 1 проведение проволоки в сухожилии НМ; 2 - транссухожильно расположенная обвивная хирургическая нить; 3 - реинсерция сухожилия надостной мышцы; 4 - блокируемый проволочный шов. Методику осуществляли следующим образом: при реинсерции НМ сквозь ее сухожилие, в поперечном направлении, проводили металлическую проволоку, которую транссухожильно обвивали хирургической нитью. Сухожилие с нитью погружали в реинсерционную бороздку, при этом лигатуру пропускали через отверстия в кортикальном слое у основания большого бугорка и связывали. Концы проволоки выводили непосредственно на кость и фиксировали за шляпку кортикального винта, введенного в верхнюю треть диафиза плечевой кости.
Схема операции реинсерции застарелого разрыва сухожилия НМ: 1 проведение проволоки в сухожилии НМ; 2 - транссухожильно расположенная обвивная хирургическая нить; 3 - реинсерция сухожилия надостной мышцы; 4 - блокируемый проволочный шов. Методику осуществляли следующим образом: при реинсерции НМ сквозь ее сухожилие, в поперечном направлении, проводили металлическую проволоку, которую транссухожильно обвивали хирургической нитью. Сухожилие с нитью погружали в реинсерционную бороздку, при этом лигатуру пропускали через отверстия в кортикальном слое у основания большого бугорка и связывали. Концы проволоки выводили непосредственно на кость и фиксировали за шляпку кортикального винта, введенного в верхнюю треть диафиза плечевой кости.
 * При реконструкции ВМП, с целью закрыть дефект, применяли сходящуюся транспозицию сухожилий малой круглой и подлопаточной мышц или лоскут выкроенный из дельтовидной мышцы. Методика замещения дефекта однородными тканями. Это достигали за счет мобилизации ретрагированного сухожилия НМ. Затем из подлопаточной мышцы выкраивали сухожильно-мышечный лоскут и готовили инсерционную бороздку в области большого бугорка и латерально перемещали лоскут в бороздку. В этом положении сухожилие подлопаточной мышцы фиксировали к плечевой кости трансоссальным швом. Затем выполняли шов сухожилий НМ и подлопаточной мышцы по типу "конец в бок" в положении отведения плеча.
* При реконструкции ВМП, с целью закрыть дефект, применяли сходящуюся транспозицию сухожилий малой круглой и подлопаточной мышц или лоскут выкроенный из дельтовидной мышцы. Методика замещения дефекта однородными тканями. Это достигали за счет мобилизации ретрагированного сухожилия НМ. Затем из подлопаточной мышцы выкраивали сухожильно-мышечный лоскут и готовили инсерционную бороздку в области большого бугорка и латерально перемещали лоскут в бороздку. В этом положении сухожилие подлопаточной мышцы фиксировали к плечевой кости трансоссальным швом. Затем выполняли шов сухожилий НМ и подлопаточной мышцы по типу "конец в бок" в положении отведения плеча.
 * Для фиксации костного фрагмента большого бугорка плечевой кости применяли один или два спонгиозных винта. Фиксация бугорка осуществляется при помощи трансоссальных швов. Внешний вид конструкции в сборе: 1 – транскортикальный винт; 2 – фиксирующе-компрессионный винт. Остеосинтез большого бугорка плечевой кости предложенной конструкцией осуществляется следующим образом: после доступа к ПС производили мобилизацию большого бугорка с прикрепляющимися сухожилиями ВМП. Затем формировали каналы под винты в костной ткани. Метчиком проводили нарезку резьбы для транскортикального винта, вправляли костный фрагмент с созданием физиологического натяжения сухожилий соответствующих мышц. В этом положении через костный фрагмент бугорка проводили фиксирующе-компрессионный винт и стабилизировали его в резьбовой площадке транскортикального винта. Схема операции остеосинтеза большого бугорка металлоконструкцией собственной разработки: 1 - смещение большого бугорка под действием мышц; 2 – создание отверстий для транскортикального и фиксирующе-компрессионного винта; 3 – нарезка резьбового канала для транскортикального винта; 4 - фиксация конструкцией большого бугорка.
* Для фиксации костного фрагмента большого бугорка плечевой кости применяли один или два спонгиозных винта. Фиксация бугорка осуществляется при помощи трансоссальных швов. Внешний вид конструкции в сборе: 1 – транскортикальный винт; 2 – фиксирующе-компрессионный винт. Остеосинтез большого бугорка плечевой кости предложенной конструкцией осуществляется следующим образом: после доступа к ПС производили мобилизацию большого бугорка с прикрепляющимися сухожилиями ВМП. Затем формировали каналы под винты в костной ткани. Метчиком проводили нарезку резьбы для транскортикального винта, вправляли костный фрагмент с созданием физиологического натяжения сухожилий соответствующих мышц. В этом положении через костный фрагмент бугорка проводили фиксирующе-компрессионный винт и стабилизировали его в резьбовой площадке транскортикального винта. Схема операции остеосинтеза большого бугорка металлоконструкцией собственной разработки: 1 - смещение большого бугорка под действием мышц; 2 – создание отверстий для транскортикального и фиксирующе-компрессионного винта; 3 – нарезка резьбового канала для транскортикального винта; 4 - фиксация конструкцией большого бугорка.
 * При I и II стадиях патологического процесса выполняется декомпрессия НМ по разработанному способу. Дугообразным доступом обнажали дистальный конец ключицы. Дельтовидную мышцу рассекали в промежутке между акромиальной и ключичной порциями. Акромиальный конец ключицы отделяли от дельтовидной и трапециевидной мышц до места прикрепления клювовидно–ключичных связок и мобилизовали акромиальный конец ключицы для доступа осциллирующей пилы. Затем осуществляли поперечную остеотомию и резекцию измененного акромиального конца ключицы. Следующим этапом дельтовидную мышцу отсекали от передней части акромиального отростка и при помощи пилы резецировали акромиальный конец клювовидноакромиальной связки с костным фрагментом акромиального отростка. Костно - мозговой канал ключицы расширяли сверлом диаметром Ø = 6, 0 - 8, 0 мм. и осциллирующей пилой по передне - нижней поверхности коркового слоя ключицы делали прорезь шириной 2, 0 мм. и длиной 1, 5 см. Костный фрагмент акромиального отростка лопатки вводили в созданный в ключице канал. Сверлом формировали отверстие, проходящее через два корковых слоя ключицы и костный фрагмент акромиона, для трансоссального шва.
* При I и II стадиях патологического процесса выполняется декомпрессия НМ по разработанному способу. Дугообразным доступом обнажали дистальный конец ключицы. Дельтовидную мышцу рассекали в промежутке между акромиальной и ключичной порциями. Акромиальный конец ключицы отделяли от дельтовидной и трапециевидной мышц до места прикрепления клювовидно–ключичных связок и мобилизовали акромиальный конец ключицы для доступа осциллирующей пилы. Затем осуществляли поперечную остеотомию и резекцию измененного акромиального конца ключицы. Следующим этапом дельтовидную мышцу отсекали от передней части акромиального отростка и при помощи пилы резецировали акромиальный конец клювовидноакромиальной связки с костным фрагментом акромиального отростка. Костно - мозговой канал ключицы расширяли сверлом диаметром Ø = 6, 0 - 8, 0 мм. и осциллирующей пилой по передне - нижней поверхности коркового слоя ключицы делали прорезь шириной 2, 0 мм. и длиной 1, 5 см. Костный фрагмент акромиального отростка лопатки вводили в созданный в ключице канал. Сверлом формировали отверстие, проходящее через два корковых слоя ключицы и костный фрагмент акромиона, для трансоссального шва.
 Схема операции декомпрессии НМ: 1 -линия резекции измененного акромиального конца ключицы; 2–расположение направляюще-защитного устройства и осциллирующей пилы; 3–отсечение костного фрагмента акромиального отростка с прикрепляющейся клювовидно-акромиальной связкой (линия остеотомии); 4 -расширение канала в ключице и создание прорези; 5 -транспозиция клювовидно–акромиальной связки с костным фрагментом и фиксация трансоссальным швом. Направление плоскости остеотомии акромиального конца ключицы и защиту подлежащих тканей осуществляли при помощи разработанного нами хирургического инструмента, которое обеспечивало строгую направленность угла остеотомии для последующей стабилизации ключицы и защиту от ятрогенного повреждения клювовидноключичных связок, кровеносных сосудов и нервов. У больных с III стадией туннельного синдрома помимо резекции измененного акромиального конца ключицы восстанавливали анатомическую целостность манжеты (реинсерция).
Схема операции декомпрессии НМ: 1 -линия резекции измененного акромиального конца ключицы; 2–расположение направляюще-защитного устройства и осциллирующей пилы; 3–отсечение костного фрагмента акромиального отростка с прикрепляющейся клювовидно-акромиальной связкой (линия остеотомии); 4 -расширение канала в ключице и создание прорези; 5 -транспозиция клювовидно–акромиальной связки с костным фрагментом и фиксация трансоссальным швом. Направление плоскости остеотомии акромиального конца ключицы и защиту подлежащих тканей осуществляли при помощи разработанного нами хирургического инструмента, которое обеспечивало строгую направленность угла остеотомии для последующей стабилизации ключицы и защиту от ятрогенного повреждения клювовидноключичных связок, кровеносных сосудов и нервов. У больных с III стадией туннельного синдрома помимо резекции измененного акромиального конца ключицы восстанавливали анатомическую целостность манжеты (реинсерция).
 * Подходы к лечению СКТ зависели от состояния патологического очага и размеров кальцината. У больных с наличием болезненного, но полного объема активных движений в ПС, когда толщина сухожилия НМ превалировала над размерами кальцината, объем оперативного пособия заключался в ДВ и атравматичном удалении очага гетеротопической оссификации. Режущим хирургическим инструментом вдоль волокон рассекали сухожилие в проекции кальцината, последний удаляли, на сухожилие накладывали 1 -2 шва. Когда размеры кальцината составляли не более 2 -3 мм. , его не удаляли, а ограничивались ДВ. В случаях значительных размеров кальцината, когда он превышал 30% 40% поперечной площади сухожилия, выполняли частичную реинсерцию внесуставной части сухожилия НМ. У больных с кальцинатом в сухожилии НМ и патологической реакцией бугорков, проявляющейся их гипертрофией (тендопериостит), вышеуказанный объем дополняли частичной резекцией большого бугорка плечевой кости.
* Подходы к лечению СКТ зависели от состояния патологического очага и размеров кальцината. У больных с наличием болезненного, но полного объема активных движений в ПС, когда толщина сухожилия НМ превалировала над размерами кальцината, объем оперативного пособия заключался в ДВ и атравматичном удалении очага гетеротопической оссификации. Режущим хирургическим инструментом вдоль волокон рассекали сухожилие в проекции кальцината, последний удаляли, на сухожилие накладывали 1 -2 шва. Когда размеры кальцината составляли не более 2 -3 мм. , его не удаляли, а ограничивались ДВ. В случаях значительных размеров кальцината, когда он превышал 30% 40% поперечной площади сухожилия, выполняли частичную реинсерцию внесуставной части сухожилия НМ. У больных с кальцинатом в сухожилии НМ и патологической реакцией бугорков, проявляющейся их гипертрофией (тендопериостит), вышеуказанный объем дополняли частичной резекцией большого бугорка плечевой кости.
 * Купирование боли в области плеча-функциональное ортезирование на 2 -3 недели. Восстановление объёма движений в плечевом суставе; Укрепление мышц плечевого пояса и верхней конечности; Восстановительное лечение заключается в следующем: медикаментозное лечение, физические факторы (магнитно-лазерная терапия, ударно-волновая терапия), массаж (лечебный, точечный), физические упражнения (в зале, в бассейне) ЛФК. Период восстановление 4 -6 месяцев.
* Купирование боли в области плеча-функциональное ортезирование на 2 -3 недели. Восстановление объёма движений в плечевом суставе; Укрепление мышц плечевого пояса и верхней конечности; Восстановительное лечение заключается в следующем: медикаментозное лечение, физические факторы (магнитно-лазерная терапия, ударно-волновая терапия), массаж (лечебный, точечный), физические упражнения (в зале, в бассейне) ЛФК. Период восстановление 4 -6 месяцев.
 * Больной 56 лет Поднял резко 2 баллона со сжатым воздухом (8 кг каждый), почувствовал резкую болезненность в области плечевого сустава, передней и боковой поверхности. Лечился самостоятельно(6 мес), анальгетиками. Обратился за помощью к врачу в поликлинику. Назначено рентгенография плечевого сустава (сужение субакромиального пространства); на МРТ исследовании выявлено застарелое повреждение сухожилия надостной мышцы с левой и правой стороны и повреждение суставной губы справа. Выявлен симптом «дуги болезненного отведения» , правая 60 -70 град. левая 90 -100 град. Рекомендовано: Оперативное лечение с последующим восстановлением функции плечевого сустава.
* Больной 56 лет Поднял резко 2 баллона со сжатым воздухом (8 кг каждый), почувствовал резкую болезненность в области плечевого сустава, передней и боковой поверхности. Лечился самостоятельно(6 мес), анальгетиками. Обратился за помощью к врачу в поликлинику. Назначено рентгенография плечевого сустава (сужение субакромиального пространства); на МРТ исследовании выявлено застарелое повреждение сухожилия надостной мышцы с левой и правой стороны и повреждение суставной губы справа. Выявлен симптом «дуги болезненного отведения» , правая 60 -70 град. левая 90 -100 град. Рекомендовано: Оперативное лечение с последующим восстановлением функции плечевого сустава.


