АБОРТ И ЕГО ОСЛОЖНЕНИЯ

Аборт – это прерывание беременности до срока, при котором она может завершиться преждевременными или срочными родами (прерывание беременности в сроки от зачатия до 22 недель, м плода до 500 гр. )

Аборты: искусственные и самопроизвольные Искусственными называют аборты, произведенные в медицинском учреждении. Самопроизвольный аборт относят к основным видам акушерской патологии, происходят в 2025% всех желанных беременностей. Внебольничный аборт – самопроизвольный вне лечебного учреждения. Криминальные аборты, являющиеся следствием внебольничного вмешательства, или произведённые в мед. учреждении в нерабочее время, без заведения медицинской документации.

К криминальному аборту в подавляющем большинстве случаев прибегают женщины, не состоящие в браке, из желания скрыть беременность. Более половины криминальных абортов выполняется в поздние сроки. Для криминального аборта используют механические, химические, медикаментозные средства и др. Ломачинский А. А. «Криминальные аборты» . Аборт нередко производят в антисанитарных условиях, в связи с чем часто возникают тяжелейшие септические осложнения, ДВС-синдром, инфекционно-токсический шок, почечная недостаточность, печеночная недостаточность. В дальнейшем часто наступает бесплодие, наблюдаются невынашивание беременности и другие осложнения.

• Аборт считается безопасным, если он выполняется подготовленным специалистом, в лечебном учреждении, современными методами, с соблюдением санитарногигиенических стандартов. • При безопасном аборте МС менее 1 случая на 100 000 вмешательств • В России безопасность абортов в практическом плане определяется количеством и частотой осложнений после вмешательства. • В мире наиболее высокая частота небезопасных абортов – тех, которые выполняются самой женщиной или другим лицом не имеющим специальной подготовки в условиях не отвечающих санитарным стандартам, приходится на развивающиеся страны, где аборты запрещены законодательно (91%). • МС составляет 90 -350 на 100 000 вмешательств. Что примечательно – частота абортов в этих же странах более высокая в отличие от стран, где аборты разрешены.
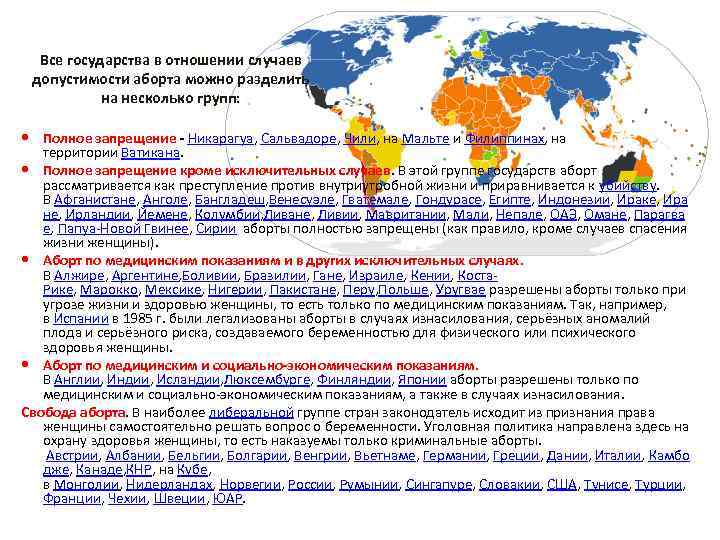
Все государства в отношении случаев допустимости аборта можно разделить на несколько групп: Полное запрещение - Никарагуа, Сальвадоре, Чили, на Мальте и Филиппинах, на территории Ватикана. Полное запрещение кроме исключительных случаев. В этой группе государств аборт рассматривается как преступление против внутриутробной жизни и приравнивается к убийству. В Афганистане, Анголе, Бангладеш, Венесуэле, Гватемале, Гондурасе, Египте, Индонезии, Ираке, Ира не, Ирландии, Йемене, Колумбии, Ливане, Ливии, Мавритании, Мали, Непале, ОАЭ, Омане, Парагва е, Папуа-Новой Гвинее, Сирии аборты полностью запрещены (как правило, кроме случаев спасения жизни женщины). Аборт по медицинским показаниям и в других исключительных случаях. В Алжире, Аргентине, Боливии, Бразилии, Гане, Израиле, Кении, Коста. Рике, Марокко, Мексике, Нигерии, Пакистане, Перу, Польше, Уругвае разрешены аборты только при угрозе жизни и здоровью женщины, то есть только по медицинским показаниям. Так, например, в Испании в 1985 г. были легализованы аборты в случаях изнасилования, серьёзных аномалий плода и серьёзного риска, создаваемого беременностью для физического или психического здоровья женщины. Аборт по медицинским и социально-экономическим показаниям. В Англии, Индии, Исландии, Люксембурге, Финляндии, Японии аборты разрешены только по медицинским и социально-экономическим показаниям, а также в случаях изнасилования. Свобода аборта. В наиболее либеральной группе стран законодатель исходит из признания права женщины самостоятельно решать вопрос о беременности. Уголовная политика направлена здесь на охрану здоровья женщины, то есть наказуемы только криминальные аборты. Австрии, Албании, Бельгии, Болгарии, Венгрии, Вьетнаме, Германии, Греции, Дании, Италии, Камбо дже, Канаде, КНР, на Кубе, в Монголии, Нидерландах, Норвегии, России, Румынии, Сингапуре, Словакии, США, Тунисе, Турции, Франции, Чехии, Швеции, ЮАР.

Материнская смертность от абортов в России • Общая МС – 252 случая • МС после абортов – 36 случаев • Удельный вес абортов в структуре МС – 14, 3% • 3. 8 на 100 000 фертильного возраста (Методическое письмо МЗ РФ «О материнской смертности в 2012 г. )
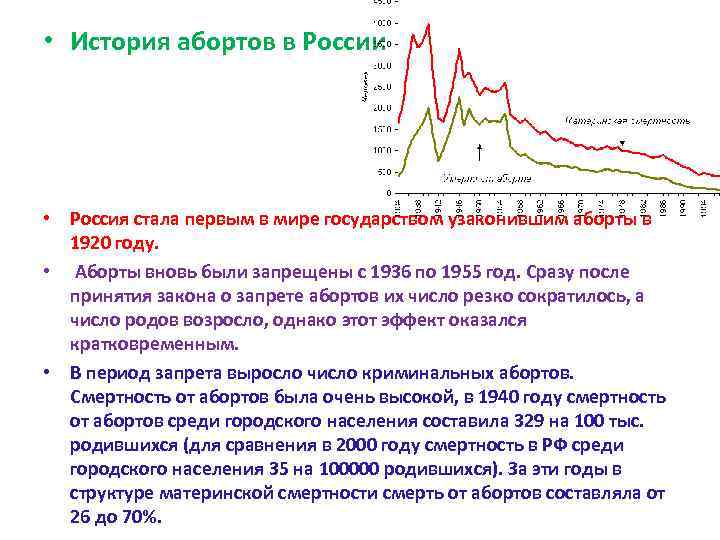
• История абортов в России • Россия стала первым в мире государством узаконившим аборты в 1920 году. • Аборты вновь были запрещены с 1936 по 1955 год. Сразу после принятия закона о запрете абортов их число резко сократилось, а число родов возросло, однако этот эффект оказался кратковременным. • В период запрета выросло число криминальных абортов. Смертность от абортов была очень высокой, в 1940 году смертность от абортов среди городского населения составила 329 на 100 тыс. родившихся (для сравнения в 2000 году смертность в РФ среди городского населения 35 на 100000 родившихся). За эти годы в структуре материнской смертности смерть от абортов составляла от 26 до 70%.
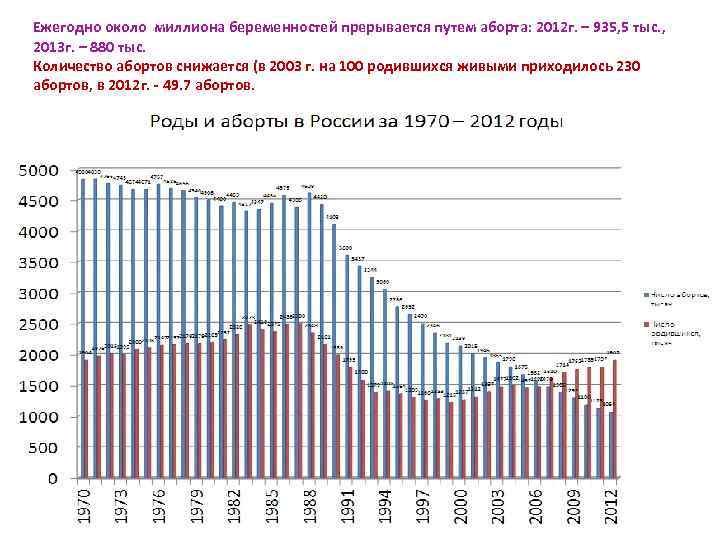
Ежегодно около миллиона беременностей прерывается путем аборта: 2012 г. – 935, 5 тыс. , 2013 г. – 880 тыс. Количество абортов снижается (в 2003 г. на 100 родившихся живыми приходилось 230 абортов, в 2012 г. - 49. 7 абортов.
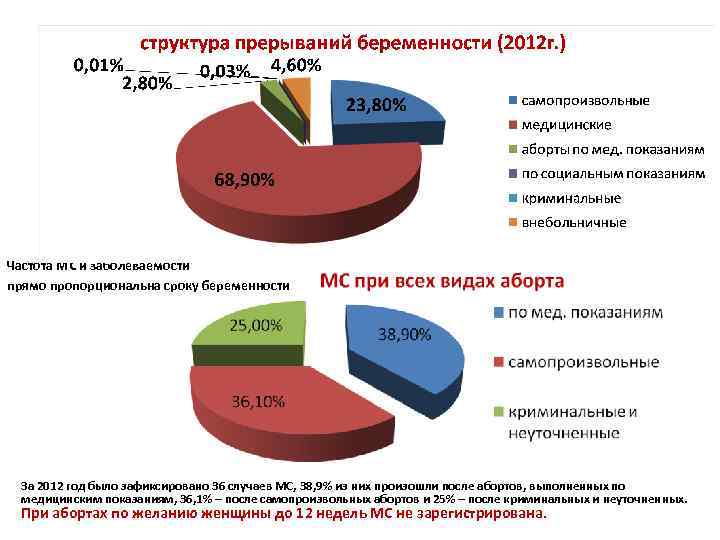
Частота МС и заболеваемости прямо пропорциональна сроку беременности За 2012 год было зафиксировано 36 случаев МС, 38, 9% из них произошли после абортов, выполненных по медицинским показаниям, 36, 1% – после самопроизвольных абортов и 25% – после криминальных и неуточненных. При абортах по желанию женщины до 12 недель МС не зарегистрирована.
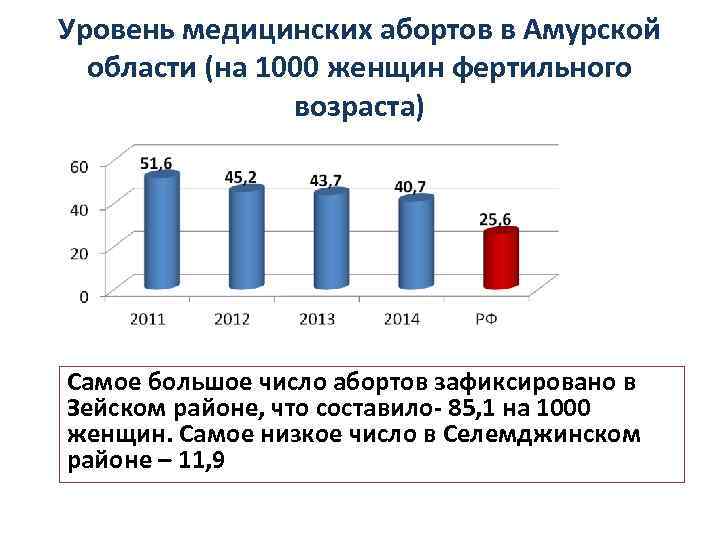
Уровень медицинских абортов в Амурской области (на 1000 женщин фертильного возраста) Самое большое число абортов зафиксировано в Зейском районе, что составило- 85, 1 на 1000 женщин. Самое низкое число в Селемджинском районе – 11, 9

ИСКУССТВЕННОЕ ПРЕРЫВАНИЕ БЕРЕМЕННОСТИ • Искусственное прерывание беременности проводится по желанию женщины при сроке беременности до 12 недель; • По социальным показаниям – при сроке беременности до 22 недель; • По медицинским показаниям и согласия женщины – независимо от срока беременности

• Вопрос об искусственном прерывании беременности по социальному показанию решается комиссией в составе руководителя медицинской организации, врача-акушера-гинеколога, юриста, специалиста по социальной работе (при его наличии). • Показания для искусственного прерывания беременности, утверждены постановлением Правительства Российской Федерации от 6 февраля 2012 г. № 98 «О социальном показании для искусственного прерывания беременности» . Беременность, наступившая в результате совершения преступления, предусмотренного статьей 131 Уголовного кодекса Российской Федерации (изнасилование). • Медицинские показания для прерывания беременности, утвержденны приказом МЗ и социального развития РФ от 3 декабря 2007 г. № 736 , с изменениями, внесенными приказом Минздравсоцразвития России от 27 декабря 2011 г. № 1661 н (в медицинских организациях формируется комиссия в составе врача-акушера-гинеколога, врача той специальности, к которой относится заболевание беременной женщины, являющееся медицинским показанием для искусственного прерывания беременности, и руководителя медицинской организации.
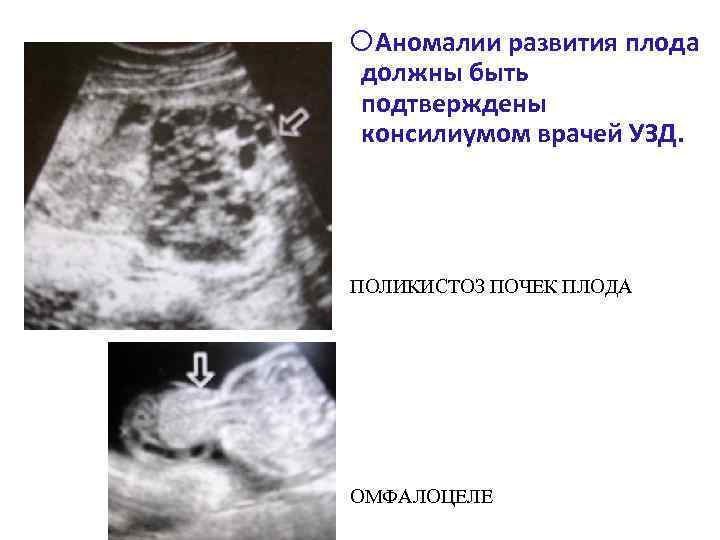
Аномалии развития плода должны быть подтверждены консилиумом врачей УЗД. ПОЛИКИСТОЗ ПОЧЕК ПЛОДА ОМФАЛОЦЕЛЕ

Методы искусственного прерывания беременности • I ТРИМЕСТР • МИНИ-АБОРТ (ВАКУУМНАЯ АСПИРАЦИЯ) • МЕДИКАМЕНТОЗНЫЙ АБОРТ • ДИЛЯТАЦИЯ И ВАКУУМНАЯ АСПИРАЦИЯ • ДИЛЯТАЦИЯ И КЮРЕТАЖ • II ТРИМЕСТР • ИНТРААМНИАЛЬНОЕ ВВЕДЕНИЕ ГИПЕРТОНИЧЕСКОГО РАСТВОРА ИЛИ ПРОСТОГДАНДИНОВ • АБДОМИНАЛЬНОЕ МАЛОЕ КЕСАРЕВО СЕЧЕНИЕ (по строгим показаниям) • ВВЕДЕНИЕ БОЛЬШИХ ДОЗ ОКСИТОЦИНА

• Дилятация шейки матки и кюретаж (хирургический аборт, по российской терминологии) — действительно потенциально опасный метод, в первую очередь из-за риска перфорации матки, ранения внутренних органов, повреждения эндометрия. Он не используется в развитых странах с 60 -х годов прошлого столетия. МЗСР РФ и ВОЗ - прерывание беременности в поздних сроках в России осуществляется тремя не вполне оптимальными методиками: 1. Интраамниальное введение гипертонического раствора. 2. Интра- или экстраамниальное введение простагландинов. 3. Внутривенное введение больших доз окситоцина с последующим выскабливанием стенок полости матки большой кюреткой. Все три метода отнесены экспертами ВОЗ к устаревшим и не рекомендуются к использованию. Лишь иногда в России (по показаниям) применяют малое кесарево сечение. Медикаментозный аборт — оптимальный способ прерывания беременности II триместра — используют в единичных учреждениях в рамках научноисследовательских программ; метод дилятации и эвакуации не применяют вовсе.

Безопасный аборт: рекомендации для систем здравоохранения. Женева, 2003 г. • Вероятность осложнений после аборта зависит от технологии его выполнения, качества проведения процедуры и срока беременности. • ВОЗ разработала систему рекомендаций по проведению аборта, призванных максимально снизить риск осложнений в любой ситуации — в частности, уменьшить вероятность травмирования тканей. • ВОЗ рекомендует расширять применение технологий безопасного аборта: медикаментозной и вакуумной, — а хирургический аборт проводить только в случаях, когда применение других методов невозможно.
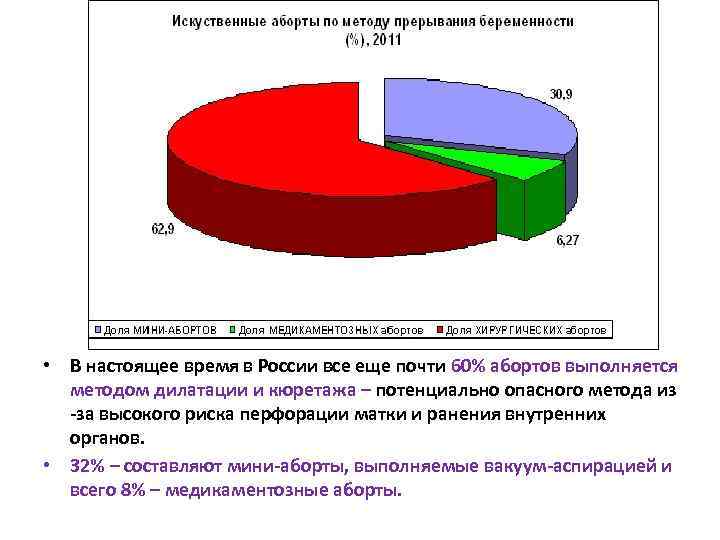
• В настоящее время в России все еще почти 60% абортов выполняется методом дилатации и кюретажа – потенциально опасного метода из -за высокого риска перфорации матки и ранения внутренних органов. • 32% – составляют мини-аборты, выполняемые вакуум-аспирацией и всего 8% – медикаментозные аборты.

Подготовка шейки матки к аборту • Перед хирургическим прерыванием беременности у первобеременных женщин во всех сроках, а у повторнобеременных после восьми недель и при наличии аномалий шейки матки (врожденных или приобретенных в результате оперативных вмешательств или травм) проводится подготовка шейки матки (приказ МЗ РФ 572 н). • Простогландины Е 2 (гели, свечи), • Антагонисты прогестерона (мифепристон 200 мг внутрь), • Осмодилататоры (палочки ламинарий).
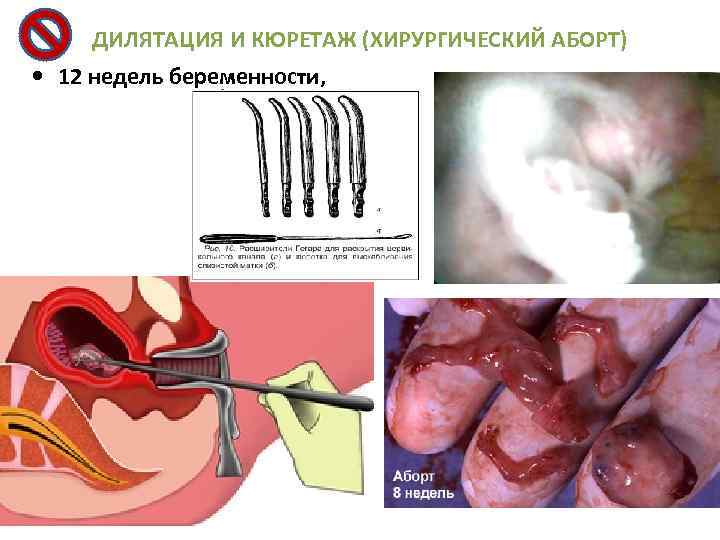
ДИЛЯТАЦИЯ И КЮРЕТАЖ (ХИРУРГИЧЕСКИЙ АБОРТ) 12 недель беременности,
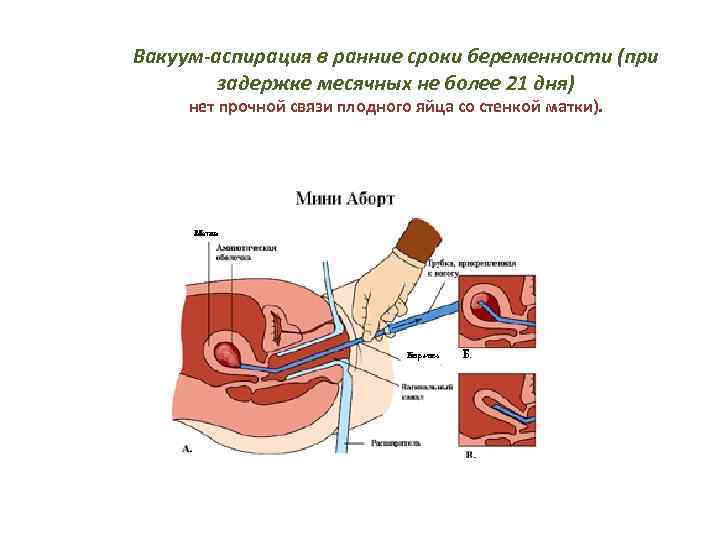
Вакуум-аспирация в ранние сроки беременности (при задержке месячных не более 21 дня) нет прочной связи плодного яйца со стенкой матки).
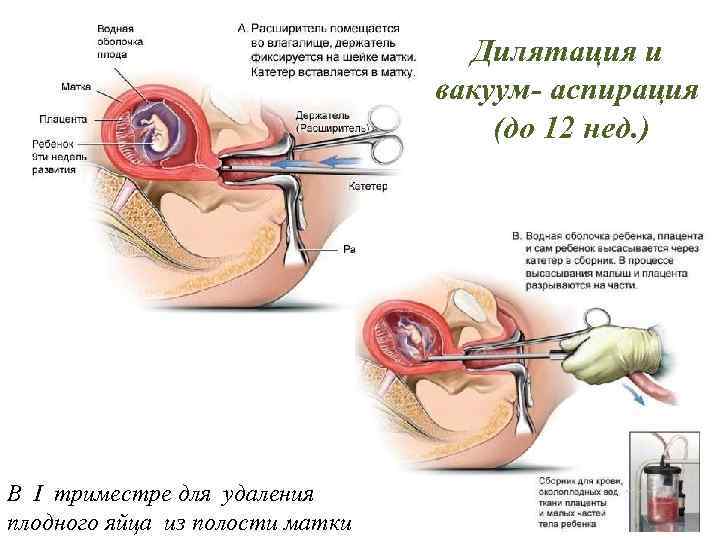
Дилятация и вакуум- аспирация (до 12 нед. ) В I триместре для удаления плодного яйца из полости матки

Медикаментозный аборт Использование этого метода разрешено в сроки до 6 нед беременности (продолжительность аменореи 42 дня). 1 прием врача (обследование: микроскопическое исследование отделяемого женских половых органов, определение основных групп крови (А, В, 0) и резус-принадлежности, УЗИ органов малого таза, консультация психолога). 2 и 3 прием - препараты - антипрогестины (мифепристон) в сочетании с простагландинами (мизопростол). Однократно пациентка принимает 200 мг (600 мг. ) мифепристона внутрь (1 таблетка), а через 36– 48 ч назначают мизопростол 400– 800 мкг внутрь. Под наблюдением 1 -2 часа. Во время экспульсии плодного яйца могут отмечаться схваткообразные боли и усиление кровянистых выделений. После экспульсии плодного яйца кровянистые выделения продолжаются от 9 -13 дней. В редких случаях кровяные выделения после полного медикаментозного аборта продолжаются до 67 дней. 4. После прерывания беременности обязателен ультразвуковой контроль, врачебный осмотр (контроль экспульсии плодного яйца, состоявшегося аборта 14 день). Выбор метода контрацепции.
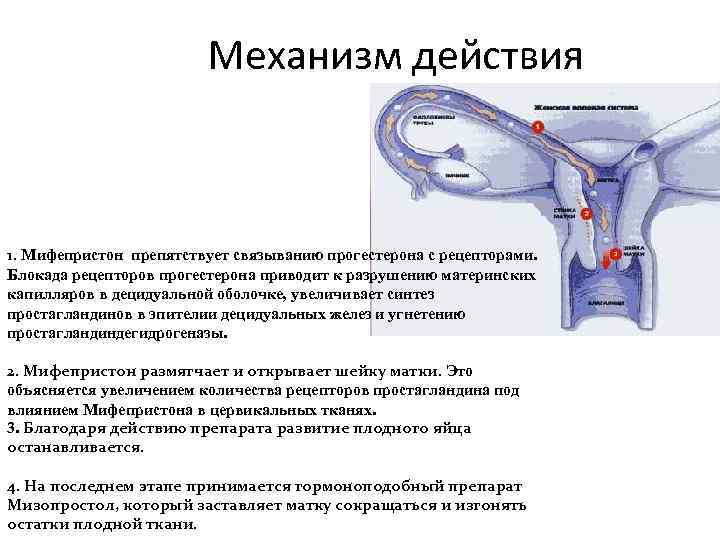
Механизм действия 1. Мифепристон препятствует связыванию прогестерона с рецепторами. Блокада рецепторов прогестерона приводит к разрушению материнских капилляров в децидуальной оболочке, увеличивает синтез простагландинов в эпителии децидуальных желез и угнетению простагландиндегидрогеназы. 2. Мифепристон размягчает и открывает шейку матки. Это объясняется увеличением количества рецепторов простагландина под влиянием Мифепристона в цервикальных тканях. 3. Благодаря действию препарата развитие плодного яйца останавливается. 4. На последнем этапе принимается гормоноподобный препарат Мизопростол, который заставляет матку сокращаться и изгонять остатки плодной ткани.

• Противопоказания для медикаментозного аборта: • • • внематочная беременность или подозрение на нее; острая и хроническая почечная недостаточность; острая и хроническая печеночная недостаточность; острая и хроническая надпочечниковая недостаточность; наличие в анамнезе аллергической реакции на мифепристон, мизопростол; длительная кортикостероидная терапия; острые воспалительные заболевания женских половых органов; заболевания крови, угрожаемые по кровотечению инсулинозависимая форма сахарного диабета бронхиальная астма (тяжелые формы) и хронические обструктивные заболевания легких курящие женщины старше 35 лет (без предварительной консультации терапевта).

Данные доказательной медицины Мифепристон 200 мг по сравнению с 600 мг (в комбинации с мизопростолом) имеет одинаковую эффективность в достижении полного аборта (1, 07, 95% ДИ 0, 87 -1, 32) В РФ с 2012 г. База Кокрейна, 2003 г.
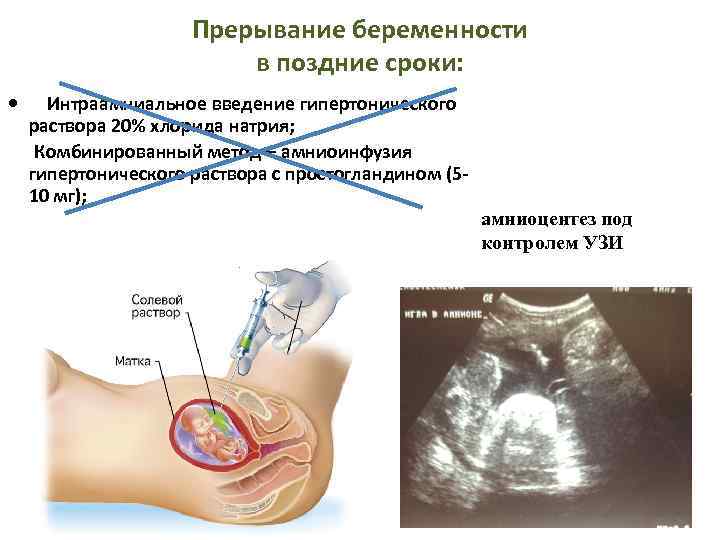
Прерывание беременности в поздние сроки: Интраамниальное введение гипертонического раствора 20% хлорида натрия; Комбинированный метод – амниоинфузия гипертонического раствора с простогландином (510 мг); амниоцентез под контролем УЗИ

Интраамниональное введение гипертонических растворов • Гипертонические растворы вводятся из расчета 10 мл на каждую неделю беременности (в 20 недель беременности — 200 мл раствора) после предварительного выведения такого же объема околоплодной жидкости. Выкидыш должен произойти в течение суток. • Гипертонический раствор натрия хлорида не рекомендуется применять при заболеваниях печени, почек, сердечно-сосудистой патологии и других ЭГЗ, особенно при суб и декомпенсированном течении. • Введения гипертонического раствора натрия хлорида наиболее эффективен в сроки 18— 21 неделя. • Осложнения: попадание раствора в ткани с последующим их некрозом, гипернатриемия, сердечная недостаточность, отек легких, анурия, шок, кровотечения, гнойно-воспалительные заболевания.
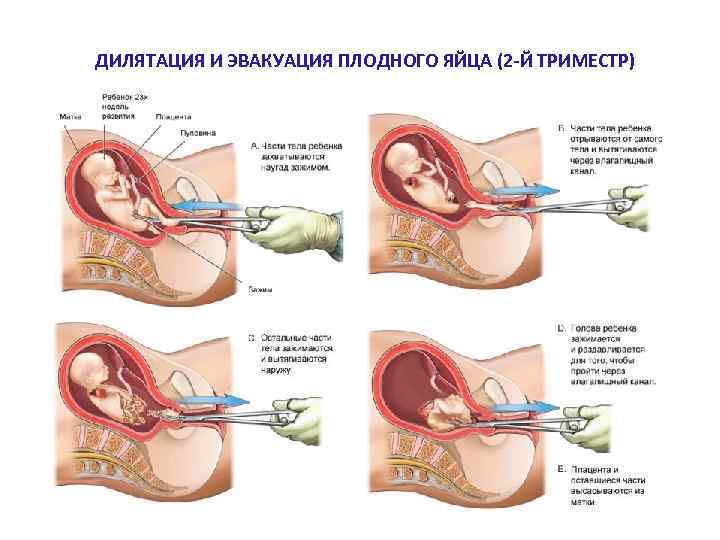
ДИЛЯТАЦИЯ И ЭВАКУАЦИЯ ПЛОДНОГО ЯЙЦА (2 -Й ТРИМЕСТР)

МЕДИКАМЕНТОЗНОЕ ПРЕРЫВАНИЕ ВО 2 -М ТРИМЕСТРЕ

ОСЛОЖНЕНИЯ АБОРТА • • Перфорация матки Кровотечение Травма шейки матки Материнская смертность (эмболия, шок) Поздние, возникающие в течение месяца • • • Остатки плодного яйца Гематометра Эндометрит Перитонит Прогрессирование беременности Нарушение менструального цикла Отдалённые • • • Внематочная беременность Вторичное бесплодие Истмико-цервикальная недостаточность Невынашивание Хронические воспалительные заболевания Миома матки Ранние, возникающие во время операции

перфорация матки Для диагностики перфорации матки используется зондирование ее под контролем УЗИ, Перфорация матки кюреткой лапароскопия. Незначительный дефект заживает самостоятельно, без лечения. Во время операции перед ушиванием матки необходимо через перфорационное отверстие опорожнить полость матки или закончить аборт трансцервикально. Более щадящим хирургическим вмешательством является лапароскопия для завершения аборта и восстановления целостности стенки матки. Если по данным лапароскопии или с учетом состояния женщины, предполагается повреждение кишечной петли, крупных кровеносных сосудов или других структур, может потребоваться лапаротомия для устранения повреждений. При длительном периоде, прошедшем с момента перфорации или при воспалительном процессе в матке и брюшной полости производят гистерэктомию.

• При гипотонических кровотечениях во время аборта необходимо ввести сокращающие средства (окситоцин, метилэргометрин внутривенно, в/м, или в шейку матки, простогландины) и ускорить удаление плодного яйца. • • При неэффективности – перевязка маточных сосудов, внутренней подвздошной артерии или гистерэктомия.
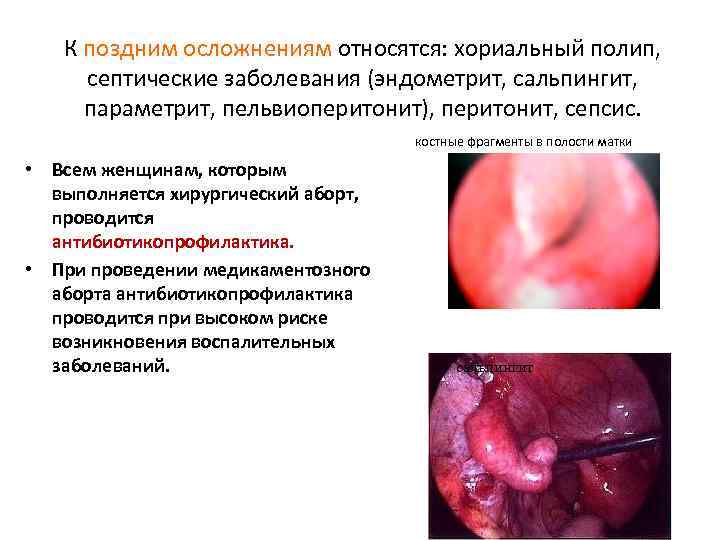
К поздним осложнениям относятся: хориальный полип, септические заболевания (эндометрит, сальпингит, параметрит, пельвиоперитонит), перитонит, сепсис. костные фрагменты в полости матки • Всем женщинам, которым выполняется хирургический аборт, проводится антибиотикопрофилактика. • При проведении медикаментозного аборта антибиотикопрофилактика проводится при высоком риске возникновения воспалительных заболеваний. сальпингит
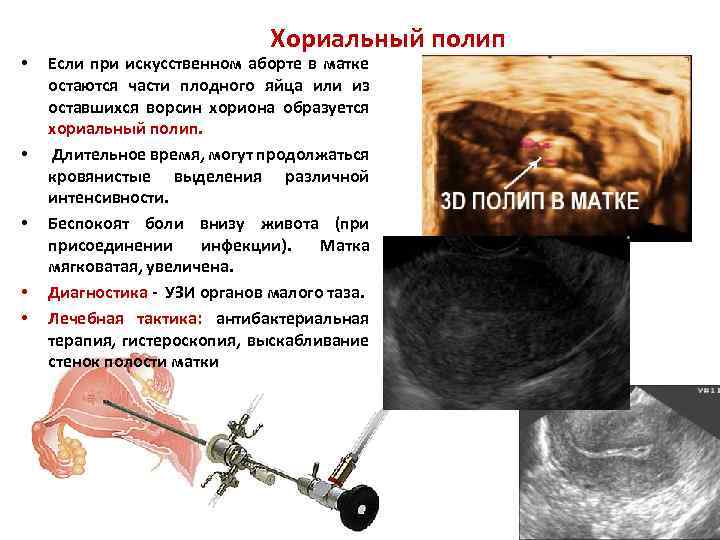
• • • Хориальный полип Если при искусственном аборте в матке остаются части плодного яйца или из оставшихся ворсин хориона образуется хориальный полип. Длительное время, могут продолжаться кровянистые выделения различной интенсивности. Беспокоят боли внизу живота (при присоединении инфекции). Матка мягковатая, увеличена. Диагностика - УЗИ органов малого таза. Лечебная тактика: антибактериальная терапия, гистероскопия, выскабливание стенок полости матки
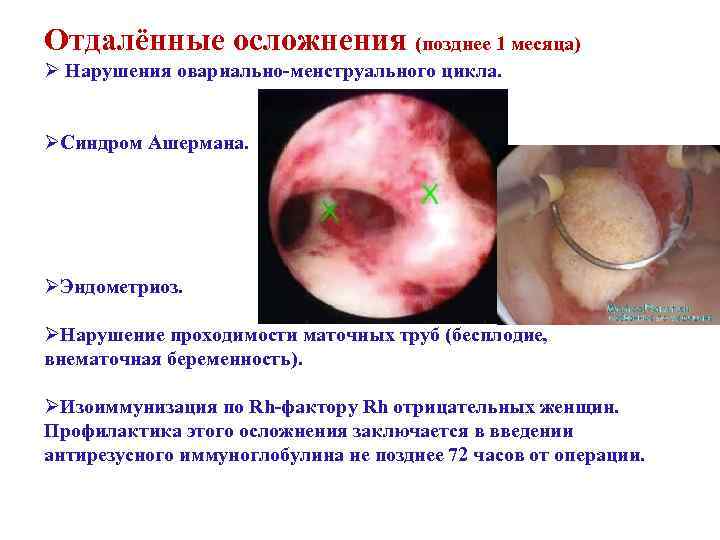
Отдалённые осложнения (позднее 1 месяца) Ø Нарушения овариально-менструального цикла. ØСиндром Ашермана. ØЭндометриоз. ØНарушение проходимости маточных труб (бесплодие, внематочная беременность). ØИзоиммунизация по Rh-фактору Rh отрицательных женщин. Профилактика этого осложнения заключается в введении антирезусного иммуноглобулина не позднее 72 часов от операции.

Отдалённые осложнения(позднее 1 месяца). Ø Бесплодие. Ø Психогенные расстройства. Ø Неблагоприятное влияние искусственного аборта на функциональное состояние сердечнососудистой, эндокринной, нервной и других систем женского организма. Ø Осложнённое течение последующей беременности (истмико-цервикальная недостаточность). Ø Повторные искусственные аборты — причина патологического течения климактерического периода. Ø Увеличение риска развития дисгормональных заболеваний и рака молочных желез у женщин с тремя искусственными абортами и более в анамнезе.
Отдаленные осложнения • Обусловлены механическими и функциональными причинами. Это связано с чрезмерным удалением слизистой оболочки и длительным её восстановлением, гормональным срывом.
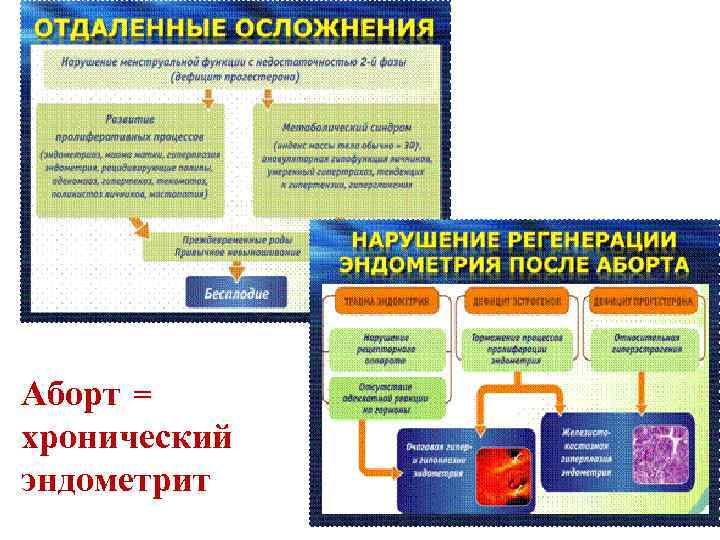
Аборт = хронический эндометрит
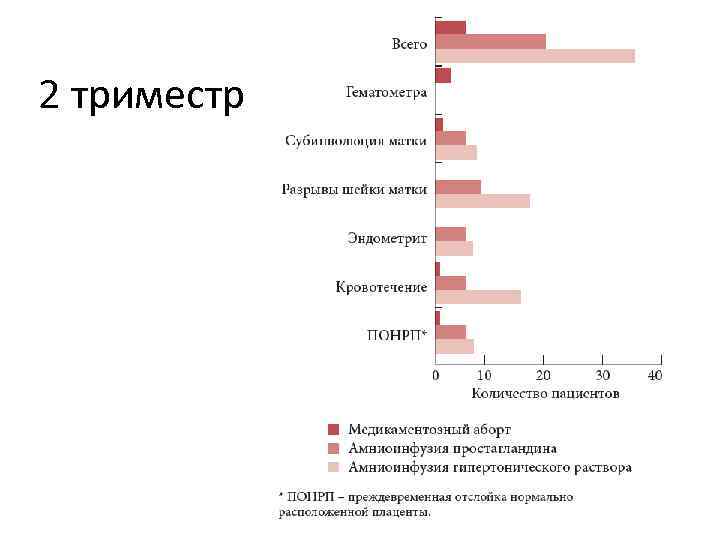
2 триместр
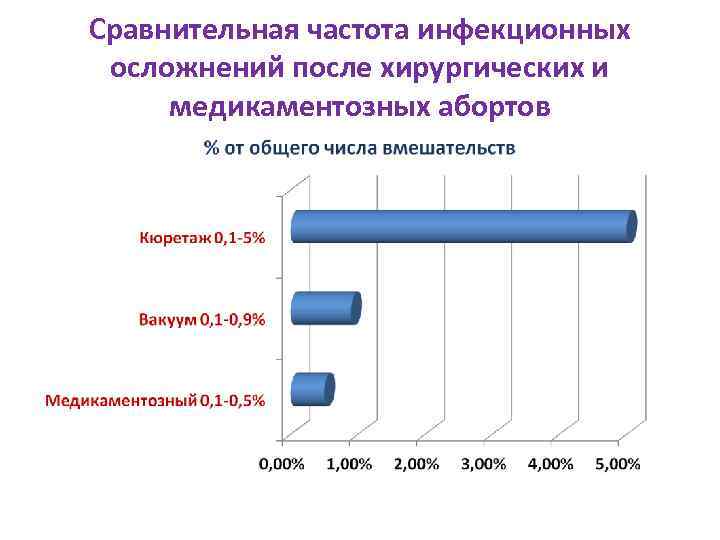
Сравнительная частота инфекционных осложнений после хирургических и медикаментозных абортов
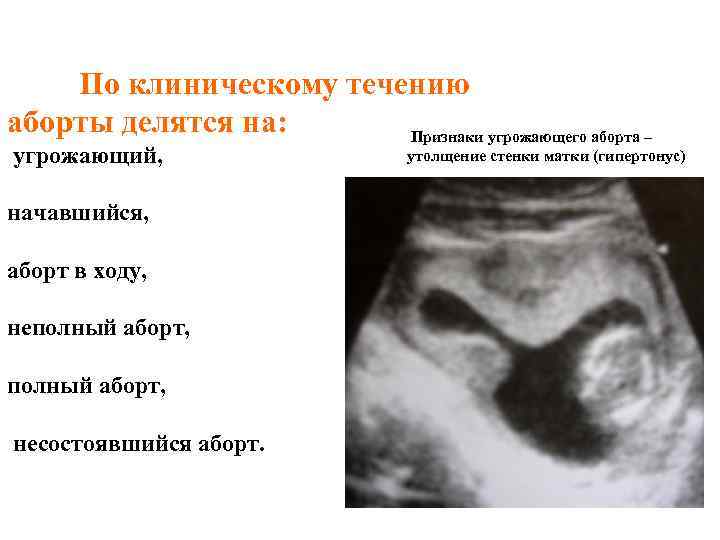
По клиническому течению аборты делятся на: Признаки угрожающего аборта – угрожающий, начавшийся, аборт в ходу, неполный аборт, несостоявшийся аборт. утолщение стенки матки (гипертонус)

Несостоявшийся выкидыш • Несостоявшийся выкидыш (НВ) – это комплекс патологических симптомов, включающих внутриутробную гибель эмбриона (плода), патологическую инертность миометрия и нарушение системы гемостаза. • Термин несостоявшийся выкидыш имеет синонимы: замершая беременность, неразвивающаяся беременность.
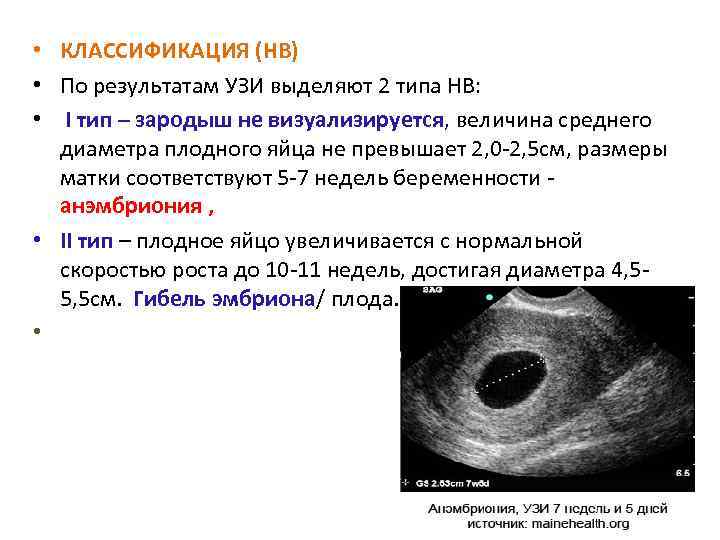
• КЛАССИФИКАЦИЯ (НВ) • По результатам УЗИ выделяют 2 типа НВ: • I тип – зародыш не визуализируется, величина среднего диаметра плодного яйца не превышает 2, 0 -2, 5 см, размеры матки соответствуют 5 -7 недель беременности - анэмбриония , • II тип – плодное яйцо увеличивается с нормальной скоростью роста до 10 -11 недель, достигая диаметра 4, 55, 5 см. Гибель эмбриона/ плода. •

• Коагулопатические нарушения при НВ развиваются, как правило, спустя 2 -3 недели после гибели плода. Развитие ДВС-синдрома обнаружено у всех женщин с НВ в хронической или декомпенсированной форме. • ДВС-синдром развивается в результате попадания в материнский кровоток тромбопластических субстанций разлагающегося плода. При задержке мертвого плода в матке более 5 недель ДВС развивается в 50% случаев. • При удалении плодного яйца высокий риск коагулопатического кровотечения.

• Инфицированный аборт – это аборт, протекающий с признаками инфекции (гипертермия, воспалительные изменения в анализе крови). • Инфицированный аборт может быть самопроизвольным (на любой клинической стадии) или искусственным.

По степени распространения инфекции выделяют клинические формы (А. В. Бартельс- С. В. Сазонов, 1973 г. , И. Е. Роткина 1987 г. ): • · Первый этап распространения инфекции характеризуется инфицированием плодного яйца и децидуальной оболочки матки (неосложненный инфицированный аборт). • · Второй этап – инфекция вышла за пределы матки, но осталась в малом тазу (поражена мышца матки, маточные вены, трубы, яичники, параметральная клетчатка и тазовая брюшина). Это соответствует осложненному инфицированному аборту. • Вариантом течения осложненного инфицированного аборта является септический аборт • · Третий этап – генерализованная инфекция – перитонит, сепсис, септический шок.

Методы обследования больных с инфекционными осложнениями после аборта: 1. Данные анамнеза, общее и специальное обследование. 2. Лабораторные исследования в динамике: клинический анализ крови, коагулограмма, определение С-реактивного белка, Т-лимфоцитов, иммуноглобулинов, определение КОС крови, электролитов (калий, натрий, кальций, магний, хлор), мочевины, креатинина, билирубина, трансаминаз (АСАТ, АЛАТ), анализы мочи. 3. Рентгенография легких (по показаниям), ЭКГ, УЗИ органов брюшной полости, малого таза, консультации специалистов (невропатолога, хирурга, терапевта, психиатра, эндокринолога и др. ) 4. Бактериоскопическое и бактериологическое исследования: из цервикального канала, матки, уретры с определением чувствительности к антибиотикам, посевы мочи, крови, из трахеи, плевральной полости, из зева. 5. Динамическое наблюдение за общим состоянием, 3 -х часовое измерение температуры, частоты пульса, дыхания, АД, диуреза.

Неосложненный инфицированный аборт. Клиника: повышение температуры до 38*С, общая слабость, умеренная тахикардия, кровянистые или гнойные выделения из половых путей. Общее состояние удовлетворительное, АД в норме. Матка умеренно болезненна, мягковатой консистенции (за счет изменений при беременности). В крови лейкоцитоз до 10 -12*109, ускоренно СОЭ до 35 -40 мм/ч, повышен уровень средних молекул, острофазных белков, С-реактивный белок +.

Лечебная тактика - активно-выжидательная. • Консервативная подготовительная продолжаться до 12 часов: терапия может • 1. Инфузионная терапия до 2 -х литров (кристаллоиды ), • 2. десенсебилизирующая терапия – димедрол, супрастин, тавегил, • 3. антибактериальная терапия, включающая не менее 2 -х антибиотиков (цефалоспорины + полусинтетические пенициллины или аминогликозиды, нитроимидозолы (метрогил)), • 4. нестероидные противовоспалительные препараты (анальгин, аспирин, парацетамол),

Условия к вакуум-аспирации: 1. нормализация или снижение температуры тела, 2. удовлетворительное состояние больной, 3. улучшение анализа крови.

• • Профилактика септического шока: Операция выскабливания из полости матки проводится под общим обезболиванием (внутривенно диприван, калипсол). Перед операцией вводятся глюкокортикостероиды или антигистаминные средства. После операции продолжается консервативная терапия. Почему необходима профилактика септического шока: При выскабливании из полости матки неизбежно разрушаются тромбы в маточных сосудах, и содержимое полости матки забрасывается в общий кровоток, куда попадают не только жизнеспособные бактерии, но и бактериальные и тканевые токсины. Это можно сравнить с повторной (разрешающей) инъекцией эндотоксина при экспериментальном септическом шоке. При неосложненном инфицированном аборте, сопровождающемся обильным кровотечением, одновременно показано консервативное лечение и выскабливание из полости матки. Во время выскабливания проводят инфузионную терапию, вводят антигистаминные препараты, антибиотики и глюкокортикоиды. Выскабливание проводится под внутривенным наркозом. Результаты патоморфологического исследования. Некроз децидуальной ткани, лейкоцитарная инфильтрация в прилегающем слое эндометрия.

Осложненный инфицированный аборт. Клиника: состояние средней степени тяжести, более выраженные симптомы интоксикации: повышение температуры тела более 38*С, ознобы, тахикардия, слабость, головная боль, снижение аппетита, тошнота, рвота, боли внизу живота, кровянисто-гнойные выделения из половых путей с гнилостным запахом. Иногда перитониальные симптомы (Щеткина. Блюмберга, дефанс в гипогастральной области). При внутреннем исследовании матка болезненная, мягковатой консистенции, придатки инфильтрированы и болезненны, своды сглажены и болезненны, иногда определяется инфильтрат в параметрии. Диурез может быть снижен, в моче появляется белок, лейкоциты, единичные гиалиновые цилиндры. В крови умеренная анемия, лейкоцитоз 12 -16*109, сдвиг формулы влево, СОЭ до 50 мм/ч, гипо- и диспротеинемия, резко положительный Среактивный белок, высокое содержание острофазных белков, снижение Тлимфоцитов.

Терапия. Консервативное лечение проводится до снижения температуры, улучшения анализов крови, уменьшения местных симптомов воспаления (лечение от 24 ч. до 3 -5 суток). 1. инфузионная терапия до 3 литров (коллоиды и кристаллоиды , препараты ГЭК, альбумин, плазма, при анемии (Нв 70 -80 г/л) переливается эр. масса). 2. антибактериальная терапия (2 -3 антибиотика широкого спектра действия), внутримышечно-внутривенно. 3. для профилактики шока вводят глюкокортикоиды (дексаметазон 4 -8 мг, преднизолон 30 -60 мг. или целестон 4 -12 мг). 4. Для профилактики и лечения ДВС синдрома – СЗП, дезагреганты (трентал, курантил), антикоагулянты низкомолекулярные гепарины (фраксипарин) под контролем свертывающей системы, отменяют за 6 часов до выскабливания. 5. десенсибилизирующая терапия, симптоматическая терапия (для улучшения функции почек, ССС). Вакуум-аспирация, кюретаж.
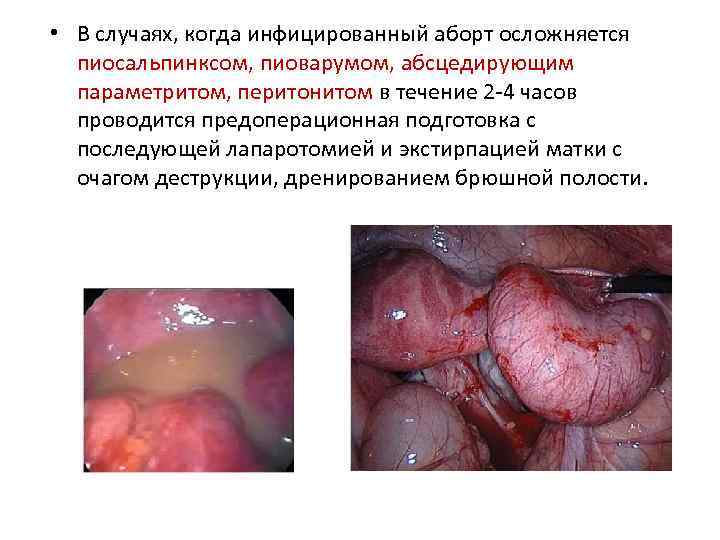
• В случаях, когда инфицированный аборт осложняется пиосальпинксом, пиоварумом, абсцедирующим параметритом, перитонитом в течение 2 -4 часов проводится предоперационная подготовка с последующей лапаротомией и экстирпацией матки с очагом деструкции, дренированием брюшной полости.

• Септический аборт – является разновидностью осложненного • • • инфицированного аборта, протекает с выраженной интоксикацией (ССВО). критерии SIRS: - тахикардия > 90 ударов в 1 мин. ; - тахипноэ > 20 в 1 мин. или Pa CO 2 – 32 мм рт. ст. на фоне ИВЛ; - температура > 38, 0 град. С или < 36, 0 град. С; - количество лейкоцитов в периферической крови > 12 × 109 / л или< 4 × 109 / л либо число незрелых форм > 10%;

• Интоксикация обусловлена распадом инфицированных омертвевших тканей плодного яйца и поступления микробных и тканевых токсинов в общий кровоток, воздействием медиаторов воспаления (цитокинов). • Цитокины вызывают нарушения в микроциркуляторном русле и функции жизненно важных органов. • При ослаблении иммунных реакции выброс медиаторов приводит к генерализованному эндотелиозу, декомпенсации функциональных систем организма развитию сепсиса. • Клиническое течение септического аборта трудно иногда отличить от сепсиса. •

Клиника септического аборта • При септическом аборте жалобы на слабость, отсутствие аппетита, тошноту, рвоту, жидкий стул, высокую температуру 39 -40*С, ознобы. • Общее состояние тяжелое, кожные покровы бледные, температура тела имеет гектический характер. Заторможенность сознания, тахипноэ, в легких выслушиваются сухие хрипы. Тоны сердца приглушены, тахикардия, живот вздут, диурез снижен. • Для оценки состояния больной в динамике определяют: АД, ЧСС, ЦВД, дыхание, почасовой диурез, гемоглобин, гематокрит, колво тромбоцитов, коагулограмму, электролиты, КЩС, мочевину, креатинин крови, клинический анализ крови, мочи, проводится рентгенография органов грудной клетки, УЗ исследование органов брюшной полости, малого таза. Информативны биохимические маркеры сепсиса (прокальцитонин). • В крови токсическая анемия, токсическая зернистость нейтрофилов, высокий лейкоцитоз 16 -20*109, СОЭ 50 -60 мм/ч. В моче- белок, лейкоциты, эритроциты, гиалиновые и зернистые цилиндры.

• Диагноз « сепсис» выставляется при наличии очага инфекции, ССВО и признаков органной дисфункции (ОПН, ОПеч. Н, РДСВ, ДВС и т. д. ).

Лечебная тактика при септическом аборте Интенсивная терапия с динамическим наблюдением проводится в течение суток. 1. Если состояние значительно улучшается, консервативная терапия продолжается до стихания местных явлений воспаления, нормализации температуры, улучшения показателей крови, после чего производится выскабливание полости матки (в пределах первых 3 -4 суток). Выскабливание под общим обезболиванием, прикрытием инфузионной терапии, глюкокортикоидами, антигистаминными препаратами. 2. При кровотечении на фоне выраженного интоксикационного синдрома(ССВО) безопаснее произвести гистерэктомию. 3. Если, несмотря на проведенную в течение суток интенсивную терапию, состояние больных не улучшается или симптомы интоксикации нарастают, местный воспалительный процесс становится более распространенным, то «септическое» состояние обусловлено не ССВО, а сепсисом. Лечебная тактика пересматривается в пользу гистерэктомии.

Реабилитация • • • - После искусственного прерывания беременности женщинам с резусотрицательной принадлежностью крови независимо от метода прерывания беременности проводится иммунизация иммуноглобулином антирезус Rho (Д) человека в первые 48 часов. -Контрольный осмотр врача-акушера-гинеколога при отсутствии жалоб проводится через 9 -15 дней. - УЗ исследование малого таза на 5 -7 -е сутки после прерывания беременности, - антибиотикопрофилактика (таблетированные пр-ты: сафоцид, доксициклин, метронидазол), - контрацепция с помощью низкодозированных КОК (регулон, линдинет 30, и другие) не менее 6 мес. На фоне применения КОК происходит уплотнение цервикальной слизи, уменьшается среднее количество менструальной кровопотери и интенсивность маточных сокращений, что позволяет снизить вероятность развития воспалительных заболеваний органов малого таза. КОК снижает стрессовую активность гипоталамо-гипофизарной системы, профилактика эндокринных нарушений.

Аборт, будь он криминальным или легализованным все равно несет значение и символ убийства.