сердечно-сосудистой системы.ppt
- Количество слайдов: 95
 А. Ф. О. сердечно-сосудистой системы лекция 2012. В. И. Твардовский
А. Ф. О. сердечно-сосудистой системы лекция 2012. В. И. Твардовский
 КРОВООБРАЩЕНИЕ ПЛОДА Основным кровообращением плода является хориальное или плацентарное, представленное прежде всего сосудами пуповины. Хориальное ( плацентарное) кровообращение начинает обеспечивать газообмен плода уже с конца 3 й – начала 4 -й недели внутриутробного развития. Функционирует система кровообращения, представляющая собой замкнутый круг, обособленный от системы кровообращения матери, и действующая исключительно за счет сокращений сердца плода. 1.
КРОВООБРАЩЕНИЕ ПЛОДА Основным кровообращением плода является хориальное или плацентарное, представленное прежде всего сосудами пуповины. Хориальное ( плацентарное) кровообращение начинает обеспечивать газообмен плода уже с конца 3 й – начала 4 -й недели внутриутробного развития. Функционирует система кровообращения, представляющая собой замкнутый круг, обособленный от системы кровообращения матери, и действующая исключительно за счет сокращений сердца плода. 1.
 КРОВООБРАЩЕНИЕ ПЛОДА Условия плацентарного кровообращения и газообмена обеспечивают нормальное физиологическое развитие плода на всех этапах беременности. Факторами, существенно способствующими адаптации плода к этим условиям, являются: 2.
КРОВООБРАЩЕНИЕ ПЛОДА Условия плацентарного кровообращения и газообмена обеспечивают нормальное физиологическое развитие плода на всех этапах беременности. Факторами, существенно способствующими адаптации плода к этим условиям, являются: 2.
 КРОВООБРАЩЕНИЕ ПЛОДА УВЕЛИЧЕНИЕ ДЫХАТЕЛЬНОЙ ПОВЕРХНОСТИ ПЛАЦЕНТЫ; УВЕЛИЧЕНИЕ СКОРОСТИ КРОВОТОКА; НАРАСТАНИЕ СОДЕРЖАНИЯ Нb И ЭРИТРОЦИТОВ В КРОВИ ПЛОДА; НАЛИЧИЕ Нb. F, ОБЛАДАЮЩЕГО БОЛЕЕ ЗНАЧИТЕЛЬНЫМ СРОДСТВОМ К КИСЛОРОДУ; СУЩЕСТВЕННО БОЛЕЕ НИЗКАЯ ПОТРЕБНОСТЬ ТКАНЕЙ ПЛОДА К КИСЛОРОДУ. Тем не менее по мере роста плода и увеличения срока беременности условия газообмена существенно ухудшаются.
КРОВООБРАЩЕНИЕ ПЛОДА УВЕЛИЧЕНИЕ ДЫХАТЕЛЬНОЙ ПОВЕРХНОСТИ ПЛАЦЕНТЫ; УВЕЛИЧЕНИЕ СКОРОСТИ КРОВОТОКА; НАРАСТАНИЕ СОДЕРЖАНИЯ Нb И ЭРИТРОЦИТОВ В КРОВИ ПЛОДА; НАЛИЧИЕ Нb. F, ОБЛАДАЮЩЕГО БОЛЕЕ ЗНАЧИТЕЛЬНЫМ СРОДСТВОМ К КИСЛОРОДУ; СУЩЕСТВЕННО БОЛЕЕ НИЗКАЯ ПОТРЕБНОСТЬ ТКАНЕЙ ПЛОДА К КИСЛОРОДУ. Тем не менее по мере роста плода и увеличения срока беременности условия газообмена существенно ухудшаются.
 НАИБОЛЕЕ ВАЖНЫЕ ОСОБЕННОСТИ ФЕТАЛЬНОГО КРОВООБРАЩЕНИЯ ВКЛЮЧАЮТ. 1. НАЛИЧИЕ ПЛАЦЕНТАРНОГО КРОВООБРАЩЕНИЯ; НЕФУНКЦИОНИРУЮЩИЙ МАЛЫЙ КРУГ КРОВООБРАЩЕНИЯ; ПОСТУПЛЕНИЕ КРОВИ В БОЛЬШОЙ КРУГ КРОВООБРАЩЕНИЯ В ОБХОД МАЛОГО ЧЕРЕЗ ДВА ПРАВО-ЛЕВЫХ ШУНТА ( СООБЩЕНИЯ МЕЖДУ ПРАВОЙ И ЛЕВОЙ ПОЛОВИНАМИ СЕРДЦА И КРУПНЫМИ СОСУДАМИ);
НАИБОЛЕЕ ВАЖНЫЕ ОСОБЕННОСТИ ФЕТАЛЬНОГО КРОВООБРАЩЕНИЯ ВКЛЮЧАЮТ. 1. НАЛИЧИЕ ПЛАЦЕНТАРНОГО КРОВООБРАЩЕНИЯ; НЕФУНКЦИОНИРУЮЩИЙ МАЛЫЙ КРУГ КРОВООБРАЩЕНИЯ; ПОСТУПЛЕНИЕ КРОВИ В БОЛЬШОЙ КРУГ КРОВООБРАЩЕНИЯ В ОБХОД МАЛОГО ЧЕРЕЗ ДВА ПРАВО-ЛЕВЫХ ШУНТА ( СООБЩЕНИЯ МЕЖДУ ПРАВОЙ И ЛЕВОЙ ПОЛОВИНАМИ СЕРДЦА И КРУПНЫМИ СОСУДАМИ);
 2. ЗНАЧИТЕЛЬНОЕ ПРЕВЫШЕНИЕ МИНУТНОГО ОБЪЕМА БОЛЬШОГО КРУГА КРОВООБРАЩЕНИЯ ( НАЛИЧИЕ ПРАВО-ЛЕВЫХ ШУНТОВ) НАД МИНУТНЫМ ОБЪЕМОМ МАЛОГО КРУГА (НЕФУНКЦИОНИРУЮЩИЕ ЛЕГКИЕ); ОБЕСПЕЧЕНИЕ ВСЕХ ОРГАНОВ ПЛОДА СМЕШАННОЙ КРОВЬЮ (БОЛЕЕ ОКСИГИНИРОВАННАЯ КРОВЬ ПОСТУПАЕТ В ПЕЧЕНЬ, ГОЛОВНОЙ МОЗГ И ВЕРХНИЕ КОНЕЧНОСТИ); ПРАКТИЧЕСКИ ОДИНАКОВОЕ НИЗКОЕ АД В ЛЕГОЧНОЙ АРТЕРИИ И АОРТЕ
2. ЗНАЧИТЕЛЬНОЕ ПРЕВЫШЕНИЕ МИНУТНОГО ОБЪЕМА БОЛЬШОГО КРУГА КРОВООБРАЩЕНИЯ ( НАЛИЧИЕ ПРАВО-ЛЕВЫХ ШУНТОВ) НАД МИНУТНЫМ ОБЪЕМОМ МАЛОГО КРУГА (НЕФУНКЦИОНИРУЮЩИЕ ЛЕГКИЕ); ОБЕСПЕЧЕНИЕ ВСЕХ ОРГАНОВ ПЛОДА СМЕШАННОЙ КРОВЬЮ (БОЛЕЕ ОКСИГИНИРОВАННАЯ КРОВЬ ПОСТУПАЕТ В ПЕЧЕНЬ, ГОЛОВНОЙ МОЗГ И ВЕРХНИЕ КОНЕЧНОСТИ); ПРАКТИЧЕСКИ ОДИНАКОВОЕ НИЗКОЕ АД В ЛЕГОЧНОЙ АРТЕРИИ И АОРТЕ
 3. Таким образом, для фетального кровообращения характерны: 1) наличие связи между правой и левой половиной сердца и крупными сосудами - два право-левых шунта; 2) значительное превышение, вследствие шунтов, минутного объема (МО) большого круга кровообращения над МО малого круга (нефункционирующие легкие); 3) поступление к жизненно важным органам (мозг, сердце, печень, верхние конечности) из восходящей аорты и дуги ее более богатой кислородом крови, чем к нижней половине тела; 4) практически одинаковое, низкое, кровяное давление в легочной артерии и аорте.
3. Таким образом, для фетального кровообращения характерны: 1) наличие связи между правой и левой половиной сердца и крупными сосудами - два право-левых шунта; 2) значительное превышение, вследствие шунтов, минутного объема (МО) большого круга кровообращения над МО малого круга (нефункционирующие легкие); 3) поступление к жизненно важным органам (мозг, сердце, печень, верхние конечности) из восходящей аорты и дуги ее более богатой кислородом крови, чем к нижней половине тела; 4) практически одинаковое, низкое, кровяное давление в легочной артерии и аорте.
 Кровообращение новорожденного. Адаптация сердечно-сосудистой системы заключается в возникновении так называемого неонатального типа кровообращения, характерными особенностями которого является: - прекращение плацентарной трансфузии, увеличение системного сосудистого сопротивления; становление эффективной легочной вентиляции; - с началом дыхания новорожденного кровоток через легкие возрастает в 5 раз, и к 2 мес. жизни в 5 -10 раз снижается сосудистое сопротивление в малом круге кровообращения. Через легкие начинает проходить весь объем сердечного выброса ( во внутриутробном только 10%). При этом увеличивается венозный возврат к левым отделам сердца и повышается левожелудочковый выброс.
Кровообращение новорожденного. Адаптация сердечно-сосудистой системы заключается в возникновении так называемого неонатального типа кровообращения, характерными особенностями которого является: - прекращение плацентарной трансфузии, увеличение системного сосудистого сопротивления; становление эффективной легочной вентиляции; - с началом дыхания новорожденного кровоток через легкие возрастает в 5 раз, и к 2 мес. жизни в 5 -10 раз снижается сосудистое сопротивление в малом круге кровообращения. Через легкие начинает проходить весь объем сердечного выброса ( во внутриутробном только 10%). При этом увеличивается венозный возврат к левым отделам сердца и повышается левожелудочковый выброс.
 Кровообращение новорожденного. - начало поочередной работы правого и левого желудочков; - функциональное закрытие фетальных коммуникаций (артериального протока, овального окна). Полное закрытие овального окна к концу первого года жизни, но примерно у 50% детей и 10 -25% взрослых сохраняется, что не оказывает существенного влияния на гемодинамику. Из-за увеличения потребности в кислороде возрастает сердечный выброс и системное АД В целом, кровообращение у новорожденных отличается нестабильностью
Кровообращение новорожденного. - начало поочередной работы правого и левого желудочков; - функциональное закрытие фетальных коммуникаций (артериального протока, овального окна). Полное закрытие овального окна к концу первого года жизни, но примерно у 50% детей и 10 -25% взрослых сохраняется, что не оказывает существенного влияния на гемодинамику. Из-за увеличения потребности в кислороде возрастает сердечный выброс и системное АД В целом, кровообращение у новорожденных отличается нестабильностью
 Таким образом, сердце новорожденного обладает большой запасной силой: 1) уменьшение вязкости крови за счет снижения количества эритроцитов; 2) выключение плацентарного кровообращения, что ведет к уменьшению количества циркулирующей крови плода на 25 -30% и сокращению пути, который проходит кровь; 3) внутриутробно оба желудочка выполняют одинаковую работу, а правый даже несколько большую; в постнатальный период нагрузка на правый желудочек постепенно уменьшается, а на левый - увеличивается.
Таким образом, сердце новорожденного обладает большой запасной силой: 1) уменьшение вязкости крови за счет снижения количества эритроцитов; 2) выключение плацентарного кровообращения, что ведет к уменьшению количества циркулирующей крови плода на 25 -30% и сокращению пути, который проходит кровь; 3) внутриутробно оба желудочка выполняют одинаковую работу, а правый даже несколько большую; в постнатальный период нагрузка на правый желудочек постепенно уменьшается, а на левый - увеличивается.
 Сердечно-сосудистая система
Сердечно-сосудистая система
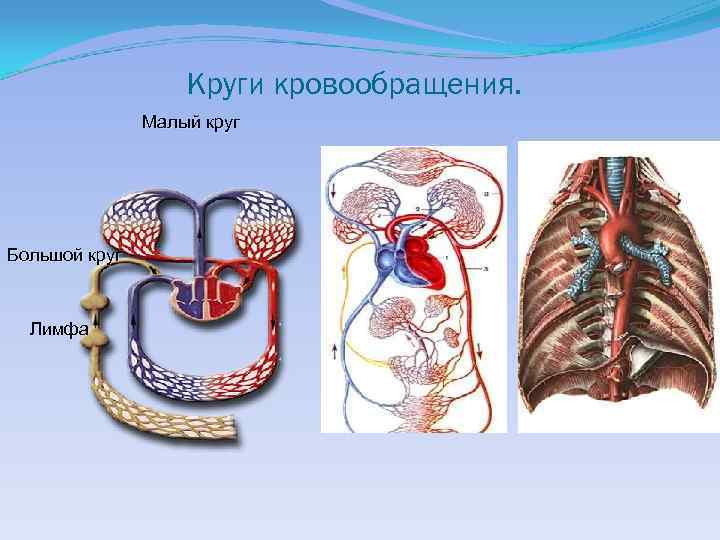 Круги кровообращения. Малый круг Большой круг Лимфа
Круги кровообращения. Малый круг Большой круг Лимфа
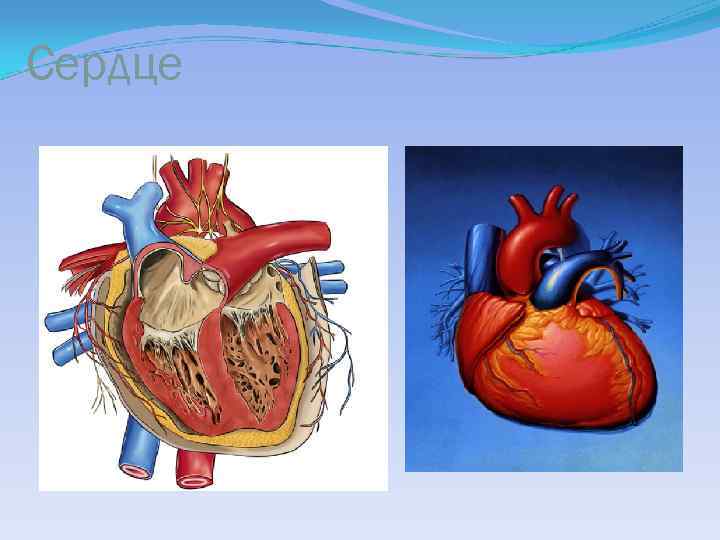 Сердце
Сердце
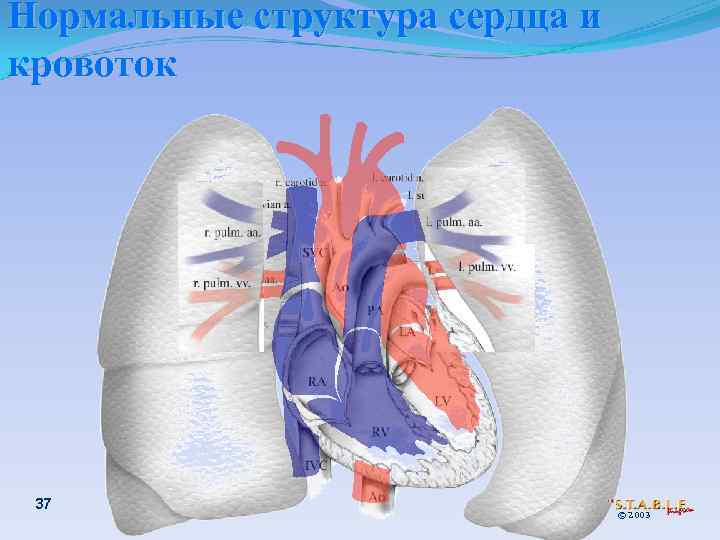 Нормальные структура сердца и кровоток 37 © 2003
Нормальные структура сердца и кровоток 37 © 2003
 Работа сердца
Работа сердца
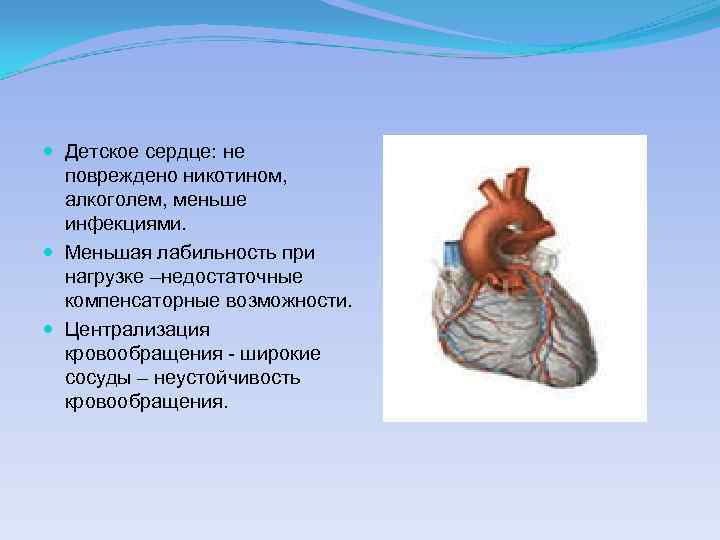 Детское сердце: не повреждено никотином, алкоголем, меньше инфекциями. Меньшая лабильность при нагрузке –недостаточные компенсаторные возможности. Централизация кровообращения - широкие сосуды – неустойчивость кровообращения.
Детское сердце: не повреждено никотином, алкоголем, меньше инфекциями. Меньшая лабильность при нагрузке –недостаточные компенсаторные возможности. Централизация кровообращения - широкие сосуды – неустойчивость кровообращения.
 У новорожденных сердце относительно большое и составляет 0, 8 % от массы тела (около 22 г), а у взрослых 0, 4 %. Правый и левый желудочки примерно равны, толщина их стенок составляет 5 мм. К 8 месяцам масса сердца удваивается, к 3 годам утраивается, к 6 годам увеличивается в 11 раз.
У новорожденных сердце относительно большое и составляет 0, 8 % от массы тела (около 22 г), а у взрослых 0, 4 %. Правый и левый желудочки примерно равны, толщина их стенок составляет 5 мм. К 8 месяцам масса сердца удваивается, к 3 годам утраивается, к 6 годам увеличивается в 11 раз.
 Форма сердца у новорожденных шарообразная, что связано с недостаточным развитием желудочков и относительно большими размерами предсердий. Верхушка сердца закруглена. Правый и левый желудочек новорожденных примерно одинаковы по величине, в последующем миокард желудочков растет неравномерно.
Форма сердца у новорожденных шарообразная, что связано с недостаточным развитием желудочков и относительно большими размерами предсердий. Верхушка сердца закруглена. Правый и левый желудочек новорожденных примерно одинаковы по величине, в последующем миокард желудочков растет неравномерно.
 Особенно интенсивно в связи с большей нагрузкой на него растет левое сердце, (толщина стенки левого желудочка достигает к 14 годам почти 10 мм (правого 6 мм). Оба предсердия большие, толщина их стенок 2 мм.
Особенно интенсивно в связи с большей нагрузкой на него растет левое сердце, (толщина стенки левого желудочка достигает к 14 годам почти 10 мм (правого 6 мм). Оба предсердия большие, толщина их стенок 2 мм.
 Миокард новорожденного имеет очень тонкие мышечные волокна. Слабо развиты соединительная ткань, продольная фибриллярность и поперечная исчерченность. Хорошо развита сеть мелких артерий, которые обеспечивают хорошее кровоснабжение сердечной мышцы.
Миокард новорожденного имеет очень тонкие мышечные волокна. Слабо развиты соединительная ткань, продольная фибриллярность и поперечная исчерченность. Хорошо развита сеть мелких артерий, которые обеспечивают хорошее кровоснабжение сердечной мышцы.
 Магистральные сосуды имеют относительно большие размеры. До 10— 12 лет у детей легочная артерия шире аорты, затем просветы их становятся одинаковыми, а после полового созревания устанавливается обратное взаимоотношение.
Магистральные сосуды имеют относительно большие размеры. До 10— 12 лет у детей легочная артерия шире аорты, затем просветы их становятся одинаковыми, а после полового созревания устанавливается обратное взаимоотношение.
 Суммарные просветы артерий и вен большого круга кровообращения в раннем возрасте близки между собой, их соотношение равно 1: 1, у детей старшего возраста это соотношение равно 1: 3, у взрослых 1: 5. Система капилляров у детей относительно и абсолютно шире, чем у взрослых, что вызывает затруднения в поддержании температурного гомеостаза.
Суммарные просветы артерий и вен большого круга кровообращения в раннем возрасте близки между собой, их соотношение равно 1: 1, у детей старшего возраста это соотношение равно 1: 3, у взрослых 1: 5. Система капилляров у детей относительно и абсолютно шире, чем у взрослых, что вызывает затруднения в поддержании температурного гомеостаза.
 Увеличение размеров сердца наиболее интенсивно происходит в течение первых 2 лет жизни, в 5 -9 лет и во время полового созревания. Различные отделы сердца увеличиваются неравномерно: До 2 лет более интенсивно растут предсердия, С 2 до 10 лет – все сердце в целом, После 10 лет -преимущественно желудочки
Увеличение размеров сердца наиболее интенсивно происходит в течение первых 2 лет жизни, в 5 -9 лет и во время полового созревания. Различные отделы сердца увеличиваются неравномерно: До 2 лет более интенсивно растут предсердия, С 2 до 10 лет – все сердце в целом, После 10 лет -преимущественно желудочки
 После 6 лет форма сердца приближается к овальной(грушевидной), свойственной взрослым. Гистологическая структура сердца становится аналогичной взрослым примерно к 10 годам.
После 6 лет форма сердца приближается к овальной(грушевидной), свойственной взрослым. Гистологическая структура сердца становится аналогичной взрослым примерно к 10 годам.
 Положение сердца Анатомически сердце новорожденного расположено выше, чем у детей старшего возраста, что частично обусловлено более высоким стоянием диафрагмы. Большая ось сердца лежит почти горизонтально. Левый край его выходит за срединно-ключичную линию, правый - за край грудины
Положение сердца Анатомически сердце новорожденного расположено выше, чем у детей старшего возраста, что частично обусловлено более высоким стоянием диафрагмы. Большая ось сердца лежит почти горизонтально. Левый край его выходит за срединно-ключичную линию, правый - за край грудины
 На протяжении первых лет жизни и в подростковом возрасте происходит поворот и перемещение сердца внутри грудной клетки, в связи с чем границы его меняются: верхняя постепенно опускается, левая приближается к срединно-ключичной линии, правая к краю грудины.
На протяжении первых лет жизни и в подростковом возрасте происходит поворот и перемещение сердца внутри грудной клетки, в связи с чем границы его меняются: верхняя постепенно опускается, левая приближается к срединно-ключичной линии, правая к краю грудины.
 Пульс у детей всех возрастов более частый, чем у взрослых. Это объясняется более быстрой сокращаемостью сердечной мышцы в связи с меньшим влиянием блуждающего нерва и более интенсивным обменом веществ. Частота пульса у детей с возрастом постепенно уменьшается. Крик, беспокойство, повышение температуры тела всегда вызывают у детей учащение пульса.
Пульс у детей всех возрастов более частый, чем у взрослых. Это объясняется более быстрой сокращаемостью сердечной мышцы в связи с меньшим влиянием блуждающего нерва и более интенсивным обменом веществ. Частота пульса у детей с возрастом постепенно уменьшается. Крик, беспокойство, повышение температуры тела всегда вызывают у детей учащение пульса.
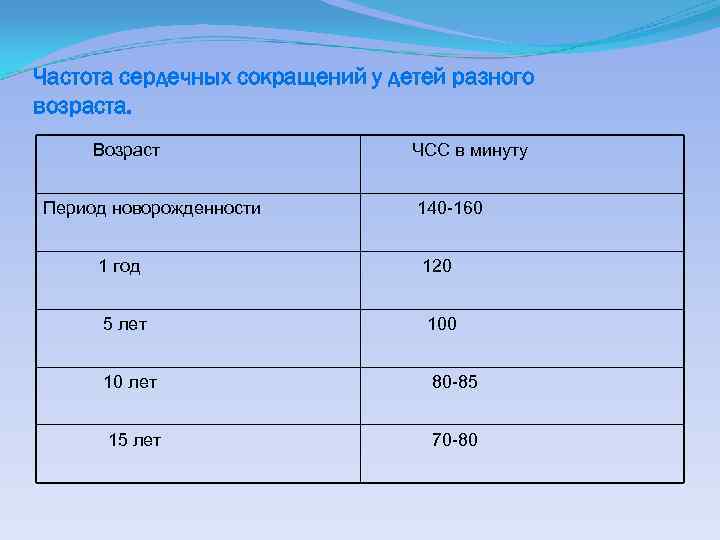 Частота сердечных сокращений у детей разного возраста. Возраст ЧСС в минуту Период новорожденности 140 -160 1 год 120 5 лет 100 10 лет 80 -85 15 лет 70 -80
Частота сердечных сокращений у детей разного возраста. Возраст ЧСС в минуту Период новорожденности 140 -160 1 год 120 5 лет 100 10 лет 80 -85 15 лет 70 -80
 Артериальное давление у детей тем ниже, чем младше ребенок. У новорожденного ребенка систолическое давление составляет в среднем около 70 мм рт. ст. , к году оно увеличивается до 90 мм рт. ст. Рост давления происходит более интенсивно в первые 2– 3 года жизни и в пубертатном периоде.
Артериальное давление у детей тем ниже, чем младше ребенок. У новорожденного ребенка систолическое давление составляет в среднем около 70 мм рт. ст. , к году оно увеличивается до 90 мм рт. ст. Рост давления происходит более интенсивно в первые 2– 3 года жизни и в пубертатном периоде.
 Артериальное давление в зависимости от возраста Возраст Новорожденный Систолическое Диастолическое Составляет 1/2 или 2/3 систолического 60 1 год 80 -84 5 лет 100 10 лет 110 15 лет 120 У девочек АД на 5 мм рт ст. ниже чем у мальчиков Для определения АД у детей старше года формула: АД сис =90 +2 n АД диас = 60+n
Артериальное давление в зависимости от возраста Возраст Новорожденный Систолическое Диастолическое Составляет 1/2 или 2/3 систолического 60 1 год 80 -84 5 лет 100 10 лет 110 15 лет 120 У девочек АД на 5 мм рт ст. ниже чем у мальчиков Для определения АД у детей старше года формула: АД сис =90 +2 n АД диас = 60+n
 ИЗМЕРЕНИЕ ДАВЛЕНИЯ: Мальчики Среднее возрастное: систолическое 90+2 n диастолическое 60+ n Верхнее пограничное: систолическое 150+2 n диастолическое 75+n Нижнее пограничное: систолическое 75+ 2 n диастолическое 45+ n , где n - возраст в годах. Девочки: от полученных величин систолического давления следует отнять 5
ИЗМЕРЕНИЕ ДАВЛЕНИЯ: Мальчики Среднее возрастное: систолическое 90+2 n диастолическое 60+ n Верхнее пограничное: систолическое 150+2 n диастолическое 75+n Нижнее пограничное: систолическое 75+ 2 n диастолическое 45+ n , где n - возраст в годах. Девочки: от полученных величин систолического давления следует отнять 5
 С возрастом увеличивается удельное периферическое сопротивление за счет: увеличения длины резистивных сосудов и извилистости капилляров; снижения растяжимости стенок резистивных сосудов; усиления тонуса гладких мышц сосудов
С возрастом увеличивается удельное периферическое сопротивление за счет: увеличения длины резистивных сосудов и извилистости капилляров; снижения растяжимости стенок резистивных сосудов; усиления тонуса гладких мышц сосудов
 Относительно большая масса сердца, относительно более широкие отверстия сердца и просветы сосудов являются факторами, облегчающими циркуляцию крови у детей. Для детей раннего возраста характерны малый систолический объем крови и высокая частота сердцебиений, а минутный объем крови на единицу массы тела относительно велик.
Относительно большая масса сердца, относительно более широкие отверстия сердца и просветы сосудов являются факторами, облегчающими циркуляцию крови у детей. Для детей раннего возраста характерны малый систолический объем крови и высокая частота сердцебиений, а минутный объем крови на единицу массы тела относительно велик.
 Относительно большее количество крови и особенности энергетического обмена у детей заставляют сердце выполнять работу, относительно большую, чем работа сердца взрослого человека. Резервные же возможности сердца в раннем возрасте ограничены из-за большей ригидности сердечной мышцы и короткой диастолы, высокой частоты сердечных сокращений.
Относительно большее количество крови и особенности энергетического обмена у детей заставляют сердце выполнять работу, относительно большую, чем работа сердца взрослого человека. Резервные же возможности сердца в раннем возрасте ограничены из-за большей ригидности сердечной мышцы и короткой диастолы, высокой частоты сердечных сокращений.
 Масса и размеры Величина сердца относительно больше, чем у взрослого (0, 8 -0, 9% массы тела против 0, 4 -0, 5% у взрослых) Сердце занимает относительно больший объем грудной клетки, чем у детей старшего возраста и взрослых Форма сердца шарообразная, что связано с недостаточным развитием желудочков и относительно большими размерами предсердий, верхушка сердца закруглена. Правый и левый желудочки примерно одинаковые по величине, но в последующем миокард левого желудочка растет быстрее, чем правого. Это обусловлено нарастанием сосудистого сопротивления и АД Строение Миокард содержит тонкие мышечные волокна с большим количеством ядер; соединительная ткань развита слабо. Эндокард отличается рыхлым строением, малым содержанием эластических элементов. Перикард имеет шарообразную форму, плотно облегает сердце, объем мал, перикард подвижен. Изменения с возрастом Увеличение размеров наиболее интенсивно в первые 2 года, в 5 -9 лет и пубертате. До 2 лет более интенсивно предсердия, с2 -10 лет- все сердце в целом, после 10 лет преимущественно желудочки
Масса и размеры Величина сердца относительно больше, чем у взрослого (0, 8 -0, 9% массы тела против 0, 4 -0, 5% у взрослых) Сердце занимает относительно больший объем грудной клетки, чем у детей старшего возраста и взрослых Форма сердца шарообразная, что связано с недостаточным развитием желудочков и относительно большими размерами предсердий, верхушка сердца закруглена. Правый и левый желудочки примерно одинаковые по величине, но в последующем миокард левого желудочка растет быстрее, чем правого. Это обусловлено нарастанием сосудистого сопротивления и АД Строение Миокард содержит тонкие мышечные волокна с большим количеством ядер; соединительная ткань развита слабо. Эндокард отличается рыхлым строением, малым содержанием эластических элементов. Перикард имеет шарообразную форму, плотно облегает сердце, объем мал, перикард подвижен. Изменения с возрастом Увеличение размеров наиболее интенсивно в первые 2 года, в 5 -9 лет и пубертате. До 2 лет более интенсивно предсердия, с2 -10 лет- все сердце в целом, после 10 лет преимущественно желудочки
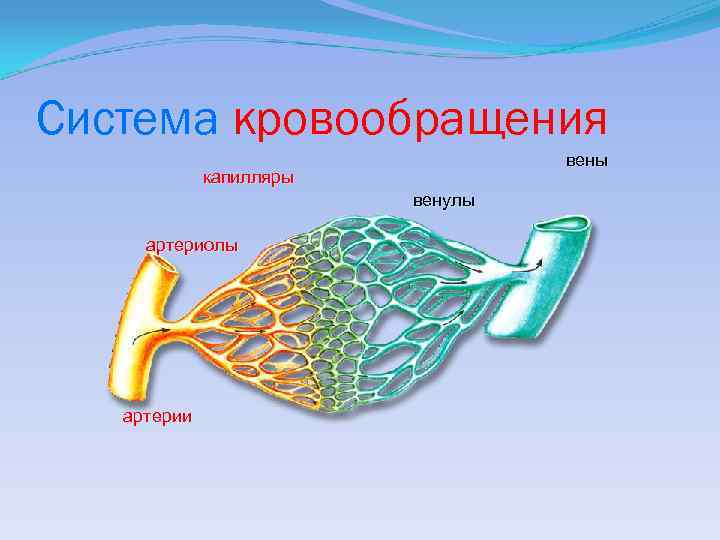 Cистема кровообращения вены капилляры венулы артериолы артерии
Cистема кровообращения вены капилляры венулы артериолы артерии
 Различие между кровообращением новорожденного и грудного ребенка и детей старшего возраста Возможно сохранение шунта справа налево при не заращении овального отверстия. При сердечно-легочной патологии сохранение открытого артериального протока приводит к шунтам слева направо, справа налево или в том и в другом направлении. Легочные сосуды новорожденных в большей мере способны суживаться в ответ на гипоксемию, гиперкапнию или ацидоз. Мышечная масса правого и левого желудочков у новорожденных почти одинакова. Новорожденные более толерантны к гипоксии. Потребление кислорода в состоянии покоя у новорожденных относительно высоко, что объясняют сравнительно высоким сердечным выбросом.
Различие между кровообращением новорожденного и грудного ребенка и детей старшего возраста Возможно сохранение шунта справа налево при не заращении овального отверстия. При сердечно-легочной патологии сохранение открытого артериального протока приводит к шунтам слева направо, справа налево или в том и в другом направлении. Легочные сосуды новорожденных в большей мере способны суживаться в ответ на гипоксемию, гиперкапнию или ацидоз. Мышечная масса правого и левого желудочков у новорожденных почти одинакова. Новорожденные более толерантны к гипоксии. Потребление кислорода в состоянии покоя у новорожденных относительно высоко, что объясняют сравнительно высоким сердечным выбросом.
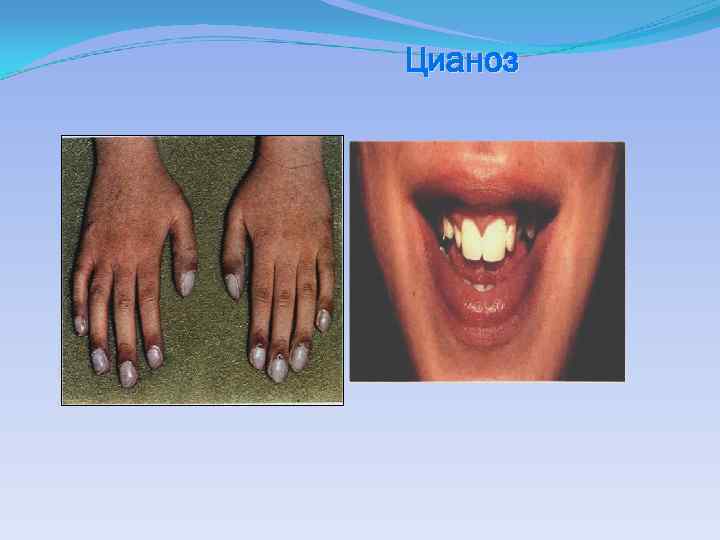
 Исследование сердечно-сосудистой системы Жалоб, характерные для патологии сердечно-сосудистой системы: -слабость и быстрая утомляемость при физической нагрузке; - одышка ( нарушение частоты, ритма и глубины дыхания, субъективные ощущения недостатка воздуха) при физической нагрузке и даже в покое; -цианоз губ, ногтей, общий цианоз кожи в покое или при физической нагрузке; -отеки ног, поясницы, лица; -ощущение сердцебиения ( больной чувствует удары своего сердца); -обмороки; -боли в области сердца ( у детей старшего возраста). Необходимо уточнить локализацию, время и частоту появления, продолжительность, интенсивность, иррадиацию, провоцирующие факторы, характер болей.
Исследование сердечно-сосудистой системы Жалоб, характерные для патологии сердечно-сосудистой системы: -слабость и быстрая утомляемость при физической нагрузке; - одышка ( нарушение частоты, ритма и глубины дыхания, субъективные ощущения недостатка воздуха) при физической нагрузке и даже в покое; -цианоз губ, ногтей, общий цианоз кожи в покое или при физической нагрузке; -отеки ног, поясницы, лица; -ощущение сердцебиения ( больной чувствует удары своего сердца); -обмороки; -боли в области сердца ( у детей старшего возраста). Необходимо уточнить локализацию, время и частоту появления, продолжительность, интенсивность, иррадиацию, провоцирующие факторы, характер болей.
 Осмотр Обращают внимание на: Цвет кожи (нормальная окраска / бледность / цианотичность) Наличие пульсации сонных артерий, пляски каротид (расширение и сужение зрачков а также небольшие кивки головы в такт пульсации) Наличие набухания ярёмных вен (может быть вариантом нормы у детей при переходе в горизонтальное положение) Наличие пульсаци ярёмных вен (Патологическое явление. Может быть передаточной или являться "истинным венным пульсом" - последний исчезает при сдавлении вен, выше места сдавления)
Осмотр Обращают внимание на: Цвет кожи (нормальная окраска / бледность / цианотичность) Наличие пульсации сонных артерий, пляски каротид (расширение и сужение зрачков а также небольшие кивки головы в такт пульсации) Наличие набухания ярёмных вен (может быть вариантом нормы у детей при переходе в горизонтальное положение) Наличие пульсаци ярёмных вен (Патологическое явление. Может быть передаточной или являться "истинным венным пульсом" - последний исчезает при сдавлении вен, выше места сдавления)
 Осмотр расширение других подкожных вен Форму грудной клетки - наличие сердечного горба (выпячивание в проекции сердца) Выраженность верхушечного толчка Наличие сердечного толчка Выраженность эпигастральной пульсации Наличие отёков на ногах ("кардиальные отёки), в области крестца Наличие деформации пальцев ("барабанные палочки")
Осмотр расширение других подкожных вен Форму грудной клетки - наличие сердечного горба (выпячивание в проекции сердца) Выраженность верхушечного толчка Наличие сердечного толчка Выраженность эпигастральной пульсации Наличие отёков на ногах ("кардиальные отёки), в области крестца Наличие деформации пальцев ("барабанные палочки")
 Физикальное исследование Положение больного при сердечной недостаточности может быть вынужденным: при выраженной сердечной недостаточности больной лучше себя чувствует с высоким изголовьем, лежит на правом боку, при резко выраженной – полусидит или сидит с опущенными ногами. При острой сосудистой недостаточности – обычно лежат, предпочитают низкое изголовье Одышка проявляется увеличением ЧДД и участием вспомогательной мускулатуры. Одышка экспираторная или смешанная. Усиливается в положении лежа и ослабляется когда больной сидит. Чаще при хронической левожелудочковой недостаточности. Бледность или цианоз –синюшный оттенок кожи и слизистых оболочек обусловлены замедлением периферического кровотока и повышением количества восстановленного Нв в мелких кровеносных сосудах тех или иных отделах тела. Пульсация кровеносных сосудов на шеи у здорового ребенка в вертикальном положении обычно не видна или видна слабо, при патологии видно набухание и пульсация шейных вен
Физикальное исследование Положение больного при сердечной недостаточности может быть вынужденным: при выраженной сердечной недостаточности больной лучше себя чувствует с высоким изголовьем, лежит на правом боку, при резко выраженной – полусидит или сидит с опущенными ногами. При острой сосудистой недостаточности – обычно лежат, предпочитают низкое изголовье Одышка проявляется увеличением ЧДД и участием вспомогательной мускулатуры. Одышка экспираторная или смешанная. Усиливается в положении лежа и ослабляется когда больной сидит. Чаще при хронической левожелудочковой недостаточности. Бледность или цианоз –синюшный оттенок кожи и слизистых оболочек обусловлены замедлением периферического кровотока и повышением количества восстановленного Нв в мелких кровеносных сосудах тех или иных отделах тела. Пульсация кровеносных сосудов на шеи у здорового ребенка в вертикальном положении обычно не видна или видна слабо, при патологии видно набухание и пульсация шейных вен
 Прекапиллярный пульс обнаруживают при аортальной недостаточности. При легком нажатии на конец ногтя так, чтобы на его середине осталось небольшое белое пятно, расширяющееся и сужающееся синхронно с пульсом. При осмотре полости рта у таких больных можно увидеть ритмичное чередование бледности и нормального розового цвета слизистой оболочки. Диспропорция верхней и нижней половин тела – « атлетический» плечевой пояс при слабо развитых ногах позволяет предположить наличие коартации аорты. Пастозность тканей или отеки – признаки правожелудочковой сердечной недостаточности. Сначала отеки появляются на стопах и голенях, к вечеру увеличиваются, а к утру уменьшаются. Сердечные отеки перемещаются под влиянием силы тяжести и более выражены на той стороне тела, на которой лежит больной
Прекапиллярный пульс обнаруживают при аортальной недостаточности. При легком нажатии на конец ногтя так, чтобы на его середине осталось небольшое белое пятно, расширяющееся и сужающееся синхронно с пульсом. При осмотре полости рта у таких больных можно увидеть ритмичное чередование бледности и нормального розового цвета слизистой оболочки. Диспропорция верхней и нижней половин тела – « атлетический» плечевой пояс при слабо развитых ногах позволяет предположить наличие коартации аорты. Пастозность тканей или отеки – признаки правожелудочковой сердечной недостаточности. Сначала отеки появляются на стопах и голенях, к вечеру увеличиваются, а к утру уменьшаются. Сердечные отеки перемещаются под влиянием силы тяжести и более выражены на той стороне тела, на которой лежит больной
 Исследование сердечно-сосудистой системы методом пальпации начинается с оценки свойств пульса на лучевой артерии чуть проксимальнее лучезапястного сустава. Определяют следующие его свойства: 1) равномерность (одинаковость) на обеих руках; 2) ритмичность; 3) частоту; 4) наполнение; 5) напряжение; 6) состояние сосудистой стенки вне пульсовой волны.
Исследование сердечно-сосудистой системы методом пальпации начинается с оценки свойств пульса на лучевой артерии чуть проксимальнее лучезапястного сустава. Определяют следующие его свойства: 1) равномерность (одинаковость) на обеих руках; 2) ритмичность; 3) частоту; 4) наполнение; 5) напряжение; 6) состояние сосудистой стенки вне пульсовой волны.
 Характеристики верхушечного толчка Параметры Характеристики верхушечного толчка Положение У детей до 2 -ух лет – 4 межреберье кнаружи от среднеключичной линии; От 2 до 7 лет – 5 межреберье кнаружи от среднеключичной линии; Старше 7 лет – 5 межреберье по среднеключичной линии или кнутри от нее Площадь Ограниченным считают толчок площадью 1 смх1 см у детей раннего возраста и площадью менее 2 см у старших. Разлитым -площадью более 2 см или если он пальпируется в двух и более межреберьях Высота (амплитуда колебаний гр. клетки. ) По высоте может быть умеренным ( норма), высоким (увеличивается при возбуждении и низким Сила Выделяют умеренный (норма), высокий и (резистентность) ослабленный.
Характеристики верхушечного толчка Параметры Характеристики верхушечного толчка Положение У детей до 2 -ух лет – 4 межреберье кнаружи от среднеключичной линии; От 2 до 7 лет – 5 межреберье кнаружи от среднеключичной линии; Старше 7 лет – 5 межреберье по среднеключичной линии или кнутри от нее Площадь Ограниченным считают толчок площадью 1 смх1 см у детей раннего возраста и площадью менее 2 см у старших. Разлитым -площадью более 2 см или если он пальпируется в двух и более межреберьях Высота (амплитуда колебаний гр. клетки. ) По высоте может быть умеренным ( норма), высоким (увеличивается при возбуждении и низким Сила Выделяют умеренный (норма), высокий и (резистентность) ослабленный.
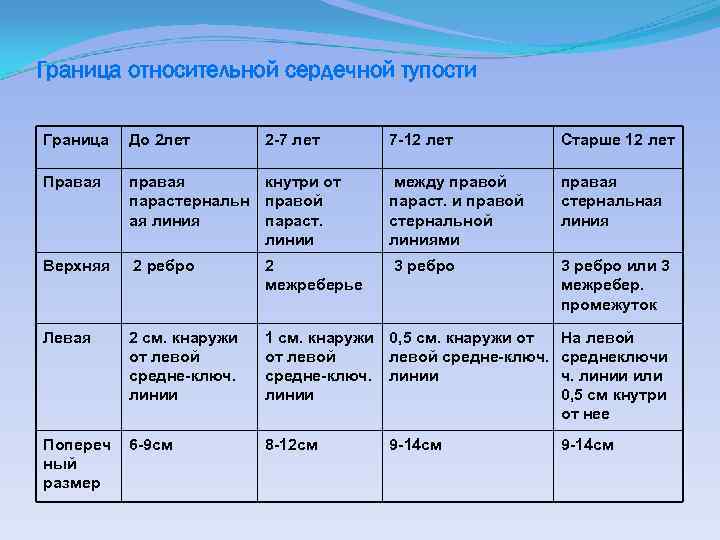 Граница относительной сердечной тупости Граница До 2 лет Правая 2 -7 лет 7 -12 лет Старше 12 лет правая кнутри от парастернальн правой ая линия параст. линии между правой параст. и правой стернальной линиями правая стернальная линия Верхняя 2 ребро 2 межреберье 3 ребро или 3 межребер. промежуток Левая 2 см. кнаружи от левой средне-ключ. линии 1 см. кнаружи 0, 5 см. кнаружи от от левой средне-ключ. линии На левой среднеключи ч. линии или 0, 5 см кнутри от нее Попереч ный размер 6 -9 см 8 -12 см 9 -14 см
Граница относительной сердечной тупости Граница До 2 лет Правая 2 -7 лет 7 -12 лет Старше 12 лет правая кнутри от парастернальн правой ая линия параст. линии между правой параст. и правой стернальной линиями правая стернальная линия Верхняя 2 ребро 2 межреберье 3 ребро или 3 межребер. промежуток Левая 2 см. кнаружи от левой средне-ключ. линии 1 см. кнаружи 0, 5 см. кнаружи от от левой средне-ключ. линии На левой среднеключи ч. линии или 0, 5 см кнутри от нее Попереч ный размер 6 -9 см 8 -12 см 9 -14 см
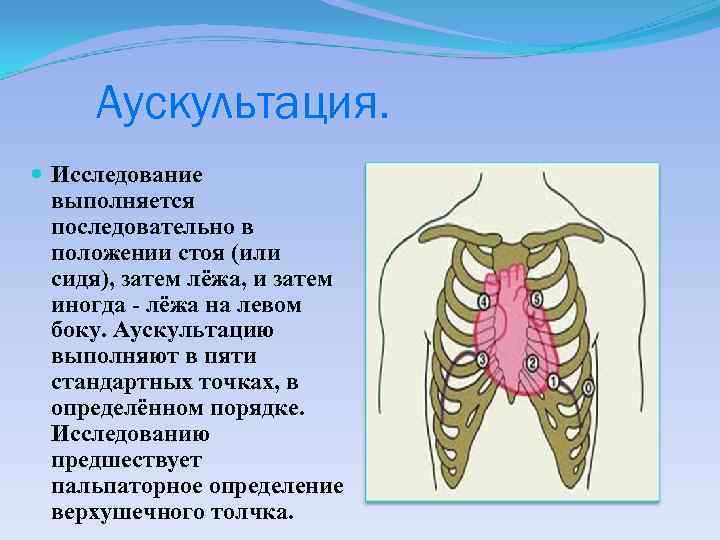 Аускультация. Исследование выполняется последовательно в положении стоя (или сидя), затем лёжа, и затем иногда - лёжа на левом боку. Аускультацию выполняют в пяти стандартных точках, в определённом порядке. Исследованию предшествует пальпаторное определение верхушечного толчка.
Аускультация. Исследование выполняется последовательно в положении стоя (или сидя), затем лёжа, и затем иногда - лёжа на левом боку. Аускультацию выполняют в пяти стандартных точках, в определённом порядке. Исследованию предшествует пальпаторное определение верхушечного толчка.
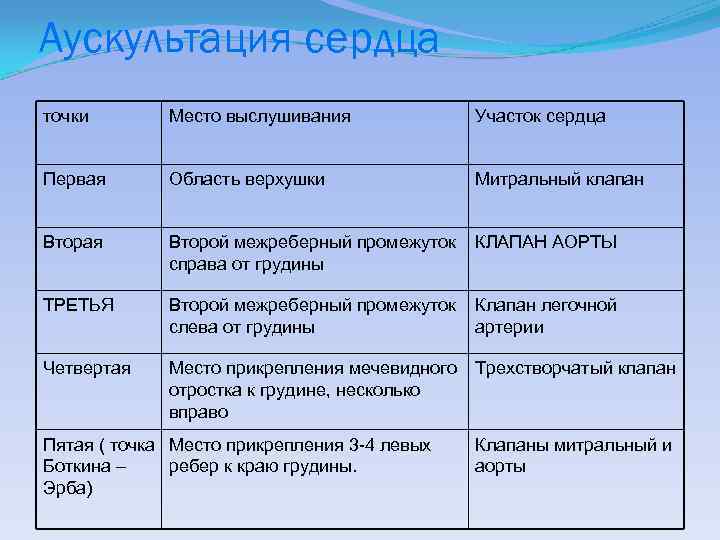 Аускультация сердца точки Место выслушивания Участок сердца Первая Область верхушки Митральный клапан Вторая Второй межреберный промежуток КЛАПАН АОРТЫ справа от грудины ТРЕТЬЯ Второй межреберный промежуток Клапан легочной слева от грудины артерии Четвертая Место прикрепления мечевидного Трехстворчатый клапан отростка к грудине, несколько вправо Пятая ( точка Место прикрепления 3 -4 левых Боткина – ребер к краю грудины. Эрба) Клапаны митральный и аорты
Аускультация сердца точки Место выслушивания Участок сердца Первая Область верхушки Митральный клапан Вторая Второй межреберный промежуток КЛАПАН АОРТЫ справа от грудины ТРЕТЬЯ Второй межреберный промежуток Клапан легочной слева от грудины артерии Четвертая Место прикрепления мечевидного Трехстворчатый клапан отростка к грудине, несколько вправо Пятая ( точка Место прикрепления 3 -4 левых Боткина – ребер к краю грудины. Эрба) Клапаны митральный и аорты
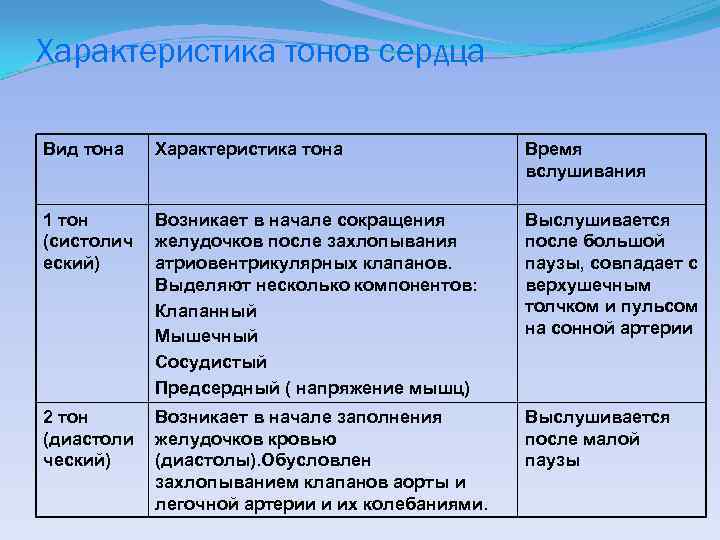 Характеристика тонов сердца Вид тона Характеристика тона Время вслушивания 1 тон (систолич еский) Возникает в начале сокращения желудочков после захлопывания атриовентрикулярных клапанов. Выделяют несколько компонентов: Клапанный Мышечный Сосудистый Предсердный ( напряжение мышц) Выслушивается после большой паузы, совпадает с верхушечным толчком и пульсом на сонной артерии 2 тон (диастоли ческий) Возникает в начале заполнения желудочков кровью (диастолы). Обусловлен захлопыванием клапанов аорты и легочной артерии и их колебаниями. Выслушивается после малой паузы
Характеристика тонов сердца Вид тона Характеристика тона Время вслушивания 1 тон (систолич еский) Возникает в начале сокращения желудочков после захлопывания атриовентрикулярных клапанов. Выделяют несколько компонентов: Клапанный Мышечный Сосудистый Предсердный ( напряжение мышц) Выслушивается после большой паузы, совпадает с верхушечным толчком и пульсом на сонной артерии 2 тон (диастоли ческий) Возникает в начале заполнения желудочков кровью (диастолы). Обусловлен захлопыванием клапанов аорты и легочной артерии и их колебаниями. Выслушивается после малой паузы
 Аускультация. На что обращать внимание при аускультации. В течение всего исследования выслушивайте каждую точку аускультации достаточно продолжительное время, обращая внимание на фазы сердечного цикла и тоны сердца: I тон сердца. Обратите внимание на его силу и возможное расщепление. В норме расщепление I тона часто определяется по левому краю грудины у нижней её трети.
Аускультация. На что обращать внимание при аускультации. В течение всего исследования выслушивайте каждую точку аускультации достаточно продолжительное время, обращая внимание на фазы сердечного цикла и тоны сердца: I тон сердца. Обратите внимание на его силу и возможное расщепление. В норме расщепление I тона часто определяется по левому краю грудины у нижней её трети.
 II тон сердца. Обратите внимание на силу II тона. Попытайтесь выслушать расщепление II тона во втором и третьем межреберьях. Попросите больного сначала подышать спокойно, а затем более глубоко, чем обычно. Постарайтесь услышать расщепление II тона (обычно это хорошо слышно). Если вы этого не услышали, тогда попросите больного подышать более глубоко или сесть. Послушайте снова. У больных с ожирением или увеличенным переднезадним размером грудной клетки лёгочный компонент II тона может быть не слышен. Когда аортальный и лёгочный компоненты отсутствуют (например, при патологии соответствующего клапана), постоянно слышен II тон без расщепления.
II тон сердца. Обратите внимание на силу II тона. Попытайтесь выслушать расщепление II тона во втором и третьем межреберьях. Попросите больного сначала подышать спокойно, а затем более глубоко, чем обычно. Постарайтесь услышать расщепление II тона (обычно это хорошо слышно). Если вы этого не услышали, тогда попросите больного подышать более глубоко или сесть. Послушайте снова. У больных с ожирением или увеличенным переднезадним размером грудной клетки лёгочный компонент II тона может быть не слышен. Когда аортальный и лёгочный компоненты отсутствуют (например, при патологии соответствующего клапана), постоянно слышен II тон без расщепления.
 Аускультация. Какова величина области, на которой выслушивается расщепление II тона? Область, в которой выслушивается расщепление II тона, обычно не очень велика. В какой фазе дыхательного цикла вы слышите расщепление II тона? В норме оно обычно выслушивается в конце вдоха. Расщепление на выдохе является подтверждением патологии. Пропадает ли расщепление II тона, как это и должно быть, во время выдоха? Если нет, то следует послушать снова в положении сидя. Постоянное расщепление появляется при задержке закрытия клапана лёгочной артерии или преждевременном закрытии аортального клапана. Сравните интенсивность двух компонентов аортального и лёгочного; первый обычно громче. Лёгочный компонент II тона свидетельствует о лёгочной гипертензии.
Аускультация. Какова величина области, на которой выслушивается расщепление II тона? Область, в которой выслушивается расщепление II тона, обычно не очень велика. В какой фазе дыхательного цикла вы слышите расщепление II тона? В норме оно обычно выслушивается в конце вдоха. Расщепление на выдохе является подтверждением патологии. Пропадает ли расщепление II тона, как это и должно быть, во время выдоха? Если нет, то следует послушать снова в положении сидя. Постоянное расщепление появляется при задержке закрытия клапана лёгочной артерии или преждевременном закрытии аортального клапана. Сравните интенсивность двух компонентов аортального и лёгочного; первый обычно громче. Лёгочный компонент II тона свидетельствует о лёгочной гипертензии.
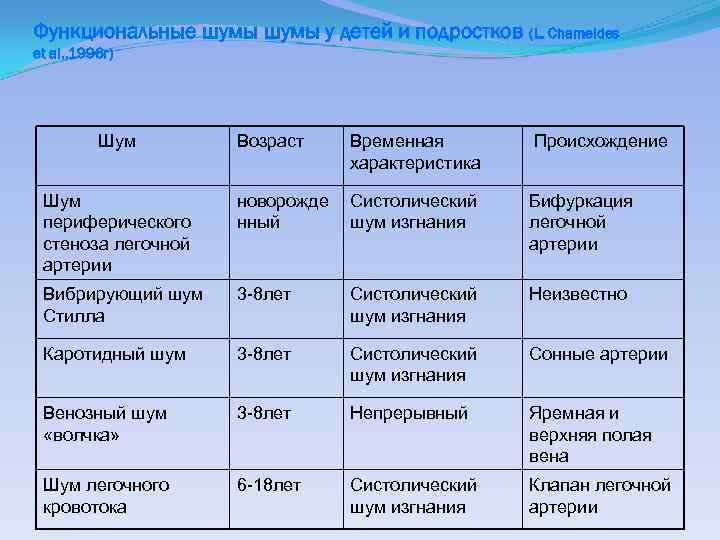 Функциональные шумы у детей и подростков (L. Chameides et al. , 1996 г) Шум Возраст Временная характеристика Происхождение Шум периферического стеноза легочной артерии новорожде нный Систолический шум изгнания Бифуркация легочной артерии Вибрирующий шум Стилла 3 -8 лет Систолический шум изгнания Неизвестно Каротидный шум 3 -8 лет Систолический шум изгнания Сонные артерии Венозный шум «волчка» 3 -8 лет Непрерывный Яремная и верхняя полая вена Шум легочного кровотока 6 -18 лет Систолический шум изгнания Клапан легочной артерии
Функциональные шумы у детей и подростков (L. Chameides et al. , 1996 г) Шум Возраст Временная характеристика Происхождение Шум периферического стеноза легочной артерии новорожде нный Систолический шум изгнания Бифуркация легочной артерии Вибрирующий шум Стилла 3 -8 лет Систолический шум изгнания Неизвестно Каротидный шум 3 -8 лет Систолический шум изгнания Сонные артерии Венозный шум «волчка» 3 -8 лет Непрерывный Яремная и верхняя полая вена Шум легочного кровотока 6 -18 лет Систолический шум изгнания Клапан легочной артерии
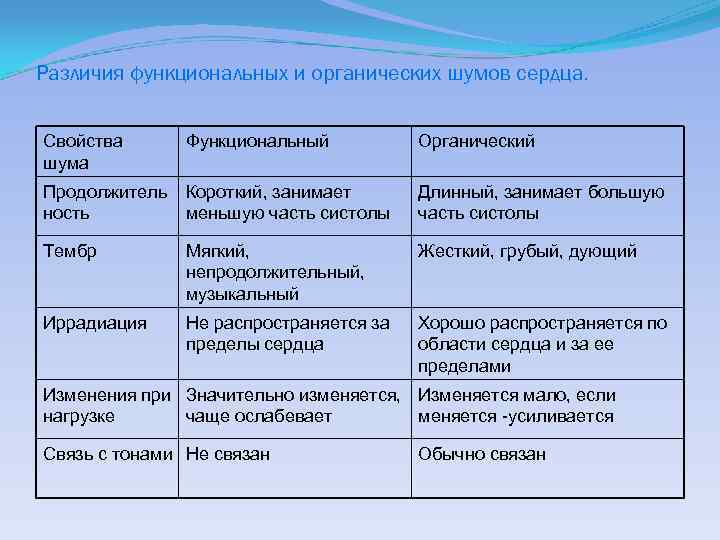 Различия функциональных и органических шумов сердца. Свойства шума Функциональный Органический Продолжитель ность Короткий, занимает меньшую часть систолы Длинный, занимает большую часть систолы Тембр Мягкий, непродолжительный, музыкальный Жесткий, грубый, дующий Иррадиация Не распространяется за пределы сердца Хорошо распространяется по области сердца и за ее пределами Изменения при Значительно изменяется, Изменяется мало, если нагрузке чаще ослабевает меняется -усиливается Связь с тонами Не связан Обычно связан
Различия функциональных и органических шумов сердца. Свойства шума Функциональный Органический Продолжитель ность Короткий, занимает меньшую часть систолы Длинный, занимает большую часть систолы Тембр Мягкий, непродолжительный, музыкальный Жесткий, грубый, дующий Иррадиация Не распространяется за пределы сердца Хорошо распространяется по области сердца и за ее пределами Изменения при Значительно изменяется, Изменяется мало, если нагрузке чаще ослабевает меняется -усиливается Связь с тонами Не связан Обычно связан
 Врожденные пороки сердца – аномалии развития органа, при котором имеются сообщения между камерами сердца или препятствия кровотоку, отсутствующие в норме во внеутробной жизни.
Врожденные пороки сердца – аномалии развития органа, при котором имеются сообщения между камерами сердца или препятствия кровотоку, отсутствующие в норме во внеутробной жизни.
 Частота ВПС у новорожденных в Европе составляет около 1%. 60 -70% из них без хирургической коррекции погибает на 1 -ом году жизни. Более 30% погибает на 1 -ом месяце жизни.
Частота ВПС у новорожденных в Европе составляет около 1%. 60 -70% из них без хирургической коррекции погибает на 1 -ом году жизни. Более 30% погибает на 1 -ом месяце жизни.
 Каждый год в США рождается около 40, 000 детей с ВПС (ежегодная рождаемость в США – 4 млн) Ежегодно в Беларуси рождается на 1000 родов: 8 – 10 детей с ВПС (720 – 970), из них 1/3 требует хирургического вмешательства в первый год жизни (240 - 300 детей), и из этого количества – 50% нуждается в лечении в периоде новорожденности (120 – 150)
Каждый год в США рождается около 40, 000 детей с ВПС (ежегодная рождаемость в США – 4 млн) Ежегодно в Беларуси рождается на 1000 родов: 8 – 10 детей с ВПС (720 – 970), из них 1/3 требует хирургического вмешательства в первый год жизни (240 - 300 детей), и из этого количества – 50% нуждается в лечении в периоде новорожденности (120 – 150)
 Клинические признаки ВПС. Цианоз или бледность кожных покровов Гипотрофия Частые простудные заболевания, в том числе протекающие с бронхитом (более 3 -4 раз в год) Недостаточная переносимость адекватных нагрузок Увеличение размеров сердца (перкуторно, ЭКГ, R-грамма) Изменение тонов сердца Появление шумов в сердце Изменение пульса на руках, слабый пульс на бедренной артерии или его отсутствие Изменение АД Деформация грудной клетки Нарушение ритма сердца Любые патологические изменения по ЭКГ Необычные изменения, выявленные на R-грамме Наличие более 7 стигм дизэмбриогенеза
Клинические признаки ВПС. Цианоз или бледность кожных покровов Гипотрофия Частые простудные заболевания, в том числе протекающие с бронхитом (более 3 -4 раз в год) Недостаточная переносимость адекватных нагрузок Увеличение размеров сердца (перкуторно, ЭКГ, R-грамма) Изменение тонов сердца Появление шумов в сердце Изменение пульса на руках, слабый пульс на бедренной артерии или его отсутствие Изменение АД Деформация грудной клетки Нарушение ритма сердца Любые патологические изменения по ЭКГ Необычные изменения, выявленные на R-грамме Наличие более 7 стигм дизэмбриогенеза
 Цианоз
Цианоз
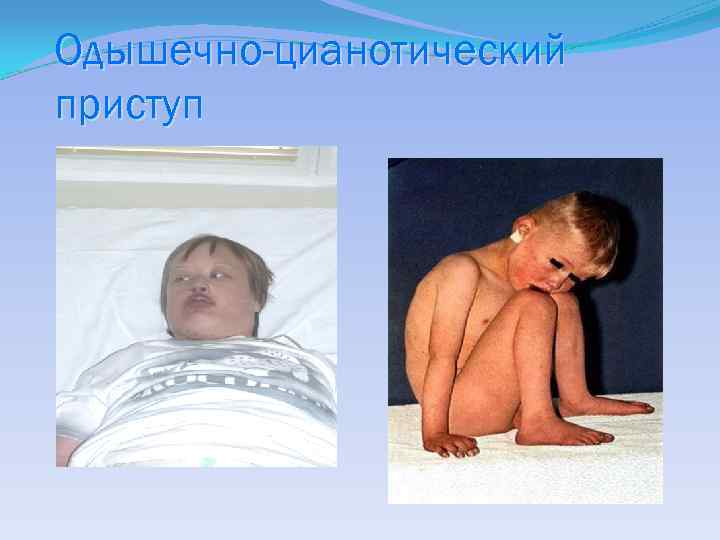 Одышечно-цианотический приступ
Одышечно-цианотический приступ
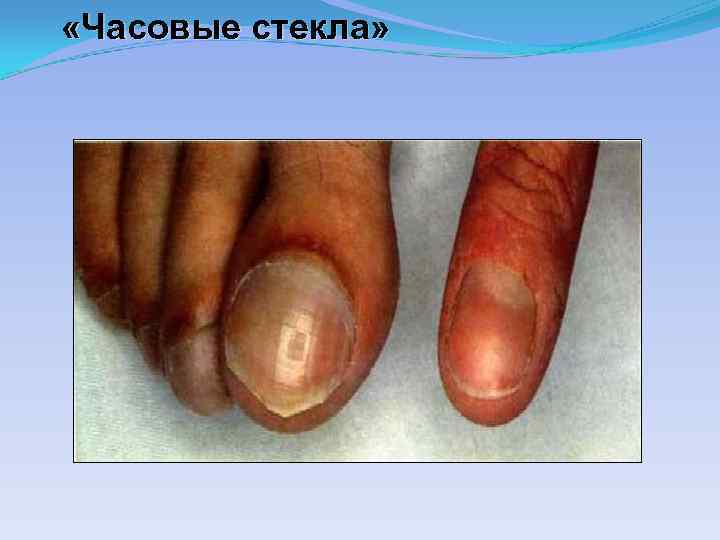 «Часовые стекла»
«Часовые стекла»
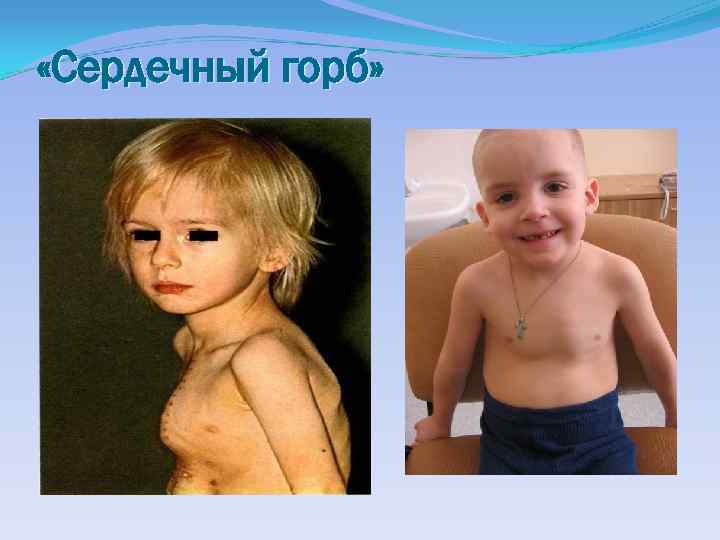 «Сердечный горб»
«Сердечный горб»
 Клинические особенности сердечно-сосудистой системы у детей. Преобладание правых отделов сердца при низкой растяжимости левых полостей сердца, особенно предсердия, в первые 2 мес. жизни Относительно большая продолжительность систолы (систолический показатель 60 -70% при 50% у взрослых). Короткая рефрактерная фаза. Возможность быстрого развития левожелудочковой недостаточности, особенно при повышении легочного кровотока Предрасположеность к энерго-динамической недостаточности сердца. Предрасположенность к аритмиям.
Клинические особенности сердечно-сосудистой системы у детей. Преобладание правых отделов сердца при низкой растяжимости левых полостей сердца, особенно предсердия, в первые 2 мес. жизни Относительно большая продолжительность систолы (систолический показатель 60 -70% при 50% у взрослых). Короткая рефрактерная фаза. Возможность быстрого развития левожелудочковой недостаточности, особенно при повышении легочного кровотока Предрасположеность к энерго-динамической недостаточности сердца. Предрасположенность к аритмиям.
 Клинические особенности сердечно-сосудистой системы у детей В первый месяц жизни Существование снижение систолического физиологических давления при гипоксии или артерио-венозных кровопотере вызывает шунтирование справа налево с шунтов: овальное и развитием левожелудочковой артериальный проток. недостаточности, обеднением легочного кровотока, исходом которых является шунтодифузионная недостаточность дыхания. Проницаемость легочных капилляров относительно больше, чем у взрослых. Отек легких проявляется в раннем возрасте при давлении в левом предсердии в 2 раза меньшем, чем у взрослых
Клинические особенности сердечно-сосудистой системы у детей В первый месяц жизни Существование снижение систолического физиологических давления при гипоксии или артерио-венозных кровопотере вызывает шунтирование справа налево с шунтов: овальное и развитием левожелудочковой артериальный проток. недостаточности, обеднением легочного кровотока, исходом которых является шунтодифузионная недостаточность дыхания. Проницаемость легочных капилляров относительно больше, чем у взрослых. Отек легких проявляется в раннем возрасте при давлении в левом предсердии в 2 раза меньшем, чем у взрослых
 Первые клинические симптомы кровопотери появляются при снижении ОЦК на 7, 5%. Критический предел дефицита ОЦК - 15% (у взрослых -25%). Органы, за счет которых осуществляется централизация кровообращения при экстренных состояниях (мышцы, желудочнокишечный тракт, почки), получают только 45% сердечного оттока, в то время как у взрослых - 76%. Потеря 10 -15 мл крови на 1 кг массы, 50 -60 мл/кг воды приводит к тяжелой сердечно-сосудистой недостаточности. Ограничены компенсаторные возможности системы кровообращения, так как на фоне физиологической централизации ребенок не может дополнительно централизовать гемодинамику
Первые клинические симптомы кровопотери появляются при снижении ОЦК на 7, 5%. Критический предел дефицита ОЦК - 15% (у взрослых -25%). Органы, за счет которых осуществляется централизация кровообращения при экстренных состояниях (мышцы, желудочнокишечный тракт, почки), получают только 45% сердечного оттока, в то время как у взрослых - 76%. Потеря 10 -15 мл крови на 1 кг массы, 50 -60 мл/кг воды приводит к тяжелой сердечно-сосудистой недостаточности. Ограничены компенсаторные возможности системы кровообращения, так как на фоне физиологической централизации ребенок не может дополнительно централизовать гемодинамику
 Функциональные методы исследования
Функциональные методы исследования
 Электрокардиография ЭКГ представляет собой регистрацию хода волны возбуждения по миокарду при ее проекции на линию – ось отведения. Соединение двух точек тела, характеризующихся разными потенциалами, называется электрокардиографическим отведением
Электрокардиография ЭКГ представляет собой регистрацию хода волны возбуждения по миокарду при ее проекции на линию – ось отведения. Соединение двух точек тела, характеризующихся разными потенциалами, называется электрокардиографическим отведением
 Вильям Эйнтховен Родоначальником разработки вопроса об отведениях ЭКГ является голландский физиолог Вильям Эйтховен (Willen Einthoven). Он предложил отводить биопотенциалы сердца от конечностей, представив обе руки и левую ногу углами равностороннего треугольника, образующего при мысленном проведении фронтального разреза через человеческое тело. Этот треугольник получил название треугольника Эйтховена (1912 г). В 1924 г Энтховену за разработку основ клинической электрокардиографии присуждена Нобелевская премия
Вильям Эйнтховен Родоначальником разработки вопроса об отведениях ЭКГ является голландский физиолог Вильям Эйтховен (Willen Einthoven). Он предложил отводить биопотенциалы сердца от конечностей, представив обе руки и левую ногу углами равностороннего треугольника, образующего при мысленном проведении фронтального разреза через человеческое тело. Этот треугольник получил название треугольника Эйтховена (1912 г). В 1924 г Энтховену за разработку основ клинической электрокардиографии присуждена Нобелевская премия
 Стандартные отведения I отведение электроды накладывают на левую (+) и правую (-) руки, для II - на левую ногу (+) и правую руку (-), для III - на левую ногу (+) и левую руку (-). ЭКГ в этих отведениях представляет собой проекцию суммарного вектора ЭДС сердца на стороны треугольника.
Стандартные отведения I отведение электроды накладывают на левую (+) и правую (-) руки, для II - на левую ногу (+) и правую руку (-), для III - на левую ногу (+) и левую руку (-). ЭКГ в этих отведениях представляет собой проекцию суммарного вектора ЭДС сердца на стороны треугольника.
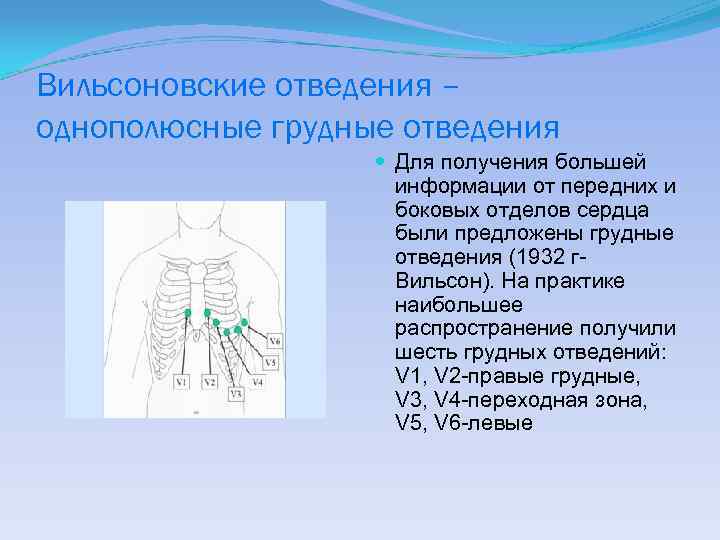 Вильсоновские отведения – однополюсные грудные отведения Для получения большей информации от передних и боковых отделов сердца были предложены грудные отведения (1932 г. Вильсон). На практике наибольшее распространение получили шесть грудных отведений: V 1, V 2 -правые грудные, V 3, V 4 -переходная зона, V 5, V 6 -левые
Вильсоновские отведения – однополюсные грудные отведения Для получения большей информации от передних и боковых отделов сердца были предложены грудные отведения (1932 г. Вильсон). На практике наибольшее распространение получили шесть грудных отведений: V 1, V 2 -правые грудные, V 3, V 4 -переходная зона, V 5, V 6 -левые
 Отведения Гольдбергера - однополюсные отведения от конечностей Эмануэлем Гольдбергером в 1942 г. были предложены усиленные однополюсные отведения от конечностей. Принцип этих отведений заключается в том, что биопотенциалы сердца отводятся от одной точки человеческого тела. Их обозначают тремя буквами: αVR, αVL, αVF. Буква α – начальная буква английского слова augmented (увеличенный), V-символ напряжения, последняя буква характеризует конечность, на которую накладывается активный электрод. Так αVR означает отведение от правой руки (right -правый), αVL-от левой руки (left-левый) и αVF – от левой ноги (foot- нога).
Отведения Гольдбергера - однополюсные отведения от конечностей Эмануэлем Гольдбергером в 1942 г. были предложены усиленные однополюсные отведения от конечностей. Принцип этих отведений заключается в том, что биопотенциалы сердца отводятся от одной точки человеческого тела. Их обозначают тремя буквами: αVR, αVL, αVF. Буква α – начальная буква английского слова augmented (увеличенный), V-символ напряжения, последняя буква характеризует конечность, на которую накладывается активный электрод. Так αVR означает отведение от правой руки (right -правый), αVL-от левой руки (left-левый) и αVF – от левой ноги (foot- нога).
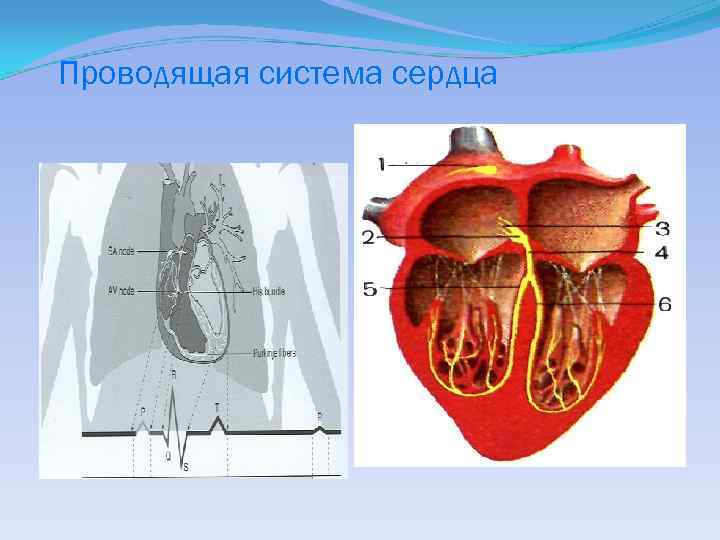 Проводящая система сердца
Проводящая система сердца
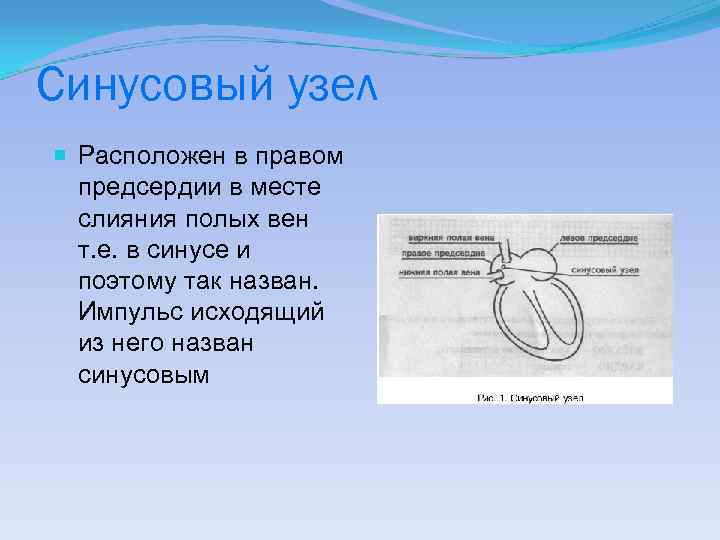 Синусовый узел Расположен в правом предсердии в месте слияния полых вен т. е. в синусе и поэтому так назван. Импульс исходящий из него назван синусовым
Синусовый узел Расположен в правом предсердии в месте слияния полых вен т. е. в синусе и поэтому так назван. Импульс исходящий из него назван синусовым
 Анализ электрокардиограммы Выяснить источник ритма Определить частоту сердечных сокращений Определить ЭОС Есть ли нарушение ритма и проводимости?
Анализ электрокардиограммы Выяснить источник ритма Определить частоту сердечных сокращений Определить ЭОС Есть ли нарушение ритма и проводимости?
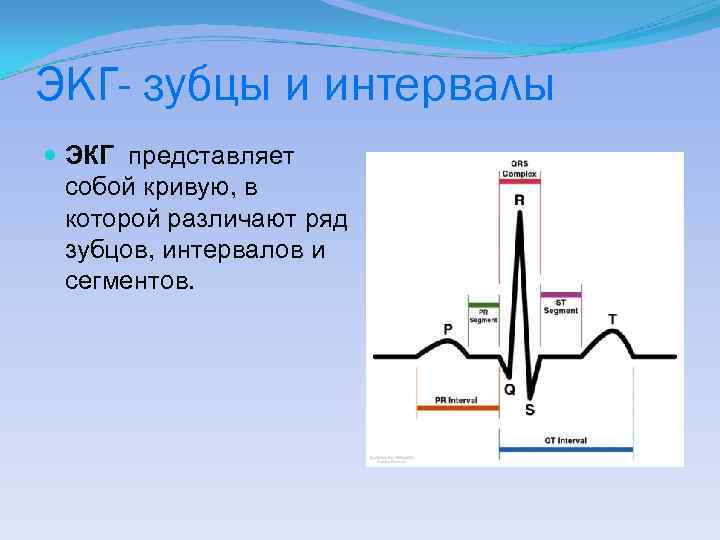 ЭКГ- зубцы и интервалы ЭКГ представляет собой кривую, в которой различают ряд зубцов, интервалов и сегментов.
ЭКГ- зубцы и интервалы ЭКГ представляет собой кривую, в которой различают ряд зубцов, интервалов и сегментов.
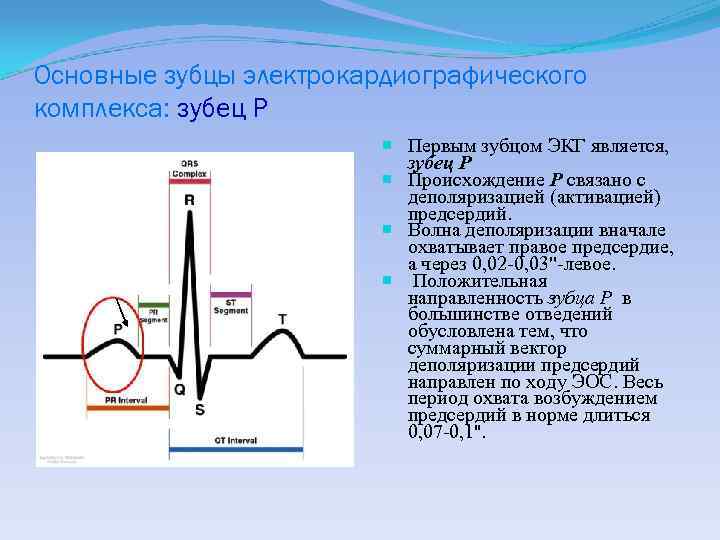 Основные зубцы электрокардиографического комплекса: зубец Р Первым зубцом ЭКГ является, зубец P Происхождение P связано с деполяризацией (активацией) предсердий. Волна деполяризации вначале охватывает правое предсердие, а через 0, 02 -0, 03"-левое. Положительная направленность зубца P в большинстве отведений обусловлена тем, что суммарный вектор деполяризации предсердий направлен по ходу ЭОС. Весь период охвата возбуждением предсердий в норме длиться 0, 07 -0, 1".
Основные зубцы электрокардиографического комплекса: зубец Р Первым зубцом ЭКГ является, зубец P Происхождение P связано с деполяризацией (активацией) предсердий. Волна деполяризации вначале охватывает правое предсердие, а через 0, 02 -0, 03"-левое. Положительная направленность зубца P в большинстве отведений обусловлена тем, что суммарный вектор деполяризации предсердий направлен по ходу ЭОС. Весь период охвата возбуждением предсердий в норме длиться 0, 07 -0, 1".
 Комплекс QRS: зубцы Q, R, S Вначале возбуждается левая половина МЖП. Вектор ЭДС в этот период будет направлен слева направо и вверх- в сторону противоположную направлению ЭОС, что и находит свое отражение на ЭКГ в большинстве отведений в виде отрицательного зубца Q. Малая его амплитуда и длительность обусловлены кратковременностью (0, 01 -0, 03") возбуждения этого отдела миокарда. Затем охватывается возбуждением передние и боковые отделы правого и левого желудочков и верхушка сердца. Суммарный вектор ЭДС при этом поворачивается влево, вниз и несколько назад, т. е. по направлению к ЭОС, что проявляется на ЭКГ вторым желудочковым зубцом, который в большинстве отведений выглядит как положительный зубец R
Комплекс QRS: зубцы Q, R, S Вначале возбуждается левая половина МЖП. Вектор ЭДС в этот период будет направлен слева направо и вверх- в сторону противоположную направлению ЭОС, что и находит свое отражение на ЭКГ в большинстве отведений в виде отрицательного зубца Q. Малая его амплитуда и длительность обусловлены кратковременностью (0, 01 -0, 03") возбуждения этого отдела миокарда. Затем охватывается возбуждением передние и боковые отделы правого и левого желудочков и верхушка сердца. Суммарный вектор ЭДС при этом поворачивается влево, вниз и несколько назад, т. е. по направлению к ЭОС, что проявляется на ЭКГ вторым желудочковым зубцом, который в большинстве отведений выглядит как положительный зубец R
 Комплекс QRS: зубцы Q, R, S В стенке миокарда возбуждение распространяется от эндокарда к эпикарду. Процесс формирования зубца R продолжается до 0, 06". Последними возбуждаются мышцы оснований желудочков, что вызывает поворот суммарного вектора ЭДС кверху, кзади и несколько вправо. На ЭКГ это отражается в в большинстве отведений наибольшим зубцом S.
Комплекс QRS: зубцы Q, R, S В стенке миокарда возбуждение распространяется от эндокарда к эпикарду. Процесс формирования зубца R продолжается до 0, 06". Последними возбуждаются мышцы оснований желудочков, что вызывает поворот суммарного вектора ЭДС кверху, кзади и несколько вправо. На ЭКГ это отражается в в большинстве отведений наибольшим зубцом S.
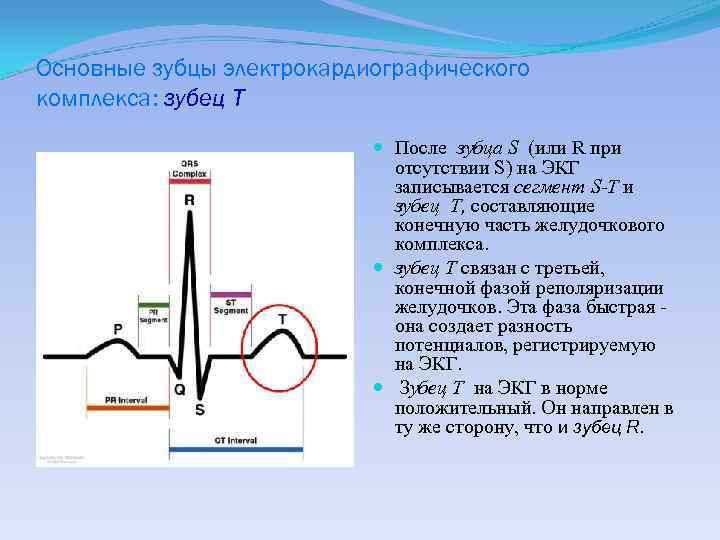 Основные зубцы электрокардиографического комплекса: зубец T После зубца S (или R при отсутствии S) на ЭКГ записывается сегмент S-T и зубец T, составляющие конечную часть желудочкового комплекса. зубец T связан с третьей, конечной фазой реполяризации желудочков. Эта фаза быстрая - она создает разность потенциалов, регистрируемую на ЭКГ. Зубец Т на ЭКГ в норме положительный. Он направлен в ту же сторону, что и зубец R.
Основные зубцы электрокардиографического комплекса: зубец T После зубца S (или R при отсутствии S) на ЭКГ записывается сегмент S-T и зубец T, составляющие конечную часть желудочкового комплекса. зубец T связан с третьей, конечной фазой реполяризации желудочков. Эта фаза быстрая - она создает разность потенциалов, регистрируемую на ЭКГ. Зубец Т на ЭКГ в норме положительный. Он направлен в ту же сторону, что и зубец R.
 Основные интервалы электрокардиографического комплекса: интервал P-Q Интервал P-Q- время проведения импульса от синусового узла по предсердиям, антриовентрикулярному узлу, системе пучка Гиса и волокнам Пуркинье к мускулатуре желудочков (АВ – проводимость). Измеряется от начала зубца Р до начала зубца Q. В норме его продолжительность колеблется от 0, 12" до 0, 20". Как укорочение, так и удлинение P-Q имеют важное практическое значение, указывая на нарушение АВ- проводимости.
Основные интервалы электрокардиографического комплекса: интервал P-Q Интервал P-Q- время проведения импульса от синусового узла по предсердиям, антриовентрикулярному узлу, системе пучка Гиса и волокнам Пуркинье к мускулатуре желудочков (АВ – проводимость). Измеряется от начала зубца Р до начала зубца Q. В норме его продолжительность колеблется от 0, 12" до 0, 20". Как укорочение, так и удлинение P-Q имеют важное практическое значение, указывая на нарушение АВ- проводимости.
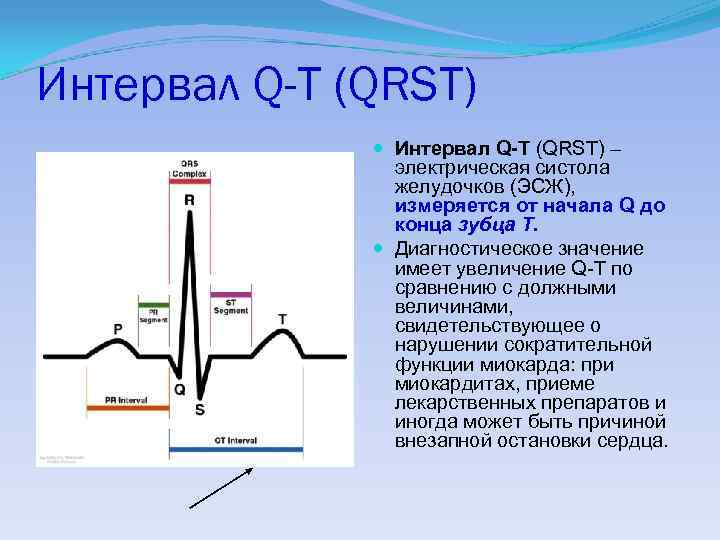 Интервал Q-T (QRST) – электрическая систола желудочков (ЭСЖ), измеряется от начала Q до конца зубца Т. Диагностическое значение имеет увеличение Q-T по сравнению с должными величинами, свидетельствующее о нарушении сократительной функции миокарда: при миокардитах, приеме лекарственных препаратов и иногда может быть причиной внезапной остановки сердца.
Интервал Q-T (QRST) – электрическая систола желудочков (ЭСЖ), измеряется от начала Q до конца зубца Т. Диагностическое значение имеет увеличение Q-T по сравнению с должными величинами, свидетельствующее о нарушении сократительной функции миокарда: при миокардитах, приеме лекарственных препаратов и иногда может быть причиной внезапной остановки сердца.
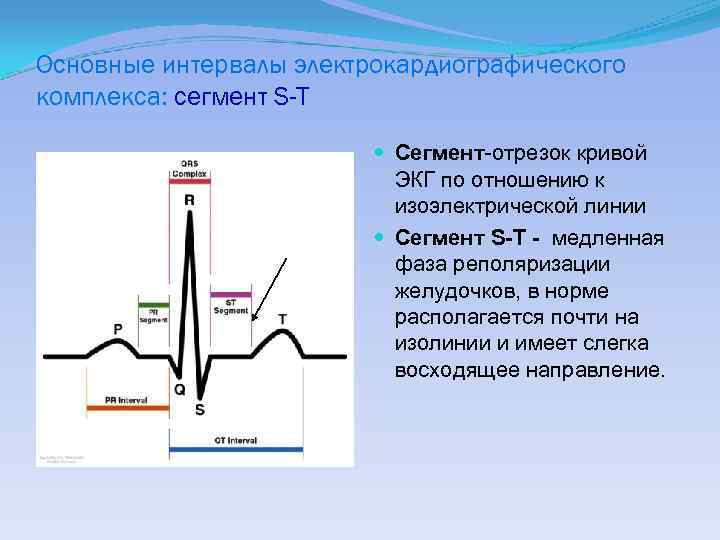 Основные интервалы электрокардиографического комплекса: сегмент S-T Сегмент-отрезок кривой ЭКГ по отношению к изоэлектрической линии Сегмент S-T - медленная фаза реполяризации желудочков, в норме располагается почти на изолинии и имеет слегка восходящее направление.
Основные интервалы электрокардиографического комплекса: сегмент S-T Сегмент-отрезок кривой ЭКГ по отношению к изоэлектрической линии Сегмент S-T - медленная фаза реполяризации желудочков, в норме располагается почти на изолинии и имеет слегка восходящее направление.
 Особенности электрокардиограммы у детей 1. Чем ребенок младше, тем более короткая продолжительность зубцов и интервалов вследствие более быстрого проведения возбуждения по проводящей системе и миокарду. Синусовая и дыхательная аритмия, более выраженные в дошкольном и младшем школьном возрасте. Значительное колебание высоты зубцов в одном и том же отведении (альтернация). Чем младше ребенок, тем выше амплитуда зубца Р
Особенности электрокардиограммы у детей 1. Чем ребенок младше, тем более короткая продолжительность зубцов и интервалов вследствие более быстрого проведения возбуждения по проводящей системе и миокарду. Синусовая и дыхательная аритмия, более выраженные в дошкольном и младшем школьном возрасте. Значительное колебание высоты зубцов в одном и том же отведении (альтернация). Чем младше ребенок, тем выше амплитуда зубца Р
 Особенности электрокардиограммы у детей 2 У детей может отмечаться миграция источника ритма в пределах предсердий Отклонение ЭОС вправо. Форма комплекса QRS изменяется с возрастом, как и направление ЭОС. Чем меньше ребенок, тем в большом числе грудных отведений регистрируется отрицательный зубец Т. Для детей характерна форма комплекса QRS в III стандартном и правых грудных отведениях в виде буквы "М" или" W", или в виде зазубренности на R и S (признаки неполной блокады правой ножки пучка Гиса).
Особенности электрокардиограммы у детей 2 У детей может отмечаться миграция источника ритма в пределах предсердий Отклонение ЭОС вправо. Форма комплекса QRS изменяется с возрастом, как и направление ЭОС. Чем меньше ребенок, тем в большом числе грудных отведений регистрируется отрицательный зубец Т. Для детей характерна форма комплекса QRS в III стандартном и правых грудных отведениях в виде буквы "М" или" W", или в виде зазубренности на R и S (признаки неполной блокады правой ножки пучка Гиса).
 ЭКГ – синдромы ( возрастная норма) -Умеренно выраженные синусовые тахикардии и брадикардии; -Средний правопредсердный ритм; -Миграция водителя ритма по предсердиям между синусовым узлом и среднепредсердными центрами автоматизма ( у детей 14 -15 лет); -Дыхательная альтернация зубцов ЭКГ; « Провал» R в V 3 с; - «Гребешковый синдром» -НБПН пучка Гиса ( расширение зубца S в V 1 и/ или V 2
ЭКГ – синдромы ( возрастная норма) -Умеренно выраженные синусовые тахикардии и брадикардии; -Средний правопредсердный ритм; -Миграция водителя ритма по предсердиям между синусовым узлом и среднепредсердными центрами автоматизма ( у детей 14 -15 лет); -Дыхательная альтернация зубцов ЭКГ; « Провал» R в V 3 с; - «Гребешковый синдром» -НБПН пучка Гиса ( расширение зубца S в V 1 и/ или V 2
 ЭКГ – синдромы (пограничные синдромы) Дети нуждаются в обследовании и наблюдении -Синусовая тахикардия при ЧСС более 100; -Синусовая брадикардия при ЧСС менее 55; -Нижнепредсердный ритм; -Суправентрикулярная экстрасистолия; СА блокада 2 степени , АВ блокада 1 степени, неполные блокады разветвлений ЛН пучка Гиса; -Феномен укороченного Р –Q; -Синдром преждевременной реполяризации желудочков.
ЭКГ – синдромы (пограничные синдромы) Дети нуждаются в обследовании и наблюдении -Синусовая тахикардия при ЧСС более 100; -Синусовая брадикардия при ЧСС менее 55; -Нижнепредсердный ритм; -Суправентрикулярная экстрасистолия; СА блокада 2 степени , АВ блокада 1 степени, неполные блокады разветвлений ЛН пучка Гиса; -Феномен укороченного Р –Q; -Синдром преждевременной реполяризации желудочков.
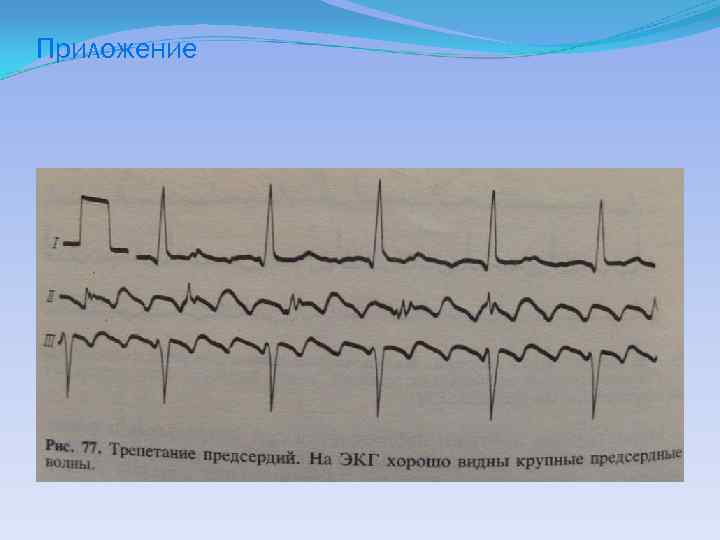
 Мерцательная аритмия Это расстройство ритма, связанное с нарушением деятельности предсердий Существует две разновидности МА: Мерцание предсердий Трепетание предсердий
Мерцательная аритмия Это расстройство ритма, связанное с нарушением деятельности предсердий Существует две разновидности МА: Мерцание предсердий Трепетание предсердий
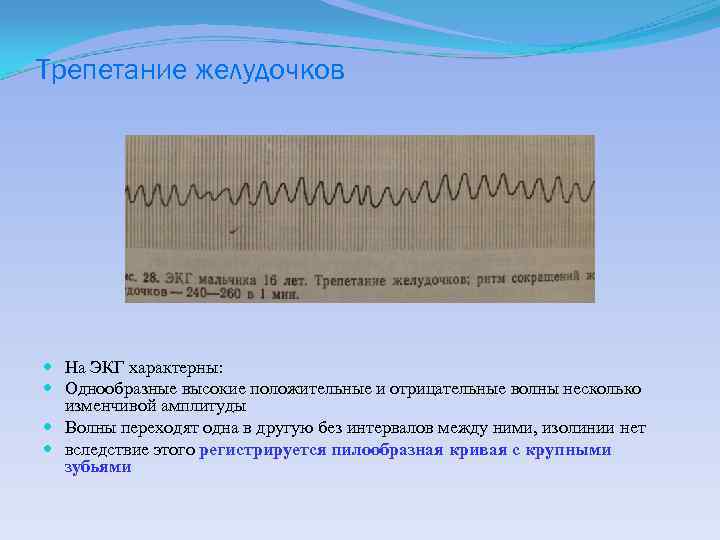 Трепетание желудочков На ЭКГ характерны: Однообразные высокие положительные и отрицательные волны несколько изменчивой амплитуды Волны переходят одна в другую без интервалов между ними, изолинии нет вследствие этого регистрируется пилообразная кривая с крупными зубьями
Трепетание желудочков На ЭКГ характерны: Однообразные высокие положительные и отрицательные волны несколько изменчивой амплитуды Волны переходят одна в другую без интервалов между ними, изолинии нет вследствие этого регистрируется пилообразная кривая с крупными зубьями
 Приложение
Приложение
 Общие клинические признаки Чувство тревоги и страха При аускультации - разная звучность тонов. Беспорядочное чередование коротких и длинных пауз При тахисистолической форме дефицит пульса Может осложняться тромбоэмболией
Общие клинические признаки Чувство тревоги и страха При аускультации - разная звучность тонов. Беспорядочное чередование коротких и длинных пауз При тахисистолической форме дефицит пульса Может осложняться тромбоэмболией
 Недостаточность кровообращения (НК)- это синдром-осложнение, в основе которого лежит нарушение сократительной способности миокарда или поражение сосудов, при котором органы и ткани не обеспечиваются необходимым количеством крови при нормальном или увеличенном венозном возврате. Клинические признаки сердечной недостаточности зависят от того, в каком круге кровообращения произошло расстройство гемодинамики. Выделяют левожелудочковый и правожелудочковый типы. При левожелудочковой поражены, главным образом, левое предсердие и левый желудочек, что приводит к застою крови в малом круге кровообращения. При правожелудочковой страдают правые предсердие и желудочек – кровь застаивается в большом круге кровообращения
Недостаточность кровообращения (НК)- это синдром-осложнение, в основе которого лежит нарушение сократительной способности миокарда или поражение сосудов, при котором органы и ткани не обеспечиваются необходимым количеством крови при нормальном или увеличенном венозном возврате. Клинические признаки сердечной недостаточности зависят от того, в каком круге кровообращения произошло расстройство гемодинамики. Выделяют левожелудочковый и правожелудочковый типы. При левожелудочковой поражены, главным образом, левое предсердие и левый желудочек, что приводит к застою крови в малом круге кровообращения. При правожелудочковой страдают правые предсердие и желудочек – кровь застаивается в большом круге кровообращения
 Общие клинические признаки . Тахикардия Аускультативные данные над сердцем зависят от этиологии заболевания – чаще 1 тон ослабевает, 2 тон над легочной артерией усиливается, возникают расщепление тонов и аритмия; шумы которые выслушивались, могут исчезать. Перкуторные данные – расширение границ сердца. Тахипноэ ( одышка, чаще смешанного типа) Акроцианоз, усиливающийся при нагрузке и беспокойстве. Гипергидроз – кожа липкая, холодная Клиника отека легких – кашель, трансудат в мокроте, аускультативно над легкими крепитация и мелкопузырчатые влажные хрипы Гепато – и спленомегалия Олигурия, которая переходит в анурию
Общие клинические признаки . Тахикардия Аускультативные данные над сердцем зависят от этиологии заболевания – чаще 1 тон ослабевает, 2 тон над легочной артерией усиливается, возникают расщепление тонов и аритмия; шумы которые выслушивались, могут исчезать. Перкуторные данные – расширение границ сердца. Тахипноэ ( одышка, чаще смешанного типа) Акроцианоз, усиливающийся при нагрузке и беспокойстве. Гипергидроз – кожа липкая, холодная Клиника отека легких – кашель, трансудат в мокроте, аускультативно над легкими крепитация и мелкопузырчатые влажные хрипы Гепато – и спленомегалия Олигурия, которая переходит в анурию
 Классификация недостаточности кровообращения у детей раннего возраста (ИССХ им. А. Н. Бакулева) 1. Признаки недостаточности кровообращения отсутствуют. Лишь после физического напряжения (длительного крика, беспокойства, кормления и т. д. ) у ребенка появляется одышка, бледность, слабость, иногда ребенок устает сосать, что проявляется в отказе от груди или частых перерывах при сосании . 2 А. Признаки недостаточности кровообращения наблюдаются в состоянии покоя. Небольшая одышка. Число дыханий превышает нормальные показатели не более, чем на 50%. Умеренная тахикардия: частота пульса на 10 -15% превышает норму. Печень может быть не увеличена или увеличена немного (выступает не более 3 см из-под реберной дуги по средне-ключичной линии). Рентгенологически - умеренное расширение тени сердца.
Классификация недостаточности кровообращения у детей раннего возраста (ИССХ им. А. Н. Бакулева) 1. Признаки недостаточности кровообращения отсутствуют. Лишь после физического напряжения (длительного крика, беспокойства, кормления и т. д. ) у ребенка появляется одышка, бледность, слабость, иногда ребенок устает сосать, что проявляется в отказе от груди или частых перерывах при сосании . 2 А. Признаки недостаточности кровообращения наблюдаются в состоянии покоя. Небольшая одышка. Число дыханий превышает нормальные показатели не более, чем на 50%. Умеренная тахикардия: частота пульса на 10 -15% превышает норму. Печень может быть не увеличена или увеличена немного (выступает не более 3 см из-под реберной дуги по средне-ключичной линии). Рентгенологически - умеренное расширение тени сердца.
 2 В. Значительная одышка (частота дыхания на 50 -70% больше нормы), тахикардия (частота пульса на 15 -25% больше нормы) и гепатомегалия (печень выступает из-под реберной дуги больше, чем на 3 -4 см). Может быть асцит. Значительное увеличение размеров сердца. Ребенок беспокоен. Аппетит снижен. Иногда наблюдается рвота. 3. Резкая одышка (частота дыхания на 70 -100% больше нормы), тахикардия (частота пульса на 30 -40% больше нормы), большая плотная печень. Границы сердца резко расширены. Застойные влажные хрипы в легких. Пульс пониженного наполнения. Асцит. Отеки. Анасарка. Ребенок вял, бледен, аппетит отсутствует
2 В. Значительная одышка (частота дыхания на 50 -70% больше нормы), тахикардия (частота пульса на 15 -25% больше нормы) и гепатомегалия (печень выступает из-под реберной дуги больше, чем на 3 -4 см). Может быть асцит. Значительное увеличение размеров сердца. Ребенок беспокоен. Аппетит снижен. Иногда наблюдается рвота. 3. Резкая одышка (частота дыхания на 70 -100% больше нормы), тахикардия (частота пульса на 30 -40% больше нормы), большая плотная печень. Границы сердца резко расширены. Застойные влажные хрипы в легких. Пульс пониженного наполнения. Асцит. Отеки. Анасарка. Ребенок вял, бледен, аппетит отсутствует
 Клинические функциональные пробы Функциональные пробы имеют большую диагностическую значимость. В педиатрии чаще используют пробы на велоэргометре, тредмиле, « стептест» , при которых стандартизирована нагрузка и во время ее можно регистрировать ЭКГ. Другие виды нагрузочных проб ( проба с дозированной нагрузкой по Шалкову, проба Кушелевского клиноортостатическая) не позволяющие точно дозировать нагрузку, используется для ориентировочных исследований Лекарственные пробы.
Клинические функциональные пробы Функциональные пробы имеют большую диагностическую значимость. В педиатрии чаще используют пробы на велоэргометре, тредмиле, « стептест» , при которых стандартизирована нагрузка и во время ее можно регистрировать ЭКГ. Другие виды нагрузочных проб ( проба с дозированной нагрузкой по Шалкову, проба Кушелевского клиноортостатическая) не позволяющие точно дозировать нагрузку, используется для ориентировочных исследований Лекарственные пробы.
 Спасибо за внимание!
Спасибо за внимание!


