1cecfdb9355e09e4df41561866a946fc.ppt
- Количество слайдов: 67

6º. Curso de Atualização em Endocrinologia e Metabologia da SBEMRJ HIPERGLICEMIA EM PACIENTES INTERNADOS Dhiãnah Santini de O. Chachamovitz Mestre e Doutoranda em Endocrinologia pela UFRJ Professora de Endocrinologia & Metabologia da UGF Gerente de Pesquisa Clínica – AMIL Clinical Research

Controle glicêmico do paciente internado AGENDA 1 - Importância do problema 2 -Hiperglicemia e eventos adversos 3 -Importância da insulinoterapia intensiva 4 -Condutas propostas – Guidelines

Diabetes: A Epidemia do século XXI Prevalência: lem ob pr h alt 366 milhões no mundo (8. 3% dos adultos) he 4. 6 milhões de mortes/ ano DM blic Expectativa: 600 milhões em 20 anos! pu ide dw Em 2050 de cada 3 americanos 1 terá DM rl o aw is A prevalência aumenta com a idade (37% dos “seniors”) es et iab D Diabetes. org. br EASD, 2011 (Fonte IDF Diabetes Atlas 2011, 5 th edition )
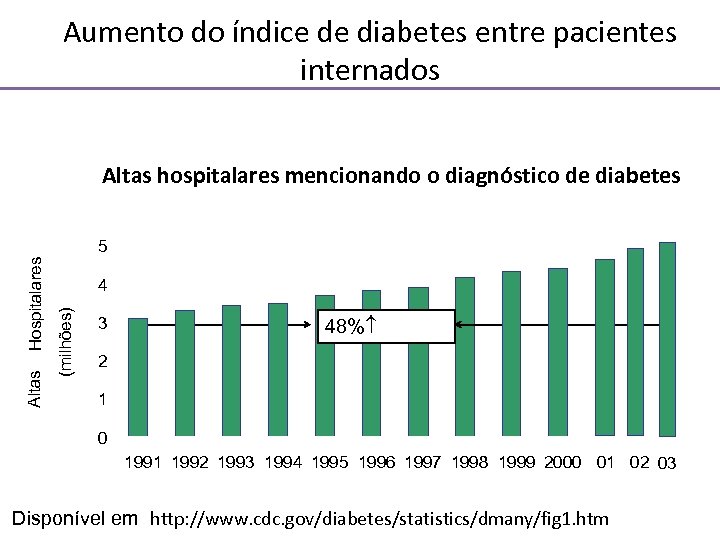
Aumento do índice de diabetes entre pacientes internados Altas hospitalares mencionando o diagnóstico de diabetes 4 (milhões) Altas Hospitalares 5 3 48% 2 1 0 1991 1992 1993 1994 1995 1996 1997 1998 1999 2000 01 02 03 Disponível em http: //www. cdc. gov/diabetes/statistics/dmany/fig 1. htm

DM hospitalar • Diabéticos são hospitalizados 3 x mais que não-DM • 20 % dos adultos que recebem alta têm DM. E 30% deles, requererem 2 ou + hospitalizações /ano. • 24% dos diabéticos são hospitalizados pelo menos 1 x/ano • Diabéticos ficam internados por um período 30% maior • 36% DM são diagnosticados durante a internação Mc. Donnell & Umpierrez. Endocrinol Metab Clin N Am 41 (2012) 175– 201

DM hospitalar ü A hiperglicemia é uma complicação frequente em internação clínica e cirúrgica (40% das hospitalizações) ü É um fator preditivo importante de evolução no paciente hospitalizado. ü Custo do diabético internado, é 2 x maior que o do não DM ü Uma glicemia >220 mg/dl resulta em aumento de 5, 8 vezes na taxa de infecção hospitalar (pneumonia, infecções sistêmicas, urinárias e cutâneas e de IRp. A no PO) A melhora do controle glicêmico acarreta benefícios expressivos em grande parte dos pacientes MONITORIZAR! Pomposelli, J Parenteral and Enteral Nutrition 22: 77 -81, 1998

Causas de hiperglicemia em pacientes hospitalizados • Diabetes conhecido • Diabetes desconhecido Hb. A 1 c ≥ 6, 5 % • Hiperglicemia hospitalar Hb. A 1 c < 6, 5 % Disponível em : http: //www. medscape. com/viewarticle/544928
Dificuldades no controle da glicemia no pac. internado

Controle glicêmico hospitalar Influências hiperglicêmicas Influências hipoglicêmicas • Hiperglicemia do estresse • Atividade física diminuída • Interrupção do tratamento externo • Glicose EV/NPT/NPP • Medicações e erros de insulina • Medo da hipoglicemia • Diminuição da ingesta calórica e suspensão das refeições • Medicações e erros de insulina • Correções muito agressivas • Estado cognitivo alterado


Mecanismos de formação do estresse hiperglicêmico em pacientes críticos Doença aguda Glicemia Ácidos graxos Livres Hiperglicemia • Alterações hemodinâmicas • Distúrbio hidroeletrolítico e desidratação • Estresse oxidativo • Fatores inflamatórios • Hipercoagulabilidade • Piora da isquemia miocárdica e cerebral • Alteração de imunidade • Cicatrização • Inflamação • Função endotelial Inzucchi, SE. N Engl J Med 2006; 355: 1903 -11.
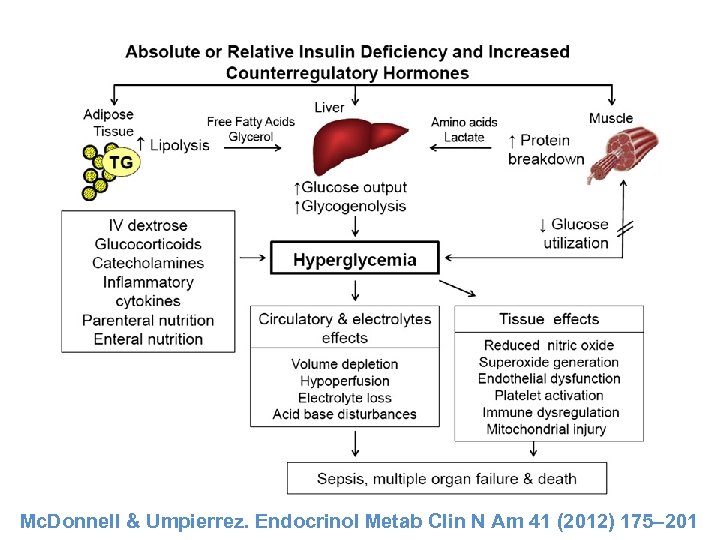
Mc. Donnell & Umpierrez. Endocrinol Metab Clin N Am 41 (2012) 175– 201

Controle glicêmico do paciente internado AGENDA 1 - Importância do problema 2 -Hiperglicemia e eventos adversos 3 -Importância da insulinoterapia intensiva 4 -Condutas propostas

Hiperglicemia e eventos adversos • Existem evidencias de que HIPERGLICEMIA é associada a desfechos adversos ? • A redução da hiperglicemia melhora esses desfechos ? Em que proporções ? • Que metas devemos ter para controle ? • Como se faz esse manejo ? E a transição para o esquema anterior ?
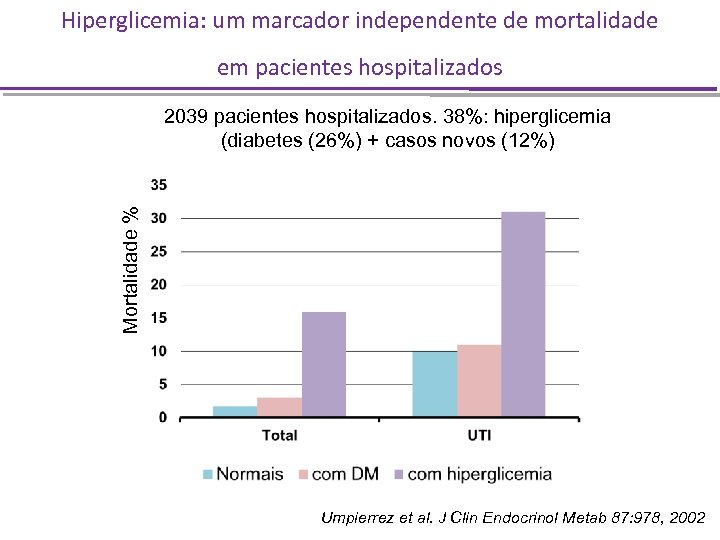
Hiperglicemia: um marcador independente de mortalidade em pacientes hospitalizados Mortalidade % 2039 pacientes hospitalizados. 38%: hiperglicemia (diabetes (26%) + casos novos (12%) Umpierrez et al. J Clin Endocrinol Metab 87: 978, 2002
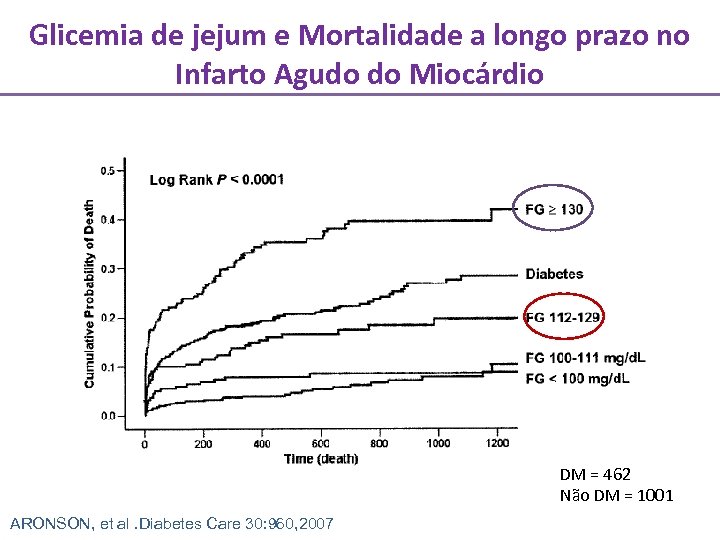
Glicemia de jejum e Mortalidade a longo prazo no Infarto Agudo do Miocárdio DM = 462 Não DM = 1001 ARONSON, et al. Diabetes Care 30: 960, 2007
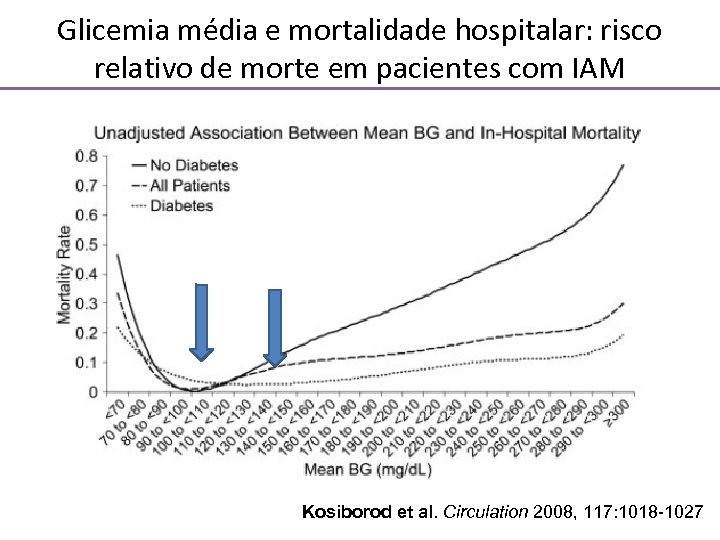
Glicemia média e mortalidade hospitalar: risco relativo de morte em pacientes com IAM Kosiborod et al. Circulation 2008, 117: 1018 -1027

Controle glicêmico do paciente internado AGENDA 1 - Importância do problema 2 -Hiperglicemia e eventos adversos 3 -Importância da insulinoterapia intensiva 4 -Condutas propostas

Prospectivo, randomizado, CTI cirúrgico / ventil mecânica. Total de 1548 pacientes TERAPIA INTENSIVA C/ INSULINA P/ GLIC 80 -110 mg/dl GRUPO CONVENCIONAL SE GLIC > 215 mg/dl MANTER ENTRE 180 -200 mg/dl Van den Berghe G, et al. N Engl J Med. 2001; 345: 1359– 1367
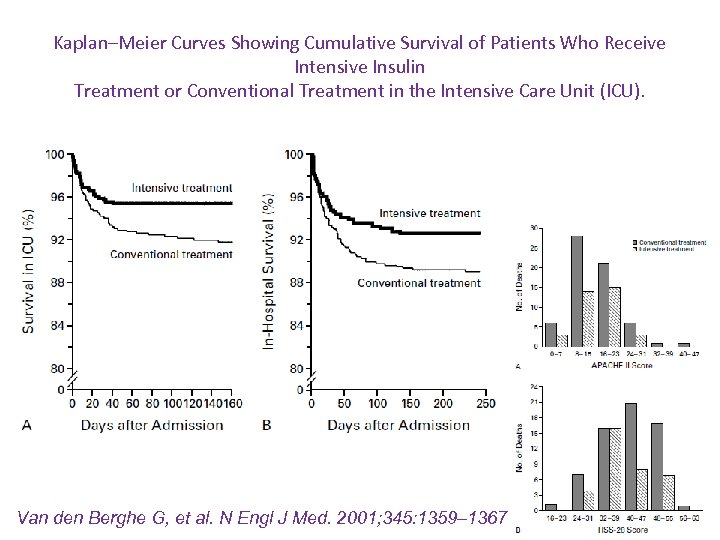
Kaplan–Meier Curves Showing Cumulative Survival of Patients Who Receive Intensive Insulin Treatment or Conventional Treatment in the Intensive Care Unit (ICU). Van den Berghe G, et al. N Engl J Med. 2001; 345: 1359– 1367
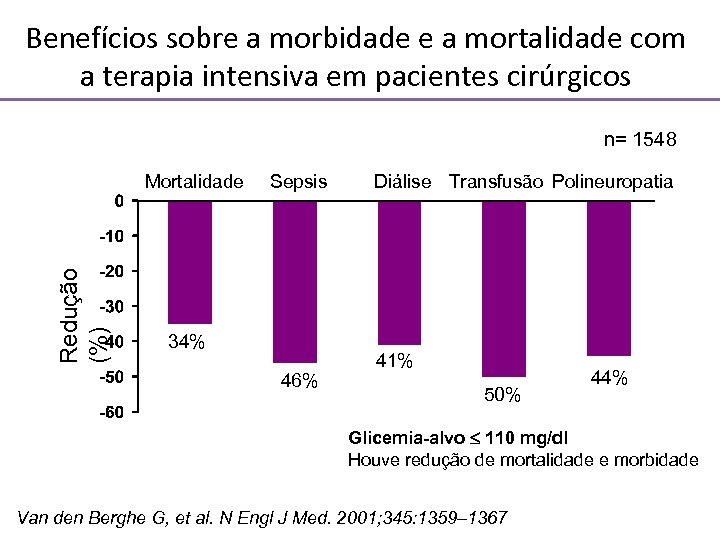
Benefícios sobre a morbidade e a mortalidade com a terapia intensiva em pacientes cirúrgicos n= 1548 Redução (%) Mortalidade Sepsis 34% 46% Diálise Transfusão Polineuropatia 41% 50% 44% Glicemia-alvo 110 mg/dl Houve redução de mortalidade e morbidade Van den Berghe G, et al. N Engl J Med. 2001; 345: 1359– 1367

Prospectivo, randomizado, CTI clínico / ventil mecânica. Total de 1200 pacientes TERAPIA INTENSIVA C/ INSULINA P/ GLIC 80 -110 mg/dl GRUPO CONVENCIONAL SE GLIC > 251 mg/dl MANTER ENTRE 180 -200 mg/dl Van den Berghe G, et al. N Engl J Med. 2006; 354: 449 -461
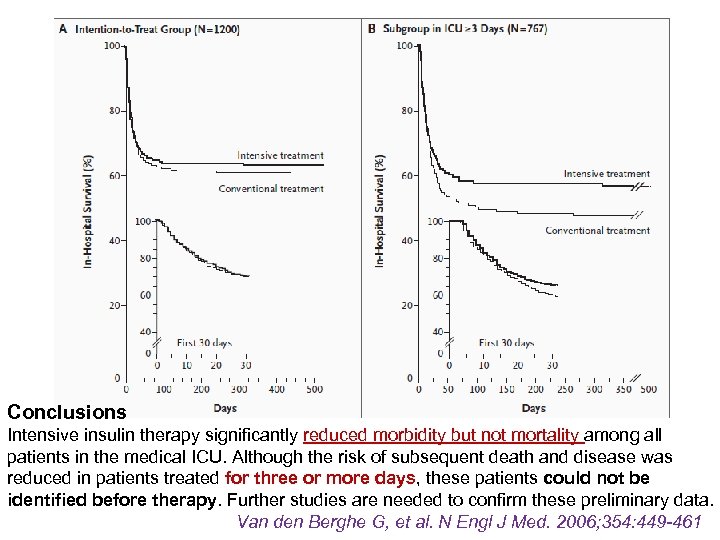
Conclusions Intensive insulin therapy significantly reduced morbidity but not mortality among all patients in the medical ICU. Although the risk of subsequent death and disease was reduced in patients treated for three or more days, these patients could not be identified before therapy. Further studies are needed to confirm these preliminary data. Van den Berghe G, et al. N Engl J Med. 2006; 354: 449 -461
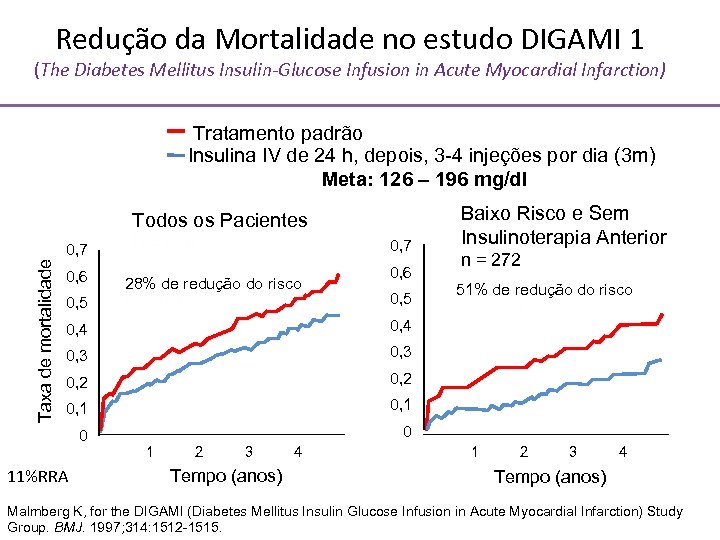
Redução da Mortalidade no estudo DIGAMI 1 (The Diabetes Mellitus Insulin-Glucose Infusion in Acute Myocardial Infarction) Tratamento padrão Insulina IV de 24 h, depois, 3 -4 injeções por dia (3 m) Meta: 126 – 196 mg/dl Baixo Risco e Sem Insulinoterapia Anterior Todos os Pacientes N = 620 Taxa de mortalidade 0, 7 0, 6 0, 7 28% de redução do risco P = 0, 011 0, 5 n = 272 0, 6 51% de redução do risco P = 0, 004 0, 5 0, 4 0, 3 0, 2 0, 1 0 0 11%RRA 0 1 2 3 Tempo (anos) 4 5 0 1 2 3 4 5 Tempo (anos) Malmberg K, for the DIGAMI (Diabetes Mellitus Insulin Glucose Infusion in Acute Myocardial Infarction) Study Group. BMJ. 1997; 314: 1512 -1515.
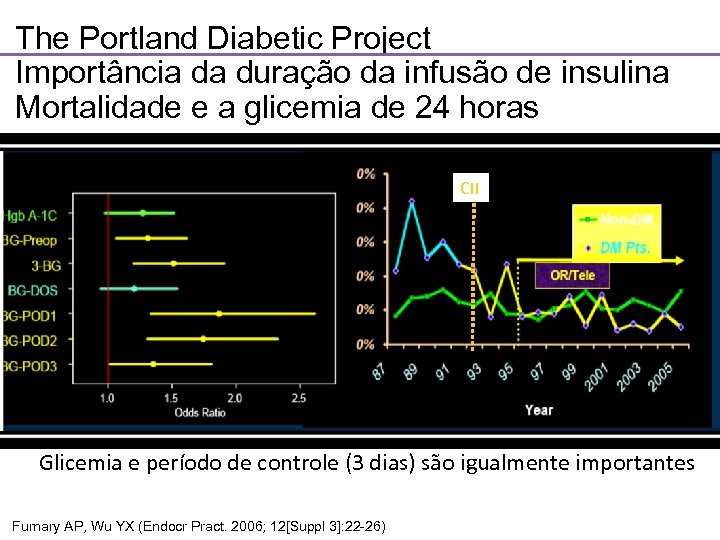
The Portland Diabetic Project Importância da duração da infusão de insulina Mortalidade e a glicemia de 24 horas CII Glicemia e período de controle (3 dias) são igualmente importantes Furnary AP, Wu YX (Endocr Pract. 2006; 12[Suppl 3]: 22 -26)

Importância do ‘ 3 BG” Significância independente dos parâmetros glicêmicos sobre os desfechos Glicemia A 1 C Mortalidade Infecção* Dias de internação Pré-op NS NS 0, 019 0, 008 NS 0, 025 SO 1º PO 2ºPO 3ºPO <0, 001 0, 004 NS 0, 021 <0, 001 <0, 001 3 BG Furnary AP, Wu YX (Endocr Pract. 2006; 12[Suppl 3]: 22 -26) 0, 008 NS
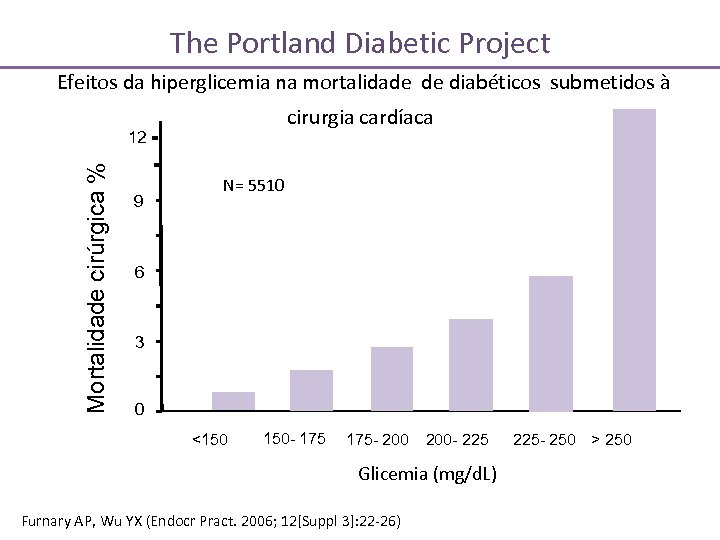
The Portland Diabetic Project Efeitos da hiperglicemia na mortalidade de diabéticos submetidos à cirurgia cardíaca Mortalidade cirúrgica % 12 9 N= 5510 6 3 0 <150 150 - 175 - 200 - 225 Glicemia (mg/d. L) Furnary AP, Wu YX (Endocr Pract. 2006; 12[Suppl 3]: 22 -26) 225 - 250 > 250

The Portland Diabetic Project Resultados • O controle glicêmico com metas de glicemia* resultou em: • Redução do risco de mortalidade em 60% (p < 0, 001) • Redução da incidência de mediastinite de 77% (p< 0, 001) e de outra infecções (p< 0, 02) • Redução da necessidade de transfusão (p< 0, 0001) • Redução do risco de FA (p< 0, 001) e ICC (p< 0, 03) pós-op • Redução da duração da internação (p< 0, 01) * As metas de glicemia durante o estudo foram sendo progressivamente diminuídas, desde 200 mg/d. L até 110 mg/d. L Furnary AP, Wu YX (Endocr Pract. 2006; 12[Suppl 3]: 22 -26)
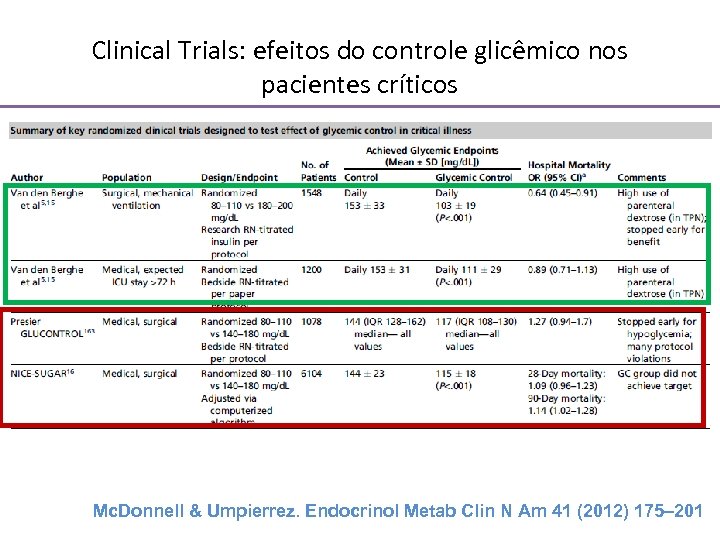
Clinical Trials: efeitos do controle glicêmico nos pacientes críticos Mc. Donnell & Umpierrez. Endocrinol Metab Clin N Am 41 (2012) 175– 201
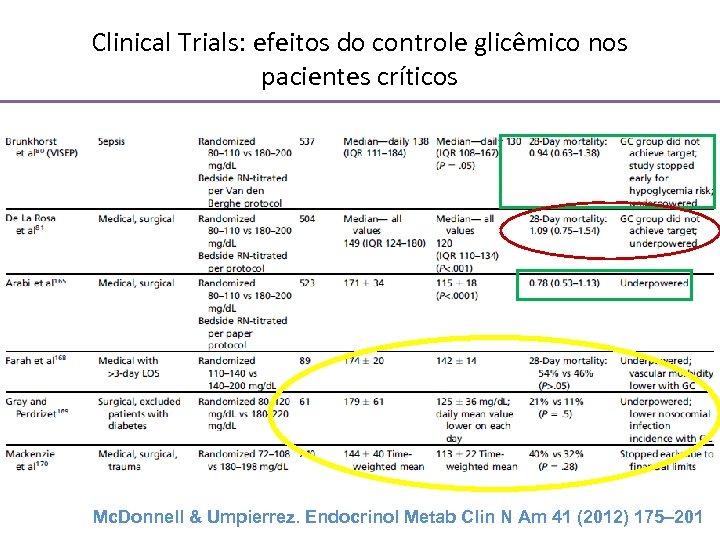
Clinical Trials: efeitos do controle glicêmico nos pacientes críticos Mc. Donnell & Umpierrez. Endocrinol Metab Clin N Am 41 (2012) 175– 201

Controle glicêmico do paciente internado AGENDA 1 - Importância do problema 2 -Hiperglicemia e eventos adversos 3 -Importância da insulinoterapia intensiva 4 -Condutas propostas

Diabetes care, volume 32, number 6, june 2009 J Clin Endocrinol Metab, January 2012, 97(1): 16– 38

Advanced Certification in Inpatient Diabetes The Joint Commission's Certificate of Distinction for Inpatient Diabetes Care recognizes hospitals that make exceptional efforts to foster better outcomes across all inpatient settings. The Joint Commission and the American Diabetes Association have identified that the most successful inpatient diabetes programs possess the following critical attributes: • • • Specific staff education requirements Written blood glucose monitoring protocols Plans for the treatment of hypoglycemia and hyperglycemia Data collection of incidences of hypoglycemia Patient education on self-management of diabetes An identified program champion or program champion team
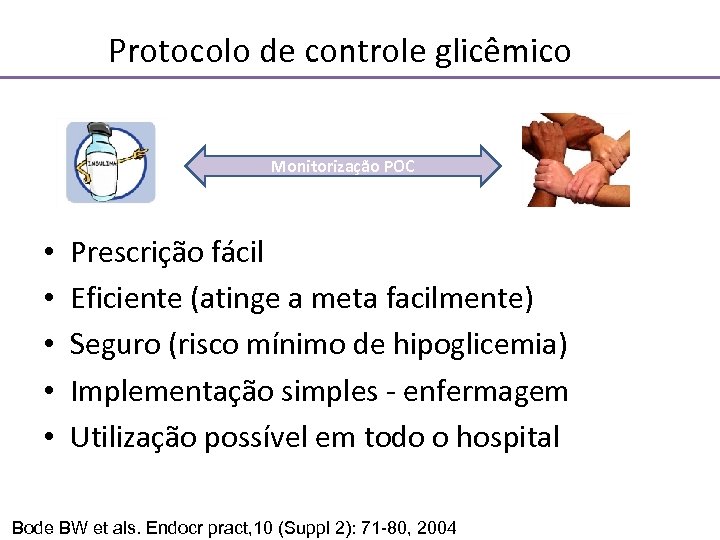
Protocolo de controle glicêmico Monitorização POC • • • Prescrição fácil Eficiente (atinge a meta facilmente) Seguro (risco mínimo de hipoglicemia) Implementação simples - enfermagem Utilização possível em todo o hospital Bode BW et als. Endocr pract, 10 (Suppl 2): 71 -80, 2004

Definições Hiperglicemia hospitalar: glicemia ≥ 140 mg/dl Hiperglicemia de stress: Glicemia >=140 mg/dl, sem história de DM e A 1 c < 6, 5 % Pacientes de UTI: insulina EV para glicemias > 180 mg/dl. Metas entre 140 – 180 mg/dl Hipoglicemia: Glicemia < 70 mg/dl Hipoglicemia grave: Glicemia < 40 mg/dl ADA/AACE CONSENSUS Diabetes Care-2010.

Esquemas de insulinização em hospital • Infusão contínua de insulina • Uso escalonado de insulina regular (sliding scale) • Insulina subcutânea basal-bolus + “sliding scale”
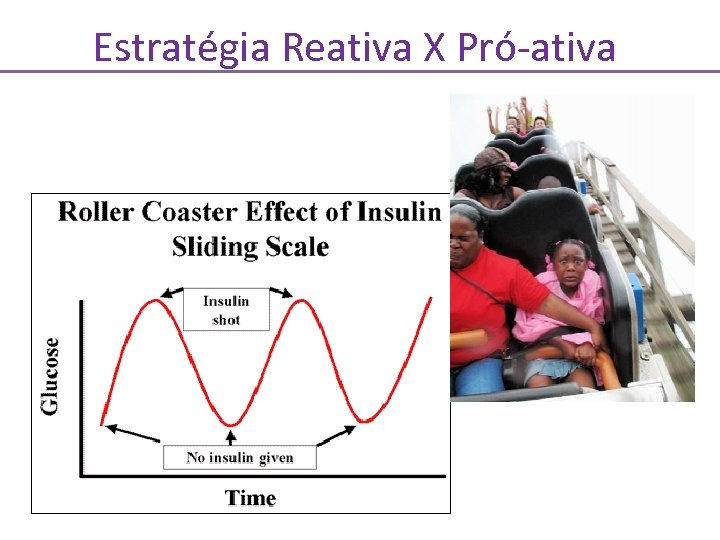
Estratégia Reativa X Pró-ativa
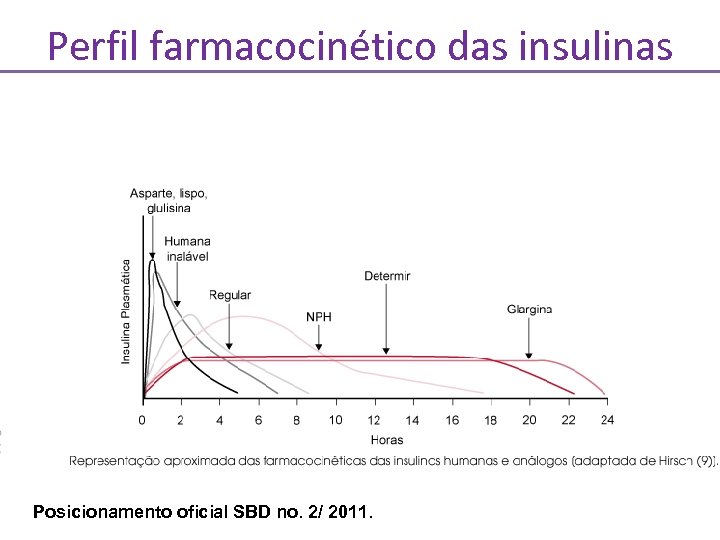
Perfil farmacocinético das insulinas Posicionamento oficial SBD no. 2/ 2011.
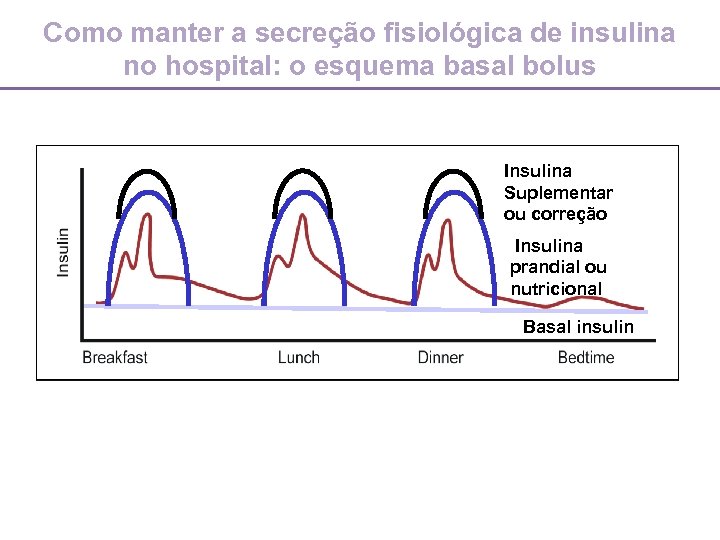
Como manter a secreção fisiológica de insulina no hospital: o esquema basal bolus Insulina Suplementar ou correção Insulina prandial ou nutricional Basal insulin
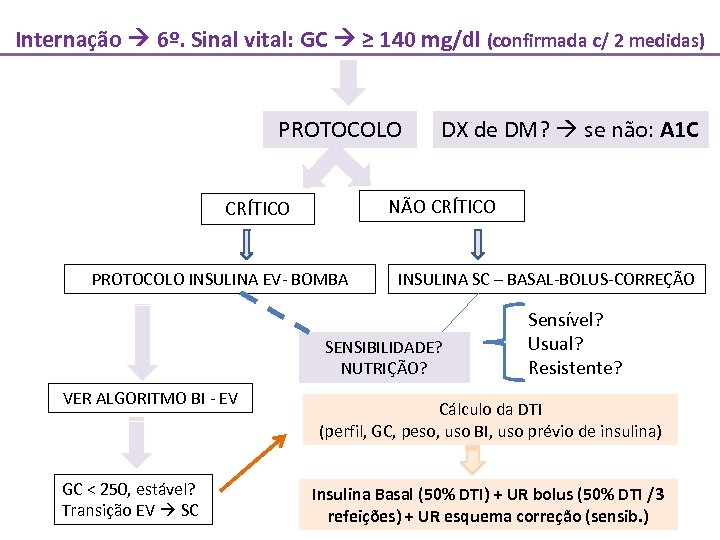
Internação 6º. Sinal vital: GC ≥ 140 mg/dl (confirmada c/ 2 medidas) PROTOCOLO DX de DM? se não: A 1 C NÃO CRÍTICO PROTOCOLO INSULINA EV- BOMBA INSULINA SC – BASAL-BOLUS-CORREÇÃO SENSIBILIDADE? NUTRIÇÃO? VER ALGORITMO BI - EV GC < 250, estável? Transição EV SC Sensível? Usual? Resistente? Cálculo da DTI (perfil, GC, peso, uso BI, uso prévio de insulina) Insulina Basal (50% DTI) + UR bolus (50% DTI /3 refeições) + UR esquema correção (sensib. )

Monitorização da Glicemia Capilar • A GC antes de cada refeição e ao deitar • Se o paciente não estiver se alimentando: a cada 4 - 6 horas • Os testes devem ser realizados, idealmente, por equipamentos para aferição de GC específicos para uso hospitalar. • Os testes point-of-care, devem garantir rastreabilidade do laudo liberado para execução do protocolo, garantia e controle interno e externo de qualidade. (RDC 302, 13 outubro de 2005) Mc. Donnell & Umpierrez. Endocrinol Metab Clin N Am 41 (2012) 175– 201

Monitorização da Glicemia Capilar • ATENÇÃO: Hematócrito baixo, hipóxia tecidual, medicamentos vasopressores e diálise mascaram os resultados da Glicemia capilar. Mc. Donnell & Umpierrez. Endocrinol Metab Clin N Am 41 (2012)

Metas de controle Meta GC= 140 -180 mg/dl • Pacientes Críticos e Não Críticos: – Glicemia pré –refeição <140 mg/dl – Glicemia pós-prandial ou aleatória <180 mg/dl (ADA-AACE/2009 para hiperglicemia hospitalar; JACC/2009 -diretrizes para IAM com supra ST)
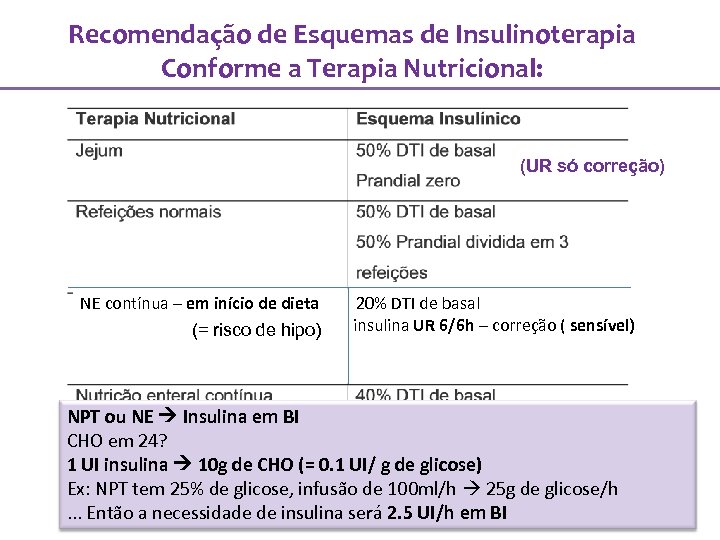
Recomendação de Esquemas de Insulinoterapia Conforme a Terapia Nutricional: (UR só correção) NE contínua – em início de dieta 20% DTI de basal insulina UR 6/6 h – correção ( sensível) (= risco de hipo) NPT(dieta plena) ou NE Insulina em BI Ultrarápida 6/6 h – dose corretiva CHO em 24? 1 UI insulina 10 g de CHO (= 0. 1 UI/ g de glicose) Ex: NPT tem 25% de glicose, infusão de 100 ml/h 25 g de glicose/h . . . Então a necessidade de insulina será 2. 5 UI/h em BI
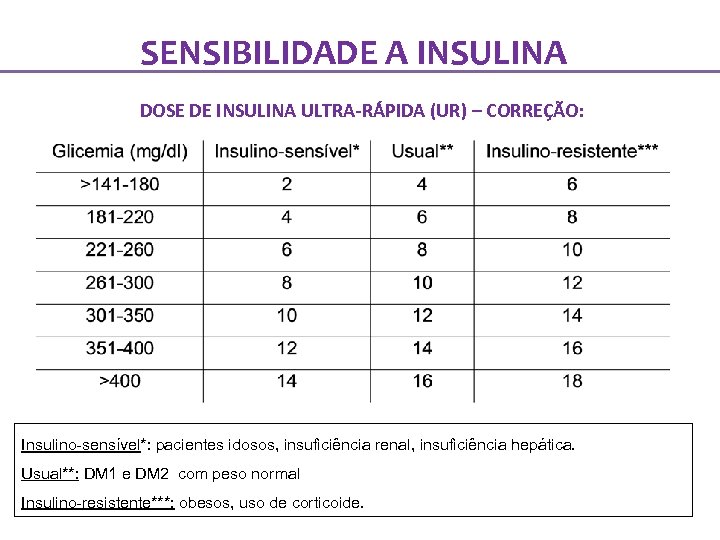
SENSIBILIDADE A INSULINA DOSE DE INSULINA ULTRA-RÁPIDA (UR) – CORREÇÃO: Insulino-sensível*: pacientes idosos, insuficiência renal, insuficiência hepática. Usual**: DM 1 e DM 2 com peso normal Insulino-resistente***: obesos, uso de corticoide.

PASSO A PASSO PARA PRESCRIÇÃO 1. Fornecer 50% da DTD como insulina basal (glargina) 2. Administrar o restante da DTD em doses iguais divididas em 3 refeições (prandiais) 3. Selecionar uma escala de dose de insulina de correção – SENSÍVEL/ USUAL/ RESISTENTE

PASSO A PASSO PARA PRESCRIÇÃO • Pacientes magros, DM tipo 1, IDOSOS (> 60 anos) e IRC (Cl Cr <30 ml/min) = 0, 3 U/Kg/d • Usual médio = 0. 4 U/Kg/d • Pacientes obesos (IMC >30 Kg/m 2, ou em uso de CORTICÓIDE = 0, 5 -1, 5 U/Kg/d • (DTD MÉDIA=0, 5 -0, 7 U/Kg/d) OU • Observar glicemia na admissão: Glicemia na admissão : 140 – 200 mg/dl : 0, 3 – 0, 4 U/kg/d Glicemia na admissão: > 200 mg/dl : 0, 4 – 0, 7 U/kg/d

Situação 1 • Paciente DM 2 há 15 anos, 66 anos, emagrecido. Pós IAMCSST, é submetido a CRVM, A 1 C 7. 9% complicado com ITU. • Peso: 61 Kg. Glicemia: 280 mg/dl ü Conduta? • • Crítico? Alimentação? DTI? Perfil? (sensível, usual ou resistente? ) DTI = 0. 4 UI/Kg/d 25 UI/d 50%basal+ 50% bolus 12 UI glargina + 4/4/4 UR (fixas) + esquema de correção UR Metas no idoso cardiopata?

AJUSTE DA DOSE DE INSULINA: Se média de todos os horários ≥ 150 mg/dl : Aumentar dose de glargina em 20 % OU 50 % da dose total de insulina de correção do dia anterior, e dividir entre basal e bolus prandiais

EXEMPLO DE PRESCRIÇÃO : • Pct com 70 kg, DTD 0, 4 U/kg/d • 1 -Dieta para diabetes • 2 -Insulina glargina : dose incial 0, 2 U/kg= 14 U após o cafe da manhã SC • 3 -insulina UR : dose incial 0, 2 U/kg dividido em 3 aplic pré refeição (4 U) SC ( Não aplicar se o paciente não comer ou se GC < 70 mg/dl) • 4 - Glicemia capilar pré-refeições (café /almoço , jantar e ceia) Obs: aplicar metade da dose de insulina de correção na ceia • 5 - insulina UR: adicionar ao item 3 de acordo com esquema (CORREÇÃO)

Situação 2 • Dm 2 há 20 anos. Feminino. 82 anos. Peso=60 Kg. Creat= 1. 4 • NPH 25 UI bed time; Insulina Regular SOS. Interna com crise hipertensiva. Glicemia admissão: 104 mg/dl ü Conduta? • • Crítico? Alimentação? DTI? Perfil? (sensível, usual ou resistente? ) ü DTI= 25 UI/dia NPH = 0. 4 UI/Kg/d 50%basal+ 50% bolus = (12 L + 4/4/4 UR) ü Clearance de creatinina= 29 ml/min ü Mas. . ü NPH para glargina=> reduzir 20%: DTI=20 UI/d 10 L + 3/3/3 UR ü Controle? A 1 C?

Situação 2 • Dm 2 há 20 anos. Feminino. 82 anos. Peso=60 Kg. Creat= 1. 4 • NPH 25 UI bed time; Insulina Regular SOS. Interna com crise hipertensiva. • Hipoglicemia (glic<70 mg) pré-refeição. O que fazer? Basal OK Não faz a UR nutricional (bolus pré-refeição) Protocolo de hipoglicemia Paciente pode se alimentar ofereça 15 g de carboidrato (1 copo de suco) Se não puder se alimentar: (100 - glicemia atual) x 0, 4 = quantidade de glicose 50% EV (ml)

PACIENTE CRÍTICO = INSULINA EM BI • Evitar insulina SC em pacientes críticos (pp/ se hipotensão ou choque) • Muitos fatores afetam a absorção de insulina durante a fase crítica e período perioperatório. • BI= evita erros! Pacientes críticos com indicação de insulina em BI: • Cetonemia (ponta de dedo) se glicemia capilar >250 mg/dl ou p. H <7, 3. ü Pós-operatório de grande cirurgia ü CAD/ EHH ü Instabilidade clínica ü Sepse ü AVC com glasgow < 8 ou hipertensão intra-craniana ü Glicemias persistentementes elevadas

Situação 3 Masculino. 55 anos. Dm 2 há 10 anos. Uso prévio de IDPP 4 + MTF 2 g/d. Peso=82 Kg. Pós op imediato no CTI de cirurgia cardíaca (RVM) Glicemias durante a cirurgia: 450/ 402/ 380/ 350/ 368 • Conduta? • • Crítico? Alimentação? DTI? Perfil? (sensível, usual ou resistente? )

Situação 3 Masculino. 55 anos. Dm 2 há 10 anos. Em uso de IDPP 4 + MTF 2 g/d. Peso=82 Kg. Pós op imediato no CTI de cirurgia cardíaca (RVM) • Preparo: 100 UI de insulina Regular + SF 0. 9% na BI= 1 UI/ml – Frasco Trilaminado e equipo Free, fazer resuspensão da solução. Preencher todo o equipo com a solução. – Trocar a solução a cada 24 h. • Manter infusão de SG 5% 100 ml/h ou RL 50 ml/h + SG 10% 50 ml/h ou SG 50% 10 ml/h. • Início: Dosar Glicemia Capilar/ Glicemia Sanguínea/ Potássio antes de iniciar o protocolo. • Dosar Magnésio/Fósforo para cirurgia cardíaca. • Cetonemia (ponta de dedo) se glicemia capilar >250 mg/dl ou p. H <7, 3.

Situação 3 Masculino. 55 anos. Dm 2 há 10 anos. Em uso de IDPP 4 + MTF 2 g/d. Peso=82 Kg. Pós op imediato no CTI de cirurgia cardíaca (RVM) • Meta GC= 140 -180 mg/dl ü Bolus: 0. 1 unidade/Kg (EV). ü Cálculo da dose inicial de infusão venosa de insulina: • GJ/100 = unidades/hora = ml/hora ü Checar GC em 1 hora, titular pelo protocolo. ü (Drip de insulina = 1 unidade/ml) ü A GC variou em 40 mg/dl a partir do valor prévio de GC?
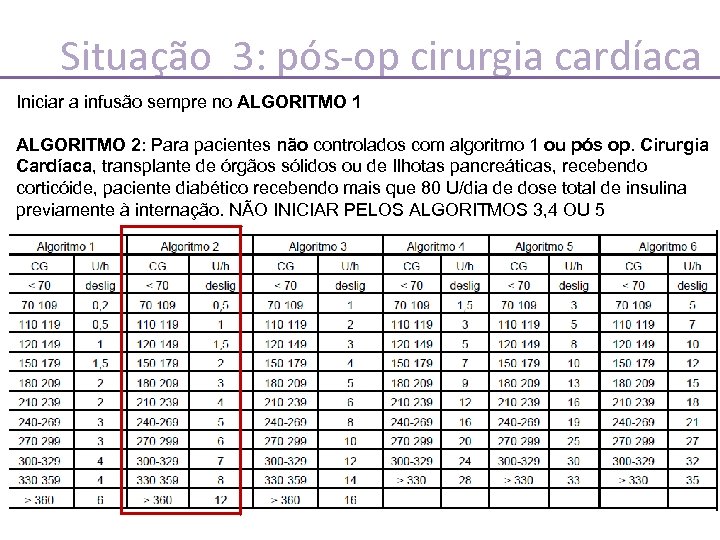
Situação 3: pós-op cirurgia cardíaca Iniciar a infusão sempre no ALGORITMO 1 ALGORITMO 2: Para pacientes não controlados com algoritmo 1 ou pós op. Cirurgia Cardíaca, transplante de órgãos sólidos ou de Ilhotas pancreáticas, recebendo corticóide, paciente diabético recebendo mais que 80 U/dia de dose total de insulina previamente à internação. NÃO INICIAR PELOS ALGORITMOS 3, 4 OU 5

Mudança de algoritmos (Meta GC= 140 -180 mg/dl): • Se GC na META: • • SE GC NA META E QUEDA MAIOR QUE 40 mg/dl: mude para a ESQUERDA SE GC NA META , MAS NÃO HOUVE QUEDA MAIOR QUE 40 mg/dl- MANTENHA ALGORITMO E AJUSTE A VELOCIDADE • Se GC abaixo das metas: • • Se GC de 109 -71 mg/dl: mude para a ESQUERDA – VOLTE o algoritmo. SE 70 mg/dl: PARE A INFUSÃO, inicie protocolo de hipoglicemia • Se acima das METAS: • • • GC AUMENTOU (qualquer valor) ou REDUZIU MENOS QUE 40 mg/dl: MUDE P/ DIREITA GC REDUZIU DE 40 -75 mg/dl: AJUSTE VELOCIDADE DE INFUSÃO GC REDUZIU MAIS QUE 75 mg/dl: MUDE P/ ESQUERDA. Verifique GC em 30 min se queda maior que 100 mg/dl por hora

Mudança de algoritmos (Meta GC= 140 -180 mg/dl): • Hipoglicemia: GC < que 70 mg/dl SUSPENDA infusão. – Se o paciente puder se alimentar 15 g de carboidrato (1 copo de suco). – Se o paciente não puder se alimentar e Desperto 25 ml de Glicose 50% em bolus • Não desperto: 50 ml de Glicose 50% em bolus. • Verifique glicemia capilar a cada 15 MINUTOS e repita o procedimento acima se GC < 70 mg/dl. • REINICIE a infusão se a glicemia é MAIOR que 81 mg/dl após 2 verificações consecutivas em um intervalo de 15 minutos. • Reiniciar no algoritmo inferior ao da hipoglicemia

TRANSIÇÃO da insulina EV SC ü • • • Quando ? - Paciente hemodinamicamente estável e em condições de receber dieta Como ? - Iniciar 2 h antes de suspender a infusão EV de insulina - Incluir basal e bolus prandias + correções Doses ? - Multiplicar o gotejamento das últimas 4 -8 h (U/h) por 20 h Ou - 80 % da dose total de insulina para 24 h Ou - Usar dose pré-internação

TRANSIÇÃO da insulina EV SC ATENÇÃO! • Pcts sem história prévia de uso de insulina que receberam menos de 2 U/h na infusão de insulina: ü Talvez não necessitem da transição para SC. ü Para esses pacientes considerar uso de bolus de correção UR, esquema de "baixa dose” (sensível). ü Considere o uso de insulina basal apenas se a glicemia não atinge as metas

TRANSIÇÃO da insulina EV SC Ex: Paciente recebeu em média 3 U/h EV nas últimas 6 horas e vai receber dieta oral em 3 refeições DTD =80 % das necessidades em 24 h 3 U/h x 24 h= 72 U x 80 % =58 U/dia 1)Dose basal (glargina/detemir ou NPH) = 50 % da DTD= 29 U SC 1 X por dia 2)Dose prandial (UR)= 50 % da DTD= 29 U / 3 (refeições) = 9 U SC pré-refeições (bolus prandiais) + 3) Bolus de correção : Insulina ultra-rápida : ADICIONAR ao item 2 de acordo com esquema

Situação 4 • Masculino. 59 anos. DM 2 há 1 ano. • Em uso prévio de MTF XR 2 g/d. A 1 C=7. 5% Peso=82 Kg. • Pós op de cirurgia cardíaca (RVM) CTI em BI transição p/ basal-bolus quarto. • Glicemias nas metas (140 -180 mg/dl) c/ DTI= 40 UI/d (~0. 5 U/Kg/d) O que prescrever na alta para o DM?
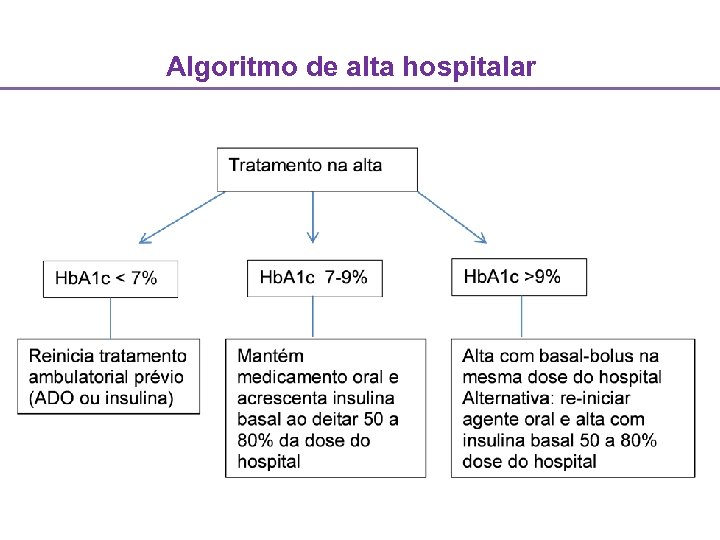
Algoritmo de alta hospitalar

Conclusões • A hiperglicemia é uma complicação frequente em internação clínica e cirúrgica. • O controle glicêmico diminui complicações, infecções, dias e custos de internação. • A hiperglicemia não pode ser ignorada durante a internação e a insulinoterapia deve ser pró-ativa sempre que possível. Melhor esquema: basal-bolus-correção • O controle da glicemia hospitalar deve ser valorizada com o obj. de diminuir o estresse oxidativo, de melhorar os desfechos clínicos e tempo de internação, . . nos pacientes com e sem diabetes. Sendo o impacto da hiperglicemia na mortalidade significativamente maior entre os pacientes sem história prévia de diabetes Bode BW et als. Endocr pract, 10 (Suppl 2): 71 -80, 2004 Furnary AP, Wu YX (Endocr Pract. 2006; 12[Suppl 3]: 22 -26) Inzucchi SE, N Engl J Med 2006; 355: 1903 -11

Conclusões ü A internação hospitalar é uma excelente oportunidade para: o diagnóstico de DM, educação e orientação em DM ü Os pacientes com hiperglicemia de estresse devem ser seguidos e orientados ü Time multidisciplinar, capacitado e treinado para excutar o protocolo interno

Obrigada! dhianahsantini@gmail. com
1cecfdb9355e09e4df41561866a946fc.ppt