Родовая травма.pptx
- Количество слайдов: 67
 1
1
 Акушерские осложнения, которые могут повлечь за собой родовую травму: Ø Повреждения волосистой части головы и костей черепа; Ø Внутричерепные кровоизлияния и травматическое поврежденя головного мозга; Ø Повреждения лица; Ø Повреждения плечевого сплетения; Ø Перелом шейного отдела позвоночника; Ø Перелом ключицы; Ø Повреждение грудинно-ключично – сосцевидной мышцы; Ø Перелом длинных костей конечностей; Ø Повреждение органов брюшной полости; Ø Травма наружных половых органов; Ø Множественные кровоподтеки; 2
Акушерские осложнения, которые могут повлечь за собой родовую травму: Ø Повреждения волосистой части головы и костей черепа; Ø Внутричерепные кровоизлияния и травматическое поврежденя головного мозга; Ø Повреждения лица; Ø Повреждения плечевого сплетения; Ø Перелом шейного отдела позвоночника; Ø Перелом ключицы; Ø Повреждение грудинно-ключично – сосцевидной мышцы; Ø Перелом длинных костей конечностей; Ø Повреждение органов брюшной полости; Ø Травма наружных половых органов; Ø Множественные кровоподтеки; 2
 Ø Диспропорция между размерами ребенка и родовыми путями матери (неправильное вставление головы, плечиков , живота). Ø Осложненное предлежание (ягодичное, лицевое, лобное) Ø Оперативные роды или использование ручного пособия, особенно акушерских щипцов 3
Ø Диспропорция между размерами ребенка и родовыми путями матери (неправильное вставление головы, плечиков , живота). Ø Осложненное предлежание (ягодичное, лицевое, лобное) Ø Оперативные роды или использование ручного пособия, особенно акушерских щипцов 3
 Ø Преждевременные роды; Ø Выпадение конечностей из родовых путей в родах; Ø Наличие дистресса плода, сопровождающегося нарушениями мозгового кровообращения, быстрые роды; 4
Ø Преждевременные роды; Ø Выпадение конечностей из родовых путей в родах; Ø Наличие дистресса плода, сопровождающегося нарушениями мозгового кровообращения, быстрые роды; 4
 Ø Роды двойней: рождение второго плода из двойни вагинальным путем, рождение более крупного плода, введение окситоцина перед родами при не диагностированной многоплодной беременности; Ø Кесарево сечение: повреждение при разрезе волосистой части головы; 5
Ø Роды двойней: рождение второго плода из двойни вагинальным путем, рождение более крупного плода, введение окситоцина перед родами при не диагностированной многоплодной беременности; Ø Кесарево сечение: повреждение при разрезе волосистой части головы; 5
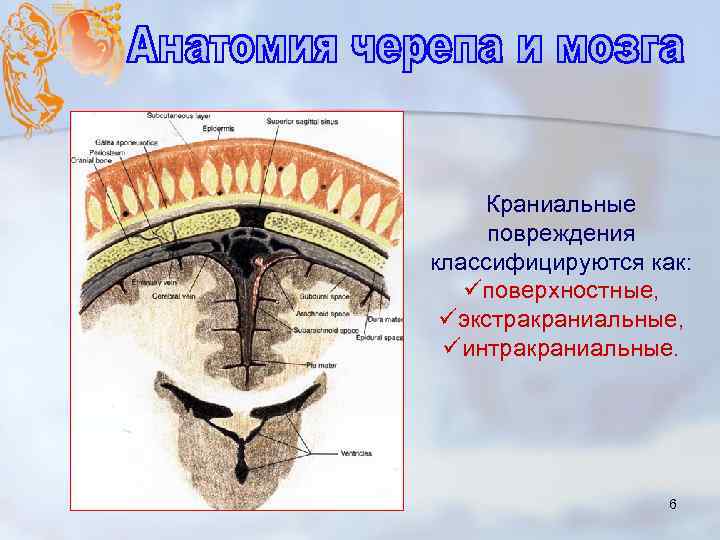 Краниальные повреждения классифицируются как: üповерхностные, üэкстракраниальные, üинтракраниальные. 6
Краниальные повреждения классифицируются как: üповерхностные, üэкстракраниальные, üинтракраниальные. 6
 Отек мягких тканей ( родовая опухоль) в месте вставления предлежащей части быстро рассасывается самостоятельно и не требует лечения. При наложении вакуум- экстрактора возможен значительный отек тканей головы с кровоизлияниями и некрозом кожи. 7
Отек мягких тканей ( родовая опухоль) в месте вставления предлежащей части быстро рассасывается самостоятельно и не требует лечения. При наложении вакуум- экстрактора возможен значительный отек тканей головы с кровоизлияниями и некрозом кожи. 7
 Субапоневротические кровоизлияния проявляется как отек теменной и затылочной области и имеет тестоватую консистенцию. Характерным симптомом является флюктуация. 8
Субапоневротические кровоизлияния проявляется как отек теменной и затылочной области и имеет тестоватую консистенцию. Характерным симптомом является флюктуация. 8
 При обширном кровоизлиянии ( до 260 мл крови) может возникнуть тяжелая анемия и даже геморрагический шок. На фоне внесосудистого гемолиза в дальнейшем возникает коньюгационная желтуха. Необходима контрольная рентгенограмма черепа для исключения перелом костей черепа. 9
При обширном кровоизлиянии ( до 260 мл крови) может возникнуть тяжелая анемия и даже геморрагический шок. На фоне внесосудистого гемолиза в дальнейшем возникает коньюгационная желтуха. Необходима контрольная рентгенограмма черепа для исключения перелом костей черепа. 9
 Это поднадкостничное (субпериостальное) кровоизлияние, которое образуется чаще над одной или обеими теменными костями и реже над затылочной костью. Кефалогематомы вознкают в 1 -2. 5% случаев в основном у доношенных и переношенных детей. 10
Это поднадкостничное (субпериостальное) кровоизлияние, которое образуется чаще над одной или обеими теменными костями и реже над затылочной костью. Кефалогематомы вознкают в 1 -2. 5% случаев в основном у доношенных и переношенных детей. 10
 Причины кровоизлияния – отслойка надкостницы при движениях головы в момент её прорезования, реже – трещины черепа ( 5 -25%). Опухоль имеет упругую консистенцию, никогда не переходит границы кости, не пульсирует, безболезненна. При пальпации по периферии гематомы определяется плотный валик. 11
Причины кровоизлияния – отслойка надкостницы при движениях головы в момент её прорезования, реже – трещины черепа ( 5 -25%). Опухоль имеет упругую консистенцию, никогда не переходит границы кости, не пульсирует, безболезненна. При пальпации по периферии гематомы определяется плотный валик. 11
 Отек и флюктуация отчетливо дифференцируются со второго дня жизни. Кефалогематома в первые дни жизни может увеличиваться в размерах. Гематомы больших размеров сопровождаются анемией и желтухой. На 2 -3 -й неделе жизни размеры кефалогематомы постепенно уменьшаются и полная резорбция наступает к 6 -8 -й неделе. 12
Отек и флюктуация отчетливо дифференцируются со второго дня жизни. Кефалогематома в первые дни жизни может увеличиваться в размерах. Гематомы больших размеров сопровождаются анемией и желтухой. На 2 -3 -й неделе жизни размеры кефалогематомы постепенно уменьшаются и полная резорбция наступает к 6 -8 -й неделе. 12
 Лечение в большинстве случаев консервативное. Детям с большими кефалогематомами ( больше 6 см в диаметре) рекомендована рентгенограмма черепа для исключения трещин и линейных переломов костей черепа. 13
Лечение в большинстве случаев консервативное. Детям с большими кефалогематомами ( больше 6 см в диаметре) рекомендована рентгенограмма черепа для исключения трещин и линейных переломов костей черепа. 13
 В некоторых стационарах принято пунктировать кефалогематомы больших размеров( 6 -8 мм и более), но не ранее 7 -10 дня жизни. Линейные трещины черепа специального лечения не требуют. 14
В некоторых стационарах принято пунктировать кефалогематомы больших размеров( 6 -8 мм и более), но не ранее 7 -10 дня жизни. Линейные трещины черепа специального лечения не требуют. 14
 Дифференциальный диагноз: üродовая опухоль, üсубапоневротическое кровоизлияния, üнаследственная коагулопатия (очень редко), üмозговая üгрыжа. 15
Дифференциальный диагноз: üродовая опухоль, üсубапоневротическое кровоизлияния, üнаследственная коагулопатия (очень редко), üмозговая üгрыжа. 15
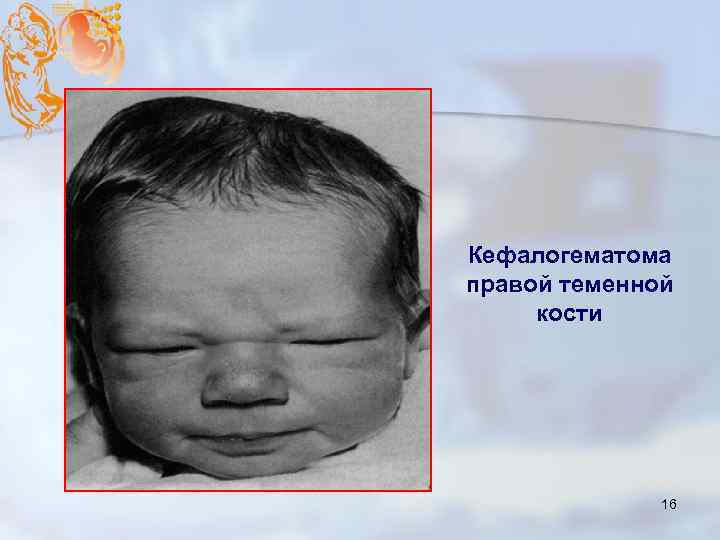 Кефалогематома правой теменной кости 16
Кефалогематома правой теменной кости 16
 Субарахноидальные кровоизлияния возникают при повреждении менингеальных сосудов (вен). Локализация вариабельна, но чаще в теменно-височной области, мозжечке. Кровь оседает на оболочках мозга, вызывая их асептическое воспаление. При обширных кровоизлияниях на фоне фибринозных процессов может нарушаться ликвородинамика. 17
Субарахноидальные кровоизлияния возникают при повреждении менингеальных сосудов (вен). Локализация вариабельна, но чаще в теменно-височной области, мозжечке. Кровь оседает на оболочках мозга, вызывая их асептическое воспаление. При обширных кровоизлияниях на фоне фибринозных процессов может нарушаться ликвородинамика. 17
 Клиника: ü гипервозбудимость, ü острая наружная гидроцефалия, ü гиперэстезия, ü судороги. Симптомы угнетения чередуются с выраженным беспокойством ( «бодрствующая» кома). 18
Клиника: ü гипервозбудимость, ü острая наружная гидроцефалия, ü гиперэстезия, ü судороги. Симптомы угнетения чередуются с выраженным беспокойством ( «бодрствующая» кома). 18
 Субдуральное кровоизлияние возникает при деформации черепа со смещением его оболочек и разрывом вен намёта мозжечка, вен верхнего сагиттального и поперечного синуса. Субдуральные кровоизлияния чаще возникают при родах крупным плодом в ягодичном предлежании, применении акушерских щипцов. Кровоизлияние локализируется в задней черепной ямке, реже в теменной области 19
Субдуральное кровоизлияние возникает при деформации черепа со смещением его оболочек и разрывом вен намёта мозжечка, вен верхнего сагиттального и поперечного синуса. Субдуральные кровоизлияния чаще возникают при родах крупным плодом в ягодичном предлежании, применении акушерских щипцов. Кровоизлияние локализируется в задней черепной ямке, реже в теменной области 19
 При супратенториальной гематоме ( над наметом мозжечка) клинические проявления умеренные. «Светлый промежуток» в первые дни недели жизни. В дальнейшем, по мере нарастания гематомы симптомы прогрессируют вплоть до эпизодов апное, брадикардии, судорог, комы. Диагноз ставится по НСГ, КТ. Показано нейрохирургическое лечение. 20
При супратенториальной гематоме ( над наметом мозжечка) клинические проявления умеренные. «Светлый промежуток» в первые дни недели жизни. В дальнейшем, по мере нарастания гематомы симптомы прогрессируют вплоть до эпизодов апное, брадикардии, судорог, комы. Диагноз ставится по НСГ, КТ. Показано нейрохирургическое лечение. 20
 Супратенториальная гематома редко является причиной смерти. Прогноз зависит от своевременной диагностики и лечения. При раннем удалении супратенториальной гематомы у 50 – 80% детей прогноз благоприятный. 21
Супратенториальная гематома редко является причиной смерти. Прогноз зависит от своевременной диагностики и лечения. При раннем удалении супратенториальной гематомы у 50 – 80% детей прогноз благоприятный. 21
 Инфратенториальная гематома - разрыв намета мозжечка и кровоизлияние в заднее – черепную ямку. Практически всегда заканчивается летальным исходом. Клиника: üтяжелое состояние с момента рождения, üсимптомы сдавления ствола мозга. 22
Инфратенториальная гематома - разрыв намета мозжечка и кровоизлияние в заднее – черепную ямку. Практически всегда заканчивается летальным исходом. Клиника: üтяжелое состояние с момента рождения, üсимптомы сдавления ствола мозга. 22
 Эпидуральные кровоизлияния локализуются между внутренней поверхностью кости черепа и твердой мозговой оболочки и не распространяются за пределы черепных швов. Кровоизлияния образуются при трещинах и переломах костей черепа с разрывом сосудов эпидурального пространства. Часто сочетаются с обширными кефалогематомами. 23
Эпидуральные кровоизлияния локализуются между внутренней поверхностью кости черепа и твердой мозговой оболочки и не распространяются за пределы черепных швов. Кровоизлияния образуются при трещинах и переломах костей черепа с разрывом сосудов эпидурального пространства. Часто сочетаются с обширными кефалогематомами. 23
 Клиника: üрезкое беспокойство затем угнетение сознания вплоть до комы, üсудороги, üбрадикардия. Расширение зрачка на стороне поражения, гемипарез - на противоположной. Диагностика: НСГ, КТ. Показано нейрохирургическое лечение. 24
Клиника: üрезкое беспокойство затем угнетение сознания вплоть до комы, üсудороги, üбрадикардия. Расширение зрачка на стороне поражения, гемипарез - на противоположной. Диагностика: НСГ, КТ. Показано нейрохирургическое лечение. 24
 Травматический цианоз лица возникает при сдавлении шеи ребенка в шейке матки или пуповиной во время родов. На лице появляются мелкие петехиальные кровоизлияния с тенденцией к слиянию, цианоз и отек. Лечения не требуется. 25
Травматический цианоз лица возникает при сдавлении шеи ребенка в шейке матки или пуповиной во время родов. На лице появляются мелкие петехиальные кровоизлияния с тенденцией к слиянию, цианоз и отек. Лечения не требуется. 25
 При лицевом и лобном предлежании имеют место субконьюнктивальные кровоизлияния и отек лица. При наложении щипцов может возникнуть адипонекроз в области скуловой кости. Все перечисленные нарушения проходят самостоятельно и специального лечения не требуют. 26
При лицевом и лобном предлежании имеют место субконьюнктивальные кровоизлияния и отек лица. При наложении щипцов может возникнуть адипонекроз в области скуловой кости. Все перечисленные нарушения проходят самостоятельно и специального лечения не требуют. 26
 Паралич лицевого нерва встречается при повреждении выходными акушерскими щипцами периферического участка нерва и его ветвей. Обычно развивается с одной стороны. 27
Паралич лицевого нерва встречается при повреждении выходными акушерскими щипцами периферического участка нерва и его ветвей. Обычно развивается с одной стороны. 27
 Проявляется: Ø опущением и неподвижностью угла рта на противоположной стороне, Ø отсутствием носогубной складки, надбровного рефлекса, Ø неплотным закрытием век на стороне поражения, Ø асимметрией рта при крике, Ø слезотечением. 28
Проявляется: Ø опущением и неподвижностью угла рта на противоположной стороне, Ø отсутствием носогубной складки, надбровного рефлекса, Ø неплотным закрытием век на стороне поражения, Ø асимметрией рта при крике, Ø слезотечением. 28
 Дифференциальный диагноз: Ø врожденный дефект VII пары ЧМН (как правило двухстороннее поражение), Ø повреждение нерва на фоне повышения в/маточного давления. 29
Дифференциальный диагноз: Ø врожденный дефект VII пары ЧМН (как правило двухстороннее поражение), Ø повреждение нерва на фоне повышения в/маточного давления. 29
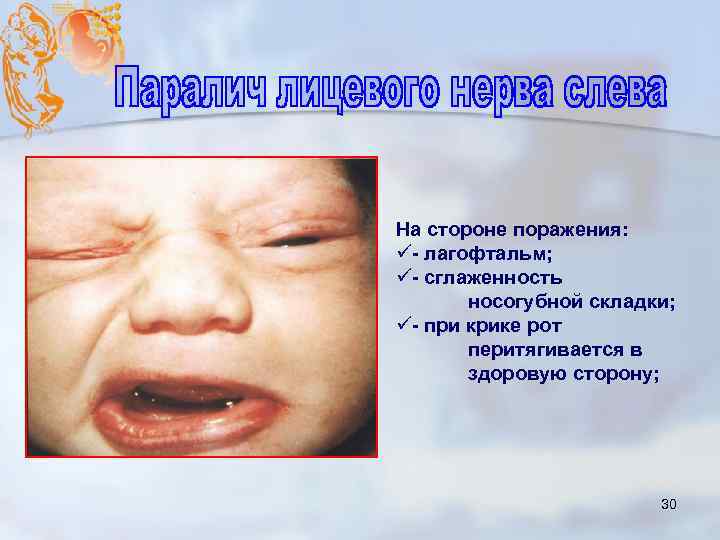 На стороне поражения: ü- лагофтальм; ü- сглаженность носогубной складки; ü- при крике рот перитягивается в здоровую сторону; 30
На стороне поражения: ü- лагофтальм; ü- сглаженность носогубной складки; ü- при крике рот перитягивается в здоровую сторону; 30
 Плечевое сплетение повреждается при латеральном сгибании шеи или тракции за ручку при затрудненном выведении плечиков в случае головного предлежания, или при рождении ручек и головы в ягодичном предлежании. 31
Плечевое сплетение повреждается при латеральном сгибании шеи или тракции за ручку при затрудненном выведении плечиков в случае головного предлежания, или при рождении ручек и головы в ягодичном предлежании. 31
 Повреждение плечевого сплетения может сопровождаться переломом ключицы или повреждением диафрагмального нерва с односторонним парезом купола диафрагмы. При повреждении шейных симпатических нервов развивается синдром Бернара Горнера ( миоз, птоз и энофтальм). 32
Повреждение плечевого сплетения может сопровождаться переломом ключицы или повреждением диафрагмального нерва с односторонним парезом купола диафрагмы. При повреждении шейных симпатических нервов развивается синдром Бернара Горнера ( миоз, птоз и энофтальм). 32
 33
33
 Повреждение плечевого сплетения: Ø повреждения верхнего пучка сплетения С 5 –С 6 ( паралич Эрба); Ø среднего и нижнего пучка сплетения С 8 –Т 1 ( паралич Клюмпке); Ø тотальный паралич верхней конечности ( паралич Керера). 34
Повреждение плечевого сплетения: Ø повреждения верхнего пучка сплетения С 5 –С 6 ( паралич Эрба); Ø среднего и нижнего пучка сплетения С 8 –Т 1 ( паралич Клюмпке); Ø тотальный паралич верхней конечности ( паралич Керера). 34
 Паралич Дюшена - Эрба при котором поражены корешки нервов верхнего пучка встречается наиболее часто при повреждении плечевого сплетения. Клиника: рука на поврежденной стороне приведена к туловищу, разогнута в локтевом суставе, повернута внутрь, предплечье пронировано. Двигательная активность отсутствует. Пассивные движения безболезненны. 35
Паралич Дюшена - Эрба при котором поражены корешки нервов верхнего пучка встречается наиболее часто при повреждении плечевого сплетения. Клиника: рука на поврежденной стороне приведена к туловищу, разогнута в локтевом суставе, повернута внутрь, предплечье пронировано. Двигательная активность отсутствует. Пассивные движения безболезненны. 35
 При положении на ладони лицом вниз паретичная конечность свисает, а здоровая рука отделена от туловища поперечной складкой ( симптом « кукольной ручки» Новика). Проксимальный паралич Эрба чаще возникает справа, но может быть двухсторонним и сочетается с поражением диафрагмального нерва. 36
При положении на ладони лицом вниз паретичная конечность свисает, а здоровая рука отделена от туловища поперечной складкой ( симптом « кукольной ручки» Новика). Проксимальный паралич Эрба чаще возникает справа, но может быть двухсторонним и сочетается с поражением диафрагмального нерва. 36
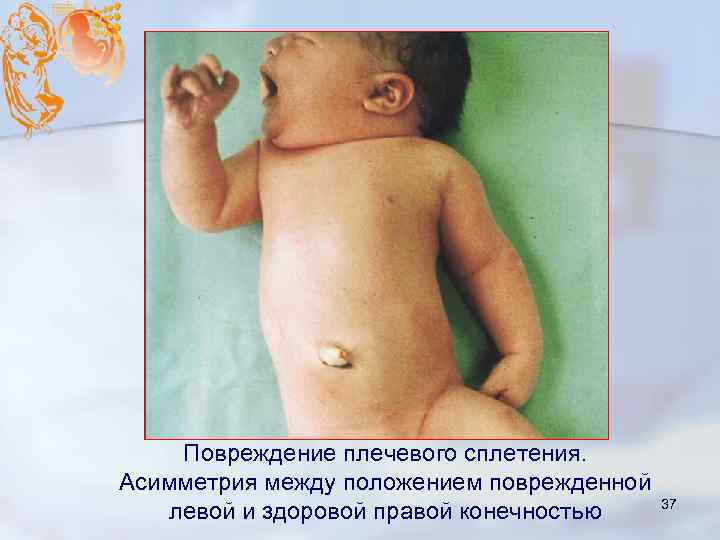 Повреждение плечевого сплетения. Асимметрия между положением поврежденной левой и здоровой правой конечностью 37
Повреждение плечевого сплетения. Асимметрия между положением поврежденной левой и здоровой правой конечностью 37
 При параличе Дежерин -Клюмпке страдают нервные корешки среднего и нижнего пучка. При этом в процесс вовлекаются мышцы кисти и сгибатели запястья. Отсутствуют движения в локтевом суставе. 38
При параличе Дежерин -Клюмпке страдают нервные корешки среднего и нижнего пучка. При этом в процесс вовлекаются мышцы кисти и сгибатели запястья. Отсутствуют движения в локтевом суставе. 38
 Кисть имеет форму «руки акушера» или «тюленьей лапки» если преобладает поражение лучевого нерва или «когтистой лапки» ( поражение локтевого нерва). При осмотре кисть бледно - цианотичная , холодная на ощупь ( симптом «ишемической перчатки» ). Как правило развивается синдром Клода Бернара-Горнера (миоз, птоз и энофтальм) 39
Кисть имеет форму «руки акушера» или «тюленьей лапки» если преобладает поражение лучевого нерва или «когтистой лапки» ( поражение локтевого нерва). При осмотре кисть бледно - цианотичная , холодная на ощупь ( симптом «ишемической перчатки» ). Как правило развивается синдром Клода Бернара-Горнера (миоз, птоз и энофтальм) 39
 Помимо симптомов паралича нижних двигательных нейронов может быть потеря чувствительности и повышенное потоотделение. Лечение: ежедневные пассивные движения в области пораженного сустава в полном обьеме несколько раз в день. 40
Помимо симптомов паралича нижних двигательных нейронов может быть потеря чувствительности и повышенное потоотделение. Лечение: ежедневные пассивные движения в области пораженного сустава в полном обьеме несколько раз в день. 40
 Этой процедуре обучают родителей. В 2/3 случаев происходит самоизлечение в течение 6 недель. В тяжелых случаях до 12 месяцев и более. 41
Этой процедуре обучают родителей. В 2/3 случаев происходит самоизлечение в течение 6 недель. В тяжелых случаях до 12 месяцев и более. 41
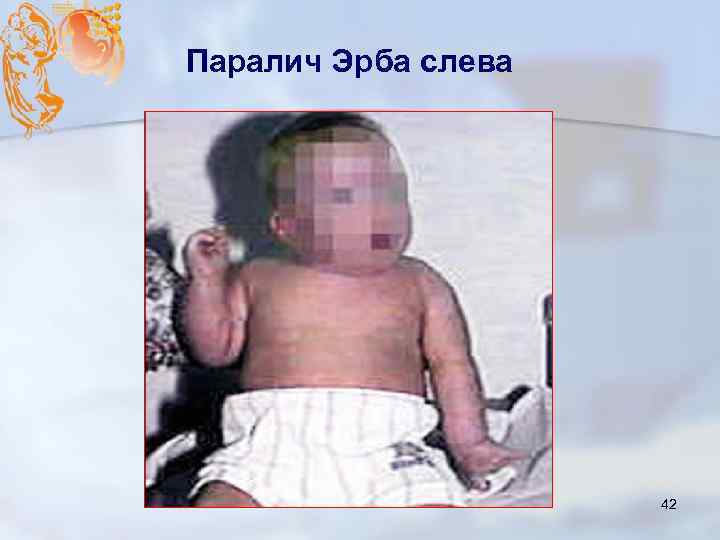 Паралич Эрба слева 42
Паралич Эрба слева 42
 Паралич наблюдается при повреждении С 5 – Т 1 сегментов спинного мозга или плечевого сплетения, чаще односторонний. Клинически проявляется отсутствием активных движений, выраженной мышечной гипотонией и гипорефлексией, трофическими расстройствами. Как правило повреждаются шейные симпатические нервы ( синдром Горнера). 43
Паралич наблюдается при повреждении С 5 – Т 1 сегментов спинного мозга или плечевого сплетения, чаще односторонний. Клинически проявляется отсутствием активных движений, выраженной мышечной гипотонией и гипорефлексией, трофическими расстройствами. Как правило повреждаются шейные симпатические нервы ( синдром Горнера). 43
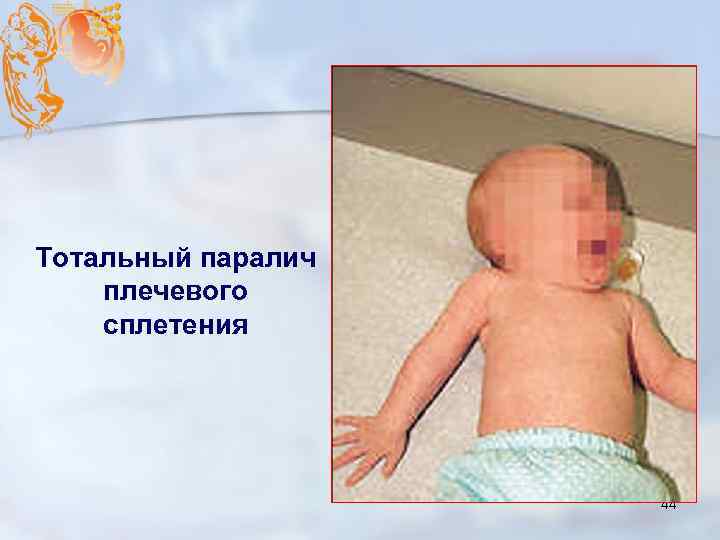 Тотальный паралич плечевого сплетения 44
Тотальный паралич плечевого сплетения 44
 Парез диафрагмы ( синдром Кофферата) возникает при травме плечевого сплетения с поражением диафрагмального нерва или может быть изолированным. В 75% случаев сочетается с верхним парезом (чаще слева) и тотальным параличом руки. 45
Парез диафрагмы ( синдром Кофферата) возникает при травме плечевого сплетения с поражением диафрагмального нерва или может быть изолированным. В 75% случаев сочетается с верхним парезом (чаще слева) и тотальным параличом руки. 45
 Клиника дыхательной недостаточности: Ø одышка, Ø аритмичное дыхание, Ø цианоз, Ø асимметрия грудной клетки, Ø пародоксальное дыхание. 46
Клиника дыхательной недостаточности: Ø одышка, Ø аритмичное дыхание, Ø цианоз, Ø асимметрия грудной клетки, Ø пародоксальное дыхание. 46
 На рентгенограмме: высокое стояние купола диафрагмы на стороне поражения. На здоровой стороне купол диафрагмы уплотнен за счет компенсаторной эмфиземы. Может наблюдаться смещение органов средостения в противоположную сторону, появится сердечная недостаточность. 47
На рентгенограмме: высокое стояние купола диафрагмы на стороне поражения. На здоровой стороне купол диафрагмы уплотнен за счет компенсаторной эмфиземы. Может наблюдаться смещение органов средостения в противоположную сторону, появится сердечная недостаточность. 47
 Лечение: ü при легких формах пареза – самопроизвольное восстановление, ü при тяжелых - функция частично восстанавливается в течение 6 -8 недель. Прогноз ухудшается при сочетании паралича диафрагмы с тотальным параличом верхней конечности. 48
Лечение: ü при легких формах пареза – самопроизвольное восстановление, ü при тяжелых - функция частично восстанавливается в течение 6 -8 недель. Прогноз ухудшается при сочетании паралича диафрагмы с тотальным параличом верхней конечности. 48
 Редкое повреждение шейного отдела позвоночника, которое чаще встречается при родах в ягодичном предлежании. Типичным местом дислокации перелома являются сегменты С 6 –С 8 с повреждением спинного мозга. Состояние такого пациента крайне тяжелое ( болевой шок). 49
Редкое повреждение шейного отдела позвоночника, которое чаще встречается при родах в ягодичном предлежании. Типичным местом дислокации перелома являются сегменты С 6 –С 8 с повреждением спинного мозга. Состояние такого пациента крайне тяжелое ( болевой шок). 49
 Диафрагмальное дыхание поддерживается только при сохраненной иннервации диафрагмального нерва. Клиника квадриплегии и нарушения функции тазовых органов (задержка мочеотделения). Прогноз неблагоприятный. Лечение: ИВЛ, стабилизация гемодинамики, иммобилизация, обезболивание, викасол, щадящий уход. 50
Диафрагмальное дыхание поддерживается только при сохраненной иннервации диафрагмального нерва. Клиника квадриплегии и нарушения функции тазовых органов (задержка мочеотделения). Прогноз неблагоприятный. Лечение: ИВЛ, стабилизация гемодинамики, иммобилизация, обезболивание, викасол, щадящий уход. 50
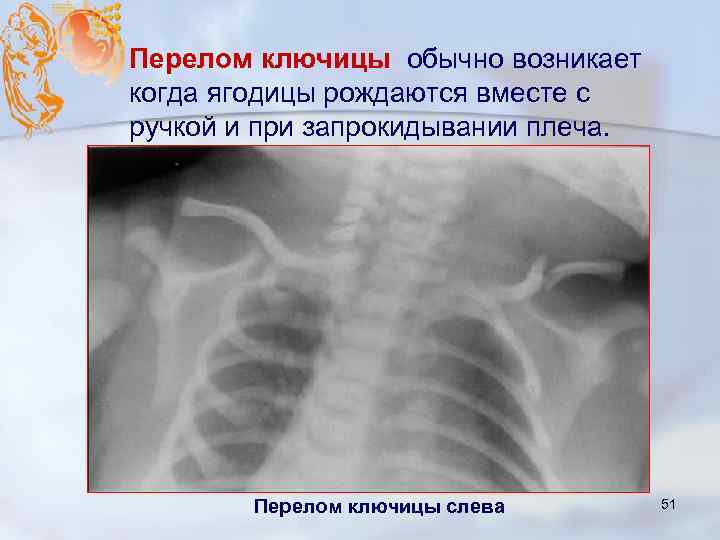 Перелом ключицы обычно возникает когда ягодицы рождаются вместе с ручкой и при запрокидывании плеча. Перелом ключицы слева 51
Перелом ключицы обычно возникает когда ягодицы рождаются вместе с ручкой и при запрокидывании плеча. Перелом ключицы слева 51
 При пальпации можно определить место перелома, крепитацию отломков, ограничение движений одноименной руки (псевдопаралич). Выражен болевой синдром. Лечение: бережные манипуляции, фиксация конечности восьмиобразной повязкой с валиком в подмышечной впадине в течение 2 -3 недель, пока образуется костная мозоль. 52
При пальпации можно определить место перелома, крепитацию отломков, ограничение движений одноименной руки (псевдопаралич). Выражен болевой синдром. Лечение: бережные манипуляции, фиксация конечности восьмиобразной повязкой с валиком в подмышечной впадине в течение 2 -3 недель, пока образуется костная мозоль. 52
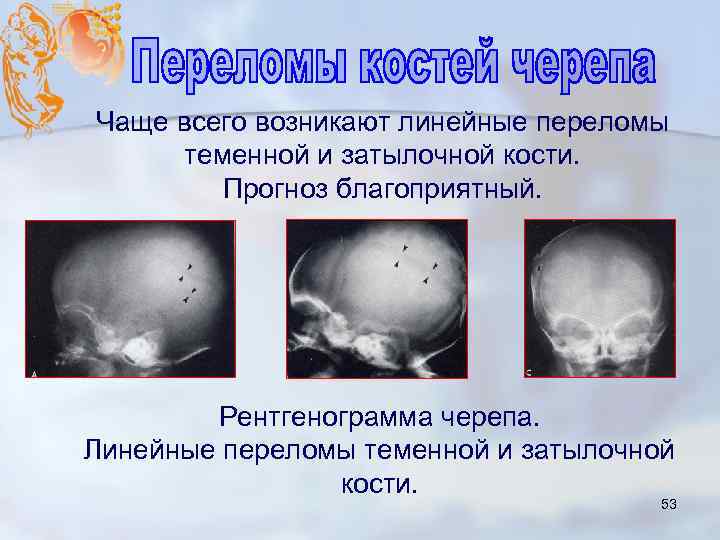 Чаще всего возникают линейные переломы теменной и затылочной кости. Прогноз благоприятный. Рентгенограмма черепа. Линейные переломы теменной и затылочной кости. 53
Чаще всего возникают линейные переломы теменной и затылочной кости. Прогноз благоприятный. Рентгенограмма черепа. Линейные переломы теменной и затылочной кости. 53
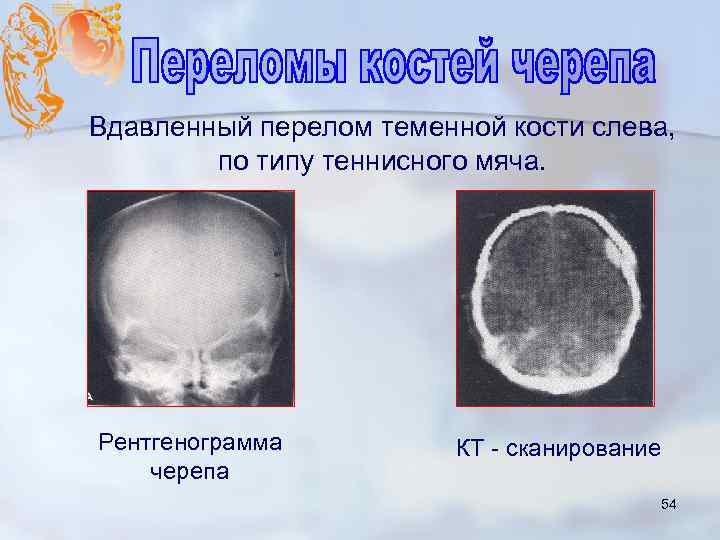 Вдавленный перелом теменной кости слева, по типу теннисного мяча. Рентгенограмма черепа КТ - сканирование 54
Вдавленный перелом теменной кости слева, по типу теннисного мяча. Рентгенограмма черепа КТ - сканирование 54
 Происходит при наложении щипцов, проведения ручных пособий особенно при родах в ягодичном предлежании. Разрыв мышцы обычно происходит в нижней трети. 55
Происходит при наложении щипцов, проведения ручных пособий особенно при родах в ягодичном предлежании. Разрыв мышцы обычно происходит в нижней трети. 55
 В области повреждения пальпируется умеренно плотная опухоль к концу 1 -й недели. Голова наклонена в сторону поврежденной мышцы, а подбородок повернут в противоположную сторону. 56
В области повреждения пальпируется умеренно плотная опухоль к концу 1 -й недели. Голова наклонена в сторону поврежденной мышцы, а подбородок повернут в противоположную сторону. 56
 Лечение: ü создание коррегирующего положения головы различными укладками, ü сухое тепло, ü физиотерапия, ü ЛФК, ü позже - массаж. Дифференциальный диагноз с врожденной мышечной кривошеей. 57
Лечение: ü создание коррегирующего положения головы различными укладками, ü сухое тепло, ü физиотерапия, ü ЛФК, ü позже - массаж. Дифференциальный диагноз с врожденной мышечной кривошеей. 57
 Чаще возникают в середине конечности в результате манипуляций во время родов в ягодичном предлежании. Повороты могут вызвать эпифезиолиз дистального отдела большой и малоберцовой кости. При осмотре определяется искривление и укорочение конечности. Диагноз подтверждается рентгеновским обследованием. 58
Чаще возникают в середине конечности в результате манипуляций во время родов в ягодичном предлежании. Повороты могут вызвать эпифезиолиз дистального отдела большой и малоберцовой кости. При осмотре определяется искривление и укорочение конечности. Диагноз подтверждается рентгеновским обследованием. 58
 Лечение заключается в правильной иммобилизации конечности. Консолидация отломков обычно заканчивается к концу 3 недели жизни. Неправильное положение отломков у новорожденных самопроизвольно исправляется. 59
Лечение заключается в правильной иммобилизации конечности. Консолидация отломков обычно заканчивается к концу 3 недели жизни. Неправильное положение отломков у новорожденных самопроизвольно исправляется. 59
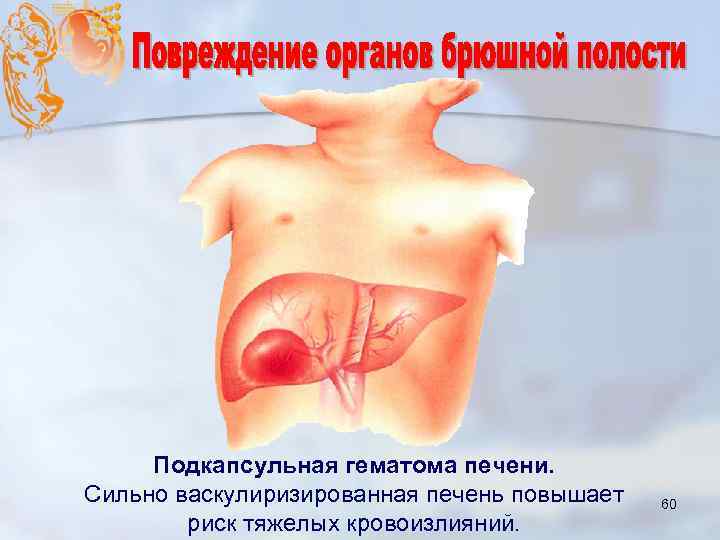 Подкапсульная гематома печени. Сильно васкулиризированная печень повышает риск тяжелых кровоизлияний. 60
Подкапсульная гематома печени. Сильно васкулиризированная печень повышает риск тяжелых кровоизлияний. 60
 Родовая травма печени, селезенки или других внутренних органов встречается редко. Возникает при тракции за тазовый конец при ягодичном предлежании или при растяжении брюшной полости на фоне гепатомегалии. Гематома печени может возникнуть спонтанно у детей от матерей, получавших противосудорожную терапию. 61
Родовая травма печени, селезенки или других внутренних органов встречается редко. Возникает при тракции за тазовый конец при ягодичном предлежании или при растяжении брюшной полости на фоне гепатомегалии. Гематома печени может возникнуть спонтанно у детей от матерей, получавших противосудорожную терапию. 61
 Симптомы геморрагического шока появляются через 2 -3 дня после родов при разрыве субкапсулярной гематомы. Может иметь место первичная или вторичная коагулопатия. Лечение как при остром кровотечении. Может быть показано хирургическое вмешательство. 62
Симптомы геморрагического шока появляются через 2 -3 дня после родов при разрыве субкапсулярной гематомы. Может иметь место первичная или вторичная коагулопатия. Лечение как при остром кровотечении. Может быть показано хирургическое вмешательство. 62
 63
63
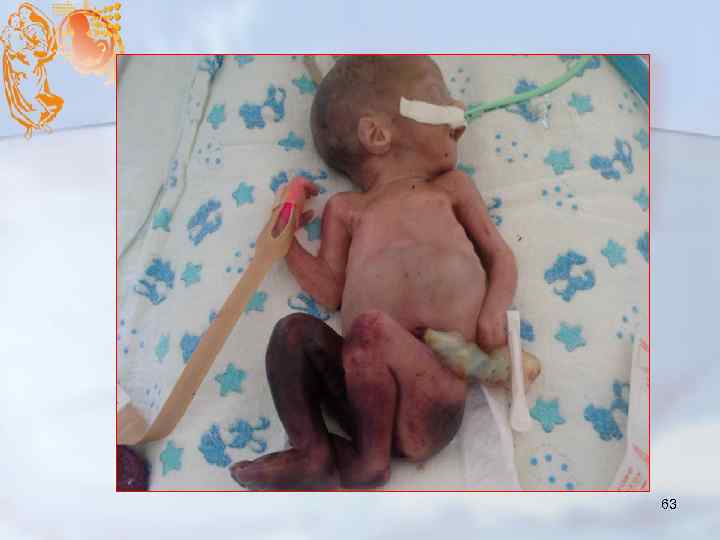
 Чаще встречаются у недоношенных детей, родившихся в ягодичном предлежании. Сопровождаются кровоизлияниями в мышцы. Состояние может осложниться гиповолемическим шоком, анемией, желтухой. 64
Чаще встречаются у недоношенных детей, родившихся в ягодичном предлежании. Сопровождаются кровоизлияниями в мышцы. Состояние может осложниться гиповолемическим шоком, анемией, желтухой. 64
 Все новорожденные после рождения должны быть осмотрены на предмет родовых повреждений. О любых находках, даже незначительных следует сообщить родителям, показать и объяснить природу их возникновения. Чрезвычайно важно, чтобы всем младенцам с признаками родовой травмы сразу после рождения был введен витамин К (викасол). 65
Все новорожденные после рождения должны быть осмотрены на предмет родовых повреждений. О любых находках, даже незначительных следует сообщить родителям, показать и объяснить природу их возникновения. Чрезвычайно важно, чтобы всем младенцам с признаками родовой травмы сразу после рождения был введен витамин К (викасол). 65
 Ø Очень важны принципы антенатальной охраны плода и мониторинг его состояния в родах, совершенствование акушерской тактики. Ø Существует старый афоризм: «Вся наша жизнь – это компромисс с акушером » Ø Н. М. Максимович – Амбодик 1785 год : «Поистине счастливы жены, кои с пособием природы рожают детей благополучно сами, не имея нужды в помощи чужой» . Ø А. Ю. Ратнер 1991: «Счастлив ребенок, к которому не прикоснулась рука акушера» . 66
Ø Очень важны принципы антенатальной охраны плода и мониторинг его состояния в родах, совершенствование акушерской тактики. Ø Существует старый афоризм: «Вся наша жизнь – это компромисс с акушером » Ø Н. М. Максимович – Амбодик 1785 год : «Поистине счастливы жены, кои с пособием природы рожают детей благополучно сами, не имея нужды в помощи чужой» . Ø А. Ю. Ратнер 1991: «Счастлив ребенок, к которому не прикоснулась рука акушера» . 66
 Спасибо за внимание!!!!! 67
Спасибо за внимание!!!!! 67


