Асфиксия РР.ppt
- Количество слайдов: 75
 1
1
 2
2
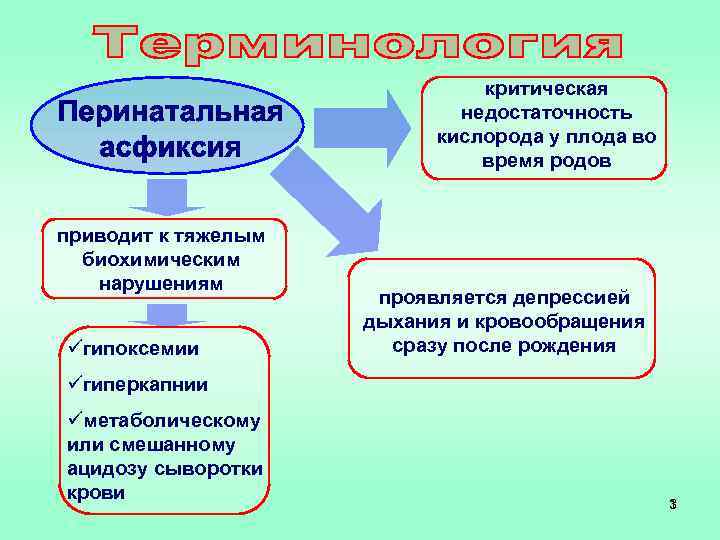 критическая недостаточность кислорода у плода во время родов приводит к тяжелым биохимическим нарушениям üгипоксемии проявляется депрессией дыхания и кровообращения сразу после рождения üгиперкапнии üметаболическому или смешанному ацидозу сыворотки крови 3
критическая недостаточность кислорода у плода во время родов приводит к тяжелым биохимическим нарушениям üгипоксемии проявляется депрессией дыхания и кровообращения сразу после рождения üгиперкапнии üметаболическому или смешанному ацидозу сыворотки крови 3
 Термин «асфиксия новорожденного» - не самый удачный из используемых в неонатологии. В переводе с греческого асфиксия буквально означает «безпульсие» . Термин гипоксически-ишемическая энцефалопатия (ГИЭ) подразумевает клинику нарушения функций мозга, которая следует за эпизодом выраженной гипоксии. Проблемы перинатальной асфиксии и ГИЭ настолько тесно переплетены, что в настоящее время оба термина часто применяются как синонимы одного и того же патологического процесса. 4
Термин «асфиксия новорожденного» - не самый удачный из используемых в неонатологии. В переводе с греческого асфиксия буквально означает «безпульсие» . Термин гипоксически-ишемическая энцефалопатия (ГИЭ) подразумевает клинику нарушения функций мозга, которая следует за эпизодом выраженной гипоксии. Проблемы перинатальной асфиксии и ГИЭ настолько тесно переплетены, что в настоящее время оба термина часто применяются как синонимы одного и того же патологического процесса. 4
 Считают, что 3 4 детей из 1000 родившихся переносят асфиксию плода средней или тяжелой степени с последующей гипоксически-ишемической энцефалопатией и поражением других органов. В развивающихся странах число пострадавших от перинатальной асфиксии значительно больше. 5
Считают, что 3 4 детей из 1000 родившихся переносят асфиксию плода средней или тяжелой степени с последующей гипоксически-ишемической энцефалопатией и поражением других органов. В развивающихся странах число пострадавших от перинатальной асфиксии значительно больше. 5
 Среди 4 млн. неонатальных смертей во всем мире ежегодно около 0. 904 млн. детей (23%), умирают от неонатальной энцефалопатии, родовой травмы и отсутствия возможности оказания реанимационной помощи [Всемирная Организация Здравоохранения. 2005]. Т. о. перинатальная асфиксия остается важной клинической проблемой. 6
Среди 4 млн. неонатальных смертей во всем мире ежегодно около 0. 904 млн. детей (23%), умирают от неонатальной энцефалопатии, родовой травмы и отсутствия возможности оказания реанимационной помощи [Всемирная Организация Здравоохранения. 2005]. Т. о. перинатальная асфиксия остается важной клинической проблемой. 6
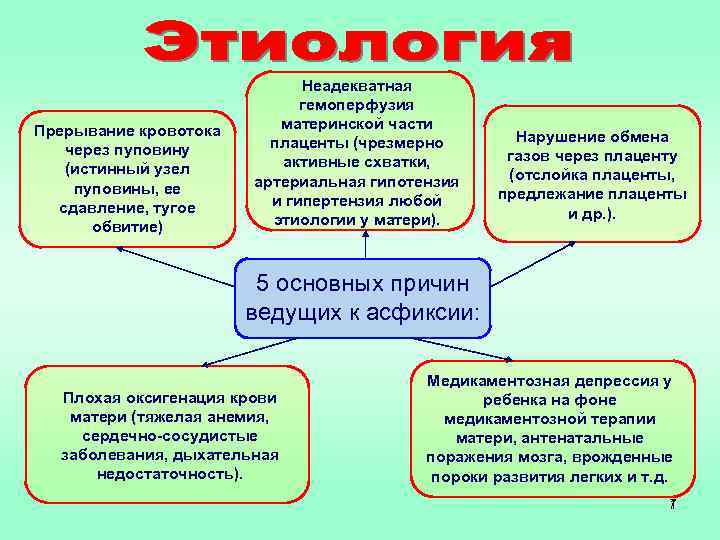 Прерывание кровотока через пуповину (истинный узел пуповины, ее сдавление, тугое обвитие) Неадекватная гемоперфузия материнской части плаценты (чрезмерно активные схватки, артериальная гипотензия и гипертензия любой этиологии у матери). Нарушение обмена газов через плаценту (отслойка плаценты, предлежание плаценты и др. ). 5 основных причин ведущих к асфиксии: Плохая оксигенация крови матери (тяжелая анемия, сердечно-сосудистые заболевания, дыхательная недостаточность). Медикаментозная депрессия у ребенка на фоне медикаментозной терапии матери, антенатальные поражения мозга, врожденные пороки развития легких и т. д. 7
Прерывание кровотока через пуповину (истинный узел пуповины, ее сдавление, тугое обвитие) Неадекватная гемоперфузия материнской части плаценты (чрезмерно активные схватки, артериальная гипотензия и гипертензия любой этиологии у матери). Нарушение обмена газов через плаценту (отслойка плаценты, предлежание плаценты и др. ). 5 основных причин ведущих к асфиксии: Плохая оксигенация крови матери (тяжелая анемия, сердечно-сосудистые заболевания, дыхательная недостаточность). Медикаментозная депрессия у ребенка на фоне медикаментозной терапии матери, антенатальные поражения мозга, врожденные пороки развития легких и т. д. 7
 В 60 -е годы прошлого века Верджинией Апгар (США) была предложена шкала оценки состояния новорожденного при рождении на 1 -й и 5 -й минуте жизни. Эта система оценки широко используется и в настоящее время. 8
В 60 -е годы прошлого века Верджинией Апгар (США) была предложена шкала оценки состояния новорожденного при рождении на 1 -й и 5 -й минуте жизни. Эта система оценки широко используется и в настоящее время. 8
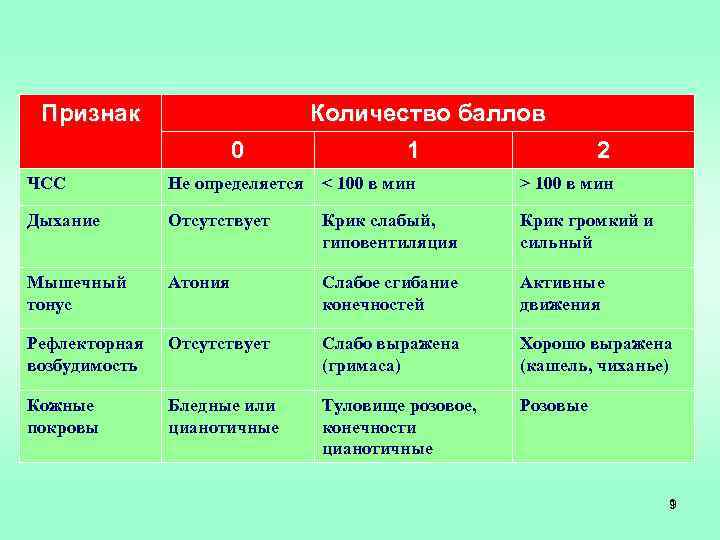 Признак Количество баллов 0 1 2 ЧСС Не определяется < 100 в мин > 100 в мин Дыхание Отсутствует Крик слабый, гиповентиляция Крик громкий и сильный Мышечный тонус Атония Слабое сгибание конечностей Активные движения Рефлекторная возбудимость Отсутствует Слабо выражена (гримаса) Хорошо выражена (кашель, чиханье) Кожные покровы Бледные или цианотичные Туловище розовое, конечности цианотичные Розовые 9
Признак Количество баллов 0 1 2 ЧСС Не определяется < 100 в мин > 100 в мин Дыхание Отсутствует Крик слабый, гиповентиляция Крик громкий и сильный Мышечный тонус Атония Слабое сгибание конечностей Активные движения Рефлекторная возбудимость Отсутствует Слабо выражена (гримаса) Хорошо выражена (кашель, чиханье) Кожные покровы Бледные или цианотичные Туловище розовое, конечности цианотичные Розовые 9
 Здоровые новорожденные имеют оценку по шкале Апгар 7 -10 баллов, т. е. на 1 -й минуте у них может сохранятся акроцианоз, снижение мышечного тонуса и рефлексов. Если оценка через 5 минут не достигла 7 баллов продолжают мероприятия, оценивая ребенка каждые последующие 5 минут пока оценка не достигнет 7 -8 баллов ( до 20 -й минуты) 10
Здоровые новорожденные имеют оценку по шкале Апгар 7 -10 баллов, т. е. на 1 -й минуте у них может сохранятся акроцианоз, снижение мышечного тонуса и рефлексов. Если оценка через 5 минут не достигла 7 баллов продолжают мероприятия, оценивая ребенка каждые последующие 5 минут пока оценка не достигнет 7 -8 баллов ( до 20 -й минуты) 10
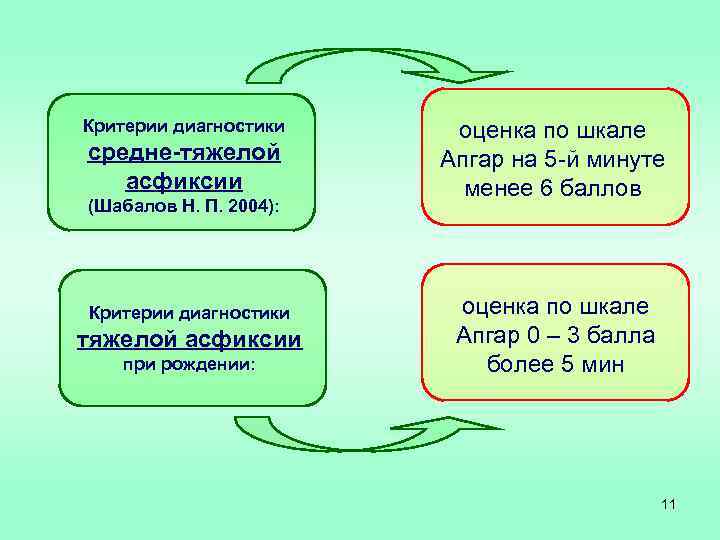 Критерии диагностики средне-тяжелой асфиксии (Шабалов Н. П. 2004): Критерии диагностики тяжелой асфиксии при рождении: оценка по шкале Апгар на 5 -й минуте менее 6 баллов оценка по шкале Апгар 0 – 3 балла более 5 мин 11
Критерии диагностики средне-тяжелой асфиксии (Шабалов Н. П. 2004): Критерии диагностики тяжелой асфиксии при рождении: оценка по шкале Апгар на 5 -й минуте менее 6 баллов оценка по шкале Апгар 0 – 3 балла более 5 мин 11
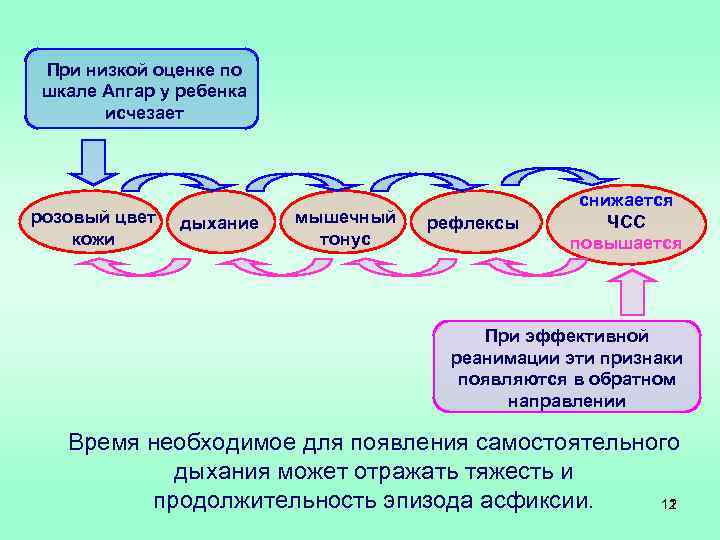 При низкой оценке по шкале Апгар у ребенка исчезает розовый цвет кожи дыхание мышечный тонус рефлексы снижается ЧСС повышается При эффективной реанимации эти признаки появляются в обратном направлении Время необходимое для появления самостоятельного дыхания может отражать тяжесть и продолжительность эпизода асфиксии. 12
При низкой оценке по шкале Апгар у ребенка исчезает розовый цвет кожи дыхание мышечный тонус рефлексы снижается ЧСС повышается При эффективной реанимации эти признаки появляются в обратном направлении Время необходимое для появления самостоятельного дыхания может отражать тяжесть и продолжительность эпизода асфиксии. 12
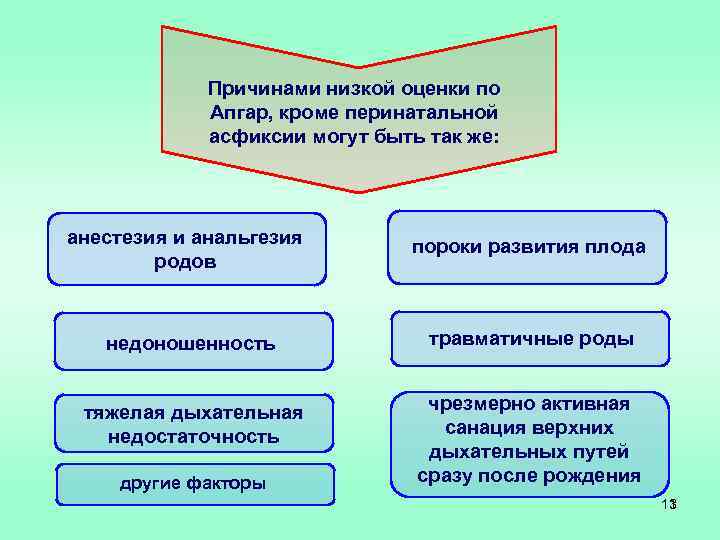 Причинами низкой оценки по Апгар, кроме перинатальной асфиксии могут быть так же: анестезия и анальгезия родов пороки развития плода недоношенность травматичные роды тяжелая дыхательная недостаточность чрезмерно активная санация верхних дыхательных путей сразу после рождения другие факторы 13
Причинами низкой оценки по Апгар, кроме перинатальной асфиксии могут быть так же: анестезия и анальгезия родов пороки развития плода недоношенность травматичные роды тяжелая дыхательная недостаточность чрезмерно активная санация верхних дыхательных путей сразу после рождения другие факторы 13
 Известный факт, что оценка по шкале Апгар на 1 и 5 минуте плохо предсказывает отдаленный неврологический прогноз. 75% детей с ДЦП имели при рождении нормальную оценку по Апгар. И все же существует хорошая корреляция между экстремально низкой оценкой по Апгар на 15– 20 -й минуте и последующими неврологическими нарушениями. 14
Известный факт, что оценка по шкале Апгар на 1 и 5 минуте плохо предсказывает отдаленный неврологический прогноз. 75% детей с ДЦП имели при рождении нормальную оценку по Апгар. И все же существует хорошая корреляция между экстремально низкой оценкой по Апгар на 15– 20 -й минуте и последующими неврологическими нарушениями. 14
 Т. о. в настоящее время оценку по шкале Апгар не рекомендуется использовать в качестве основного показателя для начала и обьема первичной реанимации. Решение базируется на оценке трех признаков: характера и частоты дыхания, ЧСС, цвета кожных покровов. Шкала Апгар обьективно оценивает состояние новорожденного на первой и пятой минуте после рождения. Но если ждать до конца 1 –й минуты, то будет потеряно время, что очень важно при реанимации детей, рожденных в тяжелой асфиксии. Шкалу Апгар можно использовать для оценки эффективности реанимационных мероприятий в конце первой минуты жизни. Если оценка в конце 1 -й минуты менее 7, следует проводить ее каждые 5 минут, пока она не достигнет 8 баллов и более ( до 20 -й минуты) 15
Т. о. в настоящее время оценку по шкале Апгар не рекомендуется использовать в качестве основного показателя для начала и обьема первичной реанимации. Решение базируется на оценке трех признаков: характера и частоты дыхания, ЧСС, цвета кожных покровов. Шкала Апгар обьективно оценивает состояние новорожденного на первой и пятой минуте после рождения. Но если ждать до конца 1 –й минуты, то будет потеряно время, что очень важно при реанимации детей, рожденных в тяжелой асфиксии. Шкалу Апгар можно использовать для оценки эффективности реанимационных мероприятий в конце первой минуты жизни. Если оценка в конце 1 -й минуты менее 7, следует проводить ее каждые 5 минут, пока она не достигнет 8 баллов и более ( до 20 -й минуты) 15
 Так как перинатальная асфиксия это состояние, которое приводит к нарушениям кислотноосновного состояния (КОС), Американской Академией Педиатрии и Американским Колледжем Акушерства и Гинекологии было предложено основным диагностическими критерием асфиксии считать показатели КОС пациента из пуповинной крови. 16
Так как перинатальная асфиксия это состояние, которое приводит к нарушениям кислотноосновного состояния (КОС), Американской Академией Педиатрии и Американским Колледжем Акушерства и Гинекологии было предложено основным диагностическими критерием асфиксии считать показатели КОС пациента из пуповинной крови. 16
 Нормальные показатели р. Н и газов крови сразу после рождения [Leuthner S, Das U. 2004] р. Н Pa. O 2 (мм рт. ст. ) Pa. CO 2 (мм рт. ст. ) HCO 3 (м. Экв/л) Пупочная артерия 7. 27 ± 0. 08 25 ± 19 45 ± 10 22 ± 3. 7 Пупочная вена 7. 34 ± 0. 07 36 ± 10 40 ± 6 23 ± 2. 2 В большинстве перинатальных центров США, величину артериального считают: Ø р. Н более 7. 2 - нормальной, Ø р. Н 7. 0– 7. 2 - легким или средним ацидозом, Ø тяжелым ацидозом – р. Н менее 7. 0 с BE – 12 ммоль/л 17
Нормальные показатели р. Н и газов крови сразу после рождения [Leuthner S, Das U. 2004] р. Н Pa. O 2 (мм рт. ст. ) Pa. CO 2 (мм рт. ст. ) HCO 3 (м. Экв/л) Пупочная артерия 7. 27 ± 0. 08 25 ± 19 45 ± 10 22 ± 3. 7 Пупочная вена 7. 34 ± 0. 07 36 ± 10 40 ± 6 23 ± 2. 2 В большинстве перинатальных центров США, величину артериального считают: Ø р. Н более 7. 2 - нормальной, Ø р. Н 7. 0– 7. 2 - легким или средним ацидозом, Ø тяжелым ацидозом – р. Н менее 7. 0 с BE – 12 ммоль/л 17
 Даже нормальный новорожденный может иметь некоторую степень депрессии (гипоксемия, ацидоз) во время родов. Но эти небольшие эпизоды гипоксемии-ишемии компенсированы и не приводят к неврологической дисфункции после рождения. Различные ситуации могут увеличивать степень асфиксии, и усиливать депрессию новорожденного. 18
Даже нормальный новорожденный может иметь некоторую степень депрессии (гипоксемия, ацидоз) во время родов. Но эти небольшие эпизоды гипоксемии-ишемии компенсированы и не приводят к неврологической дисфункции после рождения. Различные ситуации могут увеличивать степень асфиксии, и усиливать депрессию новорожденного. 18
 Острое прерывание пупочного кровотока преждевременная отслойка плаценты артериальная гипотензия и гипоксия у матери и т. д. особенно на фоне хронической плацентарной недостаточности могут ухудшить состояние плода 19
Острое прерывание пупочного кровотока преждевременная отслойка плаценты артериальная гипотензия и гипоксия у матери и т. д. особенно на фоне хронической плацентарной недостаточности могут ухудшить состояние плода 19
 В течение нескольких минут после начала тотальной фетальной гипоксии начинается брадикардия, гипотензия, снижение сердечного выброса и ацидоз.
В течение нескольких минут после начала тотальной фетальной гипоксии начинается брадикардия, гипотензия, снижение сердечного выброса и ацидоз.
 Первоначально, после появления гипоксемии, происходит компенсаторное увеличение мозгового кровотока и доставка кислорода тканям мозга не страдает, несмотря на снижение артериального давления и Ра. О 2 вследствие шунтирования через ductus venosus, ductus arteriosus и овальное окно. Некоторое время, несмотря на артериальную гипотензию, мозговой кровоток поддерживается на удовлетворительном уровне. 21
Первоначально, после появления гипоксемии, происходит компенсаторное увеличение мозгового кровотока и доставка кислорода тканям мозга не страдает, несмотря на снижение артериального давления и Ра. О 2 вследствие шунтирования через ductus venosus, ductus arteriosus и овальное окно. Некоторое время, несмотря на артериальную гипотензию, мозговой кровоток поддерживается на удовлетворительном уровне. 21
 Одновременно происходит перераспределение сердечного выброса для сохранения удовлетворительной перфузии сердца и надпочечников, остальные ткани и органы гипоперфузируются. Клиническая манифестация перераспределения сердечного выброса во время тяжелой гипоксемии/ишемии включает в себя полиорганное поражение. 22
Одновременно происходит перераспределение сердечного выброса для сохранения удовлетворительной перфузии сердца и надпочечников, остальные ткани и органы гипоперфузируются. Клиническая манифестация перераспределения сердечного выброса во время тяжелой гипоксемии/ишемии включает в себя полиорганное поражение. 22
 При длительной гипоксии компенсаторные возможности истощаются и мозговой кровоток становится зависимым от системного АД. Дальнейшая гипотензия приводит к ишемии мозга. После снижения мозгового кровотока и содержания кислорода в крови ниже некоторого критического уровня происходит гипоксия клеток головного мозга. 23
При длительной гипоксии компенсаторные возможности истощаются и мозговой кровоток становится зависимым от системного АД. Дальнейшая гипотензия приводит к ишемии мозга. После снижения мозгового кровотока и содержания кислорода в крови ниже некоторого критического уровня происходит гипоксия клеток головного мозга. 23
 Тяжесть и продолжительность эпизода гипоксии определяет степень повреждений нейронов головного мозга. Реперфузионные повреждения мозговой ткани следующая детерминанта определяющая степень её поражения. Существует достаточно свидетельств, что повреждение головного мозга продолжается в течение часов и дней после гипоксии/ишемии. 24
Тяжесть и продолжительность эпизода гипоксии определяет степень повреждений нейронов головного мозга. Реперфузионные повреждения мозговой ткани следующая детерминанта определяющая степень её поражения. Существует достаточно свидетельств, что повреждение головного мозга продолжается в течение часов и дней после гипоксии/ишемии. 24
 Повреждение, которое продолжается после реперфузии/реоксигенации даёт некоторое терапевтическое «окно» (вероятно, оно менее 6 часов), в течение которого лечебные вмешательства могут уменьшить его степень. Через 6– 24 час после начальных повреждений наступает следующая фаза деструкции нейронов, которая характеризуется апоптозом (запрограммированной смертью клеток). Эта фаза может продолжаться от нескольких дней до недель. 25
Повреждение, которое продолжается после реперфузии/реоксигенации даёт некоторое терапевтическое «окно» (вероятно, оно менее 6 часов), в течение которого лечебные вмешательства могут уменьшить его степень. Через 6– 24 час после начальных повреждений наступает следующая фаза деструкции нейронов, которая характеризуется апоптозом (запрограммированной смертью клеток). Эта фаза может продолжаться от нескольких дней до недель. 25
 Изменение ЧСС плода. Вероятно не очень специфичный маркер асфиксии, даже при брадикардии, которая считается признаком тяжелой или длительной гипоксии-ишемии [Perlman J. 1997] Поздние децелерации Снижение вариабельности сердечного ритма Наличие мекония в околоплодной жидкости, считается показателем внутриутробной гипоксии, но возможно не в меньшей степени внутриутробного инфицирования или любого внутриутробного стресса р. Н крови из сосудов головки плода менее 7. 20 26
Изменение ЧСС плода. Вероятно не очень специфичный маркер асфиксии, даже при брадикардии, которая считается признаком тяжелой или длительной гипоксии-ишемии [Perlman J. 1997] Поздние децелерации Снижение вариабельности сердечного ритма Наличие мекония в околоплодной жидкости, считается показателем внутриутробной гипоксии, но возможно не в меньшей степени внутриутробного инфицирования или любого внутриутробного стресса р. Н крови из сосудов головки плода менее 7. 20 26
 Отсутствие самостоятельного дыхания, нерегулярное дыхание, патологический ритм дыхания. Тахикардия/брадикардия. Цианоз Снижение или отсутствие мышечного тонуса и рефлексов Метаболический или смешанный ацидоз. Лактат-ацидоз. Судороги. Отек мозга может развиваться в течение 24– 36 часов после рождения. 27
Отсутствие самостоятельного дыхания, нерегулярное дыхание, патологический ритм дыхания. Тахикардия/брадикардия. Цианоз Снижение или отсутствие мышечного тонуса и рефлексов Метаболический или смешанный ацидоз. Лактат-ацидоз. Судороги. Отек мозга может развиваться в течение 24– 36 часов после рождения. 27
![Клинические признаки тяжелой степени [Volpe J. 1995]. С момента рождения до 12 часов жизни Клинические признаки тяжелой степени [Volpe J. 1995]. С момента рождения до 12 часов жизни](https://present5.com/presentation/-43133289_156130037/image-28.jpg) Клинические признаки тяжелой степени [Volpe J. 1995]. С момента рождения до 12 часов жизни Глубокий ступор или кома. «Периодическое» дыхание или ДН. Сохранение зрачковых рефлексов и движений глаз. Мышечная гипотония, низкая двигательная активность. Судороги. 12– 24 часа жизни 24– 72 часа жизни. После 72 часов Очевидное восстановление уровня сознания. Чаще судороги. Апное. Повышенная возбудимость. Мышечная слабость: Преимуществе нно проксимальная и в верхних конечностях, гемипарез (у доношенных). Мышечная слабость в нижних конечностях (у недоношенных). Ступор или кома. Отсутствие спонтанного дыхания. Стволовые глазодвигательные и зрачковые нарушения. Катастрофическое ухудшение состояние у недоношенных с ВЖК. Постоянный или снижающийся ступор. Нарушения сознания, глотания, движений языка, отсутствие крика. Преобладание мышечной гипотонии над гипертонией. Мышечная слабость (как в период 12– 24 часа). 28
Клинические признаки тяжелой степени [Volpe J. 1995]. С момента рождения до 12 часов жизни Глубокий ступор или кома. «Периодическое» дыхание или ДН. Сохранение зрачковых рефлексов и движений глаз. Мышечная гипотония, низкая двигательная активность. Судороги. 12– 24 часа жизни 24– 72 часа жизни. После 72 часов Очевидное восстановление уровня сознания. Чаще судороги. Апное. Повышенная возбудимость. Мышечная слабость: Преимуществе нно проксимальная и в верхних конечностях, гемипарез (у доношенных). Мышечная слабость в нижних конечностях (у недоношенных). Ступор или кома. Отсутствие спонтанного дыхания. Стволовые глазодвигательные и зрачковые нарушения. Катастрофическое ухудшение состояние у недоношенных с ВЖК. Постоянный или снижающийся ступор. Нарушения сознания, глотания, движений языка, отсутствие крика. Преобладание мышечной гипотонии над гипертонией. Мышечная слабость (как в период 12– 24 часа). 28
 Неонатальная энцефалопатия – синдром нарушения неврологических функций в первые дни жизни у доношенных и почти доношенных детей. Если внутриматочная гипоксия была достаточно тяжелой, чтобы привести к повреждению головного мозга, патологическая симптоматика появляется с первых суток жизни. 29
Неонатальная энцефалопатия – синдром нарушения неврологических функций в первые дни жизни у доношенных и почти доношенных детей. Если внутриматочная гипоксия была достаточно тяжелой, чтобы привести к повреждению головного мозга, патологическая симптоматика появляется с первых суток жизни. 29
 Диагноз «перинатальная асфиксия» может быть поставлен при наличие тяжелого метаболического ацидоза при рождении (р. Н менее 7. 0, ВЕ ниже 12) низкой оценки по Апгар и клинических проявлений тяжелой энцефалопатии по критериям Sarnat, исключая энцефалопатию другой этиологии. 30
Диагноз «перинатальная асфиксия» может быть поставлен при наличие тяжелого метаболического ацидоза при рождении (р. Н менее 7. 0, ВЕ ниже 12) низкой оценки по Апгар и клинических проявлений тяжелой энцефалопатии по критериям Sarnat, исключая энцефалопатию другой этиологии. 30
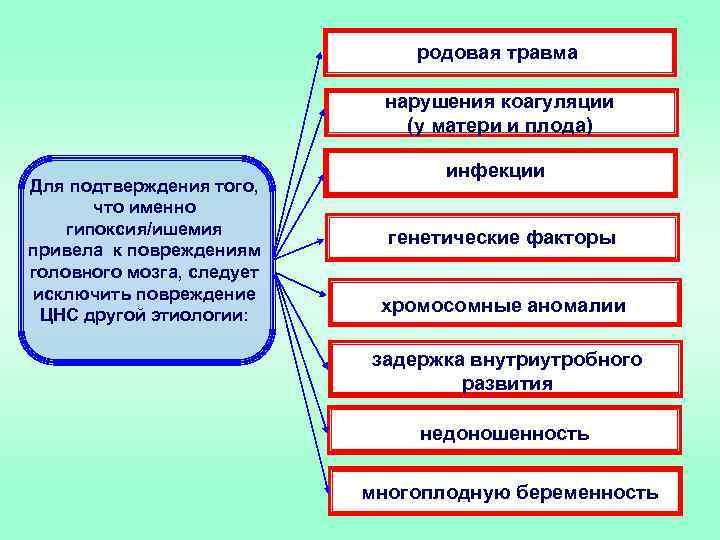 родовая травма нарушения коагуляции (у матери и плода) Для подтверждения того, что именно гипоксия/ишемия привела к повреждениям головного мозга, следует исключить повреждение ЦНС другой этиологии: инфекции генетические факторы хромосомные аномалии задержка внутриутробного развития недоношенность многоплодную беременность 31
родовая травма нарушения коагуляции (у матери и плода) Для подтверждения того, что именно гипоксия/ишемия привела к повреждениям головного мозга, следует исключить повреждение ЦНС другой этиологии: инфекции генетические факторы хромосомные аномалии задержка внутриутробного развития недоношенность многоплодную беременность 31
 Острая гипоксия/ишемия, которая приводит к энцефалопатии, поражает и другие органы, а не только головной мозг. Клинические симптомы полиорганной недостаточности проявляются в течение 72 часов после рождения. Полиорганное повреждение включает в себя поражение почек, сердечно-сосудистой системы, печени и др. 32
Острая гипоксия/ишемия, которая приводит к энцефалопатии, поражает и другие органы, а не только головной мозг. Клинические симптомы полиорганной недостаточности проявляются в течение 72 часов после рождения. Полиорганное повреждение включает в себя поражение почек, сердечно-сосудистой системы, печени и др. 32
 ЦНС Ø Отек. Ø Внутричерепное кровоизлияние. Ø Судороги. Легкие Ø Респираторный дистресссиндром взрослого типа ( «шоковое» легкое). Ø РДС. Ø Аспирация: меконий, околоплодные воды. Ø Легочное кровотечение. Ø Транзиторная дыхательная недостаточность требующая ИВЛ, но с выраженной положительной клинической картиной в течение 24 часов [Thibeault D. 1984]. Сердечнососудистая система Ø Ишемия миокарда. Ø Кардиогенный шок. Ø Сердечная недостаточность. Ø Некроз папиллярных мышц. Ø Персистирующее фетальное кровообращение. Ø Артериальная гипотензия. Ø Транзиторный систолический шум. Ø Брадикардия/ Тахикардия. 33
ЦНС Ø Отек. Ø Внутричерепное кровоизлияние. Ø Судороги. Легкие Ø Респираторный дистресссиндром взрослого типа ( «шоковое» легкое). Ø РДС. Ø Аспирация: меконий, околоплодные воды. Ø Легочное кровотечение. Ø Транзиторная дыхательная недостаточность требующая ИВЛ, но с выраженной положительной клинической картиной в течение 24 часов [Thibeault D. 1984]. Сердечнососудистая система Ø Ишемия миокарда. Ø Кардиогенный шок. Ø Сердечная недостаточность. Ø Некроз папиллярных мышц. Ø Персистирующее фетальное кровообращение. Ø Артериальная гипотензия. Ø Транзиторный систолический шум. Ø Брадикардия/ Тахикардия. 33
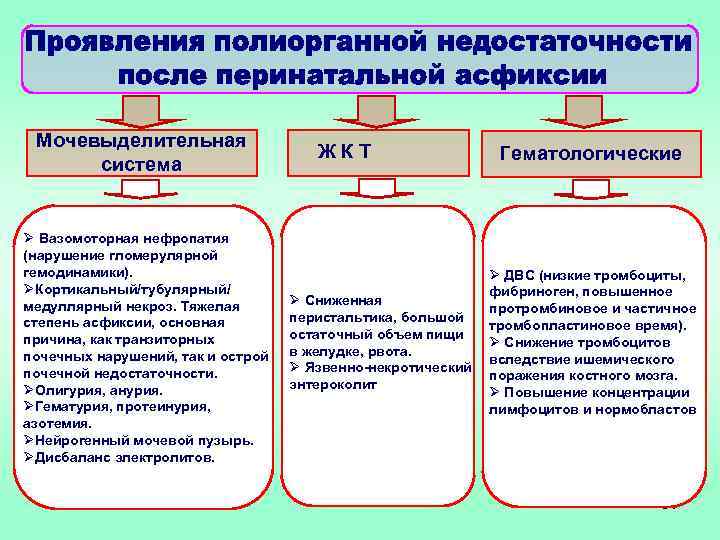 Мочевыделительная система Ø Вазомоторная нефропатия (нарушение гломерулярной гемодинамики). ØКортикальный/тубулярный/ медуллярный некроз. Тяжелая степень асфиксии, основная причина, как транзиторных почечных нарушений, так и острой почечной недостаточности. ØОлигурия, анурия. ØГематурия, протеинурия, азотемия. ØНейрогенный мочевой пузырь. ØДисбаланс электролитов. ЖКТ Ø Сниженная перистальтика, большой остаточный объем пищи в желудке, рвота. Ø Язвенно-некротический энтероколит Гематологические Ø ДВС (низкие тромбоциты, фибриноген, повышенное протромбиновое и частичное тромбопластиновое время). Ø Снижение тромбоцитов вследствие ишемического поражения костного мозга. Ø Повышение концентрации лимфоцитов и нормобластов 34
Мочевыделительная система Ø Вазомоторная нефропатия (нарушение гломерулярной гемодинамики). ØКортикальный/тубулярный/ медуллярный некроз. Тяжелая степень асфиксии, основная причина, как транзиторных почечных нарушений, так и острой почечной недостаточности. ØОлигурия, анурия. ØГематурия, протеинурия, азотемия. ØНейрогенный мочевой пузырь. ØДисбаланс электролитов. ЖКТ Ø Сниженная перистальтика, большой остаточный объем пищи в желудке, рвота. Ø Язвенно-некротический энтероколит Гематологические Ø ДВС (низкие тромбоциты, фибриноген, повышенное протромбиновое и частичное тромбопластиновое время). Ø Снижение тромбоцитов вследствие ишемического поражения костного мозга. Ø Повышение концентрации лимфоцитов и нормобластов 34
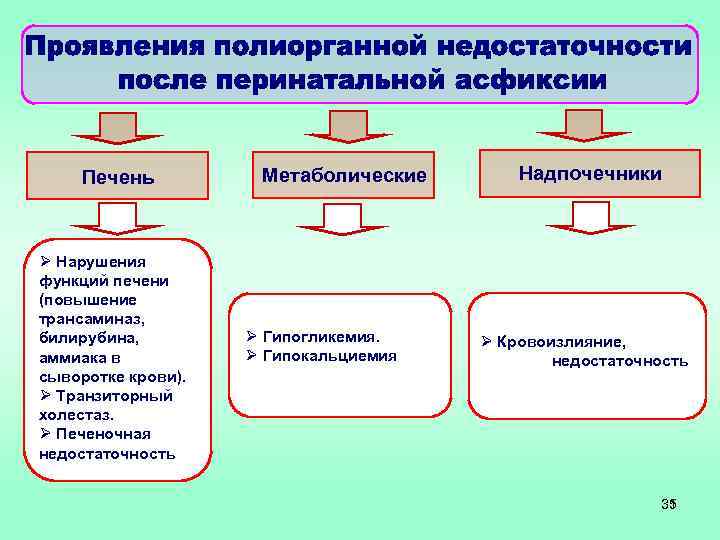 Печень Ø Нарушения функций печени (повышение трансаминаз, билирубина, аммиака в сыворотке крови). Ø Транзиторный холестаз. Ø Печеночная недостаточность Метаболические Ø Гипогликемия. Ø Гипокальциемия Надпочечники Ø Кровоизлияние, недостаточность 35
Печень Ø Нарушения функций печени (повышение трансаминаз, билирубина, аммиака в сыворотке крови). Ø Транзиторный холестаз. Ø Печеночная недостаточность Метаболические Ø Гипогликемия. Ø Гипокальциемия Надпочечники Ø Кровоизлияние, недостаточность 35
 Ø КОС: гипоксемия, гиперкапния, смешанный или метаболический ацидоз, лактат- ацидоз; Ø Электролиты. Снижение уровня Na, K, Cl, с понижением скорости диуреза и прибавкой массы тела; Ø Эхокардиография. Оценка сократительной функции миокарда, исключить ВПС; Ø Электроэнцефалография. Следует выполнить даже в отсутствии судорог, особенно в среднетяжелых и тяжелых случаях ГИЭ; Ø Печеночные ферменты, факторы свертывания крови, непрямой и общий билирубин, креатинин. 36
Ø КОС: гипоксемия, гиперкапния, смешанный или метаболический ацидоз, лактат- ацидоз; Ø Электролиты. Снижение уровня Na, K, Cl, с понижением скорости диуреза и прибавкой массы тела; Ø Эхокардиография. Оценка сократительной функции миокарда, исключить ВПС; Ø Электроэнцефалография. Следует выполнить даже в отсутствии судорог, особенно в среднетяжелых и тяжелых случаях ГИЭ; Ø Печеночные ферменты, факторы свертывания крови, непрямой и общий билирубин, креатинин. 36
 Ø Офтальмологический осмотр; Ø Нейросонография. Подтверждения ВЧК, отека мозга; Ø Компьютерная томография (КТ) головного мозга: отек мозга, участки инфаркта, ВЖК, кровоизлияние в заднюю черепную ямку. Ø Магнитно-резонансная томография (МРТ) определяет степень миелинизации, степень поражения серого и белого вещества головного мозга, пренатальные дефекты головного мозга. МРТ – метод для определения специфических перенхиматозных поражений мозга с высокой 37 диагностической ценностью.
Ø Офтальмологический осмотр; Ø Нейросонография. Подтверждения ВЧК, отека мозга; Ø Компьютерная томография (КТ) головного мозга: отек мозга, участки инфаркта, ВЖК, кровоизлияние в заднюю черепную ямку. Ø Магнитно-резонансная томография (МРТ) определяет степень миелинизации, степень поражения серого и белого вещества головного мозга, пренатальные дефекты головного мозга. МРТ – метод для определения специфических перенхиматозных поражений мозга с высокой 37 диагностической ценностью.
![Ценность различных методов диагностики морфологических повреждений мозга при ГИЭ [Volpe J. 1995] Тип поражения Ценность различных методов диагностики морфологических повреждений мозга при ГИЭ [Volpe J. 1995] Тип поражения](https://present5.com/presentation/-43133289_156130037/image-38.jpg) Ценность различных методов диагностики морфологических повреждений мозга при ГИЭ [Volpe J. 1995] Тип поражения МРТ КТ Нейросонография Селективный нейрональный некроз ++ + - Повреждение базальных ганглиев и таламуса ++ + ++ Парасагиттальные поражения ++ + - ПВЛ ++ ++ + Фокальные и мультифокальные ишемические поражения 38
Ценность различных методов диагностики морфологических повреждений мозга при ГИЭ [Volpe J. 1995] Тип поражения МРТ КТ Нейросонография Селективный нейрональный некроз ++ + - Повреждение базальных ганглиев и таламуса ++ + ++ Парасагиттальные поражения ++ + - ПВЛ ++ ++ + Фокальные и мультифокальные ишемические поражения 38
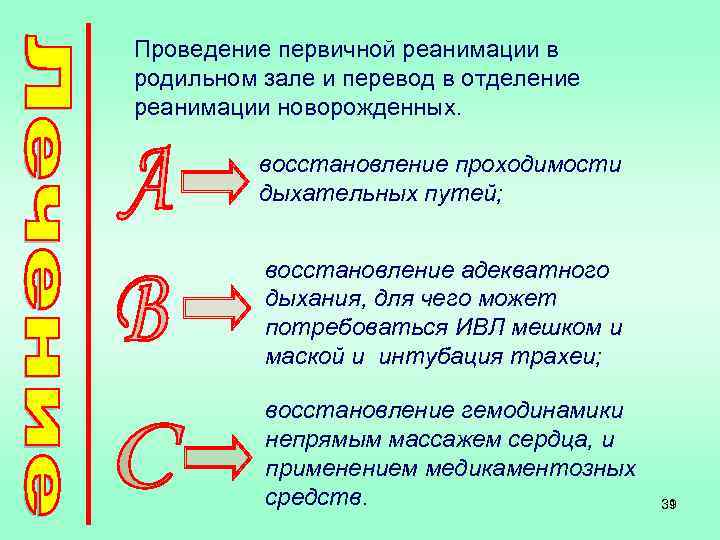 Проведение первичной реанимации в родильном зале и перевод в отделение реанимации новорожденных. восстановление проходимости дыхательных путей; восстановление адекватного дыхания, для чего может потребоваться ИВЛ мешком и маской и интубация трахеи; восстановление гемодинамики непрямым массажем сердца, и применением медикаментозных средств. 39
Проведение первичной реанимации в родильном зале и перевод в отделение реанимации новорожденных. восстановление проходимости дыхательных путей; восстановление адекватного дыхания, для чего может потребоваться ИВЛ мешком и маской и интубация трахеи; восстановление гемодинамики непрямым массажем сердца, и применением медикаментозных средств. 39
 Первые мероприятия не должны занимать более нескольких секунд. Ребенка укладывают на спину или на бок на обогреваемый столик и насухо вытирают заранее подогретыми пеленками. Голову слегка запрокидывают. Отсасывают содержимое носо- и ротоглотки. Если в течение 10 - 15 сек дыхание не появилось, начинают ИВЛ. 40
Первые мероприятия не должны занимать более нескольких секунд. Ребенка укладывают на спину или на бок на обогреваемый столик и насухо вытирают заранее подогретыми пеленками. Голову слегка запрокидывают. Отсасывают содержимое носо- и ротоглотки. Если в течение 10 - 15 сек дыхание не появилось, начинают ИВЛ. 40
 1. Оценивают частоту дыхания, ЧСС и окраску кожных покровов. Проводят постоянную регистрацию ЧСС и сердечного ритма. 2. При нарушении частоты и ритма дыхания начинают ИВЛ 100% кислородом при помощи дыхательного мешка и маски. При нормальной экскурсии грудной клетки оценивают ЧСС. 3. Если ЧСС ребенка выше 100 в мин, оценивают окраску кожных покровов. Если ЧСС ниже в 100 мин, начинают ИВЛ. 41
1. Оценивают частоту дыхания, ЧСС и окраску кожных покровов. Проводят постоянную регистрацию ЧСС и сердечного ритма. 2. При нарушении частоты и ритма дыхания начинают ИВЛ 100% кислородом при помощи дыхательного мешка и маски. При нормальной экскурсии грудной клетки оценивают ЧСС. 3. Если ЧСС ребенка выше 100 в мин, оценивают окраску кожных покровов. Если ЧСС ниже в 100 мин, начинают ИВЛ. 41
 4. Центральный цианоз при ЧСС выше 100 в мин — показание к увеличению содержания кислорода (более 80%) во вдыхаемой смеси. 5. При падении частоты дыхания, отдельных агональных вдохах и полном отсутствии дыхания либо при падении ЧСС ниже 100 в мин начинают ИВЛ. Используя ингаляцию кислорода и надеясь стимулировать самостоятельное дыхание, можно упустить время для эффективных реанимационных мероприятий, что приведет к гипоксическому поражению головного мозга и других органов. 42
4. Центральный цианоз при ЧСС выше 100 в мин — показание к увеличению содержания кислорода (более 80%) во вдыхаемой смеси. 5. При падении частоты дыхания, отдельных агональных вдохах и полном отсутствии дыхания либо при падении ЧСС ниже 100 в мин начинают ИВЛ. Используя ингаляцию кислорода и надеясь стимулировать самостоятельное дыхание, можно упустить время для эффективных реанимационных мероприятий, что приведет к гипоксическому поражению головного мозга и других органов. 42
 Дыхательный мешок с маской подходящего размера, подсоединенный к источнику кислорода, всегда должен быть наготове и в исправном состоянии. При падении частоты дыхания, отдельных агональных вдохах, полном отсутствии дыхания либо при ЧСС ниже в 100 мин начинают ИВЛ с помощью дыхательного мешка и маски. 43
Дыхательный мешок с маской подходящего размера, подсоединенный к источнику кислорода, всегда должен быть наготове и в исправном состоянии. При падении частоты дыхания, отдельных агональных вдохах, полном отсутствии дыхания либо при ЧСС ниже в 100 мин начинают ИВЛ с помощью дыхательного мешка и маски. 43
 Перед началом вентиляции голову ребенка слегка запрокидывают. Маска должна прикрывать нос и рот ребенка. Несколько раз нажав на дыхательный мешок, проверяют плотность прилегания маски. 44
Перед началом вентиляции голову ребенка слегка запрокидывают. Маска должна прикрывать нос и рот ребенка. Несколько раз нажав на дыхательный мешок, проверяют плотность прилегания маски. 44
 Эффективность вентиляции оценивают по экскурсии грудной клетки и/или повышению ЧСС. Если экскурсии грудной клетки не отмечается, показана немедленная интубация трахеи. ЧСС определяют после вентиляции 100% кислородом в течение 15 -30 сек. ЧСС регистрируют в течение 6 сек и умножают полученное число на 10. 45
Эффективность вентиляции оценивают по экскурсии грудной клетки и/или повышению ЧСС. Если экскурсии грудной клетки не отмечается, показана немедленная интубация трахеи. ЧСС определяют после вентиляции 100% кислородом в течение 15 -30 сек. ЧСС регистрируют в течение 6 сек и умножают полученное число на 10. 45
 Непрямой массаж сердца начинают, когда после 15 -30 сек ИВЛ 100% кислородом ЧСС остается ниже 60 в мин либо постоянно остается в пределах 60— 80 в мин. Массаж сердца проводят одновременно с ИВЛ 100% кислородом. Ребенка укладывают на жесткую поверхность и проводят массаж, надавливая на грудину с частотой не менее 90 в мин, смещая ее на глубину 1 -2 см. 46
Непрямой массаж сердца начинают, когда после 15 -30 сек ИВЛ 100% кислородом ЧСС остается ниже 60 в мин либо постоянно остается в пределах 60— 80 в мин. Массаж сердца проводят одновременно с ИВЛ 100% кислородом. Ребенка укладывают на жесткую поверхность и проводят массаж, надавливая на грудину с частотой не менее 90 в мин, смещая ее на глубину 1 -2 см. 46
 Соотношение частоты надавливаний и вдуваний должно составлять 3: 1. Реаниматор, проводящий массаж сердца, должен вслух считать надавливания, чтобы реаниматор, проводящий ИВЛ, знал, в какие моменты осуществлять вдох. 47
Соотношение частоты надавливаний и вдуваний должно составлять 3: 1. Реаниматор, проводящий массаж сердца, должен вслух считать надавливания, чтобы реаниматор, проводящий ИВЛ, знал, в какие моменты осуществлять вдох. 47
 Медикаментозное лечение включает кровезаменители и инотропные средства. Они улучшают сердечную деятельность и кровоснабжение тканей, восстанавливают кислотно-щелочное равновесие. Медикаментозное лечение назначают в случаях, когда эффекта от ИВЛ 100% кислородом и непрямого массажа сердца не наблюдается в течение 30 сек (сердечные сокращения отсутствуют либо ЧСС остается ниже 80 в мин). 48
Медикаментозное лечение включает кровезаменители и инотропные средства. Они улучшают сердечную деятельность и кровоснабжение тканей, восстанавливают кислотно-щелочное равновесие. Медикаментозное лечение назначают в случаях, когда эффекта от ИВЛ 100% кислородом и непрямого массажа сердца не наблюдается в течение 30 сек (сердечные сокращения отсутствуют либо ЧСС остается ниже 80 в мин). 48
 Вводить лекарственные средства удобнее в пупочную вену, поскольку в нее легче установить катетер. Особое внимание, особенно у недоношенных, уделяют скорости введения лекарственных средств, поскольку резкие перепады АД и осмолярности крови могут вызвать у них нарушение мозгового кровообращения. Назначают адреналин, 0, 1 -0, 3 мл раствора в разведении 1: 10 000. При необходимости введение повторяют каждые 3 — 5 мин. 49
Вводить лекарственные средства удобнее в пупочную вену, поскольку в нее легче установить катетер. Особое внимание, особенно у недоношенных, уделяют скорости введения лекарственных средств, поскольку резкие перепады АД и осмолярности крови могут вызвать у них нарушение мозгового кровообращения. Назначают адреналин, 0, 1 -0, 3 мл раствора в разведении 1: 10 000. При необходимости введение повторяют каждые 3 — 5 мин. 49
 В отдельных случаях указанную дозу адреналина вводят эндотрахеально. В связи с тем, что всасывание препарата со слизистой трахеи и бронхов происходит неравномерно, как можно скорее устанавливают венозный катетер (особенно при неэффективности реанимационных мероприятий). 50
В отдельных случаях указанную дозу адреналина вводят эндотрахеально. В связи с тем, что всасывание препарата со слизистой трахеи и бронхов происходит неравномерно, как можно скорее устанавливают венозный катетер (особенно при неэффективности реанимационных мероприятий). 50
 Введение кровезаменителей (альбумин, физиологический раствор) помогает устранить гиповолемию и улучшить доставку кислорода тканям. Острая кровопотеря может развиться вследствие фето-материнской трансфузии до родов. Гиповолемию следует заподозрить в случаях, когда реанимационные мероприятия неэффективны или наблюдается артериальная гипотония. Вводят 10 мл/кг в/в в течение 5— 10 мин. 51
Введение кровезаменителей (альбумин, физиологический раствор) помогает устранить гиповолемию и улучшить доставку кислорода тканям. Острая кровопотеря может развиться вследствие фето-материнской трансфузии до родов. Гиповолемию следует заподозрить в случаях, когда реанимационные мероприятия неэффективны или наблюдается артериальная гипотония. Вводят 10 мл/кг в/в в течение 5— 10 мин. 51
 Нарушения кислотно-щелочного равновесия. Метаболический ацидоз следует заподозрить при неэффективности реанимации, введения адреналина и кровезаменителей. При подозрении на метаболический ацидоз вводят бикарбонат натрия (соду). Ведение в постреанимационном периоде. Новорожденных, которым проводили интенсивные реанимационные мероприятия, оцененных по шкале Апгар ниже 7 баллов на 5 -й минуте жизни, переводят в отделение реанимации. 52
Нарушения кислотно-щелочного равновесия. Метаболический ацидоз следует заподозрить при неэффективности реанимации, введения адреналина и кровезаменителей. При подозрении на метаболический ацидоз вводят бикарбонат натрия (соду). Ведение в постреанимационном периоде. Новорожденных, которым проводили интенсивные реанимационные мероприятия, оцененных по шкале Апгар ниже 7 баллов на 5 -й минуте жизни, переводят в отделение реанимации. 52
![Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Профилактика внутриматочной асфиксии Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Профилактика внутриматочной асфиксии](https://present5.com/presentation/-43133289_156130037/image-53.jpg) Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Профилактика внутриматочной асфиксии Оценка состояния плода и идентификация родов высокого риска Электронный фетальный мониторинг Пробы крови на КОС у плода Вмешательство (например, кесарево сечение) 53
Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Профилактика внутриматочной асфиксии Оценка состояния плода и идентификация родов высокого риска Электронный фетальный мониторинг Пробы крови на КОС у плода Вмешательство (например, кесарево сечение) 53
![Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватной вентиляции Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватной вентиляции](https://present5.com/presentation/-43133289_156130037/image-54.jpg) Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватной вентиляции легких Гипоксемия Гипероксия Гиперкапния Гипокапния ØАцидоз головного мозга. ØПовреждение нейронов и белого вещества. ØНарушение авторегуляции мозгового кровотока. ØНейрональные повреждения. ØРетинопатия. ØНарушение авторегуляции мозгового кровотока. ØВазодилятация мозговых сосудов с геморрагическими осложнениями. ØВнутримозговое «обкрадывание» кровотока. ØСнижение мозгового кровотока – ишемические повреждения. 54
Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватной вентиляции легких Гипоксемия Гипероксия Гиперкапния Гипокапния ØАцидоз головного мозга. ØПовреждение нейронов и белого вещества. ØНарушение авторегуляции мозгового кровотока. ØНейрональные повреждения. ØРетинопатия. ØНарушение авторегуляции мозгового кровотока. ØВазодилятация мозговых сосудов с геморрагическими осложнениями. ØВнутримозговое «обкрадывание» кровотока. ØСнижение мозгового кровотока – ишемические повреждения. 54
![Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватной перфузии Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватной перфузии](https://present5.com/presentation/-43133289_156130037/image-55.jpg) Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватной перфузии тканей Распознавание циркуляции зависимой от системного давления (pressure-passive circulation). Распознавание «нормального» уровня артериального давления. Избегать артериальной гипотензии (ишемические поражения). Избегать артериальной гипертензии (геморрагические поражения). Избегать повышенной вязкости крови (полицитемии). 55
Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватной перфузии тканей Распознавание циркуляции зависимой от системного давления (pressure-passive circulation). Распознавание «нормального» уровня артериального давления. Избегать артериальной гипотензии (ишемические поражения). Избегать артериальной гипертензии (геморрагические поражения). Избегать повышенной вязкости крови (полицитемии). 55
![Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватного уровня Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватного уровня](https://present5.com/presentation/-43133289_156130037/image-56.jpg) Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватного уровня глюкозы в сыворотке крови Поддерживать нормогликемию Избегать гипогликемии (возможны повреждения нейронов) Избегать гипергликемии (возможно кровоизлияние или усиление мозгового лактат-ацидоза) 56
Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Поддержка адекватного уровня глюкозы в сыворотке крови Поддерживать нормогликемию Избегать гипогликемии (возможны повреждения нейронов) Избегать гипергликемии (возможно кровоизлияние или усиление мозгового лактат-ацидоза) 56
![Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Контроль судорог Распознать Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Контроль судорог Распознать](https://present5.com/presentation/-43133289_156130037/image-57.jpg) Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Контроль судорог Распознать судороги Немедленное лечение Препарат первой очереди фенобарбитал внутривенно (в России внутривенная форма не зарегистрирована). 57
Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Контроль судорог Распознать судороги Немедленное лечение Препарат первой очереди фенобарбитал внутривенно (в России внутривенная форма не зарегистрирована). 57
![Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Контроль отека/набухания головного Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Контроль отека/набухания головного](https://present5.com/presentation/-43133289_156130037/image-58.jpg) Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Контроль отека/набухания головного мозга Профилактика перегрузки жидкостью Подумать о терапии набухания мозга, если мозговая перфузия ухудшается. Мозговая перфузия ≈ Среднее АД ВЧД Дексаметазон (? ), маннитол (? ), фуросемид (? ), фенобарбитал (? ), гипертонический Na. Cl (? ). 58
Основные звенья ведения больных с перинатальной асфиксией [по Volpe J. 1995]. Контроль отека/набухания головного мозга Профилактика перегрузки жидкостью Подумать о терапии набухания мозга, если мозговая перфузия ухудшается. Мозговая перфузия ≈ Среднее АД ВЧД Дексаметазон (? ), маннитол (? ), фуросемид (? ), фенобарбитал (? ), гипертонический Na. Cl (? ). 58
 В эксперименте, охлаждение головного мозга на 2 5 С обеспечивает защиту нейронов у новорожденных и взрослых животных после его ишемии. Охлаждение головного мозга способствует нейропротекции различными путями: снижает метаболизм, кровоток, уменьшает продукцию оксида азота (NO) и свободных радикалов, модифицирует программу апоптоза и т. д. 59
В эксперименте, охлаждение головного мозга на 2 5 С обеспечивает защиту нейронов у новорожденных и взрослых животных после его ишемии. Охлаждение головного мозга способствует нейропротекции различными путями: снижает метаболизм, кровоток, уменьшает продукцию оксида азота (NO) и свободных радикалов, модифицирует программу апоптоза и т. д. 59
 Лечение может быть эффективно даже через несколько часов после эпизода гипоксии-ишемии. Существует два вмешательства, охлаждение всего тела и селективное охлаждение головы. Методы могут иметь разную эффективность т. к. гипотермия тела приводит к снижению температуры как центральных, так и периферических регионов мозга, а гипотермия головы в основном снижает температуру периферических отделов головного мозга. 60
Лечение может быть эффективно даже через несколько часов после эпизода гипоксии-ишемии. Существует два вмешательства, охлаждение всего тела и селективное охлаждение головы. Методы могут иметь разную эффективность т. к. гипотермия тела приводит к снижению температуры как центральных, так и периферических регионов мозга, а гипотермия головы в основном снижает температуру периферических отделов головного мозга. 60
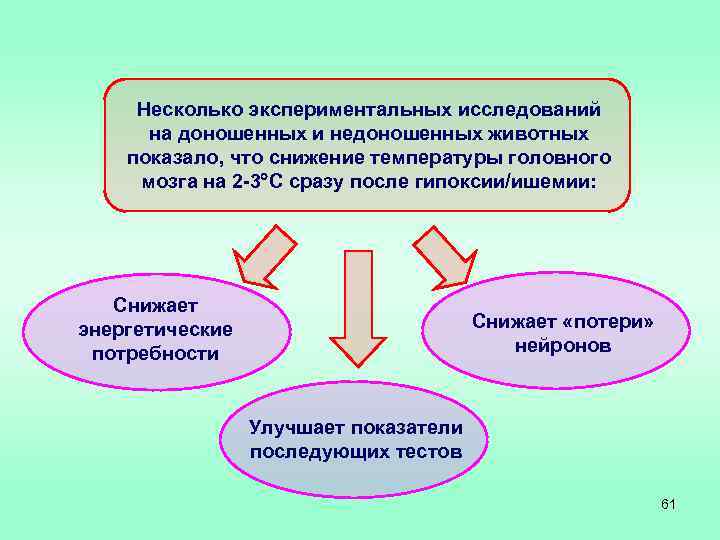 Несколько экспериментальных исследований на доношенных и недоношенных животных показало, что снижение температуры головного мозга на 2 -3 С сразу после гипоксии/ишемии: Снижает энергетические потребности Снижает «потери» нейронов Улучшает показатели последующих тестов 61
Несколько экспериментальных исследований на доношенных и недоношенных животных показало, что снижение температуры головного мозга на 2 -3 С сразу после гипоксии/ишемии: Снижает энергетические потребности Снижает «потери» нейронов Улучшает показатели последующих тестов 61
![В настоящее время известно [Jacobs S. 2007], что Гипотермия головного мозга или всего тела В настоящее время известно [Jacobs S. 2007], что Гипотермия головного мозга или всего тела](https://present5.com/presentation/-43133289_156130037/image-62.jpg) В настоящее время известно [Jacobs S. 2007], что Гипотермия головного мозга или всего тела у новорожденных перенесших асфиксию: Приводит к статистически значимому снижению частоты комбинированного исхода (смерть или тяжелое неврологическое поражение) Снижению смертности Снижению неврологических нарушений у выживших 62
В настоящее время известно [Jacobs S. 2007], что Гипотермия головного мозга или всего тела у новорожденных перенесших асфиксию: Приводит к статистически значимому снижению частоты комбинированного исхода (смерть или тяжелое неврологическое поражение) Снижению смертности Снижению неврологических нарушений у выживших 62
 Неблагоприятные прогностические факторы для жизни и здоровья: Отсутствие спонтанного дыхания у ребенка в течение 20– 30 мин после рождения связано почти со 100% летальностью в первый год жизни Сердечно-легочная реанимация после рождения сочетается с тяжелым ацидозом сыворотки крови. Длительно сохраняющаяся оценка по шкале Апгар 0– 3 балла. Судороги. Особенно частые, длительные и плохо поддающиеся лечению. Патологические неврологические симптомы, продолжающиеся более 7– 10 дней. Раннее начало тяжелой ГИЭ Нарушения сосания и глотания Снижение скорости роста окружности головы в первый год жизни. 63
Неблагоприятные прогностические факторы для жизни и здоровья: Отсутствие спонтанного дыхания у ребенка в течение 20– 30 мин после рождения связано почти со 100% летальностью в первый год жизни Сердечно-легочная реанимация после рождения сочетается с тяжелым ацидозом сыворотки крови. Длительно сохраняющаяся оценка по шкале Апгар 0– 3 балла. Судороги. Особенно частые, длительные и плохо поддающиеся лечению. Патологические неврологические симптомы, продолжающиеся более 7– 10 дней. Раннее начало тяжелой ГИЭ Нарушения сосания и глотания Снижение скорости роста окружности головы в первый год жизни. 63
 При тяжелой ГИЭ смертность может достигать 50%. Половина смертей встречается в первый месяц жизни. Частота отдаленных последствий зависит от тяжести ГИЭ. Дети с легкой степенью ГИЭ обычно обходятся без серьезных последствий для ЦНС. Среди детей со среднетяжелой ГИЭ риск смерти составляет 5%, тяжелые отдаленные последствия развиваются у 20%. 64
При тяжелой ГИЭ смертность может достигать 50%. Половина смертей встречается в первый месяц жизни. Частота отдаленных последствий зависит от тяжести ГИЭ. Дети с легкой степенью ГИЭ обычно обходятся без серьезных последствий для ЦНС. Среди детей со среднетяжелой ГИЭ риск смерти составляет 5%, тяжелые отдаленные последствия развиваются у 20%. 64
 При тяжелой энцефалопатии, риск смерти 27% 60% и отдаленные последствия встречаются у 50% 100% детей [Robertson C. 1993]. У больных с ГИЭ тяжелой степени часто развивается аспирационная пневмония и другие инфекционные заболевания. 65
При тяжелой энцефалопатии, риск смерти 27% 60% и отдаленные последствия встречаются у 50% 100% детей [Robertson C. 1993]. У больных с ГИЭ тяжелой степени часто развивается аспирационная пневмония и другие инфекционные заболевания. 65
 Ранее считалось, что в 50% случаев ДЦП, причиной является перинатальная асфиксия. В настоящее время признают, что асфиксия ответственна максимум за 10% 20% всех случаев ДЦП, 50% ДЦП происходит вследствие пороков развития головного мозга, внутриутробной TORCH инфекции и генетических нарушений. Этиология у остальных 40% больных остается не полностью установленной [Blair E. 1988; Mc. Donald D. 2001]. 66
Ранее считалось, что в 50% случаев ДЦП, причиной является перинатальная асфиксия. В настоящее время признают, что асфиксия ответственна максимум за 10% 20% всех случаев ДЦП, 50% ДЦП происходит вследствие пороков развития головного мозга, внутриутробной TORCH инфекции и генетических нарушений. Этиология у остальных 40% больных остается не полностью установленной [Blair E. 1988; Mc. Donald D. 2001]. 66
![Тем не менее наблюдение проведенное во Франции (исследование Pierrat [2005]) все-таки указывает на перинатальную Тем не менее наблюдение проведенное во Франции (исследование Pierrat [2005]) все-таки указывает на перинатальную](https://present5.com/presentation/-43133289_156130037/image-67.jpg) Тем не менее наблюдение проведенное во Франции (исследование Pierrat [2005]) все-таки указывает на перинатальную асфиксию как основную причину ( 50%) неврологических нарушений у детей в возрасте до 2 лет. 67
Тем не менее наблюдение проведенное во Франции (исследование Pierrat [2005]) все-таки указывает на перинатальную асфиксию как основную причину ( 50%) неврологических нарушений у детей в возрасте до 2 лет. 67
 Смерть головного мозга после неонатальной ГИЭ диагностируется в основном на клинических признаках: кома без ответа на болевые, слуховые, визуальные раздражения; апное при повышении Ра. СО 2 от 40 до 60 мм рт. ст. , отсутствие стволовых рефлексов üзрачковых, üокулоцефалических, üокуловестибулярных, üроговичных, üсосания, üглотания 68
Смерть головного мозга после неонатальной ГИЭ диагностируется в основном на клинических признаках: кома без ответа на болевые, слуховые, визуальные раздражения; апное при повышении Ра. СО 2 от 40 до 60 мм рт. ст. , отсутствие стволовых рефлексов üзрачковых, üокулоцефалических, üокуловестибулярных, üроговичных, üсосания, üглотания 68
 Эти симптомы должны наблюдаться при отсутствии гипотермии, гипотензии, и высокой концентрации депрессантов (например: фенобарбитала). Отсутствие мозгового кровотока определяемого с помощью радионуклидной диагностики или электрической активности на ЭЭГ, не постоянно наблюдаются у новорожденных с клиническими признаками смерти мозга. 69
Эти симптомы должны наблюдаться при отсутствии гипотермии, гипотензии, и высокой концентрации депрессантов (например: фенобарбитала). Отсутствие мозгового кровотока определяемого с помощью радионуклидной диагностики или электрической активности на ЭЭГ, не постоянно наблюдаются у новорожденных с клиническими признаками смерти мозга. 69
 Наличие клинических критериев в течение 2 суток у доношенных и трех суток у недоношенных детей указывают на смерть мозга у большинства новорожденных перенесших асфиксию. Тем не менее, отсутствуют универсальные признаки неонатальной смерти мозга признаваемые всеми учеными [Stoll B. Kliegman R. 2004]. 70
Наличие клинических критериев в течение 2 суток у доношенных и трех суток у недоношенных детей указывают на смерть мозга у большинства новорожденных перенесших асфиксию. Тем не менее, отсутствуют универсальные признаки неонатальной смерти мозга признаваемые всеми учеными [Stoll B. Kliegman R. 2004]. 70
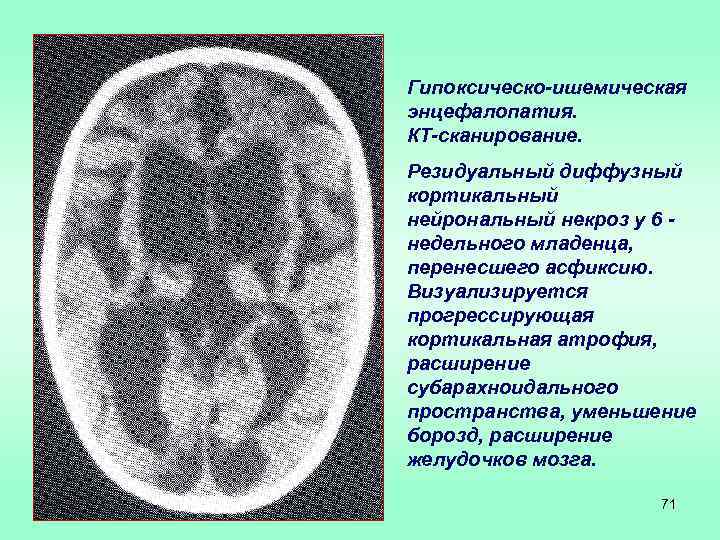 Гипоксическо-ишемическая энцефалопатия. КТ-сканирование. Резидуальный диффузный кортикальный нейрональный некроз у 6 недельного младенца, перенесшего асфиксию. Визуализируется прогрессирующая кортикальная атрофия, расширение субарахноидального пространства, уменьшение борозд, расширение желудочков мозга. 71
Гипоксическо-ишемическая энцефалопатия. КТ-сканирование. Резидуальный диффузный кортикальный нейрональный некроз у 6 недельного младенца, перенесшего асфиксию. Визуализируется прогрессирующая кортикальная атрофия, расширение субарахноидального пространства, уменьшение борозд, расширение желудочков мозга. 71
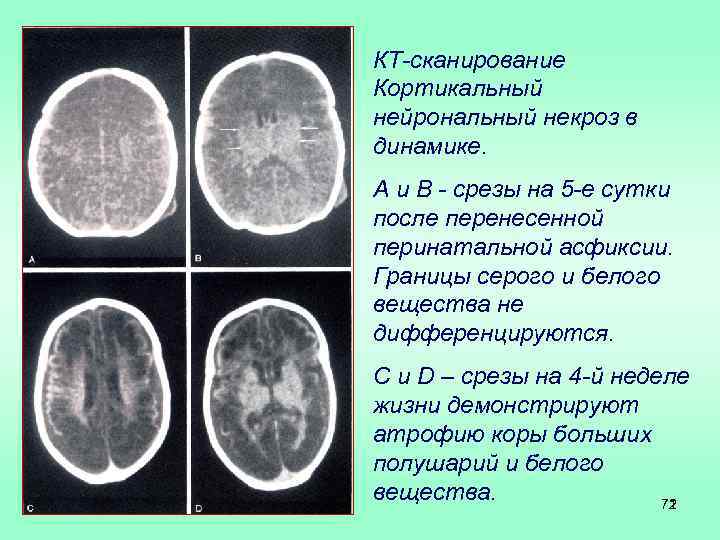 КТ-сканирование Кортикальный нейрональный некроз в динамике. А и В - срезы на 5 -е сутки после перенесенной перинатальной асфиксии. Границы серого и белого вещества не дифференцируются. С и D – срезы на 4 -й неделе жизни демонстрируют атрофию коры больших полушарий и белого вещества. 72
КТ-сканирование Кортикальный нейрональный некроз в динамике. А и В - срезы на 5 -е сутки после перенесенной перинатальной асфиксии. Границы серого и белого вещества не дифференцируются. С и D – срезы на 4 -й неделе жизни демонстрируют атрофию коры больших полушарий и белого вещества. 72
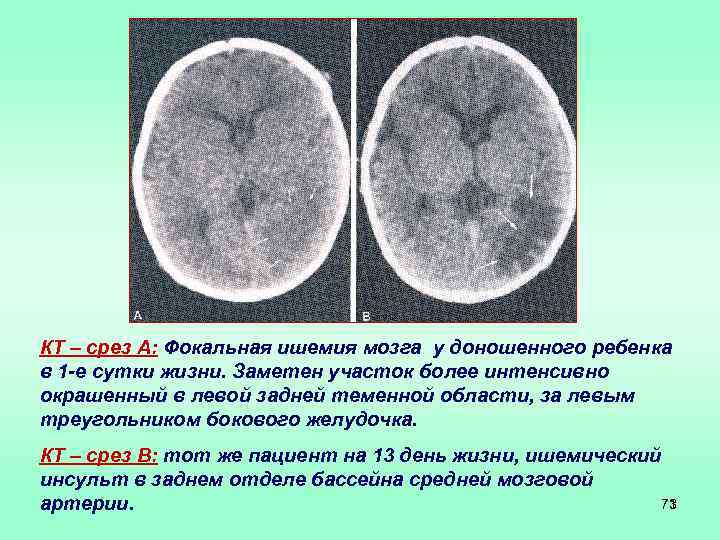 КТ – срез А: Фокальная ишемия мозга у доношенного ребенка в 1 -е сутки жизни. Заметен участок более интенсивно окрашенный в левой задней теменной области, за левым треугольником бокового желудочка. КТ – срез В: тот же пациент на 13 день жизни, ишемический инсульт в заднем отделе бассейна средней мозговой 73 артерии.
КТ – срез А: Фокальная ишемия мозга у доношенного ребенка в 1 -е сутки жизни. Заметен участок более интенсивно окрашенный в левой задней теменной области, за левым треугольником бокового желудочка. КТ – срез В: тот же пациент на 13 день жизни, ишемический инсульт в заднем отделе бассейна средней мозговой 73 артерии.
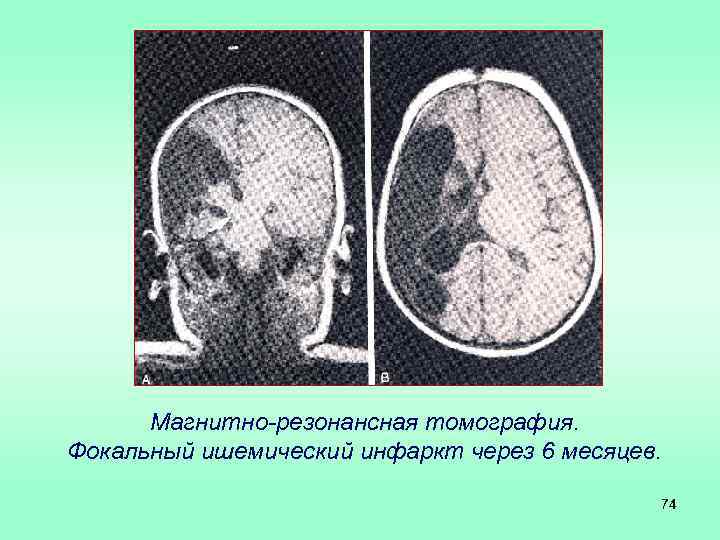 Магнитно-резонансная томография. Фокальный ишемический инфаркт через 6 месяцев. 74
Магнитно-резонансная томография. Фокальный ишемический инфаркт через 6 месяцев. 74
 Спасибо за внимание! 75
Спасибо за внимание! 75


